Как лечить токсикоз на ранних сроках беременности
Самой распространённой патологией у беременных женщин, развивающейся в период первого триместра, является токсикоз.
По утверждению врачей этот недуг связан с физиологическими перестройками в женском организме, регулируемыми нервной системой и гормонами, сбой в работе которых приводит к неспособности нормально адаптироваться к беременности.

Чем же характеризуется это состояние, какие имеются причины возникновения и симптомы, а также как оно диагностируется и лечится – всё это возможно узнать, прочитав статью.
Причины появления раннего токсикоза
Как говорилось ранее появление раннего токсикоза при беременности происходит из-за сбоя в работе нейроэндокринной системы, который провоцируется наличием:
- Хронических заболеваний органов пищеварения, болезней почек;
- Стрессов, повышенной нервной возбудимостью, депрессией;
- Наследственной предрасположенностью;
- Инфекционных заболеваний, интоксикаций;
- Повышенного артериального давления;
- Ожирения.
И это ещё далеко не полный список факторов, влияющих на проявление недуга.
Признаки, сигнализирующие о появлении токсикоза
Симптомы этого довольно неприятного для представительниц слабого пола состояния начинают проявляться на 5-6 недели беременности. Основными из них является тошнота, рвота и повышение уровня слюнотечения. В зависимости от частоты проявления рвотного симптома, различают такие степени тяжести недуга, как лёгкую (до 5 раз в сутки), среднюю (до 10 раз) и тяжёлую (неукротимая до 25 раз).
Также токсикоз может сопровождаться потерей веса, снижением аппетита, так как любые запахи от пищи провоцируют рвотный рефлекс. Ещё наблюдается обезвоживание организма из-за сильного слюнотечения, что провоцирует сухость и дряблость кожи.
При второй и третьей степени может понижаться артериальное давление и повышаться пульс, что в свою очередь вызывает постоянную сонливость, слабость и раздражительность.
Беременным обязательно необходимо посетить акушера-гинеколога при появлении первых признаков недуга, так как у многих лёгкая форма может перерасти в тяжёлую, представляющую опасность для жизни будущей матери и плода. Врач сможет диагностировать степень токсикоза и назначить лечение, необходимое для предотвращения его развития.
Диагностика и лечение раннего токсикоза

Диагностируется степень тяжести токсикоза легко, для этого врач учитывает имеющиеся жалобы находящейся в интересном положении женщины и показатели, проведённых лабораторных исследований. Для получения лабораторных данных сдаются такие анализы, как:
- Клинический и биохимический анализ крови;
- Общий анализ мочи.
Каждая степень характеризуется определёнными показателями проведённых анализов. Так, для I степени они почти в норме, у II – наблюдается незначительное повышение гемоглобина, лейкоцитов и гематокрита, а также гиперкалиемия и гипонатриемия. При наличии III степени токсикоза лабораторные исследования покажут большие отклонения от нормы.
В анализах крови, кроме вышеперечисленных отклонений будет наблюдаться снижение уровня белка, глюкозы и СОЭ и наоборот повышение содержания мочевины, креатинина, АЛТ АСТ, а в моче – выявится белок, ацетон и кетоновые тела.
После определения степени тяжести токсикоза врач назначает соответствующее лечение.
Лёгкую форму не лечат, беременным предлагается переждать все неприятные симптомы сопровождающие её либо использовать для их облегчения некоторые народные хитрости, причём всё эти мероприятия производятся в условиях дома.
В данном случае врачами в основном назначается соблюдение психологического и физического покоя, а также лекарственные препараты, имеющие седативный эффект (например, настойки валерианы либо пустырника).
К тому же рекомендован приём витаминов. При средней степени раннего токсикоза терапия беременным проводится в стационаре. При III степени недуга беременную женщину помещают в больницу, чтобы обеспечить строгий контроль за её гемодинамическими показателями и лабораторными анализами.
Как лечить ранний токсикоз при беременности — 5 способов
Для любой формы раннего токсикоза, но в большей степени для средней и тяжёлой степени недуга, врачами предлагаются такие методы лечения, как:
Способ 1. Медикаментозный
При его использовании, находящимся в положении женщинам назначается лекарственный комплекс, который вводится в организм при помощи инъекций либо капельниц. В него могут входить противорвотные (Церукал), обезболивающие (Но-шпа) препараты и раствор глюкозы, причём в довольно большом количестве (например, при тяжёлой степени до 3 л).
Кроме этого рекомендуется приём капсул Эссенциале-форте, поддерживающих работу печени, микстуры Хотифол, снимающую тошноту и улучшающую аппетит, а также пасты Энтеросгель, предотвращающую детоксикацию организма и порошка Регидрона, обеспечивающего восполнение потерянной от рвоты жидкости.
К тому же все перечисленные препараты дополняются витаминами, содержащими микроэлементы, благотворно влияющие на внутриутробное формирование будущего ребёнка.
Способ 2. Иммуноцитотерапия
Это, инновационный способ лечения, при котором беременным вводятся лимфоциты, взятые из крови отца ребёнка. Для проведения процедуры он должен предварительно пройти тщательнейшее обследование, чтобы избежать наличия различных инфекций (гепатита, реакции Вассермана, ВИЧ и др).
Данная терапия характеризуется отличной эффективностью, так как самочувствие у женщин с токсикозом начинает улучшаться уже на следующие сутки после её применения.
Способ 3. Гомеопатия
Отличается своей безопасностью и высокой эффективностью, и его использование рекомендуется врачами беременным с любой формой раннего токсикоза (в особенности с лёгкой).
Так, с помощью ромашковых и мятных отваров, возможно уменьшить количество приступов тошноты, а полоскания отварами дубовой коры спасут от обильного слюнотечения.
Но следует отметить, что подбор лекарственных трав для отваров должен осуществлять доктор строго индивидуально для каждой больной, так как эффект может проявляться по-разному (кому-то становиться лучше, а кому-то может не подойти, и наоборот усугубить положение).
Способ 4. Ароматерапия
Такой метод рассчитан на особую восприимчивость обоняния к различным запахам, у находящихся в интересном положении женщин. В этот период любой аромат может вызвать у них приступ тошноты, но некоторые, наоборот помогают снимать их.
Такими целебными свойствами обладают эфирные масла с запахами перечной мяты и имбиря. Первое масло оказывает успокаивающее воздействие на организм, в том числе и на желудок, что приводит к отличному устранению приступов тошноты.
Это благотворное влияние наблюдается при всех степенях тяжести токсикоза. Второе же помогает при лёгкой и средней форме недуга избежать резких приступов тошноты, а паровые ингаляции с применением имбирного эфирного масла спасают при регулярных рвотах.
Способ 5. Йога
Этот метод тоже довольно эффективен, так как постоянные тренировки приводят к избавлению от слабости и головокружения, укреплению сосудистого тонуса и регулировки функционирования печени и желудка, что в свою очередь улучшает общее самочувствие женщин. К тому же такие занятия подготавливают организм беременных к предстоящему процессу родов.
Другие способы
Перечисленные методы являются наиболее распространёнными из большого списка способов, предлагаемых беременным акушерами для борьбы с неприятными последствиями раннего токсикоза.
Но есть ещё и менее популярные, к ним относятся:
- Иглоукалывание, акупунктура и китайский точечный массаж, которые благотворно влияют на женщин в положении в тех случаях, когда недуг развивается по психологическим причинам;
- Электросон (курсом в 8-10 процедур) и эндоназальный электрофорез с витаминами группы В;
- Гипноз;
- Правильные диета и образ жизни.
Правильная диета и образ жизни при токсикозе

Хотелось бы более подробно раскрыть применение метода борьбы с токсикозом, указанного в последнем пункте и рассказать о хитростях правильного питания беременных.
В этот период врачами беременным рекомендуется соблюдение не только определённой диеты, но и специального режима питания. Так, им нужно принимать пищу маленькими порциями, но довольно часто (5-6 раз в день). Причём еда обязана быть тёплой, то есть и не холодной, и не слишком горячей.
Строго ограничивается приём острой, кислой и жареной пищи, а также потребление газированных напитков, так как они провоцируют возникновение приступов тошноты и рвоты, в особенности у представительниц слабого пола, имеющими хронические заболевания пищеварительной системы. А молочные продукты, овощи, фрукты, рыбные блюда и отварное мясо, наоборот, требуется употреблять в большом количестве.
При наличии неприятных проявлений раннего токсикоза врачи предлагают воспользоваться, так называемой сухой диетой, в которой потребляются такие продукты, как крутые яйца, печёная картошка с добавлением масла либо бутерброд с ним и т. п.
Утренние приступы тошноты сможет снять рассасывание ржаных сухариков. Во время применения этой диеты рекомендовано питьё минеральной воды, причём употребляется она небольшими глоточками в течение суток.
Кроме правильного питания беременным необходимо соблюдать правильный режим дня, то есть совершать часовые прогулки на свежем воздухе каждый день, спать ночью не меньше 8 часов, оградить себя от психологических и физических нагрузок.

Народные способы лечения токсикоза
Наряду с рекомендациями врачей, беременные всегда могут воспользоваться советами уже переживших токсикоз женщин. Так, например, утреннюю тошноту помогает убрать приём горсти орешков или сухофруктов, разбавленного лимонного сока либо рассасывание дольки этого цитруса, печеньки, сухарика, мятного леденца.
При лёгкой стадии нзначительный благотворный эффект оказывают настои из мелиссы и ромашки, в особенности, если в них добавляют по 1 ложке лимонного сока и мёда.
Профилактика токсикоза
Следует помнить, что токсикоз на ранних стадиях беременности не только довольно неприятный недуг, но при тяжёлых его формах довольно опасный. Это связано с тем, что постоянные рвоты обезвоживают организм, что приводит к резкой потере веса, нарушениям нервной системы и в данном случае врачи советуют прервать беременность.
Чтобы избежать таких трагических последствий необходимо проводить следующие профилактические мероприятия:
- Обязательно излечивать имеющиеся хронические заболевания, провоцирующие развитие токсикоза;
- Отказаться от абортов;
- Вести здоровый образ жизни;
- Исключить употребление сигарет и алкоголя;
- Предварительно подготовиться на психологическом и физическом уровне к будущей беременности.
Надеемся, что вся информация предоставленная в статье будет многим полезна и поможет избежать неприятные проявления этого недуга. Будьте здоровы!
Автор: акушер-гинеколог, к.м.н. Екатерина Ройс
umkamama.ru
когда начинается, как бороться / Mama66.ru
Время ожидания малыша является радостным, однако, не всегда приносит только положительные эмоции. Ранний токсикоз при беременности наблюдается у многих женщин. Он проявляется приступами тошноты, в некоторых случаях рвотой и повышенной выработкой секрета слюнных желез.

Наиболее значимым периодом беременности принято считать первый триместр. В это время происходит укрепление эмбриона в матке, развивается плацента, а также происходит формирование внутренних органов малыша. От того, сколько длится ранний токсикоз, зависит самочувствие будущей матери, что является важным для внутриутробного развития ребенка.
Когда при беременности начинается токсикоз?
Большинство женщин пытается обнаружить у себя факт зачатия по признакам, сопровождающим период, когда начинается ранний токсикоз. Они полагают, что развитие или отсутствие определенных симптомов говорит о наличии беременности. Однако не каждая будущая мама ощущает ранний токсикоз.
Врачами установлены следующие сроки этого состояния, сопровождающего гестацию:
- начальные признаки возникают в первые дни после оплодотворения либо на 5-6 неделе;
- ранний токсикоз часто заканчивается к концу первого триместра, когда проходит важный этап закладки всех органных систем будущего малыша, но может продлиться и до 13-15 недели, что зависит от индивидуальных особенностей протекания беременности.
Причины раннего токсикоза
Однозначных объяснений, почему у некоторых женщин развивается токсикоз на ранних этапах, у акушеров-гинекологов не существует. С точностью можно лишь утверждать, что интоксикация в начале беременности свидетельствует о патологическом реагировании материнского организма на развивающийся эмбрион, что воспринимается телом как инородная субстанция.
Учеными и медиками сформулировано несколько теорий, которые предполагают возможные причины возникновения токсикоза:
- Нервно-рефлекторная – гипотеза говорит о том, что между нервной системой и внутренними органами возникает дисбаланс. В подкорковой структуре располагаются обонятельный и рвотный центры, которые усиливают свою работу для сохранения эмбриона. Это подсознательная реакция организма, берущая свое начало с древних времен.
- Иммунная – с первых дней внутриутробной жизни ребенок продуцирует собственные антитела, которые могут восприниматься защитными системами беременной в качестве инородных.
- Гормональная – в женском организме развивается новый орган – плацента, который синтезирует гормоны, среди которых хорионический гонадотропин (ХГ) и плацентарный лактоген (ПЛ). Происходящие изменения не всегда положительно воспринимаются телом, из-за чего и возникают различные реакции.
- Психогенная – предположение, что начальный токсикоз развивается из-за страха будущих родов, переживаний за здоровье младенца либо при негативном восприятии беременности.
Одни женщины с первых дней после зачатия ощущают тошноту, сонливость и усталость, а у других самочувствие не ухудшается. Существуют предпосылки, усиливающие вероятность развития токсикоза.
К факторам риска можно отнести некоторые привычки:
- Курение.
- Недостаточное количество сна.
- Усталость.
- Неполноценный рацион питания.
- Употребление алкоголя.
Признаки по степеням тяжести
В зависимости от выраженности признаков, ранние токсикозы беременных классифицируются на несколько групп:
- Первая степень – редкие рвотные позывы, возникающие после утреннего приема пищи, частота которых не превышает пяти раз в сутки. Потеря массы тела составляет не более 3 кг, общее самочувствие женщины не нарушается.
- Вторая степень – тошнота случается около десяти раз в день, при этом ее возникновение не связано с употреблением пищевых продуктов. За двухнедельный период беременная теряет в весе около 3-4 кг. Женщина указывает на ухудшения самочувствия: возникает артериальная гипотония, растет пульс, появляется усталость.
- Третья степень – рвотные приступы частые и продолжительные. Они выматывают женщину, ведь тошнит ее до 20-25 раз в течение 24 часов. Потеря массы достигает 10 и более кг из-за потери воды, а также невозможности поесть. Это негативно сказывается на здоровье будущей матери. У нее может возникать гипертермия, происходит учащение пульса, наблюдается заторможенность реакции.

С момента оплодотворения яйцеклетки женское тело начинает реагировать на произошедшие изменения, изменяет ритм работы и настраивается на поддержание новой жизни. Симптомы раннего токсикоза ухудшают самочувствие женщины, при этом она жалуется на слабость, сонливость, тошноту или рвоту, которая способна возникать даже от вида или воспоминаний об определенных пищевых продуктах, у нее отсутствует аппетит, наблюдается гиперсаливация. Порой от того, сколько длится ранний токсикоз, зависит потеря в весе беременной.
К наиболее неприятным проявлениям реакции организма на вынашивание ребенка относится рвота, однако, помимо нее присутствуют и прочие симптомы:
- Дерматоз – беременную беспокоит рассеянный кожный зуд, порой возникающий даже в районе гениталий. При его обнаружении следует исключить возможность присутствия диабета, аллергической реакции или молочницы.
- Тетания и остеомаляция – мышечные спазмы и размягчение костей происходит из-за нарушения кальциевого и магниевого обмена. При возникновении данных симптомов обязательно расскажите о них вашему акушеру-гинекологу.
- Гиперсаливация – усиленное выделение слюны происходит по причине изменения секреции желез. В особо тяжелых случаях выделяется ее около полутора литров. Данный симптом часто сопровождает рвоту.
- Бронхиальная астма – появляется крайне редко, при этом будущая мама испытывает приступы удушья и сухой кашель. Особенностью болезни является то, что ее не было до момента беременности.
Диагностика
Ранний токсикоз беременных определяется легко исходя из жалоб женщины. Но в тяжелых случаях, когда наблюдаются серьезные изменения в функционировании внутренних органов, потребуется проведение клинических методов исследования.
Диагностика и лечение раннего токсикоза при беременности проводится по наличию таких симптомов, как тошнота, регургитация, усиленное слюноотделение. Но даже при определении стандартных признаков необходимо выполнить дополнительные медицинские тесты, дающие возможность исключить иные заболевания, которые имеют похожую клиническую картину.
В первую очередь, предстоит сдать общий анализ мочи на кетоновые тела, а также кровь на биохимию и ее основные показатели, после чего, при обнаружении отклонений от нормы, назначается дополнительная диагностика.
Что делать при раннем токсикозе?
Когда женщину мучает ранний токсикоз, то как бороться с этим недугом можно определить лишь опытным путем, ведь все будущие мамы спасаются различными способами. Главные проявления интоксикации обычно имеют место в утреннее время, когда содержание сахара в крови на низком уровне.
Придерживаясь определенных советов, можно выбрать свой способ лечения раннего токсикоза:
- перед тем как подняться с кровати, пожуйте сухарик или любой сухофрукт, что поможет справиться с возникающим чувством тошноты и повысить содержание глюкозы в организме;
- попросите близких заварить чай с мятой, который успокоит рецепторы ротовой полости и предотвратит рвоту;
- с вечера поместите на прикроватный столик дольки лимона или апельсина, ведь пожевав цитрусовые можно побороть развивающееся ощущение тошноты;
- пожуйте мятную жевательную резинку, это увеличит выработку слюны и приглушит неприятные рвотные позывы;
- употребляйте только те напитки, которые вам приятны: травяные настои, соки, чай или просто воду;
- съешьте ложку меда, как только почувствуете первые симптомы токсикоза;
- не принимайте горизонтальное положение сразу же после того, как поели – дайте время пище перевариться;
- ешьте часто, но в малом количестве, это предотвратит растяжение желудка и исключит вероятность переедания.
В каких случаях необходимо обратиться к врачу?
Когда ранний токсикоз при беременности проявляется не только расстройствами пищеварения или сонливостью, а возникают более тяжелые симптомы, то следует незамедлительно сообщить об этом врачу, ведь некоторые признаки говорят о развитии серьезной патологии или даже угрозе невынашивания плода.
Ранний токсикоз беременных осложняет ее протекание, а когда начинается резкое ухудшение самочувствия, при этом лабораторные анализы показывают отклонение от вариантов нормы, то для устранения таких проявлений придется пройти стационарное лечение. Первоочередной задачей докторов становится восполнение электролитного баланса в организме, а также восстановление белка и солей.
Следует срочно посетить врача, когда у беременной:
- сильная рвота, повторяющаяся многократно в течение дня;
- уменьшено количество выделяемой мочи, при этом изменился ее цвет и запах;
- беспокоят боли в области живота;
- любая съеденная пища выходит со рвотой, и женщина не может поесть на протяжении полусуток;
- убыль массы тела за 14 дней составляет более 3 кг.
Облегчение состояния женщины наблюдается, когда проходит ранний токсикоз, что обычно случается в конце первого триместра.
Профилактика
Для того чтобы предотвратить ранний токсикоз беременных и в дальнейшем не задаваться вопросом, как с ним бороться, необходимо с первых дней вынашивания ребенка следить за своим питанием и состоянием здоровья.
Большим заблуждением является мнение, что чем меньше есть, тем менее выражены будут симптомы раннего токсикоза. Именно в первом триместре развивающемуся плоду необходим полный спектр витаминов и минеральных веществ для полноценного формирования систем и органов. Помимо этого, регулярное потребление одних и тех же продуктов может спровоцировать возникновение аллергической реакции у мамы и малыша. Поэтому важно пересмотреть свои пищевые привычки и составить сбалансированный рацион.
Рекомендации по питанию:
- Исключите такую пищу, внешний вид и запах которой вызывает приступы регургитации. К такому чаще всего относятся мясо-молочные продукты.
- Умеренное употребление соленых продуктов на ранних этапах восполнит потери минералов из-за усиленного выведения жидкости из организма, поэтому соленые огурцы или рыба в разумных количествах пойдут на пользу.
- В последнем триместре, наоборот, не рекомендуется употреблять соль из-за вероятности развития позднего токсикоза и отеков.

Избегайте повышенных психоэмоциональных нагрузок, стресса, а также негативного влияния окружающей среды. Это позволит с радостью прожить долгие месяцы ожидания.
Токсикоз, в особенности ранний, при беременности не следует считать чем-то обязательным и нормальным, и поэтому относиться невнимательно к измененным реакциям организма. За кажущейся безобидностью различных симптомов интоксикации могут скрываться серьезные патологические состояния, поэтому обязательно расскажите врачу о беспокоящих симптомах. При необходимости будет проведено диагностическое исследование и назначено соответствующее лечение токсикоза.
Автор: Виолета Кудрявцева, врач,
специально для Mama66.ru
Полезное видео о раннем токсикозе при беременности
mama66.ru
Ранний токсикоз беременных: возможности терапии | #04/07
До настоящего времени не сформировалось единое представление об этиологии и патогенезе токсикозов. Не обсуждается только один этиологический момент — наличие беременности (плодного яйца). Существует множество теорий, объясняющих механизм развития раннего токсикоза: рефлекторная, неврогенная, гормональная, аллергическая, иммунная, кортико-висцеральная. В патогенезе раннего токсикоза ведущую роль играет нарушение функционального состояния центральной нервной системы. В ранние сроки беременности симптомы раннего токсикоза проявляются расстройством функции ЖКТ. Пищевые рефлексы связаны с вегетативными центрами диэнцефальной области головного мозга. Поступающие в эту область от периферийных рецепторов афферентные сигналы могут носить извращенный характер (либо из-за изменений в рецепторах матки, либо в проводящих путях), возможны также нарушения и в самих центрах диэнцефальной области, способных повлиять на характер ответных эфферентных импульсов. При нарушенной чувствительности диэнцефальной области быстро наступает изменение рефлекторных реакций, нарушение пищевых функций: потеря аппетита, тошнота, слюнотечение (саливация), рвота [1].
Выделяют часто встречающиеся (тошнота и рвота беременных, головокружение, слюнотечение) и редкие формы раннего токсикоза (дерматозы беременных, тетания, остеомаляция, бронхиальная астма беременных).
Рвота беременных (emesis gravidarum) возникает примерно у 50–60% беременных, но в лечении нуждаются не более 8–10% из них. Чем раньше возникает рвота беременных, тем тяжелее она протекает. В зависимости от выраженности рвоты различают три степени тяжести: I — легкая, II — средняя и III — тяжелая.
При I степени рвоты беременных общее состояние больной остается удовлетворительным. Рвота наблюдается до 5 раз в сутки, чаще после еды, иногда натощак. Это снижает аппетит и угнетает настроение беременной женщины. Больная теряет в массе не более 3 кг, температура тела остается в пределах нормы. Влажность кожных покровов и слизистых оболочек остается нормальной, частота пульса не превышает 80 уд./мин. Артериальное давление не изменяется. Клинические анализы мочи и крови — без патологических изменений.
При II степени общее состояние женщины заметно нарушается: рвота наблюдается от 6 до 10 раз в сутки и уже не связана с приемом пищи, потеря массы тела составляет от 2 до 3 кг за 1,5–2 нед. Возможна субфебрильная температура. Влажность кожных покровов и слизистых оболочек остается нормальной. Тахикардия — до 90–100 уд./мин. Артериальное давление может быть незначительно снижено. Ацетонурия наблюдается у 20–50% больных.
При III степени тяжести (чрезмерная рвота) общее состояние женщины резко ухудшается. Рвота бывает до 20–25 раз в сутки, иногда при любом движении больной. Нарушается сон, развивается адинамия. Потеря массы тела достигает до 8–10 кг. Кожные покровы и слизистые оболочки становятся сухими, язык обложен. Повышается температура тела (37,2–37,5 оС). Тахикардия — до 110–120 уд./мин, артериальное давление снижается. Беременные не удерживают ни пищу, ни воду, что приводит к обезвоживанию организма и метаболическим изменениям. Нарушаются все виды обмена веществ. Суточный диурез снижен, наблюдаются ацетонурия, нередко белок и цилиндры в моче. Иногда повышается содержание гемоглобина в крови, что связано с обезвоживанием организма. В биохимическом анализе крови определяются гипо- и диспротеинемия, гипербилирубинемия, повышение креатинина.
Основные симптомы, характеризующие степень тяжести рвоты, представлены в таблице.
Проявления раннего токсикоза беременных необходимо дифференцировать с рядом заболеваний, при которых также отмечается рвота (пищевая токсикоинфекция, гастрит, панкреатит, желчнокаменная болезнь, рак желудка, нейроинфекция и др.).
Птиализм (слюнотечение) — очень частый симптом раннего токсикоза. Потери слюны достигают 1 л в сутки. При птиализме характерны обезвоживание, гипопротеинемия. Нарушение сопровождается угнетенным психическим состоянием. Факторы патогенеза те же, что и при рвоте беременных. Слюнотечение может наблюдаться как при рвоте беременных, так и самостоятельно. Суточная саливация может достигать 1 л и более. При выраженном слюнотечении возникает мацерация кожи и слизистой губ, понижается аппетит, ухудшается самочувствие. Беременная худеет, нарушается сон.
Лечение симптомов раннего токсикоза беременных легкой и средней степени проводится в амбулаторных условиях. При лечении тяжелой неукротимой рвоты может потребоваться госпитализация.
Стандартные подходы в терапии симптомов раннего токсикоза. Большое значение в лечении имеет рациональное питание беременных. Пища должна быть разнообразной, легкоусвояемой, содержать большое количество витаминов. Ее следует принимать в охлажденном виде, небольшими порциями каждые 2–3 ч в положении лежа. Показана минеральная негазированная щелочная вода в небольших объемах 5–6 раз в день. Лекарственная терапия включает назначение антиэметиков (Церукал, Торекан и др.), фитосборов и настоев трав, экстракта артишока (Хофитол), поливитаминов, антигистаминных препаратов (Пипольфен, Димедрол), витаминов группы В, Дроперидола и др.
При назначении терапии обязательно учитываются: а) возможное вредное влияние на развивающийся плод; б) побочные эффекты при применении препаратов, требующих последующей корригирующей терапии. Часто в фармакотерапии беременной женщины важным является не высокая эффективность, а наибольшая безопасность лекарственного препарата для беременной и плода.
В последние годы особую популярность приобрели гомеопатические методы лечения и фармацевтический рынок пополнился различными гомеопатическими препаратами. Эффективность, безопасность, отсутствие побочных эффектов, высокая комплаентность, финансовая доступность, возможность совмещения с аллопатическими лекарственными средствами делают гомеопатические препараты незаменимыми для использования у детей, беременных женщин, людей преклонного возраста, пациентов со склонностью к аллергическим реакциям. Популярность гомеопатии продолжает стремительно расти как среди пациентов, так и среди медиков, хотя гомеопаты и в России, и на Западе до сих пор сталкиваются с недоверием к своей деятельности.
Нами изучена эффективность гомеопатического препарата Коккулин у пациенток, страдающих ранним токсикозом беременных. Препарат Коккулин, выпускаемый во Франции с 1969 г., зарекомендовал себя в качестве высокоэффективного средства против кинетозов (болезни движения). Препарат содержит несколько гомеопатических компонентов:
Всего в медицинском центре «Пластика С» в 2006–2007 гг. Коккулин назначался в виде монотерапии 98 пациенткам с ранним токсикозом (легкой и средней степени тяжести). Пациентки заполняли анкеты, где была указана степень выраженности основных клинических симптомов токсикоза (гиперсаливация, тошнота, рвота с утра, рвота после приема пищи, потеря аппетита, изменение вкусовых ощущений). Пациентки применяли Коккулин по 2 таблетки 3 раза в день на протяжении недели, оценивая динамику течения токсикоза. При отсутствии или малозначительности эффекта препарат отменялся и назначалось стандартное лечение антиэметиками (метоклопрамид и др.). Степень интенсивности токсикоза оценивали в баллах (от 0 до 3). При анализе полученных у пациенток опросников было выявлено, что у 27% больных явления токсикоза полностью прекратились, а еще у 31 (32%) наблюдалось отмечено существенное улучшение. 29 (30%) пациенток указали на отсутствие клинического эффекта. У 11 больных на фоне лечения Коккулином отмечалось прогрессирование симптомов заболевания. В целом лечение переносилось хорошо. Побочных эффектов не наблюдалось. 9 из 11 пациенток, чье состояние ухудшилось во время лечения, страдали ранним токсикозом средней тяжести.
В группу сравнения вошли 103 пациентки с ранними токсикозами, которые получали стандартное лечение — метоклопрамид (Церукал), экстракт артишока (Хофитол), фитопрепараты и т. д. Ретроспективный анализ амбулаторных карт выявил, что у 24% пациенток явления токсикоза прекратились, у 36% — отмечено улучшение состояния. 18 пациенток этой группы в связи с ухудшением течения заболевания были госпитализированы в стационар.
В целом эффективность Коккулина была сопоставимой со стандартными методиками.
Большинство пациенток, отметивших хороший эффект Коккулина, продолжали его самостоятельный прием на протяжении первого триместра.
Полученные данные подтверждают возможность применения комплексного гомеопатического препарата Коккулин как средства для стартовой монотерапии раннего токсикоза беременных.
По вопросам литературы обращайтесь в редакцию.
Литература
- Харкевич О. Н., Канус И. И., Буянова А. Н., Малевич Ю. К., Мухачев Б. В. Диагностика, профилактика и лечение гестозов. Минск, 2001.
- Замерград М. Е. Транспортное укачивание // Трудный пациент. 2006. №4. C.31–34.
О. П. Дубская
Л. А. Бондаренко
Г. А. Черных
Медицинский центр «Пластика С», Московская область
www.lvrach.ru
как бороться с ранним токсикозом и поздним гестозом у беременных

Токсикоз беременных – понятие, которое объединяет группу гестационных осложнений, связанных с развитием плодного яйца и исчезающих после родов или прерывания беременности. Развитие токсикоза беременных врачи связывают с нарушением адаптивных процессов в организме женщины к беременности. Выражаются токсикозы нарушениями функционирования различных систем и органов.
В медицине выделяют ранний токсикоз, поздний токсикоз (гестоз) и редкие формы рассматриваемых осложнений.
Оглавление: 1. Ранний токсикоз беременных - Причины развития раннего токсикоза - Симптомы раннего токсикоза беременных - Диагностика раннего токсикоза беременных - Лечение раннего токсикоза беременных 2. Поздний токсикоз беременных (гестоз) - Причины позднего токсикоза - Симптомы гестоза (позднего токсикоза) - Диагностические мероприятия - Лечение позднего токсикоза (гестоза) 3. Редкие токсикозы беременных - Дерматозы беременных - Желтуха беременных - Острый жировой гепатоз беременных - Хорея беременных - Остеомаляция
Ранний токсикоз беременных
Под этим понятием подразумевают гестационные осложнения, которые развиваются в первом триместре (до 12-13 недель). Именно ранние токсикозы чаще всего диагностируются у беременных женщин, но, как правило, все дискомфортные/неприятные ощущения при таком осложнении исчезают бесследно и не представляют угрозы плоду или самой женщине.
Причины развития раннего токсикоза
В ходе исследований рассматриваемого осложнения были сделаны выводы, что причинами его развития могут стать несколько факторов:
 Токсический. Считается, что патологические симптомы возникают по причине отравления материнского организма токсическими продуктами, которые вырабатываются плодным яйцом. Еще одно объяснение токсической теории происхождения раннего токсикоза – отравляющие ве6щества попадают в организм матери из-за нарушений обменных процессов.
Токсический. Считается, что патологические симптомы возникают по причине отравления материнского организма токсическими продуктами, которые вырабатываются плодным яйцом. Еще одно объяснение токсической теории происхождения раннего токсикоза – отравляющие ве6щества попадают в организм матери из-за нарушений обменных процессов.- Нейрорефлекторный. Некоторые врачи уверены, что ранний токсикоз беременных напрямую связан с раздражением растущим плодом рецепторов эндометрия, а это, в свою очередь, приводит к повышению возбудимости подкорковых структур. А ведь именно в этих структурах находятся рвотный и обонятельный центры и зоны, отвечающие за функционирование органов пищеварения, кровообращения, дыхания. Получается, что тошнота, рвота, обильное слюнотечение, бледность кожи, головокружение и тахикардия в период раннего токсикоза беременных – это вегетативная реакция организма на раздражающее действие плодного яйца.
- Гормональный. Сразу после зачатия у беременной женщины начинается повышенная выработка хорионального гонадотропина, который способствует разрастанию и укреплению ворсин хориона, развитию желтого тела беременности в яичниках. Именно этот гормон и провоцирует появление дискомфорта и неприятных ощущений в первом триместре беременности, а вот на сроке 13 недель и выше концентрация хорионального гонадотропина в периферической крови начинает уменьшаться – все симптомы рассматриваемого вида токсикоза исчезают.
- Психогенный. Согласно этой теории ранний токсикоз чаще всего возникает у тех женщин, которые более эмоциональны, впечатлительны – у них нарушено соотношение процессов торможения и возбуждения. Неудивительно, что ранний токсикоз у таких беременных развивается просто на фоне переживаний за будущего ребенка и собственное здоровье.
- Иммунологический. Плодное яйцо, по сути, является инородным телом для женщины и по антигенному составу сильно отличается от организма женщины. В ответ на такое «проникновение» у женщины вырабатываются антитела, которые и провоцируют появление симптомов раннего токсикоза.
Все эти факторы могут быть у каждой беременной, и какой из них сыграет главную роль неважно. Врачами отмечено, что тяжело протекает ранний токсикоз у женщин с отягощенным соматическим статусом, то есть в анамнезе у них имеются колиты, ожирение, гипертоническая болезнь, нефрит, гастрит и язвенная болезнь желудка/двенадцатиперстной кишки. Практически со 100%-ой уверенностью врачи прогнозируют появление раннего токсикоза у беременных, которые перенесли аборты, имеют в анамнезе хронические заболевания женской половой системы (цервициты, аднекситы, эндометриты).
Симптомы раннего токсикоза беременных
Самыми характерными признаками раннего токсикоза, которые появляются на 5-6 неделе беременности, считаются тошнота, рвота, внезапное изменение вкусовых и обонятельных восприятий, сонливость, вялость и потеря аппетита. Врач объективно может определить снижение веса, понижение артериального давления, тахикардию, нарастание в крови азотемии, появление в моче ацетона и электролитные нарушения. В зависимости от того, насколько выражена рвота, врачи выделяют несколько степеней раннего токсикоза:
 Легкая степень характеризуется рвотой до 5 раз в сутки и общим удовлетворительным состоянием беременной женщины. Для этой степени будет характерным изменение вкуса, непереносимость запахов, а вот аппетит и сон женщины остаются неизменными, также как и анализы мочи и крови.
Легкая степень характеризуется рвотой до 5 раз в сутки и общим удовлетворительным состоянием беременной женщины. Для этой степени будет характерным изменение вкуса, непереносимость запахов, а вот аппетит и сон женщины остаются неизменными, также как и анализы мочи и крови.- Умеренная степень. В таком случае будет наблюдаться постоянная тошнота, частота возникновения рвоты уже составлять 10 раз в сутки, а жидкость и пища удерживается в организме незначительно. У женщины ухудшается общее самочувствие, значительно снижается аппетит и нарушается сон. Беременная при умеренной степени раннего токсикоза может терять вес по 3-5 кг в неделю, будут присутствовать тахикардия и гипотония, в ходе лабораторных исследований будет выявлено присутствие ацетона в моче.
- Тяжелая степень. Она характеризуется неукротимой рвотой до 20 и более раз в сутки, аппетит полностью отсутствует, жидкость и пища в желудке почти не задерживаются, сон нарушается. Женщина пребывает в подавленном настроении, у нее ярко выражена апатия, а потеря массы тела может составлять 7-15 кг в неделю.
Обратите внимание: тяжелая степень раннего токсикоза приводит к кровоизлияниям в конъюнктиву, учащению пульса до 120 ударов в минуту, аритмии и гипотонии, общее состояние беременной ухудшается. В таком случае гинеколог будет настаивать на госпитализации беременной.
Диагностика раннего токсикоза беременных
Выявляется рассматриваемый вид гестационного осложнения беременных путем анализа жалоб женщины, на основании объективных данных и результатов дополнительных обследований. Гинеколог осматривает женщину на кресле и проводит ультразвуковое исследование, что помогает убедиться в наличии плодного яйца в матке, определить срок беременности и удостовериться в нормальном развитии плода.
Если беременная предъявляет жалобы, характерные для раннего токсикоза, то ей обязательно проводится общий клинический анализ крови, биохимический анализ крови и общий анализ мочи.
Лечение раннего токсикоза беременных
 Легкая степень раннего токсикоза беременных не требует госпитализации, но некоторые методы улучшения самочувствия женщине нужно все-таки применить. Обычно все ограничивается приемом седативных препаратов (валериана или настой пустырника), витаминов и противорвотных средств (церукал). Если рассматриваемый вид гестационного осложнения сопровождается обильным слюнотечением, то врач может порекомендовать полоскание ротовой полости настоями ромашки аптечной, шалфея и мяты (эти растения обладают дубящими свойствами). Для уменьшения интенсивности тошноты и рвоты нужно провести коррекцию питания беременной – оно должно быть дробным, пища – легкоусвояемой, а приниматься еда – небольшими порциями.
Легкая степень раннего токсикоза беременных не требует госпитализации, но некоторые методы улучшения самочувствия женщине нужно все-таки применить. Обычно все ограничивается приемом седативных препаратов (валериана или настой пустырника), витаминов и противорвотных средств (церукал). Если рассматриваемый вид гестационного осложнения сопровождается обильным слюнотечением, то врач может порекомендовать полоскание ротовой полости настоями ромашки аптечной, шалфея и мяты (эти растения обладают дубящими свойствами). Для уменьшения интенсивности тошноты и рвоты нужно провести коррекцию питания беременной – оно должно быть дробным, пища – легкоусвояемой, а приниматься еда – небольшими порциями.
Обратите внимание: любые лекарственные препараты и настои седативных трав назначаются беременной женщине только гинекологом. Самостоятельный выбор лечения раннего токсикоза чреват осложнениями беременности.
При умеренной степени раннего токсикоза лечение беременной проводится в стационарных условиях, где ей назначается инфузионная терапия – внутривенное введение Дисоля/Ацесоля/Трисоля (солевые растворы), глюкозы, гепатопротекторов, витаминов и белковых препаратов. Чтобы купировать приступы рвоты, женщине показано применение нейролептических препаратов, отличный эффект наблюдается и при проведении физиопроцедур – например, электрофореза, электросна, иглоукалывания.
Тяжелая степень раннего токсикоза беременных – это критическое состояние, поэтому лечение таких пациенток проводят в палатах интенсивной терапии под постоянным контролем гемодинамических и лабораторных показателей. Лечение сводится к инфузиям растворов в объеме не менее трех литров, введении нейролептиков, гепатопротекторов, противорвотных средств.
Обратите внимание: тяжелая степень раннего токсикоза может окончиться комой и гибелью женщины, поэтому чаще всего в таком случае врачи проводят искусственное прерывание беременности по медицинским показателям. Нередко происходит и самопроизвольное прерывание беременности.
Ранний токсикоз, в большинстве случаев, считается нормальным явлением, если он протекает в легкой и умеренной степени тяжести. Чаще всего неприятные симптомы рассматриваемого явления исчезают после 12-13 недели беременности, а если этого не происходит, то гинеколог будет проводить полноценное обследование пациентки с целью исключения гепатитов, панкреатитов, гепатоза и пузырного заноса.
Поздний токсикоз беременных (гестоз)
Поздним токсикозом, или гестозом, беременных называют осложнение беременности в третьем триместре, которое характеризуется развитием глубоких нарушений в жизненно важных органах и системах. Начинает свое развитие поздний токсикоз после 18-20 недели беременности, а вот диагностируется он только на 26-28 неделе беременности.
Причины позднего токсикоза
Современная гинекология имеет несколько теорий о причинах развития рассматриваемого вида гестационного осложнения беременности, поэтому нередко это состояние называют «болезнью теорий». Выделим наиболее популярные мнения:
- Гормональные нарушения. Происходит нарушение регулирования жизненно важных функций, что приводит к иммунологическому конфликту между плодом и матерью.
- Кортиковисцеральная теория. Во время беременности могут произойти сбои во взаимосвязи между корой и подкорковыми структурами головного мозга, а это провоцирует рефлекторные изменения в сосудах и системе кровообращения.
- Генерализованный спазм сосудов. Это приводит к нарушению кровоснабжения органов и тканей, повышается артериальное давление, уменьшается общий объем крови, которая циркулирует в сосудистом русле.
- Поражение внутренней оболочки сосудов. Такое нарушение приводит к кислородному голоданию клеток головного мозга, почек и печени.
Симптомы гестоза (позднего токсикоза)
Самым первым проявлением рассматриваемого вида гестационного осложнения является водянка, которая характеризуется задержкой в организме жидкости и появлением стойких отеков. Сначала отеки могут быть скрытые и их можно обнаружить только после изучения графика увеличения массы тела беременной, а вот после того, как отеки станут явными, выраженными, то врач проводит классификацию стадий водянки:
- 1 стадия – отеки распространяются только на нижние конечности, а конкретно – охватывают голени и стопы;
- 2 стадия – отеки присутствуют и на нижних конечностях, и на передней брюшной стенке живота;
- 3 стадия водянки – отеки присутствуют на нижних и верхних конечностях, лице и животе;
- 4 стадия – отеки приобретают универсальный, генерализованный характер.
Обратите внимание: при водянке общее самочувствие беременной женщины, как правило, не нарушается. Но если отеки выражены, то пациентка будет жаловаться на повышенную утомляемость, жажду и чувство тяжести в ногах.
 После того, как у беременной женщины развились отеки, может наступить нефропатия, для которой будет характерным сочетание трех симптомов – отеки, гипертонии и протеинурии (появление белка в моче). Даже если присутствует только два из перечисленных симптомов, врач будет ставить диагноз «нефропатия беременных». Стоит отметить, что повышение артериального давления у беременных в третьем триместре будет не устойчивым, а волнообразным. Чтобы отследить эти скачки, нужно сравнивать показатели давления первых месяцев беременности и текущего периода вынашивания ребенка.
После того, как у беременной женщины развились отеки, может наступить нефропатия, для которой будет характерным сочетание трех симптомов – отеки, гипертонии и протеинурии (появление белка в моче). Даже если присутствует только два из перечисленных симптомов, врач будет ставить диагноз «нефропатия беременных». Стоит отметить, что повышение артериального давления у беременных в третьем триместре будет не устойчивым, а волнообразным. Чтобы отследить эти скачки, нужно сравнивать показатели давления первых месяцев беременности и текущего периода вынашивания ребенка.
Обратите внимание: развитие опасных осложнений при гестозе (например, преждевременной отслойки плаценты, кровотечений или гибели плода) часто провоцируется не высоким артериальным давлением, а его колебаниями.
Прогнозы беременности при нефропатии весьма вариативны. Значительно ухудшают прогноз сочетанные формы позднего токсикоза – например, если у женщины развилась нефропатия на фоне ранее диагностированной гипертонии, порока сердца, нефрита. Длительное течение нефропатии может перейти в следующую стадию развития позднего токсикоза – преэклампсию.
Преэклампсия характеризуется расстройством кровообращения центральной нервной системы. Симптомами преэклампсии будут не только проявления нефропатии, но и головные боли, тяжесть в затылке, боли в правом подреберье, тошнота и рвота. Отмечаются нарушения памяти, вялость, безразличие к окружающему миру и близким людям, расстройство зрения, боли в области эпигастрия.
Существует ряд показателей, которые укажут на развитие преэклампсии позднего токсикоза беременных:
- артериальное давление – 160/110 и выше;
- диурез – менее 400 мл;
- тошнота и рвота;
- количества белка в моче – 5 граммов и более в сутки;
- нарушения мозговой деятельности;
- зрительные нарушения;
- снижение тромбоцитов в крови;
- нарушение работы печени;
- снижение показателей свертываемости крови.
Самым тяжелым проявлением позднего токсикоза считается эклампсия, которая характеризуется присутствием всех симптомов нефропатии и преэклампсии, а также судорогами и потерей сознания.
Развитие судорожного припадка при эклампсии может быть спровоцировано любым внешним раздражителем – например, резкой болью, ярким светом, стрессом или громким звуком. Продолжительность приступа судорог равна 1-2 минуты, начинается он с подергивания мышц век, лица, а затем распространяется на мышцы верхних/нижних конечностей и все тело. Взгляд у беременной женщины в момент судорожного припадка застывает, зрачки закатываются, уголки рта опускаются, а пальцы рук сжимаются в кулаки.
 Через 30 секунд от начала приступа эклампсических судорог у женщины начинаются тонические судороги – тело беременной напрягается и вытягивается, позвоночник выгибается, голова запрокидывается назад, челюсти плотно сжимаются, кожа приобретает синюшный оттенок. Так как во время приступа оказываются задействованными органы дыхания, то наступает нарушение этой деятельности и потеря сознания.
Через 30 секунд от начала приступа эклампсических судорог у женщины начинаются тонические судороги – тело беременной напрягается и вытягивается, позвоночник выгибается, голова запрокидывается назад, челюсти плотно сжимаются, кожа приобретает синюшный оттенок. Так как во время приступа оказываются задействованными органы дыхания, то наступает нарушение этой деятельности и потеря сознания.
Обратите внимание: как раз в момент потери сознания у беременной, находящейся в судорожном припадке на фоне эклампсии, может произойти кровоизлияние в головной мозг и быстрая смерть.
Через 10-20 секунд после тонических судорог начинают развиваться клонические – женщина буквально бьется в судорогах, непрерывно двигая руками и ногами, словно подпрыгивает в постели. Подобные судороги длятся максимум полторы минуты, а затем появляется хриплое, с выделением пены изо рта, дыхание.
Важно: после окончания судорожного припадка беременная женщина ничего помнит о нем, чувствует сильную слабость и головную боль. Любой раздражитель, в том числе и инъекции лекарственных препаратов, могут спровоцировать начало нового приступа.
Очень опасным состоянием считается бессудорожная эклампсия – коматозное состояние развивается внезапно на фоне высокого артериального давления. Подобный вид эклампсии характеризуется обширным кровоизлиянием в головной мозг и смертью женщины.
Диагностические мероприятия
Гинеколог при диагностике рассматриваемого вида гестационного осложнения учитывает жалобы женщины, обращает внимание на ее внешний вид (как раз можно выявить отеки) и руководствуется результатами обследований. Чтобы определить степень течения позднего токсикоза, беременная женщина направляется на сдачу анализов крови и мочи, ее обследует и офтальмолог.
Если имеются подозрения на развитие гестоза (позднего токсикоза), то обязательно проводятся ультразвуковое исследование и допплерография – это поможет оценить состояние плода и плацентарного кровотока.
Лечение позднего токсикоза (гестоза)
 Лечение гестоза в условиях амбулаторного ведения беременной допускается только при его легком течении, во всех остальных случаях женщина госпитализируется в такие учреждения, где имеются реанимационный блок и все необходимое для срочного родоразрешения.
Лечение гестоза в условиях амбулаторного ведения беременной допускается только при его легком течении, во всех остальных случаях женщина госпитализируется в такие учреждения, где имеются реанимационный блок и все необходимое для срочного родоразрешения.
Цель лечения гестоза – нормализовать работу центральной нервной системы, стабилизировать обменные процессы, нормализовать показатели артериального давления. Продолжительность терапии при позднем токсикозе зависит только от интенсивности его проявления.
Обратите внимание: самостоятельные роды при тяжелом токсикозе беременных допускаются только в том случае, если состояние роженицы удовлетворительное, проводимая терапия оказалась эффективной, отсутствуют нарушения внутриутробного развития плода. Даже незначительная отрицательная динамика служит показанием для проведения оперативного родоразрешения.
Редкие токсикозы беременных
Если говорить о редких формах токсикоза беременных, то стоит выделить несколько наиболее выраженных.
Дерматозы беременных
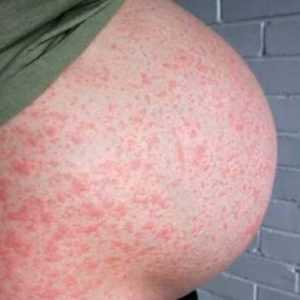 Возникают на фоне гормональных нарушений, «сбоях» обменных процессов и дисбаланса между корой и подкорковыми структурами головного мозга. Появляются подобные токсикозы практически сразу после зачатия, исчезают после родов.
Возникают на фоне гормональных нарушений, «сбоях» обменных процессов и дисбаланса между корой и подкорковыми структурами головного мозга. Появляются подобные токсикозы практически сразу после зачатия, исчезают после родов.
Дерматозы беременных проявляются экземами, эритемами, крапивницей и герпетическими высыпаниями. Никакой опасности для жизни матери и плода они не представляют, но лечение необходимо, так как это позволит облегчить состояние женщины.
В рамках мероприятий, направленных на избавление от рассматриваемой формы редкого гестационного осложнения, назначается диета с ограничением белков и жиров. Из лекарственных препаратов эффективными будут те, которые способны нормализовать обмен веществ.
Желтуха беременных
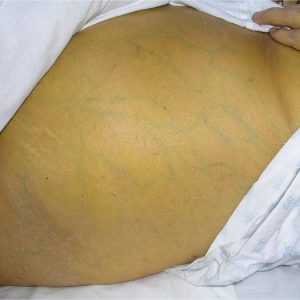 Чаще всего возникает в третьем триместре беременности, но может сопровождать и ранний токсикоз, который протекает тяжело. При появлении желтухи у беременных врач должен обязательно провести обследование женщины с целью дифференциации рассматриваемого состояния от патологического поражения печени и/или желчевыводящих путей.
Чаще всего возникает в третьем триместре беременности, но может сопровождать и ранний токсикоз, который протекает тяжело. При появлении желтухи у беременных врач должен обязательно провести обследование женщины с целью дифференциации рассматриваемого состояния от патологического поражения печени и/или желчевыводящих путей.
Лечение желтухи беременных заключается в назначении рационального питания и применении определенных лекарственных препаратов – например, холестирамина или нерабола. Допускается использование в лечении желтухи беременных антигистаминных препаратов и фенобарбитала, а если клинические проявления рассматриваемой формы гестационного осложнения нарастают, да еще и сопровождаются тяжелым течением раннего или позднего токсикоза, то женщине будет показано прерывание беременности.
Острый жировой гепатоз беременных
Крайне опасное состояние, которое развивается на 33-40 неделе беременности. Всегда начинается остро, практически во всех случаях заканчивается смертью плода или самой женщины.
Лечение острого жирового гепатоза беременных подразумевает незамедлительное прерывание беременности, проведение дезинтоксикационной терапии и введение белковых/липотропных средств.
Хорея беременных
Эту форму связывают с нарушением обмена кальция, который происходит по причине гипофункции паращитовидных желез. Проявляется хорея беременных судорожными подергиваниями мышц верхних/нижних конечностей. Чаще всего такая форма редкого токсикоза встречается у женщин с ревматизмом в анамнезе.
Лечение хореи беременных проводится в стационаре, женщине назначаются препараты седативного действия и средства, которые способны нормализовать обмен кальция (витамины D, E и глюконат кальция).
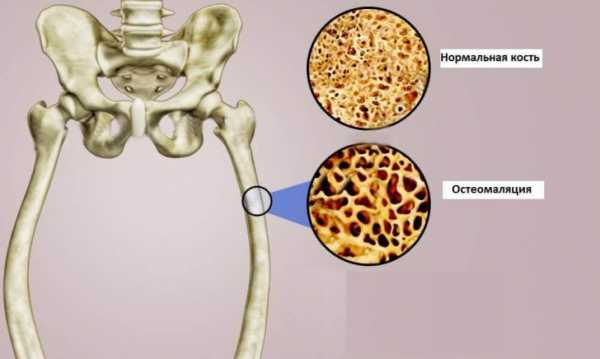
Остеомаляция
Это крайне редко встречающаяся форма токсикоза беременных, обусловлено ее развитие декальцификацией костей и их размягчением. Чаще всего поражаются кости таза и позвоночник, этот процесс сопровождается сильными болями и деформацией пострадавших костей.
Лечение остеомаляции беременных заключается в проведении терапии, направленной на нормализацию фосфорно-кальциевого обмена.
Токсикозы беременных – это нарушения в организме, которые связаны с наступлением зачатия. Врачи преследуют цель не только облегчить состояние женщины, но и сохранить нормальное внутриутробное развитие плода. Независимо от того, какой вид токсикоза развивается у беременной женщины и в какой степени тяжести протекает, женщина должна находиться под наблюдением гинеколога, а в большинстве случаев – на стационарном лечении.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
8,871 просмотров всего, 1 просмотров сегодня
Загрузка…okeydoc.ru
признаки токсикоза, лечение и профилактика.
В этой статье рассмотрим вопросы, касающиеся токсикоза, а также советы, как с ним бороться: какие могут быть признаки и степень токсикоза, методы лечения и профилактики.
Ранний токсикоз — это патологическое состояние, возникающее во время и в связи с беременностью. Наличие токсикоза не зависит от пола плода.
Теорий возникновения раннего токсикоза существует много. Основная — это теория, что таким образом организм матери отвечает на появление «чужеродного» тела внутри него, возникает реакция по типу иммунной. Впоследствии организм привыкает к наличию плодного яйца, поэтому наиболее выражен токсикоз в первом триместре беременности. Кроме того, при беременности должны интенсивнее работать все органы и системы, изменяется гормональная регуляция, обмен веществ. Организм матери может не сразу приспособиться к своему новому положению, и следствием этого является ранний токсикоз.
Некоторые считают, что наличие токсикоза при беременности является обязательным. Однако, это не так. Идеальная беременность протекает без него. Токсикоз — это признак того, что организм матери не успевает адаптироваться к потребностям растущего плода.
У женщин с хроническими заболеваниями токсикоз бывает чаще. Также факторами риска являются повышенная эмоциональность, курение, употребление алкоголя.
 |
Многие проблемы, возникающие со здоровьем будущей матери и вынашиванием малыша, легко заблаговременно выявить и предупредить их развитие. Что для этого необходимо? Своевременно встать на учет и проходить обследования в соответствии со сроками беременности. Узнать подробнее об особенностях 1 триместра |
Клиника токсикоза
Ранний токсикоз обычно бывает в первые 12 недель беременности, но в некоторых случаях он может беспокоить женщину до 16, а иногда даже до 20 недель. Токсикоз чаще всего проявляется плохим самочувствием, тошнотой и рвотой, у некоторых обильное слюнотечение (может выделяться до 1,5 л слюны в сутки).
Вследствие рвоты и слюнотечения может наступить обезвоживание организма, которое проявляется сухостью кожи и слизистых, повышением температуры тела, снижением артериального давления и учащением пульса.

Выделяют 3 степени рвоты беременных:
1. Легкая степень. Общее состояние остается удовлетворительным, частота рвоты не более 3–4 раз в сутки, потеря массы тела не превышает 2 кг. Влажность кожи и слизистых остается нормальной. Анализы крови и мочи остаются нормальными. Лечение проводится амбулаторно.
2. Средняя степень тяжести. Рвота от 5 до 10 раз в сутки, потеря массы тела превышает 2 кг в неделю. Может быть небольшое повышение температуры тела. Нередко наблюдается запор. При исследовании мочи выявляется положительная реакция на ацетон. Лечение проходит на дневном стационаре или женщину госпитализирует.
3. Тяжелая степень. Рвота более 10 раз в сутки. Ночью рвота продолжается, из-за чего нарушается сон. Отмечается выраженное похудание. Снижается артериальное давление. Состояние тяжелое, заторможенное. В анализе мочи — положительная реакция на ацетон, может быть белок. В анализе крови повышается содержание билирубина и креатинина, снижается количество белка. В этом случае необходима госпитализация. При чрезмерной рвоте (более 20 раз в сутки несколько дней подряд) в некоторых случаях ставится вопрос о прерывании беременности.
Слюнотечение может сопровождать рвоту, реже возникает как самостоятельное заболевание. Обильное слюнотечение приводит к обезвоживанию, также оно отрицательно влияет на психику женщины.
Также существуют редкие формы раннего токсикоза: остеомаляция (размягчение костей) беременных, острая желтая атрофия печени (в результате быстро начинают погибать клетки печени, печень уменьшается в размерах), тетания беременных (судороги мышц верхних и нижних конечностей). В этих случаях необходимо прерывание беременности. Еще раз хочу подчеркнуть: встречаются крайне редко!
 |
Остановимся на более серьезной проблеме. Пика хлоротика — тяга к поеданию совсем несъедобных вещей: мела, известки, земли, обоев и прочего, может быть признаком серьёзных нарушений в организме. Если вам одновременно хочется понюхать выхлопные газы, средство для снятия лака или непрерывно мыть бетонный пол — нужно обратиться к своему врачу. Мнение врача о проблеме |
Лечение
При легкой степени токсикоза обходятся без медикаментозных средств. Необходима коррекция питания. Кроме того, беременной женщине нужно избегать наличия сильных запахов: не рекомендуется пользоваться духами (если необходим дезодорант, то выбрать без запаха), находиться в помещении, где идет ремонт, следует избегать пассивного курения (а уже тем более курить самой). Духота в помещении также усиливает тошноту, поэтому его нужно периодически проветривать.
На голодный желудок тошнота сильнее, поэтому он не должен быть пустым. Можно держать на тумбочке возле кровати несладкое печенье или сухарики, чтобы перекусить до завтрака, не вставая с постели. Можно даже перекусывать ночью, если вы проснетесь, так как по некоторым данным токсикоз обостряется утром из-за того, что за ночь снижается уровень сахара в крови. Проснувшись, не вставайте сразу же, полежите еще минут 20, потом поднимайтесь плавно, резко не соскакивайте с кровати.
Пищу лучше принимать маленькими порциями, каждые 2–3 часа. Еда должна быть вареная или приготовленная на пару, жареного следует избегать. Можно употреблять в пищу детское питание, так как оно лучше усваивается. На завтрак лучше выбирать холодную еду, потому что она меньше пахнет. Многих спасают сухарики, только их нужно готовить самим, потому что в сухариках заводского производства добавлены различные ароматизаторы, которые только усилят тошноту. После еды не делать резких движений и не наклоняться.

Важно прислушиваться к своему организму, так как то, что вы на самом деле хотите съесть в данный момент, вам не навредит, даже если это какая-то «вредная» пища.
Хорошо снимает тошноту вкус и запах лимона. Рекомендуется посасывать ломтик лимона, когда возникает приступ тошноты. Хорошо принимать душ, используя гели для душа с запахом лимона. Эффективным средством также является имбирь. Его надо добавлять в чай или просто жевать.
Успокаивающее действие на пищеварительную систему оказывают продукты с мятой (например, чай с мятой). Можно жевать мятную жвачку. Однако на более поздних сроках мята может вызывать изжогу.
Тошноту можно преодолеть, посасывая леденцы. Многим очень помогает сосание кусочков льда или замороженного фруктового сока (лучше цитрусового).
Нужно достаточно много пить, чтобы избежать обезвоживания. Для восстановления водно-солевого баланса в организме полезна минеральная вода. Также можно пить воду с лимоном или некрепкий зеленый чай. Пить нужно часто, но небольшими порциями. Это очень важно, так как обезвоживание оказывает отрицательное влияние на плод, поскольку резко уменьшается приток питательных веществ.
Не забывайте принимать витамины для беременных (Элевит, Центрум, Витрум пренаталь, Матерна, Компливит мама). Они не только обеспечивают вас и малыша необходимыми веществами, но и облегчают тошноту. Витамины лучше усваиваются днем или вечером. Некоторым беременным уменьшить симптомы токсикоза помогают пивные дрожжи.
Необходимо высыпаться, беременным рекомендуется ночной сон не менее 9–10 часов. После работы тоже нужно минут 30–40 полежать.
Токсикоз может усиливаться из-за возбуждения центральной нервной системы, поэтому для беременной женщины очень важно быть спокойной, не волноваться. Кроме того, существует закономерность, что чем больше вы думаете о токсикозе, тем сильнее тошнота. Успокоить свой организм помогает настойка пустырника.

Хорошо помогают лекарственные растения — мята перечная, трава валерианы, календула, тысячелистник. Можно приготовить «лекарство» от токсикоза, взяв по 1 чайной ложке этих растений и залив 250 мл кипятка. Выпить в 3–4 приема в течение дня.
Если, несмотря на выполнение всех рекомендаций, тошнота и рвота продолжаются, необходимо обратиться к врачу, чтобы он назначил лекарственные препараты или направил на дневной стационар, а в тяжелых случаях госпитализировал.
Для уменьшения тошноты и рвоты используется препарат церукал. Он выпускается как в ампулах для уколов, так и в таблетках. Дозировка определяется в зависимости от тяжести состояния.
При раннем токсикозе применяются гепатопротекторы. Например, хофитол (препарат растительного происхождения) по 2 таблетки 3 раза и сутки или эссенциале по 2 капсулы 2–3 раза в день во время еды.
В стационаре проводится также инфузионная терапия (капельницы), прежде всего растворами глюкозы, чтобы вывести из организма вредные продукты обмена, которые вызывают тошноту, и восполнить недостаток жидкости.
Хороший эффект дает физиотерапия: электросон, 6–8 сеансов. Также применяется электрофорез с витамином В1.
Об эффективности проводимой терапии судят по улучшению самочувствия, прибавке массы тела, нормализации анализов крови и мочи.
К сожалению, лечение не всегда полностью избавляет женщину от симптомов токсикоза, но оно помогает организму адаптироваться к беременности. У большинства женщин токсикоз проходит после 12 недель.
 |
Беременность — особое состояние женщины, во время которого с ней происходят удивительные метаморфозы. Причем внешние изменения либо проблемы со здоровьем будущей мамы вполне понятны для большинства окружающих. Тогда как ее эмоциональное состояние и поведение неподвластно осмыслению «небеременного» разума. Рассмотрим наиболее частые «причуды» |
Профилактика

Беременной женщине необходимо обеспечить эмоциональный покой. Нужно с пониманием отнестись к новым пищевым пристрастиям женщины, понять, что это не просто капризы. Также нужно помочь ей избегать неприятных резких запахов.
Часто приступ тошноты может спровоцировать езда в транспорте, особенно в общественном. Поэтому если вам нужно проехать всего 2–3 остановки, то лучше пройдитесь пешком. Тем более, что беременным полезно много гулять.
Если есть возможность, постарайтесь на недельку-другую выбраться на свежий воздух, например, на дачу. Особенно в теплое время года.
Большое значение имеет лечение начальных (легких) проявлений токсикоза, что дает возможность предупредить развитие более тяжелых форм заболевания.
Некоторых женщин так мучает токсикоз, что они начинают сомневаться, а стоит ли рождение малыша всех этих мучений. Гоните от себя подобные мысли! Самое главное — это, несмотря на временные трудности помнить о ребенке, который находится в животике, и постараться чтобы он все равно чувствовал, что он самый желанный.
Фото: globallookpress.com
www.u-mama.ru
Ранний токсикоз при беременности: симптомы, причины и лечение
Один из неприятных, но ожидаемых спутников беременности у многих женщин – это ранний токсикоз. С одной стороны, утренняя тошнота и даже рвота, слабость, повышенное слюноотделение, неприятие определенных вкусов и запахов свидетельствуют о том, что в организме происходит серьезная работа, связанная с перестройкой всех его систем. Это позволяет почувствовать себя «по-настоящему» беременной, когда животик еще не появился. Но другая сторона медали – постоянный дискомфорт и мысли о том, когда же исчезнет тягостное ощущение подташнивания и можно будет спокойно наслаждаться ожиданием своего малыша.
В этой статье мы расскажем об основных причинах токсикоза и способах борьбы с ним.

Токсикоз на ранних сроках беременности: когда начинается, сколько длится и когда заканчивается?
Иногда именно благодаря появлению утренней тошноты женщина начинает догадываться о наступившей беременности. Токсикоз до задержки встречается редко, хотя и он теоретически возможен, начиная с 7-10 дня после зачатия. Но все-таки на столь раннем сроке беременность чаще проявляет себя повышением аппетита и пристрастием к определенным продуктам, а не тошнотой.
Обычно токсикоза «ждут» уже после того, как увидят две полосочки на домашнем тесте. Каждая беременность уникальна, и нельзя сказать, на каком сроке начнется токсикоз, и будет ли он у вас вообще.
Чаще всего токсикоз начинается на 5-6 акушерской неделе беременности.
Измученные частым, а то и постоянным ощущением «дурноты», беременные на ранних сроках задаются вопросом: «Когда пройдет токсикоз?». Токсикоз длится у одних женщин всего пару недель, причем проявляется слабо, а у других не закачивается и с началом второго триместра, но, по наблюдению врачей, чаще всего продолжается до 13-14 (в ряде случае до 16) недель беременности. Именно к этому сроку закачивается формирование плаценты, что приводит к быстрому угасанию симптомов токсикоза. В утешение страдающим от тошноты женщинам стоит сказать: многие специалисты считают это неприятное состояние хорошим показателем, свидетельствующим о нормальном протекании беременности.
Токсикоз: симптомы и признаки
Токсикозом беременных называется комплекс патологических изменений состояния организма, вызванных отравлением вредными веществами внутреннего происхождения.
Симптомы токсикоза на ранних сроках – это слабость, сонливость, понижение артериального давления, головокружение, обильное слюнотечение, снижение или полная потеря аппетита, изменение восприятия запахов и вкусов, тяга к необычным продуктам, тошнота и рвота. Очень редко причина интоксикации остается непонятной для женщины, хотя встречаются и случаи, когда именно изменения пищевого поведения наталкивают на мысль о беременности.

Незначительные недомогания, которыми считаются тошнота и рвота не чаще 1-2 раз в сутки до 13 недель беременности, возникают примерно у 90% женщин и не рассматриваются врачами как патология. Непосредственно токсикозом медики называют состояние, при котором у женщины рвота происходит не менее 3 раз в сутки.
Токсикоз, сопровождающийся частой рвотой, может приводить к нарушениям обмена веществ, что приводит к потере веса вплоть до истощения и обезвоживанию организма. Наиболее тяжелые случаи токсикоза вызывают дистрофические изменения в почках, печени, сердце, легких и ЦНС.
Рвотный рефлекс – это самый известный признак токсикоза. Именно по силе его выраженности токсикоз относят к той или иной степени тяжести.
В редких случаях токсикоз может проявляться возникновением дерматозных высыпаний, астмы беременных, остеомаляции (размягчения костного вещества), тетании (спазмов скелетных мышц).
Степени токсикоза
С медицинской точки зрения, токсикоз имеет три степени тяжести:
Первая (легкая) степень – рвота возникает до 4-5 раз в сутки, чаще всего утром и после еды. Это уменьшает аппетит и ухудшает настроение женщины, но в целом на общее состояние здоровья не влияет. Легкая степень токсикоза вызывает незначительную потерю массы тела (до 3 кг). Лечение проводится вне стационара. Стандартные рекомендации врачей – это прием препаратов, способствующих выведению из организма токсинов, а также медикаментов, снижающих возбудимость нервной системы и ускоряющих обмен веществ.
Вторая (средняя) степень переносится женщиной значительно тяжелее, чем легкая. Рвота учащается до 10 раз в сутки, возможно повышение температуры, ускоряется сердцебиение (до 100 ударов в минуту). Беременная теряет в весе (за две недели до 3-4 кг), что иногда приводит к снижению артериального давления. Токсикоз средней степени может выражаться и редкой рвотой (раз в несколько дней), но при этом выраженной тошнотой, препятствующей приему пищи. Если анализы выявляют появление в моче ацетона, женщине требуется госпитализация либо лечение в условиях дневного стационара. Проводится стандартная терапия в виде внутривенного введения лекарственного раствора с помощью капельницы. Она помогает восполнить нехватку жидкости и питательных веществ в организме беременной женщины. В случае если симптомы токсикоза прогрессируют, врач может назначить лечение с помощью препаратов, подавляющих возбудимость рвотного центра. Для их назначения необходимы веские основания, поэтому принимать такие медикаменты по собственному усмотрению ни в коем случае нельзя.
Третья (тяжелая) степень требует немедленной госпитализации. Состояние беременной характеризуется опасными симптомами: рвота становится продолжительной и частой, до 25 раз в сутки, женщина теряет в весе более 10 кг, поскольку не может даже пить воду, пульс учащается до 120 ударов в минуту, температура повышается до 37,5⁰С. При тяжелой степени токсикоза нарушается обмен веществ, организм быстро приходит к обезвоживанию. В моче появляется ацетон (кетоновые тела) и креатин, обнаруживаются изменения и в биохимическом анализе крови. Лечение проводится в стационаре, оно аналогично лечению при средней степени токсикоза. В крайне тяжелых случаях, когда терапия не имеет эффекта и токсикоз становится опасным для жизни женщины, врачи рекомендуют прервать беременность по медицинским показаниям.
Причины токсикоза
Даже достаточно высокий уровень развития современной медицины не помогает врачам дать однозначный ответ на вопрос, что является причиной токсикоза. Действительно, непонятно, почему одним женщинам беременность не приносит никаких неприятных ощущений, а другие страдают от тошноты, рвоты и других симптомов раннего токсикоза так сильно, что им приходится прибегать к медицинской помощи. В одном лишь мнении сходятся все врачи: токсикоз – это патологическое состояние, и степень его проявления во многом зависит от состояния здоровья женщины.

С медицинской точки зрения, основными причинами токсикоза являются:
1. Гормональные изменения в организме беременной женщины. Оплодотворение яйцеклетки в полости матки вызывает колоссальные гормональные изменения, что не может не влиять на общее состояние организма. Зачатие и развитие ребенка в теле женщины – процесс естественный, и все же зародыш изначально является неким чужеродным объектом, к которому организму необходимо еще приспособиться. Скачки гормонов напрямую воздействуют на состояние нервной системы, что, в свою очередь, влияет на желудочно-кишечный тракт: изменяются вкусовые ощущения, пропадает или усиливается аппетит, возникает рвота или тошнота.
С момента прикрепления зародыша к стенке матки начинает вырабатываться ХГЧ (хорионический гонадотропин человека) – гормон, отвечающий за нормальное протекание беременности. Именно с быстрым ростом ХГЧ, уровень которого в «небеременное» время близок к нулю, а у будущих мам исчисляется тысячами единиц, часто связывают появление крайне неприятных симптомов токсикоза. Вероятно, именно этим и объясняется усиленная тошнота и рвота при многоплодной беременности – ведь в таком случае и уровень ХГЧ будет больше.
2. Реакция на продукты обмена веществ плода. Развивающийся в утробе ребенок получает от мамы необходимые питательные вещества и выделяет ненужные ему и токсичные продукты метаболизма обратно, в материнский организм. Соответственно, тело беременной женщины подвергается повышенным нагрузкам – теперь ему приходится утилизировать продукты не только собственного обмена веществ, но и обмена веществ малыша. И только к 13-14 неделям беременности формируется плацента, которая берет функцию утилизации отходов малыша на себя. Интоксикация организма женщины уменьшается, следовательно, постепенно проходит и токсикоз.
3. Наличие у женщины заболеваний ЖКТ. Острая или хроническая форма заболеваний желудочно-кишечного тракта, особенно поджелудочной железы или желчного пузыря, зачастую приводит к усилению симптомов токсикоза.
4. Защитная реакция организма против потенциально опасных веществ. Беременные, испытывающие токсикоз, замечают, что не все продукты и запахи вызывают у них одинаковую реакцию. Самое сильное отторжение женщины испытывают по отношению к сигаретному дыму, кофе и тяжелым для пищеварения продуктам: мясу, рыбе, яйцам, жареному и копченому. Таким образом, организм старается оградить вынашиваемого ребенка от токсинов, а саму мамочку от перегрузки желудочно-кишечного тракта.
Эта причина отчасти связана с причиной из п.2: до тех пор, пока не сформировалась плацента, тело матери испытывает серьезную нагрузку. Организм начинает активно противостоять дополнительному поступлению потенциально опасных продуктов питания, которые могут вызвать еще более сильную интоксикацию. Кроме того, первый триместр – самый важный в отношении формирования жизненно важных систем малыша, поэтому организм мамы с помощью токсикоза защищает его от возможных опасностей, вызванных продуктами питания.
5. Эмоциональное напряжение. Беременность для многих женщин становится очень неспокойным временем. Вроде бы все знают, что беременным не нужны лишние нервы, но по факту скачки гормонов и волнение за малыша приводят к тому, что будущая мама часто тревожится, недосыпает, раздражается. Незапланированная беременность приносит с собой страхи о будущем. Поскольку нервная система сильно влияет на состояние желудочно-кишечного тракта, неудивительно, что переживания становятся еще одним фактором, способствующим возникновению токсикоза. Кроме того, существует и фактор собственного настроя женщины: самовнушение – вещь очень сильная. Некоторые будущие мамы настолько ждут утренней тошноты, что она действительно у них возникает.
6. Генетическая предрасположенность. Если ваша мама и бабушка страдали от токсикоза, вполне вероятно, что и вы ощутите его симптомы. Кроме того, женщины, страдавшие от токсикоза во время предыдущей беременности, имеют большие шансы его повторного возникновения.
7. Поздняя беременность, наличие хронических заболеваний. С возрастом у большинства женщин накапливаются проблемы со здоровьем, что не может не влиять на протекание беременности. Если женщина впервые ждет малыша в возрасте старше 30-35 лет, и особенно после нескольких перенесенных абортов, это является фактором риска для ряда осложнений, в том числе и токсикоза. Однако грамотное планирование беременности и внимание к собственному здоровью могут свести опасность данного пункта к минимуму.
Как бороться с токсикозом при беременности? Народные средства
Несмотря на огромную радость, которую испытывает большинство беременных, недавно узнавших о своем состоянии, мало кто из них порадуется появлению тошноты и рвоты. Поэтому неудивительно, что вопрос «как избавиться от раннего токсикоза» является крайне актуальным для тех женщин, которые недавно начали ощущать его первые симптомы. Народные средства борьбы с токсикозом касаются прежде всего питания, безопасны и проверены поколениями женщин.

Чтобы облегчить токсикоз, придерживайтесь следующих принципов:
- Проводите как можно больше времени на свежем воздухе. Необходимый минимум – 1 час в день. Получасовая прогулка перед сном поможет вам быстрее и крепче заснуть.
- Во избежание утренней тошноты положите на прикроватную тумбочку заранее горсть орехов, сухофрукты, сухарики или печенье и съешьте их сразу после пробуждения. Также с утра можно выпить теплого мятного чая с лимоном, имбирем и медом – он облегчит ваше состояние.
- Кислые фрукты (зеленые яблоки, лимон, апельсин) могут уменьшить проявления тошноты.
- Хорошим средством облегчения токсикоза являются фрукты с большим содержанием жидкости – арбуз, дыня, виноград.
- Кушать следует часто, чтобы желудок не оставался долгое время пустым. Порции при этом должны быть небольшими, чтобы не перегружать пищеварительную систему.
- Старайтесь есть как можно больше сырых овощей и фруктов, а для приготовления пищи используйте такие методы, как варка на пару или запекание.
- Полезны при токсикозе занятия лечебной физкультурой и дыхательными упражнениями. Они активизируют кровообращение, насыщают тело кислородом, улучшают самочувствие и создают позитивный настрой, столь важный во время беременности.
- Успокоиться и снизить возбудимость рвотного центра головного мозга поможет массаж головы и воротниковой зоны.
Питание при токсикозе: что кушать и пить, чтобы стало легче?
Тошнота и рвота, обостренное обоняние и скачки аппетита при токсикозе создают массу проблем с принятием пищи. Ограничивать себя в еде нельзя, ведь именно сейчас ваш организм особенно нуждается в поступлении витаминов и микроэлементов. Если есть только то, что хочется – опять же можно вызвать дефицит важных веществ (особенно это относится к тем, кого тянет только на булочки и чай). Что же делать – заставлять себя питаться, как обычно? Те, кто знает, что такое сильный токсикоз, лишь посмеются над такой рекомендацией.

Основные принципы питания при токсикозе следующие:
- Не нужно заставлять себя есть, потому что надо, если аппетита нет совсем.
- Чтобы уменьшить тошноту, старайтесь кушать маленькими порциями, с интервалом примерно в 2 часа.
- Откажитесь от жареных, копченых, маринованных, очень соленых, жирных, острых блюд, консервов, шоколада.
- Избегайте употребления слишком холодной и слишком горячей пищи.
- Даже если вы никогда не увлекались здоровым питанием – самое время начать. Помогите своему организму справиться с интоксикацией с помощью легкой, свежей пищи. Сделайте упор на овощи, фрукты, зелень, орехи, злаки. Из молочных продуктов лучше выбирать кисломолочные, например, натуральные нежирные йогурты без добавок, творог, кефир. Употребляемое мясо и рыба должны быть нежирными.
- Желательно с утра и перед каждым приемом пищи выпивать стакан воды комнатной температуры. Пить нужно небольшими глотками.
- Полезны при токсикозе и различные свежевыжатые соки (морковный, яблочный, свекольный, сок сельдерея). Облегчить ваше состояние могут кисло-сладкие морсы (например, клюквенный), зеленый чай с лимоном, чай или настой мяты, мелиссы, ромашки или тысячелистника, негазированная минеральная вода.

Лечение токсикоза
Желание женщин найти универсальное средство от токсикоза вполне понятно, но, к сожалению, вряд ли осуществимо. Существуют как медицинские, так и народные методы, в борьбе с тошнотой используют гомеопатию и другие альтернативные способы лечения. Эффективность их в каждом конкретном случае будет разная, к тому же следует учитывать, насколько то или иное средство безвредно и какие оно имеет противопоказания.
Основные методы лечения токсикоза в домашних условиях:
- Медикаментозный. Любые лекарства, употребляемые беременной женщиной, должны быть, в первую очередь, безопасными. Поэтому ни в коем случае не занимайтесь самоназначениями, а обязательно проконсультируйтесь по поводу лечения токсикоза с врачом, наблюдающим вашу беременность. Большинство препаратов имеют ряд побочных действий, которые необходимо соотносить с пользой от их применения. Конкретных «таблеток от токсикоза» не существует. А в случаях, когда токсикоз угрожает сохранению беременности, врачи назначают женщине комплексное лечение с помощью таких препаратов, как энтеросгель, церукал, эссенциале и др.
- Иммуноцитотерапия. Данный метод лечения заключается в том, что женщине под кожу предплечья вводятся лимфоциты отца ее ребенка. Спустя сутки после этого наступает облегчение симптомов токсикоза. Недостаток данного метода – риск заражения от мужчины опасными инфекциями, поэтому перед процедурой необходимо его полное обследование.
- Гомеопатический. Лечение с помощью индивидуальных гомеопатических препаратов считается безопасным и достаточно эффективным способом борьбы с токсикозом.
- Ароматерапия. О положительном действии на организм эфирных масел люди знают с давних пор. Уменьшить тошноту поможет вдыхание запаха эфирного масла перечной мяты или имбиря. Нанесите на платочек или ладони 2-3 капли масла и подносите к носу в моменты, когда начинает одолевать приступ тошноты.
Некоторым женщинам помогают от токсикоза альтернативные методы: фитотерапия, иглоукалывание и даже гипноз.
И напоследок хотелось бы сказать будущим мамам: даже если токсикоз мучает вас, не забывайте, что это временное явление. Организм не враг самому себе, он лишь приспосабливается к новому состоянию, отвергая продукты, в которых он не испытывает в данный момент потребности. Настраивайтесь на то, что ваша беременность протекает благополучно, и очень скоро вы ощутите радость от встречи со своим малышом, забыв о некоторых неприятных моментах его ожидания!
Специально для lovingmama.ru
Читайте также:
Когда и как вставать на учет по беременности?
Пить ли витамины при беременности?
Когда начинает расти живот при беременности?
Когда ребенок начинает шевелиться в животе при беременности?
Как часто можно делать УЗИ при беременности?
Когда начинает биться сердце у плода?
Можно ли беременным пить кофе?
Можно ли беременным есть суши и роллы?
Можно ли беременным стричь волосы?
Простуда при беременности: как лечить?
lovingmama.ru
Токсикоз у беременных > Клинические протоколы МЗ РК
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
• Сбор жалоб, анамнеза;
• Физикальное обследование (контроль массы тела).
Дополнительные диагностические обследования, проводимые на амбулаторном уровне: [1, 2]
• ОАК;
• ОАМ;
• биохимический анализ крови (билирубин, остаточный азот, мочевина, электролиты — калий, натрий, хлориды, общий белок и белковые фракции, трансаминазы, глюкоза, креатинин)
• УЗИ органов брюшной полости
• УЗИ почек
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию:
• ОАК;
• ОАМ.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования, не проведенные на амбулаторном уровне): [1, 2].
• ОАК;
• ОАМ;
• анализ мочи на определение кетоновых тел;
• биохимический анализ крови (билирубин, остаточный азот, мочевина, электролиты — калий, натрий, хлориды, общий белок и белковые фракции, трансаминазы, глюкоза, креатинин)
• показатели КОС крови;
• УЗИ органов брюшной полости
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования, не проведенные на амбулаторном уровне):
• УЗИ почек
• ФГДС
• кровь на маркеры гепатитов
• КТ брюшной полости
• МРТ брюшной полости
• КТ головного мозга
• МРТ головного мозга
• УЗИ щитовидной железы
• осмотр глазного дна
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии***
Жалобы:
• при легкой степени — рвота до 4–5 раз в день, тошнота, апатия и снижение трудоспособности
• при средней степени – рвота до 10 раз в сутки и более, слюнотечение, значительная слабость, апатия, запор.
• при тяжелой степени — рвота до 20 раз в сутки и более, обильное слюнотечение, головные боли, головокружение, значительная слабость, апатия, боли в правом подреберье, запор.
Физикальное обследование:
• легкая степень – умеренная тахикардия, артериальная гипотензия.
• средняя степень – сухость кожи, субфебрильная температура тела, тахикардия, артериальная гипотензия.
• тяжелая степень – сухость и дряблость кожи, субфебрильная температура, запах ацетона изо рта; выраженная тахикардия, артериальная гипотензия, симптом «пылевого следа» (полоска отшелушенных чешуек эпидермиса при проведении пальцем по коже).
Лабораторные исследования:
Легкая степень – лабораторные данные в пределах нормы/
Средняя степень:
ОАК: лёгкая анемия
Определение КОС крови: метаболический ацидоз
ОАМ: наличие ацетона
Тяжелая степень:
ОАК: увеличение Ht (более 42%) и лейкоцитоз (более 9х109/л),
Биохимический анализ крови: повышение уровня остаточного азота, мочевины, билирубина, незначительное снижение общего белка, уменьшение содержания альбуминов, холестерина, калия, хлоридов.
ОАМ – протеинурия, цилиндрурия, уробилинурия, эритроцитурия, лейкоцитурия, появление желчных пигментов.
Анализ мочи на определение кетоновых тел: реакция мочи на ацетон резко положительная.
Инструментальные исследования:
Показания для консультации узких специалистов:
• терапевт – в целях исключения сопутствующей соматической патологии;
• гастроэнтеролог – в целях исключения заболеваний ЖКТ;
• хирург – в целях исключения острой хирургической патологии;
• уролог – в целях обструкции или инфекции мочевыводящих путей;
• онколог – в целях исключения опухолевых образований ЖКТ;
• инфекционист – в целях исключения инфекционной патологии;
• эндокринолог – в целях исключения эндокринной патологии;
• невропатолог – в целях исключения заболеваний нервной системы — спинного и головного мозга, периферических нервов.
diseases.medelement.com

 Токсический. Считается, что патологические симптомы возникают по причине отравления материнского организма токсическими продуктами, которые вырабатываются плодным яйцом. Еще одно объяснение токсической теории происхождения раннего токсикоза – отравляющие ве6щества попадают в организм матери из-за нарушений обменных процессов.
Токсический. Считается, что патологические симптомы возникают по причине отравления материнского организма токсическими продуктами, которые вырабатываются плодным яйцом. Еще одно объяснение токсической теории происхождения раннего токсикоза – отравляющие ве6щества попадают в организм матери из-за нарушений обменных процессов. Легкая степень характеризуется рвотой до 5 раз в сутки и общим удовлетворительным состоянием беременной женщины. Для этой степени будет характерным изменение вкуса, непереносимость запахов, а вот аппетит и сон женщины остаются неизменными, также как и анализы мочи и крови.
Легкая степень характеризуется рвотой до 5 раз в сутки и общим удовлетворительным состоянием беременной женщины. Для этой степени будет характерным изменение вкуса, непереносимость запахов, а вот аппетит и сон женщины остаются неизменными, также как и анализы мочи и крови.