Прогестерон и токсикоз — Детишки и их проблемы
Но именно этот период беременности нередко осложняется ранним токсикозом. По статистике каждая вторая будущая мама страдает этим недугом. Многие ошибочно считают его нормой, однако это не так: токсикоз — патология.
Обычно под словом «ранний токсикоз» понимают только тошноту, рвоту и слюнотечение. Медицинское понимание этого слова несколько отличается от обыденного: в учебниках по акушерству токсикозом считаются все патологические изменения в организме женщины, которые могут появляться в первом триместре беременности. К ним относятся не только тошнота и рвота, но и некоторые другие неприятные явления, встречающиеся значительно реже (дерматозы — поражения кожи, тетания — судороги мышц, остеомаляция — размягчение костей, желтуха, бронхиальная астма беременных и т.д.).
Содержание статьи:
Причины
Несмотря на многочисленные исследования, найти причину токсикоза до сих пор не удалось. Но некоторые гипотезы существуют:
Самая популярная и наиболее обоснованная теория возникновения токсикозов — это так называемая нервно-рефлекторная теория, согласно которой важную роль в развитии заболевания играют нарушения взаимоотношений центральной нервной системы и внутренних органов. Все знают, что во время беременности многие женщины становятся более капризными, раздражительными, плаксивыми. Это происходит потому, что во время вынашивания малыша интенсивнее, чем обычно, начинают работать исторически более «старые» подкорковые структуры мозга, тогда как обычно у человека, стоящего на высшей ступени эволюции, более активна кора. Но подкорковые структуры формируют большинство защитных рефлексов, и мудрая природа, оберегая беременность, заставляет эту часть мозга будущей мамы работать с большей отдачей. В подкорковых структурах расположен рвотный центр, а также обонятельные зоны и клеточки, «управляющие» внутренними органами, в том числе желудком, сердцем, сосудами, легкими, слюнными железами. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов.
Иммунная теория. Малыш с первых дней внутриутробной жизни является отличным от мамы по своему антигенному составу организмом, на который у беременной вырабатываются антитела, якобы вызывающие токсикоз.
Гормональная теория. В организме беременной происходит значительные гормональные перестройки. В частности, появляется новый орган, вырабатывающий гормоны — плацента. Появление нового «лидера» не всегда нравится нервной системе и внутренним органам беременной, и они реагируют на это симптомами токсикоза. При рвоте беременных наблюдается временное совпадение начала рвоты с пиком содержания ХГЧ (гормона плаценты), нередко отмечается снижение кортикостероидов в коре надпочечников.
Психогенная теория. Полагают, что токсикоз может быть результатом отрицательных эмоций: опасений за малыша, страха перед родами.
Факторы риска
Хотя от токсикоза не застрахован никто, замечено, что чаще всего он возникает у будущих мам, страдающих хроническими заболеваниями желудочно-кишечного тракта, печени, щитовидной железы, а также у женщин, перенесших искусственные аборты, хронические воспалительные заболевания половых органов. Предрасполагающими факторами являются частые нервные стрессы и неправильное питание, астенический тип конституции. Кроме того, выраженные формы раннего токсикоза чаще возникают при многоплодной беременности.
Как проявляется?
Самое распространенное проявление токсикоза — рвота , которая может возникать с разной частотой, в зависимости от степени тяжести токсикоза.
При лёгком течении токсикоза рвота бывает не чаще 5 раз в сутки, может сопровождаться длительным или постоянным ощущением тошноты. Рвота бывает натощак, может вызываться приемом пищи или неприятными запахами. При этом потеря массы тела либо отсутствует, либо невелика — 1-3 кг (до 5% от массы тела до беременности). Подобное состояние легко поддаётся лечению в домашних условиях.
В более тяжёлых случаях рвота возникает до 10-20 раз в сутки и сопровождается слюнотечением, при этом значительно ухудшается общее состояние женщины, возникают слабость, апатия. С рвотными массами и слюной теряется значительное количество жидкости, происходит обезвоживание, нарушается обмен веществ. Кожа становится сухой, бледной, понижается артериальное давление, пульс учащается, возникает запор, уменьшается количество отделяемой мочи, повышается температура. Потеря массы тела может составлять до 8-10 кг и более (до 10% от исходной массы тела). При прогрессировании этой формы токсикоза постепенно развивается нарушение водно-солевого, белкового, углеводного и жирового обмена, кислотно-щелочного и витаминного баланса, функций желез внутренней секреции. В такой ситуации резко нарушается поступление к плоду питательных веществ, а ведь именно в этот период идёт закладка и формирование всех основных органов и систем малыша.
Слюнотечение (птиализм) может сопровождать рвоту беременных, реже возникает как самостоятельная форма раннего токсикоза. При выраженном слюнотечении за сутки беременная может терять 1 л жидкости. Обильное слюнотечение приводит к обезвоживанию организма, потере белков, негативно влияет на психическое состояние женщины.
К 12 неделям беременности, как правило, явления раннего токсикоза проходят.
Диагностика и лечение токсикоза
Уже при лёгких проявлениях токсикоза доктор направит вас на анализы. Вам необходимо будет сдать анализ мочи на ацетон и кетоновые тела, биохимический и общий анализы крови. При тяжёлом течении заболевания больную поместят в стационар. При лёгкой, наиболее часто встречающейся степени токсикоза вы будете лечиться дома под наблюдением врача женской консультации.
Для устранения неприятных ощущений необходимо уделять внимание диете. При токсикозе не всегда нарушается аппетит, иногда он бывает даже повышенным, но чаще даже вид пищи не вызывает положительных эмоций, порой приходится прикладывать значительные усилия, чтобы заставить себя проглотить хоть кусочек. Поэтому можно удовлетворять свои кулинарные прихоти, введя в рацион вожделенные солёненькие огурчики, сладкие булочки или экзотические фрукты. Пищу следует принимать часто, 5-6 раз в день, но порции должны быть небольшими, а меню — разнообразным.
Следует учитывать, что очень горячая или очень холодная пища быстрее спровоцирует рвоту. Продукты должны легко усваиваться, содержать достаточное количество витаминов. Пить лучше минеральную щелочную воду, чай с мятой.
Если вы отмечаете, что значительно увеличено выделение слюны , вам помогут полоскания рта дубящими растворами, уменьшающими этот процесс, например настоями шалфея, ромашки, мяты. Если тошнота и рвота возникают утром, сразу после пробуждения, попробуйте позавтракать в постели, положите рядом с кроватью несколько крекеров, долек лимона или мятную жвачку. Особенно приятно, если в данной ситуации будущий папа проявит себя джентльменом и подаст вам лёгкий и полезный завтрак.
Если же тошнота начинается во второй половине дня , то, скорее всего, это сказываются нервное напряжение и усталость. В этом случае можно выпить успокаивающий сбор, пустырник или валериану.
Если эти меры не помогают, обязательно сообщите об этом наблюдающему вас акушеру-гинекологу.
Госпитализация
В том случае, если доктор обнаружит изменения в анализах, стрелка весов с каждым днём упорно отклоняется влево, а самочувствие ухудшается, скорее всего,
Когда в результате лечения прибавка в весе станет очевидной, нормализуются суточный диурез (количество отделяемой мочи), а также пульс, артериальное давление и температура, рвота прекратится или станет реже, можно будет вернуться в привычную домашнюю обстановку. В редких случаях комплексное лечение в течение нескольких суток оказывается совершенно неэффективным, и тогда беременность приходится прерывать.
По материалам журнала «9 месяцев» № 3, 2003
Source: medportal.ruВиновники токсикоза во время беременности
Беременность, вероятно, является самым важным этапом в жизни каждой женщины. За девять месяцев ожидания рождения крохи физическое и психологическое состояние женщин резко меняется. Тем не менее, часто остается в тени светлое время ожидания из-за досадных «мелочей» утреннего недомогания. Некоторые женщины их рассматривают как неизбежное, другие пытаются справиться с эти новым, иногда очень неприятным состоянием.
Токсикоз — это не только тошнота, как принято считать. К его признаком относятся такие явления, как:
- Снижение аппетита или неприятие еды в целом или определенной пищи.
- Увеличение слюноотделение.
- Неадекватная реакция на знакомые запахи.
- Рвота (утренняя или весь день).
- Вкусовые странности в выборе еды.
- Низкое кровяное давление.
В большинстве жалоб беременных виноваты гормоны. Известно, что во время беременности организм женщины переживает настоящий гормональный шторм.
Его уровень начинает быстро расти сразу же после оплодотворения яйцеклетки. Необходимое количество прогестерона нужно для подготовки матки к имплантации яйцеклетки. Но это не единственная его роль. Он отвечает за нормальное функционирование нервной системы, а также за подготовку к будущей лактации.
Уровень гормона повышается при беременности, в послеродовом периоде, при кормлении грудью, также при усиленной нагрузке, занятиях спортом. Может вызывать подавленное настроение, головные боли и другие симптомы токсикоза у беременных женщин.
- Хорионический гонадотропин человека (ХГЧ).
Это гормон, который образуется после имплантации эмбриона в полость матки и вырабатывается хорионом (оболочкой зародыша). Действие этого гормона направлено на повышение уровня гормонов щитовидной железы, который является чрезвычайно важным для нормального развития беременности.
- Человеческий хорионический соматомаммотропин.
Нормальная концентрация этого гормона в плазме крови беременной женщины является основным индикатором нормального развития плода. Это гормон отвечает за рост груди, ее округлую форму.
Эстроген во время беременности быстро растет, поскольку его порождают и плацента, и надпочечники ребенка. Эстрогены способствуют нормальному росту тела матки, предотвращают возникновение отека и высокого кровяного давления.
- Глюкокортикоиды и минералокортикоиды
Это гормоны, вырабатываемые надпочечниками. Ответственны за подавление материнской иммунной системы, которая позволит избежать отторжения плода женского тела. Они ответственны за натянутость кожи живота и грудной клетки женщины во время роста плода. Именно отсутствие факторов роста этих гормонов и приводит к появлению растяжек.
Повышение уровня этих гормонов в женском теле происходит резко и внезапно. Не каждое тело женщины способно без побочных эффектов вынести этот натиск. Вот и случается то что мы называем токсикозом беременности.
Мы О Здоровье
www.vitasite.ru
Токсикоз у беременных, причины развития недуга, методы лечения
Токсикоз у беременных развивается под влиянием разнообразных причин. Правильно определить причину и облегчить состояние пациентки может только врач. Существуют разнообразные способы, того как пережить токсикоз при беременности без использования лекарств. Чтобы эффективно бороться с проблемой, нужно понимать, почему она появляется.

Характеристики проблемы
Беременность без токсикоза встречается редко. Основной фактор, влияющий на его появление, заключается в гормональной перестройке организма. Для наступления зачатия необходима правильная подготовка организма.
После прекращения менструации матка начинает активно наращивать эндометриальную ткань. Эндометрий состоит из нескольких слоев. Его формирование зависит от количества эстрогена. Под его воздействием ткань покрывает стенки матки и увеличивается в толщине. Параллельно с этим процессом организм продуцирует фолликулостимулирующий гормон, вызывающий рост доминантной яйцеклетки.
После подготовки доминанта происходит выброс лютеинизирующего гормона. Это вещество стимулирует растяжение стенок фолликула и их разрыв.
В период овуляции и наступает долгожданное зачатие. Освободившаяся фолликулярная полость заполняется желтым гормоном — прогестероном. Он необходим для правильного прикрепления полученной зиготы. Действие гормона влияет и на работу других систем. Он вызывает расслабление гладкой мышечной ткани. Ослабленная ткань перестает нормально функционировать.
При расслаблении нарушается работа желудочно-кишечного тракта. При приеме пищи происходит частичное всасывание веществ. Остатки еды раздражают стенки пищеварительного тракта и вызывают приступы тошноты.
Прогестерон вырабатывается и в гипофизном отделе головного мозга. Благодаря этому центр восприятия запахов также подвергается его воздействию. Женщина начинает воспринимать знакомые ароматы по-новому.
Расслабление мышц и изменение работы головного мозга сопровождается постоянной усталостью. Все эти процессы совместно называются токсикозом.
Но не всегда только эти факторы отвечают на вопрос, почему возникает токсикоз при беременности. Существуют и другие негативные причины этого процесса.
Другие факторы, влекущие проблему
Причины токсикоза при беременности могут заключаться и в других менее приятных патологиях. Проблема может возникнуть под воздействием следующих факторов:
- наличие хронических патологий пищеварительного тракта;
- сбой в гормональной системе;
- эндокринные заболевания;
- сердечно-сосудистые патологии.
Токсикозы беременных часто появляются из-за наличия разнообразных заболеваний пищеварительного тракта. Воспаление стенок желудка и кишечника часто приводит к снижению функций органа. На фоне патологического процесса ткань теряет свою всасывательную функцию. Остаток содержимого вызывает дополнительное раздражение стенок кишечника. Прогестероновая деятельность усугубляет это явление. Сочетание данных факторов влечет сильный токсикоз при беременности.
Дополнительным раздражающим фактором является сбой в гормональной системе. Деятельность прогестерона влечет расслабление мышечного слоя. При гормональном сбое наблюдается изменение количества других гормонов. Функция эстрогена и хорионического гонадотропина подавляет работу прогестерона. Развитие сбоя в гормональном фоне сопровождается усилением токсического поражения.
Токсикоз во время беременности часто возникает у многих диабетиков. Сахарный диабет относится к эндокринным патологиям. При этом недуге возникает нарушение обменных процессов. Данное явление вызывает снижение поставки кислорода к клеткам тканей. Они перестают обновляться. Функционирование органов снижается.
Опасность вызывают и сердечно-сосудистые патологии. Такие болезни влекут нарушение водно-солевого баланса. На фоне этого перестает нормально работать мочевыделительная система. Почки снижают отдачу воды. Жидкость накапливается в тканях. Опасность сердечно-сосудистых патологий заключается и в дополнительном увеличении нагрузки на миокард. Именно по этой причине следует внимательно отслеживать состояние женщины при появлении патологии.
Симптоматика недуга
Токсикоз при беременности часто развивается по-разному. У каждой пациентки признаки данного недуга индивидуальны. Но существует и ряд общих симптомов. Проблему можно установить по наличию следующих признаков:
- повышенная утомляемость;
- утренняя тошнота;
- появление пищевого расстройства;
- отечность нижних конечностей;
- изменение вкусовых предпочтений;
- нарушение восприятия запахов;
- снижение массы тела.
Многие женщины не понимают, когда начинается токсикоз при беременности. Определить его можно по изменению психоэмоционального фона. Женщина начинает раздражаться на любые незначительные мелочи. Также происходит повышение утомляемости. Любая деятельность приводит к быстрой усталости.
У большинства пациенток возникают проблемы с пищеварением. Вначале появляется утренняя тошнота, которая исчезает после первого приема пищи. Постепенно признак усиливается. Тошнота переходит в рвоту. Еда перестает усваиваться. Женщину рвет даже от приема воды. Постоянное выведение жидкости приводит к нарушению водно-солевого баланса. Данное нарушение влечет появление отеков мягких тканей. Отечность сопровождается сильным ослаблением организма и снижением двигательной функции.
Также происходит нарушение вкусового восприятия и обоняния. Такая особенность возникает из-за изменения работы гормональной системы. Рецепторы перестают нормально выполнять свои основные обязанности. Женщина меняет свои вкусовые предпочтения. Появляется тяга к несочетаемым продуктам. Не следует бояться данного симптома. После стабилизации гормональной и сосудистой системы все чувства придут в норму.
Длительная рвота и обезвоживание отрицательно сказывается на массе тела пациентки. Потеря влаги и плохая усвояемость пищи сопровождается выведением полезных микроэлементов. Такое явление влечет снижение веса. После определенного периода вес должен нормализоваться. Если же этого не происходит, пациентка нуждается в срочной госпитализации.
Продолжительность недуга и сроки его проявления
Перед тем как избавиться от токсикоза при беременности нужно понимать, когда он появляется. У многих женщин данная проблема возникает в первом триместре. Именно в этот период происходит гормональная перестройка организма. Первые признаки токсикозного поражения возникают совместно с хорионическим гонадотропином.
Гонадотропин продуцируется в подкорковом слое хориона. Данная ткань временно выполняет обязанности плаценты. Хорион образуется в маточном теле после закрепления плодного яйца. Чтобы понимать, когда появляется токсикоз при беременности, нужно знать сроки закрепления эмбриона.
Плодное яйцо образуется из зиготы. Зигота является совмещенной клеткой сперматозоида и яйцеклетки. Яйцеклетка подвергается оплодотворению в течение суток после овуляции. Зигота образуется в фаллопиевых трубах. После слияния половых клеток бластоциста начинает передвигаться по ворсистому слою трубы. Средняя продолжительность передвижения составляет 2–3 дня. На четвертые сутки зигота опускается в эндометриальный слой.
Внедрение в эндометрий приводит к повреждению маточной стенки. На поврежденном участке появляются клетки, которые при соединении с эндометрием формируют хорион. Хорион появляется на шестой день после оплодотворения. С седьмого дня начинается активная выработка хорионического гонадотропина. Активное увеличение вещества сопровождается появлением первых признаков беременности. С этого момента может начаться и токсикоз. Учитывая все эти условия, проблема появляется на 5–6 неделе после зачатия. Продолжительность зависит от образования плаценты.
Детское место обычно формируется ко второму триместру. С 14 недели токсикоз должен прекратиться.
Существует и другая форма проблемы. У отдельных женщин появляется токсикоз во втором триместре беременности. Данная патология может нанести вред здоровью пациентки и плоду. Опасность заключается в постепенном развитии гестоза. Гестоз сопровождается различными осложнениями. В тяжелых случаях женщина может погибнуть. Если у пациентки наблюдается токсикоз второй половины беременности, необходимо пройти срочное медицинское обследование для исключения гестоза.
Все эти данные позволяют понимать, сколько длится токсикоз при беременности.
Опасность проблемы
Не следует относиться к процессу легкомысленно. Нужно понимать чем он опасен. Проблема может вызвать следующие возможные осложнения:
- сильное обезвоживание;
- авитаминоз;
- отеки и нарушение работы почек;
- кардиологические нарушения.
Основная проблема заключается в опасности сильного обезвоживания. Потеря воды влечет выведение микроэлементов и витаминов, необходимых для развития ребенка. Оба процесса вызывают снижение обменных процессов. Также нарушается водно-солевой баланс околоплодной жидкости.
Опасна проблема и для работы мочевыделительной системы. Задержка жидкости приводит к нарушению всасывательной функции почечных лоханок. Накопление солей сопровождается образованием песка и камней. Моча начинает выводиться в неполном объеме. Это провоцирует дополнительное воспаление. В мочевой жидкости появляется белок и лейкоциты.
Скопление жидкости в лимфатической системе влечет изменение функции миокарда. Сердечная мышца также начинает сокращаться неправильно. Могут возникнуть проблемы с сердечно-сосудистой системой.
Терапия патологии
Перед тем как лечить токсикоз при беременности, нужно пройти полное медицинское обследование. Только после осмотра назначается эффективная терапия. Лечение токсикоза при беременности осуществляется различными препаратами. Основной задачей терапии является предотвращение тошноты и рвоты. Чтобы остановить этот процесс используются такие препараты, как: церукал, метоклопрамид. Совместно с противорвотными назначается прием дротаверина. Но-шпа способствует снятию спазма. Рвота прекращается.
Восстановление водно-солевого баланса осуществляется специальными препаратами. С этой целью используется регидрон и тригидрон. Оба препарата содержат хлорид натрия. Прием проводится в течение дня небольшими порциями. Также порошок способствует снятию тошноты и устранению диспепсических явлений.
Требуется восстановление витаминно-минерального баланса. Для этого назначается препарат железа и магния. Железо способствует нормализации выработки красных кровяных тел. Эритроциты начинают поставлять кислород к тканям в нужном количестве. Обменные процессы восстанавливаются. Магний нормализует состояние сосудистой системы. Вещество помогает увеличить эластичность сосудов. Также многим пациенткам рекомендуется лекарственное средство, содержащее фолиевую кислоту и йод. Эти микроэлементы нормализуют деятельность гормональной системы. Увеличиваются и обменные процессы. Эмбрион избегает негативного воздействия от токсикоза.
Существуют и другие способы того, как уменьшить токсикоз при беременности. Врачи рекомендуют повысить употребление фруктов и соков. Также следует отказаться от тяжелой пищи. Нормализовать пищеварение помогают каши, приготовленные из разнообразных круп. Жирное мясо нужно заменить на более легкую куриную грудку или морскую рыбу. Хорошо помогает увеличение двигательной активности. Прогулки на свежем воздухе более получаса увеличивают количество кислорода, переносимого эритроцитами.
Как бороться с токсикозом при беременности подскажет лечащий врач. Специалист подберет наиболее подходящую терапию и отследит состояние ребенка. Правильное воздействие поможет быстро устранить проблему без развития нежелательных осложнений.
jdembaby.com
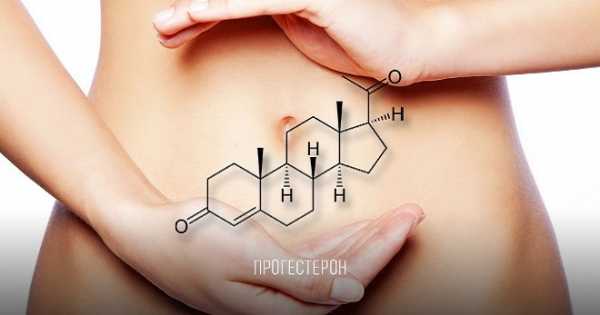
Повышенный прогестерон при беременности — симптомы
От уровня прогестерона в организме во многом зависит нормальное протекание беременности. Благодаря стероидному гормону осуществляется прикрепление эмбриона к внутренней полости матки. Стероид не только способствует расслаблению мускулатуры матки, но и оказывает своеобразное защитное воздействие. Гормон препятствует отторжению плода иммунной системой матери. Повышенный прогестерон при беременности может спровоцировать возникновение серьёзных осложнений.
Причины повышения концентрации прогестерона в организме
Избыток прогестерона при беременности возникает под воздействием следующих факторов:
- Приём отдельных лекарств, которые оказывают неблагоприятное воздействие на состояние гормонального фона. К подобным медикаментам относятся, прежде всего, препараты для лечения эпилепсии. Приём любых лекарств во время беременности должен быть согласован с гинекологом;
- Наличие пузырного заноса. При этой патологии в матке появляются полости, заполненные жидкостью;
- Наличие хорионкарциномы у беременной женщины. Данное новообразование относится к злокачественным опухолям.
Повышенный уровень прогестерона при беременности наблюдается и при наличии у будущей матери почечной недостаточности, заболеваний печени, кисты яичника. Для выявления истинной причины увеличения концентрации полового гормона в организме необходимо пройти полное обследование.
Симптомы, наблюдающиеся при понижении и повышении уровня прогестерона
При высоком содержании прогестерона при беременности могут возникнуть перечисленные ниже неблагоприятные проявления:
- Головная боль;
- Кровотечение;
- Сонливость;
- Возникновение проблем с перевариванием пищи;
- Тошнота.
При пониженном уровне прогестерона в организме увеличивается риск возникновения позднего токсикоза. При наличии гестоза происходит накапливание избыточной жидкости в организме женщины. В итоге у будущей матери возникают стойкие отёки, повышается кровяное давление, наблюдается увеличение массы тела.
Поздний токсикоз приводит к возникновению следующих патологий:
- Задержка внутриутробного развития плода;
- Фетоплацентарная недостаточность;
- Гипоксия.
При отсутствии надлежащей медицинской помощи поздний токсикоз может привести к смерти женщины или будущего ребёнка.
При пониженном прогестероне при беременности могут возникнуть перечисленные ниже симптомы:
- Появление скудных кровянистых выделений из влагалища;
- Возникновение болей тянущего характера в нижней части живота. Болевые ощущения могут отдавать в область поясницы;
- Частичная отслойка плаценты, которую можно диагностировать при проведении ультразвукового исследования.

О низком прогестероне при беременности свидетельствуют и перечисленные ниже признаки:
- Резкая смена настроения;
- Раздражительность;
- Возникновение чувства сухости в области влагалища;
- Усиленная активность сальных желез;
- Резкие скачки кровяного давления;
- Ухудшение терморегуляции в организме, сопровождающееся повышением или понижением температуры;
- Появление неприятных ощущений при интимной близости.
Каких рекомендаций следует придерживаться перед сдачей анализа на прогестерон?
Для того чтобы обнаружить повышенный уровень прогестерона при беременности, следует сдать анализ крови. В первом триместре беременности эта диагностическая процедура осуществляется при наличии приведённых ниже показаний:
- Хронические патологии половых органов;
- Наличие выкидышей в прошлом.
При нормальном течении беременности анализ, позволяющий выявить содержание полового гормона, следует сдавать позже (во второй половине беременности).
Перед проведением диагностической процедуры необходимо придерживаться перечисленных ниже рекомендаций:
- За 2-3 дня до сдачи анализа прекращают приём гормональных лекарств;
- Женщине рекомендуется избегать нервного перенапряжения накануне диагностической процедуры.
Анализ, позволяющий выявить содержание прогестерона в организме, сдают натощак. Перед проведением диагностики можно выпить немного негазированной воды.
Целесообразно ли применение «Дюфастона» при повышении содержания прогестерона в организме?
При низком прогестероне нередко применяют препарат «Дюфастон». В лекарственном средстве присутствует прогестерон искусственного происхождения, являющийся полным аналогом натурального полового гормона.
При правильном применении «Дюфастон» позволяет сохранить беременность. Препарат не оказывает отрицательного влияния на гормональный фон.
«Дюфастон» применяют и при наличии перечисленных ниже показаний:
- Менопауза;
- Нарушение менструального цикла;
- Эндометриоз.
Продолжительность приёма «Дюфастона» надо согласовать с лечащим врачом. При длительном применении лекарство может спровоцировать возникновение кист в области половых органов.
При повышенном содержании прогестерона «Дюфастон» не назначают. Более того, некоторые европейские врачи убеждены, что прогестероновые лекарства не предупреждают самопроизвольное прерывание беременности. По мнению Всемирной Организации Здравоохранения, безопасность «Дюфастона» в полной мере не подтверждена. Самостоятельный приём лекарства может привести к возникновению серьёзных последствий.
При пониженном прогестероне применяют и препарат «Утрожестан». Он выпускается в форме капсул. Дозировка средства устанавливается в индивидуальном порядке. «Утрожестан» способствует подавлению активности окситоцина, помогает поддержать нормальное течение беременности. Препарат оказывает благоприятное влияние на состояние кожи, помогает избавиться от акне. «Утрожестан» не воздействует на вес. При применении средства могут наблюдаться перечисленные ниже побочные явления:
- Тошнота;
- Головокружение;
- Боли в области головы.
При возникновении приведённых ниже побочных симптомов препарат рекомендуется применять интравагинально.
Последствия, возникающие при повышенном уровне прогестерона
Избыток прогестерона при беременности провоцирует следующие последствия:
- Снижение работоспособности;
- Сильные головные боли;
- Ухудшение зрения;
- Появление аллергической сыпи;
- Возникновение заболеваний органов малого таза;
- Аномалии развития плода.
Нормализация прогестерона народными методами в период беременности
Настои, применяемые при повышенном прогестероне, помогают избавиться от чувства усталости. Они позволяют восстановить гормональный баланс. Беременной женщине можно приготовить настой по приведённому ниже рецепту:
- 10 граммов цветков рябины заливают 350 мл кипящей воды;
- Получившееся средство надо настаивать 40 минут;
- После этого напиток тщательно процеживают.
Принимают по 0,1 л средства три раза в день. Напиток рекомендуется употреблять после приёма пищи.
Можно сделать и настой на основе цветков гвоздики. При этом 20 граммов растительного сырья заливают 0,3 л кипятка. Полученную смесь настаивают 25 минут. По прошествии указанного времени средство необходимо отфильтровать. При повышенном прогестероне настой рекомендуется применять трижды в день.
При повышенном уровне полового гормона эффективен и настой, приготовленный из семян дикой моркови. Его делают следующим образом:
- 20 граммов лечебного сырье заливают 500 мл кипятка;
- Получившуюся смесь настаивают 20 часов в месте, защищённом от проникновения солнечного света;
- Готовый напиток охлаждают и процеживают через марлю, которую предварительно заворачивают в несколько слоев.
Настой, приготовленный на основе моркови, позволяет снизить уровень холестерина, помогает нормализовать гормональный баланс.
Народные средства применяют и при снижении уровня прогестерона в организме. Они перечислены в соответствующей таблице.

| Название средства | Схема приготовления | Порядок применения |
| Настой из малиновых листьев | 20 граммов предварительно высушенных малиновых листьев заливают 400 мл горячей воды. Полученный напиток настаивают 60 минут. По прошествии указанного времени средство процеживают | Готовый настой употребляют небольшими глотками на протяжении дня |
| Настой дикого ямса | Можно смешать дикий ямс и предварительно высушенные малиновые листья в одинаковой пропорции. 10 граммов получившейся смеси заливают 0,2 л кипящей воды. Средство настаивают 2 часа, процеживают. | Лекарственный настойпринимают трижды в день. Рекомендованная разовая дозировка — 10 мл. |
| Настой подорожника | 5 граммов семян подорожника соединяют с 10 граммами манжетки. Образовавшуюся смесь заливают 200 мл кипящей воды. Напиток настаивают 50 минут. | Принимают по 10 мл средства три раза в день. Длительность курса устанавливается в индивидуальном порядке. |
| Настой плодов прутняка | Настой, приготовленный из плодов прутняка, оказывает сильное воздействие на процесс выработки стероидного гормона. Средство способствует подавлению выработки пролактина, который вырабатывается гипофизом. При приготовлении лекарственного настоя 20 граммов предварительно измельчённых плодов прутняка заливают 450 мл горячей воды. Напиток настаивают 3 часа. | Рекомендованная суточная дозировка настоя — 200 мл. Его употребляют на протяжении 5-10 дней. |
| Настойка из шлемника байкальского | Лекарственное растение способствует улучшению общего самочувствия, устраняет раздражительность. При приготовлении настойки из шлемника байкальского 0,1 кг корней лечебной травы заливают 450 мл водки. Ёмкость плотно закрывают крышкой. Её рекомендуется хранить в месте, защищённом от проникновения прямых лучей солнца. | Следует принимать по 20 капель лечебной настойки трижды в день. Дозировка лекарственной настойки может быть скорректирована в зависимости от индивидуальных особенностей женщины. |
| Настойка из корня астрагала | В процессе приготовления средства 10 граммов корня лекарственного растения заливают 400 мл кипятка. Смесь настаивают в термосе 30 минут. По прошествии указанного времени напиток процеживают. | Рекомендуется принимать по 80 мл средства после приёма пищи. Кратность приёма — трижды в сутки. Лекарственную настойку употребляют незадолго до приёма пищи. |
| Чай, приготовленный на основе плодов малины, шиповника, смородиновых листьев | Указанные компоненты берутся в равной пропорции. 10 граммов получившейся смеси заливают 0,2 л кипятка. По прошествии 20 минут напиток фильтруют. В готовый напиток можно добавить небольшое количество мёда. | Употребляют по 0,1 л чая дважды в сутки. |
При повышенном уровне прогестерона при беременности нужно откорректировать своё питание. Женщине рекомендуется ограничить потребление перечисленных ниже продуктов:
- Творог;
- Сыр твёрдых сортов;
- Говядина;
- Семена подсолнечника;
- Орехи;
- Сдобные изделия;
- Бобовые;
- Рис.
При повышенном содержании прогестерона в организме в ежедневном меню должны присутствовать следующие продукты питания:
- Зелёный горошек;
- Картофель;
- Морковь;
- Петрушка;
- Зелёный лук;
- Свёкла.
gormony.guru
причины и лечение в СВАО Москвы
Токсикоз — патологическое состояние женского организма в период беременности. Возникает из-за интоксикации женского организма вредными веществами (токсинами), которые образуются в теле матери в процессе развития плода.
Здоровая беременность должна протекать почти бессимптомно, тогда как наличие токсикоза свидетельствует о патологии.
Присутствие тошноты и рвоты в любом триместре беременности требует немедленной консультации врача-гинеколога.
Токсикоз может возникнуть на разных сроках беременности — как на первых неделях, так и в последнем триместре, поэтому его разделяют на два вида — ранний и поздний. Ранний токсикоз — очень распространённое явление, он возникает в І триместре, и считается классическим признаком беременности.
Многим женщинам кажется, что тошнота и рвота — неотъемлемые спутники «интересного положения». Существует мнение, что ощущать тошноту при беременности вполне нормально, но при наличии многократной рвоты следует обязательно обратиться к врачу. Поздний токсикоз называют гестозом. Возникает он во ІІ или ІІІ триместре, и представляет реальную угрозу жизни матери и ребенка. В отличие от раннего токсикоза гестоз не проходит сам по себе и требует лечения в условиях стационара.
По степени тяжести токсикоз разделяют на три вида: легкий, умеренный и тяжелый. В зависимости от вида назначается соответствующая терапия и вспомогательное лечение.
Причины токсикоза
Невзирая на многочисленные исследования ученых, точные причины возникновения токсикоза медицине до сих пор неизвестны. Большинство специалистов считают, что токсикоз появляется в ответ на гормональные изменения в организме беременной женщины. Вероятные факторы, влияющие на возникновение токсикоза:
Уровень эстрогена. Уже с первых дней беременности (а точнее, с момента зачатия) уровень эстрогена в крови женщины резко растет. У женщины, которая вынашивает ребенка, он может быть в 100 раз выше обычной нормы. Но пока нет доказательств, что именно этот фактор вызывает токсикоз.
Уровень прогестерона. Здоровая беременность невозможна без этого гормона. Он способствует расслаблению мышечного слоя матки, что предотвращает появление гипертонуса. Но в то же время прогестерон может спровоцировать чрезмерное расслабление желудка и кишечника. Это приводит к избыточному выделению желудочной кислоты и возникновению кислотного рефлюкса. Как следствие может возникнуть изжога и рвота.
Гипогликемия. Во время беременности женский организм работает за двоих, это может спровоцировать снижение уровня сахара в крови. Приступы тошноты и рвоты — один из симптомов нехватки глюкозы.
Обостренное обоняние. В период беременности у женщины значительно повышается чувствительность обоняния. Некоторые запахи могут начать раздражать или казаться неприятными. Из-за этого у больных токсикозом появляются позывы к рвоте и ухудшение самочувствия.
Стресс. Некоторые специалисты считают, что проявления токсикоза являются ответной реакцией на стресс.
Симптомы
Наиболее характерные симптомы раннего токсикоза:
- тошнота;
- рвота;
- запор;
- потеря аппетита;
- повышенное слюноотделение;
- понижение артериального давления.
Частые приступы рвоты и слюнотечение приводят к быстрой потере жидкости. Как следствие — нарушается водно-солевой баланс. Значительная потеря жидкости может привести к обезвоживанию организма. В таких условиях плохо усваиваются питательные вещества и полезные микроэлементы, что крайне негативно влияет на состояние плода.
Женщины, которые страдают проявлениями токсикоза, могут ощущать не только физический, но и психологический дискомфорт. Постоянные приступы тошноты и частая рвота не позволяют вести привычный образ жизни, влекут за собой апатию и депрессию.
Плохое самочувствие и негативные мысли могут пагубно влиять на протекание беременности, поэтому в таких случаях женщинам необходимо работать не только с акушером-гинекологом, но и психологом.
У женщины с диагнозом «токсикоз» нередко учащается пульс, а артериальное давление наоборот понижаются. Происходит потеря массы тела — иногда она может достигать до 10% от первоначального веса. Из-за нарушения обмена веществ портится внешний вид кожи — она становится сухой и бледной. Иногда может появиться дерматоз, который сопровождается зудом, покраснением и шелушением кожных покровов.
Диагностика
После обнаружения ранних симптомов токсикоза следует немедленно обратиться к врачу. Он проведет осмотр и назначит лечение. Женщина должна составить список жалоб и симптомов, а также пройти необходимые обследования. Обязательно проводится осмотр на гинекологическом кресле и ультразвуковая диагностика (УЗИ).
Кроме того, необходимо сдать комплекс анализов, в частности, клинический и биохимический анализ крови и общий анализ мочи, так можно определить обезвоживание и нарушение обмена веществ.
Также пациентке проводится электрокардиография, измерение частоты пульса и кровяного давления. Точную картину состояния беременной женщины помогут составить показатели частоты рвоты и суточного диуреза (объема выделяемой мочи).
Кроме лечащего акушера-гинеколога, который занимается сопровождением беременности, женщине может понадобиться помощь и других профильных специалистов:
Лечение

Схема лечения токсикоза составляется индивидуально, при этом учитываются все жалобы и симптомы беременной. Если рвота беспокоит меньше 5 раз в сутки и общее состояние не вызывает опасений, госпитализация не требуется. В этом случае токсикоз можно лечить в домашних условиях, но с обязательным соблюдением врачебных рекомендаций.
Для сохранения здоровой беременности необходимо придерживаться физического и психологического покоя. Иногда может понадобиться прием медикаментов, которые будут уменьшать симптомы токсикоза:
- седативных препаратов;
- противорвотных средств;
- витаминов.
Чтобы сократить слюнотечение необходимо полоскать ротовую полость настоями трав, которые обладают дубильными свойствами: мятой, шалфеем, ромашкой.
Также состояние раннего токсикоза беременных требует специальной диеты. Питание должно быть дробным, меню — разнообразным, а порции — маленькими. Пищу следует выбирать полезную и легко усвояемую. В рационе больных токсикозом обязательно должны присутствовать кисломолочные продукты, зелень, свежие овощи и фрукты.
Умеренный токсикоз беременных требует лечения в условиях стационара. Иногда женщина наблюдается в больнице вплоть до родов. Назначается инфузионная терапия — парентеральное введение витаминов, глюкозы, гепатопротекторов, белковых препаратов и солевых растворов. Она направлена на восстановление веса и нормализацию водно-солевого баланса.
По необходимости приступы тошноты и позывы к рвоте купируют нейролептическими препаратами. С этой целью назначаются также физиологические процедуры:
- ароматерапия;
- гальванизация;
- фитотерапия;
- иглоукалывание;
- массаж.
Выраженный токсикоз требует наиболее серьезного подхода, ведь существует реальная угроза прерывания беременности— возможны преждевременные роды, замирание плода и потеря ребенка. В таких случаях лечение проводится в палатах интенсивной терапии с постоянным контролем жизненных показателей.
Запоздалое проведение лечения может спровоцировать тяжелую степень токсикоза, что влечет за собой опасность для жизни матери и ребенка.
Предупреждение токсикоза включает соблюдение здорового способа жизни, отказ от вредных привычек, ответственное планирование беременности и регулярное медицинское наблюдение.
www.polyclin.ru
Прогестерон и беременность Текст научной статьи по специальности «Фундаментальная медицина»
© М. А. Репина ПРОГЕСТЕРОН И БЕРЕМЕННОСТь
Кафедра репродуктивного здоровья женщин Санкт-Петербургской медицинской академии последипломного образования
МЗиСР РФ УДК: 618.2-07
■ Прогестерон — ключевой гормон репродукции. Его агонист дидрогестерон, за небольшими изменениями, фактически повторяет структуру прогестерона, обладает высокой энергией связывания с рецепторами к прогестерону. Представлен обзор данных литературы, посвящённых исследованию дидрогестерона как про-гестагена, обеспечивающего успешную поддержку беременности раннего срока и снижающего риск развития последующих осложнений беременности (преэкламп-сия). Он фактически не связывается с андрогеновыми, эстрогеновыми и глюко-кортикоидными рецепторами. Это обстоятельство, а также наличие лишь одного нейтрального метаболита, определяют его высокую эффективность и безопасность при лечении угрозы аборта и поддержки лютеиновой фазы менструального цикла.
■ Ключевые слова: беременность; прогестерон; дидрогестерон.
В двадцатом веке было определено значение прогестерона для репродукции: в 1900 году стало понятно, что развитие беременности невозможно без желтого тела, а в 1934-1935 гг была определена формула этого стероида и дано название «прогеста-ционный стероидный кетон» или прогестерон (PROGEstational STERoidal ketONE, PROGESTERONE).
За истекшие годы накоплен большой объем знаний, посвященных прогестерону, выяснены не только гистохимические, но и иммунные аспекты значения прогестерона в подготовке организма к зачатию и поддержке беременности. Выявлены многие другие функции прогестерона, фактического родоначальника подавляющего большинства других стероидных гормонов.
Образуясь из холестерол, липопротеинов низкой плотности через промежуточный продукт прегнандиол, он вследствие последовательных энзиматических превращений обеспечивает биосинтез андростендиона, тестостерона, альдостерона и корти-зола в коре надпочечников. Таким образом, андростендион, тестостерон, по существу, являются метаболитами прогестерона.
Рецепторы к прогестерону содержатся не только в эндометрии, миометрии, преовуляторных и лютеинизированных гранулезных клетках, желтом теле, яичках, молочных железах, но и в эндотелии, тимусе, остеобластах, бронхах, легких, поджелудочной железе. Он оказывает релаксирующее, спазмолитическое действие на гладкую мускулатуру матки, желчевыделительной системы, гладких мышечных клеток сосудистой стенки.
В тканях молочной железы концентрация прогестерона выше, чем в плазме. Обладая синергичным с эстрогенами действием на ткани молочной железы, он стимулирует синтез ДНК и число митозов, рост и развитие железистой ткани, увеличение числа долек и альвеол, одновременно блокируя лактацию во время беременности.
Прогестерон относят к группе гормонов — нейростероидов в связи с их значимым влиянием на мозговые структуры (гипоталамус, гипофиз, другие отделы), а также — биосинтезом в разных областях мозга. Он оказывает влияние на когнитивную функцию, память, эмоции, сексуальное поведение, температуру тела.
Прогестерон защищает от потери костной массы, снижает отрицательное влияние кортикостероидов на костную ткань.
Прогестерон связывается не только с собственными рецепторами, но и с рецепторами других стероидных гормонов: глю-кокортикостероидов, андрогенов, минералокортикоидов [21].
В последние десятилетия фактически был получен ответ на главную загадку беременности — ее приемлемость материнским организмом. Являясь аллотрансплантатом для матери, плодное яйцо, содержащее отцовские антигены, подвергается реакциям отторжения.
Главные участники реакций иммунологического отторжения эмбриона:
1) эмбриотоксические (симметричные) антитела, то есть антиген специфические иммуноглобулины, функция которых заключается в удалении чужеродных тканей. Структура иммуноглобулинов включает симметричные участки (цепи), обладающие способностями фиксации антигена, активации цитотоксичности и фагоцитоза;
2) субпопуляция клеток натуральных киллеров, функция которых — распознавание и уничтожение чужеродных клеток. Активируясь, они превращаются в агрессивные лимфокин-активированные клетки;
3) преобладающее влияние одной из двух субпопуляций клеточного иммунитета, а именно ТЫ-лимфоцитов, то есть посредников развития воспалительных и цитотоксических реакций. Субпопуляция ТЪ-1 лимфоцитов продуцирует «провоспалительные» цитокины (Т№а, ^2, ^12, 1ККу и др.). Действие указанных цитоки-нов способствует разрушению клеток плодного яйца.
Прогестерон меняет ответ иммунной системы матери через прогестерон-индуцированный блокирующий фактор (ПИБФ).
При открытии этот продукт иммунной системы был назван «прогестерон-зависимый ингибитор цитотоксичности и синтеза простагландинов» [19]. В настоящее время известно, что ПИБФ представляет собой белок массой 34 кДа и является главным медиатором в прогестерон-зависимом ответе на беременность.
1. ПИБФ, влияя на функцию В-клеток, способствует увеличению продукции асимметричных антител. Асимметричные антитела продуцирует тот же клеточный клон, но вследствие определенных биохимических реакций антитела теряют способность к активации своих эф-фекторных функций (цитотоксичность, фиксация комплемента и др.) в отношении антигенов плодного яйца [22].
2. ПИБФ блокирует активацию и цитотоксиче-ское действие натуральных киллеров в деци-дуальной ткани при физиологическом течении беременности [13].
3. ПИБФ влияет на продукцию субпопуляций лимфоцитов, способствуя увеличению пула ТЪ2-клеток. Цитокины, синтезируемые ТЪ2-лимфоцитами (^-4, ^-6, Ш-10 и др.), блокируют провоспалительный и цитотоксический эффект субпопуляции ТЪ1 -лимфоцитов. Во многих исследованиях показано, что ТЬ2-цитокиновый ответ иммунной системы материнского организма — это ответ успешной беременности, тогда как ТЫ-ответ характерен для случаев самопроизвольного и привычного аборта [11].
Прогестерон оказывает токолитическое влияние на миометрий, регулируя поступление кальция в цитоплазму гладких мышечных клеток, ограничивает образование в миометрии рецепторов к окситоцину, тем самым блокируя его влияние на матку, снижает образование и активность простагландинов.
Влияние прогестерона на структуры шейки матки обеспечивает ее «запирательную» функцию, ее состоятельность в защите беременности, способствует изменению качества шеечной слизи, ограничивая поступление спермы в полость матки.
Созревающая плацента становится главным источником прогестерона во время беременности: источником биосинтеза являются ЛПНП матери. Значительная часть прогестерона поступает в материнский кровоток, небольшие количества — плоду (источник для биосинтеза стероидов корой надпочечников плода).
Плацентарный биосинтез достигает 250-300 и более мг/сут.
В процессе развития беременности наблюдается период физиологического снижения концентрации прогестерона в сыворотке крови, который совпадает с передачей «прав» на биосинтез гормона от желтого тела к плацентарным структурам (синци-тиотрофобласт). Этот период (6/9 недель беременности) называют «лютео-плацентарной сменой» и на него приходится основная часть случаев самопроизвольного аборта, что еще раз подтверждает значение прогестерона для успешного развития беременности. Концентрация прогестерона неуклонно повышается во время беременности и составляет 80-140 нмоль/л в I триместре, 1900-8200 нмоль/л и 6500-23000 нмоль/л соответственно во II и III триместрах.
Среди метаболитов прогестерона, концентрация которых значительно повышается в лютеино-вую фазу менструального цикла, в последнее время особое внимание привлекли «нейростероиды» аллопрегненолон и прегненолон.
Указанные метаболиты являются агонистами гамма-аминомасленой кислоты (у-АМК) и связываются с ее рецепторами в структурах мозга. Хорошо известен седативный эффект у-АМК, в связи с чем ее относят к нейромедиаторам, обладающим тормозящими, анксиолитическими функциями.
Аллопрегненолон, связываясь с рецепторами к у-АМК, может проявлять как седативные качества (сонливость, снижение чувства тревоги), так и прямо противоположный эффект (бессонница, раздражительность, агрессия, потеря контроля). Именно влиянием аллопрегненолона объясняют в настоящее время появление указанных симптомов в клиническом симтомокомплексе предменструального синдрома [9].
Доказательством роли аллопрегненолона в развитии психосоматических проявлений предменструального синдрома является развитие синдрома только в овуляторных циклах и его лечение с использованием средств, подавляющих овуляцию: гормональная контрацепция, агонисты гонадо-тропного рилизинг-гормона [10]. У женщин, находящихся на циклической заместительной гормональной терапии (ЗГТ) с интравагинальным введением микронизированного прогестерона, в период его введения также отмечено развитие дис-форического синдрома.
Другой метаболит прогестерона, 11-дезоксикор-тикостерон, являясь предшественником альдостерона, обладает слабым минералокортикоидным эффектом. Тем не менее он может оказывать влияние на ткани, которые содержат рецепторы к минерало-кортикоидам. Возможны вариации индивидуальных колебаний образования и, следовательно, концентрации 11-ДОК в крови и тканях.
Во время беременности в плаценте из продуктов, поступающих от плода (21-гидроксипрегненолон), также происходит биосинтез 11-ДОК. Это обеспечивает его дополнительное поступление в материнский кровоток и, следовательно, высокие концентрации в сыворотке крови матери. Так как 11-ДОК является предшественником альдостеро-на, дополнительный источник его продукции может влиять на объемы биосинтеза альдостерона, реализуясь в разную степень развития симптомов, связанных с задержкой натрия и воды в организме (отеки, повышение АД и др.).
Концентрация 11-ДОК вне беременности составляет около 100 пг/мл, выше во вторую фазу овуляторного менструального цикла, что способствует развитию таких симптомов предменструального синдрома как нагрубание и болезненность молочных желез (масталгия), снижение диуреза, появление отеков, головной боли. В III триместре беременности концентрация 11-ДОК достигает 1500 пг/мл. Влияние минералокортикоидно-го эффекта 11-ДОК и альдостерона в этот период прослеживается в связи с развитием отечного синдрома, эндотелиальной дисфункции, сопровождающейся повышением АД и появлением других признаков гестоза.
Таким образом, прогестерон, являясь антагонистом альдостерона, способствует повышению экскреции натрия с мочой, снижает сосудистое сопротивление, однако его метаболиты (11-ДОК), обладающие минералокортикоидным эффектом, оказывают противоположное действие.
Учитывая слабую минералокортикоидную потенцию 11ДОК, можно полагать, что она проявляется только в случаях конституциональной предрасположенности к увеличению образования
и накопления этого метаболита прогестерона. Очевидно, что такая конституциональная особенность будет способствовать развитию отеков, снижению диуреза, нагрубанию молочных желез в предменструальном периоде, а также повышать риск развития отечного синдрома и гестоза во время беременности.
Беременность является испытанием для многих органов и систем, в том числе для Р-клеток поджелудочной железы. Некоторые авторы рассматривают беременность как физиологический стрессовый тест для Р-клеток. Большие потребности в глюкозе у плодово-плацентарного комплекса могут быть обеспечены развитием состояния временной резистентности материнских тканей к инсулину. В результате снижается потребление глюкозы тканями беременной женщины с ее освобождением для нужд плода. Поэтому физиологическая беременность сопровождается снижением концентрации циркулирующей глюкозы с ее кратковременным повышением после пищевой нагрузки. Основная роль в снижении толерантности материнских тканей к глюкозе также принадлежит прогестерону. Прогестерон, обладая глюкокортикоидной активностью, стимулирует глюконеогенез (образование глюкозы из неуглеводных источников) и тормозит влияние инсулина на материнские ткани (антагонист инсулина).
Одним из осложнений беременности является внутрипеченочный холестаз или состояние нарушения пассажа желчи (результат секреторной функции печени) в 12-перстную кишку. Закупорка желчевыводящих канальцев и протоков ведет к поступлению желчи в окружающую ткань с развитием некроза гепатоцитов. Индукторами патологии могут быть механические, генетические факторы, воздействие некоторых медикаментов и в первую очередь — прогестерона.
Таким образом, прогестерон, являясь главным стероидным гормоном, обеспечивающим развитие и поддержку беременности, в то же время непосредственно и через свои метаболиты инициирует и некоторые ее осложнения (отечный синдром, гестоз, гестационный диабет, внутрипеченочный холестаз).
Значение прогестерона для сохранения и развития беременности определило его место в профилактике и лечении угрозы аборта. Прямым показанием для лечения прогестероном является недостаточность желтого тела, то есть состояние, сопровождающее огромное число как спонтанных, так и индуцированных беременностей или беременностей, получаемых с помощью вспомогательных репродуктивных технологий.
К числу препаратов прогестерона, широко используемых для целей сохранения беременности,
относится дидрогестерон (Дюфастон). Технология синтеза дидрогестерона на основе молекулы прогестерона разработана в 1950-е годы [8].
Сохраняя структуру, свойственную прогестерону, дидрогестерон за счет минимальных изменений в молекуле приобретает уникальные свойства в виде метаболической стабильности (имеется лишь один метаболит 20-дигидродидрогестерон), очень высокой избирательности связывания с прогесте-роновыми рецепторами и высокой биодоступности при пероральном приеме.
Исследования показали, что высокая селективность или избирательное связывание дидрогесте-рона с прогестероновыми рецепторами преимущественно зависит от а-положения метильной группы С-19 при атоме С10 в его молекуле. У прогестерона, продуцируемого в организме, эта группа расположена в Р-позиции. Другие два отличия от молекулы прогестерона — переход атома водорода при атоме С9 из а в р-позицию и образование двойной связи между атомами С6 и С7.
В настоящее время получены убедительные данные, свидетельствующие, что дидрогестерон обладает не только самой высокой энергией связывания с прогестероновыми рецепторами, но и самыми низкими энергиями связывания с рецепторами к другим стероидам [2].
Следовательно, молекула дидрогестерона фактически не обладает сопутствующими андро-генным, эстрогенным, глюкокортикоидным, ми-нералокортикоидным свойствами, поскольку не способна к активации указанных рецепторов.
Высокая избирательность к рецепторам прогестерона в сочетании с высокой биодоступностью при пероральном приеме обеспечивают его эффект в дозах, в 10-20 раз меньших, чем таковые у ми-кронизированного прогестерона [21].
Наличие высокой энергии связывания с проге-стероновыми рецепторами делает дидрогестерон незаменимым в подготовке к беременности женщин с недостаточностью лютеиновой фазы.
Недостаточность лютеиновой фазы (НЛФ) может быть связана не только с дефицитом прогестерона. Во многих случаях НЛФ концентрация прогестерона оказывается нормальной, но имеется поражение рецепторного аппарата эндометрия. Именно поражение рецепторов к прогестерону в связи с хроническим эндометритом является причиной 70 % случаев привычного невынашивания беременности. В этих случаях назначение дидро-гестерона, обладающего самой высокой энергией связывания с прогестероновыми рецепторами, наиболее эффективно [5].
У женщин с привычным абортом другим серьезным доводом для назначения дидрогестеро-на на этапе подготовки к беременности является
высокая частота наличия антител к прогестерону. Клиническими проявлениями такого состояния являются недостаточная толщина эндометрия, дис-менорея, а во время беременности — гипоплазия хориона. Поэтому применение дидрогестерона в сочетании с эстрадиолом в циклическом режиме заместительной гормональной терапии (препарат Фемостон) в течение двух менструальных циклов способствует высокой частоте наступления беременности [4].
С целью реабилитации эндометрия в случаях его травматического повреждения при кюрета-же, резекции субмукозного узла и других вмешательствах назначение циклической терапии Фемостоном 4/20 также является эффективным методом лечения [7].
Дидрогестерон, в отличие от других прогеста-генов, не блокирует овуляцию, что делает его препаратом выбора среди других прогестагенов при подготовке к беременности женщин с нарушениями менструального цикла, ановуляцией, эндоме-триозом, патологией эндометрия.
Нарушения углеводного обмена являются еще одной серьезной проблемой беременности, особенно развивающейся на фоне поликистозных яичников, инсулинорезистентности, метаболического синдрома. Исследования, выполненные на разных моделях, показали, что применение ди-дрогестерона у пациенток с исходным состоянием инсулинорезистентности снижает ее степень, тем самым улучшая состояние углеводного обмена [14].
Еще одно достоинство дидрогестерона — отсутствие влияния на гемостаз, в связи с чем он безопасен при состояниях тромбофилии, в том числе у беременных женщин [3].
Поддержку беременности дидрогестероном проводят почти 50 лет, то есть с момента, когда препарат был создан именно для этой цели. Длительность применения препарата с охватом более 100 стран и, следовательно, многих миллионов пациенток, позволила накопить большой опыт лечения и оценить его эффективность.
Доклинические испытания показали отсутствие у дидрогестерона мутагенного, тератогенного или карциногенного потенциала, а фармакологический контроль не выявил случаев врожденных пороков развития, связанных с использованием дидрогестерона во время беременности [20]. В исследовании представлен анализ врожденных пороков развития у детей, родившихся от матерей, получавших поддержку беременности дидрогестероном за период с 1977 по 2005 годы (более 10 миллионов беременностей). Анализ не выявил связи между приемом дидрогестерона во время беременности и имевшимися дефектами развития.
В патогенезе привычного аборта особое значение приобретает иммунологическая непереносимость материнским организмом аллогенного для него эмбриона. Иными словами, в материнском иммунном ответе на беременность с исходом в самопроизвольный аборт, преобладают отмеченные выше реакции отторжения. Это преобладание Th2-цитокинового ответа, активация субпопуляции натуральных киллеров и разрушающее воздействие симметричных антител на антигенные структуры плодного яйца.
Дидрогестерон блокирует активность субпопуляции натуральных киллеров и Т-1 цитокино-вый ответ, обеспечивает ТЪ2-цитокиновый ответ, направленный на сохранение беременности. Он увеличивает биосинтез ПИБФ лимфоцитами и де-цидуальной тканью, тем самым индуцируя увеличение продукции асимметричных антител и предотвращая разрушение антигенов плодного яйца [15, 17].
Недостаточность лютеиновой фазы неизбежно сопровождает индукцию беременности с помощью вспомогательных репродуктивных технологий (ВРТ). Она преимущественно связана с влиянием используемых в протоколах ВРТ аго-нистов или антагонистов ГнРГ и с аспирацией большого числа гранулезных клеток при получении ооцитов, что нарушает полноценное развитие желтого тела. Поэтому для поддержки лютеиновой фазы в программах ВРТ обязательно используют прогестерон.
В проспективном рандомизированном исследовании включившим 430 женщин, у которых индукция беременности была выполнена в протоколах ЭКО/ИКСИ, поддержка лютеиновой фазы проведена интравагинальным назначением микронизи-рованного прогестерона (600 мг/сут) или перораль-ным приемом дидрогестерона (20 мг/сут). Частота самопроизвольных абортов и родов живыми детьми оказалась одинаковой в обеих группах. Отмечая одинаковую эффективность препаратов, автор считает, что дидрогестерон более приемлем в связи с возможностью его перорального приема в низких дозах и отсутствием побочных эффектов [18].
Аналогично мнение Daya, 2009, который считает, что в случае предпочтения женщиной перо-рального приема прогестерона целесообразнее назначать дидрогестерон [12]. С учетом низкой пероральной биодоступности прогестерона, для достижения эффекта необходимо назначение больших доз (600-1200 мг/сут), что повышает риск развития внутрипеченочного холестаза [16].
Проспективные исследования, посвященные применению дидрогестерона с целью поддержки беременности, выявили еще одно его преимущество — это снижение частоты развития гестоза
в группах женщин, получивших лечение угрозы аборта этим препаратом [1, 6].
Есть несколько очевидных причин благоприятного влияния дидрогестерона на течение беременности и снижение частоты такого серьезного осложнения как гестоз.
Предпосылки для развития гестоза (преэкламп-сия) закладываются уже на ранних стадиях плацен-тации. В их числе нарушенный ответ иммунной системы на беременность, нарушения гемостаза (приобретенные, наследственные формы тромбо-филии), иинсулинорезистентность, дислипидемия, а также влияние многих других факторов, формирующих патогенез преэклампсии (оксидативный стресс, реакции системного воспаления, дисфункция эндотелия, нарушения ангиогенеза и др.).
Поэтому назначение дидрогестерона с целью лечения угрозы аборта одновременно создает лучшие условия для развития плодово-плацентарных структур на этом этапе беременности.
Так, полное отсутствие связывания дидроге-стерона с глюкокортикоидными рецепторами (отсутствие глюкокортикоидного эффекта) блокирует развитие дисфункции эндотелия и биосинтез вазо-активных простаноидов, чему способствуют нарушения углеводного обмена.
Отсутствие у дидрогестерона минералокорти-коидного эффекта снижает вероятность задержки натрия и развития отечного синдрома, тогда как 11-ДОК, один из метаболитов прогестерона, проявляет минералокортикоидный эффект.
Наконец, назначение дидрогестерона не приводит к активации коагуляционного потенциала. Следовательно, снижается риск образования тром-боцитарных агрегатов, микротромбов, риск развития других сосудистых нарушений в маточно-плацентарном комплексе, которые являются индукторами патофизиологических факторов, лежащих в основе патогенеза гестоза.
Литература
1. Гуменюк Е. Г., Власова Е. А., Кармакова Т. Л. Акушерские и перинатальные исходы у женщин, получавших Дюфастон во время беременности // Гинекология. — 2008. — Т.10, № 4. — С. 67-71.
2. Молекулярные механизмы дидрогестерона (Дюфастон). Полногеномное исследование транскрипционных эффектов рецепторов прогестерона, андрогенов и эстрогенов / Торшин И. Ю. [и др.] // Гинекологическая эндокринология. — 2010. — Т. 11. — С. 9-16.
3. РепинаМ. А. Состояние гемостаза в перименопаузе и ЗГТ // Журнал акушерства и женских болезней.— 2001.— Т. 51, № 1. — С. 74-79.
4. СидельниковаВ.М. Применение дидрогестерона для лечения угрозы прерывания беременности в I триместре // Гинекология. — 2008. — Т. 10, № 6. — С. 25-27.
5. СидельниковаВ. М. Эндокринология беременности в норме и патологии.— М., 2007.
6. Состояние здоровья новорожденных, рождённых от матерей с угрозой прерывания беременности / Башмакова Н. В. [и др.] // Проблемы репродукции. — 2004. — № 2. — С. 59-61.
7. Шестакова И. Г. Реабилитация эндометрия после потери беременности // Гинекология. — 2009. — Т. 11, № 4.— С. 5558.
8. A new class of hormonally active steroids / Reerink E. H. [et al.] // Nature. — 1960. — Vol. 186.— P. 168-169.
9. Allopregnanolone concentrations and premenstrual syndrome / Monteleone P. [et al.] // Eur. J. Endocrinol.—2000. — Vol. 142.— P. 269-273.
10. Allopregnanolone decrease with symptom improvement during placebo and GnRG agonist treatment in women with severe premenstrual syndrome / Nyberg S. [et al.] // Gynecol. Endocrinol.— 2007. — Vol. 23. — P. 257-266.
11. Cytokine production by maternal limphocytes during normal human pregnancy and in recurrent abortion / Raghuphaty R. [et al.] // Hum. Reprod. — 2000. — Vol. 15. — P. 713-718.
12. Daya S. Luteal support // Maturitas. — 2009. — Vol. 65. — P. 2934.
13. Decidual natural killer cytotoxicity decreased in normal pregnancy but not in anembryonic pregnancy and recurrent spontaneous abortion / Chao K. H. [et al.] // Am. J. Reprod. Immunol.— 1995. — Vol. 34. — P. 274-280.
14. Evaluation of the effects of various gestogens on insulin sensitivity, using homeostatic model assessment in postmenopausal women on HRT / Dansuk R. [et al.] // Gynecol. Endocrinol.— 2005.— Vol. 20. — P. 1-5.
15. Gruber Ch. J., Huber J. C. The role of dydrogesterone in recurrent abortion // J. Steroid. Biochem. Molecul. Biol. — 2005. — Vol. 97. — P. 416-420.
16. Intrahepatic cholestasis of pregnancy / Bacq Y. [et al.] // Hepato-logy. — 1997. — Vol. 26. — P. 358-364.
17. Kalinka J., RadwanM. The impact of dydrogesterone supplementation on serum cytokine profile in women with threatened abortion // Am. J. Reprod. Immunol. — 2006. — Vol. 55.— P. 115-121.
18. Oral dydrogesterone versus intravaginal micronized progesterone as luteal phase support in assisted reproductive technology cycles / Chakravarty B. N.[ et al.] // J. Steroid. Biochem. Molecul. Biol. — 2005.— Vol. 97.— P. 426-430.
19. Progesterone-treated limphocytes of healthy pregnant women release a factor inhibiting cytotoxicity and prostaglandin synthesis / Szekeres-Bartho J. [et al.] // Am. J. Reprod. Immunol. — 1985.— Vol. 9. — P. 15-19.
20. Queisser-Luft A. Dydrogesterone use during pregnancy; overview of birth defects reported since 1977 // Early Hum. Dev. — 2009. — Vol. 85. — P. 375-377.
21. Schindler A. E. Progestational effects of dydrogesterone in vitro, in vivo and on the human endometrium // Maturitas. — 2009. — Vol. 65. — P. 3-11.
22. Structure of asymmetric non-precipitating antibody / Labeta M. O. [et al.] // Immunology. — 1986. — Vol. 57. — P. 311-317.
PROGESTERONE AND PREGNANCY
Repina M. A.
■ Summary: Progesterone is important human hormone. It is a key component in the complex regulation of normal female reproductive function. Its agonist dydrogesterone has a molecular structure closely related to that of natural progesterone, but it has very good oral availability compared with progesterone. Dydrogesterone is rapidly absorbed and completely metabolized. It has only one biologically active metabolite (20a-dihydrodidrogesterone). It has high selectivity in interactions with the progesterone receptors, and it is basis of efficacy and safety of therapy. Dydrogesterone is, compared with other progestogens, devoid of estrogenic, androgenic and glucocorticoid activity. Dydrogesterone has a beneficial effect in women with threatened abortion and complications of subsequent pregnancy (preeclampsia). Dydrogesterone practically is not accompanied by side effects.
■ Key words: pregnancy; progesterone; dydrogesterone.
■ Адреса авторов для переписки-
Репина Маргарита Александровна — д. м. н., профессор.
Кафедра репродуктивного здоровья женщин ГОУ ДПО «СПб МАПО
Росздрава».
195015, Сант-Петербург, Кирочная, 41. E-mail: rectorat@spbmapo.ru.
Repina Margarita Aleksandrovna — MD, professor.
Department of Reproductive Health of Women. St.-Petersburg Medical
Academy of Postgraduate Studies.
195015, Saint-Petersburg, Kirochnaya, 41.
E-mail: rectorat@spbmapo.ru.
cyberleninka.ru
Передозировка Утрожестаном при беременности: подробно от врача
Неприятное и пугающее состояние для каждой женщины, когда долгожданная беременность оказывается на грани срыва. Назначение гормональных препаратов, таких как Утрожестан, не приносит никакого психологического облегчения, потому что вызывает много вопросов в связи с использованием высоких доз. Страхи по поводу передозировки Утрожестаном при беременности могут толкнуть женщину даже на неоправданный отказ от лечения.
Может ли быть передозировка Утрожестаном при беременности?
Прогестерон – «гормон беременности», который оказывает разнообразные влияния на весь организм, но в целом способствует вынашиванию плода до своевременных родов. В норме вырабатывается желтым телом яичников, но по ряду причин его концентрация может быть недостаточной для продолжения беременности, и плод может погибнуть. Медикаментозное лечение угрожающего аборта предполагает введение прогестерона извне в виде капсул Утрожестана внутрь или интравагинально.
Вместо Утрожестана в этом случае может быть назначен Дюфастон. Статья о передозировке Дюфастоном от акушера-гинеколога.
Профилактическое назначение Утрожестана вполне оправдано при недостатке прогестерона, который подтвержден лабораторными исследованиями, и может привести к выкидышу.
Согласно официальной инструкции допустимая суточная доза препарата при любом пути введения составляет до 600 мг. При угрожающем или привычном выкидыше рекомендовано использовать одну из схем:
- по 100-200 мг утром и вечером во влагалище;
- 200-600 мг в сутки внутрь на два приема до начала 3 триместра.
Подробная статья акушера-гинеколога о приеме Утрожестана при беременности.
Некоторые ошибочно предполагают, что поскольку Утрожестан содержит аналог человеческого прогестерона, передозировки естественным гормоном быть не может, и его излишки просто метаболизируются в печени и будут выведены естественным путем. Однако любое, даже вырабатываемое самим организмом вещество, должно содержаться в плазме крови в строго определенном количестве: недостаток, как и избыток, является патологией.
Важно! Многочисленными клиническими исследованиями доказано, что превышать дозы, установленные в инструкции к препарату, категорически не допустимо.
Также не следует комбинировать препараты с одинаковым механизмом действия и аналогичными действующими веществами, поскольку достоверного повышения эффективности не последует, а риски передозировки возрастут.
Последствия передозировки Утрожестаном
Превышение дозы прогестерона может проявить себя исключительно в виде возникновения или усиления побочных эффектов. Кратковременная передозировка Утрожестаном при беременности на ранних сроках неопасна для плода. При своевременном выявлении симптомов и принятии соответствующих мер негативное влияние будет заключаться лишь во временном дискомфорте для будущей мамы. После коррекции дозы состояние обычно стабилизируется и жалобы исчезают.
Необходимо учитывать, что значительный избыток Утрожестана будет приводить к блокаде прогестероновых рецепторов и снижению чувствительности к нему. Ожидаемый эффект может не наступить или быть противоположным: вместо сохранения беременности есть риск спровоцировать выкидыш.
Многолетнее изучение препарата доказало безопасность для матери и плода 400 мг прогестерона в сутки, разделенных на 2 приема. Инструкция допускает применение 600 мг в сутки. Решение о превышении указанных дозировок принимается акушером-гинекологом на свой страх и риск в каждой конкретной ситуации. В критических случаях некоторыми врачами назначается Утрожестан в количестве более 1000-1600 мг. Однако эффективность подобных схем не доказана.
Симптомы передозировка Утрожестаном при беременности
Чаще всего первые симптомы передозировки совпадают с побочными действиями, которые могут возникнуть при приеме Утрожестана. Следует насторожиться при появлении:
- вялости, сонливости или бессонницы, головокружения;
- резкого увеличения молочных желез, их болезненности;
- вздутия живота, тошноты, рвоты, диареи, запора;
- пожелтения кожных покровов и слизистых;
- кожного зуда;
- повышенной потливости.
Обычно пациентки в первую очередь жалуются на тошноту и головокружение, которые можно принять за признаки токсикоза или любого отравления. Поэтому на протяжении всего курса лечения прогестероном нужно проявлять особое внимание к собственному самочувствию и помнить о возможных реакциях на препарат.
Обратить внимание! Развитие симптомов передозировки возможно и при назначении адекватных доз, в случае если в организме снижен уровень эстрогена или имеется индивидуальная повышенная чувствительность.
Если при оценке получаемой дозы прогестерона превышения не обнаружено, но отмечаются побочные явления, то рекомендовано перейти на интравагинальный путь введения для ликвидации нежелательных реакций.
Что делать при передозировке Утрожестаном?
Если лечение беременной проводилось в домашних условиях, при возникновении признаков передозировки необходимо немедленно обратиться за консультацией к акушеру-гинекологу. Дальнейшее применение препарата до установления причины симптомов нецелесообразно.
Рекомендовано соблюдать физический и эмоциональный покой, перенапряжения категорически противопоказаны. Желательно употреблять больше жидкости, по возможности воды или растворов, применяемых при дегидратации, для скорейшего выведения излишков препарата из организма.
Резкая отмена Утрожестана может быть опасна угрозой выкидыша, поэтому скорее всего в медицинском учреждении доза препарата будет снижена без полного прекращения его применения. Для улучшения переносимости может быть рекомендован прием в вечернее время – перед сном, а также переход с перорального на интравагинальный путь введения.
Елена Кравец, врач-терапевт, специально для Mirmam.pro
Полезное видео
mirmam.pro

