Реакция пассивной гемагглютинации на сифилис (РПГА), качественно
Сифилис — венерическое заболевание, возбудитель которого — бледная трепонема (Treponema pallidum) — передается преимущественно половым путем, поражает различные органы и ткани и вызывает циклическую хроническую инфекцию. В процесс вовлекаются слизистые оболочки, кожа, опорно-двигательный аппарат, внутренние органы (чаще сердечно-сосудистая и нервная система). Нередко протекает без клинических проявлений (скрытый сифилис). Инкубационный период сифилиса (от момента проникновения трепонемы в организм до первых клинических проявлений) — от 2 недель до 2 месяцев.
Для диагностики сифилиса применяют прямые методы, когда возможно выделение возбудителя со слизистых оболочек, кожи и других зон поражения, и непрямые методы, направленные на определение антител к возбудителю сифилиса. Среди непрямых методов выделяют нетрепонемные (RPR) и трепонемные (РПГА, ИФА, РИФ и другие). Нетрепонемные тесты выявляют антитела не к возбудителю сифилиса, а к структурам, сходным по строению к бледной трепонеме (к кардиолипину).
Реакция пассивной гемагглютинации на сифилис (РПГА) является трепонемным тестом и имеет преимущество перед RPR, т.к. определяет специфические антитела — антитела непосредственно к возбудителю. РПГА применяют как скрининговый тест, и как подтверждающий при ложноположительных результатах нетрепонемных тестов.
В каких случаях обычно назначают РПГА на сифилис
- В качестве скринингового теста при профилактических осмотрах, перед госпитализацией.
- При клинических признаках, подозрительных на сифилис (безболезненные язвы в области наружных половых органов, кожные проявления, увеличение лимфатических узлов).
- Обследование лиц, контактирующих с больным сифилисом.
- Обследование доноров крови.
- Подтверждающий тест при получении положительных результатов RPR.
Что означают результаты теста
Референсные значения: «Не обнаружено».
Результат «Обнаружено» может говорить о заболевании сифилисом в любой стадии, а также быть свидетельством перенесенного заболевания в прошлом. Также в редких случаях возможно получения положительного результата при отсутствии заболевания — так называемая «ложноположительная» реакция РПГА.
Ложноположительные результаты (неспецифические реакции при отсутствии сифилиса) возможны в следующих ситуациях: беременность, острые инфекционные заболевания, ВИЧ инфекция, аутоиммунные процессы, онкологические заболевания, инфаркт миокарда и др.
Во всех случаях результат исследования интерпретирует врач, учитывающий клинические данные, результаты лабораторных исследований и других методов диагностики.
Сроки выполнения теста
1–2 дня.
Подготовка к анализу
Можно сдавать кровь в течение дня, не ранее чем через 3 часа после приема пищи или утром натощак. Чистую воду можно пить в обычном режиме.
Лабораторная диагностика сифилиса (2)
Реакция иммунофлюоресценции
Принцип реакции иммунофлюоресценции (РИФ) разработали Т. Weller и A. Coons в 1954 г. W Deacon, V. Falcone, A. Harris в 1957 г. применили ее для выявления противотрепонемных антител. В клинической практике для серодиагностики сифилиса ее впервые использовали L. Borel и P. Du-rel в 1959 г. В нашей стране работы по изучению РИФ начались под руководством В.Н. Бедновой и Н.М. Овчинникова с 1960 г.
Принцип реакции заключается в том, что исследуемой сывороткой обрабатывается антиген — бледная трепонема штамма Никольса, полученная из орхита кролика, высушенная на предметном стекле и зафиксированная ацетоном. После промывания препарат обрабатывается конъюгатом — люминесцирующей сывороткой против иммуноглобулинов человека. Флуоресцирующий комплекс связывается с человеческим иммуноглобулином на поверхности бледной трепонемы и может быть идентифицирован методом люминесцентной микроскопии.
Для серодиагностики сифилиса используются несколько модификаций РИФ:
— РИФ-ц — используется для ликвородиагностики сифилиса, применяют цельный ликвор. Является высокочувствительной и специфичной реакцией;
Является высокочувствительной и специфичной реакцией;
— РИФ-200 — испытуемую сыворотку перед реакцией разводят в 200 раз; в этой модификации значительно повышена специфичность реакции, которая приближается к РИБТ;
— РИФ-абс (реакция иммунофлуоресценции с абсорбцией) — групповые антитела удаляются из исследуемой сыворотки с помощью разрушенных ультразвуком культуральных трепонем штамма Рейтера, что резко повышает специфичность реакции. Так как исследуемая сыворотка разводится только 1:5, то модификация сохраняет высокую чувствительность. По чувствительности и специфичности РИФ-абс не уступает РИБТ, но намного проще в постановке. РИФ-абс становится положительной с 3-й недели после заражения (до появления твердого шанкра или одновременно с ним) и является методом ранней серодиагностики сифилиса. Нередко сыворотка остается положительной и спустя много лет после полноценного лечения раннего сифилиса, а у больных с поздним сифилисом — на протяжении десятилетий.
Показания для постановки РИФ-абс:
— положительные результаты НТТ у беременных при отсутствии клинических и анамнестических данных, свидетельствующих о сифилисе;
— обследование лиц с различными соматическими и инфекционными заболеваниями, дающих положительные результаты в НТТ;
— обследование лиц с клиническими проявлениями, характерными для сифилиса, но с отрицательными результатами в НТТ;
— ранняя диагностика сифилиса;
— в части случаев — как критерий успешности противосифилитического лечения: переход положительной РИФ-абс в отрицательную после лечения является стопроцентным критерием излеченности сифилиса;
— реакция IgM-РИФ-абс — у больных ранним сифилисом в первые недели болезни появляются IgM, а в более поздние сроки болезни преобладают IgG. Раздельное изучение классов Ig представляет особый интерес при серодиагностике врожденного сифилиса, где противотрепонемные антитела, синтезированные в организме ребенка, представлены IgM, a IgG имеют материнское происхождение.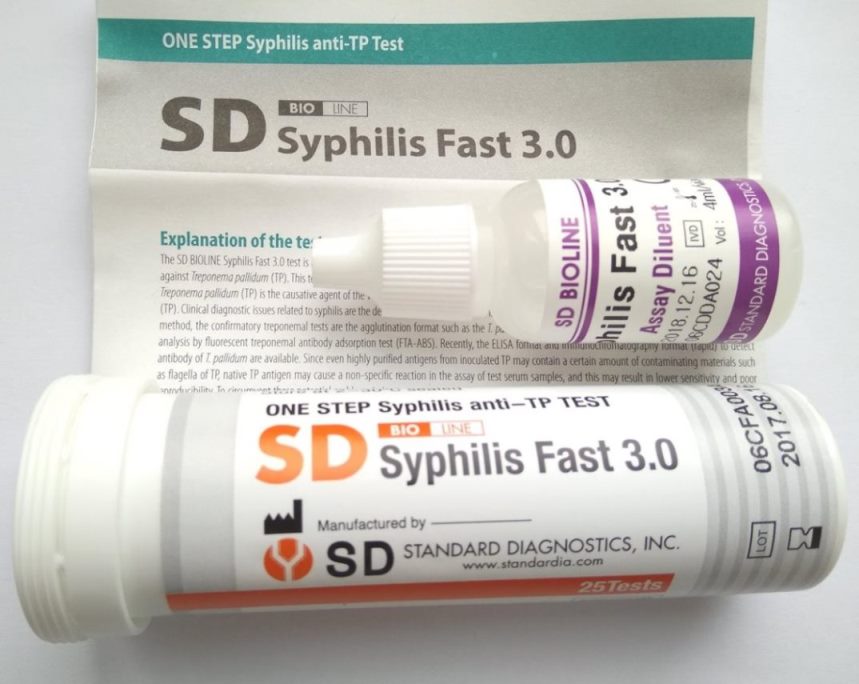
Показаниями к постановке этой реакции являются: (при постановке этой реакции в редких случаях могут наблюдаться ложноположительные и ложноотрицательные результаты.)
— серодиагностика врожденного сифилиса, т. к. реакция позволяет исключить IgG материнского происхождения, которые проходят через плаценту и могут обусловить ложноположительный результат РИФ- абс при отсутствии у ребенка активного сифилиса;
— оценка результатов лечения раннего сифилиса: при полноценном лечении IgM-РИФ-абс негативируется.
РИФ обладает высокой чувствительностью (98,5%) и специфичностью (99,6%) практически при всех формах сифилиса.
Результаты РИФ оценивают следующим образом: положительными считают сыворотки крови, которые дают свечение на 4+, 3+ и 2+. Блестящее зелено-желтое свечение оценивается на 4+, яркое — на 3+, слабое свечение — на 2+. Отрицательными считают сыворотки, которые дают свечение на 1+ (трепонемы в препарате окрашены немного интенсивнее фона или не окрашены). В зарубежной практике результаты РИФ оцениваются по шкале с меньшей градацией, а именно как «реактивные» «слабо реактивные» и «нереактивные» или «с наблюдаемым атипичным свечением». Рекомендуется повторное тестирование «слабо реактивных» проб сывороток с 1-2-недельным интервалом.
Недостатками РИФ являются: невозможность автоматизирования постановки реакции и учета результатов; трудности в приготовлении качественного антигена из взвеси бледных трепонем, полученных из яичка зараженного кролика; субъективизм в оценке результатов, что требует опыта и высокой квалификации специалиста. Методика постановки РИФ для серо — и ликвородиагностики сифилиса (РИФ-абс, РИФ-200, РИФ-ц) изложены в Приказе № 87 (приложение 2).
O.K. Лосева д-р мед. наук, проф.,
Ю.Ю. Устьянцев врач-ординатор
Государственный институт усовершенствования врачей Минобороны России (ГИУВ МО РФ)
Л.Б. Важбин главный врач,
Н. А.Кузнецова зав. клинико-диагностической лабораторией -врач клинической лабораторной диагностики,
А.Кузнецова зав. клинико-диагностической лабораторией -врач клинической лабораторной диагностики,
А.Р. Колесова врач клинической лабораторной диагностики
Московский областной кожно-венерологический диспансер
продолжение следует
Значение реакции иммунофлюоресценции в алгоритме современной диагностики сифилиса | Марданлы
1. Кубанова А. А., Кубанов А. А., Мелехи-на Л. Е. Заболеваемость сифилисом в Российской Федерации за период 2006-2016 гг. // Вестник дерматологии и венерологии 2017; 5: 16-25. [http://www.vestnikdv.ru/jour/article/view/338/337].
2. Потекаев Н. Н., Пташинский Р. И., Фриго Н. В., Лебедева Г. А., Негашева Е. С. Эпидемиологическая ситуация по заболеваемости сифилисом в г. Москве // Всероссийский междисциплинарный медицинский журнал Terra Medica 2015; 1-2 (79-80): 25-29.
3. Потекаев Н. Н., Фриго Н. В., Ротанов С. В. Диагностика сифилиса: от Вассермана до наших дней. // Владимир: Изд. «Транзит-ИКС», 2018. — 256 с.
5. Федеральные клинические рекомендации по ведению больных сифилисом // М.: РОДВК, 2015. — 44 с. [http://www.cnikvi.ru/docs/clinic_recs/infektsii-peredavaemye-poliovym-pyfem/t.
6. Сифилис (клиника, диагностика, лечение, профилактика): Методические рекомендации Департамента здравоохранения г. Москвы № 34 / Дмитриев Г.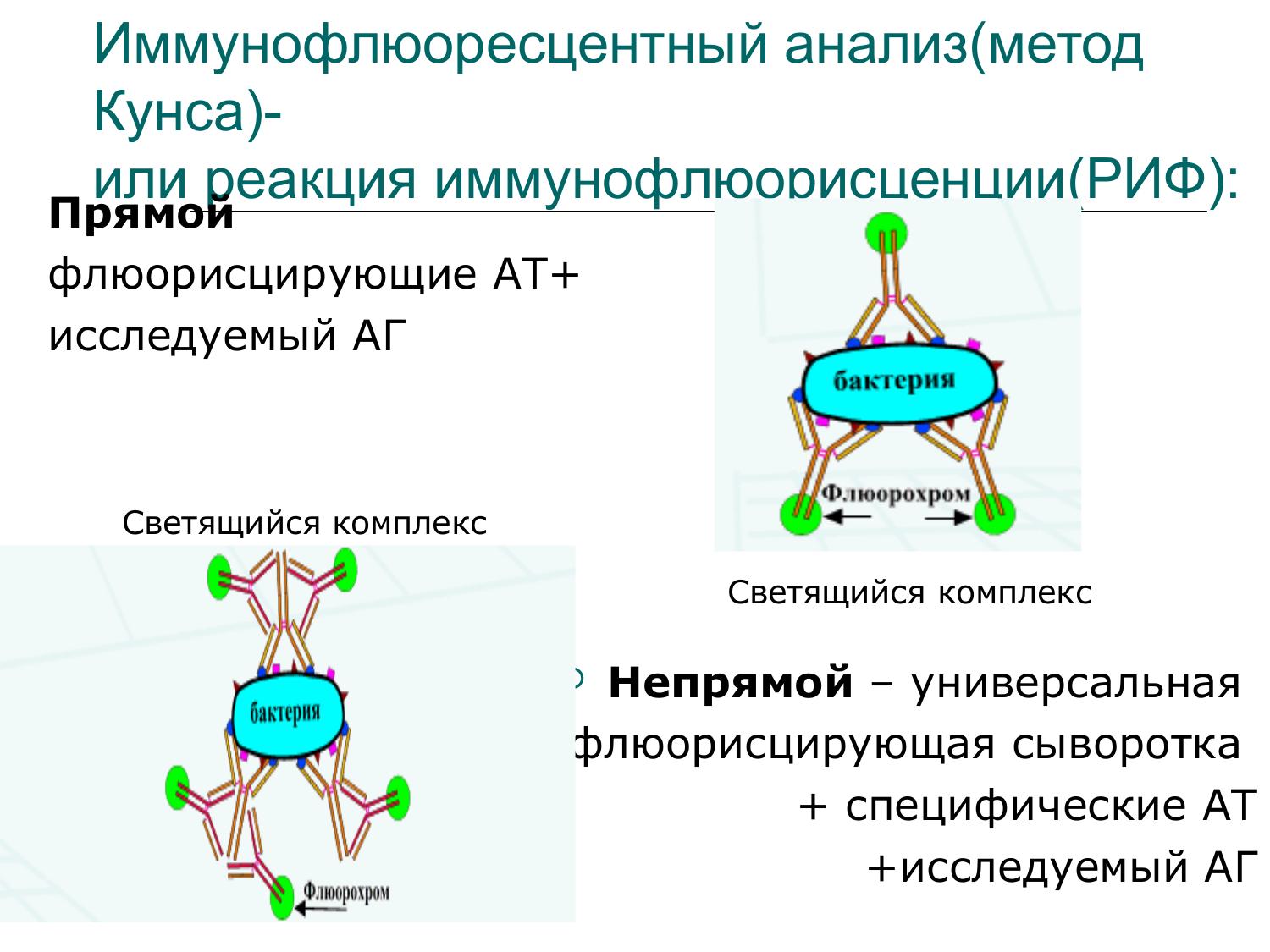 А., Лосева О. К., Доля О. В. // Москва, 2013. — 25 c. [hiips://yadi.sk/d/29PCy_LCHrcGK].
А., Лосева О. К., Доля О. В. // Москва, 2013. — 25 c. [hiips://yadi.sk/d/29PCy_LCHrcGK].
7. Приказ Минздрава Московской области № 1443 от 21.11.2013 «Об использовании иммуноферментного анализа с определением суммарных антител к бледной трепонеме при проведении профилактических обследований на сифилис».
8. A manual of tests for syphilis. / Larsen S. A., Pope V., Johnson R. E., Kennedy E.J. Jr. [Editors] // Washington: Am. Public Health Ass., 1998. — 361 p.
9. Приказ Минздрава России № 924н от15.11.2012 г. «Об утверждении Порядка оказания медицинской помощи по профилю «дерматовенерология» (Приложение № 17. «Стандарт оснащения клинико-диагностической лаборатории кожно-венерологического диспансера: п. 4. Стандарт оснащения иммунохимического (серологического) подразделения)».
10. Кубанова А. А., Фриго Н. В., Ротанов С. В., Соломка В. С., Плахова К. И., Рахмату-лина М. Р., Манукьян Т. Е. Современные направления и перспективы развития лабораторной диагностики инфекций, передаваемых половым путем. // Вестник дерматологии и венерологии 2011,5: 54-63.
11. Фриго Н. В., Лесная И. Н., Кубанов А. А., Ротанов С. В., Знаменская Л. Ф., Соломка В. С. Основные направления развития диагностических технологий в дерматовенерологии. // Вестник дерматологии и венерологии 2010; 5: 35-44.
12. Овчинников Н. М., Беднова В. Н., Делек-торский В. В. Лабораторная диагностика заболеваний, передающихся половым путём // М.: Медицина, 1987. — 302 с.
13. Дмитриев Г. А Состояние лабораторной диагностики сифилиса. // Consilium medicum 2004; 6 (3) [hityj/www.consilium-medicum.com/media/consilium/04_03/211.shtml].
Дмитриев Г. А Состояние лабораторной диагностики сифилиса. // Consilium medicum 2004; 6 (3) [hityj/www.consilium-medicum.com/media/consilium/04_03/211.shtml].
14. Лосева О. К., Ловенецкий А. Н. Эпидемиология, клиника, диагностика и лечение сифилиса. Руководство для врачей. // В кн.: Опыт организации борьбы с сифилисом в субъект Российской Федерации. — Екатеринбург: Чароид, 2002: 159-248.
15. Марданлы С. Г., Дмитриев Г. А. Лабораторная диагностика сифилиса: Информационно-методическое пособие. // Электрогорск: ЗАО «ЭКОлаб», 2011. — 24 с.
16. Ротанов С. В., Чупров-Неточин Р.Н., ЭрматоваЭрматова Ф.А. Методы выявления антител класса M к антигенам T. pallidum для ранней диагностики сифилиса. // Вестник дерматологии и венерологии. 2013; 1: 14-20.
Диагностический центр МЕДЛАЙФ-БИО
Определение антител классов IgG и IgM к возбудителю сифилиса Treponema Pallidum в сыворотке крови человека методом иммуноферментного анализа является наиболее распространенным и информативным способом выявления скрытой бессимптомной инфекции.В лаборатории Глобал-Диагностик для диагностики сифилиса используется иммуноферментная тест-система «DIA-IgG-IgM-Trep». В лунках (ячейках) плашки содержатся синтетические белки, подобные тем белкам Treponema Pallidum, которые вызывают образование IgG и IgM в организме человека.
При наличии в сыворотке крови пациента IgG и/или IgM они вступают во взаимодействие с синтетическими белками, расположенными в плашке. В результате этого меняется интенсивность окрашивания реагентной смеси в лунке, и ее способность поглощать и пропускать проходящий свет, что регистрируется прибором.
В случае, если измеряемая оптическая плотность превышает или приближается к предельному значению, предусмотренному методикой, образцы оцениваются как положительные или сомнительные, и обязательно проводится повторное исследование сыворотки крови в двух лунках одновременно. Только в случае повторного получения положительного результата хотя бы в одной лунке выдается ответ «положительно».
Только в случае повторного получения положительного результата хотя бы в одной лунке выдается ответ «положительно».
Благодаря возможности одновременного выявления антител классов IgG и IgM метод высокоинформативен и может применяться в диагностике ранних, латентных и поздних форм сифилиса. Высокая чувствительность (98-100%), специфичность (96-99,9%) и воспроизводимость данной тест-системы позволяет использовать ее как для скрининга на сифилис, так и для подтверждения диагноза.
Однако, несмотря на очевидные преимущества данной тест-системы, и в этом случае возможны ложноположительные результаты.
Их причины:
- Наличие другой патологии и специальных состояний у пациента, не связанных с сифилитической инфекцией: ВИЧ-инфекция, болезнь Лайма, малярия, системная красная волчанка, некоторые виды пневмоний, а также наркомания и беременность.
- Липемические образцы ? являются следствием того, что пациент сдал кровь не натощак, после приема пищи, в частности жирных блюд.
- Гемолитические образцы ? имеют место при некоторых патологических состояниях.
Вместе с тем, вероятность ложноположительных результатов при использовании данной тест-системы не превышает 3,5%.
Образцы, давшие положительный результат в тест-системе для выявления суммарных антител, необходимо проанализировать в системах, выявляющих конкретные классы иммуноглобулинов (IgG и/или IgM). Положительный результат на IgG или IgM является подтверждением положительного результата, полученного в скрининговом тесте, и свидетельствует о наличии специфических антитрепонемных антител.
Дополнительными способами подтверждения диагноза является проведение ИФА-исследования с использованием альтернативной тест-системы, РИФ, РПГА, РИБТ, а также ПЦР-исследование.
Таким образом, хотя результаты диагностики сифилиса методом ИФА являются чрезвычайно ценными, они не могут быть использованы изолированно для установления диагноза. Диагноз устанавливается только на основании клинических данных в совокупности с результатами других методов обследования, среди которых иммуноферментный анализ может быть первым, но ни в коем случае не единственным показателем наличия инфекции.
Диагностическая тест-система, используемая лабораторией «Глобал-Диагностик» для определения антител к Treponema Pallidum отвечает всем требованиям и стандартам, действующим в Украине. Она зарегистрирована в Украине (свидетельство №8449/2008), прошла все необходимые испытания и экспертизы, и разрешена МЗ к применению в медицинской практике (приказ Государственной службы Украины по лекарственным средствам № 417 от 08.07.2011 года).
Окончательный диагноз устанавливает дерматовенеролог.
Метод корреляционного анализа в дифференциации раннего скрытого сифилиса и ложноположительных серологических реакций на сифилис Текст научной статьи по специальности «Клиническая медицина»
№ 4 — 2014 г.
14.00.00 медицинские и фармацевтические науки
УДК 616.972-079.4:57.083.33
МЕТОД КОРРЕЛЯЦИОННОГО АНАЛИЗА В ДИФФЕРЕНЦИАЦИИ РАННЕГО СКРЫТОГО СИФИЛИСА И ЛОЖНОПОЛОЖИТЕЛЬНЫХ СЕРОЛОГИЧЕСКИХ РЕАКЦИЙ НА СИФИЛИС
Т. В. Болдина, Т. Б. Решетникова
ГБОУ ВПО «Новосибирский государственный медицинский университет» Минздрава
России (г. Новосибирск)
В работе представлена одна из причин ложноположительных реакций на сифилис. Авторы обследовали 120 женщин, находящихся на различных сроках беременности. 60 беременных страдали сифилисом скрытым ранним, у остальных 60-ти пациенток были выявлены неспецифические ложноположительные серологические реакции на сифилис. При обследовании пациенток образцы сыворотки крови исследовали неоднократно в комплексе стандартных серологических реакций для диагностики сифилиса (РМП, ИФА, РСК, РПГА и РИФ-абс и РИФ-200). При дифференциации скрытых форм сифилитической инфекции и ложноположительных серореакций на сифилис был применен метод корреляционного анализа.
Ключевые слова: сифилис, ложноположительные результаты серологических реакций, беременные, диагностика сифилиса, корреляционный анализ.
Болдина Татьяна Вячеславовна — очный аспирант кафедры дерматовенерологии и косметологии ГБОУ ВПО «Новосибирский государственный медицинский университет», e-mail: makosha-09@mail.ru
Решетникова Татьяна Борисовна — доктор медицинских наук, профессор кафедры дерматовенерологии и косметологии ГБОУ ВПО «Новосибирский государственный медицинский университет», рабочий телефон: 8 (383) 225-07-43, e-mail: sadv@km.ru
Введение. Общая заболеваемость сифилисом в Российской Федерации в последние годы имеет устойчивую тенденцию к снижению. Однако на высоком уровне остается заболеваемость сифилисом скрытым ранним среди беременных женщин, продолжают регистрироваться случаи врожденного сифилиса [5, 6].
Приобретенный скрытый сифилис, сопровождающийся положительными серологическими реакциями, является основной инфекцией, с которой приходится дифференцировать ложноположительные результаты серологических реакций на сифилис (ЛПР).
Положительные результаты серологических реакций на сифилис у лиц, не страдающих им, называют ложноположительными, неспецифическими, биологически ложноположительными (biological false positive tests results for syphilis), ложноположительными несифилитическими серологическими реакциями. Эти названия не совсем точны, так как результаты серологических исследований по существу не являются ложноположительными. Они действительно положительны, но наблюдаются у человека, не больного сифилисом [4, 7, 10].
Серологические реакции являются важным ориентиром при постановке диагноза сифилис и/или ЛПР серологических тестов на сифилис, однако ни одна из них не обладает абсолютной специфичностью.
Частота неспецифических результатов серологических реакций на сифилис колеблется в широких пределах (в основном от 0,03 до 2,3 %) и зависит от контингента обследуемых (доноры, беременные, соматические больные, практически здоровые) и вида серологических реакций [3].
Одной из причин ложноположительных серологических реакций на сифилис является беременность [1, 9]. У таких пациенток возникновению ЛПР может способствовать как само состояние беременности, так и соматические заболевания, которыми беременная женщина болеет. По данным литературы, у беременных может происходить негативация серологических реакций после родоразрешения, медицинского аборта, а также на фоне развивающейся беременности. Иногда ложноположительные результаты серологических реакций на сифилис остаются длительное время положительными и после родов или аборта [8]. Наиболее часто ЛПР наблюдаются за 2 недели до родов и в течение 3-х недель после родоразрешения [2].
На сегодняшний день, несмотря на значительное усовершенствование в последние годы серологических методов диагностики, обладающих высокой чувствительностью и специфичностью, не всегда удается однозначно диагностировать ЛПР серологических реакций на сифилис у беременных женщин.
Актуальной задачей остается разработка более точных критериев диагностики для постановки диагноза ЛПР и для дифференциации со скрытым ранним сифилисом (РСС). До сих пор не определен объем обследования пациенток при дифференциации истинной и ложной позитивности серологических реакций на сифилис, а также диспансерного наблюдения за лицами с хроническими ЛПР на сифилис.
Материалы и методы исследования. Для того чтобы изучить клиническое течение ЛПР, социальную характеристику данного контингента пациенток, результаты лабораторных методов исследования, была сформирована группа I (ЛПР). Набор пациенток в группу I (ЛПР) производился на основании критериев включения, анамнеза, клинического осмотра и серологического исследования крови в динамике. Диагноз сифилис у пациенток группы I (ЛПР) подтвержден не был. В ходе работы для проведения дифференциальной диагностики между ЛПР и РСС была сформирована группа II (РСС) — 60 беременных женщин, которым был диагностирован сифилис скрытый ранний. Набор пациенток в группу II (РСС) производился на основании критериев включения, анамнеза, клинического осмотра и серологического исследования крови пациенток и их половых
Набор пациенток в группу I (ЛПР) производился на основании критериев включения, анамнеза, клинического осмотра и серологического исследования крови в динамике. Диагноз сифилис у пациенток группы I (ЛПР) подтвержден не был. В ходе работы для проведения дифференциальной диагностики между ЛПР и РСС была сформирована группа II (РСС) — 60 беременных женщин, которым был диагностирован сифилис скрытый ранний. Набор пациенток в группу II (РСС) производился на основании критериев включения, анамнеза, клинического осмотра и серологического исследования крови пациенток и их половых
партнеров.
Клинический диагноз устанавливался на основании данных анамнеза, клинических и лабораторных методов исследования в соответствии с Международной классификацией болезней Х пересмотра (раздел А51.5 Ранний сифилис скрытый, Я 76.2 Ложноположительные серологические пробы на сифилис), в обязательном порядке использовались данные обследования половых партнеров. При поступлении у всех беременных женщин собирался половой, гинекологический анамнез, анамнез течения настоящей беременности, выяснялось наличие сопутствующих и ранее перенесенных заболеваний.
Диагноз ЛПР устанавливался на основании клинико-анамнестического и серологического обследования пациенток с использованием общепринятых критериев верификации сифилиса (МКБ Х) и рекомендаций ЦНИКВИ (2012). Были проанализированы выписные эпикризы из лечебных учреждений, заключения осмотра специалистами: терапевтом, невропатологом, оториноларингологом, окулистом, пульмонологом, гастроэнтерологом.
Диагноз РСС выставлялся на основании анамнестических (срок заражения до двух лет), лабораторных данных обследования половых партнеров, отсутствия клинических проявлений сифилиса.
Результаты исследования и их обсуждение. При анализе ассоциаций между отдельными признаками у пациенток с ложноположительными результатами серологических тестов (ЛПР) получены следующие корреляционные связи (коэффициент корреляции Спирмена).
При анализе ассоциаций между отдельными признаками у пациенток с ложноположительными результатами серологических тестов (ЛПР) получены следующие корреляционные связи (коэффициент корреляции Спирмена).
Наличие ложноположительных серореакций (отсутствие сифилитической инфекции) коррелирует:
• с местом проживания в области (г = 0,467, р = 0,0001), т. е. развитие ЛПР находится в прямой зависимости от места проживания. В ходе исследования доказано, что проживание в городе уменьшает риск заражения сифилитической инфекцией и чаще сопряжено с развитием ЛПР у беременных женщин;
• наличием высшего образования (г = —0,384, р = 0,0001). Чем выше уровень образования женщины, тем меньше вероятность заражения инфекциями, передающимися при половых контактах, в том числе сифилисом. Чем ниже образование, тем меньше осведомленность женщины об инфекциях, передающихся половым путем (ИППП),
в результате чего возрастает вероятность заражения теми или иными ИППП;
• отсутствием работы, дающей постоянный финансовый доход (г = 0,240, р = 0,008), т. е. пациентки, занятые в сфере общественного труда, более подвержены развитию ЛПР, чем заражению сифилитической инфекцией. Работающие женщины имеют меньше возможностей свободного времяпрепровождения, что снижает вероятность случайных встреч и связей;
• семейным положением (г =0,317, р = 0,0001). Замужние пациентки, особенно те,
у которых есть дети, менее склонны к внебрачным параллельным связям, в связи с чем вероятность развития ЛПР у них выше, чем вероятность инфицирования сифилитической инфекцией;
• количеством половых партнеров (г = 0,382, р = 0,0001). Чем больше у женщины половых партнеров и случайных половых контактов в течение жизни, тем выше вероятность заражения ИППП;
Чем больше у женщины половых партнеров и случайных половых контактов в течение жизни, тем выше вероятность заражения ИППП;
• вступлением в сексуальные отношения после 18 лет (г = —0,394, р = 0,0001). Приобретение первого сексуального опыта в юном возрасте приводит, как правило, к частой смене половых партнеров, ведению беспорядочной половой жизни,
включающей множественные и случайные половые связи, что ведет к распространению сифилитической инфекции. Чем позже женщина вступает в половые отношения, тем выше вероятность наличия у нее образования выше среднего, позволяющего ей быть более осведомленной о венерических заболеваниях и стремиться к моногамным отношениям;
• РИФ-абс (реакция иммунофлюоресценции с абсорбцией) — наличие ЛПР серологических проб на сифилис (г = —0,760, p = 0,0001). Чем меньше титр в реакции иммунофлюоресценции с абсорбцией, тем выше вероятность наличия у пациентки неспецифических положительных результатов;
• РИФ-абс (степень позитивности) — отсутствие заражения сифилитической инфекцией (г = —0,559, p = 0,0001). Снижение степени позитивности в реакции иммунофлюоресценции позволяет рассматривать данную реакцию как неспецифическую;
• РИФ-200 (реакция иммунофлюоресценции с разведением сыворотки в 200 раз) — выявление неспецифических результатов серологических тестов (г = —0,630, p = 0,0001). Низкий титр или отрицательный результат в РИФ-200 соответствовали неспецифической серопозитивности;
• РИФ-200 (определение степени позитивности) — ложноположительные серореакции (г = —0,634, p = 0,0001). Нарастание степени позитивности в РИФ-200 снижает вероятность развития ЛПР;
• ЛПР — ИФА (определение суммарных антител) (г = —0,349, p = 0,0001). М рассматривается как показатель наличия в организме пациента вирулентного возбудителя;
М рассматривается как показатель наличия в организме пациента вирулентного возбудителя;
• ЛПР — РПГА (реакция пассивной гемагглютинации) (г = —0,839, p = 0,0001). При снижении титра в РПГА вплоть до его отрицательных значений достоверно возрастает вероятность наличия у беременной женщины ЛПР серологических реакций,
а не сифилитической инфекции;
• реакция пассивной гемагглютинации (определение степени позитивности) — скрытый сифилис (г = —0,749, p = 0,0001). Повышение степени серопозитивности в РПГА позволяет с высокой достоверностью говорить о маловероятной регистрации у пациента неспецифических серореакций.
Выводы. Преобладающей в последние десятилетия формой скрытого сифилиса является эпидемиологически опасный РСС. РСС опасен тяжелыми последствиями в виде поздних осложнений и серорезистентности у больных, трудно диагностируется, в особенности у беременных женщин, у которых также нередки ЛПР, что создает повышенный риск рождения детей с врожденным сифилисом. РСС является основной формой инфекции, с которой приходится дифференцировать ЛПР. Несмотря на значительное усовершенствование серологических методов диагностики, трудности в постановке диагноза ЛПР сохраняются.
Изучение клинико-анамнестических сведений о беременных, участвовавших в исследовании, позволило выделить некоторые их особенности, а именно, у беременных пациенток, страдающих РСС, отмечен более низкий уровень образования, склонность
к многочисленным случайным половым контактам, наличие сопутствующих ИППП. Больные скрытым сифилисом были в основном сельскими жителями, нигде не работающими. У беременных с ЛПР социально-негативное поведение отмечено не было, практически все из них имели постоянную работу и стабильный источник финансового дохода, в большинстве своем они состояли в браке, имели постоянные контакты с одним половым партнером, склонности к случайным половым связям у них не было, сопутствующие ИППП практически не регистрировались. Лица с ЛПР являлись преимущественно городскими жителями, наиболее частым путем выявления таких беременных были профилактические осмотры у гинеколога в женской консультации.
Лица с ЛПР являлись преимущественно городскими жителями, наиболее частым путем выявления таких беременных были профилактические осмотры у гинеколога в женской консультации.
Метод корреляционного анализа позволяет определить вероятность развития истинной или ложной позитивности результатов серологических тестов на сифилис.
Список литературы
1. Василенко Т. И. Диагностика сифилиса : проблемы и перспективы / Т. И. Василенко, Ю. Н. Перламутров // Рос. журн. кожных и венерических болезней. — 2009. — № 3. — С. 52-56.
2. Гусева С. Н. Использование теста 1дМ-РИФабс в обследовании беременных
на активность сифилитической инфекции / С. Н. Гусева, С. И. Данилов // Рос. журн. кожных и венерических болезней. — 2005. — № 4. — С. 28-30.
3. Дмитриев Г. А. Сифилис. Дифференциальный клинико-лабораторный диагноз / Г. А. Дмитриев, Н. В. Фриго. — М. : Мед. книга, 2004. — С. 56-63.
4. Дмитриев Г. А. Сифилис : феномен, эволюция, новации / Г. А. Дмитриев, О. В. Доля, Т. И. Василенко. — М. : Бином, 2010. — С. 104-105.
5. Кубанова А. А. Сборник стандартных операционных процедур «Обеспечение внутрилабораторного контроля качества при выполнении серологических исследований с целью диагностики сифилиса» / А. А. Кубанова, С. В. Ротанов, Н. В. Фриго. — М., 2006. — С. 8.
6. Кунгуров Н. В. Эпидемиологические аспекты заболеваемости сифилисом беременных и новорожденных / Н. В. Кунгуров. Т. А. Сырнева, Л. Ю. Бердицкая // Рос. журн. кожных и венерических болезней. — 2008. — № 1. — С. 56-58.
7. Прохоренков В. И. Скрытый сифилис : современное состояние проблемы. / В. И. Прохоренков, С. Н. Шергин, Ю. В. Карачева // Актуальные вопросы сифилидологии (избранные труды сотрудников кафедры кожных и венерических болезней с курсом ПО). — Красноярск, 2009. — С. 107.
Прохоренков В. И. Скрытый сифилис : современное состояние проблемы. / В. И. Прохоренков, С. Н. Шергин, Ю. В. Карачева // Актуальные вопросы сифилидологии (избранные труды сотрудников кафедры кожных и венерических болезней с курсом ПО). — Красноярск, 2009. — С. 107.
8. Чакова Т. В. Клинико-эпидемиологическая характеристика сифилиса у беременных
и оценка диагностических возможностей иммуноферментного анализа : автореф. дис. … канд. мед. наук / Т. В. Чакова. — Новосибирск : НГМУ, 2009. — С. 17.
9. Handsfield H. H. Color atlas and synopsis of sexually transmitted diseases / H. Hunter Handsfield. — Washington, 2004. — P. 62-63.
10. Katsambas A. D. European Handbook of Dermatological Treatments / A. D. Katsambas, T. M. Lotti. — Berlin, 2003. — P. 474-475.
METHOD OF CORRELATION ANALYSIS IN DIFFERENTIATION OF EARLY LATENT SYPHILIS AND FALSE POSITIVE SEROLOGICAL TESTS ON SYPHILIS
T. V. Boldina. T. B. Reshetnikova
SBEIHPE «Novosibirsk State Medical University of Ministry of Health» (Novosibirsk c.)
One of the reasons of false positive reactions to syphilis is presented in the work. 120 women who are on various durations of gestation were surveyed. 60 pregnant women have had early latent syphilis, nonspecific false positive serological tests on syphilis were revealed at other 60 patients. Samples of blood serum were investigated repeatedly in a complex of standard serological tests for syphilis diagnostics (RMP, IFA, RSK, RPGA, RIF-abs and RIF-200) at inspection of patients. The method of the correlation analysis was applied at differentiation of the latent forms of syphilitic infection and false positive seroreactions on syphilis. test usage at examination of pregnant women on activity syphilitic infection / S. N. Guseva, S. I. Danilov // Rus. journ. of skin and venereal diseases. — 2005. — № 4. — P. 28-30.
test usage at examination of pregnant women on activity syphilitic infection / S. N. Guseva, S. I. Danilov // Rus. journ. of skin and venereal diseases. — 2005. — № 4. — P. 28-30.
3. Dmitriev G. A. Syphilis. Differential clinical and laboratory diagnosis / G. A. Dmitriev, N. V. Frigo. — M: Medical book, 2004. — P. 56-63.
4. Dmitriev G. A. Syphilis: phenomenon, evolution, innovations / G. A. Dmitriev, O. V. Dolya, T. I. Vasilenko. — M: Binomial, 2010. — P. 104-105.
5. Kubanova A. A. Collection of the standard operational procedures «Ensuring Intra Laboratory Quality Control when Performing Serologal Researches for the purpose
of syphilis Diagnostics» / A. A. Kubanova, S. V. Rotanov, N. V. Frigo. — M, 2006. — P. 8.
6. Kungurov N. V. Epidemiological aspects of syphilis case rate at pregnant women and newborns / N. V. Kungurov, T. A. Syrnev, L. Y. Berditskaya // Rus. Journ. of skin and
venereal diseases. — 2008. — № 1. — P. 56-58.
7. Prokhorenkov V. I. Latent syphilis: status update on the problem. / V. I. Prokhorenkov,
S. N. Shergin, Y. V. Karacheva // Topical issues of syphilology (chosen works of staff of skin and venereal diseases chair with course PE). — Krasnoyarsk, 2009. — P. 107.
8. Chakova T. V. Clinical and epidemiological characteristic of syphilis at pregnant women and assessment of diagnostic opportunities of enzyme immunoassay: autoref. dis. … cand. medical sciences / T. V. Chakova. — Novosibirsk: NSMU, 2009. — P. 17.
9. Handsfield H. H. Color atlas and synopsis of sexually transmitted diseases / H. Hunter Handsfield. — Washington, 2004. — P. 62-63.
H. Color atlas and synopsis of sexually transmitted diseases / H. Hunter Handsfield. — Washington, 2004. — P. 62-63.
10. Katsambas A. D. European Handbook of Dermatological Treatments / A. D. Katsambas, T. M. Lotti. — Berlin, 2003. — P. 474-475.
Анализ крови диагностика сифилиса Реакция иммунофлюоресценции (РИФ) в медицинской лаборатории Оптимум Сочи (Адлер)
Диагностика сифилиса: Реакция иммунофлюоресценции (РИФ)
Реакция иммунофлуоресценции — один из самых достоверных методов серологической диагностики сифилиса. Этот способ помогает определить наличие инфекции на любой стадии заболевания, включая латентное течение болезненного процесса.
Подготовка к исследованию:
- Биоматериал берут утром натощак
- Вечером, накануне исследования, нужно исключить прием алкоголя и жирной пищи
Тип биоматериала: венозная кровь
Синонимы (rus): Реакция иммунофлуоресценции, РИФ-10, РИФ-200, РИФ-абс
Синонимы (eng): FTA — Fluorescent treponemal antibody
Методы исследования: ИФА (иммуноферментный анализ)
Сроки выполнения: 5 дней
Суть исследования, как оно проводится?
Иммунофлуоресцентная методика основана на взаимодействии АТ (антител) сыворотки исследуемого человека с АГ (антигенами) бледной трепонемы (заранее приготовленная зараженная биологическая жидкость кролика). К этому материалу добавляют специальную антивидовую флюоресцирующую сыворотку и осматривают под люминесцентным микроскопом. Если в крови человека находятся антитела к трепонеме, то наблюдается специфическое свечение крови в местах их нахождения.
Кровь берут утром натощак из вены. Метод точный, нет необходимости проводить предварительную специальную подготовку. Но чтобы не было ложноположительной реакции вечером накануне следует полностью исключить из употребления алкоголь и жирную пищу.
Но чтобы не было ложноположительной реакции вечером накануне следует полностью исключить из употребления алкоголь и жирную пищу.
Кого направляют на РИФ диагностику?
Обследование проводится для определенного контингента людей или по показаниям. В каких случаях человека направят на РИФ сифилиса? Основное показание — положительная реакция микропреципитации при прохождении:
- Ежегодного диспансерного осмотра у терапевта или гинеколога (для женщин), если на теле человека имеются специфические высыпания похожие на твердый шанкр или длительно увеличиваются группы лимфатических узлов.
- Во время беременности серологическое исследование для выявления сифилиса обязательно проводят трехкратно в первую и вторую половину беременности и при поступлении на роды.
- Направят на такую процедуру людей, планирующих отдохнуть в санаториях с обязательным предоставлением санаторно-курортной справки.
- Обследуют лиц, находящихся или находившихся в контакте с человеком, зараженным сифилисом.
- Перед поступлением в стационар.
- При прохождении очередной комиссии на работу для работников пищевой промышленности, медицинских учреждений (больницы, поликлиники), водителей, охранников, военных.
- Во время устройства на работу в сфере обслуживания, в медицине на любую должность.
- Исследуют новорожденных детей, если мама до беременности была инфицирована сифилисом.
- При прохождении комиссии в военкомат.
- Обязательному исследованию на сифилис подлежат лица, уезжающие за границу или оформляющие вид на жительство.
Расшифровка данных анализа
Оценивают результат спустя двое-трое суток. Используют систему четырех плюсов. Положительной считается реакция при наличии четырех (++++), трех (+++) и двух (++) плюсов. Минус и один плюс — реакция отрицательная.
РИФ наиболее точный анализ, который помогает выявить заболевание на любой стадии, начиная со 2-4 недели предполагаемого инфицирования человека. Такой метод часто используют для уточнения наличия инфекции в организме, если другие исследования дали положительный результат или при наличии явных признаков болезни.
Такой метод часто используют для уточнения наличия инфекции в организме, если другие исследования дали положительный результат или при наличии явных признаков болезни.
МЕТОДИКА ПОСТАНОВКИ РИФ-200 ПРИКАЗ Минздрава РФ от 26.03.2001 N 87 «О СОВЕРШЕНСТВОВАНИИ СЕРОЛОГИЧЕСКОЙ ДИАГНОСТИКИ СИФИЛИСА»
действует Редакция от 26.03.2001 Подробная информация| Наименование документ | ПРИКАЗ Минздрава РФ от 26.03.2001 N 87 «О СОВЕРШЕНСТВОВАНИИ СЕРОЛОГИЧЕСКОЙ ДИАГНОСТИКИ СИФИЛИСА» |
| Вид документа | приказ, методика, методические указания |
| Принявший орган | минздрав рф |
| Номер документа | 87 |
| Дата принятия | 01.01.1970 |
| Дата редакции | 26.03.2001 |
| Дата регистрации в Минюсте | 01.01.1970 |
| Статус | действует |
| Публикация |
|
| Навигатор | Примечания |
МЕТОДИКА ПОСТАНОВКИ РИФ-200
Методика постановки РИФ-абс и РИФ-200 близки. При постановке РИФ-200 обработка испытуемых сывороток крови, приготовление антигена, подготовка антивидовой люминесцирующей сыворотки и ее титрование производят так же, как при постановке РИФ-абс. Следует учесть только, что титры люминесцирующей сыворотки, выпускаемой в настоящее время, в РИФ-200 колеблются от 1:20 до 1:50.
Техника постановки РИФ-200. Испытуемые сыворотки крови разводят в 200 раз фосфатным буфером. Для этого в штатив помещают 3 ряда пробирок, число и нумерация которых в каждом ряду соответствует числу и нумерации испытуемых сывороток крови в рабочем журнале. В первом ряду налиты цельные испытуемые сыворотки крови, во втором ряду в пробирки наливают по 0,45 мл буфера, в третьем — по 0,95 мл буфера. Во втором ряду готовят разведение сывороток крови в 10 раз, для чего из каждой пробирки первого ряда отдельной 1 мл градуированной пипеткой берут 0,05 мл испытуемой сыворотки крови, переносят в соответствующую пробирку второго ряда и смешивают с имеющимся там буфером. Из каждой пробирки второго ряда той же самой пипеткой переносят по 0,05 мл разведенной уже в 10 раз испытуемой сыворотки крови в соответствующую пробирку третьего ряда и получают разведение в 200 раз.
Из каждой пробирки второго ряда той же самой пипеткой переносят по 0,05 мл разведенной уже в 10 раз испытуемой сыворотки крови в соответствующую пробирку третьего ряда и получают разведение в 200 раз.
При постановке реакции на помещенные во влажную камеру препараты наносят разведенные в 200 раз испытуемые сыворотки крови так, чтобы их номера, обозначенные на пробирках, соответствовали номерам на предметных стеклах. После нанесения на препараты сыворотки крови влажную камеру помещают на 30 минут в термостат с температурой 37 град. (I фаза реакции). Затем препараты промывают 10 минут в 2 порциях буфера и высушивают. После этого их вновь помещают во влажную камеру и на все наносят разведенную по титру люминесцирующую сыворотку (II фаза реакции). Вторую фазу проводят 30 минут при комнатной температуре, после чего препараты 10 минут промывают, высушивают и монтируют для люминесцентной микроскопии.
Учет результатов РИФ-200 производят так же, как РИФ-абс.
В том случае, когда клиницистов интересует титр флюоресцирующих антител в сыворотке крови больного, РИФ-абс и РИФ-200 следует ставить с последовательным разведением испытуемых сывороток крови и титром флюоресцирующих антител считать то наибольшее разведение сыворотки крови, которое еще дает положительный результат реакции. Обозначать титр принято числом, характеризующим степень разведения испытуемой сыворотки крови, например, 5,10,20,40 и т. д. (РИФ-абс) или 200,400, 800 и т. д. (РИФ-200).
При постановке обеих модификаций реакции для разведения испытуемых сывороток крови и для промывания препаратов после I и II фаз следует использовать фосфатный буфер следующего состава: 1 л дистиллированной воды 6,8 г натрия хлорида, 1,48 г двузамещенного фосфорнокислого натрия, 0,43 г однозамещенного фосфорнокислого калия (рН=7,2). Приготовленный раствор хранят при комнатной температуре не более недели.
В связи с возможностью получения отрицательных результатов при наличии флюоресцирующих антител не следует исследовать кровь и сыворотку крови в РИФ-абс и РИФ-200 во время лечения больных пенициллином.
«Коралловый риф» аорты с вовлечением висцеральной артерии: варианты лечения
Сообщения о кальцификации и обструкции брюшной аорты были редки до 1984 г. [10, 11, 12, 13, 14], когда Qvarfordt et al. описали серию из девяти пациентов с уникальным заболеванием, состоящим из изолированного стеноза надпочечниковой аорты из-за твердой кальцинированной массы [3]. С тех пор многие авторы сообщают о сериях случаев пациентов с подобными поражениями.
Schulte et al.сообщили о серии из 21 пациента, наиболее частыми симптомами которых были гипертония, перемежающаяся хромота, боль в животе, нарушение функции почек, боль в нижних конечностях в покое и терминальная стадия почечной недостаточности. Всем пациентам были выполнены сосудистые хирургические вмешательства, в том числе открытая тромбоэндартерэктомия надпочечников, инфраренальной или над- и инфраренальной аорты, а также тромбэндартерэктомия висцеральных и почечных сосудов в большом проценте случаев или шунтирующая реконструкция примерно в одной трети случаев [15].
В серии из 70 пациентов с CRA, описанной Grotemeyer et al., Наиболее частой находкой была реноваскулярная гипертензия, которая вызвала головокружение, головные боли и визуальные симптомы примерно у половины пациентов. У всех пациентов развился тяжелый стеноз почечной артерии или надпочечниковой аорты из-за выпячивания кальцификатов, похожих на коралловый риф. Перемежающаяся хромота из-за окклюзионной болезни периферических артерий с дистанцией безболезненной ходьбы менее 200 м была вторым наиболее частым симптомом.Другими симптомами были хроническая висцеральная ишемия, которая вызвала диарею, потерю веса и стенокардию брюшной полости. Шестьдесят девять пациентов перенесли операцию по тромбоэндартерэктомии на изолированной надпочечнике, инфраренальной аорте или обеих надпочечниках [4].
CRA не ограничивается строго надпочечным сегментом аорты; Сако [10] и Харбисон [16] уже описали инфраренальное заболевание того же типа. По нашему опыту, у 91,1% пациентов выявлено сопутствующее супра- и инфраренальное присутствие типичного атеросклероза коралловых рифов.Кроме того, высокий процент пациентов также страдает явным атеросклеротическим заболеванием других сосудистых областей, в частности коронарных артерий (31,8%). Следовательно, CRA нельзя рассматривать как заболевание, полностью отдельное от частого процесса общего атеросклероза, а скорее как заболевание со своими особыми проявлениями и необычными последствиями.
По нашему опыту, у 91,1% пациентов выявлено сопутствующее супра- и инфраренальное присутствие типичного атеросклероза коралловых рифов.Кроме того, высокий процент пациентов также страдает явным атеросклеротическим заболеванием других сосудистых областей, в частности коронарных артерий (31,8%). Следовательно, CRA нельзя рассматривать как заболевание, полностью отдельное от частого процесса общего атеросклероза, а скорее как заболевание со своими особыми проявлениями и необычными последствиями.
Анализ факторов риска у наших пациентов выявил наличие общих факторов риска атеросклероза, но отсутствие признанных конкретных основных причин.
Клиническая картина в нашей группе согласуется с предыдущими сообщениями и преобладает гемодинамическое нарушение кишечника и почек, а также нарушение перфузии нижних конечностей с перемежающейся хромотой.
Во время предоперационной оценки дуплексное сканирование использовалось для выявления гемодинамических аберраций, но не было полезно для определения верхнего предела степени заболевания из-за сильного кальциноза и его положения. По этой причине NCCT представляет собой дополнительную ценность, поскольку помогает идентифицировать краниальную границу процесса и, таким образом, определять лучший оперативный доступ, абдоминальный или торакоабдоминальный.Более того, у пациентов без тяжелой предоперационной почечной недостаточности CCT и DSA предоставляют важную информацию о проходимости сосудов и коллатеральных сетях.
Дополнительное предоперационное обследование включает коронарные и надаортальные сосуды из-за очень высокой частоты сопутствующих заболеваний и периоперационного риска смертности и заболеваемости от этого заболевания. В связи с тем, что, по нашему опыту, частота сердечных послеоперационных осложнений не может быть незначительной, в настоящее время все пациенты с ХРАБ и без тяжелого предоперационного нарушения функции почек (уровень креатинина в сыворотке <2.5 мг / дл) прошли ЭКГ-управляемую ангио-КТ и прошли предоперационное лечение в случае значительного заболевания коронарной артерии.
Во время предоперационной оценки, рентген грудной клетки и оценка легочной функции полезны с учетом легочной заболеваемости этого оперативного доступа в группе пациентов, состоящей из заядлых курильщиков.
В литературе было предложено несколько хирургических доступов: от более инвазивной лапаротомии или торакотомии [3, 4] до малоинвазивной люмботомии [17] и лапароскопии [18].По нашему опыту, срединная лапаротомия, двусторонняя подреберная лапаротомия с медиальной висцеральной ротацией и левосторонний торакоабдоминальный разрез были адаптированы для любого отдельного пациента в соответствии с распространением заболевания и характеристиками пациента.
Открытая ПЭА окклюзированных частей аорты и трансаортальная ПЭА ветвей аорты являются наиболее широко используемыми хирургическими процедурами при ХРА. Флинн [19] был первым, кто опубликовал результаты ТЭА аорты в 1959 году. Он удалил кальцинированную пробку аорты, выходящую из нисходящей аорты в почечные артерии у 27-летней женщины, страдающей реноваскулярной гипертензией.Тромбэндартерэктомия представляет собой хирургическую процедуру выбора при этой форме склеротического заболевания [3, 10, 20, 21]. Восстановление аорты может быть выполнено с помощью протезной повязки в случае только TEA. Протезные реконструкции могут быть изменены везде, где толщина оставшейся стенки аорты после расслоения адвентициального слоя или осложненного заболевания подвздошной кости делает это неизбежным. В случае тяжелого сильно кальцинированного стеноза или окклюзии висцеральные и почечные сосуды могут быть повторно имплантированы с использованием обходного анастомоза.
Интраоперационная ангиография дает возможность визуализировать возможный остаточный стеноз или морфологические отклонения после ТЭА или после реимплантации шунтирования, которые можно лечить немедленно, предотвращая окклюзию сосудов в будущем. По нашему опыту, после процедуры было выполнено 43 ангиографии с одновременным 17 дополнительным стентированием с хорошими ангиографическими результатами.
Почки являются одной из основных мишеней аортального заболевания коралловых рифов, и в этой серии случаев у большого процента пациентов имелся стеноз почечной артерии.Большая подгруппа этих пациентов страдала реноваскулярной гипертензией, и хирургическое лечение было эффективным для облегчения этого симптома с общим сокращением количества необходимых лекарств.
При наличии брюшной стенокардии у наших пациентов возник синдром тяжелого недоедания. Их ухудшение состояния не должно отсрочивать, а способствовать своевременной операции, поскольку пациенты в нашей группе испытали медленное, но устойчивое возвращение к нормальному состоянию после хирургического лечения.
Из-за переменного распространения бляшки аорты открытая операция по поводу CRA связана с высокими показателями смертности и заболеваемости [22]; Несмотря на это, по нашему опыту, трансаортальная эндартерэктомия по-прежнему является методом выбора для таких пациентов.Некоторые авторы сообщают об успешном эндоваскулярном лечении путем установки стент-графта для уменьшения хирургической инвазивности [23, 24]. Однако риск дистальной эмболизации и технические трудности при установке стент-графта остаются важными проблемами [15], и тогда эта стратегия может быть применена только к менее тяжелым формам CRA [17] или в случае пациентов с тяжелыми сопутствующими заболеваниями. это не может быть вылечено хирургическим путем.
Коралловый риф аорты успешно обработан саморасширяющимся нитиноловым стентом
Кадзуки Харагути, доктор медицины, Йошиаки Шинтани, доктор медицины, Томохиро Кавасаки, доктор медицины, Сердечно-сосудистый центр, больница Син-Кога, Куруме, Япония
В этом отчете освещается аорта кораллового рифа, представляющая особый интерес, поскольку в октябре 2012 года она была успешно подвергнута лечению в Японии с помощью саморасширяющегося нитинолового стента с последующим наблюдением через год, в октябре 2013 года.
Коралловый риф аорты — редкое заболевание, приводящее к кальцинированию стеноза аорты. Обычно его лечат с помощью обычных хирургических вмешательств, таких как тромбэндартерэктомия, замена аорты покрытым стент-графтом и торакоабдоминальное шунтирование. Хотя эти операции являются нормой, они часто сопровождаются серьезными осложнениями. Мы сообщаем о случае лечения аорты кораллового рифа с использованием саморасширяющегося нитинолового стента, установленного успешно и без осложнений.
Обычно его лечат с помощью обычных хирургических вмешательств, таких как тромбэндартерэктомия, замена аорты покрытым стент-графтом и торакоабдоминальное шунтирование. Хотя эти операции являются нормой, они часто сопровождаются серьезными осложнениями. Мы сообщаем о случае лечения аорты кораллового рифа с использованием саморасширяющегося нитинолового стента, установленного успешно и без осложнений.
История болезни
Мужчина 61 года, потерявший левую ногу в автокатастрофе в детстве, был направлен в сердечно-сосудистый центр нашей больницы с хромотой правой ноги, ограничивающей его образ жизни.В анамнезе у него была гипертония, дислипидемия и гемодиализ, и он был курильщиком. Пациент испытывал сильный дискомфорт в икре с правой стороны, а также страдал от боли в ягодицах в целом, из-за чего он не мог пройти более 200 метров. Несмотря на это ограничение, у него не было в анамнезе болей в ногах или ран ишемического покоя.
При осмотре левосторонний лодыжечно-плечевой индекс (ЛПИ) пациента составлял 0,63, а на его ноге не было аномальных эхосигналов. На УЗИ выявлен локализованный стеноз аорты с выраженной кальцификацией.Используя многодетекторную компьютерную томографию (КТ), мы смогли выявить тяжелый стеноз аорты с серьезной кольцевой кальцификацией, расположенный между общей подвздошной артерией и почечной артерией (рис. 1). Затем пациент получил медикаментозное лечение; однако его симптомы не улучшились. После обсуждения с сердечно-сосудистым хирургом было решено, что обычная операция не подходит для этого пациента из-за его сопутствующих заболеваний. После получения информированного согласия пациенту была проведена эндоваскулярная процедура и установлен саморасширяющийся нитиноловый стент.В течение длительного периода более трех месяцев до начала лечения пациенту вводили 100 мг аспирина и 200 мг цилостазола в день.
Процедура
Был введен интродьюсер длиной 6 французских (Fr) 50 см через правую плечевую артерию и интродьюсер 4 Fr 11 см через левую бедренную артерию. Ангиография подтвердила обструкцию брюшной аорты тяжелой эндофитной кальцификацией, а также коллатеральное кровообращение от верхней брыжеечной артерии к нижней брыжеечной артерии (рис. 2).Наши первые попытки пересечь обструкцию аорты через левую бедренную артерию с помощью 0,035-дюймового проводника (Terumo), поддерживаемого Glidecath (Terumo), не увенчались успехом; однако вторичные попытки с использованием проволочного проводника Aguru диаметром 0,014 дюйма (Boston Scientific) позволили нам достичь нашей цели. Градиент систолического давления по стенозу составлял 50 мм рт. Ст. По стенозу аорты, установленному катетером. Мы провели внутрисосудистое ультразвуковое исследование и подтвердили наличие кальцинированного периферического стеноза без расслоения или ложного просвета аорты.Из-за кальцинированного периферического стеноза ожидалось плохое расширение поражения. Баллонное расширение повторяли с использованием AngioSculpt 4,0 мм x 20 мм (Spectranetics), который обеспечивает эффект оценки сложных поражений. После оценки кальцификации использовали Gekira 10 мм x 40 мм (Boston Scientific). После баллонной дилатации, учитывая возможность возникновения отдачи в поражении, был выбран нитиноловый стент E-Luminexx с сильной радиальной силой 12 x 100 мм из-за его превосходной прочности (Bard PV), который был расширен с помощью предварительно расширенного баллона.Ангиография не показала серьезного расслоения, разрыва или тромбоза (рис. 3). После процедуры исчез градиент давления, ЛПИ увеличился до 0,9, перемежающейся хромоты не было. Пациент выписан без видимых осложнений.
Ангиография подтвердила обструкцию брюшной аорты тяжелой эндофитной кальцификацией, а также коллатеральное кровообращение от верхней брыжеечной артерии к нижней брыжеечной артерии (рис. 2).Наши первые попытки пересечь обструкцию аорты через левую бедренную артерию с помощью 0,035-дюймового проводника (Terumo), поддерживаемого Glidecath (Terumo), не увенчались успехом; однако вторичные попытки с использованием проволочного проводника Aguru диаметром 0,014 дюйма (Boston Scientific) позволили нам достичь нашей цели. Градиент систолического давления по стенозу составлял 50 мм рт. Ст. По стенозу аорты, установленному катетером. Мы провели внутрисосудистое ультразвуковое исследование и подтвердили наличие кальцинированного периферического стеноза без расслоения или ложного просвета аорты.Из-за кальцинированного периферического стеноза ожидалось плохое расширение поражения. Баллонное расширение повторяли с использованием AngioSculpt 4,0 мм x 20 мм (Spectranetics), который обеспечивает эффект оценки сложных поражений. После оценки кальцификации использовали Gekira 10 мм x 40 мм (Boston Scientific). После баллонной дилатации, учитывая возможность возникновения отдачи в поражении, был выбран нитиноловый стент E-Luminexx с сильной радиальной силой 12 x 100 мм из-за его превосходной прочности (Bard PV), который был расширен с помощью предварительно расширенного баллона.Ангиография не показала серьезного расслоения, разрыва или тромбоза (рис. 3). После процедуры исчез градиент давления, ЛПИ увеличился до 0,9, перемежающейся хромоты не было. Пациент выписан без видимых осложнений.
При постоперационном наблюдении у пациента по-прежнему не было перемежающейся хромоты, а ЛПИ увеличился до 0,99 через год и 1,02 через два года. КТ с контрастным усилением показала, что стент сохранил проходимость, поскольку рецидивирующего стеноза не было (рис. 4).
Обсуждение
Аорта кораллового рифа описана как имеющая твердый кальциноз в висцеральной части аорты. Ранее сообщалось о ряде случаев. В 1984 г. Квафордт сообщил о нескольких пациентках с сильно кальцинированной аортой кораллового рифа. 1 В последнее время были зарегистрированы случаи поражений, которые не ограничиваются супраренальной аортой или только женщинами. В отчете Гротемейера сообщалось о 70 пациентах с аортой кораллового рифа, средний возраст которых составлял 59 лет.5 лет (женщины: 66%, мужчины: 34,3%). 2 Хотя патофизиологическая основа этих 70 пациентов неизвестна, у некоторых пациентов наблюдались сопутствующие заболевания, такие как сифилис, нейрофиброматоз, краснуха и амилоидоз.
Ранее сообщалось о ряде случаев. В 1984 г. Квафордт сообщил о нескольких пациентках с сильно кальцинированной аортой кораллового рифа. 1 В последнее время были зарегистрированы случаи поражений, которые не ограничиваются супраренальной аортой или только женщинами. В отчете Гротемейера сообщалось о 70 пациентах с аортой кораллового рифа, средний возраст которых составлял 59 лет.5 лет (женщины: 66%, мужчины: 34,3%). 2 Хотя патофизиологическая основа этих 70 пациентов неизвестна, у некоторых пациентов наблюдались сопутствующие заболевания, такие как сифилис, нейрофиброматоз, краснуха и амилоидоз.
У пациентов с аортой кораллового рифа наблюдаются различные симптомы, включая реноваскулярную артериальную гипертензию, перемежающуюся хромоту и хроническую висцеральную ишемию. 3-5 Диагностика проводится путем стандартного измерения артериального давления в верхних и нижних конечностях у всех пациентов с гипертонической болезнью, независимо от наличия перемежающейся хромоты.Традиционно эндартерэктомия и ангиопластика были лечением локализованного атеросклероза аорты. В исследовании Inahara, посвященном оперативному лечению, 59 пациентов с атеросклерозом аорты (53 хромота, 3 боли в покое, 3 язвы / гангрены) перенесли эндартерэктомию. 6 Два пациента (3,7%) умерли в течение 30 дней после эндартерэктомии.
Риск операции повышается при поражениях, демонстрирующих тяжелую стойкую кальцификацию. В исследовании Grotemeyer et al. 59 пациентам с аорто-подвздошной кальцификацией была выполнена эндартерэктомия.Смертность составила 5,8%, а заболеваемость (острая ишемия ног, плевральный выпот, кровотечение, инфаркт мозга, инфаркт миокарда, разрыв селезенки, терминальная почечная недостаточность, некротический панкреатит, ишемия толстой кишки) — 30,4% в течение 30 дней после эндартерэктомии. 2 В другом исследовании Vries et al. 69 пациентов с атеросклерозом аорты (61 хромота, 4 боли в покое, 4 трофических изменения) подверглись чрескожной транслюминальной ангиопластике (ЧТА) (24 очага поражения потребовали установки стента). 7 Первоначальное эндоваскулярное лечение оказалось успешным технически и клинически у 68 пациентов.Смертей, связанных с процедурами, не произошло. Тем не менее, о эндоваскулярной терапии аорты коралловых рифов мало.
7 Первоначальное эндоваскулярное лечение оказалось успешным технически и клинически у 68 пациентов.Смертей, связанных с процедурами, не произошло. Тем не менее, о эндоваскулярной терапии аорты коралловых рифов мало.
Покрытые стент-графты — еще один метод лечения аорты коралловых рифов. Хотя этот подход относительно неинвазивен, он ограничен из-за низкой способности к саморасширению покрытых стент-графтов и таких осложнений, как параплегия из-за окклюзии боковой ветви. 8,9
В нашем случае пациенту был назначен саморасширяющийся нитиноловый стент E-Luminexx 12 x 100 мм (Bard PV).Перед развертыванием стента была выполнена баллонная дилатация для достижения полной емкости стента. В случае неудачного расширения стента может быть выполнена постилатация. Лечение с помощью саморасширяющегося стента из нитинола может быть выполнено с минимальной инвазивностью, в меньшей степени, чем хирургические процедуры или закрытые стент-графты. Мы предполагаем, что при использовании стента из непокрытых клеток может быть меньше осложнений, включая ишемию спинной и висцеральной артерий.
Заключение
У этого пациента эндоваскулярная терапия с использованием саморасширяющегося нитинолового стента была подходящей и полезной для лечения аорты кораллового рифа.Эндоваскулярная терапия — это потенциальная альтернатива хирургическому лечению и покрытому стент-графту.
Список литературы
- Qvarfordt PG, Reilly LM, Sedwitz MM, Ehrenfeld WK, Stoney RJ. Атеросклероз надпочечникового отдела аорты «коралловый риф»: уникальное клиническое явление. J Vasc Surg. 1984 Nov; 1 (6): 903-909.
- Grotemeyer D, Pourhassan S, Rehbein H, Voiculescu A, Reinecke P, Sandmann W. Аорта кораллового рифа — опыт одного центра с участием 70 пациентов. Int J Angiol. 2007 Fall; 16 (3): 98-105.
- Bowman BT, Bernhard MR, Ibidapo AA, Okusa MD. Острое повреждение почек из-за «синдрома кораллового рифа».
 Kidney Int. Янв 2013; 83 (1): 182. DOI: 10.1038 / ki.2012.318.
Kidney Int. Янв 2013; 83 (1): 182. DOI: 10.1038 / ki.2012.318. - Blay E Jr, Zhou W. Быстрое ухудшение функции почек: необычный вид налета коралловых рифов. Анн Васк Сург . 2014 Январь; 28 (1): e13-260e16
- Berger L, Coffin O, Saplacan V, Pellissier A, Belin A. Коралловый риф аорты как необычная возможная причина сердечной недостаточности. Int J Cardiol. 2014 Декабрь; 177 (3): e113-e114
- Inahara T. Оценка эндартерэктомии по поводу окклюзионной аорто-подвздошной и аортоилиофеморальной окклюзии. Заболевание Arch Surg. 1975; 110 (12): 1458-1464.
- Vries JP, van Den Heuvel DA, Vos JA, van Den Berg JC, Moll FI, et al. Свобода от вторичных вмешательств для лечения стеноза после чрескожной транслюминальной ангиопластики инфраренальной аорты: отдаленные результаты. J Vasc Surg . 2004 Feb; 39 (2): 427-431.
- Holfeld J, Gottardi R, Zimpfer D, Dorfmeister M, Dumfarth J, Funovics M, et al. Лечение симптоматической аорты кораллового рифа путем эндоваскулярной установки стент-графта. Ann Thorac Surg. Май 2008 г .; 85 (5): 1817-1819.
- Чанг Т.Л., Мукерджи Д. Успешное эндоваскулярное лечение разрыва аорты после установки стента при тяжелом атеросклеротическом стенозе: отчет о клиническом случае. Int J Angiol. 2007 Лето; 16 (2): 73-76.
С авторами можно связаться через Dr.Казуки Харагути, superiot2000@yahoo.co.jp.
Раскрытие информации: авторы не сообщают об отсутствии конфликта интересов в отношении содержания настоящего документа.
Этическое разрешение: Это лечение было проведено в соответствии с Хельсинкской декларацией.
Пищевое отравление, передаваемое половым путем? Виноват рыбный токсин: соль: NPR
Остерегайтесь больших парней: красные окуни из тропических вод иногда накапливают высокий уровень токсина, вызывающего сигуатеру. Чтобы избежать этого, выбирайте более мелкую рыбу. Камель Адженеф / iStockphoto скрыть подпись
Чтобы избежать этого, выбирайте более мелкую рыбу. Камель Адженеф / iStockphoto скрыть подпись
Остерегайтесь больших парней: красные окуни из тропических вод иногда накапливают высокий уровень токсина, вызывающего сигуатеру.Чтобы избежать этого, выбирайте более мелкую рыбу.
Камель Адженеф / iStockphotoДвадцать пять лет назад два приятеля пошли пообедать из морепродуктов, отдыхая на Багамах. Что может быть лучше свежих стейков из морского окуня и ночи в городе без жен?
Гм, много.
Через несколько часов после обеда у мужчин начались боли в животе и диарея. Их ноги начали покалывать и гореть. И их чувство температуры пошло наперекосяк: лед был горячим, а огонь — прохладным.
Все это время их жены были в полном порядке — пока они не занялись сексом со своими муженьками.
Мужчины проглотили сильный рыбный токсин, как тогда писала группа врачей в журнале « Clinical Toxicology ». Доктора предположили, что они передали яд своим женам через сперму. Несколько недель у женщин были ужасные боли и жжение в тазу.
С рыбой, импортируемой в США.S. со всего мира, с тех пор токсин появился за пределами эндемичных тропических регионов — в Вермонте, Северной Каролине и Нью-Йорке. Некоторые исследователи сейчас обеспокоены тем, что потепление морей может сделать яд еще более распространенным.
Токсин вызывает странное заболевание пищевого происхождения, известное как отравление рыбой сигуатера. Молекулы открывают маленькие дыры в нервах, вызывая множество сумасшедших симптомов: изменение того, как вы испытываете температуру, головокружение и ощущение, что ваши зубы выпадают.
«Пациенты находят симптомы сигуатеры такими странными», — говорит нейропсихолог Мелисса Фридман, которая лечит пациентов от токсина в Медицинском центре Mount Sinai в Майами. «Я слышал, как люди говорят, что они просыпаются и наступают на холодный пол, и у них возникает ощущение жжения или дискомфорта».
А еще есть диспареуния, иначе известная как болезненный секс.
Об этом симптоме обычно не сообщают, возможно, потому, что «это информация, которую люди обычно не вызывают у своих врачей», — сказал Фридман The Salt.
Но поскольку двое мужчин на Багамах впервые сообщили о связи между диспареунией и сигуатерой в 1989 году, у некоторых других также был печальный симптом. Например, шесть из девяти человек, отравившихся рыбой в результате употребления в пищу амберджека в Северной Каролине в 2007 году, жаловались на болезненный половой акт, сообщили Центры по контролю и профилактике заболеваний. (Пока что Багамы были единственными случаями, в которых подозревалось заражение половым путем.)
Токсин также может вызывать галлюцинации или «головокружение», говорит Фридман, если рыба прибыла из Тихого или Индийского океанов.
Хотя сигуатера является новой для большинства людей, отравления довольно распространены в тропических и субтропических регионах, говорит Фридман. «В Южной Флориде сигуатера считается эндемичной. Это не чуждо нашим отделениям неотложной помощи». (CDC заявляет, что ежегодно получает сообщения о примерно 30 случаях отравления морскими токсинами, включая сигуатеру, в США)
Цигуатоксин вырабатывается одноклеточными простейшими, которые прилипают к водорослям на тропических рифах.Затем яд перемещается вверх по пищевой цепочке и в конечном итоге накапливается в крупных хищных рыбах, таких как красный окунь, морской окунь, амберджек и барракуда — виды, которые также оказываются довольно вкусными.
От отравления нет лекарства. Одно лечение может уменьшить симптомы, но его нужно проводить в течение трех дней после приема внутрь. В противном случае всего несколько укусов зараженного филе, и вы можете застрять со странными неврологическими проблемами — и сдержанной сексуальной жизнью — на несколько недель, — говорит Фридман.
Итак, что можно сделать, чтобы избежать этого неприятного токсина?
Не приказывайте ловить красного окуня или морского окуня в районах, связанных со вспышками сигуатеры, — рекомендует она. «Вы не можете обнаружить токсин по запаху или зрению. Так что вы действительно не знаете, когда вы его едите».
Кроме того, вы не можете приготовить, очистить или заморозить токсин вдали от рыбы. «Вот что так расстраивает болезнь», — говорит она.«Это не происходит из-за неправильного приготовления, хранения или обращения с рыбой».
И когда вы все же едите плавниковую рыбу, которая обитает у коралловых рифов, говорит Фридман, выбирайте более мелкую, менее 3 фунтов. Или съесть ограниченную порцию.
«Если вы думаете, что у вас отравление сигуатерой, постарайтесь спасти кусок рыбы», — добавляет она. «Тогда вы можете отправить его в Управление по санитарному надзору за качеством пищевых продуктов и медикаментов для тестирования».
По крайней мере, тогда у вас будет больше шансов узнать, виноват ли ваш обед в нежелательном прерывании вашей сексуальной жизни.
Саломея, Сифилис, Сара Бернар и «современная еврейка» на JSTOR
AbstractЭто обычное дело, что образ Саломеи не давал покоя фантазиям конца века. Тем не менее, беспокойство, которое представляла Саломея, было вызвано как стереотипом «женщины», так и стереотипом «еврея» — двумя категориями организации, которые в то время, казалось, противоречили друг другу. Изучая серию текстов рубежа веков, от драмы Оскара Паниццы «Совет любви» до сатиры на Сару Бернар, можно заметить, что постоянно меняющийся образ Саломеи вызывает аспекты обоих образов.Эта сложность также обнаруживается в образе «современной еврейки» в тексте еврейской писательницы на рубеже веков и его психоаналитической аналогии. Интернализация образов различий в образе «современной еврейки» может стать испытанием силы таких образов в то время.
Информация о журналеВ четырех выпусках в год The German Quarterly публикует лучшие материалы по литературным и культурным исследованиям. Также включены обзоры книг, специальные отчеты и форумы.
Информация для издателяWiley — глобальный поставщик контента и решений для рабочих процессов с поддержкой контента в областях научных, технических, медицинских и научных исследований; профессиональное развитие; и образование. Наши основные направления деятельности выпускают научные, технические, медицинские и научные журналы, справочники, книги, услуги баз данных и рекламу; профессиональные книги, продукты по подписке, услуги по сертификации и обучению и онлайн-приложения; образовательный контент и услуги, включая интегрированные онлайн-ресурсы для преподавания и обучения для студентов и аспирантов, а также для учащихся на протяжении всей жизни.Основанная в 1807 году компания John Wiley & Sons, Inc. уже более 200 лет является ценным источником информации и понимания, помогая людям во всем мире удовлетворять свои потребности и реализовывать их чаяния. Wiley опубликовал работы более 450 лауреатов Нобелевской премии во всех категориях: литература, экономика, физиология и медицина, физика, химия и мир. Wiley поддерживает партнерские отношения со многими ведущими мировыми сообществами и ежегодно издает более 1500 рецензируемых журналов и более 1500 новых книг в печатном виде и в Интернете, а также базы данных, основные справочные материалы и лабораторные протоколы по предметам STMS.Благодаря расширению предложения открытого доступа Wiley стремится к максимально широкому распространению и доступу к публикуемому контенту и поддерживает все устойчивые модели доступа. Наша онлайн-платформа, Wiley Online Library (wileyonlinelibrary.com), является одной из самых обширных в мире междисциплинарных коллекций онлайн-ресурсов, охватывающих жизнь, здоровье, социальные и физические науки и гуманитарные науки.
Последствия для стратегий ликвидации ПМР
Предпосылки .Инфекции, передаваемые от матери к ребенку (ПМР) во время беременности, родов и грудного вскармливания, вносят значительный вклад в высокую младенческую и детскую заболеваемость и смертность в странах Африки к югу от Сахары. К наиболее значительным и предотвратимым из них относятся ВИЧ, сифилис и краснуха. Чтобы добиться их выведения, матери должны знать и понимать эффективные профилактические меры против этих инфекций. Отсутствие всесторонних знаний о передаче и профилактике инфекций, передаваемых от матери ребенку, является одним из факторов, препятствующих достижению целей по элиминации этих инфекций.Целью этого исследования было оценить знания о ВИЧ, сифилисе, краснухе и связанных с ними факторах среди матерей в регионе Килиманджаро в Танзании. Методы . С сентября по октябрь 2016 года мы провели перекрестное исследование на уровне сообществ в трех районах региона Килиманджаро. В исследовании участвовали матери с детьми в возрасте до пяти лет. Сбор данных включал использование анкеты, проводимой путем личных интервью. Логистический регрессионный анализ использовался для оценки предикторов знаний матерей о случаях передачи инфекции от матери ребенку. Результат . Всего было набрано 618 матерей со средним возрастом 29,6 (стандартное отклонение 7,6) года. Общие знания об инфекциях ПМР были низкими. Самый высокий уровень знаний о случаях передачи инфекции от матери ребенку был относительно ВИЧ (89,2%). Меньшее количество матерей знало о сифилисе (27,8%). Краснуха была наименее известна; только 12% матерей знали о заражении краснухой. Район проживания и осведомленность о сифилисе были предикторами знаний о краснухе, тогда как для знаний о сифилисе значимыми предикторами были возрастная группа, род занятий и лица, обладающие знаниями о ВИЧ и краснухе.Предикторами знания о ВИЧ были жилые районы, имеющие мобильный телефон, и те, кто знал о сифилисе и краснухе. Выводы . Это исследование подтвердило, что матери мало осведомлены о случаях передачи инфекции от матери ребенку. Для достижения целей ликвидации ПМР рекомендуется целенаправленное вмешательство по повышению осведомленности женщин детородного возраста.
1. Общие сведения
Вирус детского иммунодефицита человека (ВИЧ), врожденный сифилис и синдром врожденной краснухи по-прежнему имеют значение для общественного здравоохранения в развивающихся странах, включая Танзанию [1, 2].Три инфекции, ВИЧ, сифилис и краснуха, могут передаваться от матери ребенку (ПМР) во время беременности, во время родов (ВИЧ и сифилис) и во время грудного вскармливания (ВИЧ). Три инфекции ПМР составляют значительную долю детской заболеваемости и смертности. По состоянию на конец 2017 года во всем мире насчитывалось 1,8 миллиона детей, живущих с ВИЧ. В том же году было зарегистрировано 180 000 новых случаев ВИЧ-инфекции среди детей, в основном передаваемых от матери ребенку (ПМР). По оценкам, 110 000 детей умерли из-за отсутствия лечения [3].Большинство этих ВИЧ-инфекций и смертей произошло в странах Африки к югу от Сахары (АЮС), включая Танзанию [3, 4]. В том же году было зарегистрировано более 500 000 случаев врожденного сифилиса (ВС), которые привели к более 515 000 преждевременных родов, низкой массе тела при рождении (НМТ), различным проявлениям воспаления и неонатальной смерти [5, 6]. Преждевременные роды и / или LBW — вторая ведущая причина неонатальной смертности в Танзании.
Синдром врожденной краснухи (СВК) возникает в результате первичной инфекции краснухи в первом триместре беременности и вызывает серьезные врожденные дефекты глаз, ушей, сердца, селезенки, печени и мозга.Глобальная заболеваемость составляет от 0,1 до 0,2 на 1000 живорождений. В 2017 г. в мире было зарегистрировано 22 361 случай синдрома врожденной краснухи [7, 8].
Первичная профилактика, скрининг и лечение ВИЧ и сифилиса, а также вакцинация против краснухи — уже существующие службы профилактики передачи инфекции от матери ребенку (ППМР). Всемирная организация здравоохранения (ВОЗ) выступает за глобальную ликвидацию этих трех инфекций ПМР с использованием доступных медицинских услуг. Несмотря на доступность профилактических услуг, цели по ликвидации ПМР не достигаются в большинстве стран АЮС [4].Факторы, влияющие на усилия по элиминации, такие как узкие места в системе здравоохранения в отношении ВИЧ, сифилиса и скрининга, лечения и эпиднадзора за краснухой, были описаны ранее [4, 9]. Имеется ограниченная информация о клиентских факторах, влияющих на прогресс в достижении целей элиминации ПМР [10–14].
Недостаточные знания об инфекциях, передаваемых от матери ребенку, были названы одним из препятствий на пути к достижению целей элиминации [4]. Четыре направления подхода ППМР нацелены на четыре периода ППМР; до зачатия, на протяжении всей беременности, во время родов и во время грудного вскармливания [4, 15–18].Женщины с низким уровнем знаний о ППМР реже принимают услуги по ППМР и не соблюдают их [11, 15–18]. Беременным женщинам и женщинам репродуктивного возраста, которые являются ключевыми участниками искоренения ПМР, необходимы адекватные знания о рисках и доступных профилактических мерах. Документально подтверждены низкие знания о ППМР среди женщин в африканских странах, где бремя передачи инфекции от матери ребенку является самым высоким [15–21].
В Кении исследование Thomson et al. выявили, что среди ВИЧ-инфицированных беременных женщин, проходящих бесплатную антиретровирусную терапию (АРТ) в Найроби, процент отсева достигал 43% в течение первого года лечения.Отсутствие знаний о ВИЧ и ППМР ВИЧ были одними из основных факторов высокого процента отсева [22]. В исследовании женщин из Ганы, получающих антиретровирусное лечение (АРТ), 90% лиц, отказавшихся от лечения, имели недостаточные знания об АРТ и ППМР [17]. Точно так же в Эфиопии исследование Abtew et al. обнаружили, что по крайней мере половина беременных женщин хорошо осведомлена о передаче ВИЧ от матери ребенку; однако менее четверти имели всесторонние знания о ППМР ВИЧ [18]. В Замбии исследование среди женщин, получающих АРТ от беременности до шестимесячного послеродового периода, показало, что с течением времени наблюдается рост неоптимальной приверженности к услугам.Плохие знания были одним из факторов риска [19]. В Танзании отсутствие исчерпывающих знаний о ППМР ВИЧ было связано с усилением стигмы, неразглашения, плохой приверженностью к АРТ, отказом от лечения и переходом на альтернативные методы лечения [21, 23–25]. Во всех странах АЮС не хватает информации о знаниях и практике женщин в отношении других инфекций, передаваемых ПМР, таких как сифилис и краснуха.
Танзания адаптировала большинство научно-обоснованных вмешательств для сокращения ПМР трансмиссивных инфекций.С начала 2000 года в стране действует национальная программа бесплатного скрининга и лечения на ВИЧ и сифилис [26], а также программа педиатрического наблюдения и ухода за детьми, контактировавшими с ВИЧ и ВИЧ-инфицированными [23, 26]. ]. В 2014 г. в стране была внедрена вакцина от краснухи [27]. Она вводится в виде комбинированной вакцины против кори и краснухи детям в возрасте 9 и 18 месяцев. Таким образом, устранение СВК зависит от устойчивого высокого охвата вакциной против МР, что требует от матерей адекватных знаний для принятия вакцины [28].Однако, несмотря на эти программы вмешательства, все еще существует высокий риск передачи инфекции от матери ребенку. Национальный уровень передачи ВИЧ от матери ребенку составляет 6-11% [29, 30]. В стране более 160 000 детей инфицированы ВИЧ. В 2018 году было дополнительно 8600 ВИЧ-инфицированных детей. На ВИЧ / СПИД приходится 18% детской смертности [23]. Риск передачи ВИЧ от матери ребенку высок из-за низкого уровня тестирования и высокой распространенности ВИЧ среди женщин репродуктивного возраста, которые составляют 60% и 6,2% соответственно [23, 25, 31, 32].Кроме того, среди беременных женщин показатель распространенности ВИЧ составляет 6,5%; более половины беременных женщин начинают принимать АРВ-препараты поздно, а 9% не проходят тестирование на ВИЧ [23, 25]. Бремя сифилиса во время беременности в Танзании по-прежнему велико, и каждый год сифилисом заражаются более 100 000 беременных женщин (6,9%). Более 51% мертворожденных связаны с сифилисом [12, 14, 33]. Дородовой скрининг на сифилис очень низкий (30–38%), что ведет к высокому риску врожденного сифилиса [33, 34]. Национальные данные о врожденном сифилисе скудны [12, 14, 33].Несколько исследований документально подтвердили бремя и риск передачи инфекции от матери ребенку от краснухи в Танзании. Среди беременных от 2,7 до 12% неблагоприятных исходов беременности связаны с острой инфекцией краснухи [35, 36]. Факторами риска СВК являются низкий коллективный иммунитет, молодые матери, отсутствие серологического скрининга на краснуху, не вакцинацию всех школьниц и низкий охват вакцинацией против краснухи [37, 38]. В исследуемом регионе Килиманджаро распространенность ВИЧ среди населения ниже среднего показателя по стране [14, 25, 32, 33]. Услуги по ППМР в связи с ВИЧ хорошо интегрированы в женские консультации, посещаемость во время одного посещения дородовой помощи приближается к 100%, и большая часть беременных женщин проходит тестирование на ВИЧ [14, 25].Тем не менее, антенатальный скрининг на сифилис низок, а восприимчивость к краснухе высока [14, 33, 36]. Сохраняющееся тяжелое бремя ПМР ВИЧ, КС и СВК в развивающихся странах, таких как Танзания, требует срочной оценки уровней и факторов, влияющих на применение программ профилактики [9].
Таким образом, данное исследование направлено на описание (i) осведомленности женщин и их знаний об инфекциях ПМР в общинах в районе Килиманджаро, север Танзании, и (ii) определяющих факторов знания об инфекциях ПМР на индивидуальном уровне.
Большинство предыдущих исследований знаний о ППМР ограничивались ВИЧ и не касались других инфекций, включенных в программу ликвидации [15, 16, 39, 40]. Информация, полученная в этом исследовании, будет способствовать разработке эффективных рекомендаций для матерей и их семей. Полученные результаты также дополнят существующие стратегии профилактики и достижения целей элиминации ПМР ВИЧ, сифилиса и краснухи.
2. Материалы и методы
2.1. План исследования и территория
Это было перекрестное исследование на уровне сообществ, которое проводилось с сентября по октябрь 2016 года. Исследование проводилось в трех районах региона Килиманджаро на северо-востоке Танзании. Районами, включенными в исследование, были муниципалитет Моши, Ромбо и Саме. В регионе Килиманджаро уровень грамотности превышает 92%, высокий уровень вовлеченности в службы репродуктивного здоровья (дородовое наблюдение составляет 99% по сравнению со средним показателем по стране 94%; высокий уровень рожениц в медицинских учреждениях (96% против64%) и высокий уровень охвата вакцинацией — для младенцев в возрасте четырех недель он составляет 100%. Общий уровень вакцинации детей составляет 93% по сравнению со средним показателем по стране 75% [25, 41].
2.2. Исследуемая популяция
Исследуемая группа включала матерей с детьми в возрасте до 5 лет, проживающих в 3 выбранных районах региона Килиманджаро. Критерии включения включали биологических матерей, давших информированное согласие на участие, постоянных жителей выбранных районов, лиц в возрасте 18 лет и старше и матерей с живыми детьми в возрасте до пяти лет.
2.3. Расчет размера выборки
Расчетный размер выборки был рассчитан с использованием формулы размера выборки для поперечных исследований:, где — расчетный минимальный размер выборки, — уровень достоверности 95% (стандартное значение — 1,96), ожидаемая доля женщин, знающих пути передачи ВИЧ от матери ребенку (на основе предыдущих исследований в этой области, [15, 25], и точность на уровне
С поправкой на 20% на отсутствие ответов минимальный размер выборки для исследования потребовалось 460 женщин с детьми до 5 лет.
2.4. Методы выборки
Для отбора городских и сельских репрезентативных популяций использовалась методика многоступенчатой выборки:
Этап 1 . Проведен отбор районов для участия в исследовании. Семь районов в регионе Килиманджаро были разделены на три преимущественно городских (муниципалитет Моши, район Моши и советы Хай) и четыре преимущественно сельских округа (Ромбо, Мванга, Саме и Сиха). Случайным образом были выбраны один городской (муниципалитет Моши) и два сельских округа (Ромбо и Саме).
2 этап . На этом этапе проводился отбор палат в каждом из трех районов. В муниципалитете Моши 5 из 21 палаты были отобраны для участия случайным образом с использованием метода голосования. Пятью подопечными городского округа были Бондени, Коронгони, Мадженго, Пасуа и Киборилони. Случайным образом были выбраны 11 из 55 палат в сельских округах. Подопечными были Вумари, Мвембе, Стешени, Ндунгу, Маканья, Таракеа, Мотамбуру, Мамсера, Келамфуа Мокала, Катангаре, Кирва Кени и Мрао Керио.
3 этап . Этап 3 -й предусматривал отбор улиц в городах и селах в сельских округах. Из выбранных районов все деревни / улицы были перечислены путем простой случайной выборки. Были выбраны 15 улиц муниципалитета Моши и 61 деревня в районах Саме и Ромбо. Руководители деревень и руководители деревень в отобранных 78 деревнях / улицах участвовали в выявлении всех проживающих в них матерей с детьми до пяти лет, которые соответствовали критериям включения для включения в исследование.
2.5. Процедуры сбора данных
Сбор данных проводился старшими студентами-медиками, которых обучали и контролировали три исследователя. В выбранных деревнях и на улицах всех матерей с детьми до пяти лет посещали в домах. Для тех, кто соответствует критериям включения, после получения информированного письменного согласия данные были собраны путем личных интервью. Для сбора данных использовалась анкета. В ходе интервью была собрана следующая информация: социально-демографические данные, история репродуктивного здоровья, источник их информации об услугах репродуктивного здоровья и здоровья детей, а также их знания о случаях передачи инфекции от матери ребенку (ВИЧ, сифилис, краснуха и другие инфекции; факторы риска; методы передачи. ; последствия и методы профилактики).
2.6. Управление данными и анализ
Заполненные анкеты проверялись на полноту в конце каждого рабочего дня. Собранные данные были закодированы и введены в компьютерное программное обеспечение. Объекты исследования были повторно посещены в случае отсутствия данных. Статистический анализ проводился с использованием Статистического пакета для социальных наук (SPSS) для Windows версии 22. Знания о заражении ПМР были основной зависимой переменной и определялись как правильный ответ на следующие вопросы.(i) инфекции ПМР, (ii) путь передачи упомянутой инфекции MTCT, (iii) последствия инфекции MTCT и (iv) способы предотвращения упомянутой инфекции MTCT правильно определены. Социально-демографические данные — возраст, пол, семейное положение, образование, род занятий, социально-экономический статус, размер семьи, коммунальные услуги, история репродуктивного здоровья, источник информации для служб репродуктивного и детского здоровья (RCH) — были основными независимыми переменными. Для обобщения данных использовалась описательная статистика.Категориальные данные были суммированы по частотам и пропорциям, а средние значения и стандартные отклонения были рассчитаны для непрерывных переменных. Отношения шансов и их 95% доверительные интервалы были рассчитаны для проверки связи между зависимыми и независимыми переменными.
2.7. Этические соображения
Исследование было одобрено этическим комитетом Колледжа христианского медицинского университета Килиманджаро (CREC: номер сертификата 917). Поскольку сбор и тестирование образцов тканей человека не проводились, Региональный комитет по этике (REK) в Юго-Восточной Норвегии предоставил исключение для этического утверждения.
Письменное разрешение было запрошено у исполнительных директоров соответствующих округов.
Письменное информированное согласие было получено от каждой участвовавшей матери до интервью. Цифры использовались в анкетах для защиты личности участников. Вся полученная информация была сохранена главным следователем.
3. Результаты
3.1. Общие характеристики участников
В исследовании приняли участие 618 матерей с 78 улиц / деревень в трех районах региона Килиманджаро.Средний возраст 618 матерей составлял 29,6 года (лет). Большая часть матерей состояла в браке или сожительстве (76,0%), закончили начальное образование (70,1%) и имели доступ к водопроводу (89%). Большинство матерей занимались малым бизнесом или сельским хозяйством (82,9%). Более половины имели электричество в домах (54,4%) и пользовались уборными с выгребными ямами (52,6%) (Таблица 1).
| 9011 9011 90110 / нет Из 618 матерей 99,7% сообщили, что они получали дородовую помощь (ДП) по крайней мере один раз во время последней беременности, и около трех четвертей (77,6%) получали помощь четыре или более раз. Сообщалось о высоком уровне родов в медицинском учреждении (95.0%). В общей сложности 89% матерей сообщили о прохождении скрининга на ВИЧ во время последней беременности, в то время как эта доля составила 13,4% на сифилис (Таблица 2).
3.2. Знание об инфекциях ПМРБольшинство участвовавших матерей (89,2%) продемонстрировали знание ВИЧ как инфекции ПМР.Небольшая часть знала о сифилисе (27,8%). При прямом зондировании последствий заражения сифилисом во время беременности 28,8% матерей дали правильные ответы. Из 178 человек, знавших об осложнениях сифилиса во время беременности, 15,7% упомянули выкидыш, 7,8% упомянули мертворождение и только 2,1% упомянули как следствие врожденный сифилис (Таблица 3).
Женщины также упоминали о других состояниях или инфекциях, которые они ошибочно считали передающимися от матери детям, например, инфекция мочевыводящих путей (ИМП), грибок, туберкулез и диабет (рис. 1). Общий уровень знаний о краснухе был низким; более высокая доля матерей не знала о заражении краснухой (88,3%). Практически никто не знал, как распространяется краснуха (99,0%), о последствиях первичной инфекции краснухи на ранних сроках беременности (99,7%) или о том, как предотвратить заражение краснухой (99,7%). 3.3. Факторы, связанные со знанием о ПМР ВИЧ, сифилиса и краснухиВ таблице 4 показана связь между фоновыми факторами и знаниями о ПМР ВИЧ, сифилиса и краснухи.
В таблице 5 показаны независимые предикторы знаний матери о трех инфекциях ПМР.
4. ОбсуждениеНасколько нам известно, это первое исследование, описывающее осведомленность и знания об инфекциях ПМР после внедрения вакцины против краснухи в Танзании. Хотя ВИЧ был наиболее известной инфекцией (89,0%), вызывает беспокойство тот факт, что, несмотря на то, что 99% женщин получали ДРП хотя бы один раз и 78% получали ДРП 4 или более раз, 10% и 70% матерей не знали о ВИЧ. и сифилис как инфекции ПМР, соответственно.В нескольких исследованиях сообщалось, что в условиях ограниченных ресурсов, несмотря на участие в дородовой помощи, участникам не удается передать исчерпывающие знания, что приводит к плохому пониманию и удержанию в каскаде ППМР [12, 13, 42, 43]. Уровень знаний матери о ВИЧ в этом исследовании (89%) был выше, чем уровни, наблюдаемые в предыдущем исследовании Falnes et al. в Моши, который сообщил, что осведомленность о передаче ВИЧ от матери ребенку составляет 70,5% [25]. Повышение уровня знаний в нашем исследовании может быть связано с созреванием программы ППМР с годами и принятым с 2000 года многосекторальным подходом к борьбе с ВИЧ [26].Несмотря на улучшение ситуации, оставшиеся 11% женщин, не знающих о ВИЧ, обеспокоены техническими и финансовыми инвестициями в мероприятия по передаче ВИЧ от матери ребенку в стране. Недостаток осведомленности и знаний приводит к плохому соблюдению режима лечения и результатам вмешательств по ППМР, стигме, отсутствию раскрытия информации, потере последующего наблюдения и увеличению числа случаев передачи инфекции от матери ребенку. Это накапливается в полном отказе женщин в праве защищать своих детей [6, 10, 17, 18, 26]. Существует потребность в улучшении упреждающего руководства по инфекциям ПМР, чтобы улучшить соблюдение матерями рекомендаций по профилактике и распознаванию для снижения заболеваемости и смертности новорожденных и детей. Низкая осведомленность 27,8% и скрининг на сифилис были зарегистрированы в нескольких исследованиях и в основном связаны с узкими местами в системе здравоохранения и социально-экономическими факторами [25]. В то время как профилактика ВИЧ хорошо интегрирована в дородовой уход и против сифилиса принимаются многосекторальные меры, возможности профилактических кампаний ограничены, несмотря на его высокую распространенность и серьезные последствия для беременности и исходов плода [26]. В ответ на это и в попытке достичь цели двойной элиминации ВОЗ рекомендует использовать двойные экспресс-тесты как на ВИЧ, так и на сифилис.Это должно восполнить пробел и расширить знания и скрининг на сифилис во время дородовой помощи [10]. В этих условиях и в Танзании в целом срочно необходимо усиление всеобщего дородового скрининга на сифилис, чтобы исключить заболеваемость и смертность от врожденного сифилиса [12–14]. Краснуха была наименее известной инфекцией ПМР среди опрошенных матерей: только одна из десяти слышала о краснухе. Несмотря на общенациональные кампании вакцинации против краснухи с 2014 г. [27], недостаток знаний о краснухе среди медицинских работников частично объясняет эту тенденцию.В предыдущем исследовании, проведенном в регионе Килиманджаро, мы обнаружили, что 26% работников здравоохранения плохо осведомлены о краснухе [44]. Медицинские работники остаются самым надежным источником медицинской информации. Это может объяснить, почему о краснухе мало известно, несмотря на ее тяжелые последствия для беременности и последующее обозначение в качестве целевого заболевания, подлежащего ликвидации путем плановой вакцинации в Танзании [27, 42–44]. Низкий уровень знаний о краснухе в нашем исследовании отличается от результатов исследования Morioka et al.среди беременных женщин в Японии, где краснуха была второй наиболее известной инфекцией ПМР после ВИЧ. 76% беременных были осведомлены о краснухе [45]. Различие может быть связано с различиями в ресурсах на здравоохранение, а также со зрелостью программ, которые благоприятны для Японии, которая является страной с высоким уровнем дохода. В Японии программа вакцинации против краснухи действует с 1986 года, а в Танзании, стране с низким уровнем дохода, вакцина против краснухи была внедрена совсем недавно, в 2014 году [27, 45]. Низкие знания о краснухе среди женщин репродуктивного возраста связаны с низким уровнем принятия вакцинации против краснухи.В исследовании детей в Мтваре, Танзания, Magodi et al., Менее половины детей, отвечающих критериям, получили вторую вакцину против кори и краснухи (MR2). Среди основных факторов такого низкого охвата было незнание графика вакцинации лицами, осуществляющими уход [46]. Аналогичным образом, другое исследование, проведенное в Эфиопии Negussie et al. обнаружили, что отсутствие знаний об эффективности вакцин было одной из причин несоблюдения плановых прививок [46]. Танзания отстает по охвату MR2 [37].Несмотря на высокий охват первичной вакцинацией (MR1)> 98%, охват повторной вакцинацией (MR2) составляет 84%, что ниже национального целевого показателя в 90% [38]. Широкие региональные различия в охвате вакциной MR иллюстрируют необходимость исследований для изучения факторов [37]. Существует острая необходимость в комплексных кампаниях, направленных на все предотвратимые инфекции ПМР, включая информирование о профилактике СВК с помощью вакцинации МР. Повышение осведомленности родителей о краснухе повысит соблюдение режима второй дозы МР и дополнительных вакцин для элиминации СВК [28]. В исследовании были отмечены существующие заблуждения о заболеваниях, при которых возможна ПМР. Матери упоминали о некоторых состояниях, которые влияют на беременность, но не являются инфекциями ПМР, например, сахарный диабет. В Танзании, хотя медицинские работники регулярно проводят скрининг и дают предварительные рекомендации по общим проблемам и опасным признакам во время беременности, качество консультирования при таких контактах является неудовлетворительным. Это может объяснить низкую осведомленность и отсутствие исчерпывающих знаний, что приводит к ошибочным представлениям, о которых сообщается [42].Эти результаты представлены в нескольких исследованиях, проведенных в странах АЮС [15–21]. В этом исследовании район проживания был предиктором краснухи и знаний о ВИЧ. По сравнению с районом Ромбо, женщины в городах Моши и Саме меньше знали о ВИЧ. Этот вывод о более высоком уровне знаний в преимущественно сельском районе отличается от других исследований, в которых было обнаружено, что в сельских районах уровень знаний ниже [18, 20]. Знание об одной из инфекций, передаваемых от матери ребенку, увеличивало шансы узнать о двух других изученных инфекциях, передающихся от матери ребенку.Исследование показало, что знание сифилиса является предиктором наличия знаний о краснухе. Кроме того, наличие знаний о краснухе и сифилисе было независимым предиктором знания о ВИЧ как о передаче инфекции от матери ребенку. Это подчеркивает, что женщинам легче усваивать и сохранять знания, если информация предоставляется в сгруппированном и интегрированном виде, а не проводить санитарное просвещение по каждой отдельной инфекции [26, 28, 42]. Материнские знания о сифилисе увеличиваются с возрастом и среди тех, кто имеет формальную работу.Об этом сообщают другие исследования дородового сифилиса. Маняхи и др. В исследовании среди беременных женщин в Танзании сообщили, что риск сифилиса был самым высоким среди повторнородящих женщин с 2-5 беременностями и женщин, живущих в сельской местности. Повышенный риск и кумулятивное количество встреч с медицинскими работниками могут объяснить увеличение знаний с увеличением возраста и паритетом [33]. Матери с формальными занятиями могут получить больше возможностей благодаря образованию, социальному взаимодействию, доступу к средствам массовой информации, хорошему экономическому положению и лучшему доступу к услугам здравоохранения.Этим можно объяснить высокие знания о сифилисе среди матерей с формальной занятостью [40]. Исследование имело несколько сильных сторон. Это было исследование на уровне сообществ, в котором участвовали случайно выбранные женщины и районы в регионе Килиманджаро. Таким образом, полученные результаты можно обобщить для региона. У исследования также есть недостатки, которые необходимо учитывать. Мы включили женщин, у которых есть дети в возрасте до пяти лет, которые предоставили самоотчеты; следовательно, у него есть предвзятость как для выживания, так и для отзыва. Несмотря на присущие ограничения, в исследовании представлена полезная информация о сложном взаимодействии факторов в этом сообществе и проблемах, связанных с устранением трех инфекций ПМР. 5. Заключение и рекомендацииУровень знаний матери о сифилисе и краснухе о трансмиссионных инфекциях от матери ребенку был низким. ВИЧ был самой известной инфекцией ПМР, и, следовательно, большинство матерей прошли тестирование на ВИЧ. Широкое использование услуг здравоохранения — это возможность улучшить образование и скрининг на другие инфекции ПМР, например, путем увязки экспресс-тестов на ВИЧ и сифилис и увеличения охвата вакцинацией МР. Для достижения целей элиминации необходимо улучшить санитарное просвещение населения в отношении передачи инфекции от матери ребенку.Мы также рекомендуем повысить осведомленность и доступность скрининга и профилактики инфекций ПМР для всех людей репродуктивного возраста. Доступность данныхНаборы данных, использованные и / или проанализированные в ходе текущего исследования, доступны у соответствующего автора по разумному запросу. Конфликт интересовАвторы заявляют об отсутствии конфликта интересов. БлагодарностиМы выражаем признательность покойному почетному профессору Бабиллу Стрей-Педерсену за его вклад в планирование проекта, дизайн исследования, анализ данных и интерпретацию результатов; она умерла до того, как окончательная рукопись была прочитана и утверждена.Мы также благодарны матерям и их семьям за участие в этом исследовании. Мы благодарны администрации области, района, района, поселка / улицы за разрешение на проведение исследования. Это исследование финансировалось Фондом Леттена, Норвегия. Интернет-археология 11. Стептоу и ВудИнтернет-археология 11. Стептоу и ВудПРЕДЫДУЩИЙ СЛЕДУЮЩИЙ СОДЕРЖАНИЕ ДОМА Общее введениеВ 1787 году британское правительство назначило лейтенанта Уильяма Блая командовать кораблем. HMS Bounty , с целью сбора и транспортировки хлебного дерева с островов Тихого океана.Проведя около пяти месяцев на Таити, и Успешно собрав растения хлебного дерева, Блай отправился домой. Меньше, чем через месяц позже произошел знаменитый мятеж под предводительством Флетчера Кристиана, когда Блай и его команда участники были брошены в 7-метровый баркас. Блай вернулся в Англию, чтобы сообщить о инцидент, после которого британское правительство незамедлительно ввело в строй 24-пушечный фрегат HMS Pandora , чтобы обыскать Тихий океан и привлечь к ответственности мятежников Bounty . После захвата 14 мятежников на Таити, Pandora прекратил дальнейшие поиски и отправился на Тимор через Торресов пролив. Во время переговоров по Большому Барьерному рифу для безопасного прохода, Pandora столкнулась с подводным выступом рифа, в результате чего она тонущий. 31 экипаж и 4 мятежника погибли. Обломки Pandora были обнаружены заново в 1977 году и помещен в соответствии с Законом об исторических кораблекрушениях (1976), а также под опекой Квинслендского музея археологи.С 1983 г. ведутся систематические раскопки, а в 1986 г. привело к эмоциональному открытию человеческих скелетных останков. Вуд и Ходжсон (1996) провели судебно-медицинское расследование дела 1986 г. материал, подтверждающий, что он принадлежал мужчине. Во время раскопок 1995 г. до 1998 года было обнаружено более 200 человеческих костей и костных фрагментов. В Человек 1986 года, описанный Вудом и Ходжсоном (1996), является считается принадлежащим одному из лиц, представленных недавно обнаруженными, и несколько более крупное собрание скелетного материала.Очевидно, люди оказались в ловушке в пределах границ корабля, когда он затонул, что вызывает вопросы, например, кто эти люди были и почему их тела не были извлечены из крушения. Остеологический анализ подтвердил количество присутствующих трех мужчин, которые скорее всего были кавказцами. Для удобства три скелета были названы Том , Дик и Гарри .Судебно-медицинский анализ Тома, Дика и Гарри оценили их возраст примерно в 17, 22 и 28 лет соответственно. Их прижизненный рост был оценен в 168 +/- 4 см, 165 +/- 6 см и 166 +/- 4 см соответственно. Другое свидетельство на скелетах предполагалось наличие хронических заболеваний, таких как рахит и сифилис. Один человек продемонстрировал наличие расщелины позвоночника (MA6418-3, MA6418-2) в раннем возрасте. Другой признаки патологии также были очевидны, и, кроме того, у всех наблюдалась плохая гигиена полости рта. После 200 лет погружения в морскую среду, уникальные тафономические эффекты видели, чтобы повлиять на останки.Описание этих процессов обеспечивает важную криминалистическую информация о природе кости остается в этом типе окружающей среды. Несмотря на сравнения с историческими отчетами о крушениях и описаниями 35 погибших мужчин, личности не могут быть идентифицированы. К тому же причина смерти осталась неопределенный. В эту статью включены описания каждого человека, методы судебной экспертизы. задействован и критический исторический анализ останков. В этом исследовании сделана попытка пролить свет на увлекательный аспект крушение Pandora и саги Bounty .Есть надежда, что личность Трех мужчин, восстановленных после крушения, можно будет лучше понять в результате этого исследования. На момент публикации начались исследования ДНК с целью идентифицировать скелеты. через обратную генеалогию. Эта статья начинается с обзора исторических свидетельств крушения корабля Pandora . Если вы хотите пропустить это, вы можете сразу перейти к раздел, посвященный повторному открытию обломков корабля «Пандора» или изучению человеческих останков, которому и посвящена данная статья. ПРЕДЫДУЩИЙ СЛЕДУЮЩИЙ СОДЕРЖАНИЕ ДОМА © Интернет-археология
URL: http://intarch.ac.uk/journal/issue11/4/2.html Сифилис: причины, типы, симптомы и лечениеСифилис — это инфекция, передающаяся половым путем. Это самая большая болезнь в мире. Это заболевание в основном распространяется через различные сексуальные действия, такие как оральный, анальный секс и поцелуи. Вспышка сифилиса впервые произошла в Италии в 1495–1495 годах во время французского вторжения.Следовательно, это также известно как французская болезнь. Термин «сифилис» впервые был использован итальянским врачом и поэтом Джироламо Фракасторо после имени героя Сифила в его пастырской поэме, написанной на латинском языке в 1530 году. Сифилис был перенесен из Америки в Европу командой Христофор Колумб (1942). Позже он прорвался в Европу. Во время Второй мировой войны инфекция этой болезни распространилась по всему миру. В городах он более распространен, чем в деревнях. Причины сифилисаСифилис — это бактериальное заболевание, а его возбудитель — бактерии, Treponema pallidum . На самом деле, это заболевание или инфекция, передающаяся половым путем, и происходит при половом контакте инфицированного человека с неинфицированным. Это происходит при оральном, анальном сексе и даже при поцелуях. Кроме того, бактерии Treponema pallidum могут проникнуть в организм незараженного человека через разрез кожи, слизистой оболочки и заразить человека. Он не распространяется через дверные ручки, горячие ванны, общую одежду, общую посуду для еды и т. Д. Он также не распространяется через унитазы и при обращении в суд с бассейнами во время купания. Во многих случаях сифилис передается от инфицированных матерей их новорожденным детям. Безболезненная язва возникает в организме, когда человек вступает в контакт с инфицированным сифилисом. Язва выделяет прозрачное жидкое вещество, содержащее множество бактерий сифилиса, Treponema pallidum .В результате человек может легко заразиться сифилисом, если он вступит в контакт с инфицированным сифилисом. Стадии сифилисаСуществует четыре стадии сифилиса, которые включают:
Первичный сифилис3Первичный сифилис3называется сифилисом первой стадии. Симптомы, возникающие на этой стадии, включают:
Вторичный сифилисОн также известен как сифилис второй стадии.Примерно через 2-10 недель после появления первой язвы на этой стадии у инфицированных людей проявляются следующие симптомы:
Эти симптомы и признаки могут исчезнуть в течение нескольких недель или вернуться и исчезнуть в течение года, если вы не начнете лечение сразу.Во многих случаях сифилис становится слабее, и в организме появляется инфекция, но симптомы не возвращаются. Поэтому вам следует пройти плановую проверку, иначе вы все равно можете заразить своего полового партнера. Скрытый сифилисСкрытый сифилис возникает, если вы не лечитесь от вторичного сифилиса. На этом этапе нет видимых симптомов. Бактерии сифилиса Treponema pallidum остаются живыми или бездействующими в организме и по-прежнему поражают важные органы, такие как сердце, мозг, кости, нервы и другие части тела. Этот фаг делится на ранний и латентный сифилис в зависимости от инфекции. Если заражение произошло в течение последнего года, то это называется ранним скрытым сифилисом, в то время как заражение произошло более года назад, тогда это называется поздним скрытым сифилисом. Скрытый сифилис может сохраняться годами. Во многих случаях латентная или скрытая фаза может развиться до финальной или третичной стадии. Третичный или поздний сифилисЕсли вы заразились сифилисом и не прошли курс лечения, он переходит в третичный или поздний сифилис.При этом около 15-30 процентов людей заражены третичным сифилисом. Это опасная стадия, которая может привести к повреждению сердца, мозга, глаз, кровеносных сосудов, нервов, печени, костей и суставов. Как правило, эта стадия наступает через много лет, если вы не лечитесь от инфекции сифилиса. Третичный или поздний сифилис может привести к смерти. Симптомы третичного сифилиса могут включать:
Осложнения третичной стадииГуммы: Большие язвы, небольшие шишки или опухоли, известные как гумматы, возникают внутри тела, на коже, костях, печени или любом другом органе.Гуммы обычно исчезают при лечении антибиотиками. Нейросифилис: Вызывает неврологические проблемы и поражает нервную систему. Это может вызвать ряд проблем с вашей нервной системой. К ним относятся:
Сердечно-сосудистый сифилис: Поражает кровеносные сосуды и сердце.Это может вызвать воспаление аорты и повреждение сердечных клапанов. Диагностика сифилисаСифилис можно диагностировать с помощью различных тестов. Тесты включают в себя: тест TPHA (тест агглютинации частиц Treponemal pallidum), тест Abs (тест на поглощение флуоресцентных трепонемных антител), тест VDRL (лабораторный тест для исследования венерических заболеваний). Профилактика сифилисаВакцины для лечения сифилиса не существует. Чтобы предотвратить распространение сифилиса, вы должны следовать следующим советам:
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 Kidney Int. Янв 2013; 83 (1): 182. DOI: 10.1038 / ki.2012.318.
Kidney Int. Янв 2013; 83 (1): 182. DOI: 10.1038 / ki.2012.318.