Ревматоидный артрит | Biocodex Microbiote Institut
Ревматоидный артрит является хроническим воспалительным заболеванием, которое поражает многие суставы. Одной из предполагаемых причин является взаимодействие кишечной флоры с определенной генетической предрасположенностью.
Около 1 % взрослого населения страдает ревматоидным артритом (РА), причем женщины заболевают чаще, чем мужчины.
Аутоиммунное заболевание, которое прогрессирует во время обострений
Ревматоидный артрит является аутоиммунным заболеванием, которое развивается во время обострений, которые вызывают стойкое воспаление в суставах, прежде всего ног и рук. Первичными симптомами заболевания являются опухоль, боль и ригидность суставов. При отсутствии лечения РА распространяется на новые суставы и постепенно деформирует или даже разрушает их.
Генетическая предрасположенность в сочетании с дисбалансом микробиоты
Наличие генетической предрасположенности к РА недостаточно, чтобы вызвать заболевание.
Пробиотики в качестве вспомогательной терапии
В настоящее время ревматоидный артрит является неизлечимым заболеванием, но существуют средства для замедления его прогрессирования и облегчения симптомов: болеутоляющие средства, контрольная терапия (иммуносупрессоры или биофармацевтические препараты), реабилитация (физиотерапия, эрготерапия, бальнеотерапия и т. д.). Пробиотики начали использовать в качестве дополнительной терапии, что считается перспективным подходом.
Источники:
Zhang X, Zhang D, Jia H, et al. The oral and gut microbiomes are perturbed in rheumatoid arthritis and partly normalized after treatment.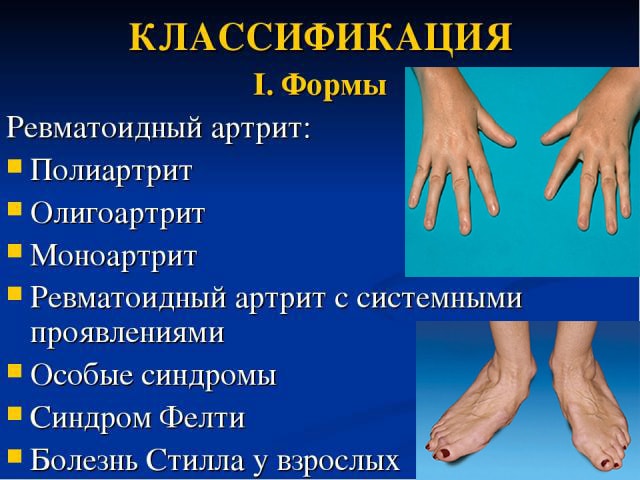 Nat Med 2015 ; 21 : 895-905.
Nat Med 2015 ; 21 : 895-905.
Schaeverbeke T, Truchetet ME, Richez C. Gut metagenome and spondyloarthritis. Joint Bone Spine 2013 ; 80 : 349-52.
Scher JU, Bretz WA, Abramson SB. Periodontal disease and subgingival microbiota as contributors for rheumatoid arthritis pathogenesis : modifiable risk factors?
Breban M. Gut microbiota and inflammatory joint diseases. Joint Bone Spine. 2016;83(6):645-649.
Société Française de Rhumatologie. Les traitements de fond des rhumatismes inflammatoires. http://public.larhumatologie.fr/les-traitements-de-fond-des-rhumatismes-inflammatoires
Wang P, Tao JH, Pan HF. Probiotic bacteria: a viable adjuvant therapy for relieving symptoms of rheumatoid arthritis. Inflammopharmacology. 2016 Oct;24(5):189-196. Epub 2016 Aug 31.
Ревматоидный артрит | Клиническая ревматологическая больница №25

- в первую очередь поражение суставов ревматоидным артритом — вовлекаться в процесс может один или сразу много суставов. Воспаление суставов. Воспаляться могут любые суставы: чаще мелкие суставы кистей и стоп, но также коленные, локтевые, тазобедренные, височно-нижнечелюстные суставы, межпозвоночные суставы шейного отдела позвоночника и другие.
процесс прогрессирует с развитием необратимых изменений суставов, то есть скорее всего это заболевание останется на всю жизнь и состояние суставов будет постепенно ухудшаться. Скорость разрушения суставов у каждого пациента различна.
- болезнь ревматоидный артрит периодически обостряется под влиянием климатических условий, переохлаждения, травмы, психо-эмоционального стресса, физической нагрузки, инфекций и сопутствующих заболеваний.
- в ходе заболевания часто происходит поражение внутренних органов – кровеносных сосудов, нервной системы, почек, сердца, легких. Тогда в диагнозе появляется формулировка «ревматоидный артрит с системными проявлениями».

Причины заболевания ревматоидным артритом. Толчком к развитию этого заболевания может быть один из следующих факторов или их сочетание:
- генетическая предрасположенность – риск заболеть ревматоидным артритом увеличен примерно в 4 раза у кровных родственников больных ревматоидным артритом. По наследству передается не само заболевание, а нарушенная реакция иммунной системы на действие инфекционных и других агентов, в ходе которой и развивается артрит.
- инфекционные агенты – выявлено несколько инфекционных агентов, которые могут стать толчком для развития ревматоидного артрита (вирусы краснухи, герпеса, Эпштейна-Барра, ретровирусы, цитомегаловирус, микоплазма и др.). Однако ни один не может стать единственной причиной развития ревматоидного артрита.
 Они лишь являются пусковым механизмом патологического процесса.
Они лишь являются пусковым механизмом патологического процесса. - психо-эмоциональный стресс и чрезмерная физическая нагрузка – роды или аборт, неблагополучие в семейной или социальной сфере, влияние на организм химических, лучевых, токсических факторов – также провоцируют развитие ревматоидного артрита.
Как проявляется ревматоидный артрит? Как распознать ревматоидный артрит? Какие симптомы ревматоидного артрита?
К основным клиническим проявлениям ревматоидного артрита относятся:
- утренняя скованность – ощущение тугоподвижности в пораженных суставах, требующее их «разработки» особенно утром. При множественном поражении суставов это может приводить в период обострения к полной обездвиженности больного, обычно нарастающей со средины ночи и достигающей своего пика к пробуждению больного утром. Часто выраженность утренней скованности соответствует уровню активности воспалительного процесса. Но у небольшого числа пациентов может проявляться незначительно.

- боль и деформация суставов, отечность и ограничение объема движений в пораженных суставах – имеют непостоянный характер и зависят от степени выраженности воспаления и особенно беспокоят при нагрузке. Однако при развитии выраженных разрушений суставов и формировании контрактур ограничения движений носят уже постоянный характер. Особенностью ревматоидного артрита является симметричное поражение суставов (например, мелкие суставы обеих кистей).
- температура, снижение веса, общая слабость – могут появляться в начале заболевания еще до развития типичных изменений в суставах и увеличиваться при обострении болезни.
В ОСНОВЕ РАЗВИТИЯ РЕВМАТОИДНОГО АРТРИТА лежит аутоиммунное воспаление, в результате которого иммунная система из-за нарушения ее функций вместо того, чтобы «нападать» на врагов организма (микробы, вирусы, опухолевые клетки), начинает «атаковать» собственные клетки. Формируется иммунная реакция, приводящая к повреждению собственных тканей или органов. Клетки иммунной системы вырабатывают специфические белки – различные антитела, против собственных клеток организма человека, — аутоантитела. Часть из них называют ревматоидным фактором (РФ) и регулярно оценивают в Вашей крови при взятии анализов не только при уточнении диагноза, но и в ходе лечения. Уровень ревматоидного фактора характеризует активность заболевания и помогает оценить эффективность терапии. При ревматоидном артрите в первую очередь поражаются ткани суставов. У многих людей начальные симптомы артрита бывают очень неопределенными и включают слабость, боли в мышцах и невысокую температуру.
Клетки иммунной системы вырабатывают специфические белки – различные антитела, против собственных клеток организма человека, — аутоантитела. Часть из них называют ревматоидным фактором (РФ) и регулярно оценивают в Вашей крови при взятии анализов не только при уточнении диагноза, но и в ходе лечения. Уровень ревматоидного фактора характеризует активность заболевания и помогает оценить эффективность терапии. При ревматоидном артрите в первую очередь поражаются ткани суставов. У многих людей начальные симптомы артрита бывают очень неопределенными и включают слабость, боли в мышцах и невысокую температуру.
ИЗМЕНЕНИЯ В СУСТАВАХ при ревматоидном артрите являются результатом нескольких процессов:
1. Хронический воспалительный процесс приводит к постепенно нарастающему разрушению хряща и костей. Основное разрушение структур сустава при ревматоидном артрите вызывается паннусом – агрессивной тканью, которая начинает разрастаться под воздействием факторов вырабатываемых иммунной системой в полости сустава.
2. Под действием большого количества разных веществ, которые вырабатываются клетками иммунной системы и образуются в результате разрушения тканей сустава, начинают изменяться близлежащие мягкие ткани. Происходит постепенная атрофия мышц, формируются контрактуры.
Все это приводит к тем внешним деформациям суставов, которые и являются характерной чертой ревматоидного артрита. Ни при одном другом заболевании суставы так не изменяются. Особенно значительно это происходит в мелких суставах кистей и стоп.
ГКБ №31 — Просит помощи сустав
Причины возникновения ревматоидного артрита, как и любого другого аутоиммунного заболевания до сих пор науке не ясны. Ну, с чего бы это, в самом деле, нашей иммунной системе, которая по идее должна защищать нас от болезнетворных вирусов и бактерий, вдруг бросаться уничтожать абсолютно здоровые клетки?!
Ну, с чего бы это, в самом деле, нашей иммунной системе, которая по идее должна защищать нас от болезнетворных вирусов и бактерий, вдруг бросаться уничтожать абсолютно здоровые клетки?!
Может, виновата инфекция? Но исследования выявили, что она выступает лишь провоцирующим фактором, но никак не причиной этой загадочной болезни. Тогда генетика? Несомненно, но лишь отчасти – в семье, где кто-то страдает артритом, риск заболеть повышается в 3-5 раз. К тому же по наследству передается не болезнь, а только предрасположенность к аутоиммунным нарушениям. Экология, вредные привычки, неправильное питание, стрессы – все эти моменты ухудшают иммунный статус человека, а значит, могут привести к развитию недуга, но их влияние — лишь косвенное. Мужчины в три раза реже страдают ревматоидным артритом, чем дамы, но, тем не менее, роль женских половых гормонов в развитии этой патологии суставов тоже пока доказана. Короче, сплошные тайны.
Без путаницы
Многие путают артрит и артроз. Но несмотря на фонетическую схожесть обоих слов и то, что при этих болезнях страдают суставы, недуги эти абсолютно разные и лечатся каждый по-своему.
Но несмотря на фонетическую схожесть обоих слов и то, что при этих болезнях страдают суставы, недуги эти абсолютно разные и лечатся каждый по-своему.
Ревматоидный артрит – аутоиммунное, а артроз – дегенеративное заболевание, возникающее в результате старения хрящей или травм. Артроз считается болезнью преимущественно пожилых людей (после 60-70 лет он диагностируется у 60-70%), тогда как ревматоидному артриту покорны все возрасты: в одинаковой степени им болеют и дети, и молодежь, старики. При артрозе деструктивные изменения возникают сначала в хряще и костной ткани, и только потом поражается внешняя (синовиальная) оболочка сустава. Ревматоидный артрит начинается с воспаления оболочки, а ниже расположенные ткани страдают уже вторично. Таким образом, обе эти болезни хоть и отличаются друг от друга, но все же взаимосвязаны – так например, нередко на фоне уже существующего артроза (обычно у людей преклонного возраста) вторично развивается артрит. Да и от артрита до артроза тоже рукой подать.
Последствия ревматоидного артрита более опасные. Ведь поломка в иммунной системе влечет за собой не только суставные проблемы, но и патологические изменения в большинстве органов и систем организма: сердце, сосудах, почках, легких и т. д. В течение первых 5 лет от начала развития ревматоидного артрита инвалидом становится каждый второй заболевший. Справиться с запущенным артрозом можно с помощью эндопротезирования искусственного сустава, при артрите этот способ поможет только вернуть подвижность конечностям, но не в состоянии остановить болезнь.
Слово специалисту Лилие Лучихиной:
Нужна артроскопия
Артрит чаще всего начинается с мелких суставов кистей (обычно поражения – симметричные, на обеих руках). Боль, припухлость, повышение температуры в области суставов – такова клиническая картина недуга. Артроз, как правило, возникает на крупных суставах – коленных, тазобедренных. Но бывает, что и ревматоидный артрит стартует нетипично, и тогда первыми страдают суставы коленей или таза. Кстати, такое начало болезни наиболее опасно. Поэтому очень важна дифференциальная диагностика.
Кстати, такое начало болезни наиболее опасно. Поэтому очень важна дифференциальная диагностика.
Как ни банально, но залог успеха в лечении артрита – своевременное обращение к врачу.
На ранней стадии недуга, пока еще не подключились аутоиммунные процессы (первые 6 мес. от начала болезни), можно приостановить развитие патологии. С течением времени исправить ситуацию будет гораздо сложнее. Поэтому, как только появилась небольшая припухлость в суставах, нужно как можно скорее посетить ревматолога, сделать ренгенографию суставов (обязательно симметричных, на обеих руках или ногах) и сдать общий клинический анализ крови. Признаки болезни: СОЕ больше нормы и высокий ревматоидный фактор (признаки аутоиммунного заболевания). Большую роль играет фактор некроза опухоли. Если он будет выявлен, прогноз на течение болезни – не самый благоприятный. К счастью сегодня есть препараты, которые могут эффективно влиять на этот фактор.
Диагностический, а одновременно еще и лечебный метод – артроскопия. Его назначают, когда поражаются крупные суставы, и у врача есть сомнения в диагнозе. Во время этой операции можно взять биопсию синовиальной оболочки, а также промыть сустав, вводить в него лекарства и совершать другие лечебные манипуляции.
Его назначают, когда поражаются крупные суставы, и у врача есть сомнения в диагнозе. Во время этой операции можно взять биопсию синовиальной оболочки, а также промыть сустав, вводить в него лекарства и совершать другие лечебные манипуляции.
Через два-три прокола размером не больше 5 мм в полость сустава вводятся необходимые инструменты. Прибор артроскоп освещает все изнутри, и благодаря присоединенной видеокамере, позволяет увидеть на экране мониторе все структуры сустава, причем в увеличенном (в 40-60 раз!) виде. При операции на коленном суставе обычно применяют спинальную анестезию: укол в область позвоночника, от которого чувствительность теряет только нижняя половина тела. Щадящие артроскопические операции минимально травмируют ткани, не допускают большой кровопотери. Пациент может ходить уже вечером в день операции. Послеоперационных осложнений практически не бывает. Артроскопия – самый информативный способ диагностики при артрите, потому что оценить клиническую картину вслепую очень трудно, а благодаря этому методу можно воочию увидеть, что происходит с суставом. На ранней стадии заболевания (когда от начала болезни прошло не больше 6 мес.) на внешней оболочке, покрывающей капсулу сустава, видны отек и покраснение. На сроке 8-12 мес. появляется гипертрофия синовиальной оболочки. После года с момента болезни возникают пролиферативные и фиброзные изменения, а также полипы.
На ранней стадии заболевания (когда от начала болезни прошло не больше 6 мес.) на внешней оболочке, покрывающей капсулу сустава, видны отек и покраснение. На сроке 8-12 мес. появляется гипертрофия синовиальной оболочки. После года с момента болезни возникают пролиферативные и фиброзные изменения, а также полипы.
1. Будьте тверже!
Ставший в последнее время очень популярным термин «психосоматика» объединяет в единое целое не только телесные, но и психологические проявления болезни. Артриты и артрозы, как считают психологи, поражают чересчур мягких, безотказных людей, которым не хватает смелости говорить «нет», чем часто пользуются менее щепетильные люди. Так что, научиться отказывать подчас не менее важно, чем проявлять милосердие.
2.Меньше мяса — больше рыбы
Содержащаяся в продуктах животного происхождения арахидоновая кислота в нашем организме распадается на особые биологически активные вещества, так называемые эйкозаноиды, которые вызывают воспаление суставов. А вот содержащиеся в рыбе полиненасыщенные жирные кислоты омега-3, наоборот, препятствуют накоплению вредной арахидоновой кислоты. Эти вещества помогают синтезировать в организме простагландины — противовоспалительные вещества, которые уменьшают боль и воспаление при артрите. Помимо рыбьего жира полиненасыщенные кислоты находятся в растительных маслах, самое полезное из которых — оливковое. Ограничить при болезни суставов полезно алкоголь, кофе, шоколад, картофель, крупы и зерновые продукты. Такая пища провоцирует воспаление. Взамен запрещенных лакомств следует отдавать предпочтение богатым кальцием молоку и молочным продуктам.
А вот содержащиеся в рыбе полиненасыщенные жирные кислоты омега-3, наоборот, препятствуют накоплению вредной арахидоновой кислоты. Эти вещества помогают синтезировать в организме простагландины — противовоспалительные вещества, которые уменьшают боль и воспаление при артрите. Помимо рыбьего жира полиненасыщенные кислоты находятся в растительных маслах, самое полезное из которых — оливковое. Ограничить при болезни суставов полезно алкоголь, кофе, шоколад, картофель, крупы и зерновые продукты. Такая пища провоцирует воспаление. Взамен запрещенных лакомств следует отдавать предпочтение богатым кальцием молоку и молочным продуктам.
Главный борец против воспаления — витамин молодости Е. Он препятствует преобразованию арахидоновой кислоты в то самое вещество, которое приводит к воспалению. Благодаря этому свойству витамин Е давно используется в составе препаратов для лечения артрита. Свойствами антиоксидантов также обладают многие овощи и фрукты, богатые биофлавоноидами — природными антиокислителями, а также такие минералы, как селен, медь, цинк и железо. Кроме того, полезны никотиновая кислота — она способствует уменьшению боли и увеличению подвижности суставов и пантотеновая кислота — совместно с другими витаминами группы В помогает восстановлению хрящевой ткани и уменьшению боли.
Кроме того, полезны никотиновая кислота — она способствует уменьшению боли и увеличению подвижности суставов и пантотеновая кислота — совместно с другими витаминами группы В помогает восстановлению хрящевой ткани и уменьшению боли.
Благодарим за консультацию доктора медицинских наук, профессора, врача-ревматолога ГКБ №31Лилию Лучихину.
ВИДЫ ЗАБОЛЕВАНИЙ | orto.lv
Все заболевания артритом или ревматические заболевания делятся на четыре большие группы:
Дегенеративный артрит
Естественный процесс старения человека может повлиять на суставы и их здоровье, вызывая износ, боль и воспалительный процесс в концах костей. В группе риска люди с лишним весом, травмами суставов, наследственностью и возрастом.
Остеоартрит – наиболее распространенная форма дегенеративного артрита.
Воспалительный артрит
Задача иммунной системы человека – обеспечить защиту всем системам организма, например, уничтожить возбудителя инфекции. В случае аутоиммунного заболевания в организме пропадает толерантность к своим тканям. Свои ткани организм воспринимает как чужие и пытается с ними бороться, вырабатывая антитела. Ревматоидный артрит, псориатический артрит и анкилозирующий спондилит – наиболее распространенные причины воспалительного артрита.
В случае аутоиммунного заболевания в организме пропадает толерантность к своим тканям. Свои ткани организм воспринимает как чужие и пытается с ними бороться, вырабатывая антитела. Ревматоидный артрит, псориатический артрит и анкилозирующий спондилит – наиболее распространенные причины воспалительного артрита.
Инфекционный артрит
Есть два вида инфекционных артритов:
- инфекция затрагивает сам сустав;
- реактивный артрит, когда инфекция затрагивает другие системы организма, но, реагируя на него, воспаляется один или несколько суставов. Реактивный артрит вызывают микроорганизмы, бактерии и грибок, например, возбудители туберкулеза, сальмонеллеза, болезни Лайма, дизентерии, заболеваний, передающихся половым путем, гепатита С.
Кристаллическая артропатия (артрит, возникший в результате нарушений обмена веществ)
Подагра – одно из наиболее характерных заболеваний этой группы артрита. Подагра отличается от остальных форм артрита – она возникает в результате процессов неправильного обмена веществ, когда в крови накапливается мочевая кислота, которая в виде иглообразных кристаллов оседает в тканях и суставах. Присутствие кристаллов соли раздражает ткани, сильную, внезапную боль и отек. Болезнь чаще всего затрагивает большие пальцы ног, основание пальцев рук и коленные суставы.
Присутствие кристаллов соли раздражает ткани, сильную, внезапную боль и отек. Болезнь чаще всего затрагивает большие пальцы ног, основание пальцев рук и коленные суставы.
Зачастую люди могут одновременно болеть несколькими заболеваниями артрита, поэтому лечение должно быть комплексным, последовательным и обоснованным.
Наиболее распространенные виды артрита или ревматических заболеваний
Ревматоидный артрит
Ревматоидный артрит – аутоиммунное заболевание, причины которого до конца не изучены. В случае ревматоидного артрита в организме антитела вырабатываются к синовиальной оболочке суставов, уничтожают структуру суставы, вызывая необратимые повреждения хряща и сустава, а также эрозию кости.
Кроме повреждения суставов у пациентов с ревматоидным артритом могут образоваться подкожные узелки, увеличиться лимфатические узлы, появиться повреждения сердца (миокардит, эндокардит). Может также возникнуть воспаление кровеносных сосудов (васкулит), отклонения эндокринной системы, повреждения глаз (ирит или иридоциклит), а также повреждения других органов.
Реактивный артрит
Реактивный артрит является последствием другого заболевания. Реактивный артрит вызывают микроорганизмы, бактерии и грибок, например, возбудители туберкулеза, сальмонеллеза, болезни Лайма, дизентерии, заболеваний, передающихся половым путем, гепатита С, а также воспалительные процессы в организме – в мочевом тракте или кишечнике. Болезнь обычно поражает коленные суставы, лодыжки и стопы. Воспалительный процесс также может затронуть глаза и рот и вызвать сыпь на коже. Своевременно начав лечение основного заболевания, можно защитить суставы от развития хронического артрита.
Псориатический артрит
Приблизительно у 10-30% больных псориазом развивается псориатический артрит, вызывающий воспаление суставов. В отдельных случаях сначала развивается псориатический артрит, и лишь позже появляется псориаз. Псориатический артрит может поражать любые суставы тела, включая пальца и позвоночник.
Анкилозирующий спондилит
Хроническое аутоиммунное заболевание суставов, которое вызывает воспаление в позвоночнике. Характерны воспаление и дегенеративные изменения в позвоночнике, вызывающие скованность. Воспаление отличается прогрессирующим ходом с периодами ремиссии (покоя) и обострения, что в конечном результате может вызвать образование выраженных анкилозов или сращений. Причины болезни до сих пор точно не явны, однако большое значение имеет наследственность.
Характерны воспаление и дегенеративные изменения в позвоночнике, вызывающие скованность. Воспаление отличается прогрессирующим ходом с периодами ремиссии (покоя) и обострения, что в конечном результате может вызвать образование выраженных анкилозов или сращений. Причины болезни до сих пор точно не явны, однако большое значение имеет наследственность.
Фибромиалгия
Широко распространенное состояние с хроническими болями. Фибромиалгия – это мышечно-скелетная ноющая боль с почти 20 определенными пунктами боли. Причины боли полностью не изучены. Фибромиалгия в 9 раз чаще встречается у женщин, чем у мужчин.
Ювенильный идиопатический артрит
Ювенильный идиопатический артрит – хроническое заболевание, для которого характерно постоянное воспаление суставов. Типичные признаки воспаления суставов: боль, припухлость и ограничение движений. «Идиопатический» означает, что причина болезни не ясна, а «ювенильный» в этом случае означает, что симптомы появляются до 16 лет.
В результате заболевания синовиальная мембрана, которая охватывает сустав и обычно очень тонкая, становится гораздо толще и в нее попадают клетки воспаления, а количество суставной жидкости увеличивается. Это вызывает припухлость, боль и ограничения движений. Характерный признак воспаления сустава – его скованность после продолжительного отдыха, поэтому он особенно выражен по утрам (утренняя скованность). У ювенильного идиопатического артрита в зависимости от признаков есть несколько форм.
Остеоартрит
В случае остеоартрита в воспалении участвует суставная капсула, поверхности костей сустава и суставные связки. В результате воспалительного процесса происходит износ хрящевого слоя сустава. Это болезнь – наиболее распространенное хроническое заболевание суставов в мире, которым болеют около 150 миллионов человек. Все виды артрита вызывают воспаление суставов. Остеоартрит поражает многих людей в процессе старения, однако и молодые люди подвержены риску заболевания.
Подагрический артрит
Подагра – это заболевание обмена веществ, связанное с накоплением солей мочевой кислоты в организме в виде мелких кристаллов. Они оседают главным образом в суставах, хрящах, тканях почек, в подкожном слое и других местах. Этот процесс может протекать без каких-либо заметных внешних признаков. Симптомы в виде болей в суставах, чувствительности, покраснения и отека могут появиться внезапно. Они могут быть вызваны инфекцией, травмой сустава, операция, чрезмерное употребление алкоголя или употребление пищи, богатой пуринами (химическое вещество) (мозг, печень, сардины, анчоусы, бобы и т.д.). Подагра чаще всего затрагивает сустав большого пальца ноги, реже – пятку, сустав стопы, кисти руки или локтевой сустав.
Ревматическая полимиалгия
Ревматическая полимиалгия – хроническое, эпизодическое воспалительное заболевание крупных артерий – одна из наиболее распространенных форм артрита у людей старше 70 лет.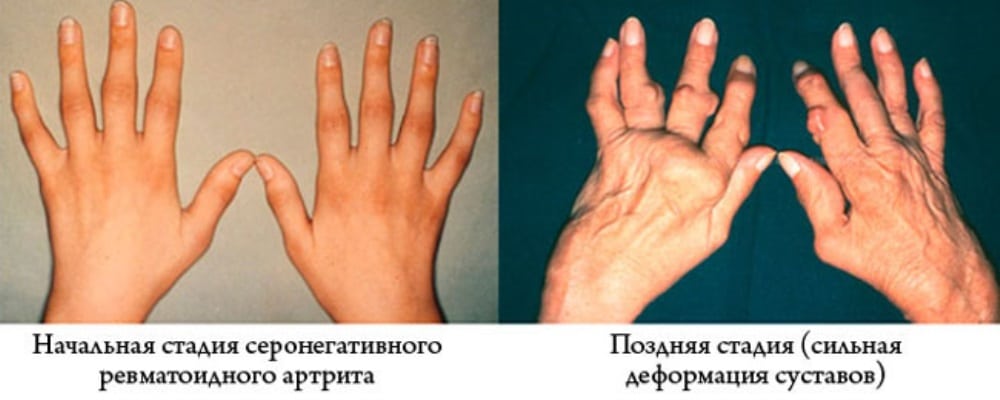 Проявляется болью в тазобедренных и плечевых суставах, утренней скованностью. У больных могут быть неспецифические жалобы на лихорадку, потерю веса, слабость. Обычно есть боль в мышцах обоих плечевых и тазобедренных суставов. Из-за боли нарушается сон.
Проявляется болью в тазобедренных и плечевых суставах, утренней скованностью. У больных могут быть неспецифические жалобы на лихорадку, потерю веса, слабость. Обычно есть боль в мышцах обоих плечевых и тазобедренных суставов. Из-за боли нарушается сон.
Системная красная волчанка
Системная красная волчанка – хроническое заболевание иммунной системы, когда защитные силы организма по ошибке начинают нападать на клетки и ткани собственного организма из-за слишком большого количества антител в крови (аутоиммунное заболевание), что вызывает воспаление и повреждение в суставах, мышцах, почках и других органах. Для пациентов характерны красные высыпания в виде бабочки на лице.
Склеродермия
Склеродермия или системный склероз – общее заболевание соединительной ткани, для которого характерно уплотнение кожи и фиброз (волокнистость), а также специфическое повреждение внутренних органов, главным образом сердца, легких, почек и пищеварительного тракта.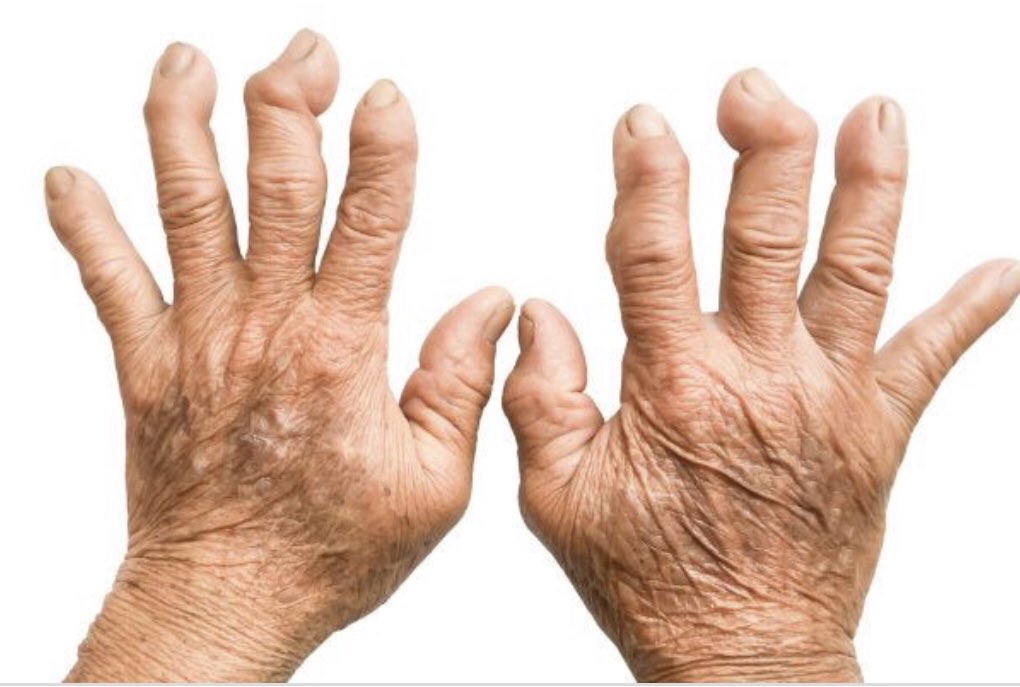
Артрит у детей — причины, симптомы, диагностика и лечение артрита у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Мнение эксперта
Диагностика
Лечение
Профилактика
Вопросы Артрит у детей – это группа заболеваний, характеризующихся воспалением одного или нескольких суставов различного происхождения. Диагностикой и лечением патологии занимается ревматолог.
Описание заболевания
Артрит сопровождается болевым синдромом в пораженных частях тела и опасен своими осложнениями. В ряде случаев заболевание ведет к развитию деформаций в суставах или образованию контрактур. В будущем это может снижать трудоспособность пациента и становиться причиной инвалидизации.Согласно статистике, 1 ребенок из 1000 страдает от артрита. Мальчики сталкиваются с поражением суставов в 2-3 раза реже девочек. Патология может возникать у детей от 0 до 18 лет. Однако чаще всего страдают пациенты в возрасте до возраста 5-6 лет.
Патология может возникать у детей от 0 до 18 лет. Однако чаще всего страдают пациенты в возрасте до возраста 5-6 лет.
Независимо от своего происхождения артриты способны запускать аутоиммунные процессы в организме, которые характеризуются системностью. Патогенетические звенья заболевания помимо суставов начинает поражать кожу, мышцы и внутренние органы.
Виды артритов у детей:
- Ювенильный ревматоидный артрит (ЮРА). Аутоиммунное заболевание, которое часто становится причиной деформации суставов и последующего снижения трудоспособности во взрослом возрасте.
- Ревматический артрит. Болезнь является следствием негативного воздействия стрептококков. Кроме суставов, в патологический процесс часто вовлекается сердечно-сосудистая система.
- Ювенильный анкилозирующий спондилоартрит. Более редкая форма артритов, сопровождающаяся поражением позвоночника с постепенным развитием его деформации.
- Реактивные артриты. Группа патологий, которые характеризуются поражением суставов на фоне жизнедеятельности бактерий и вирусов, размножающихся преимущественно в желудочно-кишечном тракте или мочевыделительной системе пациента.

Симптомы артрита детей
Основным симптомом всех видов артритов является боль в пораженном суставе. Ее характеристика может отличаться в зависимости от причины возникновения болезни и индивидуальных особенностей организма.Однако каждое заболевание имеет свои особенности, заключающиеся в излюбленной локализации, интенсивности боли, наличии деформации суставов и т.д. В таблице приведена дифференциальная диагностика суставного синдрома при разных артритах. Это поможет родителям сориентироваться в разнообразии симптоматики и, ничего не упустив, вовремя обратиться к детскому ревматологу.
| Характеристика / Болезнь | ЮРА | Ревматический артрит | Ювенильный анкилозирующий спондилоартрит | Реактивный артрит |
| Локализация | Мелкие суставы (кисть, стопа) | Большие суставы (плечевой, локтевой, коленный) | Суставы ног с вовлечением в процесс спины | Колени, стопы |
| Интенсивность | Выраженная | Выраженная | Умеренная | Выраженная |
| Особенности | Симметрическое поражение, утренняя скованность больше 30 минут | Асимметрическое поражение, мигрирующий характер боли | Снижение подвижности позвоночника | Сочетание с воспалением конъюнктивы, половых органов, асимметрическое поражение |
| Деформации суставов | Деформации по типу «лебединой шеи», «ласт моржа» | Образование деформаций не характерно | Окостенение суставов позвоночника с потерей подвижности | Деформации образуются крайне редко |
- классические симптомы воспаления – покраснение, отек, снижение функциональной активности, повышение локальной температуры кожи над очагом поражения;
- лихорадка до 38-39оС;
- мышечная боль;
- утренняя скованность – необходимость разрабатывать пораженные суставы после пробуждения;
- увеличение в размерах близлежащих лимфатических узлов.

Причины артрита у детей
Артриты у детей могут быть следствием влияния как внутренних, так и внешних факторов. Чаще всего болезнь развивается на фоне следующих ситуаций:- Перенесенные вирусные или бактериальные инфекции. Особенно опасны воспалительные процессы в пищеварительном тракте или мочевыделительной системе.
- Аутоиммунные нарушения. Ювенильный ревматоидный артрит является следствием неправильного функционирования иммунной системы, когда образуются агрессивные иммунные клетки против собственных тканей.
- Травмы и оперативные вмешательства с нарушением правил асептики и антисептики. Ушибы, открытые переломы, гематомы увеличивают риск развития воспаления в суставе.
- Генетическая предрасположенность. Предопределяет сниженную резистентность соединительной ткани к неблагоприятному внешнему воздействию (особенно опасна дисплазия соединительной ткани).

- Механическое повреждение внутрисуставных тканей на фоне ожирения, слишком интенсивных занятий спортом и подъем ребенком непомерных тяжестей.
Мнение эксперта
Ревматологи подчеркивают, что артриты у детей являются очень коварными заболеваниями, которые способны приводить к инвалидизации ребенка. Стойкие деформации суставов могут остаться на всю жизнь и тем самым снижать трудоспособность пациента. Именно поэтому нужно вовремя обращаться к ревматологу за специализированной помощью, направленной точно в цель. Раннее начало терапии способствует снижению рисков развития осложнений. Кроме того, длительность лечения на начальных стадиях болезни существенно короче, чем в запущенных случаях.Диагностика артрита у детей
Установление диагноза артрита начинается еще на этапе первичной консультации. Врач оценивает общее состояние ребенка и детализирует жалобы, проводит осмотр и оценивает функциональную активность пораженных суставов.
Для установления причины заболевания ревматолог назначает лабораторные и инструментальные методы обследования:
- Общий и биохимический анализ крови. Оценивается выраженность воспалительного процесса в организме.
- Анализ крови на специфические маркеры воспаления – антистрептолизин О, фибриноген, С-реактивный белок.
- Анализ крови на HLA-B27. Этот маркер указывает на анкилозирующий спондилоартрит.
- Анализ крови на цитруллинированный виментин (MCV) – маркер ревматоидного артрита.
- УЗИ пораженных суставов. Врач оценивает объем синовиальной жидкости, размеры полости сустава, состояние поверхностей хрящей.
- Рентгенография пораженных суставов. Это исследование необходимо для оценки степени поражения костной ткани.
- МРТ суставов. Показано в трудных клинических случаях.
 С его помощью врач осматривает патологический участок изнутри. Главным минусом такой процедуры является ее инвазивность. Поэтому артроскопия назначается в последнюю очередь, когда неинвазивные методы обследования не могут помочь в установлении объективного диагноза.
С его помощью врач осматривает патологический участок изнутри. Главным минусом такой процедуры является ее инвазивность. Поэтому артроскопия назначается в последнюю очередь, когда неинвазивные методы обследования не могут помочь в установлении объективного диагноза.При выявлении симптомов поражения других органов и систем ребенка осматривают смежные специалисты – кардиолог, ортопед, инфекционист, офтальмолог.
Лечение артрита у детей
Артрит у детей – патология, требующая комплексного лечения. Кроме купирования болевого синдрома, перед врачом стоит задача нормализовать функцию иммунной системы пациента и предотвратить переход болезни в хроническую стадию в тех случаях, когда это возможно. Для этого используются преимущественно консервативные методы лечения.Консервативное лечение
Независимо от типа артрита консервативная терапия направлена на решение следующих задач:- Устранение боли и воспаления в пораженных суставах.

- Выведение из организма продуктов жизнедеятельности микроорганизмов, ставших причиной болезни.
- Оптимизация функции иммунной системы.
- Восстановление функции пораженного сустава.
- Предотвращение развития контрактур и деформаций.
- Противовоспалительные препараты. Они включают как обычные нестероидные противовоспалительные средства, так и гормоны. Иногда пациентам назначаются препараты «тяжелой артиллерии» — цитостатики. Однако в педиатрии их стараются избегать из-за побочных эффектов.
- Физиотерапия. Упор делается на локальные противовоспалительные и восстанавливающие процедуры – УВЧ, магнитотерапия, ультразвук.
- Массаж и ЛФК.
- Бальнеотерапия, отдых в курортных зонах.
 При своевременном обращении к врачу удается справиться с болезнью и предотвратить развитие осложнений.
При своевременном обращении к врачу удается справиться с болезнью и предотвратить развитие осложнений.Хирургическое лечение
Операции по поводу артрита в детской практике проводятся крайне редко. Они показаны только при органической деформации суставов и стойких контрактурах.Профилактика артрита у детей
Профилактика артритов предполагает устранение провоцирующих факторов. Конечно, изменить собственную ДНК никто пока не может. Однако можно вовремя лечить ангину, избегать контактов с больными ОРВИ людьми, рационализировать физические нагрузки, избегая непосильного перенапряжения.При наличии в семье родственников, страдающих артритом, рекомендуется хотя бы раз в год посещать ревматолога и сдавать базовый набор анализов для выявления доклинических изменений. Это позволит вовремя начать терапию, если будет диагностирована патология.
Вопросы
- Какой врач занимается лечением артрита у детей?
Выявлением и лечением артрита занимается детский ревматолог.

- Всегда ли при артритах развиваются деформации? Стойкие деформации характерны для ювенильного ревматоидного артрита и анкилозирующего спондилоартрита. Однако они возникают не всегда. Основой профилактики деформации является своевременное обращение к врачу и целенаправленное лечение.
- Можно ли вылечить артрит народными средствами? Народная медицина не является научно обоснованной формой лечения. Это означает, что прогнозировать действие тех или иных лекарственных растений на организм ребенка не представляется возможным. Используя методы народной медицины, теряется драгоценное время, и патологический процесс может принимать агрессивное течение. Для эффективной борьбы с артритами требуется применение медикаментозных средств, направленных на прерывание порочного круга имеющихся в организме изменений. Народная медицина может выступать в роли вспомогательной терапии, но никак не базовой, и только после консультации с лечащим врачом.
- Всегда ли надо пить «гормоны» при артритах у детей?
Гормональная терапия назначается детям только с определенными формами артритов при наличии абсолютных показаний.

Источники
- Ревматология: Клинические рекомендации / под ред. Акад. РАМН Е.Л. Насонова. – 2-е изд., испр. и доп. — М.: ГЭОТАР-Медиа, 2010. – 752 с.
- Assier E., Boissier M.-C., Dayer J.-M. Interleukin-6: from identification of the cytokine to development of targeted treatments. Joint Bone Spine 2010;77(6):532–6.
- Nam J.L., Wintrop K.L., van Vollenhoven R.F. et al. Current evidence for the management of rheumatoid arthritis with biological disease-modifying antirheumatic drugs: a systemic literature rewires informing the EULAR recommendations for the management of RA.
Врачи:
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
причины, симптомы, лечение и профилактика
Врач-ревматолог 1 категории. Кандидат медицинских наук.
Шишкина
Ирина Александровна
Стаж 9 лет
Врач-ревматолог 1 категории. Кандидат медицинских наук. Награждена Почетной грамотой администрации г. Кирова за высокий профессионализм и многолетний труд по оказанию помощи населению, 2018 г. Победитель регионального этапа Всероссийского конкурса врачей в номинации «Лучший терапевт», 2018 г.
Записаться на прием
Ревматоидный артрит – это так называемое системное заболевание, которое поражает соединительную ткань организма, что влечет за собой массу негативных последствий. Сильно страдают небольшие суставы, которые разрушаются, меняют свои размеры и форму. Около 1% людей во всем мире страдает этой болезнью.
Сильно страдают небольшие суставы, которые разрушаются, меняют свои размеры и форму. Около 1% людей во всем мире страдает этой болезнью.
Сложность в том, что точных причин болезни пока никто не знает. Есть только комплекс моментов, которые способствуют развитию заболевания, поэтому и избежать его нельзя. Сама же болезнь приводит к утрате трудоспособности человека, сильно снижает качество его жизни.
Выявляют ревматоидный артрит в среднем в 30-35 лет, потом болезнь постепенно развивается и к пожилому возрасту максимально влияет на жизнь человека. Женщины страдают этим недугом в 3 раза чаще, чем мужчины.
Возможные причины проблемы
Медицинское сообщество предполагает, что на развитие болезни влияет сразу много факторов, а не какой-то один. К возможным причинам ревматоидного артрита относят:
- генетическую предрасположенность. Речь о том, что у человека на генетическом уровне заложена склонность к разным нарушениям в развитии иммунитета;
- некоторые возбудители инфекций.
 Тут есть несколько «кандидатов», но до конца исследователи этой проблемы пока не определились;
Тут есть несколько «кандидатов», но до конца исследователи этой проблемы пока не определились; - совокупность спусковых механизмов: переохлаждения, гиперинсоляция, интоксикация, бактериальные инфекции, прием некоторых лекарств. К этой же группе относят нарушения работы щитовидной железы и даже стрессы.
Есть информация о том, что кормление грудью в течение двух лет – это фактор, который уменьшает риск появления заболевания (в среднем в два раза).
Симптомы
К симптомам ревматоидного артрита относят:
- скованность в утреннее время. То есть во время пробуждения и в течение часа после сна человек не может двигаться активно, в привычном для себя режиме – бывает сложно выполнить даже простые действия, например, переложить подушку, одеяло;
- боли в суставах, которые могут повторяться с разной периодичностью. Если суставы прощупывать, то боль усиливается. При развитии болезни проявляется сниженная подвижность суставов.
 Температура кожи в области сгибов может быть выше, чем на остальных участках кожи;
Температура кожи в области сгибов может быть выше, чем на остальных участках кожи; - наличие ревматоидных узелков. Плотные подкожные образования прощупываются в области суставов;
- общее плохое самочувствие. Оно может проявляться снижением аппетита, беспричинной потерей веса, постоянным чувством усталости.
При агрессивном течении заболевания и длительном периоде болезни могут повреждаться другие внутренние органы, что встречается не так часто.
Формы артрита
Заболевание в чистом виде предполагает, что поражаются только суставы, без воздействия на другие органы. Если речь о болезни с системными проявлениями, то в этом случае аутоиммунные процессы отражаются на сердце, легких, почках, нервной и других системах. Развитие заболевания связано с отложением в органах белка патологического типа.
Может выявить диагностика ревматоидного артрита и другие дополнительные заболевания. Он иногда сочетается с остеоартрозом, ревматизмом.
Он иногда сочетается с остеоартрозом, ревматизмом.
Есть и так называемый ювенильный вариант болезни – это тяжелая форма заболевания, которой страдают дети и подростки. Она тоже может захватывать только суставы или суставы вместе со внутренними органами.
Разновидности болезни в зависимости от течения
Медленно прогрессирующий ревматоидный артрит предполагает, что болезнь развивается долгие годы, постепенно поражая суставы. Сами сочленения страдают не очень сильно. Здесь помогает лечение и можно сохранить довольно комфортный уровень жизни.
Быстро прогрессирующий тип характеризуется частыми и сильными обострениями, повреждения суставов сильные, лечение помогает слабо. Качество жизни человека ухудшается ощутимо.
Самый простой и легкий тип для пациента – болезнь без заметного прогрессирования. С ней можно прожить до глубокой старости, не особенно страдая от симптомов.
Степени развития
От степени зависит то, насколько проявляется недостаточность опорно-двигательного аппарата. Выделяют 4 ступени с учетом нулевой:
Выделяют 4 ступени с учетом нулевой:
- нулевая. Пациент самостоятельно себя обслуживает, его жизнь практически не меняется;
- первая. За счет проблем с суставами пациенту доступны не все движения. Некоторые виды профессиональной деятельности уже исключены;
- вторая. На этой стадии человек утрачивает профессиональную трудоспособность;
- третья. Самая сложная степень предполагает, что у пациента нет возможности самостоятельно обслуживать себя даже в бытовом плане на сто процентов.
Очевидно, что при комбинации с другими заболеваниями ситуация на каждой стадии значительно осложняется.
Диагностика
Для диагностики ревматоидного артрита используют разные методы:
- лабораторные. Они предполагают иммунологические, биохимические исследования и изучение общего анализа крови;
- инструментальные. Пункция сустава, радиоизотопное исследование, рентген – это распространенные варианты диагностики;
- биопсия.
 Она тоже относится к инструментальным, но вынесена отдельно, поскольку из всех перечисленных решений применяется наиболее редко.
Она тоже относится к инструментальным, но вынесена отдельно, поскольку из всех перечисленных решений применяется наиболее редко.
Начинается диагностика с приема у врача и обследования. Для записи на консультацию необходимо обращаться к ревматологу.
Лечение в Москве
Для тех форм, когда лечение ревматоидного артрита может дать хороший результат, используют целый набор разных медикаментов:
- противовоспалительные нестероидные препараты;
- базисные препараты. Их изготавливают на основе нескольких действующих компонентов;
- гормональные вещества. В данном случае используют глюкокортикоиды в разных видах: таблетки, мази, средства для введения путем инъекций;
- биологические агенты: моноклональные антитела, регуляторы дифференцировки лимфоцитов и т.д.
Дополнительно к основному лечению пациентам предлагаются физиотерапевтические процедуры, прохождение лечебной гимнастики (только в момент ремиссии). Обязательно назначается профилактика остеопороза. А еще ревматоидный артрит, если он сильно снижает качество жизни, может предполагать хирургическую коррекцию «сложных» суставов.
Обязательно назначается профилактика остеопороза. А еще ревматоидный артрит, если он сильно снижает качество жизни, может предполагать хирургическую коррекцию «сложных» суставов.
Профилактика осложнений
Если симптомы ревматоидного артрита были выявлены на ранней стадии, то своевременное лечение во многих ситуациях позволяет значительно затормозить патологические процессы и избежать осложнений. К эффективному лечению следует добавить и такие профилактические меры:
- ведение здорового образа жизни. Пациентам рекомендована и специальная диета;
- отказ от вредных привычек;
- регулярная физическая активность без чрезмерных нагрузок;
- повышенное внимание к лечению других заболеваний – даже обычных простуд.
Такая профилактика ревматоидного артрита дает хороший шанс на то, что человек сможет прожить жизнь в довольно комфортных условиях.
Вопросы-ответы по теме
Чем артрит отличается от ревматоидного артрита?
Артрит – это собирательное название заболеваний суставов. Под ним подразумевают и характерные симптомы других болезней. Ревматоидный артрит – это конкретный диагноз и опасное заболевание, требующее обязательного лечения.
Под ним подразумевают и характерные симптомы других болезней. Ревматоидный артрит – это конкретный диагноз и опасное заболевание, требующее обязательного лечения.
Можно ли вылечить заболевание навсегда?
Это хроническое заболевание, которое нельзя вылечить навсегда и полностью. Но можно при помощи лечения довольно долго держать его в ремиссии или значительно снизить количество, интенсивность обострений.
Можно ли загорать при ревматоидном артрите?
Поскольку чрезмерная инсоляция является одним из спусковых механизмов при развитии этой болезни, очевидно, что загорать при таком диагнозе недопустимо – осложнения ревматоидного артрита не заставят себя ждать. Важно прислушиваться ко всем рекомендациям врачей, чтобы болезнь проявляла себя минимально.
симптомы, лечение и профилактика заболевания
Артрит: симптомы, лечение и профилактика заболевания
12 мая 2013 г.
Артрит – это заболевание, которое вызывает воспаление и боль в суставах. Артрит суставов проявляется опуханием и изменениями внешнего вида сустава. Самые распространенные виды артрита – это остеоартрит и ревматоидный артрит.
Остеоартрит – воспалительный артрит, развивающийся сравнительно медленно, в течение нескольких месяцев или лет. Чаще всего остеоартрит поражает коленные суставы, тазобедренный сустав и суставы кисти.
Ревматоидный артрит – это разновидность воспалительного артрита, к которому также относятся подагра и воспалительный артрит. Ревматоидный артрит представляет собой хроническое заболевание соединительных тканей, имеет аутоиммунную природу и поражает преимущественно мелкие суставы, например, суставы кисти.
Встречается заболевание у пациентов в возрасте 35-50 лет, а также может быть и у более молодых пациентов. Последние исследования доказывают генетическую предрасположенность к ревматоидному артриту. Последствиями артрита может быть деформация суставов и нарушение их функции.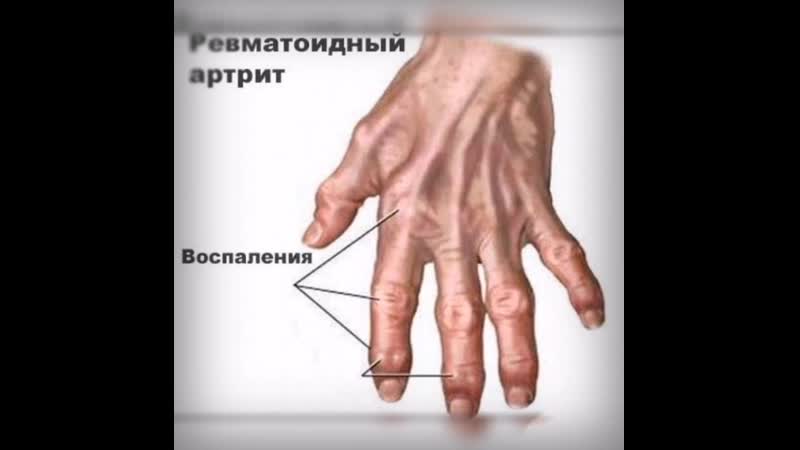
Ниже представлены симптомы артрита и общие признаки заболевания:
- увеличенные лимфатические узлы;
- заметное истощение у пациента, быстрая утомляемость;
- незначительное повышение температуры тела вследствие воспалительных процессов;
- скованность суставов по утрам, длится около часа;
- важным признаком, который характеризует именно ревматоидный артрит, является симметричное поражение суставов: правый и левый локтевые или коленные суставы поражаются артритом одновременно.
Ревматоидный артрит также характеризуется поражениями околосуставных тканей, воспалением сухожилий, поражением связочного аппарата, в результате чего развивается повышенная подвижность и деформация связок.
Лекарственные препараты для лечения артрита
Для лечения артрита используют лекарственные препараты трех групп: нестероидные противовоспалительные, базисные препараты и глюкокортикостероиды.
Нестероидные противовоспалительные препараты, с помощью которых осуществляется лечение артрита – это мелоксикам, нимесулид и целекоксиб. Они действуют как обезбаливающее, снимают воспаление и имеют минимальные побочные эффекты.
При этом дозировку приема назначает врач, исключая возможность комбинации двух и больше препаратов из данной группы, поскольку эффективность от этого сочетания не повысится, а вот вероятность развития побочных эффектов возрастет.
Базисные препараты для лечения артрита применяют сразу после установления диагноза. Базисная терапия ревматоидного артрита включает в себя такие лекарственные препараты: D-пеницилламин, метотрексат, сульфасалазин, циклофосфан, аминохинолиновые препараты, циклоспорин А (сандиммун), азатиоприн, энбрел (этанерцепт), ремикейд (инфликсимаб), вобэнзим, флогэнзим, лефлуномид.
Малоэффективные препараты из данного списка после 2-3 месяцев приема должны быть заменены, или использоваться в комбинации с малыми дозами гормонов (третья группа лекарств). По истечению шести месяцев должен быть разработан курс действенной базисной терапии. Для этого необходимо тщательно отслеживать возможные побочные эффекты препаратов и изменения в течении болезни.
По истечению шести месяцев должен быть разработан курс действенной базисной терапии. Для этого необходимо тщательно отслеживать возможные побочные эффекты препаратов и изменения в течении болезни.
Гормональная терапия и глюкокортикостероиды используется для лечения острых форм артрита при высокой активности воспаления. Также гормоны используют в качестве противовоспалительной терапии при малой эффективности других лекарственных средств.
Гормональный препарат дипроспан в ряде случаев используется для местной терапии продленного действия.
В качестве местной терапии также используют мази и гели на основе нестероидных препаратов: ибупрофен, кетопрофен, диклофенак, пироксикам. Их накладывают в виде аппликаций на пораженные суставы для снятия воспаления. Для усиления эффекта их можно сочетать с аппликациями диметилсульфоксида (раствор в разведении 1:2).
Дополнительная терапия в лечении артрита
Важным мероприятием в лечении артрита является восстановление кальциевого баланса в организме с целью уменьшения его выведения из организма. Для этого больному необходимо соблюдать диету с повышенным содержанием кальция, принимать препараты кальция с витамином D.
Для этого больному необходимо соблюдать диету с повышенным содержанием кальция, принимать препараты кальция с витамином D.
Пациентам с ревматоидным артритом рекомендуется осуществлять ежегодное курортное лечение, но только в отсутствии фазы обострения воспалительных процессов.
Лазерная терапия успешно используется на ранних стадиях лечения. Рекомендованный курс – не больше пятнадцати процедур. Для уменьшения болевых ощущений применяется криотерапия курсом 15-20 процедур.
Курортное лечение больных ревматоидным артритом рекомендуется осуществлять ежегодно вне фазы обострения.
Ревматоидный артрит: влияет ли беременность на симптомы?
Ревматоидный артрит: влияет ли беременность на симптомы?
Симптомы ревматоидного артрита часто проходят во время беременности.
Персонал клиники Мэйо Многие женщины с ревматоидным артритом, заболеванием, при котором ваша иммунная система ошибочно атакует ткани вашего тела, сообщают об улучшении своих симптомов во время беременности. Многие также сообщают об обострении симптомов после родов, обычно в течение первых трех месяцев.
Многие также сообщают об обострении симптомов после родов, обычно в течение первых трех месяцев.
Исследователи изучают, почему происходят эти изменения. Поскольку у женщин вероятность развития ревматоидного артрита выше, чем у мужчин, одна из теорий заключается в том, что женские половые гормоны, эстроген и прогестерон, играют определенную роль.
Но у женщин, которые принимают лекарства, содержащие эстроген, — как часть их пероральных контрацептивов или заместительной гормональной терапии при менопаузе — обычно не меняют симптомы ревматоидного артрита.
Во время беременности иммунная система матери изменяется, чтобы предотвратить отторжение плода.Исследователи изучают, могут ли эти изменения быть связаны с улучшением симптомов ревматоидного артрита.
20 мая 2020 Показать ссылки- Раздаточный материал по здоровью: Ревматоидный артрит. Национальный институт артрита, скелетно-мышечных и кожных заболеваний. http://www.niams.nih.gov/health_info/Rheumatic_Disease/default.
 asp. По состоянию на 6 марта 2017 г.
asp. По состоянию на 6 марта 2017 г. - Bermas BL. Ревматоидный артрит и беременность. http://www.uptodate.com/home. По состоянию на 6 марта 2017 г.
- Беременность и ревматические заболевания. Американский колледж ревматологии. http://www.rheumatology.org/I-Am-A/Patient-Caregiver/Diseases-Conditions/Living-Well-with-Rheumatic-Disease/Pregnancy-Rheumatic-Disease. По состоянию на 6 марта 2017 г.
- Ince-Askan H, et al. Беременность и ревматоидный артрит. Лучшие практики и исследования в клинической ревматологии. 2015; 29: 580.
- Ревматоидный артрит. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/arthritis/basics/rheumatoid.htm. По состоянию на 6 марта 2017 г.
.
Симптомы, лечение, диета, этапы, причины и диагностика
Bossini-Castillo, L., et al. «Полногеномное ассоциативное исследование ревматоидного артрита без антител против цитруллинированных пептидов». Анналы ревматических болезней 74 (2015): e15.
«Полногеномное ассоциативное исследование ревматоидного артрита без антител против цитруллинированных пептидов». Анналы ревматических болезней 74 (2015): e15.Костенбадер, Карен Х., и Элизабет В. Карлсон. «Вирус Эпштейна-Барра и ревматоидный артрит: есть ли связь?» Arthritis Res Ther 8.1 (2006): 204.
Crane, M.M., et al. «Эпидемиология и лечение впервые возникшего и установленного ревматоидного артрита у застрахованного населения США». Arthritis Care Res (Hoboken) 67.12 декабря 2015: 1646-1655.
Доран, М.Ф., К.С. Кроусон, Г.Р. Пруд, W.M. О’Фаллон и С. Габриэль. «Предикторы инфекции при ревматоидном артрите». Революционный артрит 46.9 сентября 2002 г.: 2294-2300.
Firestein, G.S., et al. Учебник ревматологии Келли, 9-е изд. . Филадельфия, Пенсильвания: Saunders Elsevier, 2012.
Фуггер, Ларс и Арне Свейгаард. «Ассоциация MHC и ревматоидного артрита: HLA-DR4 и ревматоидный артрит — исследования на мышах и людях». Arthritis Res 2.3 (2000): 208-211.
Arthritis Res 2.3 (2000): 208-211.
Гарфин, Стивен Р. «Ревматоидный артрит шейного отдела позвоночника. Обзор ревматоидного спондилита». Medscape.com. 6 декабря 2015 г.
Хедстрем, А.К., Л. Клареског и Л. Альфредссон. «Воздействие пассивного курения и риск ревматоидного артрита: результаты шведского исследования EIRA». Ann Rheum Dis 3 мая 2018 г.
Helmick, C.G., et al. «Оценки распространенности артрита и других ревматических состояний в Соединенных Штатах. Часть I.» Arthritis Rheum 58.1 Январь 2008: 15-25.
Kim, Kwangwoo, et al.«Ввод вариантов в бета-генах HLA-DR показывает, что HLA-DRB1 исключительно связан с ревматоидным артритом и системной красной волчанкой». PLoS ONE 11.2 26 февраля 2016 г .: e0150283. https://doi.org/10.1371/journal.pone.0150283.
Купман, Уильям и др., Ред. Учебник по клинической ревматологии . Филадельфия, Пенсильвания: Lippincott Williams & Wilkins, 2003.
McInnes, Iain B., and Georg Schett. N Engl J Med 365 (2011): 2205-2219.
Макиннес, И.Б. и Дж. Р. О’Делл. «Современное состояние: ревматоидный артрит». Ann Rheum Dis 70,2 февраля 2011: 399.
Miese, Falk R., et al. «Пястно-фаланговые суставы при ревматоидном артрите: отложенное МРТ-визуализация хряща с гадолинием — исследование осуществимости». Радиология 257,2 1 ноября 2010 г.
Raaschou, P., et al. «Ревматоидный артрит, терапия противоопухолевым фактором некроза и риск злокачественной меланомы: общенациональное популяционное проспективное когортное исследование из Швеции.» BMJ 8 апреля 2013 г .: 346.
Seo, Philip, et al. Oxford American Handbook of Rheumatology . США: Oxford University Press, 2009.
Singh, JA, et al.» 2015 American Руководство Колледжа ревматологии по лечению ревматоидного артрита. « Arthritis Rheumatol. 68,1 января 2016: 1-26.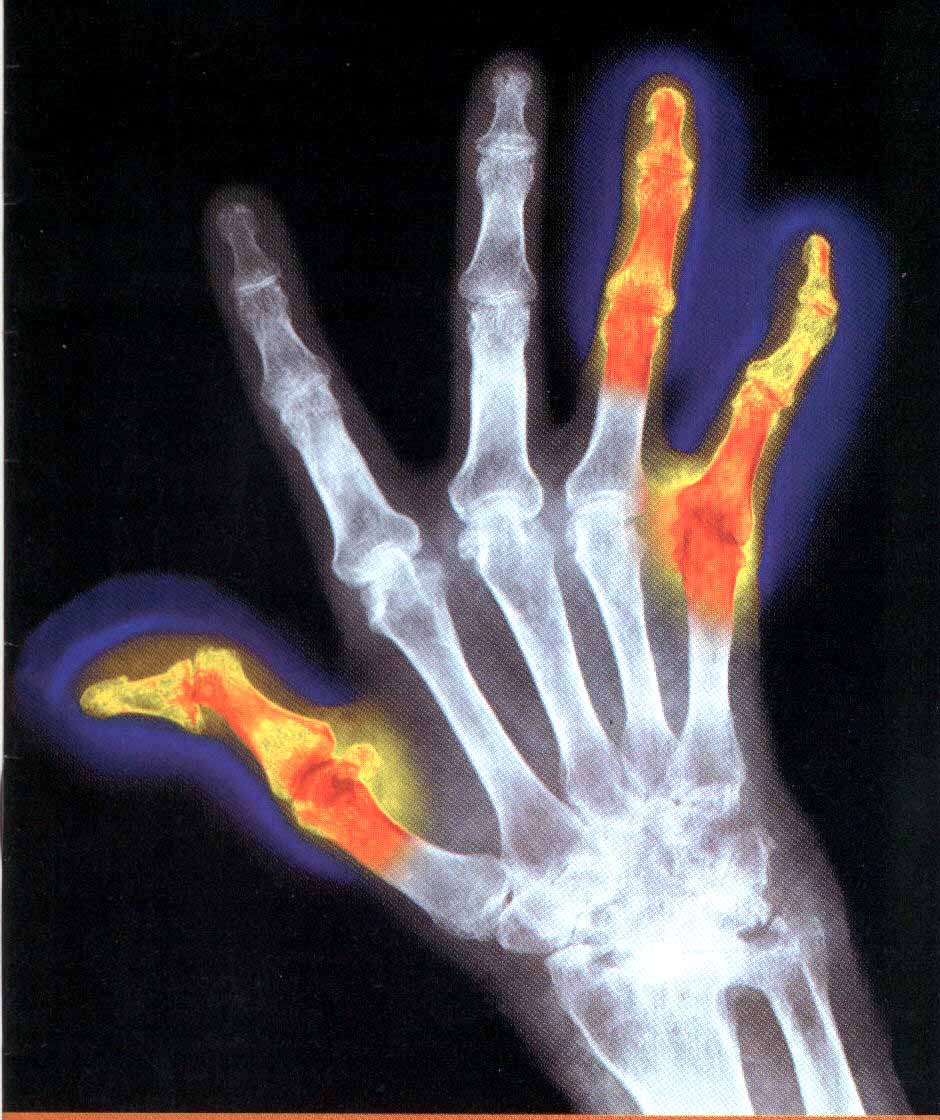
Viatte, Sebastien, et al.» Ассоциация гаплотипов HLA-DRB1 с ревматоидным артритом, тяжестью, смертностью Ответ.» JAMA 313.16 (2015): 1645-1656.
Weisman, Michael H., et al. Practical Rheumatology, 3rd Ed . Philadelphia, Pa: Mosby, 2004.
Ревматоидный артрит (РА) и аутоиммунные заболевания
Когда ваш врач сообщает вам, что у вас ревматоидный артрит (РА), он также может сказать, что это аутоиммунное заболевание. Вы можете подумать, что это не имеет ничего общего с такими заболеваниями, как диабет 1 типа или рассеянный склероз.Но это так. Все они возникают, когда что-то дает сбой в вашей иммунной системе. Вместо того, чтобы атаковать угрозы, он преследует вас.
Что такое аутоиммунные заболевания?
Обычно ваша иммунная система действует как лояльный телохранитель, выполняя две основные функции:
- Она помогает находить раковые клетки и избавляться от них.

- Он защищает вас от внешних захватчиков, таких как вирусы или бактерии.
«Когда у вас есть инфекция, например, простуда или грипп, иммунная система начинает борьбу», — говорит Вирджиния Т.Лэдд, президент и исполнительный директор Американской ассоциации аутоиммунных заболеваний (AARDA). Это вызывает воспаление внутри тела и такие симптомы, как слезотечение и насморк. Он борется с микробами, чтобы избавиться от них. Это здорово.
То же самое происходит и с аутоиммунным заболеванием. Но результаты не так хороши. Что-то заставляет вашу иммунную систему принимать ваши собственные клетки, ткани или органы за плохих парней. Так что он борется с ними. При РА он поражает суставы и их слизистую оболочку, называемую синовиальной оболочкой.
Что вызывает аутоиммунные заболевания?
Это все еще не ясно. Но исследователи добиваются прогресса.
Как и в случае с другими пожизненными заболеваниями, такими как болезни сердца, вероятно, эти расстройства вызывают не только одни причины. «Многие вещи работают вместе, чтобы повысить ваш риск, например, ваши гены, окружающая среда и выбор образа жизни», — говорит Джон А. Пейман, доктор философии, руководитель программы отделения аутоиммунитета Национального института аллергии и инфекционных заболеваний (NIAID).
«Многие вещи работают вместе, чтобы повысить ваш риск, например, ваши гены, окружающая среда и выбор образа жизни», — говорит Джон А. Пейман, доктор философии, руководитель программы отделения аутоиммунитета Национального института аллергии и инфекционных заболеваний (NIAID).
Во-первых, похоже, что у вас больше шансов получить аутоиммунное заболевание, если оно есть у других членов вашей семьи.Ваши родители могут передать гены, которые увеличивают вероятность этого.
Один ген был связан с большинством аутоиммунных заболеваний, говорит Пейман. Он называется лейкоцитарным антигеном человека (HLA).
«200 других генов незначительно влияют на вероятность получения РА», — говорит он.
Итак, что произойдет, если вы унаследуете один из генов?
Продолжение
Вероятность аутоиммунного заболевания у вас выше, чем у среднего человека. По словам Пеймана, в то время как другой человек может заразиться инфекцией и поправиться, эта же инфекция может вызвать воспаление внутри вашего тела, которое приводит к болезни.
Продолжение
Например, исследователи изучают супер-крошечные живые существа, называемые микробами, в кишечнике, рту и на коже. По словам Лэдда, они могут работать более тесно с иммунной системой, чем люди думали. Если они не сбалансированы, это может вызвать срабатывание иммунной системы и усиление воспаления.
Другие возможные триггеры включают пестициды и курение, говорит она. Гормоны также, вероятно, играют роль, поскольку аутоиммунные заболевания гораздо чаще встречаются у женщин, чем у мужчин.
Что такое лечение?
Изменения в медицине и образе жизни часто могут контролировать симптомы и замедлять развитие этих заболеваний.
Лекарства. Многие лекарства теперь могут лечить РА и другие аутоиммунные заболевания. Некоторые используются для снятия боли. Другие нацелены на воспаление. Раннее лечение такими препаратами может быть лучшим способом предотвратить повреждение суставов. Обратитесь к врачу, чтобы обсудить возможные варианты.
Выбор образа жизни. Хотя вы не можете изменить свои гены, иногда вы можете изменить свой образ жизни.Это может помочь вашему лечению лучше.
Даже если у вас нет аутоиммунного заболевания, но вы думаете, что подвергаетесь риску, эти шаги могут снизить ваши шансы.
Для борьбы с воспалением:
- Не курите.
- Высыпайтесь.
- Снизьте уровень стресса. Попробуйте такие техники, как глубокое дыхание или медитация. Или найдите хобби, которое вам нравится. Также укрепляйте свои отношения. Пейман говорит, что исследования показывают, что у одиноких людей больше воспалений в организме.
- Не слишком много на солнце.
- Упражнение.
- Избегайте продуктов, усиливающих воспаление. Диетолог расскажет, что это такое и как правильно их разрезать.
- Выбирайте продукты, снимающие воспаление, например те, которые содержат много полезных жиров омега-3. Лосось и молочные продукты или яйца — варианты.
Симптомы, причины, лечение и многое другое
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Что такое ревматоидный артрит?
Ревматоидный артрит (РА) — это аутоиммунное заболевание, которое может вызывать боль в суставах и повреждение всего тела.
Повреждение суставов, вызванное РА, обычно происходит с обеих сторон тела.
Итак, если поражен сустав одной из ваших рук или ног, вероятно, будет затронут тот же сустав на другой руке или ноге. Это один из способов, которым врачи отличают РА от других форм артрита, таких как остеоартрит (ОА).
Лечение лучше всего работает при ранней диагностике РА, поэтому важно изучить его признаки. Читайте дальше, чтобы узнать все, что вы хотите знать о РА, от типов и симптомов до домашних средств, диет и других методов лечения.
РА — хроническое заболевание, характеризующееся симптомами воспаления и боли в суставах. Эти симптомы и признаки возникают во время периодов, известных как обострения или обострения. Другие периоды известны как периоды ремиссии, когда симптомы полностью исчезают.
Другие периоды известны как периоды ремиссии, когда симптомы полностью исчезают.
Хотя симптомы РА могут поражать несколько органов тела, суставные симптомы РА включают:
Симптомы могут варьироваться от легких до тяжелых.Важно не игнорировать свои симптомы, даже если они появляются и исчезают. Знание ранних признаков РА поможет вам и вашему врачу лучше лечить и контролировать его.
Диагностика РА может занять время и может потребоваться несколько лабораторных тестов для подтверждения результатов клинического обследования. Ваш лечащий врач будет использовать несколько инструментов для диагностики РА.
Сначала они спросят о ваших симптомах и истории болезни. Они также проведут физический осмотр ваших суставов. Это будет включать:
- поиск отека и покраснения
- исследование функции суставов и диапазон движений
- прикосновение к пораженным суставам для проверки тепла и нежности
- тестирование ваших рефлексов и силы мышц
Если они подозревают РА, они Скорее всего, вас направят к специалисту-ревматологу.
Поскольку ни один тест не может подтвердить диагноз РА, ваш лечащий врач или ревматолог может использовать несколько различных типов тестов.
Они могут проверить вашу кровь на наличие определенных веществ, таких как антитела, или проверить уровень определенных веществ, таких как реагенты острой фазы, которые повышаются во время воспалительных состояний. Это может быть признаком РА и помочь в диагностике.
Они также могут запросить определенные визуализационные тесты, такие как ультразвук, рентген или МРТ.
Испытания не только показывают, произошло ли повреждение сустава, но и насколько серьезно это повреждение.
Некоторым людям с РА может быть рекомендовано полное обследование и мониторинг других систем органов.
Подробнее о процессе диагностики РА.
Существует несколько типов анализов крови, которые помогут вашему лечащему врачу или ревматологу определить, есть ли у вас РА. Эти тесты включают:
- Тест на ревматоидный фактор.
 RF Анализ крови проверяет наличие белка, называемого ревматоидным фактором. Высокий уровень ревматоидного фактора связан с аутоиммунными заболеваниями, особенно с РА.
RF Анализ крови проверяет наличие белка, называемого ревматоидным фактором. Высокий уровень ревматоидного фактора связан с аутоиммунными заболеваниями, особенно с РА. - Тест на антитела к антицитруллинированному белку (анти-CCP) . Этот тест ищет антитела, ассоциированные с RA. Люди, у которых есть это антитело, обычно болеют. Однако не все с РА имеют положительный результат на это антитело. Антитела к ЦЦП более специфичны для РА, чем тест RF
- Тест на антинуклеарные антитела. Панель антинуклеарных антител проверяет вашу иммунную систему, чтобы узнать, вырабатывает ли она антитела. Ваше тело может вырабатывать антитела в ответ на множество различных состояний, включая РА.
- Скорость оседания эритроцитов. Тест СОЭ помогает определить степень воспаления в вашем теле. Результат скажет вашему врачу, есть ли воспаление. Однако это не указывает на причину воспаления.
- Тест на С-реактивный белок.
 Тяжелая инфекция или значительное воспаление в любом месте вашего тела может заставить вашу печень вырабатывать С-реактивный белок. Высокий уровень этого воспалительного маркера связан с РА.
Тяжелая инфекция или значительное воспаление в любом месте вашего тела может заставить вашу печень вырабатывать С-реактивный белок. Высокий уровень этого воспалительного маркера связан с РА.
Узнайте больше о различных анализах крови на РА.
Лекарства от РА нет, но есть методы лечения, которые могут помочь вам справиться с этим.
Ревматоидный артрит (РА) может держать в напряжении как пациентов, так и врачей, поскольку они находят лучшие способы лечения симптомов и замедления прогрессирования заболевания.
В последнее время достижения в стратегиях лечения привели к постоянному улучшению результатов и качества жизни пациентов с ревматоидным артритом. Лечить до цели Ревматоидный артрит — это философия лечения, которую ревматологи используют для эффективного лечения этого заболевания.
Подход «лечение до цели» привел к уменьшению количества симптомов и более высокому уровню ремиссии у пациентов с РА. Стратегия лечения включает:
- постановку конкретной цели тестирования, которая сигнализирует о ремиссии или низком состоянии болезни
- тестирование реактантов острой фазы и выполнение ежемесячного мониторинга для оценки прогресса лечения и плана ведения
- незамедлительное переключение режима лечения, если нет прогресса сделали.
Лечение РА помогает справиться с болью и контролировать воспалительную реакцию, которая во многих случаях может привести к ремиссии.Уменьшение воспаления также может помочь предотвратить дальнейшее повреждение суставов и органов.
Лечебные процедуры могут включать:
Ваш лечащий врач будет работать с вами, чтобы определить лучший план лечения, отвечающий вашим медицинским потребностям.
Для многих людей эти методы лечения помогают вести активный образ жизни и снижают риск долгосрочных осложнений.
Узнайте больше о конкретных методах лечения РА и лечении обострений.
Есть много видов лекарств от РА. Некоторые из этих лекарств помогают уменьшить боль и воспаление при РА.Некоторые из них помогают уменьшить обострения и ограничить повреждение суставов РА.
Следующие безрецептурные лекарства помогают уменьшить боль и воспаление во время обострений РА:
Следующие препараты замедляют ущерб, который РА может нанести вашему организму:
- Противоревматические препараты, модифицирующие болезнь (DMARD) . DMARD работают, блокируя реакцию иммунной системы вашего организма. Это помогает замедлить прогрессирование РА.
- Биологические препараты. Эти биологические DMARD нового поколения обеспечивают целенаправленную реакцию на воспаление, а не блокируют реакцию иммунной системы в целом.Они могут быть эффективным лечением для людей, которые не реагируют на более традиционные DMARD.
- Ингибиторы янус-киназы (JAK). Это новая подкатегория DMARD, которые блокируют определенные иммунные реакции. Это препараты, которые ваш лечащий врач может использовать, чтобы предотвратить воспаление и остановить повреждение ваших суставов, когда БПВП и биологические БПВП вам не помогают.
Некоторые домашние средства и изменения в образе жизни могут помочь улучшить качество вашей жизни при жизни с РА.Сюда входят упражнения, отдых и вспомогательные устройства.
Exercise
Упражнения с малой ударной нагрузкой могут помочь улучшить диапазон движений в суставах и повысить вашу подвижность. Упражнения также могут укрепить мышцы, что может помочь снизить нагрузку на суставы.
Вы также можете попробовать нежную йогу, которая поможет вам восстановить силы и гибкость.
Достаточно отдыхайте
Вам может потребоваться больше отдыха во время обострений и меньше во время ремиссии.Достаточное количество сна поможет уменьшить воспаление, боль и усталость.
Прикладывайте тепло или холод
Пакеты со льдом или холодные компрессы могут помочь уменьшить воспаление и боль. Они также могут быть эффективны при мышечных спазмах.
Вы можете чередовать холодные и горячие процедуры, такие как теплый душ и горячие компрессы. Это может помочь уменьшить жесткость.
Попробуйте вспомогательные приспособления
Определенные приспособления, такие как шины и скобы, могут удерживать суставы в состоянии покоя.Это может помочь уменьшить воспаление.
Трости и костыли могут помочь вам сохранить подвижность даже во время вспышек. Также можно установить бытовые устройства, например поручни и поручни, в ванных комнатах и вдоль лестничных клеток.
Купить домашние средства
Узнайте больше об этих и других средствах, которые помогут вам управлять жизнью с РА.
Ваш лечащий врач или диетолог может порекомендовать противовоспалительную диету, чтобы облегчить ваши симптомы. Этот тип диеты включает продукты, содержащие много жирных кислот омега-3.
Продукты с высоким содержанием омега-3 жирных кислот включают:
- жирную рыбу, такую как лосось, тунец, сельдь и скумбрия
- семена чиа
- семена льна
- грецкие орехи
антиоксиданты, такие как витамины A, C и Е и селен также могут помочь уменьшить воспаление. К продуктам с высоким содержанием антиоксидантов относятся:
- ягод, таких как черника, клюква, ягоды годжи и клубника
- темный шоколад
- шпинат
- фасоль
- орехи пекан
- артишоки
Также важно есть много клетчатки.По мнению некоторых исследователей, клетчатка может помочь уменьшить воспалительные реакции, которые могут снизить уровень С-реактивного белка. Выбирайте цельнозерновые продукты, свежие овощи и свежие фрукты. Клубника может быть особенно полезной.
Продукты, содержащие флавоноиды, также могут помочь противостоять воспалениям в организме. К ним относятся:
- соевые продукты, такие как тофу и мисо
- ягоды
- зеленый чай
- брокколи
- виноград
То, что вы не едите, не менее важно, чем то, что вы едите.Избегайте провоцирующих продуктов. К ним относятся обработанные углеводы и насыщенные или трансжиры.
Избегание продуктов-триггеров и выбор правильных продуктов при соблюдении противовоспалительной диеты может помочь вам справиться с РА.
Есть несколько различных типов RA. Информация о том, какой у вас тип заболевания, может помочь вашему лечащему врачу предоставить вам лучший вариант лечения.
Типы РА включают:
- Серопозитивный РА. Если у вас серопозитивный РА, у вас положительный результат анализа крови на ревматоидный фактор.Это означает, что у вас есть антитела, которые заставляют вашу иммунную систему атаковать суставы.
- Серонегативный RA. Если у вас отрицательный результат анализа крови на RF и отрицательный результат анти-CCP, но у вас все еще есть симптомы РА, у вас может быть серонегативный РА. В конечном итоге у вас могут развиться антитела, что изменит ваш диагноз на серопозитивный РА.
- Ювенильный идиопатический артрит (ЮИА). Ювенильный идиопатический артрит относится к РА у детей в возрасте 17 лет и младше. Заболевание ранее называлось ювенильным ревматоидным артритом (ЮРА).Симптомы такие же, как и при других типах РА, но могут также включать воспаление глаз и проблемы с физическим развитием.
Узнайте подробнее о типах RA и их различиях.
Серопозитивный РА — наиболее распространенный тип РА. Этот тип артрита может передаваться по наследству. Серопозитивный РА может сопровождаться более серьезными симптомами, чем серонегативный РА.
Симптомы серопозитивного РА могут включать:
РА не всегда ограничивается суставами.Некоторые люди с серопозитивным РА могут испытывать воспаление в глазах, слюнных железах, нервах, почках, легких, сердце, коже и кровеносных сосудах.
Точная причина РА неизвестна. Однако определенные факторы, по-видимому, играют роль в повышении риска развития РА или его начале.
Факторы, которые могут увеличить ваш риск развития РА, включают:
- женщина
- с семейным анамнезом РА
Факторы, которые могут вызвать начало РА, включают:
- воздействие определенных типов бактерий, таких как те, которые связаны с пародонтозом
- , имеющие в анамнезе вирусные инфекции, такие как вирус Эпштейна-Барра, вызывающий мононуклеоз
- травмы или травмы, такие как перелом или перелом костей, вывих сустава и повреждение связок
- курение сигарет
- ожирение
Причина может быть неизвестна, но существует несколько рисков и спусковых механизмов.
Артрит в руках может начаться с ощущения слабого жжения, которое вы чувствуете в конце дня. В конце концов, вы можете испытать боль, не обязательно от рук. Эта боль может стать довольно сильной, если ее не лечить.
Вы также можете почувствовать:
- припухлость
- покраснение
- тепло
- жесткость
Если хрящ в суставах изнашивается, вы можете заметить некоторые деформации рук. Если хрящ полностью разрушился, у вас также может появиться ощущение скрежета в суставах рук, пальцев и крупных суставах.
По мере прогрессирования заболевания в запястьях, коленях, локтях, лодыжках и вокруг мелких суставов рук обычно возникают мешочки, заполненные жидкостью, или синовиальные кисты. Эти кисты не обходятся без осложнений, и в некоторых случаях может произойти разрыв сухожилий.
В пораженных суставах также могут появиться узловатые образования, называемые костными шпорами. Со временем костные шпоры могут затруднить использование рук.
Если у вас РА в руках, ваш лечащий врач будет работать с вами над упражнениями, которые помогут вам сохранить движение и функцию.
Упражнения, наряду с другими видами лечения, могут помочь уменьшить воспаление и предотвратить прогрессирование заболевания.
Посмотрите, как выглядят эффекты RA на ваших руках.
РА может быть наиболее заметным на руках и ногах, особенно по мере прогрессирования заболевания и особенно если у вас в настоящее время нет плана лечения.
Отек пальцев рук, запястий, коленей, лодыжек и пальцев ног — обычное явление. Повреждение связок и отек стопы могут стать причиной проблем с ходьбой у человека с РА.
Если вы не будете лечиться от РА, у вас могут развиться серьезные деформации рук и ног. Деформация рук и пальцев может привести к изогнутому виду, похожему на когтистые.
Пальцы на ногах также могут выглядеть как когтистые, иногда загибаясь вверх, а иногда загибаясь под подушечками стопы.
Вы также можете заметить язвы, бурситы и мозоли на ногах.
Шишки, называемые ревматоидными узелками, могут появиться на любом участке тела, где воспалены суставы.Они могут иметь размер от очень маленького до размера грецкого ореха или больше, и они могут располагаться группами.
Так выглядят ревматоидные узелки и другие видимые признаки РА.
Как и РА, люди с остеоартритом (ОА) могут испытывать болезненные и жесткие суставы, затрудняющие передвижение.
У людей с ОА может наблюдаться отек суставов после продолжительной физической активности, но ОА не вызывает какой-либо значительной воспалительной реакции, которая обычно приводит к покраснению пораженных суставов.
В отличие от РА, ОА не является аутоиммунным заболеванием. Это связано с естественным износом суставов с возрастом или может развиться в результате травмы.
ОА чаще всего встречается у пожилых людей. Однако иногда это можно увидеть у молодых людей, которые чрезмерно используют тот или иной сустав — например, у теннисистов и других спортсменов — или у тех, кто получил серьезную травму.
РА — аутоиммунное заболевание. Повреждение суставов от RA не вызвано нормальным износом. Это вызвано тем, что ваше тело атакует само себя.
Узнайте больше об этих двух типах артрита.
Ревматоидный артрит не считается наследственным заболеванием, но, похоже, он передается по наследству. Это может быть связано с экологическими причинами, генетическими причинами или сочетанием того и другого.
Если у вас есть члены семьи, у которых есть или был РА, поговорите со своим врачом, особенно если у вас есть какие-либо симптомы постоянной боли в суставах, отека и скованности, не связанные с чрезмерным использованием или травмой.
Наличие в семейном анамнезе РА увеличивает риск заболевания, а ранняя диагностика может иметь большое значение для того, насколько эффективным будет лечение.
Итак, можно ли унаследовать RA? Может быть — подробнее здесь.
РА — хроническое заболевание, от которого в настоящее время нет лечения. Тем не менее, у большинства людей с РА нет постоянных симптомов. Вместо этого у них бывают обострения, за которыми следуют относительно бессимптомные периоды, называемые ремиссиями.
Течение болезни варьируется от человека к человеку, а симптомы могут варьироваться от легких до тяжелых.
Хотя симптомы могут исчезать на длительное время, проблемы с суставами, вызванные РА, обычно со временем ухудшаются.Вот почему раннее лечение так важно, чтобы предотвратить серьезное повреждение суставов.
Если вы испытываете какие-либо симптомы или беспокоитесь о РА, поговорите со своим врачом.
Болезни и состояния Ревматоидный артрит
Терапия РА значительно улучшилась за последние 30 лет. Современные методы лечения дают большинству пациентов хорошее или отличное облегчение симптомов и позволяют им продолжать функционировать на нормальном уровне или близком к нему. При правильном приеме лекарств у многих пациентов могут отсутствовать признаки активного заболевания.Когда симптомы полностью контролируются, болезнь находится в «ремиссии».
Нет лекарства от РА. Цель лечения — уменьшить боль и отек в суставах, а также улучшить вашу способность выполнять повседневные дела. Как можно скорее начать прием лекарств, это предотвратит длительное или, возможно, необратимое повреждение ваших суставов. Ни один метод лечения не подходит для всех пациентов. Многие люди с РА должны изменить лечение хотя бы раз в жизни.
пациентов с РА должны начинать лечение с модифицирующих болезнь противоревматических препаратов, называемых БПВП.Эти препараты не только облегчают симптомы, но и замедляют прогрессирование поражения суставов. Часто врачи назначают БПВП вместе с нестероидными противовоспалительными препаратами или НПВП и / или кортикостероидами в низких дозах для уменьшения отека и боли. БПВП значительно уменьшили боль, отек и качество жизни почти всех пациентов с РА. Спросите своего ревматолога о необходимости лечения БПВП, а также о рисках и преимуществах этих препаратов.
Общие DMARD включают метотрексат (Rheumatrex, Trexall, Otrexup, Rasuvo), лефлуномид (Arava), гидроксихлорохин (Plaquenil) и сульфасалазин (Azulfidine).
Gold — это более старый DMARD, который часто вводят в виде инъекции в мышцу (например, миохризин), но также можно вводить в виде таблеток — ауранофина (Ridaura). Антибиотик миноциклин (миноцин) также является DMARD, а также азатиоприн (имуран) и циклоспорин (неорал, сандиммун, генграф). Эти три препарата и золото в наши дни редко назначают при РА, потому что другие препараты работают лучше или имеют меньше побочных эффектов.
Пациентам с более серьезным заболеванием могут потребоваться лекарства, называемые модификаторами биологической реакции или «биологическими агентами».«Они могут блокировать химические сигналы иммунной системы, которые приводят к воспалению и повреждению суставов / тканей. К лекарствам этого типа, одобренным FDA, относятся абатацепт (Orencia), адалимумаб (Humira), анакинра (Kineret), цертолизумаб (Cimzia), этанерцепт (Enbrel), голимумаб (Simponi), инфликсимаб (Remicade), ритуксимаб (Rituxan), MabThera (Кевзара) и тоцилизумаб (Актемра). Чаще всего пациенты принимают эти препараты с метотрексатом, так как комбинация лекарств более эффективна.
Ингибиторы янус-киназы (JAK) представляют собой другой тип DMARD.Людям, которых нельзя лечить одним только метотрексатом, могут назначить ингибитор JAK, такой как тофацитиниб (Xeljanz) или барацитиниб (Olumiant).
Для лучшего лечения РА нужно нечто большее, чем просто лекарства. Обучение пациентов, например, как справиться с РА, также важно. Для надлежащего ухода часто требуется команда поставщиков, включая ревматологов, терапевтов, физиотерапевтов и терапевтов. Вам потребуются частые посещения ревматолога в течение года. Эти осмотры позволяют вашему врачу отслеживать течение вашего заболевания и проверять наличие побочных эффектов ваших лекарств.Кроме того, вам, вероятно, потребуется время от времени повторять анализы крови, а также делать рентген или ультразвук.
Каковы общие симптомы аутоиммунного заболевания?
Между заботой о себе и членах семьи и попытками управлять общественной жизнью и карьерой женщины часто чувствуют усталость и слабость. Но являются ли эти симптомы стрессовой жизнью или они могут быть связаны с основным заболеванием, таким как аутоиммунное заболевание?
Ана-Мария Орбай, доктор медицинских наук, врач-ревматолог в Центре артрита Джонса Хопкинса.Ревматологи специализируется на диагностике и лечении заболеваний опорно-двигательного аппарата и аутоиммунных состояний (ревматические заболевания). Орбай рассказывает о том, как распознать общие симптомы аутоиммунного заболевания и когда вам следует обратиться к врачу.
Основы аутоиммунных заболеваний
Аутоиммунное заболевание возникает, когда естественная система защиты организма не может отличить ваши собственные клетки от чужеродных, в результате чего организм по ошибке атакует нормальные клетки. Существует более 80 типов аутоиммунных заболеваний, которые поражают широкий спектр частей тела.
Наиболее распространенными аутоиммунными заболеваниями у женщин являются:
- Ревматоидный артрит , форма артрита, поражающая суставы
- Псориаз , состояние, характеризующееся толстыми чешуйчатыми участками кожи
- Псориатический артрит , тип артрита, поражающий некоторых людей с псориазом
- Волчанка , заболевание, при котором поражаются участки тела, включая суставы, кожу и органы
- Заболевания щитовидной железы , включая болезнь Грейвса, при которой организм вырабатывает слишком много гормона щитовидной железы (гипертиреоз), и тиреоидит Хашимото, при котором гормона вырабатывается недостаточно (гипотиреоз)
Симптомы аутоиммунного заболевания могут быть тяжелыми у одних людей и легкими у других.«Есть разные степени аутоиммунного заболевания, — говорит Орбай. «Симптомы, которые возникают у человека, вероятно, связаны с множеством факторов, включая генетику, окружающую среду и личное здоровье».
Общие симптомы аутоиммунных заболеваний
Несмотря на разные типы аутоиммунных заболеваний, многие из них имеют схожие симптомы. Общие симптомы аутоиммунного заболевания включают:
- Усталость
- Боль и припухлость в суставах
- Проблемы с кожей
- Боль в животе или проблемы с пищеварением
- Рецидивирующая лихорадка
- Увеличение лимфоузлов
Многие женщины говорят, что им сложно поставить диагноз, и Орбай согласен с этим.«Это не черное или белое», — говорит она. «Обычно не существует единого теста для диагностики аутоиммунного заболевания. У вас должны быть определенные симптомы в сочетании с определенными маркерами крови, а в некоторых случаях даже биопсия ткани. Это не только один фактор ».
Диагностика также может быть затруднена, потому что эти симптомы могут быть вызваны другими распространенными заболеваниями. Орбай говорит, что женщинам следует обращаться за лечением, когда они замечают новые симптомы.
«Если вы были здоровы и внезапно почувствовали усталость или скованность суставов, не преуменьшайте этого», — говорит она.«Сообщение своему врачу помогает ему или ей более внимательно изучить ваши симптомы и провести тесты, чтобы выявить или исключить аутоиммунное заболевание».
Факторы риска аутоиммунных заболеваний
Исследователи не знают, что вызывает аутоиммунное заболевание, но несколько теорий указывают на сверхактивную иммунную систему, атакующую организм после инфекции или травмы. Мы знаем, что определенные факторы риска увеличивают вероятность развития аутоиммунных заболеваний, в том числе:
- Генетика : Определенные расстройства, такие как волчанка и рассеянный склероз (РС), как правило, передаются по наследству.«Наличие родственника с аутоиммунным заболеванием увеличивает ваш риск, но это не означает, что вы наверняка заболеете», — говорит Орбай.
- Вес : Избыточный вес или ожирение повышают риск развития ревматоидного артрита или псориатического артрита. Это может быть связано с тем, что больший вес создает большую нагрузку на суставы или потому, что жировая ткань вырабатывает вещества, вызывающие воспаление.
- Курение : Исследования связывают курение с рядом аутоиммунных заболеваний, включая волчанку, ревматоидный артрит, гипертиреоз и рассеянный склероз.
- Некоторые лекарства : «Некоторые лекарства от давления или антибиотики могут вызывать лекарственную волчанку, которая часто является более доброкачественной формой волчанки», — говорит Орбай. «Наш центр миозита также обнаружил, что определенные лекарства, используемые для снижения уровня холестерина, называемые статинами, могут вызывать миопатию, индуцированную статинами». Миопатия — редкое аутоиммунное заболевание, вызывающее мышечную слабость. Однако перед началом или прекращением приема любых лекарств обязательно поговорите со своим врачом.
Аутоиммунное заболевание и ваше здоровье
При волчанке, ревматоидном артрите или псориатическом артрите повышается риск сердечных заболеваний.Хотя принятие мер по снижению сердечных заболеваний — это всегда хорошая идея, это еще более важно, если у вас есть одно из этих состояний. Поговорите со своим врачом о том, что вы можете сделать, чтобы сохранить свое сердце здоровым и сильным. Например, поддержание кровяного давления и уровня холестерина в пределах нормы, полноценное питание и регулярные физические упражнения могут спасти жизнь.
Эти шаги также могут помочь уменьшить симптомы аутоиммунного заболевания. Орбай признает, что найти время для здорового образа жизни может быть непросто, учитывая динамичный образ жизни женщин, но она настаивает на том, что поиск баланса является ключом к жизни с аутоиммунными заболеваниями.
«Это то, что потребует обязательств, и иногда это будет сложно», — говорит она. «Но важно научиться прислушиваться к своему телу и понимать, что вызывает болезнь. Ты делаешь это для себя.
заболеваний, при которых ревматоидный артрит может быть ошибочно принят за
Маргарет Лян Харрис была убеждена, что боль в суставах вызвана ревматоидным артритом (РА). Примерно через шесть месяцев после того, как у нее родился первый ребенок, у нее появилась боль в локте, не похожая ни на что из того, что она испытывала раньше; казалось, что он исходит из глубины ее сустава.И это было так же, как ее собственная мать, которой много лет назад был поставлен диагноз РА, описывала свою собственную боль.
«Я пошла к своему лечащему врачу и рассказала ему о своих подозрениях, но он мне не поверил, потому что у меня не было« правильных »знаков», — говорит она. Он взял ее кровь и проверил ее на все остальное под солнцем: уровень сахара в крови, холестерин, функцию печени и почек, и так далее, и все это вернулось в норму. Лян Харрис настояла на том, чтобы ее кровь была проверена на ревматоидный артрит, и в конце концов ей поставили диагноз РА.
«Мой врач был удивлен, — вспоминает она. «Я не был.»
Вот проблема ревматоидного артрита: на ранних стадиях у некоторых пациентов может быть трудно диагностировать. Отчасти причина в том, что РА не всегда можно подтвердить одним тестом. И более характерные или очевидные признаки, такие как ухудшение состояния или деформация сустава, появляются позже, когда РА прогрессирует, объясняет Винисиус Домингес, доктор медицины, доцент медицины в Университете штата Флорида и медицинский советник CreakyJoints.
Ревматоидный артрит — это тип воспалительного аутоиммунного артрита, который обычно вызывает боль в суставах, отек и скованность в симметричных суставах по всему телу. Ревматоидный артрит возникает, когда иммунная система атакует слизистую оболочку сустава, называемую синовиальной оболочкой. Однако у некоторых людей РА может проявляться реже, что затрудняет постановку правильного диагноза.
Анализы крови на ревматоидный артрит: устранение путаницы
Возможно, вы слышали об анализах крови на определенные антитела, которые помогают поставить диагноз РА.Но некоторые анализы крови, используемые для диагностики РА, могут быть отрицательными. Большинство людей с РА являются так называемыми серопозитивными: у них в крови аномально высокий уровень ревматоидного фактора (РФ) или антител к цитруллинированным пептидам (анти-СРР). Эти антитела вырабатываются иммунной системой и играют роль в атаке иммунной системы на здоровые суставы и ткани.
Но исследования показывают, что до половины людей с РА являются серонегативными, что означает, что в их крови нет ни одного из этих антител.
«У этих пациентов могут сохраняться классические симптомы РА, такие как боль в суставах и утренняя скованность», — говорит д-р Домингес. «Но поскольку этот базовый скрининг отрицательный, врачи могут не направить пациента к ревматологу и вместо этого назначить ему другой план лечения, когда они должны принимать лекарства от РА».
Важность посещения ревматолога
Вот почему важно обратиться к ревматологу, если вы подозреваете, что у вас могут быть симптомы артрита, — советует Элейн Хусни, доктор медицины, магистр здравоохранения, заместитель председателя отделения ревматических и иммунологических заболеваний и директор центра артрита клиники Кливленда.Ревматолог — это врач, специализирующийся на лечении артрита и некоторых аутоиммунных заболеваний. Они обучены диагностировать РА на более ранней стадии, что может свести к минимуму ненужные тесты и лечение и помочь улучшить общие результаты для пациентов.
Этот совет был бы полезен участнице CreakyJoints Линдси Стамбо. Симптомы у нее начались также после рождения сына. Ее первый врач сказал ей, что боль была психологической; Несколько лет спустя ее отправили в клинику боли, где ей дали лекарства и уколы, чтобы заглушить симптомы.Только когда Стамбо начала работать в кабинете ревматолога, который распознал симптомы во время одного из обострений, ее обследовали и поставили диагноз РА.
Условия, которые могут имитировать RA
Другая причина, по которой РА может быть трудно диагностировать на ранних стадиях, заключается в том, что некоторые начальные признаки и симптомы трудно отличить от других состояний. Вирусные инфекции, другие виды артрита и другие аутоиммунные заболевания могут быть ошибочно приняты за РА, в зависимости от того, какой конкретный набор симптомов у вас есть.Важно знать об этих различных заболеваниях, чтобы быть максимально конкретным при описании своей истории болезни врачу.
Некоторые из состояний, имитирующих ревматоидный артрит, включают:
Псориатический артрит
Эту форму воспалительного артрита сложно отличить от РА, особенно если нет явных симптомов псориаза, другого аутоиммунного заболевания, при котором на коже появляются красные пятна с серебристыми чешуйками.Как и РА, псориатический артрит может вызывать болезненные опухшие суставы, которые становятся теплыми на ощупь. Тем не менее, псориатический артрит с большей вероятностью также вызывает отек, похожий на сосиску, на пальцах рук и ног (так называемый дактилит), изменения ногтей, боль в ногах (особенно в задней части пятки или на подошве стопы), что может сигнализировать об энтезите или воспаление мягких тканей в месте пересечения с костью) и боль в пояснице. Подробнее о симптомах псориатического артрита читайте здесь.
Остеоартроз
Основное различие между ОА и РА: РА — системное воспалительное состояние; остеоартрит (ОА) — это прежде всего дегенеративное заболевание, при котором хрящ, смягчающий суставы, со временем разрушается.ОА чаще всего путают с РА у пациентов среднего и старшего возраста, когда он затрагивает мелкие суставы рук.
Но некоторые симптомы ОА и РА будут отличаться. Например, опухоль бывает твердой и костистой при ОА и мягкой и теплой при РА. Скованность возникает при обоих состояниях, но при РА она усиливается утром или после отдыха сустава. При остеоартрите сустав может стать жестким после усилий или чрезмерной нагрузки. (Тем не менее, существует форма остеоартрита, называемая эрозивным или воспалительным остеоартритом, которая поражает суставы кисти и может быть ошибочно принята за РА.) Анализы крови и визуализирующие исследования также могут помочь дифференцировать эти два состояния.
Волчанка
Когда волчанка, системное аутоиммунное заболевание, поражает суставы, она может вызывать симптомы, похожие на РА. У большинства людей с волчанкой также возникают обострения, когда симптомы ухудшаются, затем улучшаются или исчезают. Другие похожие признаки волчанки и РА включают усталость, жар и сухость глаз. У некоторых людей с волчанкой также может развиться деформация суставов. Однако разница в том, что это вызвано расшатыванием и удлинением сухожилий и связок, а не эрозией суставов.
Некоторые симптомы, отличные от волчанки, включают: сыпь в форме бабочки на щеках и носу, чувствительность кожи к свету и феномен Рейно, состояние, при котором пальцы рук и ног становятся белыми или синими при воздействии холода или во время стрессовых периодов.
Вирусный артрит
Некоторые вирусные инфекции, такие как парвовирус B19, могут вызывать симптомы в нескольких суставах, которые могут быть ошибочно приняты за РА. У детей парвовирус может вызывать жар и сыпь на щеках, но обычно не вызывает проблем с суставами.Однако у взрослых, которые контактировали с детьми, инфицированными парвовирусом, могут развиться болезненные ощущения в суставах, обычно в руках, запястьях, коленях и лодыжках. Симптомы в суставах, вызванные парвовирусом, обычно быстро проходят, продолжаясь от нескольких дней до нескольких недель.
Другой вирус, вызывающий боль в суставах при артрите, называется Чикунгунья. Это вызвано укусами инфицированных комаров, все чаще встречается у путешественников и вызывает симптомы, очень похожие на РА. Вспышки произошли в таких странах, как Италия, Индия, острова Индийского океана и Карибского бассейна.У некоторых людей боль в суставах из-за чикунгуньи может длиться месяцами. Врачи могут использовать анализы крови и анамнез, чтобы отличить вирусный артрит от РА.
Реактивный артрит
Реактивный артрит — это боль и отек в суставах, вызванные бактериальной инфекцией в другой части тела, чаще всего в кишечнике, гениталиях или мочевыводящих путях. Ряд бактерий могут вызвать реактивный артрит; некоторые из них передаются с пищей, например, сальмонелла и кампилобактер, другие передаются половым путем, например хламидиоз.Реактивный артрит обычно поражает колени и суставы лодыжек и стоп. Физические признаки реактивного артрита и РА могут быть идентичными в коленях. Врачи обычно диагностируют реактивный артрит, используя анамнез инфекции, поражение суставов и мышц, а также визуализирующие тесты. Подробнее о реактивном артрите читайте здесь.
Артрит IBDУ людей с воспалительным заболеванием кишечника (ВЗК), включая язвенный колит и болезнь Крона, может развиться периферический артрит, поражающий суставы суставов, который может быть ошибочно принят за РА.Артрит, связанный с ВЗК, также может вызывать симптомы в локтях, запястьях, коленях и лодыжках. Артрит ВЗК можно пропустить, если симптомы ВЗК, такие как боль в животе, диарея или кровь в стуле, не проявляются. Хотя ни один конкретный тест не может поставить окончательный диагноз, можно использовать рентгеновские снимки, лабораторные анализы и анализы крови, чтобы исключить другие причины боли в суставах.
Болезнь Лайма
Наиболее распространенное клещевое заболевание, болезнь Лайма, может вызывать приступы сильной боли в суставах и отека, особенно в коленях.Его можно спутать с рядом условий, включая RA. Именно это случилось с участницей CreakyJoints Рэйчел Друкер.
«Врач-инфекционист поставил мне неправильный диагноз болезни Лайма и прописал мне антибиотики», — поделилась она в Facebook. После трех недель приема лекарств без обезболивания она обратилась за консультацией к другому врачу, который поставил ей диагноз РА.
Некоторые признаки, которые отличают артрит Лайма от ревматоидного артрита: Боль может переходить от одного сустава к другому при болезни Лайма, а артрит Лайма редко поражает мелкие суставы рук и ног.Лайм также часто проявляется в виде сыпи типа «бычий глаз», которая медленно расширяется через несколько дней. Если у вас нет характерной сыпи, ваша история болезни, медицинский осмотр и лабораторные анализы могут помочь определить антитела к бактериям Лайма, которые помогут подтвердить или исключить диагноз.
Палиндромный ревматизм
Палиндромный ревматизм — редкая форма воспалительного артрита. Он характеризуется внезапными и повторяющимися приступами болезненного отека одного или нескольких суставов.Приступы могут длиться от нескольких дней до нескольких часов. Между приступами симптомы палиндромного ревматизма полностью исчезают, и суставы возвращаются в нормальное состояние без длительного повреждения, что может помочь отличить его от РА. Однако примерно у трети людей, страдающих палиндромным ревматизмом, развивается РА, который вызывает необратимое повреждение суставов.
Как ревматологи диагностируют РА (и что вы можете сделать, чтобы помочь)
По мнению экспертов, данные медицинского осмотра и истории болезни являются важными факторами в диагностике РА.Общие симптомы РА включают:
- Суставы, которые становятся болезненными, теплыми или опухшими в течение шести или более недель
- Могут быть поражены множественные суставы
- Боль в суставах, которая обычно симметрична
- Жесткость суставов, особенно с утра, которая длится более часа
- Усталость
- Незначительная лихорадка
- Потеря аппетита
Хотя многие из этих симптомов могут возникать при других заболеваниях, инфекциях или травмах, существуют тонкие особенности, уникальные для РА, которые могут помочь врачам поставить диагноз.
«Боль, отек и скованность в более мелких суставах — например, в руках, пальцах ног и локтевых — в отличие от одного или двух больших суставов, таких как колено и бедро, обычно указывает на паттерн, более вероятный для РА», — говорит доктор Хусни. Боль при РА обычно носит более симметричный характер и возникает с обеих сторон тела. Однако, когда вы травмируетесь или получаете травму от чрезмерного перенапряжения, боль обычно возникает только в одном суставе. Жесткость суставов может возникать при травмах или других состояниях, но жесткость при РА обычно возникает по утрам и может быть чрезмерной, — объясняет доктор.Хусни. «Это не скованность суставов, которая проходит через несколько минут, это больше похоже на то, что вы даже не можете сдвинуть одеяло, чтобы встать с постели».
В дополнение к медосмотру и анамнезу ваш ревматолог назначит анализы крови, чтобы помочь диагностировать РА. Они используются для поиска высоких уровней воспаления в организме, а также определенных антител, которые можно увидеть во многих, но не во всех случаях РА, таких как ревматоидный фактор или антитела против CCP. Визуализирующие исследования, такие как рентген или МРТ, также могут помочь обнаружить РА или определить его тяжесть.
Если диагностирован ревматоидный артрит, ревматолог вместе с вами разработает план лечения, который лучше всего подходит для вас. Так случилось с Лян Харрисом. После того, как ей поставили диагноз РА, она обратилась к ревматологу матери и начала лечение. Она вспоминает, что на то, чтобы найти правильную комбинацию лекарств, ушло около шести месяцев, но теперь, спустя 11 лет после того, как ей поставили диагноз ревматоидный артрит, она и ее ревматолог работают вместе, чтобы держать ее под контролем.


 Они лишь являются пусковым механизмом патологического процесса.
Они лишь являются пусковым механизмом патологического процесса.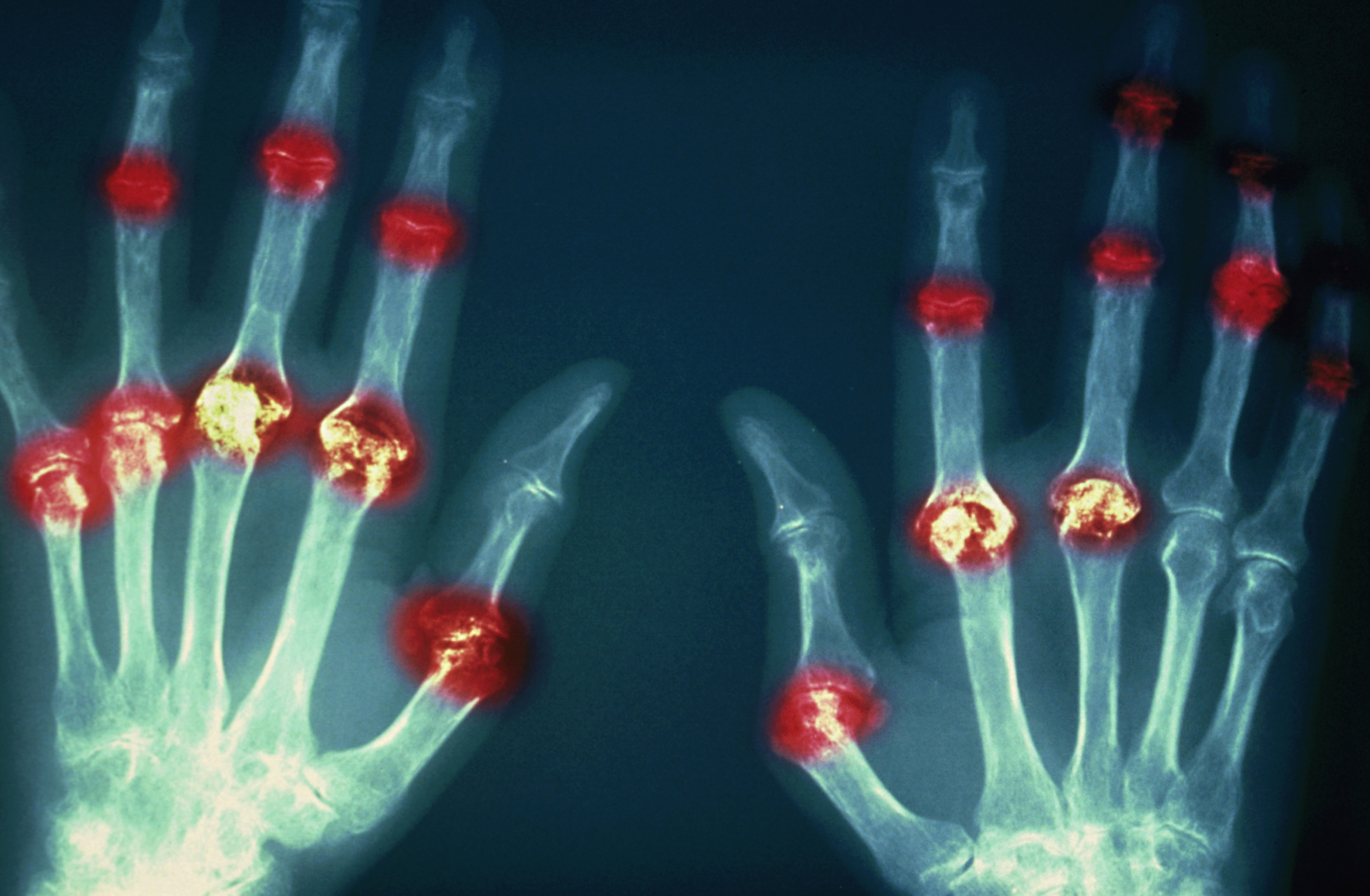

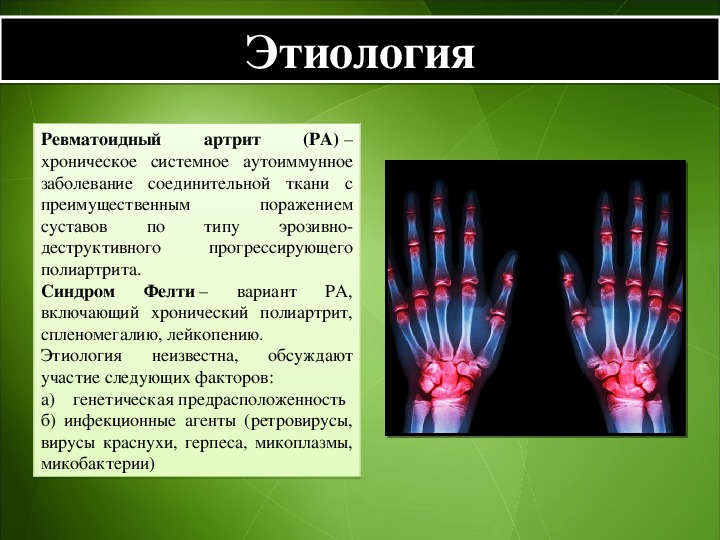

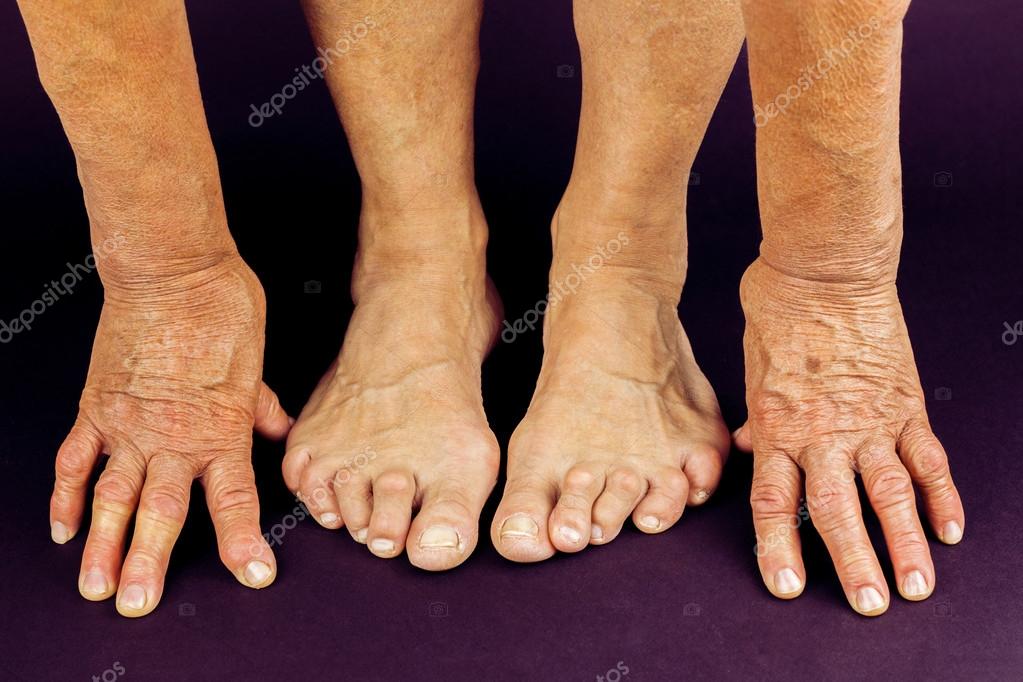
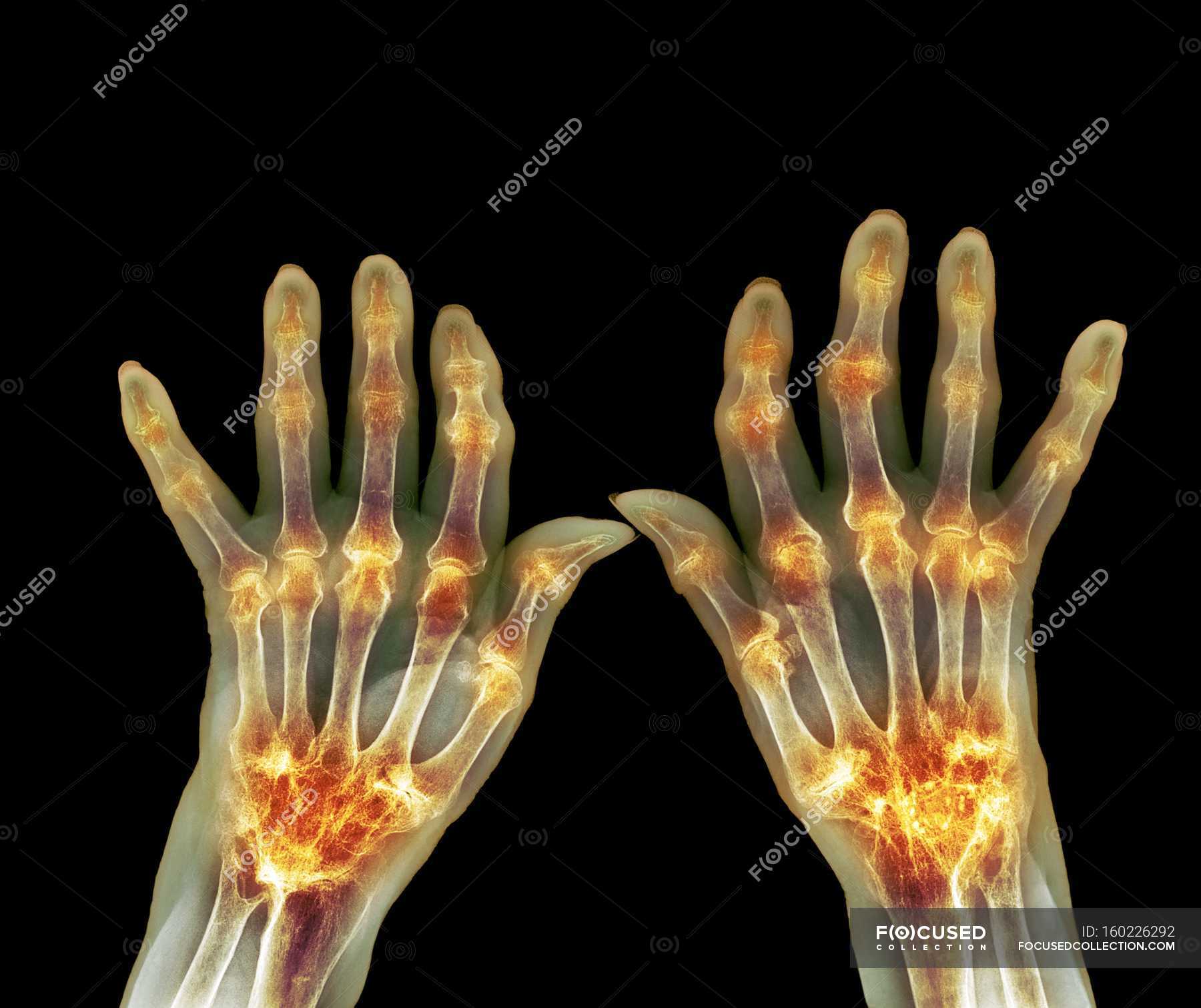

 Тут есть несколько «кандидатов», но до конца исследователи этой проблемы пока не определились;
Тут есть несколько «кандидатов», но до конца исследователи этой проблемы пока не определились; Температура кожи в области сгибов может быть выше, чем на остальных участках кожи;
Температура кожи в области сгибов может быть выше, чем на остальных участках кожи; Она тоже относится к инструментальным, но вынесена отдельно, поскольку из всех перечисленных решений применяется наиболее редко.
Она тоже относится к инструментальным, но вынесена отдельно, поскольку из всех перечисленных решений применяется наиболее редко.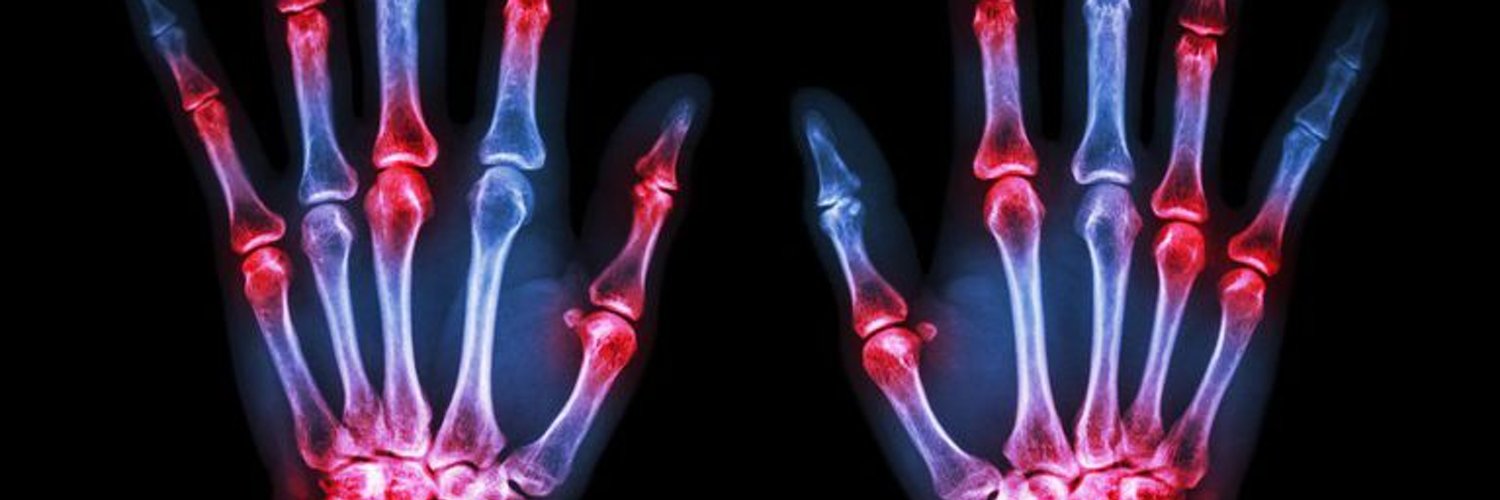 asp. По состоянию на 6 марта 2017 г.
asp. По состоянию на 6 марта 2017 г..png)
 RF Анализ крови проверяет наличие белка, называемого ревматоидным фактором. Высокий уровень ревматоидного фактора связан с аутоиммунными заболеваниями, особенно с РА.
RF Анализ крови проверяет наличие белка, называемого ревматоидным фактором. Высокий уровень ревматоидного фактора связан с аутоиммунными заболеваниями, особенно с РА.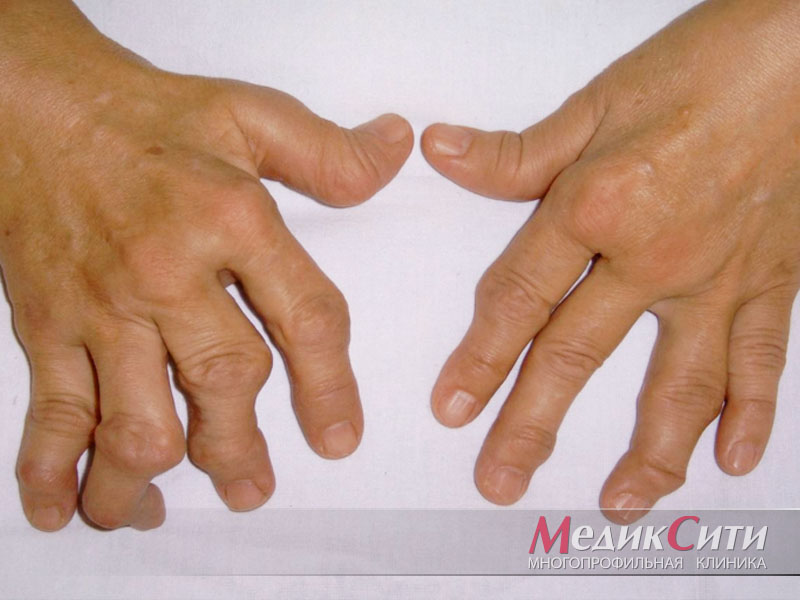 Тяжелая инфекция или значительное воспаление в любом месте вашего тела может заставить вашу печень вырабатывать С-реактивный белок. Высокий уровень этого воспалительного маркера связан с РА.
Тяжелая инфекция или значительное воспаление в любом месте вашего тела может заставить вашу печень вырабатывать С-реактивный белок. Высокий уровень этого воспалительного маркера связан с РА.