Рассеянный склероз — Болезни неврологии
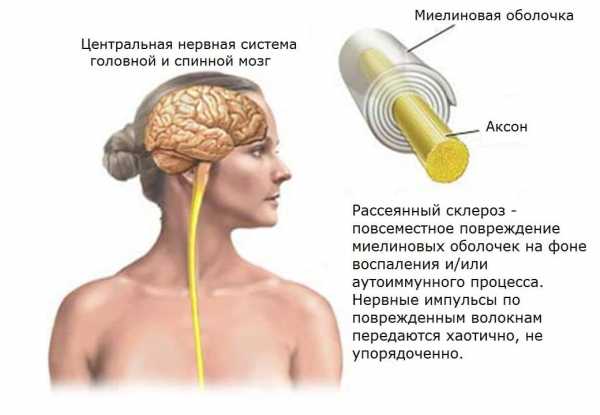
Рассеянный склероз (множественный склероз, диссеминированный склероз)-демиелинизирующее заболевание, поражающее преимущественно лиц молодого возраста, характеризуется признаками многоочагового поражения нервной системы, волнообразным течением. Рассеянный склероз как нозологическая форма впервые был описан Шарко в 1866 г. Заболевание встречается преимущественно в северных странах с холодным климатом. В теплых странах и южных районах нашей страны встречается крайне редко.Этиология и патогенез рассеянного склероза
Этиология и патогенез рассеянного аклероза окончательно не выяснены. Большинство исследователей считают, что заболевание является инфекционно-аллергичеоким, определенную роль в его развитии на начальных этапах может играть вирусная инфекция. Предполагают, что нуклеиновые кислоты вируса, проникая внутрь клетки, изменяют состав ее собственных нуклеиновых кислот и тем самым нарушают синтез белков. Вновь образованные белковые соединения действуют как антигены, к которым в организме образуются специфические антитела (в частности, миелинотоксические). Основная роль при этом отводится аутоаллергическим механизмам — образующаяся цепная нейроаллергическая реакция антиген — антитело приводит к демиелинизации. Существенным фактором является повреждение глиальных клеток (олигодендроглии и швановских клеток) на ферментативном уровне и нарушение синтеза миелина. В участках демиелинизации обнаружено отсутствие некоторых липидов миелина: сфингомиелина, цереброзидов, холестерина, а также лецитина и кефалина, имеются данные о значительном нарушении метаболизма белков, углеводов, фосфорных соединений. В очагах демиелинизации уменьшается также содержание ряда аминокислот: фенилаланина, аргинина, глутаминовой кислоты. Распад протеолипидных комплексов миелина сочетается с деструктивными изменениями нервных и глиальных клеток, освобождением биогенных аминов: гистамина, ацетилхолина, серотонина и др., находящихся в клетках в связанном состоянии. Эти вещества имеют значение не только для местной нейроаллергической тканевой реакции, но и принимают участие в аллергической перестройке всего организма, посредством изменения проницаемости гематоэнцефалического барьера, функционального состояния вегетативной нервной системы, состава крови, общей сосудистой реакции.В сыворотке крови и в спинномозговой жидкости отмечается повышение уровня антител, относящихся к у-глобулинам. Исследование отдельных фракций у-глобулинов в спинномозговой жидкости и сыворотке крови выявило увеличение количества иммуноглобулинов IgG, IgM, IgA [Тоurtellotte и др., 1964], особенно иммуноглобулина IgG, что позволяет рассматривать этот феномен в качестве дифференциально-диагностического признака рассеянного склероза [Poser, 1972].
Наряду с факторами клеточного, гуморального иммунитета на течение рассеянного склероза оказывают влияние парааллергические факторы, неспецифически изменяя иммунологическую реактивность организма: вирусные инфекции, эндокринные факторы, переохлаждение и др. В частности, показано, что в сыворотке крови больных рассеянным склерозом титр коревых антител выше, чем при ряде других неврологических заболеваний, а также у здоровых лиц. У многих больных рассеянным склерозом отмечается повышение титра антител к вирусам простого герпеса, паротита, краснухи и некоторым другим. Однако коревые иммунологические сдвиги при рассеянном склерозе могут быть обусловлены конституционными особенностями иммунологической системы больных и не свидетельствуют о причастности вируса кори к рассеянному склерозу. Не исключено, что для реализации нейротропных свойств предполагаемого вируса рассеянного склероза необходимо действие ряда дополнительных факторов, выявляющих неполноценность иммунологических механизмов организма.
У больных рассеянным склерозом значительно чаще, чем в популяции, встречаются серологически определяемые антигены HLA-A3 И HLA-B7, а также антиген HLA-DW2, определяемый в лимфоцитах.
Предположение о наследственной предрасположенности подтверждается тем, что сибсы заболевают более часто, чем дети и родители, монозиготные близнецы болеют рассеянным склерозом чаще, чем дизиготные. Хотя рассеянный склероз тяжелое органическое поражение нервной системы, в патогенезе наблюдающихся в клинике симптомов имеет место и изменчивое нарушение проведения импульса по нервным волокнам, обусловленное тем, что демиелинизирующиеся аксоны очень чувствительны к любым изменениям гомеостаза.
Патоморфология рассеянного склероза
Макроскопически в разных отделах головного и спинного мозга обнаруживаются «склеротические бляшки», имеющие вид пятен серовато-розового цвета различной величины и более плотной консистенции, чем окружающая ткань. Наиболее часто бляшки располагаются в спинном мозге, мозговом стволе, мозжечке, белом веществе полушарий мозга, зрительных нервах. Микроскопически в свежей бляшке выявляется картина периаксиального неврита: демиелинизация нервных волокон, менее значительные изменения в осевых цилиндрах, теряющих непрерывность в отдельных участках. Нервные клетки меняются незначительно. Сосуды расширены, выявляются стазы, пе« риваокулярная инфильтрация лимфоидными и плазматическими клетками. Выражена пролиферация глиальных элементов, многие из которых выполняют фагоцитарные функции. Глия и соединительная ткань достигают наибольшего развития в участках погибшей нервной ткани; в расположенных здесь бляшках выявляется распад осевых цилиндров, обусловливающий необратимый характер изменений. При сохранности аксонов возможно восстановление нормальной структуры нервных волокон, что, вероятно, лежит в основе обратимости ряда клинических симптомов. В одно и то же время возможно обнаружение бляшек, находящихся в различных стадиях развития. При рецидивах может наблюдаться возникновение бляшек в других участках головного и спинного мозга, а также усиление процессов демиелинизации в старых очагах. Периферическая нервная система подвержена менее выраженным изменениям, однако могут быть обнаружены признаки демиелинизации нервных стволов и корешков.Клиника рассеянного склероза
Рассеянный склероз отличается полиморфностью клинических сиптомов. Предложенные различными авторами классификации рассеянного склероза основываются на клинических признаках; наиболее простым и удачным является деление заболевания на церебральную, спинальную, цереброспинальную и гиперкинетичеокую формы.Выделение определенной формы рассеянного склероза имеет условный характер; так, у больного со спинальной формой заболевания возможно присоединение через некоторое время признаков поражения головного мозга. Весьма характерно возникновение заболевания в молодом возрасте, преимущественно в 20-40 лет; известны случаи развития рассеянного склероза в детском и пожилом возрасте. Появлению рассеянного склероза нередко предшествуют перенесенные общие инфекции, охлаждение организма. В большинстве случаев ранними и типичными признаками рассеянного склероза являются двигательные расстройства, неврит зрительных нервов, нарушение тазовых функций — чаще задержка мочеиспускания, императивные позывы к мочеиспусканию. Двигательные расстройства проявляются нижним спастическим парапарезом, гемипарезом, мозжечковыми симптомами: нарушение координации, интенционный тремор, атаксия, скандированная речь. Определенной особенностью спастических парезов является преобладание высокого мышечного тонуса над слабостью мышц. У многих больных обнаруживаются высокие сухожильные и надкостничные рефлексы, клонусы стоп и коленных чашечек, пирамидные симптомы без признаков снижения силы. Характерна спастико-атактическая походка больного. Снижение, неравномерность или отсутствие брюшных рефлексов — почти: постоянный признак рассеянного склероза. Другими частыми симптомами рассеянного склероза являются: мелкоразмашистый горизонтальный нистагм, диплопия (обычно поражение отводящего нерва), неврит лицевого нерва, особенно у больных детского и молодого возраста. В отдельных случаях ведущими признаками рассеянного склероза являются гиперкинезы: тремор головы, грубый (рубральный) тремор в руках, ногах, что порой лишает больных способности передвигаться, обслуживать себя. Диагностическое значение имеет обнаружение одностороннего или (реже) двустороннего ретробульбарного неврита, клинически: появляющегося снижением зрения или (в поздних случаях) полной слепотой на один глаз. Характерная обратимость офтальмологических симптомов. При исследовании поля зрения устанавливаются центральная скотома, гемианопсия и другие изменения.
На глазном дне часто обнаруживаются побледнение височных половин дисков зрительных нервов. В поздних стадиях заболевания диагностируют частичную пли полную атрофию сосочков зрительного нерва. При исследовании чувствительности отмечаются расстройства вибрационной чувствительности на нижних, редко — и на верхних конечностях; у некоторых больных нарушается мышечно-суставная чувствительность. Расстройства болевой и температурной чувствительности выражены обычно незначительно. Характерно преобладание субъективных признаков над объективными изменениями чувствительности: многие больные отмечают преходящие парестезии в дистальных отделах конечностей, умеренные корешковые боли. Лишь в единичных случаях обнаруживаются выраженные нарушения чувствительности: анестезия, диссоциированные расстройства по типу синдрома Броун-Секара, обусловливающие необходимость дифференцировать рассеянный склероз со спинальной опухолью. Нарушение психики более выражено в поздних стадиях болезни: эйфория, ослабление критики, иногда деменция. Общими клиническими признаками рассеянного склероза являются: волнообразность течения, нередко — полная обратимость симптомов на ранних стадиях заболевания, наличие признаков поражения различных отделов нервной системы. При рецидивах рассеянного склероза возможно появление (или усиление) прежних симптомов и присоединение новых.Характерна значительная вариабельность одного и того же симптома, в основе чего лежат изменения проводимости по демиелинизированным волокнам в условиях изменения гомеостаза. В более поздних стадиях признаки болезни становятся стойкими и резко выраженными, инвалидизируя больных. Течение болезни в большинстве случаев занимает многие годы; летальный исход — от интеркуррентных инфекций. Спинномозговая жидкость обычно прозрачная, имеющая слабоположительные или отрицательные белковые реакции, нередко повышение белка до 0,6-1°/оо, иногда плеоцитоз до 10-50 в 1 мкл. Коллоидная реакция Ланге у большинства больных имеет паралитический характер. Наиболее значительно меняется содержание IgG-глобулинов. Особенно выражены изменения в спинномозговой жидкости в период обострения заболевания.
Дифференциальный диагноз рассеянного склероза
Дифференциальный диагноз рассеянного склероза на начальных этапах проводят с невротическими расстройствами, особое значение имеет при этом выявление признаков органического поражения нервной системы. Спинальные фермы рассеянного склероза могут напоминать опухоль спинного мозга, отличаясь меньшей выраженностью парезов (преобладает спастика), чувствительных и тазовых расстройств; в сложных случаях диагностике помогает пункция (наличие блока субарахноидального пространства при опухоли спинного мозга). От болезни Штрюмпеля рассеянный склероз отличается наличием признаков поражения других отделов нервной системы. Опухоль мозжечка или невринома слухового нерва исключается на основании отсутствия при рассеянном склерозе внутричерепной гипертензии; у больных рассеянным склерозом клиническая симптоматика, как правило, имеет связь не с одним очагом. В отдельных случаях — при наличии гемиплегии приходится дифференцировать сосудистое (инфаркт мозга) и демиелинизирующее заболевание; важен учет данных анамнеза, полного клинического обследования: признаки атеросклероза, АД, связь симптомов с определенным сосудистым бассейном — при сосудистом генезе гемиплегии.Гиперкинетическая ферма рассеянного склероза может напоминать дрожательную форму гепатоцеребральной дистрофии. В то же время имеется ряд признаков, типичных для рассеянного склероза: ретробульбарный неврит, пирамидные симптомы, тазовые расстройства; для гепатоцеребральной дистрофии патогномонично роговичное кольцо Кайзера-Флейшера, изменение метаболизма меди и аминокислот, снижение церулоплазмина в крови больных. Весьма сложен и может быть условен дифференциальный диагноз острого рассеянного энцефаломиелита и рассеянного склероза. По-видимому, нет такого симптома, который мог бы быть при одном и отсутствовать при другом заболевании. Определенное значение может иметь выраженность общемозговых и общеинфекционных симптомов при развитии энцефаломиелита, а также острота появления признаков диффузного поражения головного и спинного мозга, в последующем — регресс клинической симптоматики, наличие в ряде случаев стойких остаточных явлений. Окончательное суждение в пользу того или иного заболевания может быть сделано на основании динамического наблюдения за больными-ремиттирующее течение при рассеянном склерозе, присоединение новых симптомов, изменение психики.
Лечение рассеянного склероза
В настоящее время для лечения рассеянного склероза применяют препараты, подавляющие механизмы аутоаллергии. С этой целью назначают кортикостероидные средства, преднизолон, дексаметазон и их аналоги. Гормональная терапия наиболее целесообразна при возникновении или обострении процесса. Довольно широко используют преднизолон: терапевтические дозы 40-60-80 мг и более в сутки назначают в два приема, основную дозу — утром. (Гормональные препараты можно назначать ежедневно или через день). В последующем дозу постепенно уменьшают; курс лечения преднизолоном в среднем составляет один месяц, после чего по показаниям могут быть рекомендованы поддерживающие дозы — 5-10 мг в сутки. Иммунодепрессанты целесообразно сочетать с препаратами, влияющими на метаболизм, в частности белков и липидов (инъекции никотиновой кислоты, витамины группы В, АТФ, церебролизин, глутаминовая кислота, метионин, алоэ, лецитин, липоцеребрин, линетол), и средствами, укрепляющими сосудистую стенку (рутин, аскорбиновая кислота, хлорид кальция). Отдельные авторы рекомендуют тимэктомию [Вейн А. М., 1980], учитывая роль вилочковой железы в иммунном ответе. Однако этот метод не может быть предложен для широкого применения в практике. Применяют также антигистаминные средства. В качестве стимулирующих воздействий назначают индуктотермию на область надпочечников, дробные переливания плазмы, гамма-глобулин. По показаниям назначают симптоматические средства: антихолинэстеразные препараты, миорелаксанты, психотропные препараты. Применяются лечебная физкультура и общеоздоровительные мероприятия.Профилактика рассеянного склероза
Больные должны избегать инфекций, охлаждений, переутомления. При появлении признаков общей инфекции необходимо соблюдение постельного режима, назначение сульфаниламидных препаратов, антигистаминных средств. Больным женщинам рекомендуется избегать беременности, так как в этот период обычно обостряется течение рассеянного склероза.83. Рассеянный склероз. Этиология, клиника, диагностика, лечение, прогноз.
Рассеянный склероз — хроническое прогрессирующее демиелинизирующее заболевание нервной системы. Оно возникает в молодом и среднем возрасте (15 — 40 лет). Ремитирующее течение. Это означает чередование периодов ухудшения (обострения) и улучшения (ремиссии). Морфологической основой болезни является образование очагов разрушения миелина (димиелинизация) белого вещества головного и спинного мозга.
Этиология. В настоящее время не до конца ясна. Наиболее распространенная теория – инфекционно-аллергическая (инфекция – пусковой механизм).
Клинические проявления
Постепенное медленное начало, множественность очагов, клинических проявлений, наличие ремиссий. Триада Шарко наблюдается в далеко зашедших случаях.
Начальная стадия – общая слабость, головная боль, снижение работоспособности, эмоциональной лабильностью; при объективном обследовании – повышение сухожильных рефлексов, патологические рефлексы, отсутствие брюшных рефлексов, легкие расстройства координации, нистагм.
Позднее: спастические парезы и параличи, отсутствие брюшных рефлексов, интенционное дрожание5, нистагм, скандированная речь, парестезии, реже расстройства глубокой и вибрационной чувствительности. Нарушение функции тазовых органов – задержка мочи, императивные позывы, периодические недержания мочи, в терминальных стадиях – истинное недержания, инфекции мочевых путей. Стойкие изменения глазного дна.
В крови: умеренная лейкопения, нейтропения, лимфоцитоз, реже повышение СОЭ.
Течение заболевания прогрессирующее, с ремиссиями и обострениями. Заболевание неуклонно прогрессирует и приводит к инвалидности.
Лечение проводят гормональными препаратами. При лечении обострений и прогрессирующем течении рассеянного склероза применяют кортикостероидные (КС) препараты, АКТГ и его аналоги. Это преднизолон, метилпреднизолон, метипредмедрол, метилпреднизолона сукцинат Na, дексаметазон, кортизол, препараты, уменьшающие мышечную гипертонию: баклофен, лиоресал, толперизон, тизанидин. Лечение -пирамидальных нарушений введением препарата карнитин внутривенно капельно.
Прогноз. При наличии длительных ремиссий благоприятный. При быстротекущих формах прогноз тяжелый.
84. Гипоксические и ишемические поражения мозга у новорожденных. Клиника, диагностика, лечение.
Этиология. Токсикозы беременности, изоиммунизация при резус- и АВО-несовместимости, различного рода интоксикации, акушерская патология.
Клинические проявления. Дыхание учащено, кожные покровы цнанотичны, мышечный тонус нормальный 5—6 баллов.
Дыхание новорожденного нерегулярное, поверхностное, тоны сердца приглушены, отмечается брадикардия. Кожные покровы цианотичны. Реакция на внешние раздражители значительно снижена, крик тихий, болезненный, мышечный тонус может быть изменен (гипо- или гипертония), безусловные рефлексы угнетены, быстро истощаются, иногда отсутствуют. Дети вяло сосут 1—4 балла.
Выражены респираторные и циркуляторные расстройства. Кожные покровы бледные с землистым оттенком, слизистые оболочки цианотичны, тоны сердца глухие, пульс аритмичный. Дыхание при рождении отсутствует или поверхностное, учащенное. Мышечный тонус снижен, безусловные рефлексы не определяются.
Лечение гипоксии у новорожденных сводится к быстрому устранению кислородного голодания мозга, для чего применяются различные методы реанимации (метод Персианинова, аппаратное искусственное дыхание). Медикаментозная терапия (дегидратационные, сердечные, седативные средства, гормональные, витаминные препараты) проводится в зависимости от степени выраженности тех или иных синдромов
studfile.net
Рассеяный склероз, лечение в Москве, симптомы, причины, диагностика рассеяного склероза, Юсуповская клиника неврологии
В Юсуповской больнице диагностика и лечение рассеянного склероза проводится на базе научно-практического центра Демиелинизирующих заболеваний под руководством профессора, д.м.н. Алексея Николаевича Бойко. В наш центр приезжают люди со всей России. Накопленный годами опыт в сочетании со знаниями, полученными в ведущих клиниках мира, позволяют врачам достигать эффективных результатов в лечении рассеянного склероза.
Наши специалисты – врачи высшей категории, профессора, доктора и кандидаты медицинских наук, формируют комплексный подход в работе с пациентами с рассеянный склерозом. В постановке диагноза и контроле заболевания доктора используют МРТ головного и спинного мозга, которое повторяется раз в полгода-год.
Терапия рассеянного склероза в Юсуповской больнице состоит из лечения обострений кортикостероидными препаратами, персонализированного подбора препаратов патогенетической терапии, симптоматической терапии и реабилитации при помощи лечебной физкультуры, физиотерапии и психоэмоциональной работы с пациентом. Постоянный контроль за заболеванием от профессиональных врачей-неврологов замедляет прогресс рассеянного склероза и значительно сокращает количество обострений.
Наши специалисты

Врач-невролог, руководитель НПЦ демиелинизирующих заболеваний, доктор медицинских наук, профессор

Врач-невролог, доктор медицинских наук

Врач-невролог, кандидат медицинских наук

врач-невролог, кандидат медицинских наук

Врач-невролог

Врач-невролог

Врач — невролог, ведущий специалист отделения неврологии

Врач-невролог
Цены на лечение рассеянного склероза *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Что такое рассеянный склероз
Рассеянный склероз — неврологическое заболевание, при котором происходит поражение миелиновой оболочки нервных путей в результате аутоиммунного процесса. Разрушение приводит к формированию соединительнотканных бляшек, нарушающих проведение нервного импульса. Иными словами, происходит нарушение связи между мозгом и остальным организмом. Рассеянный склероз чаще поражает женщин в возрасте 20-50 лет. У мужчин болезнь встречается в 3 раза реже. Согласно международной классификации болезней МКБ-10 рассеянный склероз имеет код G35.
В Юсуповской больнице можно пройти полный курс диагностики и лечения рассеянного склероза. Для обследования применяются аппараты, с высокой точностью определяющие заболевание на ранних этапах развития. Лучшие неврологи столицы проводят терапию согласно последним европейским стандартам лечения патологии. Для этого используются современные препараты, отвечающие критериям безопасности и качества.
Мнение эксперта
Автор:
Алексей Николаевич Бойко
Врач-невролог, руководитель НПЦ демиелинизирующих заболеваний, доктор медицинских наук, профессор
Согласно ВОЗ, на территории РФ проживает 80 тысяч человек, у которых диагностирован рассеянный склероз. Во всем мире число болеющих превышает 3 млн. Врачи отмечают ежегодный прирост заболеваемости. Клиническими исследованиями доказано, что болезнь чаще поражает женщин. Рассеянный склероз на протяжении многих лет входит в список патологий, приводящих к инвалидизации населения.
Количество летальных исходов в результате рассеянного склероза варьируется в зависимости от стадии, на которой он был диагностирован. По мере прогрессирования болезни развиваются осложнения. Их наличие отягощает течение рассеянного склероза и приводит к летальному исходу. На ранних этапах смерть чаще вызывают суицидальные случаи. Приведенные факты свидетельствуют о необходимости своевременной диагностики патологии. В Юсуповской больнице для выявления рассеянного склероза неврологи используют МРТ с возможным введением контрастного вещества, исследование спинномозговой жидкости и лабораторные анализы крови. После определения степени заболевания врачи приступают к разработке плана лечения, который составляется отдельно для каждого пациента. Терапия не сможет излечить от заболевания. Ее главная задача — формирование длительной ремиссии.
Риски возникновения рассеянного склероза
Врачи выделяют ряд внешних и внутренних предрасполагающих факторов, наличие которых повышает риск развития рассеянного склероза. К ним относятся:
- Курение. Доказано, что у курильщиков заболевание встречается значительно чаще, чем у некурящих людей. Однако, до конца изучить причины данного факта до сих пор не удалось.
- Воздействие радиационного облучения. Радиация негативно сказывается на всем организме. Облучение может привести к поражению оболочек нервов, провоцируя развитие рассеянного склероза.
- Длительное психоэмоциональное напряжение. Воздействие стресса на организм приводит к нарушениям микроциркуляции крови в области головного мозга. В результате снижается прочность сосудистой стенки.
- Нерациональное и несбалансированное питание. Врачами установлено, что злоупотребление пищей, богатой белками и животными жирами повышает риск возникновения рассеянного склероза.
- Наследственная отягощенность. Шанс развития неврологической патологии повышается, если у одного из родственников имелся рассеянный склероз в анамнезе.

Причины рассеянного склероза
Рассеянный склероз имеет аутоиммунное происхождение. До настоящего времени не удалось установить окончательные причины развития заболевания. Врачи выделяют несколько этиологических факторов, которые могут приводить к возникновению патологии. Среди них выделяют:
- Женский пол. У женщин рассеянный склероз диагностируется в 3 раза чаще, чем у мужчин.
- Возраст 20-40 лет. В последнее время было несколько случаев выявления заболевания в 15 лет.
- Некоторые инфекционные заболевания. Вирус Эпштейна-Барр в значительной степени повышает риск возникновения рассеянного склероза.
- Этническая принадлежность. Рассеянный склероз чаще диагностируется у жителей Северной Европы.
- Сопутствующие соматические заболевания. Патология щитовидной железы, воспалительные заболевания желудочно-кишечного тракта, инсулинозависимый сахарный диабет повышают риск развития рассеянного склероза.
Установление причин развития заболевания важно для определения дальнейшей тактики лечения. Врачи Юсуповской больницы проводят полный объем диагностических мероприятий, направленных на выяснение этиологии рассеянного склероза. По результатам обследования назначается корректная индивидуальная терапия.
Первые симптомы и признаки
Рассеянный склероз характеризуется различными симптомами. Их выраженность зависит от локализации поражения нервных волокон. В числе основных клинических признаков заболевания выделяют:
- Слабость, быстрая утомляемость. Симптом обусловлен повышенной активностью иммунной системы. В результате в системный кровоток выделяется большое количество биологически активных веществ. Они заставляют организм усиленно работать. Спустя несколько часов происходит истощение компенсаторных возможностей, что клинически выражается разбитостью, усталостью, сонливостью и общей слабостью.
- Мышечная слабость. Характерна для всех стадий развития заболевания. Симптом связан с поражением нервных волокон, отвечающих за иннервацию мышц.
- Парезы или параличи. В зависимости от локализации пораженного участка могут возникнуть как парезы, так и параличи различной степени выраженности. По мере прогрессирования заболевания возможно тотальное поражение нейронов. В результате больной становится полностью парализованным.
- Спастичность мышц. Характеризуется повышенным мышечным тонусом.
- Судорожный синдром. Непроизвольные сокращения скелетных мышц при рассеянном склерозе возникают в результате нарушения регуляции мышечного тонуса. Воспалительный процесс в нервных волокнах может привести к обменным нарушениям, являющимся причиной развития заболевания.
- Тремор. Рассеянный склероз нарушает связь между головным мозгом и всем телом. В результате развивается дискоординация тела в пространстве. Центры мозга, отвечающие за целенаправленные движения, пытаются передать информацию мышцам для выполнения определенных действия. Эти сигналы воспринимаются хаотично, что приводит к появлению тремора.
- Нарушение походки. В связи с поражением нервных волокон происходят одновременные мышечные сокращения и расслабления. Походка больного рассеянным склерозом становится неуверенной, ноги перестают его слушаться. При тяжелой стадии заболевания возможна полная утрата способности к самостоятельному передвижению.
- Скандированная речь. В время разговора больного между слогами возникают длительные паузы. От этого речь кажется резкой, местами непонятной.
- Нарушение почерка. Он становится размашистым и растянутым. Из-за тремора возможна потеря к самостоятельному письму.
Рассеянный склероз — тяжелое неврологическое заболевание, требующее своевременной диагностики и лечения. Поэтому при появлении первых признаков патологии рекомендуется обратиться к врачу.
Диагностика рассеянного склероза
Определить очаги демиелинизации в области головного мозга можно с помощью МРТ. Это наиболее доступный, информативный и точный метод исследования. МРТ позволяет определить локализацию и степень поражения. Томография проводится как для первичного определения патологии, так и для контроля за состоянием в динамике. Для усиления информативности обследования применяют контрастное вещество.
К лабораторным методам диагностики рассеянного склероза относят:
- кровь на антитела к нейроспецифичным белкам;
- исследование спинномозговой жидкости.
В Юсуповской больнице для проведения диагностики используются современные аппараты, отвечающие стандартам качества и безопасности. Оборудование с высокой точностью выявляет патологические изменения даже на начальных стадиях развития.
Рассеянный склероз у мужчин
Согласно статистическим данным рассеянный склероз чаще встречается у женщин. Тем не менее заболевание бывает и у представителей сильного пола. Рассеянный склероз у мужчин имеет характерные особенности:
- стремительное течение;
- выраженные клинические симптомы;
- частые рецидивы.
Рассеянный склероз у женщин
Гормональные изменения в организме на фоне рассеянного склероза — предмет изучения, так как женщины чаще сталкиваются с данной патологией. Однако, до сих пор не установлено четкой связи между гормональным фоном и поражением миелиновых оболочек нервных волокон.
Лечение рассеянного склероза
В связи с тем, что точные причины развития рассеянного склероза не установлены, подбор универсальной этиотропной терапии затруднен. Для лечения заболевания разработаны 3 группы препаратов:
- Для купирования острых приступов. С этой целью применяются кортикостероидные гормоны. Их действие направлено на снижение активности иммунной системы. Кроме того, глюкокортикостероиды обладают противовоспалительным действием.
- Индивидуальная патогенетическая терапия. Назначается для снижения риска развития рецидивов заболевания. Лечение подбирается с учетом тяжести состояния, возраста, пола, локализации патологических очагов в головном мозге.
- Симптоматическая терапия. Направлена на облегчение общего состояния пациента. Лечение купирует дискоординацию, стабилизирует психоэмоциональное состояние и когнитивные нарушения.
Врачи Юсуповской больницы используют современные методы лечения рассеянного склероза. Каждому пациенту оказывается индивидуальный подход. Это позволяет назначить максимально эффективную терапию в каждом конкретном случае.
Стадии и прогноз рассеянного склероза
В течении рассеянного склероза выделяют несколько стадий. К ним относятся:
- Первая. Начальный этап развития патологии. Эпизоды обострения заболевания быстро исчезают. После них возможно полное восстановление нервной системы.
- Вторая. Обострения рассеянного склероза встречаются чаще. Некоторые клинические симптомы сохраняются в период ремиссии. Пациенты способны к самостоятельному обслуживанию и выполнению привычной работы.
- Третья. Сопровождается выраженным поражением центральной нервной системы. Клинические симптомы часто приводят к нарушению рабочей деятельности. Способность к самообслуживанию частично сохраняется.
- Четвертая. Тяжелая стадия заболевания. Пациент не может самостоятельно обслуживаться. Без должного ухода происходит заражение инфекционными заболеваниями, осложнения которых могут привести к летальному исходу.
Прогноз для выживаемости у людей с диагностированным рассеянным склерозом зависит от стадии заболевания. На продолжительность жизни оказывают влияние проводимое лечение, оказываемый уход, наличие или отсутствие сопутствующих патологий.

Экспериментальные препараты
В рамках экспериментальной терапии по лечению рассеянного склероза используются препараты, находящиеся в стадии изучения и тестирования. Тем не менее большинство из них дают положительные результаты. Рассмотрим медикаменты, использующиеся в рамках экспериментальной терапии рассеянного склероза:
Профилактика рассеянного склероза
В связи с тем, что точные причины развития рассеянного склероза не выявлены, его первичная профилактика отсутствует. Вторичная профилактика направлена на снижение частоты рецидивов заболевания. К врачебным рекомендациям относятся:
- отказ от курения;
- соблюдение рационального и сбалансированного питания;
- контроль температуры тела;
- минимизация риска развития инфекционных заболеваний.
При возникновении необходимости прохождения обследования или лечения по поводу рассеянного склероза в Москве, рекомендуем обращаться в Юсуповскую больницу. Профессиональная команда врачей-неврологов определит стадию развития заболевания и назначит терапию, отвечающую последним мировым стандартам лечения рассеянного склероза. Индивидуальный подход к каждому пациенту — принцип работы специалистов Юсуповской больницы. Запись на консультацию осуществляется по телефону.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Гусев Е.И., Демина Т.Л. Рассеянный склероз // Consilium Medicum : 2000. — № 2.
- Джереми Тейлор. Здоровье по Дарвину: Почему мы болеем и как это связано с эволюцией = Jeremy Taylor “Body by Darwin: How Evolution Shapes Our Health and Transforms Medicine”. — М.: Альпина Паблишер, 2016. — 333 p.
- A.Н.Бойко, О.О.Фаворова // Молекуляр. биология. 1995. — Т.29, №4. -С.727-749.
Мы работаем круглосуточно
yusupovs.com
Клиника лечение рассеянного склероза | Лечим ноги
ссылки Рассеянный склероз
(множественный склероз, диссеминированный склероз)-демиелинизирующее заболевание, поражающее преимущественно лиц молодого возраста, характеризуется признаками многоочагового поражения нервной системы, волнообразным течением. Рассеянный склероз как нозологическая форма впервые был описан Шарко в 1866 г. Заболевание встречается преимущественно в северных странах с холодным климатом. В теплых странах и южных районах нашей страны встречается крайне редко.
Этиология и патогенез рассеянного склероза
Этиология и патогенез рассеянного аклероза окончательно не выяснены. Большинство исследователей считают, что заболевание является инфекционно-аллергичеоким, определенную роль в его развитии на начальных этапах может играть вирусная инфекция. Предполагают, что нуклеиновые кислоты вируса, проникая внутрь клетки, изменяют состав ее собственных нуклеиновых кислот и тем самым нарушают синтез белков. Вновь образованные белковые соединения действуют как антигены, к которым в организме образуются специфические антитела (в частности, миелинотоксические). Основная роль при этом отводится аутоаллергическим механизмам — образующаяся цепная нейроаллергическая реакция антиген — антитело приводит к демиелинизации. Существенным фактором является повреждение глиальных клеток (олигодендроглии и швановских клеток) на ферментативном уровне и нарушение синтеза миелина. В участках демиелинизации обнаружено отсутствие некоторых липидов миелина: сфингомиелина, цереброзидов, холестерина, а также лецитина и кефалина, имеются данные о значительном нарушении метаболизма белков, углеводов, фосфорных соединений. В очагах демиелинизации уменьшается также содержание ряда аминокислот: фенилаланина, аргинина, глутаминовой кислоты. Распад протеолипидных комплексов миелина сочетается с деструктивными изменениями нервных и глиальных клеток, освобождением биогенных аминов: гистамина, ацетилхолина, серотонина и др., находящихся в клетках в связанном состоянии. Эти вещества имеют значение не только для местной нейроаллергической тканевой реакции, но и принимают у
lechim-nogi.ru
Рассеянный склероз — Клиника восстановительной неврологии » Лечение
Рассеянный склероз — Клиника восстановительной неврологии » Лечение- Главная
- Рассеянный склероз (демиелинизирующие заболевания). Лечение.
Рассеянный склероз – это заболевание ЦНС, характеризующееся вялым хроническим течением. Патологический процесс при этой патологии проявляется разрушением (демиелинизацей) белково-жировой мембраны, спиралевидно закрученной вокруг аксона, длинного отростка нервной клетки.
Наша клиника проводит полную диагностику, комплексное лечение и профилактику рассеянного склероза. Мы применяем, в том числе самые современные методики разработанные на кафедре неврологии и клинической нейрофизиологии, одного из лидеров по активации и стимуляции мозга в Европе.
Миелиновая оболочка вокруг аксона предназначена для улучшения проведения нервного импульса в нужное место. В случае ее повреждения, нервные импульсы начинают распространяться хаотично.
Впервые патологоанатомическая картина заболевания описана Ж. Кювье (1835 г.), а клинические проявления у больных – Ж. Шарко (1868 г). Сегодня в мире проживает 3 млн. больных с рассеянным склерозом. Больше больных составляют жители севера Европы, США и южных районов Канады, Австралии, Новой Зеландии, России. На севере, северо-западе России, распространенность демиелинизирующих заболеваний центральной нервной системы составляет 30-70 больных на 100 000 населения.
Среди пациентов, страдающих рассеянным склерозом, много молодых людей возрастом 29-40 лет. Из-за того, что демиелинизация затрагивает головной и спинной мозг, пациенты часто становятся инвалидами. В течение первых 5 лет с появления симптомов, трудоспособность теряют 42% больных. Спустя 10 лет, их доля достигает 72%. Поэтому болезнь требует очень серьезного к себе внимания.
Этиология рассеянного склероза
На начало XXI века считается, что заболевание имеет полиэтиологический характер. Предполагается воздействие неких патогенных факторов извне, которые находят благодатную почву при имеющейся к ним предрасположенности организма.
Считается, что предрасположенность обусловлена наличием у 6-й хромосомы особенных аллелей генов HLA – главного комплекса гистосовместимости. Еще принимать участие в развитии рассеянного склероза могут измененные цитокины, иммуноглобулины, фактор некроза опухолей, а также другие вещества, участвующие в формировании специфической или неспецифической резистентности организма.
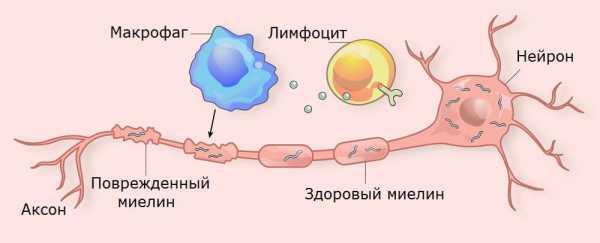
То есть развитие болезни во многом имеет аутоиммунную основу. Сначала в организм попадает триггер и провоцирует воспалительную реакцию в организме, вовлекая в нее клетки мозга и мягких мозговых оболочек.
Иммунитет пытается уничтожить раздражителя, но при этом начинает разрушать миелиновые оболочки собственных нейронов.
Основные внешние факторы — в их качестве рассматриваются вирусные агенты – вирусы Эпштейн-Барра, герпеса. Им отводится роль триггеров, запускающих патологический механизм.
В результате всех происходящих патологический реакций, развиваются аутоиммунные процессы, хроническое воспаление, деструкция миелина. При этом продукты распада активируют новый каскад аутоиммунных реакций.
В качестве факторов риска по развитию процесса, особо выделяются: лишний вес, употребление алкоголя и перенесенный в детстве инфекционный мононуклеоз.
Клиническая картина рассеянного склероза
У подавляющего большинства пациентов, болезнь развивается после перенесенных тяжелых инфекций, прививок, в течение первых 3-х месяцев послеродового периода, на фоне резкой смены климата во время переезда.
Симптомы рассеянного склероза отличаются полиморфизмом, быстрой динамикой, нестойкостью. Все клинические признаки патологии можно разделить на три группы:
- При поражении двигательных нервных путей нарушаются движения в соответствующих группах мышц, чаще всего в руках. Нарушается их тонус, появляются патологические рефлексы;
- Поражение мозжечковых проводящих путей проявляется мозжечковой симптоматикой: асинергией и атаксией, дисметрией и интенционным тремором, положительной пальценосовой пробой и скандированной речью;
- Поражение черепно-мозговых нервов (как правило 2, 3, 5, 6, 7 пар) проявляется нистагмом, проблемами с остротой зрения и сужениями полей зрения, могут определяться изменения глазного дна, нарушение глотания и приступы головокружения, речевые расстройства.
Диагностика рассеянного склероза
Среди диагностических мероприятий при РС ключевое значение имеют ЯМР (она же МРТ), МР-спектрография, вызванные потенциалы, биохимический анализ крови, иммунологические тесты (определение уровня иммуноглобулинов, ЦИК, выявление криоглобулинов).
Но само важное – квалификация врача невролога, который заподозрит рассеянный склероз и направит пациента на вышеперечисленные обследования.
Лечение рассеянного склероза
Лечение заболевания направлено на устранение его симптоматики, борьбу с обострением и замедление прогрессирования демиелинизации. Контроль за качеством терапии осуществляется при помощи МРТ. Этиотропные средства, применение которых могло бы остановить процесс, пока не созданы.
Пока не изобретены этиотропные средства, применяются два направления лечения:
- Патогенетическая терапия – предотвращает разрушение нейронов токсинами, активными иммунными клетками. В ее рамках применяются гормоны коры надпочечников – кортикостероиды, – и их синтетические аналоги, цитостатики, иммуносупрессоры, b-интерферон. Применяется также плазмаферез с целью снизить концентрацию повреждающих миелин иммунных комплексов в крови.
- Симптоматические лекарственные средства. Их назначают, чтоб устранить такие проявления заболевания, как: боль и воспаление, депрессию и чрезмерный мышечный тонус, запоры и инфекционные осложнения.
Существует также целый ряд новейших методик лечения заболевания, таких как транскраниальная магнитная стимуляция головного мозга, комплексная стимуляция. Все они по мере необходимости применяются нашей клиникой восстановительной неврологии. Благодаря чему удается выйти на недостижимый ранее, новый уровень терапии рассеянного склероза.
Подписка на рассылку
Записаться к специалисту
× На этом сайте используются файлы cookie. Продолжая просмотр сайта, вы разрешаете их использование. Подробнее.newneuro.ru
Рассеянный склероз — клиника, диагностика, лечение
Словосочетание рассеянный склероз (в литературе часто пишется аббревиатура РС) определяет хроническое заболевание нервной системы с прогрессирующим нарушением ее функций. В процессе развития заболевания происходит постепенное разрушение миелинового слоя нервных волокон, который необходим для нормального проведения импульсов.
Заболевание встречается с средней частотой 5-7 случаев на 10000. Для него характерной является четкая географическая зависимость. На экваторе склероз практически не регистрируется, чем дальше на север, тем выше заболеваемость.
Механизм развития
Основной работоспособной единицей нервной системы является специфическая клетка нейрон. Она состоит из тела и отростков, из совокупности которых образуются нервы. Все нервные волокна покрыты белковым соединением, которое называется миелин. Оно необходимо для нормального проведения нервных импульсов по отросткам.
Условно миелин можно представить как «изоляция на электрических проводах». Он не дает нервному импульсу «перескакивать» с одного нервного волокна на другой.
Согласно результатов современных исследований механизм развития рассеянного склероза заключается в том, что происходит повреждение миелиновой оболочки нервных волокон. Она постепенно «слущивается», это приводит к нарушению проведения импульсов и изменению функционального состояния нервной системы. Повреждение оболочек происходит вследствие аутоиммунного процесса, при котором иммунитет «ошибочно» вырабатывает антитела к собственной нервной ткани.
Причины
Единственная достоверная причина рассеянного склероза на сегодняшний день остается невыясненной. Заболевание является полиэтиологическим. Это означает, что в различной мере развитие патологического процесса могут спровоцировать несколько факторов, к которым относятся:
- Различные вирусы (вирус кори, парамиксовирус, ретровирусы), которые частично повреждают миелиновую оболочку и инициируют развитие аутоиммунного процесса.
- Бактериальные инфекции, которые в первую очередь локализуются в различных структурах нервной системы.
- Наследственная предрасположенность, определяющая состояние миелинового слоя нерва и его ослабление в отношении различных повреждений.
Практически во всех случаях развития патологического процесса этиологический фактор является пусковым механизмом, который запускает повреждение миелинового слоя с последующим развитием аутоиммунного процесса.
Рассеянный склероз – симптомы
Клинические симптомы рассеянного склероза обычно проявляются в возрасте от 15 до 40 лет. Признаки появляются постепенно, их выраженность нарастает в течение достаточно длительного периода времени. Самым частым первым симптомом рассеянного склероза является поражение зрительного нерва, которое проявляется преходящим снижением остроты зрения, развитием нечеткости, появлением пятна перед глазами (скотома). Несколько реже встречаются такие первые признаки патологического процесса:
- Глазодвигательные расстройства в виде косоглазия.
- Нестойкий пирамидный синдром, сопровождающийся параличами (парез) различной выраженности и локализации.
- Изменения в мозжечке, при которых появляется неустойчивая («пьяная») походка, дрожание конечностей.
- Расстройства чувствительности кожи (парестезии, чувство онемения).
- Нарушение функционального состояния органов полости таза – императивные позывы к мочеиспусканию, недержание мочи или задержка мочеиспускания.
- Вегетососудистая дистония – снижение или повышение уровня системного артериального давления, нарушение частоты и ритма сокращений сердца.
- Снижение выраженности брюшных рефлексов.
Течение заболевания может сопровождаться улучшением (ремиссия) функционального состояния нервов. Каждое последующее обострение патологии сопровождается появлением новых признаков. В зависимости от преимущественной локализации повреждений миелиновой оболочки проявления могут иметь отличия, поэтому выделяется несколько клинических форм РС:
- Цереброспинальная форма – наиболее частый тип течения рассеянного атеросклероза (50% всех случаев), сопровождается значительным количеством симптомов с нарушением зрения, косоглазием, парезами (параличами) и нарушением чувствительности на обширных участках кожи.
- Мозжечковая форма – проявляется нарушениями координации, походки, мелкой моторики, скандированной речью («речевки»), почерка, дрожанием рук.
- Стволовая форма – наиболее опасный вариант течения РС, который может закончится летальным исходом. Развивается быстро, может сопровождаться повышением температуры, нарушением дыхания, сердечной деятельности, критическим снижением артериального давления.
- Оптическая форма – ведущим клиническим проявлением является снижение остроты зрения вплоть до полной слепоты одного или обеих глаз.
- Церебральная форма – на первый план выступают когнитивные нарушения с ухудшением памяти, снижением интеллекта.
- Спинальная форма – отличительным приз
prof-med.info
Лечение рассеянного склероза в клинике ЕМС в Москве
 Рассеянный склероз – это болезнь, при которой своя собственная иммунная система поражает защитную оболочку нервных волокон (миелин) головного и спинного мозга. Это нарушает передачу сигналов между мозгом и другими частями тела, а также нарушает состояние самих нервных волокон. Проявления этой болезни могут быть очень разными в зависимости от места повреждения и количества поврежденных нервных волокон. Особенностью рассеянного склероза является предрасположенность к заболеванию у молодых активных людей, в остальном обычно практически здоровых. Рассеянный склероз является второй по частоте (после травмы) причиной развития инвалидности у молодых людей. Некоторые пациенты с тяжелым рассеянным склерозом совсем не могут передвигаться, у других пациентов может длительно не возникать совсем никаких симптомов. Возможности эффективного лечения рассеянного склероза за последние 5 лет значительно расширились. Неврологи Европейского медицинского центра предлагают пациентам с рассеянным склерозом опыт и возможности западноевропейской медицины в Москве.
Рассеянный склероз – это болезнь, при которой своя собственная иммунная система поражает защитную оболочку нервных волокон (миелин) головного и спинного мозга. Это нарушает передачу сигналов между мозгом и другими частями тела, а также нарушает состояние самих нервных волокон. Проявления этой болезни могут быть очень разными в зависимости от места повреждения и количества поврежденных нервных волокон. Особенностью рассеянного склероза является предрасположенность к заболеванию у молодых активных людей, в остальном обычно практически здоровых. Рассеянный склероз является второй по частоте (после травмы) причиной развития инвалидности у молодых людей. Некоторые пациенты с тяжелым рассеянным склерозом совсем не могут передвигаться, у других пациентов может длительно не возникать совсем никаких симптомов. Возможности эффективного лечения рассеянного склероза за последние 5 лет значительно расширились. Неврологи Европейского медицинского центра предлагают пациентам с рассеянным склерозом опыт и возможности западноевропейской медицины в Москве.
Симптомы и течение рассеянного склероза
Чаще всего при рассеянном склерозе возникают следующие симптомы:
онемение или слабость в конечностях, которые обычно возникают одномоментно на одной стороне тела или в ногах и туловище;
частичное или полное нарушение зрения, обычно одномоментно одним глазом, часто с болью при движениях глазами;
двоение перед глазами или нечеткость зрения;
ощущение электрического прострела в спине, возникающее при определенных движениях шеей, особенно при наклоне головы вперед;
тремор;
нарушение координации и неустойчивость походки;
нарушение речи;
слабость;
головокружение;
нарушение мочеиспускания и дефекации.
У большинства пациентов с рассеянным склерозом течение болезни волнообразное: атаки заболевания возникают на несколько дней или недель. Обычно после атаки симптомы стираются или полностью исчезают, и наступает период ремиссии, который может длиться месяцами и даже годами. У 60-70% пациентов с волнообразным течением в какой-то момент симптомы начинают неуклонно прогрессировать без ремиссий, обычно нарушая прежде всего походку – такое течение называют вторично-прогрессирующим. У некоторых пациентов с рассеянным склерозом течение прогрессирующее, без возникновения атак с самого начала заболевания – такое течение называется первично-прогрессирующим.
При прогрессировании заболевания со временем у пациентов с рассеянным склерозом могут развиваться следующие проблемы:
спазмы в мышцах и напряжение мышц (спастичность), мешающие движениям;
парализация верхних и нижних конечностей;
нарушение самостоятельного передвижения и самообслуживания;
нарушения мочеиспускания, дефекации и половой функции;
снижение памяти, интеллектуальных функций, речи и эмоциональные нарушения, такие как депрессия;
эпилепсия.
Факторы риска возникновения рассеянного склероза:
- Возраст. Рассеянный склероз может возникать в любом возрасте, но чаще страдают люди от 15 до 60 лет.
- Пол. У женщин примерно в 2 раза чаще развивается рассеянный склероз.
- Семейная наследственность. Риск развития рассеянного склероза выше при наличии этого заболевания у родителей и братьев-сестер.
- Инфекции. Наличие в организме некоторых вирусов, в частности, вируса Эпштейна-Барр, вызывающего инфекционный мононуклеоз, оказалось статистически связано с развитием рассеянного склероза.
- Раса. Самый высокий риск развития рассеянного склероза у «белых» людей, особенно северо-европейского происхождения.
- Климат. Рассеянный склероз более всего распространен в странах с умеренным климатом в Европе, южной части Канады, северной части США, юго-восточной Австралии.
- Аутоиммунные заболевания. Риск развития рассеянного склероза немного выше у людей, страдающих заболеваниями щитовидной железы, сахарным диабетом 1 типа, воспалительными заболеваниями кишечника.
- Курение. У курильщиков, перенесших однократную атаку симптомов, впоследствии с большей вероятностью развивается рассеянный склероз.
Обследование при рассеянном склерозе
- Консультация врача-невролога с подробным сбором истории заболевания и осмотром.
- Лабораторные исследования крови для исключения некоторых инфекционных, воспалительных и системных заболеваний, которые могут давать симптомы, похожие на рассеянный склероз.
- Люмбальная пункция, при которой берется небольшое количество жидкости из спинального канала для лабораторного исследования. Это позволяет выявить характерные для рассеянного склероза изменения клеточного и биохимического состава ликвора, обнаружить особый патологический тип синтеза антител (олигоклональные антитела) и исключить вирусные инфекции и другие состояния, похожие на рассеянный склероз.
- Магнитно-резонансная томография может выявить очаги поражения головного и спинного мозга. При проведении этого исследования может потребоваться введение внутривенного контрастного вещества, которое может помочь определить очаги поражения в активной фазе.
- Вызванные потенциалы мозга помогают выявить нарушение функции проводящих путей в нервной системе через зрительные и слуховые проводящие пути и через чувствительные и двигательные пути между головным мозгом и конечностями.
В EMC разработана комплексная программа диагностики для пациентов с подозрением на рассеянный склероз. В нее включены консультации специалистов и все основные виды инструментальных и лабораторных исследований, рекомендованные международными протоколами.
Лечение рассеянного склероза в EMC
Врачи Клиники неврологии Европейского медицинского центра имеют большой опыт применения не только обычных методов лечения, но и нестандартных и продвинутых схем лечения, применяемых в ведущих центрах лечения рассеянного склероза в Европе и США. В лечении демиелинизирующих заболеваний мы применяем все самые эффективные известные лекарства, такие как финголимод, диметилфумарат, натализумаб, митоксантрон, ритуксимаб, окрелизумаб, алемтузумаб и другие. Мы применяем только эффективные схемы других видов лечений, в том числе плазмообмен. Большое внимание уделяется лечению симптомов, которые могут нарушать функции и качество жизни пациентов с рассеянным склерозом, таких как нарушение ходьбы, спастичность, болевой синдром, утомляемость, тазовые нарушения, нарушение глотания и речи, когнитивные нарушения, депрессия, нарушение сна и другие. Для этого в нашей команде вместе с неврологами работают вместе реабилитологи и физиотерапевты, нейрохирурги (функциональная нейрохирургия, лечение спастичности), офтальмологи, логопеды, нейропсихологи, психологи, психотерапевты и психиатры, диетологи, эндокринологи, урологи и другие специалисты. Мы готовы предложить нашим пациентам самое эффективное и безопасное лечение заболевания и внимательное ответственное ведение.
Перед первой консультацией с врачом рекомендуем подготовиться, ответив на несколько важных вопросов.
Вопросы для пациентов с подозрением на рассеянный склероз
Вопросы для пациентов, у которых уже установлен диагноз рассеянный склероз
www.emcmos.ru
