симптомы, прогноз жизни, диагностика и метастазы
Рак паращитовидной железы – это злокачественное образование, возникающее у женщин от сорока до шестидесяти лет. Считается одним из наиболее редких видов рака. Интересно, но в МКБ-10 (международной классификации болезней) диагноз рака околощитовидных желёз кодируется как C73 «Злокачественное новообразование щитовидной и других желёз». Растёт опухоль долго, не сразу диагностируется, часто это происходит случайно за счёт гормональной активности.
Паращитовидные железы – это четыре небольшие анатомические структуры, расположенные на задней поверхности щитовидной железы. Эти образования ещё называют околощитовидными или паратиреоидными. Железы эндокринные, выделяют паратгормон, влияющий на кальциево-фосфорный обмен организма.
Встречаются два типа новообразований паращитовидных желёз: доброкачественные и злокачественные. Доброкачественный вид опухоли представлен аденомой, способной трансформироваться в злокачественный вид, или карциному. И аденома, и карцинома – оба новообразования зачастую оказываются гормонально-активными. Встречается и гормонально-неактивная форма, но в пяти процентах случаях. Активность означает, что болезнь сопровождается усиленной выработкой больших количеств паратгормона.
Причины возникновения рака
Точных причин появления опухоли паращитовидной железы медициной не установлено. К часто встречаемым причинам относятся:
- Наследственность. Здесь играет роль наличие в семье таких патологий, как изолированный гиперпаратиреоз и синдром множественной эндокринной неоплазии. Эти болезни редкие, передаются генетически по доминантному типу.
- Перерождение аденомы.
- Применение лучевой терапии в области шеи.

Лучевая терапия для больного
Считаются возможными благоприятными состояниями для развития онкологии паращитовидных желёз следующие факторы:
- Авитаминоз, йододефицит и недостаток кальция.
- Неполноценный рацион питания.
- Интоксикация солями тяжёлых металлов. К ним относятся ртуть, свинец, мышьяк, цинк, кадмий. Отравление возникает из-за употребления в пищу продуктов, содержащих опасные вещества, вдыхания выхлопных газов транспорта, пассивного курения.
Стадии рака паращитовидных желёз
В онкологии принято классифицировать образования по гистологическим признакам, однако для новообразований околощитовидной железы существует одна классификация по распространённости опухоли.
- I стадия: опухоль расположена локально, довольно крупный узел. За пределы железы не выходит, лимфатические узлы не затронуты, метастазов нет.
- II стадия: образование становится более активным, начинает расти и проникать в близлежащие ткани, может давать метастазы в регионарные лимфатические узлы.
- III стадия: рак прорастает в капсулу щитовидной железы, сдавливает соседние органы, обнаруживаются множественные метастатические поражения в регионарных лимфоузлах.
- IV стадия: опухоль достигает больших размеров, возникает развернутая клиническая картина, появляются отдалённые метастатические очаги.
Метастатически поражаются следующие органы:
- почки;
- печень;
- лёгкие;
- кости.
Симптомы заболевания
Рак растёт медленно и вначале не проявляется. Заподозрить можно, когда новообразование прорастает в близлежащие ткани и давит на трахею и пищевод, либо при развитии патологических процессов костного аппарата.
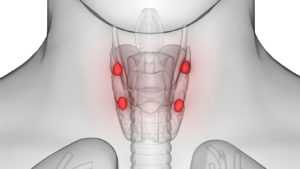

Рак паращитовидной железы
В основе возникающих симптомов лежит гиперкальциемия. Изменения наблюдаются не только в паращитовидных железах, но и в других органах и системах органов.
Мочеполовая система
Характеризуется почечным синдромом. Человек ощущает сильную жажду. Возможны боли в поясничной области из-за появления мочекаменной болезни, связанной с отложением солей кальция. Изменяется концентрационная функция почек. Впоследствии – вероятность развития почечной недостаточности.
Желудочно-кишечный тракт
Случается запор: кальций влияет на тонус мускулатуры органов, его избыток вызывает спазм. Появляются тошнота и рвота. В редких случаях возникает язва желудка или двенадцатиперстной кишки, а также повреждение поджелудочной железы. Пациента беспокоит боль в животе.
Сердечно-сосудистая система
Со стороны сердца опасность представляют развивающиеся нарушения ритма. Избыточный уровень кальция в крови приводит к кальцинозу клапанов и сосудов. Сердцу нужно больше усилий, чтобы вытолкнуть кровь через плотный клапан в кровоток. А из-за уплотнения сосудов повышается общая периферическая сосудистая сопротивляемость и в результате этого развивается артериальная гипертензия.
Центральная нервная система
Поражение ЦНС сопровождается слабостью, утомляемостью. Человека беспокоят частые и сильные головные боли. Важно следить за эмоциональным состоянием, ведь в этот период развиваются депрессивные состояния и психозы.
Изменения области шеи
Опухоль увеличивается в размерах, сдавливает органы шеи. Это проявляется осиплостью голоса либо возникает сухой неконтролируемый кашель. Из-за сдавления пищевода пациенты жалуются на трудность глотания пищи – дисфагию. Визуально отмечается изменение конфигурации шеи: прощупывается бугристость и подвижная шишка.
Помимо упомянутых симптомов, развивается остеопороз, повышается ломкость костей. В таком случае болезнь сопровождается патологическими переломами. Соли кальция откладываются на роговице глаза, вызывая кератит и приводя к снижению остроты зрения. Стремительно снижается вес, несмотря на то, что человек питается как обычно.

Диагностика заболевания
Пациента должны осматривать специалисты двух специальностей: врач-эндокринолог и врач-онколог. Диагностика обширна и для выявления болезни применяется большой спектр методов исследования:
- Расспрос пациента, сбор анамнеза. Важно узнать характер жалоб, когда впервые пациент их отметил, как развивался конкретный симптом. Выясняются случаи эндокринных и других патологий в семье, профессиональные условия, условия быта, регион проживания. Важно узнать, получал ли человек лечение лучевой терапией.
- Физикальный осмотр. Проводится посистемный осмотр организма: дыхательной, сердечно-сосудистой, пищеварительной, мочеполовой, опорно-двигательной системы, также обязателен общий осмотр. В конце обследуется эндокринная система и область шеи: пальпируется щитовидная железа, образование, оценивается структура, однородность, подвижность и болезненность.
- Биохимический анализ крови и анализ мочи. Это исследование даст понять об уровне кальция и фосфора в организме. Высокая концентрация кальция говорит о наличии патологии.
- Исследование крови для определения уровня гормона паращитовидной железы. Для определённых возрастных групп норма содержания паратгормона установлена по-разному. К примеру, до двадцати лет нормальные значения гормона находятся в пределах от 12 до 95 пг/мл, с двадцати до семидесяти лет – от 9,5 до 75 пг/мл, а после семидесяти лет – от 4,7 до 117 пг/мл. Повышение концентрации гормона свидетельствует о гиперпаратиреозе, который может быть следствием рака.
- Исследование крови на онкомаркеры.
- Ультразвуковое исследование – самый быстрый и безопасный метод, который позволяет оценить структуру тканей паращитовидных желёз. На УЗИ отмечается гипоэхогенность сигнала, неровность контуров новообразования.
- Компьютерная томография с контрастированием или магнитно-резонансная томография. Позволяют более точно оценить расположение опухоли, прорастает ли она в окружающие ткани.
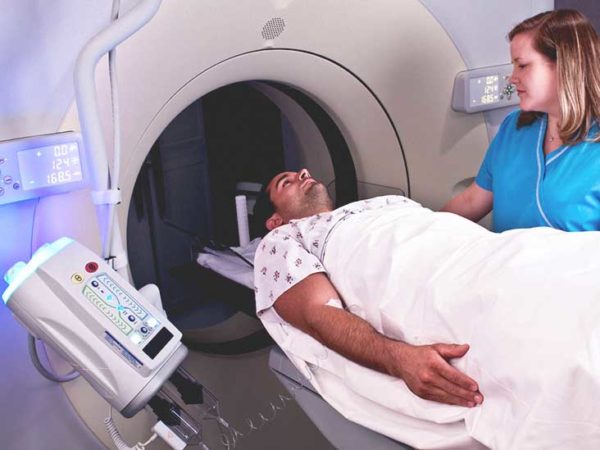

- Сцинтиграфия – метод, при котором вводится радиоактивное вещество в небольших количествах внутривенно. Сделав снимок на специальной камере, которая обнаруживает радиоактивность, заметно, что вещество накапливается в раковых клетках.
- Селективная ангиография. Исследование нужно, чтобы узнать, кровоснабжается ли онкологическое образование сосудами. Эта информация полезна хирургам для выбора тактики операции.
- Биопсия. Используется, чтобы дифференцировать морфологию болезни: киста это, аденома или рак. Специальной тонкой иглой проводится забор кусочка органа на исследование. На злокачественность будут указывать следующие признаки: клеточный атипизм диффузный и полиморфизм; метастазирование; инфильтрирующий рост образования внутри сосудов.
- Важно провести дополнительные исследования, чтобы выявить наличие метастаз:
- Рентгенография органов грудной клетки.
- УЗИ почек и органов брюшной полости.
- Эзофагогастродуоденоскопия.
- Эхокардиография.
При необходимости назначаются консультации других профильных специалистов.
Методы лечения рака околощитовидных желез
Традиционное правило медицины: чем раньше диагностировано заболевание, тем больший и лучший эффект окажет лечение. Так и здесь, нужно диагностировать рак железы как можно скорее. К сожалению, терапия лекарственными препаратами при этой болезни не имеет никакого значения. Поэтому основным методом лечения остаётся оперативное вмешательство, независимо от того, доброкачественная ли это опухоль или злокачественная.
Клинические рекомендации по лечению данной патологии содержат сведения о необходимости проведения подготовительных мероприятий перед операцией. Они заключаются в назначении особой диеты с включением продуктов, содержащих большие дозы кальция. Это рыба, говяжье мясо, молочные продукты, различные зерновые и крупы, творог. Вдобавок проводят форсирование мочевыделительной функции: внутривенно капельно вводят физраствор, дают мочегонные препараты. Для предотвращения гиперкальциемического криза допустимо ввести бикарбонат натрия или раствор глюкозы.

Хирургическое лечение
Вмешательство проводится в условиях общего наркоза. Всего продолжительность операции составляет от одного до трёх часов, в зависимости от выбранной тактики и объёма операции. Так как это очень редкая патология, то инвазивное вмешательство должен осуществлять только опытный хирург.
Когда раковое новообразование обнаружено на ранних стадиях, есть возможность убрать железу. В данном случае врач может полностью удалить паращитовидную железу (паратиреоидэктомия), если речь идёт о доброкачественном образовании, щитовидную железу (тиреоидэктомия), выполнить гемитиреоидэктомию (убрать половину щитовидной железы), резецировать перешеек или же может удалить отдельные участки. В современное время предпочитаются не открытые операции, а эндоскопические с использованием специального видеооборудования. Этот вид вмешательств менее травматичен для пациента, но единственный минус в том, что хирург может не убрать патологические клетки полностью, что в дальнейшем приведёт к рецидиву заболевания.
Если опухоль обнаруживается в локальных лимфатических узлах, они тоже подлежат обязательному удалению, чтобы остановить распространение раковых клеток в другие органы и системы. Если метастазирование уже произошло, все очаги не удастся удалить. В таком случае применяется лучевая и химиотерапия.
После проведённой операции пациентам обязательно назначаются инъекции кальция и витамина Д. Это профилактика развития гипопаратиреоза. При удалении щитовидной железы назначается заместительная гормональная терапия, причем не временная, а пожизненная.
Лучевая терапия
Применяется для замедления роста раковых клеток, назначается при метастазах. Для лечения используется ионизирующее облучение. Врачом определяется схема лечения, которая включает строго определённое количество процедур на конкретный срок. Проводить этот вид терапии может только врач-онколог со специальным образованием.
Химиотерапия
Применяются лекарственные препараты, которые направлены на уничтожение раковых клеток. При самом поражении паращитовидных желёз приносит незначительный эффект, больше используется при метастатических поражениях или рецидивах рака. Сопровождается большим количеством побочных эффектов.

Прогноз выживаемости
Ни один врач не даст абсолютно точного ответа о дальнейшем прогнозе жизни. Всё зависит от:
- концентрации кальция в крови;
- стадии, на которой диагностирован рак;
- наличия метастатического поражения лимфатических узлов и других органов;
- сопутствующих патологий пациента и его общего состояния здоровья;
- рецидивов болезни.
Но волноваться не стоит, в большинстве случаев прогноз болезни благоприятный. Относительно онкологических заболеваний других органов рак паращитовидной железы легче поддаётся лечению, в особенности на ранних стадиях. Главное, необходимо соблюдать все рекомендации лечащего врача, регулярно наблюдаться и контролировать периодически уровень кальция в крови. Он нормализуется уже после вторых суток после операции.
Выживаемость в пятидесяти процентах случаях составляет двадцать лет. Ещё в восьмидесяти процентах – 10 лет. И в девяноста процентах случаев выживаемость достигает пяти лет.
К сожалению, от рецидивов болезни никто не застрахован. Даже после успешно выполненной операции рак может вновь вернуться. Это происходит примерно у половины больных в течение жизни.
Профилактика рака околощитовидных желез
Обезопаситься на сто процентов, конечно, нельзя. Но можно выполнять простые правила, которые снизят риск возникновения онкологии. Фактор риска – дефицит кальция, нужно полноценно и правильно питаться, а в рацион включать продукты с повышенным содержанием кальция. Сюда относятся молочные продукты, рыба, морепродукты, творог, говядина. Стараться меньше употреблять алкоголя, так как продукты расщепления этилового спирта содействуют ускоренному выделению кальция из организма. Допустимо под контролем лечащего врача применять добавки, содержащие кальций и витамин Д.
Помимо диеты, периодически необходимо проходить регулярные профилактические обследования у врачей, следить за концентрацией кальция в крови и уровнем паратгормона. Желательно проведение ультразвукового исследования раз в шесть месяцев при наличии факторов риска, к примеру, при облучении шеи во время лучевой терапии или семейной предрасположенности.
onko.guru
Опухоли паращитовидных желез — причины, симптомы, диагностика и лечение
Опухоли паращитовидных желез — новообразования околощитовидных желез, представленные доброкачественными аденомами и злокачественными карциномами. Опухоли паращитовидных желез практически всегда гормонально-активны, поэтому сопровождаются симптомами гиперпаратиреоза и гиперкальциемией; рак паращитовидных желез обнаруживается в виде пальпируемого образования на шее, иногда приводит в сдавлению пищевода, трахеи, парезу возвратного гортанного нерва. Диагностика опухолей паращитовидных желез заключается в выполнении УЗИ, тонкоигольной биопсии, радиоизотопного сканирования, КТ, селективной артериографии с забором венозной крови и определением уровня паратгормона. При опухолях паращитовидных желез показано их удаление; при раке — тотальное удаление околощитовидных желез и лимфаденэктомия.
Общие сведения
Среди опухолей паращитовидных желез в эндокринологии встречаются доброкачественные аденомы (паратиреоаденомы) и злокачественные карциномы (рак). Опухоли паращитовидных желез являются достаточно редкими находками, однако в большинстве случаев обладают гормональной активностью, что служит важным диагностическим критерием. Гормонально-неактивные формы опухолей паращитовидных желез диагностируются менее чем в 5% наблюдений. Паратиреоаденомы морфологически представлены аденомами из главных светлых клеток, аденомами из главных темных клеток, аденомами из ацидофильных клеток и аденолипомами.
Рак паращитовидных желез встречается в 0,5-2% случаев, обычно у лиц в возрасте 50-60 лет. Он может являться первичным процессом или развиваться вследствие озлокачествления аденомы. Гистологически опухоль представлена трабекулярным солидным раком. Основным признаком злокачественности служит инвазивный рост опухоли с прорастанием капсулы и окружающих тканей.
Опухоли паращитовидных желез
Причины опухолей паращитовидных желез
Этиология опухолей паращитовидных желез неизвестна. Гиперпаратиреоз, вызванный гиперплазией или опухолями паращитовидных желез, может носить спорадический или семейный характер с аутосомно-доминантным типом наследования. Опухоли паращитовидных желез чаще всего являются компонентом синдрома множественных эндокринных неоплазий (МЭН типа I или II).
Ряд авторов высказывают мнение о связи опухолей паращитовидных желез с недостаточным питанием, авитаминозами, пониженным уровнем кальция, хроническим отравлением солями тяжелых металлов и т. д.
Симптомы опухолей паращитовидных желез
Клиническая картина гормонально активных опухолей паращитовидных желез связана с явлениями гиперпаратиреоза, обусловленного повышенной секрецией паратгормона и гиперкальциемией. При опухолях паращитовидных желез могут развиваться различные клинические синдромы: почечный, костно-мышечный, сердечно–сосудистый, желудочно-кишечный и др.
Почечный синдром при опухолях паращитовидных желез характеризуется полиурией, жаждой, снижением концентрационной функции почек, развитием мочекаменной болезни, почечного тубулярного ацидоза, диффузного нефрокальциноза, почечной недостаточности. Поражение органов желудочно-кишечного тракта может сопровождаться язвенной болезнью желудка и двенадцатиперстной кишки, панкреатитом, ЖКБ, запорами, диареей, анорексией, рвотой, желудочно-пищеводным рефлюксом.
Гиперкальциемия, вызываемая гормонально-активными опухолями паращитовидных желез, приводит к обызвествлению сосудов и клапанов сердца, артериальной гипертензии и аритмиям. При поражении глаз отмечается отложение кальция в поверхностных слоях роговицы, развитие кератита, катаракты. Нередко присоединяются признаки поражения центральной нервной системы — утомляемость, слабость, головная боль, депрессия, психозы.
Злокачественные опухоли паращитовидных желез могут изменять конфигурацию шеи, сопровождаться дисфагией и дисфонией за счет прорастания окружающих тканей и пареза гортани из-за вовлечения возвратного гортанного нерва. При пальпации рак паращитовидных желез определяется в виде плотной бугристой опухоли, имеющей ограниченную подвижность. Метастазы злокачественных опухолей паращитовидных желез определяются в лимфатических узлах шеи и средостения, легких, реже — костях, печени и почках.
Диагностика опухолей
Лабораторные исследования при опухолях паращитовидных желез выявляют увеличение уровня паратгормона, гиперкальциемию и гипофосфатемию, повышенную экскрецию кальция и фосфора с мочой. С целью топической диагностики опухолей паращитовидных желез проводится УЗИ, компьютерная томография шеи, субтракционная сцинтиграфия паращитовидных желез. Селективная ангиография позволяет не только визуализировать опухоль паращитовидных желез, но и произвести забор венозной крови для определения в ней уровня паратиреоидного гормона. Морфологическая верификация формы опухоли паращитовидных желез достигается благодаря тонкоигольной аспирационной биопсии.
В интересах оценки поражения других органов могут проводиться УЗИ брюшной полости, почек, фиброгастродуоденоскопия, эхокардиография, денситометрия, рентгенография грудной клетки и пищевода, консультации узких специалистов (гастроэнтеролога, невролога, кардиолога, нефролога, офтальмолога, отоларинголога). Дифференциальная диагностика осуществляется между гиперплазией и опухолями паращитовидных желез, а также различными формами паратиреоидной неоплазии.
Лечение опухолей паращитовидных желез
Опухоли паращитовидных желез лечатся только оперативным путем. На дооперационном этапе показано проведение симптоматической коррекции гиперкальциемии. При доброкачественных формах опухолей выполняется удаление аденомы, субтотальное удаление паращитовидных желез, иногда вместе с прилегающей долей щитовидной железы. В процессе операции необходимо избегать разрыва капсулы аденомы из-за опасности имплантационного рецидива опухоли паращитовидных желез.
При раке производится тотальное удаление околощитовидных желез, тиреоидэктомия с лимфодиссекцией и резекцией вовлеченных тканей. Лучевая терапия при злокачественных опухолях паращитовидных желез неэффективна. Послеоперационный гипопаратиреоз устраняется введением кальция и витамина D. Местные рецидивы опухолей паращитовидных желез возникают у 50% пациентов.
www.krasotaimedicina.ru
Опухоли паращитовидной железы, аденомы и карциномы, лечение и прогноз
В паращитовидной железе могут появляться аденомы (доброкачественные новообразования) и карциномы (злокачественные). В большинстве случаев они гормонально-активны и приводят к развитию гиперпаратиреоза – недуга, при котором паратгормоны паращитовидной железы вырабатываются в больших количествах. На наличие опухоли может указывать шишка на шее, которая сдавливает соседние органы – трахею, пищевод, однако окончательный диагноз ставится после проведения комплексного обследования.
Оглавление: Общие сведения Причины Симптомы новообразований паращитовидной железы Диагностика Лечение Профилактика Прогноз при опухолях паращитовидной железы
Общие сведения
Паращитовидная железа расположена на задней поверхности щитовидки. В норме у человека функционирует 2 пары желез – в нижней и верхней части долей органа, соединенных перешейком.
Опухоли паращитовидных желез находят редко (в 2% случаев всех онкологических заболеваний). При этом 95% всех диагнозов подтверждают наличие гормонально-активных новообразований, в то время как 5% являются гормонально-неактивными. Именно влияние на синтез гормонов паращитовидной железы позволяет врачам заподозрить недуг.
Обратите внимание! В зоне риска – люди, достигшие 50 – 60-летнего возраста.
Механизм развития заболевания ученые объясняют перерождением здоровых клеток железы. Происходит это под влиянием внешних факторов, например, если человек проходит курс лучевой терапии, направленной на облучение шеи.
Растет опухоль медленно. Указывать на ее наличие могут признаки, которые не вызывают дискомфорта у человека, поэтому новообразования тяжело диагностируются.
Причины
 Точных причин развития опухолей паращитовидной железы ученые не называют. Помимо облучения, они указывают наследственность, акцентируя внимание на том, что патологии подвержены люди с синдромом множественных эндокринных неоплазий.
Точных причин развития опухолей паращитовидной железы ученые не называют. Помимо облучения, они указывают наследственность, акцентируя внимание на том, что патологии подвержены люди с синдромом множественных эндокринных неоплазий.
Некоторые исследователи считают, что благоприятные условия для развития опухоли создают авитаминозы, вызванные неполноценным питанием, отравления солями тяжелых металлов. Приводит к этому и низкий уровень кальция в организме.
Возможной причиной развития патологии также может быть изменение структуры молекулы белка, кальмодуллина, который в норме связывает ионы кальция и доставляет их в паратиреоидные клетки. Патология провоцирует хаотический митоз клеток или их деления, в результате чего их количество увеличивается, и аденома возникает.
Симптомы новообразований паращитовидной железы

Аденомы развиваются из основных секреторных клеток – паратиреоцитов и находятся в нижних железах. Что касается симптоматики, то на первый план выходят явления гиперпаратиреоза, гиперкальциемии.
У пациента развиваются почечный синдром, который проявляется:
Желудочно-кишечный синдром влечет за собой:
Со стороны сердечно-сосудистой системы наблюдаются:
Обратите внимание! В результате гиперкальцимии соли кальция могут откладываться также в поверхностных слоях роговицы глаз, провоцируя развитие катаракты, кератита.
Если поражается центральная нервная система, человек:
В случае развития карциномы меняется конфигурация шеи, в результате чего прощупывается бугристость, шишка с ограниченной подвижностью. По мере прогрессирования заболевания метастазы разрастаются в лимфатические узлы, легкие, реже кости, печень, почки.
Когда опухоль давит на окружающие органы, к вышеописанным признакам добавляются:
- сухой кашель;
- голосовая осиплость;
- усиленное потоотделение;
- болезненность в костных структурах.
Вследствие развития мочекаменной болезни наблюдаются почечные колики, иногда появляется боль в животе, повышается ломкость костей, как результат появления остеопороза
Важно! В первую очередь у пациентов с опухолью паращитовидной железы проявляются признаки гиперпаратиреоза. Ввиду того, что при этом поражается несколько органов, что влечет за собой размытую симптоматику, постановка диагноза затрудняется.
Диагностика
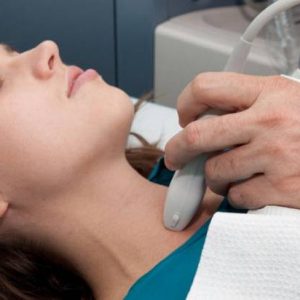 Наличие опухолей паращитовидной железы подтверждает эндокринолог, онколог. При выборе терапии назначается консультация хирурга. Изначально пациенту выписывают направления на лабораторные исследования крови и мочи (по Нечипоренко), цель которых заключается в выявлении уровня паратгормона, а также уровня кальция и фосфора.
Наличие опухолей паращитовидной железы подтверждает эндокринолог, онколог. При выборе терапии назначается консультация хирурга. Изначально пациенту выписывают направления на лабораторные исследования крови и мочи (по Нечипоренко), цель которых заключается в выявлении уровня паратгормона, а также уровня кальция и фосфора.
Для выявления места локализации опухоли проводят УЗИ, компьютерную томографию шеи, субстракционную сцинтиграфию паращитовидных желез (радионуклидное исследование, заключающееся во введении в организм больного радиоизотопов, которые поглощаются тканями паращитовидных желез и позволяют получить их изображение с помощью специального оборудования).
Обратите внимание! С целью визуализации опухоли проводится селективная ангиография. Процедура также позволяет осуществить забор венозной крови для выявления уровня паратгормона в ней. Форма опухоли определяется посредством проведения тонкоигольной аспирационной биопсии.
Если врач заподозрит поражение других органов, он назначит:
При необходимости назначаются консультации кардиолога, нефролога, офтальмолога, отоларинголога, невролога, гастроэнтеролога.
Комплексное исследование позволяет исключить наличие гиперплазии и подтвердить наличие опухоли.
Лечение
 Вылечить опухоль паращитовидной железы медикаментозным путем невозможно. Единственный способ ее устранения – хирургическое вмешательство
Вылечить опухоль паращитовидной железы медикаментозным путем невозможно. Единственный способ ее устранения – хирургическое вмешательство
Дополнительно на этапе подготовки внутривенно вводят физраствор, мочегонные средства для форсирования диуреза. Если есть риск развития гиперкальмического криза, приписывают глюкозу в растворе и бикарбонат натрия.
Операцию проводят под общим наркозом. По времени она растягивается на 1 – 3 часа, в зависимости от места локализации и величины опухоли. При этом врач может:
- полностью удалить железу, если проводится тиреоидэктомия;
- удалить одну долю щитовидки, когда имеет место гемитиреоидэктомия;
- удалить перешеек железы;
- удалить отдельные участки, если проводится субтотальная эктомия.
Важно! Способ резекции выбирается индивидуально на основании полученных результатов обследования пациента.
Профилактика
Предотвратить развитие заболевания можно, следя за своим питанием. Ввиду того, что болезнь развивается вследствие дефицита кальция, нужно позаботиться о том, чтобы его хватало, то есть ввести в рацион молочные продукты, грибы, жирную рыбу и морепродукты, сырые фрукты и овощи.
Некоторые специалисты советуют дополнительно пить курсами витамины с высоким содержанием кальциферола.
Прогноз при опухолях паращитовидной железы
 В большинстве случаев после проведения операции прогноз благоприятный. Врачи рекомендуют пациентам оставаться под их наблюдением во время реабилитационного периода и регулярно проверять уровень кальция в организме. Он должен нормализоваться уже на вторые сутки после хирургического вмешательства. Нормализация других органов и систем наблюдается спустя несколько месяцев после операции. Несмотря на это, рецидивы диагностируются у 50% больных.
В большинстве случаев после проведения операции прогноз благоприятный. Врачи рекомендуют пациентам оставаться под их наблюдением во время реабилитационного периода и регулярно проверять уровень кальция в организме. Он должен нормализоваться уже на вторые сутки после хирургического вмешательства. Нормализация других органов и систем наблюдается спустя несколько месяцев после операции. Несмотря на это, рецидивы диагностируются у 50% больных.
Опухоли паращитовидной железы – доброкачественные и злокачественные новообразования, которые являются следствием мутаций клеток. Ввиду того, что развиваются они при дефиците кальция в организме, медики рекомендуют увеличить потребление продуктов с этим веществом в составе по достижению 50-летнего возраста.
Чумаченко Ольга, медицинский обозреватель
8,765 просмотров всего, 1 просмотров сегодня
 Загрузка…
Загрузка… okeydoc.ru
симптомы, причины, виды, диагностика и лечение
Опухоли паращитовидных желез — новообразования, формирующиеся в парных эндокринных органах, расположенных рядом с щитовидкой, — могут иметь различный характер. Длительное присутствие узлов негативно влияет на выработку гормонов, ответственных за усвоение кальция в крови. При отсутствии лечения развивается опасное для жизни состояние — гиперкальциемия.

Опухоли паращитовидных желез — новообразования, формирующиеся в парных эндокринных органах, расположенных рядом с щитовидкой, — могут иметь различный характер.
Причины опухоли паращитовидной железы
Точные причины возникновения новообразований паращитовидной железы не выяснены. К провоцирующим факторам относят:
- генетическую предрасположенность;
- синдром множественных эндокринных неоплазий;
- дефицит витаминов, вызванный неправильным питанием;
- интоксикация организма тяжелыми металлами;
- недостаток кальция;
- изменение структуры кальмодуллина — белка, связывающего ионы кальция и доставляющего их в клетки паратироциты;
- нарушение процессов деления клеток;
- пожилой возраст.
Виды
Новообразования паращитовидных делятся на:
- Доброкачественные. Аденома формируется из паратироцитов и располагается в нижних железах. Способствует возникновению гиперпаратиреоза. Киста возникает достаточно редко, она представляет собой плотную капсулу, заполненную жидким содержимым. Не имеет сплошной эпителиальной выстилки.
- Злокачественные. Карцинома состоит из измененных клеток паратироцитов. Опухоль чаще всего выявляется у пожилых людей. Встречаются наследственные формы рака.
Симптомы
Опухоли негативно влияют на функции паращитовидных желез. Клиническая картина включает признаки гиперкальциемии и гиперпаратиреоза.
Распространенные проявления заболевания:
- почечный синдром. Сопровождается появлением камней в почках, нарушением концентрационной функции органов, развитием тубулярного ацидоза;
- поражение пищеварительной системы. Проявляется в виде изъязвления слизистых оболочек желудка и двенадцатиперстной кишки, симптомов панкреатита (снижения аппетита, запоров и диареи, истощения организма). Реже возникает гастроэзофагеальный рефлюкс, при котором кислое содержимое желудка попадает в пищевод;
- нарушение функций сердечно-сосудистой системы, проявляющееся в виде аритмии, кальциноза крупных артерий, артериальной гипертонии;
- поражение органов зрения. На фоне гиперкальциемии соли откладываются в роговице глаз, способствуя появлению признаков катаракты и кератита;
- нарушение функций головного мозга. Пациент жалуется на повышенную утомляемость, общую слабость, головные боли, депрессии, психозы;
- изменение конфигурации шеи. При пальпации обнаруживается бугристость, округлое образование с низкой подвижностью;
- поражение лимфатической системы. Выраженный болевой синдром, вызванный появлением вторичных очагов в костях, печени, легких и почках. Это характерно для злокачественных опухолей.
На поздних стадиях опухоль паращитовидной железы начинает сдавливать окружающие ткани, из-за чего появляются:
- приступы кашля;
- изменение тембра голоса;
- боли в области шеи;
- повышенная потливость.

На поздних стадиях опухоль паращитовидной железы начинает сдавливать окружающие ткани, из-за чего появляется повышенная потливость.
Нарушение усвоения кальция способствует появлению почечной колики, болей в животе, патологических переломов.
Диагностика опухолей паращитовидных желез
Выявление опухолей паращитовидной осуществляется с помощью следующих методов:
- анализа крови на уровень паратгормона, кальция и фосфора;
- исследования мочи по Нечипоренко;
- УЗИ шейной области. Используется для определения локализации и размеров новообразования;
- сцинтиграфии паращитовидных желез. Позволяет получить изображение тканей органов путем введения радиоактивных изотопов;
- тонкоигольной биопсии с последующим гистологическим исследованием. Позволяет определить характер новообразования;
- УЗИ органов брюшной полости;
- рентгенологического исследования грудной клетки;
- ЭКГ;
- фиброгастродуоденоскопии. Способ позволяет оценить состояние органов пищеварительной системы.
Лечение
Для лечения аденомы или кисты паращитовидной используют следующие методы:
- удаление опухоли;
- коррекцию гиперкальциемии в период подготовки к операции. Внутривенно вводят раствор глюкозы, физраствор, диуретики, бикарбонат натрия;
- частичное удаление желез.

Для лечения аденомы или кисты паращитовидной железы используют хирургическое удаление опухоли.
При раке показаны:
- тотальное иссечение паращитовидных желез;
- тиреоидэктомия;
- резекция окружающих тканей и близлежащих лимфоузлов;
- введение кальция и витамина D в послеоперационный период.
Прогнозы
Прогноз при аденоме и кисте благоприятный. Пациент должен находиться под наблюдением эндокринолога. Уровень кальция в крови приходит в норму через несколько дней после операции.
Для полного восстановления организма требуется не менее года. Повторный рост опухоли диагностируется в половине случаев.
Шансы на выздоровление резко снижаются в случае злокачественного характера опухоли. При обнаружении на ранних стадиях средняя 5-летняя выживаемость составляет 80%, при наличии метастазов этот показатель снижается до 30%.
schitovidka03.ru
симптомы, причины, лечение, прогноз жизни
Рак паращитовидной железы — достаточно редкое заболевание, не свойственное для молодых пациентов, чаще возникает у пожилых женщин. Паращитовидные железы — парные органы, располагающиеся в задней части шеи, относятся к системе внутренней секреции, развитие злокачественной опухоли может длительное время оставаться незамеченным, т. к. специфических симптомов рак не имеет.
Причины
Злокачественная опухоль паращитовидной железы — результат перерождения здоровых клеток либо длительного наличия доброкачественного новообразования.
Процесс сопровождается распространением атипичных клеток в близлежащие органы и ткани.
Развитию заболевания способствуют следующие факторы:
- пожилой возраст;
- перенесенная ранее лучевая терапия головной и шейной областей;
- синдром множественной эндокринной неоплазии;
- отравление организма солями тяжелых металлов;
- дефицит витаминов, йода и кальция;
- истощение организма;
- курение;
- проживание в неблагоприятной экологической обстановке.
Симптомы
Опухоль паращитовидной железы отличается медленным ростом, поэтому симптомы на ранних стадиях отсутствуют.
По мере роста новообразования нарушается гормональная активность органа и развивается компрессионный синдром, что способствует появлению таких признаков, как:
- изменение тембра голоса, одышка, кашель. Связаны с прорастанием опухоли в гортань, трахею и голосовые связки;
- неконтролируемая жажда, диарея, резкое снижение веса;
- повышенная утомляемость, чувство слабости;
- нарушение функций сердечно-сосудистой системы. Пациент жалуется на учащенное сердцебиение, повышенное давление, боли за грудиной;
- боли в костях. На фоне повышения уровня паратгормона кальций вымывается из костей, развивается остеопороз;
- наличие уплотнения в шейной области. Злокачественное новообразование паращитовидной железы отличается низкой подвижностью, неоднородной структурой, отсутствием капсулы;
- признаки поражения отдаленных органов. В зависимости от места проникновения метастазов человек может жаловаться на боли в суставах и голове, кашель, головокружения;
- воспаление лимфоузлов. Увеличиваясь, они спаиваются с трахеей, щитовидной железой, пищеводом.
Проблемы с щитовидкой: симптомы и лечение
Какие симптомы гипертиреоза у женщин?
Гипотиреоз: что это такое? Подробнее>>
Диагностика
Для выявления рака паращитовидных желез используют:
- Первичный осмотр пациента. Врач анализирует имеющиеся у пациента симптомы, выявляет наличие генетической предрасположенности, пальпирует шейную область.
- Общий и биохимический анализы крови. Дают возможность обнаружить повышение уровня кальция и фосфора, а также паратгормона.
- Исследование мочи. Используется для диагностики повышенной экскреции кальция почками.
- УЗИ, КТ и радиоизотопное сканирование паращитовидных желез. Используются для выявления новообразований, оценки их размеров, локализации и гормональной активности.
- Селективная ангиография — метод, позволяющий не только увидеть опухоль, но и выполнить забор крови для анализа.
- Тонкоигольная биопсия. Во время процедуры получают образец, необходимый для проведения гистологического исследования. Метод позволяет определить характер новообразования с высокой точностью.
- Комплексное обследование организма. Включает УЗИ органов брюшной полости и малого таза, ЭКГ, фиброгастродуоденоскопию, рентгенологическое исследование грудной клетки, денситометрию.
- Консультации узких специалистов.
Лечение
Рак паращитовидных желез лечат с помощью:
- Хирургических вмешательств. На ранних стадиях производится удаление новообразования, на поздних — паращитовидные органы извлекаются полностью. Нередко операция включает лимфодиссекцию и тиреоидэктомию.
- Медикаментозной терапии (введения кальция и витамина D). Назначается после хирургического вмешательства для коррекции гипопаратиреоза.
- Паллиативных методик. Применяются в случае появления отдаленных метастазов. Помогают избавить пациента от болевого синдрома и продлить его жизнь.
Продолжительность жизни
Продолжительность жизни при раке паращитовидной достаточно высока. Болезнь хорошо поддается лечению на ранних стадиях, большинство пациентов проживает не менее 10 лет после постановки диагноза. Прогноз ухудшается при агрессивном развитии опухоли и наличии метастазов.
proshhitovidku.ru
Как лечат рак паращитовидной железы за границей, сравнить цены
Рак паращитовидной железы считается достаточно редким онкологическим заболеванием. Эта болезнь прогрессирует очень медленно, что дает шанс пациенту на полное выздоровление даже при наличии отдаленных метастазов.
Как выбрать клинику Сегодня онкологические заболевания лучше всего лечат в Израиле, странах Западной Европы и в США. Уже много лет, как в этих государствах действует передовая медицина и новейшие технологии в лечении и диагностике злокачественных заболеваний.
Сегодня онкологические заболевания лучше всего лечат в Израиле, странах Западной Европы и в США. Уже много лет, как в этих государствах действует передовая медицина и новейшие технологии в лечении и диагностике злокачественных заболеваний.
Если вы решили лечиться за рубежом, то советуем обращаться в клиники Израиля, Германии и Соединенных Штатов Америки, где врачи спасают больных даже в самых сложных случаях.
Лучшие клиники Израиля
Лучшие клиники Германии
Клиники Австрии
Лучшие клиники Швейцарии
Лучшие клиники США
Лучшие клиники Китая
Лучшие клиники Кореи
Лучшие клиники Испании
Рак паращитовидной железы: лечение
Рак паращитовидной железы: лечение в Германии
В немецких медицинских учреждениях рак паращитовидной железы лечат с помощью современных эффективных методик, среди которых основными являются:
- Хирургия (малоинвазивные, органосохраняющие операции).
- Химиотерапия.
- Радиационное лечение.
Немецкие врачи руководствуются современными лечебными протоколами, и подбирают для пациента индивидуальное лечение.
Рак паращитовидной железы: лечение в США
Основным методом лечения рака паращитовидной железы в США является хирургия. Американские врачи предпочитают малоинвазивные операции, если это позволяют сложившиеся обстоятельства. Обычно, эндоскопические операции возможны, если опухоль небольшого размера.
При продвинутых стадиях заболевания, кроме хирургии, используются курсы химиотерапии и радиационного лечения.
Рак паращитовидной железы: лечение в Израиле
Рак паращитовидной железы – заболевание, требующее системного подхода. В Израиле с пациентами работает группа высококвалифицированных онкологов, специализирующихся в разных направлениях (онкохирурги, радиологи, специалисты по химиотерапии и другие). Команда врачей, опираясь на данные исследований, составляет индивидуальный лечебный план, который может включать в себя операционные и безоперационные методики.
Рак паращитовидной железы: хирургическое лечение
Полностью удалить опухолевую ткань можно с помощью хирургической операции. В зависимости от размеров новообразования и степени его распространения, возможно выполнение различных операций.
Нередко рак паращитовидной железы поражает и щитовидную железу. В таких случаях выполняется резекция опухоли вместе с частью щитовидки, мышечных тканей и возвратного гортанного нерва. В Израиле врачи проводят такие операции очень аккуратно, без разрыва капсулы новообразования, чтобы не допустить распространения раковых клеток в близлежащие органы.
Если опухоль небольших размеров, то возможно выполнение малоинвазивной операции, которая проводится с использованием современных эндоскопических технологий. Такие операции не приводят к обильным кровопотерям, а пациент восстанавливается в течение считанных дней. Кроме того, после малоинвазивного вмешательства на шее практически не остается шрамов, что важно, особенно для женщин.
Если рак паращитовидной железы дает рецидив, то иногда распространение злокачественного процесса затрагивает множество участков шеи. В таких ситуациях хирург удаляет максимальное количество пораженных опухолью тканей, стараясь сохранить больному возвратный нерв гортани.
Рак паращитовидной железы обычно характеризуется медленным прогрессированием и редко поражает лимфатические узлы. Однако если это произошло, то выполняется лимфаденэктомия – удаление лимфоузлов. Медленный рост такого типа рака позволяет успешно справляться в случае его метастазирования даже в отдаленные органы (например, в печени, легких или в костях).
При локализованном раке паращитовидной железы можно обойтись резекцией с удалением регионарных лимфатических узлов, лучевой терапией и поддерживающим лечением для нормализации гормонального фона.
При метастатическом раке паращитовидной железы, помимо удаления основного очага опухоли, иссекаются регионарные и отдаленные метастазы. После хирургической операции выполняется несколько курсов химиотерапии и радиационного лечения.
Рак паращитовидной железы: консервативное лечение
Среди консервативных методов лечения при диагнозе «рак паращитовидной железы» чаще всего используется:
- Химиотерапия. Цитостатические препараты, применяющиеся при химиотерапии, уничтожают раковые клетки, что позволяет замедлить рост опухоли. Часто при раке паращитовидной железы химиотерапевтическое лечение используется в случае, когда опухоль нельзя удалить полностью и когда болезнь дает рецидив или метастазы. В Израиле врачи применяют современные химиопрепараты, отличающиеся высокой эффективностью и безопасностью. Перед лечением выполняют анализ крови, который показывает, сможет ли больной перенести химиотерапевтический курс без серьезных побочных реакций.
- Лучевая терапия. В Израиле радиационное лечение проводят на новейших аппаратах, прицельно облучающих опухоль без затрагивания здоровых тканей. При диагнозе «рак паращитовидной железы» радиационное лечение применяется для предотвращения рецидива заболевания и избавления от метастазов.
- Медикаментозная терапия. Часто болезнь сопровождается гиперкальциемией и нарушениями гормонального фона. Для коррекции этих состояний используется лекарственная терапия.
Инновационные методы лечения
- Малоинвазивная хирургия
- Радиационное лечение
Получить цены
Рак паращитовидной железы: диагностика
Рак паращитовидной железы: обследование в Германии
В немецких клиниках имеется самое современное медицинское оборудование в Европе, позволяющее провести точную диагностику. Обычная схема диагностики при подозрении на рак паращитовидной железы в Германии включает в себя:
- Первичное консультирование онколога и физикальное обследование больного.
- Ультразвуковое исследование шеи и органов средостения.
- Рентгенография органов грудной клетки.
- Анализы крови – общие, биохимические и специфические анализы.
- КТ и МРТ.
- ПЭТ-КТ.
- Биопсия и гистологическое исследование.
Рак паращитовидной железы: обследова
hospitalbooking.com
Рак паращитовидной железы симптомы и признаки, диагностика, лечение | Онкологические заболевания щитовидной железы
Рак паращитовидной железы: симптомы
В большинстве случаев на начальном этапе опухоль растет медленно. Основная клиническая картина – результат нарушений выработки паратгормона, симптомы, появляющиеся из-за давления опухоли на близлежащие ткани и признаки общей интоксикации.
Больного могут беспокоить:
- наличие небольших узелковых образований в области щитовидной железы;
- общая и мышечная слабость;
- раздражительность;
- осиплость голоса;
- першение в горле, заставляющее прокашливаться;
- необъяснимая жажда;
- потеря аппетита и исхудание;
- мочекаменная болезнь;
- остеопороз, провоцирующий хрупкость костей;
- боли в костях и животе.
При метастазировании опухоли к основным симптомам рака паращитовидных желез добавляются и признаки поражения того или другого органа.
Диагностика онкопатологии в Онкологическом центре «СМ-Клиника»
Наличие современного оборудования способствует тому, что пациенты онкоцентра проходят все необходимые исследования, не выходя из стен клиники. Здесь им доступна современная лаборатория, делающая анализы на онкомаркеры, уровень кальция, паратгормона, фосфатов и другие исследования крови и мочи. Хорошим подспорьем в визуализации онкопроцесса становится УЗИ или КТ.
К сожалению, помочь определить степень злокачественности выявленной опухоли паращитовидной железа ни её симптомы, ни методы визуализации не могут. Рак внешне очень похож на аденому, а сделать тонкоигольную аспирационную биопсию удается далеко не всегда, так как образование редко имеет УЗ-доступ.
В Онкологическом центре «СМ-Клиника» трудятся самые лучшие онкологи-эндокринологи Москвы. Их многолетний опыт и знание всех тонкостей развития онкопроцессов позволяет быстро и точно дифференцировать один вид опухоли от другого. А это способствует правильному подбору лечения и минимизации возможных осложнений.
Лечение рака паращитовидной железы в Онкологическом центре «СМ-Клиника»
Основной метод лечения – оперативное вмешательство. Операция проводится только после всестороннего амбулаторного обследования пациента и консультаций эндокринолога и хирурга. Предоперационной госпитализации не требуется.
Для повышения шанса на успех и снижения вероятности рецидивов используется открытая методика ведения операции. Она позволяет опытным хирургам увидеть размер опухоли и провести нужный объем иссечения тканей паращитовидной и щитовидной железы, лимфатических узлов.
Последующее пребывание в стационаре – 1-2 дня. Через 1-2 недели пациент может возвращаться к полноценной жизни. Для поддержания уровня кальция многим людям потребуется дальнейший прием кальцесодержащих препаратов и витамина D, при полном удалении щитовидной железы – гормонотерапия.
При необходимости онкологи центра «СМ-Клиника» проводят дальнейшее лечение пациентов — химиотерапию или терапию радиойодом.www.oncology-centr.ru
