Обратная сторона ЭКО. Чем опасно искусственное зачатие? | Новости | ЗДОРОВЬЕ
Быть матерью – нормальное желание любой женщины. Однако не у каждой получается забеременеть естественным путем. Кто-то в итоге решается на суррогатное материнство, но чаще всего – на ЭКО, экстракорпоральное оплодотворение. «За помощью в клиники чаще всего приходят женщины, уже достигшие 30 лет. Этот возраст многие называют эдаким рубежом «самостоятельной беременности», – объясняет репродуктолог Дмитрий Климов. – Осложнения могут возникнуть абсолютно у любой женщины, но в группе риска оказываются, как правило, будущие мамы более старшего возраста»
Хотя даже при естественном зачатии женщины после 30-ти требуют более пристального внимания врачей, ведь любая поздняя беременность может привести к порокам развития плода.
Репродуктолог рассказал о малоизвестных последствиях ЭКО, которые подстерегают каждую пациентку.
Проблемы с печенью
На них жалуется практически каждый, кто когда-либо принимал такие тяжелые препараты, как антибиотики и различные стимуляторы.
Кардиомиопатия
Этот недуг сердечной мышцы проявляется в первичном поражении самой толстой мышцы сердца – миокарда. Из-за этого женщина может почувствовать одышку даже в состоянии покоя, приступы удушья, острые боли в сердце, слабость. Характерны для этой болезни и отеки ног. «Огромные дозы гормонов не могут пройти бесследно. Как итог – увеличение содержания эстрогенов в крови. По этой причине нарушается белковый обмен, и мышцы ослабевают», – предупреждает доктор.
Помимо этого, из-за большого количества женских гормонов повышается свертываемость крови, их высокая концентрация плохо сказывается на состоянии сердца.
Заболевания щитовидки
Функция этого важного органа может сильно пострадать из-за гиперстимуляции, которая проводится с целью созревания большего количества жизнеспособных яйцеклеток.
Сильнейшая гормональная нагрузка на женский организм не проходит бесследно. Она может вызвать такую болезнь щитовидной железы, как аутоиммунный тиреоидит. «Наибольшая вероятность столкнуться с этим недугом у женщин, которые еще до ЭКО имели проблемы с щитовидкой», – уточняет Дмитрий Климов.
Если женщину после или во время ЭКО начали беспокоить непереносимость жары, повышенная чувствительность к свету, обильное слезотечение, мышечные спазмы, снижение массы тела, быстрая утомляемость, бессонница, плаксивость, тахикардия, стали дрожать руки – это все признаки тиреоидита. Если его не лечить, то болезнь перейдет в более серьезный недуг – гипотиреоз.
Рак
Согласно исследованиям, проведенным в нескольких странах, развитие онкологического заболевания яичников и груди наиболее вероятно в первые три года после ЭКО. Объясняется это тем, что из-за стимуляции овуляции в фолликулах появляется слишком много яйцеклеток, из-за чего может образоваться опухоль.
Поэтому специалисты настаивают на том, что в период планирования беременности путем ЭКО будущей маме нужно пройти тщательное обследование: сделать рентген и УЗИ груди, обязательно проверить матку. Необходимо также сдать тест на онкомаркер CA 125. Он является предвестником рака яичников и молочной железы.
Список возможных негативных последствий ЭКО очень большой. Но Дмитрий Климов уверен, что их можно предупредить, если подойти к процедуре, подготовке организма и выбору клиники с большой ответственностью. Ведь результатом процедуры станет долгожданное рождение малыша, а ему просто необходима здоровая мама.
Смотрите также:
Осложнения после позднего ЭКО. Правда или миф
Доктор Вадим БережнойОснователь платформы MediGlobus. Медицинский эксперт, Заведующий отделением врачей-координаторов.
Русские и отечественные СМИ пестрят заголовками о том, что известная актриса и всеми любимая “няня Вика” – Анастасия Заворотнюк больна раком головного мозга (глиобластома 4-й стадии). Бытует мнение, что патология была вызвана гормональной стимуляцией перед ЭКО и поздней беременностью женщины. Поддает жару в огонь и тот факт, что похожая ситуация случилась с популярной российской певицей Жанной Фриске, которая также прибегала к экстрокорпоральному оплодотворению в зрелом возрасте и умерла от глиобластомы спустя 2 года после репродуктивной процедуры.
Бытует мнение, что патология была вызвана гормональной стимуляцией перед ЭКО и поздней беременностью женщины. Поддает жару в огонь и тот факт, что похожая ситуация случилась с популярной российской певицей Жанной Фриске, которая также прибегала к экстрокорпоральному оплодотворению в зрелом возрасте и умерла от глиобластомы спустя 2 года после репродуктивной процедуры.
Возможны ли подобные эффекты после позднего ЭКО? Какие шансы на успех данной процедуры и что необходимо делать, чтобы избежать осложнений? На все эти вопросы и не только ответят эксперты международной медицинской платформы MediGlobus.
ЧТО ТАКОЕ ЭКО?
Экстракорпоральное оплодотворение (ЭКО) – это репродуктивная технология, которая часто применяемая в случае бесплодия. Она подразумевает искусственное оплодотворение яйцеклетки, изъятой из организма женщины, в лабораторных условиях и дальнейшую подсадку эмбриона в полость матки для его естественного развития.
Более 40 лет назад в Великобритании появился первый ребенок “из пробирки” – Луиза Браун. С этого времени во всем мире количество детей, которые родились при помощи ЭКО, превысило 8 миллионов. Ежегодно около 2 миллионов пар лечат бесплодие в центрах репродуктивной медицины. Результат этого лечения – более 500,000 новорожденных малышей.
С этого времени во всем мире количество детей, которые родились при помощи ЭКО, превысило 8 миллионов. Ежегодно около 2 миллионов пар лечат бесплодие в центрах репродуктивной медицины. Результат этого лечения – более 500,000 новорожденных малышей.
КАК ПРОВОДИТСЯ ЭКО?
Перед ЭКО пациентка в обязательном порядке проходит тщательное обследование и проводит многочисленные анализы, которые помогут обнаружить возможные противопоказания к процедуре и покажут готовность женщины к оплодотворению. В число таких исследований входит: МРТ, УЗИ органов малого таза, ЭКГ, рентген грудной клетки, анализы на гормоны и т.д.
Если результаты обследования позволяют женщине выполнить экстракорпоральное оплодотворение, тогда ее ждет гормональная терапия для стимуляции овуляции. Когда яйцеклетки дозреют, их можно использовать для оплодотворения. Эмбрион развивается в условиях инкубатора в течение 2-5 дней, а затем подсаживается в матку. После подсадки пациентка принимает специальные гормональные препараты, которые способствуют прикреплению эмбриона в полости матки. При этом, успех процедуры не может гарантировать ни один врач. Все зависит от многих факторов: возраста и состояния здоровья пациентки, показатели гормонального фона женщины, качество оборудования и расходных материалов, а также квалификация специалистов клиники ЭКО.
При этом, успех процедуры не может гарантировать ни один врач. Все зависит от многих факторов: возраста и состояния здоровья пациентки, показатели гормонального фона женщины, качество оборудования и расходных материалов, а также квалификация специалистов клиники ЭКО.
РИСКИ ПОЗДНЕГО ЭКО
Позднее ЭКО не вызывает онкологии головного мозга, однако риск развития рака молочной железы или других органов репродуктивной системы, в следующие 20 лет жизни пациентки, увеличивается. Это связано с возрастной уязвимостью к применению гормональной терапии или высокими дозами гормонов, без которых женщинам после 40 лет тяжело забеременеть.
В случае с именитыми звездами российской эстрады, глиома скорее всего появилась до проведения ЭКО, а экстракорпоральное оплодотворение и беременность – это серьезная нагрузка на организм, которая создала условия для стремительного роста опухоли. Также в число самых распространенных осложнений и рисков позднего экстракорпорально оплодотворения входят:
Многоплодные роды
ЭКО увеличивает риск многоплодных родов, если в матку перенесено более одного эмбриона. Беременность с несколькими зародышами несет более высокий риск ранних родов и низкого веса ребенка при рождении, чем беременность с одним плодом.
Беременность с несколькими зародышами несет более высокий риск ранних родов и низкого веса ребенка при рождении, чем беременность с одним плодом.
Синдром гиперстимуляции яичников
Использование инъекционных препаратов для лечения бесплодия, таких как человеческий хорионический гонадотропин (ХГЧ), для стимуляции овуляции может вызвать синдром гиперстимуляции яичников, при котором яичники становятся опухшими и болезненными.
Симптомы обычно длятся неделю и включают: легкие боли в животе, вздутие, тошноту, рвоту и диарею. Однако, если беременность наступает, симптомы могут продолжаться еще несколько недель. Крайне редко возникает тяжелая форма синдрома гиперстимуляции яичников, которая может вызвать быстрое увеличение веса женщины и одышку.
Прерывание беременности
Частота выкидышей у женщин, зачавших малыша с помощью процедуры экстракорпорального оплодотворения, аналогична частоте выкидышей у женщин, которые зачали ребенка естественным путем – около 15-25%, но с возрастом этот показатель увеличивается в 2 раза.
Осложнения процедуры поиска яйцеклеток
Использование аспирационной иглы для сбора яйцеклеток может вызвать кровотечение, инфекцию или повреждение кишечника, мочевого пузыря или кровеносного сосуда.
Внематочная беременность
Приблизительно у 2-5% женщин, которые используют ЭКО, диагностируется внематочная беременность – оплодотворенная яйцеклетка имплантируется вне матки, обычно в маточную трубу. Такая яйцеклетка не может выжить вне матки, поэтому беременность прерывают.
Врожденные дефекты
Возраст матери является основным фактором развития врожденных дефектов, независимо от того, как ребенок зачат. Однако дети, зачатые с использованием ЭКО, подвергаются повышенному риску врожденных дефектов.
ШАНСЫ НА УСПЕХ
Женщины, которые ранее рожали, имеют больше шансов забеременеть, используя ЭКО, чем те, которые никогда не ощущали счастья материнства. У пациенток, безуспешно применявших ЭКО несколько раз, показатели эффективности искусственного оплодотворения ниже, чем у женщин, которые делают процедуру впервые. Немаловажно, что тяжелые формы эндометриоза существенно снижают шансы на беременность с помощью ЭКО.
Немаловажно, что тяжелые формы эндометриоза существенно снижают шансы на беременность с помощью ЭКО.
Также на успех экстракорпорального оплодотворения влияет образ жизни пациентки. У курящих женщин обычно меньше яйцеклеток, извлекаемых во время ЭКО, и они чаще не приживаются. Курение снижает шансы на беременность посредством ЭКО, более чем на 50%.
Ожирение, употребление алкоголя, рекреационных наркотиков, чрезмерного кофеина и некоторых лекарств также может влиять на возможность женщины стать матерью и выносить здорового ребенка, зачатого искусственным путем.
ЗАКЛЮЧЕНИЕ
Критически важно проходить тщательное медицинское обследование перед процедурой ЭКО. Это поможет исключить возможные риски осложнений и повысить шансы на успешный исход. Также нельзя пренебрегать рекомендациями врача, который ведет пациента и наблюдает за состоянием его здоровья. В случае каких-либо патологий беременности, необходимо незамедлительно обращаться к доктору, не теряя драгоценное время, которое сохранить жизнь матери и ребенка.
Больше информации о центрах ЭКО и особенностях проведения процедуры, можно узнать у врачей-координаторов международной медицинской платформы MediGlobus.
Получить бесплатную консультацию
Доктор Вадим Бережной
Основатель платформы MediGlobus. Медицинский эксперт, Заведующий отделением врачей-координаторов.
Editor
Более 2 лет пишет медицинские тексты. Опыт работы в сфере копирайтинга превышает 6 лет. Имеет образование по направлению “Социально-правовая защита”. Освоила программу медицинских курсов. Изучает коммуникативные техники ведения переговоров с пациентами. В свободное время посещает тренинги и семинары по медицинской психологии.
Похожие посты
Как терапия стволовыми клетками применяется в ортопедии?
Читать дальшеОперация Озаки — современная альтернатива имплантации искусственного клапана сердца
Читать дальшеЭКО: опасности реальные и мнимые | Будь Здорова
Мы попросили специалистов прокомментировать самые распространенные опасения, связанные с последствиями ЭКО.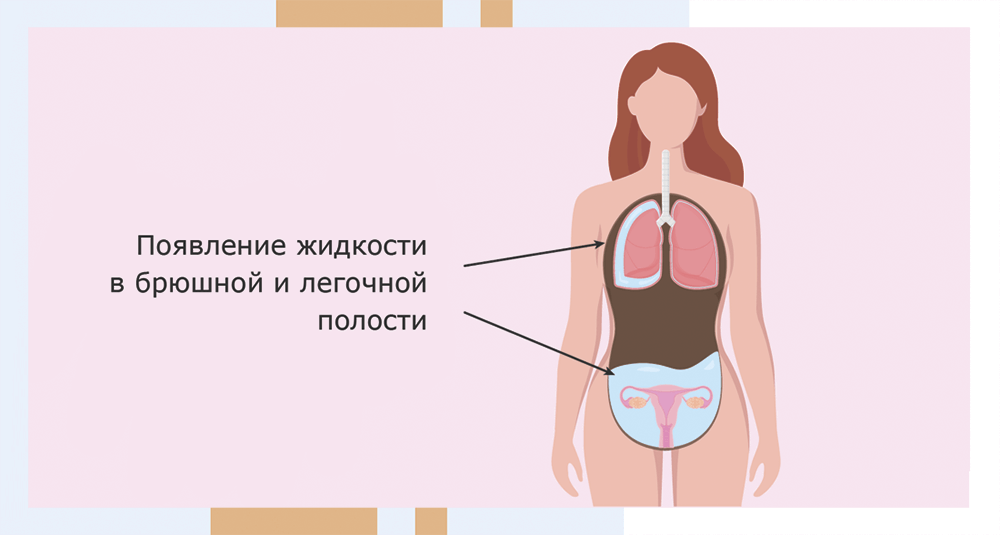
«Дети из пробирки», зачатые с помощью ЭКО, перестали восприниматься как экзотика. Более того: сейчас экстракорпоральное оплодотворение во всем мире – основной способ решить проблему бесплодия. Тем не менее ЭКО — относительно новый метод, с которым связаны различные мифы и сомнения.
Этапы большого пути
Процесс ЭКО состоит из нескольких этапов.
Комплексное обследование пары. Перед тем как начинать лечение, стоит выяснить, в чем причины проблемы. Некоторые виды бесплодия не нуждаются в проведении ЭКО, достаточно лекарственного или хирургического лечения, случается также, что зачатие невозможно в принципе, как ни старайся.
Если проведение ЭКО целесообразно, женщине назначают гормональные препараты для стимуляции роста и созревания в яичниках сразу нескольких фолликулов, содержащих яйцеклетки (обычно за один месячный цикл созревает 1—2 яйцеклетки). Стимуляция яичников нужна, чтобы получить запас эмбрионов для переноса в матку.

После созревания фолликулов из них под наркозом специальной иглой под контролем УЗИ извлекают яйцеклетки. Мужчине к этому моменту нужно сдать сперму. Если ее выработка нарушена, сперматозоиды получают путем пункции или биопсии яичка.
В эмбриологической лаборатории готовится суспензия сперматозоидов, которой оплодотворяют яйцеклетки, находящиеся в специальной питательной среде. На случай, если сперматозоиды не могут проникнуть в яйцеклетку, снова предусмотрено решение: ИКСИ (интрацитоплазматическая инъекция сперматозоидов). С помощью стеклянной микроиглы под микроскопом в яйцеклетку вводится единственный сперматозоид.
Оплодотворенные яйцеклетки помещают в инкубатор, где начинается развитие зародышей. На третий день, когда эмбрионы состоят всего из восьми клеток, их с помощью катетера переносят в полость матки женщины для вынашивания. Обычно в матку помещают несколько эмбрионов (по российским законам – не более трех), чтобы увеличить вероятность наступления беременности.

Благодаря ЭКО родилось уже больше 3 миллионов детей во всем мире. Но отсутствие исчерпывающей информации о последствиях этого метода дает скептикам пищу для сомнений. Одни предполагают, что вмешательство в естественный процесс зачатия приводит к появлению «дефектных» детей, другие – что ЭКО угрожает генофонду человечества, не говоря уже о влиянии на здоровье матери и ребенка.
Мы попросили специалистов прокомментировать самые распространенные опасения.
Первое: синдром гиперстимуляции яичников
34-летняя Надежда М. из Москвы обратилась в клинику ЭКО около полутора лет назад – спаечный процесс после нескольких абортов в молодости не позволял забеременеть. У мужа с детородной функцией тоже оказалось не все гладко. После сдачи необходимых анализов и детального обследования женщину включили в протокол ЭКО и начали проводить гормональную стимуляцию яичников. Все шло нормально, но после переноса эмбрионов и наступления беременности начались боли в низу живота, ухудшилось общее самочувствие, появилась тошнота.
Наблюдавший Надежду акушер-гинеколог сказал, что развился синдром гиперстимуляции яичников, и в брюшной полости начала скапливаться жидкость. «Было очень страшно, — рассказывает Надежда, — неужели долгожданная беременность прервется? Ведь пришлось даже прокалывать живот, чтобы спустить жидкость… Но, спасибо врачам, все обошлось, и я уже три месяца как мама».
Комментирует доктор медицинских наук, профессор кафедры акушерства и гинекологии РГМУ, директор клиники ЭКО «Лера» Валерий Мстиславович Здановский:
«При ЭКО необходимо получить одновременно несколько зародышей. Но в обычных условиях в организме женщины за один менструальный цикл образуется лишь одна яйцеклетка. Чтобы преодолеть это противоречие, женщинам проводят гормональную стимуляцию яичников – и тогда за один цикл в яичнике созревает несколько фолликулов, содержащих полноценные яйцеклетки. При этом собственную гормональную активность женского организма подавляют соответствующими препаратами, поскольку спонтанное созревание фолликулов во время стимуляции недопустимо.
Но гормональный баланс – вещь тонкая и довольно индивидуальная, и примерно в 5% случаев стандартные дозы стимулирующих препаратов оказываются чрезмерными. Тогда развивается синдром гиперстимуляции яичников: состояние чрезмерной активации этих органов, при котором начинает страдать весь организм. Яичники становятся болезненными и увеличиваются в объеме, повышается проницаемость кровеносных сосудов, изменяются свойства крови (происходит ее «сгущение»). Как следствие, снижается выведение мочи, накапливается жидкость в брюшной полости, нарушается работа дыхательной и пищеварительной систем, может подняться температура, а там уже недалеко и до более опасных осложнений.
В легких случаях дело ограничивается тянущей болью в низу живота (как в первый день месячных), снижением аппетита, тошнотой, поносом и повышенной утомляемостью. Такое состояние требует лишь постельного режима и наблюдения врача. В тяжелых же случаях (которые, к счастью, встречаются очень редко) может дойти до кровоизлияния в яичник, заворота придатка, почечной недостаточности, тромбоэмболии (закупорки сосудов кровяными сгустками) и других серьезных осложнений, опасных для жизни.
Чаще всего приходится иметь дело с поздней формой синдрома гиперстимуляции, когда его проявления возникают не во время стимуляции, а после начала развития плода, как это произошло у Надежды. Правда, в большинстве случаев все нежелательные проявления проходят до конца первого триместра беременности.
Для того чтобы свести риск синдрома гиперстимуляции яичников к минимуму, многие клиники сейчас пытаются обходиться минимальной стимуляцией, или производить забор яйцеклеток совсем без нее, «на естественном цикле». Конечно, такая тактика применима не ко всем женщинам, да и яйцеклеток получается меньше, что уменьшает вероятность наступления беременности. Зато риск для здоровья женщины значительно снижается.
Оптимизм внушает то, что с увеличением количества проведенных в мире ЭКО накапливается необходимый опыт. Поэтому вполне вероятно, что вскоре будет обнаружена «золотая середина», то есть минимальная стимуляция яичников, при которой созревает достаточное количество яйцеклеток».
Второе: возможные пороки развития ребенка
Недавно были опубликованы результаты американского статистического исследования, обнаружившего повышенный риск возникновения некоторых пороков развития у детей «из пробирки». Например, у них в несколько раз чаще наблюдаются «заячья губа» (щель, разделяющая верхнюю губу), дефекты межпредсердной или межжелудочковой перегородки сердца и недоразвитие пищевода или прямой кишки.
Комментирует кандидат медицинских наук, научный специалист по медицинской генетике Минздравсоцразвития Виктория Юрьевна Воинова :
«Да, действительно, некоторые пороки развития у детей, рожденных с помощью ЭКО, встречаются чаще. Причины этого явления пока не выяснены, нужны дополнительные исследования, чтобы разобраться в его механизмах. Возможно, таким образом на будущего ребенка влияет сама процедура ЭКО, но нельзя исключить, что причина кроется в препаратах, которые принимает женщина, или в каком-либо компоненте питательной среды, на которой выращивают эмбрион перед переносом в матку.
Но повышенный риск отдельных пороков вряд ли удержит мечтающих о ребенке супругов от обращения за ЭКО. Ведь возможность рождения ребенка с каким-либо врожденным дефектом существует всегда, но люди от этого размножаться не перестают.
К тому же все перечисленные пороки развития в наше время не опасны для жизни ребенка – они поддаются хирургической коррекции, после чего на дальнейшую жизнь практически не влияют. Да и по наследству они не передаются.
Что касается более серьезных аномалий, таких как синдром Дауна и другие хромосомные и генетические мутации – при их повышенном риске у конкретной пары проводится предымплантационная генетическая диагностика. Перед переносом в матку у эмбриона берут одну клетку и подвергают ее исследованию на наиболее распространенные генетические заболевания. На дальнейшее развитие зародыша такая процедура не влияет.
Кроме того, на определенных стадиях беременности проводится мониторинг для выявления аномалий развития: УЗИ плода, анализ крови матери на маркеры генетических заболеваний, при необходимости – исследование клеток амниотической жидкости и другие. Не говоря уже о том, что если у эмбриона имеются серьезные генетические дефекты, то беременность, скорее всего, перестанет развиваться на ранних сроках или вообще не наступит.
Не говоря уже о том, что если у эмбриона имеются серьезные генетические дефекты, то беременность, скорее всего, перестанет развиваться на ранних сроках или вообще не наступит.
Кстати, первые «дети из пробирки» – Луиз Браун и Елена Донцова сами недавно стали мамами. Их дети появились на свет совершенно здоровыми, при этом зачатие в обоих случаях произошло естественным путем, без всяких вспомогательных манипуляций. Лучшего доказательства того, что люди, рожденные с помощью ЭКО, ничем не отличаются от всех остальных, и придумать невозможно».
Третье: многоплодие
32-летняя Анна М. из Нижнего Новгорода впервые обратилась в московскую клинику ЭКО три года назад – за 5 лет брака им с мужем не удалость стать родителями. Первая попытка закончилась неудачей – несмотря на то, что женщине перенесли в матку два эмбриона, беременность так и не наступила. После полуторагодичного перерыва процедуру повторили с тремя зародышами, и на этот раз начали нормально развиваться все трое. Однако из-за миниатюрного телосложения и недостаточных размеров таза вынашивание тройни было признано чрезмерно рискованным, и пришлось сделать редукцию – удаление одного из эмбрионов для нормального развития остальных двух. «Это было очень морально тяжело, — вспоминает Анна, — но теперь, когда у меня подрастают здоровые близняшки, я понимаю, что все было сделано правильно».
Однако из-за миниатюрного телосложения и недостаточных размеров таза вынашивание тройни было признано чрезмерно рискованным, и пришлось сделать редукцию – удаление одного из эмбрионов для нормального развития остальных двух. «Это было очень морально тяжело, — вспоминает Анна, — но теперь, когда у меня подрастают здоровые близняшки, я понимаю, что все было сделано правильно».
Комментирует гинеколог-эндокринолог клиники ЭКО «Цветы Жизни», член российской ассоциации гинекологов-эндокринологов Оксана Валентиновна Старкова :
«Истоки проблемы многоплодия кроются в самой технологии проведения ЭКО. При переносе в полость матки только одного эмбриона «из пробирки» успех процедуры невелик – зачастую беременность не развивается. Даже учитывая то, что в большинстве случаев в матку помещают несколько зародышей, беременностью заканчивается не более 30—35%, а рождением здорового ребенка – около 25% всех проведенных ЭКО – слишком много факторов влияет на нормальное течение процесса.
Но нередко возникает ситуация, когда развиваться начинает несколько перенесенных зародышей. Если все идет нормально, беременность ведут как обычную многоплодную, однако, как в случае Анны, вынашивание всех эмбрионов сопряжено с высоким риском для плодов и для здоровья матери. В такой ситуации приходится прибегать к редукции – удалению одного из зародышей. Разумеется, само это вмешательство несет определенный риск, однако он несопоставимо меньше риска, связанного с развитием многоплодной беременности у не готовой к этому анатомически женщины.
Процедура ЭКО постоянно совершенствуется, и в последнее время необходимость в редукции возникает очень редко. Сейчас, как правило, женщине переносится не более двух эмбрионов, гормональных препаратов назначается необходимый минимум, так что проблема «лишнего» плода практически не встает».
Последствия для женщин после ЭКО
У женщин, прошедших процедуру ЭКО, может возникнуть несколько проблем:
- синдром гиперстимуляции яичников — гормональную терапию проводят для получения большего количества яйцеклеток.
 Пациентка может испытывать тянущие боли внизу живота, тошноту, перепады настроения. Однако гормональную терапию назначают только при необходимости, дозы препаратов рассчитывают индивидуально, с учетом особенностей организма женщины, общего состояния ее здоровья и т.д. Таким образом, наши доктора сводят к минимуму риск возникновения побочных эффектов;
Пациентка может испытывать тянущие боли внизу живота, тошноту, перепады настроения. Однако гормональную терапию назначают только при необходимости, дозы препаратов рассчитывают индивидуально, с учетом особенностей организма женщины, общего состояния ее здоровья и т.д. Таким образом, наши доктора сводят к минимуму риск возникновения побочных эффектов; - возможные пороки развития ребенка — бытует мнение, что появившиеся на свет посредством ЭКО дети имеют более слабое здоровье, чем те, кто был зачат естественным путем, однако это неправда, и вот почему. Основная группа риска и в том, и в другом случае — женщины после 40 лет. Чтобы исключить вероятность рождения малыша с генетическими патологиями, при ЭКО предлагают провести ПГТ (ПГД) — предимплантационное генетическое тестирование, которое позволяет выявить возможные пороки развития до подсадки эмбриона в полость матки;
- отдаленные последствия — многие ошибочно полагают, что некоторые заболевания (мастопатия, рак шейки матки, молочной железы, эндометрия) у женщин после ЭКО возникают чаще.
 Опыт современной медицины убедительно доказывает, что это не так.
Опыт современной медицины убедительно доказывает, что это не так.
Проведение ЭКО — это важный и ответственный шаг, к которому женщина должна быть готова морально и физически. Наши доктора оказывают не только медицинскую помощь высочайшего качества, но и колоссальную моральную поддержку пациентке. Мы стараемся максимально облегчить состояние женщины, свести к минимуму возможные риски и добиться желаемого результата — беременности — без потерь для здоровья. При условии соблюдения всех рекомендаций риск возникновения каких-либо осложнений после ЭКО минимален, поэтому женщина может не опасаться за свое здоровье.
Читайте также
6 доводов «ЗА» экстракорпоральное оплодотворение (ЭКО)
ЭКО — не «последняя инстанция», а оптимальный способ борьбы с бесплодием
Несмотря на то, что процедура экстракорпорального оплодотворения (ЭКО) существует уже более 40 лет, вокруг этого метода все еще много недопонимания в виде мифов и страхов. Люди, задумавшиеся об ЭКО, боятся последствий: от самой процедуры до высокой стоимости лечения и рождения нездоровых детей. В итоге к ЭКО прибегают только тогда, когда все другие способы забеременеть не сработали, в время безвозвратно упущено.
Люди, задумавшиеся об ЭКО, боятся последствий: от самой процедуры до высокой стоимости лечения и рождения нездоровых детей. В итоге к ЭКО прибегают только тогда, когда все другие способы забеременеть не сработали, в время безвозвратно упущено.
В безуспешных попытках зачать ребенка женщины и мужчины тратят годы, много денег и нервов — а ведь давно могли бы стать родителями с помощью ЭКО, потому что это самая надежная возможность вылечить бесплодие. “Здоровье Mail.Ru” развеивает предубеждения, связанные с ЭКО, вместе с главным врачом института репродуктивной медицины REMEDI, акушером-гинекологом Еленой Младовой.
ЭКО — это метод для людей с тяжелым бесплодием
На самом деле, процедура ЭКО — это стандартный метод лечения бесплодия. Для женщин старше 35 лет поводом обратиться к ЭКО является безуспешные попытки забеременеть в течение года.
А что насчет пациенток младше 35? Если после года незащищенного секса беременность не наступила, можно еще 6-12 месяцев посвятить обследованиям и лечению обоих партнеров другими методами — и при отсутствии беременности-таки обратиться к ЭКО.
«У меня была пациентка, которая посвятила семь лет альтернативным способам избавиться от бесплодия — в ход шли даже пиявки! Потом она обратилась к репродуктологам, как результат — практически сразу забеременела. И потом очень долго удивлялась, зачем она потратила столько времени впустую, когда можно было просто сделать ЭКО», — рассказывает врач.
Для успеха ЭКО нужно много попыток
У многих есть «знакомая, которая делала ЭКО три-пять-семь раз — и все без толку». Такие пациентки рассказывают всем какой это долгий и затратный путь — поэтому люди приберегают ЭКО как к последней надежде.
В реальности успех экстракорпорального оплодотворения зависит от множества факторов, главный — это, конечно, возраст пациентки.
«До 35 лет вероятность забеременеть после переноса двух эмбрионов составляет 50%, в 36-38 лет — 38%, в 39-40 лет — 30%, в 40-42 года — 22%, в 43-44 года — 11%. Также влияет подготовка к процессу имплантации: насколько хорошо женщину обследовали, как отбирали яйцеклетки для оплодотворения, тестировали ли эмбрионы на хромосомные дефекты», — объясняет Елена Младова.
Безусловно, разным пациенткам потребуется разное количество попыток. Но зачастую забеременеть методом ЭКО можно и с первого раза, а среднем нужно будет сделать три «подхода».
По словам врача, есть показатель take home baby — он означает, какой процент циклов ЭКО завершается рождением ребенка. Так вот, эта цифра примерно равна 34-36%: значит, треть женщин забеременеет и родит с первого раза, еще треть — со второй попытки ЭКО, оставшиеся — после третьего цикла.
Если же не удалось родить ребенка после трех ЭКО, нужно внимательно смотреть, что идет не так во время самой процедуры. Возможно, у эмбрионов слишком много мутаций, и их необходимо тщательнее отбирать. Или, например, женщине уже далеко за 40, а она все пытается получить собственные яйцеклетки для ЭКО — а в этом случае стоит задуматься о донорских клетках.
Гормональная стимуляция при ЭКО — это опасно
Во время подготовки к ЭКО яичники женщины стимулируют с помощью аналогов естественных гормонов — это нужно, чтобы созрела не одна (намного реже — две) яйцеклетки, (как при естественном менструальном цикле), а несколько. С помощью стимуляции можно получить и 12, и 15, и даже 20 яйцеклеток за раз — это существенно повышает шансы на успех ЭКО и сокращает сроки процедуры.
С помощью стимуляции можно получить и 12, и 15, и даже 20 яйцеклеток за раз — это существенно повышает шансы на успех ЭКО и сокращает сроки процедуры.
«Мы, конечно, можем забрать одну яйцеклетку для ЭКО в естественном цикле — но тогда наши шансы дойти только до стадии переноса эмбриона всего 30%. Если пациентка очень боится гормональной стимуляции, это выход, но тогда она принимает на себя высокие риски того, что процедура не удастся.
Но я рекомендую стимуляцию всем — это самый надежный способ скорее получить беременность», — объясняет Елена Младова.
Самый частыйВозможный побочный эффект, который возникаетнечасто возникает в процессе при подготовкеи к ЭКО, — это синдром гиперстимуляции яичников: из-за не всегда правильно подобранных доз гормонов яичники могут увеличиваються в размерах, брюшная полость наполняеится жидкостью, сгущается кровь.
Самый частый побочный эффект, который возникает при подготовке к ЭКО, — это синдром гиперстимуляции яичников: из-за ударной дозы эстрогена и прогестерона яичники буквально «раздуваются» в размерах до пяти раз, брюшная полость наполняется жидкостью, сгущается кровь. Этот синдром может быть опасен для жизни — из-за густоты крови растет риск тромбоза, а значит и инфаркта миокарда, инсульта и других тяжелых последствий.
Этот синдром может быть опасен для жизни — из-за густоты крови растет риск тромбоза, а значит и инфаркта миокарда, инсульта и других тяжелых последствий.
«Все не так плохо — с 1980-х годов, когда изобрели технологию стимуляции яичников, наука ушла вперед, и риск осложнений удалось существенно снизить.
Гиперстимуляция возникает в основном не от самой стимуляции, а от последующей беременности в том же цикле, которая также провоцирует большой выброс эстрогена и прогестерона. В результате организм получает двойную дозу гормонов — это и вызывает сбой.
Есть несколько решений проблемы, — объясняет врач. — Мы можем заморозить эмбрионы после успешной стимуляции и оплодотворения, а потом перенести их в следующем цикле. Или использовать новейшие препараты в индивидуально подобранной дозе, которые минимизируют риск побочных эффектоввообще не вызывают гиперстимуляцию, — после них уровень гормонов приходит в норму уже на третий день.
В общем, сегодня я могу практически на 100% гарантировать женщине, что никакого синдрома гиперстимуляции яичников у нее не будет».
Часто женщины боятся, что после ЭКО вырастет вероятность рака — например, молочной железы или тела матки, то есть органов, чувствительных к половым гормонам. Но исследования показывают, что после экстракорпорального оплодотворения не увеличивается количество случаев рака или смертей от рака. Немного повышается выявляемость онкологических болезней — только потому, что женщина до и во время ЭКО более часто и тщательно обследуется.
Врач объясняет, что страхи пациенток, опять же, обычно связаны с гормональной стимуляцией. Однако на деле стимулировать можно даже пациенток, которые предрасположены к раку молочной железы генетически или уже заболели им — и хотят, например, заморозить яйцеклетки на будущее. Им репродуктологи для подстраховки дополнительно назначают специальные препараты, нейтрализующие действие «лишнего» эстрогена.
ЭКО — это сплошные двойни (а то и тройни!)
Действительно, при экстракорпоральном оплодотворении растет вероятность многоплодной беременности. Это происходит по нескольким причинам.
Это происходит по нескольким причинам.
Во-первых, репродуктологи иногда специально подсаживают женщине два-три эмбриона — чтобы повысить шансы, что хоть один приживется. Во-вторых, из-за технологии культивирования эмбрионов увеличивается возможность «раздвоения», после которого получаются идентичные близнецы — по сравнению с обычной беременностью она растет от двух до 12 раз.
В результате, например, пациентке имплантировали два эмбриона, а один из них еще и поделился надвое — вот вам и тройня.
«Я за то, чтобы по возможности пересаживать женщине один эмбрион, — уверена врач. —А для повышения приживаемости делать предимплантационную генетическую диагностику — и исключать нежизнеспособные эмбрионы с хромосомными мутациями.
Если уж так получилось, что плодов три и больше, я всегда предлагаю сделать редукцию — снизить количество эмбрионов до двух. Это значительно уменьшит риск преждевременных родов и других последствий многоплодной беременности».
С двойней редукцию не делают, потому что слишком велика угроза выкидыша. А вот при трех и более эмбрионах вероятность потерять всю беременность из-за редукции — всего 5%, так что эта процедура оправдана.
А вот при трех и более эмбрионах вероятность потерять всю беременность из-за редукции — всего 5%, так что эта процедура оправдана.
Дети, рожденные с помощью ЭКО, все сплошь больные
С момента изобретения технологии ЭКО родилось уже более 8 миллионов «детей из пробирки». И врачи с уверенностью говорят, что сам метод не вредит здоровью младенцев.
Другое дело, что ЭКО, как мы уже выяснили, повышает вероятность рождения двойни-тройни — а они часто бывают недоношенными. И из-за преждевременных родов возникают осложнения — вплоть до ДЦП. Но можно свести этот риск к минимуму, пересаживая по одному эмбриону.
«В Швеции, например, шесть попыток ЭКО оплачивается государством — но только по эмбриону за раз. Медицинские чиновники считают, что это выгоднее, чем потом выхаживать недоношенные двойни и тройни, а то и лечить больных детей всю жизнь», — рассказывает Младова.
Также особенности здоровья детей, рожденных с помощью ЭКО, связаны с тем, что к этой процедуре обращаются люди более старшего возраста — а с годами, как известно, растет риск мутаций в половых клетках.
Решается это тем, что эмбрионы более тщательно обследуют — проводят предимплантационную диагностику. Но все мутации, к сожалению, выявить не получится — не известно точно, что именно ищем, а проверять все гены каждого эмбриона слишком дорого.
Поэтому частота аномалий развития у “детей ЭКО” и правда немного растет — 4% против 2,5% во время обычной беременности. Но обычно это какие-то косметические дефекты, которые легко исправить хирургически. Частота тяжелых неврологических отклонений, таких как аутизм, из-за ЭКО не увеличивается.
ЭКО — это дорого и доступно немногим
Процедура ЭКО действительно не из дешевых. Но есть хорошая новость — государство выделяет квоты на проведение экстракорпорального оплодотворения по ОМС.
«За последние 10 лет финансирование ЭКО государством выросло в 10 раз», — отмечает Елена Младова.
И получить квоту на ЭКО могут практически все — достаточно обратиться в женскую консультацию, встать на учет и собрать нужные документы. По федеральной квоте нет никаких верхних ограничений по возрасту родителей, финансирование может получить даже одинокая женщина, выбрать для процедуры можно любую аккредитованную клинику в стране (в том числе частную). Для региональных квот каждый субъект устанавливает свои правила, но обычно верхний предел возраста пациентки — это 45 лет, и участвовать могут только женатые пары.
По федеральной квоте нет никаких верхних ограничений по возрасту родителей, финансирование может получить даже одинокая женщина, выбрать для процедуры можно любую аккредитованную клинику в стране (в том числе частную). Для региональных квот каждый субъект устанавливает свои правила, но обычно верхний предел возраста пациентки — это 45 лет, и участвовать могут только женатые пары.
Есть распространенное заблуждение, что на «бесплатное ЭКО» государство дает лишь одну попытку. Это не так: федеральная квота действительно выдается на один цикл ЭКО, но участвовать в программе можно несколько раз. А региональная квота сразу дает возможность двух попыток, но вот подать на нее документы вы можете лишь раз.
«По разным причинам примерно две трети пациенток все же делают ЭКО за свои деньги. Также заплатить придется за сохранение яйцеклеток или эмбрионов “на будущее” — сегодня так делают молодые женщины, которые хотят продлить свой фертильный возраст. Пациенты также сами оплачивают (при необходимости) донорство яйцеклеток и сперматозоидов, услуги суррогатной матери.
И все же детей, рожденных “по ОМС”, у нас вполне достаточно. И, надеюсь, скоро будет еще больше», — говорит Елена Младова.
какие риски несет в себе процедура
Суть процедуры ЭКО заключается в том, что доктор помогает яйцеклетке и сперматозоиду встретиться. Встреча происходит в пробирке, после чего оплодотворенная женская клетка подсаживается в матку. При благополучном исходе наступает беременность.
Риски ЭКО
Эффективность ЭКО составляет 30–40 %, при этом организму умышленно причиняется вред, а выносить и родить малыша получается далеко не всегда. Искусственное оплодотворение переносится женским организмом непросто. Последствиями процедуры могут быть:
- внематочная или многоплодная беременность;
- синдром гиперстимуляции яичников;
- аномалии в развитии ребенка;
- заболевания сосудов, щитовидной железы и других органов;
- осложнения после хирургических манипуляций (например, разрыв мочевого пузыря).

Большинство последствий связаны с употреблением гормональных препаратов. Кроме того, риски существуют и для ребенка. Так, некоторые ученые уверены, что родившиеся «из пробирки» малыши чаще болеют раком и в будущем сами не смогут стать родителями.
Последствия ЭКО для здоровья на стадии подготовки
О последствиях необходимо задуматься еще на стадии принятия решения и подготовки к процедуре. Большинство рисков связано с употреблением специальных лекарственных препаратов.
Каковы последствия ЭКО?
Гормональная терапия
Стимуляция женского организма к будущей беременности, как правило, проводится с использованием гормонов. Они оказывают колоссальную нагрузку на все системы, и изменение гормонального фона часто становится причиной появления шума в ушах и ослабления слуха, нарушения зрения, кровотечений, напоминающих менструацию, повышения давления. Нередко отмечаются кожные раздражения, сухость во влагалище, ухудшение аппетита, нарушение метаболизма, потеря веса или, наоборот, увеличение массы тела, изменение настроения.
Стимуляция яичников
Стимуляция приводит к росту фолликулов, в которых образуются яйцеклетки. Применение специальных препаратов приводит к увеличению молочных желез, болям внизу живота, патологическому скоплению жидкости в грудной клетке, вздутию живота или диарее.
Кисты
На стадии подготовки к ЭКО редко, но образуются кисты. Они могут разрываться, что вызывает кровотечение в малом тазу. Лечение в этом случае предполагает хирургическое вмешательство, при котором удаляют кисты или яичники.
Последствия ЭКО во время беременности
Закрепление эмбриона в матке и наступление беременности — прекрасная новость для будущей мамы. Однако не сразу (и не всегда) могут появиться осложнения.
Чем отличается беременность после ЭКО
Как правило, в матку подсаживают несколько оплодотворенных яйцеклеток (до трех штук), и, если все они приживаются, наступает многоплодная беременность. В этом случае нагрузка на организм увеличивается в разы, сильно страдает позвоночник, велик риск наступления преждевременных родов. Чем больше детишек в животе у мамы, тем меньше они весят и тем больше подвержены разным внутриутробным заболеваниям. Чтобы не допустить серьезных осложнений, врачи предлагают провести редукцию — процедуру, при которой удаляют один или несколько эмбрионов. Принять подобное решение родителям довольно трудно, но иногда оно является неизбежным.
В этом случае нагрузка на организм увеличивается в разы, сильно страдает позвоночник, велик риск наступления преждевременных родов. Чем больше детишек в животе у мамы, тем меньше они весят и тем больше подвержены разным внутриутробным заболеваниям. Чтобы не допустить серьезных осложнений, врачи предлагают провести редукцию — процедуру, при которой удаляют один или несколько эмбрионов. Принять подобное решение родителям довольно трудно, но иногда оно является неизбежным.
При ЭКО может наступить внематочная беременность, сопровождающаяся разрывом трубы. При этом на УЗИ врач не находит плод в полости матки, а женщина чувствует сильные боли внизу живота, теряет сознание, открывается кровотечение. Разрыв трубы — прямая угроза жизни, здесь требуется неотложная помощь.
Некоторые гинекологи считают, что у детей, рожденных в результате ЭКО, вероятность аномалий в развитии выше, чем у малышей, появившихся на свет естественным путем. Есть и противники данной теории, которые связывают патологии с другими вредоносными факторами. С другой стороны, статистика показывает, что, например, случаев синдрома Дауна или синдрома Патау у ЭКО-детей не больше, чем у малышей, родившихся в результате обычного оплодотворения.
С другой стороны, статистика показывает, что, например, случаев синдрома Дауна или синдрома Патау у ЭКО-детей не больше, чем у малышей, родившихся в результате обычного оплодотворения.
Психологические проблемы
При экстракорпоральном оплодотворении основная нагрузка ложится на плечи женщины. Походы к доктору, прием лекарств, строгое соблюдение предписаний, беспокойство за малыша — все это может привести к плохому самочувствию, повышенной усталости, раздражительности. Такие проявления сугубо индивидуальны, и период долгожданной беременности может оказаться для будущей мамы очень счастливым.
Психологическая поддержка при ЭКО очень важна
У некоторых женщин, однако, появляются проблемы. У них снижается самооценка, возникает депрессия или повышенная тревожность. Иногда семейные пары скрывают, что в скором времени станут родителями и что зачатие произошло не естественным способом, не желая подвергаться «допросу» со стороны друзей и знакомых. Это трудно, так как именно в такой период мужчина и особенно женщина нуждаются в поддержке и одобрении со стороны окружающих.
Это трудно, так как именно в такой период мужчина и особенно женщина нуждаются в поддержке и одобрении со стороны окружающих.
Женщина после ЭКО
Искусственное зачатие несет в себе последствия и для будущего. После рождения ребенка у мам появляются заболевания щитовидки и кардиомиопатия, климакс может наступить раньше срока. Тот факт, что после ЭКО снижается продолжительность жизни, является распространенным мифом, то же самое касается и развития рака. Большинство врачей не находят прямой связи между ЭКО и образованием злокачественной опухоли. Важно помнить: если после родов состояние здоровья ухудшилось, его можно поправить, вовремя обратившись к врачу.
Будет ли другим ребенок после ЭКО?
Негативные последствия ЭКО наступают не всегда. Не стоит опасаться, что они проявятся все и сразу. Чтобы исключить возможные риски, необходима тщательная диагностика состояния организма еще до процедуры.
Видео: о страхах и опасениях ЭКО
До какого возраста делают ЭКО?
Нередко в клиники, занимающиеся вопросами репродукции, обращаются пациенты немолодого возраста. Основная причина может быть связана с многочисленными попытками женщины забеременеть без медицинской помощи или с отсутствием подходящего партнера для создания семьи и зачатия здорового малыша. Поэтому неудивительно, что женщинам интересно и полезно знать, до какого возраста можно делать ЭКО.
В современные дни это одна из самых эффективных методик искусственного оплодотворения и возможность зачать здорового ребенка. Благодаря современным технологиям и репродуктивным методикам женщины имеют возможность зачать и выносить малыша в 40 и даже 50 лет. Однако в последнем случае понадобятся донорские яйцеклетки.
Какое количество раз можно делать ЭКО?
По мнению медицинских специалистов, оптимальным для зачатия ребенка является возраст от 18 до 35 лет. В этот промежуток времени женский организм хорошо подготовлен к зачатию и вынашиванию плода. Хотя, по сути, репродуктивная функция женщин сохраняется до 55 лет, в течение которых она может забеременеть при отсутствии менопаузы.
В этот промежуток времени женский организм хорошо подготовлен к зачатию и вынашиванию плода. Хотя, по сути, репродуктивная функция женщин сохраняется до 55 лет, в течение которых она может забеременеть при отсутствии менопаузы.
Что касается количества раз зачатия ребенка посредством ЭКО, то при отсутствии противопоказаний это можно делать бесконечно. Однако если множество попыток не принесли желаемого результата, то лечащему врачу и самой женщине следует рассмотреть другие варианты оплодотворения. Существует множество способов, подходов и вариантов решения проблем с бесплодием. Согласно статистическим данным, если после 4-5 попыток зачать ребенка при помощи ЭКО не увенчались успехом, то следует попробовать другой метод. Но и здесь есть исключения – известны случаи, когда на 20 раз женщине все-таки удалось забеременеть.
ЭКО с применением яйцеклеток женщины с диагнозом бесплодие
Суть экстракорпорального оплодотворения заключается в искусственном введении оплодотворенной яйцеклетки в матку женщины. Для получения ее половых клеток, которые необходимы для зачатия, проводится пункция яичников. Из этого следует, что возможность проведения ЭКО зависит от овуляторного запаса женщины. С возрастом количество ооцитов сокращается, поэтому сложно получить эмбрионы, пригодные к посадке. Однако даже одна здоровая яйцеклетка увеличивает шансы на зачатие малыша и успешное проведение ЭКО. Среди многочисленных преимуществ использования собственных ооцитов для ЭКО следует выделить:
Для получения ее половых клеток, которые необходимы для зачатия, проводится пункция яичников. Из этого следует, что возможность проведения ЭКО зависит от овуляторного запаса женщины. С возрастом количество ооцитов сокращается, поэтому сложно получить эмбрионы, пригодные к посадке. Однако даже одна здоровая яйцеклетка увеличивает шансы на зачатие малыша и успешное проведение ЭКО. Среди многочисленных преимуществ использования собственных ооцитов для ЭКО следует выделить:
- возможность проводить процедуру каждый месяц один раз;
- сводится к минимуму вероятность зачатия двойни или тройни;
- отсутствие осложнений из-за приема гормональных медикаментов;
- доступную стоимость процедуры.
К минусам использования собственных ооцитов для ЭКО относят:
- повышается риск попустить период созревания ооцита;
- увеличивается шанс зачать ребенка с низкокачественной яйцеклеткой;
- подходит только тем женщинам, у которых есть активные и плодотворные яйцеклетки.

Возраст женщины – это важный фактор, от которого зависит результат проведения искусственного оплодотворения. Процентное отношение женского возраста и вероятности зачатия выглядит таким образом:
- женщины до 35 лет беременеют в 40% случаях;
- до 40 лет проведение ЭКО является успешным в 20-30% случаев;
- после 40 – от 5 до 12%.
Однако не стоит забывать о том, что успех во многом зависит и от других факторов. Для этого проводится полное медицинское обследование и сдается множество анализов. Проводить ЭКО с применением собственных яйцеклеток можно женщинам до 43 лет. При неоднократных попытках может наступить долгожданная беременность. При диагнозе бесплодие следует обращаться за медицинской помощью и не дожидаться пикового возраста, так как даже после первичного проведения ЭКО можно успешно зачать малыша. Следует помнить о том, что у большинства женщин к 35 годам исчерпывается ресурс собственных яйцеклеток, поэтому они пользуются донорскими клетками.
ЭКО в позднем возрасте
ЭКО в зрелом возрасте отличается от классического экстракорпорального оплодотворения у молодых пациенток. Среди основных особенностей, о которых важно знать, следует отметить:
- для активации овуляции принимают щадящие гормональные препараты и схемы. Это делается для увеличения количества здоровых яйцеклеток;
- женщинам в возрасте от 40 лет чаще всего проводят ИКСИ;
- в позднем возрасте дополнительно назначают ПГД, так как после 40 лет увеличивается риск родить нездорового малыша;
- с течением лет у женщин могут проявляться хронические заболевания, от которых следует избавиться перед проведением ЭКО. На это также требуется время;
- в ряде случаев для ЭКО нельзя использовать собственные яйцеклетки, поэтому прибегают к помощи донора.
Что такое антимюллеров гормон?
В планировании беременности важной составляющей является гормональный фон женщины. За многие процессы, происходящие в нашем организме, отвечают те или другие гормоны, которые выполняют регулирующую функцию и способствуют слаженной работе всех систем и органов. Одним из основных гормонов, концентрация которого свидетельствует о способности к зачатию, является антимюллеров гормон. Это белковая молекула, которая содержится как в женском, так и в мужском организме, где его концентрация выше. Отклонение от нормы нередко указывает на серьезную проблему, вплоть до образования опухоли в яичнике.
Антимюллеров гормон (АМГ) вырабатывают яичники с рождения и до наступления климакса. Он принимает активное участие в работе яичников и способствует сохранению количества здоровых яйцеклеток. Наибольший уровень АМГ в организме женщины наблюдается в младенческом возрасте. С возрастом он сокращается и в период климакса вовсе отсутствует.
Среди основных причин снижения уровня АМГ в женском организме отмечают:
- избыточный вес, который часто набирают дамы, особенно после 30 лет;
- наступления климакса в раннем возрасте;
- анорхизм;
- проблемы с половым созреванием;
- нестабильный менструальный цикл.
Низкий уровень АМГ указывает на ограниченный фолликулярный запас в организме женщины. Из этого следует, что нужно как можно быстрее обращаться за медицинской помощью и искать все возможные варианты для скорейшего оплодотворения. Многих женщин интересует вопрос: «Можно ли при низком уровне АМГ прибегать к ЭКО?»
Врачи говорят, что можно, так как этот показать практически не влияет на наступление беременности, причем это касается как искусственного, так и естественного зачатия. Недостаток антимюллерового гормона сигнализирует лишь о том, что запас яйцеклеток на исходе, поэтому женщине следует поторопиться. При низком уровне этого гормона ЭКО проводится по классической схеме.
Проведение ЭКО с донорскими ооцитами
Если у бездетной женщины исчерпан овуляторный запас, то ей могут предложить помощь донора. Имеется в виду применение чужих яйцеклеток для искусственного оплодотворения. В позднем возрасте для проведения этой процедуры применяют свежие или замороженные яйцеклетки донора. Такая схема по сравнению с ЭКО, где принимают участие собственные ооциты, имеет множество преимуществ:
- увеличивается шанс забеременеть;
- снижается риск развития плода с отклонениями, так как для проведения процедуры берутся исключительно здоровые и качественные яйцеклетки;
- женщине не назначают гормональную стимуляцию.
Также огромным достоинством применения донорского материала является возможность проводить ЭКО после 45 лет. Иногда овуляторный запас женщины заканчивается гораздо раньше примерно в 35 лет, поэтому отпадает возможность сделать пункцию полноценных клеток. Каждая женщина, планирующая сделать ЭКО, должна знать несколько фактов:
- с возрастом уровень АМГ постоянно снижается и ухудшается качество яйцеклеток. Поэтому если вы хотите зачать здорового ребенка с применением собственных ооцитов, не нужно затягивать;
- с возрастом количество ЭКО до получения желаемого результата увеличивается. Это связано с сокращением частоты менструальных циклов;
- успех зачатия, независимо от выбранного способа, зависит от возраста женщины.
Проведение ЭКО в зрелом возрасте: имеющиеся противопоказания
В первую очередь отметим общие противопоказания к проведению ЭКО, которые актуальны для любой возрастной категории:
- Имеющиеся проблемы со здоровьем, как психологические, так и физические. Они могут препятствовать вынашиванию здорового малыша.
- Новообразования в яичниках.
- Аномальное строение матки.
- Доброкачественные опухоли в матке, которые нужно удалять хирургическим путем.
- Рак разной степени органов малого таза.
- Воспалительные процессы.
Несмотря на множество показаний, большую часть из них можно устранить разными способами, как медикаментозным вмешательством, так и хирургическим путем. В заключении необходимо отметить, что ЭКО можно проводить даже в пятидесятилетнем возрасте с применением донорских клеток. Однако после 55 лет забеременеть не представляется возможным, хотя в медицинской практике бывали случаи, когда женщина в возрасте 60 лет при помощи ЭКО зачала, выносила и родила вполне здорового малыша.
Отделение репродуктологии Лазарева предлагает свои услуги по проведению ЭКО для женщин разного возраста. Мы уже помогли огромному количеству пациенток, которые стали счастливыми матерями и создали крепкие семьи. У нас работают только высококвалифицированные в сфере репродукции специалисты, имеющие обширный арсенал, необходимый для успешного и качественного проведения ЭКО. Особенностью нашего отделения является постоянное развитие и повышение квалификации врачей. На регулярной основе вводятся инновационные методики искусственного оплодотворения, и перенимается опыт известных во всем мире врачей. Мы поможем вам обрести радость материнства и почувствовать себя настоящей женщиной, способной не только создавать домашний уют, но и производить на свет здоровых малышей.
женщин в мире сегодня, расширенная версия
Краткое содержание главы
Женщины играют важнейшую роль в управлении природными ресурсами на уровне семьи и сообщества и больше всего страдают от ухудшения состояния окружающей среды. В общинах по всему миру женщины управляют водой, источниками топлива и продуктов питания, а также лесами и сельскохозяйственными угодьями. Женщины производят от 60 до 80 процентов продуктов питания в развивающихся странах, в то время как законы о наследовании и местные обычаи часто не позволяют им владеть землей или сдавать ее в аренду, а также получать ссуды или страхование.Саммит ООН «Земля» 1992 года, движение Чипко в Индии и движение «Зеленый пояс» в Кении подчеркнули роль женского голоса и взглядов на устойчивое развитие, от высокого уровня до широких масс.
Александра Королева работала как в правительстве, так и в качестве общественного организатора с Ecodefense! где она координировала акты гражданского неповиновения для повышения осведомленности о загрязнении водных ресурсов, ядерных отходов и создании охраняемых природных заповедников. Barefoot College обучает женщин в Тилонии, Раджастан, солнечной инженерии таким образом, чтобы эти научные знания сохранялись, росли и распространялись в обществе.Проекты солнечной энергетики предоставили женщинам возможность принять участие в инициативах по солнечной электрификации. Строительство солнечных плит не только традиционно считается «мужской работой», так что обучение женщин этому навыку устраняет гендерные барьеры, но и источник энергии снижает расходы на семейное освещение и снижает уровень загрязнения помещений.
Ключевые термины
- Босоногий колледж
- Босоногий инженер по солнечной энергии (BSE)
- Движение Чипко
- Ecodefense!
- Движение Гринбелт
- Солнечные воины
- Саммит Организации Объединенных Наций по Земле (1992)
Обзор
Автор: Кейт Оурен
Женщины в мире являются ключом к устойчивому развитию, миру и безопасности », — сказал Генеральный секретарь ООН Пан Ги Мун участникам встречи Института Земли« Состояние планеты »в Колумбийском университете в Нью-Йорке в марте 2010 года.Поскольку женщины являются главными распорядителями ресурсов для своих семей во многих частях мира, их участие в средствах правовой защиты и адаптации к изменению климата имеет важное значение.
Во всех регионах и культурах мира женщины играют решающую роль по отношению к их естественной среде обитания. Женщины, зачастую находящиеся в большой зависимости от имеющихся природных ресурсов в виде продуктов питания, топлива и жилья, могут быть особенно уязвимы перед экологическими изменениями или угрозами. Поскольку рабочая нагрузка женщин часто сосредоточена на управлении природными ресурсами, биоразнообразием и экосистемами, их опыт и взгляды имеют важное значение для выработки политики и действий в области устойчивого развития на всех уровнях для здоровой планеты для будущих поколений.
Менеджеры ресурсов
Женщины в развивающихся странах в основном несут ответственность за управление ресурсами своих семей и их сохранение. Женщины тратят огромное количество времени на сбор и хранение воды, обеспечение источников топлива, еды и кормов, а также управление земельными участками — будь то лес, водно-болотные угодья или сельскохозяйственные угодья. Поскольку женщины в первую очередь ухаживают за детьми, престарелыми и больными, на них полагаются целые сообщества. Их традиционные знания о биоразнообразии и знания поколений, например, обеспечивают общины лекарствами, питательным балансом и методами севооборота.Когда засуха, непостоянные дожди или сильные штормы влияют на доступ к этим основным ресурсам, жизнь женщин — и жизни их семей — может сильно пострадать. Фактически, исследования показали, что стихийные бедствия непропорционально сильно сказываются на женщинах, снижая ожидаемую продолжительность жизни женщин и убивая больше женщин, чем мужчин, особенно там, где уровень гендерного равенства низок.
Рисунок 11.2: Энергосберегающие кухонные плиты местного производства помогают женщинам рационально управлять ресурсами и сохранять леса парка Вирунга в Демократической Республике Конго.USAID сотрудничает с WWF для поддержки таких предприятий.Женщины составляют чуть более половины населения мира, но женщины несут ответственность за кормление большей его части, особенно в сельских регионах развивающихся стран. По данным Продовольственной и сельскохозяйственной организации ООН, женщины производят от 60 до 80 процентов продуктов питания в развивающихся странах, но при этом официально владеют лишь 2 процентами земель во всем мире. Исторические законы и обычаи о наследовании часто запрещают или ограничивают прямой контроль женщин над землей; даже когда женщины могут владеть землей и арендовать ее, они могут не иметь возможности получить ссуды или страховку, чтобы сохранить свои ресурсы в безопасности.Отсутствие справедливых земельных прав остается серьезным препятствием на пути расширения прав и возможностей женщин и сокращения масштабов нищеты.
Международные соглашения
Международные соглашения установили важнейшие связи между женщинами и окружающей средой; задача состоит в том, чтобы действовать. Конвенция о ликвидации всех форм дискриминации в отношении женщин (1979 г.), международный «билль о правах» женщин, затрагивает множество экологических проблем. Точно так же Пекинская платформа действий, являющаяся итогом Четвертой Всемирной конференции по положению женщин (1995 г.), включает целую главу, посвященную женщинам и окружающей среде.Это предвещало различные последствия глобального потепления для женщин и мужчин, которые теперь очевидны по всему миру.
В крупных договорах об устойчивом развитии также признается особая необходимость участия женщин и учета гендерной проблематики. Саммит Организации Объединенных Наций «Планета Земля» (ЮНСЕД) 1992 года принял две ключевые конвенции — о биологическом разнообразии и о борьбе с опустыниванием, — которые послужили руководящими принципами для осуществления экологических действий с гендерной точки зрения.Общий документ ЮНСЕД, Повестка дня на XXI век, включает отдельную главу, посвященную гендерным вопросам, в которой подчеркивается важная роль, которую женщины играют в промышленно развитых странах как устойчивые потребители. Действительно, связи между женщинами и окружающей средой сосредоточены не только на глобальном Юге (то есть в развивающихся странах). Исследования показали, что женщины на Севере (то есть в развитых странах) имеют меньший углеродный след, чем мужчины, принимая большинство «зеленых» решений на уровне домохозяйств и во время путешествий, согласно отчету правительства Швеции за 2007 год.
Рисунок 11.3: Женщина из Цетана, Тибетский автономный район, Китай, использует самодельную солнечную плиту для кипячения воды.Эти международные соглашения указывают на то, что во всем мире женщины должны быть равноправными участниками всех решений, касающихся их окружающей среды. Демонстрируя большие возможности в качестве лидеров, экспертов, преподавателей и новаторов, женские и женские движения добились больших успехов в сохранении и защите окружающих их ресурсов. Женщины возглавили массовое движение Чипко в Индии в 1970-х годах, когда активисты остановили вырубку деревьев, физически окружив — буквально обнимая — деревья.Они также защищали источники воды от корпоративного контроля. Точно так же Движение Зеленого Пояса, движение за охрану природы и лесоводство, зародившееся в Кении в День Земли в 1977 году, является еще одной известной инициативой женщин. Женщины во всем мире продолжают борьбу с изменением климата, делая выбор в отношении устойчивого потребления и улучшая доступ к ресурсам, контроль над ними и их сохранение. Их голоса должны и впредь всесторонне интегрироваться в политику и усилия по ее осуществлению на каждом этапе в интересах благополучия будущих поколений.
Кейт Оурен — исполнительный директор Организации женщин по окружающей среде и развитию (WEDO), всемирной организации по защите интересов женщин, работающей над расширением прав и возможностей женщин как лиц, принимающих решения, для достижения экономической и социальной справедливости. WEDO, основанная специально для оказания влияния на Саммит Земли 1992 года (ЮНСЕД), стремится интегрировать гендерные аспекты и прямое участие женщин на международном уровне. Совсем недавно пропагандистские усилия WEDO способствовали получению первого в истории гендерного текста в США.Н. переговоры по изменению климата.
ПРОФИЛЬ: Александра Королева — Любовь к охране окружающей среды
По Милованов Алексей
Российская экологическая активистка Александра Королева неустанно старается сохранить окружающую среду и защитить людей от загрязнения, а ее нестандартный подход часто бывает успешным.
Активист-эколог Александра Королева посвятила большую часть своей жизни защите нетронутой окружающей среды в Калининградской области Российской Федерации на побережье Балтийского моря.Уникальные и сложные среды обитания включают водно-болотные угодья, леса, реки и болота. Это дом для разнообразных экосистем и перелетных птиц. Она работала в правительстве и за его пределами не только для сохранения ценных природных ресурсов, но и для защиты граждан от опасного загрязнения окружающей среды.
Королева была членом недавно сформированного государственного комитета по охране окружающей среды после распада Советского Союза. Она говорит, что в то время казалось, что комитет может значительно помочь в ответственном сохранении окружающей среды.До этого Королева работала в университете, школе и краеведческом музее, где занималась вопросами экологии. На новом посту ее задача заключалась в привлечении внимания общественности, прежде всего через средства массовой информации. Работа шла неплохо; она даже создала первую радиопрограмму в Калининградской области, целиком посвященную экологическим проблемам. Программа выходила в эфир несколько лет. Но вскоре наследие советских лет, бюрократия, остановило ее усилия.
Из-за воспитания она не могла заставить себя смириться с поражением.Она похожа на свою мать, известного ботаника и дендролога Галину Кученеву. «У нее был какой-то огромный внутренний драйв, она не просто изучала деревья как ботаник, но стремилась сохранить их на будущее», — вспоминает Королева. «Я, конечно, унаследовал лишь крошечную часть ее уверенности, но у меня тоже есть этот драйв, и он не позволяет мне смиряться».
В начале 1990-х годов российское общество находилось в очень неспокойном состоянии. Исчезновение авторитарного коммунистического режима и внезапная возможность свободно выражать свое мнение породили множество новых движений и организаций.Одним из них была группа Экозащита! [Экозащита! на русском]. Он был основан молодыми людьми, полными решимости эффективно решать экологические проблемы, следуя западной модели активистов-экологов. Они выбрали своим лозунгом напыщенное, но честное слово «Никаких компромиссов в защиту Матери-Земли!» Встреча с Ecodefense! Активист Владимир Сливяк подвел Королеву к развороту на 180 градусов, уходу с госслужбы и началу нового жизненного этапа. Королева вспоминает: «Он сказал:« Давайте что-нибудь делать, а не ждать, пока правительство разрешит нам написать статью и провести экологическое исследование ».«Он показал, что вы можете просто делать то, что считаете необходимым и важным».
Список «нужных и важных» настолько велик, что может занять десяток полноценных организаций. И все же Экозащита! в течение первых 15 лет без какого-либо правового статуса функционировала превосходно. Среди прочего, он боролся с загрязнением водных ресурсов региона вредными веществами, такими как диоксины. Он также выступал против ввоза в страну иностранных ядерных отходов. Он защищал природные заповедники Куршской косы, длинной узкой песчаной косы, которая тянется через Куршский залив между Калининградской областью и Литвой, от опасных нефтедобывающих проектов на шельфе Балтийского моря.Экозащита! боролись за сохранение деревьев в центре Калининграда. И, конечно же, всеми доступными средствами способствовала экологическому просвещению. Главным приоритетом всегда было информировать людей об экологических проблемах и способах их решения. Экозащита! проводил пресс-конференции и выпускал отчеты и пресс-релизы в годы, когда это было в новинку в России, даже для бизнеса. Экозащита! успешно использовали СМИ для передачи независимого экологического сообщения. «Даже сейчас, когда наша работа не такая интенсивная, журналисты звонят мне почти каждый день», — говорит Королева.
Ecodefense! использовали драматические методы для привлечения внимания СМИ, чтобы журналисты писали об «этих экофриках», а публика читала о них. Когда в Калининграде вырубали деревья, активисты под руководством Королевой несли бревно в гробу к дверям мэрии и стояли вокруг него со свечами по обету. Когда анализы, проведенные по инициативе экологов, выявили присутствие диоксинов в сточных водах местной бумажной фабрики, молодые люди прогуливались по центру города в масках мутантов, чтобы привлечь внимание к возможным последствиям.Королева описывает еще одну работу, которую она предприняла: «Мы принесли в здание районной администрации огромный макет атомной электростанции, из трубы которой исходил едкий оранжевый дым. И мы приковали себя наручниками к входу в это здание, одетые в костюмы забрызганных нефтью свиней, чтобы показать опасность планов компании «Лукойл» по добыче нефти в 22 километрах от запасов на Куршской косе. О, это были хорошие времена, и я иногда жалею об Экозащите! и я пошел разными путями.”
Рисунок 11.4: Александра Королева работает с другими активистами на Куршской косе, Калининградская область, Российская Федерация.Такое откровенное поведение шокировало и вызывало подозрения, которые до сих пор сохраняются среди многочисленных недоброжелателей Королевы. Александру Королеву и ее коллег не раз обвиняли в том, что они получают зарплату у бизнес-конкурентов людей, с которыми они воевали, или иностранных спецслужб, от ЦРУ до Моссада. Королеве постоянно приходилось противостоять ложным сообщениям СМИ.
Преподавание так же необходимо Королеве, как дыхание, но ее динамизм часто пугает людей, неподготовленных к ее рвению. Уже 10 лет Ecodefense! провела проект по наблюдению за природой Балтийского региона, в котором участвовали дети. Благодаря этой программе тысячи школьников узнали об экосистеме Балтии теоретически и на практике. Они убирали мусор с побережья, совершали эко-туры и общались со своими сверстниками из других стран в международных лагерях природы.
Под руководством Александры Королевой прошел первый в Калининграде экологический референдум по строительству нефтяного терминала в порту Светлый.Ее книги помогли остановить опасные проекты и предотвратить вырубку деревьев, а также вселили в людей уверенность в своих силах защитить свое право на чистый воздух и воду. Она призвала их изменить то, с чем они не согласны, и контролировать часто вредную деятельность чиновников — новые идеи для граждан бывшего Советского Союза. Королева также обучала чиновников, участвуя в многочисленных общественных советах, разрабатывая новые законы и критикуя чиновников, которые закрывали глаза на экологические преступления. «В конце концов, власти признали существование и важность третьего сектора [неправительственных организаций], будь то мы или кто-то еще», — говорит Королева.«Мы стремились именно к этому признанию, и это была победа. Двери, которые мы открыли, теперь доступны для многих других активистов ».
Королева призывает всех — детей, учителей, чиновников, активистов — не только думать, но и делать что-то конкретное. В течение нескольких лет она организовывала «Экологический десант на Куршской косе» для укрепления дюн и расчистки мусора в национальном парке, нанимая не только студентов и активистов, но и высокопоставленных чиновников, политиков и дипломатов.Она превратила сохранение национального парка в настоящее массовое движение.
История может повторяться. Двадцать лет спустя Королева снова пришла в госструктуру в качестве заместителя директора Национального парка Куршская коса. Хотя она недавно подала в отставку, протестуя против новой политики — из-за того же внутреннего побуждения, что она отвергла бюрократический подход, — Королева планирует продолжить свою экологическую работу с Ecodefense! «Я готова снова вернуться к своим корням», — говорит она.
Алексей Милованов работал с Александрой Королевой пресс-атташе и активистом Экозащиты! экологическая группа на пять лет.Он был внештатным журналистом и фотографом с 2005 года и в настоящее время является главным редактором местного информационного агентства в Интернете www.NewKaliningrad.Ru.
ПРОЕКТ: Босоногие солнечные инженеры
Автор Ану Саксена
Революция происходит в колледже Бэрфут в сельском штате Раджастан, Индия. Это тихая революция, которая принесет солнечную энергию и чистые технологии в беднейшие сельские общины, изменив облик сельского развития. В авангарде этой революции находятся малограмотные или неграмотные сельские женщины из Азии, Африки и Латинской Америки, многие из которых — бабушки, получившие образование в качестве квалифицированных инженеров по солнечной энергии.
Barefoot College был основан в 1972 году в Тилонии, Раджастан, Индия, общественным активистом и педагогом Банкер Рой. Его цель — найти простые и устойчивые решения основных проблем качества жизни в сельских общинах: чистая вода, возобновляемые источники энергии, образование и здравоохранение. Стабильные средства к существованию и расширение прав и возможностей женщин также входят в число целей Barefoot College. Солнечная энергия — важное «решение проблемы босиком», и женщины, особенно бабушки, являются предпочтительными кандидатами для обучения солнечным инженерам.Как выразился Банкер Рой: «Мы обучили людей и обнаружили, что они использовали свое обучение и знания, чтобы работать в городах. [Женщины] чувствуют ответственность за свою деревню ». У сельских бабушек более давняя история в сообществе, и у них меньше стимулов к миграции. Это сохраняет знания и технологии в сообществе. Их опыт делится с другими, обеспечивая устойчивость проекта.
Отношение к членам сообщества как к партнерам и предоставление им возможности управлять своими ресурсами и технологиями и владеть ими — уникальные особенности программы Barefoot.Все стажеры — выходцы из отдаленных общин, которые никогда не знали обычного электричества и где уровень грамотности низкий, особенно среди женщин и девочек. Они выбираются на основе консенсуса сообщества, и по их возвращении сообщество оплачивает установку, обслуживание и ремонт солнечных батарей в процентном соотношении от ежемесячных затрат на электроэнергию, которые в противном случае были бы потрачены на альтернативы — топливо, свечи и батареи.
С 2005 года 250 из этих деревенских женщин из 29 стран внедрили солнечную электрификацию примерно в 10 000 домов в таких разных регионах, как жаркие пустынные равнины Раджастана и сельские деревушки, спрятанные на холодных, горных, продуваемых ветрами плато Ладакха в Индии; Тимбукту, Мали, в Африке; и Солоха, Боливия, высоко в Андах.Большинство бедных сельских домохозяйств, которым Barefoot College помог в Африке и Латинской Америке, используют примерно 1,5-2 галлона керосина в месяц для освещения и приготовления пищи, согласно опыту Barefoot College с сельскими домохозяйствами. По оценкам, при этом потреблении выделяется примерно 14,74-19,65 кг CO2 (Ричард Дж. Комп, 2002). Переход на солнечную энергию снизил загрязнение окружающей среды и деградацию лесов в этих общинах за счет сокращения использования дров, дизельного топлива и керосина.Использование солнечной энергии снизило затраты на освещение в сельских семьях и снизило уровень загрязняющих веществ в помещениях и снизило опасность возгорания при использовании керосина. Условия учебы для школьников улучшаются, и после захода солнца женщины могут заниматься приносящей доход деятельностью, например, рукоделием.
Рисунок 11.5: Сельских бабушек обучают на инженеров по солнечной энергии на семинаре Barefoot College.Исключительные результаты, достигнутые Barefoot College, начались с его шестимесячной практической программы обучения солнечной инженерии.Руководящий принцип колледжа, согласно которому решения сельских проблем лежат внутри сообщества, наиболее очевиден, чем в учебном классе по солнечной инженерии, где 30 участников из разных стран сидят бок о бок на скамейках, сосредоточенно работая над соединением проводов. на печатной плате соберите солнечный фонарь или нарисуйте то, что они только что создали, в небольшой записной книжке. Поскольку среди обучаемых или инструкторов нет единого языка, женщины учатся определять детали по цвету и свободно пользоваться жестами рук.Волны, улыбки и приветствия на разных языках приветствуют посетителя этого Босоногого объединения женщин, сотрудничающих, чтобы нести свет и надежду своим общинам.
Рисунок 11.6: Сита Бай, механик, работающая на солнечных батареях, стоит рядом с одним из устройств, которые она обучена собирать и ремонтировать.Такой же энтузиазм и предпринимательская деятельность пронизывают кампус Barefoot College. Недалеко от классной комнаты на солнечном свете блестят две впечатляющие параболические солнечные плиты площадью 2,5 квадратных метра.На плитах присутствуют Шахназ и Сита, два инженера по солнечной энергии Barefoot (BSE). Они прошли базовую солнечную программу, прежде чем специализироваться на производстве кухонных плит — задача, традиционно связанная с мужчинами, поскольку она включает в себя работу с металлом и сварку. Когда они объясняют некоторые тонкости конструкции и калибровки плиты, их гордость за свою работу очевидна. Теперь они обучают других женщин готовить плиты. Сита даже нашла способ охватить более широкую аудиторию, написав вместе со своими коллегами песню о пользе использования солнечных плит, которую они поют для программ общественного образования.История их личного пути из консервативных семей, где они были ограничены социально предписанными задачами, к их роли педагогов, умелых механиков и наемных работников — это мощный рассказ о переменах.
По мере расширения участия женщин в управлении окружающей средой они стали более заметными. Теперь женщины имеют право голоса в местной политике. Примерами являются «Солнечные воины» из Бутана и BSE в Эфиопии, которые обратились к своим правительствам с ходатайством о создании местных женских ассоциаций BSE.Женщины пользуются улучшенным статусом в своих общинах благодаря их ценному вкладу. Ссылаясь на местный BSE, старейшина деревни в Боливии восхищенно говорит: «У нее это получается лучше, чем у меня… а я автомеханик!»
Привлекая женщин и их сообщества в качестве партнеров, Barefoot College повысил осведомленность общества об устойчивых методах работы, одновременно поддерживая традиционные знания. Семинары о том, как ответственно утилизировать пластик, использовать солнечные плиты, улучшить управление водными ресурсами, включая сбор дождевой воды, и другие передовые методы, которые более благоприятны для окружающей среды, повышают качество сельской жизни.
Ану Саксена более 20 лет участвует в международных программах развития маргинализированных сообществ, уделяя особое внимание гендерным вопросам. Она получила докторскую степень по социальной антропологии в Бостонском университете и провела полевые исследования в Колумбии. В настоящее время она является советником Латинской Америки в программе солнечной инженерии Barefoot College (Индия).
Вопросы с несколькими вариантами ответов
Вопросы
- Какой вариант описывает отношения женщины с окружающей средой?
- Женщины производят от 60 до 80 процентов продуктов питания в мире
- Женщины являются главными распорядителями ресурсов во многих семьях по всему миру
- Женщины наиболее уязвимы для экологических угроз, потому что они часто больше зависят от природных ресурсов в плане еды, топлива и жилья.
- Женщины, по крайней мере, на глобальном Севере, оказывают меньшее воздействие на окружающую среду
- Все вышеперечисленное
- Какой вариант демонстрирует основанную на правах причину для включения женщин в процесс разработки политики устойчивого развития?
- Работа женщин часто тесно связана с окружающей средой, поэтому они наиболее уязвимы для экологических угроз
- Женщины производят от 60 до 80 процентов продуктов питания в мире
- Женщины являются главными распорядителями ресурсов во многих семьях по всему миру
- В международных договорах по гендерным вопросам и окружающей среде признается необходимость участия женщин и учета гендерной проблематики
- Какие методы использовала Александра Королева, чтобы добиться изменений в экологической политике?
- Работает в госкомитете по охране окружающей среды
- Создание радиостанции для обсуждения экологических проблем
- Организация протестов и участие в акциях гражданского неповиновения
- Реализация программ экологического образования
- Все вышеперечисленное
- Какой случай демонстрирует включение женского голоса в изменение политики?
- Одинокая женщина в руководящем комитете
- Женское крыло политической партии
- Женский отдел делегации конференции
- Комитет, в котором женщины представляют 15 из 25 мест
- Ничего из вышеперечисленного
- Социально-политические последствия программы использования солнечных батарей Barefoot College для женщин включают …
- Женщины идентифицируют части солнечной панели по разным цветам и жестам рук
- У женщин более давняя история в обществе и меньше стимулов к миграции в город
- 250 женщин в 29 странах электрифицировали от солнечной энергии около 10 000 домов
- Женщины более активно участвуют в управлении окружающей средой и заявляют о себе в политике
- Ничего из вышеперечисленного
- Руководящий принцип Barefoot College — это…
- Чем больше солнечных плит, тем лучше
- Решение сельских проблем лежит в пределах общины
- Солнечные плиты предоставят женщинам право голоса в местной политике
- Женщин следует научить пользоваться солнечными плитами и улучшить управление водными ресурсами
Ответы
- Правильный ответ — все вышеперечисленное (ответ E).
- Правильный ответ заключается в том, что международные конвенции и договоры по гендерным вопросам и окружающей среде, такие как Конвенция о ликвидации дискриминации в отношении женщин (CEDAW) и Конвенция о биологическом разнообразии (CBD), призывают к подходу к устойчивому развитию с учетом гендерной проблематики. Эти инструменты свидетельствуют о подходе, основанном на правах, поскольку они демонстрируют, что государства имеют юридическое обязательство консультироваться и привлекать женщин к разработке политики, а женщины имеют право участвовать.Ответы A, B и C не основаны на правах; B и C заявляют, что женщины должны быть включены из-за их ответственности за производство продуктов питания, а A подчеркивает уязвимость женщин к изменениям окружающей среды как причину их участия.
- Правильный ответ — E (все вышеперечисленное).
- Правильный ответ — комитет, в котором женщины представляют 15 мест из 25. Представление незамужней женщины в руководящий комитет для удовлетворения минимальных требований разнообразия — это токенизация, поэтому ответ А неверен.Женские отделения и секции организаций могут быть эффективными с точки зрения обеспечения пространства для женщин и отражения женских взглядов, но они не отражают голос женщин.
- Правильный ответ заключается в том, что женщины становятся более активными и активными в управлении окружающей средой (D). Идентификация частей солнечной панели с помощью цветов и жестов рук — это образовательная стратегия, а не социально-политический результат (ответ A). Количество домохозяйств, в которых женщины установили солнечную электроэнергию, является полезной статистикой, но не социально-политическим результатом.
- В этой главе говорится, что руководящий принцип Barefoot College заключается в том, что решения сельских проблем находятся в пределах общины (ответ B). Строительство солнечных плит — одна из стратегий, используемых Barefoot College, но это средство, а не цель, поэтому ответ A неверен. Предоставление женщинам права голоса в местной политике является результатом программ колледжа, но не упоминается в качестве руководящего принципа организации (ответ C). Обучение женщин использованию солнечных плит и совершенствованию управления водными ресурсами — это стратегия, позволяющая дать женщинам право голоса в политике, но не руководящий принцип.
Вопросы для обсуждения
- Какова ценность полного и равного участия женщин в решении проблемы изменения климата?
- Почему изменение климата следует рассматривать через призму гендера?
- Каковы гендерные барьеры для участия женщин в экологических движениях?
- Используя предоставленные дополнительные ресурсы, обсудите связь между насилием в отношении женщин и окружающей средой.
- Каким образом коренные народы особенно уязвимы к изменению климата? Опишите роль женщин из числа коренных народов в преодолении последствий изменения климата.
- Как доступ к воде влияет на девочек и женщин иначе, чем на мальчиков и мужчин? (Вне исследования)
Вопросы для эссе
- Чтобы добиться изменения экологической политики, что более эффективно — работать в правительстве или вне системы через гражданское неповиновение? Опираясь на профиль Александры Королевой и любые соответствующие дополнительные ресурсы, обсудите преимущества и недостатки защиты окружающей среды посредством акций протеста.
- С помощью дополнительных представленных точек зрения обсудите роль точек зрения коренных народов в сохранении окружающей среды.Возможно ли существенное решение проблемы изменения климата западными методами или его следует решать с помощью традиционных протоколов? Являются ли эти точки зрения взаимоисключающими?
- Какая связь между выработкой политики, патриархатом и изменением климата?
- Выберите юрисдикцию на национальном, провинциальном или муниципальном уровне. Как гендер был интегрирован в экологическую политику выбранной вами юрисдикции? Можно ли более эффективно интегрировать гендерные аспекты в эту политику? Если да, то как?
Дополнительные ресурсы
Программа развития Организации Объединенных Наций (ПРООН). «Опыт Программы адаптации Африки (AAP): гендерные аспекты и изменение климата». (2011).
Документ для обсуждения по ключевым проблемам снижения уязвимости по гендерному признаку, гендерно-чувствительным подходам к AAP и продолжающимся усилиям.
http://content-ext.undp.org/aplaws_publications/3253640/AAP_Discussion_Paper1_English.pdf
La Via Campesina.
Международная крестьянская организация, проводящая кампании за продвижение продовольственного суверенитета и биоразнообразия, а также за прекращение насилия в отношении женщин.
https://viacampesina.org/en/
Фонд Тебтебба. « Женщины из числа коренных народов, изменение климата и леса». (2011).
Публикация результатов исследовательских проектов о дифференцированном воздействии изменения климата на женщин из числа коренного населения и их роли в традиционных лесных экосистемах и управлении ресурсами.
http://www.indinentclimate.org/index.php?option=com_docman&task=cat_view&gid=58&Itemid=78&lang=en
Нобелевская женская инициатива. «Истории с дороги — активистка Харша Валиа устанавливает связи между перемещенными женщинами и нефтяными песками».
Активист Харша Валиа проливает свет на взаимосвязь между насилием в отношении женщин из числа коренных народов и окружающей средой.
Перч, Л. и Тандон, Н. «Сельское хозяйство, добыча полезных ископаемых и уход за землей: почему критический феминистский гендерный дискурс о правах и ресурсах сейчас важнее, чем когда-либо прежде.» Инициатива« Открытое общество для юга Африки ». (2015).
Размышляет об опыте женщин в сельском хозяйстве и горнодобывающей промышленности, а также об устойчивом развитии посредством феминистской критики.
http://www.osisa.org/buwa/economic-justice/regional/farming-mining-and-caring-land-why-critical-feminist-gender-discourse
Сингх К. «Женщины и их роль в природных ресурсах: исследование в Западных Гималаях». International Journal of Research — Granthaalayah 3 (1) 128 — 138: (2015).
Подчеркивает роль женщин и традиционных занятий в сохранении природных ресурсов.
http://granthaalayah.com/Articles/Vol3Iss10/12_IJRG15_B09_69.pdf
The World’s Women 2015. «Окружающая среда». (2015).
Глава с ежегодно обновляемой качественной и количественной информацией и анализом особой уязвимости женщин к изменению климата.
http://unstats.un.org/unsd/gender/chapter7/chapter7.html
ООН WomenWatch .«Информационный бюллетень: женщины, гендерное равенство и изменение климата». (2009).
связывает социально-экономические и политические препятствия на пути расширения прав и возможностей женщин с гендерной уязвимостью к изменению климата.
http://www.un.org/womenwatch/feature/climate_change/downloads/Women_and_Climate_Change_Factsheet.pdf
Женщины за изменения в сельском хозяйстве и природных ресурсах (WOCAN).
WOCAN — это международная членская сеть, возглавляемая женщинами, целью которой является восполнение пробелов в знаниях и опыте в области устойчивого развития.
Home
Женщины, гендерное равенство и изменение климата
| ||||||||||||||||||||||||||||||||
Экофеминизм | социология и энвайронментализм
Экофеминизм , также называемый экологическим феминизмом , ветвь феминизма, изучающая связь между женщиной и природой. Его название было придумано французской феминисткой Франсуазой д’Обонн в 1974 году. Экофеминизм использует основные феминистские принципы равенства полов, переоценки непатриархальных или нелинейных структур и взгляда на мир, который уважает органические процессы, целостные связи и достоинства интуиции и сотрудничества.К этим понятиям экофеминизм добавляет как приверженность окружающей среде, так и осознание ассоциаций, созданных между женщинами и природой. В частности, эта философия подчеркивает то, как патриархальное (или ориентированное на мужчин) общество обращается с природой и женщинами. Экофеминисты исследуют влияние гендерных категорий, чтобы продемонстрировать способы, которыми социальные нормы оказывают несправедливое господство над женщинами и природой. Философия также утверждает, что эти нормы приводят к неполному взгляду на мир, и ее практикующие отстаивают альтернативное мировоззрение, при котором земля ценится как священная, признается зависимость человечества от мира природы и признается ценность всей жизни.
Британника исследуетСписок дел Земли
Действия человека вызвали обширный каскад экологических проблем, которые теперь угрожают продолжающейся способности как естественных, так и человеческих систем процветать.Решение критических экологических проблем глобального потепления, нехватки воды, загрязнения и утраты биоразнообразия, возможно, является величайшей задачей 21 века. Мы встанем им навстречу?
Истоки экофеминизма
Современное экофеминистское движение зародилось в результате серии конференций и семинаров, проведенных в Соединенных Штатах коалицией женщин-ученых и женщин-профессионалов в конце 1970-х — начале 1980-х годов.Они встретились, чтобы обсудить способы, которыми феминизм и энвайронментализм могут быть объединены для поощрения уважения к женщинам и миру природы, и были мотивированы представлением о том, что давний исторический прецедент связи женщин с природой привел к угнетению обоих. Они отметили, что женщины и природа часто изображались хаотичными, иррациональными и нуждающимися в контроле, в то время как мужчины часто характеризовались как рациональные, упорядоченные и, следовательно, способные управлять использованием и развитием женщин и природы.Экофеминисты утверждают, что это устройство приводит к иерархической структуре, которая дает власть мужчинам и позволяет эксплуатировать женщин и природу, особенно в той мере, в какой они связаны друг с другом. Таким образом, ранние экофеминистки определили, что решение затруднительного положения любого избирательного округа потребует отмены социального статуса обоих.
Ранние работы по экофеминизму в основном состояли из сначала документирования исторических связей между женщинами и окружающей средой, а затем поиска способов разорвать эти связи.Одна из основательниц экофеминизма, теолог Розмари Рютер, настаивала на том, что все женщины должны признать и работать, чтобы положить конец господству природы, если они хотят работать для своего собственного освобождения. Она призвала женщин и защитников окружающей среды работать вместе, чтобы положить конец патриархальным системам, которые отдают предпочтение иерархии, контролю и неравным социально-экономическим отношениям. Вызов Рютер подхватили учёные-феминистки и активисты, которые начали критиковать не только экологические теории, игнорирующие влияние патриархальных систем, но и феминистские теории, не ставящие под вопрос отношения между женщиной и природой.
К концу 1980-х экофеминизм вырос из академической среды и стал популярным движением. Многие ученые ссылаются на теоретика феминизма Инестру Кинг как на причину такой популяризации. В 1987 году Кинг написал статью под названием «Что такое экофеминизм?» который появился в The Nation . Там она призвала всех американцев подумать о том, как их системы верований допускают эксплуатацию земли и дальнейшее угнетение женщин. С помощью статьи Кинга концепция экофеминизма расширилась как по поддержке, так и с точки зрения философии.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасРадикальный экофеминизм и культурный экофеминизм
По мере того, как экофеминизм продолжал развиваться, он стал свидетелем первого из нескольких расколов. К концу 1980-х годов экофеминизм начал разделяться на две различные школы мысли: радикальный экофеминизм и культурный экофеминизм. Радикальные экофеминистки утверждают, что господствующее патриархальное общество уравнивает природу и женщин, чтобы унижать их обоих.С этой целью радикальный экофеминизм основан на утверждении ранних экофеминисток о том, что нужно изучать патриархальное господство с прицелом на то, чтобы положить конец ассоциациям между женщиной и природой. Особый интерес для этих теоретиков представляет то, как женщины и природа ассоциировались с отрицательными или товарными атрибутами, в то время как мужчины считались способными устанавливать порядок. Такое разделение характеристик поощряет эксплуатацию женщин и природы в обмен на дешевую рабочую силу и ресурсы.
Культурные экофеминистки, с другой стороны, поощряют ассоциацию между женщинами и окружающей средой. Они утверждают, что женщины имеют более близкие отношения с природой из-за их гендерных ролей (например, кормилец семьи и источник пищи) и их биологии (например, менструация, беременность и лактация). В результате культурные экофеминистки считают, что такие ассоциации позволяют женщинам быть более чувствительными к святости и деградации окружающей среды. Они предполагают, что общество должно ценить эту чувствительность, поскольку она устанавливает более прямую связь с миром природы, с которым должны сосуществовать люди.Культурный экофеминизм также имеет корни в религиях, основанных на природе, и поклонении богиням и природе как способу искупить как духовность природы, так и инструментальную роль женщин в этой духовности.
Не все феминистки поддерживали раздвоение экофеминизма. Некоторые женщины, например, обеспокоены тем, что культурный экофеминизм просто навязывает гендерные стереотипы и может привести к дальнейшей эксплуатации. Другие хотели сделать больший акцент на религии, основанной на природе, в то время как третьи настаивали на том, что празднование западных организованных религий может включать поклонение природе.Те же самые группы также различались в отношении романтизации природы и роли, которую различные практики (например, вегетарианство или органическое земледелие) должны играть в применении принципов экофеминизма. В результате движение продолжало расти и расширяться, чтобы приспособиться к этим вариациям, и большинство самоидентифицированных экофеминистов приветствуют бесчисленное множество определений и приложений, доступных под общей рубрикой экофеминизма.
Экофеминизм: где гендер и изменение климата пересекаются | Земля.Org — Прошлое | Настоящее время
Повышение статуса женщин — одна из наиболее важных мер, которые правительства могут принять для смягчения последствий климатического кризиса. Образование и расширение прав и возможностей женщин может иметь поддающийся количественной оценке эффект на сокращение выбросов в стране, а активное вовлечение женщин в обсуждение климатической политики часто приводит к более устойчивым действиям в области развития. Экофеминизм использовался в научных кругах в качестве теоретической линзы, через которую можно было понять, как гендерное неравенство пересекается с отношениями человечества с окружающей средой.Экофеминизм, хотя и недолговечный, стал источником информации для современного движения за экологическую справедливость и может стать ключом к осознанию того, как улучшение положения женщин может помочь в достижении справедливой устойчивости, а также в сокращении выбросов.
–
E Кофеминизм впервые возник в академических кругах Северной Америки и Европы в 1970-х годах как ответвление феминистского движения и определенно связал подчинение женщин с угнетающими отношениями человечества с природой.Его использовали в качестве теоретической основы, чтобы лучше понять, как иерархические и дуалистические определения пола могут объяснить доминирующую роль человечества в его отношениях с окружающей средой.
Начиная с 1980-х годов, экофеминизм стал источником информации для феминистских и экологических активистов и художественных движений. В число героев экофеминистского движения входили несколько крупных интеллектуальных и политических деятелей. Франсуаза д’Обонн, французский писатель, считающийся лидером феминистского движения в своей стране, придумала название «экофеминизм» в 1974 году.Петра Келли, провозглашенная экофеминисткой, была немецким политиком, соучредителем Партии зеленых Германии, первой политической партии с преимущественно экологической платформой, добившейся национального признания.
К концу 1990-х годов экофеминизм начал подвергаться критике со стороны критиков, которые отвергли эту концепцию как эссенциалистскую, поскольку она не могла полностью решить ни феминистские, ни экологические проблемы. Исключительная направленность экофеминизма на отношения между полом и природой не оставляет места для рассмотрения других важных факторов, таких как раса или класс.Джанет Биль, американский социальный эколог, особенно критиковала экофеминистские рамки как чрезмерное упрощение сложных иерархических структур и форм господства.
Сегодня актуальность и полезная ценность экофеминизма в значительной степени исчезли из кругов активистов и интеллектуалов. Тем не менее, концепции, лежащие в основе концепции, все еще могут быть применены для понимания того, почему улучшение положения женщин может пересекаться с достижением справедливых целей в области устойчивого развития и оказывать такое измеримое влияние на смягчение воздействия на окружающую среду.
Экофеминизм
Экофеминизм стремится пересмотреть как феминистское, так и экологическое движения и усилить каждый из их аргументов. Структура исследует, как гендер и природа пересекаются, в частности, как бинарные определения ложно категоризируют противостоящие группы, приписывая непропорционально большое значение одной группе и поощряя иерархическое мышление.
Двоичные определения используются, чтобы легко различать несходные. В контексте пола двоичные файлы используются для различения мужчин и женщин.При изучении взаимоотношений человечества с природой существует аналогичная бинарная система, в которой созданные руками человека творения считаются полностью отделенными от природы.
Бинарные определения порождают оппозиционный дуализм, когда одна сторона описывается не только как отличная от другой, но и как ее полная противоположность, например, противоположные полы. Экофеминизм утверждает, что аналогичный оппозиционный дуализм существует в традиционных определениях взаимоотношений человечества с природой. Когда люди стремятся к дальнейшему развитию, естественная среда рассматривается либо как препятствия, которые необходимо преодолеть, либо как ресурсы, которые необходимо использовать.В этих рамках человеческое развитие рассматривается как противоположность сохранению природы. Например, урбанизация влечет за собой экологический ущерб.
Оппозиционный дуализм дополняется созданием иерархических структур, в которых культуры придают большую ценность и власть одной стороне бинарной системы. Экофеминизм рассматривает иерархию, проявляющуюся в гендерных отношениях через патриархальные социальные структуры, и в отношениях с природой через антропоцентрическое представление о том, что человечество более ценно, чем природа и все другие живые существа.
Экофеминистская концепция цитирует иерархическое мышление и оппозиционные определения как доводы в пользу подчинения как женщин, так и природы. Эти конструкции часто могут служить оправданием маскулинизированных актов насилия и доминирования по отношению к женщинам, животным и миру природы. Эти действия часто выражаются в мужских культурных нормах, таких как охота, домашнее хозяйство и эксплуатация.
Хотя экофеминизм может функционировать на теоретическом уровне, его трудно применить эмпирически.Одна из основных критических замечаний в адрес экофеминизма заключается в том, что, рассматривая только связь между женщинами и природой, он не учитывает различия между отдельными женщинами, которые можно понять только с помощью более всеобъемлющих структур, анализирующих расу или класс.
За прошедшие годы возникли и другие школы экофеминизма, которые выходят за рамки гендера. Вандана Шива, индийский защитник окружающей среды и автор, разработала структуру экофеминизма, которая включает в себя постколониальный анализ, описывая расовые и империалистические акты господства как развитие исторических оппозиционных дуализмов.Шива также описывает женщин как «охранников» природных ресурсов, роль, которая делает женщин особенно уязвимыми перед стихийными бедствиями и ухудшением состояния окружающей среды, которое сохраняется из-за капиталистических рынков.
Экофеминизм начал терять популярность в 1990-х годах, примерно в то время, когда экологическая справедливость стала основой, используемой как учеными, так и активистами. Экологическая справедливость означает справедливое отношение ко всем людям, независимо от их личности, при разработке и применении экологических законов.Экологическая справедливость направлена на обеспечение справедливого отношения ко всем людям в отношении воздействия на окружающую среду.
Экологическая справедливость часто касается экологических проблем, имеющих прямое отношение к обществу, таких как загрязнение и продовольственная безопасность. Недискриминационный характер экологической справедливости и сопоставимость ее целей позволили ей получить широкое распространение в активистских кругах. Учитывая ограниченность экофеминизма как теоретической основы, он не смог в одинаковой степени проникнуть через барьеры активистов и широкой аудитории.Несмотря на его нынешнее использование в некоторых академических кругах, экофеминизм в значительной степени потерял популярность, уступив место движению за экологическую справедливость.
Недискриминационный характер движения за экологическую справедливость означает, что гендерные вопросы редко рассматриваются как ключ к пониманию климатического кризиса и способов его решения. И это несмотря на то, что расширение прав и возможностей женщин является существенным, если не решающим фактором для сокращения выбросов и обеспечения более устойчивого будущего.
Выявление гендерного неравенства и улучшение доступа женщин к здравоохранению, образованию и вспомогательным ресурсам оказывает ощутимое влияние на сокращение выбросов и минимизацию ухудшения состояния окружающей среды.Исследования также показывают, что продвижение женщин в законодательной сфере дает лучшие результаты в разработке экологической политики, а также более согласованные усилия в международном сотрудничестве в области окружающей среды. Несмотря на свои ограничения, экофеминизм может обеспечить основу, которая не только решает проблему гендерного неравенства, но также указывает, какие социальные стигмы необходимо устранить, чтобы страны могли проводить более энергичные и эффективные экологические действия.
Лифт
Пересечения между окружающей средой и социальными проблемами встречаются повсеместно, хотя их часто упускают из виду.Решение проблем в одной области может иметь каскадный эффект на улучшение условий в другой. Например, десятилетия расистской жилищной политики в Ричмонде, штат Вирджиния, США, ограничили инвестиции в повышение уровня жизни в районах, которые в основном были домом для цветных сообществ. Сегодня в этих районах летом может быть до 8 ° C теплее, чем в районах, где преобладают белые люди, что серьезно влияет на стандарты здоровья, особенно для детей. Понимание структурных причин такого неравенства может пролить свет на то, как эти проблемы могут быть решены.Например, увеличение инвестиций в создание городских зеленых насаждений и более обширный лесной покров улучшит качество окружающей среды и стандарты здоровья в этих районах, а также устранит неравенство, коренящееся в расистском подходе к управлению.
Неспособность признать пересечения между изменением климата и социальными проблемами наносит ущерб перспективам поиска решений обоих. Что касается гендерного равенства, то улучшение положения женщин с помощью социальных инициатив, в частности улучшения доступа к здравоохранению и образованию, оказывает прямое влияние на сокращение выбросов за счет снижения общего коэффициента фертильности в стране.
В настоящее время население мира оценивается примерно в 7,8 миллиарда человек. К 2050 году, по оценкам ООН, эта цифра вырастет до 9,4-10,1 миллиарда человек. Решения по изменению климата привязаны к населению; когда население увеличивается, необходимо производить больше еды и энергии. Кроме того, по мере роста населения в развивающихся странах растет и их экономический потенциал, поскольку все больше и больше людей могут вырваться из нищеты и накопить богатство.
Рост населения, сопровождающий экономический рост в развивающихся странах, не является ни противоестественным, ни нежелательным, хотя он неизбежно приведет к увеличению индивидуальных углеродных следов и увеличению общих выбросов в странах.Чтобы смягчить воздействие роста населения на окружающую среду, штаты могут реализовывать социальные инициативы, которые обещают равный доступ к здравоохранению и возможностям образования независимо от пола.
Там, где женщины проводят больше лет в школе, общий коэффициент фертильности имеет тенденцию к снижению. Мировые исследования показывают, что улучшение доступа к образованию предоставляет женщинам более широкий выбор карьеры, возможность отложить вступление в брак и, в конечном итоге, иметь меньше более здоровых детей.
Вам также может понравиться: Как некоторые международные договоры угрожают нашей способности достигать климатических целей
Фиг.1 : Взаимосвязь между образованием женщин и коэффициентами фертильности в Эфиопии, Кении и Гане; Всемирный банк; 2015.
Культурные, экономические факторы и факторы здоровья в настоящее время не позволяют слишком многим женщинам, особенно девочкам, посещать школу. По оценкам ООН, женщины составляют более двух третей неграмотного населения мира и что только 39% девочек в сельских районах посещают среднюю школу по сравнению с 45% сельских мальчиков.
С социальной точки зрения повышение уровня грамотности женщин дает важные преимущества.Повышение мобильности и расширение возможностей трудоустройства могут дать женщинам больше свободы в принятии решений о том, что им делать в своей жизни, и они с меньшей вероятностью будут вынуждены вступить в брак или выйти замуж в детстве. Кроме того, по мере повышения уровня грамотности среди женщин, уровень доходов, уровень питания и выживаемость детей также имеют тенденцию к росту.
Политика, которая может достичь этих результатов, включает повышение доступности школ, предоставление девочкам более легкого доступа к здравоохранению и противозачаточным средствам, сокращение времени и усилий, затрачиваемых молодежью на посещение школы, и создание школ в целом более безопасных мест для девочек.Социальные инициативы, которые позволяют молодым девушкам получить лучший доступ к здравоохранению и образованию, могут расширить возможности женщин и повысить их способность принимать собственные карьерные и жизненные решения. Это может иметь каскадный положительный эффект на окружающую среду за счет снижения общего коэффициента фертильности с течением времени. Важно, чтобы любая социальная инициатива, касающаяся показателей фертильности или роли женщин, не выступала в качестве формы принудительного контроля над населением, такой как политика одного ребенка, которая может повлечь за собой непредвиденные и серьезные социальные последствия.
Помимо сдерживания роста населения, улучшение доступа женщин к образованию может оказать сильное влияние на устойчивое управление ресурсами в странах, экономика которых зависит от сельского хозяйства.Во многих странах женщины несут ответственность за управление природными ресурсами, включая воду, источники топлива и продукты питания. Исследование сообществ в Западных Гималаях, проведенное в 2015 году, показало, что женщины, как правило, несут ответственность за сохранение и управление важнейшим природным капиталом, включая леса, водно-болотные угодья, дикую природу и сельскохозяйственные поля, для удовлетворения основных потребностей своих семей.
Еще один важный фактор, который следует учитывать, заключается в том, что культурные барьеры во многих частях мира в настоящее время не позволяют женщинам владеть собственной землей и получать ссуды или страховые полисы.Во всем мире только 13,8% землевладельцев составляют женщины, несмотря на то, что 38,7% занятых женщин работают в сельском, лесном и рыбном хозяйстве.
Рис. 2 : Процент сельскохозяйственных земель, контролируемых женщинами или находящихся в их собственности по стране; База данных ФАО по гендерным и земельным правам, источник BBC; 2017.
Эти препятствия в сочетании с ролью женщин в управлении земельными ресурсами и отсутствием доступа к образованию делают последствия изменения климата, потери ресурсов и неэффективного ведения сельского хозяйства значительно более ощутимыми и опасными для женщин, чем для мужчин.В условиях бедности и нехватки ресурсов женщины, как правило, несут большее бремя, чем их коллеги-мужчины. Исследование 2020 года демонстрирует, как усиливаются традиционные гендерные роли и усиливается гендерное насилие, когда изменение климата истощает природные ресурсы и экологические услуги.
Это неравенство создает так называемый гендерный разрыв в сельском хозяйстве. Из-за культурных ограничений и экономических ограничений женщины, как правило, производят меньше на том же участке земли, что и мужчины, и попадают в ловушку низкой производительности.Это приводит к ненужному спросу на дальнейшее освоение земель и обезлесение. Во всем мире, если бы женщины-фермеры имели те же экономические и юридические права, что и мужчины, урожайность сельскохозяйственных культур в мире могла бы увеличиться до 30%, что сделало бы сельскохозяйственное производство более эффективным и ограничило дальнейший ущерб окружающей среде. Кроме того, сокращение гендерного разрыва в сельском хозяйстве может спасти от голода до 150 миллионов человек во всем мире.
Гендерный разрыв в сельском хозяйстве служит примером того, как социальные инициативы могут привести к положительным экологическим результатам.Обеспечение лучшего доступа к качественному образованию и здравоохранению и, следовательно, повышение роли женщин в принятии решений в своих общинах может стать уникально эффективной силой экономического роста и развития.
Женщины и разработка экологической политики
Законодателям крайне важно понимать, как социальные вопросы связаны с воздействием на окружающую среду. Изменение климата не влияет на людей справедливо, и директивным органам необходимо понимать, как учитывать это неравенство с помощью климатического законодательства, которое стимулирует справедливый социально-экономический рост при преодолении климатического кризиса.
Как и во многих сферах политики и принятия решений, женщины крайне недопредставлены в процессе разработки глобальной экологической политики. Во всем мире женщины занимают лишь 12% высших национальных министерских должностей в экологических секторах. В сочетании с отсутствием полномочий по принятию решений, предоставленных женщинам в местных общинах, голосом при разработке экологической политики всегда был непропорционально мужской голос.
Улучшение положения и расширение прав и возможностей женщин не должно ограничиваться обеспечением доступа к образованию и здравоохранению.Женщины должны быть услышаны на всех уровнях и активно участвовать в разработке экологической политики. Разрешение женщинам делать это, как правило, приводит к более эффективным результатам экологической политики.
Часто было обнаружено, что женщины больше инвестируют в социальные вопросы, включая образование, здравоохранение и воздействие на окружающую среду. Исследования также показывают, что женщины, занимающие выборные должности, склонны уделять первоочередное внимание решению материальных проблем, которые напрямую затрагивают других женщин, семьи и детей. Учитывая, что женщины и дети непропорционально сильно страдают от изменения климата, женщины, занимающиеся политикой, показали, что они более осведомлены о воздействии на окружающую среду и включают соответствующие решения в свои политические программы.
Женщины, занимающие руководящие должности, также проявляют большую склонность к защите природных ресурсов. В аналитической записке от 2015 года перечислено участие женщин в разработке местной и национальной экологической политики во Вьетнаме, Чили и Сальвадоре. В отчете было обнаружено, что женщины часто могут лучше применять местные знания для реагирования на климат и, как правило, уделяют приоритетное внимание сохранению природных ресурсов.
Помимо предрасположенности к решительным действиям в области климата внутри страны, женщины, принимающие решения, также оказались лучшими переговорщиками и с большей вероятностью будут сотрудничать в рамках международных экологических пактов.Исследование 2005 года показало, что с учетом других факторов страны с более высокой долей женщин в правительстве с большей вероятностью ратифицируют международные экологические договоры, чем другие страны. Исследование также показало, что женщины, занимающиеся политикой, значительно реже подвергали других риску для окружающей среды и здоровья.
Во всем мире растет число исследований и отчетов, которые показывают, как женщины склонны уделять приоритетное внимание защите окружающей среды и решительным действиям в отношении климата. Австралийское исследование, проведенное в 2014 году, показало, что женщины, как правило, считают защиту окружающей среды более сильной частью своей личности, чем мужчины.Исследование домовладельцев в США подтвердило, что женщины часто более осведомлены об экологическом воздействии продуктов, которые они потребляют. Обзор исследований, проведенных в период с 1988 по 1998 год, показал, что женщины имеют более сильное отношение к окружающей среде и поведение, чем мужчины, независимо от возраста или страны происхождения.
В предстоящем исследовании, которое будет опубликовано в феврале 2021 года, будет проанализирована демография нынешних экологических активистов путем опроса 367 респондентов из 66 стран. Исследование пришло к выводу, что новое поколение климатических активистов склоняется к женщинам.Из респондентов исследования старше 65 лет только четверть составляли женщины. Две трети респондентов моложе 25 лет составляли женщины. Эта тенденция отражает демографический сдвиг климатической активности. Новое поколение климатических активистов, как правило, молодые, женщины и высокообразованные. Как развитым, так и развивающимся странам необходимо использовать эти тенденции и возвысить сегодняшнюю молодёжь женщин, чтобы они стали политическими лидерами в климатическом движении.
Рис. 3 : Возрастная и гендерная демография климатических активистов из 66 стран мира; Boucher et al; Энергетические исследования и социальные науки; 2021 г.
Возвращаясь к экофеминизму
Экофеминистское движение попыталось определить, как бинарные определения и иерархические структуры определяют гендерные отношения и отношения человечества с окружающей средой. Возможно, теория слишком опередила свое время, поскольку непропорционально сильное воздействие изменения климата на женщин еще не представлялось возможным.
Вероятность смерти женщин от климатических бедствий в 14 раз выше, чем у мужчин, и они непропорционально сильно страдают от истощения ресурсов и, как следствие, бедности.Эти воздействия вызваны традиционными гендерными ролями, которые ограничивают возможности женщин. Отсутствие доступа к образованию и медицинским услугам еще больше усугубляет проблему.
В то время как современные подходы, такие как экологическая справедливость, могут широко определить, как изменение климата по-разному влияет на разных людей, взаимосвязь между окружающей средой и гендером может пролить свет на весьма существенные решения обеих проблем, и директивным органам следует уделять особое внимание этому вопросу. Понимание связи между окружающей средой и полом важно не только из-за непропорционально сильного гендерного воздействия изменения климата, но и из-за потенциальных экологических решений, которые могут появиться в результате улучшения положения женщин.
Помимо образования, государства должны предоставлять женщинам ресурсы, необходимые для финансирования их собственных амбиций и занятий. Микрофинансирование, вид финансовых или кредитных услуг, которые напрямую нацелены на частных лиц и небольшие фирмы, которые в противном случае не могут получить доступ к обычным банковским услугам, оказалось особенно успешным в улучшении положения женщин в сельских районах. Микрофинансирование может предоставляться местными сообществами, правительствами, НПО или специализированными учреждениями микрофинансирования.
Расширяя права и возможности женщин и предоставляя им равный доступ к важнейшим услугам, страны могут улучшить свою экономику, повысить эффективность своей экономической и материальной продукции и заметно сократить свои выбросы.Привлечение женщин к активному участию в разработке экологической политики на всех уровнях также позволяет иметь более решительный и соразмерный политический голос.
Такая структура, как экофеминизм, может помочь осознать, как социальные проблемы и окружающая среда взаимосвязаны и как решения в одной области могут влиять на положительные результаты в другой. Там, где пересекаются социальное неравенство и изменение климата, часто можно найти наиболее эффективные решения и политические меры. Понимание того, где находятся эти пересечения и как их встретить, имеет решающее значение для обеспечения справедливой устойчивости и понимания взаимоотношений человечества с окружающей средой.
Изображение предоставлено: Flickr
изменение климата | Dc EcoWomen
сообщений с меткой «изменение климата»
отправлено Эмили Сурруско | по изменению климата, Саммит по климату, окружающая среда, ООН, женщины |
Сегодня, когда в Нью-Йорке проходит Саммит ООН по борьбе с изменением климата 2019 года, округ Колумбия EcoWomen попросил Структуру «ООН-женщины» поделиться своими мыслями о том, почему так важно интегрировать гендерное равенство в борьбу с изменением климата.В следующем сообщении в блоге Ульрики Модеер, помощника администратора ПРООН и директора Бюро внешних сношений и адвокации, и Аниты Бхатия, заместителя исполнительного директора ООН-Женщины по управлению ресурсами, устойчивости и партнерству, говорится о проблемах и возможностях, с которыми сталкиваются женщины и девушки, потому что изменения климата — и представляет инициативу по гендерному равенству, которая будет представлена на саммите в понедельник.
Действия по борьбе с изменением климата должны вовлекать женщин и девочек и приносить им пользу
Ульрика Модеер и Анита Бхатия
Фото: ООН-женщины / Bundit Chotsuwan
Изменение климата уже меняет облик нашей планеты.Исследования показывают, что в ближайшее десятилетие нам необходимо приложить все усилия, чтобы ограничить потепление до 1,5 ° C и снизить катастрофические риски, связанные с учащением засух, наводнений и экстремальных погодных явлений.
Но наши действия не будут эффективными, если они не будут включать меры по обеспечению социальной справедливости, равенства и гендерной перспективы. Итак, как нам интегрировать гендерное равенство в действия по борьбе с изменением климата?
Изменение климата оказывает несоразмерное воздействие на женщин
Изменение климата непропорционально сильно влияет на женщин и девочек из-за существующего гендерного неравенства.Это также угрожает подорвать социально-экономические успехи, достигнутые за предыдущие десятилетия. Имея ограниченный доступ к земле и другим ресурсам, включая финансы, технологии и информацию, или не имея такого доступа к ним, женщины и девочки больше страдают от последствий стихийных бедствий и несут повышенное бремя работы по дому и по уходу.
Засуха, наводнения и вырубка лесов — все это влияет на обязанности, которые обычно выполняются женщинами и девушками, например, сбор воды, дров и кормов. Эти обязанности занимают больше времени или им мешают перед лицом этих климатических бедствий, в результате чего они отнимают время, которое можно было бы использовать для образования или отдыха.Например, женщины и дети составили более 96% пострадавших от внезапных наводнений на Соломоновых островах в 2014 году, а в Мьянме на женщин пришлось 61% смертельных случаев в результате циклона Наргис в 2008 году.
Несмотря на проблемы, женщины играют ключевую роль в секторах, связанных с климатом
Женщины и девочки также остаются маргинализованными в сферах принятия решений — от уровня сообщества до парламентов и международных переговоров по климату. Глобальное климатическое финансирование программ смягчения последствий и адаптации остается недоступным для женщин и девочек из-за отсутствия у них знаний и возможностей использовать эти ресурсы.
Несмотря на эти проблемы, женщины и девочки играют критически важную роль в ключевых секторах, связанных с климатом, и разработали стратегии адаптации и повышения устойчивости, а также методы смягчения последствий. Женщины и девочки стимулируют спрос на возобновляемые источники энергии на уровне домохозяйств и сообществ для освещения, приготовления пищи и производственных решений, которые теперь должно поддержать международное сообщество. Женщины — обладатели традиционных методов ведения сельского хозяйства, первые лица, оказывающие помощь в кризисных ситуациях, основатели кооперативов, предприниматели в области зеленой энергетики, ученые и изобретатели, а также лица, принимающие решения в отношении использования природных ресурсов.
Женщины составляют в среднем 43% сельскохозяйственной рабочей силы в развивающихся странах и удовлетворяют 90% всех потребностей домашнего хозяйства в воде и топливной древесине в Африке. Некоторые исследования показали, что если бы женщинам был предоставлен равный с мужчинами доступ к производственным ресурсам, их сельскохозяйственная продукция превысила бы продукцию мужчин на 7–23%. Поэтому крайне важно принять и расширить инициативы 51% населения мира.
Женщины и девушки возглавляют усилия по смягчению последствий
В последнее время женщины и девушки использовали свои знания и опыт, чтобы возглавить усилия по смягчению последствий.От разработки приложений для отслеживания и сокращения выбросов углерода в результате индивидуального потребления до сокращения пищевых отходов путем подключения соседей, кафе и местных магазинов для обмена оставшейся и непроданной едой. Молодые женщины-ученые, такие как южноафриканский подросток Киара Ниргин, вносят свой вклад в борьбу с изменением климата. Они опираются на наследие женщин и девочек, таких как лауреат Нобелевской премии Вангари Маатаи, которая дала возможность сообществам рационально управлять своими природными ресурсами.
В то же время ПРООН и Структура «ООН-женщины» сотрудничают в продвижении гендерного равенства и лидерства женщин в борьбе с изменением климата. Например, в Эквадоре два агентства ООН объединились с правительством, чтобы поддержать включение гендерной проблематики в планы действий страны по борьбе с изменением климата. ПРООН и Структура «ООН-женщины» также сотрудничали во всем мире, чтобы гендерные аспекты оставались ключевым фактором, когда мировые лидеры принимают важные решения по изменению климата.
Привлечение женщин поможет ограничить потепление
Если в политике и проектах учитываются особые роли, потребности и вклад женщин в действия по борьбе с изменением климата и поддерживаются расширение прав и возможностей женщин, будет больше возможностей ограничить потепление одним.5 ° C в соответствии с Повесткой дня в области устойчивого развития на период до 2030 года. Мы должны продолжать привлекать женщин и женские организации, извлекая уроки из их опыта на местах, чтобы собирать доказательства передовой практики и помогать тиражировать более инклюзивные действия в области климата.
Саммит Генерального секретаря ООН по борьбе с изменением климата в Нью-Йорке в понедельник, 23 сентября, — это уникальная возможность поднять на самом высоком уровне необходимость реального участия женщин и девочек в усилиях по борьбе с изменением климата.
Инициатива по гендерному равенству будет представлена на Саммите ООН по борьбе с изменением климата
На саммите будет выдвинуто несколько инициатив по борьбе с изменением климата, в том числе одна, посвященная гендерному равенству. Инициатива признает неодинаковое влияние изменения климата на женщин и девочек и ищет поддержки их лидерства как способа сделать действия по борьбе с изменением климата более эффективными. Он призывает к интеграции прав, дифференцированных потребностей и вклада женщин и девочек во все действия, в том числе связанные с климатическим финансированием, энергетикой, промышленностью и инфраструктурой.Он способствует поддержке женщин и девочек в разработке инновационных инструментов и участии в усилиях по смягчению последствий и адаптации, а также призывает к подотчетности, отслеживая и сообщая о прогрессе в достижении этих целей.
Для того, чтобы действия по борьбе с изменением климата стали более активными и эффективными, нам нужна критическая масса правительств и других заинтересованных сторон, которые присоединились бы к инициативе Саммита по борьбе с изменением климата, посвященной гендерным вопросам. Мир не может позволить себе продолжать ограничивать потенциал женщин и девочек в формировании климатических действий, поскольку все свидетельства указывают на преимущества их участия.
Государства-члены Организации Объединенных Наций уже проявляют интерес, о чем свидетельствует возросшая интеграция гендерных соображений в их национальные климатические планы, но необходимо более широкое движение. Нам нужны партнерства с участием многих заинтересованных сторон и привлечение критической массы сторонников — правительств, структур ООН, финансовых механизмов и организаций гражданского общества для поддержки гендерной инициативы Саммита Генерального секретаря по борьбе с изменением климата.
Пришло время для действий по борьбе с изменением климата с учетом гендерных аспектов.
отправлено Алиссой Риттерштейн | об изменении климата, морской среде, океане, чрезмерном вылове рыбы, женщинах |
Шарлотта Рунзель, член DC EcoWomen
Мы прошли долгий путь в движении за охрану океана.Хотя предстоит еще проделать огромный объем работы, женщины проложили путь вперед и бросили вызов движению к лучшему. В этот список входят женщины, которые глубоко изучили морскую среду и теперь руководят информационно-пропагандистскими и коммуникационными усилиями для продвижения науки, защиты и активизма стратегическим и всеобъемлющим образом.
Д-р Аяна Элизабет Джонсон
«Океан действительно испытывает серьезные проблемы из-за чрезмерного вылова рыбы, изменения климата, загрязнения окружающей среды и разрушения среды обитания, и для того, чтобы исправить это, необходима хорошая наука.Эта наука не должна быть изысканной, дорогой или сложной. Скорее, он должен быть продуманным, целенаправленным и инклюзивным ». — Д-р Джонсон
Доктор Джонсон бросает вызов нашему мнению об охране океана. Она сочетает равенство, разнообразие и инклюзивность с новыми мощными идеями, которые объединяют людей для спасения планеты. Она новаторская, вдумчивая, умная и человек, который нам нужен, чтобы преодолевать препятствия в океане и нашем климате.
В ее резюме входит помощь островам Барбуда, Монтсеррат и Кюрасао в регулировании и защите своих прибрежных вод и спасении коралловых рифов в Карибском бассейне.Она изучала экологию и государственную политику в Гарварде и получила докторскую степень в Институте океанографии Скриппса. Она работала в Агентстве по охране окружающей среды и Национальном управлении океанических и атмосферных исследований, была исполнительным директором Института Уэйтта и основала инициативу Blue Halo.
В настоящее время у нее есть собственная консалтинговая фирма OceanCollectiv, которая создает и расширяет решения для здорового океана. Она профессор Нью-Йоркского университета. В дополнение к ее обширным знаниям в области охраны океана, д-р.Джонсон выступает за социальную справедливость в экологическом движении.
Подробнее от д-ра Джонсона: New York Times, The Hill, Scientific American
Доктор Нэнси Ноултон
«Мы буквально играем в русскую рулетку с планетой, так что, по крайней мере, в моей области недостаточно просто« заниматься наукой »» — Нэнси Ноултон
Доктор Ноултон работает над перекалибровкой окружающей среды для распространения #OceanOptimism. Она стремится вдохновить людей на действия, используя позитивную риторику; вместо «гибели и мрака», которые преследуют СМИ.Она противостоит тому, как СМИ освещают экологическую журналистику, потому что люди с большей вероятностью примут меры, если они будут мотивированы позитивными сообщениями.
Доктор Ноултон посвятила свою жизнь изучению морского разнообразия и коралловых рифов. У нее есть степень бакалавра наук. из Гарварда и докторскую степень в Калифорнийском университете в Беркли. В ходе своего исследования доктор Ноултон обнаружила связь между потеплением океана и обесцвечиванием кораллов. Она была профессором Йельского университета, Смитсоновского института тропических исследований в Панаме и Института океанографии Скриппса.В Скриппсе она основала Центр морского биоразнообразия и сохранения.
В настоящее время она работает заведующим кафедрой «Марин Сант» в Смитсоновском национальном музее естественной истории, где она работает, совмещая исследования и пропагандистскую деятельность.
Дополнительная информация от доктора Ноултона: Smithsonian Magazine, The Solutions Journal, Seven Seas Media
Доктор Сильвия Эрл
«Большинство людей не знают, почему океан так важен для них. Какая разница, если океан завтра высохнет? Океан должен иметь значение и имеет значение для всех.Даже люди, которые никогда не видели океана, касаются океана с каждым вдохом, с каждой выпитой каплей воды ». — Сильвия Эрл
Доктор Эрл сломал гендерные стереотипы в области науки. Несмотря на чрезмерную квалификацию, она была отклонена от проекта Tektite, финансируемого государством исследования, в рамках которого ученые размещались на дне океана в рамках программы глубоководных исследований. Организаторы не могли понять идею совместной жизни мужчин и женщин под водой. Вместо того, чтобы сдаться, она возглавила Tektite II Mission 6, исследовательскую экспедицию под руководством женщин, которая продолжила работу над первым проектом Tektite.Она также является первой женщиной-главным научным сотрудником Национального управления океанических и атмосферных исследований.
Ее образование и опыт включают степень бакалавра в Университете штата Флорида, а также степень магистра и доктора в Университете Дьюка. Ее диссертация была одним из первых подробных описаний подводной жизни растений. Она была научным сотрудником в Гарварде, руководила морской лабораторией Cape Haze во Флориде, участвовала в различных научных миссиях по изучению неоткрытых участков океана и была первым человеком, который без привязи прошел по морскому дну на глубине 1250 футов.
Доктор Эрл в настоящее время является исследователем National Geographic, руководит некоммерческой организацией Mission Blue, целью которой является стимулирование действий по исследованию и защите океана, и работает над созданием глобальной сети морских охраняемых территорий или «точек надежды».
Подробнее д-ра Эрла: National Geographic, Huffington Post, New York Times
Если вы знаете женщину, которая спасает океан, оставьте комментарий ниже!
Шарлотта Рунзель — политический сотрудник Национального общества Одюбона в Вашингтоне, где она анализирует и продвигает морскую политику.До работы в Одюбоне она специализировалась в области морских наук и занималась исследованиями природных ресурсов в Калифорнийском университете в Беркли. Будучи студенткой, она проходила стажировку в Смитсоновском Национальном музее естественной истории и в отделении Sierra Club в Сан-Франциско, проводила собственное исследование изменения климата морских губок во Французской Полинезии, работала лаборантом и полевым помощником в лаборатории морской биомеханики Калифорнийского университета в Беркли, а также руководил некоммерческой организацией.
Фото предоставлено: TED Conference / Flickr CC BY-NC-ND 2.0; NTNU Норвежский университет науки и технологий / Flickr CC BY-SA 2.0; Предоставлено: U.S. Fish and Wildlife / Flickr CC BY 2.0
.отправлено Алиссой Риттерштейн | на #distractinglysexy, блог, изменение климата, отрицание климата, окружающая среда, женщины, девушки, токсичная мужественность, женщины |
Стефани Ганьон, U.С. Страновой менеджер по проекту оценочных карт климата
На ежегодном собрании Американской ассоциации географов (AAG) в апреле прошлого года я сделал презентацию о том, как США могут подойти к глобальным переговорам по климату, используя рыночные решения. В моем сеансе также участвовали два докладчика-мужчины и еще одна ведущая-женщина, каждый из которых занимался глобальными проблемами климата и переговорами, и после каждой презентации следовало время для вопросов аудитории.
Хотя моя презентация была сосредоточена меньше на науке об изменении климата и больше на политических подходах к глобальным экологическим переговорам, я обнаружил, что на сессии вопросов и ответов я столкнулся с одним из слушателей, который агрессивно бросил мне вызов в науке об изменении климата и заявил, что что изменение климата не происходит и не вызвано деятельностью человека.
После того, как я оправился от шока, вызванного агрессивным оспариванием правдивости науки об изменении климата на сессии, специально посвященной изменению климата, мне показалось интересным то, что я был единственным докладчиком, которого этот человек выбрал для продвижения своего отрицания изменения климата . Разве у него не было возможности бросить вызов представившимся до меня мужчинам? Зачем использовать презентацию о политике, а не о науке, чтобы подчеркнуть это?
Говоря с другими женщинами-докладчиками на конференции, я поняла, что я не одна.Почти все другие женщины, с которыми я говорила, рассказали о похожих случаях, когда мужчины публично принижали значение своих исследований и выводов, касающихся изменения климата, но не оспаривали своих коллег-мужчин. Это было особенно хуже для цветных женщин или женщин, отождествляющих себя с другими группами меньшинств. Женщины по всему миру сообщают о домогательствах по признаку пола, и их количество постоянно растет.
Феномен того, что мужчины игнорируют женщин или бросают им вызов в науках, ни в коем случае не нов. В 2015 году в Твиттере появился хэштег #distractinglysexy в ответ на комментарий лауреата Нобелевской премии о своих сверстницах.Мужчины веками использовали женский пол, чтобы заставить их замолчать при решении самых разных проблем. Но в области изменения климата, относительно новой области исследований и активизма, замалчивание женщин приобретает иной оттенок. Вместо того, чтобы быть изолированным от токсичных мужских ворот в STEM-областях, это больше похоже на попытку поставить женщин на их место, чтобы напомнить нам, что однажды, не так давно, нас никогда бы не пустили в это пространство.
Демографические данные такого рода харассеров почти полностью соответствуют демографическим характеристикам отрицателей климата в США.S. Исследования показали, что в целом белые, политически консервативные мужчины из сельских районов, уверенные в своем понимании научных концепций, с наибольшей вероятностью отвергают общепринятый научный консенсус по изменению климата. И эта демографическая группа — это та же самая демографическая группа, которая проводит кампании преследования в Интернете, чтобы заставить замолчать женщин-ученых.
Фактически, я бы сказал, что здесь действуют одни и те же основные факторы, которые питают отрицание климата и мотивируют гендерные домогательства к женщинам.Отрицание климата строится на твердом отказе от «мейнстрима», который рассматривается как элитарная попытка меньшинств захватить власть у большинства. Отрицатели климата склонны рассматривать попытки регулировать углеродное загрязнение как попытки посягнуть на их свободу — это увековечивает опасения, что, например, правительство будет использовать изменение климата как предлог, чтобы сказать им, на какой машине управлять. Эта интерпретация затем усиливает опасения, что женщины будут использовать изменение климата как предлог, чтобы заставить мужчин выполнять домашнюю работу, которая, как правило, стереотипно закрепляется за женщинами.
Так как же нам бороться с этим коварным сексизмом, который создает небезопасную среду для женщин-профессионалов в области изменения климата?
Токсичная мужественность — главный фактор. Обращение к первоисточнику этой проблемы путем предоставления мужчинам уверенности в том, что они могут выражать себя способами, выходящими за рамки традиционной парадигмы маскулинности, может помочь мужчинам почувствовать меньшую личную угрозу успехов женщин-исследователей. Кроме того, помощь белым мужчинам в сельских районах, которые могут чувствовать себя брошенными за спадом производства в Америке, может помочь им почувствовать себя более вовлеченными в разговор об изменении климата.Изменяя сообщения о решениях в области изменения климата, чтобы они фокусировались на возможностях для создания лучшего будущего, а не на ограничениях, которые мы должны навязать нашему современному образу жизни, мы можем работать над устранением опасений, что политика в области изменения климата обязательно означает отказ от того, что мы любим. Кроме того, участие в программах экономического развития, таких как обучение и гарантии трудоустройства в секторе возобновляемых источников энергии, может помочь создать возможности в областях, где текущая политика только ускоряет закрытие заводов.
Ученые, ставшие объектами преследований и замалчивания, не обязаны решать проблемы, которые позволяют их преследователям. Напротив, наша роль как общества — работать над созданием более безопасных пространств для всех людей, разрабатывающих исследования и политические рекомендации, чтобы мы могли их слышать и учиться у них.
Стефани Ганьон — , региональный менеджер в США по проекту Climate Scorecard . Она увлечена преодолением разрыва между исследованиями и действиями как в политике, так и в технологиях по борьбе с изменением климата.В частности, она фокусируется на коммуникационных стратегиях по изменению климата для вовлечения ключевых участников в решение проблемы смягчения последствий изменения климата.
Фотографии: Мики Джордан CC BY-NC-ND 2.0; Трейси CC BY 2.0
отправлено Алиссой Риттерштейн | в блоге, дети, изменение климата, климатическая справедливость, мыслимое будущее, матери |
Марта Борт, защитник окружающей среды
В моем интересе, чтобы узнать, как люди понимают влияние изменения климата во всех аспектах своей идентичности, я осознал, что для женщин есть дополнительный слой, который делает эту тему межпоколенческой.Нынешние матери беспокоятся о будущем своих детей, как и те, кто хочет иметь детей.
Следует отметить, что я не утверждаю, что только женщины озабочены состоянием мира для будущих поколений. Я знаю, что, независимо от пола и / или интереса к отцовству, это беспокоит многих. Я считаю, что стоит выделить дополнительную эмоциональную нагрузку, которую несут женщины при оценке репродуктивного выбора.
В гонке по предотвращению катастрофических последствий изменения климата нет победителей, есть только проигравшие.Однако по мере того, как негативные последствия нынешнего климатического кризиса становятся все более очевидными, также становится очевидным, что определенные группы будут нести бремя тяжелого бремени.
Инициативы, такие как «Нулевой час», например, основываются на идее о том, что молодые люди должны иметь право голоса в разработке и реализации экологической политики, поскольку именно им придется жить дольше с последствиями такой политики. Экологические движения, ориентированные на женщин, такие как WEDO и GenderCC, выдвинули на первый план дополнительные препятствия, с которыми сталкиваются женщины при преодолении последствий изменения климата из-за существующего гендерного неравенства.
Сети, подобные «Концептуальному будущему», организуются вокруг самой идеи, что климатическая справедливость — это репродуктивная справедливость. Миссия организации сосредоточена на двух требованиях: «право принимать репродуктивные решения, свободные от массового, предотвратимого и поддерживаемого государством вреда; и требование, чтобы США прекратили субсидирование ископаемого топлива в качестве акта приверженности нашему поколению и последующим поколениям ». Он продвигает свидетельства женщин, оценивающих, иметь ли детей в связи с климатическим кризисом.Он также организует мероприятия, на которых женщины могут поделиться своим опытом в принятии этих решений.
Не заблуждайтесь, эти сети не поощряют контроль населения и не рожают детей. Они просто привлекают внимание к тому факту, что для нашего поколения климатический кризис является большим негативным фактором при взгляде на будущее. Согласно «мыслимому будущему», «эта проблема вызывает у многих из нашего поколения много печали и гнева. Независимо от того, решим мы иметь детей или нет, будущее выглядит очень неопределенным, и нам срочно необходимо встретиться, обсудить и организовать благополучие нас самих и наших семей, независимо от их состава.”
Полное раскрытие: я не собираюсь заводить детей. Но информация об организациях, работающих на пересечении вопросов климата и проблем женщин, действительно подтолкнула меня к размышлениям о том, как на меня влияет климатический кризис в областях, которые я не рассматривала в прошлом. На многие из моих предпочтений в образе жизни влияет мое желание помочь уменьшить свой углеродный след. Я пользуюсь общественным транспортом, компостирую, избегаю пластика и т. Д. Итак, мне интересно, если бы я боролся с этим решением, принял бы я это во внимание?
Пока у меня нет ответа, я хотел бы задать вам тот же вопрос.Как изменение климата влияет на ваш жизненный выбор, от выбора лампочек и приборов до более интимных решений, которые определяют часть вашей человечности?
Я искренне верю, что решения этой сложной темы можно найти только путем обмена идеями и опытом. С нетерпением жду вашего прочтения!
Марта Борт — профессионал, работающий над продвижением идеала государственной службы за пределами государственной сферы в частный и некоммерческий секторы. Марта работала с местными, государственными и транснациональными агентствами над продвижением экологических проектов по улучшению качества воздуха и воды, а также устойчивости окружающей среды.
отправлено Алиссой Риттерштейн | в блоге, дети, изменение климата, округ Колумбия, экстремальная погода, наводнения, бедность, округ, эффект городского острова тепла, женщины, месяц истории женщин |
Уитни Рикер, подрядчик FEMA и защитник климатической справедливости
На данный момент это общеизвестно; женщины (в среднем) более подвержены влиянию изменения климата, чем мужчины.Этот факт обычно вызывает в воображении образы женщин Глобального Юга, которые столкнутся с крайними трудностями из-за сильного голода, миграции и насилия, вызванных воздействием изменения климата и дестабилизации. Дети, которые растут в таких ситуациях, скорее всего, окажутся в очень невыгодном положении из-за плохих экономических условий, а также проблем с физическим и психическим здоровьем, вызванных их трудностями.
Хотя это важные вопросы, над которыми стоит задуматься в глобальном масштабе, можно легко упустить из виду то, что уже происходит у нас на заднем дворе.Читайте дальше, чтобы узнать больше о связи между женщинами, детьми, бедностью и изменением климата.
Бедность среди женщин и детей в районе
Женщины в округе чаще сталкиваются с бездомностью, чем их сверстники-мужчины, и более четверти детей живут в бедности. В то время как жители Вашингтона, округ Колумбия, в среднем становятся богаче, разрыв между имущими и неимущими также увеличивается. Например, цены на жилье в округе выросли до 602 500 долларов, и нет никаких признаков снижения.Джентрификация продолжает вытеснять семьи и отдельных людей из районов, в результате чего многие живут в нищете. Статистические данные ниже показывают более широкую картину — население, которое сейчас живет за чертой бедности:
Экстремальные погодные и климатические изменения в районе
Ожидается, что наводнение станет серьезной проблемой, с которой столкнется округ Колумбия в ближайшие десятилетия. По мере того, как земля в округе опускается и повышается уровень моря, поднимаются воды рек Потомак и Анакостия, экстремальные наводнения будут затоплять дальше вглубь суши, включая части Анакостии, Приливного бассейна и юго-западной береговой линии.Затопление может привести к проблемам, включая резервное копирование ливневой канализации и потенциальное перелива сточных вод, особенно в тех частях города, где старая инфраструктура не обновлялась.
Изменение климата увеличивает количество экстремальных погодных явлений. По мере роста бедности в округе экстремальные погодные условия создадут новые серьезные проблемы для тех, кто сталкивается с бедностью. В летние месяцы Вашингтон, округ Колумбия, подвергается «эффекту городского острова тепла», когда городские центры испытывают более высокие температуры, чем прилегающие районы, во время экстремальной жары.Этому событию способствуют многочисленные факторы, такие как темные тротуары, поглощающие тепло, и меньшее количество зелени, чтобы отводить тепло и охлаждать окружающие области.
В самые жаркие месяцы года повышение температуры может иметь серьезные последствия для здоровья, особенно для будущих матерей, детей, пожилых людей и тех, кто находится в бедности.
Воздействие на здоровье включает следующее:
- Сильное обезвоживание
- Головокружение / обморок
- Болезни органов дыхания
- Сердечно-сосудистые заболевания
- Тепловой удар
Исследования показали корреляцию между экстремальными погодными явлениями и ростом общего насилия.Экстремальная жара коррелирует с увеличением уровня насильственных преступлений, особенно в социально неблагополучных районах. Женщины и дети чаще подвергаются сексуальному насилию, надругательству и эксплуатации после всех типов стихийных бедствий. В 2018 году уровень насильственных преступлений в округе Колумбия в целом снизился.Однако стихийное бедствие может быстро изменить эту тенденцию.
Как помочь
В широком масштабе будет предпринята социальная реформа, реформа здравоохранения и многие другие меры для обеспечения того, чтобы женщины и дети, живущие в бедности в Вашингтоне, Д.C. готовы к воздействиям изменения климата. Вот несколько способов, которыми вы можете помочь ежедневно.
Волонтер — В округе Колумбия существуют десятки приютов и продовольственных банков, а также другие организации, занимающиеся помощью женщинам, пострадавшим от жестокого обращения и / или других травм. Если у вас есть время, вот список приютов в округе. Наряду с волонтерством в приютах, волонтерство с детьми / подростками, живущими в тяжелых условиях, может иметь положительное влияние на долгие годы.
Помогите тем, с кем вы встречаетесь — Вместо того, чтобы давать деньги тем, кого вы видите на улице, подумайте о том, чтобы дать им питательную закуску или носить с собой холодную бутылку воды, чтобы дать кому-нибудь в жаркий день. Небольшой поступок может стать спасением для человека, живущего на улице.
Пожертвовать — Приюты всегда нуждаются в припасах, еде и одежде для раздачи. Подумайте о том, чтобы навести порядок в шкафу или купить в магазине несколько дополнительных вещей, которые можно передать местным приютам.
Защитник интересов детей и образования — Пропаганда хорошего образования, особенно в связи с взаимосвязью между бедностью и изменением климата, может иметь большие последствия.
Уитни Рикер — недавний выпускник Университета Джеймса Мэдисона, где она изучала географические науки с упором на охрану окружающей среды, устойчивость и развитие. В настоящее время она работает подрядчиком FEMA, и, когда она не выступает за климатическую справедливость, ее можно найти дома за просмотром документальных фильмов и британских телешоу.
Фото предоставлены: allenran 917 CC BY 2.0, Daniel Lobo CC BY 2.0, Бруно Санчес-Андраде Нуньо CC BY 2.0, Ajari CC BY 2.0 и Элверт Барнс CC BY-SA 2.0
отправлено Алиссой Риттерштейн | на электростанции Капитолия, чистая энергия, Закон о внесении поправок в омнибус Clean Energy DC от 2018 г., изменение климата, DC, Green Bank DC, энергоэффективность, парниковый газ, возобновляемые источники энергии, солнечная энергия, транспорт, коммунальные услуги |
Лорен Мелинг, цифровой стратег и член DC EcoWomen
Многие из пугающих экологических новостей в последнее время попали в заголовки газет.Но незадолго до конца 2018 года произошла большая положительная история, которая попала в заголовки вокруг страны и произошла здесь, в нашей области. Как член DC EcoWoman или сторонник, вы, возможно, слышали, что DC к 2032 году будет на 100% работать на возобновляемых источниках энергии. На самом деле в этой истории есть нечто большее, чем просто похвальный заголовок. Вот семь самых интересных выводов.
- Это самый амбициозный переход на экологически чистую энергию в стране
Закон о внесении поправок в Закон о чистой энергии постоянного тока от 2018 года обязывает поставщиков энергии постоянного тока обеспечивать 100% возобновляемых источников энергии к 2032 году и заменяет предыдущую цель по 50% возобновляемой энергии к 2032 году.И прежде чем вы спросите — ядерная энергия не считается возобновляемой в этом правиле.
В отличие от некоторых других городов, по закону округ Колумбия должен соответствовать требованиям. Это не добровольное стремление. Закон потребует, чтобы его стандарт портфеля возобновляемых источников энергии (RPS) был на 100% возобновляемым к 2032 году. Это означает, что округ Колумбия станет одним из первых крупных городов, присоединившихся к клубу 100% возобновляемых источников энергии, который уже включает в себя несколько небольших городов и поселков. превзойти более крупные области, такие как Калифорния или Гавайи на несколько лет.
DC может уложиться в этот ускоренный график, потому что он не производит много энергии в пределах своих границ. Он полагается на электроэнергию, произведенную в другом месте и передаваемую в электрическую сеть PJM.
- Коммунальные услуги на борту
В заявлении Pepco Holdings было названо «важным шагом к продвижению идеи чистой энергии на благо каждого отделения в округе Колумбия».
Удивлен? Я бы не стал винить тебя.Но что уникально в этом законе, так это то, что коммунальных предприятий будут подвергнуты финансовым штрафам за невыполнение дополнительных целей по возобновляемой энергии — штрафов, которые пойдут на поддержку развития возобновляемой энергетики. Как сообщает GGW, :
Коммунальные предприятия обязаны соответствовать стандартам возобновляемой электроэнергии или платить определенную цену. Каждый год город устанавливает стандарты использования возобновляемых источников энергии для компаний, чтобы постепенно увеличивать их, пока они не достигнут 100 процентов в 2032 году.Что произойдет, если компании не соблюдают эти стандарты? Город требует, чтобы поставщики электроэнергии производили платежи в Фонд развития возобновляемой энергии округа Колумбия (REDF).
Важное примечание: если вы не хотите ждать до 2032 года или если вы живете за пределами округа, вы можете приобрести кредиты на экологически чистую энергию у таких поставщиков, как Arcadia, Clean Choice или других. Подробнее (PDF)
- Производство солнечной энергии вырастет до 10 процентов к 2045 году
По состоянию на 2015 год солнечная энергия производила только около 1 процента электроэнергии постоянного тока.Это неудивительно, учитывая, что площадь урбанизированной среды составляет всего 68 квадратных миль. Хотя потенциал для крупномасштабных солнечных ферм невелик, все еще есть огромные возможности для установки солнечных батарей на крышах зданий, больших и малых, по всему Округу.
DC уже предоставляет субсидии на солнечную батарею на крышах в рамках программы Solar for All . Новый закон будет предоставлять помощь в счетах за электроэнергию для поддержки жителей с низким и средним доходом . Тридцать процентов собранных дополнительных доходов будет направлено на такие программы, как утепление и оплата счетов домохозяйствам с низкими доходами, а также на профессиональное обучение в области энергоэффективности.По крайней мере, 3 миллиона долларов в год будут также выделяться на повышение энергоэффективности в зданиях доступного жилья. Беспроигрышный вариант!
- Транспорт тоже возобновляется
Транспорт является вторым по величине источником выбросов парниковых газов (ПГ) в округе Колумбия (22 процента). Другие города / районы приняли аналогичные законы, но установили более длительные сроки и / или не включили транспорт. Что особенно интересно в новом законе округа Колумбия, так это то, что к 2045 году весь общественный транспорт и частные автопарки округа Колумбия не будут производить выбросы парниковых газов .«Частный парк автомобилей» означает, что если вы перевозите более 50 пассажиров, выбросы должны быть нулевыми.
Хотя услуги по вызову такси, такие как Lyft и Uber , не включены в , они необходимы для создания плана сокращения выбросов парниковых газов. При этом частные автомобили не покрываются.
- Включены даже существующие здания
У нас есть шесть лет (2012-2017) использования энергии и воды для крупнейших зданий округа! Это помогает нам сравнивать данные для повышения энергоэффективности коммерческих помещений, на которые приходится 75% наших общих выбросов парниковых газов.Взаимодействовать с данными @BenchmarkDC ?? https://t.co/4YpOoJNSvJ pic.twitter.com/fVmsuHuKaz
— Министерство энергетики и окружающей среды (@DOEE_DC) 31 января 2019 г.
DC уже занимает первое место по лидерству в области энергетики и экологического дизайна… точнее, было бы, если бы это был штат. Однако здания по-прежнему являются крупнейшим источником выбросов парниковых газов в городе (74 процента). Крупные города попали в заголовки газет после того, как поощрили строительство новых зданий с зелеными крышами или солнечными батареями на крышах. Закон округа Колумбия отличается тем, что он включает положения для существующих зданий, направленные на повышение их энергоэффективности. , вместо того, чтобы стимулировать новое строительство.
На самом деле, есть фантастический ресурс под названием Benchmark DC , который отображает потребление энергии и воды и «класс» основных зданий в округе.
- Он финансирует зеленый банк округа Колумбия
Сегодня я подписал Закон о зеленом финансировании.
Создав «Зеленый банк», мы не только будем развивать успехи, которые помогли нам стать первым городом со статусом «Платиновый сертификат LEED», но и продолжим создавать высокооплачиваемые экологичные рабочие места для жителей # All8Wards. # GreenBankDC pic.twitter.com/ bRoOTHmnfv
— Мэр Мюриэл Баузер (@MayorBowser) 11 июля 2018 г.
Новый закон также помогает финансировать банк зеленого финансирования округа Колумбия, важный, если не громкий, способ поддержки возобновляемых источников энергии и других инициатив в области устойчивого развития. .Дополнительная оценка грязных источников энергии, таких как природный газ, профинансирует «зеленый банк» 15 миллионов долларов в год в 2020 и 2021 годах и 10 миллионов долларов в год в течение следующих 4 лет. Эти средства пойдут на финансирование программ энергоэффективности или проектов использования возобновляемых источников энергии для снижения затрат на энергию. Это включает в себя все, от ремонта крыши, теплоизоляции, установки новых окон до солнечных батарей в домах.
- Решение проблемы изменения климата на нашем заднем дворе — это часть общей картины
Концепция устойчивого развития DC 2.0 — сделать округ Колумбия самым здоровым, зеленым и пригодным для жизни городом США всего за 20 лет. Закон о внесении поправок в Закон о чистой энергии DC от 2018 года является лишь частью общего видения Sustainable DC 2.0 , в котором также есть планы действий в отношении природы, транспорта, пищевых отходов , устойчивости к изменению климата , энергетики вода и многое другое, включая недавний запрет на пластиковые соломинки и контейнеры для пены.
Остались вопросы
Несмотря на то, что все вышеперечисленное является положительным моментом, остается несколько вопросов.Что именно Lyft и Uber сделают для сокращения выбросов парниковых газов и как они будут нести ответственность? Какое место здесь занимает WMATA — будет ли метро также необходимо питаться от возобновляемых источников энергии, поскольку он охватывает операции в округе Колумбия, Мэриленд и Вирджиния и управляется советом WMATA, а не городским советом? Что станет с электростанцией Capitol Power Plant ? Чтобы получить более подробную информацию, ознакомьтесь с отчетом Большого Вашингтона .
В заключение положительно скажу, что анализ, основанный на предыдущей версии законопроекта, показал, что это приведет к 50-процентному сокращению выбросов парниковых газов.Новый анализ еще не опубликован, но, если он хоть немного близок к этому, мы находимся на пути к достижению рекомендованного сокращения выбросов парниковых газов, к которому недавно призывали климатологи, к 2030 году. Чтобы подробнее ознакомиться с планом, посетите сайт Clean Energy Интерактивный микросайт DC .
Вы в восторге от этого развития или у вас есть опасения? Прокомментируйте ниже, чтобы обсудить эту тему.
Лорен Мелинг посвятила свою карьеру поиску того, что именно нужно, чтобы заставить людей действовать в Интернете для служения делу.Она использует свой опыт в области цифровой стратегии и набор навыков, сочетающих электронный маркетинг, социальные сети, маркетинг в поисковых системах, оптимизацию веб-сайтов и создание контента, чтобы вовлечь онлайн-сообщества в конструктивные действия по преодолению самых сложных кризисов, с которыми сегодня сталкивается человечество. Возможно, она не супергерой, но она играет супергероя в Интернете.
отправленный Лорен Дауд | об изменении климата, сообщество, День Земли, экологическая осведомленность, фотоконкурс, фотография |
Алисса Риттерштейн, член совета директоров EcoWomen округа Колумбия
DC EcoWomen ежегодно отмечает День Земли — вы можете даже возразить, что мы отмечаем его каждый день благодаря работе, которую делают наши члены.Один из способов продемонстрировать невероятные усилия наших членов в области защиты окружающей среды — это ежегодный фотоконкурс. Недавно мы сели с победительницей фотоконкурса «Выбор народа 2017» Мэгги Девейн, чтобы еще раз просмотреть присланную ею фотографию из своего путешествия в Антарктиду — « В разгар изменения климата, , » — и спросить, что для нее значит День Земли.
«Земля — это наш дом, и мы все связаны с ним, независимо от наших убеждений или происхождения. Мы уважаем его и ценим круглый год.«
DC EcoWomen: Почему вы отправили фотографию на фотоконкурс?
Мэгги Девейн: DC EcoWomen предоставляет эту поистине замечательную и теплую платформу для женщин, работающих в области защиты окружающей среды, чтобы они могли общаться и поддерживать друг друга. После моей экспедиции в Антарктиду я почувствовал гордость за то, что воспользовался возможностью расширить свое профессиональное развитие и повысить осведомленность об окружающей среде. Поделиться моей любимой фотографией из экспедиции с такой поддержкой казалось отличной идеей! И вот, год спустя, эта фотография и фотоконкурс связали меня с новыми друзьями и профессионалами.Я должен поблагодарить DC EcoWomen за это.
DCEW: Почему вы были в Антарктиде?
МД: Я поехал в Антарктиду, потому что как эколог и писатель я часто пытаюсь рассказать историю изменения климата широкой аудитории. Наблюдая за изменением климата воочию и обучаясь у ученых, которые там учатся, я получил новый и уникальный взгляд на эту историю. После своей экспедиции я снял короткое видео [ниже], чтобы обучить аудиторию и побудить ее узнать больше, чтобы они могли почувствовать себя уполномоченными бороться с изменением климата.
DCEW: О чем вы думали, когда были там, особенно когда делали это фото?
MD: Когда была сделана эта фотография, я только что видел трех пингвинов Адели — вид пингвинов, который служит индикатором изменения климата. Мы были на острове Петерманн, исторически являвшемся местом гнездования Адели. Эти пингвины процветают в самые холодные и низкие температуры Антарктиды, но по мере того, как лето становится теплее, а зимы становятся короче, им приходится перемещаться дальше на юг, вниз по континенту.Так что этот момент был новым и волнующим. Вдобавок величественные декорации были захватывающими и унизительными. Как замечательно оказаться в одном из последних нетронутых диких мест в его первозданной красоте. Однако яркое сияющее солнце и эти пингвины служили напоминанием о масштабах антропогенного изменения климата, даже если это так далеко от цивилизации.
DCEW: Что для вас означает День Земли?
MD: День Земли для меня ассоциируется с такими теплыми воспоминаниями. День Земли символизировал весну и новые начинания.Я помню, как в детстве с мамой сажал деревья и цветы на заднем дворе. Когда я стал старше, это, очевидно, приобрело более глубокий смысл. Земля — это наш дом, и мы все связаны с ним, независимо от наших убеждений или происхождения. Мы уважаем его и ценим круглый год. В пословице: « мы не наследуем землю от наших предков, но мы заимствуем ее у наших детей».
DCEW: Что бы вы сказали женщинам, которые рассматривают возможность подачи фотографий на конкурс в этом году?
МД: Сделай это! Гордитесь своими достижениями, потому что мы все за вас болеем.
Теперь ваша очередь! Фотоконкурс DC EcoWomen стартует в День Земли (воскресенье, 22 апреля), и заявки будут приниматься до 23 мая в полночь. На фотографиях должны быть изображены экологические проблемы, возможности карьерного роста, округ Колумбия или все вышеперечисленное. Подробности и правила конкурса можно найти на странице фотоконкурса. Надеемся на ваше участие и удачи!
Мэгги Девейн — менеджер по связям с общественностью в Морском попечительском совете и член DC EcoWomen.
отправлено dc ecowomen | по чистому углю, изменению климата, Дню Земли, окружающей среде, EPA, устойчивости, устойчивому развитию |
Автор Heidi Bishop
По мере того, как новая администрация оказывает влияние на энергетическую политику, возросший интерес к использованию «чистых угольных» технологий, вероятно, заставил вас больше внимания уделять улавливанию и хранению углерода (CCS).В новом «Энергетическом плане Америка прежде всего» не упоминаются солнечные, ветряные или другие возобновляемые источники энергии, но говорится о приверженности «чистым угольным технологиям и возрождению угольной промышленности Америки, которая слишком долго страдала». Для DC EcoWomen, активно занимающегося энергетической политикой, это хорошее время, чтобы понять текущее состояние технологий.
Хотя существует несколько способов сократить различные вредные выбросы угольной электростанции, чтобы ее можно было назвать «чистым углем», в большинстве энергетических планов, в которых упоминается чистый уголь, упоминается использование CCS как метода снижения содержания углерода на заводе. выбросы для защиты угля как основной формы генерации базовой нагрузки.Короче говоря, CCS требует средств отделения CO 2 либо от топлива, либо от выбросов электростанции, улавливания и стабилизации этого изолированного CO 2 в твердом состоянии или его сжатия в газе с последующим хранением в течение столетий. CO 2 может быть удален из угля непосредственно путем дегазации перед сжиганием, например, на установке с комбинированным циклом интегрированной газификации (IGCC), или путем кислородного обжига. CO 2 также может быть удален при последующей обработке выбросов. Оба подхода осуществимы, но дороги, а энергоемкие операции, требующие значительных капитальных затрат, могут снизить эффективность предприятия на целых 20%.
CCS — это сложная технология, и у DOE, IEA или Ассоциации по улавливанию и хранению углерода (CCSA) есть много полезных ресурсов, чтобы узнать больше. Однако в более широких дискуссиях вы можете встретить два мифа о чистом угле:
Миф 1: Технологии чистого угля готовы к выходу на рынок
Некоторые сторонники указывают на существующие пилотные проекты CCS или коммунальных услуг как доказательство того, что технология доказала свою пригодность для крупномасштабного развертывания и готова к росту.Несмотря на то, что CCS обладает значительным техническим потенциалом с точки зрения технической осуществимости и значительного количества потенциальных мест для подземных хранилищ, с коммерческой точки зрения CCS все еще является молодой технологией, которая, вероятно, будет изначально очень дорогой и пока не доступна в широком масштабе. .
ЗаводNRG в Петра Нова в Техасе, который в сочетании с повышением нефтеотдачи пластов для улучшения его экономических показателей, в настоящее время успешно запущен и работает, но большинство проектов — нет.Несколько проектов, как правило, следовали схеме первоначальной общественной поддержки, резкого перерасхода средств, технических проблем, возможного возражения общественности, а также приостановки или отмены. К таким проектам относится Future Gen 2 в Иллинойсе. Этот проект, когда-то являвшийся образцом CCS, находился в разработке еще в 2006 году, в 2010 году его пересмотрели, а затем, в конце концов, отменили в 2015 году. Точно так же проект IGCC округа Кемпер в Миссисипи, который в настоящее время отстает на 3 года и превышает его бюджет, недавно обнаружил, что для него будет более экономичным работать на природном газе, чем на угле, который он изначально планировал использовать.Все это приводит к следующему мифу…
Миф 2: Положения о чистом угле и зажигалках могут вернуть угольную промышленность
Производство угля и его добыча в последние годы неуклонно сокращались, в основном из-за конкуренции с дешевым природным газом, что делает производство угля нерентабельным для многих электростанций. Вторичные случаи — это низкий рост нагрузки, возобновляемая генерация и экологические нормы, такие как стандарты EPA по ртути и токсичности воздуха (MATS), направленные на загрязнение воздуха мышьяком и металлами угольными и нефтяными заводами.
Оставшийся, а теперь отмененный План чистой энергии (CPP), налагающий ограничения на выбросы углерода и механизмы ценообразования для электроэнергетики, часто обвиняют в ухудшении качества угля, но на самом деле эти правила были не очень строгими и мало повлияли бы на уже существующие. — страдающая угольная промышленность. Например, прогнозы Управления энергетической информации, которые не включают соблюдение требований CPP, по-прежнему включают значительный вывод угольных ресурсов из эксплуатации в течение следующих нескольких лет.
Поскольку падающий спрос на уголь вызван доступностью более дешевых ресурсов, экономическое обоснование для инвестиций в новую угольную генерацию является слабым, особенно для угля с дорогостоящим УХУ, который может увеличить затраты примерно на 75%.
Несмотря на все эти экономические силы, направленные против угля и CCS, угольная генерация в ближайшее время не устареет. Существующие сегодня угольные электростанции часто довольно чисты с точки зрения более ядовитых загрязнителей, таких как SO 2 , NO X , и твердых частиц (и все еще могут быть улучшены), имеют очень долгий инженерный срок службы и могут продолжать работать в достаточном количестве. дешевый уголь.
К сожалению, мы еще не в состоянии полностью полагаться на технологии с нулевым выбросом углерода, такие как возобновляемые источники энергии, потому что технологии хранения, необходимые для сглаживания их периодической доступности, чтобы соответствовать нашим моделям потребления, все еще слишком дороги для широкого использования. Технико-экономические исследования чистого угля все еще могут быть ценными для решения проблемы выбросов CO 2 в тех частях мира, где уголь остается важнейшим источником энергии. Электростанции, работающие на газе, также выбрасывают CO 2 , хотя и менее чем вдвое меньше, чем уголь, на 1 кВтч, поэтому в конечном итоге им также может потребоваться CCS.Таким образом, во многих отношениях точное будущее чистого угля неясно.
В течение следующих нескольких лет между региональной и национальной политикой в области климата в США будут возникать противоречия, а также изменения в экономике, связанные с конкуренцией с природным газом и возобновляемыми источниками энергии. Эти влияния, однако, не могут изменить тот факт, что технология CCS далеко не настолько продвинута, чтобы быстро расшириться в одночасье, и что угольная промышленность США в лучшем случае надеется поддержать, а не восстановить на прежнем уровне.
Хайди Бишоп (Heidi Bishop) — партнер по маркетингу и политике в консалтинговой фирме, расположенной в округе Колумбия. Она специализируется на исследованиях энергетической политики, выявлении возможностей для развития бизнеса и разработке публикаций. Она работала над различными темами энергетической политики, уделяя особое внимание новым бизнес-моделям для электроэнергетических компаний, усилиям «Коммунальное предприятие будущего», распределенным энергоресурсам и стратегии регулирования розничной торговли. Г-жа Бишоп получила степень бакалавра и магистра делового администрирования в Университете Солсбери и степень магистра государственного управления — политический курс, концентрация на окружающую среду в Университете Мэриленда.
отправлено dc ecowomen | об изменении климата, энергии, тысячелетиях, устойчивости, транспорте |
Элли Рамм
Правительства, предприятия и университеты сосредотачивают все больше ресурсов и внимания на том, что сейчас является самым большим поколением в нашей стране — миллениалами.
Миллениалы, которых обычно называют рожденными между 1982 и 2000 годами, в настоящее время составляют наибольшую долю американской рабочей силы. Они более образованы, чем предыдущие поколения. Они более разнообразны в культурном отношении. И они более социально сознательны.
Как это поколение миллениалов будет определять наше будущее в области климата и энергетики? Рассмотрим всего два наблюдения о том, как миллениалы хотят жить и передвигаться — жилье и транспорт.
Эти предпочтения указывают на более устойчивое и низкоуглеродное будущее.Плотная городская жизнь и смешанные варианты транспорта могут привести к сокращению выбросов парниковых газов. В отчете New Climate Economy за 2014 год отмечается, что «более компактные, более связанные формы городов позволяют значительно повысить энергоэффективность и снизить выбросы на единицу экономической деятельности».
Требования миллениалов влияют и на другие темы устойчивого развития. Опрос Rock the Vote в начале этого года показал, что 80 процентов миллениалов хотят, чтобы Соединенные Штаты к 2030 году перешли в основном на чистую или возобновляемую энергию.Более ранний опрос, проведенный Clinton Global Initiative, показал, что миллениалы больше заботятся об окружающей среде, чем поколение их родителей, и будут тратить дополнительные средства на продукцию компаний, ориентированных на обеспечение устойчивости.
Несмотря на то, что миллениалы обладают огромным влиянием, реальная сила перемен будет исходить от всех поколений, работающих вместе над разработкой инновационных решений и реализацией прагматической политики для формирования низкоуглеродного будущего, экологически стабильной и экономически процветающей планеты для всех, кто ее унаследует.
Фото Элли Рамм
Элли Рамм работает в различных сферах, чтобы наладить взаимодействие и принять меры по вопросам климата и энергетики, представляющим интерес для штатов, городов и предприятий, для выработки низкоуглеродных, прагматичных и устойчивых решений. Она также исследует связь между поведением и устойчивостью, стремясь повысить осведомленность о действиях, которые люди могут предпринять дома и в обществе, чтобы жить более устойчиво. В настоящее время она является научным сотрудником по решениям и взаимодействию в Центре климатических и энергетических решений (C2ES).
отправлено dc ecowomen | об изменении климата, сообществе, «зеленой» жизни, наставника, возобновляемых источниках энергии, социальных сетях |
Эрин Твамли
У Матери-Земли лихорадка, и на карту поставлен наш дом.
Мы слышим это сообщение день за днем. В ответ мы делаем все возможное, чтобы жить лучше: мы используем эффективные лампочки; мы перерабатываем; носим с собой многоразовые кружки. И мы беспокоимся о будущем. Мы переживаем, что наших действий недостаточно.
Многие из нас хотят более непосредственно решать проблему изменения климата. Но одна из проблем — донести до наших сообществ чувство безотлагательности, выраженное в сообщении в блоге Тамары Толес О’Лафлин «Почему вы должны заботиться о сообществе».
Не поймите меня неправильно, климатическое соглашение на конференции ООН по изменению климата было #onegiantleap forward.Ошеломляющие 97% мировых загрязнителей углерода подписали соглашение, и Зеленый климатический фонд поддержит это обещание, инвестируя почти 100 миллиардов долларов в резкое сокращение выбросов парниковых газов к 2030 году. Однако климатические данные за февраль 2016 года показывают, что предстоит еще сделать огромный скачок. .
Так что еще вы можете сделать? Пусть это будет вашим приглашением на #takecharge и подумайте о своей роли в создании лучшей планеты. Потому что, как поощряет Сеть Дня Земли, миллиард отдельных зеленых действий может привести к серьезным изменениям.
Вот 10 советов, которые вы можете использовать, чтобы побудить свое сообщество присоединиться к движению за изменение климата:
- Используйте истории о местных инновациях, чтобы начать разговор о положительном изменении климата.
Знаете ли вы, где находится « Самая зеленая школа в мире»? В Вашингтоне! В 2015 году Совет по экологическому строительству США наградил этой наградой среднюю школу Данбар за использование возобновляемых источников энергии, таких как солнечная энергия, системы водосбережения и геотермальные источники энергии для питания школы.
Подсказка: узнайте, какие компании, жилые кварталы и рестораны борются с изменением климата. Узнайте и поделитесь тем, чем занимаются местные школы — все любят разговаривать о молодежи и будущем.
- Захват изображений #ActOnClimate.
Помимо того, что вы можете делиться с друзьями снимками ваших путешествий, фотографиями гурманов и забавными снимками, вы можете использовать Instagram для отправки сообщений о Земле, окружающей среде или о том живописном дне.Фотографии отправляют быстрое и мощное сообщение.
Подсказка: используйте хэштег #MotherEarth в Instagram.
#MotherEarth
- Прочтите другие точки зрения.
Изменение климата влияет на сообщества по всему миру. Но то, как это повлияет на вашу, уникально. Читайте статьи, блоги и рассказы из первых рук о том, как сегодня люди испытывают воздействие. Узнайте больше о прогнозах воздействия изменения климата от Норвегии до Китая. Последствия различаются по всему миру, но мы — глобальное сообщество.
- Присоединяйтесь к движению онлайн.
Присоединяйтесь к глобальному диалогу! Используйте каналы социальных сетей, такие как Twitter, Snapchat и Facebook, чтобы делиться блогами, статьями, фактами и историями в своей сети. Информация может распространяться в Интернете по всему миру.
Подсказка: используйте хэштеги вроде: #ActOnClimate # COP21 #Renewables
.- Будьте наставником по вопросам климата.
Помогите привлечь молодежь к действиям в связи с изменением климата.Вы можете связаться с молодым членом семьи, соседом или ребенком друга. Попробуйте придумать способы экономии энергии, а затем вместе проверьте электронику. Обязательно объясните, как наше использование энергии влияет на планету, и убедитесь, что ваши сообщения позитивны.
Pro-tip: выйдите на улицу, чтобы вместе подышать свежим воздухом, а не просто подключиться к электросети.
- Проявите творческий подход.
Многие люди хотели бы узнать о климате уникальным способом.Вы поэт или начинающий видеооператор? Используйте свой талант, чтобы говорить об изменении климата.
Подсказка: самый быстрый способ стать вирусным — это видео. Например, сейчас популярно это стихотворение преподавателя естественных наук!
- Сократите свои отходы.
То, сколько мы потребляем и что потребляем, имеет большое значение. Знаете ли вы, что ежегодно на свалки попадает более 10 000 000 предметов одежды? Дешевая одежда не экологична. Подарите своей одежде дополнительную жизнь, подарив ее друзьям, братьям и сестрам!
Совет для профессионалов: сделайте все возможное; ознакомьтесь с советами одного из блоггеров EcoWomen по сокращению пищевых отходов.
- Купить Возобновляемая энергия.
Проверяли ли вы у поставщика электроэнергии, доступны ли возобновляемые источники энергии? Большинство людей удивляются, узнав, что в большинстве случаев ветровая и солнечная энергия могут поступать в ваш дом от местной коммунальной компании. Первый шаг к переходу на возобновляемые источники энергии — это выяснить, как это сделать.
Подсказка: у жителей округа Колумбия и Мэриленда есть выбор!
- Местное действие — Пишите!
От мэра до городского совета мы можем привлекать к ответственности выборных должностных лиц.В 2015 году Вашингтон, округ Колумбия, был признан домом для большего количества зданий, имеющих сертификаты LEED и ENERGY STAR на душу населения, чем в любом другом городе страны. Заявите о своей поддержке экологически чистой энергии в постоянном токе.
Подсказка: связаться с избранными должностными лицами с помощью электронной почты и Twitter стало проще, чем когда-либо!
- Найдите свои люмены!
Вместо того, чтобы искать «ватты», определите желаемую яркость лампочки с помощью «люменов». Это новый способ помочь потребителям определить правильное количество света для каждого места в доме.Изучите новый словарный запас и измените привычку делать покупки с помощью лампочки. Посмотрите это видео, чтобы узнать больше.
Примечание: Эта статья представляет собой адаптацию оригинального поста для детей Эрин Твэмли, первоначально опубликованного Nomad Press и STEM Magazine // 187V.
Эрин Твамли — педагог по энергетике, писатель и воспитатель английского языка в детском саду в Сеуле, Южная Корея. Ее книги с соавтором Джошуа Снейдеман, Изменение климата: узнайте, как оно влияет на космический корабль Земля и Возобновляемые источники энергии: откройте для себя топливо будущего ? направлена на то, чтобы вовлечь молодежь в изучение возобновляемых источников энергии и решение проблемы изменения климата.
Связь между расширением прав и возможностей женщин и их сохранением
Изображение: Джалпадеви, член общины лесов Махила Джагаран, Фото: WWF Непал
От Зимбабве до Непала женщины во всем мире получили возможность узнать о сохранении природы.Роуз Эллис исследует естественные отношения женщин к Земле и почему защита женщин и планеты идут рука об руку.
История показала большое сходство в деградации женщин и природы. В книге «Экофеминизм» Мария Мис и Вандана Шива делятся убедительным заявлением: «Изнасилование Земли и изнасилование женщин тесно связаны — как метафорически, так и материально».
Их слова заставляют задуматься и, возможно, сейчас находят отклик в большей степени, чем когда-либо прежде.Сегодня статистика ООН утверждает, что женщины составляют 80 процентов людей, перемещенных из-за изменения климата во всем мире.
Но, хотя женщины подвергаются наибольшему риску, они также могут быть недостающим звеном в спасении нашей Матери-Земли. Расширение прав и возможностей и образование женщин дают тем самым людям, которые часто живут ближе всего к природе, больше контроля и власти над ее будущим. Фактически настолько, что Project Drawdown называет образование женщин и девочек шестым номером в своем списке из 100 наиболее важных действий по снижению нашего воздействия на окружающую среду.Польза от женского образования также пронизывает общество; в Африке, например, исследования структуры «ООН-женщины» показали, что работающие женщины вкладывают в свои семьи в три раза больше своих доходов, чем мужчины. Таким образом, предоставление этим женщинам работы и экономической независимости также расширяет их возможности на местном и семейном уровне. И здесь на помощь приходит охрана природы.
Возьмите группу женщин-антибраконьеров Акашинга в Зимбабве. Группу возглавляет Дэмиен Мандер, который нанимал специально женщин в отрасли, численность которой обычно превышает численность мужчин в 100: 1.С именем, которое на языке шона буквально переводится как «храбрые», все женщины Акашинга пережили серьезное сексуальное насилие, домашнее насилие, сироты из-за СПИДа, матери-одиночки, брошенные жены или секс-работники. «Мы думали, что подвергаем (женщин) аду (тренировкам), но оказалось, что они уже прошли через это», — объяснил Дэмиен в интервью National Geographic в прошлом году.
Их опыт, следовательно, сделал их сильнее и выносливее, чем он когда-либо мог себе представить.Было даже установлено, что женщины менее подвержены взяточничеству, и Мандер считает, что склонность женщин к деэскалации конфликтов с помощью общения делает их особенно эффективными в работе в этой сфере. Женщины Акашинга добились успеха в борьбе с несколькими синдикатами браконьеров и сами по себе являются настоящими защитниками природы.
Обзор Эйвери | Женский труд: эко-феминистский подход к экологическому дизайну
Женщины тратят в среднем 260 минут на неоплачиваемый домашний труд ежедневно (по сравнению с 80 минутами для мужчин) — дисбаланс, который становится все более заметным в развивающихся странах. Эти повседневные задачи и сопутствующие решения (такие как приготовление пищи, уборка и уход) часто игнорируются и недооцениваются в обществах по всему миру; однако то, что мы предпочитаем есть, как мы убираемся в доме, и уроки, которые мы преподаем нашим детям, могут иметь значительное влияние на выбросы парниковых газов, производительность инфраструктуры, а также общее состояние окружающей среды и устойчивость. Полное значение внутренних решений по вопросам устойчивости подтверждается исследованиями взаимосвязи между питанием и изменением климата, которые продемонстрировали, что действие, оказывающее наибольшее воздействие на наш экологический след, заключается в исключении говядины из нашего рациона, а не в сокращении пробега транспортных средств. путешествовали или даже междугородние перелеты. Такие результаты демонстрируют силу осознанного подхода к ежедневному ведению домашнего хозяйства.
Бретт Снайдер и Н. Клэр Напаван, «Гарбагификация», 2014. Предоставлено авторами.Исторически взаимосвязь между отечественной практикой и устойчивостью была известна лучше. Американская пропаганда во время Второй мировой войны твердо возложила на женщин домашние обязанности, чтобы поддержать усилия по повышению эффективности в военное время, включая управление домашними ресурсами, такими как продукты питания и топливо. Во время войны правительство объявило «домашнее производство и потребление политической деятельностью» и охарактеризовало «Домашнюю хозяйку во время войны» как ключевой компонент не только Второй мировой войны, но и превращения Соединенных Штатов в сверхдержаву. Даже сегодня пороговое значение бедности, установленное Управлением социального обеспечения США, основывается на предположении, что в каждой семье есть жена, которая является «внимательным покупателем, умелым поваром и хорошим менеджером, который готовит для всей семьи еду дома». Поскольку эта домашняя деятельность представляет собой недооцененный (и преимущественно неоплачиваемый) вклад в жизнь общества, они также подчеркивают сохраняющееся гендерное неравенство в Соединенных Штатах.
После войны усилия по сокращению «утомительной работы» по дому с помощью технологически инновационных бытовых приборов в сочетании с постдепрессивной капиталистической политикой поощрения постоянного потребительства создали рынок для некоторых из первых массово производимых предметов домашнего обихода; они также показывают неразрывную связь гендерного потребления и домашнего труда в Соединенных Штатах.Как утверждает Дебра Тиммеш, «рекламодатели нацелены на домохозяек, пытаясь убедить их, что покупка товаров для дома и семьи является важным новым компонентом их домашнего труда». Но хотя эти инновации были направлены на упрощение неоплачиваемой работы женщин (и якобы высвободившее время для оплачиваемой работы), многие из новых домашних инструментов были связаны с более широким использованием экологических ресурсов (таких как повышенное энергопотребление одноразовых предметов и механизированных работ). стирка и мытье посуды). Это демонстрирует важный сдвиг в культурном императиве домашнего труда в Соединенных Штатах в послевоенный период, имеющий большое значение для устойчивости: домашняя деятельность военного времени продвигалась как усилия по обеспечению ресурсоэффективности , в то время как их послевоенные параллели были нацелены на потребление .В то же время послевоенное развитие в основном вращалось вокруг новой зависящей от автомобилей модели разросшихся участков частных домов, где супермаркеты и торговые центры (преобладающие места домашнего потребления) были отнесены к периферии, а не к центру гражданской жизни. Сегодня, когда женщины составляют почти половину рабочей силы США, экологические последствия недооценки домашнего труда — и отказа от этой практики в буквальном смысле на периферии — усилились. Помимо устройств, позволяющих сэкономить время, многие семьи теперь полагаются на экономящие время расфасованные обеды, которые заменяют труд по уборке и приготовлению продуктов в домашних условиях энергоемкими производственными процессами, требуют охлаждения или замораживания во время их транспортировки и хранения и увеличивают общий бремя энергии, воды и отходов ежедневного приема пищи.
Американские пропагандистские плакаты времен Второй мировой войны. Слева: Альфред Паркер, «У нас будет много еды этой зимой, разве мы не будем мамой?»: Вырасти свое, можешь свое », Управление военной информации США [OWI], плакат № 57. Справа: «Еда — это оружие: не тратьте ее зря!» OWI, плакат № 58. Оба плаката были опубликованы Правительственной типографией, Вашингтон, округ Колумбия, 1943 год.Несмотря на очевидное влияние внутренней практики на устойчивость, этот подход к проектированию и планированию остается малоизученным.Фактически, мы утверждаем, что дизайн окружающей среды проигнорировал , чтобы обратиться к бытовым практикам (и роли женщин в них) как площадкам для решения проблем устойчивости и, возможно, гендерного неравенства. Исследовательница-феминистка Шерилин МакГрегор описывает политику нормативной «зеленой мысли» более прямо: «В основных экологических дисциплинах широко распространена слепота по отношению к гендерным вопросам». В ответ мы задаем следующие вопросы в этой статье: Как бы изменилось наше определение устойчивости, если его рассматривать через призму экофеминистской теории? Какие существуют прецеденты для решения проблемы устойчивости в искусственной среде с помощью внутренней практики? И, наконец, какие последствия могут иметь эти теории и прецеденты для современной практики?
Почему мы должны поддерживать мир, который был столь жестоким и несправедливым для более чем половины населения?
— Шерилин МакГрегор, «Феминистские взгляды на устойчивость»
Текущую повестку дня устойчивого развития в экологическом дизайне можно проследить до Комиссии Брундтланд 1987 года, в которой впервые был определен термин «устойчивое развитие», в котором проектировщикам окружающей среды было поручено удовлетворять «потребности настоящего, не ставя под угрозу способность будущих поколений удовлетворять свои потребности. собственные нужды. Более ранний пороговый момент в экологическом дизайне произошел за двадцать лет до комиссии, когда группа ландшафтных архитекторов, собранная Фондом ландшафтной архитектуры, собралась, чтобы обсудить свою «общую озабоченность качеством американской окружающей среды и ее будущим». Результат этого собрания, «Декларация озабоченности», подписанная в 1966 году, гласила: «Мы обеспокоены неправильным использованием окружающей среды и развития, которые потеряли всякую связь с основными природными процессами… Те, кто планирует будущее, должны понимать естественное ресурсы и процессы.Это основа жизни и предпосылка для планирования хорошей жизни ». Хотя термин устойчивость явно не используется в их декларации, экологические проектировщики, следуя указаниям декларации и используя новые инструменты планирования, такие как географические информационные системы (ГИС), разработали проект с целью сохранения природных ресурсов — некоторые из первых моделей устойчивого развития в США. Хотя в этих новых моделях развития, основанных на ландшафтной архитектуре, были учтены проблемы качества воды и среды обитания диких животных, они оказались неохотно ставить под сомнение закономерности, связанные с домашней жизнью.Например, при распределении домов и супермаркетов все еще следовали преобладающей рыночной логике и логике зонирования.
В аргументах декларации в пользу устойчивого подхода к дизайну скрывается набор взаимосвязей, которые составляют основу феминистской критики современного энвайронментализма: повествования о человеке и природе. Философ-экофеминист Карен Дж. Уоррен отметила социальные конструкции дихотомии человека и природы и их негативное влияние как на женщин, так и на окружающую среду. Основополагающий текст Уоррена Экофеминистская философия (2000) предполагает, что «женщины и природа были сконструированы как Иные в патриархальных обществах» и что дихотомия мужчина-женщина, культура-природа, разум-тело и разум-эмоция в западном обществе имеют привело к доминированию якобы «мужских» характеристик.Что еще более важно, утверждает она, это привело к «логике доминирования». Ландшафтный архитектор Элизабет Мейер более подробно разработала этот аргумент применительно к искусственной среде, отметив, что «продолжение иерархий культура-природа и человек-природа дизайнерами, когда они описывают теоретические и формальные атрибуты своей работы, увековечивает разделение человеческая жизнь от других форм жизни, растительных и животных. Такое разделение выводит людей за пределы экосистем, частью которых они являются, и усиливает земельную этику контроля или владения вместо партнерства и взаимоотношений. Переформулирование наших отношений с природой занимает центральное место в феминистской критике современного дискурса устойчивости: размещая себя «вне» нашей экосистемы, мы больше не понимаем, что полагаемся на нее в повседневных домашних нуждах, а скорее воображаем, что удовлетворяем эти потребности. благодаря нашему собственному изобретению и технологическому мастерству.
В 2016 году Фонд ландшафтной архитектуры организовал ретроспективный саммит, чтобы переоценить актуальность первоначальной Декларации озабоченности.Джина Форд предоставила один из двадцати восьми письменных ответов: «Пятьдесят лет назад голос нашей профессии был устрашающе прозорливым, бесспорно умным и могущественно вдохновленным. К тому же он был, надо признать, почти полностью белым и мужским. Форд следует ее критике с новым призывом к профессии: необходимость диверсифицировать ряды, проектировать с человечностью и развивать экосистему. Ее определение экосистемы является социально-экологическим: «Истинно устойчивое развитие требует тщательной оркестровки сложных уровней технических знаний, а также включения множества различных голосов и групп», , которое будет включать, среди прочего, голос домашний работник.
Устойчивое общество должно включать скрытую работу, интересы и опыт женщин.
—Мэри Меллор, «Устойчивое развитие: феминистский подход»
Подъем экофеминистского движения в 1970-х и 1980-х годах стремился соединить феминистское и экологическое движения. «Если наше выживание на этой планете действительно находится под угрозой, — пишет социолог-феминист Маргрит Эйхлер, — какая помощь будет для нас в социальной справедливости, когда мы лежим, задыхаясь, глотая чистый воздух на нашей опустошенной земле? Стоит ли продолжать заниматься феминистской работой, учитывая непосредственность и первостепенную важность экологических проблем? » Термин экофеминист впервые был введен французским активистом Франсуазой д’Обонн в книге A Time for Ecofeminism (1974).Ее аргумент стал рассматриваться как эссенциалистская структура экофеминизма, утверждающая, что как роженицы и воспитатели женщины обладают уникальным пониманием потребностей будущих поколений. д’Обонн считал, что «мужская власть над женщинами виновата в перенаселенности и, как следствие, чрезмерном потреблении природных ресурсов». Этот аргумент в пользу связи между женщинами и защитой окружающей среды проистекает из концепции женского начала как «более близкого к природе», чрезмерного упрощения, которое явно ошибочно — привязка женщин к устойчивости только по причинам деторождения игнорирует влияние устойчивости на миллионы женщин. (и наоборот), которые не рожают детей и материализуют дуализм мужчины и женщины, культуры и природы.
Напротив, работа Эллен Сваллоу за столетие до этого выявляет более важные связи между женщинами и устойчивым развитием. Своллоу была первой женщиной-инструктором в Массачусетском технологическом институте, и некоторые считают, что она стала основателем экологических наук в 1870-х годах. Ее работа была сосредоточена на демонстрации связи между бытовыми практиками и условиями окружающей среды, и она считала, что женщины — в своей социальной роли в качестве домработниц — наиболее осведомлены об уходе и использовании основных ресурсов, а также о тех, которые нужно больше всего обучать в качестве экологов. .Термин экология (например, экономика ) происходит от греческого oikos , что означает «домашнее хозяйство», и ранняя пропаганда программ санитарии и проектов благоустройства города Ласточкой и другими часто называла эти городские проекты «муниципальным ведением домашнего хозяйства». ”
Я художник. Я женщина. Я жена. Я мать. (Случайный порядок). Я чертовски много стираю, убираю, готовлю, обновляю, поддерживаю, консервирую и т. Д. Также (до сих пор) отдельно «делаю» искусство.Теперь я просто займусь этими повседневными делами по обслуживанию и доведу их до сознания, выставлю их как Искусство.
—Mierle Laderman Ukeles, Art. Техническое обслуживание , 1969
В то время как их коллеги строили бульдозерами землю и насыпали камни в открытых пустынях на юго-западе Северной Америки, пара женщин-художников-экологов, которых часто не замечали, также отвергала белые стены галерей формального художественного общества в 1970-х годах, обратив свое внимание на собственное домашнее и домашнее хозяйство. женственная жизнь, стремящаяся поднять работу по дому до уровня исполнительского искусства.Джо Хансон из Сан-Франциско и Мирле Ладерман Укелес из Нью-Йорка были пионерами в решении проблем феминизма и домашнего уюта в своем искусстве окружающей среды; кроме того, в работе Укелеса и Хэнсона также рассматривается влияние бытовой практики на здоровье городов и состояние окружающей среды.
Эта работа началась для Хэнсон в начале 70-х как результат уборки своего дома. Сам акт подметания городских улиц за пределами ее дома стал средством связи ее домашних действий с ее соседями, и большая часть ее экологического искусства работала в сфере повседневных ритуалов и исполнительского искусства.Но именно изощренная манера, в которой она делилась этими действиями с членами сообщества и интегрировала их в общественные мероприятия — показывая содержание собранных ею уборок в школах, церквях и даже в мэрии, — превратили ее работу из домашней деятельности в общественный проект. В своем проекте « Public Disclosure: Secrets from the Street » 1980 года Хэнсон выставила в мэрии Сан-Франциско уличный мусор за десять лет. Этот показ был дополнен слайд-шоу, изображающим процесс сбора и сортировки, в котором участвовали местные жители и городской персонал.Таким образом, процесс превращения мусора в произведение искусства стал продолжением самого проекта. Позже в своей карьере Хэнсон отстаивала программу художников-резидентов в Sanitary Fill Company (теперь управляемая Recology), разрабатывая программу, в которой ежегодно принимают участие три художника, которым поручено повышать осведомленность общественности об экологических проблемах.
Джо Хэнсон, Искусство, охватывающее город , 1980. Фотография Джима Уикса. Предоставлено доктором Лени В. Ривз и Заком Шлезингером.Примерно одновременно с работой Хансона, Укелес занимался аналогичными связями между домашним ритуалом и творческим процессом. Ее манифест 1969 года, Maintenance Art , положил начало новому жанру практики, который обратился к различным напряжениям, связанным с тем, чтобы быть художницей: Укулес боролась с ценностью своих действий как дома, так и искусства. Превратив повседневное техническое обслуживание в перформанс, работа Укелеса смогла соединить частную и общественную сферы, домашнее и систематическое, общины и их городскую инфраструктуру. Ее перформанс « Touch Sanitation » 1978 года явился результатом серии интервью с работниками санитарии Нью-Йорка, которые выявили их неудовлетворенность негативным восприятием и обращением широкой публики с работниками санитарии. Touch Sanitation включал в себя одиннадцатимесячный период, в течение которого Укелес обошла пять районов Нью-Йорка, пожимая руки и благодарив санитарных работников, когда она встретила их. В этом проекте Укелес стремился отметить и возвеличить работу людей за их вклад в важную систему сохранения окружающей среды.Она восприняла инфраструктуру управления отходами как произведение искусства, а обслуживающую бригаду — как участников и членов сообщества.
Mierle Laderman Ukeles, Touch Sanitation Performance , 1979-80; «Ритуал рукопожатия» с работниками Департамента санитарии Нью-Йорка. Предоставлено художником и галереей Рональда Фельдмана, Нью-Йорк.Работа Хэнсона и Укелеса разделяет амбициозное видение соединения искусства, сообщества, охраны окружающей среды и домашнего ритуала с женской жизнью, переплетенной с этими ритуалами.Тридцать лет спустя их работы по-прежнему представляют собой прецеденты для современных дизайнеров, стремящихся к устойчивому развитию, опираясь на отечественную практику. Обе женщины понимали более широкие определения сообщества, чем это принято сегодня, включая тех, кто обслуживает сообщество (будь то художники, городские агентства или ремонтные бригады) как часть этого сообщества. Оба считают процесс — даже своего рода метадизайн — важным компонентом своей творческой работы. Кроме того, Хэнсон и Укелес внедрили свои исследования инфраструктуры в обычные городские объекты — дома, улицы и общественные центры.В отличие от тенденции решать сложные экологические проблемы с использованием все более новых технологий, которые часто имеют свои собственные проблемы (например, проектирование более крупных и сложных инфраструктурных систем способствует большему образованию отходов), эти художники обращали внимание на шаблоны, привычки и осведомленность. в повседневных действиях, которые в первую очередь могут предотвратить возникновение проблемы (например, информирование об инфраструктуре и отходах, а также о влиянии домашних привычек на эти системы).Этот экофеминистский подход незаменим, если мы хотим осмысленно решать сложные экологические проблемы, которые сохраняются в нашей антропогенной среде сегодня.
Mierle Laderman Ukeles, Hartford Wash: стирка, гусеницы, техническое обслуживание, , 1973; Часть серии Maintenance Art , 1973–1974; Выступление в Wadsworth Atheneum, Хартфорд, Коннектикут. Предоставлено художником и галереей Рональда Фельдмана, Нью-Йорк.Вызовы устойчивости городов слишком часто описываются в терминах, которые ставят людей за рамки той природы, которую они стремятся защитить; в ответ инженерные или другие научно-технические решения становятся преобладающими.Текущий энтузиазм по поводу «умных городов» и беспилотных автомобилей (и заявления об устойчивом развитии со стороны них) служат примером такого подхода. Эти решения часто скрывают свою фактическую функцию — создание еще одной вещи, которую нужно купить, а затем утилизировать — замыслом. Таким образом, они избегают в полной мере участвовать в последствиях наших домашних потребностей в тепле, пище, воде и удалении отходов изнутри экосистемы, а не в качестве хозяина системы.
Если устойчивость определяется как социально-экологическая проблема, а не как техно-управленческий вопрос, повседневные привычки и домашние обычаи могут рассматриваться как часть проблемы и как часть решения.И Укелес, и Хансон стремились сделать видимыми системы, поддерживающие городскую жизнь, и при этом стала очевидной связь между «женским трудом» и устойчивостью. Что же тогда могут сделать экологические дизайнеры, чтобы работать с места внутри экосистемы, а не с позиции мастерства и доминирования, которая опирается на крупномасштабные технологические решения? Как дизайнеры могут использовать идеи теоретиков и художников-экофеминисток в своей профессиональной практике?
Обсуждаемые здесь прецеденты предполагают, что современная практика должна быть ориентирована не только на дальнейшие инновации в технологии, но и на инновации в процессе.От работ Своллоу в 1870-х годах до работ Форда почти полтора века спустя возникает сложное, взаимосвязанное и многоуровневое повествование о полифоническом процессе, растворении иерархии и формировании радикальных партнерств. В терминах современной практики области для инноваций лежат в сфере процессов и общественного участия, обслуживания и мониторинга, а также коммуникаций.
Вовлечение общественности : вовлекая членов сообщества в процесс проектирования, дизайнеры окружающей среды одновременно создают возможности для дизайна, который будет информирован о моделях и привычках повседневной жизни и , чтобы информировать общественность о потенциале более устойчивых моделей и привычек .Чтобы реализовать весь потенциал совместного проектирования, дизайнеры должны радикально принять конечного пользователя как часть спроектированной экосистемы и создать инновационные структуры для участия. В этом смысле дизайн любой устойчивой среды — это не только проектирование надежного и привлекательного общественного процесса, но и формальные, экологические или технические дизайнерские решения. Такие практики, как Konkuey Design Initiative и BASE, изучают такие практики в своей работе, уделяя особое внимание инновациям в работе с общественностью, проводя семинары по дизайну на фермерских рынках, уличные ярмарки и витрины, и тем самым изменяя иерархию, встроенную в нормативные процессы информирования общественности.
Мониторинг и обслуживание : Аналогичным образом, эта модель устойчивого проектирования позиционирует постоянное обслуживание окружающей среды как неотъемлемый элемент всей экосистемы. Это требует инноваций в том, как мы приглашаем обслуживающий персонал участвовать в качестве со-проектировщиков и в качестве долгосрочных распорядителей нашей спроектированной среды, а также как мы ценим инновации в практике технического обслуживания и обучения. Ландшафтный архитектор Кэрол Франклин отмечает, что «Устойчивое развитие — это цель, которую еще никто не знает, как достичь… Наблюдение, запись и мониторинг являются ключевыми элементами процесса устойчивого проектирования. Для дизайнеров окружающей среды такой подход означает участие в том, как поддерживаются спроектированные нами ландшафты, и готовность экспериментировать и разрабатывать режимы обслуживания. Фирма Франклина Andropogon иллюстрирует этот подход, предлагая такие услуги, как планы адаптивного управления ландшафтом и отслеживая свои собственные построенные работы, чтобы информировать о будущих проектах как для себя, так и для других.
Коммуникация : Опрошенные здесь писатели и художники признали, что бесчисленные повседневные действия любого человека, заботящегося о своем доме, своей семье или самих себе, были актами обслуживания.Чтобы задействовать неформальное и рассредоточенное обслуживание спроектированной среды, дизайнеры могут начать рассматривать свою работу как основанную на сообщении об окружающей среде , так же как и при проектировании физических сред. Посредством публичных семинаров и коммуникационных кампаний дизайнеры могут сообщать о том, как люди и окружающая среда связаны друг с другом, и решать проблемы устойчивости в рамках существующей инфраструктуры, изменяя привычки и модели потребления и отходов.
Сейчас все говорят о зеленых городах, но конкретные результаты в богатых городах в основном включают компостирование тротуаров и установку солнечных панелей на крыши, в то время как жители продолжают ездить, делать покупки, есть органические груши, прилетевшие из Аргентины, чтобы быть частью большой машины. потребления и изменения климата.Куры на свободном выгуле и приусы — это здорово, но сами по себе они не являются подходящими инструментами для создания действительно другого общества и экологии.
— Ребекка Солнит, «Детройт Аркадия», Harper’s , июль 2007 г.
Достичь устойчивости не так легко, как обещает технологический сектор. Переплетенные нити желания, культуры, пола, сословия, пропитания, ритуала, обслуживания, технологий и экономики намного сложнее и требуют гораздо более тщательного изучения и обсуждения, чем можно решить с помощью непрерывной серии следующих лучших «инновационных» решений. .Истинная устойчивость потребует культурной революции, а не только технологической. Оценка «женского труда» и расширение нашего понимания быта, как дома, так и в более широком окружении, начинает описывать отношения, в которых мы, люди, существуем в пределах нашего oikos , окружающей среды, которая является нашим домом и нами самими.
Н. Клэр Напаван — адъюнкт-профессор ландшафтной архитектуры и экологического дизайна факультета экологии человека Калифорнийского университета в Дэвисе.
Эллен Берк — доцент кафедры ландшафтной архитектуры в Университете штата Калифорния в Сан-Луис-Обиспо.
Сахоко Юи — адъюнкт-профессор кафедры экологии человека Калифорнийского университета в Дэвисе.
.


 Пациентка может испытывать тянущие боли внизу живота, тошноту, перепады настроения. Однако гормональную терапию назначают только при необходимости, дозы препаратов рассчитывают индивидуально, с учетом особенностей организма женщины, общего состояния ее здоровья и т.д. Таким образом, наши доктора сводят к минимуму риск возникновения побочных эффектов;
Пациентка может испытывать тянущие боли внизу живота, тошноту, перепады настроения. Однако гормональную терапию назначают только при необходимости, дозы препаратов рассчитывают индивидуально, с учетом особенностей организма женщины, общего состояния ее здоровья и т.д. Таким образом, наши доктора сводят к минимуму риск возникновения побочных эффектов; Опыт современной медицины убедительно доказывает, что это не так.
Опыт современной медицины убедительно доказывает, что это не так.
