Клиника Ито
Подострый тиреоидит
Что такое подострый тиреоидит?
Подострый тиреоидит – это заболевание, сопровождающееся болью в щитовидной железе и лихорадкой, при котором возникает воспаление щитовидной железы. Слово «подострый» указывает, что симптомы длятся дольше, чем при острых расстройствах, но не становятся хроническими. Женщины приблизительно в 12 раз более подвержены этому заболеванию, чем мужчины. Оно развивается преимущественно у женщин в возрасте от 30 до 40 лет.
Причины
Причины, вызывающие подострый тиреоидит, пока неясны. Поскольку часто проявляются симптомы, напоминающие ОРВИ, считается, что его развитие может быть связано с вирусом, но окончательного вывода пока не сделано.
Симптомы
Симптомы подострого тиреоидита обычно проявляются во время сильного воспаления, а потом естественным образом облегчаются.
- (1) Симптомы, вызванные воспалением
-
- ・Боль в щитовидной железеРазличный уровень, от ощущения легкой боли при глотании и прикосновении до сильной стреляющей боли в ушах и груди вне зависимости от внешних воздействий.

- ・Опухание щитовидной железыОпухание и отвердение всей щитовидной железы или только ее левой или правой части. Характерной особенностью является миграция болей слева направо и т.д. с течением времени.
- ・ЛихорадкаОт субфебрильной до высокой температуры. В некоторых случаях лихорадка отчетливо не проявляется.
- ・Боль в щитовидной железеРазличный уровень, от ощущения легкой боли при глотании и прикосновении до сильной стреляющей боли в ушах и груди вне зависимости от внешних воздействий.
- (2) Симптомы, вызванные тиреоидными гормонами
- Воспаление в щитовидной железе разрушает фолликулярные клетки, которые вырабатывают тиреоидные гормоны, поэтому гормоны, скопившиеся в щитовидной железе выделяются в кровь. Вследствие этого, уровень тиреоидных гормонов в крови повышается и появляются такие симптомы, как тремор, одышка и т.д., характерные для Базедовой болезни. По истечение периода высокого уровня тиреоидных гормонов количество гормонов снижается, а затем постепенно нормализуется.
 При снижении уровня гормонов симптомы практически не наблюдаются.
При снижении уровня гормонов симптомы практически не наблюдаются.
Обследование
Диагностика проводится по результатам следующих обследований и симптоматике.
- (1) Анализ крови
-
- Повышение уровня СРБ, который является индикатором воспаления.
- Повышение уровня тиреоидных гормонов и тироглобулина в крови вследствие разрушения клеток щитовидной железы.
- (2) Ультразвуковое исследование
-
- Подтверждение опухания щитовидной железы и воспалительных изменений.
- (3) Радиоизотопное обследование (с использованием радиоактивного йода)
-
- Проводится при необходимости разграничения с другими заболеваниями, вызывающими повышение уровня тиреоидных гормонов.

- Проводится при необходимости разграничения с другими заболеваниями, вызывающими повышение уровня тиреоидных гормонов.
Лечение
Это заболевание излечивается естественным путем. Однако, при сильной лихорадке и болевом синдроме, а также сердцебиениях, вызванных высоким уровнем тиреоидных гормонов, осуществляется прием лекарств в соответствии с симптоматикой.
- ・Лихорадка и болевой синдромВ зависимости от тяжести симптомов выбираются препараты гормона коры надпочечников или нестероидные противовоспалительные препараты. Препараты гормона коры надпочечников, в зависимости от состояния, принимаются, как правило, в течение 2-3 месяцев, а затем количество препарата сокращается. Не принимайте спонтанных решений самостоятельно.
- ・СердцебиениеПри наличии симптомов могут назначаться препараты, снижающие частоту пульса.
Кризис
У большинства пациентов симптомы ослабевают за 2-3 месяца, а уровень тиреоидных гормонов нормализуется.
Воспаление щитовидной железы после перенесенного ОРВИ
Пациентка обратилась к нам центр с жалобами на постоянную слабость, повышенную раздражительность и избыточное выпадение волос, ранее у эндокринолога не наблюдалась.
История заболевания и проведенные обследования
В мае 2020 года она перенесла острую респираторную вирусную инфекцию с насморком и кашлем, при этом температура тела выше 37 С не повышалась. В течении нескольких дней симптомы самостоятельно прошли. Однако спустя две недели появились неприятные ощущения в шее, которым пациентка особого значения не придала.
 По результатам которого выявлены признаки аутоиммунного тиреоидита (заболевания, при котором иммунная система вырабатывает белки, «атакующие» собственные клетки щитовидной железы). Проведенное лабораторное исследование выявило повышенный уровень гормонов щитовидной железы (свободный Т3 – 6,3, свободный Т4 – 21,42). Пациентке была рекомендована консультация эндокринолога.
По результатам которого выявлены признаки аутоиммунного тиреоидита (заболевания, при котором иммунная система вырабатывает белки, «атакующие» собственные клетки щитовидной железы). Проведенное лабораторное исследование выявило повышенный уровень гормонов щитовидной железы (свободный Т3 – 6,3, свободный Т4 – 21,42). Пациентке была рекомендована консультация эндокринолога.При осмотре обращали на себя внимание – избыточно влажная кожа, дрожание рук, учащенный пульс. Увеличение размеров щитовидной железы и ее умеренная болезненность при осмотре позволили заподозрить не аутоиммунный тиреоидит, а подострый тиреоидит. Для уточнения диагноза было рекомендовано дообследование.
Поставленный диагноз и лечение
По результатам проведенного обследования в «ГЦ Эксперт» выявлены признаки воспалительного процесса: в клиническом анализе крови — повышенный уровень лимфоцитов и СОЭ, в биохимическом анализе крови – увеличение уровня С-реактивного белка. Результаты повторного ультразвукового исследования щитовидной железы подтвердили предположение о наличии подострого тиреоидита, а не аутоиммунного тиреоидита.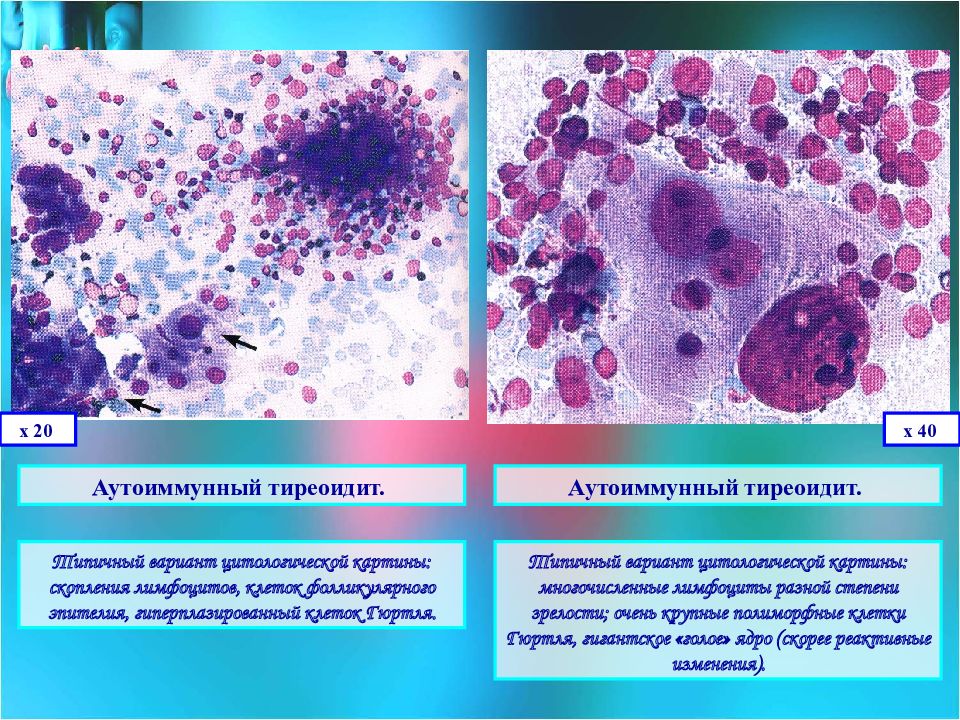
На фоне проводимой терапии через 2 недели пациентка отметила значительное улучшение самочувствия – перестала беспокоить слабость, исчез дискомфорт в шее, уменьшилось выпадение волос. В течение месяца был восстановлен уровень гормонов щитовидной железы. По окончании курса терапии глюкокортикостероидами и тиреоидными гормонами проведено контрольное УЗ-исследование щитовидной железы, результаты которого показали полное восстановление структуры железы. В контрольном анализе крови уровень гормонов щитовидной железы также был в пределах нормы. В настоящее время наблюдается устойчивая ремиссия заболевания, пациентке рекомендовано дальнейшее наблюдение.
Диагностика и лечение вирусного поражения щитовидной железы
Зимой и в осенне-весенний периоды повышается заболеваемость вирусным воспалением щитовидной железы — подострым тиреоидитом.
Эндокринолог нашего центра Шапкова Евгения Александровна рассказала о симптомах подострого тиреоидита и о способах лечения. А также представила новый клинический случай лечения пациентки с подострым тиреоидитом в нашем центре.
Подострый тиреоидит – это воспаление щитовидной железы, наиболее вероятной причиной которого является вирусное заболевание (вирус герпеса, гриппа, ОРВИ, краснухи, эпидемического паротита, ветряной оспы).
Как правило заболевание возникает через 2-6 недель после перенесенной вирусной инфекции. Вначале появляются стертые симптомы заболевания: общее недомогание, слабость, может появиться дискомфорт в шее, боли в мышцах, в некоторых случаях наблюдается невысокая температура тела. Когда заболевание достигает активной фазы – появляется озноб, повышение температуры тела до 38-39 Сº.
По мере прогрессирования заболевания боль начинает распространяться и на другую сторону. Более чем в половине процентов случаев выраженное воспаление в железе приводит к разрушению клеток и резкому повышению уровня гормонов щитовидной железы*. Через некоторое время их уровень снижается до нормы, а затем организм начинает испытывать недостаток гормонов**, требующий кратковременной заместительной терапии гормонами щитовидной железы. В случае отсутствия своевременного лечения в щитовидной железе могут наступить необратимые изменения, которые потребуют назначения пожизненной гормональной терапии.
* Симптомы повышенного уровня гормонов щитовидной железы:
- учащенное сердцебиение;
- повышенная потливость;
- дрожание рук;
- повышенная раздражительность;
** Симптомы пониженного уровня гормонов щитовидной железы:
- пониженная температура тела
- зябкость;
- редкий пульс;
- сухость кожи;
- сонливость;
- ухудшение памяти.

причины, диагностика, лечение. Клиника Щитовидной Железы доктора А. В. Ушакова — официальный сайт.
Что представляет собой подострый тиреоидит
Подострый тиреоидит (тиреоидит де Кервена, гранулематозный тиреоидит) — воспалительное повреждение ткани щитовидной железы, сопровождающееся проходящим гипертиреозом с тиреотоксикозом, вероятностью перехода в гипотиреоз, местной и общей реакцией организма. Встречается у лиц обоего пола (чаще у женщин; от 4:1 до 6:1, по данным разных исследований) и всех возрастов (больше после 30-40 лет).Возникает сезонно (особенно с июля по сентябрь), после инфекции верхних дыхательных путей. Вирусный источник подострого тиреоидита не подтверждён. Подострое воспаление развивается с одной или с двух сторон щитовидной железы, сопровождается болезненными и другими дискомфортными ощущениями в шее, преобладая со стороны поражения железы, а также болями в мышцах, общим недомоганием и усталостью.
Прогноз при правильном лечении благоприятный, восстановительный. Длительность заболевания — от нескольких недель до нескольких месяцев (в некоторых случаях, при отсутствии адекватного лечения, — годы). В сопоставлении с прочими заболеваниями щитовидной железы, подострый тиреоидит возникает относительно редко.
Длительность заболевания — от нескольких недель до нескольких месяцев (в некоторых случаях, при отсутствии адекватного лечения, — годы). В сопоставлении с прочими заболеваниями щитовидной железы, подострый тиреоидит возникает относительно редко.
О причинах и механизме развития подострого тиреоидита
Многие источники повторяют мнение о вирусной и аутоиммунной этиологии подострого тиреоидита. Тем не менее, прямых и абсолютных доказательств аутоиммунной и вирусной провокации воспаления в щитовидной железе нет.Изучение в 2008 г. истории развития подострого тиреоидита у 852 пациентов показало Nishihara E. и соавторам, что «в анамнезе у пациентов не было явной связи с вирусной инфекцией» [1]. Специалисты выразили мнение, что инфекция и аутоиммунный процесс лишь сопровождают воспаление, не оказывая патологического действия.
Rachel Desailloud и Didier Hober (2016) провели изучение большого количества исследований других специалистов, анализировавших так или иначе роль вирусов в развитии подострого тиреоидита. Никаких абсолютных доказательств авторы не выявили. По их мнению: «…Интерпретация вирусологических данных должна быть осторожной. Наличие антител, направленных к вирусу, не доказывает, что этот патоген ответственен за болезнь, особенно, когда агент распространен в общей популяции. С другой стороны, отсутствие вирусных маркеров при наступлении заболевания не опровергает вирусную гипотезу» [2]. Авторы указывают на то, что присутствие вирусов и антител в организме при заболевании — факт сопровождения тиреоидита, но не провокации его.
Никаких абсолютных доказательств авторы не выявили. По их мнению: «…Интерпретация вирусологических данных должна быть осторожной. Наличие антител, направленных к вирусу, не доказывает, что этот патоген ответственен за болезнь, особенно, когда агент распространен в общей популяции. С другой стороны, отсутствие вирусных маркеров при наступлении заболевания не опровергает вирусную гипотезу» [2]. Авторы указывают на то, что присутствие вирусов и антител в организме при заболевании — факт сопровождения тиреоидита, но не провокации его.
Различают подострый тиреоидит в результате механической травмы щитовидной железы (очень активной пальпации железы, удара в переднюю область шеи и т.п.) и послеродовый тиреоидит.
По мнению Клиники щитовидной железы доктора А.В. Ушакова, в появлении и развитии подострого тиреоидита абсолютное значение играет раздражающее действие периферической вегетативной нервной системы (пВНС) на щитовидную железу. Именно возбуждение в нервных центрах пВНС может развиваться при любых инфекционных (в т. ч. вирусных) и иных воспалительных заболеваниях верхних дыхательных путей, а также преобладать с одной стороны (правой или левой), в т.ч. поражая не всю долю железы, а её конкретный крупный сегмент, иннервируемый определенной группой нервных клеток.
ч. вирусных) и иных воспалительных заболеваниях верхних дыхательных путей, а также преобладать с одной стороны (правой или левой), в т.ч. поражая не всю долю железы, а её конкретный крупный сегмент, иннервируемый определенной группой нервных клеток.
Очень значительное нервное влияние на участок щитовидной железы приводит к интенсивному перенапряжению и разрушению структуры ткани в месте такого действия. От величины и продолжительности поступления в железу сильных нервных раздражений зависит проявление болезни и её длительность.
Вероятность развития подострого тиреоидита у близких родственников (т.е. генетическая предрасположенность) связана с предрасположенностью к значимому возбуждению групп нервных клеток, прямо связанных с щитовидной железой.
Наверх
Диагностика подострого тиреоидита
Определение подострого тиреоидита опирается на оценку симптомов и лабораторных данных. Уточняет диагноз ультразвуковое исследование (УЗИ).
В начале болезни анализ крови демонстрирует явления гипертиреоза, вызываемые интенсивным распадом участка ткани в одной из долей щитовидной железы. При этом (в начале болезни) определяется значимое уменьшение ТТГ (менее 0,1 мЕд/л) с увеличением Тиреоглобулина, Т4св. и Т3св. Этот гипертиреоидный период болезни сопровождается признаками тиреотоксикоза, выраженность которых соответствует избытку Т3св. Позже, по мере расхода и выведения щитовидных гормонов из крови, анализ крови показывает явления эутиреоза (ТТГ в норме), переходящего в сторону гипотиреоза (увеличение ТТГ более нормы), а затем вновь — эутиреоз. Все эти состояния гормонального обмена индивидуально проявлены и имеют разную продолжительность для каждого индивидуума.
Важным лабораторным ориентиром в диагностике подострого воспаления щитовидной железы служит оценка скорости оседания эритроцитов (СОЭ). Этот показатель превышает норму, находясь в пределах 40-60 мм/ч (реже до 80-100 мм/ч). Сочетание симптомов боли в области щитовидной железы и увеличение СОЭ указывают на высокую вероятность подострого тиреоидита. Уверенность в диагнозе дают гормональный анализ крови вместе с УЗИ щитовидной железы.
Сочетание симптомов боли в области щитовидной железы и увеличение СОЭ указывают на высокую вероятность подострого тиреоидита. Уверенность в диагнозе дают гормональный анализ крови вместе с УЗИ щитовидной железы.
Изменения лимфоцитарной формулы обычно не наблюдается. Тем не менее, некоторые исследователи наблюдали умеренный лейкоцитоз со смещением лейкоформулы влево. Такое обстоятельство может определяться при сопровождении подострого тиреоидита инфекционной патологией, протекающей параллельно с воспалением в щитовидной железе. Например, при инфекционном паротите.
Изыскания диагностической пользы от анализа отношений эозинофилов/моноцитов (3) и Т3св./Т4св. [4, 5] для отличия диффузного токсического зоба (ДТЗ; болезни Грейвса) от подострого тиреоидита оказались мало полезны, т.к. около 40% случаев двух вариантов заболеваний, сопровождающихся тиреотоксикозом очень похожи по особенностям гормонального обмена и, соответственно, данным анализа крови. Симптомы (боль в шее), увеличение СОЭ и УЗИ щитовидной железы — недорогие и точные ориентиры для абсолютной диагностики подострого воспаления щитовидной железы.
Применение сцинтиграфии щитовидной железы, безусловно, помогает оценить выраженность захвата радиофармпрепарата (РФП) в участке поражения, и, таким образом, различить участок гиперпродукции гормонов (при ДТЗ, болезни Грейвсе) от выделения гормонов при разрушении ткани (при подостром тиреоидите). Тем не менее, применение сцинтиграфии для дифференциальной диагностики в большинстве случаев тиреоидита не показано.
При этом заболевании также нет абсолютных показаний к пункционной биопсии, которая применялась в научных целях и служила ранее (до широкого применения УЗИ) для различия с другими заболеваниями железы. Безусловно, цитологическое исследование биоптата из участка воспаления имеет характерные особенности [6], но это исследование может помочь в случае дифференциальной диагностики с узловым и злокачественным процессами щитовидной железы при затруднении в зрительной оценке при УЗИ.
Ультразвуковая диагностика подострого тиреоидита
Состояние ткани щитовидной железы при её подостром воспалении имеет типичную ультразвуковую картину. При УЗИ в серой шкале участок с воспалением и повреждением ткани выглядит как гипоэхогенный (т.е. темный) участок (рисунки 1 и 2). В допплеровском режиме (ЦДК или ЭДК) в участке поражения кровоток не заметен (в связи с разрушением ткани и проникновением клеток иммунной системы — лимфоцитов). Пиковая систолическая скорость кровотока (ПССК) в верхних щитовидных артериях меньше 50 см/с [7]. Диффузное увеличение доли или всей ЩЖ встречается не всегда.
При УЗИ в серой шкале участок с воспалением и повреждением ткани выглядит как гипоэхогенный (т.е. темный) участок (рисунки 1 и 2). В допплеровском режиме (ЦДК или ЭДК) в участке поражения кровоток не заметен (в связи с разрушением ткани и проникновением клеток иммунной системы — лимфоцитов). Пиковая систолическая скорость кровотока (ПССК) в верхних щитовидных артериях меньше 50 см/с [7]. Диффузное увеличение доли или всей ЩЖ встречается не всегда.В Клинике щитовидной железы доктора А.В. Ушакова определены закономерные УЗ-признаки подострого тиреоидита при УЗИ, указывающие на связь с пВНС:
1. Участок поражения обычно занимает крупный или средний сегмент(ы) доли ЩЖ. Поэтому располагается преимущественно продольно.
2. Относительно характерно одностороннее развитие воспаления (в правой или левой доле ЩЖ).
Рисунок 1. Подострый тиреоидит. Виден гипоэхогенный участок в правой доле щитовидной железы, занимающий продольное положение, соответственно крупному сегменту доли (краниально-вентральному) [8].
Рисунок 2. Подострый тиреоидит. Два пациента (справа и слева). В долях щитовидной железы (ЩЖ) видны гипоэхогенные (темные) участки — места воспалительного разрушения в средних сегментах долей (каждый сегмент показан стрелками).
Слева: А. До лечения в доле заметен большой сегмент ЩЖ с очень значительной гипоэхогенностью (признак разрушения ткани ЩЖ, с проникновением и последующим развитием иммунных клеток — лимфоцитов).
В. Через 11 дней после лечения видно, как уменьшился сегмент и стал менее гипоэхогенным (лимфоцитами были удалены разрушенные и изменённые элементы ткани). Определяются близлежащие средние сегменты, окружённые гипоэхогенными контурами (сосудами).
Справа: А. Разной величины средние сегменты доли ЩЖ с зонами разрушения.
В. В допплеровском режиме ЦДК кровоток в пораженных сегментах ЩЖ не определяется [9].
Представленные примеры ультразвуковых проявлений подострого тиреоидита в ткани ЩЖ ориентируют в главном.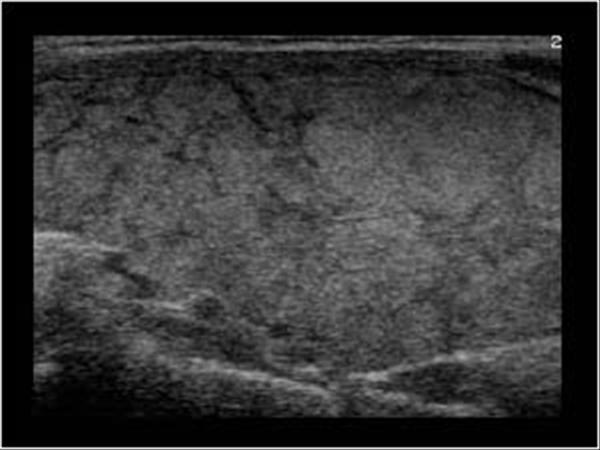 Видно, что поражаются отдельные части (сегменты) железы. Это указывает на отсутствие повсеместного поражения железы вирусом или инфекцией (с током крови), и нацеливает на основу болезни — раздражающее влияние на участки долей со стороны групп очень значительно возбужденных нервных клеток пВНС (каждым сегментом в железе руководит определённая группа нервных клеток пВНС).
Видно, что поражаются отдельные части (сегменты) железы. Это указывает на отсутствие повсеместного поражения железы вирусом или инфекцией (с током крови), и нацеливает на основу болезни — раздражающее влияние на участки долей со стороны групп очень значительно возбужденных нервных клеток пВНС (каждым сегментом в железе руководит определённая группа нервных клеток пВНС).
Симптомы подострого тиреоидита
Основное клиническое проявление — это сильная боль, которая обычно локализуется в передней части шеи и может распространяться к челюсти, в область уха или грудную клетку. Кроме того, часто присутствуют болезненность щитовидной железы при пальпации и небольшой диффузный зоб (увеличение объёма щитовидной железы). В начале болезни боли могут преобладать с одной из сторон, переходить с одной стороны шеи на другую, уменьшаться и усиливаться.Общие начальные симптомы подострого тиреоидита включают мало выраженную лихорадку, усталость, слабые тиреотоксические явления. Температура тела увеличивается до субфебрильных значений (37-37,9°С) 38°С или более. Могут определяться слабость, недомогание, потливость, раздражительность. В зависимости от выраженности воспаления в железе и прочих клинически индивидуальных обстоятельств и лечебных условий, продолжение первой фазы болезни может занимать от нескольких дней или недели до 1,5 месяца.
Температура тела увеличивается до субфебрильных значений (37-37,9°С) 38°С или более. Могут определяться слабость, недомогание, потливость, раздражительность. В зависимости от выраженности воспаления в железе и прочих клинически индивидуальных обстоятельств и лечебных условий, продолжение первой фазы болезни может занимать от нескольких дней или недели до 1,5 месяца.
Следующая фаза может быть связана с явлением гипотиреоза. Она сопровождается нормализацией температуры, уменьшением дискомфорта и прекращением боли в шее, мышечной слабостью.
При неадекватном лечении возможны обострения, с возобновлением боли и прочих симптомов.
Лечение подострого тиреоидита
В острую фазу заболевания показано назначение препаратов, уменьшающих перенапряжение сердечно-сосудистой системы от избытка гормонов щитовидной железы. С этой целью могут применяться бета-блокаторы. Доза этих препаратов зависит от выраженности гипертиреоза и тиреотоксикоза. Чем больше превышает норму Т4св. , Т3св. и чем больше частота пульса, тем больше доза.
, Т3св. и чем больше частота пульса, тем больше доза.Ошибочно при подостром тиреоидите назначать тиреостатические препараты (Тирозол, Пропицил, Мерказолил). Дело в том, что при воспалительном разрушении участка щитовидной железы содержащиеся в нём гормоны сразу попадают в кровь, вызывая тиреотоксикоз. На щитовидные гормоны в крови тиреостатические препараты не влияют. Эти средства способны лишь затормозить образование гормонов внутри неповрежденной железы.
С момента определения субклинического диагноза и до ликвидации активного воспаления (включая его признаки – симптомы боли и дискомфорта в шее, увеличение СОЭ) показано применение нестероидных противовоспалительных препаратов (НПВС). Уместны инъекции и свечи. Применение таблетированных форм этих средств должно быть кратковременным и индивидуально осторожным (следует избегать раздражения слизистой желудка и пр.).
Основное влияние НПВС не сводится к подавлению боли, а несёт прямое седативное влияние на периферическую вегетативную нервную систему (пВНС), раздражающую определенные участки (сегменты) щитовидной железы. Важен выбор препарата и индивидуальный контроль результата лечения.
Важен выбор препарата и индивидуальный контроль результата лечения.
Важным компонентом являются физиотерпевтические мероприятия, нацеленные на центры пВНС. Особое дополняющее лечебное действие оказывают местные медикаментозные блокады нервной системы.
Ошибочным является шаблонное назначение всем подряд стероидного препарата Преднизолон. Особенно в максимальной дозе и многонедельно. Применение прямой гормональной помощи показано в случаях со значительно выраженным и продолжающимся тиреоидитом, при условии отсутствия восстановления при адекватно проведенном комплексе негормонального лечения.
Даже улучшение, достигнутое длительным и высокодозированным применением Преднизолона, может перейти в обострение, если в лечении не применяется достаточное влияние на основу болезни – центры активизации пВНС, связанные с щитовидной железой.
При отсутствии достоверных признаков злокачественности (при сопутствующем злокачественном узле) показаний к операции при подостром тиреоидите нет.
Литература
1. Nishihara E, Ohye H, Amino N, Takata K, Arishima T, Kudo T, Ito M, Kubota S, Fukata S, Miyauchi A. Clinical characteristics of 852 patients with subacute thyroiditis before treatment. Intern Med. 2008; 47:725–729.2. Rachel Desailloud and Didier Hober Viruses and thyroiditis: an update Virol J. 2009; 6: 5.
3. Izumi Y, Hidaka Y, Tada H, Takano T, Kashiwai T, Tatsumi KI, Ichihara K, Amino N. Simple and practical parameters for differentiation between destruction-induced thyrotoxicosis and Graves’ thyrotoxicosis. Clin Endocrinol (Oxf). 2002 Jul;57(1):51-8.
4. Chutintorn Sriphrapradang, Adikan Bhasipol Differentiating Graves’ disease from subacute thyroiditis using ratio of serum free triiodothyronine to free thyroxine Ann Med Surg (Lond) 2016 Sep; 10: 69–72.
5. Xinxin Chen, Yulin Zhou, Mengxi Zhou, Qinglei Yin, Shu Wang Diagnostic Values of Free Triiodothyronine and Free Thyroxine and the Ratio of Free Triiodothyronine to Free Thyroxine in Thyrotoxicosis Int J Endocrinol. 2018; 2018: 4836736.
2018; 2018: 4836736.
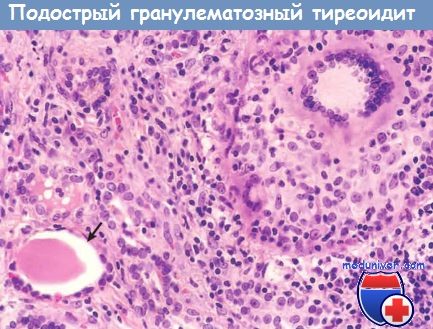
6. Rachna Lamichaney, Mingma Sherpa, Deepak Das, Chumila Thinley Bhutia, Sabina Laishram Fine-Needle Aspiration of De Quervain’s Thyroiditis (Subacute Granulomatous Thyroiditis): A Cytological Review of 20 Cases J Clin Diagn Res. 2017 Aug; 11(8): EC09–EC11.
7. Xiaolong Zhao, Lili Chen, Ling Li, Yao Wang, Yong Wang, Linuo Zhou, Fangfang Zeng, Yiming Li, Renming Hu, Hong Liu Peak Systolic Velocity of Superior Thyroid Artery for the Differential Diagnosis of Thyrotoxicosis PLoS One. 2012; 7(11): e50051.
8. Sun Young Park, Eun-Kyung Kim, Min Jung Kim, Byung Moon Kim, Ki Keun Oh, Soon Won Hong, Cheong Soo Park Ultrasonographic Characteristics of Subacute Granulomatous Thyroiditis Korean J Radiol. 2006 Oct-Dec; 7(4): 229–234.
9. Yoo Jin Lee, Dong Wook Kim Sonographic Characteristics and Interval Changes of Subacute Thyroiditis J Ultrasound Med 2016; 35:1653–1659.
10. Assim A. Alfadda, Reem M. Sallam, Ghadi E. Elawad, Hisham AlDhukair, Mossaed M. Alyahya Subacute Thyroiditis: Clinical Presentation and Long Term Outcome Int J Endocrinol. 2014; 2014: 794943.
Alyahya Subacute Thyroiditis: Clinical Presentation and Long Term Outcome Int J Endocrinol. 2014; 2014: 794943.
11. S. A. Peter Painful subacute thyroiditis (de Quervain’s thyroiditis). J Natl Med Assoc. 1992 Oct; 84(10): 877–879.
Тиреоидит — ПроМедицина Уфа
Тиреоидит
– это группа воспалительных болезней щитовидной железы различного происхождения и патогенеза.В современное время тиреоидиты являются самыми распространенными эндокринными заболеваниями в мире после сахарного диабета, а аутоиммунныйтиреоидит – самым частым аутоиммунным заболеванием. Ученые предполагают, что практически половина населения на Земле имеют ту или иную патологию щитовидной железы, хотя лечению подлежит не каждый.
В зависимости от клинических особенностей и течения выделяют острый, подострый и хронический тиреоидит; по этиологии — аутоиммунный, сифилитический, туберкулезный и др.
Иногда, после родов, происходит всплеск активности иммунной системы, она начинает усиленно вырабатывать антитела, разрушающие клетки щитовидной железы, тогда возникает
послеродовый тиреоидит.

Причины
В основе подострого (гранулематозного) тиреоидита лежит вирусное повреждение клеток щитовидной железы возбудителями различных инфекций: аденовирусами, вирусами кори, гриппа, эпидемического паротита. Заболевание в 5-6 раз чаще развивается у женщин, преимущественно между 20 и 50 годами, клинически проявляется спустя несколько недель или месяцев после исхода вирусной инфекции.
Вспышки тиреоидита связаны с периодами наибольшей вирусной активности. Подострый тиреоидит развивается в 10 раз реже аутоиммунного и сопровождается обратимыми, преходящими нарушениями функции щитовидной железы. Хронические инфекции носоглотки и генетические наследственные факторы предрасполагают к развитию подострого течения тиреоидита.
Причины послеродовоготиреоидита доподлинно неизвестны. Наиболее популярна гипотеза о том, что во время беременности происходит частичное умеренное подавление иммунитета женщины. Это необходимо, чтобы он не уничтожил развивающийся плод. После родов необходимость в этом исчезает, и иммунитет возвращается к исходному состоянию – это в норме. При аутоиммунномтиреоидите наблюдается его некоторая гиперстимуляция, чрезмерная активность, жертвой которой становится щитовидная железа.
При аутоиммунномтиреоидите наблюдается его некоторая гиперстимуляция, чрезмерная активность, жертвой которой становится щитовидная железа.
Предположить, что у женщины разовьется эта болезнь можно, если во время беременности в крови повышены антитела к щитовидке.
Симптомы
Течение подострого тиреоидита может иметь ярко выраженные признаки воспаления: фебрильную температуру тела (38°С и выше), боли в области передней поверхности шеи с иррадиацией в челюсти, затылок, ухо, слабость, нарастание интоксикации. Однако чаще развитие болезни бывает постепенным и начинается с недомогания, дискомфорта, умеренной болезненности и припухлости в области щитовидной железы, особенно при глотании, наклонах и поворотах головы. Боли усиливаются при жевании твердой пищи. При пальпации щитовидной железы обычно выявляется увеличение и болезненность одной из ее долей. Соседние лимфоузлы не увеличены.
Подострый тиреоидит у половины пациентов сопровождается развитием тиреотоксикоза легкой или средней степени выраженности. Жалобы пациентов связаны с потливостью, сердцебиением, тремором, слабостью, бессонницей, нервозностью, непереносимостью жары, болями в суставах.
Жалобы пациентов связаны с потливостью, сердцебиением, тремором, слабостью, бессонницей, нервозностью, непереносимостью жары, болями в суставах.
Послеродовой тиреоидит начинается с того, что у молодой мамы появляется: чрезмерная энергичность и суетливость; излишняя раздражительность из-за повышения гормонов щитовидной железы; происходит быстрая смена настроения – от громкого и радостного смеха до раздражительности и обиды по пустякам; наблюдается постоянная субфебрильная температура тела; резкое уменьшение веса при повышенном аппетите; ускоренное сердцебиение и пульс; мелкая беспричинная дрожь во всём теле.
Объяснение этой симптоматики простое: повышенное содержание гормонов щитовидной железы — гипертиреоз.
С течением времени щитовидная железа начинает вырабатывать всё меньшее количество гормонов, начинается развитие гипотиреоза. Возникают другие симптомы заболевания: общая слабость и усталость даже при незначительной физической нагрузке;апатия и сонливость; забывчивость и рассеянность; возникновение отёков и повышенная потливость; нарушение обмена веществ приводит к уменьшению аппетита, но вместе с тем стабильно набирается лишний вес.
Приблизительно у 20 % молодых матерей тиреоидит остаётся на всю жизнь, он переходит в хроническую форму.
Диагностика
При всех формах тиреоидитов изменения в общем анализе крови характеризуются признаками воспаления: увеличением лейкоцитов и СОЭ.
Для точной диагностики подострого тиреоидита необходимо учитывать клиническую картину болезни, особенности ее развития, а также данные результатов анализов. Важным фактором определения именно этого заболевания является наличие факта вируса, перенесенного пациентом в недавнем прошлом.
Пальпация щитовидной железы часто показывает увеличение ее размеров, а также наличие болезненного уплотнения. Сцинтиграфическое и ультразвуковое обследование поможет уточнить эти факты, а также покажет величину и характер поражения органа.
Послеродовыйтиреоидит диагностируются врачом-эндокринологом на основе изучения общей клинической картины, симптоматики и результатов медицинского осмотра. Кроме того, поскольку болезнь не обладает ярко выраженными характерными признаками, в большинстве случаев для того, чтобы поставить точный диагноз, пациентке назначается ряд дополнительных исследований. К ним относятся следующие процедуры: ультразвуковое исследование, позволяющее исключить наличие других схожих патологических заболеваний; развернутый биохимический анализ крови; сцинтиграфирование щитовидной железы; проведение иммунограммы; тонкоигольная биопсия; проведение анализов для выявления степени содержания в сыворотке крови гормона тиреотропина.
К ним относятся следующие процедуры: ультразвуковое исследование, позволяющее исключить наличие других схожих патологических заболеваний; развернутый биохимический анализ крови; сцинтиграфирование щитовидной железы; проведение иммунограммы; тонкоигольная биопсия; проведение анализов для выявления степени содержания в сыворотке крови гормона тиреотропина.
Лечение
При легких формах тиреоидитов можно ограничиться наблюдением эндокринолога, назначением нестероидных противовоспалительных препаратов для купирования болевого синдрома, симптоматической терапией. При выраженном диффузном воспалении применяют стероидные гормоны.
Лечение подострого и хронического тиреоидита проводится гормонами щитовидной железы. При развитии компрессионного синдрома с признаками сдавления структур шеи прибегают к оперативному вмешательству.
Специфические тиреоидиты излечиваются проведением терапии основного заболевания.
В лечении послеродового тиреоидита используют два подхода: медикаментозную терапию и компьютерную рефлексотерапию.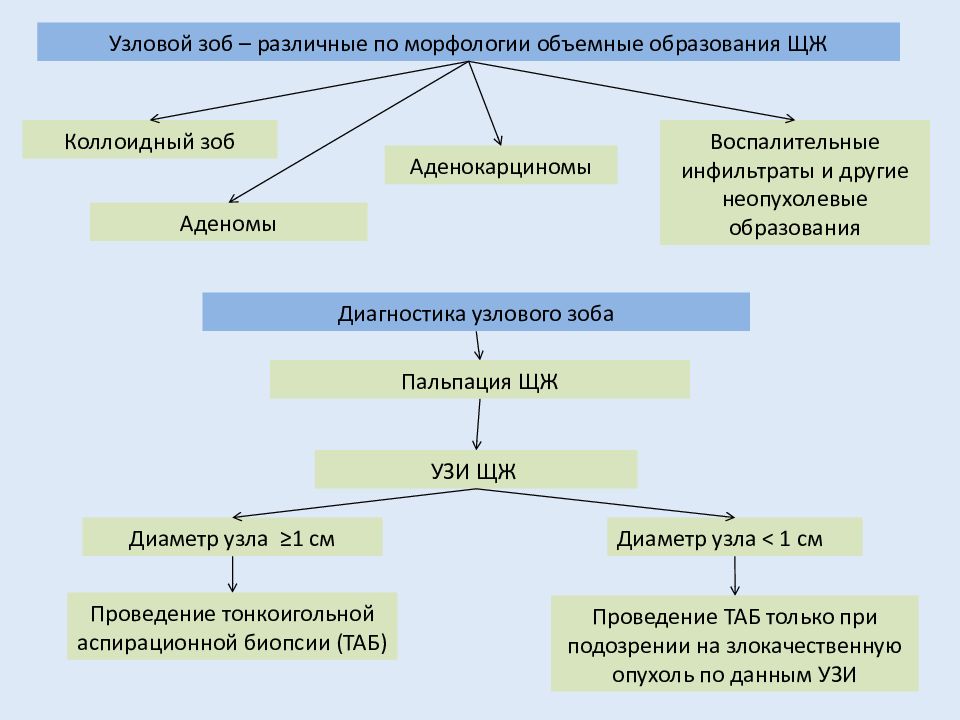
При повышенном уровне гормонов щитовидной железы назначают тиреостатики – эти препараты просто разрушают лишние гормоны, выделяемые щитовидной железой. Следует учитывать, что при таком лечении существенно приближается момент, когда тиреоидит начинает переходить в гипотиреоз.
Если наблюдается недостаток гормонов, то назначают заместительную гормональную терапию препаратами.
Но вся проблема в том, что эти препараты не убирают основную причину заболевания и не помогают восстановить функцию щитовидной железы. Кроме того, искусственные гормоны, вводимые извне в организм, только еще больше нарушают работу эндокринной системы.
Восстановить функцию щитовидной железы и нормализовать выработку гормонов при лечении послеродовоготиреоидита позволяет метод компьютерной рефлексотерапии. Лечение осуществляется путем воздействия сверхмалым постоянным током на систему биологически активных точек, связанных в единую
Страница не найдена |
Страница не найдена | 404. Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
2627282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Подострый тиреоидит на фоне COVID-19
Коронавирусное заболевание 2019 года (COVID-19) вызвало глобальную пандемию, продолжающуюся до настоящего времени. Тяжесть протекания COVID-19 варьируется от легкой формы гриппоподобного заболевания до развития полиорганной дисфункции, такой как острый респираторный дистресс-синдром, септический шок и почечная недостаточность [1,2]. Однако, в литературе ранее не описывалось случаев развития подострого тиреоидита, также известного как тиреоидит де Кервена, на фоне COVID-19. В данной заметке сообщается о случае подострого тиреоидита после выздоровления от COVID-19. Целью приведенного материала является необходимость предупредить врачей о возможности развития такой патологии и о ее симптомах, которые могут остаться незамеченными в разгар пандемии.
37-летний мужчина обратился к своему лечащему врачу с жалобами на боль в передней части шеи, утомляемость и озноб, длящиеся неделю. Наличие иррадиаций от боли в шее, дисфагии или активных респираторных симптомов отрицал. Системный осмотр выявил учащенное сердцебиение, непереносимость тепла, снижение массы тела. Было отмечено, что пациенту недавно был поставлен диагноз COVID-19 примерно за месяц до того, как появились симптомы нового гриппоподобного заболевания, включающие продуктивный кашель, лихорадку, озноб и одышку. Лечение проходило на домашнем карантине, симптомы исчезли после недели поддерживающей терапии. Также пациент сообщил, что нынешние симптомы отличаются от тех, что были во время предыдущей инфекции COVID-19. Исходно он был здоров и отрицал прием каких-либо препаратов, в том числе лекарств и добавок, отпускаемых без рецепта. Пациент работал врачом-пульмонологом. Частота сердечных сокращений составила 100 уд/мин, что свидетельствовало о синусовой тахикардии. Отсутствие лихорадки и нормотензия. При физическом осмотре шеи щитовидная железа увеличена не была, диффузно чувствительна при пальпации, лимфаденопатия не выявлена. При осмотре глаз не было обнаружено отставания или ретракции век. Умеренный постуральный тремор. Рефлексы живые. При неврологическом обследовании мышечная слабость или сенсорные аномалии выявлены не были. При осмотре конечностей обнаружена эритема на ладонях, теплая на ощупь; признаки сыпи или отека отсутствовали. Результаты лабораторных анализов крови приведены в Таблице 1. Было проведено амбулаторное ультразвуковое исследование щитовидной железы, выявившее диффузно неоднородную структуру, указывающую на тиреоидит (Рисунок 1). Уровни свободного тироксина (Т4) и общего трийодтиронина (Т3) были повышены до 2,3 нг/л и 202 нг/л соответственно. Уровень тиреотропного гормона (ТТГ) был низким — 0,01 мМЕ / л. Тесты на наличие антител к тироидной пероксидазе (АТ-ТПО), к тиреотропному гормону (АТ-ТТГ) и полимеразная цепная реакция с обратной транскрипцией (ОТ-ПЦР) на COVID-19 дали отрицательный результат. Был диагностирован подострый тиреоидит, связанный с COVID-19.
Таблица 1 Результаты лабораторных анализов, проводившихся со дня постановки диагноза COVID-19 до 70 дня
Пациенту были назначены аспирин от боли в шее и пропранолол от тахикардии и тремора. Через неделю было отмечено снижение симптомов. Однако, через три недели пациент вернулся с жалобами на утомляемость, анорексию, увеличении веса, запоры и отечность лица. Результаты повторных лабораторные анализов, приведенные в Таблице 1, выявили аномальное увеличение уровня ТТГ — 15 мМЕ / л и низкие уровни свободного Т4 и общего Т3 — 0,1 нг/л и 10 нг/л соответственно. Был диагностирован гипотиреоз и начато пероральное лечение левотироксином 1,6 мкг/кг/день. Пероральный прием аспирина и пропранолола был прекращен из-за исчезновения боли в шее и тахикардии. После нескольких недель терапии левотироксином пациент сообщил об улучшении самочувствия. Повторные тесты на функцию щитовидной железы на 70-й день (Таблица 1) выявили слегка повышенный уровень ТТГ — 6 мМЕ/л, но нормальные уровни свободного Т4 и общегоТ3 — 0,8 нг/л и 145 нг/л соответственно. Пероральный прием левотироксина продолжался в той же дозе в течение шести недель. Далее пациент был направлен к эндокринологу для уточнения, является ли его гипотиреоидное состояние преходящим или постоянным для принятия решения о прекращении приема левотироксина, после чего функциональные тесты щитовидной железы должны быть повторены.
Рисунок 1 УЗИ-исследование щитовидной железы показало, что щитовидная железа нормального размера в правой доле (А), левой доле (В) и перешейке. Эхоструктура щитовидной железы диффузно неоднородна (белые стрелки), что свидетельствует о наличии тиреоидита.
Подострый тиреоидит является самоограничивающимся воспалительным заболеванием щитовидной железы, которое чаще встречается у женщин, чем у мужчин (соотношение 4 : 1), и более распространено в возрасте от 40 до 50 лет [3,4,5]. Подострый тиреоидит может развиваться во время активной вирусной инфекции или поствирусного воспалительного процесса в результате инфекций, которые произошли за 2 — 8 недель до этого [3,5]. К ассоциированным вирусным инфекциям относятся вирус Коксаки, эпидемический паротит, корь, краснуха, аденовирус, грипп, парвовирус B19 и многие другие [5]. Симптомы тиреотоксикоза, такие как боль в горле, усталость, озноб, анорексия и потеря веса, можно легко спутать с симптомами COVID-19 [2]. Таким образом, для исключения наличия этого заболевания требуется предельная внимательность. До 95% пациентов будут жаловаться на боли в области щитовидной железы, однако, отсутствие боли не исключает заболевания. Зоб может выявляться лишь в половине случаев [4].
Предыдущие исследования показали, что подострый тиреоидит возникает в результате распознавания макрофагами и цитотоксическими Т-клетками новых вирусных антигенов или поврежденных вирусом тканей хозяина. За этим следует разрушение фолликулярных клеток щитовидной железы, поскольку они имеют сходство с этими новыми антигенами [3,5]. Однако, было показано, что сама по себе щитовидная железа содержит значительное количество рецепторов ангиотензинпревращающего фермента 2 (АПФ2), которые необходимы для развития COVID-19 [1]. Исследование, проведенное Ли и колл., показало, что у мужчин с COVID-19 наблюдается более высокое количество цитотоксических Т-клеток, натуральных киллеров, В-клеток и более активный интерфероновый ответ в щитовидной железе по сравнению с женщинами [1]. Это наблюдение может объяснить развитие подострого тиреоидита у описанного выше пациента. Отрицательные результаты тестов на АТ-ТПО и АТ-ТТГ свидетельствовали об отсутствии аутоиммунных реакций в области щитовидной железы.
Гипертиреоз возникает во время начальной фазы подострого тиреоидита из-за массового высвобождения внутриклеточных предшественников тиреоидных гормонов при повреждении фолликулов щитовидной железы. Поврежденные фолликулы не могут синтезировать новые гормоны, а секреция ТТГ подавляется механизмами отрицательной обратной связи. В 60% случаев гипертиреоз перерастает в гипотиреоз из-за истощения пула тиреоидных гормонов [4]. По мере снижения воспаления происходит восстановление фолликулов и синтеза гормонов щитовидной железы, этот процесс означает фазу восстановления после подострого тиреоидита. Таким образом, происходит возврат к эутиреозу, и вся эта фаза может длиться от одного до шести месяцев [3].
Поддерживающая терапия остается краеугольным камнем лечения подострого тиреоидита, связанного с COVID-19, где нестероидные противовоспалительные препараты (НПВП) и β-блокаторы, такие как пропанолол, полезны для симптоматического лечения [3,4]. В некоторых случаях пациентам в период гипотиреоидной фазы с тяжелыми симптомами может потребоваться короткий курс левотироксина до тех пор, пока фолликулы щитовидной железы не возобновят секрецию. Антитиреоидные гормоны не требуются, поскольку это нарушение возникает из-за высвобождения предшественников, а не синтеза новых тиреоидных гормонов [3]. Поскольку описанный случай в литературе является единичным, для проверки гипотезы о том, что заболевания щитовидной железы могут относиться к клиническим осложнениям COVID-19, необходимы дальнейшие исследования. Тем не менее, клиницистам рекомендуется не забывать об этом осложнении при обследовании пациентов и не относить симптомы тиреоидита к фарингиту или ухудшению состояния, которые часто наблюдаются при COVID-19.
Литература:
- Li M-Y, Li L, Zhang Y, Wang X-S. Expression of the SARS-CoV-2 cell receptor gene ACE2 in a wide variety of human tissues. Infect Dis Poverty. 2020; 9: 45.
- Guan W, Ni Z, Hu Y et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med. 2020; 382: 1708-1720.
- Bindra A, Braunstein GD. Thyroiditis. Am Fam Phys. 2006; 73: 1769-1776.
- Fatourechi V, Aniszewski JP, Fatourechi GZE, Atkinson EJ, Jacobsen SJ. Clinical features and outcome of subacute thyroiditis in an incidence cohort: Olmsted county, Minnesota, study. J Clin Endocrinol Metab. 2003; 88: 2100-2105.
- Desailloud R, Hober D, Viruses and thyroiditis: an update. Virol J. 2009; 6: 5.
Источник
Подострый тиреоидит — Консультант по терапии рака
Главная »Поддержка принятия решений в медицине» LabMed
Краткий обзор
Подострый тиреоидит — это двухфазное заболевание, которое может проявляться в виде диффузного воспаления щитовидной железы, отека и гипертиреоза на ранней стадии заболевания. Симптомы гипертиреоза включают непереносимость тепла, потерю веса, диарею, повышенный аппетит, тремор и раздражительность. За этим гипертиреоидным периодом следует поздняя фаза гипотиреоза с противоположными клиническими симптомами, такими как непереносимость холода, запор и недостаток энергии.В подавляющем большинстве случаев эта фаза гипотиреоза сопровождается исчезновением симптомов и возвращением к эутиреоидному состоянию.
Какие тесты мне следует запросить, чтобы подтвердить мой клинический Dx? Кроме того, какие дополнительные тесты могут быть полезны?
Лабораторные тесты для оценки пациента с подозрением на подострый тиреоидит включают тиреотропный гормон (ТТГ), свободный тироксин (fT4) и общий трийодтиронин (T3). ТТГ — это гликопротеиновый гормон с альфа- и бета-субъединицами.TSH секретируется передней долей гипофиза в результате петли отрицательной обратной связи с участием T3 и fT4. ТТГ подавляется во время гипертиреоидной (ранней) фазы подострого тиреоидита, как и у всех пациентов с гипертиреозом, за исключением тех, у кого опухоль гипофиза, секретирующая ТТГ. Диагноз гипертиреоза может быть поставлен на основании низкого уровня ТТГ и повышенного уровня fT4 и / или T3. На гипотиреоидную (позднюю) фазу подострого тиреоидита указывает обратная картина: высокий уровень ТТГ и низкий уровень fT4 и / или T3 (таблица 1).
Таблица 1.
| ТШ | всего T3 | бесплатно T4 | |
|---|---|---|---|
| Ранний | <0,1 мкЮ единиц / мл | > 181 нг / дл | > 1,8 нг / дл |
| Поздняя | > 5,0 мклЕд / мл | <80 нг / дл | <0,8 нг / дл |
Существуют ли какие-либо факторы, которые могут повлиять на результаты лабораторных исследований? В частности, принимает ли ваш пациент какие-либо лекарства — безрецептурные или травяные — которые могут повлиять на результаты лабораторных исследований?
Госпитализированные пациенты могут иметь временно низкий или высокий уровень ТТГ.ТТГ может быть подавлен во время терапии глюкокортикоидами или дофамином, тогда как другие препараты, такие как амиодорон, могут повышать уровень ТТГ. Повышение T3 и fT4 может происходить при приеме большого количества экзогенного гормона щитовидной железы.
Какие лабораторные результаты являются полностью подтверждающими?
Хотя ни один лабораторный тест не является абсолютно подтверждающим для подострого тиреоидита, картина низкого ТТГ и повышенного fT4 и / или T3 предполагает гипертиреоз, а обратная картина предполагает гипотиреоз, что, возможно, указывает либо на раннюю, либо на позднюю фазы подострого тиреоидита, соответственно.Эти данные следует принимать во внимание наряду с другими аспектами истории болезни, такими как недавнее вирусное заболевание или данные, указывающие на другое конкретное заболевание щитовидной железы, например, болезнь Грейвса.
Какие тесты мне следует запросить, чтобы подтвердить мой клинический Dx? Кроме того, какие дополнительные тесты могут быть полезны?
Ошибки в интерпретации теста для подострого тиреоидита также являются ошибками в интерпретации теста для гипер- и гипотиреоза. При интерпретации любых лабораторных исследований необходимо учитывать клинические условия.Как уже упоминалось, подавление ТТГ может происходить у больных, госпитализированных пациентов, а фармакотерапевтические препараты могут повышать уровень ТТГ.
Существуют ли факторы, которые могут повлиять на результаты лабораторных исследований? В частности, принимает ли ваш пациент какие-либо лекарства — безрецептурные или травяные — которые могут повлиять на результаты лабораторных исследований?
Амиодарон может повышать уровень ТТГ. Повышение Т3 и Т4 может происходить при приеме большого количества экзогенного гормона щитовидной железы.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине».Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Хотите узнать больше?
Пожалуйста, войдите или зарегистрируйтесь для просмотра этого содержания.
Авторизоваться регистр
Открыть Следующая запись в LabMed Закрывать Закрыть дополнительную информацию о подостром тиреоидите Загрузка… Закрыть дополнительную информацию о подостром тиреоидите Загружается … Закрыть дополнительную информацию о подостром тиреоидите Загружается … Закрыть дополнительную информацию о подостром тиреоидите Загружается …Хотите просмотреть больше материалов от Советник по терапии рака ?
Зарегистрируйтесь сейчас бесплатно, чтобы получить доступ к неограниченному количеству клинических новостей, полнометражным материалам, тематическим исследованиям, освещению конференций и многому другому.
{{login-button}} {{register-button}}
Хотите узнать больше?
Пожалуйста, войдите или зарегистрируйтесь для просмотра этого содержания.
Авторизоваться регистр
Локализованный подострый тиреоидит в виде болезненного горячего узла | BMC Endocrine Disorders
Подострый тиреоидит является наиболее частой причиной неаутоиммунного тиреоидита [7]. Помимо типичных клинических признаков, характерные ультразвуковые признаки подострого тиреоидита включают наличие нечеткой гипоэхогенной области с неоднородным рисунком [8].Недавно Ruchala et al. [9] продемонстрировали полезность соноэластографии для диагностики подострого тиреоидита. Цитологические особенности, обнаруженные при тонкоигольной аспирации щитовидной железы, включают наличие больших многоядерных гигантских клеток или эпителиоидных гранулем, но отсутствие этих результатов не исключает диагноза подострого тиреоидита [10, 11]. Вообще говоря, для подострого тиреоидита характерны повышенные уровни гормонов щитовидной железы в сыворотке крови, болезненное увеличение щитовидной железы и низкий уровень поглощения радиоактивного йода [12].Хотя случаи с этими типичными признаками могут представлять небольшие трудности для диагностики подострого тиреоидита, это заболевание не всегда проявляется классическим образом и может вызвать трудности при диагностике [5, 6]. Иногда диагноз может быть менее ясным, особенно когда первичный симптом представляет собой одиночный узелок щитовидной железы в сочетании с нормальной функцией щитовидной железы, уровнем тиреоглобулина и нормальной СОЭ [13].
Ранее узелки щитовидной железы выявлялись в связи с подострым тиреоидитом, а у некоторых пациентов с подострым тиреоидитом присутствовал только один узел [14, 15].Например, Liel [16] сообщил о случае сосуществования подострого тиреоидита и автономно функционирующего узла щитовидной железы. Чаще локализованные формы подострого тиреоидита проявляются в виде болезненных и болезненных «холодных» узлов щитовидной железы, которые исчезают после выздоровления [14]. Однако подострый тиреоидит, который проявляется в виде болезненного «горячего» узла, встречается чрезвычайно редко и о нем не сообщалось. В этом случае лабораторные тесты, включая количество лейкоцитов, процент нейтрофилов, функцию щитовидной железы, уровни тиреоглобина и СОЭ, были нормальными и недиагностическими, но клинические результаты (боль в шее, болезненность щитовидной железы и усталость) привели к рассмотрению диагноз подострый тиреоидит.В связи с этим были проведены дальнейшие обследования, включая ультразвуковое исследование шеи, сцинтиграфию щитовидной железы с использованием 99 m-Tc и цитологическое исследование узла тонкой иглой при аспирации. Ультразвуковое исследование показало неоднородное и гипоэхогенное образование в щитовидной железе, что было характерно для подострого тиреоидита, а сцинтиграфия щитовидной железы показала очаговое накопление поглощения радиоактивных индикаторов в узле щитовидной железы. Гистологические особенности узелка также были типичными для подострого тиреоидита. В связи с этим был поставлен диагноз локализованный подострый тиреоидит и пациенту был назначен преднизон, в результате которого исчез горячий узелок щитовидной железы.Лечение подострого тиреоидита в основном симптоматическое и включает нестероидные противовоспалительные средства или, иногда, глюкокортикоиды, если симптомы продолжительные или тяжелые. В данном случае лечение стероидами привело к улучшению симптомов пациента и исчезновению узелка щитовидной железы через 2 месяца.
На основании течения и клинической картины настоящего случая можно было установить диагноз подострый тиреоидит. Исчезновение узла щитовидной железы после лечения преднизоном дополнительно подтверждает диагноз подострого тиреоидита после обращения с горячим узлом щитовидной железы.Здесь появление горячего узла щитовидной железы было необычным, поскольку он не демонстрировал обычную картину низкого поглощения во время радиоизотопного сканирования. Этот случай демонстрирует, что подострый тиреоидит может проявляться в виде одиночного болезненного горячего узла в сочетании с нормальной функцией щитовидной железы, уровнем тиреоглобулина и СОЭ, и поэтому его следует учитывать при дифференциальной диагностике таких поражений.
Механизм локализации 99 mm-Tc при подостром тиреоидите неизвестен. Tonami et al.[17] сообщили о двух случаях подострого тиреоидита, при которых сцинтиграммы щитовидной железы с хлоридом 201TI показали повышенную активность радионуклидов в пораженных областях, но снижение активности в пораженных областях после сцинтиграммы щитовидной железы с 99 m-Tc. Предполагалось, что это в первую очередь связано с повышенной проницаемостью мембраны в воспалительном поражении без видимого разрушения щитовидной железы, на что обычно указывают нормальный уровень тиреоглобулина и функция щитовидной железы у пациента.Таким образом, настоящее дело предполагает клиническую и патологическую неоднородность подострого тиреоидита.
В заключение, этот случай демонстрирует, что подострый тиреоидит следует рассматривать в качестве дифференциального диагноза после обращения с единичным болезненным горячим узлом щитовидной железы в сочетании с нормальной функцией щитовидной железы, уровнями тиреоглобулина и СОЭ. Кроме того, этот случай подчеркивает неоднородность визуализации щитовидной железы при подостром тиреоидите.
Согласие
Пациент получил письменное информированное согласие на публикацию этого описания случая и любых сопутствующих изображений.
Подострый тиреоидит — AMBOSS
Последнее обновление: 11 марта 2021 г.
Резюме
Подострый тиреоидит — это временное очаговое воспаление щитовидной железы, которое связано либо с образованием гранулемы (подострый гранулематозный тиреоидит), либо с лимфоцитарной инфильтрацией (подострый). тиреоидит). В то время как подострый гранулематозный тиреоидит обычно возникает после вирусной инфекции верхних дыхательных путей, подострый лимфоцитарный тиреоидит возникает либо в послеродовом периоде, либо в связи с другими аутоиммунными заболеваниями, либо как побочный эффект некоторых лекарств.Обе формы подострого тиреоидита чаще встречаются у женщин и характеризуются трехфазным клиническим течением, которое классически переходит от гипертиреоза к гипотиреозу, прежде чем вернуться в эутиреоидную фазу. Во время тиреотоксической фазы пациенты обычно жалуются на лихорадку, недомогание и зоб, который является болезненным при подостром гранулематозном тиреоидите и безболезненным при подостром лимфоцитарном тиреоидите. Диагноз подтверждается сочетанием повышенного СОЭ и пониженного поглощения йода в исследовании поглощения радиоактивного йода.Во время тиреотоксической фазы бета-адреноблокаторы могут использоваться для контроля симптомов тиреотоксикоза, а НПВП могут использоваться для контроля боли у пациентов с подострым гранулематозным тиреоидитом. Небольшие дозы левотироксина могут быть рассмотрены во время гипотиреоидной фазы. Поскольку спонтанная ремиссия наблюдается примерно в 80% случаев, в большинстве случаев достаточно симптоматического лечения.
Эпидемиология
Ссылки: [1] [2]
Эпидемиологические данные относятся к США, если не указано иное.
Этиология
Подострый тиреоидит характеризуется преходящим очаговым воспалением щитовидной железы (преходящим тиреоидитом). В зависимости от основной причины наблюдается один из двух типов гистологических изменений:
Подострый гранулематозный тиреоидит характеризуется повреждением фолликулярных клеток, появлением больших многоядерных гигантских клеток, а также образованием гранулем и фиброза.
Подострый лимфоцитарный тиреоидит
Подострый лимфоцитарный тиреоидит характеризуется повреждением фолликулярных клеток с лимфоцитарной инфильтрацией, напоминающей тиреоидит Хашимото, а не образованием гранулемы.
Каталожные номера: [3]
Патофизиология
Воспаление щитовидной железы проявляется трехфазным ответом. Продолжительность каждой фазы может быть разной:
- Тиреотоксическая фаза
- Длится 2–8 недель
- Вызвано повреждением фолликулярных клеток и высвобождением предварительно сформированного коллоида (накопленных гормонов щитовидной железы)
- Гипотироидная фаза
- Эутиреоидная фаза: функция щитовидной железы восстанавливается, и патологические изменения в щитовидной железе больше не видны.
Заболевание в большинстве случаев проходит само по себе, но у некоторых пациентов могут возникать рецидивы, а постоянный гипотиреоз встречается примерно в 15% случаев!
Клинические особенности
Де Кервен вызывает боль.
Каталожные номера: [2]
Диагностика
Лечение
Антитиреоидные препараты не следует назначать в тиреотоксической фазе подострого тиреоидита.
Список литературы
- Каспер Д.Л., Фаучи А.С., Хаузер С.Л., Лонго Д.Л., Ламесон Д.Л., Лоскальцо Дж. Принципы внутренней медицины Харрисона . McGraw-Hill Education ; 2015 г.
- Уокер Б.Р., Колледж Н.Р., Растон С.Р., Пенман ID. Принципы и практика медицины Дэвидсона . Эльзевир ; 2013
- Кумар В., Аббас А.К., Астер Дж.С. Патологическая основа болезни Роббинса и Котрана . Эльзевир Сондерс ; 2015 г.
- Герольд Г. Внутренняя медицина . Герольд Дж. ; 2014 г.
Типы, причины, симптомы, диагностика и лечение
Обзор
Расположение щитовидной железыЧто такое тиреоидит?
Щитовидная железа — это железа в форме бабочки (весом около 15-20 граммов), расположенная в передней части нижней части шеи между адамовым яблоком и грудиной.Щитовидная железа вырабатывает гормоны, контролирующие обмен веществ. Метаболизм — это скорость, с которой ваше тело обрабатывает вещи (как быстро оно сжигает пищу, чтобы производить энергию и тепло).
Тиреоидит — это опухоль или воспаление щитовидной железы, которое может привести к чрезмерной или недостаточной выработке гормона щитовидной железы. Есть три фазы тиреоидита:
- Тиреотоксическая фаза. Тиреотоксикоз означает, что щитовидная железа воспаляется и выделяет слишком много гормонов.
- Гипотироидная фаза. После чрезмерного выброса гормонов щитовидной железы в течение нескольких недель или месяцев щитовидная железа не будет иметь достаточного количества гормонов для выработки. Это приводит к нехватке гормонов щитовидной железы или гипотиреозу.
- Эутироидная фаза. Во время третьей эутиреоидной фазы уровень гормонов щитовидной железы в норме. Эта фаза может наступить временно после тиреотоксической фазы, прежде чем перейти в фазу гипотиреоза, или она может наступить в конце после того, как щитовидная железа оправится от воспаления и сможет поддерживать нормальный уровень гормонов.
Какие типы тиреоидита?
- Тиреоидит Хашимото : аутоиммунное заболевание, вызванное антителами против щитовидной железы. Это наиболее распространенная форма тиреоидита, которая примерно в пять раз чаще встречается у женщин, чем у мужчин. Тиреоидит Хашимото обычно приводит к гипотиреозу, поэтому требуется заместительное лечение гормонов щитовидной железы.
- Тихий тиреоидит или безболезненный тиреоидит : другое аутоиммунное заболевание, вызываемое антителами против щитовидной железы.Он также часто встречается у женщин и является следующей частой причиной после тиреоидита Хашимото.
- Послеродовой тиреоидит : аутоиммунное заболевание, вызванное антителами к щитовидной железе, которое иногда возникает вскоре после родов у женщины
- Лучевой тиреоидит : состояние, вызванное внешним излучением, используемым для лечения некоторых видов рака, или радиоактивным йодом, используемым для лечения гипертиреоза
- Подострый тиреоидит или тиреоидит де Кервена : часто болезненное состояние, которое, как считается, вызывается вирусом
- Острый тиреоидит или гнойный тиреоидит : относительно редкое заболевание, вызванное инфекционным организмом или бактерией
- Медикаментозный тиреоидит : заболевание, вызванное приемом таких препаратов, как амиодарон, интерфероны, литий и цитокины.Это происходит только у небольшой части пациентов, употребляющих противозаконные препараты, поэтому не характерно для нормального населения.
Симптомы и причины
Что вызывает тиреоидит?
На щитовидную железу могут воздействовать различные агенты. Приступы вызывают воспаление и повреждение клеток щитовидной железы, что приводит к тиреоидиту.
Некоторые из возбудителей тиреоидита — это антитела (наиболее частая причина), лекарства, радиация и организмы (вирусы и бактерии). Состояния, при которых организм атакует само себя, являются аутоиммунными заболеваниями. Тиреоидит может быть аутоиммунным заболеванием (опосредованным антителами).
Неясно, почему некоторые люди вырабатывают антитела к щитовидной железе. Известно, что заболевание щитовидной железы передается по наследству. Тиреоидит может быть вызван инфекцией или быть побочным эффектом некоторых лекарств.
Каковы симптомы тиреоидита?
Симптомы тиреоидита зависят от типа тиреоидита и фазы тиреоидита.
- Гипертиреоидная фаза : Обычно непродолжительная (1-3 месяца). Если клетки повреждаются быстро и происходит утечка избытка гормона щитовидной железы, у вас могут проявляться симптомы гипертиреоза, такие как:
- Беспокойство
- Чувство раздражительности
- Проблемы со сном
- Учащение пульса
- Усталость
- Незапланированная потеря веса
- Повышенное потоотделение и непереносимость тепла
- Беспокойство и нервозность
- Повышенный аппетит
- Тремор
- Гипотироидная фаза (чаще) : Может быть длительной и может стать постоянной.Если клетки повреждены и уровень гормонов щитовидной железы падает, у вас могут появиться симптомы гипотиреоза, например:
- Усталость
- Неожиданная прибавка в весе
- Запор
- Депрессия
- Сухая кожа
- Затруднения при выполнении физических упражнений
- Снижение умственной способности концентрироваться и сосредотачиваться
Диагностика и тесты
Как диагностируется тиреоидит?
Обследования на тиреоидит могут включать:
- Функциональные тесты щитовидной железы измеряют количество гормонов (тиреотропный гормон или ТТГ, Т3 и Т4) в крови.ТТГ поступает из гипофиза и стимулирует выработку Т4 и Т3 в щитовидной железе. Щитовидная железа вырабатывает гормоны Т4 и Т3, которые вызывают действие гормонов щитовидной железы в организме. Т3 и Т4 называются гормонами щитовидной железы.
- Тесты на антитела к щитовидной железе измеряют антитела к щитовидной железе, которые включают антитироидные (микросомальные) антитела (TPO) или антитела, стимулирующие рецепторы щитовидной железы (TRAb).
- Скорость оседания эритроцитов (СОЭ или скорость седиментации) указывает на воспаление путем измерения скорости падения эритроцитов.СОЭ высокое при подостром тиреоидите.
- Ультразвук (США) , сонограмма щитовидной железы, очень часто используется для оценки анатомии щитовидной железы. Он может показать узелок (рост) в щитовидной железе, изменение кровотока (режим Доплера) и текстуру эха (интенсивность / плотность) железы.
- Поглощение радиоактивного йода (RAIU) измеряет, сколько радиоактивного йода поглощается щитовидной железой. Количество всегда мало в тиреотоксической фазе тиреоидита.
Ведение и лечение
Как лечится тиреоидит?
Способ лечения тиреоидита зависит от типа, симптомов и фазы тиреоидита.
- Тиреотоксическая фаза : Обычно временная, со временем она либо выздоравливает и переходит в эутиреоидную фазу, либо в гипотиреоидную фазу.Эта гипотиреозная фаза может быть временной или постоянной. Возможно, нет необходимости лечить симптомы подострого, безболезненного или послеродового тиреоидита. Во время тиреотоксической фазы лечение симптоматическое. Антитиреоидные препараты нужны редко.
- Сердцебиение / беспокойство / тремор / непереносимость тепла / повышенное потоотделение : Эти симптомы лечат бета-блокаторами.
- Боль в щитовидной железе : Боль обычно снимается с помощью противовоспалительных препаратов, таких как аспирин или ибупрофен.Если боль достаточно сильная, может потребоваться стероидная терапия (не очень часто).
- При других формах лечение инфекции необходимо для устранения острого (гнойного) тиреоидита. Медикаментозный тиреоидит обычно длится до тех пор, пока принимаются лекарства.
- Гипотироидная фаза : При необходимости для лечения гипотиреоза используется заместительная терапия гормонами щитовидной железы. Этот вид терапии обычно продолжается от 6 до 12 месяцев. Тиреоидит Хашимото обычно вызывает стойкий гипотиреоз и требует постоянного лечения.
Перспективы / Прогноз
Каковы перспективы пациента с тиреоидитом?
В случае тиреоидита Хашимото возникающий в результате гипотиреоз обычно носит постоянный характер. Люди, у которых развивается подострый тиреоидит, обычно имеют симптомы в течение 1–3 месяцев, но полное восстановление функции щитовидной железы может занять до 12–18 месяцев.У этих людей есть около 5% шансов на развитие необратимого гипотиреоза.
Срок восстановления щитовидной железы, которая нормально функционирует при послеродовом, тихом или безболезненном тиреоидите, также составляет от 12 до 18 месяцев. У людей с такими заболеваниями вероятность развития перманентного гипотиреоза составляет около 20 процентов.
Подострый тиреоидит — обзор
Патогенез и этиология
Подострый тиреоидит, скорее всего, вызван вирусной инфекцией.Эпидемиологическая поддержка вирусной этиологии включает ее сезонное распространение (выше летом) и ее связь со вспышками других вирусных заболеваний, включая паротит, корь, аденовирус, вирус Коксаки, вирус Эбштейна – Барра, вирусы гриппа и аденовирус. Кроме того, титры вирусных антител в сыворотках выздоравливающих пациентов с подострым тиреоидитом были продемонстрированы против нескольких вирусов, включая эпидемический паротит, ECHO, адено- и энтеровирусы. Интересно, что, несмотря на очевидную связь с рядом вирусов, только вирус эпидемического паротита был культивирован из щитовидной железы пораженных людей.Сообщалось также о подостром тиреоидите после риккетсиозных инфекций, и бактерии также были этиологическими факторами.
Клинически на вирусную этиологию указывает тот факт, что пациенты часто имеют предшествующую респираторную инфекцию и испытывают продромальный период вирусного типа. Более того, расстройство самоограничено.
Помимо вероятной вирусной этиологии, предполагается генетическая предрасположенность к развитию подострого тиреоидита. Связь между подострым тиреоидитом и HLA-Bw35 была обнаружена примерно у двух третей пациентов как европеоидной, так и азиатской национальностей.Генетическая предрасположенность также подтверждается одновременным развитием заболевания у однояйцевых близнецов с гаплотипом HLA-Bw35. Гаплотип HLA-DRw8 был зарегистрирован у японских пациентов, хотя связь, по-видимому, не столь сильна, как сообщалось с HLA-Bw35.
Как антиген HLA делает людей восприимчивыми к предполагаемому вирусу, неизвестно, но, возможно, вирус связывается с молекулой HLA-Bw35, в результате чего образуется комплекс антиген-HLA-Bw35, который затем может вызывать цитокин-индуцированную реакцию с воспалением. и нарушение фолликулярных клеток щитовидной железы.
Я ранее встречал трех братьев и сестер, у которых в течение 2-летнего периода развился подострый тиреоидит, все из которых были положительны на HLA-Bw35. Двое из пациентов жили рядом друг с другом, но у них развилось заболевание с разницей в 1 год, а третий брат жил в нескольких сотнях миль от них и не контактировал ни с одним из двух других, когда у них был подострый тиреоидит. Таким образом, HLA-Bw35, по-видимому, делает людей генетически предрасположенными к развитию заболевания.
Интересный кластер подострого тиреоидита был зарегистрирован у 12 пациентов в одном городе в Нидерландах.У пораженных людей клиническое сходство с подострым тиреоидитом, хотя только 1 пациент был положительным на HLA-Bw35, намного меньше, чем можно было ожидать. Тем не менее, 5 из 11 пациентов дали положительный результат на HLA-B15 / 62, что значительно больше, чем ожидалось. Это говорит о генетической и клинической гетерогенности подострого тиреоидита.
Хотя считается, что аутоиммунитет щитовидной железы не играет роли в подостром тиреоидите, описаны аутоиммунные нарушения, связанные с этим заболеванием.Сообщалось об антителах, направленных против рецептора тиреотропного гормона (ТТГ). Кроме того, сообщение о сенсибилизации Т-лимфоцитов против тироидного антигена предполагает возможность наличия аутоиммунного компонента, хотя считается, что это, вероятно, является результатом высвобождения антигена во время активной фазы воспаления. Низкие титры аутоантител к щитовидной железе иногда обнаруживаются у пациентов с подострым тиреоидитом.
Границы | Двухлетнее проспективное катамнестическое исследование подострого тиреоидита
Введение
Подострый тиреоидит (SAT), также называемый подострым гранулематозным тиреоидитом, тиреоидитом де Кервена или гигантоклеточным тиреоидитом, является наиболее частой причиной боли в передней части шейки матки.Также наблюдаются другие симптомы, такие как лихорадка и иррадиация боли в глотку и челюсть (1). SAT — это самоограничивающееся воспалительное заболевание щитовидной железы, возможно, вызванное вирусной инфекцией. Типичные индикаторы или признаки SAT включают нарушение функции щитовидной железы, повышенную скорость оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ), низкое поглощение тиреоидом радиоактивного йода или технеция-99m из-за деструктивной этиологии гипертиреоза и гипоэхогенного , нерегулярное поражение доли щитовидной железы на УЗИ щитовидной железы (УЗИ) (2–5).Первоначальное лечение направлено на уменьшение воспаления и облегчение симптомов и признаков. К сожалению, у некоторых пациентов развивается стойкий гипотиреоз (6). Хотя клинические особенности и частота SAT изучались и обсуждались во многих исследованиях (2, 6, 7), проспективные последующие исследования, предоставляющие доказательства относительно прогнозирования прогрессирования гипотиреоза и окончательных изменений в объемах щитовидной железы у пациентов с SAT, были дефицитный.
61 амбулаторный пациент с SAT в нашей больнице находился под наблюдением в течение 2 лет.Оценивались ход и результаты SAT. Для изучения факторов риска, которые могут повлиять на функцию щитовидной железы и изменения изображений, наблюдались такие факторы, как раннее максимальное значение ТТГ, максимальный свободный Т4 (FT4), максимальный свободный Т3 (FT3), скорость оседания эритроцитов и план лечения.
Материалы и методы
Участников
С 2015 по 2017 год было зачислено 73 пациента с SAT, не имевших в анамнезе аутоиммунных заболеваний щитовидной железы [включая болезнь Грейвса и аутоиммунный тиреоидит (AIT)], которые последовательно посещали отделение эндокринологии и метаболизма Первой дочерней больницы Китайского медицинского университета.Объем щитовидной железы в течение 3 месяцев после начала SAT рассматривался как исходный объем щитовидной железы. Поскольку мы не могли получить ультразвуковое исследование щитовидной железы пациентов с SAT до того, как они пострадали от SAT, мы собрали сопоставимых по возрасту, полу и индексу массы тела (ИМТ) здоровых (без системных заболеваний) эутиреоидных и тиреоидных аутоантител-отрицательных лиц ( УЗИ щитовидной железы показало нормальную картину без узелков или с одним узлом <5 мм в диаметре), которые посетили медицинский осмотр больницы для физического обследования в качестве контрольных субъектов.Объемы щитовидной железы на момент наблюдения за пациентами с SAT сравнивали с объемами щитовидной железы 36 здоровых людей. Клинические данные из обеих групп были записаны и оценены. Диагноз SAT был основан на лабораторных показателях, таких как повышенные уровни FT4 и / или FT3 в сыворотке, низкие уровни TSH, повышенное СОЭ и низкое поглощение 99m TcO4- или, по результатам ультразвукового исследования, согласованное с SAT и клинические признаки, такие как болезненность щитовидной железы, отек и боль без дополнительных воспалительных состояний (8).Пока они находились в острой фазе SAT, пациенты посещали больницу каждые 15 дней. Во время каждого посещения измеряли частоту сердечных сокращений, температуру тела и СОЭ. Функция щитовидной железы измерялась один раз в месяц, а ультразвуковое исследование щитовидной железы проводилось каждые 6 месяцев. В общей сложности 63 пациента успешно завершили 2 года контрольных визитов, в то время как другие 10 пациентов были потеряны для последующего наблюдения. Пациенты имели высокие уровни антител к тиреопероксидазе (TPOAb,> 50 МЕ / л) и / или антитироглобулиновых антител (TgAb,> 40 МЕ / л), и типичные ультразвуковые эхо-паттерны АИТ в фоновом режиме также были исключены из-за свойства болезненной АИТ (9).Затем двое пациентов были исключены. Из 61 пациентки с полными данными наблюдения (15 мужчин и 46 женщин) четверо забеременели после острой стадии SAT и родили. Все пациенты и контрольная группа были из города Шэньян провинции Ляонин. Письменное информированное согласие было получено от каждого пациента перед включением в исследование. Этическое одобрение было получено от Наблюдательного совета Института этики Китайского медицинского университета до приема на работу субъектов.
Анализы сыворотки
Уровни ТТГ, FT4 и FT3 в сыворотке измеряли с помощью электрохемилюминесцентных иммуноанализов (Architect i2000SR, Abbott Laboratories, США).Уровни TPOAb и TgAb измеряли Architect i2000SR (Abbott Laboratories, США) и Cobas Elecsys 601 (Roche Diagnostics, США). СОЭ измеряли с помощью автоматического анализатора осаждения эритроцитов Micro Test 1 (Alifax). Стандартные диапазоны, предоставленные производителем, были следующими: 0,35–4,94 мМЕ / л для ТТГ, 2,63–5,7 пмоль / л для FT3, 9,01–19,05 пмоль / л для FT4 и 0,00–20 мм / ч (для женщин) и 0,00 –15 мм / ч (вилка) для СОЭ. Для наборов от Abbott Laboratories контрольные диапазоны для TPOAb (0.00–5,61 МЕ / мл) и TgAb (0,00–4,11 МЕ / мл), предоставленные производителем. Коэффициенты вариации (CV) между анализами для TPOAb и TGAb находились в диапазоне 1,8–3,2%, а общие значения CV анализа были в диапазоне 2,3–4,2%. Для Roche Diagnostics референсные диапазоны для TPOAb и TgAb составляли 0,00–34,00 и 0,00–115,00 МЕ / мл, соответственно, как описано ранее (10, 11). CV внутри анализа TPOAb и TGAb составляли 2,42–5,63 и 1,3–4,9% соответственно. Значения CV между анализами составляли 5,23–8.16 и 2,1–6,9% соответственно (12). Наборы для TPOAb и TgAb от Roche Diagnostics использовались только в контрольной группе здоровых людей.
Визуализация щитовидной железы
Сонографические исследования были выполнены с использованием высококлассных инструментов (HI VISION, Preirus). У большинства недавно диагностированных пациентов с SAT наблюдается неоднородность эхосигнала и шелушащаяся гипоэхогенная область, расположенная в долях щитовидной железы с одной или двух сторон, а также боль в щитовидной железе. Объем щитовидной железы каждого пациента измерялся ультразвуком по формуле Брунна (13): объем = 0.52 (длина × ширина × глубина). Значение 0,52 является приближением π / 6. Длина, ширина и глубина представляли собой продольный диаметр, поперечный (или латеральный) диаметр и передний задний (AP) диаметр, соответственно. Общий объем — это общий объем двух долей. Эмиссионная компьютерная томография (ЭСТ) щитовидной железы проводилась с помощью TruePoint SPECT · CT (Symbia). Сцинтиграфическое изображение ( 99m TcO4-) проверяли с помощью сцинтискана щитовидной железы.У большинства пациентов с SAT было обнаружено лишь небольшое количество визуализирующего агента в щитовидной железе, а изображения щитовидной железы были низкого качества, потому что поглощение щитовидной железой радиоактивного 99m TcO4- было значительно снижено.
Лечение
Нестероидные противовоспалительные препараты (НПВП) или глюкокортикоиды (преднизолон, PSL) вводили пациентам с началом SAT для облегчения таких клинических симптомов, как лихорадка и боль в передней части шеи. Выбор лекарств и дозы, использованные для лечения SAT, основывались на клиническом опыте из-за отсутствия руководств по выбору PSL и НПВП (7).Пациентам с клиническим гипотиреозом в течение 3 месяцев после начала острой стадии САТ и субклиническим гипотиреозом (ТТГ> 10 мМЕ / л) через 6 месяцев после начала острой стадии САТ рекомендовано получать заместительную терапию левотироксином (L-T4). . Пациенты с умеренным гипотиреозом (ТТГ <10 мМЕ / л) получали L-T4, если у них были симптомы гипотиреоза, были TPOAb-положительны, имели дислипидемию, атеросклеротические заболевания или были беременны, как рекомендовано в руководствах по лечению гипотиреоз.Начальная доза L-T4 составляла 12,5 или 25 мкг / день. Дозу корректировали в соответствии с результатами повторной проверки функции щитовидной железы через 3-4 недели. Пациенты, получавшие лечение L-T4, после того, как функция щитовидной железы стабилизировалась в течение определенного периода времени, пытались уменьшить дозу или прекратить прием L-T4 в течение 1 месяца; если значение ТТГ снова возрастет, эти пациенты, наконец, будут считаться больными гипотиреозом.
Статистический анализ
Профессиональное программное обеспечение для обработки данных SPSS (версия 22.0, SPSS Inc.) был использован для статистического анализа. Данные с нормальным распределением представлены как среднее значение ± стандартное отклонение ( M ± SD). Аномально распределенные данные представлены в виде медианы (межквартильный размах). В зависимости от характеристик данных для анализа различий между группами использовались тесты Стьюдента t- , тесты Манна – Уитни U- или тесты хи-квадрат. Для анализа корреляции между исходными лабораторными показателями и частотой гипотиреоза была проведена бинарная логистическая регрессия.Для оценки риска гипотиреоза мы провели анализ кривой рабочих характеристик приемника (ROC) на основе ранних максимальных значений ТТГ (в течение 3 месяцев после начала SAT). Статистически значимым считалось p <0,05.
Результаты
Клинические особенности
Основные клинические характеристики 61 пациента с SAT представлены в таблицах 1, 2. На начальном этапе SAT большинство пациентов (81,4%) обратились к врачу из-за боли в передней части шеи, а 25 пациентов.4% имели температуру тела выше 38 ° C. При пальпации увеличение щитовидной железы выявлено у 95,8% пациентов. Возможно, из-за чрезмерного выброса гормонов щитовидной железы у некоторых пациентов также наблюдалось учащение пульса; частота сердечных сокращений у 28,2% пациентов превышала 100 ударов в минуту.
Таблица 1 . Клинико-демографические характеристики пациентов с подострым тиреоидитом (SAT) и здоровых людей из контрольной группы.
Таблица 2 . Клинические особенности подострого тиреоидита (САТ).
Лабораторные данные и данные визуализации
Первичные уровни СОЭ были повышены у большинства пациентов с SAT, и 18,6% пациентов имели значения СОЭ> 100 мм / ч (Таблица 2). Уровень СОЭ восстановился до нормального диапазона в течение 3 месяцев у 83,0% (44/53) пациентов. Ультразвуковое исследование выявило наличие гипоэхогенных участков у 98,3% пациентов в начале острого САТ (таблица 3). Среди пациентов с SAT, прошедших ЭСТ-обследования ( n = 27), 25 показали пониженное распределение визуализирующего агента в обеих долях щитовидной железы.В таблице 3 мы перечислили изменения переменных во время первоначального наблюдения и через 6 месяцев, 1 год и 2 года после SAT. В начале SAT мы обнаружили, что процент TPOAb- и TgAb-положительных пациентов увеличился на 18,0 и 49,2% соответственно. При последнем наблюдении уровень антител постепенно снижался до 1,8 и 12,3%. Частота образования узлов щитовидной железы существенно не изменилась в течение периода наблюдения. Однако у пяти пациентов сохранялись гипоэхогенные участки щитовидной железы через 2 года после начала SAT.
Таблица 3 . Переменные изменения во время наблюдения.
Терапия
Лекарства, вводимые для раннего облегчения симптомов и признаков у 61 пациента SAT, были следующими. 46 пациентам вводили НПВП, шести пациентам была назначена терапия PSL, семи пациентам была назначена комбинация НПВП и терапии PSL, а два пациента не получали никаких лекарств. Мы обнаружили, что только 1 из 13 пациентов, получавших PSL-терапию, имел гипотиреоз через 2 года; однако у 19 из 48 пациентов, не получавших PSL, был гипотиреоз ( p = 0.066).
Функция щитовидной железы
В сроки наблюдения 1 и 2 года значения ТТГ у пациентов без лечения L-T4 превышали нормальные контрольные значения, которые считались признаком гипотиреоза. Для пациентов, получавших L-T4, если значение ТТГ увеличивалось после снижения дозы или прекращения приема L-T4 в течение 1 месяца, эти пациенты считались гипотиреозом. В течение 2-летнего периода наблюдения частота гипотиреоза через 1 и 2 года составила 45,8 и 32,8% соответственно (Таблица 2).Семнадцать из 20 пациентов с гипотиреозом получали терапию L-T4. Их конечный уровень ТТГ в конце 2-летнего наблюдения составил 5,03 ± 2,34 мМЕ / л, что значительно выше, чем у пациентов с SAT без гипотиреоза (2,82 ± 1,09 мМЕ / л, p <0,001). Затем мы оценили взаимосвязь между ранними клиническими показателями и гипотиреозом через 2 года (таблица 4A) и выполнили бинарный логистический регрессионный анализ для оценки ранних клинических показателей, которые могут предсказать развитие гипотиреоза (таблица 4B).Результаты показали, что раннее максимальное значение ТТГ (в течение 3 месяцев после начала SAT) было тесно связано с частотой гипотиреоза через 2 года. Значение OR составило 1,18 (95% ДИ = 1,01–1,38, p = 0,032).
Таблица 4A . Характеристики пациента.
Таблица 4B . Результаты одномерного и многомерного регрессионного анализа факторов риска гипотиреоза по сравнению с эутиреозом через 2 года после начала SAT.
ROC-анализ значения TSH
ROC-анализ был проведен для оценки 2-летнего риска гипотиреоза на основе раннего максимального значения ТТГ.Раннее максимальное значение ТТГ показало прогностическую ценность с площадью под кривой ROC (AUC) 0,866 для гипотиреоза через 2 года наблюдения против . эутиреоз ( p <0,001; рисунок 1). Согласно индексу Юдена, наилучшее значение отсечки для уровня ТТГ было 7,83 мкМЕ / л. Чувствительность и специфичность составили 80,0 и 80,6% соответственно.
Рисунок 1 . Кривые рабочих характеристик приемника (ROC), оценивающие риск гипотиреоза через 2 года после начала SAT на основе раннего максимального значения TSH.
Объем щитовидной железы
Мы хотели дополнительно изучить влияние SAT на объем щитовидной железы. Поскольку данные об объемах щитовидной железы у пациентов с предшествующим началом SAT не были доступны, мы случайным образом включили людей с нормальной функцией щитовидной железы и без явных отклонений от нормы ультразвуковых характеристик, которые являются отрицательными по аутоантителам и не имеют других системных заболеваний, в качестве нормального контроля объема щитовидной железы. группа (таблица 1). Объем щитовидной железы в течение 3 месяцев после начала SAT рассматривался как исходный объем щитовидной железы.Мы сравнили объемы щитовидной железы через 1 или 2 года наблюдения за пациентами с SAT (четыре пациентки, забеременевшие в течение периода наблюдения, были исключены, поскольку беременность может повлиять на объем щитовидной железы) с таковыми из контрольной группы и начальными объемами щитовидной железы. Мы обнаружили, что объемы щитовидной железы у пациентов с САТ (1 год, 6,70 (5,16–8,66) см 3 ; 2 года, 6,88 (5,69–8,89) см 3 ) были значительно меньше, чем у здорового контроля. группа (10,13 ± 2,82 см 3 , p <0.001). Кроме того, начальные объемы щитовидной железы значительно увеличились по сравнению с нормальной контрольной группой (исходный 18,04 ± 6,36 против . Контроль 10,13 ± 2,82 см 3 , p <0,001) (рис. 2А). Не было обнаружено значительных различий в объемах щитовидной железы между пациентами с SAT в период наблюдения 1 и 2 года. Объем щитовидной железы [7,05 (6,09–10,38) см 3 ] при 2-летнем наблюдении за пациентами с SAT без гипотиреоза был все еще ниже, чем у нормального контроля ( p = 0.021). Кроме того, объемы щитовидной железы у пациентов с SAT с гипотиреозом либо через 1 год (6,03 ± 1,89 см 3 ), либо через 2 года (5,78 ± 2,10 см 3 ) были значительно меньше, чем у пациентов с SAT с эутиреозом ( p = 0,007 и p = 0,023; рисунок 2B).
Рисунок 2 . Объем щитовидной железы при подостром тиреоидите (SAT) через 1 и 2 года был значительно меньше. (A) Сравнение объемов щитовидной железы у пациентов с SAT на начальном этапе, через 1 и 2 года наблюдения и у здоровых людей из контрольной группы. (B) Сравнение объемов щитовидной железы у пациентов с SAT через 1 год и 2 года гипотиреоза с таковыми у людей с эутиреозом.
Обсуждение
Настоящее исследование показало, что раннее максимальное значение ТТГ (в течение 3 месяцев после начала) при остром начале SAT может использоваться как эффективный индикатор риска гипотиреоза через 2 года после начала SAT. По сравнению со здоровым контролем, объемы щитовидной железы у пациентов значительно увеличились после начала SAT, в то время как через 1 и 2 года они были значительно меньше, а уменьшение объема щитовидной железы за этот 2-летний период, наблюдаемое у пациентов с гипотиреозом, было больше, чем у пациентов с гипотиреозом. эутиреоидные пациенты.
Исследователи считают SAT результатом вирусной инфекции, а не бактериальной инфекции (14, 15), без эпидемиологических данных о природе инфекции среди населения (16). Sato et al. (7) отметили, что симптомы в группе PSL исчезли значительно быстрее, чем в группе НПВП, в то время как в нашем исследовании не было обнаружено значительной разницы во времени восстановления СОЭ между пациентами, которые принимали кортикостероиды, и теми, кто этого не делал. Эндокринологи должны обращать внимание не только на краткосрочное улучшение симптомов, но и на долгосрочный риск гипотиреоза, вызванного SAT.Ранний преходящий гипотиреоз часто встречается у пациентов с САТ, но постоянный гипотиреоз встречается относительно редко, и отчеты показали, что постоянный гипотиреоз развивается у 5,9–15% пациентов с САТ в течение периода наблюдения (6, 17, 18). Согласно нашему анализу 2-летнего наблюдения, частота гипотиреоза через 1 и 2 года составила 45,8 и 32,8% соответственно. Возможно, из-за короткого периода наблюдения частота гипотиреоза была относительно высокой. Кроме того, 10 пациентов, которые были потеряны для последующего наблюдения, вероятно, имели нормальную функцию щитовидной железы после острой стадии SAT, поэтому показатели заболеваемости гипотиреозом через 1 и 2 года в нашем исследовании могут быть ниже, чем сообщалось.Нишихара и др. (17) сообщили, что по сравнению с противовоспалительным лечением, лечение PSL с большей вероятностью привело к нормальной функции щитовидной железы у пациентов, которые наблюдались более 6 месяцев. Однако за 28-летний период наблюдения в исследовании Fatourechi et al. (6) было обнаружено, что кортикостероидная терапия облегчает острые симптомы во время начала SAT, но не может предотвратить ранний или отсроченный гипотиреоз. Fatourechi et al. (6) отметили, что, хотя в течение первых 6–12 месяцев после начала SAT не было обнаружено значительных различий, по сравнению с пациентами, получающими лечение PSL, у пациентов, принимающих кортикостероиды, вероятность развития гипотиреоза выше через 1 год (6).Различия в результатах вышеупомянутых исследований могут быть связаны с различиями в размере выборки и продолжительности наблюдения. В настоящем исследовании мы обнаружили, что терапия PSL может снизить частоту гипотиреоза, но разница в частоте гипотиреоза между группой PSL и группой НПВП не была значимой ( p = 0,066). Это может быть связано с недостаточным количеством пациентов, особенно с малым количеством пациентов, получающих преднизолон. Рандомизированное контролируемое исследование пациентов с SAT может помочь определить, может ли терапия глюкокортикоидами снизить частоту гипотиреоза по сравнению с НПВП.
Некоторые ученые отметили, что нет корреляции между развитием гипотиреоза и уровнями гормонов щитовидной железы или воспалительными показателями при лабораторных исследованиях в начале SAT, и что дисфункция щитовидной железы не коррелирует с изменениями титров антител (18, 19). Однако наш бинарный логистический анализ и результаты анализа кривой ROC показали, что раннее максимальное значение ТТГ было тесно связано с частотой гипотиреоза через 1 и 2 года после начала SAT.Согласно индексу Юдена, наилучшее значение отсечки для уровня ТТГ составляло 7,83 мМЕ / л, а чувствительность и специфичность составляли 80,0 и 80,6% соответственно. Мы предлагаем использовать раннее максимальное значение ТТГ 7,83 мМЕ / л как эффективный индикатор риска гипотиреоза у пациентов с SAT.
Кроме того, мы исследовали объем щитовидной железы у пациентов с SAT. Мы обнаружили, что объемы щитовидной железы у пациентов значительно увеличились после начала SAT, в то время как объемы щитовидной железы через 1 и 2 года были значительно меньше, чем у здоровых людей соответствующего возраста и пола в контрольной группе в течение 2 лет наблюдения, что было в соответствии с результатами исследования Benker et al.(20), которое было проведено относительно давно. Имеет смысл, что при постановке диагноза (или в течение 3 месяцев после постановки диагноза) объем щитовидной железы был увеличен из-за воспаления, а через 1 и 2 года объемы наконец уменьшились из-за начального повреждения, которое произошло, и воспаление исчезло. . Мы также обнаружили, что даже если в конце концов гипотиреоза не осталось, объемы щитовидной железы у пациентов, перенесших SAT, все равно были значительно меньше, чем у здоровых людей из контрольной группы.Кроме того, среди пациентов с SAT, пациенты с SAT с гипотиреозом имели гораздо меньшие объемы щитовидной железы, чем пациенты с SAT с эутиреоидом, через 1 или 2 года наблюдения. И это уменьшение объема щитовидной железы не было связано с подавлением ТТГ терапией L-T4.
Ограничения настоящего исследования заключаются в следующем. Объемы щитовидной железы пациентов до того, как они страдали SAT, не были доступны. Однако из-за того, что пациенты не были включены в исследование в одно и то же время после начала SAT, мы приняли объем щитовидной железы в течение 3 месяцев после начала SAT в качестве начального объема щитовидной железы.Период наблюдения был относительно коротким, и размер выборки в будущих исследованиях должен быть больше. Кроме того, хотя все пациенты из одного района получают адекватное потребление йода (11), мы не исследовали потребление йода и концентрацию йода в моче у каждого человека, что может повлиять на положительность антител, а также на узелки и объемы щитовидной железы.
В заключение, в течение 2 лет наблюдения в этом исследовании мы обнаружили, что объемы щитовидной железы у пациентов с SAT, особенно с гипотиреозом, были меньше, чем у здоровых людей из контрольной группы после острой стадии заболевания.Более высокое раннее максимальное значение ТТГ в течение 3 месяцев после начала SAT может быть фактором риска возникновения гипотиреоза через 2 года.
Заявление о доступности данныхНаборы данных, созданные для этого исследования, доступны по запросу соответствующему автору.
Заявление об этикеИсследования с участием людей были рассмотрены и одобрены Наблюдательным советом Института этики Китайского медицинского университета. Пациенты / участники предоставили письменное информированное согласие на участие в этом исследовании.
Вклад авторов
NZ, Y-SL, Z-YS и W-PT внесли свой вклад в концепцию и дизайн этого исследования. Y-SL проверил окончательную рукопись. NZ, SW, X-JC, M-SH и S-WW организовали базу данных и статистический анализ. Y-GL, LZ и W-NW получили сонографические данные. Н.З. написал первый черновик рукописи. Все авторы внесли свой вклад в доработку рукописи и одобрили представленную версию.
Финансирование
Настоящая работа поддержана Китайским национальным фондом естественных наук (гранты №81471003 и 81770784).
Конфликт интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
4. Щепанек-Парульска Э., Зыбек А., Бичиско М., Маевски П., Ручала М. Что может вызывать боль в щитовидной железе? Отчет больного подострым тиреоидитом атипичной формы. Эндокринол Пол .(2012). 63: 138–42.
PubMed Аннотация | Google Scholar
5. Стасяк М., Тимонюк Б., Адамчевский З., Стасяк Б., Левински А. Сонографическая картина подострого тиреоидита зависит от HLA. Front Endocrinol. (2019) 10: 3. DOI: 10.3389 / fendo.2019.00003
PubMed Аннотация | CrossRef Полный текст | Google Scholar
6. Fatourechi V, Aniszewski JP, Fatourechi GZ, Atkinson EJ, Jacobsen SJ. Клинические особенности и исходы подострого тиреоидита в когорте заболеваемости: округ Олмстед, штат Миннесота, исследование. Дж. Клин Эндокринол Метаб . (2003) 88: 2100–5. DOI: 10.1210 / jc.2002-021799
PubMed Аннотация | CrossRef Полный текст | Google Scholar
7. Сато Дж., Учида Т., Комия К., Гото Х., Такено К., Судзуки и др. Сравнение терапевтических эффектов преднизолона и нестероидных противовоспалительных препаратов у пациентов с подострым тиреоидитом. Эндокринная . (2017) 55: 209–14. DOI: 10.1007 / s12020-016-1122-3
PubMed Аннотация | CrossRef Полный текст | Google Scholar
8.Иитака М., Момотани Н., Хисаока Т., Но Дж. Й., Исикава Н., Исии Дж. И др. Связанная с антителами к рецепторам ТТГ дисфункция щитовидной железы после подострого тиреоидита. Клин Эндокринол . (1998) 48: 445–53. DOI: 10.1046 / j.1365-2265.1998.00416.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
9. Мелмед С., Полонский К., Ларсен П.Р., Кроненберг Х. Учебник эндокринологии Уильямса. Vol. Раздел III-Тиреоид-тиреоидит. 12-е изд. Филадельфия, Пенсильвания: Elsevier (2011).п. 433.
Google Scholar
10. Го Цюй, Ву И, Хоу И, Лю И, Лю Т., Чжан Х. и др. Секреция цитокинов и пироптоз фолликулярных клеток щитовидной железы, опосредованные усиленными инфламмасомами NLRP3, NLRP1, NLRC4 и AIM2, связаны с аутоиммунным тиреоидитом . Фронт Иммунол . (2018) 9: 1197. DOI: 10.3389 / fimmu.2018.01197
PubMed Аннотация | CrossRef Полный текст
11. Шань З., Чен Л., Лиан Х, Лю Ц., Ши Б., Ши Л. и др. Йодный статус и распространенность заболеваний щитовидной железы после введения обязательного всеобщего йодирования соли в течение 16 лет в Китае: перекрестное исследование в 10 городах. Щитовидная железа . (2016) 26: 1125–30. DOI: 10.1089 / th.2015.0613
PubMed Аннотация | CrossRef Полный текст
12. Ли Ц., Шань З., Мао Дж., Ван В., Се Х, Чжоу В. и др. Оценка функции щитовидной железы во время беременности в первом триместре: каков рациональный верхний предел сывороточного ТТГ в первом триместре у китайских беременных женщин? Дж. Клин Эндокринол Метаб . (2014) 99: 73–9. DOI: 10.1210 / jc.2013-1674
PubMed Аннотация | CrossRef Полный текст
13.Брун Дж, Блок Ю, Руф Дж, Бос I, Кунце В.П., Скриба ПК. Объемный анализ долей щитовидной железы ультразвуком в реальном времени (пер. Автора). Dtsch Med Wochenschr . (1981) 106: 1338–40. DOI: 10.1055 / s-2008-1070506
PubMed Аннотация | CrossRef Полный текст | Google Scholar
17. Нишихара Э., Амино Н, Охай Х., Ота Х., Ито М., Кубота С. и др. Степень гипоэхогенной области в щитовидной железе связана с дисфункцией щитовидной железы после подострого тиреоидита. Дж Эндокринол Инвест .(2009) 32: 33–6. DOI: 10.1007 / BF03345675
PubMed Аннотация | CrossRef Полный текст | Google Scholar
18. Бенбассат К.А., Ольховский Д., Цветов Г., Шимон И. Подострый тиреоидит: клинические характеристики и результаты лечения у пятидесяти шести последовательных пациентов, диагностированных между 1999 и 2005 годами. J Endocrinol Invest . (2007) 30: 631–5. DOI: 10.1007 / BF03347442
PubMed Аннотация | CrossRef Полный текст | Google Scholar
19. Эрдем Н., Эрдоган М., Озбек М., Карадениз М., Цетинкалп С., Озген А.Г. и др.Демографические и клинические особенности пациентов с подострым тиреоидитом: результаты 169 пациентов из единого университетского центра в Турции. Дж Эндокринол Инвест . (2007) 30: 546–50. DOI: 10.1007 / BF03346347
PubMed Аннотация | CrossRef Полный текст | Google Scholar
20. Бенкер Г., Ольбрихт Т., Виндек Р., Вагнер Р., Альберс Н., Ледербоген С. и др. Сонографические и функциональные последствия подострого тиреоидита де Кервена: долгосрочное наблюдение. Acta Endocrinol .(1988) 117: 435–41. DOI: 10.1530 / acta.0.1170435
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Клиническая характеристика пациентов с подострым тиреоидитом в специализированной больнице
Гульсах Эльбукен 1 , Озге Тасгин-Йилдирим 2 , Исмаил Йылдыз 1 , Саид Шафи Зухур 1
1 Университет Намик Кемаль, медицинский факультет, кафедра эндокринологии и метаболизма, Текирдаг, Турция
2 Университет Намик Кемаль, медицинский факультет, отделение внутренней медицины, Текирдаг, Турция
Для корреспонденции: Гульсах Эльбукен, Университет Намика Кемаля, медицинский факультет, отделение эндокринологии и метаболизма, Текирдаг, Турция.
| Электронная почта: |
Copyright © 2019 Автор (ы). Опубликовано Scientific & Academic Publishing.
Эта работа находится под лицензией Creative Commons Attribution International License (CC BY).
http://creativecommons.org/licenses/by/4.0/
Аннотация
Введение: Подострый гранулематозный тиреоидит или подострый тиреоидит (ST) характеризуется болью в шее или болезненностью шеи, а физикальное обследование обычно показывает диффузное увеличение и болезненность щитовидной железы.Его этиология часто связана с вирусной инфекцией, а проявления ST возникают на этапе выздоровления от этой инфекции. В этом исследовании мы провели ретроспективный обзор данных 24 пациентов с диагнозом ST, которые наблюдались в нашей клинике. Пациенты и Результаты: Под наблюдением находились 24 пациента (18 женщин, 6 мужчин) со средним возрастом (± SD) 41 ± 10 лет (минимум-максимум: 33-71). Существенной разницы в возрасте между мужчинами и женщинами не было. Лабораторные данные были следующими: среднее значение sT4 2.7 ± 1,5 нг / дл, sT3 5,5 ± 3,3 пг / мл, ТТГ 0,2 ± 0,4 млU / мл, скорость оседания эритроцитов (СОЭ) 82 ± 27 мм / ч, С-реактивный белок (СРБ) 56,4 ± 36,5 мг / л, среднее количество лейкоцитов 8762 ± 2496 / мм 3 , абсолютное количество нейтрофилов 5940 ± 2390 / мм 3 . У одного пациента был повышенный уровень антител к тироидной пероксидазе (Anti-TPO), а у четырех пациентов был повышенный уровень антител к тиреоглобулину (Anti-Tg). Среднее время от начала инфекции верхних дыхательных путей до постановки диагноза ST составляло 39 ± 28 дней (min-max: 7-90), средняя продолжительность наблюдения составляла 200 ± 125 дней (min-max: 30-370). ), а средняя продолжительность клинических проявлений ST составила 130 ± 38 дней (min-max: 65-195).После эпизода ST у 19 пациентов был эутиреоид, а у 3 — гипотиреоз. У 2 пациентов исход был неизвестен. Заключение: ST отрицательно влияет на повседневную жизнь из-за симптомов сильной боли в шее и затрудненного глотания. Как видно на примере наших пациентов, диагностика ST довольно сложна, если его не ищут активно, и в среднем для постановки точного диагноза требуется 39 дней. Таким образом, ST следует рассматривать при наличии необъяснимой боли в шее с повышением СОЭ и СРБ.
Ключевые слова: Подострый тиреоидит, гормоны щитовидной железы, повышение С-реактивного белка (СРБ), повышение скорости оседания эритроцитов (СОЭ)
Цитируйте эту статью: Гульсах Эльбукен, Озге Тасгин-Йилдирим, Исмаил Йылдыз, Саид Шафи Зухур, Клинические характеристики пациентов с подострым тиреоидитом в больнице третичного уровня, Международный журнал внутренней медицины , Vol.8 No. 1, 2019, pp. 11-15. DOI: 10.5923 / j.ijim.201.03.
1. Введение
- Подострый тиреоидит (ST), также известный как подострый гранулематозный тиреоидит, подострый болезненный тиреоидит, мигрирующий тиреоидит, негнойный тиреоидит, гранулематозный тиреоидит, клеточный тиреоидит и болевой тиреоидит кверваинита болезненность шеи и физикальное обследование обычно выявляют диффузное увеличение и болезненность щитовидной железы [1-3].ST был впервые описан в 1904 году Fritz de Quervain и назван в честь того, кто идентифицировал гигантские клетки и гранулемы в щитовидной железе [4]. Заболеваемость составляет 4,9 на 100 000 и чаще всего поражает людей среднего возраста и женщин [5]. Вирусные инфекции обычно участвуют в этиологии ST, а эпизоды ST часто возникают во время фазы выздоровления вирусной инфекции. Сообщается, что ЗТ связан с инфекцией несколькими вирусами, включая эпидемический паротит, корь, аденовирус, Коксаки и h2N1 [6–9].Помимо вирусных агентов, ST может быть преципитирован цитокинами, включая интерлейкин-2, фактор некроза опухоли-α и интерферон-α. Большинство пациентов сообщают об инфекции верхних дыхательных путей до ST. Лейкоцитарный антиген человека (HLA) -B35 является положительным у многих пациентов, и считается, что положительный HLA-B35 связан с повышенным риском развития ST после вирусных инфекций [10–12]. Первоначально гормональные тесты выявляют тиреотоксикоз в результате разрушения фолликулов щитовидной железы, за которым следует эутиреоидная фаза и транзиторная фаза гипотиреоза.В дальнейшем восстановление эутиреоидного состояния происходит с исчезновением проявлений ST [13]. Гемограммы указывают на лейкоцитоз и немного более низкий уровень гемоглобина, а также на повышенную скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ). Антитела к тиреоидпероксидазе (Anti-TPO) и антителам к тиреоглобулину (Anti-Tg) обычно отрицательны. Уровень тиреоглобулина часто бывает высоким, и его не рекомендуется проверять в повседневной практике [13-15]. Хотя ультразвуковое исследование щитовидной железы (УЗИ) не проводится на регулярной основе, на изображениях наблюдаются увеличенный размер щитовидной железы, неровные границы щитовидной железы и неоднородная паренхима [16].Обнаружено снижение поглощения йода щитовидной железой [12]. Хотя тонкоигольная аспирация (FNA) не требуется для диагностики, типичные результаты FNA включают дегенерированные фолликулы щитовидной железы, богатые нейтрофилами, лимфоцитами, гистиоцитами, многоядерными гранулематозными гигантскими клетками и разрушенными фолликулярными клетками, а также фиброзом и отложениями коллоидов [17]. Диагноз ST ставится на основании клинических данных, подтвержденных лабораторными исследованиями. Для лечения используются ацетилсалицикловая кислота или нестероидные противовоспалительные препараты (НПВП) для уменьшения воспаления, облегчения боли и облегчения симптомов, а бета-адреноблокаторы, такие как пропронолол, могут быть назначены для уменьшения эффектов повышенных циркулирующих гормонов щитовидной железы в периферическая кровь, включая тахикардию.В тяжелых случаях стероиды могут использоваться в качестве дополнительной терапии на период от 4 до 6 недель для уменьшения дискомфорта, симптомов и боли в шее [18, 19]. В этом исследовании мы провели ретроспективный обзор данных 24 пациентов с диагнозом ST, которые наблюдались в нашей клинике в течение 4 лет.
2. Пациенты и результаты
- Под наблюдением находились 24 пациента (18 женщин, 6 мужчин) со средним возрастом 41 ± 10 лет (минимум-максимум: 33-71). Средний возраст составил 43,2 ± 9,0 года для женщин и 44 года.5 ± 13,5 лет для мужчин. Существенной разницы в возрасте между мужчинами и женщинами не было. Лабораторные данные (среднее ± значения) были следующими: свободный тироксин (fT4): 2,7 ± 1,5 нг / дл, свободный трийодтиронин (fT3): 5,5 ± 3,3 пг / мл, тиреотропный гормон: (TSH) 0,2 ± 0,4 млU / мл, СОЭ: 82 ± 27 мм / ч, СРБ: 56,4 ± 36,5 мг / л, общее количество лейкоцитов: 8762 ± 2496 / мм 3 , абсолютное количество нейтрофилов: 5940 ± 2390 / мм 3 , Anti-TPO : 14,4 ± 185 МЕ / мл и Anti-Tg: 77,9 ± 175 МЕ / мл. У одного пациента был повышенный уровень анти-ТПО, а у четырех пациентов — повышенный уровень анти-ТГ.Дальнейшие лабораторные исследования во время наблюдения показали, что среднее значение fT4 составило 1,3 ± 0,7 нг / дл, fT3 — 2,5 ± 1,0 пг / мл и TSH — 2,3 ± 2,4 млU / мл ( таблица 1 ). Среднее время от начала инфекции верхних дыхательных путей до диагностики ST составляло 39 ± 28 дней (min-max: 7-90), средняя продолжительность наблюдения после диагностики ST составляла 200 ± 125 дней (min- max: 30-370), а средняя продолжительность клинических проявлений ST составила 130 ± 38 дней (min-max: 65-195) ( Таблица 1 ).
|
|
3. Обсуждение
- ST проявляется воспалением щитовидной железы, часто после вирусной инфекции и отрицательно влияет на повседневную жизнь пациента из-за нескольких симптомов, таких как сильная боль и затрудненное глотание. Как и в случае с нашей серией пациентов, ST обычно поражает людей среднего возраста и преимущественно женщин [4, 5].Диагноз ST основывается на клинических данных. За исключением 2 пациентов без боли в шее из-за предыдущего приема НПВП, 22 пациента сообщили о серьезных симптомах в области шеи. Фактически, эти пациенты обратились в нашу клинику, чтобы избавиться от постоянных симптомов. Симптомы, связанные с шеей, включали боль, излучающую в лицо, необъяснимую боль в шее, болезненность при легком надавливании на щитовидную железу, дискомфорт в передней части шеи и болезненность или затруднение глотания.Хотя большинство пациентов сообщили об инфекции верхних дыхательных путей (URTI) в анамнезе до ST при обращении, они не описали высокую температуру. Таким образом, история болезни пациента с повышенной температурой тела не может быть подтверждена. Диагноз ST был поставлен, и лечение было начато на основании результатов физикального обследования, повышения СОЭ и СРБ и стойких симптомов в передней части шеи при отсутствии высокой температуры. Согласно литературным данным, 24 пациента, большинство из которых составляли женщины, со средним возрастом 40 лет, обратились в нашу клинику в течение 4 лет [4].Обнаружение пониженного поглощения йода щитовидной железой — еще одно открытие, которое подтверждает диагноз, и было использовано только у 4 наших пациентов для подтверждения диагноза. Как правило, пациенты с отрицательным результатом теста ST на аутоантитела щитовидной железы. В нашей выборке повышение аутоантител к щитовидной железе наблюдалось только у 5 пациентов. Этиопатогенез ST включает разрушение фолликулов щитовидной железы в результате тиреоидита и последующее высвобождение тиреоглобулина и гормонов щитовидной железы. Разрушение фолликулов щитовидной железы может вызвать эпизод тиреотоксикоза из-за выброса гормонов щитовидной железы в периферическую кровь.Это не отражает истинную клиническую картину гипертиреоза, и эутиреоидное состояние может возникать после выведения тироидных гормонов из периферической крови, и даже может наблюдаться гипотиреоз до тех пор, пока тироидные фолликулы не будут полностью заживлены, чтобы возобновить синтез гормонов [5, 13]. Соответственно, значительная часть наших пациентов оставалась в эутиреоидном состоянии в течение длительного периода наблюдения. Окончательный гормональный статус не был известен у 2 пациентов, которые были потеряны для последующего наблюдения. В литературе о перманентном гипотиреозе сообщалось у 14 пациентов.От 3 до 25% пациентов после ST и около 1/8 нашей выборки (3 из 24 пациентов; 12,5%) имели стойкий гипотиреоз [3, 4, 13]. Однако было еще 2 пациента с неизвестным исходом, а минимальная продолжительность наблюдения составила 30 дней. Таким образом, невозможно указать точное количество пациентов с постоянным гипотиреозом. Исключение 3 пациентов с продолжительностью наблюдения менее 60 дней привело к постоянному проценту гипотиреоза 3/21 (14,3%), совместимому с Alfadda AA et al. [3], и это не точная цифра из-за 2 пациентов с неизвестным исходом.Кроме того, аутоантитела к щитовидной железе были положительными у 3 пациентов с гипотиреозом. К сожалению, у этих пациентов отсутствовали показатели тиреоидных гормонов до ST. И ST, и аутоиммунный тиреоидит — это два состояния, которые могут вызывать гипотиреоз. Более того, в литературе есть одно исследование, в котором сообщается о неослабевающей боли в шее у пациентов с тироидитом Хашимото. В этом исследовании тиреоидит Хашимото был диагностирован на основании тонкоигольной аспирационной биопсии (FNAB) и хирургической патологии щитовидной железы [20].Напротив, ни один из наших пациентов не прошел FNAB. Поэтому тиреоидит Хашимото с болью в шее был исключен из дифференциального диагноза на основании повышения СОЭ и СРБ. Следовательно, было невозможно точно определить, какое из этих двух состояний привело к гипотиреозу у этих 3 пациентов. Это говорит о том, что ST могла вызвать гипотиреоз, но аутоиммунный хронический тиреоидит также может быть причиной (эту формулировку (выделенную зеленым цветом) можно удалить, а формулировку, выделенную красным, можно включить в раздел «Обсуждение»). Часто ST является самоизлечивающимся заболеванием; воспаление утихает, а затем полностью проходит через некоторое время с клиническими проявлениями, принимая более легкое течение с последующим выздоровлением. Чтобы правильно управлять этим процессом, сначала следует рассмотреть диагноз ST, а затем подтвердить его и при необходимости назначить адекватную симптоматическую терапию. Среднее время от начала инфекции верхних дыхательных путей до постановки диагноза у наших пациентов составляло 39 дней. Среди пациентов 18 были направлены другими врачами из сторонних учреждений с предварительным диагнозом ST, а 6 (25%) пациентов с нерешенными жалобами подали самостоятельно.Перед поступлением в нашу клинику 6 пациентам без необходимости давали антибиотики из-за неправильного диагноза, включая острый фарингит или тонзиллит, и 5 пациентов получали антитиреоидные препараты ненадлежащим образом без установления первопричины тиреотоксикоза. Это говорит о том, что необходимо лучше информировать врачей о клинических и лабораторных исследованиях ST и повышать осведомленность врачей о ST [15, 21]. Симптомы ST сохранялись в течение средней продолжительности 130 дней у наших пациентов, а общая средняя продолжительность наблюдения за ST в нашей амбулаторной клинике составляла 200 дней, а средняя продолжительность стероидной терапии составляла 30.2 дня у пациентов, получающих стероиды. Принимая во внимание эти длительные периоды времени, разумно предположить, что качество жизни и повседневная работа пациентов с ЗТ могут существенно пострадать. Следовательно, лечение ST должно включать уменьшение таких симптомов, как боль в шее, затрудненное глотание, лихорадка, недомогание и тахикардия, насколько это возможно, а также максимальную защиту отдельных пациентов от потери работы.
4. Выводы
- Как видно на примере наших пациентов, диагностика ST довольно сложна, если к нему не обращаются активно.Таким образом, ST следует рассматривать при наличии необъяснимой боли в шее с повышением СОЭ и СРБ.
БЛАГОДАРНОСТИ
- Этот манускрипт отправлен для презентации в качестве научного плаката по адресу 41 st Turkish Congress of Endocrinology and Metabolism in 27 th April-1 st May 2019, Antalya, Turkey.
Каталожные номера
| [1] | Lazarus JH.Тихий тиреоидит и подострый тиреоидит. В: The Thyroid: A Fundamental and Clinical Text, 7th Ed, Braverman LE, Utiger RD (Eds), Lippincott Williams & Wilkins, Philadelphia 1996. p.577. |
| [2] | Pearce EN, Farwell AP, Braverman LE. Тиреоидит. Медицинский журнал Новой Англии. 2003; 348 (26): 2646–55. |
| [3] | Alfadda AA, Sallam RM, Elawad GE, Aldhukair H, Alyahya MM. Подострый тиреоидит: клинические проявления и отдаленные результаты.Int J Endocrinol. 2014; 2014: 794943. |
| [4] | Fatourechi V, Aniszewski JP, Fatourechi GZ, et al. Клинические особенности и исходы подострого тиреоидита в когорте заболеваемости: округ Олмстед, штат Миннесота, исследование. J Clin Endocrinol Metab 2003; 88: 2100. |
| [5] | Энгкакул П., Махачоклертваттана П., Пумтхаворн П. Эпоним: тиреоидит де Кервена. Eur J Pediatr. 2011; 170 (4): 427-31. |
| [6] | Desailloud R, Hober D.Вирусы и тиреоидит: новости. Virol J 2009; 6: 5. |
| [7] | Вольпе Р., Роу В.В., Эзрин С. Циркулирующие вирусные и тироидные антитела при подостром тиреоидите. J Clin Endocrinol Metab 1967; 27 (9): 1275-84. |
| [8] | Cunha BA, Berbari N. Подострый тиреоидит (де Кервена), вызванный гриппом A: проявляется лихорадкой неизвестного происхождения (FUO). Сердце легкое. 2013; 42 (1): 77-8. |
| [9] | Михас Г., Алевецовитис Г., Андрикоу И., Цимиклис С., Врионис Э.Тиреоидит Де Кервена на фоне инфекции гриппа h2N1. Гиппократия 2014; 18 (1): 86-7. |
| [10] | Li H, Zhang X, Gao L, Min J, Zhang Y, Zhang R, Yang Y. TNF-альфа активируется при подостром тиреоидите и стимулирует экспрессию miR-155-5p в фолликуле щитовидной железы клетки. Discov Med. 2018; 26 (142): 67-77. |
| [11] | Осако Н., Тамай Х., Судо Т. и др. Клиническая характеристика подострого тиреоидита, классифицированного по типу лейкоцитарного антигена человека.J Clin Endocrinol Metab 1995; 80: 3653. |
| [12] | Хан С.Х., Махаджан А., Лавай Б.А., Расул Р., Скорее Т.А. Технеций-99m сцинтиграфия щитовидной железы и человеческий лейкоцитарный антиген-B35 при подостром тиреоидите. Индийский J Nucl Med. 2018; 33 (4): 306-11. |
| [13] | Nishihara E, Ohye H, Amino N, et al. Клиническая характеристика 852 больных подострым тиреоидитом до лечения. Intern Med 2008; 47: 725. |
| [14] | Пирс Э.Н., Богацци Ф., Мартино Э. и др.Распространенность повышенных уровней С-реактивного белка в сыворотке при воспалительных и невоспалительных заболеваниях щитовидной железы. Thyroid 2003; 13: 643. |
| [15] | Радж Р., Яда С., Джейкоб А., Унникришнан Д., Гали В. Лихорадка неизвестного происхождения как единственное проявление подострого тиреоидита у пожилого пациента: отчет о болезни с обзором литературы. Case Rep Endocrinol. 2018; 25: 5041724. |
| [16] | Park SY, Kim EK, Kim MJ, et al. Ультрасонографические характеристики подострого гранулематозного тиреоидита.Корейский журнал J Radiol 2006; 7: 229. |
| [17] | Lamichaney R, Sherpa M, Das D, Bhutia CT, Laishram S. Тонкоигольная аспирация тиреоидита Де Кервена (подострый гранулематозный тиреоидит): цитологический обзор 20 случаев. J Clin Diagn Res. 2017; 11 (8): EC09-EC11. |
| [18] | Sato J, Uchida T, Komiya K, Goto H, Takeno K, Suzuki R, Honda A, Himuro M, Watada H. Сравнение терапевтических эффектов преднизолона и нестероидных противовоспалительных препаратов в пациенты с подострым тиреоидитом.Эндокринная. 2017; 55 (1): 209-14. |
| [19] | Арао Т., Окада Ю., Торимото К. и др. Схема дозирования преднизолона для лечения подострого тиреоидита. J UOEH. 2015; 37 (2): 103-10. |
| [20] | Kon YC, DeGroot LJ. |

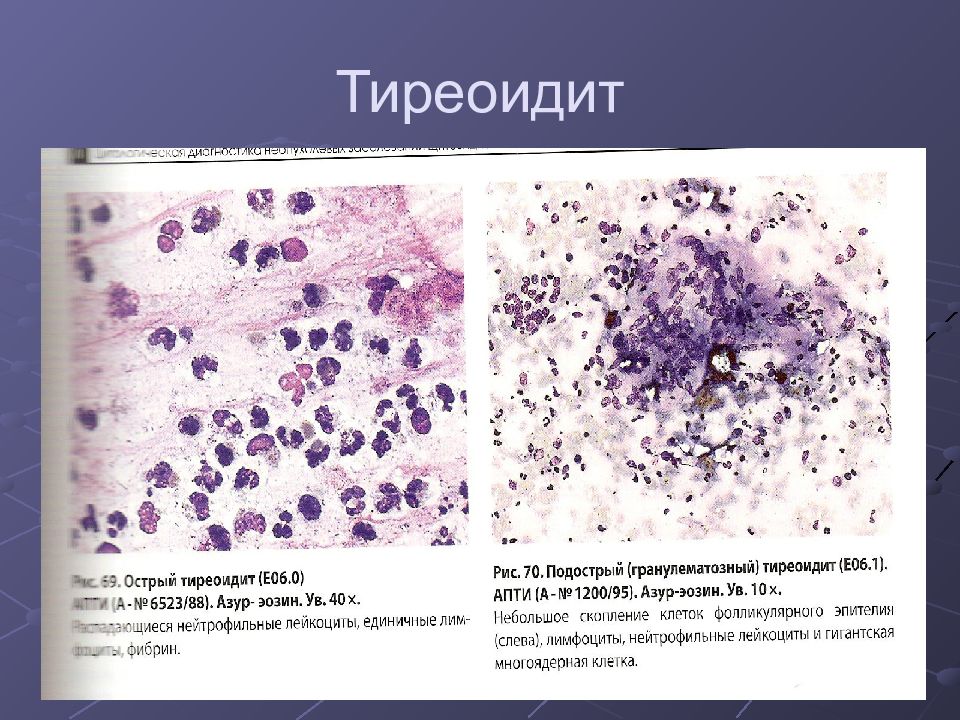
 При снижении уровня гормонов симптомы практически не наблюдаются.
При снижении уровня гормонов симптомы практически не наблюдаются.