Парапроктит – причины, симптомы, методы лечения парапроктита (операция) – Врач-проктолог в Москве – Клиника ЦКБ РАН
Парапроктит — воспаление тканей около прямой кишки (параректальной клетчатки) из-за проникновения в них инфекции. Часто формируется абсцесс (ограниченное пространство с гнойным содержимым), это называется острый парапроктит. Абсцесс параректальной клетчатки может самостоятельно прорваться, но при этом процесс часто переходит в хроническую форму, формируя свищи прямой кишки (хронический парапроктит).
Парапроктит – одно из самых распространенных проктологических заболеваний, чаще него встречаются только геморрой, анальная трещина и колит.Наиболее частые причины возникновения парапроктита – инфицирование параректальной клетчатки, чаще всего — через слизистую оболочку прямой кишки (микротравмы и трещины слизистой вследствие запоров, геморроя и т.д.).
Причины развития
Факторов, которые могут способствовать развитию патологии, множество.
- Частые расстройства кишечника или запоры
- Инфекционные заболевания кишечника, кишечная палочка
- ЗППП
- Геморрой
- Травматизация прямой кишки
- Не вылеченные анальные трещины
- Колиты
- Болезнь Крона
- Снижение иммунитета
- Неправильное питание – превалирование в меню жирной и острой пищи
- Злоупотребление алкоголем
- Специфические физические нагрузки, поднятие тяжелых предметов
- Несоблюдение норм гигиены
Совокупность причин определяет основную категорию пациентов врача-проктолога – чаще всего с парапроктитом обращаются к врачу мужчины в возрасте 25-50 лет.
Диагностика парапроктита:
Врач-колопроктолог проводит ректальное исследование для обнаружения внутреннего отверстия абсцесса.
Симптомы острого парапроктита:
Симптомы острого парапроктита зависят от расположения очага воспаления и других факторов. Наиболее характерные симптомы:
Наиболее характерные симптомы:
- Боли в анальной области; боль может усиливаться во время дефекации, при физической нагрузке, долгом сидении и т.д.; болевые ощущения могут локализоваться не только в области прямой кишки, но и внизу живота
- Ухудшение общего состояния — субфебрильная температура (37-38), слабость, снижение аппетита
- Покраснение кожи, отек и уплотнение тканей в области ануса, резкая боль при надавливании (при расположении в подкожном клетчаточном пространстве)
При остром парапроктите симптомы могут нарастать (усиливается боль, продолжает ухудшаться общее самочувствие). В некоторых случаях состояние резко улучшается, при этом в кале появляются гной и кровь. Это значит, что гнойник прорвался в прямую кишку. При прорыве или неправильном лечении острого парапроктита высок риск перехода заболевания в хроническую форму. Кроме того, парапроктит опасен распространением гнойного воспаления на органы малого таза, брюшной полости, и другими серьезными осложнениями.
Хронический парапроктит (свищи прямой кишки)
При неправильном лечении острого парапроктита, самостоятельном прорыве гнойника или под воздействием других факторов внутреннее отверстие абсцесса образует свищ. Свищ перианальной области – это тонкий канал, соединяющий задний проход с отверстием на коже около заднепроходного отверстия. Для хронического парапроктита характерны стадии ремиссии и обострения.
В просвете свища может скапливаться гной, вызывающий опухание и болевые ощущения. Свищ может самостоятельно дренироваться (прорваться), в таком случае симптомы на время исчезают, и возвращаются, когда просвет свища снова забивается. Периодические обострения происходят из-за постоянного инфицирования свища патогенной флорой прямой кишки.
Симптомы свищей прямой кишки (проявляются преимущественно в фазу обострения)
- периодический зуд в анальной области
- боль при дефекации
- кровь и гной в кале, выделение крови и гноя
- увлажнение кожи в области промежностиВо время ремиссии человека чаще всего беспокоит выделение гноя из наружного отверстия свища.

Лечение парапроктита
Операция проводится под наркозом. Местная анестезия в этом случае не применяется, так как крайне важным является полное обезболивание операционного поля и расслабление мышц. В ходе операции гнойник вскрывается, пациенту выполняется дренирование гноя. Однако на этом хирургическое лечение не заканчивается, если речь идет о хронической форме заболевания – важно устранить не только гнойник, но и сам свищ. Не всегда это можно сделать в момент активного воспаления. Поэтому в некоторых случаях проводят две операции – одну по вскрытию абсцесса, вторую – по иссечению свища. Иногда в рамках предоперационной подготовки пациенту назначают курс противовоспалительной и антибактериальной терапии, также хорошо себя зарекомендовали физиотерапевтические методы.
В Лечебно-диагностическом центре ЦКБ РАН операции по поводу острого парапроктита и иссечение свища проводятся в условиях операционного блока дневного стационара. Использование современных анестетиков сводит на нет неприятные ощущения во время операции. После вмешательства человек несколько часов находится под наблюдением врача, после чего может самостоятельно идти домой, получив необходимые рекомендации по послеоперационному лечению.
Использование современных анестетиков сводит на нет неприятные ощущения во время операции. После вмешательства человек несколько часов находится под наблюдением врача, после чего может самостоятельно идти домой, получив необходимые рекомендации по послеоперационному лечению.
Консультация проктолога
Любые подозрения на парапроктит являются поводом для незамедлительного обращения к проктологу и безотлагательного проведения операции в случае подтверждения диагноза. Если же лечение не провести или не избавиться от источника инфекции, парапроктит переходит в хроническую форму, с течением времени формируется свищевой ход. На консультации проктолог проведет диагностику посредством пальпации и визуального осмотра. Определит тяжесть состояния и порекомендует наиболее эффективный способ борьбы с заболеванием.
причины, симптомы, цена лечения парапроктита в Москве
Прием врача- проктолога первичный
- org/Product»>
Прием врача-проктолога КМН, врач-высшей категории, первичный
Вскрытие острого гнойного парапроктита
Парапроктит нуждается в срочном хирургическом лечении!
Рядом с прямой кишкой находятся скопления жировой ткани, или параректальная клетчатка. Она окружает кишку со всех сторон. Воспаление клетчатки именуют парапроктитом (от греч. пара – около, проктос – прямая кишка, ит – воспаление).
Причины
Парапроктитом или параректальным абсцессом заднего прохода называется воспаление прямой кишки, сопровождающееся гнойными инфекционными процессами в тканях, причина которых – проникновение болезнетворных бактерий.
В основе парапроктита лежит инфекция, которая приводит к формированию гнойных очагов, или абсцессов, в клетчатке. В ряде случаев они прорываются в просвет прямой кишки или в перианальную область с образованием свищевых ходов, через которые периодически выделяется гнойное содержимое – так острый парапроктит переходит в хронический. Довольно часто парапроктит осложняется тяжелым и опасным для жизни состоянием – воспалением тазовой брюшины, или пельвиоперитонитом.
В ряде случаев они прорываются в просвет прямой кишки или в перианальную область с образованием свищевых ходов, через которые периодически выделяется гнойное содержимое – так острый парапроктит переходит в хронический. Довольно часто парапроктит осложняется тяжелым и опасным для жизни состоянием – воспалением тазовой брюшины, или пельвиоперитонитом.
Колопроктологи клиники «Чудо Доктор» проводят лечение разных стадий парапроктита как консервативными методами, так и проводят следующие оперативные вмешательства:
- вскрытие острого гнойного парапроктита;
- иссечение свища прямой кишки – интрасфинктерного, транссфинктерного, экстрасфинктерного или сложной формы.
Развитие заболевания может протекать в острой или хронической форме. Острый парапроктит возникает в начальной стадии болезни и не предполагает осложнений. Переход же в хроническую стадию означает, что процесс будет рецидивировать в течение длительного времени.
Симптомы парапроктита
В острой стадии ощущается резкий болезненный синдром в заднем проходе и в районе промежности, поднимается температура, появляется озноб, нарушаются мочеиспускание и дефекация.
Процесс сопровождается также локальными отеками и покраснениями в области ануса, а также формированием гнойников и инфильтратов. В более сложных случаях начинает развиваться хронический парапроктит, характеризующийся появлением свищей. В воспалительные процессы вовлекается также мочеполовая система, появляется угроза возникновения сепсиса.
Как формируется и развивается парапроктит
В качестве возбудителей и провокаторов парапроктита прямой кишки выступают представители смешанной флоры – кишечной палочки, стафилококка, стрептококков, клебсиеллы, протеев и некоторых других. Типичными инфекционными агентами является также микрофлора, обитающая в области зубов, миндалин, околоносовых пазух. Крайне редко, примерно в 2 случаях из 100, проблема может возникнуть также на фоне туберкулеза, сифилиса, актиномикоза и иных инфекционных заболеваний.
Крайне редко, примерно в 2 случаях из 100, проблема может возникнуть также на фоне туберкулеза, сифилиса, актиномикоза и иных инфекционных заболеваний.
Инфекции проникают в периферические ткани прямой кишки разными путями, в том числе:
- воспользовавшись порезами, эрозией слизистой, травмами в области таза или ануса, являющихся следствием геморроя, диабета, постоперационных травм, неправильно выполненной диагностики, постоянного употребления жестких пищевых продуктов;
- через железы заднего прохода;
- через лимфатические узлы или иные очаги, ставшие последствиями не до конца вылеченных хронических инфекций в организме. Например, в предстательной железе, мочевом пузыре и так далее.
Факторы, которые увеличивают риск развития:
- Наличие регулярных поносов, запоров и иных проблем со стулом;
- Разного рода инфекции, проникающие в ЖКТ;
- Определенные болезни, поражающие системные органы;
- Снижение общего иммунитета организма или его истощение;
- Чрезмерное увлечение горячительными напитками.

Свищи при парапроктите
Хроническая форма болезни иначе называется свищом. Он характеризуется образованием небольшой щели в анальном канале, параллельно с которой здесь накапливается и выделяется гной.
Внимание! Категорически запрещается самостоятельное вскрытие парапроктита, что может привести к таким серьезным последствиям, как возникновение злокачественных опухолей. Эффективное лечение парапроктита у взрослых возможно исключительно в хирургическом стационаре и проводится только квалифицированными специалистами.
Парапроктит классификация
По количеству отверстий свищи заднего прохода делятся на полные, неполные и внутренние. Первые состоят из двух внутренних щелей, выходящих в прямую кишку, а также наружного прохода, примыкающего к анусу. В отличие от него, у второго типа имеется только внутренняя трещина. Считается, что с течением времени данный тип неминуемо переходит в полную фазу. У внутреннего свища две трещины непосредственно проникают в прямую кишку.
Свищи прямой кишки также классифицируются по своему расположению к анальному сфинктеру. В этом отношении они могут быть:
Краевыми или внутрисфинктерными. Это наиболее распространенный тип, не имеющий рубцов и с наружным отверстием, примыкающим к анусу; Чрессфинктерными, проходящими сквозь сфинктер, причем чем они выше находятся, тем больше количество разветвлений и гнойных затеков, и тем интенсивней образование рубцовой ткани вокруг свищей; Внесфинктерными, у которых внутреннее отверстие находится на поверхности. Они отличаются извилистостью наличием рубцов, окружающих свищевые каналы.Диагностика
Специфичность симптоматики заболевания помогает при проведении диагностики. Наиболее часто применяется пальцевое ректальное обследование в сочетании с визуальным осмотром аноректальной области больного.
Инструментальные
эндоскопия, выполняемая специальным прибором – ректороманоскопом, охватывающая на глубину до 35 см прямую кишку и нижние отделы сигмовидной кишки;
аноскопия – гладкая полая трубка вводится в прямую кишку и дает возможность визуализировать слизистую кишки на 15 см. В большинстве случаев входными воротами для инфекции служат анальные железы, расположенные на дне заднепроходных углублений, или анальных крипт. Инфекция вызывает гнойное воспаление этих желез, которое хорошо распознается в ходе эндоскопического исследования заднего прохода – аноскопии.
В большинстве случаев входными воротами для инфекции служат анальные железы, расположенные на дне заднепроходных углублений, или анальных крипт. Инфекция вызывает гнойное воспаление этих желез, которое хорошо распознается в ходе эндоскопического исследования заднего прохода – аноскопии.
фистулография проводится для определения локализации, размеров, разветвлений, выявления образовавшихся полостей свищевых ходов – так называемых фистул, — проводится с введением контрастного вещества с помощью рентгенологического обрудования;
ультразвуковое сканирование органов брюшной полости — ультразвуковое оборудование позволяет получить картину состояния органов брюшной полости;
колоноскопия толстого кишечника проводится непосредственно при подготовке к удалению свища прямой кишки и позволяет исследовать состояние слизистой оболочки и просвета толстого кишечника.
Парапроктит лечение
Наиболее эффективное и надежное лечение свища прямой кишки – хирургическое. Если диагноз «гнойный парапроктит» подтверждается, требуется найти источник инфекции – крипту, вскрыть гнойный очаг, иссечь его и провести отток содержимого(дренирование).
Если диагноз «гнойный парапроктит» подтверждается, требуется найти источник инфекции – крипту, вскрыть гнойный очаг, иссечь его и провести отток содержимого(дренирование).
При наличии инфильтратов перед операцией парапроктита проводится противовоспалительная и антибактериальная терапия, сочетающаяся с физиотерапевтическими мероприятиями.
Послеоперационный уход и возможные осложнения
После удаления парапроктита больному назначается курс антибиотиков и общая укрепляющая терапия. Не менее важным является строгое соблюдение пациентами гигиенических правил.
Парапроктит у ребенка
К сожалению, болезнь не минует и детей даже младенческого возраста. Курс лечения находится в соответствии с возрастом, индивидуальными особенностями их организмов. Если это возможно, особенно на ранних стадиях заболевания, медицина предпочитает лечить парапроктит без операции, однако в экстренных случаях приходится прибегать к хирургическому методу.
Острый парапроктит: лечение, симптомы
Парапроктит – это гнойно-воспалительное заболевание клетчатки пространства прямой кишки. Локация парапроктита может немного различаться: в области ануса, малого таза, под слизистой прямой кишки, мышц тазового дна.
Острый и хронический парапроктит
Острым парапроктитом называют впервые выявленную болезнь. Переход заболевания в хроническую форму происходит при рецидиве или недолеченности острого парапроктита. Гнойник при хроническом парапроктите не заживает полностью, и на его месте образуется свищ.Причины возникновения острого парапроктита
Основная причина острого парапроктита – травма слизистой анального канала (чаще всего твердым калом) и ее последующее инфицирование.Другие причины заболевания:
- Хронический геморрой, анальная трещина и другие проктологические заболевания;
- Операции и травмы в области анального канала и прямой кишки;
- Запоры;
- Несоблюдение правил личной гигиены;
Факторами риска для развития заболевания являются хронические запоры, малоподвижный образ жизни.
Симптомы острого парапроктита
Самостоятельно невозможно поставить себе диагноз «Острый парапроктит», заниматься диагностикой и лечением должен грамотный проктолог. Не пытайтесь избавиться от проблемы народными средствами или препаратами из рекламы и интернета. Игнорирование симптомов и самостоятельное назначение гелей, свечей или таблеток – то, чего нельзя делать без предварительной консультации с врачом. Потому что заболевание легко перепутать с другими проктологическими болезнями.Интернет пестрит статьями о народных методах лечения, которые не только не облегчают состояние больного, а скорее, наоборот, значительно его ухудшают. Неправильное лечение приведет к осложнениям: свищам, разрушению стенок прямой кишки, мочеиспускательного канала, прорыву гноя во влагалище у женщин. Поэтому обращайтесь врачу при любом дискомфорте в области заднего прохода. Характерной особенностью острого парапроктита является его внезапное, острое начало, которое проявляется:
- Сильной болью;
- Повышением температуры тела;
- Уплотнением возле заднего прохода;
- Задержкой или, наоборот, частым стулом или мочеиспусканием;
- Неспецифическими признаками воспаления: слабостью, недомоганием, головной болью;
Лечение острого парапроктита в Sun Clinic
После консультации и диагностики на первичном приеме проктолог сразу же проведет лечение и избавит вас от боли.
В Центре израильской медицины проктологи используют самые современные и щадящие методики, успешно применяемые в Израиле. Наши способы лечения парапроктита не только эффективны, но и комфортны, а также максимально безболезненны для пациента. Врачи используют оборудование нового поколения, процедуры проходят амбулаторно. Чем быстрее вы обратитесь к проктологам, тем легче и быстрее пройдет лечение.
Методы лечения парапроктита
- Лазерное лечение;
- Радиоволновое лечение;
Парапроктит: причины и методы лечения
- Врачи
- Лечение
- Статья обновлена: 18 июня 2020
Причинами острого парапроктита могут стать несоблюдение правил личной гигиены, травматичные манипуляции в области анального канала, наличие заболеваний заднего прохода (анальные трещины, геморрой).
Что это такое?
Парапроктит — это гнойное воспаление тканей, окружающих прямую кишку. Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат недолеченного острого парапроктита).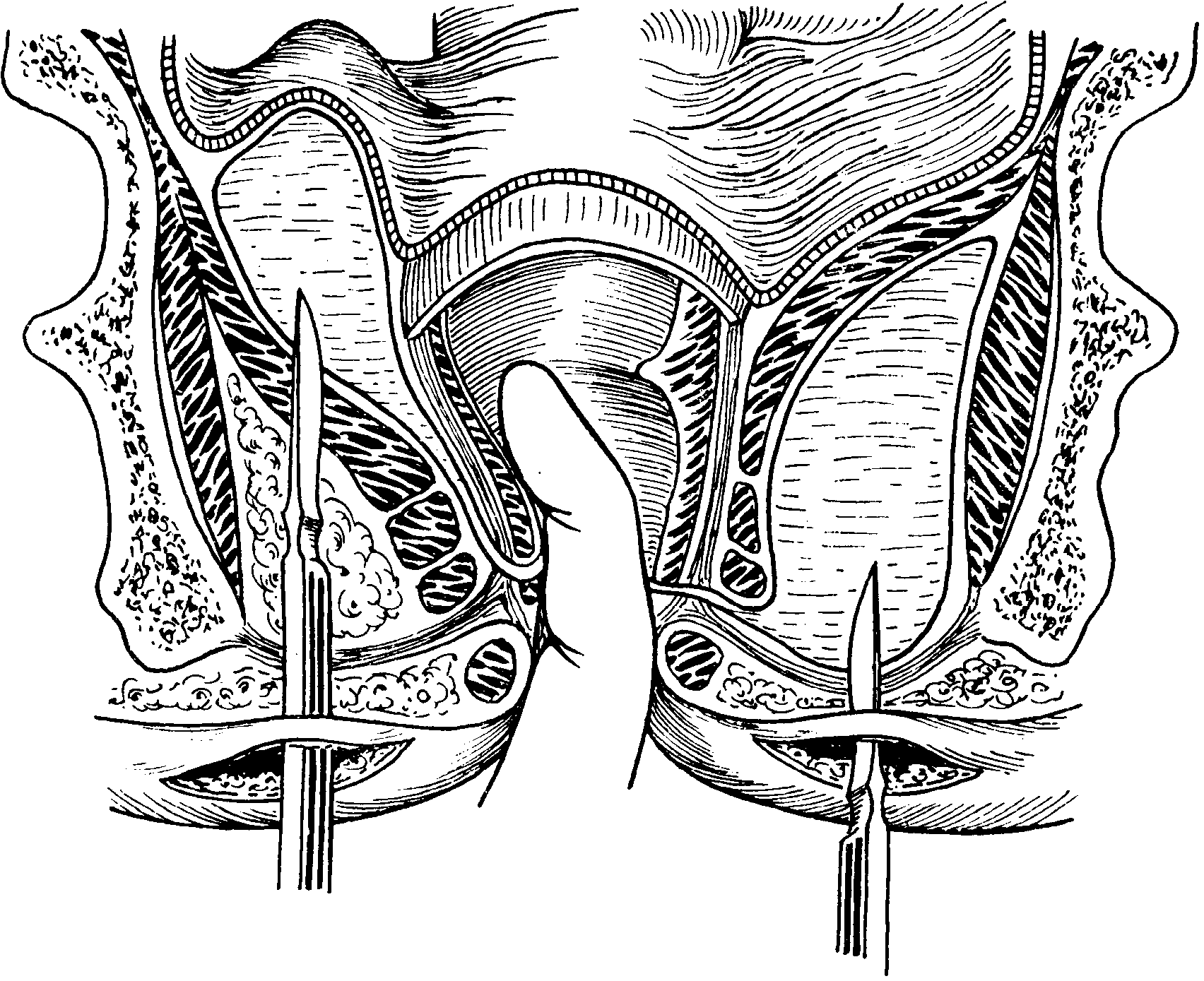
Отчего это бывает?
Причинами возникновения острого парапроктита могут стать несоблюдение правил личной гигиены, травматичные манипуляции в области анального канала, наличие заболеваний заднего прохода (анальные трещины, геморрой). В некоторых случаях парапроктит возникает без видимой причины.
Что происходит?
Через протоки желез, расположенных в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник.
В зависимости от иммунитета человека размеры и расположение гнойника могут быть различными. Гнойник может находиться как непосредственно под кожей промежности, так и глубоко между мышцами промежности и ягодиц.
Заболевание начинается внезапно. Появляются слабость, недомогание, повышение температуры тела и озноб, боль в области прямой кишки и промежности. В области заднего прохода заметно ограниченное покраснение, отечность и болезненность при ощупывании. При отсутствии лечения в течение нескольких дней нарастает температура, боли усиливаются, отмечаются задержка стула и мочи.
При появлении первых признаков заболевания или дискомфорта в области заднего прохода необходимо срочно обратиться к хирургу или проктологу.
Диагностика
Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат недолеченного острого парапроктита), протекающий с образованием гнойных ходов (свищей) и полостей (абсцессов).
Наиболее частые причины острого парапроктита: несоблюдение правил личной гигиены, травматичные манипуляции в области анального канала, наличие заболеваний заднего прохода. Все они приводят к травматизации слизистой оболочки прямой кишки, и когда в образовавшиеся дефекты попадают болезнетворные бактерии, возникает гнойное воспаление. В некоторых случаях парапроктит возникает без видимой причины.
Выявляют заболевание при осмотре и пальцевом исследовании прямой кишки. Для исключения осложнений острого парапроктита женщинам также необходимо проконсультироваться у гинеколога, а мужчинам — у уролога.
Лечение
Лечение острого парапроктита только хирургическое. Операция должна быть выполнена сразу после постановки диагноза.
Операция должна быть выполнена сразу после постановки диагноза.
Операция проводится под наркозом. Целью операции является вскрытие гнойника (абсцесса) и удаление гноя. После операции проводят перевязки, назначают антибиотики и общеукрепляющие средства. Такая операция может быть проведена в любом хирургическом стационаре. Однако вскрытие гнойника не является радикальной операцией: после нее, как правило, возникают повторные нагноения (формируется хронический парапроктит). Причина такого явления в сохранении воспалительного канала (свища) между прямой кишкой и окружающими тканями. Для полного излечения необходима повторная операция по удалению свищевого хода, выполненная в специализированном проктологическом стационаре.
В результате такой операции связь между полостью кишки и гнойника ликвидируется. Она называется радикальной, т.к. приводит к полному излечению. Выполнение радикальной операции сразу после установления диагноза острого парапроктита зачастую не приводит к успеху, так как велика вероятность травмы заднего прохода и развития недержания кала.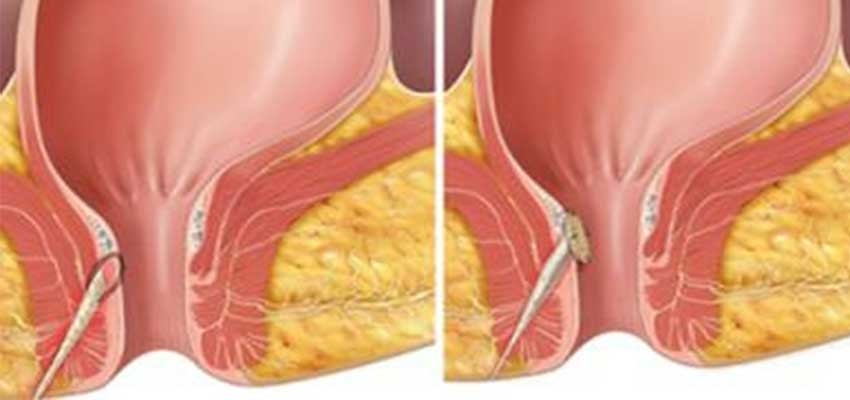 Тем не менее радикальная операция, выполненная после заживления гнойника, обеспечивает полное излечение болезни.
Тем не менее радикальная операция, выполненная после заживления гнойника, обеспечивает полное излечение болезни.
При несвоевременном хирургическом лечении острого парапроктита возможно развитие осложнений: гнойное разрушение стенки прямой кишки и/или стенки мочеиспускательного канала у мужчин, прорыв гноя во влагалище у женщин.
Самым грозным осложнением является прорыв гноя в полость таза, что при поздней постановке диагноза может привести к смерти.
Чем грозен хронический парапроктит? — ГБУЗ «Городская больница №4 г. Сочи» МЗ КК
Опубликовано .
В общей структуре проктологических заболеваний парапроктит (воспаление жировой клетчатки, окружающей прямую кишку) занимает 4 место. По статистике, из 100 больных, обратившихся к проктологу, 20-40 человек – это пациенты с парапроктитом, причем большинство из них — мужчины.
Парапроктит – серьезное заболевание, которое при неправильной лечебной тактике чревато развитием осложнений и переходом в хроническую форму. После обычного вскрытия гнойника при остром парапроктите, без ликвидации его внутреннего отверстия, у 80-98% больных в последующем формируются свищи прямой кишки. Именно такого пациента со стажем заболевания 18 лет успешно прооперировали хирурги городской больницы №4.
После обычного вскрытия гнойника при остром парапроктите, без ликвидации его внутреннего отверстия, у 80-98% больных в последующем формируются свищи прямой кишки. Именно такого пациента со стажем заболевания 18 лет успешно прооперировали хирурги городской больницы №4.
45-летний пациент, поступивший в больницу с диагнозом «Хронический задний рецидивный полный экстрасфинктерный прямокишечный свищ 4 степени сложности», впервые был прооперирован по поводу острого парапроктита в 27 лет. Простое вскрытие гнойника не принесло излечения, и у мужчины развилась хроническая форма заболевания. В течение последующих 18 лет у пациента регулярно происходили рецидивы, при этом заболевание прогрессировало, что привело к распространению гнойно-некротического процесса за пределы зоны промежности на область ягодиц.
Опасность парапроктита в том, что это заболевание носит воспалительный характер. На начальном этапе возникает небольшое болезненное опухолевидное образование в области ануса. Предполагая, что это обычный геморрой, пациент чаще всего не обращается к врачу, а начинает самостоятельно использовать различные методы лечения, в том числе народные.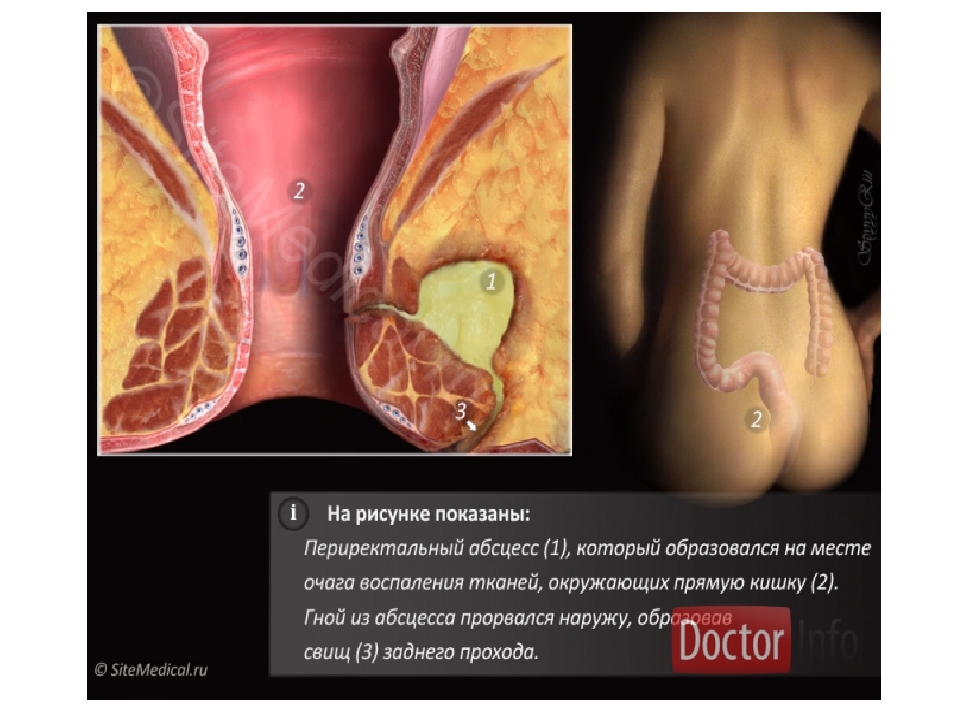 При этом очень часто в зоне воспаления формируется гнойник, который самопроизвольно вскрывается и больной испытывает облегчение. Находясь в полной уверенности, что наступило излечение, пациент не обращается к доктору. Но на самом деле это был эпизод острого парапроктита.
При этом очень часто в зоне воспаления формируется гнойник, который самопроизвольно вскрывается и больной испытывает облегчение. Находясь в полной уверенности, что наступило излечение, пациент не обращается к доктору. Но на самом деле это был эпизод острого парапроктита.
Когда заболевание из острой формы переходит в хроническую, формируется свищ. С течением времени он может распространиться на окружающие ткани, что приводит к образованию сложных форм параректальных свищей, требующих сложных реконструктивных вмешательств. Именно такая клиническая ситуация произошла с пациентом ГБ №4, у которого развилась достаточно редкая патология – экстрасфинктерный свищ.
— Лечение глубоких свищей – высший пилотаж в проктологии, — рассказывает врач-колопроктолог Фрол Богданов. — В нашей практике встречались пациенты, которые проходили лечение в ведущих клиниках страны, за рубежом, но, вернувшись домой, не следовали рекомендациям хирургов, и через некоторое время происходил рецидив. Пациента мало прооперировать, ему необходима грамотная, профессиональная послеоперационная реабилитация, включающая квалифицированные перевязки и динамическое наблюдение. Послеоперационный период достаточно длительный и может растянуться до полутора месяцев. И все это время пациенту необходимо грамотное наблюдение специалистов, имеющих опыт лечения подобных заболеваний.
Пациента мало прооперировать, ему необходима грамотная, профессиональная послеоперационная реабилитация, включающая квалифицированные перевязки и динамическое наблюдение. Послеоперационный период достаточно длительный и может растянуться до полутора месяцев. И все это время пациенту необходимо грамотное наблюдение специалистов, имеющих опыт лечения подобных заболеваний.
Операции по поводу свищей прямой кишки требуют хорошего знания анатомии, физиологии и клинического опыта, так как интраоперационная травматизация сфинктерного и нервного аппарата может привести тяжелым функциональным нарушениям. Поэтому лечение больных со свищами прямой кишки следует проводить только в специализированных стационарах и оперировать их должны специалисты-колопроктологи.
Определить объем поражения мягких тканей у пациента ГБ №4, сформировать представление об обширности и глубине патологического процесса помогла фистулография – методика рентгенологического исследования свищевых ходов путем заполнения их контрастным веществом с последующей рентгенографией. Множественные свищевые ходы (около 20) располагались достаточно глубоко, образовав извитую сеть ходов с рубцовыми деформациями в мягких тканях промежности и ягодичной области.
Множественные свищевые ходы (около 20) располагались достаточно глубоко, образовав извитую сеть ходов с рубцовыми деформациями в мягких тканях промежности и ягодичной области.
Пациенту отделения раневой инфекции городской больницы №4 по программе оказания высокотехнологичной помощи было выполнено иссечение свищей с пластикой тазового дна кожно-мышечно-фасциальным лоскутом. Эту сложную операцию, требующую высокопрофессиональных навыков, выполнил к.м.н, хирург Станислав Пятаков.
Суть операции заключалась в радикальном удалении всего мягкотканого массива несущего свищевые ходы с сохранением сфинктерного аппарата и устранением внутреннего отверстия, расположенного на глубине 8 сантиметров от анальной линии и явившегося причиной длительной болезни. В данном случае неверная хирургическая тактика могла привести к повреждению сфинктера и, как следствие, такому серьезному осложнению, как развитие недостаточности анального жома или – проще говоря – недержанию кала.
Еще одной сложностью при проведении данного оперативного вмешательства стал очень большой дефект промежности и ягодичной области после удаления пораженных участков мягких тканей.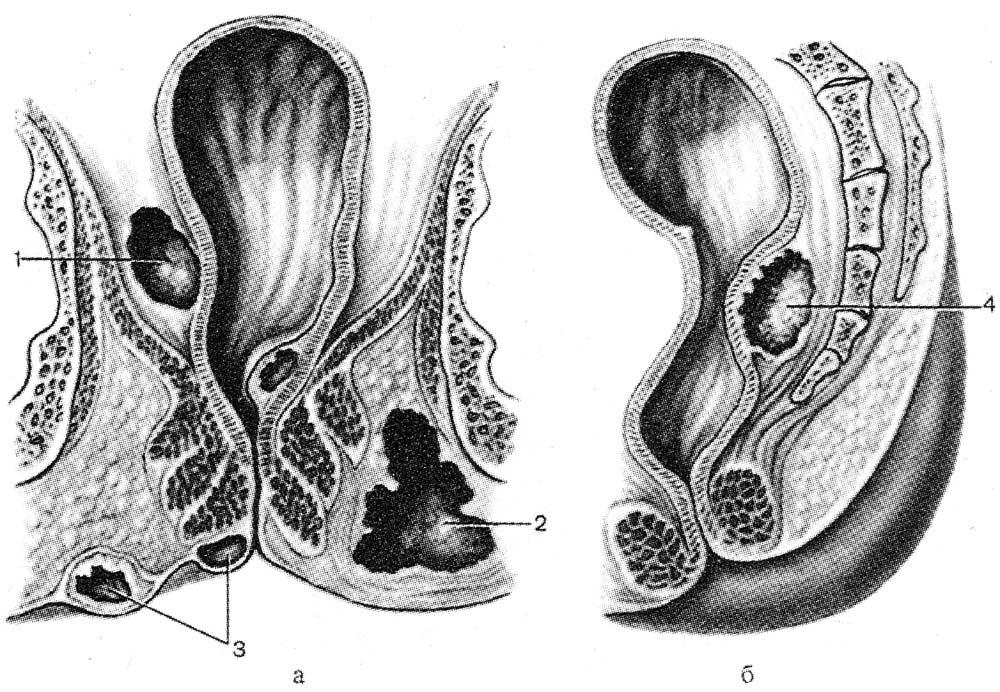 Для его закрытия хирургами был выкроен и перемещен на место образовавшейся раны кожно-мышечно-фасциальный лоскут размером 26х13 сантиметров. В результате был достигнут максимально возможный косметический и функциональный эффект. Хирургическое лечение данного пациента прошло без осложнений.
Для его закрытия хирургами был выкроен и перемещен на место образовавшейся раны кожно-мышечно-фасциальный лоскут размером 26х13 сантиметров. В результате был достигнут максимально возможный косметический и функциональный эффект. Хирургическое лечение данного пациента прошло без осложнений.
ВАЖНО ЗНАТЬ:
- Широкое распространение такого заболевания, как хронический парапроктит, объясняется поздним обращением больных острым парапроктитом за врачебной помощью.
- Причиной перехода острого парапроктита в хронический является наличие внутреннего отверстия, ведущего из прямой кишки в полость гнойника. При этом происходит повторное заражение кишечной флорой через внутреннее отверстие свища, что постоянно поддерживает воспалительный процесс.
- При парапроктите пациентов обычно беспокоят наличие свищевого отверстия (ранки) на коже в области заднего прохода, выделения гноя, сукровицы. Иногда выделения бывают обильными, вызывают раздражение кожи, анального зуд.

- Единственным на сегодняшний день методом лечения свищей прямой кишки является оперативное вмешательство, которое позволяет радикально удалить весь свищевой ход и излечить больного.
- Суть операции сводится к вскрытию и дренированию гнойника, ликвидации его внутреннего отверстия, через которое полость гнойника сообщается с прямой кишкой.
- Обычное вскрытие гнойника не является радикальной операцией: после нее, как правило, возникают повторные нагноения (формируется хронический парапроктит). Причина такого явления в сохранении воспалительного канала (свища) между прямой кишкой и окружающими тканями.
- Только комплексный подход с правильным выполнением каждого из этапов лечения данной патологии (правильный выбор хирургической тактики, скрупулезное выполнение оперативного вмешательства и точно отработанное послеоперационное ведение больных) позволяет достичь полного выздоровления.

Парапроктит — причины, симптомы, почему возникает?
Парапроктит — это гнойное воспаление тканей, окружающих прямую кишку (околопрямокишечная клетчатка), обусловленное проникновением инфекционного процесса из просвета прямой кишки. Парапроктит может быть как острым, так и хроническим. При остром парапроктите чаще всего формируется гнойный абсцесс, который характеризуется сильной болезненностью в области заднего прохода и промежности. Также могут наблюдаться нарушения дефекации, лихорадка и озноб.
Содержание:
- Почему возникает парапроктит?
- Симптомы и признаки парапроктита
- Какие бывают свищи прямой кишки?
- На какие формы и виды подразделяется парапроктит?
- Диагностика парапроктита
- Лечение парапроктита
- Осложнения парапроктита и прогноз заболевания
- Существуют ли народные методы лечения парапроктита?
- Профилактика парапроктита
Хронический парапроктит чаще развивается как следствие запущенного (при несвоевременном или недостаточном лечении) острого парапроктита или других инфекционных процессов в прямой кишке и анальной области.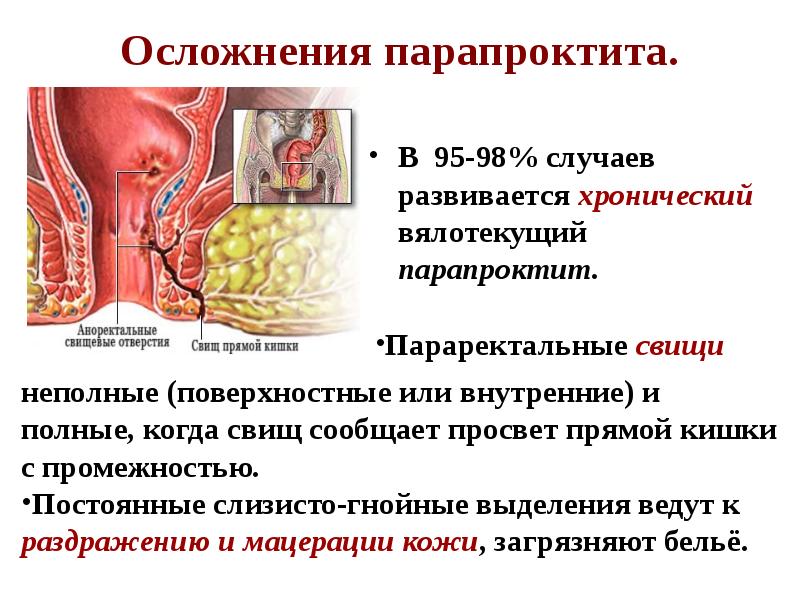 При хроническом течении заболевания часто формируются параректальные свищи. Такие свищи представляют собой длительно присутствующие патологические каналы между прямой кишкой и кожей перианальной области или близко расположенными внутренними органами. Стоит отметить, что хронический парапроктит является достаточно распространенным заболеванием, составляя около 20-30% всех заболеваний прямой кишки. При этом чаще парапроктитом болеют мужчины, преимущественно молодого и среднего возраста. Тем не менее, парапроктит может развиться у человека любого пола и возраста.
При хроническом течении заболевания часто формируются параректальные свищи. Такие свищи представляют собой длительно присутствующие патологические каналы между прямой кишкой и кожей перианальной области или близко расположенными внутренними органами. Стоит отметить, что хронический парапроктит является достаточно распространенным заболеванием, составляя около 20-30% всех заболеваний прямой кишки. При этом чаще парапроктитом болеют мужчины, преимущественно молодого и среднего возраста. Тем не менее, парапроктит может развиться у человека любого пола и возраста.
Почему возникает парапроктит?
Парапроктит является воспалительным заболеванием инфекционной природы, которое возникает при проникновении инфекции в околопрямокишечную клетчатку, в которой в норме отсутствуют какие-либо микроорганизмы. В большинстве случаев инфекцию вызывают бактерии, которые составляют нормальную микрофлору кишечника (кишечная палочка, стафилококки, протеи, стрептококки, энтерококки и некоторые другие).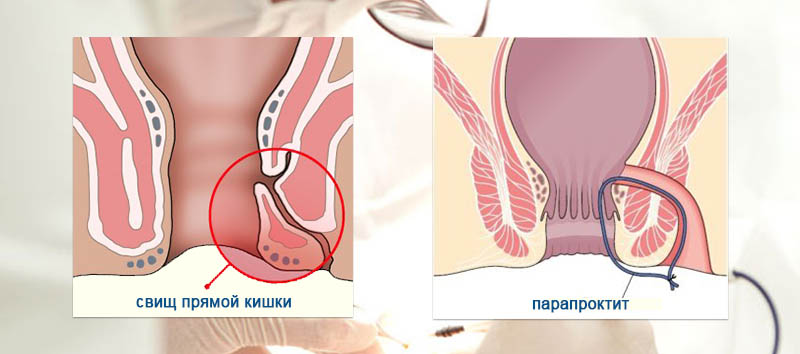 Проникновение этих бактерий через стенку прямой кишки возможно при наличии мельчайших трещин прямой кишки, а также при травмах слизистой оболочки прямой кишки, вызванных какими-либо факторами. Кроме того, предрасполагающими факторами для развития острого парапроктита являются наличие геморроидальных узлов, постоянные нарушения стула (как запоры, так и диарея), острый простатит (воспаление предстательной железы) и наличие каких-либо предшествующих операций, вовлекающих аноректальную область или прямую кишку.
Проникновение этих бактерий через стенку прямой кишки возможно при наличии мельчайших трещин прямой кишки, а также при травмах слизистой оболочки прямой кишки, вызванных какими-либо факторами. Кроме того, предрасполагающими факторами для развития острого парапроктита являются наличие геморроидальных узлов, постоянные нарушения стула (как запоры, так и диарея), острый простатит (воспаление предстательной железы) и наличие каких-либо предшествующих операций, вовлекающих аноректальную область или прямую кишку.
Таким образом, список провоцирующих факторов острого парапроктита достаточно широк и включает в себя:
- Трещины и травмы прямой кишки (например, при запорах)
- Острые инфекции других органов и тканей (например, гнойная ангина)
- Нарушения стула (понос и запоры)
- Системные заболевания, вовлекающие в процесс сосуды (сахарный диабет, атеросклероз)
- Хронические болезни перианального пространства, анального канала или прямой кишки (например, геморрой)
- Предшествующие операции на прямой кишке
- Заболевания, передающиеся половым путем (например, гонорея, развивающаяся при незащищенном анальном сексе)
- Ослабление местного и общего иммунитета
Симптомы и признаки парапроктита
Как правило, первым симптомом острого парапроктита является боль в области прямой кишки и перианальной области, которая может в значительной степени усиливаться во время испражнения. Боль может иметь различную степень интенсивности и распространяться на разные участки тела, окружающие малый таз. Кроме того, со временем болезненные ощущения могут становиться хуже и появляться при движениях или даже при мочеиспускании. Иногда первым симптомом парапроктита может быть высокая температура, однако обычно лихорадка развивается после формирования абсцесса и появления болевого синдрома. Кроме этого, общий интоксикационный синдром, возникающий вследствие инфекционно-воспалительного процесса, будет включать в себя:
Боль может иметь различную степень интенсивности и распространяться на разные участки тела, окружающие малый таз. Кроме того, со временем болезненные ощущения могут становиться хуже и появляться при движениях или даже при мочеиспускании. Иногда первым симптомом парапроктита может быть высокая температура, однако обычно лихорадка развивается после формирования абсцесса и появления болевого синдрома. Кроме этого, общий интоксикационный синдром, возникающий вследствие инфекционно-воспалительного процесса, будет включать в себя:
- Озноб и лихорадку (чаще умеренная лихорадка)
- Слабость, разбитость и повышенную утомляемость
- Головную боль, боли в мышцах
- Снижение или отсутствие аппетита
Местные признаки острого парапроктита включаются в себя покраснение, припухлость и сильную болезненность при прикосновении к перианальной области. При образовании патологических каналов (свищей) между внутренней частью прямой кишки и кожей будет видно наружное отверстие этого канала. Кроме этого, из свищей могут наблюдаться выделения гнойного, кровянистого или даже калового характера. Чаще всего выделения необильные, однако могут быть болезненными и приводить к дополнительному раздражению и воспалениям в аногенитальной области.
Кроме этого, из свищей могут наблюдаться выделения гнойного, кровянистого или даже калового характера. Чаще всего выделения необильные, однако могут быть болезненными и приводить к дополнительному раздражению и воспалениям в аногенитальной области.
Хронический парапроктит, в отличие от острого, характеризуется менее выраженными симптомами интоксикации и длительным волнообразным течением, при котором между собой чередуются периоды обострения и периоды ремиссии. При наступлении периода обострения хронического парапроктита симптомы напоминают таковые при острой форме заболевания. Наблюдаются повышение температуры, покраснение и сильная болезненность в аногенитальной области и другие вышеописанные признаки. При ремиссии интенсивность этих симптомов может значительно уменьшаться или вовсе отсутствовать, однако при воздействии на организм предрасполагающих или триггерных факторов будет наблюдаться повторное обострение. К таким провоцирующим факторам можно отнести, к примеру, снижение общих защитных свойств организма и травмы прямой кишки. При хроническом парапроктите почти во всех случаях будет присутствовать свищ прямой кишки. Во время ремиссии видимые размеры свища (например, размер его наружного отверстия) будут уменьшаться, однако при этом все так же может наблюдаться выделение слизи или даже каловых масс.
При хроническом парапроктите почти во всех случаях будет присутствовать свищ прямой кишки. Во время ремиссии видимые размеры свища (например, размер его наружного отверстия) будут уменьшаться, однако при этом все так же может наблюдаться выделение слизи или даже каловых масс.
Какие бывают свищи прямой кишки?
Свищи прямой кишки по своему строению разделяются на полные, неполные и внутренние. Полные свищи всегда имеют два сформированных отверстия: внутреннее, открывающееся непосредственно в прямую кишку, и наружное, соединяющее прямую кишку с перианальной областью. У неполных свищей отсутствует или еще не сформировалось наружное отверстие, а у внутренних свищей оба отверстия выходят непосредственно в просвет прямой кишки. Для определения точной структуры свищевого канала необходимо провести специальные рентгенологические исследования с использованием контрастного вещества (фистулография). Знание точной анатомии свищевого хода значительно помогает при проведении хирургического лечения парапроктита, облегчая проведение операции и приводя к лучшим результатам.
Кроме постоянного эстетического дефекта и дискомфорта, свищи также могут крайне легко инфицироваться и воспаляться, приводя к очередному обострению болезни. Необходимо также помнить, что присутствие постоянного воспаления является фактором, предрасполагающим к раковой трансформации и возникновению злокачественных новообразований. Именно вследствие описанных факторов острый и хронический парапроктит нужно обязательно своевременно лечить.
На какие формы и виды подразделяется парапроктит?
Кроме разделения по течению заболевания (острая и хроническая форма), парапроктиты также можно делить по локализации абсцесса:
- Подкожный парапроктит, при котором абсцесс располагается прямо под кожей перианальной области. При таком расположении абсцесса его довольно часто можно пропальпировать рукой, что позволяет врачу быстро предположить диагноз и назначить лечение.
- Подслизистый парапроктит, при котором гнойник располагается внутри под слизистой оболочкой прямой кишки.
 В этих случаях диагностировать парапроктит при осмотре сложней, однако иногда можно прощупать абсцесс при ректальном пальцевом исследовании.
В этих случаях диагностировать парапроктит при осмотре сложней, однако иногда можно прощупать абсцесс при ректальном пальцевом исследовании. - Глубокие формы парапроктита, при которых:
Абсцесс расположен рядом с мышцей, поднимающей задний проход — ишиоректальный парапроктит;
Абсцесс расположен глубоко в малом тазу — пельвиоректальный парапроктит;
Абсцесс расположен глубоко позади прямой кишки — ректоректальный парапроктит.
При глубоком расположении абсцесса его невозможно пропальпировать и для диагностики необходимо прибегать к аппаратным методам: ультразвуковому исследованию или компьютерной томографии органов малого таза.
Диагностика парапроктита
При обращении к врачу вас в первую очередь спросят о жалобах, включая жалобы на боли в перианальной области, их интенсивность и давность появления. Врач также спросит вас о любых возможных факторах, которые усиливают или ослабляют боль, о предыдущих операциях, каких-либо травмах прямой кишки, о вашей половой жизни и имеющихся хронических заболеваниях. Если у вас есть или когда-либо были хронические заболевания, в особенности вовлекающие желудочно-кишечный тракт (например, язвенный колит), вам необходимо сообщить об этом врачу.
Если у вас есть или когда-либо были хронические заболевания, в особенности вовлекающие желудочно-кишечный тракт (например, язвенный колит), вам необходимо сообщить об этом врачу.
После сбора анамнеза вам будет проведен осмотр, с помощью которого врач сможет увидеть признаки парапроктита и дифференцировать его с другими возможными состояниями. Кроме этого, осмотр иногда позволяет сразу предположить или поставить верный диагноз. Например, при подкожном парапроктите, когда абсцесс располагается непосредственно под кожей перианальной области, как уже было описано ранее, его можно пропальпировать. Однако другие формы заболевания (подслизистые и глубокие формы) часто невозможно распознать при наружном осмотре, и для этого требуется проведение специфических процедур, включая ультразвуковое исследование или компьютерную томографию органов малого таза. Эти исследования позволяют также оценить точное расположение и размеры абсцесса, наличие свищевых каналов или развитие каких-либо осложнений. При наличии свищевого канала также проводится специальный рентгенологический метод изучения полости каналов с использованием контрастного вещества — фистулография. Оно позволяет определить направление, форму и конфигурацию канала, оценить его протяженность и взаимоотношение с близлежащими органами, а также узнать, куда выходит внутреннее отверстие свища. Данная информация является необходимой перед проведением хирургической операции по иссечению свища и восстановлению нормальной анатомии околопрямокишечной области. Зная эти данные, хирург сможет целенаправленно и быстро провести операцию, улучшая исход, уменьшая сроки восстановления после операции и снижая вероятность развития осложнений.
При наличии свищевого канала также проводится специальный рентгенологический метод изучения полости каналов с использованием контрастного вещества — фистулография. Оно позволяет определить направление, форму и конфигурацию канала, оценить его протяженность и взаимоотношение с близлежащими органами, а также узнать, куда выходит внутреннее отверстие свища. Данная информация является необходимой перед проведением хирургической операции по иссечению свища и восстановлению нормальной анатомии околопрямокишечной области. Зная эти данные, хирург сможет целенаправленно и быстро провести операцию, улучшая исход, уменьшая сроки восстановления после операции и снижая вероятность развития осложнений.
Врач также назначит вам обязательные лабораторные исследования крови для оценки воспалительного процесса, включая клинический анализ крови и СОЭ. При остром парапроктите и наступлении обострения хронического парапроктита часто можно увидеть увеличение содержания белых кровяных телец (лейкоцитов) и повышение скорости оседания эритроцитов (СОЭ), а также увеличение количества С-реактивного белка. Все эти изменения являются неспецифическими и отражают развитие воспаления в организме.
Все эти изменения являются неспецифическими и отражают развитие воспаления в организме.
Лечение парапроктита
Прямое хирургическое вмешательство является наиболее важным и основным методом лечения как острого, так и хронического парапроктита. При наличии абсцесса его незамедлительно вскрывают, полностью удаляют его содержимое и устанавливают дренаж, который необходим для обеспечения постоянного удаления гноя из абсцесса. При этом при любых подобных операциях в аноректальной области обязательно проводится полная анестезия операционной зоны, поскольку необходимо расслабить все мышцы. Чаще всего сегодня используют сакральную или перидуральную анестезию, которые позволяют полностью избавиться от чувствительности в желаемой области, однако в некоторых случаях может потребоваться общий наркоз. Например, при развитии осложнений или подозрении на вероятное распространение инфекции, хирург и анестезиолог могут принять решение о необходимости общего наркоза.
Патологические свищи и другие сообщения (как при острых формах, так и при хронических) также иссекаются с целью очистки и удаления содержимого, после чего проводят восстановление нормальной анатомии.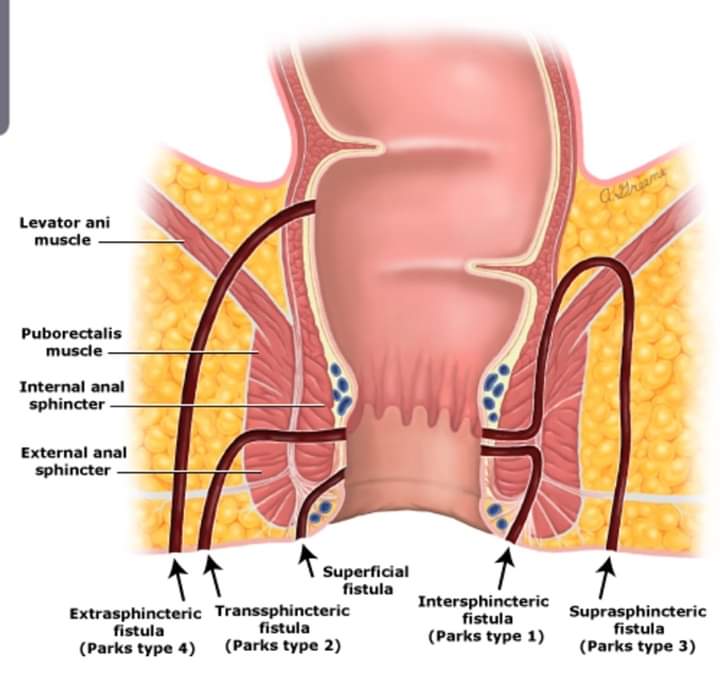 Известно, что чем раньше проводится операция, тем лучше исход и быстрее происходит восстановление пациента. Иногда проведение операции сразу невозможно вследствие крайне высокой степени воспаления и инфицирования. В таких ситуациях сначала назначают консервативное лечение, и лишь позже прибегают к хирургическим операциям. Кроме вышесказанного, необходимо помнить, что любая операция может в редких случаях приводить к нежелательным последствиям. После операций в аноректальной области, например, может некоторое время или постоянно наблюдаться недержание кала.
Известно, что чем раньше проводится операция, тем лучше исход и быстрее происходит восстановление пациента. Иногда проведение операции сразу невозможно вследствие крайне высокой степени воспаления и инфицирования. В таких ситуациях сначала назначают консервативное лечение, и лишь позже прибегают к хирургическим операциям. Кроме вышесказанного, необходимо помнить, что любая операция может в редких случаях приводить к нежелательным последствиям. После операций в аноректальной области, например, может некоторое время или постоянно наблюдаться недержание кала.
Кроме хирургического лечения, в обязательном порядке назначаются препараты из группы антибиотиков, которые значительно сокращают период болезни и и предотвращают развитие осложнений. Антибиотики уничтожают непосредственную причину развития парапроктита — бактерии, попадающие в околопрямокишечную клетчатку из просвета прямой кишки. При этом используются антибиотики широкого спектра действия, поскольку обычно заболевание вызвано смешанной микрофлорой кишечника, включающей разные виды микроорганизмов. Кроме антибиотиков, назначаются также нестероидные противовоспалительные препараты (например, ибупрофен или диклофенак) с целью снижения интенсивности болей и уменьшения степени выраженности воспалительного процесса. Используется местная терапия: мази и крема с антибактериальным эффектом.
Кроме антибиотиков, назначаются также нестероидные противовоспалительные препараты (например, ибупрофен или диклофенак) с целью снижения интенсивности болей и уменьшения степени выраженности воспалительного процесса. Используется местная терапия: мази и крема с антибактериальным эффектом.
Осложнения парапроктита и прогноз заболевания
При несвоевременном или неправильном оказании медицинской помощи могут развиться серьезные осложнения острого парапроктита, к которым относятся:
- возникновение хронического парапроктита, который значительно труднее поддается терапии. При хронической форме заболевания формируются свищевые каналы, соединяющие прямую кишку с кожей. Для закрытия этих каналов требуется проведение более сложных хирургических операций.
- образование флегмоны при прорыве абсцесса с инфицированием и гнойным расплавлением обширных участков окружающих тканей. Для лечения флегмон необходимы длительные курсы антибиотиков. Кроме того, флегмонозное воспаление значительно более часто генерализуется.

- прорыв абсцесса в окружающие полые органы (например, во влагалище, прямую кишку или органы мочеполовой системы) с образованием патологических сообщений и развитием воспаления в этих органах.
- развитие воспаления брюшины (перитонит), при котором наблюдается широкое распространение инфекции с крайне высокой вероятностью неблагоприятного исхода.
- развитие сепсиса (генерализованное инфекционно-токсическое заболевание, при котором микроорганизмы попадают в кровь и распространяются по всему организму). Сепсис и перитонит являются наиболее тяжелыми осложнениями парапроктита, непосредственно угрожающими жизни пациента.
При оказании своевременной и правильной медицинской помощи прогноз заболевания является благоприятным. Для того, чтобы вовремя вылечить парапроктит и не допустить развития перечисленных осложнений, при появлении симптомов вам необходимо как можно раньше обратиться к врачу.
Существуют ли народные методы лечения парапроктита?
Как уже было сказано ранее, основой лечения как острого, так и хронического парапроктита является хирургический метод. Чаще всего без оперативного вмешательства вылечить парапроктит не удается. В дополнение к этому, причиной парапроктита являются бактерии, против которых назначаются антибиотические препараты. Использование клизм или свечей, приготовленных на основе трав или других народных средств может быть не только неэффективным, но и привести к дальнейшим травмам и осложнениям. Также не стоит заниматься самолечением, принимая антибиотики без назначения врача. Это может привести к дальнейшему распространению инфекции и развитию резистентности у микроорганизмов, вызвавших заболевание.
Чаще всего без оперативного вмешательства вылечить парапроктит не удается. В дополнение к этому, причиной парапроктита являются бактерии, против которых назначаются антибиотические препараты. Использование клизм или свечей, приготовленных на основе трав или других народных средств может быть не только неэффективным, но и привести к дальнейшим травмам и осложнениям. Также не стоит заниматься самолечением, принимая антибиотики без назначения врача. Это может привести к дальнейшему распространению инфекции и развитию резистентности у микроорганизмов, вызвавших заболевание.
Профилактика парапроктита
Специфических способов профилактики парапроктита не существует. Однако, можно избежать действия предрасполагающих факторов, тем самым уменьшая вероятность развития заболевания:
- крайне важно предотвращать возникновение трещин и травм прямой кишки, наиболее частой причиной которых служат запоры. Важно соблюдать правильный режим питания, употребляя достаточное количество продуктов, содержащих клетчатку (растительная пища).
 Кроме того, если у вас наблюдаются постоянные запоры, необходимо обратиться к врачу для назначения необходимого лечения.
Кроме того, если у вас наблюдаются постоянные запоры, необходимо обратиться к врачу для назначения необходимого лечения. - Необходимо своевременно лечить острые инфекции других органов и тканей, чтобы предотвратить возможное распространение микроорганизмов.
- Кроме запоров, причиной травм прямой кишки может также быть постоянная диарея. Если у вас продолжительное время наблюдается жидкий стул, необходимо обратиться к врачу.
- При наличии любых хронических заболеваний перианального пространства, анального канала или прямой кишки, их нужно своевременно лечить. Наиболее частым заболеванием является геморрой, который также связан с нарушениями стула.
- Для предотвращения развития заболеваний, передающихся половым путем, которые также могут приводить к острому парапроктиту, необходимо использовать средства индивидуальной защиты при каждом половом контакте.
Острый парапроктит. Как лечить? | Клиническая больница №122 имени Л.Г.Соколова Федерального Медико-Биологического Агентства
16. 09.2019
09.2019Острый парапроктит является самым распространенным заболеванием неотложной проктологии. Данное заболевание представляет собой формирование гнойника вокруг прямой кишки. Гнойный очаг может формироваться под кожей возле заднего прохода, в межмышечном пространстве, или глубоко в малом тазу, в клетчатке вокруг прямой кишки.
Каковы причины?
Причины, вызывающие острый парапроктит: ослабление иммунитета, активация микрофлоры на фоне заболеваний желудочно-кишечного тракта, сахарный диабет, воспалительные заболевания прямой кишки, или инфекционные заболевания кишечника.
У кого возникает данное заболевание?
Болезнь развивается в любом возрасте, как у мужчин, так и женщин. Но чаще возникает у людей, чья работа связана либо с тяжелым физическим трудом или длительным нахождением в сидячем положении (водители, офисные работники).
Клинические проявления.
Основным клиническим проявлением данного заболевания, является острое начало в виде нарастающей боли в области заднего прохода и повышение температуры, что иногда напоминает клиническую картину других заболеваний прямой кишки.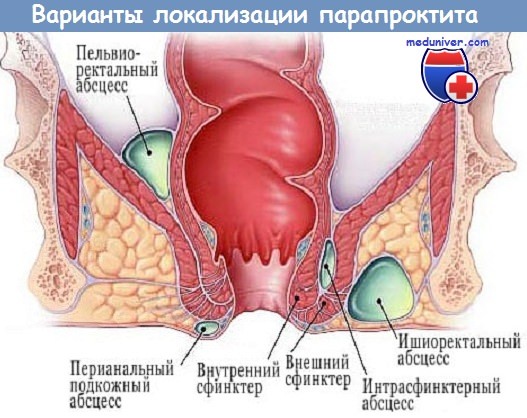
Очень часто пациенты расценивают эти симптомы, как острый тромбоз геморроидальных узлов (изучая симптомы в интернете или обсуждая их со знакомыми) и начинают заниматься самолечением. Данное заболевание является угрожающим жизни, требует неотложной медицинской помощи, так как гнойный процесс может распространяться по клетчатке вокруг прямой кишки, с развитием септического состояния, что может привести к летальному исходу.
Если гнойник все-таки прорывается наружу, рядом с задним проходом, то процесс не прекращается, а переходит в хроническую форму, которая называется хронический парапроктит, параректальный свищ.
Что такое параректальный свищ?
Это хронический воспалительный процесс, с формированием свища между анальным каналом и параректальной клетчаткой. Внутреннее отверстие свища располагается в прямой кишке, а наружное на коже возле заднего прохода.
Клинические проявления.
Основным проявлением болезни является выделения серозной жидкости или гноя, через свищевой ход, в области заднего прохода или ягодичной области, что приводит к постоянному зуду.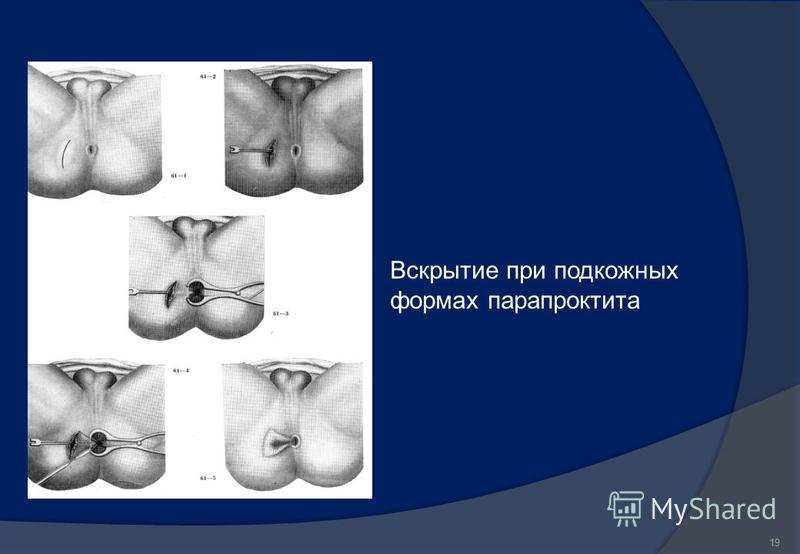 Периодически возникающют инфильтраты, которые расцениваются пациентами, как обострение наружного геморроя. При этом, при неправильном лечении или чаще всего — самолечении, болезнь медленно прогрессирует, с периодическими обострениями, распространяясь вглубь тканей вокруг прямой кишки.
Периодически возникающют инфильтраты, которые расцениваются пациентами, как обострение наружного геморроя. При этом, при неправильном лечении или чаще всего — самолечении, болезнь медленно прогрессирует, с периодическими обострениями, распространяясь вглубь тканей вокруг прямой кишки.
Как лечить?
Парапроктит – это гнойный процесс, который требует неотложного хирургического лечения только в специализированном отделении или у специалиста проктолога. В основу хирургического лечения лежит устранение, как самого гнойного очага, так и его причин. При неправильном лечении, данное заболевание переходит в хроническую форму. Это может усложнить лечение и потребовать повторных хирургических вмешательств, в том числе и реконструктивных, направленных на восстановление сфинктерного аппарата и более длительного послеоперационного восстановления.
Получить полную консультацию и лечение можно в КБ № 122 у врачей-поктологов Центра колопроктологии на базе приёмного отделения.
Записаться на консультацию можно по телефону:
+7(812)363-11-22
Абсцесс — NHS
Абсцесс — это болезненное скопление гноя, обычно вызванное бактериальной инфекцией. Абсцессы могут развиваться в любом месте тела.
В этой статье рассматриваются 2 типа абсцесса:
- абсцессы кожи, развивающиеся под кожей
- внутренние абсцессы, развивающиеся внутри тела, в органе или в промежутках между органами
Симптомы абсцесса
Кожный абсцесс часто выглядит как опухшая, заполненная гноем шишка под поверхностью кожи.У вас также могут быть другие симптомы инфекции, такие как высокая температура и озноб.
Кредит:Robert Lind / Alamy Stock Photo
https://www.alamy.com/stock-photo-boil-or-abscess-of-the-face-31388293.html?pv=1&stamp=2&imageid=FE9DAEC7-A631-4F3C-B0A0-7D7F00BFE32C&p=82098&n=0&orientation = 0 & pn = 1 & searchtype = 0 & IsFromSearch = 1 & srch = foo% 3dbar% 26st% 3d0% 26pn% 3d1% 26ps% 3d100% 26sortby% 3d2% 26resultview% 3dsortbyPopular% 26npgs% 3d0% 26qt% 3dBR1T2Dw2% 26qt_ % 3d0% 26pr% 3d0% 26ot% 3d0% 26creative% 3d% 26ag% 3d0% 26hc% 3d0% 26pc% 3d% 26blackwhite% 3d% 26cutout% 3d% 26tbar% 3d1% 26et% 3d0x000000000000000000000% 26vp% 3d0% 26loc% 3d0 % 26imgt% 3d0% 26dtfr% 3d% 26dtto% 3d% 26size% 3d0xFF% 26archive% 3d1% 26groupid% 3d% 26pseudoid% 3d144292% 26a% 3d% 26cdid% 3d% 26cdsrt% 3d% 26name% 3d% 26qn% 3d% 26apalib % 3d% 26apalic% 3d% 26lightbox% 3d% 26gname% 3d% 26gtype% 3d% 26xstx% 3d0% 26simid% 3d% 26saveQry% 3d% 26editorial% 3d1% 26nu% 3d% 26t% 3d% 26edoptin% 3d% 26customgeoip% 3d % 26cap% 3d1% 26cbstore% 3d1% 26vd% 3d0% 26lb% 3d% 26fi% 3d2% 26edrf% 3d0% 26ispremium% 3d1% 26flip% 3d0% 26pl% 3d
Гнойник внутри тела определить сложнее, но признаки включают:
- боль в зоне поражения
- высокая температура
- в целом плохое самочувствие
Подробнее о симптомах абсцесса.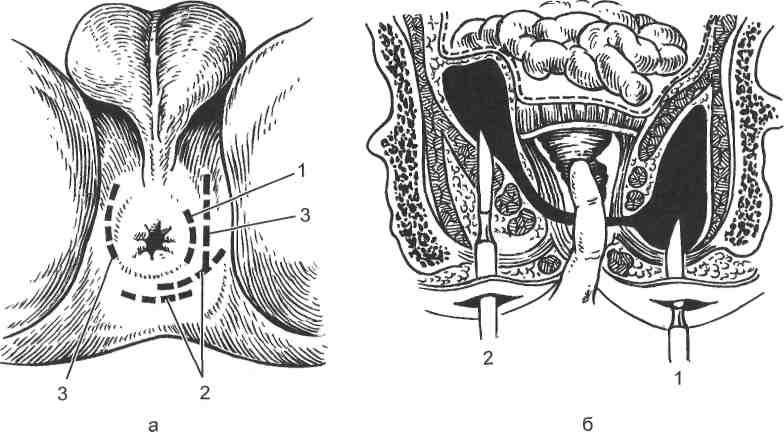
Когда обращаться к GP
Обратитесь к терапевту, если вы подозреваете, что у вас абсцесс. Они могут осмотреть кожный абсцесс или направить вас в больницу, если у вас может быть внутренний абсцесс.
Существует несколько тестов, помогающих диагностировать абсцесс, в зависимости от того, где он находится.
Прочтите о диагностике абсцесса.
Причины абсцессов
Большинство абсцессов вызвано бактериальной инфекцией.
Когда бактерии попадают в ваш организм, ваша иммунная система отправляет борющиеся с инфекцией лейкоциты в пораженный участок.
Когда лейкоциты атакуют бактерии, некоторые близлежащие ткани умирают, образуя отверстие, которое затем заполняется гноем, образуя абсцесс. Гной содержит смесь мертвых тканей, лейкоцитов и бактерий.
Внутренние абсцессы часто развиваются как осложнение существующего состояния, например, инфекции в другом месте вашего тела. Например, если ваш аппендикс лопается в результате аппендицита, бактерии могут распространиться внутри вашего живота (брюшной полости) и вызвать образование абсцесса.
Например, если ваш аппендикс лопается в результате аппендицита, бактерии могут распространиться внутри вашего живота (брюшной полости) и вызвать образование абсцесса.
Прочтите о причинах абсцессов.
Лечение абсцесса
Небольшой абсцесс кожи может истощиться естественным образом или просто сморщиться, высохнуть и исчезнуть без какого-либо лечения.
Однако может потребоваться лечение более крупных абсцессов антибиотиками, чтобы избавиться от инфекции, и может потребоваться дренирование гноя. Обычно для этого вводят иглу в кожу или делают небольшой надрез на коже над абсцессом.
Подробнее о лечении абсцесса.
Профилактика кожного абсцесса
Большинство кожных абсцессов вызывается бактериями, попадающими в небольшую рану, корень волоса или заблокированную сальную или потовую железу.
Обеспечение чистоты, здоровья и отсутствия бактерий на коже помогает снизить риск развития кожных абсцессов.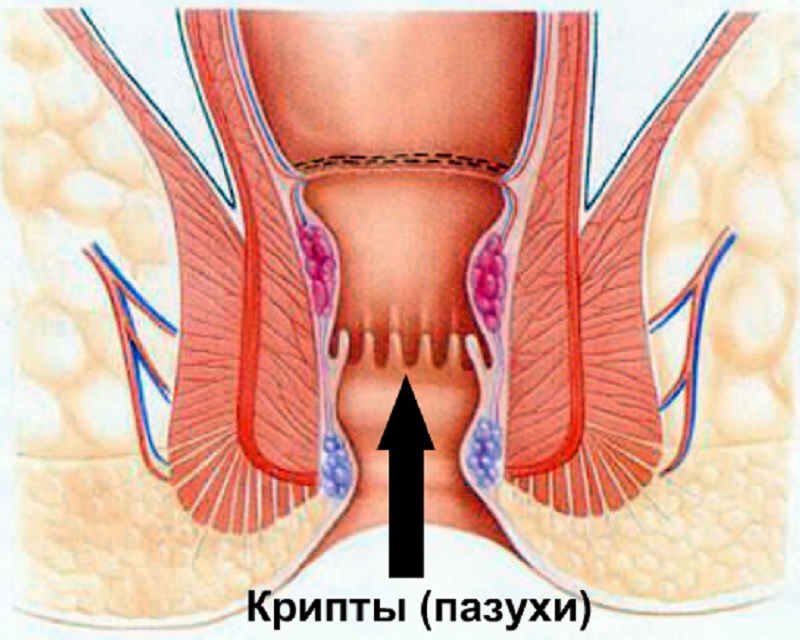
Вы можете снизить риск распространения бактерий:
- Регулярное мытье рук
- побуждать членов вашей семьи регулярно мыть руки
- с использованием отдельных полотенец и без совместного использования ванны
- ждать, пока ваш кожный абсцесс будет полностью вылечен и заживет, прежде чем использовать какое-либо общее оборудование, такое как тренажеры, сауны или бассейны
Не выдавливайте гной из абсцесса самостоятельно, так как это может легко распространить бактерии на другие участки кожи.Если вы используете салфетки для удаления гноя из абсцесса, сразу же избавляйтесь от них, чтобы избежать распространения микробов. После того, как вы выбросили салфетки, вымойте руки.
Будьте осторожны при бритье лица, ног, подмышек или зоны бикини, чтобы не порезать кожу. Не делитесь друг с другом бритвами или зубными щетками.
Узнайте больше об уходе за кожей.
Это также может помочь снизить риск кожных абсцессов:
Внутренние абсцессы трудно предотвратить, поскольку они часто являются осложнением других заболеваний.
Другие виды абсцессов
Есть много других типов абсцессов, которые здесь не полностью описаны, в том числе:
- аноректальный абсцесс — скопление гноя внутри дна (прямая кишка и анус)
- Киста бартолиновой железы — скопление гноя внутри одной из бартолиновых желез, которые находятся с каждой стороны отверстия влагалища
- абсцесс головного мозга — редкое, но потенциально опасное для жизни скопление гноя внутри черепа
- абсцесс зуба — скопление гноя под зубом или в поддерживающей десне и кости
- ангина (перитонзиллярный абсцесс) — скопление гноя между одной из миндалин и стенкой глотки
- пилонидный абсцесс — скопление гноя на коже ягодичной расщелины (там, где ягодицы разделяются)
- абсцесс спинного мозга — скопление гноя вокруг спинного мозга
Последняя проверка страницы: 4 ноября 2019 г.
Срок следующего рассмотрения: 4 ноября 2022 г.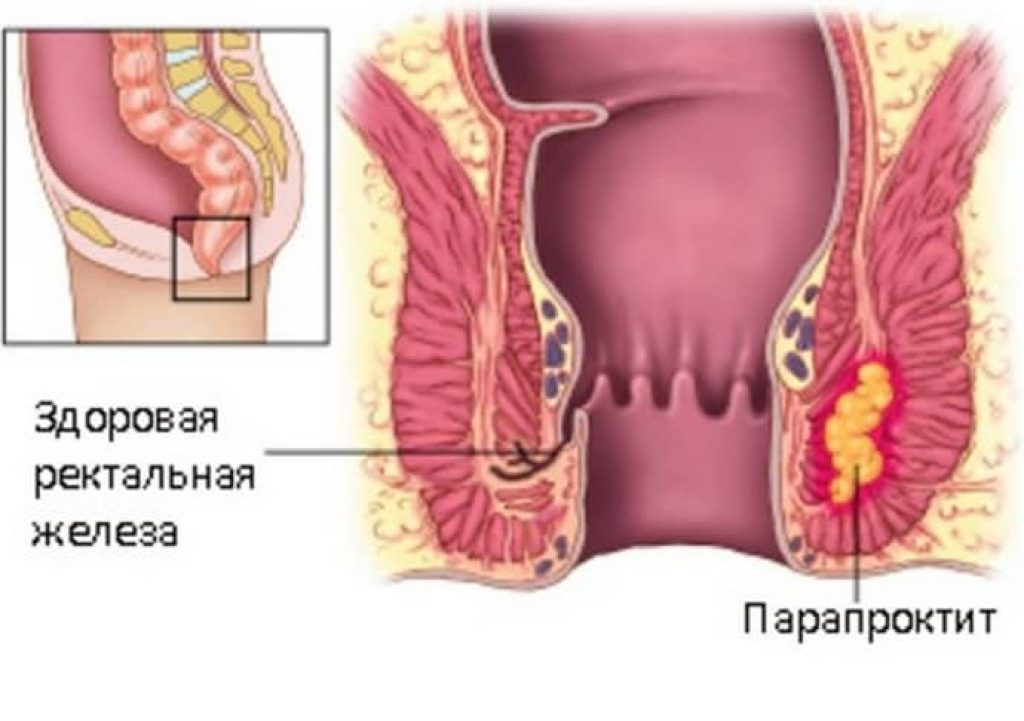
Парапроктит — ГК Клиника
Что такое парапроктит?
В анальном канале, между внутренним и внешним анальным сфинктером, железы анального канала, которые открываются в прямую кишку.Воспаление этих желез и абсцесс называют острым парапроктитом. Разносящиеся в разные стороны абсцессы образуют воспалительный анальный свищ, который называется хроническим парапроктитом.
Как возникает парапроктит?
Причиной парапроктита является инфекция, которая при попадании в мягкие ткани, расположенные вокруг заднего прохода, вызывает воспаление и абсцессы. Инфекция проникает через раны, вызванные активным сжатием или запором, от геморроя, до анальных травм, иногда через кости или скорлупу яиц в фекалиях.Иногда невозможно выяснить настоящую причину.
Каковы симптомы парапроктита?
Симптомы зависят от их локализации. Основные симптомы — боли в сидячем положении при дефекации, которые могут сопровождаться повышением температуры тела, недомоганием, иногда ознобом. Кожа вокруг ануса красная, напряженная, болезненная, парапроктит может привести к образованию шишки, которая при разрыве образует небольшое отверстие, через которое будет вытекать гной.
Кожа вокруг ануса красная, напряженная, болезненная, парапроктит может привести к образованию шишки, которая при разрыве образует небольшое отверстие, через которое будет вытекать гной.
Что делать, если вы испытываете эти симптомы?
Необходимо посетить проктолога, который во время первой консультации выяснит жалобы пациента, определит длительность заболевания, его характер, при необходимости, осмотрит анус визуально или осмотрит анальный канал своим палец или эндоскоп.Иногда вам понадобится дополнительное эхоскопическое или эндоскопическое обследование, чтобы отличить это заболевание от других анальных заболеваний.
Как лечится парапроктит?
Если у пациента диагностирован острый парапроктит, его следует немедленно прооперировать, поэтому при подозрении на парапроктит нужно немедленно обратиться к опытному проктологу, чтобы выбрать оптимальный для вас план лечения.
Как подготовиться к консультации проктолога?
Клизму следует использовать за 2 часа до посещения врача (желательно использовать многократную, они продаются в аптеках).
Если у вас есть вопросы, свяжитесь с нашей клиникой GK по телефону (5) 255 33 53 и договоритесь о частной консультации.
Дифференциальный диагноз острого проктита
Автор
Лисандро Ирисарри, доктор медицины, магистр здравоохранения, FACEP Заведующий отделением неотложной медицины, Медицинский центр Вайкофф-Хайтс
Лисандро Ирисарри, доктор медицины, магистр здравоохранения, FACEP является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа Врачи неотложной помощи, Американский колледж медицинской токсикологии, Общество академической неотложной медицины
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Ибис Ярде, MD Штатный врач, Отделение неотложной медицины, Бруклинский госпитальный центр
Раскрытие информации: раскрывать нечего.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
для: Medscape.
Главный редактор
Барри Бреннер, доктор медицины, доктор философии, FACEP Директор программы, неотложная медицина, Медицинский центр Эйнштейна, Монтгомери
Барри Бреннер, доктор медицины, доктор философии, FACEP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной помощи Медицина, Американский колледж грудных врачей, Американский колледж врачей неотложной помощи, Американский колледж врачей, Американская кардиологическая ассоциация, Американское торакальное общество, Нью-Йоркская медицинская академия, Нью-Йоркская академия наук, Общество академической неотложной медицины
Раскрытие: Ничего не раскрыть.
Дополнительные участники
Майкл С. Бисон, доктор медицины, магистр делового администрирования, FACEP Профессор экстренной медицины, Колледж медицины и фармации Северо-Восточного Университета Огайо; Посещение факультета, Общий медицинский центр в Акроне
Майкл С. Бисон, доктор медицины, магистр делового администрирования, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Национальной ассоциации врачей скорой помощи, Совета директоров резидентуры скорой медицинской помощи, Общества неотложной академической помощи Медицина
Бисон, доктор медицины, магистр делового администрирования, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Национальной ассоциации врачей скорой помощи, Совета директоров резидентуры скорой медицинской помощи, Общества неотложной академической помощи Медицина
Раскрытие: нечего раскрывать.
Роберт О’Коннор, доктор медицины, магистр здравоохранения Профессор и заведующий кафедрой неотложной медицины, Система здравоохранения Университета Вирджинии
Роберт О’Коннор, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американской академии неотложной помощи Медицина, Американский колледж врачей неотложной помощи, Американская кардиологическая ассоциация, Американская медицинская ассоциация, Национальная ассоциация врачей скорой медицинской помощи, Общество академической неотложной медицины
Раскрытие информации: раскрывать нечего.
Благодарности
webmd.com»> Юджин Хардин, доктор медицины, FAAEM, FACEP Бывший председатель и доцент кафедры неотложной медицины Медицинского и научного университета Чарльза Дрю; Бывший председатель отделения неотложной медицины, Медицинский центр Мартина Лютера Кинга / Дрю
Раскрытие: Ничего не нужно раскрывать.
Парапроктит — Лучшие клиники, отзывы, цены
О заболевании
Парапроктит — это состояние, при котором парапроктит воспаляется.Paraproctium — это ткань, окружающая прямую кишку. По данным Brulant.com, существует два типа парапроктита: острый и хронический. В первом случае симптомы парапроктита развиваются внезапно и носят очень сильный характер, наиболее часто — острая боль в прямой кишке. Во втором случае парапроктит может развиваться постепенно и может пройти некоторое время до появления первых проявлений.
Воспаление парапроктия может развиться по нескольким причинам. Проникающая травма этой ткани — самая распространенная.Он также может развиться в результате инфекции или общего воспаления в организме, которые распространяются на ткани прямой кишки. У людей с ослабленной иммунной системой больше шансов заболеть парапроктитом. Другие воспалительные процессы кишечника и прямой кишки также могут перерасти в парапроктит. В некоторых случаях длительная диарея или запор могут привести к развитию воспаления тканей, окружающих прямую кишку.
Проникающая травма этой ткани — самая распространенная.Он также может развиться в результате инфекции или общего воспаления в организме, которые распространяются на ткани прямой кишки. У людей с ослабленной иммунной системой больше шансов заболеть парапроктитом. Другие воспалительные процессы кишечника и прямой кишки также могут перерасти в парапроктит. В некоторых случаях длительная диарея или запор могут привести к развитию воспаления тканей, окружающих прямую кишку.
Это состояние чаще встречается у людей старше 20 лет и у людей, которые более склонны к развитию воспаления в области прямой кишки.В тяжелых случаях парапроктита человеку может быть трудно сидеть. Область вокруг ануса также может быть красной и воспаленной. В целом, если вовремя не лечить, может начаться гнойный процесс в тканях вокруг прямой кишки, а затем может образоваться абсцесс. Боль в области прямой кишки может исчезнуть, если гнойник сломался, но, тем не менее, выделения могут быть. Лечить это состояние в домашних условиях и вовремя не обращаться к врачу опасно. Чем раньше начато лечение, тем быстрее будет выздоровление.
Чем раньше начато лечение, тем быстрее будет выздоровление.
Симптомы
- Боль в области прямой кишки
- Боль при дефекации
- Запор или, с другой стороны, диарея
- Лихорадка
- Слабость
- Усталость
- 000
- 000
- 000
- 000
- 0009 Во время общего осмотра врач спросит о симптомах, а также пальпирует область прямой кишки, чтобы определить точное место боли.У мужчин врач также может пальпировать простату, чтобы исключить возможность того, что она может быть источником боли.
- Визуализирующие обследования используются для исследования тканей, окружающих прямую кишку, и определения их гнойности или воспаления. Врач также может осмотреть кишечник, чтобы определить, есть ли какие-либо проблемы, вызвавшие воспаление в тканях, окружающих прямую кишку.
00
Лечение
- Хирургическая санация используется для выполнения разреза в абсцессе и его дренирования.
 Эта операция проводится под общим наркозом. Если какой-либо из кишечников был поврежден, поврежденный кишечник также необходимо удалить. После операции важно регулярно мыть ректальную область, чтобы предотвратить повторное воспаление. Также человеку необходимо принимать антибиотики, чтобы предотвратить сепсис и воспаление в организме.
Эта операция проводится под общим наркозом. Если какой-либо из кишечников был поврежден, поврежденный кишечник также необходимо удалить. После операции важно регулярно мыть ректальную область, чтобы предотвратить повторное воспаление. Также человеку необходимо принимать антибиотики, чтобы предотвратить сепсис и воспаление в организме.
Авторы: доктор Вадим Жилюк, доктор Сергей Пащенко
Острый парапроктит. Обзор литературы | Демьянов
Аннотация
Острый анальный абсцесс остается актуальным вопросом современной хирургии, что связано, в частности, с его возникновением у 0.5% населения, 0,5-4% хирургических и 10-50% колопроктологических больных. В статье проводится анализ литературы по этиологии, классификации, клинической картине, диагностике и лечению острого анального абсцесса. В результате обзора выяснилось, что 98% острых анальных абсцессов вызваны смешанной микрофлорой — стафилококками, стрептококками в сочетании с кишечной палочкой. Клиническая картина острого анального абсцесса зависит от локализации воспаления, вирулентности микрофлоры и иммунореактивности организма. Методы диагностики острого анального абсцесса: пальцевое и двупальцевое ректальное исследование, аноскопия, ректальное исследование с помощью зеркала и ректороманоскопия. Также могут использоваться эндоректальная электрическая термометрия, ультрасонография, абсцессография, хромоабсцессография, компьютерная томография, магнитно-резонансная томография и другие. После установления диагноза острый анальный абсцесс необходимо срочное хирургическое вмешательство, которое состоит из разреза и дренирования абсцесса с возможным устранением отверстия в зоне анального крипты.Послеоперационное ведение пациентов с острым анальным абсцессом может включать использование ультразвука, лазера, фототерапии, кислородной и озоновой терапии, диализа ран, гидрофонофореза, многокомпонентных препаратов и других. Таким образом, как показывают данные литературы, многие вопросы ведения больных с острым анальным абсцессом не решены в полной мере. Об этом свидетельствует развитие воспалительных осложнений у 13-20%, рецидивов у 1,5-40%, дефицита анального сфинктера у 1.
Методы диагностики острого анального абсцесса: пальцевое и двупальцевое ректальное исследование, аноскопия, ректальное исследование с помощью зеркала и ректороманоскопия. Также могут использоваться эндоректальная электрическая термометрия, ультрасонография, абсцессография, хромоабсцессография, компьютерная томография, магнитно-резонансная томография и другие. После установления диагноза острый анальный абсцесс необходимо срочное хирургическое вмешательство, которое состоит из разреза и дренирования абсцесса с возможным устранением отверстия в зоне анального крипты.Послеоперационное ведение пациентов с острым анальным абсцессом может включать использование ультразвука, лазера, фототерапии, кислородной и озоновой терапии, диализа ран, гидрофонофореза, многокомпонентных препаратов и других. Таким образом, как показывают данные литературы, многие вопросы ведения больных с острым анальным абсцессом не решены в полной мере. Об этом свидетельствует развитие воспалительных осложнений у 13-20%, рецидивов у 1,5-40%, дефицита анального сфинктера у 1. 5-27,9% случаев, что делает целесообразным продолжение исследований по разработке новых методов лечения острого анального абсцесса
5-27,9% случаев, что делает целесообразным продолжение исследований по разработке новых методов лечения острого анального абсцесса
Основы проктита
Что такое проктит?
Проктит — это воспаление заднего прохода (отверстия) и слизистой оболочки прямой кишки (нижняя часть кишечника, ведущая к анальному отверстию). Оно может длиться недолго или перерасти в хроническое заболевание (длящееся в течение недель, месяцев или дольше). Симптомы проктита могут сильно различаться. Сначала у вас могут быть только мелкие проблемы.
Причины проктита
У проктита много причин, но наиболее распространены заболевания, передающиеся половым путем (ЗППП). Гонорея, сифилис, герпес, анальные бородавки и хламидиоз являются наиболее частой причиной проктита, передающегося половым путем. Проктит все чаще встречается у мужчин-гомосексуалистов и у людей, вступающих в орально-анальный или анальный секс со многими партнерами.
К другим причинам проктита относятся следующие:
- Инфекции, передаваемые не половым путем, в том числе те, которые могут заразиться от зараженной пищи, такие как сальмонелла, шигелла и кампилобактер.

- Аутоиммунные заболевания толстой кишки (также называемые воспалительными заболеваниями кишечника), такие как болезнь Крона и язвенный колит.
- Отвод пищи после операции на кишечнике (когда ваш кишечник удаляется через другое отверстие, например, стому)
- Реакция на коровье или соевое молоко в младенчестве, либо после употребления его напрямую, либо после кормления грудью от матери, которая пьет коровье или соевое молоко.
- Белые клетки (эозинофилы), накапливающиеся в прямой кишке у детей в возрасте до 2 лет
- Вредные физические агенты
- Химические вещества
- Посторонние предметы, попавшие в прямую кишку
- Травма в области
- Радиация (побочный эффект лечения от другого заболевания)
- Антибиотики (побочный эффект лечения от другого заболевания)
Симптомы Проктит
- Боль при дефекации
- Болезненность в анальной и ректальной области
- Ощущение, что кишечник не опорожняется полностью после дефекации
- Непроизвольные спазмы и спазмы во время дефекации
- Кровотечение и, возможно, выделения
- Диарея или жидкий стул
Если у вас есть какие-либо симптомы проктита, особенно если у вас в анамнезе сексуальное поведение высокого риска, которое может привести к проктиту, вам следует обратиться к врачу для проверки. Другие незначительные заболевания, такие как геморрой, также могут вызывать аналогичные симптомы. Ваш врач может определить разницу и назначить правильное лечение.
Другие незначительные заболевания, такие как геморрой, также могут вызывать аналогичные симптомы. Ваш врач может определить разницу и назначить правильное лечение.
Если у вас есть кровотечение и слизь при дефекации, сильная боль или диарея, немедленно обратитесь за медицинской помощью. Осложнения, такие как сильное кровотечение и анемия, требуют немедленной медицинской помощи. В результате сильной диареи вы также можете получить обезвоживание. Симптомы, указывающие на тяжелое заболевание, включают слабость, головокружение, раздражительность, одышку и головные боли.
Диагноз проктита
Диагноз проктита ставится на основании предполагаемой причины.
- Ваш лечащий врач тщательно изучит медицинский анамнез, чтобы определить ваши сексуальные отношения и наличие у вас рискованного поведения.
- В большинстве случаев подозрение на проктит требует процедуры, называемой проктосигмоидоскопией. Освещенная трубка с камерой проходит через задний проход и используется для осмотра поверхности прямой кишки.
 Изображение проецируется на экран телевизора и увеличивается для выявления изменений.
Изображение проецируется на экран телевизора и увеличивается для выявления изменений. - Кроме того, ваш врач может взять биопсию (небольшой кусочек ткани) прямой кишки для проверки на наличие болезни или инфекции.
- Любые выделения подлежат лабораторному анализу для выявления любых бактерий, которые могут там присутствовать.
- Врачи также часто проверяют кровь на наличие антител, чтобы подтвердить диагноз.
Лечение проктита
Лечение проктита зависит от причины заболевания.
- Поскольку наиболее частой причиной проктита остается болезнь, передающаяся половым путем, вам могут назначить антибиотики, чтобы убить организм.Наличие одного типа инфекции также предполагает наличие других типов заболеваний, передающихся половым путем, поэтому лечение антибиотиками может быть направлено против двух или более инфекционных организмов одновременно. Некоторые лекарства можно вводить однократно.
- Вы должны использовать методы безопасного секса, такие как презервативы, если вы занимаетесь сексуальным поведением с высоким риском.

- Если у вас есть воспалительное заболевание, вызывающее проктит, например язвенный колит или болезнь Крона, вам потребуется продолжить лечение.Лечение включает препараты, подавляющие иммунную систему (иммунодепрессанты), такие как стероиды. Ваш врач может назначить стероидные суппозитории, чтобы облегчить состояние прямой кишки. Кроме того, вы можете пройти курс лечения для контроля таких симптомов, как диарея.
Изменение образа жизни для облегчения проктита
- Попробуйте сидячие ванны: погрузите ягодицы в емкость с теплой водой, чтобы облегчить боль.
- Следите за своими выпусками и за тем, что вы едите, чтобы увидеть, сможете ли вы найти связь.Например, продукты с высоким содержанием клетчатки могут помочь одним людям с проктитом, но ухудшить состояние других. Продукты с высоким содержанием жира или сахара также могут усугубить диарею.
Продолжение
Хирургия проктита
Если проктит вызван хроническим заболеванием, вам может потребоваться операция. Вам должен посоветовать гастроэнтеролог — специалист, который занимается всеми органами от рта до ануса.
Вам должен посоветовать гастроэнтеролог — специалист, который занимается всеми органами от рта до ануса.
Последующее наблюдение при проктите
Последующее наблюдение является важной частью лечения проктита.Вы должны закончить прием всех прописанных вам антибиотиков. Вам следует воздержаться от любых сексуальных действий, которые могут вызвать раздражение при болезни. Через неделю или две посетите своего врача. Они увидят, исчезло ли воспаление или нужно продолжить терапию. В любой момент, если симптомы ухудшатся, обратитесь к врачу или в отделение неотложной помощи, в зависимости от тяжести симптомов.
Профилактика проктита
Профилактика проктита начинается с устранения любых рискованных сексуальных действий, которыми вы можете участвовать.
Способы снизить риск проктита включают:
- Использование презервативов
- Знание своих половых партнеров и их истории
- Избегание анального секса
Особенно важно практиковать безопасные сексуальные практики, такие как использование презервативов, если вы :
- Имеют или продолжают иметь несколько половых партнеров (или меняют половых партнеров)
- Имеют в анамнезе какие-либо заболевания, передающиеся половым путем
- Имеют партнера, в анамнезе которого были какие-либо ЗППП
- Имеют партнера с неизвестным сексуальным анамнезом
- Употребляйте наркотики или алкоголь (это может повысить вероятность небезопасных сексуальных практик)
- Имейте партнера, который употребляет наркотики внутривенно
- Занимайтесь анальным сексом (анальный секс с презервативом снижает риск проктита при ЗППП, но вы можете проктит из-за травмы заднего прохода)
- Незащищенный половой акт (секс без презерватива) с неизвестным партнером 9 0013
- Поскольку в большинстве случаев проктит вызывается инфекциями, передающимися половым путем, вам могут потребоваться антибиотики.
- Проктит, вызванный другими состояниями, такими как лучевая терапия, язвенный колит и болезнь Крона, может длиться долгое время. Вам может потребоваться длительная терапия. Симптомы могут время от времени возвращаться (в случае рецидива или обострения).
- В некоторых случаях, когда лекарства не эффективны, вам может потребоваться операция по удалению больной части желудочно-кишечного тракта.В результате проктита могут возникнуть проблемы, особенно если его не лечить. Некоторые осложнения включают сильное кровотечение, анемию, язвы и свищи.
- У вас могут развиться свищи — туннели, идущие изнутри заднего прохода к коже вокруг него. У женщин обычно могут возникать ректовагинальные свищи, при которых растет трубка, соединяющая прямую кишку с влагалищем. Свищи также могут инфицироваться и вызывать осложнения, требующие лечения.

- Заболевания, передающиеся половым путем (ЗППП). ЗППП, которые могут передаваться при анальном сексе, являются частой причиной проктита. Общие инфекции, передаваемые половым путем, которые могут вызвать проктит, включают гонорею, хламидиоз, сифилис и герпес. Проктит, вызванный герпесом, может быть особенно тяжелым у людей, инфицированных вирусом ВИЧ.
- Инфекции, не связанные с ЗППП . Инфекции, не передающиеся половым путем, также могут вызвать проктит. Сальмонелла и шигелла являются примерами бактерий пищевого происхождения, которые могут вызывать проктит. Стрептококковый проктит иногда возникает у детей, страдающих ангиной горла.
- Аноректальная травма . Проктит может быть вызван травмой аноректальной области, которая включает прямую кишку и анус, в результате анального секса или попадания предметов или вредных веществ в прямую кишку, включая химические вещества в некоторых клизмах.

- Язвенный колит и болезнь Крона . Две формы воспалительного заболевания кишечника (ВЗК) — язвенный колит и болезнь Крона — могут вызывать проктит. Язвенный колит вызывает раздражение и язвы, также называемые язвами, на внутренней оболочке толстой кишки — части толстой кишки — и прямой кишки. Болезнь Крона обычно вызывает раздражение в нижней части тонкой кишки, также называемой подвздошной кишкой, или толстой кишке, но может поражать любую часть желудочно-кишечного тракта.
- Лучевая терапия .У людей, прошедших лучевую терапию, направленную на область малого таза, также может развиться проктит. Примерами групп риска являются люди с раком прямой кишки, яичников или простаты, получившие лучевую терапию, направленную на эти области. Симптомы лучевого проктита, чаще всего ректальное кровотечение, обычно возникают в течение 6 недель после начала лучевой терапии или более чем через 9 месяцев после ее завершения.
- Антибиотики .
 У некоторых людей прием антибиотиков может быть связан с проктитом.Хотя антибиотики предназначены для уничтожения бактерий, вызывающих инфекцию, они могут также убивать неопасные или комменсальные бактерии в желудочно-кишечном тракте. Утрата комменсальных бактерий может позволить другим вредным бактериям, известным как Clostridium difficile, вызвать инфекцию в толстой и прямой кишке.
У некоторых людей прием антибиотиков может быть связан с проктитом.Хотя антибиотики предназначены для уничтожения бактерий, вызывающих инфекцию, они могут также убивать неопасные или комменсальные бактерии в желудочно-кишечном тракте. Утрата комменсальных бактерий может позволить другим вредным бактериям, известным как Clostridium difficile, вызвать инфекцию в толстой и прямой кишке. - Кровавый стул
- Ректальное кровотечение
- Чувство переполнения прямой кишки
- Анальная или ректальная боль
- Спастическая боль в животе
- Выделение слизи или гноя из прямой кишки
- Диарея или частый жидкий или жидкий стул
- Ректальный посев. Ватный тампон вводится в прямую кишку, чтобы получить образец, который можно использовать в тестах по выделению и идентификации организмов, которые могут вызвать заболевание.

- Аноскопия. Этот тест позволяет исследовать анальный канал и нижнюю часть прямой кишки путем открытия ануса с помощью специального инструмента, называемого аноскопом.
- Гибкая сигмоидоскопия и колоноскопия. Эти тесты используются для диагностики болезни Крона.Тесты аналогичны, но колоноскопия используется для просмотра всей толстой и прямой кишки, а гибкая ректороманоскопия используется для просмотра только нижней и прямой кишки. Для обоих тестов поставщик медицинских услуг предоставит письменные инструкции по подготовке кишечника, которым нужно следовать дома перед тестом. Пациента могут попросить соблюдать жидкую диету за 1–3 дня до обследования. Ночью перед исследованием может потребоваться слабительное. Одна или несколько клизм могут потребоваться накануне вечером и примерно за 2 часа до теста.
- Сильное кровотечение и анемия — состояние, при котором количество эритроцитов меньше или меньше нормального, что означает, что меньше кислорода переносится к клеткам организма.
- Абсцессы — болезненные, опухшие, заполненные гноем участки, вызванные инфекцией.
- Язвы на слизистой оболочке кишечника
- Свищи — аномальные соединения между двумя частями внутри тела
- Проктит — это воспаление слизистой оболочки прямой кишки, нижнего конца толстой кишки, ведущего к анальному отверстию.
- Распространенными причинами проктита являются заболевания, передающиеся половым путем (ЗППП), инфекции, не связанные с ЗППП, аноректальная травма, язвенный колит и болезнь Крона, лучевая терапия и прием антибиотиков.
- Лечение проктита зависит от его причины; цель лечения — уменьшить воспаление, контролировать симптомы и устранить инфекцию, если таковая имеется.
- При надлежащем медицинском уходе проктит можно успешно вылечить.
- Если присутствует инфекция проктита, можно использовать антибиотики для уничтожения бактерий, а противовирусные препараты — для лечения вирусных инфекций.

Перспективы проктита
В большинстве случаев такие проблемы, как проктит, проходят после лечения.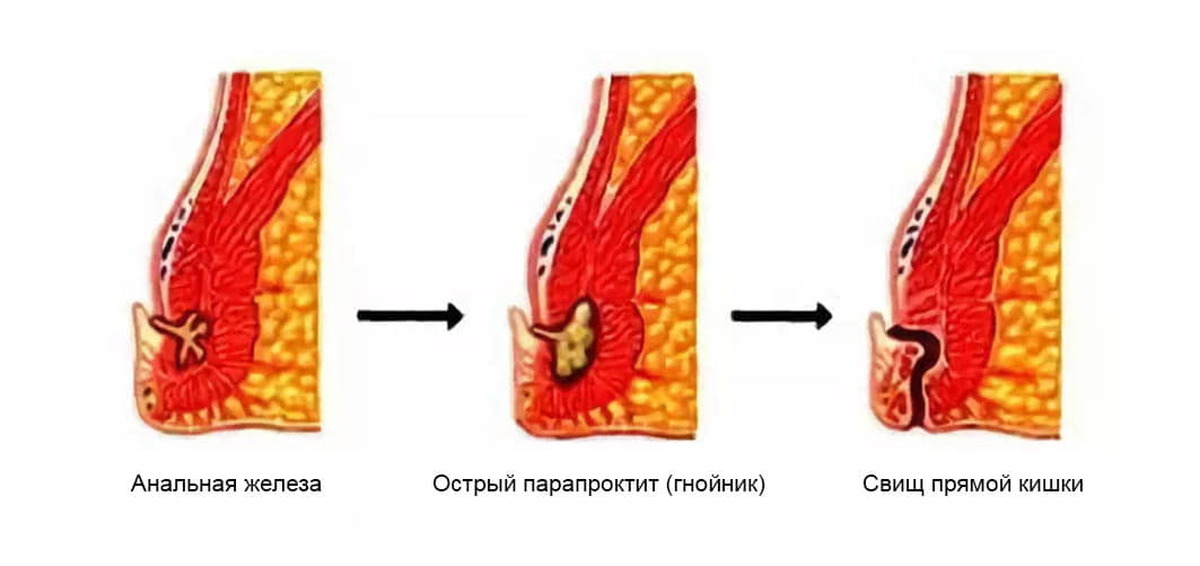
Симптомы и лечение проктита
Обзор
Что такое проктит?
Проктит — это воспаление слизистой оболочки прямой кишки, нижнего конца толстой кишки, ведущего к анальному отверстию.Толстый кишечник и задний проход являются частью желудочно-кишечного тракта (ЖКТ). Желудочно-кишечный тракт — это серия полых органов, соединенных длинной извилистой трубкой от рта до ануса. Движение мышц в желудочно-кишечном тракте, наряду с высвобождением гормонов и ферментов, способствует перевариванию пищи. При проктите воспаление слизистой оболочки прямой кишки, называемой слизистой оболочкой прямой кишки, вызывает дискомфорт и иногда болезненность. Состояние может привести, помимо других симптомов, к кровотечению или слизистым выделениям из прямой кишки.
Симптомы и причины
Что вызывает проктит?
Проктит возникает по многим причинам, включая острые, внезапные и краткосрочные, хронические или длительные состояния. Среди причин можно выделить следующие:
Среди причин можно выделить следующие:
Какие симптомы проктита?
Тенезмы — дискомфортные и частые позывы к дефекации — один из наиболее распространенных симптомов проктита. Другие симптомы могут включать
Диагностика и тесты
Как диагностируется проктит?
Чтобы диагностировать проктит, врач должен составить полную историю болезни и провести медицинский осмотр.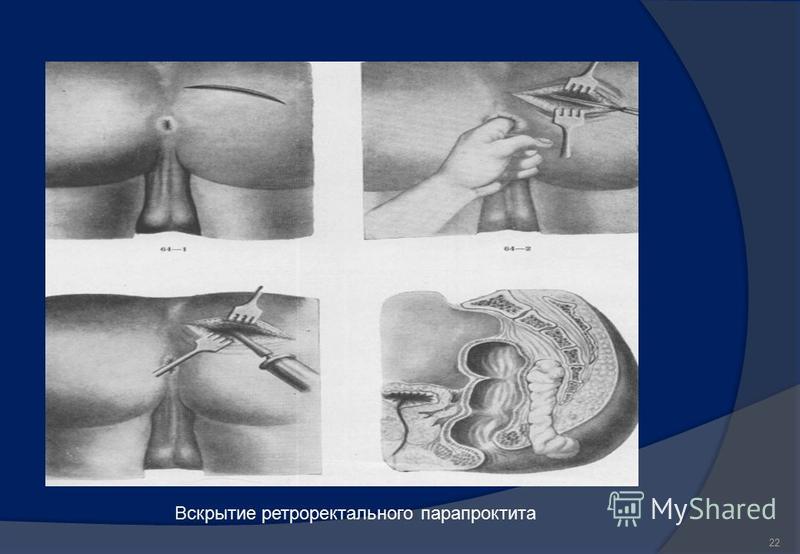 Медицинский работник спросит пациента о симптомах, текущих и прошлых заболеваниях, семейном анамнезе и сексуальном поведении, которое увеличивает риск проктита, вызванного ЗППП. Медицинский осмотр будет включать оценку жизненно важных функций пациента, обследование брюшной полости и ректальное обследование.
Медицинский работник спросит пациента о симптомах, текущих и прошлых заболеваниях, семейном анамнезе и сексуальном поведении, которое увеличивает риск проктита, вызванного ЗППП. Медицинский осмотр будет включать оценку жизненно важных функций пациента, обследование брюшной полости и ректальное обследование.
На основании медицинского осмотра пациента, симптомов и другой медицинской информации врач решит, какие лабораторные тесты и диагностические тесты необходимы. Лабораторные анализы могут включать в себя анализы крови, такие как общий анализ крови для оценки кровопотери или инфекции, анализы стула для выделения и выявления бактерий, которые могут вызывать заболевание, и скрининг на ЗППП.Врач также может использовать один из следующих диагностических тестов:
Для любого теста человек будет лежать на столе, пока врач вводит гибкую трубку в задний проход. Маленькая камера на трубке отправляет видеоизображение слизистой оболочки кишечника на экран компьютера. Врач может увидеть воспаление, кровотечение или язвы на стенке толстой кишки. Врач также может провести биопсию, оторвав кусочек ткани слизистой оболочки кишечника. Человек не почувствует биопсию. Врач осмотрит ткань под микроскопом, чтобы подтвердить диагноз. В большинстве случаев легкие успокаивающие и, возможно, обезболивающие помогают людям расслабиться во время колоноскопии.
Врач может увидеть воспаление, кровотечение или язвы на стенке толстой кишки. Врач также может провести биопсию, оторвав кусочек ткани слизистой оболочки кишечника. Человек не почувствует биопсию. Врач осмотрит ткань под микроскопом, чтобы подтвердить диагноз. В большинстве случаев легкие успокаивающие и, возможно, обезболивающие помогают людям расслабиться во время колоноскопии.
Спазмы или вздутие живота могут возникнуть в течение первого часа после теста. Вождение автомобиля не разрешается в течение 24 часов после колоноскопии, чтобы время успокоилось. Перед встречей человек должен спланировать поездку домой. На следующий день ожидается полное выздоровление.
Вышеуказанные диагностические тесты могут проводиться в больнице или амбулаторном центре гастроэнтерологом — врачом, специализирующимся на заболеваниях органов пищеварения.
Ведение и лечение
Как лечится проктит?
Лечение проктита зависит от его причины.Цель лечения — уменьшить воспаление, контролировать симптомы и устранить инфекцию, если она присутствует. Только врач может определить причину проктита и оптимальный курс лечения. При надлежащей медицинской помощи проктит можно успешно вылечить.
Только врач может определить причину проктита и оптимальный курс лечения. При надлежащей медицинской помощи проктит можно успешно вылечить.
Проктит от инфекции
Если лабораторные тесты подтверждают наличие инфекции, передаваемой половым путем, или другой инфекции, передаваемой половым путем, назначается лекарство в зависимости от типа обнаруженной инфекции. Антибиотики назначают для уничтожения бактерий; Для лечения вирусов назначают противовирусные препараты.Хотя некоторые вирусы ЗППП невозможно устранить, противовирусные препараты могут контролировать их симптомы.
Проктит от других причин
Если проктит вызван применением антибиотиков, врач может назначить другой антибиотик, предназначенный для уничтожения вредных бактерий, которые развиваются в кишечнике.
Если проктит вызван травмой аноректальной области, действие, вызывающее воспаление, следует прекратить. Заживление обычно происходит через 4-6 недель. Врач может порекомендовать безрецептурные лекарства, такие как противодиарейные, и те, которые используются для снятия боли, такие как аспирин и ибупрофен.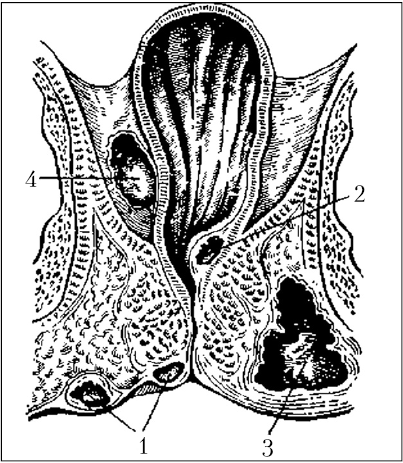
Лечение лучевого проктита основано на симптомах. Лучевой проктит, вызывающий лишь легкие симптомы, такие как периодические кровотечения или тенезмы, может зажить без лечения. Людям с постоянным или сильным кровотечением можно использовать тепловую терапию, чтобы остановить кровотечение и воспаление. Тепловая терапия проводится во время гибкой сигмоидоскопии или колоноскопии и воздействует на слизистую оболочку прямой кишки с помощью теплового зонда, электрического тока или лазера. Коагуляция аргоноплазмой — наиболее распространенная термотерапия, используемая для остановки кровотечения при лучевом проктите.Во многих случаях требуется несколько процедур. Обструкцию, возникающую в результате стриктуры — сужения прямой кишки, — вызванной лучевым проктитом, в легких случаях можно лечить смягчителями стула. У людей с более узкими стриктурами может потребоваться дилатация для увеличения узкой области. Сукральфат, 5-аминосалициловая кислота, известная как 5-ASA, или клизмы с кортикостероидами также могут использоваться для облегчения боли и уменьшения воспаления, вызванного лучевым проктитом, хотя их эффективность ограничена.
Когда хроническая ВЗК, такая как язвенный колит или болезнь Крона, вызывает проктит, лечение направлено на уменьшение воспаления, контроль симптомов, а также на индукцию и поддержание ремиссии — периода, когда у человека нет симптомов.Лечение зависит от степени и тяжести заболевания.
Противовоспалительные препараты . Легкий проктит часто можно эффективно лечить с помощью местного мезаламина, суппозиториев или клизм.
Некоторые люди с ВЗК и проктитом не переносят ректальную терапию суппозиториями или клизмами с 5-АСК или могут иметь неполный ответ на нее. Этим людям врач может назначить пероральные препараты отдельно или в сочетании с ректальной терапией. Пероральные препараты, обычно используемые при проктите, содержат салицилат.К ним относятся препараты, содержащие сульфасалазин или месаламин, такие как Asacol, Dipentum или Pentasa. Возможные побочные эффекты перорального приема препаратов, содержащих сульфасалазин или месаламин, включают тошноту, рвоту, изжогу, диарею и головную боль.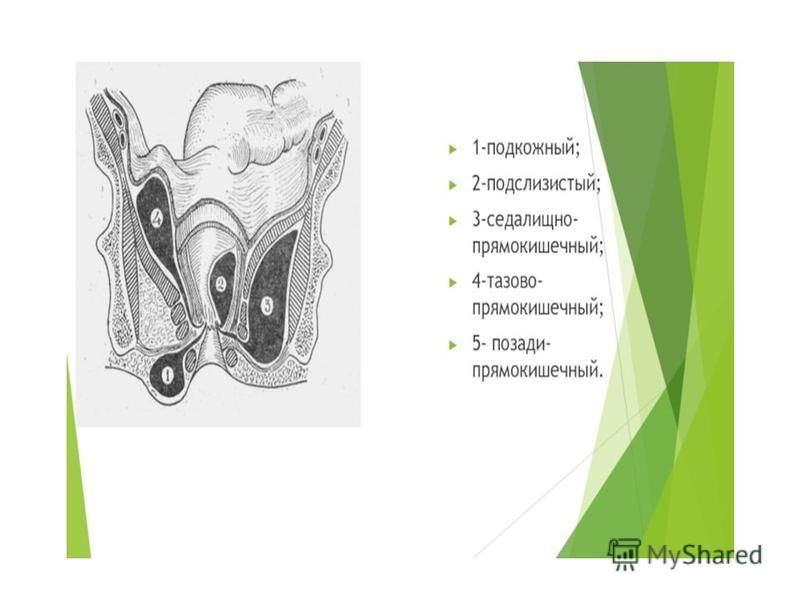 Улучшение симптомов, включая уменьшение кровотечения, может произойти в течение нескольких дней, хотя для полного выздоровления требуется от 4 до 6 недель терапии.
Улучшение симптомов, включая уменьшение кровотечения, может произойти в течение нескольких дней, хотя для полного выздоровления требуется от 4 до 6 недель терапии.
Кортизон или стероиды . Эти лекарства, также называемые кортикостероидами, эффективны при уменьшении воспаления.Преднизон и будесонид — это общие названия двух препаратов этой группы. Кортикостероиды при проктите можно принимать в виде таблеток, суппозиториев или клизм. Когда симптомы усиливаются, обычно назначают большие дозы кортикостероидов. Затем дозировка постепенно снижается, как только симптомы купируются. Кортикостероиды могут вызывать серьезные побочные эффекты, в том числе повышенную восприимчивость к инфекции и остеопорозу или ослабление костей.
Подавители иммунной системы .Лекарства, подавляющие иммунную систему, называемые иммунодепрессантами, также используются для лечения проктита. Чаще всего назначают 6-меркаптопурин или родственный ему азатиоприн. Иммунодепрессанты работают, блокируя иммунную реакцию, которая способствует воспалению. Эти лекарства могут вызвать побочные эффекты, такие как тошнота, рвота и диарея, и могут снизить сопротивляемость человека инфекции. Некоторых пациентов лечат комбинацией кортикостероидов и иммунодепрессантов.Некоторые исследования показывают, что иммунодепрессанты могут повышать эффективность кортикостероидов.
Эти лекарства могут вызвать побочные эффекты, такие как тошнота, рвота и диарея, и могут снизить сопротивляемость человека инфекции. Некоторых пациентов лечат комбинацией кортикостероидов и иммунодепрессантов.Некоторые исследования показывают, что иммунодепрессанты могут повышать эффективность кортикостероидов.
Инфликсимаб ( Remicade ). Исследователи обнаружили, что у людей с болезнью Крона присутствует высокий уровень белка, вырабатываемого иммунной системой, называемого фактором некроза опухоли (TNF). Инфликсимаб — первое из группы лекарств, которые связываются с веществами TNF и блокируют воспалительную реакцию организма. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило этот препарат для лечения умеренной и тяжелой болезни Крона, которая не поддается стандартной терапии — мезаламинным веществам, кортикостероидам, иммунодепрессантам — а также для лечения открытых дренирующих свищей. Лекарство также назначают людям, страдающим болезнью Крона с проктитом. Некоторые исследования показывают, что инфликсимаб может повышать эффективность иммуносупрессивных препаратов.
Лекарство также назначают людям, страдающим болезнью Крона с проктитом. Некоторые исследования показывают, что инфликсимаб может повышать эффективность иммуносупрессивных препаратов.
Бактериальная инфекция может возникать при обострениях язвенного колита или болезни Крона. Антибиотики также можно использовать для лечения обострений у людей с ВЗК и проктитом.
Питание, диета и питание
Обильное питье важно при диарее или частом жидком или жидком стуле.
Отказ от кофеина и жирных, богатых клетчаткой или сладких продуктов может уменьшить симптомы диареи. У некоторых людей также возникают проблемы с перевариванием лактозы — сахара, содержащегося в молоке и молочных продуктах — во время или после приступа диареи. Йогурт, в котором меньше лактозы, чем молоко, часто переносится лучше. Йогурт с активными живыми бактериальными культурами может даже помочь людям быстрее вылечиться от диареи.
Если симптомы диареи улучшатся, в рацион можно добавить мягкие безвкусные продукты, включая бананы, простой рис, отварной картофель, тосты, крекеры, вареную морковь и запеченную курицу без кожи и жира. Если диарея прекратится, можно вернуться к нормальной диете, если она переносится.
Если диарея прекратится, можно вернуться к нормальной диете, если она переносится.
Что делать, если проктит не лечить?
Проктит, который не лечится или не поддается лечению, может привести к осложнениям, в том числе
Людям с симптомами проктита требуется медицинская помощь.Если диагностирован проктит, пациенты должны принять все назначенные лекарства и обратиться к врачу для последующего визита, чтобы убедиться, что причина воспаления успешно устранена.
Профилактика
Можно ли предотвратить проктит?
Люди, занимающиеся анальным сексом, могут избежать заражения ЗППП проктитом, если их партнерша будет использовать презерватив. Если аноректальная травма вызвала проктит, прекращение активности, вызвавшей воспаление, часто останавливает воспаление и предотвращает рецидив.
Если аноректальная травма вызвала проктит, прекращение активности, вызвавшей воспаление, часто останавливает воспаление и предотвращает рецидив.
Не всегда удается предотвратить другие причины проктита. Однако их симптомы может лечить врач.
Ресурсы
Для получения дополнительной информации
Американское общество хирургов толстой и прямой кишки
85 West Algonquin Road, Suite 550
Arlington Heights, IL 60005
Телефон: 847.290.9184
Факс: 847.290.9203
Электронная почта: ascrs@fascrs.org
Веб-сайт: www.fascrs.org
Центры по контролю и профилактике заболеваний
1600 Clifton Road
Atlanta, GA 30333
Бесплатный звонок: 800.CDC.INFO (232.4636)
Факс: 404.371.5488
Эл. Почта: cdcinfo@cdc.gov
Веб-сайт: www.cdc.gov/std
Американский фонд Крона и колита
386 Park Avenue South, 17th Floor
New York, NY 10016
Бесплатный звонок: 800.932.2423
Эл. Почта: info@ccfa.org
Почта: info@ccfa.org
Веб-сайт: www.ccfa.org
Источник: * Национальные институты здравоохранения; Национальный информационный центр по заболеваниям пищеварительной системы *

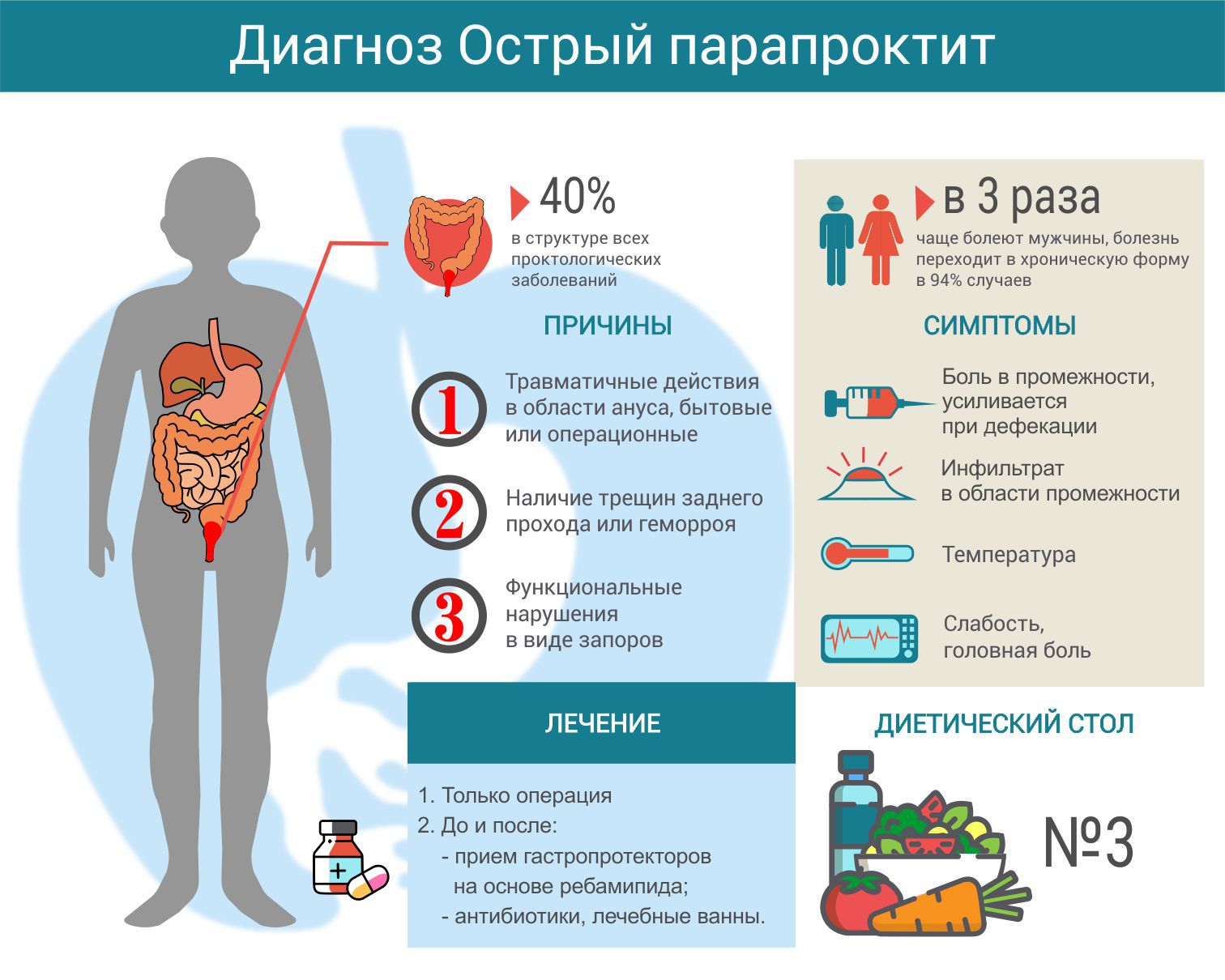



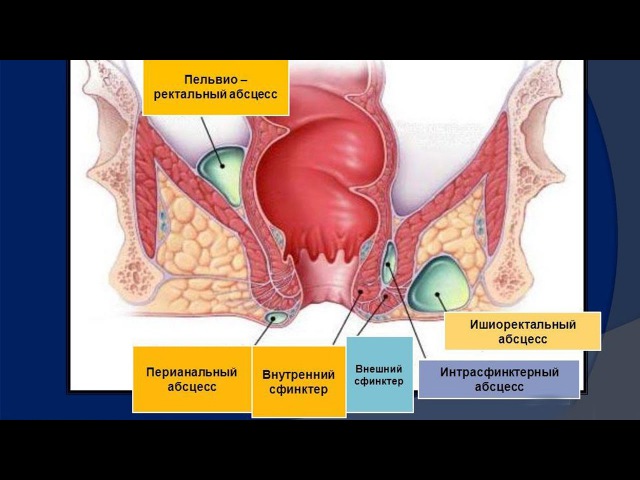 В этих случаях диагностировать парапроктит при осмотре сложней, однако иногда можно прощупать абсцесс при ректальном пальцевом исследовании.
В этих случаях диагностировать парапроктит при осмотре сложней, однако иногда можно прощупать абсцесс при ректальном пальцевом исследовании. 
 Кроме того, если у вас наблюдаются постоянные запоры, необходимо обратиться к врачу для назначения необходимого лечения.
Кроме того, если у вас наблюдаются постоянные запоры, необходимо обратиться к врачу для назначения необходимого лечения. 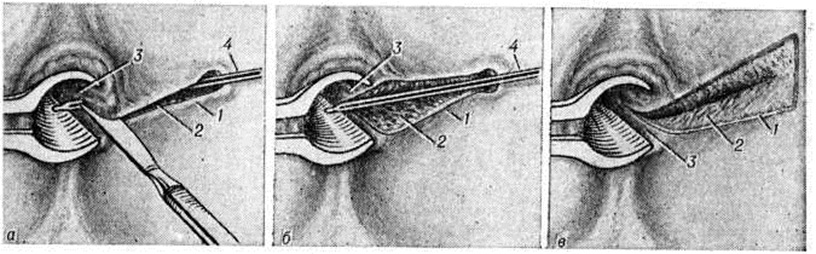 Эта операция проводится под общим наркозом. Если какой-либо из кишечников был поврежден, поврежденный кишечник также необходимо удалить. После операции важно регулярно мыть ректальную область, чтобы предотвратить повторное воспаление. Также человеку необходимо принимать антибиотики, чтобы предотвратить сепсис и воспаление в организме.
Эта операция проводится под общим наркозом. Если какой-либо из кишечников был поврежден, поврежденный кишечник также необходимо удалить. После операции важно регулярно мыть ректальную область, чтобы предотвратить повторное воспаление. Также человеку необходимо принимать антибиотики, чтобы предотвратить сепсис и воспаление в организме.
 Изображение проецируется на экран телевизора и увеличивается для выявления изменений.
Изображение проецируется на экран телевизора и увеличивается для выявления изменений.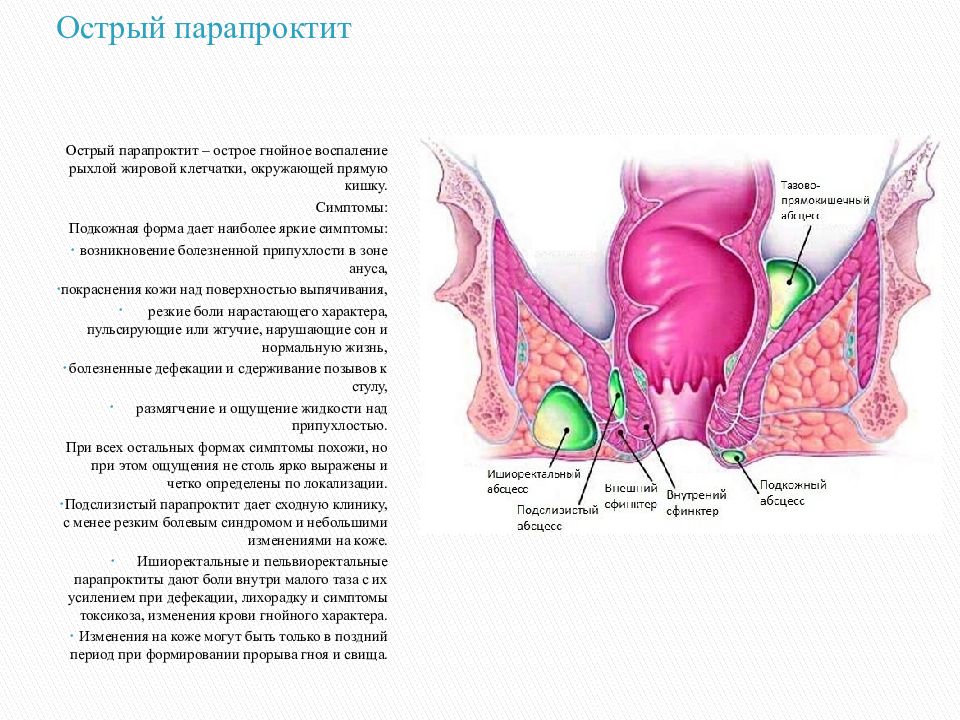

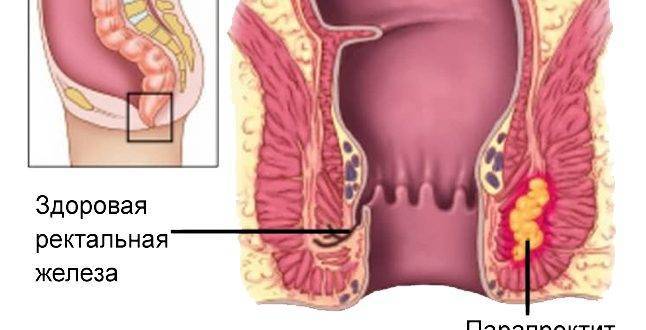
 У некоторых людей прием антибиотиков может быть связан с проктитом.Хотя антибиотики предназначены для уничтожения бактерий, вызывающих инфекцию, они могут также убивать неопасные или комменсальные бактерии в желудочно-кишечном тракте. Утрата комменсальных бактерий может позволить другим вредным бактериям, известным как Clostridium difficile, вызвать инфекцию в толстой и прямой кишке.
У некоторых людей прием антибиотиков может быть связан с проктитом.Хотя антибиотики предназначены для уничтожения бактерий, вызывающих инфекцию, они могут также убивать неопасные или комменсальные бактерии в желудочно-кишечном тракте. Утрата комменсальных бактерий может позволить другим вредным бактериям, известным как Clostridium difficile, вызвать инфекцию в толстой и прямой кишке.
