Поджелудочная Железа (Панкреас) и Желчевыводящие Пути — клиника ServiDigest
В составе Медико-Хирургического Центра ServiDigest входит медико-хирургическое Отделение Пищеварительная Система со специализированным блоком для профилактики, исследования и лечения патологий Поджелудочной Железы (Панкреас) и Желчевыводящих Путей.
Поджелудочная железа
Поджелудочная железа представляет собой удлиненный орган, расположенный справа налево в верхней части живота, позади желудка и кишечника, широкий конец поджелудочной железы называется «головкой» и располагается на правой стороне, средняя секция называется «тело», и тонкий конец –«хвост», который расположен на левой стороне. Поджелудочная железа впадает в первой части тонкой кишки (ДПК), вместе с желчным протоком (общий желчный проток), который несет желчь из печени в желчный пузырь. Поджелудочная железа играет важную роль в переваривание пищи, производит жидкость, содержащую бикарбонат и ферменты. Она также производит инсулин и глюкагон, которые управляет уровнем сахара в крови (глюкоза).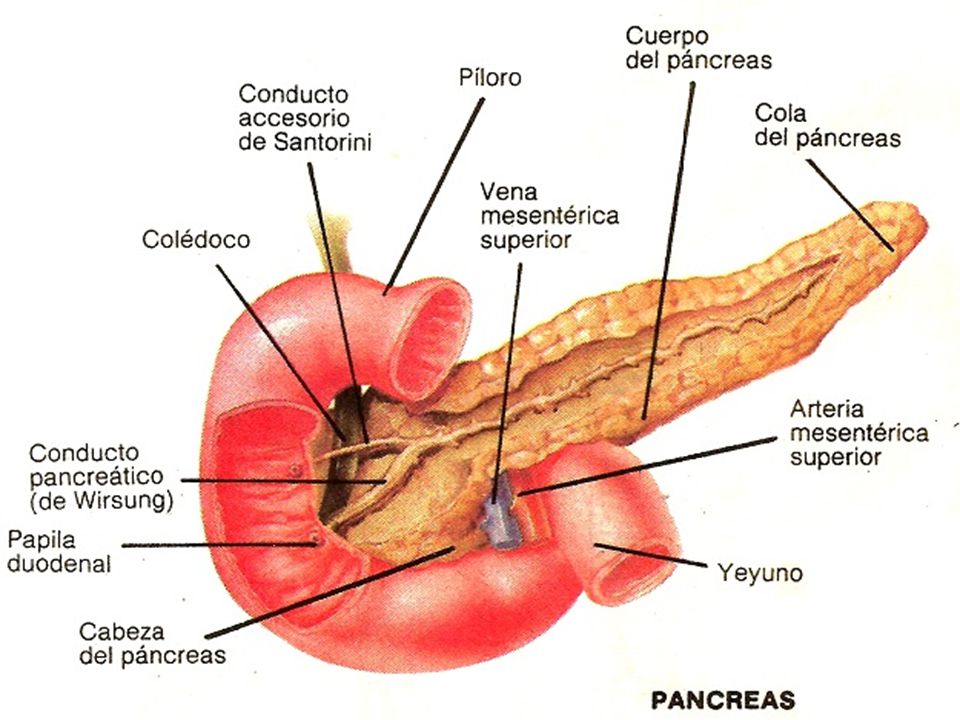
Желчные протоки и желчный пузырь
Желчевыводящая дренажная система начинается в печени, где многие мелкие протоки собирать желчь, которую вырабатывает печень для переваривания жира. Небольшие каналы соединяются вместе, чтобы сформировать правый и левый желчные протоки печени. Оба каналы соединяются за пределами печени с образованием, так называемого, общего печеночного протока. Отсюда желчь проходит через другой желчный проток (пузырный проток) в желчный пузырь для хранения желчи. Когда пища переваривается в желудке, желчь, которая хранилась в желчном пузыре, проходя через пузырный проток в общий желчный проток (холедох), освобождается, направляясь в тонкий кишечник (двенадцатиперстную кишку).
Желчный пузырь – это мешок с грушевидной формы, расположенный под печенью, где хранится и концентрируется желчь, производимая в самой печени, необходимая для переваривания и всасывания жиров.
Билиопанкреатическое Отделение ServiDigest специализируется на диагностике, лечении и контроле заболеваний желчного пузыря, желчных путей и поджелудочной железы:
◦ Острый Панкреатит
◦ Хронический Панкреатит
◦ Аутоиммунный Панкреатит
◦ Желчных Камней
◦ Рак Панкреас
◦ Желчный Рак
◦ Кистозные Поражения Поджелудочной Железы
Поджелудочная железа и влияние на неё вредных привычек
02/12/19
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка.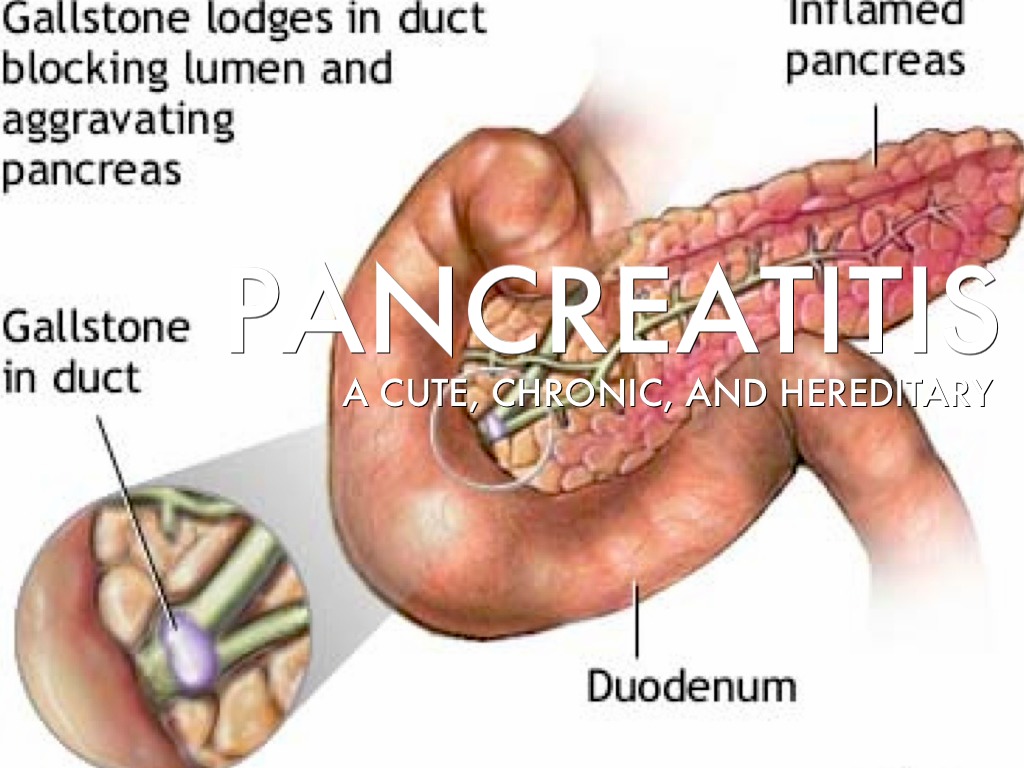 Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов-головки, тела и хвоста.
Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов-головки, тела и хвоста.
Поджелудочная выделяет панкреатический сок, необходимый для переваривания питательных веществ- это экзокринная(внешнесекреторная) функция. Кроме того что она выполняет еще и эндокринную функцию. В ПЖ есть клетки, которые вырабатывают инсулин, глюкагон и другие гормоны. Они поступают в кровь и регулируют обмен глюкозы. Нехватка инсулина или нечувствительность инсулиновых рецепторов вызывает сахарный диабет. В панкреатическом соке содержатся ферменты — вещества, которые расщепляют белки, жиры и углеводы на мельчайшие фрагменты, которые затем всасываются в кишечнике. Наиболее важными из панкреатических ферментов являются: липаза — помогает переваривать жиры; амилаза — отвечает за углеводы; химотрипсин и трипсин — расщепляют белки. Для работы этим ферментам нужна слабощелочная среда. Так как из желудка поступает кислое содержимое, то в панкреатическом соке содержится большое количество бикарбонатов для нейтрализации соляной кислоты.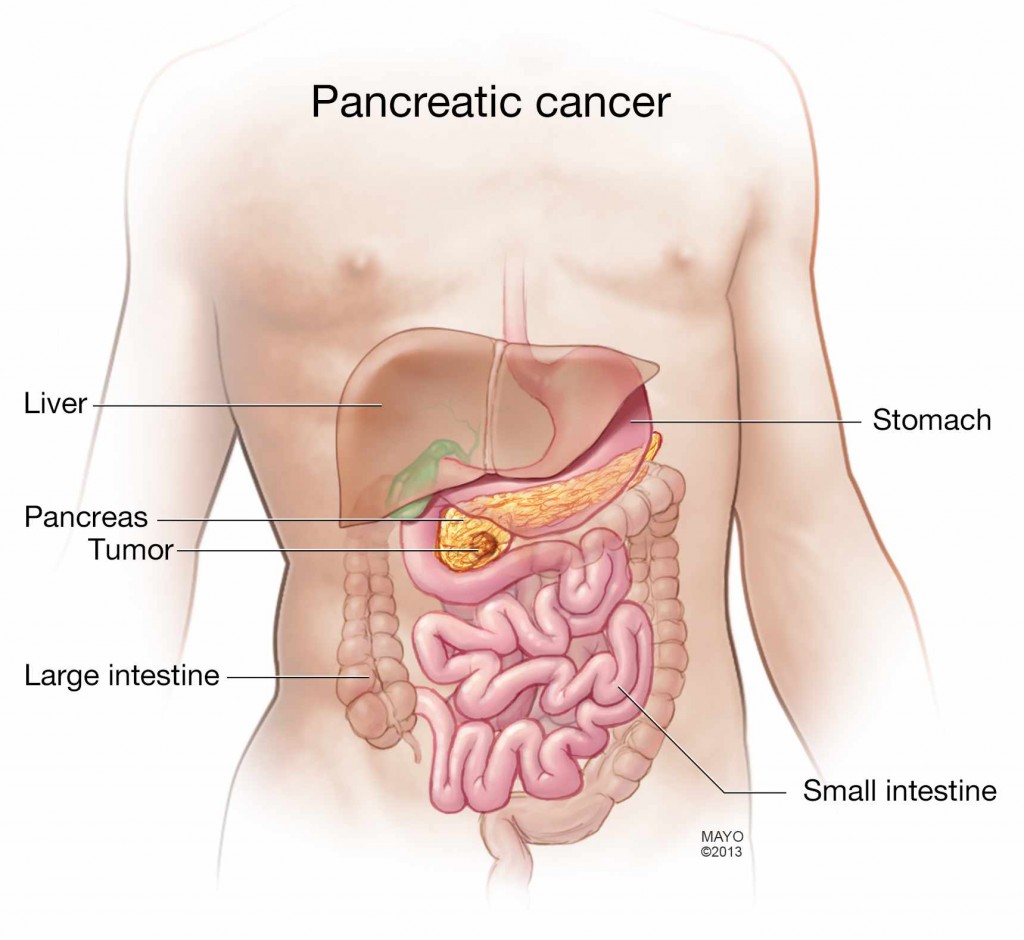
Чаще всего боли возникают при погрешностях в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить. Алкоголь является самой частой причиной поражения поджелудочной железы, он вызывает до 70% случаев хронического панкреатита. Курение — дополнительный фактор, провоцирующий развитие панкреатита. Чем чаще и больше курит человек, тем выше риск.
Гораздо реже воспаление поджелудочной железы может быть вызвано муковисцидозом, травмой или аутоиммунными заболеваниями.
Клиническими признаками острого панкреатита будут интенсивная постоянная боль в верхних отделах отделах живота с иррадиацией в спину, тошнота, рвота, часто с примесью желчи. При увеличении головки поджелудочной железы возможно развитие механической желтухи из-за нарушения оттока желчи. Острый панкреатит обычно требует госпитализации пациента. Иногда первый же приступ панкреатита заканчивается панкреонекрозом и смертью пациента. При длительном застолье, поджелудочная железа, чтобы переработать всю пищу и алкоголь, вырабатывает ударную дозу сока, богатого ферментами.
Для диагностики панкреатита кроме клинических данных используют УЗИ органов брюшной полости, биохимические анализы крови, мочи и кала.
Лечения заболевания включает комплекс мер, в первую очередь назначается щадящая диета(при остром панкреатите-голод)- стол № 5 с ограничением острой, жирной, жареной пищи, отказ от алкоголя. Рекомендуется пища, приготовленная на пару или отварная. Прием пищи дробный, небольшими порциями. А медикаментозное лечение конечно же назначает врач.
Рекомендуется пища, приготовленная на пару или отварная. Прием пищи дробный, небольшими порциями. А медикаментозное лечение конечно же назначает врач.
Впереди длинные новогодние каникулы и нужно помнить, что новогоднее застолье – это не только повод поесть, а это повод встретиться с друзьями, повеселиться, о чем-то поговорить, о чем-то помечтать, потанцевать, подвигаться, погулять. За праздничным столом всегда присутствуют более жирные и менее жирные продукты. Нужно сделать так, чтобы более жирных было меньше, а менее жирных больше. Проще говоря, нужно стараться наедаться менее жирными продуктами, а лакомиться более жирными. Менее жирные продукты – это хлеб, овощи, иногда еще нежирные мясные нарезки. А поверх этого – небольшая ложечка традиционного новогоднего салата. Не существует безвредных, безопасных доз алкоголя, алкоголь всегда токсичен, просто меньшие дозы менее токсичны, большие дозы более токсичны. Никогда не надо начинать трапезу с алкоголя. Сначала надо закусить, а уже потом можно и выпить.
Всегда нужно знать меру.
воспаление поджелудочной железы.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Воспаление поджелудочной железы, характеризуется сильной опоясывающей болью, тошнотой, рвотой, которая не приносит облегчения. Возможна механическая желтуха.Поджелудочная железа имеет два главные функции — эндокринную (в ней, в частности, образуется инсулин) и экзокринную (в ней образуются ряд ферментов, необходимых для пищеварения). Самая частая причина недостаточности экзокринной функции поджелудочной железы у взрослых — алкоголизм, а у детей — муковисцидоз (тяжелое наследственное заболевание, сопровождающееся также тяжелыми легочными инфекциями). Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы.
Жалобы
Хронический панкреатит проявляется постоянной или приступообразной болью в животе, нередко в сочетании с сахарным диабетом (что проявляется повышенным уровнем глюкозы в анализах крови).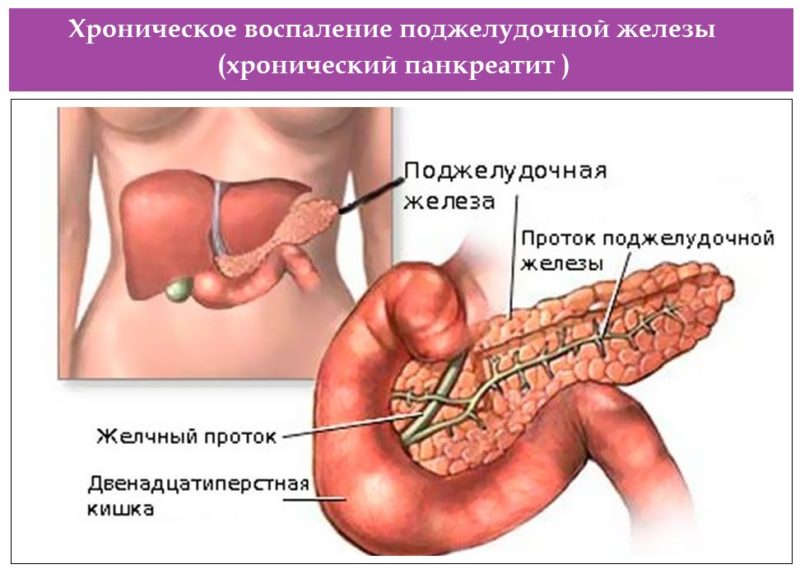
При хроническом панкреатите обострения могут сменяться периодами улучшения, либо болезнь сопровождается постоянной болью и нарушениями всасывания пищи из кишечника.
При легком и умеренном повреждении поджелудочной железы поводом для обращения к врачу служит постоянная боль. Нередко на этой стадии заболевания отклонения лабораторных показателей выявляются только при специальных исследованиях (например, при пробе с секретином). При обширном повреждении поджелудочной железы появляются понос, стеаторея (выделение избыточного количества жира с каловыми массами) и похудание.
В типичных случаях боль локализуется в середине живота («под ложечкой») и отдает в спину, но может быть более выраженной в правом или левом подреберье, в спине или иметь разлитой характер. Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной.
Диагностика
При длительной боли в животе всем больным необходимы ультразвуковое исследование (УЗИ) или компьютерная томография (КТ) для исключения ложной кисты поджелудочной железы. Часто при хроническом панкреатите обнаруживают изменения протоков; взаимосвязи между силой боли и наличием сужений протоков и их расширений не выявлено, однако иногда после установки стента (металлической конструкции, не дающей протоку спадаться) боль уменьшается.
Надежный метод диагностики нарушений пищеварения — определение в кале капель нейтрального жира и кристаллов жирных кислот, а также непереваренных мышечных волокон. Большое число мышечных волокон (более пяти) в мазке кала говорит о нарушении переваривания белков.
При рентгенографии живота можно выявить кальцификаты поджелудочной железы, подтверждающие хронический панкреатит. При УЗИ можно обнаружить кальцификаты (даже те, которые еще не видны на рентгенограммах), увеличение размеров поджелудочной железы и неровность ее контуров. Для диагностики хронического панкреатита используют также КТ живота; при хроническом панкреатите помимо кальцификатов в поджелудочной железе обнаруживают расширение протока поджелудочной железы и желчных протоков, неравномерное увеличение железы, скопление жидкости, изменения в окружающих тканях. Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Лечение
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
Методы лечения людей с некротическим панкреатитом (разрушение поджелудочной железы вследствие eё воспаления)
Вопрос обзора
Как следует лечить людей с некротическим панкреатитом?
Актуальность
Поджелудочная железа — это орган в брюшной полости (животе), который секретирует несколько пищеварительных ферментов (вещества, которые обеспечивают и ускоряют химические реакции в организме) в протоковую систему поджелудочной железы, которые выделяются в тонкий кишечник. Она также содержит островки Лангерганса, которые секретируют несколько гормонов, включая инсулин (помогает регулировать сахар в крови).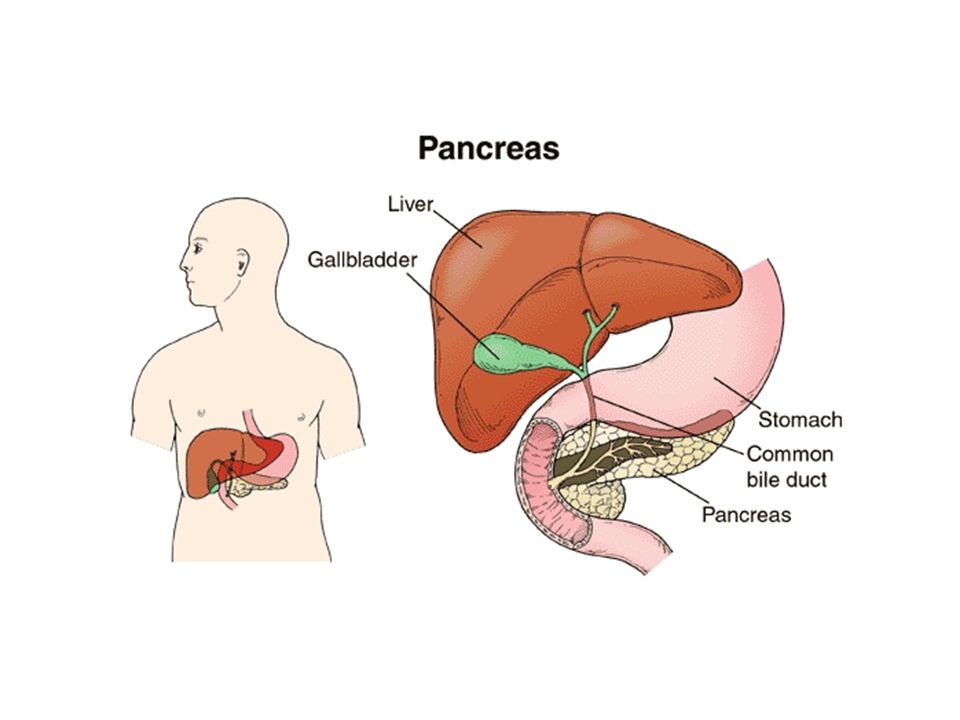 Острый панкреатит — внезапное воспаление поджелудочной железы, которое приводит к ее разрушению (некроз поджелудочной железы.) Некроз поджелудочной железы может быть инфицированным или неинфицированным (стерильным). Некроз поджелудочной железы может приводить к недостаточности других органов, таких как легкие и почки, и является жизнеугрожающим заболеванием. Основные виды лечения некроза поджелудочной железы включают в себя удаление мертвой ткани (удаление некротических тканей или некрэктомия), перитонеальный лаваж (вымывание мертвых тканей из брюшной полости), дренаж (установка трубки или «дренажа» для удаления скапливающейся вокруг поджелудочной железы жидкости), или первичный дренаж с последующей некрэктомией, при необходимости (так называемый, минимально инвазивный поэтапно возрастающий [«step-up»] подход). Минимально инвазивный поэтапно возрастающий подход может быть выполнен разными способами. Например, при минимально инвазивном поэтапно возрастающем подходе с видео-ассистированием, некрэктомия производится после периода дренирования с помощью операции через минимальный доступ, некрэктомия производится с помощью эндоскопа (инструмент, используемый, чтобы посмотреть внутрь брюшной полости).
Острый панкреатит — внезапное воспаление поджелудочной железы, которое приводит к ее разрушению (некроз поджелудочной железы.) Некроз поджелудочной железы может быть инфицированным или неинфицированным (стерильным). Некроз поджелудочной железы может приводить к недостаточности других органов, таких как легкие и почки, и является жизнеугрожающим заболеванием. Основные виды лечения некроза поджелудочной железы включают в себя удаление мертвой ткани (удаление некротических тканей или некрэктомия), перитонеальный лаваж (вымывание мертвых тканей из брюшной полости), дренаж (установка трубки или «дренажа» для удаления скапливающейся вокруг поджелудочной железы жидкости), или первичный дренаж с последующей некрэктомией, при необходимости (так называемый, минимально инвазивный поэтапно возрастающий [«step-up»] подход). Минимально инвазивный поэтапно возрастающий подход может быть выполнен разными способами. Например, при минимально инвазивном поэтапно возрастающем подходе с видео-ассистированием, некрэктомия производится после периода дренирования с помощью операции через минимальный доступ, некрэктомия производится с помощью эндоскопа (инструмент, используемый, чтобы посмотреть внутрь брюшной полости).
Лучший способ лечения людей с некротическим панкреатитом не ясен. Мы стремились решить эту проблему путем поиска существующих исследований на эту тему. Мы включили все рандомизированные контролируемые испытания (клинические исследования, где люди случайным образом распределены в одну из двух или более групп лечения), результаты которых были опубликованы до 7 апреля 2015 года.
Характеристика исследований
Восемь испытаний, включающие 311 участников, соответствовали критериям включения в обзор, из которых 306 участников были включены в различные сравнения. Лечение, сравнивавшееся в пяти испытаниях, включало некрэктомию, перитонеальный лаваж и поэтапно возрастающий подход. Три других испытания сравнивали вариации в сроках некрэктомии и методах поэтапно возрастающего подхода. Участники испытаний имели инфицированный или стерильный некроз поджелудочной железы в результате различных причин.
Основные результаты
В целом, уровень краткосрочной смертности (смертность в течение короткого времени) был 30% и уровень серьезных неблагоприятных событий (побочных эффектов или осложнений) был 139 на 100 участников. Различия в краткосрочной смертности или в проценте людей с серьезными неблагоприятными событиями были неточными во всех сравнениях. Число серьезных неблагоприятных событий и неблагоприятных событий было меньше при минимально инвазивном поэтапно возрастающем подходе по сравнению с открытой некрэктомией. Осложнения в результате заболевания и лечения включали сердечную недостаточность (сердце не перекачивает достаточно крови по телу при соответствующем давлении), легочная недостаточность (легкие не удаляют продукты жизнедеятельности из крови) и заражение крови (микроорганизмы и их отравляющие вещества в крови). Процент людей с недостаточностью органов и средняя стоимость были ниже при минимально инвазивном поэтапно возрастающем подходе по сравнению с открытой некрэктомией. Число неблагоприятных событий было больше при минимально инвазивном поэтапно возрастающем подходе с видео ассистированием по сравнению с минимально инвазивным поэтапно возрастающим подходом с эндоскопическим ассистированием, но общее число выполненных процедур было меньше при минимально инвазивном поэтапно возрастающем подходе с видео ассистированием по сравнению с эндоскопическим минимально инвазивным возрастающим подходом.
Различия в краткосрочной смертности или в проценте людей с серьезными неблагоприятными событиями были неточными во всех сравнениях. Число серьезных неблагоприятных событий и неблагоприятных событий было меньше при минимально инвазивном поэтапно возрастающем подходе по сравнению с открытой некрэктомией. Осложнения в результате заболевания и лечения включали сердечную недостаточность (сердце не перекачивает достаточно крови по телу при соответствующем давлении), легочная недостаточность (легкие не удаляют продукты жизнедеятельности из крови) и заражение крови (микроорганизмы и их отравляющие вещества в крови). Процент людей с недостаточностью органов и средняя стоимость были ниже при минимально инвазивном поэтапно возрастающем подходе по сравнению с открытой некрэктомией. Число неблагоприятных событий было больше при минимально инвазивном поэтапно возрастающем подходе с видео ассистированием по сравнению с минимально инвазивным поэтапно возрастающим подходом с эндоскопическим ассистированием, но общее число выполненных процедур было меньше при минимально инвазивном поэтапно возрастающем подходе с видео ассистированием по сравнению с эндоскопическим минимально инвазивным возрастающим подходом.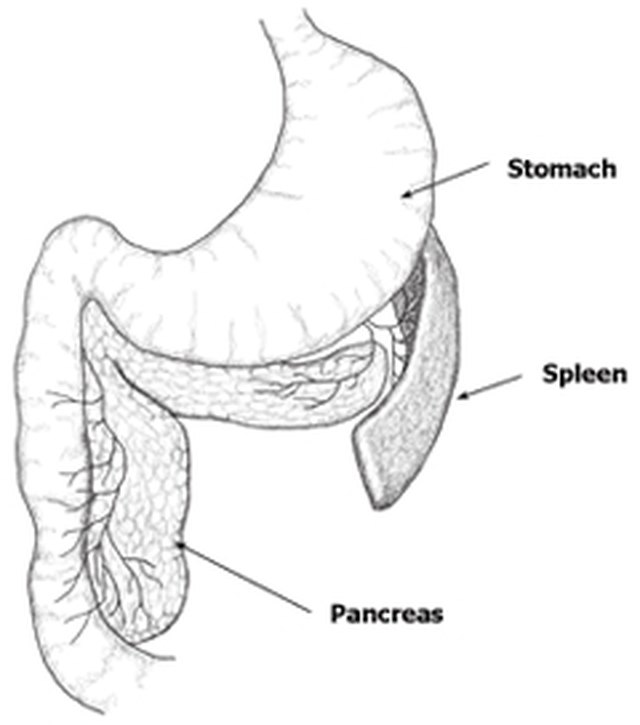 Различия в каких-либо других сравнениях по числу серьезных неблагоприятных событий, процент людей с недостаточностью органов, число неблагоприятных событий, длительность пребывания в больнице и пребывание в отделении интенсивной терапии были либо неточными, либо непоследовательными (несогласованными). Ни одно из испытаний не сообщало о долгосрочной смертности, инфицированном некрозе поджелудочной железы (в испытаниях, которые включали участников со стерильным некрозом), качестве жизни, связанном со здоровьем (которое измеряет физическое, умственное, эмоциональное и социальное функционирование), о проценте людей с неблагоприятными событиями, о необходимости дополнительных инвазивных вмешательств, о времени возвращения к нормальной активности и времени возвращения к работе.
Различия в каких-либо других сравнениях по числу серьезных неблагоприятных событий, процент людей с недостаточностью органов, число неблагоприятных событий, длительность пребывания в больнице и пребывание в отделении интенсивной терапии были либо неточными, либо непоследовательными (несогласованными). Ни одно из испытаний не сообщало о долгосрочной смертности, инфицированном некрозе поджелудочной железы (в испытаниях, которые включали участников со стерильным некрозом), качестве жизни, связанном со здоровьем (которое измеряет физическое, умственное, эмоциональное и социальное функционирование), о проценте людей с неблагоприятными событиями, о необходимости дополнительных инвазивных вмешательств, о времени возвращения к нормальной активности и времени возвращения к работе.
Качество доказательств
Общее качество доказательств было низким или очень низким для всех измерений, потому что испытания были с высоким риском смещений (например, предубеждение людей, которые проводили испытание и участники испытаний, которые предпочитали один вид лечения другому), и испытания были малыми.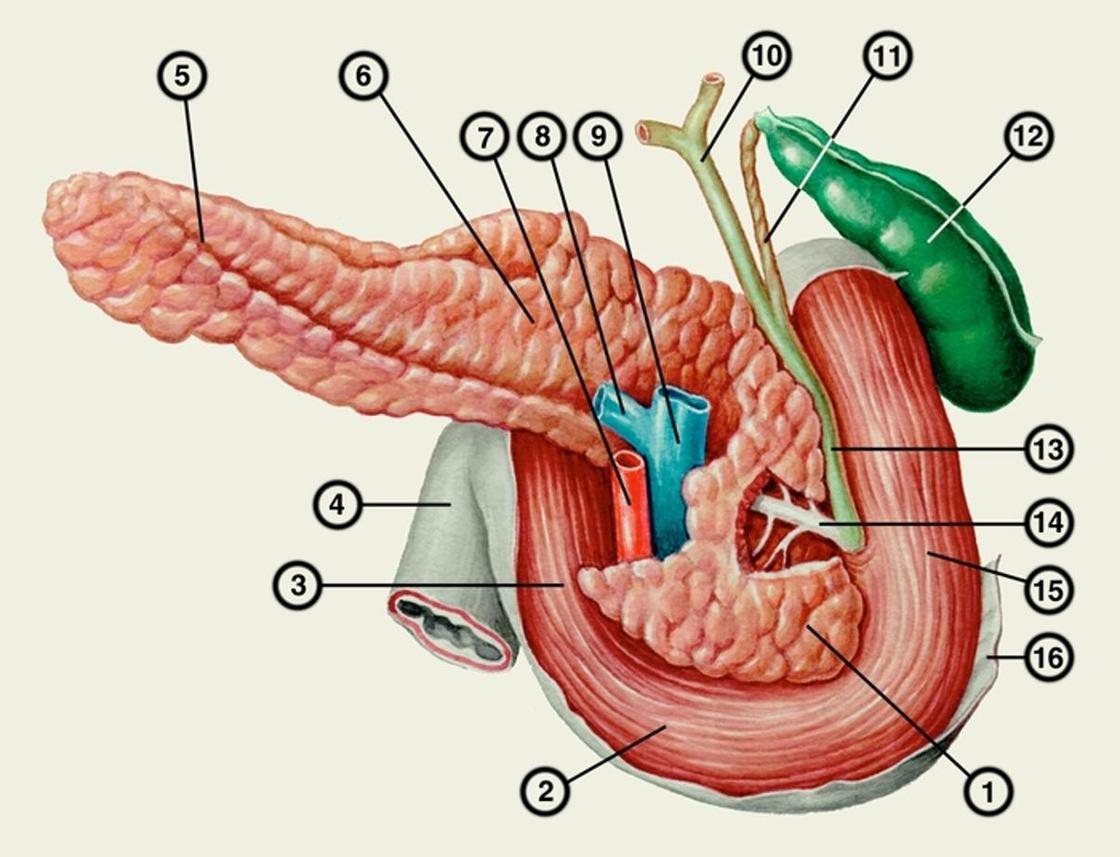 В результате, необходимы дальнейшие исследования по этой теме.
В результате, необходимы дальнейшие исследования по этой теме.
Заболевание поджелудочной железы
Поджелудочная железа (ПЖ) является секреторным органом, который выделяет панкреатический секрет, содержащий ферменты, в двенадцатиперстную кишку (ДПК)1,2. Данное свойство поджелудочной железы называется экзокринной функцией поджелудочной железы. ферменты, содержащиеся в секрете, смешиваясь с пищей, обеспечивают нормальное пищеварение и усвоение всех компонентов пищи – белков, жиров и углеводов1.
Экзокринная недостаточность поджелудочной железы (ЭНПЖ) – это состояние, характеризующееся дефицитом экзокринных панкреатических ферментов или отсутствием условий для их работы, что приводит к неправильному перевариванию пищи или нарушению пищеварения1.
Нарушение экзокринной функции поджелудочной железы (или экзокринная недостаточность поджелудочной железы) существенным образом сказывается на процессах пищеварения и, как следствие, на многих функциях организма.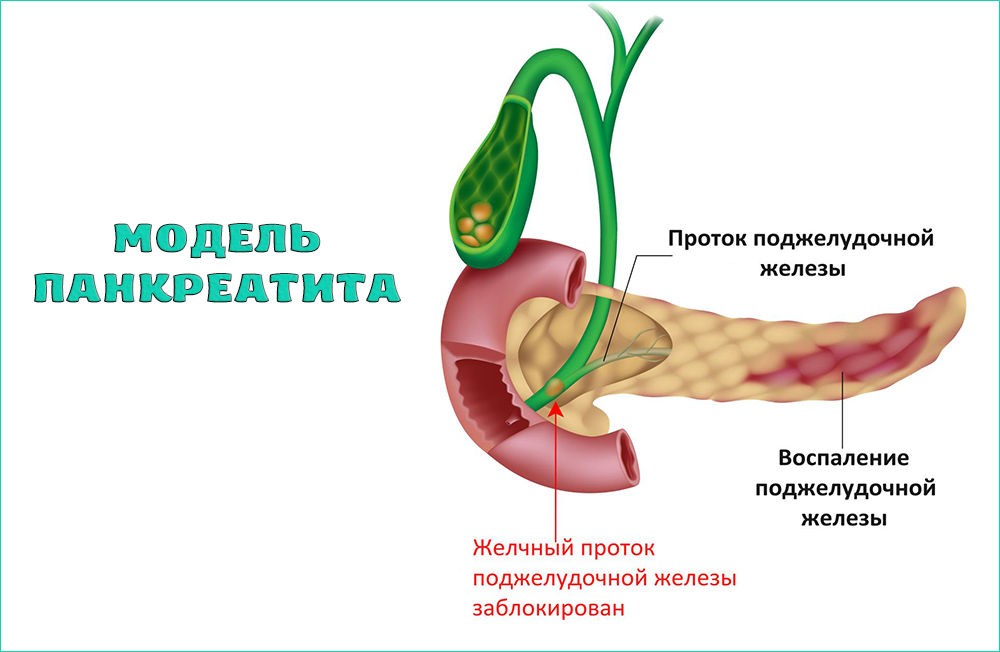 Это связано с тем, что панкреатические ферменты играют важную роль в переваривании всех основных компонентов пищи: белков, жиров и углеводов, так необходимых для нормального функционирования организма 2,3.
Это связано с тем, что панкреатические ферменты играют важную роль в переваривании всех основных компонентов пищи: белков, жиров и углеводов, так необходимых для нормального функционирования организма 2,3.
Основные клинические признаки ЭНПЖ: вздутие живота (метеоризм), чувство тяжести и несварения в эпигастрии после еды, частый неоформленный стул (диарея), тошнота, рвота, абдоминальная боль, снижение веса, задержка роста у детей, сахарный диабет, остеопороз4.
При этом стеаторея и потеря массы тела являются поздними симптомами заболевания4.
Снижение пищеварительной функции поджелудочной железы (экзокринная недостаточность) может наблюдаться при многих заболеваниях желудочно-кишечного тракта4. Некоторые из таких заболеваний возникают при рождении, например, муковисцидоз, в то время как другие могут возникнуть позже, в течение жизни, например, хронический панкреатит4.
Достаточно часто может развиваться вторичная недостаточность поджелудочной железы, при которой сама поджелудочная железа не повреждена и она способна производить достаточное количество ферментов, однако, в силу тех или иных причин, ферменты не могут в полной мере оказывать свое действие. Это может наблюдаться при желчекаменной болезни, после холецистэктомии, при холестатических болезнях печени, при гипоацидных состояниях, после резекций желудка. Кроме того, при снижении желудочной кислотности часто возникает избыточный бактериальный рост в 12-перстной и тощей кишке, что изменяет рН в просвете кишки и нарушает процессы всасывания4.
Это может наблюдаться при желчекаменной болезни, после холецистэктомии, при холестатических болезнях печени, при гипоацидных состояниях, после резекций желудка. Кроме того, при снижении желудочной кислотности часто возникает избыточный бактериальный рост в 12-перстной и тощей кишке, что изменяет рН в просвете кишки и нарушает процессы всасывания4.
Если у Вас была диагностирована ЭНПЖ, то Вам следует обсудить с Вашим врачом или диетологом такую диету, чтобы удовлетворялись все потребности в поступлении питательных веществ.
— Заместительная терапия препаратами панкреатических ферментов.
Ваш врач может назначить Вам лечение, которое называется заместительной терапией препаратами панкреатических ферментов или ЗТППФ. ЗТППФ является основным видом лечения ЭНПЖ – она обеспечивает восполнение дефицита пищеварительных ферментов 5. При приеме с пищей ЗТППФ помогает расщеплять питательные вещества, поступающие
с пищей, и устранять симптомы ЭНПЖ5.
Рак поджелудочной железы — Лечение рака поджелудочной
Рак поджелудочной железы
Рак поджелудочной железы, лечение
Рак поджелудочной железы
Поджелудочная железа расположена в верхних отделах брюшной полости, слева и немного кзади от желудка. Этот орган вырабатывает пищеварительные ферменты и гормоны, такие как инсулин, который участвует в регуляции множества различных функций организма. Наиболее часто злокачественная опухоль поражает головку поджелудочной железы (более 70%). Т.е. гораздо реже рак поражает хвост, тело и шейку поджелудочной железы. Рак — это неконтролируемый рост злокачественных клеток в данном органе.
Поджелудочная железа состоит из самых разных клеток, следовательно, существует много форм злокачественного ее поражения. Самой распространенной злокачественной опухолью является аденокарцинома, которая труднее всего подвергается лечению и чаще всего вызывает гибель пациентов. В целом, при опухолях другого происхождения выживаемость обычно лучше.
Лечение осложняется тем, что опухоль поджелудочной железы нередко не вызывает каких-либо симптомов, пока не достигнет больших размеров или не распространится на другие ткани и органы (стадия с метастазами). То есть рак поджелудочной железы часто обнаруживается уже на 3 и 4 стадии. Кроме этого, данный тип рака в целом плохо отвечает на противоопухолевое лечение.
Рак головки поджелудочной железы, лечение
В 75% случаев заболевания это оказывается рак именно головки поджелудочной железы. Лечение подразумевает резекцию злокачественной опухоли, которая может быть проведена различными методами. Именно операция является наилучшим методом лечения данной карциномы, однако, в большинстве случаев рак головки поджелудочной железы оказывается неоперабельным. Т.е. лечение оперативным способом либо не имеет смысла из-за распространенности (3 стадия) рака головки ПЖ или из-за метастазирования (4 стадия) в отдаленные органы и ткани.
Довольно часто развивается периампулярный рак — злокачественная опухоль образуется в головке поджелудочной железы. Обнаружено что у мужчин данное заболевание встречается в 2 раза чаще.
Симптомы при онкологии поджелудочной железы: из-за значительного давления желчи, ощутимо увеличивается желчный пузырь — прощупывается при пальпации. Поскольку данные симптомы могут служить признаками не только рака поджелудочной железы, а целого ряда других состояний — пациенты часто их упускают из вида или игнорируют, особенно на ранних стадиях.
Симптомы рака поджелудочной железы
Ранние признаки рака поджелудочной железы обычно выражены столь незначительными симптомами, что не привлекают к себе внимания. Типичными ранними симптомами являются:
- снижение аппетита, слабость,
- умеренное снижение веса и
- легкий дискомфорт в верхних отделах живота и, редко, в спине.
По мере роста и прогрессирования рака поджелудочной железы симптомы могут утяжелиться признаками:
- желтуха и нарушения пищеварения,
- вздутие живота на фоне нарушения проходимости желудка.
На более поздних стадиях (3 и 4) рак поджелудочной железы (с метастазами, прорастанием в соседние органы) может проявляться тяжелыми признаками:
- отрыжка с тухлым привкусом, рвота недавно съеденной пищей,
- чувство постоянно переполненного желудка,
- общее истощение организма,
- анемия,
- увеличение размеров селезенки,
- асцит (брюшная водянка) и др. симптомы
Камни в протоке поджелудочной железы
Поджелудочная железа располагается в верхней части брюшной полости. Ее основная функция – выработка панкреатического сока, который расщепляет пищу для того, чтобы она лучше усваивалась. В тонкую кишку этот сок попадает по главному протоку, который обычно ровный и гладкий изнутри.
При хроническом панкреатите форма протока становится неправильной, местами появляются сужения. Это происходит в связи с рубцеванием и постоянным воспалением в железе. Сок из-за этого не выводится полностью, а по этой причине в свою очередь образуются камни. Они блокируют проток и причиняют боль.
Причины появления камней
Для образования камней в поджелудочной железе нужно, чтобы сошла несколько факторов риска:
- Нарушение ионного и гормонального обмена, в связи с чем меняется состав поджелудочного секрета.
- Застойные явления из-за кист, опухолей или камней холедоха – поджелудочный сок сгущается, белок выпадает в осадок.
- Впитывание белковым осадком солей кальция.
- Воспаление в 12-перстной кишке, желчевыводящих путях, поджелудочной железе.
Симптоматика заболевания
В начале формирования камней присутствует симптоматика панкреатита. О наличии камней говорят следующие признаки:
- опоясывающая живот и отдающая в спину либо под лопатку жгучая боль, возникающая после приема алкоголя или употребления очень жирной пищи;
- тошнота, рвота желчью;
- эпизодически – присутствие большого объема жира в каловых массах.
По мере прогрессирования заболевания ухудшается секреторная и ферментативная функция железы, появляется некроз ее тканей. При пальпации эпигастрия больной ощущает сильную боль, у него присутствует слюнотечение. При попадании камня в общий проток возможно развитие желтухи. У большинства пациентов на этом этапе обнаруживается сахарный диабет.
Методы диагностики
Для обнаружения камней делают обзорную рентгенографию в разных проекциях. На снимках это будут небольшие округлые тени. Точнее рентгенографии – ультрасонография, КТ и МРТ. Эти методы показывают точное расположение каждого камня и позволяют оценить состояние тканей поджелудочной железы и то, насколько уменьшилась проходимость протока.
Способы лечения
Лечение на основе данных обследования назначает гастроэнтеролог. Сначала обычно показана консервативная терапия. С ее помощью снимают воспаление, справляются с отеком поджелудочной и протоков, нормализуют фосфорно-кальциевый обмен. Обязательно прописывается строгая диета, а также заместительная терапия ферментами. Если камни небольшие, они могут перейти в кишечник, а затем выйти из организма естественным путем.
На ранних стадиях консервативная терапия эффективна, но на поздних уже требуется операция по удалению камней. Она проводится эндоскопически, отличается легким послеоперационным периодом и быстрым восстановлением. Если же камней много и они крупные, то нужна классическая полостная операция. Она сложнее и тяжелее для пациента, но очень эффективна.
Если во время операции хирург видит, что в тканях железы присутствует диффузный кальциноз, то оперативно принимается решение об удалении органа.
Показания к операции:
- на протяжении нескольких лет в поджелудочной железе и/или ее протоке находятся камни, которые увеличиваются в размерах;
- у больного появились признаки истощения;
- прогрессирует воспалительный процесс;
- учащаются приступы мучительной резкой боли.
Самая популярная операция сегодня – ЭРХПГ, то есть эндоскопическая ретроградная холангиопанкреатография. Эндоскопом хирург извлекает мелкие камни. Если обнаруживаются камни большего размера, то проток немного надрезают, а образования проталкивают в кишечник.
Самая маленькая травматичность – у ДУВЛ – дистанционной ударно-волновой литотрипсии. Камни при этом превращают в порошок и извлекают эндоскопом либо позволяют им выйти естественным образом. Манипуляция проходит под общим наркозом. Пациента укладывают животом вниз, на излучатель, который измельчает камни.
Возможности профилактики
Сегодня наука не знает точных способов профилактики именно камнеобразования в протоке поджелудочной железы. Однако есть достаточно действенные меры. Главная из них – это диета. Нужно исключить жареную пищу, супы на крепких мясных бульонах, сложные овощные, мясные и фруктовые салаты, жирное. Все эти продукты провоцируют усиленную выработку желчи и одновременно задерживают ее отток, то есть образуют застой.
- Мясо можно есть только за обедом, в один прием. Вечером – овощи или рыба. Два раза в неделю полезно выпивать по бутылке минеральной воды – «Нарзан», «Боржоми» или др. Периодически вместо обычно чая пейте желчегонный и/или мочегонный отвар, настой фенхеля, алтея, отвар шиповника. Все это улучшает функцию выделительной системы.
- Есть нужно 4-5 раз в день малыми порциями. Это снижает вязкость желчи и предупреждает тем самым ее застой. Употребляйте больше воды – до 2 л в сутки.
- Эвакуацию желчи улучшает растительное масло, которое также стимулирует работу кишечника. Сливочное масло можно есть только в качестве добавки к гарниру или каше.
- Полностью нужно исключить тугоплавкие жиры – жирную рыбу и мясо, баранину, сало. Курицу и индейку надо готовить без кожи.
- Помимо диеты, надо отказаться от вредных привычек и больше двигаться. Особенно полезно плавать в бассейне. Если это невозможно, то хотя бы делайте небольшую 15-минутную гимнастику дома, разминая спину, шею, нижнюю часть торса, выполняя наклоны.
Популярные вопросы
От чего появляются камни в протоке поджелудочной железы?
Панкреолитиаз, или камни в протоке поджелудочной железы, возникает при сочетании нескольких причин. Камни всегда появляются на фоне состояний, нарушающих отток секрета железы (панкреатического сока), – панкреатита, дуоденита, холецистита, опухолей и кист поджелудочной, камней в желчном протоке. При этих заболеваниях панкреатический сок становится гуще, плохо оттекает, образуется осадок с белковыми фракциями. На фоне нарушения фосфорно-кальциевого обмена в организме состав секрета меняется, в нем появляются соли кальция, которые взаимодействуют с белковым осадком, пропитывают его. В результате в протоке и паренхиме поджелудочной железы появляются кальцинаты, которые, в свою очередь, закупоривают проток и еще более ухудшают отхождение панкреатического сока. На поздних стадиях могут обызвествляться отдельные участки поджелудочной железы с нарушением ее функции.
Как снять боль при камнях в протоке поджелудочной железы?
При камнях в протоке поджелудочной железы боль может возникать внезапно, в виде колики, или присутствовать постоянно. При приступе колики боль резкая, мучительная. Постоянная боль опоясывающая, ее интенсивность менее выражена.
В случае острой, нестерпимой боли необходимо вызвать скорую помощь. До ее приезда снять приступ боли в домашних условиях помогут спазмолитические средства («Дюспаталин», «Но-Шпа»), препараты, сочетающие обезболивающее средство и спазмолитик («Спазмалгон»).
Постоянные боли при камнях в протоке поджелудочной железы купируются соблюдением диеты, периодическим приемом спазмолитических, желчегонных средств, панкреатических ферментов.
Что нельзя есть при камнях в протоке поджелудочной железы?
Диета при камнях в протоке поджелудочной железы подразумевает исключение жареных, жирных, соленых, пряных блюд, экстрактивных (насыщенных) бульонов, части круп, фруктов с высоким содержанием углеводов, консервов и копченостей.
Из рациона следует убрать жареную рыбу, картошку, яйца, мясо, пирожки, блинчики, супы на жирном свином, говяжьем или рыбном бульоне, рассольник, борщ, щи, свекольник. Нельзя есть трудноперевариваемые пшенную, перловую, кукурузную и ячневую каши, свежую выпечку, ржаной хлеб, кондитерские изделия с кремом. Под запретом молоко, сливки, творог высокой жирности, кулинарные жиры, сало. Нужно исключить из меню фасоль, бобы, горох, грибы, овощи с грубой клетчаткой – редьку, репу, брюкву, баклажаны. Не рекомендованы сладкие фрукты – финики, виноград, бананы, и блюда – шоколад, мед, варенье. Категорически запрещен алкоголь, газированные напитки, крепкий кофе. В блюда не следует добавлять горчицу, майонез, кетчуп, хрен.
Чем влияют на поджелудочную железу, чтобы предотвратить возникновение камней?
Конкретных способов влияния именно на поджелудочную железу, для предотвращения образования камней в ее протоке, нет. Предупредить появление конкрементов можно общими методами профилактики. Основной из них – соблюдение диеты: исключение из меню жирной, острой, пряной пищи, крепких мясных бульонов, сложных овощных и фруктовых салатов. Рекомендуется есть 4-5 раз в день небольшими порциями.
Важно пить достаточно воды – до 2 литров в сутки, раз в неделю выпивать бутылку минеральной воды («Нарзан», «Боржоми»), иногда заменять обычный чай желчегонным или мочегонным отваром.
Следует отказаться от алкоголя и курения, увеличить двигательную активность, ежедневно выполнять несложную гимнастику, по возможности заниматься плаванием.
Что можно кушать при камнях в протоке поджелудочной железы?
Больным с камнями в протоке поджелудочной железы можно включать в меню нежирную пищу с минимумом соли, пряностей. Это:
- Суп-пюре или протертый, сваренный на воде, овощном отваре, ненасыщенном бульоне из грудки индейки или курицы. Супы готовятся без пережарки, в них можно добавлять мелко нарезанные свежие овощи.
- Нежирная рыба (щука, хек, минтай, сазан), мясо (курица, индейка без кожи, кролик, телятина). Из них можно приготовить котлеты на пару, суфле, фрикадельки.
- Овощи, не содержащие грубой клетчатки: картофель, морковь, кабачки, патиссоны, цветная капуста. Перед употреблением в пищу овощи следует отварить и протереть через сито или перемолоть в блендере.
- Каши слизистой консистенции, протертые: манная, гречневая, овсяная, рисовая. Каши готовятся на воде, нежирном молоке.
- Белковый омлет, растительное масло, молоко, творог с низкой жирностью. Для заправки блюд можно использовать нежирную сметану.
- Черствый или подсушенный пшеничный хлеб, галеты.
- Пастила из не слишком сладких или кислых фруктов, протертые сухофрукты, печеные яблоки.
- Вода, в том числе минеральная без газа, отвар шиповника, несладкий компот или кисель, абрикосовый, персиковый сок.
Чем опасны камни в протоке поджелудочной железы?
Камни в протоке поджелудочной железы (панкреолитиаз) – опасное состояние, которое не только доставляет пациенту дискомфорт и болезненные ощущения, но и может привести к различным осложнениям, вплоть до развития вторичного сахарного диабета на фоне нарушения функциональности органа.
На первых стадиях появления и развития панкреолитиаза пациента беспокоят постоянные болевые ощущения или периодически возникающая колика – острая жгучая боль опоясывающего характера в верхней части живота, отдающая в спину, под лопатку. Приступ колики часто сопровождается тошнотой, рвотой с примесью желчи.
По мере дальнейшего развития болезни из-за нарушения оттока панкреатического сока начинается некроз участков поджелудочной железы, страдают ее внутрисекреторная и ферментативная функции. Нарушается выработка инсулина, у больного возникает нарушение толерантности к глюкозе, сахарный диабет второго типа.
Камни в протоке железы могут привести к воспалению, гнойным кистам и некрозу парапанкреатической клетчатки, окружающей поджелудочную железу, вызвать кровотечение, а также механическую желтуху при миграции камней в холедох (общий желчный проток).
Поджелудочная железа и ее функции
Расположение поджелудочной железы | Функции поджелудочной железы | Заболевания поджелудочной железы | Следующие шаги
Поджелудочная железа — это орган, расположенный в брюшной полости. Он играет важную роль в превращении пищи, которую мы едим, в топливо для клеток организма. Поджелудочная железа выполняет две основные функции: экзокринную функцию, которая помогает пищеварению, и эндокринную функцию , которая регулирует уровень сахара в крови.
Расположение поджелудочной железы
Поджелудочная железа расположена позади желудка в левом верхнем углу живота.Он окружен другими органами, включая тонкий кишечник, печень и селезенку. Он губчатый, от шести до десяти дюймов в длину и имеет форму плоской груши или рыбы, вытянутой горизонтально через брюшко.
Широкая часть, называемая головкой поджелудочной железы, расположена по направлению к центру брюшной полости. Головка поджелудочной железы расположена на стыке желудка с первой частью тонкой кишки. Здесь желудок выводит частично переваренную пищу в кишечник, а поджелудочная железа выделяет в это содержимое пищеварительные ферменты.
Центральный отдел поджелудочной железы называется шейкой или телом.
Тонкий конец называется хвостом и проходит в левую сторону.
Несколько крупных кровеносных сосудов окружают поджелудочную железу, верхнюю брыжеечную артерию, верхнюю брыжеечную вену, воротную вену и чревную ось, снабжая кровью поджелудочную железу и другие органы брюшной полости.
Почти вся поджелудочная железа (95%) состоит из экзокринной ткани, которая производит ферменты поджелудочной железы для пищеварения.Остальная ткань состоит из эндокринных клеток, называемых островками Лангерганса. Эти скопления клеток похожи на виноград и вырабатывают гормоны, регулирующие уровень сахара в крови и секрецию поджелудочной железы.
Функции поджелудочной железы
Здоровая поджелудочная железа вырабатывает нужные химические вещества в нужных количествах и в нужное время для переваривания пищи, которую мы едим.
Экзокринная функция:
Поджелудочная железа содержит экзокринные железы, вырабатывающие ферментов , важных для пищеварения.Эти ферменты включают трипсин и химотрипсин для переваривания белков; амилаза для переваривания углеводов; и липаза для расщепления жиров. Когда пища попадает в желудок, эти панкреатические соки попадают в систему протоков, которые достигают высшей точки в главном протоке поджелудочной железы . Проток поджелудочной железы соединяется с общим желчным протоком , образуя ампулу Фатера , которая расположена в первой части тонкой кишки, называемой двенадцатиперстной кишки . Общий желчный проток берет начало в печени и желчном пузыре и производит другой важный пищеварительный сок, называемый желчью .Сок поджелудочной железы и желчь, попадающие в двенадцатиперстную кишку, помогают организму переваривать жиры, углеводы и белки.
Эндокринная функция:
Эндокринный компонент поджелудочной железы состоит из островковых клеток (островков Лангерганса), которые вырабатывают и выделяют важные гормоны непосредственно в кровоток. Два основных гормона поджелудочной железы — это инсулин , который снижает уровень сахара в крови, и глюкагон, , повышающий уровень сахара в крови.Поддержание надлежащего уровня сахара в крови имеет решающее значение для функционирования ключевых органов, включая мозг, печень и почки.
Заболевания поджелудочной железы
Заболевания, поражающие поджелудочную железу, включают панкреатит, предраковые состояния, такие как PanIN и IPMN, и рак поджелудочной железы. Каждое расстройство может проявляться разными симптомами и требует различного лечения.
Панкреатит
Панкреатит — это воспаление поджелудочной железы, которое возникает, когда секреция ферментов поджелудочной железы накапливается и начинает переваривать сам орган.Это могут быть острые болезненные приступы, длящиеся несколько дней, или хроническое заболевание, которое прогрессирует в течение многих лет.
Узнайте больше о панкреатите, его причинах и вариантах лечения.
Предшественники рака поджелудочной железы
Точная причина рака поджелудочной железы до сих пор неизвестна, но есть известные факторы риска, которые увеличивают риск развития болезни. Курение сигарет, семейный анамнез рака поджелудочной железы или наследственных онкологических синдромов и хронический панкреатит — вот некоторые из этих факторов.Кроме того, определенные поражения поджелудочной железы, такие как внутрипротоковые папиллярные муцинозные новообразования (IPMN) и интраэпителиальная неоплазия поджелудочной железы (PanIN), считаются предшественниками рака поджелудочной железы.
Узнайте больше о предшественниках рака поджелудочной железы.
Рак поджелудочной железы
Самая распространенная форма рака поджелудочной железы — аденокарцинома поджелудочной железы, экзокринная опухоль, возникающая из клеток, выстилающих проток поджелудочной железы. Гораздо менее распространенная форма, эндокринные опухоли, составляют менее 5% всех опухолей поджелудочной железы и иногда называются нейроэндокринными опухолями или опухолями островковых клеток.
Узнайте больше о различных формах рака поджелудочной железы и способах их лечения.
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете заболеванием поджелудочной железы, Центр поджелудочной железы здесь для вас. Если вам нужен диагноз, лечение или другое мнение, у нас есть целая команда экспертов, готовых помочь.
Позвоните нам по телефону (212) 305-9467 или воспользуйтесь онлайн-формой, чтобы связаться с нами сегодня.
Сопутствующие услуги
Связанные темы
Рак поджелудочной железы: что такое рак поджелудочной железы? Симптомы, лечение, диагностика рака поджелудочной железы
Обзор | Причины | Симптомы | Генетика | Диагностика | Постановка | Лечение | Прогноз | Копинг
Что такое рак поджелудочной железы?
Рак поджелудочной железы — это опухоль, которая начинается в клетках поджелудочной железы, органа, расположенного за желудком, который помогает вам переваривать пищу.Рак развивается, когда клетки бесконтрольно растут и образуют массы или опухоли в поджелудочной железе, а не врастают в здоровую ткань поджелудочной железы, которая также может распространяться на другие части тела. Опухоли могут нарушать функции поджелудочной железы и вызывать боль и другие симптомы.
Топ-5 фактов о раке поджелудочной железы, о которых вы, вероятно, не знали, от доктора Джона А. Шабо
Что такое опухоль поджелудочной железы?
Обычно клетки делятся, чтобы сформировать новые клетки, только когда они нужны организму, и тело разрушает старые клетки, которые больше не функционируют должным образом.Мутации в клеточной ДНК могут вызывать неконтролируемый рост и деление клеток или могут предотвратить гибель старых клеток, когда это необходимо. Причины возникновения этих мутаций все еще исследуются, но известно, что мутации могут передаваться по наследству или приобретаться в течение жизни. Когда дополнительные клетки накапливаются и образуют массу, это называется опухолью . Опухоли могут быть доброкачественными или злокачественными .
В чем разница между доброкачественной опухолью и раком?
Если опухоль остается на одном месте и перестает расти, она считается доброкачественной. Доброкачественные опухоли не обладают способностью поражать другие ткани и органы. Вот почему доброкачественные опухоли не являются злокачественными. Однако они могут вызвать проблемы со здоровьем, оказывая давление на близлежащие органы, кровеносные сосуды или нервы.
Если опухоль продолжает распространяться, она считается злокачественной — также называют раком . Злокачественные опухоли опасны, потому что могут распространяться на другие органы и ткани. Процесс распространения за пределы исходного органа называется метастазами : если опухоль распространилась на другие ткани или органы, она называется метастазами (у нее метастазов в другие места).Врачи определяют стадию рака в зависимости от того, насколько широко он распространился.
Опухоли поджелудочной железы могут быть экзокринными опухолями (около 95% случаев рака поджелудочной железы) или эндокринными опухолями (около 5% случаев рака поджелудочной железы).
Что такое экзокринные опухоли?
Рак поджелудочной железы может развиться в любой части поджелудочной железы. Аденокарцинома поджелудочной железы , также называемая протоковой аденокарциномой поджелудочной железы или PDAC , происходит из экзокринной ткани (которая составляет большую часть поджелудочной железы) и является наиболее распространенной разновидностью рака поджелудочной железы (95%).Аденокарцинома поджелудочной железы возникает из-за аномальных клеток, выстилающих проток поджелудочной железы. Эти клетки могут образовывать железы или совокупность клеток, окружающих пустое пространство. Если не указано иное, почти все описания рака поджелудочной железы относятся к протоковой аденокарциноме поджелудочной железы или PDAC.
Другие редкие формы экзокринных опухолей включают ацинарно-клеточную карциному, аденосквамозную карциному и муцинозную цистаденокарциному.
Информация на этом сайте в основном относится к экзокринным опухолям, в частности аденокарциноме поджелудочной железы.
Что такое эндокринные опухоли?
Эндокринные опухоли — это злокачественные опухоли, которые возникают в клетках поджелудочной железы, продуцирующих гормоны, * островка клеток Лангерганса. Поскольку эндокринные опухоли начинаются в клетках, вырабатывающих гормоны, сами опухоли могут вырабатывать гормоны, которые вызывают симптомы в дополнение к проблемам, вызванным наличием аномальной массы.
Из всех видов рака поджелудочной железы эндокринные опухоли составляют менее 5%. Их также можно назвать нейроэндокринными опухолями или опухолями островковых клеток.Опухоли островковых клеток ежегодно поражают около 2500 человек в Соединенных Штатах. Некоторые из этих опухолей выделяют чрезмерное количество гормонов и называются функциональными нейроэндокринными опухолями . Более распространенные функциональные опухоли островковых клеток включают инсулином, и глюкагономы, тогда как VIPомы и соматостатиномы гораздо более необычны. Нефункциональные опухоли встречаются реже и не выделяют лишних гормонов.
* Примечание. Эндокринные опухоли могут также образовываться в клетках, продуцирующих гормоны, в других частях тела, таких как надпочечники, щитовидная железа, паращитовидная железа, гипофиз, легкие и желудочно-кишечный тракт.
Инсулинома
Инсулиномы возникают из островковых клеток поджелудочной железы и производят чрезмерное количество инсулина, что приводит к низкому уровню сахара в крови. Обычно эти опухоли небольшие и неинвазивные, в 90% случаев они доброкачественные.
Симптомы
Симптомы включают головокружение, утомляемость, слабость, неконтролируемую дрожь, голод и иногда психические расстройства. Пациенты обычно страдают от обморока, связанного с низким уровнем сахара в крови и увеличением веса.
Диагностика
Диагностика этого расстройства требует наблюдения за уровнем инсулина, поскольку он связан с уровнем сахара в крови.Низкий уровень сахара в крови в сочетании с высоким уровнем инсулина подтверждает диагноз инсулиномы. После постановки диагноза следующим шагом является локализация опухоли с использованием визуализационных исследований, включая КТ, МРТ, сканирование октреотида (введение радиоизотопа в вену и последующее сканирование для регистрации излучения, испускаемого радиоизотопом) и ультразвук. Однако у некоторых пациентов эти методы визуализации не могут локализовать опухоль. В этих случаях попытки локализации поражения выполняются опытными хирургами-эндокринными хирургами во время операции и оказываются успешными у большинства пациентов.
Лечение
Лечение инсулиномы обычно включает хирургическое удаление опухоли. Поскольку эти опухоли часто бывают маленькими и доброкачественными, эта операция носит лечебный характер. Более крупные опухоли могут потребовать удаления части поджелудочной железы в зависимости от местоположения.
Нефункциональные нейроэндокринные опухоли
Нефункциональные нейроэндокринные опухоли составляют около 40% всех опухолей, поражающих островковые клетки. Эти опухоли называют нефункциональными или клинически бессимптомными, потому что они не производят чрезмерного количества гормонов.Они медленно растут и к моменту постановки диагноза могут быть очень большими. Около половины этих опухолей злокачественные.
Симптомы
Пациенты часто страдают от неспецифических жалоб со стороны брюшной полости или симптомов, связанных с билиарной системой (желчь, желчные протоки или желчный пузырь).
Диагностика
Наиболее распространенными диагностическими тестами, используемыми для этих опухолей, являются компьютерная томография, сканирование октреотида и тесты уровня полипептида / хромогранина поджелудочной железы. КТ чаще всего используется для оценки опухоли, чтобы продемонстрировать ее расположение в поджелудочной железе и проверить распространение болезни на печень.Сканирование октреотидом выполняется до операции для выявления видимых опухолей и снова после операции для выявления рецидива заболевания. Сканирование октреотидов включает инъекцию радиоизотопа в вену и последующее сканирование для определения мест концентрации. Поскольку уровни полипептида поджелудочной железы и хромогранина в крови повышены примерно у 90% пациентов с нефункциональными нейроэндокринными опухолями, врачи контролируют эти уровни, чтобы оценить пациентов на предмет рецидива заболевания.
Лечение
Стандартным лечением этих опухолей является хирургическое удаление. Из-за большого размера очагов поражения на момент лечения практически всем пациентам требуется удаление части поджелудочной железы в зависимости от локализации опухоли. Опухоли, расположенные в хвосте поджелудочной железы, требуют частичного удаления поджелудочной железы. Во многих случаях это можно сделать с сохранением селезенки, а в некоторых случаях могут применяться минимально инвазивные методы. Опухоли, расположенные в головке поджелудочной железы, могут потребовать удаления головки поджелудочной железы вместе с двенадцатиперстной кишкой.
Внутрипротоковое папиллярное муцинозное новообразование поджелудочной железы (IPMN)
Подробнее о IPMN »
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете заболеванием поджелудочной железы, Центр поджелудочной железы здесь для вас. Если вам нужен диагноз, лечение или другое мнение, у нас есть целая команда экспертов, готовых помочь.
Позвоните нам по телефону (212) 305-9467 или воспользуйтесь онлайн-формой, чтобы связаться с нами сегодня.
Чтобы узнать больше о раке поджелудочной железы:
Обзор | Причины | Симптомы | Генетика | Диагностика | Постановка | Лечение | Прогноз | Копинг
Сопутствующие услуги
Связанные темы
Отделение хирургии Колумбийского университета
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, которое возникает, когда секреция ферментов поджелудочной железы накапливается и начинает переваривать сам орган.Это может быть острая болезненная атака, длящаяся несколько дней, или хроническое заболевание, которое прогрессирует в течение многих лет.
Острый панкреатит в сравнении с хроническим
Острый панкреатит относится к панкреатиту, который развивается внезапно, чаще всего в результате камней в желчном пузыре или употребления алкоголя. Реакция на определенные лекарства, травмы и инфекционные причины также могут привести к острому панкреатиту. Острый панкреатит может быть опасным для жизни, но большинство пациентов полностью выздоравливают.
Хронический панкреатит относится к продолжающемуся заболеванию, при котором поджелудочная железа продолжает получать повреждения и со временем теряет свою функцию. Большинство случаев хронического панкреатита возникает в результате продолжающегося злоупотребления алкоголем, но некоторые случаи являются наследственными или вызваны такими заболеваниями, как муковисцидоз.
Приблизительно 87000 человек ежегодно проходят лечение от панкреатита в США, причем от этого заболевания страдает примерно вдвое больше мужчин, чем женщин. Панкреатит, очень редко встречающийся у детей, в первую очередь поражает взрослых.
Симптомы панкреатита
Симптомы острого панкреатита включают:
- Сильная, постоянная боль в верхней средней части живота, часто с иррадиацией в спину
- Желтуха
- Субфебрильная температура
Другие симптомы панкреатита »
Причины панкреатита
У более чем половины пациентов хронический панкреатит вызван длительным злоупотреблением алкоголем, которое приводит к повреждению и рубцеванию поджелудочной железы.У других людей хронический панкреатит может развиться в результате наследственных и других причин, в том числе:
- Камни в желчном пузыре
- Структурные проблемы поджелудочной железы и желчевыводящих путей
- Некоторые лекарства, такие как добавки эстрогена и некоторые диуретики
- Тяжелая вирусная или бактериальная инфекция
Другие причины панкреатита »
Лечение панкреатита
Лечение острого панкреатита может включать нутритивную поддержку с помощью зондов для кормления или внутривенного (IV) питания, антибиотиков и обезболивающих.Иногда для лечения осложнений требуется хирургическое вмешательство. Подробнее о лечении панкреатита »
Запишитесь на прием в программу по панкреатиту сегодня.
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете панкреатитом, Центр поджелудочной железы здесь для вас. Если вам нужен диагноз, лечение или другое мнение, у нас есть специальная программа по панкреатиту, готовая помочь.
Позвоните нам по телефону (212) 305-4795 или воспользуйтесь нашей онлайн-формой, чтобы связаться с нами сегодня.
Чтобы узнать больше о панкреатите:
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Сопутствующие услуги
Связанные темы
кисты поджелудочной железы | Отделение хирургии Колумбийского университета
Что такое кисты поджелудочной железы? | Кистозные новообразования поджелудочной железы | Псевдокисты поджелудочной железы | Следующие шаги
Что такое кисты поджелудочной железы?
Кисты поджелудочной железы — это аномальные образования, заполненные жидкостью, на поджелудочной железе или в ней.Существует несколько типов кист, многие из которых являются доброкачественными (не злокачественными), а некоторые из них связаны с панкреатитом или воспалением поджелудочной железы; пожалуйста, используйте навигацию слева, чтобы получить доступ к информации об этих различных типах. Кистозные новообразования поджелудочной железы включают серозные цистаденомы, муцинозные цистаденомы, внутрипротоковые папиллярные муцинозные новообразования (IPMN) и кистозно дегенерированные нейроэндокринные опухоли поджелудочной железы. В этом разделе будет рассмотрено обследование, диагностика и лечение каждого из этих типов кист поджелудочной железы.
Благодаря улучшенному доступу к высококачественной визуализации брюшной полости, кисты поджелудочной железы диагностируются все чаще. Кисты поджелудочной железы выявляются у 1-2% пациентов, которым проводят КТ или МРТ брюшной полости по несвязанным показаниям. Воспалительные кисты возникают на фоне панкреатита.
Посетите программу наблюдения за кистами поджелудочной железы »
Кистозные новообразования поджелудочной железы
Существует несколько типов кистозных опухолей или новообразований поджелудочной железы, каждый со злокачественным потенциалом, который варьируется от почти нуля до 70% в зависимости от типа.Отличить новообразование от псевдокисты и различить разные типы новообразований часто несложно, но иногда бывает сложно.
Серозная цистаденома
Хотя кистозное новообразование этого типа обычно протекает бессимптомно, оно может вызывать боль. Они могут вырасти до довольно больших размеров, и у некоторых пациентов опухоль в брюшной полости легко обнаруживается при физикальном обследовании. Компьютерная томография выявляет кистозное образование с центральным рубцом и часто с кальцификацией. На эндоскопическом ультразвуковом исследовании опухоль будет описана как «микрокистозная» или как имеющая «соты».Часто бывает трудно удалить жидкость из этих кист, потому что каждый отдельный отсек соты имеет небольшой размер. Однако, если жидкость отправляется на анализ, уровни СЕА и амилазы должны быть близки к нулю. Биопсия, отправленная на цитологию, обычно не является диагностической для этих поражений.
Серозные цистаденомы — это доброкачественные опухоли, которые практически не имеют потенциала для развития злокачественных новообразований. По этой причине большинство центров (включая наш) рекомендуют наблюдение. Хирургическое вмешательство показано, если эти кисты становятся симптоматическими или становятся очень большими.Кроме того, некоторые пациенты предпочитают хирургическое удаление из-за неопределенности диагноза.
Муцинозная цистаденома
Большинство муцинозных цистаденом протекают бессимптомно, но могут вызывать боль. Эти опухоли чаще всего встречаются в хвосте поджелудочной железы у молодых женщин. Визуализация покажет однокамерную кисту (кисту, содержащую только одно отделение) или кисту с несколькими перегородками (отделы, образующие несколько отделений внутри кисты). Если жидкость удалена и отправлена на биохимический анализ (полученный с помощью эндоскопического ультразвука), CEA будет высоким (более 192 нг / мл), а уровень амилазы будет низким, потому что эти кисты не сообщаются с системой протоков поджелудочной железы.Эти кисты могут стать злокачественными (муцинозная цистаденокарцинома). Поскольку эти кисты обычно выявляются у молодых и в остальном здоровых женщин и из-за их злокачественного потенциала, рекомендуется хирургическое удаление. Поскольку большинство этих кист находится в хвосте поджелудочной железы, большинству этих пациентов потребуется дистальная резекция поджелудочной железы, которую можно выполнить с помощью различных методов.
Внутрипротоковое папиллярное муцинозное новообразование поджелудочной железы (IPMN)
Впервые описанный в середине 1980-х годов, IPMN представляет собой кистозное новообразование поджелудочной железы, которое все чаще диагностируется как случайная находка на МРТ или компьютерной томографии брюшной полости, сделанной по другим показаниям.IPMN — это медленно растущая опухоль со злокачественным потенциалом. Были описаны два различных варианта: главный воздуховод и отводной воздуховод.
Главный воздуховод IPMN
Этот вариант заболевания может протекать бессимптомно, но часто отражает признаки и симптомы острого панкреатита. При эндоскопической оценке ампула Фатера (где проток поджелудочной железы встречается с желчным протоком) часто описывается как имеющая вид «рыбьего рта», который представляет собой муцинозный материал, выдавливаемый из протока поджелудочной железы в тонкий кишечник.Это высокая вязкость этой муцинозной жидкости, которая закупоривает проток поджелудочной железы и вызывает панкреатит. Может быть поражен сегмент главного протока поджелудочной железы или заболевание может затронуть весь главный проток поджелудочной железы. Уровень злокачественных новообразований очень высок (до 70% в описанных хирургических сериях). По этой причине у здоровых пациентов рекомендуется хирургическое удаление пораженной части поджелудочной железы. Если поражен весь проток, пациенту необходимо удалить всю поджелудочную железу (полная панкреатэктомия).
Отводящий воздуховод IPMN
Ветвь протока IPMN — это кистозные новообразования поджелудочной железы, обладающие злокачественным потенциалом. Многие из них протекают бессимптомно и выявляются визуализирующими исследованиями по другим показаниям. Однако эти кисты могут вызывать панкреатит или желтуху. Эти кисты могут обнаруживаться в разных частях железы и с одинаковой частотой встречаются у представителей обоих полов. Прилагаются большие усилия, чтобы отличить IPMN ответвления протока от серозных и муцинозных цистаденом.
Управление IPMN ответвления воздуховодов является сложной задачей.Риск злокачественной опухоли одной из этих кист в течение жизни не совсем известен, и его трудно определить. Для лечения этих кист нет лекарств. Пациенты и их врачи вынуждены выбирать между наблюдением и хирургическим удалением. Факторы, которые влияют на это решение, включают возраст пациента, наличие или отсутствие симптомов, размер кисты и наличие твердого компонента или узла на стенке. Хотя хирургическое удаление этих кист предотвратит развитие у пациента рака поджелудочной железы из этой кисты, операция на поджелудочной железе сопряжена с риском.Риск хирургического вмешательства должен быть тщательно взвешен с риском злокачественного новообразования при принятии решения о хирургическом удалении по сравнению с наблюдением.
Пациентов с вариантом IPMN с ответвлением протока, как правило, можно безопасно наблюдать, если:
- Киста бессимптомная
- Киста меньше 3 см
- Киста не имеет твердого компонента или узла на стенке
Псевдокисты поджелудочной железы
Острый панкреатит — это клинический синдром, характеризующийся болями в животе и спине, которые могут сопровождаться тошнотой, рвотой и лихорадкой.Анализы крови покажут повышенный уровень ферментов поджелудочной железы, а визуализирующие исследования (КТ или МРТ) покажут воспаление в поджелудочной железе и может быть жидкость вокруг поджелудочной железы. Эти скопления перипанкреатической жидкости могут в конечном итоге стать псевдокистой. Псевдокисты поджелудочной железы — это карманы с жидкостью, которые выстланы воспалительной или рубцовой тканью. Подавляющее большинство острых панкреатитов в США вызвано желчными камнями или алкоголем. Однако есть и другие, менее распространенные причины, такие как лекарства (например,тиазидные диуретики), очень высокий уровень триглицеридов в сыворотке и редкие генетические мутации.
Многие псевдокисты заживают без лечения. Однако может потребоваться дренирование больших и симптоматических псевдокистов. Внутренний дренаж — предпочтительный метод. В этой процедуре после созревания псеводкисты (через 6 недель после начала острого панкреатита) ее можно соединить с желудком или петлей кишечника. Это соединение часто может быть достигнуто эндоскопическим путем (эндоскопическая цистгастростомия или эндоскопическая цистентеростомия).Когда это невозможно, процедура может быть выполнена хирургическим путем. По возможности следует избегать внешнего дренажа, поскольку он создает связь между поджелудочной железой и кожей, на заживление которой уходит много месяцев. Внешний дренаж предназначен для пациентов, которые слишком больны, чтобы подвергнуться эндоскопическому или хирургическому дренированию, часто из-за инфекции или обострения панкреатита.
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете заболеванием поджелудочной железы, Центр поджелудочной железы здесь для вас.Если вам нужен диагноз, лечение или другое мнение, у нас есть целая команда экспертов, готовых помочь.
Позвоните нам по телефону (212) 305-9467 или воспользуйтесь онлайн-формой, чтобы связаться с нами сегодня.
Сопутствующие услуги
Связанные темы
Что такое поджелудочная железа? — Сеть действий по борьбе с раком поджелудочной железы
Ver esta página en español
Поджелудочная железа — это железа длиной около шести дюймов, расположенная в брюшной полости. Он имеет форму плоской груши и окружен желудком, тонкой кишкой, печенью, селезенкой и желчным пузырем.Широкий конец поджелудочной железы на правой стороне тела называется головкой. Средние секции — это шея и тело. Тонкий конец поджелудочной железы на левой стороне тела называется хвостом. Крючковидный отросток — это часть железы, которая изгибается назад и находится под головкой поджелудочной железы. Два очень важных кровеносных сосуда, верхняя брыжеечная артерия и верхняя брыжеечная вена, пересекаются за шейкой поджелудочной железы и перед крючковатым отростком. Поджелудочная железа является как экзокринной, так и эндокринной железой и выполняет две основные функции: пищеварение и регулирование уровня сахара в крови.
Поджелудочная железа и пищеварение
Экзокринные клетки поджелудочной железы вырабатывают ферменты, которые помогают пищеварению. Когда пища попадает в желудок, экзокринные клетки выделяют ферменты поджелудочной железы в систему небольших протоков, которые ведут к основному протоку поджелудочной железы. Проток поджелудочной железы проходит по всей длине поджелудочной железы и несет ферменты поджелудочной железы и другие выделения, вместе называемые панкреатическим соком.
Главный проток поджелудочной железы соединяется с общим желчным протоком, по которому желчь выходит из желчного пузыря, и вместе они соединяются с двенадцатиперстной кишкой в точке, называемой ампулой Фатера.Здесь желчь и ферменты поджелудочной железы попадают в двенадцатиперстную кишку, чтобы помочь перевариванию жиров, углеводов и белков.
Регламент уровня сахара в крови
Эндокринные клетки поджелудочной железы вырабатывают гормоны. Гормоны — это вещества, которые контролируют или регулируют определенные функции в организме. Обычно они производятся в одной части тела и переносятся через кровь, чтобы воздействовать на другую часть тела. Два основных гормона поджелудочной железы — это инсулин и глюкагон. Островковые клетки — это эндокринные клетки поджелудочной железы, которые производят и секретируют инсулин и глюкагон в кровоток.Инсулин снижает уровень сахара в крови, а глюкагон повышает уровень сахара в крови. Вместе эти два основных гормона поддерживают необходимый уровень сахара в крови.
Узнайте о раке поджелудочной железы
Рак поджелудочной железы начинается, когда аномальные клетки поджелудочной железы выходят из-под контроля и образуют опухоль. Симптомы, связанные с раком поджелудочной железы, часто расплывчаты, похожи на симптомы, вызванные другими состояниями, и могут отсутствовать на ранних стадиях заболевания. Узнайте о симптомах рака поджелудочной железы, типах рака поджелудочной железы, диагностике, лечении и многом другом.
Мы здесь, чтобы помочь
Чтобы получить бесплатные, подробные и персонализированные ресурсы и информацию о раке поджелудочной железы, свяжитесь с Центром пациентов.
Сеть действий по борьбе с раком поджелудочной железы благодарит Кэтлин Вагнер и поддержку Фонда Хэмилла и Фонда Пикелнера по исследованию рака поджелудочной железы при Онкологическом центре им. М.Д. Андерсона за иллюстрации, представленные на этой странице.
Информация предоставлена сетью действий по борьбе с раком поджелудочной железы, Inc.(«PanCAN») не заменяет медицинские консультации, диагностику, лечение или другие медицинские услуги. PanCAN может предоставлять вам информацию о врачах, продуктах, услугах, клинических испытаниях или методах лечения, связанных с раком поджелудочной железы, но PanCAN не рекомендует и не поддерживает какие-либо конкретные ресурсы здравоохранения. Кроме того, обратите внимание, что любая личная информация, которую вы предоставляете персоналу PanCAN во время телефонной и / или электронной переписки, может храниться и использоваться, чтобы помочь PanCAN выполнить свою миссию по оказанию помощи пациентам и поиску способов лечения и лечения рака поджелудочной железы.Сохраненная составная информация может использоваться для информирования программ и мероприятий PanCAN. Информация также может быть предоставлена в сводном или ограниченном формате третьим сторонам для руководства будущими исследованиями и образовательными мероприятиями по раку поджелудочной железы. PanCAN не будет предоставлять личную идентифицирующую информацию (например, ваше имя или контактную информацию) таким третьим лицам без вашего предварительного письменного согласия, если это не требуется или не разрешено законом. Для получения дополнительной информации о том, как мы можем использовать вашу информацию, вы можете найти нашу политику конфиденциальности на нашем веб-сайте по адресу https: // www.pancan.org/privacy/.
Поджелудочная железа: функции и нарушения
Поджелудочная железа — это орган железы. Он расположен в брюшной полости. Он является частью пищеварительной системы и производит инсулин и другие важные ферменты и гормоны, которые помогают расщеплять пищу.
Поджелудочная железа выполняет эндокринную функцию, поскольку выделяет соки непосредственно в кровоток, а также экзокринную функцию, поскольку выделяет соки в протоки.
Ферменты или пищеварительные соки секретируются поджелудочной железой в тонкий кишечник.Там он продолжает расщеплять пищу, покинувшую желудок.
Поджелудочная железа также производит гормон инсулин и выделяет его в кровоток, где он регулирует уровень глюкозы или сахара в организме. Проблемы с контролем инсулина могут привести к диабету.
Другие возможные проблемы со здоровьем включают панкреатит и рак поджелудочной железы. Поджелудочная железа расположена в брюшной полости и играет важную роль в пищеварении.
Поджелудочная железа — это орган длиной от 6 до 8 дюймов.Он проходит горизонтально по животу.
Самая большая часть находится на правой стороне живота, там, где желудок прикрепляется к первой части тонкой кишки, двенадцатиперстной кишке.
В этот момент частично переваренная пища переходит из желудка в тонкий кишечник и смешивается с секретами поджелудочной железы.
Узкая часть поджелудочной железы простирается до левой стороны живота рядом с селезенкой.
Проток проходит по всей длине поджелудочной железы и соединяется несколькими небольшими ветвями от железистой ткани.Конец этого протока соединен с аналогичным протоком, идущим от печени, по которому желчь доставляется в двенадцатиперстную кишку.
Около 95 процентов поджелудочной железы составляет экзокринная ткань. Он производит ферменты поджелудочной железы, помогающие пищеварению. Здоровая поджелудочная железа вырабатывает около 2,2 пинты (1 литра) этих ферментов каждый день.
Остальные 5 процентов составляют сотни тысяч эндокринных клеток, известных как островки Лангерганса. Эти кластеры клеток, похожие на виноград, вырабатывают важные гормоны, которые регулируют секрецию поджелудочной железы и контролируют уровень сахара в крови.
Здоровая поджелудочная железа вырабатывает химические вещества для переваривания пищи, которую мы едим.
Экзокринные ткани выделяют прозрачный водянистый щелочной сок, содержащий несколько ферментов. Они расщепляют пищу на мелкие молекулы, которые усваиваются кишечником.
Ферменты включают:
- трипсин и химотрипсин для переваривания белков
- амилаза для расщепления углеводов
- липаза для расщепления жиров на жирные кислоты и холестерин
Эндокринная часть, или островки Лангерганса, другие гормоны.
Бета-клетки поджелудочной железы выделяют инсулин при повышении уровня сахара в крови.
Инсулин:
- перемещает глюкозу из крови в мышцы и другие ткани для использования в качестве энергии
- помогает печени поглощать глюкозу, сохраняя ее в виде гликогена на случай, если организму потребуется энергия во время стресса или физических упражнений
Когда уровень сахара в крови падает, альфа-клетки поджелудочной железы выделяют гормон глюкагон.
Глюкагон вызывает расщепление гликогена на глюкозу в печени.
Затем глюкоза попадает в кровоток, восстанавливая нормальный уровень сахара в крови.
Проблемы с поджелудочной железой могут влиять на все тело.
Если, например, поджелудочная железа не производит достаточного количества пищеварительных ферментов, пища не усваивается должным образом. Это может привести к потере веса и диарее.
Островки Лангерганса отвечают за регулирование уровня глюкозы в крови. Слишком низкое производство инсулина увеличивает риск диабета, а уровень глюкозы в крови повышается.
Панкреатит
Панкреатит относится к острому или хроническому воспалению поджелудочной железы. Это может привести к вторичному диабету.
Воспаление может возникнуть, если главный проток поджелудочной железы заблокирован желчным камнем или опухолью.
Сок поджелудочной железы накапливается в поджелудочной железе, вызывая повреждение поджелудочной железы. Поджелудочная железа может начать переваривать саму себя.
Панкреатит может возникнуть в результате паротита, камней в желчном пузыре, травм и употребления алкоголя, стероидов и наркотиков.
Острый панкреатит встречается редко, но требует немедленной медицинской помощи.
Симптомы включают:
- сильную боль в животе, болезненность и отек
- тошноту и рвоту
- лихорадку
- мышечные боли
Немедленное лечение обычно проводится с помощью жидкостей и обезболивающих. Пациенты часто не хотят есть вначале, но если панкреатит протекает в легкой форме, они снова начнут есть снова относительно быстро.
Если возникла вторичная инфекция, может потребоваться операция.
Хронический панкреатит может развиться, если острый панкреатит повторяется неоднократно, что приводит к необратимым повреждениям.
Наиболее частой причиной является злоупотребление алкоголем, и от нее чаще всего страдают мужчины среднего возраста.
Симптомы включают:
- постоянную боль в верхней части живота и спине
- потеря веса
- диарея
- диабет
- легкая желтуха
наследственный панкреатит может возникнуть по наследству, если есть проблема поджелудочной железы. кишечник.У человека в возрасте до 30 лет может возникнуть повторный острый панкреатит, который перерастет в хроническое состояние.
Это прогрессирующее состояние, которое может привести к необратимому повреждению. Человек может испытывать боль, диарею, недоедание или диабет. Лечение направлено на уменьшение боли и восполнение утраченных ферментов.
Для пациентов из группы риска доступно генетическое тестирование.
Рак поджелудочной железы
Рак может развиться в поджелудочной железе. Точная причина часто неизвестна, но часто она связана с курением или пьянством.
К другим факторам риска относятся:
Симптомы включают:
- боль в верхней части живота, когда опухоль давит на нервы
- желтуха, пожелтение кожи и глаз и потемнение мочи, поскольку рак мешает желчью проток и печень
- потеря аппетита, тошнота и рвота
- значительная потеря веса и слабость
- бледный или серый стул и избыток жира в стуле
Симптомы могут не появиться до тех пор, пока рак не перейдет в запущенную стадию.К тому времени может быть уже слишком поздно для успешного лечения. Прогноз рака поджелудочной железы обычно плохой.
Лечение обычно включает хирургическое вмешательство, химиотерапию, лучевую терапию или их комбинацию.
Паллиативное лечение направлено на уменьшение боли.
Рак поджелудочной железы является четвертой по частоте причиной рака у мужчин в Соединенных Штатах (США) и пятой среди женщин. Ежегодно диагностируется более 37 000 новых случаев.
Диабет
Диабет 1 типа является аутоиммунным заболеванием.Это происходит, когда иммунная система атакует и разрушает бета-клетки поджелудочной железы, так что они больше не могут производить инсулин. Точная причина остается неизвестной, но она может быть связана с генетическими факторами и факторами окружающей среды, включая вирусы.
Диабет 2 типа начинается, когда мышцы, жир и клетки печени становятся неспособными перерабатывать глюкозу. Поджелудочная железа реагирует производством дополнительного инсулина, но со временем не может производить достаточно инсулина. Организм больше не может контролировать уровень глюкозы в крови.
Другие проблемы, которые могут возникнуть, включают:
- Экзокринная недостаточность поджелудочной железы (EPI): поджелудочная железа не производит достаточного количества ферментов
- Кисты поджелудочной железы: их можно удалить хирургическим путем, если существует риск рака
- Сбор жидкости поджелудочной железы: В результате ряда состояний это может привести к боли и лихорадке
- Синдром Золлингера-Эллисона: опухоль, известная как гастинома, развивается в поджелудочной железе или двенадцатиперстной кишке
Соблюдение сбалансированной диеты, отказ от курения и чрезмерного употребления алкоголя поможет сохранить здоровье. поджелудочная железа здорова.
Национальный фонд поджелудочной железы рекомендует:
- потреблять не более 20 граммов жира в день
- избегать алкоголя
- пить много воды для поддержания гидратации
Постная диета может вызвать регенерацию поджелудочной железы, что может помочь людям с диабетом, согласно результатам исследования на животных, опубликованного в феврале 2017 года.
Пост предполагает потребление гораздо меньше калорий, чем обычно, в течение нескольких дней.
Национальный фонд поджелудочной железы предлагает аналогичную стратегию для людей, которые испытывают обострение панкреатической боли.Они предлагают придерживаться чистой жидкой диеты в течение 1-2 дней, включая виноградный сок, бульон, желатин, яблоко и клюкву.
Пост не может обеспечить все необходимые питательные вещества для хорошего самочувствия. После голодания люди должны убедиться, что они едят питательную пищу, чтобы восполнить потерю питательных веществ.
Голодание следует предварительно обсудить с врачом.
Поджелудочная железа: функции и нарушения
Поджелудочная железа — это орган железы. Он расположен в брюшной полости. Он является частью пищеварительной системы и производит инсулин и другие важные ферменты и гормоны, которые помогают расщеплять пищу.
Поджелудочная железа выполняет эндокринную функцию, поскольку выделяет соки непосредственно в кровоток, а также экзокринную функцию, поскольку выделяет соки в протоки.
Ферменты или пищеварительные соки секретируются поджелудочной железой в тонкий кишечник. Там он продолжает расщеплять пищу, покинувшую желудок.
Поджелудочная железа также производит гормон инсулин и выделяет его в кровоток, где он регулирует уровень глюкозы или сахара в организме. Проблемы с контролем инсулина могут привести к диабету.
Другие возможные проблемы со здоровьем включают панкреатит и рак поджелудочной железы. Поджелудочная железа расположена в брюшной полости и играет важную роль в пищеварении.
Поджелудочная железа — это орган длиной от 6 до 8 дюймов. Он проходит горизонтально по животу.
Самая большая часть находится на правой стороне живота, там, где желудок прикрепляется к первой части тонкой кишки, двенадцатиперстной кишке.
В этот момент частично переваренная пища переходит из желудка в тонкий кишечник и смешивается с секретами поджелудочной железы.
Узкая часть поджелудочной железы простирается до левой стороны живота рядом с селезенкой.
Проток проходит по всей длине поджелудочной железы и соединяется несколькими небольшими ветвями от железистой ткани. Конец этого протока соединен с аналогичным протоком, идущим от печени, по которому желчь доставляется в двенадцатиперстную кишку.
Около 95 процентов поджелудочной железы составляет экзокринная ткань. Он производит ферменты поджелудочной железы, помогающие пищеварению. Здоровая поджелудочная железа вырабатывает около 2,2 пинты (1 литра) этих ферментов каждый день.
Остальные 5 процентов составляют сотни тысяч эндокринных клеток, известных как островки Лангерганса. Эти кластеры клеток, похожие на виноград, вырабатывают важные гормоны, которые регулируют секрецию поджелудочной железы и контролируют уровень сахара в крови.
Здоровая поджелудочная железа вырабатывает химические вещества для переваривания пищи, которую мы едим.
Экзокринные ткани выделяют прозрачный водянистый щелочной сок, содержащий несколько ферментов. Они расщепляют пищу на мелкие молекулы, которые усваиваются кишечником.
Ферменты включают:
- трипсин и химотрипсин для переваривания белков
- амилаза для расщепления углеводов
- липаза для расщепления жиров на жирные кислоты и холестерин
Эндокринная часть, или островки Лангерганса, другие гормоны.
Бета-клетки поджелудочной железы выделяют инсулин при повышении уровня сахара в крови.
Инсулин:
- перемещает глюкозу из крови в мышцы и другие ткани для использования в качестве энергии
- помогает печени поглощать глюкозу, сохраняя ее в виде гликогена на случай, если организму потребуется энергия во время стресса или физических упражнений
Когда уровень сахара в крови падает, альфа-клетки поджелудочной железы выделяют гормон глюкагон.
Глюкагон вызывает расщепление гликогена на глюкозу в печени.
Затем глюкоза попадает в кровоток, восстанавливая нормальный уровень сахара в крови.
Проблемы с поджелудочной железой могут влиять на все тело.
Если, например, поджелудочная железа не производит достаточного количества пищеварительных ферментов, пища не усваивается должным образом. Это может привести к потере веса и диарее.
Островки Лангерганса отвечают за регулирование уровня глюкозы в крови. Слишком низкое производство инсулина увеличивает риск диабета, а уровень глюкозы в крови повышается.
Панкреатит
Панкреатит относится к острому или хроническому воспалению поджелудочной железы. Это может привести к вторичному диабету.
Воспаление может возникнуть, если главный проток поджелудочной железы заблокирован желчным камнем или опухолью.
Сок поджелудочной железы накапливается в поджелудочной железе, вызывая повреждение поджелудочной железы. Поджелудочная железа может начать переваривать саму себя.
Панкреатит может возникнуть в результате паротита, камней в желчном пузыре, травм и употребления алкоголя, стероидов и наркотиков.
Острый панкреатит встречается редко, но требует немедленной медицинской помощи.
Симптомы включают:
- сильную боль в животе, болезненность и отек
- тошноту и рвоту
- лихорадку
- мышечные боли
Немедленное лечение обычно проводится с помощью жидкостей и обезболивающих. Пациенты часто не хотят есть вначале, но если панкреатит протекает в легкой форме, они снова начнут есть снова относительно быстро.
Если возникла вторичная инфекция, может потребоваться операция.
Хронический панкреатит может развиться, если острый панкреатит повторяется неоднократно, что приводит к необратимым повреждениям.
Наиболее частой причиной является злоупотребление алкоголем, и от нее чаще всего страдают мужчины среднего возраста.
Симптомы включают:
- постоянную боль в верхней части живота и спине
- потеря веса
- диарея
- диабет
- легкая желтуха
наследственный панкреатит может возникнуть по наследству, если есть проблема поджелудочной железы. кишечник.У человека в возрасте до 30 лет может возникнуть повторный острый панкреатит, который перерастет в хроническое состояние.
Это прогрессирующее состояние, которое может привести к необратимому повреждению. Человек может испытывать боль, диарею, недоедание или диабет. Лечение направлено на уменьшение боли и восполнение утраченных ферментов.
Для пациентов из группы риска доступно генетическое тестирование.
Рак поджелудочной железы
Рак может развиться в поджелудочной железе. Точная причина часто неизвестна, но часто она связана с курением или пьянством.
К другим факторам риска относятся:
Симптомы включают:
- боль в верхней части живота, когда опухоль давит на нервы
- желтуха, пожелтение кожи и глаз и потемнение мочи, поскольку рак мешает желчью проток и печень
- потеря аппетита, тошнота и рвота
- значительная потеря веса и слабость
- бледный или серый стул и избыток жира в стуле
Симптомы могут не появиться до тех пор, пока рак не перейдет в запущенную стадию.К тому времени может быть уже слишком поздно для успешного лечения. Прогноз рака поджелудочной железы обычно плохой.
Лечение обычно включает хирургическое вмешательство, химиотерапию, лучевую терапию или их комбинацию.
Паллиативное лечение направлено на уменьшение боли.
Рак поджелудочной железы является четвертой по частоте причиной рака у мужчин в Соединенных Штатах (США) и пятой среди женщин. Ежегодно диагностируется более 37 000 новых случаев.
Диабет
Диабет 1 типа является аутоиммунным заболеванием.Это происходит, когда иммунная система атакует и разрушает бета-клетки поджелудочной железы, так что они больше не могут производить инсулин. Точная причина остается неизвестной, но она может быть связана с генетическими факторами и факторами окружающей среды, включая вирусы.
Диабет 2 типа начинается, когда мышцы, жир и клетки печени становятся неспособными перерабатывать глюкозу. Поджелудочная железа реагирует производством дополнительного инсулина, но со временем не может производить достаточно инсулина. Организм больше не может контролировать уровень глюкозы в крови.
Другие проблемы, которые могут возникнуть, включают:
- Экзокринная недостаточность поджелудочной железы (EPI): поджелудочная железа не производит достаточного количества ферментов
- Кисты поджелудочной железы: их можно удалить хирургическим путем, если существует риск рака
- Сбор жидкости поджелудочной железы: В результате ряда состояний это может привести к боли и лихорадке
- Синдром Золлингера-Эллисона: опухоль, известная как гастинома, развивается в поджелудочной железе или двенадцатиперстной кишке
Соблюдение сбалансированной диеты, отказ от курения и чрезмерного употребления алкоголя поможет сохранить здоровье. поджелудочная железа здорова.
Национальный фонд поджелудочной железы рекомендует:
- потреблять не более 20 граммов жира в день
- избегать алкоголя
- пить много воды для поддержания гидратации
Постная диета может вызвать регенерацию поджелудочной железы, что может помочь людям с диабетом, согласно результатам исследования на животных, опубликованного в феврале 2017 года.
