излечивает ли резекция от заболевания 3 степени и какие могут быть последствия ампутации
 Дисплазия шейки матки – это патология, которая позиционируется как предраковая.
Дисплазия шейки матки – это патология, которая позиционируется как предраковая.
Данный недуг может проявится у женщины любого возраста, но чаще всего наблюдается у представительниц прекрасного пола, находящихся в репродуктивном периоде.
Нередко диспластические процессы формируются на фоне эрозийного поражения шейки, поэтому, женщинам, у которых наблюдается эрозия, необходимо более тщательно следить за своим здоровьем.
Клиническая картина дисплазии не яркая, что приводит к тому, что женщина обращается за помощью специалиста уже в запущенной стадии недуга.
Что такое дисплазия?
Цервикальная дисплазия – это изменение числа эпителиальных слоев, которые составляют слизистую шейки. Но самые верхние слои клеток и базальная мембрана в этот патологический процесс не вовлекаются.
Это достаточно опасная патология, которая может стать причиной онкологии
В норме слизистая шейки состоит из трех слоев, новые клетки образуются в самом нижнем базальном слое. По мере того как клетки созревают, они продвигаются к верхнему слою, но при этом их округлая форма изменяется и становится плоской, а ядро значительно уменьшается в размере.
При дисплазии клеточные структуры в размере не уменьшаются, а остаются крупными, к тому же возможно появление клеток, которые имеют два ядра.
Все эти процессы приводят к тому, что границы между слоями слизистой стираются, и развивается атипия.
Но при этом атипичные клетки не покидают пределы базальной мембраны, и не обладают высокой скоростью деления и роста.
Пока этот процесс сдерживается, заболевание считается предраковым, но как только атипичные клетки начнут быстро расти и поражать соседние ткани, развивается инвазивная форма онкологии.
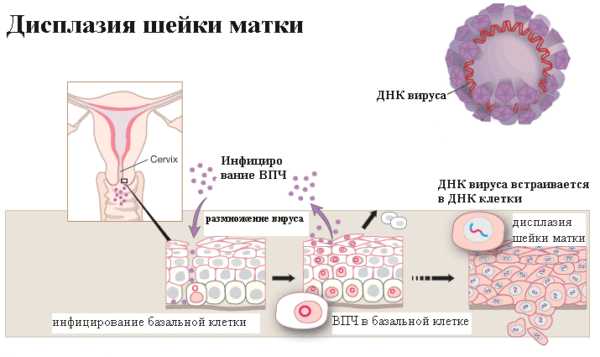
Причины появления
возникновения дисплазии считается негативное воздействие на клетки слизистой вируса папилломы.Самый большой риск представляют онкогенные штаммы вируса – 16, 18. Папилломавирус может длительное время находиться на слизистой и никак себя не проявлять, но при наличии провоцирующих факторов, он активизируется.
Вирус встраивается в здоровые клетки и изменяет их строение.
При наличии папилломавируса в крови необходимо поддерживать работу иммунной системы на должном уровне, поскольку сильный иммунитет подавляет активизацию вируса, а, следовательно, риск развития патологии будет снижаться.
Дисплазия может быть спровоцирована:
- герпесной инфекцией;
- хламидиозом;
- трихомониазом;
- недостатком фолиевой кислоты;
- ранним началом половой жизни;
- частыми родами и абортами;
- механическими повреждениями слизистой;
- гормональными нарушениями;
- частой сменой половых партнеров;
- наличием у интимного партнера онкологии полового члена.

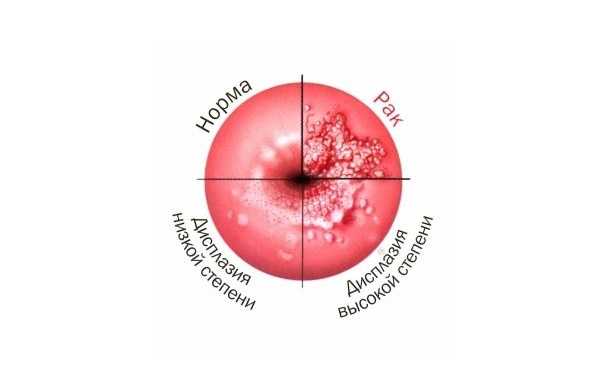
Степени заболевания
Дисплазия различается по степени углубленности патологического процесса, а также по выраженности клеточных изменений:
дисплазии считается . При этом изменений в базальном слое практически не наблюдается. В анализах можно обнаружить признаки присутствия вируса папилломы, а что касается распространенности процесса – изменения затрагивают только треть эпителиальной ткани. дисплазии называют . Структурные изменения в этом случае более выраженные, патология распространяется на половину эпителиального слоя, а клеточные морфологические изменения активно прогрессируют.На анализах можно видеть патологическое деление клеток, а также обнаружить клетки с крупными ядрами или с несколькими ядрами.
Данная степень считается неинвазивным раком, который отличается от инвазивного онкологического процесса тем, что на сосуды, мышечную ткани и нервы он не распространяется.
Когда требуется операция?
В большинстве случаев дисплазию лечат консервативными методиками или же поврежденные ткани удаляются с поверхности шейки разными способами
О других способах лечения дисплазии читайте .
Для такой операции нужны строгие показания:
- распространение патологического процесса глубоко в цервикальный канал;
- отсутствие эффективности других видов лечения;
- подозрение на развитие злокачественного процесса.
ВАЖНО!
Женщинам, находящимся в репродуктивном периоде необходимо знать, что ампутация матки не будет впоследствии препятствием для зачатия, вынашивания ребенка и родов.
Методы удаления
Иссечение шейки матки может проводиться несколькими методами
- Ножевая ампутация. Этот вид вмешательства применяется при первой стадии ракового заболевания. Операция проводится при помощи скальпеля, при этом хирург удаляет не только саму шейку, но и параметральную клетчатку, а также верхнюю часть влагалища.
- применяется в тяжелой степени дисплазии. Резекция происходит при помощи специальных инструментов, которые можно настаивать на определенную волну в зависимости от анатомических особенностей шейки. Для применения этой методики имеются некоторые противопоказания – лейкоцитоз, воспаление в острой стадии, патологическое строение шейки.
- Лазерную ампутацию применяют достаточно часто
- Криодеструкция. Данная процедура ампутации шейки матки проводится при помощи специального оборудования, которое позволяет охлаждать азот до крайне низких температур. Операция бескровная, а кроме того, в результате мгновенного поражения нервных окончаний, имеется возможность обойтись без использования большого количества обезболивающих препаратов. Надо сказать, что зона крионекроза определяется очень четко, поэтому окружающие ткани не повреждаются.
Это основные методы удаления шейки матки, которые успешно применяются врачами уже много лет.
К сожалению, в некоторых случаях пациентке приходится назначать полное или частичное удаление шейки матки. В настоящее время существует ряд методик, которые позволяют провести эту операцию за относительно короткий отрезок времени и с минимальной кровопотерей. Наиболее оптимальными методами считаются криодеструкция и радиоволновое удаление поврежденного органа. Как правило, удаление шейки матки не виляет на возможность женщины в последствии иметь детей, однако, некоторые способы могут стать причиной бесплодия. Поэтому женщина обязательно должна сообщить врачу о своих панах на будущее, чтобы специалист мог подобрать наиболее оптимальный вариант операционного вмешательства.
Послеоперационный период
Естественно длительность и сложность восстановительного периода зависит от обширности вмешательства и от индивидуальных особенностей организма женщины. Обычно восстановление после операции занимает от месяца до двух.
В первые часы после операции по удалению шейки матки пациентка должна находиться в послеоперационной палате, откуда ее впоследствии переводят на неделю в обычную палату.
Для обезболивания назначаются анальгетики, а, чтобы не допустить воспаления – антибиотики, например, Ципролет
Во время восстановительного периода женщина должна исключить половые контакты, а также не принимать ванны, не плавать в бассейнах и естественных водоемах.
Рекомендуется использование вагинальных свечей, тампонов с лекарственными средствами, спринцевания.
Не желательно заниматься спортом, поднимать тяжести, а также заниматься тяжелой физической работой.

Возможен ли рецидив?
Рецидив дисплазии после удаления шейки матки возможен в крайне редких случаях.
Для предупреждения рецидива, после операции необходима противовирусная терапия, а также коррекция гормональных нарушений.
Какие могут быть последствия
В первый послеоперационный месяц у женщины могут наблюдаться выделения коричневого цвета, но их количество в норме небольшое.
Если же интенсивность выделений увеличилась или возникло кровотечение, необходимо в срочном порядке обращаться к врачу.
Кроме этого после удаления шейки матки у женщины могут проявиться следующие неприятные последствия:
- повреждение мочевого пузыря;
- свищ;
- воспалительный процесс в послеоперационном шве;
- проникновение в рану инфекционных агентов;
- возникновение рубца;
- спаечный процесс;
- рецидив недуга;
- нарушение менструального цикла;
- проблемы с репродуктивной системой.
ОСТОРОЖНО!
Снизить вероятный риск перечисленных осложнений помогает тщательная и грамотная подготовка к операции, регулярные осмотры врача в послеоперационный
период, а также ответственный подход пациентки к рекомендациям специалиста, которые она должна в точности выполнять.
Отзывы женщин
Оценка препарата или метода лечения Использовали препарат? Добавьте свой отзыв!Заключение и выводы
Дисплазия обязательно должна лечиться своевременно.
В 1 и 2 степени недуга можно обойтись консервативными методиками, или удалять только поврежденные ткани.
3 степень дисплазии – это очень опасное состояние, которое практически во всех случаях заканчивается удалением шейки матки.
Поэтому врачи еще раз настоятельно рекомендуют не запускать недуги, находить время для своего здоровья, и приходить на профилактические осмотры.
Полезное видео
Из видео вы узнаете о лечении дисплазии шейки матки:
Вконтакте
Google+
Одноклассники
zhenskoe-zdorovye.com
Современное лечение дисплазии шейки матки
Что такое дисплазия шейки матки
Дисплазия шейки матки – патологическое состояние, которое характеризуется избыточным клеточным ростом и обнаружением атипичных клеток в мазке. Во многих случаях развитие данной патологии связано с вирусом папилломы человека (ВПЧ), который передается при половых контактах и может приводить к мутации клеток слизистой. Чаще всего дисплазия встречается у женщин моложе тридцати лет, однако может возникать в любом возрасте. В некоторых случаях запущенная дисплазия шейки матки (всего выделяют три стадии процесса) может привести к развитию раковой опухоли.
Если изменения выражены слабо, иммунная система женщины часто справляется с проблемой самостоятельно, и тогда, на фоне регулярных диагностических процедур, никакого иного медицинского вмешательства не требуется. Если же данные диагностики будут свидетельствовать о том, что дисплазия шейки матки прогрессирует, доктор порекомендует женщине прибегнуть к одному из современных методов лечения с учетом возраста пациентки, ее акушерского анамнеза, степени запущенности процесса и ряда других факторов.
Современные методы лечения дисплазии шейки матки
Применяемые в настоящее время алгоритмы лечения дисплазии шейки матки можно обобщенно разделить на две большие группы, руководствуясь базовым принципом, лежащим в их основе: это разрушение пораженного участка или его удаление.
К методам, основанным на разрушении (абляции) относятся: воздействие лазером, криотерапия и прижигание электрическим током. Если же избранный принцип лечения дисплазии – удаление, то доктор предложит прибегнуть к конизации шейки матки либо гистерэктомии.
Итак, попробуем разобраться, в чем суть перечисленных методов лечения дисплазии, и какие у каждого из них имеются достоинства и недостатки.
Принцип разрушения, или абляции, подразумевает, что в результате воздействия лазера, низких температур либо электрического тока, пораженный дисплазией участок ткани будет отторгнут, после чего на его месте регенерируют здоровые структуры.
Лазерная коагуляция при дисплазии шейки матки
Лазерная коагуляция является наиболее простым и безопасным способом воздействия в ходе которого, под контролем кольпоскопии, направленный поток лазерного излучения воздействует на патологически измененные клетки, при этом не затрагивая здоровые. Процедура, как правило, проводится под местной анестезией, однако по желанию пациентки возможно погружение в медикаментозный сон. Преимуществами лазерной коагуляции дисплазии являются безболезненность, стерильность, отсутствие кровотечения. Риск возникновения рубцов определяется не только профессионализмом хирурга, но и необходимой глубиной воздействия (она возрастает пропорционально запущенности патологического процесса). При незначительной глубине воздействия рубцов после лечения дисплазии методом лазерной коагуляции, как правило, не остается.
Процедура считается безопасной, риск осложнений минимален. Редко возникают кровотечения, инфицирование возможно только при несоблюдении гигиенических рекомендаций. При значительной глубине воздействия, с течением времени, может развиться патологическое сужение шейки матки, для профилактики которого женщине может быть рекомендовано применение местных препаратов. В дальнейшем у этого способа лечения дисплазии не исключены осложнения при беременности, связанные с недостаточностью шейки матки в результате разрушения значительных объёмов ее ткани. Впрочем, последнее более характерно для множественных процедур, в то время как однократное воздействие никак не отражается на женской фертильности.
Криотерапия при дисплазии шейки матки
Хорошей альтернативой лазерной коагуляции для лечения дисплазии является криотерапия. Этот метод также довольно безопасен и сопряжен с минимальной травматизацией здоровых тканей. Криотерапию часто рекомендуют молодым девушкам и женщинам, планирующим беременность.
Чаще всего в ходе манипуляции используют жидкий азот либо углекислый газ. Патологически измененная зона под воздействием низких температур отторгается, а на ее месте регенерируют здоровые клетки. Рубцов после криотерапии не остается, кровотечения практически исключены, инфекционные осложнения встречаются редко. Единственным существенным недостатком этого средства лечения дисплазии можно назвать продолжительный восстановительный период, который иногда может занять до трех месяцев. Если женщина стремится сократить это время, то более предпочтительно рекомендовать ей лазерную коагуляцию, которая обычно завершается регенерацией уже через полтора месяца, а иногда и раньше.
Электрокоагуляция при дисплазии шейки матки
Электрокоагуляция шейки матки при дисплазии хороша невысокой стоимостью, однако сопряжена при этом с высоким риском осложнений, и потому может быть рекомендована далеко не каждой пациентке. В ходе процедуры пораженный участок слизистой оболочки шейки матки подвергается направленному воздействию электрического тока, после чего некротизируется и отторгается. На месте некроза, как правило, образуется соединительнотканный рубец. Это приводит к снижению эластичности шейки матки, ее сужению, и может негативно отразиться на детородной функции женщины в дальнейшем. Именно по этой причине молодым девушкам и женщинам, планирующим в будущем рождение ребенка, для лечения дисплазии данный метод не рекомендован. Кроме того, электрокоагуляция считается довольно травматичным и болезненным воздействием, которое может осложниться кровотечением. Не исключен и риск присоединения инфекции, так что женщине стоит очень внимательно отнестись к соблюдению правил гигиены в послеоперационном периоде.
Операция при дисплазии
В некоторых случаях специалист может предпочесть абляции удаление патологически измененной части органа. Как правило, так поступают в случае запущенной дисплазии и высокого риска малигнизации, либо при необходимости направить удаленную ткань на микроскопическое исследование.
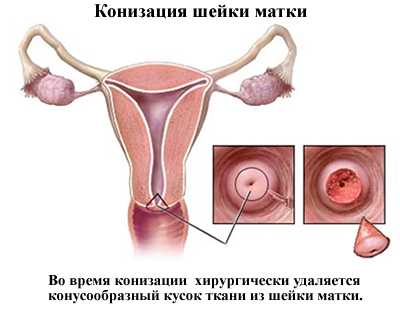
Конизация шейки матки при дисплазии
Процедура конизации шейки матки при дисплазии может проводиться несколькими способами, однако принцип всегда один и тот же: конусовидный участок, включающий часть шейки матки и цервикального канала, удаляется, после чего может быть направлен на гистологическое исследование.
Если результаты микроскопии позволяют исключить инвазивный рак, то проведенная процедура приравнивается к излечению пациентки. В иных случаях может быть рекомендовано дальнейшее, более радикальное лечение, вплоть до гистерэктомии.
Наиболее часто конизация шейки матки проводится с использованием направленных радиоволн высокой частоты. Альтернативой является применение лазерной хирургии, однако, ввиду более высокой стоимости, этот вариант менее популярен. Большая часть женщин хорошо переносит процедуру лечения дисплазии под местной анестезией, однако по желанию пациентки возможен общий наркоз. Шейка матки окрашивается специальным йодовым раствором, который позволяет визуализировать измененные фрагменты слизистой, после чего под контролем кольпоскопии участок трансформации вырезается петлей электрода и удаляется щипцами.
Несмотря на кажущуюся сложность, процедура конизации шейки матки занимает не более получаса. После ее проведения, как правило, в течение месяца могут наблюдаться темные выделения и болезненные ощущения внизу живота. Женщине в первый месяц после конизации шейки матки противопоказаны половые контакты, излишние нагрузки и ванны (принимать душ можно).
К ранним осложнениям этого метода лечения дисплазии шейки матки можно отнести кровотечение и присоединение инфекции, однако при соблюдении всех рекомендаций лечащего врача риск их возникновения минимален. Поздние осложнения могут быть связаны со стенозом канала шейки матки, либо ее наружного отверстия. Также нежелательные явления могут возникать при беременности и родах, поэтому женщины, планирующие рождение ребенка после проведения процедуры, требуют особого внимания со стороны врача, ведущего беременность.
Гистерэктомия при дисплазии шейки матки
Гистерэктомия (хирургическое удаление матки) представляет собой наиболее радикальный путь решения проблемы. Как правило, эта травматичная для женщины как физически, так и психологически, манипуляция проводится только в случае крайне высокого риска малигнизации участка дисплазии, когда другие методы лечения оказались неэффективными. В настоящее время большинство клиник проводят гистерэктомию лапароскопически – через небольшие проколы в брюшной стенке, либо через влагалище.
Лечение дисплазии с помощью хирургической операции проводится под спинальной анестезией, либо пациентка погружается в медикаментозный сон. Восстановительный период занимает до 3 недель, однако отправиться из клиники домой можно уже на следующий день. Многие клиники используют шовный материал, который рассасывается самостоятельно, так что процедуры снятия швов удается избежать.
В некоторых случаях дисплазии допустимо удалить не всю матку, а лишь ее шейку, сохранив тем самым для женщины возможность иметь ребенка в будущем.
Современное лечение дисплазии шейки матки позволяет своевременно избавиться от негативных последствий заболевания
В настоящее время медицина может предложить разнообразные способы лечения дисплазии шейки матки, и многие из них позволяют избежать каких-либо негативных последствий для женского здоровья. Однако это возможно только в том случае, если женщина следит за своим здоровьем и регулярно посещает гинеколога. Так дисплазия шейки матки будет выявлена своевременно и излечена наименее травматичным способом.
Автор: Кристина Соловьева
Распространенные гинекологические заболевания
carence.ru
Удаление шейки матки при дисплазии
Среди предраковых болезней шейки матки дисплазия занимает ведущее место. Патология поражает женщин разных возрастных групп, однако, наиболее часто она встречается именно в репродуктивном возрасте.
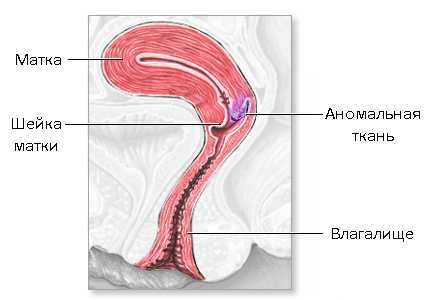
Дисплазия шейки матки или так называемая цервикальная интраэпителиальная неоплазия – это изменения атипичного характера, которые затрагивают структурное строение органа. Патология возникает во влагалищной области шейки матки и по-другому может определяться как плоскоклеточные интраэпителиальные повреждения.
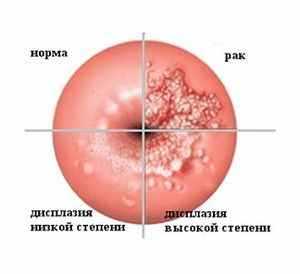
При начальной степени недуг полностью излечим. Отсутствие адекватной диагностики и терапии может привести к серьёзным последствиям,например,удалению шейки матки.
Механизм возникновения дисплазии шейки матки
Шейка отличается цилиндрической формой. Эта нижняя часть матки соединяет влагалище и полость мышечного органа посредством узкого цервикального канала. Его внутренний зев относится к телу матки, в то время как наружный зев находится у влагалища. Канал выстлан особыми цилиндрическими клетками эпителия или слизистой, включающими в себя железы. Их функция заключается в продуцировании слизи. Эта слизь предотвращает заброс патогенной микрофлоры в маточную полость из влагалища.
Зев матки является зоной перехода цилиндрических клеток в плоские, которые характерны для области влагалища и влагалищной части матки.
Шейка матки представлена двумя участками:
- надвлагалищным;
- влагалищным.
Влагалищная часть визуализируется во время гинекологического осмотра вагинальным зеркалом. В отличие от цервикального шеечного канала, этот участок не содержит желез и отличается бледно-розовым цветом.
Механизм развития патологии тесно связан со структурой влагалищной области шейки матки.
- Базально-парабазальный нижний слой. Он представлен соответственно базальными и парабазальными клетками. Под этим слоем находятся мышцы, сосуды и нервные окончания. Его особенностью является наличие молодых, непрерывно делящихся клеток.
- Промежуточный слой. Он включает в себя созревающие эпителиальные клетки.
- Поверхностный или функциональный слой. Здесь располагаются созревшие клетки, которые имеют округлую форму и одно ядро больших размеров. По мере поднятия эпителиальных клеток в высшие слои, они подвергаются уплощению, а их ядра – уменьшению.
При образовании дисплазии шейки матки клетки превращаются в нетипичные или атипичные. Это значит, что они утрачивают свою округлость, достигая при этом абсолютно разных форм и объёмов. Эпителиальные клетки с признаками атипии зачастую имеют два и более ядра.Функциональное деление на слои также не определяется.
Нетипичные клетки занимают промежуточное положение между здоровыми и злокачественными клетками. Со временем атипия эпителия переходит в рак, что вызывает необходимость удаления шейки матки.
Прогрессирование патологического процесса определяет тяжесть заболевания или её степени.
- CIN I. Дисплазия этой степени определяется как лёгкая и охватывает меньше половины толщины эпителия.
- CIN II. Этот термин означает умеренную или так называемую среднюю степень дисплазии. Признаки атипии распространяются более чем на половину глубины эпителиального слоя.
- CIN III. Тяжёлая степень характеризуется тотальным поражением эпителиальных слоёв.
Дисплазия 3 степени классифицируется как неинвазивный рак и нередко становится причиной удаления шейки матки.
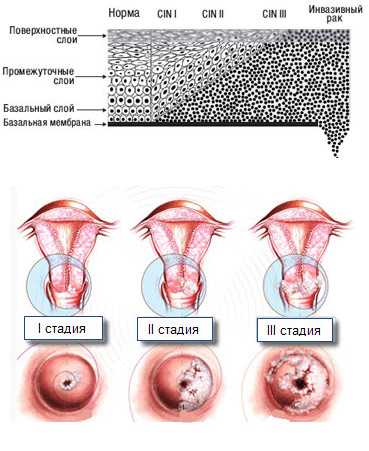
Болезнь 3 степени отличается от рака нераспространённостью патологического процесса в соседние ткани.
Дисплазия шейки матки может:
- прогрессировать и перерождаться в злокачественную опухоль;
- стабилизироваться;
- регрессировать за счёт вытеснения нормальными эпителиальными клетками.
Прогрессирование патологического процесса представляет собой самый неблагоприятный вариант дисплазии, который может привести к удалению шеечной части матки.
Причины и факторы, провоцирующие дисплазию шейки матки
Учёные доказали влияние вируса папилломы человека на клеточную мутацию шейки матки. Патологию вызывают только некоторые типы вируса, обладающие высокой онкогенностью. Среди них можно отметить 16 и 18 типы ВПЧ. У абсолютного большинства пациенток с диагностируемой атипией эпителия были выявлены опасные разновидности ВПЧ, что позволило установить основную причину дисплазии шейки матки.
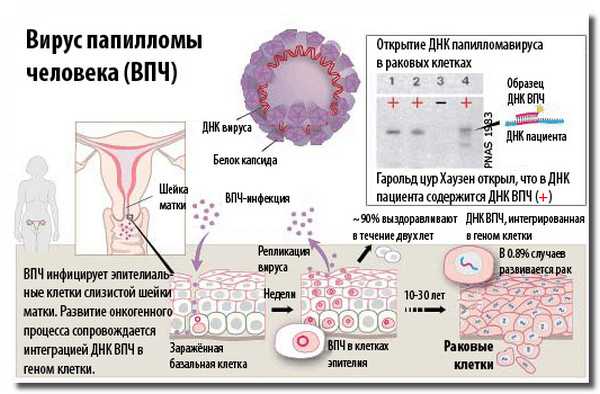
Существуют неблагоприятные факторы, которые способствуют возникновению структурных изменений ткани шейки матки:
- иммунный и гормональный дисбаланс;
- курение;
- приём некоторых медикаментов;
- хронический стресс;
- несбалансированное питание;
- хронические гинекологические болезни воспалительного характера;
- некоторые особенности интимной жизни, например, её ранний старт;
- многократные роды;
- механические повреждения шеечной ткани при хирургических манипуляциях.
Сочетание неблагоприятных факторов может привести к клеточной мутации и последующему удалению шейки матки.
Симптоматика при дисплазии
Заболевание протекает бессимптомно в большинстве случаев. Наличие признаков и симптомов обычно свидетельствует о развитии сопутствующих патологий.
Среди признаков при дисплазии можно отметить:
- дискомфорт в области половых органов, проявляющийся зудом, чувством покалывания, припухлостью, жжением;
- неприятные ощущения и контактные выделения при половых актах;
- бели, сопровождающиеся неприятным запахом.
Отсутствие характерной клинической картины приводит к поздней диагностике и несвоевременному лечению, что нередко обуславливает необходимость удаления шейки матки.
Диагностика и методы лечения дисплазии шейки матки
Выявление патологии возможно при помощи следующих видов исследования:
- гинекологический осмотр вагинальным зеркалом;
- кольпоскопия расширенного характера;
- биопсия;
- мазок на онкоцитологию;
- ПЦР-исследование.
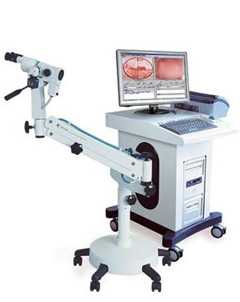
Диагностика заболевания не представляет сложную задачу. Одним из наиболее информативных и доступных методов является выполнение мазка на определение атипичных клеток или онкоцитологию. При помощи дополнительных исследований, таких как расширенная кольпоскопия и гистология образца ткани, можно определить, к какой степени относится дисплазия. Диагностика методом ПЦР необходима для выявления присутствия в мазке ВПЧ и его разновидности.
Своевременное обнаружение дисплазии необходимо для предупреждения тяжёлых осложнений, к которым относится удаление шейки матки.
Выбор лечебной тактики зависит от степени патологии, размера патологического очага и анамнеза пациентки. Молодым представительницам, желающим сохранить репродуктивную функцию, при лёгкой и умеренной степени может быть рекомендована выжидательная тактика и консервативная терапия. В рамках медикаментозного лечения женщине назначают:
- противовоспалительные и гормональные лекарства;
- противовирусные средства;
- антибиотики широкого спектра действия;
- иммуностимулирующие и иммуномодулирующие препараты.
При 3 степени болезни проводится хирургическое лечение:
- криодеструкция, подразумевающая применение жидкого азота;
- радиоволновая терапия, выполняемая аппаратом Сургитрон;
- диатермокоагуляция, означающая использование электрического тока;
- вапоризация с применением лазерного луча;
- конизация, в рамках которой проводится конусовидное иссечение поражённой области;
- удаление шейки.
Диатермокоагуляция является самым травматичным методом прижигания патологического участка. Она не показана женщинам с нереализованной репродуктивной функцией из-за риска образования рубцовой ткани.
Удаление шейки матки
Удаление или ампутацию шейки матки рекомендуют пациенткам при 3 степени атипии эпителия. Удаление как вид хирургического вмешательства проводят при стремительном прогрессировании патологии и риске образования злокачественной опухоли.
Удаление шейки матки возможно при помощи:
- воздействия лазера;
- криодеструкции;
- ампутации скальпелем;
- применения ультразвука.
Удаление шейки матки проводится в условиях стационара. Перед госпитализацией и удалением органа пациентка проходит необходимое обследование. Женщина находится под наблюдением врачей около семи дней после проведённого удаления шейки матки. В послеоперационном периоде показана катетеризация мочевого пузыря, приём обезболивающих и антибактериальных препаратов с целью профилактики присоединения инфекции.
В течение первых дней после удаления шейки матки пациентку могут беспокоить:
- вялость и слабость;
- боли внизу живота;
- кровянистые выделения.
Если после удаления шейки матки у женщины резко ухудшилось общее состояние, поднялась высокая температура, появились выделения с неприятным запахом – это может говорить о развитии воспалительного процесса в результате инфицирования. В таких случаях необходимо немедленно обратиться за помощью в медицинское учреждение.
Восстановительный период после удаления шейки матки включает:
- отказ от половой жизни на срок до двух месяцев;
- охранительный режим с ограничением физической активности;
- специальную щадящую диету;
- приём витаминов и назначенных врачом лекарственных средств.
Перед выполнением удаления шейки матки и других видов хирургического вмешательства пациентке назначаются гормональные и противовоспалительные препараты, которые способны приостановить прогрессировавшие патологии, уменьшить объём поражённых участков и предотвратить послеоперационные осложнения. Все операции, включая удаление шейки матки, проводятся в начале менструального цикла.
Через три месяца после удаления шейки матки или её прижигания женщина проходит повторное обследование, которое включает мазок на онкоцитологию и кольпоскопию. Если в течение года признаки атипии отсутствуют, пациентку снимают с диспансерного учёта.
Риск развития рецидивов составляет около пяти процентов. Это связано с присутствием в организме женщины ВПЧ или некачественно проведённым хирургическим вмешательством при 3 степени заболевания. В случае отсутствия своевременного лечения, около половины патологий атипичного характера перерождаются в онкологическое заболевание.
Меры профилактики дисплазии шеечной части матки
Чтобы избежать серьёзных последствий заболевания, таких как удаление шейки матки, необходимо соблюдать меры профилактики, которые включают:
- лечение воспалительных и инфекционных болезней половой сферы;
- стремление к моногамии в интимной жизни;
- применение барьерных методов контрацепции;
- сбалансированное питание;
- отказ от вредных привычек;
- систематическое обследование у гинеколога.
При обследовании на наличие клеточной атипии наибольшую ценность имеют такие виды диагностики, как мазок на онкоцитологию и ПЦР-исследование на ВПЧ высокоонкогенных типов, которые приводят к дисплазии 3 степени. Гинекологи утверждают, что проходить диагностику следует не реже одного раза в полугодие.
Многие специалисты рекомендуют в качестве предупреждения болезни проводить вакцинацию девочек и женщин девяти – сорока пяти лет от ВПЧ некоторых разновидностей. Однако этот способ профилактики вызывает многочисленные споры о его целесообразности и безопасности.
ginekola.ru
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ (ФОТО) | 1,2,3 Степени, Биопсия и кольпоскопия, прижигание,конизация -лечение при дисплазии
 ДИСПЛАЗИЯ ШЕЙКИ МАТКИ — СИМПТОМЫ
ДИСПЛАЗИЯ ШЕЙКИ МАТКИ — СИМПТОМЫ
В предыдущем материале мы рассмотрели причины развития и способы лечения эрозии шейки матки, а в этой статье описаны симптомы, характерные для 1 и 2 степени дисплазии шейки матки, методы исследования и диагностики (биопсия и кольпоскопия), лечение дисплазии (прижигание, конизация, радиоволновое удаление патологических тканей, состоящих из атипичных клеток шейки матки).
Дисплазия шейки матки является повреждением эпителия шейки матки с образованием атипичных клеток в нем. Иными словами, дисплазия шейки матки сопровождается ростом перерожденных клеток. Они хорошо видны на фото. Такие клетки-мутанты можно обнаружить только на поверхности шейки матки. При недолеченной дисплазии шейки матки перерожденные клетки обладают способностью проникать вглубь, вызывая тем самым рак.
Стадии заболевания зависят от глубины проникновения больных клеток в ткань. Поэтому оно может происходить в легкой, умеренной и выраженной формах. Любая из них поддается своевременному лечению.
Любую степень дисплазии можно назвать предраковым состоянием. Однако только в 40-64 %, по статистике, она переходит в преинвазивную опухоль. Необходимо подчеркнуть, что женщины, у которых обнаружена дисплазия шейки матки или эрозия, в обязательном порядке должны наблюдаться постоянно у врача-гинеколога. Консультации со специалистом позволят своевременно назначить вам наиболее щадящее консервативное или хирургическое лечение дисплазии легкой 1 степени.
Проведение ежегодной диагностики дисплазии шейки матки позволяет предотвратить заболевание. Диагностика включает следующие исследования:
* микроскопию мазка. Общий мазок позволяет обнаружить хроническое или острое воспаление;
* осмотр в гинекологических зеркалах. Такой осмотр позволяет специалисту оценить зрительно состояние влагалищных стенок и шейки матки;
* цитологию тканей шейки матки;
* биопсию сомнительного участка шейки матки по показаниям;
* расширенную кольпоскопию шейки матки.
Дисплазия шейки матки: характерные симптомы
— Характерная особенность заболевания — оно почти не имеет самостоятельной клинической картины. У 10 % женщин дисплазия носит скрытый характер и симптомы практически не проявляются на начальной первой и даже на 2 стадии заболевания. Порой дисплазия шейки матки обнаруживается на очередном осмотре у гинеколога.
— Одними из первых проявлений дисплазии шейки матки можно рассматривать симптомы ноющих болей внизу живота, которые усиливаются к началу месячных. В целом сильных болей при дисплазии не наблюдается.
— Еще один симптом заболевания — иногда появляются остроконечные кондиломы.
— Зачастую дисплазия шейки матки сопровождается микробной инфекцией, для которой характерны признаки цервицита и кольпита — выделения странного цвета, запаха и консистенции, а также такие симптомы, как зуд и жжение. Иногда после использования тампонов или полового акта могут быть выделения с примесью крови.
Течение заболевания может быть длительным. Дисплазия шейки матки иногда регрессирует, если проводится соответственное лечение воспаления. Но, как правило, воспалительный процесс заболевания носит прогрессирующий характер.
Группы риска среди женщин, у которых развитие дисплазии шейки матки возможно с большей степенью вероятности :
* косвенной причиной дисплазии может стать неправильное питание со скудным рационом. Поэтому женщины, в пище которых содержится мало витаминов А и С, могут попасть в группу риска. В этом случае может быть на клеточном уровне нарушена работа женского организма;
* женщины, родившие много детей. Дисплазия может возникнуть из-за того, что шейка матки при родах была травмирована много раз;
* начало интимной жизни раньше шестнадцати лет;
* больные венерическими и прочими заболеваниями, которые могут передаваться половым путем. В этом случае заметно снижается иммунитет. Поэтому это может стать причиной развития дисплазии шейки матки. В дополнении к этому те микроорганизмы, которые есть при таких болезнях в половых органах, могут отрицательно воздействовать на шейку матки. Доброкачественные клетки могут переродиться в злокачественные;
* женщины, являющиеся носителем вируса папилломы человека. В группу риска особенно попадают те, у которых такие папилломы есть на половых органах;
* частая смена близких партнеров приводит к увеличению риска заболеть дисплазией шейки матки;
* прием свыше 5 лет гормональных противозачаточных средств может нарушить нормальную выработку гормонов, вызвав в организме женщины гормональный дисбаланс;
* длительная заместительная терапия приводит также к дисплазии. Имеются данные, которые утверждают, что применение оральных контрацептивов ведет к значительному повышению риска предраковых и раковых болезней половых органов. Но это не относится к контрацептивам, которые содержат лишь прогестины;
* курящие женщины — одна из групп риска;
* женщины, у которых были аборты, разные инфекции, операции на шейке матки, а также имеющие бактериальные вагинозы;
* отсутствие элементарных правил личной гигиены;
* больные СПИДом страдают сниженными защитными механизмами организма и имеют вследствие этого нарушение всех органов, включая детородные.
Кроме всех перечисленных выше причин, переохлаждение на фоне пренебрежения элементарными нормами индивидуальной гигиены также могут стать причиной возникновения этого гинекологического заболевания.
1, 2 И 3 СТЕПЕНИ ДИСПЛАЗИИ ШЕЙКИ МАТКИ
Глубина изменений в клетках является признаком, по которому определяются степени дисплазии шейки матки. Они могут быть следующими:
* дисплазия шейки матки, относящаяся к 1 степени, характеризуется небольшими изменениями в клетках. Она относится к легкой форме. Изменения касаются только нижнего слоя в плоском эпителии влагалищной части шейки матки.
Дисплазия 1 степени, как правило, в 50-60 % случаев при помощи защитных сил женского организма может самостоятельно получить развитие в обратном направлении. Иногда дисплазия шейки матки сопровождается урогенитальными инфекциями. В таких случаях сначала необходимо избавиться от инфекционных заболеваний прежде, чем начать лечение первой степени дисплазии шейки матки. Скорее всего, именно подобные инфекции и являются причинами дисплазии.
В случае если выясняется, что патология не регрессирует, тогда может быть предпринято лечение хирургическим способом (конизация шейки матки). Но тогда дисплазия уже перейдет во вторую или третью степень тяжести.
Вовремя выявленная дисплазия 1 степени вылечивается с помощью консервативных методов без каких либо негативных последствий для общего и репродуктивного здоровья женщины (уже спустя месяц после лечения дисплазии можно безбоязненно зачать и нормально выносить ребенка на протяжении всего периода беременности). К ним относятся санация основного очага инфекции, иммуностимулирующая терапия и курс противовоспалительного лечения.
Причинами возникновения дисплазии шейки матки в 97 % случаев являются вирусы папилломы человека, ВПЧ-16, ВПЧ-18 и другие.
Дисплазия появляется, как правило, через 1-1,5 месяца после из проникновения в слизистую оболочку шейки матки. Чтобы не пропустить начало процесса, необходимо ежегодно посещать гинеколога дважды в год;
* дисплазия шейки матки умеренной формы относится ко 2 степени. Она характеризуется изменениями в клетках эпителия нижней и средней трети. Морфологическими прогрессирующими изменениями эпителия, как правило, при дисплазии 2 стадии шейки матки поражено примерно 60-70 %.
Вторая степень дисплазии шейки матки лечится в зависимости от результатов предварительных анализов. Основными способами лечения этой степени дисплазии являются:
— терапия, которая способствует повышению иммунитета. Этот метод эффективен при большом поражении эпителия, если имеются склонности к рецидивам;
— радиоволновая терапия;
— аргоновый или углекислый лазер;
— электрокоагуляция;
— хирургические методы — деструкция пораженного участка слизистой с помощью конизации шейки матки методом вымораживания (криотерапия).
Необходимо подчеркнуть, что при 1 и 2 степенях дисплазии шейки матки беременная женщина имеет возможность родить ребенка. Это случается, если пораженные участки невелики и женщина находится в молодом возрасте. Специалисты с осторожностью выжидают момент, когда женщина сможет стать матерью, так как ткань шейки матки должна зарубцеваться. Есть высокая вероятность того, что зона поражения затянется самостоятельно. Женщине в таких случаях надо один раз в 3-4 месяца сдавать необходимые анализы;
* для дисплазии шейки матки тяжелой 3 степени характерно изменение клеток всех трех слоев эпителия. Такие изменения называются неинвазивным раком. Эта тяжелая форма дисплазии иначе называется цервикальной интраэпителиальной неоплазией (CIN — carcinoma in situ). Изменениями в клетках охвачена вся толща ороговевшего эпителия, появляются гиперхромные клетки, происходит большая пролиферация клеток парабазального и базального слоев, в клетках ядерно-цитоплазматического соотношения нарушения фиксируются в сторону увеличения ядра. Ниже вы можете увидеть фото с изображением шейки матки 1, 2 и 3 степени дисплазии. 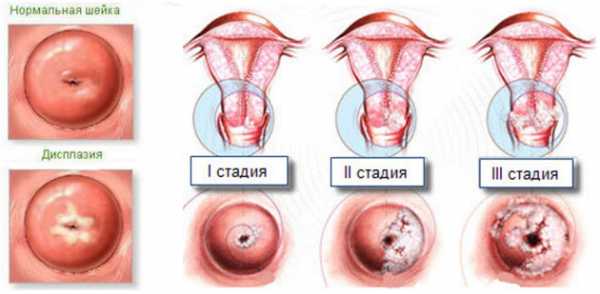
В случае поражения эпителия 3 степени мазок на атипичные клетки не дает исчерпывающей информации. Исследовать необходимо толщу ткани. Кроме того, дисплазия шейки матки 3 степени требует посещения онколога. Для уточнения диагноза он может провести раздельное диагностическое выскабливание. В случае подтверждения диагноза выбирается радикальное хирургическое лечение дисплазии — высокая конизация шейки матки.
МЕТОДЫ ДИАГНОСТИКИ — БИОПСИЯ И КОЛЬПОСКОПИЯ ШЕЙКИ МАТКИ ПРИ ДИСПЛАЗИИ
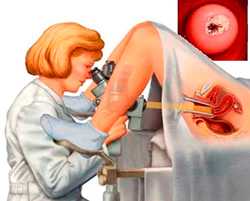
КОЛЬПОСКОПИЯ ШЕЙКИ МАТКИ
Кольпоскопией шейки матки называется метод исследования при помощи специального аппарата — кольпоскопа. На ранних стадиях заболевания кольпоскопия облегчается из-за физиологического выворота нижнего отдела цервикального канала.
Существует несколько видов кольпоскопии шейки матки. Главные из них — простая, расширенная, цветная и люминесцентная.
Простая кольпоскопия шейки матки — женщину осматривают на гинекологическом кресле, вводя внутрь для лучшего обзора гинекологическое зеркало. Осмотр шейки матки проводят при помощи кольпоскопа.
Расширенная кольпоскопия шейки матки — проводятся все этапы, как и при простой кольпоскопии. В дополнение слизистая матки окрашивается раствором Люголя и 3 % раствором уксусной кислоты. Подобный способ способствует более четкому выявлению очагов поражения. Когда окрашивают слизистую оболочку матки, она приобретает коричневый цвет. Очаги поражения, при этом, становятся белыми (с белым налетом, белесыми).
Цветная кольпоскопия шейки матки — аналогичная процедура, однако, в качестве растворов используются те, которые при окрашивании делают шейку матки зеленой или синей. Этот способ позволяет детально исследовать очаги поражения и сосудистую сетку.
Люминесцентная кольпоскопия шейки матки — этот метод используют для обнаружения раковых клеток. Шейка матки при этом способе обрабатывается флюорохромами. Далее производится осмотр с помощью ультрафиолетовых лучей. Таким образом, очаги раковых клеток подсвечиваются розовым.
Кольпоскопия при беременности является абсолютно безопасной процедурой для самой беременной женщины и для будущего ребенка. Поэтому, если вы запланировали беременность, вам необходимо заранее провести все необходимые исследования и обязательно вылечить дисплазию шейки матки. Тем более что сейчас с помощью современных технологий можно провести эффективное лечение заболевания, причем, без всяких последствий для будущей беременности.
Процедура кольпоскопии никоим образом не может повлиять на здоровье беременной женщины или на ход беременности. Однако ее назначают обычно после гинекологического осмотра специалистом и исследования мазка. Если гинеколог подозревает у женщины эрозию шейки матки, он может назначить ей кольпоскопию. Делается это для получения более детальной информации о предполагаемой патологии. В случае подтверждения диагноза эрозии шейки матки рекомендуется проводить осмотры кольпоскопом в качестве контрольных мер каждые три месяца.
Кольпоскопия способствует обнаружению патологий, в том числе предраковых заболеваний. Она также позволит правильно решить, делать ли кесарево сечение или роды пройдут естественным путем. Это зависит от имеющейся эрозии шейки матки и ее степени.
Обязательно необходимо отметить, что проведение кольпоскопии на более поздних сроках беременности весьма затруднительно. Это может произойти из-за застойных явлений и гипертрофии шейки матки. Для более детального исследования делается биопсия шейки матки.
Беременным женщинам для проведения кольпоскопии стоит выбирать очень квалифицированного и профессионального специалиста. Это имеет особенно большое значение при проведении расширенного исследования. Беременным женщинам нельзя назначать применение химических препаратов. Специалисты заменяют их только на мягкие фармацевтические средства.
Главной целью исследования с помощью кольпоскопии является прогнозирование вероятного состава клеток слизистой шейки матки. Это необходимо для обнаружения рака шейки матки и предраковых заболеваний.
С помощью кольпоскопии нельзя ставить диагноз. Она позволяет только обнаружить зону наибольшего поражения. Это, в свою очередь, очень важно для проведения прицельной биопсии шейки матки.
БИОПСИЯ ШЕЙКИ МАТКИ
Если у женщины выявили дисплазию шейки матки, то на фоне патологической цитологии следующим шагом станет биопсия пораженной шейки матки. Биопсия шейки матки состоит во взятии маленького кусочка, чтобы его исследовать под мощным микроскопом. Процедура делается под местной анестезией. Затем после биопсии шейки матки можно поставить точный диагноз, в соответствии с которым провести правильный план наблюдения, а также применить необходимый метод лечения заболевания.
Биопсия шейки матки позволяет установить точный окончательный гистологический диагноз.
Как правило, биопсия шейки матки проводится тем женщинам, у которых при кольпоскопии обнаружены отклонения вместе с выявлением вирусов папилломы человека, имеющими высокий онкогенный риск 16 или 18 типов, или результаты ПАП-теста 3, 4 или 5 классов.
Процедура биопсии состоит в небольшой операции. Для этого женщина должна пройти некоторую подготовку. Ей предписываются клинические, биохимические и бактериологические исследования. Затем женщина должна дать письменное согласие на проведение операции. В подписываемом документе должны указываться все возможные при операции осложнения. В случае если биопсия запланирована с применением анестезии, то женщине нельзя принимать пищу и воду 12 часов до ее проведения. Процедура биопсии проводится сразу по окончании месячных.
Как правило, биопсия в амбулаторных условиях проходит без анестезии, а в стационаре — с ее использованием. В принципе у шейки матки нет болевых рецепторов, и она не требует обезболивания. Анестезия требуется только женщинам с легко возбудимой нервной системой.
Итак, для выявления дисплазии шейки матки берется кусочек ткани приблизительно в ширину 5 мм и в глубину 3-5 мм с самого подозрительного участка. В случае если имеется несколько подозрительных очагов, то ткани берутся с каждого из участков. В некоторых случаях используют конизацию шейки матки. Это позволяет удалить полностью очаги поражения на шейке матки. В подобных случаях биопсия будет и диагностической, и лечебной.
Оптимальным вариантом в современных условиях является проведение забора тканей с помощью радиоволнового или ультразвукового скальпеля. В данном случае получится ровный срез, строение ткани не будет нарушено, нет необходимости останавливать кровотечение, поскольку оно отсутствует.
Полученные кусочки тканей при биопсии помещают в раствор формальдегида. Они обязательно подписываются, а затем направляются на гистологическое исследование в лабораторию.
Женщине после проведения биопсии шейки матки полагается выписать больничный лист на два дня. В тех случаях, когда биопсия проводится непосредственно в условиях стационаров, больничные листы выдаются на 10 дней.
В условиях поликлиники необходимо провести осмотр шейки матки не позже полутора месяцев. Если нет никаких отклонений, то женщине разрешена половая жизнь.
МЕТОДЫ ЛЕЧЕНИЯ ШЕЙКИ МАТКИ
В настоящий момент самыми эффективными и безопасными для здоровья женщины методами лечения дисплазии являются прижигание радиоволнами и конизация шейки матки.
Дисплазия шейки матки требует полного обследования женщины, чтобы провести дальнейшее эффективное ее лечение. Такое обследование предполагает кольпоскопию, анализ мазков на микрофлору и цитологию, эндоцервикальный кюретаж, иногда биопсию.
Методы лечения шейки матки можно условно подразделить на общие и местные. При заболевании дисплазией шейки матки проведенное лечение будет зависеть от профессионализма специалистов, включающего уровень их знаний и техническое мастерство проведения оперативного лечения.
Дисплазия шейки матки: общее лечение
Ортомолекулярная терапия в лечении дисплазии шейки матки предполагает применение ряда препаратов, которые воздействуют на регенерацию нормального состояния эпителия шейки матки.
Между появлением дисплазии шейки матки и дефицитом витаминов А и С существует прямая зависимость. Поэтому всем женщинам рекомендуется прием данных витаминов как для профилактики дисплазии шейки матки, так и для ее лечения. Кроме того, огромная роль в регенерации эпителия принадлежит следующим витаминам: В6, Е, бета-каротину, В12, фолиевой кислоте и биофлавоноидам, в частности олигомерным проатоцианидинам (ОРС).
Огромную роль при лечении дисплазии шейки матки играют Омега-3 (полиненасыщенная жирная кислота), селен, пребиотики, пробиотики, клетчатка, такие ферменты, как бромелаин и панкреатин.
Медикаментозное лечение дисплазии
В ряде стран самым популярным методом лечения дисплазии шейки матки является метод химической коагуляции (ваготид, солкогин и пр.). Он применяется главным образом при лечении легкой дисплазии, когда имеются небольшие по глубине и площади поражения. Вторая и третья степень дисплазии не поддаются такому лечению. С помощью данного метода лечатся эктопии цилиндрического эпителия. Причем эффект лечения намного выше, чем при дисплазии плоского эпителия.
В большинстве случаев за рубежом подобный метод коагуляции не применяется, поскольку он приводит к ожогам шейки матки и слизистой влагалища. Кроме того, данный способ не рекомендован для использования в качестве самолечения.
Консервативное лечение дисплазии
Применение консервативного лечения требует большого количества препаратов неорганического и органического происхождения. К ним можно отнести: минеральные соли, минеральную воду, масло и отвары лекарственных растений (эвкалипта, ромашки, чертополоха, календулы, зверобоя, пустырника, облепихи и шиповника), морские соли, мази хлорофиллинга, кератолина, ряд антисептиков, мази, в основе которых — биологические ткани (плацента) и пр.
К современным хирургическим методам лечения дисплазии шейки матки относятся :
— Диаэтермокоагуляция (или электрическая эксцизия, прижигание). Но есть большой минус этого метода — после операции прижигания шейки методом диаэтермокоагуляции есть большой риск развития эндометриоза у женщины.
— Криохирургия (криоконизация, холодовая деструкция шейки матки). Метод лечения дисплазии шейки матки, применяющийся после тщательной биопсии пораженных тканей. Метод очень эффективный,но редко применяется при тяжелой, 3 степени дисплазии у женщины. После операции довольно долго могут наблюдаться специфические выделения ( из лимфатических сосудов выделяется лимфорея).
— Лазерное лечение дисплазии. Проводится под недолгим общим наркозом,так как операция может быть довольно болезненной. После проведения лазерной конизации шейки матки при дисплазии спустя 5-12 дней могут появиться несильные кровяные выделения.
— Лечение дисплазии ультразвуковой терапией. Применяется в России,Казахстане и некоторых других странах бывшего Советского Союза. Европейскую сертификацию метод не прошел,так как пока плохо изучены возможные побочные эффекты в послеоперационный период (насколько безопасна ультразвуковое лечение дисплазии шейки матки для последующего нормального зачатия и вынашивания ребенка в период беременности).
Ниже мы более подробно рассмотрим все популярные и зарекомендовавшие себя методы лечения дисплазии шейки матки у женщин 1,2 и 3 степени.
ПРИЖИГАНИЕ И ВЫДЕЛЕНИЯ ПОСЛЕ ПРИЖИГАНИЯ ШЕЙКИ МАТКИ
Если женщина планирует беременность, то обязательно необходимо вылечить эрозию и дисплазию шейки матки. Дело в том, что пораженная эрозией или дисплазией матка при открытии во время родов становится более ригидной. В результате могут быть разрывы. Если существует эрозия достаточно больших размеров, то есть риск перехода ее в злокачественное состояние. Поэтому риски такого заболевания достаточно высоки.
Прижигание шейки матки, или так называемое физиохирургическое лечение при эрозии и дисплазии может воздействовать на изменение ткани различными методами:
* криодеструкция — прижигание шейки матки с помощью жидкого азота. Этот способ эффективен для лечения и 2 и 3 степени дисплазии . Такой метод является наиболее щадящим при лечении дисплазии и эрозии. Жидкий азот воздействует на участки тканей и охлаждает их (замораживает). При этом происходит разрушение клеток. Прижигание азотом шейки матки является безболезненной и безопасной процедурой. После прижигания шейки матки происходит ее заживление в течение 8-10 недель. После криодеструкции не остается ни рубцов, ни шрамов. Этот метод может быть рекомендован женщинам, которые планируют родить еще одного ребенка, или нерожавшим женщинам. Минусом данного метода является то, что возможно неполное замораживание тканей, поэтому есть вероятность, что не все пораженные заболеванием клетки погибнут;
* радиоволновая деструкция — прижигание шейки матки особой частоты радиоволнами. Показан для лечения 1, 2 и 3 степени дисплазии у женщин. Специалисты считают радиоволновую хирургию очень перспективным способом лечения патологии шейки матки. Это особенно относится к предраковым заболеваниям. Дело в том, что радиоволны способствуют увеличению внутренней энергии измененных клеток, что ведет к разрушению клетки. Данный способ лечения безболезненный и быстрый. К основным преимуществам радиоволнового метода относятся — уменьшение времени операции, минимальное разрушение тканей, полное заживление без рубца в течение 30 дней;
* электрокоагуляция (диатермокоагуляция) — воздействие на патологический участок ткани при помощи электрического тока. При этом пораженные ткани удаляются. Полное заживление происходит спустя 2-3 месяца. Иногда после прижигания шейки матки могут появиться выделения в виде крови. Прижигание шейки матки при помощи электрического тока способствует потери эластичности, появлению рубцов. Это может привести к осложнению будущей беременности и родов. Электрокоагуляцию рекомендуют для лечения 3 степени дисплазии, рожавшим женщинам для устранения эрозии матки доброкачественного типа;
* лазерная коагуляция — безболезненный и эффективный способ прижигания шейки матки. Восстановление участка операции происходит в течение 1-2 месяцев. Это зависит от сложности проведенной операции. Указанный способ почти совсем не дает осложнений и не оставляет рубцов. Его преимущество состоит в том, что его проводят без обезболивания за несколько минут. Рецидивов после лазера не возникает;
* электроконизация — рекомендована, если у женщин тяжелая, 3 степень дисплазии шейки матки. Конизацией называется удаление конусовидной части шейки матки под местной анестезией. Этот метод позволяет удалить атипичные клетки во всей толщине эпителия.
Конизацию используют в тех случаях, если не удалось устранить патологический очаг дисплазии физиохирургическим методом. При удаленной части шейки матки возможна беременность. Однако в таких случаях специалистами рекомендовано наложение швов на шейку матки. Это необходимо сделать во избежание преждевременных родов.
Выделения после прижигания шейки матки
Выделения, которые наблюдаются у некоторых женщин в период восстановления после прижигания шейки матки, являются нормой. Сильные прозрачные выделения могут свидетельствовать о происходящих процессах регенерации слизистой оболочки.
Небольшие темно-красные выделения, а затем светло-розового цвета свидетельствуют об обыкновенном отделении раны. Они не должны беспокоить женщин. Скромные кровяные выделения обязательно исчезнут после прижигания шейки матки через 2 недели. Бескровным считается метод криотерапии. Соответственно, после него нет кровянистых выделений.
Многие способы прижигания шейки матки способствуют заживлению за 1-2 месяца. При этом не требуется особого гинекологического осмотра. Однако если у вас появились какие-то выделения после этого срока, необходимо проконсультироваться с гинекологом. Нормой не являются также выделения перед месячными после прижигания шейки матки. В этом случае также для выяснения причин необходим осмотр специалиста.
КОНИЗАЦИЯ И РАДИОВОЛНОВОЕ ЛЕЧЕНИЕ ШЕЙКИ МАТКИ
Конизация шейки матки считается гинекологической операцией. В настоящее время есть три главных метода конизации шейки матки.
При выборе метода конизации шейки матки необходимо учитывать тип изменений на шейке матки. Они могут быть поверхностными. Их можно обнаружить при кольпоскопии. Другие изменения обнаруживаются внутри шейки матки, в так называемой погруженной трансформаторной зоне. Важным моментом в выборе способа конизации служит планирование женщиной новой беременности.
Решение о конкретном методе лечения должен принимать специалист, учитывающий все противопоказания и показания. Не стоит заниматься самолечением эрозии. Особенно это относится к народным средствам, иногда опасным для жизни. Это относится к ядовитым растениям, с помощью которых возможно получить ожоги здоровых слизистых. Врач сможет подобрать эффективный вариант лечения на основе оптимального способа терапии.
Радиоволновое лечение шейки матки
Этот метод конизации шейки матки еще называют петлевым. Сейчас это наиболее распространенный способ. В этом методе используется современный аппарат радиоволновой хирургии, состоящий из электрогенератора. К нему прилагается набор электродов, включая в виде петли.
Радиоволновая конизация иногда сопровождается неприятным запахом. Часто это происходит из-за отсутствия у аппарата мини-вытяжки. Кроме того, могут появиться небольшие болезненные ощущения внизу живота. Во время процедуры может быть маленькое пощипывание. Но оно быстро исчезает.
Радиоволновое лечение шейки матки в зависимости от степени повреждения слизистых и имеющихся сопутствующих заболеваний имеет разную стоимость.
Лазерный метод конизации шейки матки
В этом методе используются хирургические КТР-лазеры или СO2-лазеры. После конизации шейки матки этим методом происходит избыточное обугливание тканей. Поэтому данный способ уступает по возможностям радиоволновому лечению шейки матки.
Ножевой метод конизации шейки матки
Этот метод является хирургической процедурой с помощью скальпеля.
Что же происходит после конизации шейки матки в послеоперационный период?
Послеоперационный период характеризуется болезненными ощущениями внизу живота. Несколько дней они похожи на боли во время менструации. Что касается самой менструации, то она может быть намного интенсивнее. Возможны коричневые выделения при месячных.
Рана после операции должна хорошо зажить. Поэтому в первые 4 недели запрещаются половые отношения, нельзя также ходить в сауну, баню, рекомендуется воздержаться от физических нагрузок.
В послеоперационный период не рекомендуется использовать аспирин, поскольку он тормозит процесс заживления ранки.
Иногда выделения не прекращаются даже спустя 3 недели после операции. Они приобретают неприятный запах. Повышается температура, не утихают болезненные ощущения. В таких случаях необходимо срочно обратиться к гинекологу. Есть вероятность того, что появилась инфекция или другое осложнение.
Послеоперационный период после конизации шейки матки
Иногда последствиями конизации являются проблемы с зачатием. Это касается, главным образом, тех случаев, когда операция проводилась свыше одного раза или была удалена значительная часть шейки матки. В этих случаях ухудшается проходимость канала шейки матки.
Существует мнение, что последствием конизации происходит потеря эластичности шейки матки, вследствие чего женщине будет невозможно родить естественным путем. В ряде случаев шейка матки и после конизации становится, как и у нерожавшей женщины, ровной и здоровой, эластичной, без швов.
Однако в тех случаях, когда шейка матки после конизации укорачивается, возникает риск того, что шейка может раскрыться преждевременно. Это может произойти под тяжестью матки с ребенком. Гинеколог в подобных случаях должен наложить шов на шейку матки. Такой шов позволит удержать ее закрытой. Перед началом родов шов удаляется.
Послеоперационный период после радиоволнового лечения шейки матки
Радиоволновое лечение дисплазии шейки матки должно проводиться в начале менструального цикла — между 5 и 10 днями. Следование этому правилу позволит быстрее заживить ткани. При незначительной эрозии ткани успевают восстановиться до наступления последующих месячных.
Примерно неделю после проведения операции могут быть незначительные бесцветные или мажущие коричневые выделения. Они означают только то, что идет нормальный процесс заживления. Чтобы полностью вылечить заболевание, будет достаточно одной процедуры. Через две недели необходимо провести осмотр состояния тканей гинекологом.
После радиоволнового лечения шейки матки необходимо на один месяц исключить половые контакты, а также физическую нагрузку, плавание в море, озере, бассейне, принятие ванн или сауны в течение 2-4 недель. Обратите внимание, что запрещается поднимать любые предметы, превышающие вес в 3 килограмма.
Каждый индивидуальный случай требует конкретных рекомендаций. Все зависит от степени эрозии. Это касается половых контактов и других запретов.
НАРОДНОЕ ЛЕЧЕНИЕ ШЕЙКИ МАТКИ
Народное лечение эрозии шейки матки можно проводить только в самом начале заболевания. В таких случаях будет достаточно использование противовоспалительных средств.
Основное в лечении шейки матки народными средствами — продолжительность и регулярность.
Для лечения шейки матки народными средствами используются следующие рецепты:
— одним из популярных народных средств в лечении шейки матки в домашних условиях является прополис. Настойку прополиса используют в качестве отличного заживляющего и антибактериального средства. Каждый вечер мазь прополиса необходимо намазать на тампон и ввести во влагалище. Эту вечернюю процедуру необходимо проводить 10 дней;
— лечение с помощью тампонов с облепиховым маслом проводят в течение 10-12 дней. Такое лечение рекомендуют беременным женщинам для лечения эрозии шейки матки;
— для спринцевания часто используется такое народное средство, как отвар зверобоя. Он легко готовится в домашних условиях. Для этого необходимо взять 4 столовые ложки сухого зверобоя, а затем залить его двумя литрами воды. Траву зверобоя кипятить 10 минут на медленном огне. Затем необходимо настою постоять в течение часа и процедить;
— для спринцевания и внутреннего употребления используют корень бадана. Для этого нарезанный корень бадана (примерно три столовые ложки) следует заварить при помощи одного стакана кипятка в металлической посуде. Поставить на огонь и варить до момента, пока вода не испарится вдвое. Этот отвар бадана следует применять для спринцевания, предварительно разведя его в 300 граммах кипяченой воды. Для внутреннего ежедневного применения достаточно 30 капель по 3 раза в день. Обязательно отвар запивать водой;
— считается, что настойка календулы хорошо поможет при эрозии, которая вызвана воспалительными инфекциями. Для того чтобы приготовить такой раствор, надо одну чайную ложку 2 %-ной настойки календулы размешать в 50 граммах воды. Рекомендуется спринцевать таким раствором три раза в неделю. Лечение шейки матки народными средствами можно применять в домашних условиях только после тщательного обследования у врача, который назначит необходимые анализы, а также — исследование деформированных тканей матки (биопсию и кольпоскопию) для постановки точного диагноза. Лечение 2, а также тяжелой 3 степени дисплазии шейки матки исключительно народными методами может привести к сильным осложнениям заболевания и к невозможности забеременеть в будущем.
вернуться на Главную страницуТАКЖЕ УЗНАЙТЕ…
Следующие материалы:
Предыдущие материалы:
bebi.lv
Лечение дисплазии шейки матки на 1, 2 и 3 стадии — «Университетская Библиотека»
Как вылечить дисплазию шейки матки: ЦИН 1, ЦИН 2, ЦИН 3? Разберем все методы лечения, от наблюдения до ампутации части органа, расскажем какой способ эффективнее.
Лечение дисплазии шейки матки 1, 2 и 3 степени
Замена нормального эпителия атипичными клетками происходит в течение 5-12 лет. Развитие дисплазии (цервикальной интраэпителиальной неоплазии) – процесс долгий и протекающий скрытно, выраженных симптомов не имеет. Женщина не чувствует изменения: выделения и цикл остаются прежними, болевые ощущения отсутствуют. Обнаруживается патология только на приеме у гинеколога.
Существует определенная классификация болезни. И врачебные методы зависят от степени поражения: лечение дисплазии шейки матки 3 степени будет радикальнее, чем при дисплазии 1 степени. Потому так критично вовремя обратиться к врачу – чем раньше будет захвачена ЦИН, тем выше шанс на выздоровление.
В 60% случаев легкая дисплазия регрессирует, проходит самостоятельно. Но в 10-11% случаев она прогрессирует. Небольшой процент – не повод рисковать здоровьем.
О диагностике
Гинекологический осмотр и цитологическое обследование шейки матки и цервикального канала – две необходимых меры, которые назначают в начале исследований. Если результаты приема и анализа неоднозначные, рекомендует пройти кольпоскопию с прицельной биопсией.
Чувствительность цитологии небольшая, около 40-50%. Достоверность кольпоскопии достигает 70%. По результатам диагностических процедур доктор определит тяжесть болезни и назначит терапию.
От чего зависит выбор метода лечения
Нет универсального способа вылечить дисплазию. Подбор метода зависит от анамнеза, сопутствующих заболеваний пациентки, ее возраста, наличия беременности и стадии развития самого заболевания и локализации процесса на шейке матки.
Так, при беременности и дисплазии шейки матки проводится врачебное наблюдение и медикаментозная терапия сопутствующих половых инфекций. В дальнейшем, пациентка обследуется спустя 2 месяца после родов.
Пациенткам старше 40 лет при ЦИН (CIN) любой степени рекомендуются эксцизия или конизация шейки матки. Удаленные ткани обязательно исследуются в лаборатории.
Тактики лечения дисплазии
- Динамическое наблюдение – посещение гинеколога 1 раз в 3 месяца.
- Малоинвазивные методики – удаление атипичных клеток жидким азотом, лазером.
- Хирургические операции – пораженный участок иссекается радиоволнами или с помощью высокочастотного тока.
Рассмотрим каждую методику внимательнее: плюсы и противопоказания, на какой стадии ее применение более эффективно.
Наблюдение
Динамическое наблюдение не применяется как монометод. Оно идет в купе с медикаментозной терапией, которая направлена на устранения причин дисплазии. Применим метод только при легкой дисплазии и у молодых женщин. Длительность наблюдения максимально 2,5 года.
Криодеструкция
Как метод лечения дисплазии шейки матки 1 степени. Воздействие происходит направленно, риск удалить здоровую ткань минимален. Криодеструкция замораживает участки с патологией, они отмирают и выводятся из влагалища. Но популярность этого метода падает ввиду сравнительно невысокой, по сравнению с лазером, эффективности.
Заживление происходит в течение 1-2 месяцев. Процесс сопровождается обильными выделениями.
Лазерная вапоризация
Очаги атипичных тканей обрабатываются узким пучком лазера. Процедура малотравматичная, т.к. техника подразумевает собой выпаривание – обработанные ткани как бы «запаиваются», не кровоточат. Лазерная рана стерильна.
Преимущество метода – отсутствие рубцов и короткий реабилитационный период, около 2 недель.
ДЭК и ДЭЭ
Это устаревшее название методик хирургического лечения электротоком. Сейчас так врачи, по привычке, называют высокочастотную электрохирургию (радиохирургию). Диатермокоагуляцию относят к разряду малоинвазивных техник. В основе метода – прижигание током большой частоты. Энергия от аппарата преобразуется в тепло и выжигает болезненные участки на ШМ. Эффективность процедуры низкая, образуются рубцы.
Разновидность метода – диатермоэксцизия (ДЭЭ). В ней ткани не прижигаются, а иссекаются. При этих типах вмешательств шейка не кровоточит, так как сосуды запаиваются.
Радиоволновая конизация
Удаляется часть шейки матки в форме конуса. Используется радиоволновой метод, т.е. иссечение происходит не скальпелем, а энергией волн электромагнитного излучения.
Радиоконизацию считают малоинвазивной манипуляцией: меньше риск кровотечений, точечная направленность на болезненные очаги и небольшой период восстановления (около 14-20 дней). Сейчас это самый популярный и эффективным метод лечения тяжелых дисплазий.
Конусовидная ампутация шейки матки по Штурмдорфу
Этот способ используется при ЦИН 2 и ЦИН 3 для лечения дисплазии шейки матки. Представляет собой ампутацию ШМ – частичную или полную. Разновидность операции зависит от объема пораженных тканей и может быть низкой, средней и высокой.
Вмешательство идет пошагово. Влагалище расширяют зеркалами, скальпелем выполняется конусовидный разрез ШМ. Отделенная часть органа извлекается и накладываются швы. Метод применяется редко, требует госпитализации, наркоза.
Клиновидная ампутация по Шредеру
Это частичное удаление ШМ. Орган делится на переднюю и заднюю губы. В ходе операции они иссекаются. Пораженные ткани удаляют особой техникой, в виде клиновидного лоскута. Затем раны зашивают, и проводят дезинфекцию влагалища. Сейчас подобные операции полностью уступили место радиохирургии.
Операция по Шредеру проводится реже, чем операция по Штурмдорфу. Потому что конусовидная ампутация формирует шейку матки правильной формы и цервикальный канал со здоровой слизистой. Это отличная профилактика онкологии.
Перечисленные методики отличаются по степени воздействия: неинвазивные, малоинвазивные, более радикальные. Но все они сохраняют женщине способность зачать и выносить ребенка.
woman-help.ru
удаление дисплазии шейки матки, ответы врачей, консультация
2011-03-26 20:27:05
Спрашивает олеся:
здравствуйте. меня зовут олеся, я хотела бы у вас узнать сколько длиться операция по удалении дисплазии шейки матки 1 степени.
мне интересно сколько длиться сама операция и после операционный период.
и как быстро отпускают с больницы домой.
24 мая 2011 года
Отвечает Медицинский консультант портала «health-ua.org»:
Здравствуйте, Олеся! Дисплазия шейки матки 1 степени не является показанием для оперативного лечения. В подавляющем большинстве случаев дисплазия шейки матки устраняется лечением воспалительного процесса и нормализацией активности иммунной системы. Подробная информация о методах лечения дисплазии шейки матки содержится в материалах научно-популярной статьи Дисплазия шейки матки: кто предупрежден, тот вооружен на нашем медицинском портале. Берегите здоровье!2016-09-25 01:10:21
Спрашивает Елена:
Здравствуйте. Месяц назад меня лапороскопически прооперировали. Удалили шейку матки, матку и трубы. Оставили только яичники. Гинеколог уговорил поставить сетку tvt , так как у меня небольшой пролапс. Мотивировал, что после удаления всего и наступления климакса будут проблемы. Операция была срочная. Открылось кровотечение. Таблетки не помогали. Пришлось срочно оперироваться. Была фибромиома 12 недель и дисплазия шейки матки 3 степени. Времени на размышления по поводу установки сетки tvt не было. Смотреть интернет тоже. Из последствий гинеколог сказал что буду ходить в туалет не ровной струйкой и все. Прооперировали. Первые дни все было более менее хорошо. Сейчас сильный цистит. В моче гной. Пиурия 40-50. Дикая боль при мочеиспускании. Назначили ципрофлоксацин 2 раза в день. Первые два дня были улучшения. Теперь опять боли при мочеиспускании и часто бегаю в туалет. Врача спрашиваю какую сетку поставили tvt или мини tvt. Он не говорит. В эпикризе написано трансобтураторная уретеропексия полипропиленовым протестом. Хотела снять сетку у другого уролога. Но им нужно знать какая сетка стоит и посмотрели сказали , что она уже заросла. Очень переживаю. Мочеиспукание затруднено. Легче когда подтягтваю мышцы. Мочусь сначала прямо, а затем накланяюсь вперёд. Стало стрелять в правом боку и отдавать в ногу. Я в ужасе. Подскажите что делать? Все как-то странно. Буду очень благодарна.
06 октября 2016 года
Отвечает Геревич Юрий Иосифович:
Здравствуйте. Нужно консультироваться с урологом, я бы рекомендовал сделать цистоскопию узи почек и МРТ — если сетка установлена не правильно и/или поврежден мочевой пузырь/мочеточник формируется гидронефроз справа, то протез нужно убрать- это операция.
2016-08-31 18:53:49
Спрашивает Елена:
Добрый вечер. Две недели назад мне была сделана операция по удалению матки и шейки матки лапоросклпическим путем. Диагноз фибромиома 12 недель и дисплазия шейки матки 3 степени. Мне 48 лет. Яичники оставили, т.к. они были здоровы и мне не хотелось резко входить в период климакса. Также проведена операция с установлением сетки TVT. Врач назначил антибиотики , свечи с йодом и одноразово противогрибковый препарат. Сказали нельзя качать пресс и ограничение ношения тяжестей до 5 кг. Можно ли сидеть после операции. Мне не сказали. Я сидела на 3 день. Начала чувствовать боль, дискомфорт при мочеиспускании. Мне через две недели предстоит 30 ти часовой перелет. Можно ли мне так долго сидеть через месяц после операции и не повлияет ли это на мочеиспускание (небольшие боли, как будто мочевой пузырь касается сетки при полном раслаблении мышц). Может быть сможете еще дать какие то советы на будущее. Большое спасибо
05 сентября 2016 года
Отвечает Босяк Юлия Васильевна:
Здравствуйте, Елена! Сидеть понемногу можете, 30-часовой перелет через две недели не очень желателен, хотя Вы в этих вопросах должны советоваться исключительно с лечащим врачом, проводившем оперативное вмешательство. В будущем Вам показаны упражнения Кегеля.
2016-03-10 19:55:11
Спрашивает Ольга:
Добрый день, во время планового осмотра у гинеколога был поставлен диагноз дисплазия шейки матки 1 степени. Результаты биопсии следующие: эпидермизирующийся эндоцервикоз с дискератозом, дисплазией 1 степени, хронический цервитит с обострениями и грануляциями. Врач предлагает удаление дисплазии радиоволновым методом. Мне 29 лет, не рожала. Нужно ли соглашаться, не опасно ли это для будущей беременности?
14 марта 2016 года
Отвечает Босяк Юлия Васильевна:
Здравствуйте, Ольга! Необходимо прислушиваться к рекомендациям лечащего врача, опасности для будущей беременности нет.
2015-04-10 17:33:31
Спрашивает Татьяна:
Добрый вечер! Мне 24 года, уже как 3 года у меня была эрозия, сейчас на калкоскопии обнаружили дисплазию шейки матки, делала анализ ПВЧ — отрицательный, сделала биопсию, подтвердилось: небольшой очаг легкой дисплазии. Подскажите пожалуйста, что с этим делать, можно повременить с удалением, потому очень хочется малыша
15 апреля 2015 года
Отвечает Жаров Валерий Валерьевич:
Добрый вечер! Дисплазию шейки матки лёгкой степени можно наблюдать без инвазивных вмешательств (прижигание, крио и т.д.).
2014-11-17 13:39:27
Спрашивает Татьяна:
здравствуйте! мне 42 года, при очередном осмотре гинеколог заподозрил дисплазию шейки матки. сделали кольпоскопию, диагноз: эктопия в завершенной стадии атипической эпидермизации. ВМК. сдала анализы: на трихомонады, ВПЧ, хламидии, mycoplasma — ничего не обнаружили. решила разузнать про лечение. в клинике предложили провести конусное удаление без проведения биопсии, ссылаясь на то, что эта процедура мало информативна.
возможно ли это и на сколько эффективно?
22 декабря 2014 года
Отвечает Клочко Эльвира Дмитриевна:
Татьяна, добрый день! Врач ваш прав! Рекомендую Вам прислушиваться к его рекомендациям. Будьте здоровы!
2014-06-30 16:28:51
Спрашивает Ирина:
Добрый день!
Обнаружена легкая дисплазия шейки матки (1 степень), ПАП вирусов не обнаружено, в мазке — кишечная палочка и уреаплазма 10*3. Врач назначила юнидокс. У меня на данный момент тиреотоксикоз (на фоне гиперфунк. ЩЖ), плюс, в прошлом году перенесла ушной неврит. Вопрос: действительно ли необходимо лечение антибиотиками уреаплазмы, когда она пребывает в низких титрах перед проведением процедуры по удалению дисплазии? Очень боюсь осложнений на уши от антибиотиков, иммунитет итак сейчас очень слабый.
Спасибо!
02 июля 2014 года
Отвечает Дикая Надежда Ивановна:
Полное название Вашего диагноза — дисплазия ш/м легкой степени, воспалительного характера. Поэтому — необходимо лечение. Дисплазия возникает только на фоне инфекции, которую необходимо пролечить.
2014-01-30 06:00:13
Спрашивает ольга:
Здравствуйте! Маме 58лет,уже год лечит дисплазия шейки матки, в дикабре 2013года ей наши врачи поставили диагноз добавочная молочная железа, потом ана обследовалась в другом городе там анализы не подвердились. Теперь ей назначили операцую удаление подмышечной жировой складки.Подскажите пожалуйста есть пропивопоказания в операции с диагнозом, дисплазии шейки матки. Спасибо.
02 февраля 2014 года
Отвечает Медицинский консультант портала «health-ua.org»:
Добрый день, Ольга. На вопросы, касающиеся показаний или противопоказаний к операции, может ответить только хирург, который будет проводить операцию, на основе ВСЕХ имеющихся у него данных о состоянии здоровья вашей мамы. А также на основании подтвержденных и точно установленных данных из анализов.
2013-07-24 12:27:46
Спрашивает СЛАВЯНА:
у меня обнаружили признаки умеренной дисплазии шейки матки. на впч пока не сдавала. ровно год назад анализы на онкоцитологию были хорошие. неужели ровно за 12 мес. у меня появилась аж 2 степень дисплазии. что ещё может привести к дисплазии, помимо впч. описание цитограммы: ш/м среди клеток плоского эпителиявстретились единичные (2) клетки с признакамиумеренной дисплазии,пролиферирующий цилиндрический эпителий.ц/к клетки плоского эпителия без особенностей. вот такое заключение я получила после сдачи анализа на онкоцитологию.мой вопрос следующий, прочитав причины возникновения дисплазии (от впч онкогенных типов) пришла в недоумение. впч, которое приводит к дисплазиям, можно заразится через пол. акт. я имею един. партнёра — моего супруга. муж не имеет интим. связей не стороне. НО: муж перенёс 2 урологические операции по удалению камней. может ли он быть заражён в ходе операции впч? спасибо за ответ заранее
30 июля 2013 года
Отвечает Серпенинова Ирина Викторовна:
Добрый день, Славна.
У ВПЧ не только половой, но и бытовой путь заражения.
Читать дальше
Эрозия шейки матки – лечить или не лечить?Эрозия шейки матки – один из наиболее распространенных гинекологических диагнозов. Что делать: лечиться или не стоит. Узнайте больше о различных методах лечения эрозии шейки матки, которые в будущем позволяют услышать долгожданное: «Здорова!»
Читать дальше
Дисплазии шейки матки: лечить или не лечить?В связи с развитием новых методов диагностики и лечения предраковых и раковых заболеваний шейки матки уровень смертности больных злокачественными новообразованиями данной локализации в последнее время значительно снизился практически во всех странах мира.
Читать дальше
Дисплазия шейки маткиДисплазия характеризуется интенсивной пролиферацией атипических клеток с нарушением нормального расположения слоев эпителия шейки матки.
Читать дальше
Папилломавирусная инфекция (пви)Папилломавирусная инфекция относится к заболеваниям, передаваемым половым путем. Папилломавирусы (ВПЧ)– широко распространенная и наиболее изменчивая группа вирусов, инфицирующих человека. Узнайте, какие типы вируса как себя проявляют и чем грозят.
www.health-ua.org
Дисплазия шейки матки – причины, симптомы, лечение болезни
Поставленный диагноз «дисплазия шейки матки» — это сигнал женского организма, который требует внимания и помощи. Женский организм не в силах в одиночку преодолеть критические пороги заболевания. Женщины часто дисплазию шейку матки сравнивают с эрозией. Действительно, эрозию шейки матки и дисплазию шейки матки могут вызывать похожие этиологические факторы, но тактика ведения и лечения данных заболеваний принципиально разная.
Дисплазию шейки матки относят к предраковым состояниям эпителия шейки матки. Однако это не значит, что дисплазия шейки матки обязательно реализуется в рак. На вопрос можно ли вылечить дисплазию шейки матки, ответ очевиден: можно, если вовремя и правильно начать лечение!
Что же такое дисплазия шейки матки? Как образно и понятно объяснить диагноз простой женщине. Постараемся Вам помочь.
Представьте, что в норме эпителий, покрывающий шейку матки, имеет строгую слоистость. Слои эпителия располагаются строго последовательно. Нижний слой (базальный), затем идет парабазальный, промежуточный, поверхностный слои эпителия. Представьте свою шейку матки в виде салата « под — шубой».
Когда слои неправильно располагаются, возникает хаотический, диспластический процесс. В зависимости от выраженности изменений в эпителии шейки матки различают легкую, умеренную и тяжелую дисплазию шейки матки.
Дисплазию 1 степени ставят при выявлении полиморфных клеток с особыми (гиперхромными) ядрами и высоким ядерно-цитоплазматическим соотношением, а также при нарушении дифференцировки в нижней трети пласта многослойного плоского эпителия. Дифференцировка в верхних двух третьих эпителия происходит нормально.
Дисплазия шейки матки 2 степени характеризуется наличием клеточного атипизма и многочисленных митозов (делений клеток) в нижней половине эпителиального пласта. В верхней половине дифференцировка клеток не изменена.
Дисплазия шейки матки 3 степени характеризуется клеточным атипизмом в двух третях толщины эпителия..
Рак на месте или по латыне «cancer in situ» — состояние, когда все слои эпителия шейки матки поражаются полностью.
Среди причин, способствующих возникновению дисплазии шейки матки, различают экзогенные: (ВПГ, вирус простого герпеса и др. половые инфекции) и эндогенные факторы (хронические воспалительные заболевания органов малого таза и мочеполовых органов, нарушение гормонального гомеостаза, снижение иммунного ответа и др.) и смешанные факторы.
Исследования последних лет доказано, что в 50-80 % образцов умеренной и тяжелой дисплазии эпителия шейки матки обнаружен ВПЧ высокой степени онкогенного риска (преимущественно 16 и 18 типов).
Дисплазия шейки матки, симптомы
При дисплазии шейки матки как самостоятельном заболевании жалобы больных и симптоматика чаще отсутствуют. Боли внизу живота и кровянистые выделения из половых путей появляются только в особо запущенных случаях, когда заболевание развивалось на протяжении нескольких лет.
Дисплазия шейки матки может быть выявлена на обычном профилактическом осмотре. Надо отметить, что дисплазия шейки матки — это полностью предотвратимое заболевание для женщины, которая регулярно следит за своим здоровьем и выполняет обязательное цитологическое исследование на профилактическом визите у врача гинеколога или специально обученной медицинской сестры.
Если у женщины выявлены изменения в цитологии, указывающие на дисплазию 1 , 2 или 3 степени далее проводится углубленное обследование по протоколу лечения, утверждённому Министерством здравоохранения.
При сочетании дисплазии с фоновым заболеванием шейки матки больные могут предъявлять жалобы на бели, зуд наружных половых органов и т.д. В данной ситуации выполняется исключение половых инфекции, в том числе гонореи, ВПЧ, герпеса. Проводится противовоспалительное лечение с учетом диагностических находок.
С помощью специального прибора (кольпоскопа) уточняют характер данной болезни, выявляют наличие, распространенность и степень выраженности кольпоскопических проявлений дисплазии шейки матки с последующим забором материала из очага поражения для прицельного цитологического исследования. Цитология мазков позволяет установить степень выраженности дисплазии.
Для дальнейшего установления диагноза прицельно берут биопсию шейки, делают эндоцервикальный соскоб и их гистологически исследуют. Результаты исследования являются решающими в постановке диагноза дисплазии или рака шейки матки!
Что такое биопсия шейки матки?
Биопсия шейки матки – это инвазивный метод обследования шейки. С подозрительного участка шейки матки берется 1 или несколько участков ( кусочков) ткани шейки матки специальным инструментом. В медицинском центре Гармония биопсия шейки матки выполняется радиоволновым методом с помощью американского аппарата Сургитрон специальной радиоволновой петлей.
Манипуляция выполняется бескровно (используется два режима радиоволнового воздействия аппарата Сургитрон: разрез и коагуляция сосудов шейки матки) и безболезнено. Полученный материал помещается в специальную пробирку с формалином, фиксируется и далее передается для углубленного исследования в гистологическую лабораторию, где помещается в парафиновую среду. Далее парафиновые блоки исследуются врачом патоморфоологом под особым микроскопом. Врач патологоморфолог выносит окончательный диагноз.
Лечение дисплазии шейки матки
Лечение зависит от того, возникла дисплазия на основе предшествующих заболеваний шейки матки: цервицит, эрозия шейки матки, вирусное поражение шейки матки и т.д. или диагностировано впервые как самостоятельное заболевание.
Метод лечения определяют строго индивидуально, исходя из особенностей кольпоскопии, степени дисплазии: легкой, средней или тяжелой. Также лечение зависит от возраста больной и особенностей детородной функции, строения шейки локализации диспластического процесса, сопутствующих болезней. Однако радикальность вмешательства определяют по степени дисплазии.
Медикаментозное лечение
Чаще всего показано больным легкой дисплазией. При ее назначении используют два методологических подхода: выжидательную тактику и немедленную локальную деструкцию. В нашем медицинском центре мы используем радиоволновой метод лечения.
Выжидательная тактика основана на том, что у 30-60 % больных возможна спонтанная регрессия поражения шейки матки. Тогда необходимы постоянные цитологическое исследования в динамике (1-3 мес.), медикаментозное купирование воспалительного процесса, подавление пролиферативных изменений, регуляция менструального цикла. Если нет эффекта (регресса дисплазии) в течение 3 месяцев, следует изменить тактику лечения в сторону более радикальных мер.
Медикаментозное лечение показано также больным с легкой дисплазией назначают средства, подавляющие пролиферативную активность, обладающие противовирусным и иммуномодулирующим эффектом. Ретиноиды (предшественники и аналоги витамина А) подавляют пролиферацию, стимулируют киллеры и активность цитотоксических клеток. Подофиллин, трихлоруксусная кислота малоэффективны и токсичны. Они способны также подавлять патологические митозы с эффективностью 86 %. 5-Фторурацил применяют по методике лечения плоских папиллом или в форме мази (крема), которую наносят на поверхность шейки матки 2 раза в день на протяжении 2 нед. Интерферон стимулирует активность лимфоцитов, повышает уровень иммуноглобулинов, обладает антипролиферативной и антивирусной активностью. Его назначают в инъекциях, местно в виде геля или мази до 4 раз в сутки на протяжении 20 дней.
Второй методологический подход заключается в локальном удалении (деструкции) патологического очага или радикальной терапии.
Хирургическое устранение дисплазии независимо от метода разрушения патологической ткани должно быть достаточной глубины. Обычно крипты в цервикальном канале бывают глубиной до 7,8 мм, в среднем 3,4 мм. Поражение крипт тяжелой дисплазией и внутриэпителиальным раком бывает протяженностью до 5,2 мм (средняя глубина их проникновения по криптам − 3,2 мм). Поэтому при деструкции на глубину 3 мм полностью разрушается весь патологический очаг у 95 % больных, а на глубину 4 мм − у 99 %.
Криогенное воздействие − идеальное и оптимальное лечение легкой и умеренной дисплазии, особенно патологических очагов размером до 2,5−3 см. Криотерапия тяжелой дисплазии допускается, но не является методом выбора. Обычно используют большие температурные режимы при экспозиции 8−10 мин. Процедуру проводят в два этапа. Однако когда нужно промораживать более половины длины шейки матки и невозможен гистологический контроль после операции, от такой деструкции лучше отказаться.
В нашем медицинском центре Гармония мы используем современный метод лечения дисплазии шейки матки- радиоволновую терапию (РВТ).
РВТ показана больным легкой и умеренной дисплазией. Перед РВТ женщину полностью обследуют по регламентирующим протоколам. Исключают половые инфекции, сифилис, ВИЧ, гепатит С и В. Выполняют УЗИ органов малого таза, биопсию шейки матки, кюретаж цервикального канала, аспират из полости матки или РДВ. Шейку матки обрабатывают маркерами (раствором Люголя) для определения границ поражения.
Основные условия для проведения радиоволновой терапии
- нет данных (цитологической-эндоскопического скрининга), свидетельствующих о раке шейки матки;
- лечение должен проводить специалист, знающий основы кольпоскопии.
При дисплазии 3 степени вопрос лечения дисплазии решается совместно с онко-гинекологом. В последнее время достаточно часто проводят хирургическое лечение дисплазии. Ампутация шейки матки по Штурмдорфу показана больным, у которых дисплазия сочетается с элонгацией шейки при опущении матки.
Основные показания к хирургическому лечению:
- возраст больных старше 50 лет,
- отсутствие условий для конизации вследствие анатомических изменений,
- атрофии шейки,
- сглаживание сводов,
- тяжелая дисплазия на всем протяжении эндоцервикса;
- неэффективность предшествовавшего лечения либо невозможность иного лечения.
Согласно методическим рекомендациям белорусских онкогинекологов, целесообразно лечить дисплазии индивидуально в зависимости от клинической картины болезни и возраста женщины.
У женщин моложе 40 лет с умеренной дисплазией допустимо радиоволновое лечение шейки матки. Больным, у которых умеренная дисплазия сочетается с обширным эктропионом, деформацией шейки матки, а также старше 45 лет необходима диатермоэлектроэксцизия шейки матки либо операция типа операции Штурмдорфа, Эммета. Хирургическое вмешательство следует расширять до удаления шейки матки с телом матки у больных с сопутствующими умеренной дисплазии опухолями и опухолевидными образованиями матки и придатков (особенно у женщин в климактерический и менопаузальный периоды).
Дисплазия шейки матки может сочетаться с раком в начальных стадиях. Тогда в основном выполняют конусовидное иссечение или ампутацию шейки матки. Вследствие сглаженности влагалищных сводов, атрофических изменений полового аппарата у женщин старше 45-50 лет невозможно выполнить органосохраняющие вмешательства, поэтому операцию следует расширить до простой гистерэктомии (удаление шейки матки и тела матки).
Наблюдение за оперированными пациентками проводят акушеры-гинекологи общей лечебной сети путем контрольных осмотров с кольпоскопическим и цитологическим исследованиями.
Больную легкой дисплазией достаточно осмотреть 2 раза в году. Женщине с умеренной дисплазией контрольные осмотры необходимы каждые 3 месяца, а с тяжелой дисплазией − не реже 1 раза в месяц. Оперированных снимают с диспансерного учета при получении трех отрицательных результатов кольпоскопического и цитологического исследований, но не ранее чем через 2 года. Если после специального лечения вновь выявляют признаки дисплазии, женщину нужно направить к онкогинекологу для углубленного обследования и лечения в онкологическом учреждении.
Информация, расположенная на сайте носит строго информационный характер и не может быть использована самостоятельно.
Получить квалифицированную помощь можно у наших врачей гинекологов, прошедших специальную подготовку по патологии шейки матки. Запись по контактным телефонам или на сайте.
Задать вопрос специалисту
garmonya.by
