Диабетические микроангиопатии: механизмы развития, подходы к терапии | Бирюкова Е.В., Шинкин М.В.
Статья посвящена механизмам развития и подходам к терапии диабетической микроангиопатии. Обсуждаются терапевтические подходы к лечению микроангиопатий, возможности применения добезилата кальция.
Сахарный диабет (СД) является глобальной медико-социальной проблемой современности в силу катастрофического роста численности больных во всем мире и тяжелых последствий заболевания для пациента. По данным Международной федерации диабета (IDF), на 2017 г. в мире насчитывалось 425 млн больных СД, а к 2040 г. прогнозируемое число больных составит 642 млн [1]. При недостаточно эффективном лечении СД может значительно ограничивать жизнь пациентов, приводить к ранней инвалидизации и преждевременной смерти из-за развития сосудистых осложнений. Хроническая гипергликемия сочетается с повреждением различных органов, особенно сердечно-сосудистой, нервной системы, почек и органа зрения [2, 3].
Хронические (сосудистые) осложнения СД разделяют на микроангиопатии и макроангиопатии. К первым относятся диабетическая нефропатия (ДН) (специфическое поражение сосудов почек) и ретинопатия (поражение сосудов глаз). Макроангиопатии (ИБС, цереброваскулярные нарушения, облитерирующие поражения периферических сосудов) обусловлены атеросклерозом, который у больных СД начинается раньше и протекает тяжелее [4]. По вине СД каждые 90 мин развивается новый случай слепоты, 60 мин — ДН, требующая гемодиализа, 19 мин — ампутация нижней конечности, 12 мин — новый случай инсульта, 19 мин — один сердечный приступ [5].
Патогенетические механизмы развития осложнений СД
Длительная и стойкая гипергликемия — ведущий фактор развития сосудистых осложнений СД, который приводит к активации многоступенчатого каскада метаболических нарушений (рис. 1), общей конечной точкой которых являются ухудшение кровотока, гипоксия, клеточная энергетическая недостаточность, эндотелиальная дисфунк-ция [3, 6, 7].

Хроническая гипергликемия сопровождается внутриклеточным накоплением глюкозы (в т. ч. в нейронах, эндотелии сосудов) и активацией патологических путей метаболизма глюкозы на фоне недостаточной эффективности утилизации глюкозы в пентозофосфатном пути [2, 7]. Избыток глюкозы неизбежно используется по полиоловому пути (путь ее утилизации в инсулиннезависимых тканях) с образованием сорбитола, внутриклеточное накопление которого приводит к увеличению осмолярности межклеточного пространства, отеку ткани. Накопление фруктозо-
 Эти соединения являются предшественниками метилглиоксаля — основного вещества, приводящего к образованию КПГ.
Эти соединения являются предшественниками метилглиоксаля — основного вещества, приводящего к образованию КПГ.Оксидативный стресс (ОС) также является важным механизмом формирования диабетических сосудистых осложнений. Гипергликемия сопровождается повышением скорости аутоокисления глюкозы с последующим увеличением свободных радикалов и развитием ОС. К метаболическому стрессу также приводит повышенное образование реактивных оксидантов, образующихся в результате аутоокисления жирных кислот в триглицеридах, фосфолипидах и эфирах холестерина [3, 8].


Микрососудистые осложнения сахарного диабета
Диабетические микроангиопатии имеют специфическую клинико-морфологическую картину и развиваются только при СД. Наибольшего внимания среди сосудистых осложнений заслуживают диабетическая нефропатия и ретинопатия (ДР) [4]. При небольшой длительности СД 2-го типа уже 35% больных имеют непролиферативную ДР, 14% — препролиферативную, 28% — ДН на стадии микроальбуминурии, 55% — клинические стадии диабетической нейропатии [10]. При длительности заболевания более 10 лет 60% больных имеют ДР, 48% — ДН [11].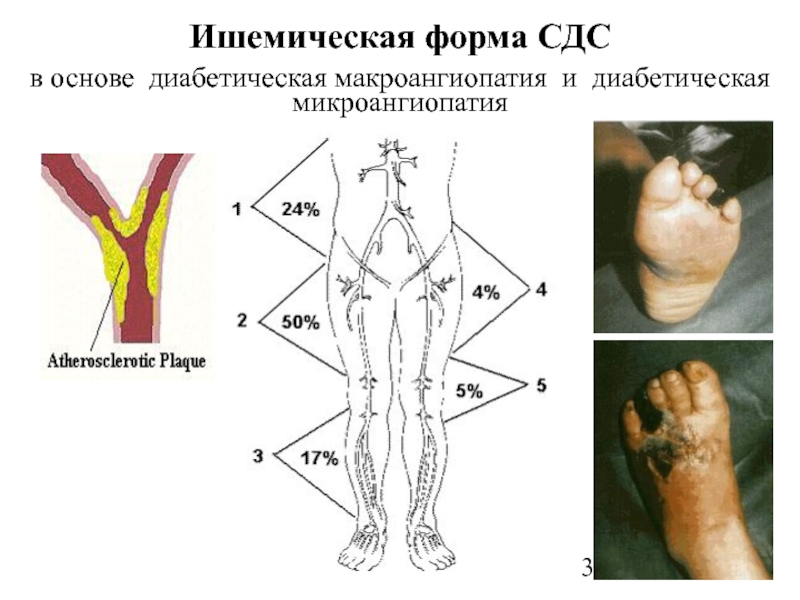
Диабетическая нефропатия
Хорошо известно, что ДН — это одно из наиболее серьезных, инвалидизирующих последствий СД 2, поскольку ведет к прогрессирующей почечной дисфункции, хронической почечной недостаточности и смерти больного [4, 12]. ДН стоит на втором месте среди причин смерти, связанных с СД 2, после сердечно-сосудистых заболеваний. Частота развития ДН колеблется в пределах 40–50% у больных СД 1 и 15–30% у больных СД 2 [13]. Клиническими исследованиями доказана устойчивая взаимосвязь между возрастом дебюта, длительностью СД и риском развития и прогрессирования ДН [14–16]. Особая опасность ХБП состоит в том, что она может длительное время не вызывать никаких жалоб и изменения самочувствия, которые побудили бы больного обратиться к специалисту. Выявление ДН на ранней стадии позволяет существенно — на 10–15 лет увеличить додиализный период, наступающий при хронической почечной недостаточности [22].
Особая опасность ХБП состоит в том, что она может длительное время не вызывать никаких жалоб и изменения самочувствия, которые побудили бы больного обратиться к специалисту. Выявление ДН на ранней стадии позволяет существенно — на 10–15 лет увеличить додиализный период, наступающий при хронической почечной недостаточности [22].Диабетическая ретинопатия
Уязвимым при гипергликемии является и орган зрения, наиболее опасным поражением которого является ДР. У лиц трудоспособного возраста среди населения развитых стран мира ДР — одна из основных причин снижения остроты зрения и слепоты, которая у больных СД наступает в 25 раз чаще, чем в общей популяции [10, 23]. Ретинальные сосудистые осложнения проявляются как у больных с СД 2, так и при СД 1, при котором относительный риск развития ДР вдвое выше, чем при СД 2 [24]. С увеличением продолжительности СД повышается вероятность сосудистых изменений в сетчатке. Показательно, что увеличение уровня HbA1c всего на 1% вдвое увеличивает риск развития ДР [23].
ДР имеет несколько стадий развития. Начальные изменения (непролиферативная ретинопатия) связаны с кровоизлияниями в ткань сетчатки, а также с просачиванием через измененную сосудистую стенку компонентов крови. Если патологическое просачивание появляется в центральных отделах глазного дна (в макулярной зоне), то сетчатка в этой области теряет свою прозрачность, что может приводить к значительному снижению зрения у таких больных — развивается диабетический макулярный отек. Развитию диабетической макулопатии способствуют два процесса: микроокклюзия капилляров (наиболее раннее проявление) и гиперпроницаемость капилляров, связанная с прорывом внутреннего гематоретинального барьера (стенки капилляров сетчатки), иногда в сочетании с нарушением наружного гематоретинального барьера (пигментного эпителия сетчатки) [25]. При этом диабетический макулярный отек не является специфическим проявлением непролиферативной ДР, а может возникать на любой стадии патологического процесса. Дальнейшие изменения связаны с нарушением проходимости сосудов (препролиферативная ДР) и разрастанием новообразованных сосудов и патологической соединительной ткани (пролиферативная ретинопатия).
 На этих стадиях могут происходить массивные кровоизлияния, отслойка сетчатки и, как следствие, потеря зрения [25].
На этих стадиях могут происходить массивные кровоизлияния, отслойка сетчатки и, как следствие, потеря зрения [25].Изменениям на клеточном уровне, приводящим к нарушению микроциркуляции и ангиогенеза, предшествует ряд метаболических сдвигов. Известно, что в условиях длительно существующей гипергликемии метаболические нарушения (активация полиолового и гексозаминового пути превращения глюкозы, ОС, образование КПГ, хроническое воспаление), гемодинамические факторы (ускорение кровотока, нарушение ауторегуляции тонуса сосудов, внутрикапиллярная гипертензия) играют ключевую роль в развитии и прогрессировании ДР [2, 24, 26]. Немаловажное значение в патогенезе ДР имеют и гемореологические факторы (нарушения в системе коагуляционного звена гемостаза, активация тромбоцитов), нарушение ангиогенного баланса, что приводит к образованию микротромбов, ишемии сетчатки. Сетчатка является структурой с относительно высокой метаболической активностью, уровнем клеточного дыхания и потребностью в кислороде, поэтому ишемия ткани может привести к необратимым последствиям.

В результате активации всех этих путей повреждаются нервные элементы сетчатки и контактирующие с ее слоями капилляры хориоидеи (т. е. развивается микроангиопатия). Хотя нарушение микроциркуляции служит классическим признаком осложнений СД, известно, что нейродегенерация сетчатки происходит раньше. Нейродегенерация сопровождается апоптозом нейронов и дисфункцией глии, а ранние аномалии микроциркуляции характеризуются увеличением проницаемости сосудов, нарушением микрососудистой гемодинамики и вазорегрессией (утратой перицитов и повреждением эндотелия) [26]. Прогрессирующая дисфункция эндотелиальных клеток играет решающую роль в следующих морфоструктурных и патофизиологических изменениях сетчатки: в утолщении мембраны капиллярного базального сосуда, потере периваскулярных клеток, повреждении барьера сетчатки и неоваскуляризации [9, 27].
Роль добезилата кальция в терапии осложнений СД
При ДР, как и при других осложнениях СД, первоочередное значение придается достижению целевого гликемического контроля, поскольку cуществует сильная связь между уровнем HbA1c в крови и риском развития ретинопатии [23, 28]. Вместе с тем одним из терапевтических подходов является применение ангиопротекторов, благоприятно влияющих на микроциркуляцию, функциональное состояние эндотелия и базальной мембраны сосудистой стенки и препятствующих развитию структурных изменений сосудистой стенки. К настоящему времени накоплена определенная доказательная база по применению синтетического ангиопротектора — добезилата кальция (ДК) Докси-Хема (Сербия) при различных заболеваниях, сопровождающихся нарушением сосудистой проницаемости и микроциркуляции, в т. ч. при диабетических микроангиопатиях. ДК зарекомендовал себя как препарат, улучшающий прогноз при ДР и ДН [25, 26, 29, 30].
Вместе с тем одним из терапевтических подходов является применение ангиопротекторов, благоприятно влияющих на микроциркуляцию, функциональное состояние эндотелия и базальной мембраны сосудистой стенки и препятствующих развитию структурных изменений сосудистой стенки. К настоящему времени накоплена определенная доказательная база по применению синтетического ангиопротектора — добезилата кальция (ДК) Докси-Хема (Сербия) при различных заболеваниях, сопровождающихся нарушением сосудистой проницаемости и микроциркуляции, в т. ч. при диабетических микроангиопатиях. ДК зарекомендовал себя как препарат, улучшающий прогноз при ДР и ДН [25, 26, 29, 30].Основное действие ДК реализуется на уровне системы микроциркуляции (рис. 2). Ангиопротективное действие ДК обусловлено целым комплексом фармакологических эффектов в отношении патофизиологических процессов при микроангиопатиях, в числе которых антиоксидантные, противовоспалительные свойства, улучшение эндотелий-
зависимой вазодилатации, реологии крови и др.
 [31, 32].
[31, 32].У больных СД значительно снижена продукция NO, а дисфункция эндотелия носит генерализованный характер [9], что является одним из ранних маркеров развития сосудистых нарушений. В этом плане важным свойством ДК является его способность повышать активность NO-синтазы, тем самым увеличивая синтез NO и улучшая эндотелий-зависимую вазодилатацию [33, 34]. Применение ДК сопровождается снижением уровня эндотелина-1, что связано с уменьшением тромбоксана А2, снижением уровня свободных радикалов и вязкости крови [33, 34]. Интерес представляет исследование J. Dong, в котором оценивалась эффективность ДК и ингибитора АПФ [35]. Пациенты были случайным образом распределены по трем группам (плацебо, ДК и периндоприл). В обеих группах лечения наблюдалось сравнимое снижение альбуминурии. Однако оценка динамики маркеров эндотелиальной дисфункции, таких как эндотелин-1 и NO, выявила явное преимущество ДК по сравнению с ингибитором АПФ.
Другими важными эффектами ДК, направленными на патогенетические механизмы сосудистых осложнений, являются ингибирование NF-kB и p38 митоген-активируемой протеинкиназы (p38 MAPK), уменьшение экспрессии молекул межклеточной адгезии-1 (ICAM-1) и адгезии сосудистого эндотелия-1 (VCAM-1), а также уменьшение содержания C-реактивного белка [33–36].
 Стоит отметить дозозависимый антиангиогенный эффект ДК. Препарат ингибирует как сосудистый эндотелиальный фактор роста, вызывающий эндотелиальную пролиферацию и повышение сосудистой проницаемости, так и фактор роста фибробластов [32, 37].
Стоит отметить дозозависимый антиангиогенный эффект ДК. Препарат ингибирует как сосудистый эндотелиальный фактор роста, вызывающий эндотелиальную пролиферацию и повышение сосудистой проницаемости, так и фактор роста фибробластов [32, 37].Большой интерес представляет применение ДК и с позиции воздействия на систему тромбоцитарно-коагуляционного гемостаза. Повышенная вязкость крови обусловливает ее стаз (особенно в капиллярах и посткапиллярных венулах), которые поражаются уже на ранних стадиях диабетических микроангиопатий. Препарат способствует уменьшению агрегации тромбоцитов, снижает уровень фибриногена, тем самым улучшая реологию крови [33, 37, 38]. В частности, в исследовании С.А. Коротких и соавт. [39] было показано, что у пациентов с препролиферативной и непролиферативной ДР включение в комплексную терапию ДК способствовало увеличению остроты зрения, уменьшению извитости сосудов и калибра вен, значительному уменьшению количества и величины мягких экссудатов, сокращению количества микроаневризм.

Расширению представлений о механизмах действия ДК способствовали и результаты исследования X. Zhang et al. [40], изучавших эффективность ДК при использовании у пациентов с СД 2 и ДН (n=121). К концу периода наблюдения (12 нед.) было отмечено достоверное снижение скорости экскреции альбумина с мочой. С целью оценки безопасности клинического применения ДК был выполнен анализ данных литературы, опубликованных с 1970 по 2003 г., с фокусом на оценку профиля безопасности препарата. В результате был сделан вывод, что риск побочных явлений, связанных с применением ДК в дозе 500–1500 мг/сут, является низким [41].
Заключение
Таким образом, добезилат кальция (Докси-Хем) продемонстрировал эффективность в отношении патогенетических механизмов, ведущих к развитию и прогрессированию диабетических микрососудистых осложнений [42]. Данный представитель группы ангиопротекторов может эффективно применяться как для профилактики, так и для комплексной терапии СД на ранних стадиях ДР и ДН с целью предупреждения дальнейшего развития проявлений заболевания и регресса уже имеющихся изменений, что помогает улучшить качество и прогноз жизни пациентов. Бесспорным преимуществом ДК является хороший профиль его переносимости и безопасности.
Бесспорным преимуществом ДК является хороший профиль его переносимости и безопасности.Сведения об авторах: Бирюкова Елена Валерьевна — д.м.н., профессор ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России. 127473, Российская Федерация, г. Москва, ул. Делегатская, д. 20, стр. 1. Шинкин Михаил Викторович — эндокринолог ГБУЗ МКНЦ им. А.С. Логинова ДЗМ. 111123, г. Москва, шоссе Энтузиастов, д. 86. Контактная информация: Бирюкова Елена Валерьевна, e-mail: lena@obsudim.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 19.04.2018.
About the authors: Elena V. Birukova — MD, PhD, professor in A.I. Yevdokimov Moscow State University of Medicine and Dentistry. 20, build. 1, Delegatskaya str., Moscow, 127473, Russian Federation. Mikhail V. Shinkin — endocrinologist in the Loginov Moscow Clinical Scientific Center. 86, Shosse Entuziastov, Moscow, 111123, Russian Federation. Contact information: Elena V. Birukova, e-mail: lena@obsudim.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 19.04.2018.
86, Shosse Entuziastov, Moscow, 111123, Russian Federation. Contact information: Elena V. Birukova, e-mail: lena@obsudim.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 19.04.2018.
.
Диабетическая макроангиопатия
Повреждение средних и крупных артерий атеросклеротического характера, возникающее при длительном течении сахарного диабета. На почве данного заболевания образуется ишемическая болезнь сердца, артериальная гипертензия, нарушение кровообращения в мозге, а также окклюзионные поражение артерий на периферии. Для постановки диагноза исследуют метаболизм липидов, проводят ультразвуковую допплерографию сосудов, электрокардиографию, ультразвуковое исследование и прочие. Терапевтическая схема включает фармацевтические препараты корректирующие уровень сахара и липидов в крови. Кроме того, специалисты выписывают медикаменты, улучшающие реологические свойства крови. Пациентам рекомендуют контролировать артериальное давление. Недуг может спровоцировать: стенокардию, инфаркт миокарда, ишемический инсульт, реноваскулярную гипертензию, диабетическую гангрену. Заболевание быстро развивается и, как правило, образовывается на десять-пятнадцать лет раньше у пациентов, страдающих сахарным диабетом.
Пациентам рекомендуют контролировать артериальное давление. Недуг может спровоцировать: стенокардию, инфаркт миокарда, ишемический инсульт, реноваскулярную гипертензию, диабетическую гангрену. Заболевание быстро развивается и, как правило, образовывается на десять-пятнадцать лет раньше у пациентов, страдающих сахарным диабетом.
Причины диабетической макроангиопатии
Главным фактором, приводящим к возникновению болезни, являются атеросклеротические бляшки на утолщенных базальных мембранах средних и крупных сосудов. Затем бляшки становятся кальцифицированными, возникают язвы и некрозы. В результате в просвете сосудов формируются тромбы из-за которых нарушается кровообращение на определенных участках.
Специфическими факторами риска считаются: высокая концентрация глюкозы и липидов в крови, инсулинорезистентность, лишний вес, высокое артериальное давление, повышенная свертываемость крови, эндотелиальная дисфункция, системные воспаления, а также окислительный стресс. Людям с сахарным диабетом следует воздержаться от курения.
Людям с сахарным диабетом следует воздержаться от курения.
Симптомы диабетической макроангиопатии
У пациентов развивается ишемическая болезнь сердца, которая имеет хроническую и острую форму. Обычно, симптоматика выражается: кардиосклерозом, стенокардией, инфарктом миокарда. Возможны постинфарктные осложнения: аневризма, аритмия, тромбоэмболия, кардиогенный шок, сердечная недостаточность. Такие пациенты имеют высокий риск повторного инфаркта. Поскольку заболевание возникает на фоне сахарного диабета, у больных вероятность летального исхода после инфаркта выше.
В некоторых случаях возможно образование атеросклероза церебральных артерий. Обычно, он приводит к хроническому течению ишемии сосудов мозга и даже к ишемическому инсульту. Если у больного наблюдается артериальная гипертензия, увеличивается риск развития осложнений сосудисто-мозгового типа.
У десятой части пациентов симптоматика проявляется облитерирующим атеросклерозом. Обычно, он выражается онемением и зябкостью стоп, хромотой, гипостатическим отеком ноги, сильными болями в мускулах нижних конечностей. Если резко нарушается кровоток, на пораженном участке возникает ишемия, которая приводит к некрозу тканей ноги. При повреждениях кожного покрова, возможно образование некроза подкожной клетчатки и эпидермиса. В некоторых случаях возникает трофическая язва.
Если резко нарушается кровоток, на пораженном участке возникает ишемия, которая приводит к некрозу тканей ноги. При повреждениях кожного покрова, возможно образование некроза подкожной клетчатки и эпидермиса. В некоторых случаях возникает трофическая язва.
Диагностика диабетической макроангиопатии
В диагностике принимают участие специалисты эндокринологического, кардиологического, хирургического и неврологического профилей. Обычно, доктора стараются оценить сосудистые повреждения. Как правило, пациент сдает анализ крови для определения концентрации сахара и липидов.
Кардиологи изучают показатели артериального давления и электрокардиограммы. Кроме того, назначают прохождение: УЗИ сердца, ультразвуковой допплерографии сосудов, перфузионной сцинтиграфии миокарда, коронарографии, и ангиографии. Неврологи выполняют дуплексное сканирование, периферическую артериографию, реовазографию, капилляроскопию, артериальную осциллографию.
Лечение диабетической макроангиопатии
В первую очередь специалисты корректируют терапию первичного заболевания. Пациентам необходимо контролировать уровень сахара в крови и артериальное давление, а также принимать антигипергликемические препараты, либо вводить инъекции инсулина.
Пациентам необходимо контролировать уровень сахара в крови и артериальное давление, а также принимать антигипергликемические препараты, либо вводить инъекции инсулина.
Чтобы наладить углеводный обмен, выписывают статины, антиоксиданты и фибраты, а также разрабатывают специальную диету.
Тромбоэмболические осложнения корректируют назначая Ацетилсалициловую кислоту, Дипиридамол, Пентоксифиллин, Гепарин и прочие. Для поддержания уровня артериального давления используют АПФ-ингибиторы (Каптоприл), диуретики (Фуросемид, Спиронолактон, Гидрохлоротиазид).
Профилактика диабетической макроангиопатии
Чтобы предотвратить развитие заболевания пациенту необходимо придерживаться рекомендаций эндокринолога, соблюдать диету, контролировать уровень сахара, вес и артериальное давление.
(PDF) Диабетическая макроангиопатия
Диабетическая макроангиопатия
7. Kendall M, Sobel BE, Coulston AM. The insulin resistance syndrome
and coronary artery disease. Coron Artery Dis. 2003;14(4):335-48.
Coron Artery Dis. 2003;14(4):335-48.
8. Токмакова А.Ю., Егорова Д.Н., Доронина Л.П. Поражения нижних
конечностей при сахарном диабете. Ожирение и метаболизм.
2017;14(1):41-7 [Tokmakova AYu, Egorova DN, Doronina LP. Foot
disorders in diabetes mellitus. Ozhirenie i Metabolizm. 2017;14(1):41-
7 (In Russ.)]. doi: 10.14341/OMET2017141-47
9. Мычка В.Б., Чазова Е.И. Сахарный диабет 2 типа и артериальная
гипертония. Сердце. 2004;3(1):13 [Mychka VB, Chazova EI. Type 2
diabetes mellitus and hypertension. Serdtse. 2004;3(1):13 (In Russ.)].
10. Морозова Т.Е., Андрущишина Т.Б. Артериальная гипертензия у
больных сахарным диабетом – индивидуализированный выбор ан-
тигипертензивных лекарственных средств. Российский кардиоло-
гический журнал. 2011;(2):72-7 [Morozova TE, Andrushchishina TB.
Arterial hypertension in patients with diabetes mellitus: an individual-
ized choice of antihypertensive medications. Rossiiskii Kardiologiches-
kii Zhurnal. 2011;(2):72-7 (In Russ.)].
2011;(2):72-7 (In Russ.)].
11. Стаценко М.Е., Туркина С.В. Поражение сердца у больных сахар-
ным диабетом 2-го типа: факторы риска и механизмы развития.
Вестник ВолГМУ. 2010;1(33):9-14 [Statsenko ME, Turkina SV. Car-
diac lesion in type ii diabetic patients: risk factors and mechanisms of
development. Vestnik VolGMU. 2010;1(33):9-14 (In Russ.)].
12. Шаронова Л.А., Вербовой А.Ф. Особенности сердечно-сосудистой
патологии и роль самоконтроля у пациентов с сахарным диабетом
2-го типа. Медицинский совет. 2015;(11):72-5 [Sharonova LA, Ver-
bovoy AF. The specifics of cardiovascular disease and the role of self-
monitoring in patients with type 2 diabetes. Meditsinskii Sovet.
2015;(11):72-5 (In Russ.)]. doi: 10.21518/2079-701X-2015-11-72-75
13. Акчурин Р.С., Власова Э.Е., Мершин К.В. Сахарный диабет и хи-
рургическое лечение ишемической болезни сердца. Вестник Рос-
сийской Академии медицинских наук. 2012;(1):14-9 [Akchurin RS,
2012;(1):14-9 [Akchurin RS,
Vlasova EE, Mershin KV. Diabetus mellitus and surgical treatment of
coronary heart disease. Ves t n i k R o s si i s k o i A k a de m i i Me d i t s in s k i k h N a u k .
2012;(1):14-9 (In Russ.)].
14. Мкртумян A.M. Кардиоваскулярные осложнения сахарного диабета
2 типа и особенности коррекции углеводного обмена. Сердце.
2013;(6):268-77 [Mkrtumyan AM. Cardiovascular complications of
type 2 diabetes mellitus and features of the correction of carbohydrate
metabolism. Serdtse. 2013;(6):268-77 (In Russ.)].
15. Трегубнеко Е.В., Климкин А.С. Особенности течения ишемической
болезни сердца у больных сахарным диабетом 2 типа. Трудный па-
циент. 2015;(7):26-9 [Tregubenko EV, Klimkin AS. Peculiarities of the
Course of Coronary Heart Disease in Patients with Type 2 Diabetes
Mellitus. Trudnyi Patsient. 2015;(7):26-9 (In Russ.)].
16. Аметов А.С., Курочкин И.О., Зубков А. А. Сахарный диабет и сер-
А. Сахарный диабет и сер-
дечно-сосудистые заболевания. Русский медицинский журнал.
2014;22(13):958-43 [Ametov AS, Kurochkin IO, Zubkov AA. Diabetes
and Cardiovascular Diseases. Russkii Meditsinskii Zhurnal.
2014;22(13):958-43 (In Russ.)].
17. Гудкова В.В., Усанова Е.В., Стаховская Л.В.. Сахарный диабет и
инсульт: от патофизиологических механизмов повреждения к об-
основанному лечению. Лечебное дело. 2013;(4):28-34 [Gudkova VV,
Usanova EV, Stakhovskaya LV. Diabetes Mellitus and Stroke: from Pa-
thophisiology to Therapeutic Management. Lechebnoe Delo.
2013;(4):28-34 (In Russ.)].
18. Шишкова В.Н. Инсульт у пациента с сахарным диабетом. Поликли-
ника. 2014;5(1):26-31 [Shishkova VN. Stroke in a patient with diabetes.
Poliklinika. 2014;5(1):26-31 (In Russ.)].
19. Шавловская О.А. Особенности терапии перенесенного инсульта
уLбольных сахарным диабетом. Фарматека. 2013;16:60-5 [Shav-
lovskaya OA. Features of the treatment of stroke in patients with dia-
Features of the treatment of stroke in patients with dia-
betes mellitus. Farmateka. 2013;16:60-5 (In Russ.)].
20. Галстян Г.Р., Анциферов М.Б. Диабетическая макроангиопатия ниж-
них конечностей: клиника, диагностика, тактика лечения. Сахарный
диабет. 2001;(2):10-3 [Galstyan GR, Antsiferov MB. Diabetic macroan-
giopathy of the lower extremities: clinic, diagnosis, treatment tactics. Sa-
kharnyi Diabet. 2001;(2):10-3 (In Russ.)]. doi: 10.14341/2072-0351-5655
21. Комелягина Е.Ю., Анциферов М.Б. Синдром диабетической стопы:
междисциплинарный подход к ведению больных. Эндокринология:
Новости. Мнения. Обучение. 2017;21:26-32 [Komelyagina EYu, Ant-
siferov MB. Diabetic foot syndrome: interdisciplinary approach to dis-
ease management. Endokrinologiya: Novosti. Mneniya. Obuchenie.
2017;21:26-32 (In Russ.)].
22. Галстян Г.Р., Токмакова А.Ю., Бондаренко О.Н., Ситкин И.И., Пря-
хина К.Ю., Митиш В.А., Доронина Л. П. Заболевания артерий ниж-
П. Заболевания артерий ниж-
них конечностей у пациентов с сахарным диабетом: состояние про-
блемы и перспективы лечения. Сахарный диабет. 2011;(1):74-9
[Galstyan GR, Tokmakova AYu, Bondarenko ON, Sitkin II,
PryakhinaLKYu, Mitish VA, Doronina LP. Arterial diseases of lower ex-
tremities in diabetic patients: current state and prospects of therapy. Sa-
kharnyi Diabet. 2011;(1):74-9 (In Russ.)]. doi: 10.14341/2072-0351-6253
23. Бельская Г.Н., Сергиенко Д.А., Павлов Ю.И., Крочек И.В. Муль-
тидисциплинарное ведение пациентов с синдромом диабетической
стопы. Медицинский совет. 2018;(1):70-6 [Belskaya GN, Ser-
gienkoLDA, Pavlov YuI, Krochek IV. Multidisciplinary management of
patients with diabetic foot syndrome. Meditsinskii Sovet. 2018;(1):70-6
(In Russ.)]. doi: 10.21518/2079-701X-2018-1-70-76
24. Минаков О.Е., Андреев А.А., Остроушко А.П. Синдром диабетиче-
ской стопы. Вестник экспериментальной и клинической хирургии.
2017;10(2):165-72 [Minakov OE, Andreev AA, Ostroushko AP. The
Diabetic Foot Syndrome. Ves t n ik E ks p e ri m e n ta l ‘ n oi i K l i ni c h e sk o i K h i —
rurgii. 2017;10(2):165-72 (In Russ.)]. doi: 10.18499/2070-478X-2017-
10-2-165-172
25. Белозерцева Ю.П., Курлаев П.П., Гриценко В.А. Синдром диабетиче-
ской стопы: этиология, патогенез, классификация и лечение. Курский
научно-практический вестник «Человек и его здоровье». 2016;(1):69-
78 [Belozertseva YuP, Kurlayev PP, Gritsenko VA. Diabetic foot syndrome:
etiology, pathogenesis, classifications and treatment. Kurskii Nauchno-
Prakticheskii Vestnik “Chelovek i ego zdorov’e” = Kursk Scientific and
Practical Bulletin «Man and His Health». 2016;(1):69-78 (In Russ.)].
26. Давиденко О.П. Синдром диабетической стопы. Его роль и место в
современной диабетологии (обзор литературы). Медицина и обра-
зование в Сибири. 2014;(5):5 [Davidenko OP. Syndrome of diabetic
Syndrome of diabetic
foot. Its role and place in modern diabetology (literature review). Med-
itsina i Obrazovanie v Sibiri. 2014;(5):5 (In Russ.)].
27. Минушкина Л.О. Рациональная терапия артериальной гипертензии
у больных с сахарным диабетом: возможности использования
новых фиксированных комбинаций. Трудный пациент.
2013;12(11):7-12 [Minushkina LO. Rational Treatment for Hyperten-
sion in Patients with Diabetes: Potential of New Fixed Combinations.
Trudnyi Patsient. 2013;12(11):7-12 (In Russ.)].
28. Драпкина О.М., Корнеева О.Н. Фиксированная комбинация амло-
дипина и лизиноприла: преимущества применения при метаболиче-
ском синдроме. Врач. 2012;(12):42-5 [Drapkina OM, Korneeva ON.
A fixed-dose combination of amlodipine and lisinopril: the advantages
of its use in metabolic syndrome. Vrach. 2012;(12):42-5 (In Russ.)].
29. Vitale С, Mercuro G, Castiglioni C. Metabolic effect of telmisartan and
losartan in hypertensive patients with metabolic syndrome. Cardiovasc
Cardiovasc
Diabetol. 2005;4:6-11.
30. Вербовой А.Ф., Шаронова Л.А. Сахарный диабет и ишемическая бо-
лезнь сердца: особенности клиники и лечения. Фарматека.
2016;16:29-35 [Verbovoy AF, Sharonova LA. Diabetes mellitus and
coronary artery disease: features of clinical manifestation and treatment.
Farmateka. 2016;16:29-35 (In Russ.)].
31. Сидоров Р.В., Талалаев Е.П., Щетко В.Н., Шлык И.Ф., ЕрошенкоLО.Л.
Тактика хирургического лечения ишемической болезни сердца у па-
циентов с сахарным диабетом. Медицинский вестник Юга России.
2017;8(4):23-7 [Sidorov RV, Talalaev EP, ShchetkoLVN, Shlyk IF, Erosh-
enko OL. Surgical treatment of ischemic heart disease in patients with dia-
betes. Meditsinskii Vestnik Yuga Rossii. 2017;8(4):23-7 (In Russ.)]. doi:
10.21886/2219-8075-2017-8-4-23-27
32. Fanari Z, Weiss SA, Zhang W, et al. Meta-analysis of three randomized
controlled trials comparing coronary artery bypass grafting with percu-
taneous coronary intervention using drug-eluting stenting in patients
with diabetes. Interact CardioVasc Thorac Surg. 2014;19(6):1002-7.
Interact CardioVasc Thorac Surg. 2014;19(6):1002-7.
doi: 10.1093/icvts/ivu291
33. Калинин Р.Е., Сучков И.А., Пшенников А.С., Мжаванадзе Н.Д., Кры-
лов А.А., Плакса И.Л., Деев Р.В. Эффективность препарата для тера-
певтического ангиогенеза в комплексном лечении пациентов с сахар-
ным диабетом и критической ишемией нижних конечностей. Казанский
медицинский журнал. 2016;97(5):674-80 [Kalinin RE, Suchkov IA, Pshen-
nikov AS, Mzhavanadze ND, Krylov AA, Plaksa IL, Deev RV. Efficacy of
medication for therapeutic angiogenesis in combined treatment of patients
with diabetes mellitus and critical limb ischemia. Kazanskii Meditsinskii
Zhurnal. 2016;97(5):674-80 (In Russ.)]. doi: 10.17750/KMJ2016-674
Поступила 25.09.2018
ТЕРАПЕВТИЧЕСКИЙ АРХИВ 10, 2019 143
Диабетическая ангиопатия сосудов нижних конечностей — симптомы и лечение
Что такое диабетическая ангиопатия нижних конечностей
Диабетическая ангиопатия нижних конечностей представляет собой опасное осложнение, развивающееся у пациентов при сахарном диабете. Это состояние может приводить к образованию язв, как поверхностных, так и более глубоких.
Это состояние может приводить к образованию язв, как поверхностных, так и более глубоких.
Патологический процесс развивается по причине нарушения пропускной способности кровеносных сосудов. Это приводит к ухудшению кровоснабжения ног и утрате их двигательной функции. Ангиопатия без своевременного лечения способствует сбою в работе всего организма. Максимальная вероятность развития заболевания повышается у пациентов, болеющих диабетом дольше трех лет. Помимо сосудов ног могут поражаться кровеносные сосуды глаз, почек, сердца и других органов.
Симптомы ангиопатии нижних конечностей
Жалобы во многом зависят от тяжести болезни и ее формы. Пациенты могут ощущать следующие симптомы:
- боль в нижних конечностях, усиливающаяся при ходьбе;
- появление небольших фиолетовых или красноватых пятен на коже ног;
- наличие глубокого красного кратера на стопе;
- жжение, зуд стоп;
- чувство холода, онемения в ногах;
- медленное заживление ран, царапин на коже;
- быстрая усталость стоп;
- наличие отеков ног, бледность и синюшность;
- сухая кожа на ногах, наличие шелушащихся участков;
- слабость мышц ног.

Эти и другие симптомы свидетельствуют о диабетической ангиопатии нижних конечностей. Без лечения симптомы усиливаются, повышается риск потери трудоспособности и инвалидности. Развиваются опасные последствия:
- полная слепота;
- сердечная недостаточность;
- гангрена;
- омертвение тканей ног.
Во многих случаях эффективно только хирургическое лечение.
По каким причинам развивается диабетическая ангиопатия?
У пациентов при сахарном диабете стенки кровеносных сосудов истончаются и постепенно разрушаются. Хрупкость сосудов объясняется частыми перепадами давления, длительным присутствием симптомов диабета (излишки сахара и инсулина). Кровоток в ногах заметно ухудшается, в результате чего ткани испытывают недостаток питательных веществ и кислорода.
Сахарный диабет — далеко не единственная причина. Существует множество предрасполагающих факторов:
- периферическая нейропатия;
- аномалии в костях и мышцах;
- атеросклероз сосудов ног;
- синдром Рейно.

Эти и другие симптомы способствуют ухудшению кровоснабжение конечностей.
Виды диабетической ангиопатии
Различают 2 вида заболевания:
- микроангиопатия – патологический процесс затрагивает мелкие кровеносные сосуды ног;
- макроангиопатия – заболевание поражает крупные кровеносные сосуды, в числе которых бедренные, подвздошные артерии.
Возможно сочетание обоих видов ангиопатии. Микроангиопатия без сочетания с макроангиопатией встречается редко.
Диагностика ангиопатии
Диабетическая ангиопатия нижних конечностей требует комплексного обследования. Оно включает в себя несколько процедур.
- Анализ жалоб пациента. Врач анализирует имеющиеся симптомы, визуально осматривает и пальпирует пораженную конечность.
- Сдача лабораторных анализов.
 Исследуется кровь на уровень сахара, инсулина, холестерина и других показателей.
Исследуется кровь на уровень сахара, инсулина, холестерина и других показателей. - УЗИ сосудов. Ультразвуковое сканирование позволяет определять кровоток, пораженные участки кровеносных сосудов.
- Ангиография. Методика основана на введении контрастной жидкости и дальнейшем их осмотре с помощью рентген-аппарата.
При надобности пациенту делаются другие диагностические процедуры. Они позволяют определять степень тяжести заболевания и подобрать оптимальный метод лечения. В ходе диагностики оценивается:
- глубина поражения;
- наличие инфекции;
- наличие нейропатии.
Также выявляются другие обстоятельства, которые могут препятствовать исцелению.
Как вылечить диабетическую ангиопатию?
Боитесь того, что ангиопатия ног приведет к плачевным последствиям? У вас есть возможность избежать этого. В медицинском центре Он Клиник в Алматы принимает квалифицированный врач-флеболог. Специалист проведет обследование. На основании его результатов вам порекомендуют эффективный терапевтический курс. В On Clinic диабетическая ангиопатия лечится консервативными методами. Лечение разрабатывается строго индивидуально. Стоимость зависит от продолжительности курса.
Специалист проведет обследование. На основании его результатов вам порекомендуют эффективный терапевтический курс. В On Clinic диабетическая ангиопатия лечится консервативными методами. Лечение разрабатывается строго индивидуально. Стоимость зависит от продолжительности курса.
- Медикаментозная терапия. Направлена на улучшение микроциркуляции в тканях. Нормализует свертываемость крови, стабилизирует уровень глюкоза, уменьшает уровень холестерина, восстанавливает обмен веществ, улучшает мозговое кровообращение и кровоснабжение других органов. При надобности назначаются обезболивающие, противовоспалительные и антибактериальные препараты.
- Физиотерапия. Улучшает кровообращение, способствует улучшению свойств крови.
- Местная терапия в виде применения высокотехнологичных покрытий для раневых поверхностей, а также специальных мазей из Израиля позволяют добиться заживления язвы в кратчайшие сроки.
В тяжелых случаях, когда консервативное лечение неэффективно, назначается оперативное лечение. Оно может включать в себя замещение суженных участков сосудов, удаление поврежденных участков или расширение сосудов. Ангиохирург порекомендует оптимальный вид хирургического вмешательства.
Оно может включать в себя замещение суженных участков сосудов, удаление поврежденных участков или расширение сосудов. Ангиохирург порекомендует оптимальный вид хирургического вмешательства.
Не нужно терпеть мучительные жалобы, принимать лекарства по высоким ценам без назначения врача и подвергаться осложнениям, если есть возможность не допустить этого. Запишитесь к флебологу уже при первых признаках болезни. Лечение на начальной стадии менее продолжительное и более эффективное.
При отеке, кровотечении, образовании пузырьков следует немедленно обратиться к врачу.
К ВОПРОСУ ДИАГНОСТИКИ ДИАБЕТИЧЕСКОЙ МАКРОАНГИОПАТИИ НИЖНИХ КОНЕЧНОСТЕЙ У ПАЦИЕНТОВ С САХАРНЫМ ДИАБЕТОМ 2-ГО ТИПА И СПОСОБЫ КОРРЕКЦИИ ВЫЯВЛЕННЫХ НАРУШЕНИЙ | Шемякина
1. Дедов И.И. Алгоритмы специализированной медицинской помощи больным сахарным диабетом: клинические рекомендации. — М., 2017. — 8 с. Dedov II. (2015). Algorithms of specialized medical care for patients with diabetes: clinical guidelines [Algoritmy spetsializirovannoy meditsinskoy pomoshchi bol’nym sakhar-nym diabetom: klinicheskie rekomendatsii]. Moskva, 5 p.
— 8 с. Dedov II. (2015). Algorithms of specialized medical care for patients with diabetes: clinical guidelines [Algoritmy spetsializirovannoy meditsinskoy pomoshchi bol’nym sakhar-nym diabetom: klinicheskie rekomendatsii]. Moskva, 5 p.
2. Дутов А.А., Никитин Д.А. N-ацетилцистеин: фармакокинетические параметры и влияние на концентрацию эндогенных аминотиолов // Фармакокинетика и фармакодинамика. — 2016. — № 2. — С. 26-30. Dutov AA, Nikitin DA. (2016). N-acetylcysteine: the pharmacokinetic parameters and the effect on the concentration of endocannabinoids [N-atsetiltsistein: farmakokineticheskie parametry i vliyanie na kontsen-tratsiyu endogennykh aminotiolov]. Farmakokinetika i farmakodinamika, (2), 34-38.
3. Дутов А.А., Никитин Д.А., Ермолина А.В., Лукьянова Ю.Л., Шемякина Н.А. Простой ВЭЖХ метод анализа метилглиоксаля и глиоксаля в плазме // European Journal of Analytical and Applied Chemistry. — 2017. -№ 1. — С. 14-20. Dutov AA, Nikitin DA, Ermolina AV, Lukyanova YuL, Shemyakina NA. (2017). A simple HPLC method for analyzing glyoxal and methylglyoxal in plasma [Prostoy VEZhKh metod analiza metilglioksalya i glioksalya v plazme]. European Journal of Analytical and Applied Chemistry, (1), 14-20.
— 2017. -№ 1. — С. 14-20. Dutov AA, Nikitin DA, Ermolina AV, Lukyanova YuL, Shemyakina NA. (2017). A simple HPLC method for analyzing glyoxal and methylglyoxal in plasma [Prostoy VEZhKh metod analiza metilglioksalya i glioksalya v plazme]. European Journal of Analytical and Applied Chemistry, (1), 14-20.
4. Титов В.Н., Ширяева Ю.К. Артериолосклероз и атеросклероз. Патология дистального и проксимального отделов артериального русла. Патогенез диабетической микроангиопатии // Клиническая лабораторная диагностика. — 2011. — № 4. — С. 3-14. Titov VN, Shiryaeva YuK. (2011). Arteriolosclerosis and atherosclerosis. Pathology of the distal and proximal arterial bed. The pathogenesis of diabetic microangiopathy [Arterioloskleroz i ateroskleroz. Patologiya distal’nogo i proksimal’nogo otdelov arterial’nogo rusla. Patogenez diabeticheskoy mikroangiopatii]. Klinicheskaya laboratornaya diagnostika, (4), 3-14.
5. Bloch-Damti A., Basham N. (2005). Proposed mechanisms for the induction of insulin resistance by oxidative stress. Antioxid Redox Signal, 7, 1553-1567.
Bloch-Damti A., Basham N. (2005). Proposed mechanisms for the induction of insulin resistance by oxidative stress. Antioxid Redox Signal, 7, 1553-1567.
6. Esterbauer H., Cheeseman К.Н. (1990). Determination of aldehydic lipid peroxidation products: malond-ialdehyde and 4-hydroxynonenal. Methods Enzymol, 186, 407-421.
7. Jones D.P. (2002). Redox potential of GSH/GSSG couple: assay and biological significance. Methods Enzymol, 348, 93-112.
8. Marnett L.J. (1999). Lipid peroxidation — DNA damage by malondialdehyde. Mutat Res, 424, 83-95.
9. Nair U., Bartsch H., Nair J. (2007). Lipid peroxidation-induced DNA damage in cancer-prone inflammatory diseases: a review of published adducts types and levels in humans. Free Radic Biol Med, 43 (8), 1109-1120.
Free Radic Biol Med, 43 (8), 1109-1120.
10. Shangari N., O’Brien P.J. (2004). The cytotoxic mechanism of glyoxal involves oxidative stress. Biochem Pharmacol, 68 (7), 1433-1442.
11. Sugimoto K., Yasujima М., Yagihashi S. (2008). Role of advanced glycation end products in diabetic neuropathy. Curr Pharm Des, 14 (10), 953-961.
12. Thornalley P.J. (2007). Endogenous a-oxoaldehydes and formation of protein and nucleotide advanced glycationendproducts in tissue damage. Novartis Found Symp, 285, 229-246.
13. Turk Z. (2010). Glycotoxines, carbonyl stress and relevance to diabetes and its complications. Review. Physiol Res, 59 (2), 147-156.
Язвы при диабетической стопе
Язвы при диабетической стопе являются частым осложнением при сахарном диабете
От 2 до 10 % людей с сахарным диабетом страдают таким осложнением, как язва стопы. Риск развития язвы при диабетической стопе со временем увеличивается. Контролировать уровень глюкозы в крови является одной из важнейших задач для пациента. У пациентов, которые недостаточно хорошо следят за уровнем глюкозы в крови, зачастую возникают осложнения. К сожалению, большинство операций по ампутации ног и голеней выполняются у пациентов с сахарным диабетом. Главной задачей в лечении синдрома диабетической стопы является предотвращение крупной ампутации.
Риск развития язвы при диабетической стопе со временем увеличивается. Контролировать уровень глюкозы в крови является одной из важнейших задач для пациента. У пациентов, которые недостаточно хорошо следят за уровнем глюкозы в крови, зачастую возникают осложнения. К сожалению, большинство операций по ампутации ног и голеней выполняются у пациентов с сахарным диабетом. Главной задачей в лечении синдрома диабетической стопы является предотвращение крупной ампутации.
Пациенты с сахарным диабетом находятся в зоне риска появления язв при диабетической стопе из-за периферической и автономной невропатии, а также макро- и микроангиопатии
Периферическая невропатия (сенсорная и моторная) является наиболее частой причиной возникновения язвы при диабетической стопе. Вследствие того, что многие пациенты с сенсорной невропатией страдают от изменения или полной потери ощущений в ногах, любые порезы или травмы ног могут остаться полностью незамеченными в течение нескольких дней, а порой и недель. Моторная невропатия может вызвать мышечную атрофию, которая приводит к деформации стопы и неправильному распределению веса. Все это служит причиной ишемии такней и некроза с последующим язвообразованием. Кроме того, вегетативная невропатия связана со снижением потоотделения из-за денервации дермальных структур: кожа высыхает, появляются трещины, увеличивающие риск инфицирования.
Моторная невропатия может вызвать мышечную атрофию, которая приводит к деформации стопы и неправильному распределению веса. Все это служит причиной ишемии такней и некроза с последующим язвообразованием. Кроме того, вегетативная невропатия связана со снижением потоотделения из-за денервации дермальных структур: кожа высыхает, появляются трещины, увеличивающие риск инфицирования.
Диабетическая ангиопатия является еще одним фактором увеличения риска развития язвы при диабетической стопе и инфицирования, поскольку поражение более крупных артериальных кальцификаций (макроангиопатия) и поражение мелких кровеносных сосудов (микроангиопатия) могут привести к нарушению микроциркуляции.
Существует множество вариаций классификаций данного заболевания. Вегнеровская система классификации язв при диабетической стопе является наиболее популярной и успешной среди врачей.
Диабетическая макроангиопатия | Ведущие доктора | Лучшие клиники | Отзывы
Диабетическая макроангиопатия – это серьезное и болезненное осложнение сахарного диабета, которое характеризуется такими последствиями как поражение периферических, коронарных, церебральных и почечных артерий. Лечение диабетической макроангиопатии в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии направлено на устранение проявлений самого заболевания, а также на борьбу с основной болезнью – сахарным диабетом.
Лечение диабетической макроангиопатии в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии направлено на устранение проявлений самого заболевания, а также на борьбу с основной болезнью – сахарным диабетом.
Преимущества лечения диабетической макроангиопатии за границей
Лечение диабетической макроангиопатии за рубежом проводится с расчетом на то, чтобы максимально уменьшить или даже при возможности остановить, скорость развития тяжелых сосудистых диабетических осложнений.
Рекомендованные нами клиники применяют современные методы терапии, которые направлены на понижение уровня сахара в крови, нормализацию свертываемости крови и липидного обмена, а также восстановление естественного артериального давления. Критическое или осложненное состояние пациента с диабетической макроангиопатией для квалифицированных специалистов является причиной для проведения оперативного вмешательства, наиболее щадящего и эффективного в каждом отдельном случае.
Диагностика диабетической макроангиопатии за границей
Пациенты рекомендуемых нами медицинских центров получают возможность пройти диагностику на самом высоком уровне. Такой диагноз как диабетическая макроангиопатия уточняется при помощи самых разных аппаратных и лабораторных средств, направленных на выявление степени поражения церебральных, коронарных или периферических сосудов.
Организация лечения диабетической макроангиопатии за границей
Компания «Пациент Менеджмент» является идеальной платформой для организации плодотворного и комфортного лечения диабетической макроангиопатии за границей.
Нашим преимуществом является то, что у нас работают исключительно высококвалифицированные консультанты, которые помогут Вам получить ответы на все вопросы, а также предложат идеальные варианты конкретных медицинских учреждений и врачей.
Мы занимаемся всеми вопросами планирования и организации лечения в клиниках Германии, Израиля, Австрии, США, Финляндии и Швейцарии, которые являются основными странами, куда так активно стремятся многие русскоговорящие медицинские туристы.
Обращайтесь к нам, и мы приложим все усилия для достижения ожидаемого положительного результата – полного излечения или, как минимум, восстановления здоровья настолько насколько это вообще возможно.
Лечение микрососудистых и макрососудистых осложнений
Ведение сахарного диабета (СД) 1 и 2 типа требует решения нескольких задач, основной из которых является контроль гликемии. Поддержание гликемического контроля у пациентов с диабетом предотвращает многие микрососудистые и макрососудистые осложнения, связанные с диабетом. В этой главе представлен обзор распространенности, скрининга, диагностики и лечения этих осложнений.
Определения
Микрососудистые осложнения диабета — это долгосрочные осложнения, поражающие мелкие кровеносные сосуды.Обычно к ним относятся ретинопатия, нефропатия и невропатия.
- Ретинопатия делится на две основные категории: непролиферативная ретинопатия и пролиферативная ретинопатия.

- Непролиферативная ретинопатия — это развитие микроаневризм, венозных петель, кровоизлияний в сетчатку, твердого и мягкого экссудата.
- Пролиферативная ретинопатия — это наличие новых кровеносных сосудов с кровоизлиянием в стекловидное тело или без него.Это прогрессирование непролиферативной ретинопатии.
- Диабетическая нефропатия определяется как стойкая протеинурия. Он может прогрессировать до явной нефропатии , которая характеризуется прогрессирующим снижением функции почек, приводящим к терминальной стадии почечной недостаточности.
- Невропатия — это гетерогенное состояние, связанное с нервной патологией. Состояние классифицируется в зависимости от пораженных нервов и включает очаговую, диффузную, сенсорную, моторную и вегетативную невропатию.
Макрососудистые осложнения диабета — это, прежде всего, заболевания коронарных артерий, периферических артерий и сосудов головного мозга. Раннее макрососудистое заболевание связано с атеросклеротической бляшкой в сосудистой сети, снабжающей кровью сердце, мозг, конечности и другие органы. Поздние стадии макрососудистого заболевания включают полную непроходимость этих сосудов, что может увеличить риск инфаркта миокарда (ИМ), инсульта, хромоты и гангрены.Сердечно-сосудистые заболевания (ССЗ) являются основной причиной заболеваемости и смертности пациентов с диабетом.
Раннее макрососудистое заболевание связано с атеросклеротической бляшкой в сосудистой сети, снабжающей кровью сердце, мозг, конечности и другие органы. Поздние стадии макрососудистого заболевания включают полную непроходимость этих сосудов, что может увеличить риск инфаркта миокарда (ИМ), инсульта, хромоты и гангрены.Сердечно-сосудистые заболевания (ССЗ) являются основной причиной заболеваемости и смертности пациентов с диабетом.
В начало
Распространенность
Ретинопатия . У 13% пациентов с СД 1 типа ретинопатия возникает через 5 лет, а у 90% — через 10–15 лет; примерно у 25% разовьется пролиферативная ретинопатия через 15 лет [1].
У пациентов с СД 2 типа у 40% пациентов, принимающих инсулин, и у 24% пациентов, принимающих пероральные гипогликемические средства, разовьется ретинопатия через 5 лет.Через 15–19 лет процентное соотношение возрастает до 84% и 53% соответственно. Пролиферативная ретинопатия развивается у 2% пациентов с СД 2 типа более 5 лет и у 25% пациентов с диабетом на протяжении 25 лет и более [2].
Нефропатия . Распространенность нефропатии при диабете не установлена. Примерно 30% пациентов с СД 1-го типа и от 5% до 10% пациентов с СД 2-го типа становятся уремией. [3] Диабетическая нефропатия является основной причиной терминальной стадии почечной недостаточности.
Невропатия . Распространенность невропатии у пациентов с сахарным диабетом составляет 7% в течение 1 года и увеличивается до 50% в 25 лет как для СД 1, так и 2 типа [4].
Макрососудистые . Макрососудистые осложнения у пациентов с диабетом примерно в два-четыре раза увеличивают риск ишемической болезни сердца (ИБС), заболеваний периферических артерий и цереброваскулярных заболеваний [5]. По оценкам, от 37% до 42% всех ишемических инсультов у американцев связаны с эффектами диабета, отдельно или в сочетании с гипертонией.[6] Распространенность ИБС или инсульта у пациентов с диабетом составляет примерно 34% как у мужчин, так и у женщин. Распространенность заболеваний периферических сосудов у пациентов с диабетом в возрасте 30 лет и старше составляет 26% [7].
В начало
Патофизиология
Ретинопатия . Формирование микроаневризмы — самое раннее проявление диабетической ретинопатии. Микроаневризмы могут образовываться из-за высвобождения вазопролиферативных факторов, слабости капиллярной стенки или повышенного внутрипросветного давления.Микроаневризмы могут вызвать проницаемость сосудов в макуле, что может привести к отеку макулы, угрожающему центральному зрению. Облитерация капилляров сетчатки может привести к внутриретинальным микрососудистым аномалиям. По мере того, как закрытие капилляров становится обширным, развиваются интраретинальные кровоизлияния.
Пролиферативная ретинопатия развивается из-за ишемии и высвобождения вазоактивных веществ, таких как фактор роста эндотелия сосудов, которые стимулируют образование новых кровеносных сосудов по мере прогрессирования непролиферативной ретинопатии.Эти сосуды могут прорезаться через поверхность сетчатки и разрастаться на задней поверхности стекловидного тела. Эти сосуды очень рыхлые и могут привести к кровоизлияниям в стекловидное тело. Стекловидное тело может сокращаться и приводить к отслоению сетчатки.
Эти сосуды очень рыхлые и могут привести к кровоизлияниям в стекловидное тело. Стекловидное тело может сокращаться и приводить к отслоению сетчатки.
Нефропатия . Выявлены два патофизиологических пути диабетической нефропатии. Во-первых, диабетическая нефропатия может быть результатом увеличения клубочкового капиллярного кровотока, что, в свою очередь, приводит к увеличению продукции внеклеточного матрикса и повреждению эндотелия.Это приводит к увеличению проницаемости клубочков для макромолекул. Могут развиться мезангиальное расширение и интерстициальный склероз, которые могут вызвать склероз клубочков. Второй путь, называемый неальбуминурическим нарушением функции почек, связан с макрососудистыми и / или повторяющимися нерешенными эпизодами острого повреждения почек. Пониженная скорость клубочковой фильтрации (СКФ) и альбуминурия являются факторами риска сердечно-сосудистых событий, тогда как альбуминурия предсказывает смерть и прогрессирование до терминальной стадии почечной недостаточности лучше, чем потеря СКФ.
Невропатия . Патофизиология невропатии сложна. Диабет связан с дислипидемией, гипергликемией, а также нарушениями низкого уровня инсулина и фактора роста. Эти нарушения связаны с гликированием кровеносных сосудов и нервов. Кроме того, аутоиммунитет может повлиять на структуру нервов. Травма и защемление нерва могут привести к структурному повреждению нерва, включая сегментарную демиелинизацию, атрофию и потерю аксонов, а также прогрессирующую демиелинизацию. Эти эффекты вызывают невропатию.
Макрососудистые . Макрососудистые осложнения диабета возникают в результате гипергликемии, избытка свободных жирных кислот и инсулинорезистентности. Они вызывают повышенный окислительный стресс, активацию протеинкиназы и активацию рецептора конечных продуктов гликирования, факторов, которые действуют на эндотелий.
- Во-первых, пониженное содержание оксида азота, повышенное содержание эндотелина и повышенное содержание ангиотензина II вызывают сужение сосудов, которое приводит к гипертонии и росту гладкомышечных клеток сосудов.

- Во-вторых, снижение оксида азота, активированный ядерный фактор-KB, увеличение ангиотензина II и активация активированного белка-1 усиливают воспаление, что приводит к высвобождению хемокинов, цитокинов и экспрессии молекул клеточной адгезии.
- В-третьих, снижение оксида азота, увеличение тканевого фактора, увеличение ингибитора активатора плазминогена-1 и снижение простациклина приводят к тромбозу, гиперкоагуляции, активации тромбоцитов и снижению фибринолиза.
Эти пути в конечном итоге приводят к атеросклерозу, который является причиной макрососудистых осложнений диабета.
В начало
Признаки и симптомы
Ретинопатия . Симптомы ретинопатии минимальны до тех пор, пока не наступит прогрессирующая стадия заболевания с потерей или нечеткостью зрения. Признаки непролиферативной ретинопатии включают микроаневризмы, венозные петли, кровоизлияния в сетчатку, твердый экссудат и мягкий экссудат. Пролиферативная ретинопатия может включать появление новых сосудов в глазах или кровоизлияние в стекловидное тело.
Нефропатия . Самый ранний признак нефропатии — гипертония, которая часто совпадает с развитием микроальбуминурии. По мере ухудшения нефропатии у пациентов могут развиваться отеки, аритмии, связанные с гипергликемией, или симптомы, связанные с почечной недостаточностью.
Невропатия . Признаки и симптомы невропатии зависят от типа развивающейся нейропатии. Чаще всего у пациентов развивается симптоматическая дистальная полинейропатия. Признаки включают снижение или полную потерю рефлексов и вибрационной чувствительности голеностопного сустава, а также гипералгезию и боль в икроножных мышцах у некоторых пациентов.Обычно они поставляются в виде «чулок и перчаток». Также может произойти истощение мелких мышц рук и ног.
Пациенты могут иметь очаговые невропатии из-за мононеврита или синдромов защемления. Они вызывают очаговый неврологический дефицит, ограниченный одним нервом. Редкой, но тяжелой формой диабетической невропатии является диабетическая амиотрофия, которая начинается с боли, за которой следует сильная слабость и распространяется от односторонней к двусторонней. Спонтанно проходит через 18-24 месяца.
Спонтанно проходит через 18-24 месяца.
Макрососудистые . Пациенты с ССЗ, ассоциированными с диабетом, могут иметь стабильную или нестабильную стенокардию, инфаркт миокарда или аритмию; однако у многих пациентов наблюдаются неузнаваемые симптомы. У пациентов с церебральным сосудистым заболеванием может внезапно развиться очаговый неврологический дефицит, такой как опущение лица, гемипарез или изолированная слабость руки или ноги. Головокружение, невнятная речь, трудности с походкой и потеря зрения также могут быть симптомами.
Заболевание периферических сосудов распознается по боли в ногах при физической нагрузке, которая может прогрессировать до боли в покое и ишемических язв.Большинство случаев протекает бессимптомно.
В начало
Просеивание
Пациенты с диабетом должны регулярно, не реже одного раза в 6 месяцев, проходить скрининг на ретинопатию, нефропатию и неврологические осложнения (таблица 1). Людям с неконтролируемым диабетом следует чаще обследоваться.
Таблица 1. Скрининг микро- и макрососудистых осложнений у больных сахарным диабетом.
| Осложнение | Обнаружение |
|---|---|
| Микрососудистые | |
| Ретинопатия |
|
| Нефропатия | Микоальбумин мочи |
| Невропатия | Тестирование моноволокна |
| Макрососудистые | |
| Гипертония | Измеряйте артериальное давление при каждом посещении |
| Дислипидемия | Профили липидов натощак, не реже одного раза в год |
Ретинопатия
Обследование расширенного глаза офтальмологом или оптометристом должно проводиться в течение 5 лет с момента появления СД 1 типа и во время постановки диагноза СД 2 типа, поскольку фактическую дату начала при СД 2 типа определить трудно. Последующие обследования глаз следует проводить ежегодно у пациентов без ретинопатии или с минимальной фоновой ретинопатией. Тем, у кого ретинопатия более поздняя, необходимы более частые последующие обследования.
Последующие обследования глаз следует проводить ежегодно у пациентов без ретинопатии или с минимальной фоновой ретинопатией. Тем, у кого ретинопатия более поздняя, необходимы более частые последующие обследования.
Ручная офтальмоскопия может помочь обнаружить диабетическую ретинопатию, но она дает ограниченный обзор сетчатки и затрудняет обнаружение диабетического макулярного отека, который является важной причиной потери зрения при диабете. Ретинопатию легче обнаружить с помощью бинокулярного зрения. В сложных случаях применяется в / в флюоресцентная ангиография и конфокальная микроскопия.Доступна технология для просмотра с фотографиями глазного дна, полученными в офисе практикующего врача и затем прочитанными экспертом. Однако они не показывают полного обзора сетчатки и не включают другие аспекты обследования глаз, такие как глазное давление, и, таким образом, не могут заменить ежегодные обследования глаз.
Нефропатия
Отличительным признаком ранней диабетической нефропатии является экскреция альбумина. Чувствительные методы определения очень низкого уровня альбумина или микроальбуминурии доступны уже много лет.Самым простым методом скрининга является точечный анализ мочи с поправкой на уровень креатинина в моче. Также могут использоваться сборы за ночь или за 24 часа.
Чувствительные методы определения очень низкого уровня альбумина или микроальбуминурии доступны уже много лет.Самым простым методом скрининга является точечный анализ мочи с поправкой на уровень креатинина в моче. Также могут использоваться сборы за ночь или за 24 часа.
В целом, микроальбуминурия определяется как более 30 мг альбумина на грамм креатинина (точечный анализ мочи) или от 30 до 299 мг в сутки и более 300 мг креатинина (или 24 часа) как альбуминурия. У пациентов с альбуминурией определение креатинина сыворотки следует проводить не реже одного раза в год. Когда значения расчетной скорости клубочковой фильтрации (рСКФ) снижаются, следует использовать более конкретные измерения СКФ (чаще всего клиренс креатинина).
Периферическая невропатия
Тестирование моноволокна в офисе — самый простой способ проверить, нет ли нечувствительности стопы. Мононить 5,07 мм накладывается на основание ножек (рис. 1). Любая потеря чувствительности связана с повышенным риском образования язвы. Пациент, у которого была язва стопы, имеет повышенный риск возникновения дополнительных язв стопы.
Пациент, у которого была язва стопы, имеет повышенный риск возникновения дополнительных язв стопы.
Пациенты должны быть проинструктированы ежедневно осматривать свои ступни. Пациентам, которым трудно осматривать ноги, следует обратиться за помощью, особенно если у них нарушено зрение.Использование зеркала может помочь пациентам увидеть ступни (см. Главу «Профилактика и лечение язв на ногах и стопах при сахарном диабете»).
Сердечно-сосудистые заболевания
Тщательный опрос о симптомах ишемической коронарной болезни по-прежнему остается одним из наиболее важных способов выявления сердечно-сосудистых заболеваний. Многие пациенты с диабетом не испытывают типичной боли в груди при физической нагрузке. Следовательно, клиницисты должны спросить о снижении переносимости физических нагрузок, одышке или тошноте, вызванной физической нагрузкой.
Вопрос скрининга на сердечно-сосудистые заболевания рассматривался в различных исследованиях. Руководящие принципы и индивидуальные рекомендации не совсем совпадают. В то время как почти каждая группа предлагает стресс-тесты для пациентов с симптомами ССЗ или электрокардиографические изменения, предполагающие ишемию, рекомендации по скринингу на бессимптомное заболевание менее последовательны.
В то время как почти каждая группа предлагает стресс-тесты для пациентов с симптомами ССЗ или электрокардиографические изменения, предполагающие ишемию, рекомендации по скринингу на бессимптомное заболевание менее последовательны.
Американская диабетическая ассоциация (ADA) считает, что кандидаты на кардиологическое стресс-тестирование должны включать в себя тех, кто в анамнезе имел периферические или каротидные окклюзионные заболевания; люди, ведущие малоподвижный образ жизни, старше 55 лет и планирующие начать интенсивную программу упражнений; и пациенты с двумя или более факторами риска сердечно-сосудистых заболеваний.[8]
В рекомендациях Американской ассоциации клинических эндокринологов (AACE) указано следующее:
Скрининг бессимптомной ишемической болезни сердца с использованием различных стресс-тестов у пациентов с СД2 не продемонстрировал четких доказательств улучшения сердечных исходов и поэтому не рекомендуется . [9]
Консенсусная группа Американской кардиологической ассоциации (AHA) разработала следующий подход к скринингу на ИБС у пациентов с диабетом:
Скрининг определяется как выявление заболевания у бессимптомных лиц. Поскольку скрининговые тесты предназначены для широкого применения, они должны быть быстрыми и недорогими. Кроме того, чтобы результаты тестирования были полезными, они должны привести к смене руководства, а результаты тестирования должны улучшить результаты . [10]
Поскольку скрининговые тесты предназначены для широкого применения, они должны быть быстрыми и недорогими. Кроме того, чтобы результаты тестирования были полезными, они должны привести к смене руководства, а результаты тестирования должны улучшить результаты . [10]
Рекомендации Американского колледжа кардиологов (ACC) / AHA по тестированию с физической нагрузкой дают скринингу с помощью тестов на беговой дорожке с нагрузкой у пациентов с диабетом рейтинг качества данных IIb, что означает, что его полезность или эффективность менее хорошо подтверждена доказательствами или мнениями.[11] Они отмечают, что тесты с физической нагрузкой могут быть полезны людям с повышенным риском перед тестированием.
Большинство согласованных заявлений и руководств по диабету и ИБС предполагают, что неинвазивное исследование сердца должно проводиться у пациентов с диабетом и одним дополнительным критерием: заболевание периферических артерий, цереброваскулярное заболевание, изменения в покое на электрокардиограмме (ЭКГ) или наличие двух или более основные факторы риска ССЗ.
Согласно этим рекомендациям, оценка риска начинается с истории болезни, включая особое внимание к симптомам атеросклеротического заболевания, таким как стенокардия, хромота или эректильная дисфункция.Электрокардиографические изменения, показывающие гипертрофию левого желудочка и изменения ST-T, предполагают повышенный риск ССЗ. Данные продолжающегося исследования DIAD (Выявление ишемии у бессимптомных диабетиков) [12], которое разработано для определения факторов риска, связанных с клинически бессимптомным заболеванием миокарда, с использованием стресс-тестов с визуализацией сердца, показали, что наличие нейропатии может быть одним из факторов риска. наиболее важные предикторы риска ССЗ.
Пока не ясно, как результаты неинвазивного тестирования могут изменить стратегии управления рисками у пациентов с диабетом, поскольку диабет уже считается эквивалентом риска сердечно-сосудистых заболеваний.Таким образом, неинвазивное тестирование должно быть максимально нацелено на выявление пациентов с сердечно-сосудистыми заболеваниями, которые поддаются хирургическому вмешательству. В то время как неинвазивный скрининг у бессимптомных пациентов может выявить заболевание, поддающееся чрескожному вмешательству или аортокоронарному шунтированию, экономическая эффективность и влияние на долгосрочные результаты все еще остаются неопределенными.
В то время как неинвазивный скрининг у бессимптомных пациентов может выявить заболевание, поддающееся чрескожному вмешательству или аортокоронарному шунтированию, экономическая эффективность и влияние на долгосрочные результаты все еще остаются неопределенными.
Пристальное внимание к истории изменений переносимости физической нагрузки у пациента, атипичных симптомах, указывающих на стенокардию, или предполагающих отклонениях ЭКГ — это причины, по которым следует рассмотреть возможность проведения стресс-тестирования.Кроме того, дислипидемия, ожирение, артериальная гипертензия, альбуминурия и наличие в семейном анамнезе сердечно-сосудистых заболеваний могут быть причинами для рассмотрения стресс-тестирования пациентов, у которых нет клинических симптомов сердечно-сосудистых заболеваний. Этот подход наиболее соответствует рекомендациям AACE и должен отбирать пациентов с самым высоким риском сердечно-сосудистых заболеваний. В отсутствие надежных доказательств, как отмечает AHA, практикующим врачам необходимо принимать решения о пациентах, у которых может быть скрытое заболевание миокарда.
В начало
Диагностика
Ретинопатия
Диагноз ретинопатии основан на результатах обследования зрения, чтобы определить, есть ли у пациента клинически значимый отек желтого пятна, пролиферативная ретинопатия или тяжелая непролиферативная ретинопатия.Прогрессирующие изменения сетчатки, возникающие у пациентов с диабетом, включают следующее:
- Формирование микроаневризм капилляров сетчатки;
- Развитие аномальной проницаемости сосудов;
- Ишемия;
- Разрастание новых сосудов и фиброзной ткани на поверхности сетчатки и диска зрительного нерва;
- Сокращение фиброваскулярных пролифераций и стекловидного тела. [13]
Нефропатия
Диагноз нефропатии первоначально основывается на развитии микроальбуминурии.Микроальбуминурия определяется как скорость экскреции альбумина от 20 до 200 мкг / мин. Поскольку среднесуточная скорость экскреции альбумина у людей с диабетом и без него колеблется до 40%, рекомендуется провести три сбора мочи в течение нескольких недель, прежде чем ставить этот диагноз. Явная нефропатия определяется как скорость экскреции альбумина> 300 мг / 24 часа. Это связано с линейным снижением СКФ от 0,1 до 2,4 мл / мин / месяц.
Явная нефропатия определяется как скорость экскреции альбумина> 300 мг / 24 часа. Это связано с линейным снижением СКФ от 0,1 до 2,4 мл / мин / месяц.
Следующие стадии хронической болезни почек: [14]
Стадия 1: СКФ> 90 мг / 24 часа.
Стадия 2: СКФ незначительно снижается при дозе от 60 до 89 мг / 24 часа.
Стадия 3: СКФ от 30 до 59 мг / 24 часа.
Стадия 4: СКФ от 15 до 29 мг / 24 часа.
Стадия 5: нефропатия в терминальной стадии с СКФ <15 мг / 24 часа.
Невропатия
Диагноз нейропатии, определяемый потерей рефлексов рефлексов голеностопного сустава, основан на обнаружении очагового (отдельный корень) или диффузного (вся конечность) поражения. Результаты могут быть асимметричными (множественный мононеврит) или симметричными в соответствии с градиентом поражения от дистального к проксимальному (наиболее часто).Электродиагностические исследования могут подтвердить заболевание периферических нервов и определить характер заболевания. Вегетативная невропатия диагностируется у пациентов с гастропарезом или ортостатической гипотонией.
Вегетативная невропатия диагностируется у пациентов с гастропарезом или ортостатической гипотонией.
Сердечно-сосудистые заболевания
Диагноз ССЗ может быть подтвержден несколькими диагностическими и визуализирующими исследованиями. ЭКГ в 12 отведениях в покое недостаточно чувствительна для выявления заболевания у пациентов со стабильной стенокардией. Сердечно-сосудистые стресс-тесты можно оценить с помощью ЭКГ во время нагрузки, добутамина, дипиридамола или аденозина.Эхокардиография может повысить чувствительность теста. В качестве альтернативы можно использовать ядерный стресс-тест с таллием 201 или технецием 99m в сочетании с дипиридамолом или аденозином. Значительная ИБС определяется по относительной гипоперфузии на изображениях пикового напряжения. Коронарная артериография может подтвердить ИБС.
Диагноз инсульта ставится на основании появления у пациента симптомов очагового неврологического дефицита и может быть подтвержден с помощью компьютерной томографии или МРТ. КТ-ангиография может использоваться для определения места окклюзии сосудов и оценки пригодной для жизни ткани мозга.
КТ-ангиография может использоваться для определения места окклюзии сосудов и оценки пригодной для жизни ткани мозга.
Диагноз заболевания периферических артерий ставится путем определения лодыжечно-плечевого индекса (ЛПИ). Это отношение систолического давления в голеностопном суставе к систолическому давлению в плече. ЛПИ менее 0,9 имеет чувствительность 95% и специфичность 100% при обнаружении заболевания периферических артерий. ЛПИ более 1,4 отражает кальцинированные артерии. Это связано с повышенным риском язв стопы и сердечно-сосудистых заболеваний. Если рассматривается возможность реваскуляризации, другие тесты, включая дуплексное ультразвуковое исследование, МР-ангиографию и КТ-ангиографию, могут использоваться для определения конкретных участков хирургического вмешательства.
В начало
Менеджмент: Образ жизни
Надлежащее лечение микрососудистых и макрососудистых осложнений диабета требует от практикующих врачей лечить широкий спектр факторов, которые сосредоточены в нескольких областях, включая потребление пищи, контроль уровня глюкозы в крови, образ жизни и активность, артериальное давление и липиды.
Лечебно-диетическая терапия
Руководства по лечебно-диетической терапии были разработаны ADA и кратко изложены в таблице 2.[15] Основное внимание в этих рекомендациях уделяется улучшению результатов за счет улучшения гликемического контроля, снижения веса (при необходимости) и контроля артериального давления и липидов. Есть четкие доказательства того, что избыток насыщенных жиров в рационе пагубно влияет на липидный профиль; поэтому рекомендуется ограничение насыщенных жиров. Данные, подтверждающие абсолютное ограничение углеводов, не являются надежными, поэтому рекомендации ADA допускают гибкость в потреблении углеводов. ADA опубликовала отдельные рекомендации по содержанию углеводов и составу рациона.[16]
Самая важная переменная в прандиальном скачке гликемии — это общее потребление углеводов. Употребление продуктов с низким гликемическим индексом приводит к более низкому уровню глюкозы во время еды, чем потребление продуктов с высоким гликемическим индексом. Однако в контексте смешанного питания различия между продуктами с низким и высоким гликемическим индексом уменьшаются.
Однако в контексте смешанного питания различия между продуктами с низким и высоким гликемическим индексом уменьшаются.
Количество и источник углеводов являются важными детерминантами уровня глюкозы после приема пищи. В исследованиях относительного влияния гликемического индекса и общего содержания углеводов в отдельных продуктах питания на гликемическую нагрузку — продукт гликемического индекса и общего количества углеводов — содержание углеводов (общее количество граммов) объясняет 68% вариаций гликемической нагрузки и гликемической нагрузки. индекс питания объяснил 49%.[17,18] Когда общее содержание углеводов и гликемический индекс были включены в регрессионный анализ, гликемический индекс составлял 32% вариации.
Обычно рекомендуется ограничение употребления алкоголя и натрия. Пищевые добавки не нужны пациентам, которые придерживаются хорошо сбалансированной диеты. Многие рекомендации по контролю веса предлагают ограничение калорий в зависимости от степени ожирения, а также от 30 до 45 минут физических упражнений от 3 до 5 дней в неделю. Физические упражнения — важный компонент любого режима для снижения веса и контроля гликемии.Другие рекомендации по питанию пациентов с диабетом в целом соответствуют рекомендациям ADA.
Физические упражнения — важный компонент любого режима для снижения веса и контроля гликемии.Другие рекомендации по питанию пациентов с диабетом в целом соответствуют рекомендациям ADA.
| Таблица 2. Цели лечебно-диетического питания больных сахарным диабетом. |
|---|
Достигайте оптимальных метаболических результатов за счет достижения и поддержания следующих показателей:
Улучшение здоровья за счет выбора здоровой пищи и физической активности. Удовлетворяйте индивидуальные потребности в питании, принимая во внимание личные и культурные предпочтения и образ жизни, уважая при этом индивидуальные пожелания и желание. |
| Конкретные группы пациентов |
| Дети и подростки с СД 1 типа |
| Обеспечьте организм достаточной энергией для нормального роста и развития. Интегрируйте схемы приема инсулина в обычные привычки питания и физической активности. |
| Дети и подростки с СД 2 типа |
| Способствовать изменению привычек питания и физической активности, которые снижают инсулинорезистентность и улучшают метаболический статус. |
| Беременные и кормящие женщины |
| Обеспечьте организм достаточным количеством энергии и питательных веществ, необходимых для достижения оптимальных результатов. |
| Пожилые люди |
| Обеспечение пищевых и психосоциальных потребностей пожилых людей. |
| Пациенты, получавшие инсулин или средства, стимулирующие секрецию инсулина |
Обеспечить обучение навыкам самоконтроля для лечения (и профилактики) гипогликемии, острых заболеваний и проблем с уровнем глюкозы в крови, связанных с физическими упражнениями. |
| Группа риска по диабету |
| Уменьшите риск, поощряя физическую активность и продвигая выбор продуктов, которые способствуют умеренной потере веса или, по крайней мере, предотвращают набор веса. |
Источник: Bantle JP Diabetes Care 2006. [15]
Упражнение
Рекомендации по упражнениям не всегда были конкретными в отношении точных предписаний упражнений, особенно в отношении аэробных упражнений и упражнений с отягощениями. Обычно предлагается 150 минут аэробных упражнений средней интенсивности (или 90 минут энергичных) в неделю для достижения положительного эффекта в отношении контроля гликемии и снижения риска сердечно-сосудистых заболеваний. Это подтверждено рекомендациями ADA / AHA.[19]
Приветствуются регулярные физические упражнения, но необходимо учитывать осложнения диабета. Например, пациентам с потерей чувствительности ног следует ограничить выполнение упражнений с отягощением. Из-за риска сердечно-сосудистых заболеваний у пациентов с диабетом необходимо провести соответствующий скрининг на сердечно-сосудистые заболевания до того, как пациенты начнут выполнять программу упражнений. Преимущества упражнений включают контроль веса и улучшенный гликемический контроль, часто из-за снижения резистентности к инсулину.
Из-за риска сердечно-сосудистых заболеваний у пациентов с диабетом необходимо провести соответствующий скрининг на сердечно-сосудистые заболевания до того, как пациенты начнут выполнять программу упражнений. Преимущества упражнений включают контроль веса и улучшенный гликемический контроль, часто из-за снижения резистентности к инсулину.
Курение
Во всех руководствах, касающихся диабета и сердечно-сосудистых заболеваний, рекомендуется бросить курить.
В начало
Менеджмент: микрососудистые риски
Профилактика — это оптимальный подход к лечению микрососудистых осложнений диабета. Двумя основными подходами к предотвращению ретинопатии и нефропатии являются интенсивный контроль гликемии и агрессивный контроль гипертонии. Интенсивный гликемический контроль был наиболее эффективным подходом к предотвращению нейропатических осложнений диабета.
Эпидемиологическое исследование в Висконсине продемонстрировало, что у пациентов с диабетом более высокий исходный уровень гемоглобина A1c (HbA1c) коррелирует с увеличением частоты ретинопатии, прогрессирования ретинопатии и прогрессирования пролиферативной ретинопатии. [1,2]
[1,2]
В исследовании «Контроль диабета и его осложнений» [20] (DCCT) сравнивалась интенсивная инсулиновая терапия (инсулиновая помпа или несколько ежедневных инъекций) с традиционной терапией (одна или две инъекции в день) у 1441 пациента с СД 1 типа (615 пациентов с легкой и умеренной ретинопатией. ). В среднем через 6,5 лет интенсивная терапия эффективно замедляла или отсрочивала развитие диабетической ретинопатии, нефропатии и нейропатии у инсулинозависимых пациентов. В течение 4-летнего периода наблюдения после завершения исследования [21] снижение риска прогрессирующей ретинопатии (пролиферативная ретинопатия, отек желтого пятна и необходимость в лазерной терапии) и нефропатии (частота альбуминурии) сохранялось, несмотря на сужение уровней HbA1c. в двух группах.
Исследование Кумамото [22], в котором участвовали 110 пациентов с СД 2-го типа, показало, что интенсивная терапия с многократными ежедневными инъекциями (перед сном, регулярными и перед сном) по сравнению с инъекциями инсулина один или два раза в день снижает HbA1c с 9,4% до 7,1%. Кроме того, двухэтапное прогрессирование ретинопатии снизилось на 69%, прогрессирование нефропатии уменьшилось на 70%, а скорость нервной проводимости улучшилась, что подтверждает эффективность интенсивной терапии.
Кроме того, двухэтапное прогрессирование ретинопатии снизилось на 69%, прогрессирование нефропатии уменьшилось на 70%, а скорость нервной проводимости улучшилась, что подтверждает эффективность интенсивной терапии.
Группа перспективного исследования диабета Великобритании (UKPDS) [23,24] оценила 5 102 пациента с СД 2 типа.Пациенты, получавшие интенсивное лечение (метформин; [23] сульфонилмочевины или инсулин [24]) по сравнению с традиционным лечением, имели более низкий средний HbA1c (7,0% против 7,9%) и 12-летнее снижение риска на 27% для фотокоагуляции сетчатки, 33% для микроальбуминурии, и 74% за удвоение уровня креатинина. Эти результаты еще раз подтверждают важность интенсивной терапии для уменьшения микрососудистых осложнений диабета.
Было показано, что контроль гипертонии снижает риск как ретинопатии, так и нефропатии.В исследование гипертонии и диабета [25,26], которое было частью UKPDS, вошли 1148 пациентов с СД 2 типа и сопутствующей гипертонией. Пациенты из группы строгого контроля достигли целевого артериального давления на уровне <150/85 мм рт. Они были рандомизированы на прием каптоприла (ингибитор ангиотензинпревращающего фермента [АПФ]) или атенолола (бета-блокатор). Группа сравнения имела более высокое целевое артериальное давление <180/105 мм рт. они не были рандомизированы для активного лечения.
Они были рандомизированы на прием каптоприла (ингибитор ангиотензинпревращающего фермента [АПФ]) или атенолола (бета-блокатор). Группа сравнения имела более высокое целевое артериальное давление <180/105 мм рт. они не были рандомизированы для активного лечения.
В среднем, пациенты из группы строгого контроля поддерживали среднее артериальное давление 144/82 мм рт. Ст. По сравнению с 154/87 мм рт. Ст. В группе сравнения.После 9 лет наблюдения строгий контроль привел к снижению фотокоагуляции сетчатки на 35% ( P <0,025), снижению двухэтапного ухудшения ретинопатии на 34% и снижению риска ухудшения остроты зрения на 47%. тремя линиями в таблице исследования раннего лечения диабетической ретинопатии (ETDRS) ( P <0,005). [26]
Исследование Евклида [27], в котором участвовали 354 пациента с нормальным АД с диабетом 1 типа в возрасте от 20 до 59 лет, продемонстрировало, что лечение лизиноприлом привело к снижению прогрессирования ретинопатии на 50%, прогрессированию ретинопатии 2 степени и на 82%. % снижение развития пролиферативной ретинопатии.
% снижение развития пролиферативной ретинопатии.
В нескольких исследованиях оценивали влияние контроля гипертонии на нефропатию у пациентов с СД 1 и 2 типа. Исследование 1983 г. [28] показало, что эффективный контроль артериального давления у пациентов с диабетом и нефропатией снижает скорость экскреции альбумина на 50% и замедляет скорость снижения СКФ с 0,29 до 0,1 мл / мин / месяц.
Метаанализ 2001 года [29] 12 исследований продемонстрировал, что ингибиторы АПФ могут задерживать прогрессирование до явной нефропатии на 62% у пациентов с ХМ 1 типа с микроальбуминурией.У многих из этих пациентов также наблюдалось снижение экскреции альбумина. Никакие исследования у пациентов с СД 1 типа не показали, что начало приема ингибиторов АПФ при нормальной скорости экскреции альбумина задерживает развитие микроальбуминурии.
Группа совместных исследований [30] изучила действие ингибитора АПФ (каптоприла) у 409 пациентов с СД 1 типа с явной нефропатией (экскреция белка> 500 мг / сут и креатинина <2,5 мг / дл). Креатинин удвоился у 12,1% пациентов, получавших каптоприл, и у 21.3% пациентов, получавших плацебо (снижение риска на 48%).
Креатинин удвоился у 12,1% пациентов, получавших каптоприл, и у 21.3% пациентов, получавших плацебо (снижение риска на 48%).
Несколько исследований у пациентов с СД 2 типа с микроальбуминурией — с гипертензией или без нее — показали, что ингибиторы АПФ могут задерживать прогрессирование до явной нефропатии, снижать скорость экскреции альбумина и уменьшать снижение СКФ. Другое исследование показало, что у пациентов с СД 2 типа с нормальным АД и нормоальбуминурией лечение эналаприлом ослабляло увеличение скорости экскреции альбумина и уменьшало вероятность развития микроальбуминурии (a 12.Снижение риска на 5%). В других исследованиях у пациентов с СД 2-го типа наблюдалось замедление прогрессирования микроальбуминурии до явной нефропатии при введении блокаторов рецепторов ангиотензина II.
Рекомендации
Глюкоза, контроль АД . На основании этих исследований ADA рекомендует целевой уровень глюкозы в плазме крови от 80 до 130 мг / дл и целевой уровень после приема пищи <180 мг / дл. Целевое значение ADA для HbA1c составляет <7% (нормальный HbA1c составляет <6%), а целевое значение АД составляет <140/90 мм рт.[31]
Целевое значение ADA для HbA1c составляет <7% (нормальный HbA1c составляет <6%), а целевое значение АД составляет <140/90 мм рт.[31]
AACE рекомендует целевые уровни глюкозы перед приемом пищи <110 мг / дл и <140 мг / дл после приема пищи. [9] Целевое значение HbA1c составляет <6,5%, а целевое АД - <130/85 мм рт. И ADA, и AACE рекомендуют измерять HbA1c каждые 3 месяца.
Самостоятельное тестирование глюкозы у пациентов с СД 1 типа или у беременных женщин с диабетом рекомендуется не реже трех раз в день. Частота мониторинга уровня глюкозы при СД 2 типа должна быть достаточной для достижения целевых показателей глюкозы.
У пациентов с артериальной гипертензией и микроальбуминурией или альбуминурией следует настоятельно рекомендовать терапию ингибиторами АПФ или блокаторами рецепторов ангиотензина II. UKPDS обнаружило, что интенсивный контроль артериального давления снижает микрососудистые осложнения на 37% при использовании как ингибиторов АПФ, так и бета-блокаторов.
Ретинопатия . Пациентам с СД 1 типа следует пройти первичное комплексное обследование глаз с расширением зрачка в течение 5 лет от начала диабета. Пациенты с СД 2 типа должны пройти обследование глаз вскоре после постановки диагноза.Пациенты с СД 1 или 2 должны ежегодно проходить последующие осмотры зрения, проводимые офтальмологом или оптометристом, обладающим знаниями и опытом в диагностике ретинопатии.
Потеря зрения при непролиферативной диабетической ретинопатии происходит главным образом из-за развития отека желтого пятна. Когда присутствует клинически значимый макулярный отек, начальным вариантом лечения являются интравитеральный антиваскулярный фактор роста эндотелия (VGEF) или фокальная лазерная фотокоагуляция.
Как только ретинопатия установлена, лучшим лечением для предотвращения слепоты у людей с высоким риском и тяжелой пролиферативной ретинопатией является лазерная фотокоагуляция.Исследование диабетической ретинопатии показало, что снижение серьезной потери зрения на 50% может быть достигнуто с помощью фотокоагуляции для лечения глаз с неоваскуляризацией, связанной с кровоизлиянием в стекловидное тело или неоваскуляризацией на диске зрительного нерва или рядом с ним, а также для глаз с пролиферативной ретинопатией или очень тяжелой непролиферативной ретинопатией. [32,33] Ингибиторы анти-VGEF могут использоваться в качестве дополнительной терапии для предотвращения фотокоагуляции в отдельных случаях диабетической ретинопатии. Сеть клинических исследований диабетической ретинопатии обнаружила, что 0.Ранибизумаб, введенный в стекловидное тело в дозе 5 мг, не уступал результатам панретинальной фотокоагуляции через 2 года в отношении остроты зрения [34]. Однако долгосрочные данные недоступны. Если кровоизлияние в стекловидное тело не проходит, витрэктомия может восстановить зрение.
[32,33] Ингибиторы анти-VGEF могут использоваться в качестве дополнительной терапии для предотвращения фотокоагуляции в отдельных случаях диабетической ретинопатии. Сеть клинических исследований диабетической ретинопатии обнаружила, что 0.Ранибизумаб, введенный в стекловидное тело в дозе 5 мг, не уступал результатам панретинальной фотокоагуляции через 2 года в отношении остроты зрения [34]. Однако долгосрочные данные недоступны. Если кровоизлияние в стекловидное тело не проходит, витрэктомия может восстановить зрение.
Нефропатия . Ранняя нефропатия связана с микроальбуминурией, гипертонией и, возможно, повышенным креатинином. Терапия первой линии направлена на борьбу с гипертонией. Как правило, ингибиторы АПФ являются препаратами первого ряда.Пациентов, у которых развивается сильный кашель, частый побочный эффект ингибиторов АПФ, можно переключить на блокатор рецепторов ангиотензина II. Эти агенты показали аналогичную эффективность в уменьшении микроальбуминурии, снижении артериального давления и предотвращении ухудшения функции почек.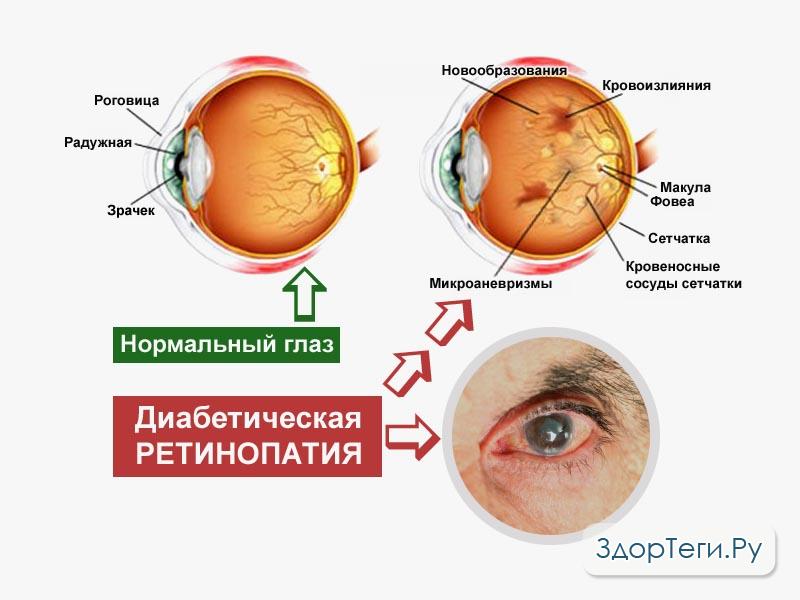 Было показано, что некоторые блокаторы кальциевых каналов (дилтиазем и верапамил) уменьшают микроальбуминурию и при необходимости могут быть добавлены к лекарствам. Если уровень креатинина превышает 2 или 3 мг / дл, следует избегать приема ингибиторов АПФ, поскольку это может привести к явной почечной недостаточности, которая может привести к необходимости диализа или трансплантации почки.
Было показано, что некоторые блокаторы кальциевых каналов (дилтиазем и верапамил) уменьшают микроальбуминурию и при необходимости могут быть добавлены к лекарствам. Если уровень креатинина превышает 2 или 3 мг / дл, следует избегать приема ингибиторов АПФ, поскольку это может привести к явной почечной недостаточности, которая может привести к необходимости диализа или трансплантации почки.
Невропатия . Исследование «Контроль диабета и осложнения» выявило некоторое улучшение при невропатии при интенсивном контроле диабета. [20] Если это не поможет, дальнейшее лечение должно быть сосредоточено на обезболивании. Наиболее частая нейропатия — двусторонняя дистальная полинейропатия. Возрастающие дозы трициклических антидепрессантов, габапентина, фенитоина, карбамазепина и бензодиазепинов применялись с разной степенью успеха. Несколько агентов показали перспективу восстановления структурных повреждений нервов, которые могут вызвать невропатию, включая ламинин B2, иммуноглобулин FI и FII, фактор роста нервов, инсулин и нейротрофин-3.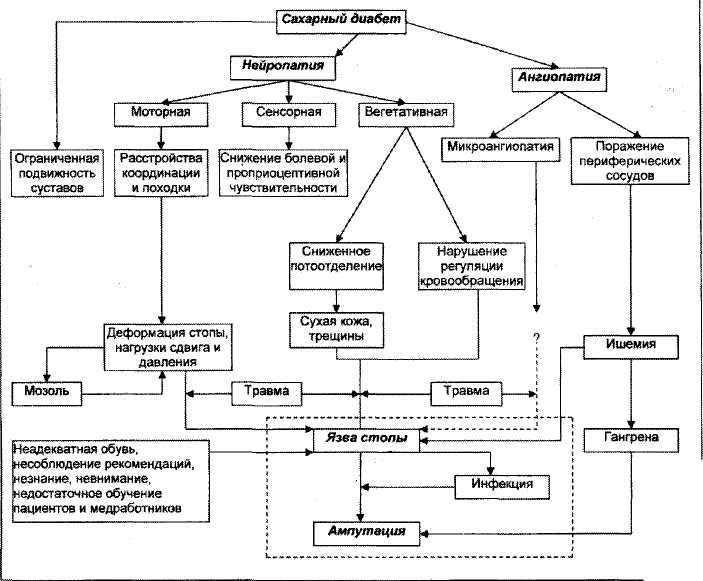 Гастропарез лечится метоклопрамидом.
Гастропарез лечится метоклопрамидом.
В начало
Менеджмент: макрососудистые риски
Пациенты с диабетом имеют повышенный риск макрососудистых осложнений ССЗ. По сравнению с недиабетической популяцией, пациенты с диабетом имеют в два-четыре раза повышенный риск сердечно-сосудистых заболеваний, и более половины пациентов с диабетом умирают от осложнений сердечно-сосудистых заболеваний. [35,36] Повышенные риски сердечно-сосудистых заболеваний включают коронарную ишемию, инсульт, МИ и стенокардия.Руководства США и Европы рассматривают СД 2 типа как эквивалент сердечно-сосудистых заболеваний, тем самым повышая его до высшей категории. [36,37]
В таблице 3 перечислены общие факторы риска сердечно-сосудистых заболеваний, связанные с диабетом, и рекомендованные терапевтические цели. Практикующим следует отметить, что не все пациенты с диабетом имеют повышенный риск сердечного приступа, поэтому с рекомендациями можно действовать по своему усмотрению.
Таблица 3. Цели управления факторами риска ССЗ у пациентов с диабетом.
Цели управления факторами риска ССЗ у пациентов с диабетом.
| Фактор риска | Цель терапии |
|---|---|
| Гиперлипидемия | |
| Холестерин ЛПНП, пациенты с ССЗ + DM | ЛПНП <70 мг / дл |
| Уровень холестерина ЛПНП повышен | ЛПНП <70 мг / дл |
| Уровень триглицеридов 200-499 мг / дл | Уровень холестерина не-ЛПВП <130 мг / дл |
| Уровень холестерина ЛПВП <40 мг / дл | Поднять ЛПВП (без конкретной цели) |
| Гипертония | АД <140/90 мм рт. Ст. (ADA, JNC 8) |
| Протромботическое состояние (ингибитор повышенного активатора плазминогена) | Терапия низкими дозами аспирина (пациенты с сердечно-сосудистыми заболеваниями и другими факторами риска) |
| Гипергликемия | HbA1c <7% |
Избыточный вес (ИМТ 25-29. 9 кг / м 2 ) 9 кг / м 2 ) Ожирение (ИМТ ≥30 кг / м 2 ) | Снизить ИМТ до нормального веса |
| Отсутствие физической активности | Назначение физических упражнений в зависимости от состояния пациента |
| Курение сигарет | Полное прекращение употребления наркотиков |
| Нежелательное питание | Достичь и поддерживать целевые показатели уровня глюкозы и липидов в плазме крови |
Сокращения: ADA = Американская диабетическая ассоциация; ИМТ = индекс массы тела; АД = артериальное давление; ССЗ = сердечно-сосудистые заболевания; ЛПВП = липопротеин высокой плотности; JNC VI = Шестой отчет Объединенного национального комитета по профилактике, оценке и лечению высокого кровяного давления; ЛПНП = липопротеины низкой плотности.
Адаптировано из ADA и JNC 8. [31, 42].
Дислипидемия
Рекомендации по ведению дислипидемии были опубликованы Национальной образовательной программой по холестерину и группами экспертов из AACE, ACP, ADA, ACC и AHA. Руководящие принципы, как правило, едины в рекомендациях агрессивного снижения липидов при диабете.
Руководящие принципы, как правило, едины в рекомендациях агрессивного снижения липидов при диабете.
Предлагаемые целевые уровни холестерина ЛПНП следующие: [37,39]
- Уровень холестерина ЛПНП составляет <100 мг / дл для любого пациента с диабетом.
- Если уровень холестерина ЛПНП <100 мг / дл, но уровни триглицеридов (и очень холестерина ЛПОНП [ЛПОНП]) повышены, то уровень холестерина липопротеидов не высокой плотности (ЛПВП) должен быть <130 мг / дл.
- Для пациентов с очень высоким риском, таких как диабетические пациенты с перенесенным инфарктом миокарда, рекомендуемый уровень холестерина ЛПНП составляет <70 мг / дл; уровень холестерина не-ЛПВП составляет <100 мг / дл.
- Пациенты с уровнем холестерина ЛПНП <100 мг / дл без лекарств должны получать лечение для достижения снижения уровня холестерина ЛПНП> 30%.
Эти рекомендации основаны на результатах исследований по снижению липидов, в которых участвовали пациенты с диабетом, и были подтверждены в последующих исследованиях. [37]
[37]
Апостериорный анализ пациентов с диабетом, включенных в исследования по снижению уровня липидов, подтвердил мнение о том, что у этих пациентов наблюдается сопоставимое относительное снижение (или, возможно, большее абсолютное снижение) риска сердечно-сосудистых событий, чем у их недиабетических коллег. Эти данные кратко изложены в рекомендациях ACP.[40] Рекомендации ADA и AHA [19] предлагают целевой уровень холестерина ЛПНП <100 мг / дл для пациентов с диабетом и необязательный целевой уровень <70 мг / дл для пациентов с диабетом и сердечно-сосудистыми заболеваниями.
Кроме того, в этих рекомендациях рекомендуется, чтобы у пациентов с повышенным уровнем триглицеридов и соответствующим повышением уровня холестерина ЛПОНП значение холестерина не-ЛПВП (уровень холестерина ЛПНП плюс уровень холестерина ЛПОНП) было установлено на 30 мг / дл выше целевого значения ЛПНП — то есть уровень холестерина не-ЛПВП <130 мг / дл, с необязательной целью <100 мг / дл.Эти рекомендации по-прежнему рекомендуются AACE.
Руководства ACC / AHA также рекомендуют пациентам с диабетом в возрасте от 40 до 75 лет и уровнем ЛПНП от 70 до 189 мг / дл лечиться статинами высокой интенсивности без целевого уровня холестерина. [41]
Гипертония
Крупные клинические испытания у пациентов с диабетом продемонстрировали благоприятный эффект контроля АД на снижение риска сердечно-сосудистых заболеваний. Рекомендации ADA рекомендуют целевое значение АД 140/90 мм рт.[31, 42] Для достижения целевого АД обычно требуются комбинированные схемы (часто три или более препаратов). На основании исследований у пациентов с диабетом, показавших благоприятные сердечно-сосудистые результаты с ингибиторами АПФ рамиприлом (HOPE [43]) и периндоприлом (исследование EUROPA [44]), эти препараты следует рассматривать как часть начальной терапии у пациентов с артериальной гипертензией и СД 2 типа.
В большом исследовании ONTARGET (N = 25 620; 38% с диабетом) оценивались исходы ССЗ в трех группах лечения: рамиприл, телмисартан и оба препарата вместе. [45] Между тремя руками не было различий. Положительные эффекты нельзя было полностью отнести на счет снижения АД в этих испытаниях. Исследование ACCORD не показало никаких преимуществ в снижении АД <120 мм рт. Ст. По сравнению с <140 мм рт. Ст. [46]
[45] Между тремя руками не было различий. Положительные эффекты нельзя было полностью отнести на счет снижения АД в этих испытаниях. Исследование ACCORD не показало никаких преимуществ в снижении АД <120 мм рт. Ст. По сравнению с <140 мм рт. Ст. [46]
Гликемический контроль
Интервенционные исследования показали довольно скромную взаимосвязь между контролем гликемии и риском сердечно-сосудистых заболеваний. В исследовании UKPDS снижение HbA1c на 0,9% было связано со снижением риска ИМ на 14% ( P =.052) в анализах намерения лечить и снижение на 16% на каждый 1% изменения уровня HbA1c в апостериорном наблюдательном анализе. [24, 47] Группа метформина у пациентов с ожирением в UKPDS имела снижение ИМ на 39%. риск по сравнению с традиционной группой ( P = 0,010). [23] Исследования ACCORD (N = 10 251) и ADVANCE (N = 11 140) не продемонстрировали положительного влияния интенсивного контроля (HbA1c <7,0%) на события сердечно-сосудистых заболеваний. [48,49]
Исследование по контролю диабета и его осложнениям (DCCT) не показало положительного воздействия на сердечно-сосудистую систему от интенсивной терапии с контролем уровня глюкозы во время первоначального исследования. [50] Исследование «Эпидемиология вмешательств и осложнений диабета» (EDIC), долгосрочное последующее исследование DCCT, выявило снижение риска любого сердечного события на 42% в течение исследования DCCT / EDIC и на 57%. при нефатальном инфаркте миокарда или смерти от ССЗ в течение 17-летнего периода наблюдения за пациентами в DCCT. [51]
[50] Исследование «Эпидемиология вмешательств и осложнений диабета» (EDIC), долгосрочное последующее исследование DCCT, выявило снижение риска любого сердечного события на 42% в течение исследования DCCT / EDIC и на 57%. при нефатальном инфаркте миокарда или смерти от ССЗ в течение 17-летнего периода наблюдения за пациентами в DCCT. [51]
Два исследования, опубликованные в 2012 году, показывают, что пациенты с ИМТ ≥35 могут получить пользу от операции обходного желудочного анастомоза в качестве лечения ожирения и диабета.Mingrone и др. [52] обнаружили, что у пациентов с ИМТ ≥35 95% пациентов, получавших билиопанкреатическое отведение, и 75% пациентов, получавших обходное желудочное анастомозирование, имели ремиссию диабета. Schauer et al [53] обнаружили, что у пациентов с ожирением и СД 2-го типа, процент, достигших гликемического контроля (HbA1c ≤6% через 1 год), был статистически значимо выше у тех, кто получал обходной желудочный анастомоз по Ру (42%). или рукавная гастрэктомия (37%) по сравнению с пациентами, управляемыми медикаментами (12%).
Рекомендация .Пациента с сахарным диабетом следует направить к эндокринологу, если не удается достичь целевых показателей гликемического контроля или если пациент испытывает тяжелую гипогликемию. Важно направлять пациентов на ранней стадии заболевания, чтобы помочь им избежать долгосрочных осложнений. Кроме того, пациентов, у которых развиваются осложнения, следует направлять к эндокринологу, чтобы узнать, можно ли улучшить гликемический контроль, или просто вылечить осложнения.
Аспирин
Терапия аспирином рекомендована в рекомендациях ADA по первичной профилактике ССЗ у пациентов с диабетом.[8, 54] Аспирин рекомендуется всем взрослым с 10-летним риском сердечно-сосудистых заболеваний по Фрамингему> 10%, большинству мужчин ≥50 лет, большинству женщин ≥60 лет, а также лицам с одним из следующих факторов риска: употребление табака, микроальбуминурия, семейный анамнез преждевременных ССЗ, гипертония и дислипидемия. Аспирин рекомендуется взрослым с 10-летним риском коронарного события ниже 5%, мужчинам моложе 50 лет и женщинам моложе 60 лет без дополнительных факторов риска.
У мужчин в возрасте ≥50 лет и женщин в возрасте ≥60 лет с СД 1 или 2 типа плюс дополнительный фактор риска следует использовать аспирин для вторичной профилактики.Этим пациентам после острого коронарного синдрома следует применять аспирин в комбинации с клопидогрелом до 1 года.
Заключение
Девизом ADA является то, что диабет — серьезное заболевание, связанное со значительной заболеваемостью и смертностью из-за микрососудистых и макрососудистых осложнений. Тщательный скрининг этих осложнений дает врачам возможность снизить риск их развития и прогрессирования. Агрессивные меры по контролю гликемии, а также липидов и артериального давления, по-видимому, благоприятно влияют на многие осложнения диабета.Было показано, что терапия аспирином снижает риск сердечно-сосудистых заболеваний у этих пациентов. Эти стратегии скрининга и вмешательства подкреплены надежными данными наблюдений и интервенционных испытаний и, в свою очередь, одобрены различными организациями, которые написали руководства по лечению заболеваний.
В начало
Суммарные баллы
- Диабет — основная причина ретинопатии, нефропатии и невропатии.
- Диабет увеличивает риск сердечно-сосудистых заболеваний в 2–5 раз.
- Контроль гликемии связан со снижением риска микрососудистых и макрососудистых осложнений диабета.
- Лечение факторов риска сердечно-сосудистых заболеваний, особенно дислипидемии, связано со снижением риска сердечно-сосудистых событий.
- Раннее выявление микрососудистых осложнений и применение соответствующих стратегий лечения, таких как лазерная терапия (ретинопатия), ингибиторы АПФ или блокаторы рецепторов ангиотензина, а также правильная обувь (невропатия), могут снизить риск неблагоприятных исходов этих осложнений.
- Целевое артериальное давление для пациентов с диабетом должно быть <140/90 мм рт.
- Цели для ЛПНП составляют <100 мг / дл у пациентов с диабетом; целевой уровень ЛПНП составляет <70 мг / дл для пациентов с сопутствующей ишемической болезнью сердца или для пациентов в возрасте от 40 до 75 лет, получающих высокоинтенсивные статины.
В начало
Список литературы
- Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. Эпидемиологическое исследование диабетической ретинопатии в Висконсине: II.Распространенность и риск диабетической ретинопатии в возрасте на момент постановки диагноза менее 30 лет. Arch Ophthalmol 1984; 102: 520–526.
- Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. Эпидемиологическое исследование диабетической ретинопатии в Висконсине: II. Распространенность и риск диабетической ретинопатии в возрасте на момент постановки диагноза 30 и более лет. Arch Ophthalmol 1984; 102: 527–532.
- Фридман Э.А. Диабетическая болезнь почек. В Rifkin H, Porte D, Eds. Сахарный диабет / Теория и практика 1990; 684–709.
- Виник А.И., Митчелл Б.Д., Лейхтер С.Б., Вагнер А.Л., О’Брайан ИТ, Жорж Л.П. Эпидемиология осложнений диабета. В: Лесли RDG, Роббинс, округ Колумбия, ред. Диабет: клиническая наука на практике Кембридж, Массачусетс: Издательство Кембриджского университета; 1995: 221.
- Виник А.И., Питтенгер Г.Л., МакНитт П., Стэнсберри КБ. Диабетические невропатии: обзор клинических аспектов, патогенеза и лечения. В: LeRoith D, Taylor SI, Olefsky JM, eds. Сахарный диабет: фундаментальный и клинический текст 3-е изд.Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2003: 911–934.
- Киссела Б.М., Хури Дж., Кляйндорфер Д. и др. Эпидемиология ишемического инсульта у пациентов с диабетом: большое исследование инсульта в Цинциннати / Северный Кентукки. Уход за диабетом 2005; 28: 355–359.
- Melton LJ 3rd, Macken KM, Palumbo PJ, Elveback LR. Заболеваемость и распространенность клинических заболеваний периферических сосудов в популяционной когорте пациентов с диабетом. Diabetes Care 1980; 3: 650–654.
- Bax JJ, Young LH, Frye RL, Bonow RO, Steinberg HO, Barrett EJ. Скрининг ишемической болезни сердца у больных сахарным диабетом. Уход за диабетом 2007; 30: 2729–2736.
- Handelsman Y, Bloomgarden ZT, Grunberger G, et al. Американская ассоциация клинических эндокринологов и Американский колледж эндокринологов — Руководство по клинической практике для разработки плана комплексной помощи при сахарном диабете — 2015. Endocr Pract 2015; 21 (Дополнение 1): 1-87.
- Виник А.И. Диагностика и лечение диабетической невропатии. Clin Geriatr Med 1999; 15: 293–320.
- Гиббонс Р.Дж., Балади Г.Дж., Бисли Дж.В. и др. Рекомендации ACC / AHA по тестированию с физической нагрузкой: Краткое содержание. Отчет Американского колледжа кардиологии / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по тестированию с физической нагрузкой). Тираж 1997 г .; 96: 345–354.
- Young LH, Wackers FJ, Chyun DA и др .; DIAD Следователи.Сердечные исходы после скрининга на бессимптомную ишемическую болезнь сердца у пациентов с диабетом 2 типа: исследование DIAD: рандомизированное контролируемое исследование. JAMA 2009; 301: 1547–55.
- Джиндал В. Нейродегенерация как первичное изменение и роль нейропротекции при диабетической ретинопатии. Мол, нейробиол 2015; 51: 878-884.
- Национальный фонд почек. K / DOQI Руководство по клинической практике хронической болезни почек: оценка, классификация и стратификация. Am J Kidney Dis 2002; 39 (2 Дополнение 1): S1–266.
- Bantle JP, Wylie-Rosett J, Albright AL, et al. Рекомендации по питанию и вмешательства при диабете — 2006: заявление о позиции Американской диабетической ассоциации. Уход за диабетом 2006; 29: 2140–2157.
- Sheard NF, Clark NG, Brand-Miller JC и др. Углеводы в диете (количество и тип) в профилактике и лечении диабета: заявление Американской диабетической ассоциации. Уход за диабетом 2004; 27: 2266–2271.
- Фостер-Пауэлл К., Холт Ш., Бранд-Миллер Дж. Международная таблица гликемического индекса и значений гликемической нагрузки: 2002. Am J Clin Nutr 2002; 76: 5-56.
- Brand-Miller JC, Holt SHA. Ответ R Mendoza. Значения гликемической нагрузки [Письма в редакцию]. Am J Clin Nutr 2003; 77: 994–995.
- Buse JB, Ginsberg HN, Bakris GL, et al. Первичная профилактика сердечно-сосудистых заболеваний у людей с сахарным диабетом: научное заявление Американской кардиологической ассоциации и Американской диабетической ассоциации. Уход за диабетом 2007; 30: 162–172.
- Группа исследований по контролю диабета и его осложнениям. Влияние интенсивного лечения диабета на развитие и прогрессирование отдаленных осложнений инсулинозависимого сахарного диабета. N Engl J Med 1993; 329: 977–986.
- Исследование по борьбе с диабетом и его осложнениям / Группа исследования эпидемиологии вмешательств и осложнений диабета. Ретинопатия и нефропатия у пациентов с диабетом 1 типа через четыре года после интенсивной терапии. N Engl J Med 2000; 342: 381–389.
- Окубо Ю., Кишикава Х., Араки Е. и др. Интенсивная инсулинотерапия предотвращает прогрессирование микрососудистых осложнений диабета у японских пациентов с инсулиннезависимым сахарным диабетом: рандомизированное проспективное 6-летнее исследование. Diabetes Res Clin Pract 1995; 28: 103–117.
- Группа перспективного исследования диабета в Великобритании (UKPDS). Влияние интенсивного контроля уровня глюкозы в крови с помощью метформина на осложнения у пациентов с избыточной массой тела и диабетом 2 типа (UKPDS 34). Lancet 1998; 352: 854–865.
- Британская группа перспективных исследований диабета. Интенсивный контроль уровня глюкозы в крови с помощью сульфонилмочевины или инсулина по сравнению с традиционным лечением и риск осложнений у пациентов с диабетом 2 типа (UKPDS 33). [Erratum 1999; 354: 602] Lancet 1998; 352: 837–853.
- Британская группа перспективных исследований диабета. Эффективность атенолола и каптоприла в снижении риска макрососудистых и микрососудистых осложнений при диабете 2 типа: UKPDS 39. BMJ 1998; 317: 713–720.
- Британская группа перспективных исследований диабета. Жесткий контроль артериального давления и риск макрососудистых и микрососудистых осложнений при диабете 2 типа: UKPDS 38. BMJ 1998; 317: 703–713.
- Чаутерведи Н., Шоли А.К., Стивенсон Дж. М. и др. И Исследовательская группа EUCLID. Влияние лизиноприла на прогрессирование ретинопатии у нормотензивных людей с диабетом 1 типа. EURODIAB Контролируемое исследование лизиноприла при инсулинозависимом сахарном диабете. Lancet 1998; 351: 28–31.
- Parving HH, Andersen AR, Smidt UM, Svendsen PA. Раннее агрессивное антигипертензивное лечение снижает скорость снижения функции почек при диабетической нефропатии. Lancet 1983; 1 (8335): 1175–1179.
- Ингибиторы АПФ в группе исследователей диабетической нефропатии. Следует ли всем пациентам с сахарным диабетом 1 типа и микроальбуминурией получать ингибиторы ангиотензинпревращающего фермента? Мета-анализ индивидуальных данных пациента. Ann Intern Med 2001; 134: 370–379.
- Льюис Э.Дж., Хансикер LG, Бейн Р.П., Роде РД. Влияние ингибирования ангиотензин-превращающего фермента на диабетическую нефропатию. Совместная исследовательская группа. N Engl J Med 1993; 329: 1456–1462.
- Американская диабетическая ассоциация. Стандарты медицинской помощи при сахарном диабете — 2016: изложение позиции. Уход за диабетом 2016; 39 (Приложение 1): S4-S119.
- Исследовательская группа по изучению диабетической ретинопатии: Фотокоагуляционное лечение пролиферативной диабетической ретинопатии.Клиническое применение результатов исследования диабетической ретинопатии (DRS), отчет DRS № 8. Офтальмология 1981; 88: 583–600.
- Исследовательская группа по изучению диабетической ретинопатии. Показания к фотокоагуляции лечения диабетической ретинопатии: Отчет DRS № 14. Int Ophthalmol Clin 1987; 27: 239–253.
- Писательский комитет Сети клинических исследований диабетической ретинопатии. Панретинальная фотокоагуляция против ранибизумаба в стекловидном теле при пролиферативной диабетической ретинопатии: рандомизированное клиническое исследование. JAMA 2015; 314: 2137-46.
- Laing S, Swerdlow AJ, Slater SD и др. Смертность от болезней сердца в когорте из 23 000 пациентов с инсулино-пролеченным диабетом. Диабетология 2003; 46: 760–765.
- Juutilainen A1, Lehto S, Rönnemaa T., Pyörälä K, Laakso M. Диабет 2 типа как «эквивалент ишемической болезни сердца»: 18-летнее проспективное популяционное исследование с участием финских субъектов. Уход за диабетом 2005; 28: 2901-7.
- Группа экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению повышенного холестерина в крови у взрослых (Группа лечения взрослых III).Третий отчет заключительного отчета Группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III). Тираж 2002; 106: 3143–421.
- Де Бакер Г., Амбрози Э., Борх-Йонсен К. и др .; Практические рекомендации Комитета кардиологов Европейского общества. Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике: третья совместная рабочая группа европейских и других обществ по профилактике сердечно-сосудистых заболеваний в клинической практике (состоит из представителей восьми обществ и приглашенных экспертов). евро J Cardiovasc Предыдущий Rehabil 2003; 10: S1-S10.
- Гранди С.М., Климан Дж. И., Мерц С. Н. и др. Последствия недавних клинических испытаний для рекомендаций Панели III по лечению взрослых Национальной образовательной программы по холестерину. Arterioscler Thromb Vasc Biol 2004; 24: e149 – e161.
- Snow V, Aronson MD, Hornbake ER, et al. Контроль липидов в лечении сахарного диабета 2 типа: руководство по клинической практике Американского колледжа врачей. Ann Intern Med 2004; 140: 644–649.
- Stone NJ, Робинсон JG, Lichtenstein AH и др .; Американский колледж кардиологии / Целевая группа Американской кардиологической ассоциации по практическим рекомендациям. Руководство ACC / AHA 2013 г. по лечению холестерина в крови для снижения риска атеросклеротических сердечно-сосудистых заболеваний у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Тираж 2014 г .; 129 (25 Приложение 2): S1-S45.
- Джеймс П., Опарил С., Картер Б.Л. и др.Основанное на фактах руководство 2014 года по лечению высокого кровяного давления у взрослых: отчет членов комиссии, назначенных в Восьмой объединенный национальный комитет (JNC 8). JAMA 2014; 311: 507-520.
- Юсуф С., Слейт П., Пог Дж и др., Для исследователей оценочного исследования профилактики сердечных исходов. Влияние ингибитора ангиотензинпревращающего фермента рамиприла на сердечно-сосудистые события у пациентов из группы высокого риска. N Engl J Med 2000; 342: 145–153.
- Daly CA, Fox KM, Remme WJ и др.Влияние периндоприла на сердечно-сосудистую заболеваемость и смертность у пациентов с диабетом в исследовании EUROPA: результаты субисследования PERSUADE. Eur Heart J 2005; 26: 1369–1378.
- Юсуф С., Тео К.К., Погу Дж. И др .; для исследователей ONTARGET. Телмисартан, рамиприл или оба препарата у пациентов с высоким риском сосудистых осложнений. N Engl J Med 2008; 358: 1547–1559.
- Soliman EZ, Byington RP, Bigger JT и др. Влияние интенсивного снижения артериального давления на гипертрофию левого желудочка у пациентов с сахарным диабетом: действие по контролю сердечно-сосудистого риска в испытании диабета. Гипертония 2015; 66: 1123–1129.
- Страттон И.М., Адлер А.И., Нил Х.А. и др. Связь гликемии с макрососудистыми и микрососудистыми осложнениями диабета 2 типа (UKPDS 35): проспективное обсервационное исследование. BMJ 2000; 321: 405–412.
- Gerstein HC, Miller ME, Byington RP и др .; для группы исследования действий по контролю сердечно-сосудистого риска у диабетиков. Эффекты интенсивного снижения уровня глюкозы при диабете 2 типа. N Engl J Med 2008; 358: 2545–2559.
- Patel A, MacMahon S, Chalmers J, et al; для совместной группы ADVANCE. Интенсивный контроль уровня глюкозы в крови и сосудистые исходы у пациентов с диабетом 2 типа. N Engl J Med 2008; 358: 2560–2572.
- Исследование по борьбе с диабетом и его осложнениям / Группа исследования эпидемиологии вмешательств и осложнений диабета. Ретинопатия и нефропатия у пациентов с диабетом 1 типа через четыре года после интенсивной терапии. N Engl J Med 2000; 342: 381-9.
- Натан Д.М., Клири П.А., Баклунд Дж.Й. и др .; Исследование по контролю диабета и его осложнениям / Исследовательская группа по эпидемиологии вмешательств и осложнений диабета (DCCT / EDIC). Интенсивное лечение диабета и сердечно-сосудистых заболеваний у пациентов с диабетом 1 типа. N Engl J Med 2005; 353: 2643–2653.
- Mingrone G, Panunzi S, De Gaetano A, et al. Бариатрическая хирургия отличается от традиционной медикаментозной терапии диабета 2 типа. N Engl J Med 2012; 266: 1577–1585.
- Schauer PR, Kashyap SR, Wolski K, et al. Бариатрическая хирургия отличается от интенсивной лечебной терапии у пациентов с ожирением и диабетом. N Engl J Med 2012; 366: 1567–1576.
- Colwell JA. Терапия аспирином при сахарном диабете. Уход за диабетом 2004; 27: (Дополнение 1) S72 – S73.
Рекомендуемая литература
- Адлер А.И., Страттон И.М., Нил Х.А. и др. Связь систолического артериального давления с макрососудистыми и микрососудистыми осложнениями диабета 2 типа (UKPDS 36): проспективное обсервационное исследование. BMJ 2000; 321: 412–419.
- Американская ассоциация преподавателей диабета. Заявление о позиции. Диабетическое просвещение и общественное здоровье. Диабетическое образование 2000; 26: 607–609.
- Гранди С.М., Ховард Б., Смит С.-младший и др. Конференция по профилактике VI: Диабет и сердечно-сосудистые заболевания: Краткое содержание: Продолжение конференции для профессионалов здравоохранения из специальной группы авторов Американской кардиологической ассоциации. Тираж 2002; 105: 2231–2239.
- Краусс Р.М., Экель Р.Х., Ховард Б. и др. Рекомендации AHA по питанию: редакция 2000 г .: Заявление Комитета по питанию Американской кардиологической ассоциации для профессионалов здравоохранения. Тираж 2000; 102: 2284–2299.
- Lebovitz HE, Austin MM, Blonde L, et al. Консенсусная конференция ACE / AACE по внедрению амбулаторного лечения сахарного диабета: рекомендации консенсусной конференции. Endocr Pract 2006; 12: (Дополнение 1) 6–12.
- Lichtenstein AH, Appel LJ, Brands M, et al. Пересмотр рекомендаций по диете и образу жизни 2006 г .: научное заявление Комитета по питанию Американской кардиологической ассоциации. Тираж 2006 г .; 114: 82–96.
- Pugliese G. Обновление естественной истории диабетической нефропатии. Acta Diabetol 2014; 51: 905-915.
- Smith SC Jr, Аллен Дж., Блэр С.Н. и др. Рекомендации AHA / ACC по вторичной профилактике у пациентов с коронарной болезнью и другими атеросклеротическими сосудистыми заболеваниями: обновление 2006 г.: одобрено Национальным институтом сердца, легких и крови. Тираж 2006 г .; 113: 2363–2372.
- Исследование по борьбе с диабетом и его осложнениям / Группа по исследованию эпидемиологии вмешательств и осложнений диабета. Устойчивый эффект интенсивного лечения сахарного диабета 1 типа на развитие и прогрессирование диабетической нефропатии: исследование «Эпидемиология вмешательств и осложнений диабета» (EDIC). JAMA 2003; 290: 2159–2167.
Благодарность
Эта глава обновлена по сравнению с двумя предыдущими главами, посвященными лечению заболеваний: «Сахарный диабет: ведение болезней», Байрон Дж.Хугверф, доктор медицины, и «Микрососудистые осложнения диабета» Роберт С. Циммерман, доктор медицины.
В начало
Раскрытие информации
Роберт С. Циммерман, MD , без раскрытия информации.
JCM | Бесплатный полнотекстовый | Комментарий редактора специального выпуска «Клинические исследования диабетических осложнений»
Сахарный диабет связан с развитием хронических осложнений в результате длительного воздействия гипергликемии [1].Осложнения, связанные с диабетом, примерно подразделяются на те, которые влияют на макрососуды (макроангиопатия или макрососудистые осложнения), и те, которые влияют на микрососуды (микроангиопатия или микрососудистые осложнения). Однако в настоящее время мы знаем, что нам следует иметь более целостный взгляд, выходящий за рамки традиционной классификации микро- и макрососудистых осложнений, поскольку диабет может влиять на любую конкретную ткань или тип клеток. У нас есть несколько статей о последней концепции в этом специальном выпуске (e.g., когнитивные нарушения, связанные с диабетом). Большое бремя осложнений, связанных с диабетом, влечет за собой предотвращение или отсрочку его появления как главную цель лечения диабета [2].У нас есть несколько статей, посвященных диабетической макроангиопатии. Одна из основных частей исследования этого специального выпуска, статья Lin et al., Посвящена очень актуальной теме в области профилактики сердечно-сосудистых заболеваний при диабете. Авторы провели систематический поиск в литературе и метаанализ рандомизированных контролируемых исследований использования аспирина для первичной профилактики сердечно-сосудистых заболеваний, которые указывают на благоприятный баланс между рисками и преимуществами использования этого профилактического лечения у лиц с диабетом.В другой статье Castelblanco et al. провели исследование с использованием ультразвуковой характеристики ткани атеросклеротических бляшек сонных артерий, в котором они обнаружили, что бляшки у пациентов с диабетом 1 типа имеют другую структуру с повышенным содержанием кальциевых бляшек, чем у людей, не страдающих диабетом. Кроме того, в другом исследовании той же группы циркулирующие концентрации растворимого CD36, потенциального биомаркера сердечно-сосудистого риска, были слабо связаны с диабетом 2 типа, но не с диабетом 1 типа.Кроме того, работа Li et al. обнаружили, что повышенная артериальная жесткость при предиабете в основном связана с постпрандиальной глюкозой (т.е. у субъектов с нарушенной толерантностью к глюкозе). Доказательное исследование Donate-Correa и его коллег показало потенциальное участие системы FGF23 / Klotho в патогенезе болезни диабетической стопы. Наконец, что касается сердечно-сосудистых заболеваний, связанных с диабетом, в обзорной статье Гарсия-Карро и его коллеги написали обзор текущих стратегий и механизмов лечения, которые продемонстрировали рено- и кардиозащитный эффект.
Две оригинальные статьи способствуют более глубокому пониманию проблемы диабетических микроангиопатических осложнений. Во-первых, Cabré et al. показали, что измерение дермальной электрохимической проводимости может быть полезным инструментом для выявления диабетической периферической нейропатии. Кроме того, в статье Гранадо-Касаса и др. показали, что у пациентов с диабетом 1 типа у пациентов с ретинопатией было худшее качество жизни при отсутствии других серьезных диабетических осложнений.
Как указывалось выше, диабет может оказывать пагубное влияние на любой тип клеток.Ярким примером этого является влияние диабета на когнитивные функции, указывающее на метаболическое повреждение центральной нервной системы. У нас есть несколько оригинальных статей, посвященных этой проблеме. В исследовании Simó-Servat et al. Авторы обнаружили нарушения фиксации взгляда у субъектов с диабетом 2 типа (СД2), связанные с когнитивным статусом; они пришли к выводу, что микропериметрия для измерения параметров фиксации может быть методом выявления продромальных стадий деменции. Кроме того, Ogama et al. обнаружили, что пациенты с диабетом 2 типа и саркопенией, среди лиц с когнитивными нарушениями, демонстрировали более высокую вариабельность уровня глюкозы.Наконец, Ким и его коллеги представили нам очень интересную работу, в которой они описывают, что использование ингибиторов дипептидилпептидазы-IV по сравнению с сульфонилмочевиной у пожилых людей с диабетом 2 типа связано с более низким риском деменции в реальных условиях. настройки.
Остальные статьи этого специального выпуска также посвящены актуальным вопросам. Пилотное исследование Ciudin et al. показать потенциал генетического инструмента для прогнозирования реакции на бариатрическую операцию у субъектов с диабетом 2 типа.В поисках новых биомаркеров Del Coco et al. описывают новую метаболическую сигнатуру сыворотки, связанную с прогрессированием и бременем осложнений диабета 2 типа. Наконец, Wu et al. используйте общенациональную базу данных, чтобы показать, что люди, получающие гемодиализ из Тайваня, имеют более низкий риск развития диабета 2 типа.
В заключение мы должны подчеркнуть, что мы далеки от оптимальных знаний об осложнениях, связанных с диабетом. Нам нужно гораздо больше исследовательских усилий, чтобы предоставить врачам новые инструменты для предотвращения и лечения хронических диабетических осложнений.
Сахарный диабет | Basicmedical Key
Сахарный диабет
ЦЕЛИ ОБУЧЕНИЯ
• ВВЕДЕНИЕ
Более 25 миллионов американцев страдают сахарным диабетом, от 90% до 95% из которых страдают сахарным диабетом. Экономическое бремя диабета составляет почти 250 миллиардов долларов в год. Поскольку у большинства пациентов с диабетом 2 типа имеется метаболический синдром с сопутствующей гипертензией и гиперлипидемией, среднее количество лекарств на пациента колеблется от 4.1 до 5.9. Из-за того, что для контроля диабета и сопутствующих ему состояний используются лекарства, фармацевт является ключевым членом медицинской команды при ведении пациентов с диабетом. Неудивительно, что существуют многочисленные исследования, демонстрирующие эффективность фармацевтов в лечении диабета 2 типа. Поэтому в этой главе основное внимание уделяется компетенциям, необходимым фармацевтам, чтобы взять на себя роль первичной медико-санитарной помощи при лечении пациентов с сахарным диабетом 2 типа.
• КЛАССИФИКАЦИЯ / ЭТИОЛОГИЯ
Существует две основные формы сахарного диабета (Таблица 20.1). Первый — это диабет 1 типа, также ранее известный как инсулинозависимый сахарный диабет (IDDM) или ювенильный диабет. Диабет 1 типа — это аутоиммунное заболевание, которое приводит к разрушению β-клеток островков Лангерганса в поджелудочной железе. Как только от 80% до 90% β-клеток разрушаются, развивается тяжелая непереносимость глюкозы из-за нехватки инсулина. При небольшом количестве инсулина или его отсутствии пациенты не могут использовать глюкозу. В ответ организм расщепляет белки и жиры для получения энергии, что часто приводит к развитию кетоацидоза, который может быть фатальным.Пациентам с диабетом 1 типа требуются инъекции инсулина из-за отсутствия выработки инсулина для контроля глюкозы и предотвращения кетоацидоза. Точный механизм этого аутоиммунного процесса неизвестен, но пациенты, у которых развивается диабет 1 типа, имеют генетическую предрасположенность, а разрушение β-клеток вызывается инфекционными, химическими или диетическими агентами. Обычно у пациентов с сахарным диабетом 1 типа развивается сахарный диабет в детском или подростковом возрасте. В отличие от пациентов с диабетом 2 типа, которые имеют избыточный вес, пациенты с типом 1 обычно имеют нормальную форму тела и вес.В некоторых случаях разрушение происходит быстро, а начало — внезапно. В других случаях разрушение происходит медленнее, и для полного проявления признаков и симптомов может потребоваться до года.
| ТАБЛИЦА 20.1 | Классификация сахарного диабета |
Сахарный диабет 2 типа, обычно встречается у пациентов с НИЗ, ранее известный как взрослый диабет (начало или неинсулинозависимый) старше 40 лет.Пациенты, как правило, страдают ожирением и склонны к гиперинсулинемии на ранних стадиях заболевания из-за инсулинорезистентности. Это предотвращает попадание инсулина в клетки для получения энергии. Поскольку мышцы не получают достаточно энергии, они дают сигнал печени производить больше глюкозы, вызывая гликогенолиз и глюконеогенез. Инсулинорезистентность также способствует развитию гипертонии и дислипидемии. Следовательно, большинство пациентов с диабетом 2 типа также страдают дислипидемией и гипертонией.Эти три коморбидных заболевания вместе с другими факторами создают метаболический синдром , который значительно увеличивает риск сердечно-сосудистых заболеваний (таблица 20.2). Из-за некоторого эффекта инсулина у пациентов с сахарным диабетом 2 типа редко развивается кетоацидоз. Диабет 2 типа можно лечить только с помощью диеты и физических упражнений, пероральных противодиабетических средств или их комбинации. В конечном итоге многим пациентам потребуется инсулинотерапия для оптимизации контроля уровня глюкозы в плазме.
| ТАБЛИЦА 20.2 | Метаболический синдром |
• ДИАГНОСТИКА
Классические симптомы диабета включают полиурию (избыточное / частое мочеиспускание), полидипсию (чрезмерную жажду) и полифагию (полифагию). Исторически они возникают у пациентов с сахарным диабетом 1 типа, но также могут возникать у пациентов с диабетом 2 типа. Полиурия вызывается высоким уровнем глюкозы в плазме, превышающим порог реабсорбции глюкозы почками.Когда уровень глюкозы в плазме превышает 160 мг / дл, большинство пациентов выливают глюкозу в мочу, создавая гиперосмолярное состояние, при котором вода втягивается в канальцы. Большинство пациентов замечают это как никтурию (частое мочеиспускание по ночам), поскольку они не могут спать всю ночь, не просыпаясь от позывов к мочеиспусканию несколько раз. Чем выше уровень глюкозы в плазме, тем больше вероятность развития обезвоживания. Избыток глюкозы в плазме также создает гиперосмолярное состояние. Обезвоживание, вызванное полиурией, и гиперосмолярное состояние стимулируют полидипсию (чрезмерную жажду) в попытке исправить эти состояния.Наконец, поскольку глюкоза не может быть эффективно использована, организм испытывает нехватку энергии, поэтому он стимулирует полифагию (чрезмерное переедание) в попытке исправить дефицит глюкозы / энергии.
Симптомы сахарного диабета 2 типа не так очевидны, как при сахарном диабете 1 типа, потому что они возникают медленнее. Чаще всего следует утомляемость, за которой следует никтурия. Однако распознавание пациентом никтурии или полиурии может быть замаскировано другими состояниями, связанными со старением, которые также вызывают более частое мочеиспускание, например.g., доброкачественная гипертрофия предстательной железы у мужчин и послеродовые травмы, такие как цистоцеле или выпадение матки у женщин в постменопаузе. Часто первым признаком диабета является эпизод кандидозного вульвовагинита (ВВК), кандидозный баланит или порез, который легко инфицируется или не заживает нормально. Избыток глюкозы в моче и влагалищной жидкости предрасполагает женщин к развитию ИМП или кандидоза, а уровни глюкозы в плазме выше 200 мг / дл ухудшают реакцию нейтрофилов на любую бактериальную инфекцию.Таким образом, пациенты старше 40 лет с ВВК или неожиданной бактериальной инфекцией должны быть опрошены на предмет симптомов сахарного диабета 2 типа, а после того, как инфекция исчезнет, следует определить уровень глюкозы в плазме натощак. Уровень глюкозы в плазме натощак> 126 мг / дл, случайный уровень глюкозы в плазме ≥ 200 мг / дл или A1C (гемоглобин A 1C , гликозилированный гемоглобин) ≥ 6,5% — все это является диагностическим признаком сахарного диабета. A1C — это процент гемоглобина, к которому прикреплена глюкоза. Уровни глюкозы в плазме натощак от 100 до 125 мг / дл считаются преддиабетом, ситуацией, которую необходимо решать путем изменения образа жизни (потеря веса, диета и упражнения).Предиабет, который часто встречается у пациентов с метаболическим синдромом, является предупреждающим знаком о том, что если пациент будет продолжать вести свой нынешний образ жизни, у него в конечном итоге разовьется сахарный диабет 2 типа.
• ОСЛОЖНЕНИЯ
У пациентов с недостаточно контролируемым сахарным диабетом наблюдаются множественные тяжелые осложнения. Избыточный уровень глюкозы в плазме прямо или косвенно повреждает кровеносные сосуды и нервы, что приводит ко многим осложнениям. Избыточное воздействие глюкозы на иммунную систему в сочетании с невропатией и микроангиопатией может привести к возникновению диабетической стопы .Важным моментом является то, что контроль уровня глюкозы в плазме предотвращает или отсрочивает осложнения диабета. Многие осложнения полностью или частично вызваны микроангиопатией, утолщением базальной мембраны крошечных кровеносных сосудов (прекапиллярных артериол и капилляров) во всех частях тела. Утолщение стенок кровеносных сосудов в конечном итоге приводит к ишемии и гибели клеток. Нефропатия, невропатия и ретинопатия имеют в своей этиологии элементы микроангиопатии. Макроангиопатия относится к способности сахарного диабета ускорять атеросклероз в более крупных кровеносных сосудах, что приводит к инфаркту миокарда, инсульту и заболеванию периферических артерий.
При неконтролируемом сахарном диабете 1 типа очевидным и потенциально смертельным осложнением является диабетический кетоацидоз. У пациентов с диабетом 2 типа неконтролируемый сахарный диабет может иногда приводить к гиперосмолярной некетотической коме. Обычно уровни глюкозы в плазме значительно превышают 1000 мг / дл (но могут встречаться и при> 600 мг / дл), и у пациентов наблюдаются симптомы обезвоживания (полиурия, полидипсия, лихорадка, теплая сухая кожа без потоотделения). Другие симптомы включают нарушение зрения, спутанность сознания, галлюцинации, слабость и сонливость.Поскольку кома развивается менее чем у 20% пациентов, ее теперь называют гиперосмолярным, гипергликемическим, некетотическим синдромом (HHNS). Обычно это происходит в результате сочетания плохого контроля и бактериальной инфекции, которая еще больше повышает уровень глюкозы в плазме.
Ретинопатия
Диабетическая ретинопатия — основная причина слепоты в Соединенных Штатах. Микроангиопатия крошечных кровеносных сосудов сетчатки приводит к гипоксии ткани сетчатки, гибели клеток и образованию рубцовой ткани.Сосуды также становятся слабее и развиваются аневризмы, которые могут разорваться, что приведет к небольшим кровоизлияниям. Недостаток кислорода в конечном итоге вызывает разрастание множества мелких кровеносных сосудов, чтобы преодолеть гипоксию. Также возникает макулярный отек. Сочетание разрастания мелких артериол и отека желтого пятна в конечном итоге приводит к потере зрения. Ежегодное дилатационное обследование сетчатки глазным специалистом необходимо для выявления и мониторинга ретинопатии. Результаты диабетической ретинопатии во время обследования сетчатки включают неоваскуляризацию, твердые экссудаты (желтые точки), которые представляют собой липидные остатки серьезной утечки из поврежденных капилляров, мягкие или ватные экссудаты, которые представляют собой микроинфаркты нервных волокон сетчатки, а также кровоизлияния различных форм и размеров, отражающие кровотечение. в различных слоях сетчатки.
Нефропатия
Диабет является основной причиной терминальной стадии почечной недостаточности (ТПН) в США. Избыточный уровень глюкозы в крови напрямую вызывает мезангиальное расширение, утолщение базальной мембраны клубочка и, в конечном итоге, гломерулосклероз. Поскольку гипертензия сама по себе вызывает нефропатию по другому механизму, у пациентов с диабетом 2 типа гораздо выше вероятность развития ТПН. Когда в клубочках происходят изменения, белок, обычно удерживаемый в кровотоке, начинает вытекать, вызывая протеинурию — самый ранний признак снижения функции почек.В условиях высокого кровяного давления и высокого уровня глюкозы в крови функция почек прогрессивно ухудшается. Из-за этого процесса требуется ежегодное обследование на микроальбуминурию и функцию почек.
Невропатия
Диабетическая невропатия — основная причина нетравматических ампутаций в Соединенных Штатах. Хотя точная причина диабетической невропатии неизвестна, она является многофакторной. Полиолы, побочные продукты глюкозы, накапливаются в периферических нервах и вызывают их повреждение.Другие конечные продукты гликирования стимулируют иммунную систему атаковать нервы. Высокий уровень глюкозы заставляет нервы вырабатывать реактивные молекулы кислорода, которые, как считается, повреждают митохондрии нейронов. Наконец, микроангиопатия в конечном итоге вызывает ишемию нерва и смерть. Результатом этих процессов является прогрессирующая потеря чувствительности, обычно начинающаяся с ступней. В дополнение к потере чувствительности у некоторых пациентов развивается стреляющая невропатическая боль, которая может проявляться в ступнях в виде жжения.Начиная с периферических нервов, диабетическая невропатия может в конечном итоге прогрессировать, поражая вегетативную нервную систему, где она проявляется в виде импотенции у мужчин и сухости влагалища у женщин. Со временем развивается диабетический гастропарез или паралич желудочно-кишечного тракта. Гастропарез обычно возникает у пациентов, страдающих периферической диабетической невропатией в течение многих лет, и проявляется в виде ощущения преждевременного полноты, отрыжки и вздутия живота, запора или диареи.
Хотя боль при диабетической невропатии трудно поддается лечению, потеря чувствительности в ступнях имеет гораздо более опасные последствия — диабетическая стопа.Когда нормальные пациенты наступают на камень, они ощущают дискомфорт и переносят вес, чтобы камень не повредил кожу. Точно так же боль от плотно сидящей обуви предупреждает нормальных пациентов о необходимости сменить обувь или прокладывать плотную поверхность, чтобы предотвратить образование волдырей. Пациенты с диабетической невропатией не чувствуют ни камня, ни стеснения, и то и другое может вызвать значительные повреждения кожи стопы. У пациентов с диабетической нейропатией, вызванной плохо контролируемым диабетом, микроангиопатия мелких кровеносных сосудов в коже обычно сильно развита, оставляя слои кожи и подкожную ткань с заметно сниженным кровотоком.Заражение бактериями из-за разрыва камня или пузыря становится источником инфекции. Из-за пониженного кровообращения нейтрофилы с трудом достигают этого места. Кроме того, если уровень глюкозы в плазме> 200 мг / дл, нейтрофилы плохо реагируют на хемотаксические факторы. Наконец, из-за плохого кровообращения бывает трудно доставить достаточное количество антибиотика к месту инфекции. Точно так же эта микроангиопатия сама по себе может вызывать язвы из-за хронической ишемии и более глубокой ишемии, что в конечном итоге приводит к гангрене и ампутации (Рисунок 20.1). Вот почему так важно проводить комплексное обследование диабетической стопы не реже одного раза в год. При обследовании диабетической стопы проверяется периферическая невропатия с помощью исследования мононити и вибрационной чувствительности (Таблица 20.3). Проверка наличия пульса на тыльной стороне стопы и задней большеберцовой кости позволяет оценить заболевание периферических артерий (макроангиопатию). Выпадение волос на пальцах ног, атрофия кожи, задержка наполнения капилляров и разница в температуре между ступнями или частями одной и той же ступни — все это указывает на микроангиопатию.Следует проявлять осторожность при оценке времени наполнения капилляров, особенно у пациентов с развитой нейропатией. Наиболее безопасно использовать подушечку для пальцев на концах больших пальцев. В некоторых источниках предлагается сжимать пальцы ног сверху или снизу, прижимая палец к ногтю. Это не лучшая идея, поскольку сильное давление может вызвать разрыв кожи от сжатого ногтя на ноге, создавая очаг инфекции. Наконец, поиск потенциальных источников травмы и инфекции включает в себя поиск вросших ногтей на ногах, волдырей, порезов, язв и красных участков, вызванных трением об обувь.Особого упоминания заслуживают мозоли. У пациента с периферической невропатией мозолистая (толстая твердая кожа) похожа на камень. Не повреждая кожу, давление может вызвать повреждение подкожной ткани под мозолистой оболочкой, что в конечном итоге может привести к гангренозным состояниям и ампутации. Пациентам рекомендуется ежедневно осматривать свои ноги на предмет порезов, ран, волдырей и язв. Для этого очень пригодится металлическое походное зеркало. Как только пациенты начинают терять чувствительность ног, все процедуры по уходу за ногами должны выполняться ортопедом.Уход за собой, даже обрезка ногтей на ногах, неразумно. Некоторые эксперты рекомендуют проводить краткий скрининг при каждом посещении врача (каждые 3–6 месяцев), поскольку он занимает всего несколько минут и, как было показано, снижает частоту ампутаций.
РИСУНОК 20.1 Патофизиология диабетической стопы.
| ТАБЛИЦА 20,3 | Обследование диабетической стопы |
Макроангиопатия
Макроангиопатия и ускорение микрокартериопатии, кроме того за счет снижения эффективности защитных ферментов, одновременно усиливая воспаление среди атеросклеротических бляшек в более крупных кровеносных сосудах.Эти пагубные изменения увеличивают частоту инфарктов миокарда, атеросклеротического инсульта и заболеваний периферических артерий. Пациенты с сахарным диабетом 2 типа также страдают дислипидемией и гипертонией из-за инсулинорезистентности при метаболическом синдроме, которые также ускоряют атеросклероз. При установлении целевых уровней холестерина ЛПНП диабет считается эквивалентом ишемической болезни сердца в анамнезе. Макроангиопатия через атеросклероз более крупных сосудов в сочетании с микроангиопатией в конечном итоге ухудшает проблемы кровообращения в конечностях.
Инфекционно-предрасположенный
В некоторых учебниках пациенты с диабетом классифицируются как иммуносупрессивные или иммунодефицитные, потому что они более восприимчивы к большому количеству инфекций. В действительности, при нормальных обстоятельствах пациенты с хорошо контролируемым диабетом имеют такую же частоту бактериальных, грибковых и вирусных инфекций, как и пациенты без диабета. Однако высокий уровень глюкозы в крови (неконтролируемый сахарный диабет) действительно увеличивает риск грибковых и бактериальных инфекций.Во-первых, избыток глюкозы в моче, потом и влагалищных жидкостях предрасполагает пациентов к инфекциям мочевыводящих путей, кандидозному вульвовагиниту, кандидозному баланиту и инфекциям мягких тканей, потому что глюкоза является топливом для роста микробов и имеет другие прямые эффекты, способствующие росту микробов. Кроме того, при уровнях глюкозы в плазме> 200 мг / дл нейтрофилы и макрофаги также не реагируют на хемотаксические факторы, выделяемые в месте бактериальной инфекции, что снижает способность организма бороться с инфекцией.Однако даже пациенты, которые обычно отлично контролируют уровень глюкозы в крови, будут подвергаться повышенному риску во время операций или других травм из-за высвобождения веществ, таких как кортизол, которые повышают уровень глюкозы в крови как часть физиологического процесса для ускорения восстановление поврежденных тканей. Точно так же, когда бактериальные инфекции действительно возникают у пациентов с отличным контролем, уровни глюкозы в плазме имеют тенденцию повышаться из-за аналогичных физиологических процессов защиты и восстановления.У пациентов с бактериальной инфекцией и слегка повышенным уровнем глюкозы в плазме крови следует проводить определение уровня глюкозы в плазме натощак через несколько недель после исчезновения инфекции, чтобы определить, есть ли у пациента диабет или преддиабет.
• ПЕРВОНАЧАЛЬНЫЙ ВИЗИТ
Первичный визит пациента с диабетом состоит из двух основных компонентов. Первый компонент — это подтверждение диагноза сахарного диабета и метаболического синдрома, наличия сопутствующих заболеваний, например дислипидемии и гипертонии, и отсутствия вторичных причин повышения уровня глюкозы в плазме, таких как гипотиреоз.Второй компонент — это оценка наличия и тяжести осложнений, связанных с диабетом, гипертонией и дислипидемией. Первоначальная оценка потребует полного анамнеза и физического обследования с особым вниманием к факторам риска сердечно-сосудистых заболеваний, периферической невропатии, сосудистым заболеваниям и другим потенциальным причинам никтурии, таким как выпадение матки или цистоцеле у женщин и доброкачественная гипертрофия предстательной железы у мужчин. Поскольку диета и физические упражнения являются важными компонентами лечения диабета 2 типа, тщательный сбор данных о текущих диетических привычках и физических упражнениях является важной частью начального обследования.Точно так же необходим анамнез курения, поскольку курение ускоряет развитие микроангиопатии, атеросклероза (макроангиопатии) и нейропатических осложнений диабета (таблица 20.4).
ТАБЛИЦА 20,4 Контрольный список для первого посещения пациента
• ПОСЛЕДУЮЩИЕ ВИЗИТЫ 2 Контрольные визиты для контроля за диабетом
с схемой лечения, осложнениями заболевания и схемой лечения (Таблица 20.5). Общий подход к последующему посещению — начать с широких открытых вопросов, чтобы начать диалог о симптомах для каждого раздела (контроль, комплаентность, осложнения). Положительные ответы сопровождаются более конкретными открытыми вопросами. Точно так же, если конкретная информация не раскрывается в ответах на общие вопросы, используется целенаправленный открытый вопросный подход. Наконец, можно использовать серию закрытых вопросов, чтобы дважды проверить наличие симптомов, которые могут указывать на плохой контроль или осложнения из-за болезни или режима приема лекарств.
ТАБЛИЦА 20,5 Контрольный список для последующих посещений
Тест A1C является основным средством контроля заболевания уровень глюкозы в крови за 3-месячный период (таблица 20.6). При интерпретации A1C последний месяц представляет половину значения, а месяцы 1 и 2 — другую половину. Целевой показатель A1C составляет менее 7%. Однако, как и в случае с гипертонией и дислипидемией, разница между A1C, равной 6, небольшая.9 и 7.2, и фармацевты должны не спешить добавлять лекарства при небольших изменениях A1C. Недавние исследования показывают, что агрессивные целевые значения для контроля глюкозы, гипертонии и гиперлипидемии не приводят к дальнейшему снижению заболеваемости и смертности, а в некоторых случаях отрицательно влияют на общие результаты. Подавляющее большинство преимуществ в предотвращении осложнений происходит при уровнях A1C ниже 8,0%, поэтому, хотя достижение целевого A1C важно, оно не требует героических усилий или мгновенных изменений. Усталость и никтурия — частые симптомы гипергликемии, которые должны уменьшаться по мере приближения уровня A1C к целевому.Инфекции мочевыводящих путей, кандидозный вульвовагинит, кандидозный баланит и кандидозная сыпь также могут быть симптомами избытка глюкозы в крови. Некоторые эксперты рекомендуют, чтобы помимо A1C <7%, дополнительной целью были уровни глюкозы в плазме натощак или препрандиально от 70 до 130 мг / дл. Другие эксперты, основываясь на доказательствах того, что высокий постпрандиальный уровень глюкозы является наиболее разрушительным, предлагают использовать в качестве дополнительной цели 2-часовой постпрандиальный уровень глюкозы в плазме менее 140 мг / дл.
ТАБЛИЦА 20.6 Взаимосвязь между A1C и расчетным средним уровнем глюкозы
Несмотря на то, что параметры объективного мониторинга для контроля уровня глюкозы в крови хорошо известны, а терапия с помощью лекарств, диеты и физических упражнений последовательно снижает уровень глюкозы в крови, того же нельзя сказать о весе. Пациенты с сахарным диабетом 2 типа, которые лечатся инсулином или сульфонилмочевиной, вероятно, будут набирать вес, даже если контроль над их диабетом улучшится !! Хотя точный механизм неизвестен, это может вызвать проблемы, поскольку считается, что он потенциально увеличивает риск сердечно-сосудистых заболеваний.Что еще более важно, это очень расстраивает пациентов, которым сказали, что ключом к борьбе с диабетом является похудание. Это разочарование пациента может негативно повлиять на соблюдение режима и, в конечном итоге, на контроль болезни. Метформин по неизвестному механизму в значительной степени предотвращает это вызванное терапией увеличение веса, которое в среднем составляет от 5 до 10 фунтов. В целом, чем выше A1C и чем агрессивнее снижается уровень глюкозы в крови, тем больше прибавка веса. Частично обоснование новых рекомендаций по использованию метформина в качестве исходного агента у всех пациентов с сахарным диабетом 2 типа состоит в том, что, если в дальнейшем для лучшего контроля заболевания необходимо добавить сульфонилмочевину или инсулин, метформин предотвратит или уменьшит это увеличение веса. .Кроме того, более постепенное снижение уровня глюкозы в плазме, по-видимому, снижает прибавку в весе.
Хотя самоконтроль уровня глюкозы в крови (SBGM) был предметом многочисленных дискуссий у пациентов с диабетом 2 типа, есть определенные преимущества для пациентов, особенно на ранних этапах терапии. Двухчасовые чтения после приема пищи вместе с дневником питания могут использоваться, чтобы помочь информировать пациентов о влиянии типов и порций различных продуктов на уровень глюкозы в крови. Некоторые рекомендуют дневник питания SBGM plus вместе с консультацией по питанию в качестве единственного мероприятия в течение первых 2 недель у недавно диагностированных бессимптомных пациентов, чтобы усилить влияние диеты на контроль диабета.Влияние физических упражнений на уровень глюкозы в крови можно определить, попросив пациента измерить уровень глюкозы в крови сразу после тренировки и через час. Это особенно важно для пациентов, принимающих лекарства, которые могут вызвать гипогликемию. Некоторые пациенты могут выбрать режим базисно-болюсного инсулина, при котором болюсные дозы рассчитываются на основе потребления углеводов и требуют тестирования несколько раз в день. Наконец, было показано, что SBGM улучшает соблюдение терапевтического режима. Один раз в день SBGM, с разным временем голодания, перед приемом пищи и через 2 часа после приема пищи каждый день, может предоставить пациенту и врачу информацию, которая может помочь в более точной корректировке диеты, физических упражнений и лекарств при минимизации бремени тестирования.
Хотя многие из широко используемых сегодня лекарств редко вызывают гипогликемию, все пациенты должны быть обучены распознаванию признаков и симптомов гипогликемии и их лечению. Симптомы гипогликемии включают те, которые вызваны в первую очередь высвобождением катехоламинов организмом при попытке поднять уровень глюкозы в крови путем гликогенолиза. Катехоламины и низкий уровень глюкозы в крови в совокупности вызывают изменения в поведении, от головокружения или возбуждения до полубессознательного или бессознательного состояния (Таблица 20.7).
ТАБЛИЦА 20.7 Признаки и симптомы гипогликемии
Помимо оценки режима лечения диабетом, контроль пациентом оценивается, включая диету, упражнения и лекарства. Наконец, при каждом последующем посещении следует оценивать наличие и прогрессирование осложнений, связанных с заболеванием и лекарственной терапией (Таблица 20.5). Всем пациентам ежегодно требуется офтальмоскопическое обследование, обследование диабетической стопы и микроальбуминурия. Краткое обследование диабетической стопы следует проводить при каждом посещении врача. В промежутках между ежегодными обследованиями ответы на вопросы о зрении, невропатии и других осложнениях при последующих посещениях определят необходимость более частых обследований. При обнаружении первых признаков невропатии, нефропатии и / или ретинопатии рекомендуется обследование и последующее наблюдение соответствующим специалистом в дополнение к последующим визитам для планового лечения сахарного диабета.Точно так же регулярная стоматологическая помощь важна, поскольку высокий уровень глюкозы в крови увеличивает частоту заболеваний пародонта. Наконец, большинство пациентов с сахарным диабетом 2 типа также имеют метаболический синдром и сопутствующие заболевания дислипидемии и гипертонии. Многие из вопросов и тестов, перечисленных в таблице 20.5 для осложнений диабета, также применимы к гипертонии и дислипидемии. Для получения информации о конкретных субъективных и объективных параметрах мониторинга заболеваний и лекарств при сопутствующих заболеваниях см. Главы 18 и 19.
• ОСНОВНЫЕ ССЫЛКИ
1. Anon. Стандарты медицинской помощи при диабете-2014. Уход за диабетом . 2014; 37 (приложение 1): S14-S80.
2. Аноним. Диагностика и классификация сахарного диабета. Уход за диабетом . 2014; 37 (приложение 1): S81-S90.
3. Хаас Л., Маринюк М., Бек Дж. И др. Национальные стандарты обучения и поддержки самоконтролю при диабете. Уход за диабетом . 2014; 37 (приложение 1): S144-S153.
4. Боултон А.Дж., Армстронг Д.Г., Альберт С.Ф. и др.Комплексное обследование стопы и оценка рисков. Уход за диабетом . 2008; 31: 1679-1685.
5. Сиквист Э. Р., Андерсон Дж., Чайлдс Б. и др. Гипогликемия и диабет: отчет рабочей группы Американской диабетической ассоциации и эндокринного общества. Дж. Клин Эндокринол Метаб . 2013; 98: 1845-1859.
6. Блевинс Т. Контроль постпрандиального уровня глюкозы инсулином при диабете 2 типа. Постградская медицина . 2011; 123: 135-147.
7. Рассел-Джонс Д., Кан Р.Увеличение веса, связанное с инсулином, при диабете, вызывает эффекты и стратегии выживания. Диабет, ожирение, метаболизм . 2007; 9: 799-812.
КОРПУС 20,1
Нравится:
Нравится Загрузка …
Связанные
% PDF-1.4
%
108 0 объект
>
endobj
xref
108 194
0000000015 00000 н.
0000004195 00000 н.
0000004495 00000 н.
0000196276 00000 н.
0000195758 00000 н.
0000195846 00000 н.
0000195933 00000 н.
0000196019 00000 н.
0000196105 00000 н.
0000196190 00000 н.
0000194472 00000 н.
0000194557 00000 н.
0000194643 00000 н.
0000194729 00000 н.
0000194814 00000 н.
0000194900 00000 н.
0000194985 00000 н.
0000195070 00000 н.
0000195156 00000 н.
0000195241 00000 н.
0000195326 00000 н.
0000195412 00000 н.
0000195498 00000 н.
0000195583 00000 н.
0000195671 00000 н.
00001
00000 н.
0000376110 00000 п.
0000374502 00000 н.
0000374626 00000 н.
0000374750 00000 н.
0000374874 00000 н.
0000374998 00000 н.
0000375122 00000 н.
0000375246 00000 н.
0000011772 00000 п.
0000204402 00000 н.
0000204455 00000 н.
0000204860 00000 н.
0000204899 00000 н.
0000207573 00000 н.
0000237864 00000 н.
0000238042 00000 н.
0000238282 00000 н.
0000238936 00000 н.
0000207656 00000 н.
0000208140 00000 н.
0000208491 00000 н.
0000215852 00000 н.
0000216646 00000 н.
0000217226 00000 н.
0000375370 00000 н.
0000375840 00000 н.
0000380143 00000 п.
0000244108 00000 н.
0000244844 00000 н.
0000245300 00000 н.
0000249684 00000 н.
0000250120 00000 н.
0000250440 00000 н.
0000230828 00000 н.
0000231489 00000 н.
0000235979 00000 п.
0000236103 00000 п.
0000236227 00000 н.
0000236352 00000 п.
0000236477 00000 н.
0000236602 00000 н.
0000236727 00000 н.
0000236852 00000 н.
0000236977 00000 п.
0000237775 00000 н.
0000239014 00000 н.
0000239501 00000 н.
0000239839 00000 н.
0000243176 00000 н.
0000243361 00000 н.
0000243600 00000 н.
0000244027 00000 н.
0000211506 00000 н.
0000212067 00000 н.
0000212439 00000 н.
0000253324 00000 н.
0000253495 00000 н.
0000253725 00000 н.
0000254040 00000 н.
0000254748 00000 н.
0000259770 00000 н.
0000259895 00000 н.
0000260020 00000 н.
0000260145 00000 п.
0000260270 00000 н.
0000260393 00000 н.
0000260518 00000 н.
0000260642 00000 н.
0000260767 00000 н.
0000260892 00000 н.
0000261017 00000 н.
0000261142 00000 н.
0000261267 00000 н.
0000261392 00000 н.
0000261517 00000 н.
0000261642 00000 н.
0000261767 00000 н.
0000261892 00000 н.
0000262014 00000 н.
0000262718 00000 н.
0000263203 00000 н.
0000263524 00000 н.
0000269297 00000 н.
0000269486 00000 н.
0000269738 00000 н.
0000270868 00000 н.
0000275620 00000 н.
0000275743 00000 н.
0000275868 00000 н.
0000275993 00000 н.
0000276118 00000 н.
0000276242 00000 н.
0000276367 00000 н.
0000276492 00000 н.
0000276617 00000 н.
0000276741 00000 н.
0000276866 00000 н.
0000276991 00000 н.
0000277115 00000 н.
0000277240 00000 н.
0000277365 00000 н.
0000277490 00000 н.
0000277615 00000 н.
0000277740 00000 н.
0000277865 00000 н.
0000277989 00000 н.
0000278114 00000 н.
0000278239 00000 н.
0000278364 00000 н.
0000278489 00000 н.
0000278614 00000 н.
0000278739 00000 н.
0000278864 00000 н.
0000278989 00000 н.
0000279114 00000 н.
0000279237 00000 н.
0000280472 00000 н.
0000284232 00000 н.
0000284355 00000 н.
0000284480 00000 н.
0000284605 00000 н.
0000284730 00000 н.
0000284853 00000 н.
0000284978 00000 н.
0000285101 00000 п.
0000285224 00000 н.
0000285349 00000 н.
0000285474 00000 н.
0000285599 00000 н.
0000285724 00000 н.
0000285849 00000 н.
0000285974 00000 п.
0000286099 00000 н.
0000286224 00000 н.
0000286349 00000 п.
0000286474 00000 н.
0000286596 00000 н.
0000287353 00000 п.
0000364498 00000 н.
0000370772 00000 н.
0000370943 00000 н.
0000371113 00000 н.
0000371330 00000 н.
0000371547 00000 н.
0000371764 00000 н.
0000196699 00000 н.
0000203168 00000 н.
0000361351 00000 н.
0000363040 00000 н.
0000363476 00000 н.
0000363661 00000 н.
0000363893 00000 н.
0000364149 00000 н.
0000364211 00000 н.
0000193748 00000 н.
0000193926 00000 н.
0000372917 00000 н.
0000373033 00000 н.
0000373199 00000 н.
0000373393 00000 н.
0000373539 00000 н.
0000373702 00000 н.
0000373832 00000 н.
0000373991 00000 н.
0000374129 00000 н.
0000374305 00000 н.
0000374441 00000 н.
00001 00000 н.
трейлер
>
startxref
0
%% EOF
109 0 объект
>
/ Контуры 300 0 R
/ PageMode / UseOutlines
>>
endobj
110 0 объект
[111 0 р
]
endobj
111 0 объект
>
/ Ж 112 0 Р
>>
endobj
112 0 объект
>
endobj
113 0 объект
>
endobj
114 0 объект
>
endobj
115 0 объект
>
endobj
116 0 объект
>
endobj
117 0 объект
>
endobj
118 0 объект
>
endobj
119 0 объект
>
endobj
120 0 объект
>
endobj
121 0 объект
>
endobj
122 0 объект
>
endobj
123 0 объект
>
endobj
124 0 объект
>
endobj
125 0 объект
>
endobj
126 0 объект
>
endobj
127 0 объект
>
endobj
128 0 объект
>
endobj
129 0 объект
>
endobj
130 0 объект
>
endobj
131 0 объект
>
endobj
132 0 объект
>
endobj
133 0 объект
>
/ ExtGState>
/ Шрифт>
>>
/ Тип / Страница
/ Родитель 167 0 R
>>
endobj
134 0 объект
> поток
xkoF>
1 | Kl & 5ml> ԇMIʇ N + xg 嵻 Țo: I? Y4Yu | 5։xq} ‘.hq0! ZL36ΣjlMkPuëcϮT> FM3ndsZ4} _ Связь адипонектина в сыворотке с толщиной интима-медиа артерии тыльной части стопы и макроангиопатией при диабете 2 типа
Цель . Изучить связь уровня адипонектина в сыворотке с толщиной интима-медиа тыльной артерии стопы (D-IMT) и макроангиопатией при диабете 2 типа (T2DM). Методы . Мы набрали 173 пациента с СД2, из которых 83 имели макроангиопатию (группа МА) и 90 не имели макроангиопатии (группа НМ), и 40 субъектов нормальной контрольной группы (группа НС).Мы измерили D-IMT с помощью цветного ультразвукового допплера в B-режиме. Были проанализированы сывороточный адипонектин, глюкоза крови, липиды и другие клинические характеристики. Участники были разделены на три подгруппы в зависимости от уровня адипонектина в сыворотке (высокий, средний и низкий). Результаты . По сравнению с группами NM и NC, уровни адипонектина в сыворотке значительно снизились в группе MA после поправки на пол и индекс массы тела. По сравнению с группами NM и NC, D-IMT был значительно увеличен в группе MA.По сравнению с подгруппами с умеренным и высоким содержанием адипонектина, D-IMT был значительно увеличен в подгруппе с низким содержанием адипонектина. Распространенность диабетической макроангиопатии постепенно увеличивалась с уменьшением уровня адипонектина. После учета возраста, пола, курения и употребления алкоголя частичный корреляционный анализ показал, что адипонектин отрицательно коррелировал с D-IMT. Повышенный уровень адипонектина в сыворотке был независимо связан со снижением риска диабетической макроангиопатии по данным логистического регрессионного анализа.Множественный линейный регрессионный анализ показал, что адипонектин был независимым фактором D-IMT. При анализе рабочих характеристик приемника площадь под кривой для традиционных факторов риска плюс адипонектин для прогнозирования макроангиопатии составляла 0,984, тогда как площадь только традиционных факторов риска составляла 0,972. Выводы . Адипонектин ниже у пациентов с СД2 с макроангиопатией. Мы предполагаем, что D-IMT может представлять собой неинвазивный индикатор диабетической макроангиопатии. Снижение адипонектина как независимого фактора риска как макроангиопатии, так и D-IMT среди китайских пациентов с T2DM предполагает, что адипонектин может иметь клиническую ценность для прогнозирования диабетической макроангиопатии.Это клиническое испытание зарегистрировано в «Китайском регистре клинических испытаний». Регистрационный номер — ChiCTR-ROC-17011731.
1. Введение
Сахарный диабет 2 типа (СД2) оказывает серьезное влияние на здоровье человека и стал глобальной проблемой общественного здравоохранения. Диабетическая макроангиопатия является основным осложнением, приводящим к смерти пациентов с СД2, на нее приходится 60–70% смертей среди пациентов с СД2 [1–3]. По сравнению с диабетом 1 типа распространенность диабетической макроангиопатии выше и зависит от большего числа факторов на ранних этапах СД2.Хорошо известно, что атеросклероз (АС) представляет собой патологическую основу макрососудистых осложнений и в основном поражает аорту и артерии среднего размера, такие как коронарные, церебральные, почечные артерии и артерии нижних конечностей. Таким образом, АС может привести к ишемической болезни сердца, нарушению мозгового кровообращения, атеросклерозу нижних конечностей, окклюзионной болезни и так далее. Толщина интима-медиа (ТИМ) может быть измерена как неинвазивный индекс для оценки раннего АС, а также является эффективным средством прогнозирования сердечно-сосудистых событий [4–6].Сообщалось, что АС начинается в артериях ниже колена, таких как тыльная мышца стопы и передние большеберцовые артерии [7]. Заболевания сосудов нижних конечностей наблюдались на ранних стадиях диабета, что увеличивает смертность, связанную с СД2 [8]. Артерия тыльной стороны стопы является наиболее частым местом макроваскулярных поражений у пациентов с диабетом [9], а частота поражения артерии тыльной части стопы при диабетической макроангиопатии, как сообщается, достигает 63,4% [10].Пульс на артерии тыльной части стопы может отражать риск макрососудистого заболевания [11].
Большинство предыдущих исследований измеряли IMT сонной артерии; исследований, сообщающих об измерениях IMT для оценки макрососудистых осложнений диабета со стороны сосудистой сети нижних конечностей, мало. В частности, мало исследований было сосредоточено на артерии тыльной части стопы при диабетической макроангиопатии, и данные IMT этой артерии особенно отсутствуют у пациентов с AS. Таким образом, это исследование направлено на измерение IMT артерии тыльной части стопы.
Адипонектин — это эндогенный, биологически активный белок, продуцируемый жировой тканью, который составляет 0,01% от общего содержания белка в клетке [12]. Концентрация в сыворотке может составлять 1,9–17 мг / л [13], и было обнаружено, что адипонектин обладает антиатеросклеротическими, противовоспалительными и липидорегулирующими свойствами. Таким образом, адипонектин способствует защите эндотелиальных клеток и повышению инсулинорезистентности [14, 15].
Имеется очень мало информации о роли сывороточного адипонектина и IMT артерии тыльной части стопы (D-IMT) в контексте диабетической макроангиопатии.В настоящем исследовании мы сравнили влияние адипонектина и других соответствующих факторов на макрососудистые осложнения. Мы также исследовали ассоциации сывороточного адипонектина с D-IMT и макроангиопатией при СД2 и оценили прогностическую ценность снижения сывороточного адипонектина для диабетической макроангиопатии.
2. Материалы и методы
2.1. Заявление об этике
Этот протокол исследования был одобрен институциональным наблюдательным советом Первой больницы Лонянь при Медицинском университете Фуцзянь.Письменное информированное согласие было получено от каждого участника перед исследованием.
2.2. Популяция исследования
Мы набрали в общей сложности 213 человек для этого поперечного обсервационного исследования в период с июня 2017 года по октябрь 2018 года из Первой больницы Лунъянь при Медицинском университете Фуцзянь. Все участники были китайцами. Когорта состояла из 173 человек с СД2, набранных из поликлиники или стационара отделения эндокринологии и обмена веществ.Критериями включения были возраст старше 20 лет, наличие известного СД2 с изменением образа жизни или впервые диагностированный СД2 в соответствии с критериями Всемирной организации здравоохранения (1999) и / или прохождение лечения инсулином или пероральными гипогликемическими средствами [16]. Пациенты с СД2 были разделены на группу макроангиопатии (МА) () или группу немакроангиопатии (NM) (). Критерии исключения для группы МА были следующими: острое инфекционное заболевание, такое как простуда или диарея, неконтролируемая гипертензия, негомеостаз, например диабетический кетоацидоз, гиперосмолярный синдром или гипогликемия, тяжелая дислипидемия (общий холестерин ммоль / л, ммоль / л), четкие микрососудистые поражения такие как диабетическая нефропатия или ретинопатия, аутоиммунное заболевание или злокачественная опухоль, или любое заболевание, требующее немедленного и активного лечения.Участники с СД2 были отнесены к группе МА при соблюдении хотя бы одного из следующих критериев: диагностика ишемической болезни сердца, инфаркта мозга или ишемической болезни периферических сосудов лечащим врачом-специалистом в соответствии с клиническими симптомами, признаками и дополнительным обследованием; очаги инфаркта головного мозга, выявленные с помощью магнитно-резонансной томографии головного мозга; атеросклеротические бляшки периферических кровеносных сосудов (двусторонняя сонная артерия, артерия нижних конечностей и др.), выявленные при цветном допплеровском ультразвуковом исследовании; и ишемическое повреждение миокарда, обнаруженное с помощью электрокардиограммы (ЭКГ), динамической электрокардиограммы, эхокардиографии или чрескожной коронарной ангиографии.
Сорок здоровых людей были набраны из Центра экспертизы здоровья в качестве нормальной контрольной (NC) группы. Критериями исключения для группы NC были СД, ишемическая болезнь сердца, инфаркт мозга, гипертония, заболевание периферических сосудов, другие основные органические заболевания печени и почек и опухоли. Обследование с использованием ультразвука в B-режиме проводилось для оценки наличия атеросклеротических бляшек в нижних конечностях и сонных артериях в группе NC.
2.3.Оценка антропометрических и клинических характеристик и лабораторные измерения
Для всех участников был записан подробный анамнез и проведено физическое обследование. Продолжительность диабета рассчитывалась как время от первого окончательного диагноза СД2 до даты включения в исследование. Курение сигарет определялось как выкуривание не менее 100 сигарет за всю жизнь. Употребление алкоголя определялось как потребление не менее 30 г алкоголя в неделю в течение 1 года или более.Вес и рост измеряли с точностью до 0,1 кг и 0,01 м, а индекс массы тела (ИМТ) рассчитывали как массу тела (кг), деленную на квадрат роста (m 2 ). Систолическое артериальное давление (САД) и диастолическое артериальное давление (ДАД) измеряли после того, как участник отдыхал в сидячем положении не менее 30 минут. Образцы крови собирали утром после ночного голодания в течение 8–10 часов. Уровень глюкозы в плазме натощак (ГПН), глюкоза в крови через 2 часа после приема пищи (PPG), TC, TG, холестерин липопротеинов высокой и низкой плотности (HDL-C и LDL-C) и мочевая кислота (UA) обычно тестировались с помощью автоанализатора. (Hitachi 7600-100, Япония).Гликозилированный гемоглобин (HbA 1 C) измеряли с помощью высокоэффективной жидкостной хроматографии (G8 HPLC Analyzer; Tosoh, Tokyo, Japan). Фибриноген (Fg) и высокочувствительный C-реактивный белок (hs-CRP) измеряли с использованием иммунотурбидиметрического анализа с усилением частиц (Hitachi High-Technologies Corp., Токио, Япония). Инсулин натощак (Fins) измеряли иммунохимическим методом с помощью электролюминесценции (Olympus AU2700, Токио, Япония). Степень инсулинорезистентности оценивали с использованием модели гомеостаза 2 оценки инсулинорезистентности (HOMA2-IR), которую рассчитывали с использованием компьютерного программного обеспечения после ввода данных Fins и FPG.Программное обеспечение можно загрузить из Оксфордского центра диабета, эндокринологии и метаболизма [17].
2.4. Измерение адипонектина в сыворотке
Образцы крови (2 мл) собирали после голодания из локтевой вены и помещали в статическое состояние на 30 минут при комнатной температуре, затем хранили при -80 ° C после центрифугирования в течение 10 минут при 4000 об / мин в Eppendorf. трубки. Избегали повторного замораживания и оттаивания. Чтобы уменьшить ошибку измерения, уровни адипонектина в сыворотке анализировали за один сеанс, когда были собраны все образцы.Измерение проводили с использованием имеющегося в продаже набора для иммуноферментного анализа (ELISA) (ALPCO Diagnostics, Салем, штат Нью-Йорк, США). Коэффициенты вариации (CV) набора составили 4,8 и 5,2% соответственно. После измерения участники были разделены на три подгруппы в соответствии с уровнем адипонектина в сыворотке: подгруппа с высоким содержанием адипонектина (> 3,27 мг / л), подгруппа с умеренным адипонектином (1,85–3,27 мг / л) и подгруппа с низким содержанием адипонектина (<1,85 мг / л). L).
2.5. Ультразвуковые измерения толщины интима-медиа артерии тыльной стороны стопы
Мы измерили D-IMT с помощью ультразвукового сканера LOGIQ 9 (GE Healthcare, Wauwatosa, WI, USA), оснащенного линейным датчиком 7,5 МГц, настроенного на состояние нижнего артерия конечности и режим одноточечной агрегации. Участники должны были поддерживать адекватную экспозицию места исследования в положении лежа на спине, чтобы пульс на тыльной артерии стопы ощущался на 2–3,5 см ниже места соединения внутреннего и внешнего голеностопного сустава.Измерение D-IMT проводилось на участке наибольшей толщины и в двух других точках, на 1 см выше и ниже этого участка. Таким образом, для каждого участника оценивали шесть участков в левой и правой артериях тыльной части стопы. Окончательное измерение D-IMT было определено как среднее значение для вышеуказанных шести участков. Измерения D-IMT всех участников были записаны одним и тем же сонографистом, и другой старший эксперт был приглашен для проверки базы данных. Эти два сонографиста не знали клинических характеристик участников.
2.6. Статистический анализ
Все результаты были проанализированы с использованием статистического пакета SPSS, версия 19.0 (SPSS Inc., Чикаго, Иллинойс, США). Непрерывные данные с нормальным распределением представлены как (SD). Медиана (межквартильный размах) используется для представления ненормально распределенных непрерывных переменных. Категориальные переменные представлены в виде числа (%). Клинические характеристики групп сравнивали с использованием дисперсионного анализа для непрерывных и нормально распределенных переменных и теста для категориальных переменных.Тест суммы рангов Крускала-Уоллиса использовался для анализа переменных с аномальным распределением. Анализ частичной корреляции использовался для сравнения силы связи между факторами риска и уровнем адипонектина в сыворотке после поправки на пол, возраст, курение сигарет и употребление алкоголя. Модели логистической и линейной регрессии были использованы для проверки связи адипонектина с диабетической макроангиопатией и D-IMT соответственно. Были протестированы три многомерные модели: в Модель 1 были включены возраст, пол, ИМТ, курение сигарет, HbA 1 C, SBP, TG, HDL-C и LDL-C.В Модель 2 был включен адипонектин. В Модель 3 были включены возраст, пол, ИМТ, курение сигарет, HbA 1 C, SBP, TG, HDL-C, LDL-C и адипонектин. Кривые рабочих характеристик приемника (ROC) вышеуказанных моделей были построены для оценки прогностической ценности относительных факторов риска макрососудистых осложнений диабета. Статистическая значимость была принята за двусторонние значения <0,05.
3. Результаты
3.1. Демографические характеристики всех участников
Не было значительных различий по полу, возрасту, курению или употреблению алкоголя между тремя группами (Таблица 1).
62,5 901427 9014 9014 9014 9014 9014 9014 9014142 ИК-спектр
Клинические измерения Нормальный контроль (группа NC,) Диабет без макроангиопатии (группа NM,) Диабет с макроангиопатией (группа MA) 32 32
Возраст (лет) 0,247 Мужской, (%) 18 (45,0) 44 (48,9) 38 (45.8) 0,886 Курение сигарет (%) 13 (32,5) 34 (37,8) 33 (39,8) 0,737 Распитие алкоголя (%) 25 (%) 60 (66,7) 55 (66,3) 0,891 ИМТ (кг / м 2 ) <0,001 5 (1, 8,5) 8 (4.33, 14) # <0,001 САД (мм рт. Ст.) <0,001 DBP (мм рт. Ст.) FPG (ммоль / л) <0,001 PPG (ммоль / л) <0,001 <0.001 TC (ммоль / л) <0,001 TG (ммоль / л) 0,036 мм HD Л) <0,001 LDL-C (ммоль / л) 0,008 UA (ммоль / л) <0.001 Fg (г / л) <0,001 Ребра ( μ U / мл) <0,001 hs-CRP (мг / л) 0,92 (0,74, 2,14) 2,14 (1,00, 3,83) 901 901 901 901 -IMT (см) <0.001
Значительно отличается от группы NC. № Существенно отличается от группы NM. ИМТ: индекс массы тела; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление; FPG: глюкоза плазмы натощак; PPG: глюкоза крови через 2 часа после приема пищи; HbA 1 C: гликозилированный гемоглобин; TC: общий холестерин; ТГ: триглицерид; HDL-C: холестерин липопротеинов высокой плотности; LDL-C: холестерин липопротеинов низкой плотности; UA: мочевая кислота; Fg: фибриноген; Ласты: инсулин натощак; HOMA2-IR: оценка модели 2 гомеостаза инсулинорезистентности; hs-CRP: С-реактивный белок высокой чувствительности; D-IMT: толщина интима-медиа тыльной артерии стопы.Данные измерений представлены в виде медианы или медианы (с межквартильным размахом).
3.2. Сравнение общих клинических данных и толщины интима-медиа артерии тыльной стороны стопы
Обследование с использованием ультразвука в B-режиме не выявило атеросклеротических бляшек в группе NC. Было обнаружено, что группы MA и NM имели более высокие средние BMI, HbA 1 C, TC и более низкие средние значения HDL-C, чем группа NC, но не было существенной разницы в вышеуказанных переменных между группами MA и NM.Продолжительность диабета была выше в группе MA, чем в группе NM. Группы MA и NM продемонстрировали значительно увеличенные FPG, PPG, SBP, DBP, UA, Fins, HOMA2-IR, Fg, hs-CRP и D-IMT по сравнению с группой NC, и вышеупомянутые переменные также были значительно выше в группе Группа MA, чем группа NM. Среднее значение TG было значительно выше в группе MA, чем в группе NC, а уровень LDL-C был значительно выше в группе MA по сравнению с группами NC и NM (таблица 1).
3.3. Сравнение сывороточного адипонектина
По сравнению с группами NM и NC, сывороточный адипонектин был значительно снижен в группе MA.Между тем, уровень адипонектина также был значительно ниже в группе NM, чем в группе NC. Результаты были аналогичными даже после стратификации по полу или ИМТ. После стратификации по признаку пола было обнаружено, что уровни адипонектина выше у женщин, чем у мужчин в группе MA, но не наблюдалось значительных различий между мужчинами и женщинами в группах NM или NC. Рекомендации по профилактике и контролю избыточного веса и ожирения у взрослых китайцев использовались для стратификации участников по ИМТ; в нормах кг / м 2 определяется как избыточный вес или ожирение, а кг / м 2 — как нормальный [18].После стратификации ИМТ мы обнаружили, что уровни адипонектина в сыворотке у участников с избыточным весом и ожирением были ниже, чем у нормальных участников в каждой группе (Таблица 2).
2 9014 9014 9014 9014 9142
Когорта Нормальный контроль (группа NC,) Диабет без макроангиопатии (группа NM,) Диабет с макроангиопатией (группа MA, значение6 Общий (40) (90) (83) # <0.001 Пол Мужской (18) (44) (38) # 901 901 901 901 ) (46) (45) # † <0,001 значение 0,052 0,508 0,001 Нормальный ИМТ (31) (41) (35) # <0.001 Избыточный вес или ожирение (9) ‡ (49) ‡ (48) # ‡ <0,001 9000 0,07 P 0,011 0,042
Значительно отличается от группы NC. № Существенно отличается от группы NM. † Значительно отличается от мужской группы. ‡ Значительно отличается от группы с нормальным ИМТ. ИМТ: индекс массы тела. Данные измерений представлены в виде медианы или медианы (с межквартильным размахом). Единица концентрации адипонектина в сыворотке крови: мг / л.
3.4. Сравнение демографических характеристик среди новых подгрупп
Не было значительных различий по полу, возрасту, курению сигарет и употреблению алкоголя между тремя подгруппами (таблица 3).
Возраст (лет) <0,00321 90 г ) <0,001 (64,79%)
Клинические измерения Подгруппа с высоким содержанием адипонектина () Подгруппа с умеренным адипонектином () Подгруппа с низким содержанием адипонектина () 0.323 Мужчины, (%) 29 (40,85) 32 (45,07) 39 (54,93) 0,226 Курение сигарет, (%) 23 (32142) 25139 (35,21) 32 (45,07) 0,262 Употребление алкоголя, (%) 44 (61,97) 47 (66,20) 49 (69,01) 0,673 BMI ( кг) / м 2 ) <0.001 Продолжительность диабета (лет) 0,5 (0, 6) # 7 (2, 11,5) 6 (3, 10) <0,001 SBP (мм рт. Ст.) 125 (120, 131) 135 (130, 155) 155 (132, 160) <0,001 ДАД (мм рт. Ст.) 84,58 ± 9,19 FPG (ммоль / л) 6,10 (5,39, 9,11) 9.08 (7,25, 12,62) 8,81 (7,92, 10,56) <0,001 PPG (ммоль / л) 9,86 (6,30, 14,25) 14,60 (11,58, 18,40) 142 17.20) <0,001 HbA 1 C (%) <0,001 TC (ммоль / л) ТГ (ммоль / л) 1.10 (0,74, 1,68) 1,65 (1,25, 2,17) 1,48 (1,02, 1,98) 0,036 HDL-C (ммоль / л) 901 901 901 ЛПНП-Х (ммоль / л) # 0,003 UA (ммоль / л) 14 F 0,0032 0.133 Ребра ( μ Ед / мл) # <0,001 HOMA2-IR 1,10 (0,60 , 1,10 (0,60 ) 2,70 (1,70, 3,50) <0,001 hs-CRP (мг / л) 1,01 (0,79, 1,92) 3,04 (0,94, 3,62) 4,72 (4,20, 6142) D-IMT (см) # <0.001 Адипонектин (мг / л) # <0,001 Макроангиопатия, (%) 7 (9,8146%) <0,001
Значительно отличается от подгруппы с высоким уровнем адипонектина. # Значительно отличается от подгруппы с умеренным уровнем адипонектина.ИМТ: индекс массы тела; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление; FPG: глюкоза плазмы натощак; PPG: глюкоза крови через 2 часа после приема пищи; HbA 1 C: гликозилированный гемоглобин; TC: общий холестерин; ТГ: триглицерид; HDL-C: холестерин липопротеинов высокой плотности; LDL-C: холестерин липопротеинов низкой плотности; UA: мочевая кислота; Fg: фибриноген; Ласты: инсулин натощак; HOMA2-IR: оценка модели 2 гомеостаза инсулинорезистентности; hs-CRP: С-реактивный белок высокой чувствительности; D-IMT: толщина интима-медиа тыльной артерии стопы.Данные измерений представлены в виде медианы или медианы (с межквартильным размахом).
3.5. Сравнение биохимических показателей и толщины интима-медиа артерии тыльной стороны стопы в трех подгруппах
Не было значительных различий в отношении Fg между тремя подгруппами. BMI, DBP, FPG, PPG, HbA 1 C, TG и SBP были значительно ниже, но HDL-C был значительно выше в подгруппе с высоким содержанием адипонектина, чем в подгруппах с умеренным и низким уровнем адипонектина.Вышеупомянутые индексы существенно не различались между подгруппами умеренного и низкого адипонектина.
Мы наблюдали значительно более высокий D-IMT в подгруппе с низким содержанием адипонектина, чем в подгруппах с умеренным или высоким содержанием адипонектина, а подгруппа с умеренным адипонектином также демонстрировала значительно более высокий D-IMT, чем подгруппа с высоким содержанием адипонектина. Кроме того, распространенность диабетической макроангиопатии постепенно увеличивалась по мере снижения уровня адипонектина в трех подгруппах. Частота макрососудистых осложнений увеличивается в подгруппах с высоким и низким уровнем адипонектина (,,) (Таблица 3).
3.6. Частичный корреляционный анализ
Частичный корреляционный анализ показал, что сывороточный адипонектин отрицательно коррелировал с D-IMT и положительно коррелировал с HDL-C (Таблица 4).
2 0,00132
Переменные Адипонектин Переменные Адипонектин значение 1412 значение391 <0,001 TG -0,203 0,003 Длительность диабета -0,394 <0,001 HDL-C 0,3014 0,0014 0,3014 0,0014 <0,001 ЛПНП-C -0,170 0,014 DBP -0,415 <0,001 UA -0,327 901 2 <0,001 Fg -0,193 0,005 PPG -0,504 <0,001 Ребра -0,540 901 901 901 -0,423 <0,001 HOMA2-IR -0,568 <0,001 TC -0,230 0,001 hs-CRP IMT -0.602 <0,001
: корреляция; ИМТ: индекс массы тела; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление; FPG: глюкоза плазмы натощак; PPG: глюкоза крови через 2 часа после приема пищи; HbA 1 C: гликозилированный гемоглобин; TC: общий холестерин; ТГ: триглицерид; HDL-C: холестерин липопротеинов высокой плотности; LDL-C: холестерин липопротеинов низкой плотности; UA: мочевая кислота; Fg: фибриноген; Ласты: инсулин натощак; HOMA2-IR: оценка модели 2 гомеостаза инсулинорезистентности; hs-CRP: С-реактивный белок высокой чувствительности; D-IMT: толщина интима-медиа тыльной артерии стопы.
3,7. Логистический регрессионный анализ диабетической макроангиопатии
Среди традиционных факторов риска наше исследование подтвердило значительную корреляцию между САД и риском диабетической макроангиопатии. При логистическом регрессионном анализе повышенные уровни адипонектина были достоверно связаны с риском диабетической макроангиопатии (отношение шансов (OR) 0,474, 95% доверительный интервал (ДИ) 0,346–0,648). Мы дополнительно скорректировали факторы риска в модели и обнаружили, что повышенный уровень адипонектина в сыворотке все еще значительно коррелировал с риском диабетической макроангиопатии (OR 0.293, 95% ДИ 0,113–0,759), предполагая, что это независимый фактор риска макроангиопатии. Кроме того, пол и САД также коррелировали с макрососудистыми заболеваниями (таблица 5).
1,0 Возраст , 1,201)698 (0,129, 3,770) 909 909 .885 (0,425, 1,842) 0,0014 0,613 0,0014 0,613 0,474 (0,346) 0,346293 (0,113, 0,759)
Модель 1 значение Модель 2 значение Модель 3 значение 0,526 1.026 (0,954, 1,104) 0,492 Женский 0,215 (0,040, 1,146) 0,072 0,096 (0,013, 0,690) 0,020 9014 0,020 0,598 0,866 (0,656, 1,144) 0,311 Курение сигарет 0,627 (0,126, 3,117) 0,569 0,676 HbA 1 C 0,997 (0,659, 1,508) 0,989 1,108 (0,69714 9014 9014 9014 1,108 (0,697, 14 1,763) 9064 1,411 (1,237, 1,609) <0,00001 1,517 (1,274, 1,806) <0,00001 TG TG 0,985 (0,489, 1.981414 0,92 0,743 HDL-C 0,889 (0,064, 12,267) 0,930 3,095 (0,164-58,558) 0,432 0,451 0,776 (0,365, 1,650) 0,510 0,513 (0,203, 1,296) 0,158 Адипонектин 0,011
Отношение шансов (OR) и 95% доверительный интервал каждого параметра по сравнению с участниками недиабетической макроангиопатии были проанализированы с использованием бинарной логистической регрессии. Модель 1 включала традиционные макроваскулярные факторы риска, такие как возраст, пол, курение сигарет, индекс массы тела (ИМТ), HbA 1 C, систолическое артериальное давление (САД), триглицериды (ТГ), холестерин липопротеинов высокой плотности (HDL-C). ) и холестерин липопротеинов низкой плотности (ХС-ЛПНП) (,).Модель 2 включала только адипонектин (,). Модель 3 включает Модель 1 плюс Модель 2 (,).
3.8. Многомерный линейный регрессионный анализ толщины интима-медиа артерии тыльной стороны стопы
Линейная регрессия показала значительную корреляцию между САД и D-IMT в традиционной факторной модели. Модель линейной регрессии с одним адипонектином показала, что адипонектин значительно коррелировал с D-IMT. После корректировки на традиционные факторы адипонектин по-прежнему оставался независимым фактором влияния на D-IMT (таблица 6).
00000 н.
00002 00000 н.
0000293538 00000 н.
0000294742 00000 н.
0000294843 00000 н.
0000295167 00000 н.
0000295386 00000 н.
0000295475 00000 н.
0000295718 00000 н.
0000295843 00000 н.
0000295915 00000 н.
0000296277 00000 н.
0000296349 00000 п.
0000296483 00000 н.
0000296594 00000 н.
0000296667 00000 н.
0000296805 00000 н.
0000296878 00000 н.
0000297002 00000 н.
0000297075 00000 н.
0000297220 00000 н.
0000297293 00000 н.
0000297518 00000 н.
0000297665 00000 н.
0000297836 00000 н.
0000297908 00000 н.
0000298037 00000 н.
0000298168 00000 н.
0000298296 00000 н.
0000298368 00000 н.
0000298441 00000 н.
0000298571 00000 н.
0000298644 00000 н.
0000298772 00000 н.
0000298845 00000 н.
0000298917 00000 н.
0000298990 00000 н.
0000299138 00000 н.
0000299211 00000 н.
0000299284 00000 н.
0000299356 00000 н.
0000299457 00000 н.
0000299572 00000 н.
0000299644 00000 н.
0000299764 00000 н.
0000299836 00000 н.
0000299956 00000 н.
0000300028 00000 н.
0000002476 00000 н.
трейлер
] / Назад 843181 >>
startxref
0
%% EOF
304 0 объект
> поток
hb«f`d`g` ̀. 9014 0,002 9014 9014 9014 9013 9014 9014 9014 9014 9014 9014 9014 9014 9014 9329 9329 толщина артерии тыльной стороны стопы; : нестандартизированные коэффициенты; SE: стандартная ошибка. Модель 1 включала традиционные макроваскулярные факторы риска, такие как возраст, пол, курение сигарет, индекс массы тела (ИМТ), HbA 1 C, систолическое артериальное давление (САД), триглицериды (ТГ), холестерин липопротеинов высокой плотности (HDL-C). ) и холестерин липопротеинов низкой плотности (ХС-ЛПНП) (,).Модель 2 включала только адипонектин (,). Модель 3 включает Модель 1 плюс Модель 2 (,).
Модель 1 Модель 2 Модель 3 SE SE SE SE
Возраст — 0,000 0,856 — 0,000 0.912 Женский -0,002 0,004 0,558 -0,001 0,004 0,822 0,001 0,871 Курение сигарет -0,007 0,004 0,106 -10.008 0,004 0,067 HbA 1 C -0,001 0,001 0,291 9014 9014 901 902 901 0,000 0,000 0,001 0,000 0,000 TG -0,003 0.002 0,198 -0,003 0,002 0,206 HDL-C -0,007 0,007 0,007 0,613 LDL-C 0,001 0,002 0,758 0,002 0.966 Адипонектин -0,011 0,002 0,000 -0,006 0,002 0,00014 0,000 -0,006 0,002 0,00014 0,00014
3.9. Анализ кривой рабочих характеристик приемника
Области под кривыми ROC модели, включающей только традиционные факторы риска, модель, включающую только адипонектин, и модель, включающую традиционные факторы риска и адипонектин, составили 0,972, 0,714 и 0,984, соответственно (рисунок 1).
4. Обсуждение
Согласно последнему эпидемиологическому исследованию, лиц с диабетом приходится 9 человек.7% всего населения Китая, а люди с предиабетом составляют 15,5% [19]. Макрососудистые и микрососудистые осложнения являются основными причинами смерти при СД2. Результаты исследований по контролю диабета и его осложнений (DCCT) и перспективного исследования диабета в Великобритании (UKPDS) показали, что простой контроль уровня глюкозы в крови может уменьшить микрососудистые осложнения диабета, хотя это не может существенно снизить риск макрососудистых осложнений СД2 [20]. . Следовательно, важно предотвращать и контролировать макрососудистые осложнения при СД2.По сравнению с пациентами, не страдающими диабетом, у пациентов с диабетом поражение артерий нижних конечностей более дистально и связано с более высокими показателями ампутации и смерти [21]. Артерия тыльной стороны стопы является первой артерией, демонстрирующей диабетические макрососудистые поражения, и имеет более высокую частоту повреждений, чем подколенная или передняя / задняя большеберцовые артерии [7, 10]. Повышение ТИМ — это раннее патологическое изменение в развитии макрососудистых поражений [22]. В этом исследовании D-IMT был значительно выше в группе MA по сравнению с группами NM и NC и выше в группе NM, чем в группе NC.Наши результаты подтверждают результаты Gan et al., Которые сообщили, что D-IMT был толще у пациентов с диабетом, чем у людей без диабета [23]. Кроме того, мы обнаружили, что значение D-IMT было значительно увеличено у диабетиков с макроангиопатией по сравнению с пациентами без него. Таким образом, артерию тыльной части стопы можно рассматривать как репрезентативную для сосудистой сети всего тела при СД2, что имеет значение для раннего скрининга.
Рецепторы адипонектина (AdipoR1 и AdipoR2) могут объединяться с адипонектином для активации пути митоген-активируемой протеинкиназы p38 (p38MAPK), таким образом играя физиологическую и многофункциональную роль после активации рецепторов, активируемых пролифератором пероксисом α (PPAR- α ).Адипонектин можно рассматривать как ключевой фактор в связи между метаболическими и макрососудистыми заболеваниями [24], и известно, что он действует как противовоспалительное средство в эндотелиальных клетках сосудов, повышает чувствительность к инсулину, обладает антиатеросклеротическими свойствами, обратным ремоделированием миокарда и т. Д. [25].
Уровни адипонектина в сыворотке были самыми низкими у пациентов с СД2 с макрососудистыми поражениями в нашем исследовании, а у пациентов с СД2, но без диабетической макроангиопатии, уровни адипонектина были ниже, чем у пациентов без диабета.После стратификации по полу или ИМТ уровень адипонектина оставался ниже у пациентов с диабетической макроангиопатией, чем у пациентов без макрососудистых поражений. Дальнейшее исследование показало, что распространенность макрососудистых заболеваний составляла до 64,79% среди участников в подгруппе с низким содержанием адипонектина, что было значительно выше, чем в подгруппах с умеренным и высоким содержанием адипонектина. Распространенность макрососудистых заболеваний также была значительно выше в подгруппе с умеренным адипонектином, чем в подгруппе с высоким содержанием адипонектина.Кроме того, анализ логистической регрессии показал, что адипонектин является фактором, влияющим на диабетическую макроангиопатию 2 типа. Это согласуется с результатами последних исследований. Известно, что уровни адипонектина значительно ниже у пациентов с макрососудистыми поражениями, чем у здоровых людей. Гипоадипонектинемия является значительным фактором риска развития макрососудистого заболевания, а также является независимым предиктором размера поражения, степени заболевания и прогноза [26, 27]. Исследования показали, что адипонектин играет роль в предотвращении развития макрососудистых заболеваний [28], а ROC-анализ в настоящем исследовании обнаружил область под кривой традиционных факторов риска, таких как уровень глюкозы в крови, артериальное давление, липиды крови и курение сигарет. увеличиваться после добавления адипонектина к факторам риска, что позволяет предположить, что уровень адипонектина является предиктором диабетической макроангиопатии.
Наше исследование показало, что D-IMT был значительно выше в подгруппе с низким содержанием адипонектина, чем в подгруппах с умеренным или высоким содержанием адипонектина. Анализ множественной линейной регрессии подтвердил, что адипонектин является независимым фактором риска D-IMT, показывая отрицательную корреляцию. Мацуда и др. изучили трансгенных мышей с дефектом адипонектина (adipo [- / -]) и обнаружили, что образование новой интимы сосудов было вдвое больше, чем у мышей дикого типа после повреждения сосудов [29]. Иммуногистохимические исследования, проведенные Okamoto et al.показали, что адипонектин, переносимый аденовирусом, переносится в пенистые клетки атеросклеротических липидных полосок, ингибируя образование атеросклеротических бляшек [30]. Исследования показали, что секреция фактора некроза опухоли (TNF-) α эндотелиальными клетками аорты человека ингибируется адипонектином в зависимости от дозы. Дальнейшие исследования показали, что адипонектин вызывает повышенное накопление циклической аденозинмонофосфат-протеинкиназы A (цАМФ-PKA) в эндотелиальных клетках, ингибируя быстрое фосфорилирование и деградацию TNF- α -опосредованного фактора транскрипции ядра (NF- κ B). молекулы-супрессоры (I κ B- α ), тем самым снижая активацию NF- κ B [31].5-летнее проспективное исследование показало, что гипоадипонектинемия является независимым предиктором прогрессирования IMT [32]. Адипонектин может оказывать свое антиатеросклеротическое действие, уменьшая окислительный стресс, восстанавливая эндотелиальные повреждения, действуя как эндогенный противовоспалительный медиатор для регулирования приобретенного иммунитета и побуждая макрофаги и Т-клетки оказывать противовоспалительное действие [33–36].
Хотя адипонектин секретируется жировой тканью, у пациентов с ожирением секреция снижается. Это исследование показывает, что уровень адипонектина значительно ниже у пациентов с избыточным весом и ожирением, чем у людей с нормальным ИМТ после стратификации по ИМТ в каждой группе.Это согласуется с предыдущим исследованием [37]. Анализ частичной корреляции предположил отрицательную корреляцию между ИМТ и адипонектином, следовательно, подразумевая, что уровни адипонектина могут быть эффективно улучшены путем изменения образа жизни, такого как снижение веса и контроль калорий, особенно у пациентов с ожирением и СД2 [38].
Предыдущее исследование показало, что на уровень адипонектина влияет пол, и что уровни адипонектина значительно ниже у мужчин, чем у женщин. Наше исследование показало, что половые различия в уровне адипонектина существуют только в группе диабетической макроангиопатии; в двух других группах статистически значимых различий не обнаружено.Причина этого неизвестна; может случиться так, что на уровень адипонектина влияет множество факторов, и что пол не является самым важным из всех влияющих факторов. На результат могли повлиять и другие причины, такие как расовая принадлежность и систематическая ошибка отбора выборки. Необходимы дальнейшие исследования, чтобы подтвердить, зависит ли адипонектин от пола у китайцев. Причина полового различия адипонектина не выяснена. Nishizawa et al. предположили, что высокий уровень андрогенного гормона у мужчин может привести к результату [39], но недавнее исследование показало, что половые различия все еще существуют, даже когда мужчин сравнивают с женщинами в постменопаузе [40].Это делает сомнительным влияние различий половых гормонов между мужчинами и женщинами на уровень адипонектина.
Настоящее исследование показало, что частота диабетической макроангиопатии у женщин ниже, чем у мужчин, что согласуется со многими предыдущими исследованиями. Исследование Framingham показало, что показатели макрососудистой заболеваемости и смертности у женщин отстают от мужчин на 10 лет, и показало, что частота сердечно-сосудистых заболеваний быстро увеличивается после менопаузы, что свидетельствует о защитном эффекте эстрогена [41].Женский эстроген оказывает защитное действие на крупные кровеносные сосуды, поскольку способствует высвобождению оксида азота и, как следствие, расширению сосудов, регулируя выработку простагландина и подавляя разрастание гладких мышц [42]. Мы отметили половые различия в макроангиопатии, а также в уровнях адипонектина и, таким образом, предположили, что различия в диабетической макроангиопатии могут быть достигнуты за счет адипонектинового пути. Для подтверждения этого предположения необходимы дальнейшие исследования.
В этом исследовании было обнаружено, что артериальная гипертензия является независимым фактором риска диабетической макроангиопатии, что согласуется с результатами Fariba et al.[43]. Исследование Action in Diabetes and Vascular Disease: Preterax and Diamicron Controlled Evaluation (ADVANCE) также показало, что агрессивное антигипертензивное лечение значительно снизило частоту первичной конечной точки на 9% у пациентов с диабетом, а риск макрососудистых заболеваний снизился на 8%. [44]. Гипертония и диабет имеют синергетические эффекты, которые могут усугубить повреждение интимы сосудов, способствовать утолщению IMT и ускорить формирование атеросклероза [45].
В настоящем исследовании мы обнаружили, что уровни hs-CRP у пациентов с T2DM с макроангиопатией были выше, чем у пациентов без него. Уровень hs-CRP был выше в подгруппе с низким содержанием адипонектина, чем в подгруппах с умеренным и высоким содержанием адипонектина. Анализ частичной корреляции показал отрицательную корреляцию между hs-CRP и адипонектином. Таким образом, наши результаты подтверждают нашу гипотезу о том, что СД2 и АС существуют при хроническом воспалении средней степени тяжести [46, 47]. Уровень hs-CRP представляет собой неспецифический, чувствительный показатель воспаления, который увеличивается в контексте AS.В предыдущих исследованиях даже было показано, что повышенные уровни hs-CRP в сыворотке предсказывают возникновение сердечно-сосудистых событий [48].
В нашем исследовании есть некоторые ограничения, которые следует признать. Во-первых, из-за наблюдательного характера этого исследования было непросто оценить прямую причинную роль адипонектина. Во-вторых, не были приняты во внимание некоторые факторы личного образа жизни, такие как физическая активность и потребление калорий, которые могут влиять на уровень адипонектина.В-третьих, в этом исследовании мы сделали поправку на пол и ИМТ. Адипонектин — это цитокин, секретируемый жировой тканью; поэтому инструмент, используемый для измерения жира в организме, можно использовать для количественной оценки жировой ткани, что было бы лучшим дизайном исследования для корректировки факторов, связанных с ожирением. В-четвертых, это исследование проводилось в едином центре диабетических осложнений. Необходимо более глубокое и долгосрочное наблюдение нашей когорты, чтобы выявить влияние адипонектина и соответствующих факторов риска на макрососудистые осложнения диабета.
5. Выводы
Вкратце, адипонектин может играть ключевую роль в профилактике и лечении диабетической макроангиопатии за счет уменьшения медиаторов воспаления и восстановления эндотелия сосудов, таким образом ингибируя AS. Поэтому мы предлагаем контролировать пациентов с СД2 на предмет D-IMT как неинвазивного объективного индикатора, чтобы облегчить раннее выявление субклинической макроангиопатии. Адипонектин может иметь клиническое применение в качестве эффективного предиктора диабетической макроангиопатии в будущем.
Доступность данных
Данные, использованные для подтверждения выводов этого исследования, можно получить у соответствующего автора по запросу.
Конфликт интересов
У авторов нет конфликта интересов, о котором следует раскрывать.
Благодарности
Эта работа была поддержана Программой инновационных исследований в Первой больнице Лунъянь при Медицинском университете Фуцзянь, Китай (номер гранта: 15006). Это клиническое испытание зарегистрировано в «Китайском реестре клинических испытаний».Регистрационный номер — ChiCTR-ROC-17011731.
Селенопротеин S: терапевтическая мишень для лечения диабета и макроангиопатии? | Сердечно-сосудистая диабетология
1. (NCD-RisC). NRFC. Мировые тенденции диабета с 1980 года: объединенный анализ 751 популяционного исследования с 4,4 миллионами участников. Ланцет (Лондон, Англия). 2016; 387 (10027): 1513–30.
Артикул
Google ученый
2. Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M, Das SR, de Ferranti S, Despres JP, Fullerton HJ, et al.Обновление статистики сердечных заболеваний и инсульта за 2016 г .: отчет Американской кардиологической ассоциации. Тираж. 2016; 133 (4): e38–60.
Артикул
PubMed
Google ученый
3. Rayman MP. Селен и здоровье человека. Ланцет. 2012. 379 (9822): 1256–68.
CAS
Статья
PubMed
Google ученый
4. Су З, Чжан И, Чжан Цюй, Сюй Дж, Чжань Л., Чжу Цюй, Лиан Цюй, Лю Х, Ся Цзы, Ся З. N -ацетилцистеин ослабляет дисфункцию миокарда и постишемическое повреждение за счет восстановления передачи сигналов кавеолин-3 / eNOS у крыс с диабетом. Кардиоваск Диабетол. 2016; 15 (1): 146.
Артикул
PubMed
PubMed Central
Google ученый
5. Ву Д., Терриан Д.М. Регулирование экспрессии и секреции кавеолина-1 с помощью сигнального пути протеинкиназы cepsilon в клетках рака простаты человека. J Biol Chem. 2002. 277 (43): 40449–55.
CAS
Статья
PubMed
Google ученый
6. Safarinejad MR, Safarinejad S. Эффективность селена и / или N -ацетил-цистеина для улучшения параметров спермы у бесплодных мужчин: двойное слепое плацебо-контролируемое рандомизированное исследование. J Urol. 2009. 181 (2): 741–51.
CAS
Статья
PubMed
Google ученый
7. Sarkozy M, Szucs G, Pipicz M, Zvara A, Eder K, Fekete V, Szucs C., Barkanyi J, Csonka C., Puskas LG, et al.Влияние препарата минералов, витаминов и микроэлементов на характер экспрессии сердечных генов у самцов диабетических крыс. Кардиоваск Диабетол. 2015; 14: 85.
Артикул
PubMed
PubMed Central
Google ученый
8. Огава-Вонг А.Н., Берри М.Дж., Сил Лос-Анджелес. Селен и нарушения обмена веществ: акцент на риск диабета 2 типа. Питательные вещества. 2016; 8 (2): 80.
Артикул
PubMed
PubMed Central
Google ученый
9. Крюков Г.В., Кастеллано С., Новоселов С.В., Лобанов А.В., Зехтаб О, Гуйго Р., Гладышев В.Н. Характеристика селенопротеомов млекопитающих. Наука. 2003. 300 (5624): 1439–43.
CAS
Статья
PubMed
Google ученый
10. Arner ES. Селенопротеины — Какие уникальные свойства могут возникнуть у селеноцистеина вместо цистеина? Exp Cell Res. 2010. 316 (8): 1296–303.
CAS
Статья
PubMed
Google ученый
11. Лабунский В.М., Хэтфилд Д.Л., Гладышев В.Н. Селенопротеины: молекулярные пути и физиологические роли. Physiol Rev.2014; 94 (3): 739–77.
CAS
Статья
PubMed
PubMed Central
Google ученый
12. Гладышев В.Н., Арнер Э.С., Берри М.Дж., Бригелиус-Флоэ Р., Бруфорд Е.А., Бурк Р.Ф., Карлсон Б.А., Кастеллано С., Чаватт Л., Конрад М. и др. Номенклатура генов селенопротеинов. J Biol Chem. 2016; 291 (46): 24036–40.
CAS
Статья
PubMed
Google ученый
13. Steinbrenner H. Вмешательство селена и селенопротеидов в регулируемый инсулином углеводный и липидный обмен. Free Radic Biol Med. 2013; 65: 1538–47.
CAS
Статья
PubMed
Google ученый
14. Уолдер К., Кантам Л., Макмиллан Дж. С., Треваскис Дж., Керр Л., Де Силва А., Сандерленд Т., Годде Н., Гао Й, Бишара Н. и др. Танис: связь между диабетом 2 типа и воспалением? Сахарный диабет. 2002. 51 (6): 1859–66.
CAS
Статья
PubMed
Google ученый
15. Йе Й, Шибата Й, Юн Ц., Рон Д., Рапопорт Т.А. Комплекс мембранных белков опосредует ретротранслокацию из просвета ЭПР в цитозоль. Природа. 2004. 429 (6994): 841–7.
CAS
Статья
PubMed
Google ученый
16. Гао Й, Ханнан Н.Р., Ванони С., Константополус Н., Паньон Дж., Фенг Х.С., Джоветт Дж. Б., Ким К. Х., Уолдер К., Кольер Г. Р.. Активация экспрессии гена селенопротеина SEPS1 провоспалительными цитокинами в клетках HepG2.Цитокин. 2006. 33 (5): 246–51.
CAS
Статья
PubMed
Google ученый
17. Fradejas N, Serrano-Perez Mdel C, Tranque P, Calvo S. Экспрессия селенопротеина S в реактивных астроцитах после травмы головного мозга. Глия. 2011. 59 (6): 959–72.
Артикул
PubMed
Google ученый
18. Christensen LC, Jensen NW, Vala A, Kamarauskaite J, Johansson L, Winther JR, Hofmann K, Teilum K, Ellgaard L.Селенопротеин человека, взаимодействующий с VCP, мембранный белок (VIMP) неглобулярен и выполняет функцию редуктазы в изначально неупорядоченной области. J Biol Chem. 2012. 287 (31): 26388–99.
CAS
Статья
PubMed
PubMed Central
Google ученый
19. Гао Й, Фенг Х.С., Уолдер К., Болтон К., Сандерленд Т, Бишара Н., Квик М., Кантам Л., Кольер Г.Р. Регулирование селенопротеина SelS за счет депривации глюкозы и стресса эндоплазматического ретикулума — SelS представляет собой новый регулируемый глюкозой белок.FEBS Lett. 2004. 563 (1–3): 185–90.
CAS
Статья
PubMed
Google ученый
20. Щедрина В.А., Чжан Ю., Лабунский В.М., Хэтфилд Д.Л., Гладышев В.Н. Структурно-функциональные отношения, физиологические роли и эволюция селенопротеинов млекопитающих, резидентов ER. Антиоксидный редокс-сигнал. 2010. 12 (7): 839–49.
CAS
Статья
PubMed
PubMed Central
Google ученый
21. Ким К. Х., Гао И., Уолдер К., Кольер Г. Р., Скелтон Дж., Киссебах А. Х. SEPS1 защищает клетки RAW264.7 от апоптоза, вызванного фармакологическим агентом стресса ER. Biochem Biophys Res Commun. 2007. 354 (1): 127–32.
CAS
Статья
PubMed
PubMed Central
Google ученый
22. Donath MY, Shoelson SE. Сахарный диабет 2 типа как воспалительное заболевание. Nat Rev Immunol. 2011. 11 (2): 98–107.
CAS
Статья
PubMed
Google ученый
23. Rani V, Deep G, Singh RK, Palle K, Yadav UC. Окислительный стресс и нарушения обмена веществ: патогенез и терапевтические стратегии. Life Sci. 2016; 148: 183–93.
CAS
Статья
PubMed
Google ученый
24. Чистяков Д.А., Собенин И.А., Орехов А.Н., Бобрышев Ю.В. Роль стресса эндоплазматического ретикулума в развитии атеросклероза и макрососудистых осложнений диабета. Biomed Res Int. 2014; 2014: 610140.
PubMed
PubMed Central
Google ученый
25. Forbes JM, Cooper ME. Механизмы диабетических осложнений. Physiol Rev.2013; 93 (1): 137–88.
CAS
Статья
PubMed
Google ученый
26. Bubenik JL, Miniard AC, Driscoll DM. Альтернативные транскрипты и элементы 3’UTR регулируют включение селеноцистеина в селенопротеин S. PLoS ONE. 2013; 8 (4): e62102.
CAS
Статья
PubMed
PubMed Central
Google ученый
27. Папп Л.В., Лу Дж., Холмгрен А., Ханна К.К. От селена до селенопротеинов: синтез, идентичность и их роль в здоровье человека. Антиоксидный редокс-сигнал. 2007. 9 (7): 775–806.
CAS
Статья
PubMed
Google ученый
28. Дрисколл DM, Copeland PR. Механизм и регуляция синтеза селенопротеидов. Annu Rev Nutr. 2003; 23: 17–40.
CAS
Статья
PubMed
Google ученый
29. Hatfield DL, Carlson BA, Xu XM, Mix H, Гладышев В.Н. Механизм включения селеноцистеина и роль селенопротеинов в развитии и здоровье. Prog Nucleic Acid Res Mol Biol. 2006. 81: 97–142.
CAS
Статья
PubMed
Google ученый
30. Донован Дж., Коупленд ПР. Заправка иглы: превращение селеноцистеина в белки. Антиоксидный редокс-сигнал. 2010. 12 (7): 881–92.
CAS
Статья
PubMed
PubMed Central
Google ученый
31. Lin HC, Ho SC, Chen YY, Khoo KH, Hsu PH, Yen HC. СЕЛЕНОПРОТЕИНЫ. CRL2 способствует устранению усеченных селенопротеинов, образующихся в результате неудачного декодирования UGA / Sec. Наука. 2015; 349 (6243): 91–5.
CAS
Статья
PubMed
PubMed Central
Google ученый
32. Гао Й, Паньон Дж., Фенг Х.С., Константополус Н., Джоветт Дж. Б., Уолдер К., Кольер Г. Р.. Секреция регулируемого глюкозой селенопротеина SEPS1 из клеток гепатомы. Biochem Biophys Res Commun.2007. 356 (3): 636–41.
CAS
Статья
PubMed
Google ученый
33. Yu SS, Men LL, Wu JL, Huang LW, Xing Q, Yao JJ, Wang YB, Song GR, Guo HS, Sun GH и др. Источник циркулирующего селенопротеина S и его связь с сахарным диабетом 2 типа и атеросклерозом: предварительное исследование. Кардиоваск Диабетол. 2016; 15:70.
Артикул
PubMed
PubMed Central
Google ученый
34. Гао И, Уолдер К., Сандерленд Т., Кантам Л., Фенг Х.С., Квик М., Бишара Н., де Сильва А., Аугерт Г., Тенне-Браун Дж. И др. Повышение экспрессии Таниса изменяет метаболизм глюкозы и чувствительность к инсулину в клетках h5IIE. Сахарный диабет. 2003. 52 (4): 929–34.
CAS
Статья
PubMed
Google ученый
35. Zhang N, Jing W, Cheng J, Cui W, Mu Y, Li K, Lei X. Молекулярная характеристика и регулируемая NF-kappaB транскрипция селенопротеина S от мини-свиньи Bama.Mol Biol Rep., 2011; 38 (7): 4281–6.
CAS
Статья
PubMed
Google ученый
36. Zhang Y, Zhou Y, Schweizer U, Savaskan NE, Hua D, Kipnis J, Hatfield DL, Gladyshev VN. Сравнительный анализ селеноцистеинового аппарата и экспрессии гена селенопротеома в мозге мышей определяет нейроны как ключевые функциональные участки селена у млекопитающих. J Biol Chem. 2008. 283 (4): 2427–38.
CAS
Статья
PubMed
Google ученый
37. Ветряная мельница К., Тенне-Браун Дж., Бэйлс Р., Треваскис Дж., Гао И., Уолдер К., Кольер Г.Р. Локализация и экспрессия селенопротеина S в семенниках Psammomys obesus. J Mol Histol. 2007. 38 (1): 97–101.
CAS
Статья
PubMed
Google ученый
38. Спекманн Б., Герлофф К., Симмс Л., Оанча И., Ши В., Макгукин М.А., Рэдфорд-Смит Дж., Ханна К.К. Селенопротеин S является маркером, но не регулятором стресса эндоплазматического ретикулума в эпителиальных клетках кишечника.Free Radic Biol Med. 2014; 67: 265–77.
CAS
Статья
PubMed
Google ученый
39. Hao S, Hu J, Song S, Huang D, Xu H, Qian G, Gan F, Huang K. Селен снижает иммунную токсичность, вызванную афлатоксином B1, за счет улучшения экспрессии глутатионпероксидазы 1 и селенопротеина S у первичных свиней спленоциты. J. Agric Food Chem. 2016; 64 (6): 1385–93.
CAS
Статья
PubMed
Google ученый
40. Du JL, An LJ, Sun CK, Men LL, Zhang XJ, Li CC. Сверхэкспрессия SelS может защищать эндотелиальные клетки пупочной вены человека от повреждения H 2 O 2 . Prog Biochem Biophys. 2007. 34 (4): 425–30.
CAS
Google ученый
41. Чжао Ю., Ли Х, Мэн LL, Хуан Р.С., Чжоу Х.С., Син Ц., Яо Дж.Дж., Ши Ч., Ду Дж.Л. Влияние селенопротеина S на окислительное повреждение эндотелиальных клеток человека. J Transl Med. 2013; 11: 287.
Артикул
PubMed
PubMed Central
Google ученый
42. Ye Y, Fu F, Li X, Yang J, Liu H. Селенопротеин S высоко экспрессируется в кровеносных сосудах и предотвращает апоптоз гладкомышечных клеток сосудов. J Cell Biochem. 2016; 117 (1): 106–17.
CAS
Статья
PubMed
Google ученый
43. Цзэн Дж, Ду С., Чжоу Дж., Хуанг К. Роль SelS в липополисахаридной воспалительной реакции в клетках гепатомы HepG2. Arch Biochem Biophys. 2008. 478 (1): 1–6.
CAS
Статья
PubMed
Google ученый
44. Лю LX, Чжоу XY, Ли CS, Лю LQ, Хуанг SY, Чжоу SN. Экспрессия селенопротеина S в головном мозге крысы после очаговой церебральной ишемии. Neurol Sci Offi J Ital Neurol Soc Ital Soc Clin Neurophysiol. 2013. 34 (9): 1671–8.
Google ученый
45. Stoedter M, Renko K, Hog A, Schomburg L. Селен контролирует специфичный для пола иммунный ответ и экспрессию селенопротеина во время острой фазы ответа у мышей. Biochem J. 2010; 429 (1): 43–51.
CAS
Статья
PubMed
Google ученый
46. Tsuji PA, Carlson BA, Anderson CB, Seifried HE, Hatfield DL, Howard MT. Уровни селена в пище влияют на экспрессию селенопротеина и поддерживают пути иммунного ответа на интерферон-гамма и IL-6 у мышей. Питательные вещества. 2015; 7 (8): 6529–49.
CAS
Статья
PubMed
PubMed Central
Google ученый
47. Су МС, Хе Л., Яо Ю.М., Юй Ю, Ву И, Донг Дж. Измененная экспрессия в печени селенопротеина S1 у мышей с сепсисом, вызванная атакой LPS. Чжунхуа и сюэ дза чжи. 2010. 90 (26): 1841–4.
CAS
PubMed
Google ученый
48. Курран Дж. Э., Джоветт Дж. Б., Эллиотт К.С., Гао Ю., Глущенко К., Ван Дж., Абель Азим Д.М., Цай Дж., Махани М.К., Комузи АГ и др. Генетическая изменчивость селенопротеина S влияет на воспалительную реакцию. Нат Жене. 2005. 37 (11): 1234–41.
CAS
Статья
PubMed
Google ученый
49. Зайдерер Дж., Дамбахер Дж., Кунлейн Б., Пфенниг С., Конрад А., Торок Х.П., Халлер Д., Гоке Б., Оксенкун Т., Лозе П. и др. Роль полиморфизма промотора -105G> A гена селенопротеина S (SELS) в воспалительном заболевании кишечника и регуляции экспрессии гена SELS при воспалении кишечника. Тканевые антигены. 2007. 70 (3): 238–46.
CAS
Статья
PubMed
Google ученый
50. Bos SD, Kloppenburg M, Susiman E, van Beelen E, Slagboom PE, Meulenbelt I. Роль уровней цитокинов в плазме, вариаций СРБ и гена селенопротеина S в ОА. Osteoarthr Cartil OARS, Osteoarthr Res Soc. 2009. 17 (5): 621–6.
CAS
Статья
Google ученый
51. Лю Дж., Ли Ф., Розовски С. Внутренне неупорядоченный мембранный белок селенопротеин S является редуктазой in vitro. Биохимия. 2013. 52 (18): 3051–61.
CAS
Статья
PubMed
PubMed Central
Google ученый
52. Touat-Hamici Z, Legrain Y, Bulteau AL, Chavatte L. Селективная регуляция селенопротеинов человека в ответ на окислительный стресс. J Biol Chem. 2014. 289 (21): 14750–61.
CAS
Статья
PubMed
PubMed Central
Google ученый
53. Gan F, Hu Z, Huang Y, Xue H, Huang D, Qian G, Hu J, Chen X, Wang T, Huang K. Сверхэкспрессия селенопротеина S свиньи блокирует индуцированное OTA стимулирование репликации PCV2 с помощью ингибирование окислительного стресса и фосфорилирования p38 в клетках PK15.Oncotarget. 2016; 7: 20469.
Артикул
PubMed
PubMed Central
Google ученый
54. Noda C, Kimura H, Arasaki K, Matsushita M, Yamamoto A, Wakana Y, Inoue H, Tagaya M. Валозин-содержащий белок взаимодействующий с белком мембранный белок (VIMP) связывает эндоплазматический ретикулум с микротрубочками во взаимодействии с мембранный белок, связывающий цитоскелет (CLIMP) -63. J Biol Chem. 2014. 289 (35): 24304–13.
CAS
Статья
PubMed
PubMed Central
Google ученый
55. Schulze A, Standera S, Buerger E, Kikkert M, van Voorden S, Wiertz E, Koning F, Kloetzel PM, Seeger M. Убиквитин-домен протеин HERP образует комплекс с компонентами пути деградации, связанного с эндоплазматическим ретикулумом. J Mol Biol. 2005. 354 (5): 1021–7.
CAS
Статья
PubMed
Google ученый
56. Йе Й, Шибата Й, Киккерт М., ван Вурден С., Вирц Е., Рапопорт Т.А. Рекрутирование p97-АТФазы и убиквитинлигаз в сайт ретротранслокации на мембране эндоплазматического ретикулума.Proc Natl Acad Sci. 2005. 102 (40): 14132–8.
CAS
Статья
PubMed
PubMed Central
Google ученый
57. Туранов А.А., Щедрина В.А., Эверли Р.А., Лобанов А.В., Йим Ш., Марино С.М., Гыги С.П., Хатфилд Д.Л., Гладышев В.Н. Селенопротеин S участвует в поддержании и транспортировке мультибелковых комплексов. Биохим Дж. 2014; 462 (3): 555–65.
CAS
Статья
PubMed
Google ученый
58. Ли Дж. Х., Квон Дж. Х., Чон Й., Ко К. Я., Ли С. Р., Ким И. Я. Pro178 и Pro183 селенопротеина S являются важными остатками для взаимодействия с p97 (VCP) во время деградации, связанной с эндоплазматическим ретикулумом. J Biol Chem. 2014. 289 (20): 13758–68.
CAS
Статья
PubMed
PubMed Central
Google ученый
59. Ли Дж. Х., Пак К. Дж., Чан Дж. К., Чон Й., Ко К. Ю., Квон Дж. Х., Ли С. Р., Ким И. Ю.. Селенопротеин S-зависимое связывание селенопротеина K с белком p97 (VCP) необходимо для деградации, связанной с эндоплазматическим ретикулумом.J Biol Chem. 2015; 290 (50): 29941–52.
CAS
Статья
PubMed
PubMed Central
Google ученый
60. Fradejas N, Pastor MD, Mora-Lee S, Tranque P, Calvo S. Ген SEPS1 активируется во время ишемии астроцитов и проявляет заметные антиапоптотические эффекты. J Mol Neurosci MN. 2008. 35 (3): 259–65.
CAS
Статья
PubMed
Google ученый
61. Du S, Liu H, Huang K.Влияние молчания гена SelS на бета-меркаптоэтанол-опосредованный стресс эндоплазматического ретикулума и апоптоз клеток в клетках HepG2. Biochem Biophys Acta. 2010; 1800 (5): 511–7.
CAS
Статья
PubMed
Google ученый
62. Цинь HS, Yu PP, Sun Y, Wang DF, Deng XF, Bao YL, Song J, Sun LG, Song ZB, Li YX. Паклитаксел подавляет экспрессию селенопротеина S и снижает стресс эндоплазматического ретикулума. Мол Мед Реп. 2016; 13 (6): 5118–24.
CAS
PubMed
PubMed Central
Google ученый
63. Келли Э., Грин К.М., Кэрролл Т.П., МакЭлвейни Н.Г., О’Нил С.Дж. Селенопротеин S / SEPS1 модифицирует стресс эндоплазматического ретикулума при дефиците альфа1-антитрипсина варианта Z. J Biol Chem. 2009. 284 (25): 16891–7.
CAS
Статья
PubMed
PubMed Central
Google ученый
64. Kim CY, Kim KH.Дексаметазон-индуцированная деградация селенопротеина S необходима для адипогенеза. J Lipid Res. 2013. 54 (8): 2069–82.
CAS
Статья
PubMed
PubMed Central
Google ученый
65. Мартинес А., Сантьяго Дж. Л., Вараде Дж., Маркес А., Ламас Дж. Р., Мендоса Дж. Л., де ла Калле Н., Диас-Рубио М., де ла Конча Е. Г., Фернандес-Гутьеррес Б. и др. Полиморфизмы в гене селенопротеина S: отсутствие связи с аутоиммунными воспалительными заболеваниями.BMC Genom. 2008; 9: 329.
Артикул
Google ученый
66. Olsson M, Olsson B, Jacobson P, Thelle DS, Bjorkegren J, Walley A, Froguel P, Carlsson LM, Sjoholm K. Экспрессия гена селенопротеина S (SELS) в подкожной жировой ткани и генотип SELS являются связанные с метаболическими факторами риска. Metab Clin Exp. 2011; 60 (1): 114–20.
CAS
Статья
PubMed
PubMed Central
Google ученый
67. Карлссон Х.К., Цучида Х., Лейк С., Койстинен Х.А., Крук А. Взаимосвязь между уровнем сывороточного амилоида А и экспрессией мРНК Tanis / SelS в скелетных мышцах и жировой ткани у здоровых субъектов и пациентов с диабетом 2 типа. Сахарный диабет. 2004. 53 (6): 1424–8.
CAS
Статья
PubMed
Google ученый
68. Du JL, Sun CK, Lu B, Men LL, Yao JJ, An LJ, Song GR. Ассоциация экспрессии мРНК SelS в жировой ткани сальника с Homa-IR и сывороточным амилоидом А у пациентов с сахарным диабетом 2 типа.Chin Med J. 2008; 121 (13): 1165–8.
CAS
PubMed
Google ученый
69. Du JL, Liu JF, Men LL, Yao JJ, Sun LP, Sun GH, Song GR, Yang Y, Bai R, Xing Q и др. Влияние пятилетнего интенсивного многофакторного вмешательства на сывороточный амилоид А и макроангиопатию у пациентов с кратковременным сахарным диабетом 2 типа. Chin Med J. 2009; 122 (21): 2560–6.
CAS
PubMed
Google ученый
70. Marzi C, Huth C, Herder C, Baumert J, Thorand B, Rathmann W, Meisinger C, Wichmann HE, Roden M, Peters A, et al. Белок амилоида А в сыворотке с острой фазой и его влияние на развитие диабета 2 типа в исследовании KORA S4 / F4. Уход за диабетом. 2013. 36 (5): 1321–6.
CAS
Статья
PubMed
PubMed Central
Google ученый
71. Hyrenbach S, Pezzini A, del Zotto E, Giossi A, Lichy C, Kloss M, Werner I, Padovani A, Brandt T., Grond-Ginsbach C.Отсутствует ассоциация полиморфизма промотора -105 гена, кодирующего селенопротеин S SEPS1, с цереброваскулярным заболеванием. Eur J Neurol. 2007. 14 (10): 1173–5.
CAS
Статья
PubMed
Google ученый
72. Аланн М., Кристианссон К., Ауро К., Силандер К., Кууласмаа К., Пелтонен Л., Саломаа В., Перола М. Вариации в локусе гена селенопротеина S связаны с ишемической болезнью сердца и ишемическим инсультом в двух независимых финских странах. когорты.Hum Genet. 2007. 122 (3–4): 355–65.
CAS
Статья
PubMed
Google ученый
73. Ли ХХ, Гуань Х.Дж., Лю Дж.П., Го Ю.П., Янг Й, Ню Й.Й, Яо ЛЙ, Ян Й.Д., Юэ Х.Й., Мэн Л.Л. и др. Связь полиморфизма гена селенопротеина S с ишемическим инсультом в китайском исследовании случай-контроль. Свертывание крови Фибринол Int J Haemost Thromb. 2015; 26 (2): 131–5.
CAS
Статья
Google ученый
74. Силандер К., Аланн М., Кристианссон К., Саарела О, Рипатти С., Ауро К., Карванен Дж., Кулатинал С., Ниемела М., Эллонен П. и др. Гендерные различия в профилях генетического риска сердечно-сосудистых заболеваний. PLoS ONE. 2008; 3 (10): e3615.
Артикул
PubMed
PubMed Central
Google ученый
75. Cox AJ, Lehtinen AB, Xu J, Langefeld CD, Freedman BI, Carr JJ, Bowden DW. Полиморфизмы гена селенопротеина S и субклинические сердечно-сосудистые заболевания в исследовании диабета сердца.Acta Diabetol. 2013; 50 (3): 391–9.
CAS
Статья
PubMed
Google ученый
76. Руджеро Д., Паолилло С., Ратта Г.Д., Мариниелло А., Формизано Т., Пеллегрино А.М., Филарди П.П. Функция эндотелия как маркер доклинического атеросклероза: методы оценки и клиническое значение. Арочный сундук Мональди Dis = Archivio Monaldi per le malattie del torace / Fondazione Clinica del lavoro, IRCCS [и] Istituto di Clinica tisiologica e malattie apparato респираторно, Universita di Napoli, Secondo ateneo.2013; 80 (3): 106–10.
77. Tousoulis D, Simopoulou C, Papageorgiou N, Oikonomou E, Hatzis G, Siasos G, Tsiamis E, Stefanadis C. Эндотелиальная дисфункция в проводящих артериях и в микроциркуляции. Новые терапевтические подходы. Pharmacol Ther. 2014. 144 (3): 253–67.
CAS
Статья
PubMed
Google ученый
78. Шобер А., Назари-Джахантих М., Вей Ю., Биджеков К., Гремсе Ф., Громмс Дж., Мегенс Р.Т., Хейлл К., Ноэлс Х., Христов М. и др.MicroRNA-126-5p способствует пролиферации эндотелия и ограничивает атеросклероз, подавляя Dlk1. Nat Med. 2014. 20 (4): 368–76.
CAS
Статья
PubMed
PubMed Central
Google ученый
79. Rotllan N, Wanschel AC, Fernandez-Hernando A, Salerno AG, Offermanns S, Sessa WC, Fernandez-Hernando C. Генетические данные подтверждают важную роль Akt1 в VSMC во время атерогенеза. Circ Res. 2015; 116 (11): 1744–52.
CAS
Статья
PubMed
PubMed Central
Google ученый
80. Сибата Т., Арисава Т., Тахара Т., Окубо М., Йошиока Д., Маруяма Н., Фудзита Х., Камия И., Накамура М., Нагасака М. и др. Ген селенопротеина S (SEPS1) -105G> Полиморфизм промотора A влияет на предрасположенность к раку желудка у населения Японии. BMC Gastroenterol. 2009; 9: 2.
Артикул
PubMed
PubMed Central
Google ученый
81. Мао Х., Цуй Р., Ван X. Анализ ассоциации полиморфизмов селенопротеина S у китайских ханьцев с предрасположенностью к раку желудка.Int J Clin Exp Med. 2015; 8 (7): 10993–9.
PubMed
PubMed Central
Google ученый
82. Meplan C, Hughes DJ, Pardini B, Naccarati A, Soucek P, Vodickova L, Hlavata I, Vrana D, Vodicka P, Hesketh J.E. Генетические варианты в генах селенопротеинов увеличивают риск колоректального рака. Канцерогенез. 2010. 31 (6): 1074–9.
CAS
Статья
PubMed
Google ученый
83. Sutherland A, Kim DH, Relton C, Ahn YO, Hesketh J. Полиморфизмы в генах селенопротеина S и 15 кДа селенопротеина связаны с измененной восприимчивостью к колоректальному раку. Genes Nutr. 2010. 5 (3): 215–23.
CAS
Статья
PubMed
PubMed Central
Google ученый
84. Hart K, Landvik NE, Lind H, Skaug V, Haugen A, Zienolddiny S. Комбинация функциональных полиморфизмов генов CASP8, MMP1, IL10 и SEPS1 влияет на риск немелкоклеточного рака легких.Рак легких. 2011. 71 (2): 123–9.
Артикул
PubMed
Google ученый
85. Марину И., Уолтерс К., Диксон М.С., Бинкс М.Х., Бакс, Делавэр, Уилсон АГ. Доказательства эпистаза между интерлейкином 1 и селенопротеином-S с предрасположенностью к ревматоидному артриту. Ann Rheum Dis. 2009. 68 (9): 1494–7.
CAS
Статья
PubMed
Google ученый
86. Сантос Л.Р., Дюраэс С., Мендес А., Празерес Х., Алвелос М.И., Морейра С.С., Канедо П., Эстевес С., Невес С., Карвалью Д. и др.Полиморфизм в промоторной области гена селенопротеина S (SEPS1) способствует предрасположенности к тиреоидиту Хашимото. J Clin Endocrinol Metabol. 2014; 99 (4): E719–23.
CAS
Статья
Google ученый
87. Ли М., Лю Б., Ли Л., Чжан С., Чжоу К. Исследования ассоциации полиморфизмов гена SEPS1 с тиреоидитом Хашимото в ханьском Китае. J Hum Genet. 2015; 60 (8): 427–33.
CAS
Статья
PubMed
Google ученый
88. Моисей Е.К., Джонсон М.П., Томмердал Л., Форсмо С., Курран Дж., Абрахам Л. Дж., Чарльзуорт Дж. К., Бреннеке С. П., Бланжеро Дж., Остгулен Р. Генетическая ассоциация преэклампсии с геном воспалительной реакции SEPS1. Am J Obstet Gynecol. 2008; 198 (3): 336.
Артикул
PubMed
Google ученый
89. Ван И, Ян Х, Чжэн И, Ву Чж, Чжан XA, Ли QP, Хе XY, Ван Ч.З., Фэн Ц. Полиморфизм SEPS1 G-105A связан с риском спонтанных преждевременных родов у населения Китая.PLoS ONE. 2013; 8 (6): e65657.
CAS
Статья
PubMed
PubMed Central
Google ученый
90. Du XA, Wang HM, Dai XX, Kou Y, Wu RP, Chen Q, Cao JL, Mo XY, Xiong YM. Роль селенопротеина S (SEPS1) −105G> A и сигнальный путь PI3K / Akt в болезни Кашина – Бека. Osteoarthr Cartil OARS Osteoarthr Res Soc. 2015. 23 (2): 210–6.
CAS
Статья
Google ученый
% PDF-1.6
%
196 0 объект
>
endobj
xref
196 109
0000000016 00000 н.
0000003232 00000 н.
0000003453 00000 н.
0000003582 00000 н.
0000003618 00000 н.
0000003854 00000 н.
0000003905 00000 н.
0000004096 00000 н.
0000004239 00000 п.
0000004430 00000 н.
0000004575 00000 н.
0000004765 00000 н.
0000004908 00000 н.
0000005068 00000 н.
0000005213 00000 н.
0000005466 00000 н.
0000006015 00000 н.
0000007207 00000 н.
0000008405 00000 н.
0000009593 00000 п.
0000010260 00000 п.
0000010368 00000 п.
0000010478 00000 п.
0000010567 00000 п.
0000010837 00000 п.
0000011394 00000 п.
0000011504 00000 п.
0000012160 00000 п.
0000012686 00000 п.
0000012939 00000 п.
0000013443 00000 п.
0000013728 00000 п.
0000014277 00000 п.
0000016054 00000 п.
0000017698 00000 п.
0000019248 00000 п.
0000020779 00000 п.
0000022282 00000 п.
0000023715 00000 п.
0000024973 00000 п.
0000026409 00000 п.
0000027684 00000 п.
0000075072 00000 п.
0000083441 00000 п.
0000139145 00000 н.
0000142559 00000 н.
0000142814 00000 н.
0000143225 00000 н.
0000197059 00000 н.
0000252652 00000 н.
0000252915 00000 н.
0000253495 00000 н.
0000253967 00000 н.
0000254226 00000 н.
0000254639 00000 н.
00002
00000 н.
00002 00000 н.
00002
00000 н.
00002
00000 н.
00002 00000 н.
00002
Связь адипонектина в сыворотке с толщиной интима-медиа артерии тыльной части стопы и макроангиопатией при диабете 2 типа
Цель . Изучить связь уровня адипонектина в сыворотке с толщиной интима-медиа тыльной артерии стопы (D-IMT) и макроангиопатией при диабете 2 типа (T2DM). Методы . Мы набрали 173 пациента с СД2, из которых 83 имели макроангиопатию (группа МА) и 90 не имели макроангиопатии (группа НМ), и 40 субъектов нормальной контрольной группы (группа НС).Мы измерили D-IMT с помощью цветного ультразвукового допплера в B-режиме. Были проанализированы сывороточный адипонектин, глюкоза крови, липиды и другие клинические характеристики. Участники были разделены на три подгруппы в зависимости от уровня адипонектина в сыворотке (высокий, средний и низкий). Результаты . По сравнению с группами NM и NC, уровни адипонектина в сыворотке значительно снизились в группе MA после поправки на пол и индекс массы тела. По сравнению с группами NM и NC, D-IMT был значительно увеличен в группе MA.По сравнению с подгруппами с умеренным и высоким содержанием адипонектина, D-IMT был значительно увеличен в подгруппе с низким содержанием адипонектина. Распространенность диабетической макроангиопатии постепенно увеличивалась с уменьшением уровня адипонектина. После учета возраста, пола, курения и употребления алкоголя частичный корреляционный анализ показал, что адипонектин отрицательно коррелировал с D-IMT. Повышенный уровень адипонектина в сыворотке был независимо связан со снижением риска диабетической макроангиопатии по данным логистического регрессионного анализа.Множественный линейный регрессионный анализ показал, что адипонектин был независимым фактором D-IMT. При анализе рабочих характеристик приемника площадь под кривой для традиционных факторов риска плюс адипонектин для прогнозирования макроангиопатии составляла 0,984, тогда как площадь только традиционных факторов риска составляла 0,972. Выводы . Адипонектин ниже у пациентов с СД2 с макроангиопатией. Мы предполагаем, что D-IMT может представлять собой неинвазивный индикатор диабетической макроангиопатии. Снижение адипонектина как независимого фактора риска как макроангиопатии, так и D-IMT среди китайских пациентов с T2DM предполагает, что адипонектин может иметь клиническую ценность для прогнозирования диабетической макроангиопатии.Это клиническое испытание зарегистрировано в «Китайском регистре клинических испытаний». Регистрационный номер — ChiCTR-ROC-17011731.
1. Введение
Сахарный диабет 2 типа (СД2) оказывает серьезное влияние на здоровье человека и стал глобальной проблемой общественного здравоохранения. Диабетическая макроангиопатия является основным осложнением, приводящим к смерти пациентов с СД2, на нее приходится 60–70% смертей среди пациентов с СД2 [1–3]. По сравнению с диабетом 1 типа распространенность диабетической макроангиопатии выше и зависит от большего числа факторов на ранних этапах СД2.Хорошо известно, что атеросклероз (АС) представляет собой патологическую основу макрососудистых осложнений и в основном поражает аорту и артерии среднего размера, такие как коронарные, церебральные, почечные артерии и артерии нижних конечностей. Таким образом, АС может привести к ишемической болезни сердца, нарушению мозгового кровообращения, атеросклерозу нижних конечностей, окклюзионной болезни и так далее. Толщина интима-медиа (ТИМ) может быть измерена как неинвазивный индекс для оценки раннего АС, а также является эффективным средством прогнозирования сердечно-сосудистых событий [4–6].Сообщалось, что АС начинается в артериях ниже колена, таких как тыльная мышца стопы и передние большеберцовые артерии [7]. Заболевания сосудов нижних конечностей наблюдались на ранних стадиях диабета, что увеличивает смертность, связанную с СД2 [8]. Артерия тыльной стороны стопы является наиболее частым местом макроваскулярных поражений у пациентов с диабетом [9], а частота поражения артерии тыльной части стопы при диабетической макроангиопатии, как сообщается, достигает 63,4% [10].Пульс на артерии тыльной части стопы может отражать риск макрососудистого заболевания [11].
Большинство предыдущих исследований измеряли IMT сонной артерии; исследований, сообщающих об измерениях IMT для оценки макрососудистых осложнений диабета со стороны сосудистой сети нижних конечностей, мало. В частности, мало исследований было сосредоточено на артерии тыльной части стопы при диабетической макроангиопатии, и данные IMT этой артерии особенно отсутствуют у пациентов с AS. Таким образом, это исследование направлено на измерение IMT артерии тыльной части стопы.
Адипонектин — это эндогенный, биологически активный белок, продуцируемый жировой тканью, который составляет 0,01% от общего содержания белка в клетке [12]. Концентрация в сыворотке может составлять 1,9–17 мг / л [13], и было обнаружено, что адипонектин обладает антиатеросклеротическими, противовоспалительными и липидорегулирующими свойствами. Таким образом, адипонектин способствует защите эндотелиальных клеток и повышению инсулинорезистентности [14, 15].
Имеется очень мало информации о роли сывороточного адипонектина и IMT артерии тыльной части стопы (D-IMT) в контексте диабетической макроангиопатии.В настоящем исследовании мы сравнили влияние адипонектина и других соответствующих факторов на макрососудистые осложнения. Мы также исследовали ассоциации сывороточного адипонектина с D-IMT и макроангиопатией при СД2 и оценили прогностическую ценность снижения сывороточного адипонектина для диабетической макроангиопатии.
2. Материалы и методы
2.1. Заявление об этике
Этот протокол исследования был одобрен институциональным наблюдательным советом Первой больницы Лонянь при Медицинском университете Фуцзянь.Письменное информированное согласие было получено от каждого участника перед исследованием.
2.2. Популяция исследования
Мы набрали в общей сложности 213 человек для этого поперечного обсервационного исследования в период с июня 2017 года по октябрь 2018 года из Первой больницы Лунъянь при Медицинском университете Фуцзянь. Все участники были китайцами. Когорта состояла из 173 человек с СД2, набранных из поликлиники или стационара отделения эндокринологии и обмена веществ.Критериями включения были возраст старше 20 лет, наличие известного СД2 с изменением образа жизни или впервые диагностированный СД2 в соответствии с критериями Всемирной организации здравоохранения (1999) и / или прохождение лечения инсулином или пероральными гипогликемическими средствами [16]. Пациенты с СД2 были разделены на группу макроангиопатии (МА) () или группу немакроангиопатии (NM) (). Критерии исключения для группы МА были следующими: острое инфекционное заболевание, такое как простуда или диарея, неконтролируемая гипертензия, негомеостаз, например диабетический кетоацидоз, гиперосмолярный синдром или гипогликемия, тяжелая дислипидемия (общий холестерин ммоль / л, ммоль / л), четкие микрососудистые поражения такие как диабетическая нефропатия или ретинопатия, аутоиммунное заболевание или злокачественная опухоль, или любое заболевание, требующее немедленного и активного лечения.Участники с СД2 были отнесены к группе МА при соблюдении хотя бы одного из следующих критериев: диагностика ишемической болезни сердца, инфаркта мозга или ишемической болезни периферических сосудов лечащим врачом-специалистом в соответствии с клиническими симптомами, признаками и дополнительным обследованием; очаги инфаркта головного мозга, выявленные с помощью магнитно-резонансной томографии головного мозга; атеросклеротические бляшки периферических кровеносных сосудов (двусторонняя сонная артерия, артерия нижних конечностей и др.), выявленные при цветном допплеровском ультразвуковом исследовании; и ишемическое повреждение миокарда, обнаруженное с помощью электрокардиограммы (ЭКГ), динамической электрокардиограммы, эхокардиографии или чрескожной коронарной ангиографии.
Сорок здоровых людей были набраны из Центра экспертизы здоровья в качестве нормальной контрольной (NC) группы. Критериями исключения для группы NC были СД, ишемическая болезнь сердца, инфаркт мозга, гипертония, заболевание периферических сосудов, другие основные органические заболевания печени и почек и опухоли. Обследование с использованием ультразвука в B-режиме проводилось для оценки наличия атеросклеротических бляшек в нижних конечностях и сонных артериях в группе NC.
2.3.Оценка антропометрических и клинических характеристик и лабораторные измерения
Для всех участников был записан подробный анамнез и проведено физическое обследование. Продолжительность диабета рассчитывалась как время от первого окончательного диагноза СД2 до даты включения в исследование. Курение сигарет определялось как выкуривание не менее 100 сигарет за всю жизнь. Употребление алкоголя определялось как потребление не менее 30 г алкоголя в неделю в течение 1 года или более.Вес и рост измеряли с точностью до 0,1 кг и 0,01 м, а индекс массы тела (ИМТ) рассчитывали как массу тела (кг), деленную на квадрат роста (m 2 ). Систолическое артериальное давление (САД) и диастолическое артериальное давление (ДАД) измеряли после того, как участник отдыхал в сидячем положении не менее 30 минут. Образцы крови собирали утром после ночного голодания в течение 8–10 часов. Уровень глюкозы в плазме натощак (ГПН), глюкоза в крови через 2 часа после приема пищи (PPG), TC, TG, холестерин липопротеинов высокой и низкой плотности (HDL-C и LDL-C) и мочевая кислота (UA) обычно тестировались с помощью автоанализатора. (Hitachi 7600-100, Япония).Гликозилированный гемоглобин (HbA 1 C) измеряли с помощью высокоэффективной жидкостной хроматографии (G8 HPLC Analyzer; Tosoh, Tokyo, Japan). Фибриноген (Fg) и высокочувствительный C-реактивный белок (hs-CRP) измеряли с использованием иммунотурбидиметрического анализа с усилением частиц (Hitachi High-Technologies Corp., Токио, Япония). Инсулин натощак (Fins) измеряли иммунохимическим методом с помощью электролюминесценции (Olympus AU2700, Токио, Япония). Степень инсулинорезистентности оценивали с использованием модели гомеостаза 2 оценки инсулинорезистентности (HOMA2-IR), которую рассчитывали с использованием компьютерного программного обеспечения после ввода данных Fins и FPG.Программное обеспечение можно загрузить из Оксфордского центра диабета, эндокринологии и метаболизма [17].
2.4. Измерение адипонектина в сыворотке
Образцы крови (2 мл) собирали после голодания из локтевой вены и помещали в статическое состояние на 30 минут при комнатной температуре, затем хранили при -80 ° C после центрифугирования в течение 10 минут при 4000 об / мин в Eppendorf. трубки. Избегали повторного замораживания и оттаивания. Чтобы уменьшить ошибку измерения, уровни адипонектина в сыворотке анализировали за один сеанс, когда были собраны все образцы.Измерение проводили с использованием имеющегося в продаже набора для иммуноферментного анализа (ELISA) (ALPCO Diagnostics, Салем, штат Нью-Йорк, США). Коэффициенты вариации (CV) набора составили 4,8 и 5,2% соответственно. После измерения участники были разделены на три подгруппы в соответствии с уровнем адипонектина в сыворотке: подгруппа с высоким содержанием адипонектина (> 3,27 мг / л), подгруппа с умеренным адипонектином (1,85–3,27 мг / л) и подгруппа с низким содержанием адипонектина (<1,85 мг / л). L).
2.5. Ультразвуковые измерения толщины интима-медиа артерии тыльной стороны стопы
Мы измерили D-IMT с помощью ультразвукового сканера LOGIQ 9 (GE Healthcare, Wauwatosa, WI, USA), оснащенного линейным датчиком 7,5 МГц, настроенного на состояние нижнего артерия конечности и режим одноточечной агрегации. Участники должны были поддерживать адекватную экспозицию места исследования в положении лежа на спине, чтобы пульс на тыльной артерии стопы ощущался на 2–3,5 см ниже места соединения внутреннего и внешнего голеностопного сустава.Измерение D-IMT проводилось на участке наибольшей толщины и в двух других точках, на 1 см выше и ниже этого участка. Таким образом, для каждого участника оценивали шесть участков в левой и правой артериях тыльной части стопы. Окончательное измерение D-IMT было определено как среднее значение для вышеуказанных шести участков. Измерения D-IMT всех участников были записаны одним и тем же сонографистом, и другой старший эксперт был приглашен для проверки базы данных. Эти два сонографиста не знали клинических характеристик участников.
2.6. Статистический анализ
Все результаты были проанализированы с использованием статистического пакета SPSS, версия 19.0 (SPSS Inc., Чикаго, Иллинойс, США). Непрерывные данные с нормальным распределением представлены как (SD). Медиана (межквартильный размах) используется для представления ненормально распределенных непрерывных переменных. Категориальные переменные представлены в виде числа (%). Клинические характеристики групп сравнивали с использованием дисперсионного анализа для непрерывных и нормально распределенных переменных и теста для категориальных переменных.Тест суммы рангов Крускала-Уоллиса использовался для анализа переменных с аномальным распределением. Анализ частичной корреляции использовался для сравнения силы связи между факторами риска и уровнем адипонектина в сыворотке после поправки на пол, возраст, курение сигарет и употребление алкоголя. Модели логистической и линейной регрессии были использованы для проверки связи адипонектина с диабетической макроангиопатией и D-IMT соответственно. Были протестированы три многомерные модели: в Модель 1 были включены возраст, пол, ИМТ, курение сигарет, HbA 1 C, SBP, TG, HDL-C и LDL-C.В Модель 2 был включен адипонектин. В Модель 3 были включены возраст, пол, ИМТ, курение сигарет, HbA 1 C, SBP, TG, HDL-C, LDL-C и адипонектин. Кривые рабочих характеристик приемника (ROC) вышеуказанных моделей были построены для оценки прогностической ценности относительных факторов риска макрососудистых осложнений диабета. Статистическая значимость была принята за двусторонние значения <0,05.
3. Результаты
3.1. Демографические характеристики всех участников
Не было значительных различий по полу, возрасту, курению или употреблению алкоголя между тремя группами (Таблица 1).
62,5 901427 9014 9014 9014 9014 9014 9014 9014142 ИК-спектр
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Значительно отличается от группы NC. № Существенно отличается от группы NM. ИМТ: индекс массы тела; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление; FPG: глюкоза плазмы натощак; PPG: глюкоза крови через 2 часа после приема пищи; HbA 1 C: гликозилированный гемоглобин; TC: общий холестерин; ТГ: триглицерид; HDL-C: холестерин липопротеинов высокой плотности; LDL-C: холестерин липопротеинов низкой плотности; UA: мочевая кислота; Fg: фибриноген; Ласты: инсулин натощак; HOMA2-IR: оценка модели 2 гомеостаза инсулинорезистентности; hs-CRP: С-реактивный белок высокой чувствительности; D-IMT: толщина интима-медиа тыльной артерии стопы.Данные измерений представлены в виде медианы или медианы (с межквартильным размахом). | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.2. Сравнение общих клинических данных и толщины интима-медиа артерии тыльной стороны стопы
Обследование с использованием ультразвука в B-режиме не выявило атеросклеротических бляшек в группе NC. Было обнаружено, что группы MA и NM имели более высокие средние BMI, HbA 1 C, TC и более низкие средние значения HDL-C, чем группа NC, но не было существенной разницы в вышеуказанных переменных между группами MA и NM.Продолжительность диабета была выше в группе MA, чем в группе NM. Группы MA и NM продемонстрировали значительно увеличенные FPG, PPG, SBP, DBP, UA, Fins, HOMA2-IR, Fg, hs-CRP и D-IMT по сравнению с группой NC, и вышеупомянутые переменные также были значительно выше в группе Группа MA, чем группа NM. Среднее значение TG было значительно выше в группе MA, чем в группе NC, а уровень LDL-C был значительно выше в группе MA по сравнению с группами NC и NM (таблица 1).
3.3. Сравнение сывороточного адипонектина
По сравнению с группами NM и NC, сывороточный адипонектин был значительно снижен в группе MA.Между тем, уровень адипонектина также был значительно ниже в группе NM, чем в группе NC. Результаты были аналогичными даже после стратификации по полу или ИМТ. После стратификации по признаку пола было обнаружено, что уровни адипонектина выше у женщин, чем у мужчин в группе MA, но не наблюдалось значительных различий между мужчинами и женщинами в группах NM или NC. Рекомендации по профилактике и контролю избыточного веса и ожирения у взрослых китайцев использовались для стратификации участников по ИМТ; в нормах кг / м 2 определяется как избыточный вес или ожирение, а кг / м 2 — как нормальный [18].После стратификации ИМТ мы обнаружили, что уровни адипонектина в сыворотке у участников с избыточным весом и ожирением были ниже, чем у нормальных участников в каждой группе (Таблица 2).
2 9014 9014 9014 9014 9142
| |||||||||||||||||||||||||||||||||||||||||||||||||||
| Значительно отличается от группы NC. № Существенно отличается от группы NM. † Значительно отличается от мужской группы. ‡ Значительно отличается от группы с нормальным ИМТ. ИМТ: индекс массы тела. Данные измерений представлены в виде медианы или медианы (с межквартильным размахом). Единица концентрации адипонектина в сыворотке крови: мг / л. | |||||||||||||||||||||||||||||||||||||||||||||||||||
3.4. Сравнение демографических характеристик среди новых подгрупп
Не было значительных различий по полу, возрасту, курению сигарет и употреблению алкоголя между тремя подгруппами (таблица 3).
Возраст (лет) <0,00321 90 г ) <0,001 (64,79%)
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Значительно отличается от подгруппы с высоким уровнем адипонектина. # Значительно отличается от подгруппы с умеренным уровнем адипонектина.ИМТ: индекс массы тела; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление; FPG: глюкоза плазмы натощак; PPG: глюкоза крови через 2 часа после приема пищи; HbA 1 C: гликозилированный гемоглобин; TC: общий холестерин; ТГ: триглицерид; HDL-C: холестерин липопротеинов высокой плотности; LDL-C: холестерин липопротеинов низкой плотности; UA: мочевая кислота; Fg: фибриноген; Ласты: инсулин натощак; HOMA2-IR: оценка модели 2 гомеостаза инсулинорезистентности; hs-CRP: С-реактивный белок высокой чувствительности; D-IMT: толщина интима-медиа тыльной артерии стопы.Данные измерений представлены в виде медианы или медианы (с межквартильным размахом). | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.5. Сравнение биохимических показателей и толщины интима-медиа артерии тыльной стороны стопы в трех подгруппах
Не было значительных различий в отношении Fg между тремя подгруппами. BMI, DBP, FPG, PPG, HbA 1 C, TG и SBP были значительно ниже, но HDL-C был значительно выше в подгруппе с высоким содержанием адипонектина, чем в подгруппах с умеренным и низким уровнем адипонектина.Вышеупомянутые индексы существенно не различались между подгруппами умеренного и низкого адипонектина.
Мы наблюдали значительно более высокий D-IMT в подгруппе с низким содержанием адипонектина, чем в подгруппах с умеренным или высоким содержанием адипонектина, а подгруппа с умеренным адипонектином также демонстрировала значительно более высокий D-IMT, чем подгруппа с высоким содержанием адипонектина. Кроме того, распространенность диабетической макроангиопатии постепенно увеличивалась по мере снижения уровня адипонектина в трех подгруппах. Частота макрососудистых осложнений увеличивается в подгруппах с высоким и низким уровнем адипонектина (,,) (Таблица 3).
3.6. Частичный корреляционный анализ
Частичный корреляционный анализ показал, что сывороточный адипонектин отрицательно коррелировал с D-IMT и положительно коррелировал с HDL-C (Таблица 4).
2 0,00132
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| : корреляция; ИМТ: индекс массы тела; САД: систолическое артериальное давление; ДАД: диастолическое артериальное давление; FPG: глюкоза плазмы натощак; PPG: глюкоза крови через 2 часа после приема пищи; HbA 1 C: гликозилированный гемоглобин; TC: общий холестерин; ТГ: триглицерид; HDL-C: холестерин липопротеинов высокой плотности; LDL-C: холестерин липопротеинов низкой плотности; UA: мочевая кислота; Fg: фибриноген; Ласты: инсулин натощак; HOMA2-IR: оценка модели 2 гомеостаза инсулинорезистентности; hs-CRP: С-реактивный белок высокой чувствительности; D-IMT: толщина интима-медиа тыльной артерии стопы. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3,7. Логистический регрессионный анализ диабетической макроангиопатии
Среди традиционных факторов риска наше исследование подтвердило значительную корреляцию между САД и риском диабетической макроангиопатии. При логистическом регрессионном анализе повышенные уровни адипонектина были достоверно связаны с риском диабетической макроангиопатии (отношение шансов (OR) 0,474, 95% доверительный интервал (ДИ) 0,346–0,648). Мы дополнительно скорректировали факторы риска в модели и обнаружили, что повышенный уровень адипонектина в сыворотке все еще значительно коррелировал с риском диабетической макроангиопатии (OR 0.293, 95% ДИ 0,113–0,759), предполагая, что это независимый фактор риска макроангиопатии. Кроме того, пол и САД также коррелировали с макрососудистыми заболеваниями (таблица 5).
1,0 Возраст , 1,201)698 (0,129, 3,770) 909 909 .885 (0,425, 1,842) 0,0014 0,613 0,0014 0,613 0,474 (0,346) 0,346293 (0,113, 0,759)
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Отношение шансов (OR) и 95% доверительный интервал каждого параметра по сравнению с участниками недиабетической макроангиопатии были проанализированы с использованием бинарной логистической регрессии. Модель 1 включала традиционные макроваскулярные факторы риска, такие как возраст, пол, курение сигарет, индекс массы тела (ИМТ), HbA 1 C, систолическое артериальное давление (САД), триглицериды (ТГ), холестерин липопротеинов высокой плотности (HDL-C). ) и холестерин липопротеинов низкой плотности (ХС-ЛПНП) (,).Модель 2 включала только адипонектин (,). Модель 3 включает Модель 1 плюс Модель 2 (,). | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
3.8. Многомерный линейный регрессионный анализ толщины интима-медиа артерии тыльной стороны стопы
Линейная регрессия показала значительную корреляцию между САД и D-IMT в традиционной факторной модели. Модель линейной регрессии с одним адипонектином показала, что адипонектин значительно коррелировал с D-IMT. После корректировки на традиционные факторы адипонектин по-прежнему оставался независимым фактором влияния на D-IMT (таблица 6).
00000 н. 00002 00000 н. 0000293538 00000 н. 0000294742 00000 н. 0000294843 00000 н. 0000295167 00000 н. 0000295386 00000 н. 0000295475 00000 н. 0000295718 00000 н. 0000295843 00000 н. 0000295915 00000 н. 0000296277 00000 н. 0000296349 00000 п. 0000296483 00000 н. 0000296594 00000 н. 0000296667 00000 н. 0000296805 00000 н. 0000296878 00000 н. 0000297002 00000 н. 0000297075 00000 н. 0000297220 00000 н. 0000297293 00000 н. 0000297518 00000 н. 0000297665 00000 н. 0000297836 00000 н. 0000297908 00000 н. 0000298037 00000 н. 0000298168 00000 н. 0000298296 00000 н. 0000298368 00000 н. 0000298441 00000 н. 0000298571 00000 н. 0000298644 00000 н. 0000298772 00000 н. 0000298845 00000 н. 0000298917 00000 н. 0000298990 00000 н. 0000299138 00000 н. 0000299211 00000 н. 0000299284 00000 н. 0000299356 00000 н. 0000299457 00000 н. 0000299572 00000 н. 0000299644 00000 н. 0000299764 00000 н. 0000299836 00000 н. 0000299956 00000 н. 0000300028 00000 н. 0000002476 00000 н. трейлер ] / Назад 843181 >> startxref 0 %% EOF 304 0 объект > поток hb«f`d`g` ̀. 9014 0,002 9014 9014 9014 9013 9014 9014 9014 9014 9014 9014 9014 9014 9014 9329 9329 толщина артерии тыльной стороны стопы; : нестандартизированные коэффициенты; SE: стандартная ошибка. Модель 1 включала традиционные макроваскулярные факторы риска, такие как возраст, пол, курение сигарет, индекс массы тела (ИМТ), HbA 1 C, систолическое артериальное давление (САД), триглицериды (ТГ), холестерин липопротеинов высокой плотности (HDL-C). ) и холестерин липопротеинов низкой плотности (ХС-ЛПНП) (,).Модель 2 включала только адипонектин (,). Модель 3 включает Модель 1 плюс Модель 2 (,).
3.9. Анализ кривой рабочих характеристик приемникаОбласти под кривыми ROC модели, включающей только традиционные факторы риска, модель, включающую только адипонектин, и модель, включающую традиционные факторы риска и адипонектин, составили 0,972, 0,714 и 0,984, соответственно (рисунок 1). 4. ОбсуждениеСогласно последнему эпидемиологическому исследованию, лиц с диабетом приходится 9 человек.7% всего населения Китая, а люди с предиабетом составляют 15,5% [19]. Макрососудистые и микрососудистые осложнения являются основными причинами смерти при СД2. Результаты исследований по контролю диабета и его осложнений (DCCT) и перспективного исследования диабета в Великобритании (UKPDS) показали, что простой контроль уровня глюкозы в крови может уменьшить микрососудистые осложнения диабета, хотя это не может существенно снизить риск макрососудистых осложнений СД2 [20]. . Следовательно, важно предотвращать и контролировать макрососудистые осложнения при СД2.По сравнению с пациентами, не страдающими диабетом, у пациентов с диабетом поражение артерий нижних конечностей более дистально и связано с более высокими показателями ампутации и смерти [21]. Артерия тыльной стороны стопы является первой артерией, демонстрирующей диабетические макрососудистые поражения, и имеет более высокую частоту повреждений, чем подколенная или передняя / задняя большеберцовые артерии [7, 10]. Повышение ТИМ — это раннее патологическое изменение в развитии макрососудистых поражений [22]. В этом исследовании D-IMT был значительно выше в группе MA по сравнению с группами NM и NC и выше в группе NM, чем в группе NC.Наши результаты подтверждают результаты Gan et al., Которые сообщили, что D-IMT был толще у пациентов с диабетом, чем у людей без диабета [23]. Кроме того, мы обнаружили, что значение D-IMT было значительно увеличено у диабетиков с макроангиопатией по сравнению с пациентами без него. Таким образом, артерию тыльной части стопы можно рассматривать как репрезентативную для сосудистой сети всего тела при СД2, что имеет значение для раннего скрининга. Рецепторы адипонектина (AdipoR1 и AdipoR2) могут объединяться с адипонектином для активации пути митоген-активируемой протеинкиназы p38 (p38MAPK), таким образом играя физиологическую и многофункциональную роль после активации рецепторов, активируемых пролифератором пероксисом α (PPAR- α ).Адипонектин можно рассматривать как ключевой фактор в связи между метаболическими и макрососудистыми заболеваниями [24], и известно, что он действует как противовоспалительное средство в эндотелиальных клетках сосудов, повышает чувствительность к инсулину, обладает антиатеросклеротическими свойствами, обратным ремоделированием миокарда и т. Д. [25]. Уровни адипонектина в сыворотке были самыми низкими у пациентов с СД2 с макрососудистыми поражениями в нашем исследовании, а у пациентов с СД2, но без диабетической макроангиопатии, уровни адипонектина были ниже, чем у пациентов без диабета.После стратификации по полу или ИМТ уровень адипонектина оставался ниже у пациентов с диабетической макроангиопатией, чем у пациентов без макрососудистых поражений. Дальнейшее исследование показало, что распространенность макрососудистых заболеваний составляла до 64,79% среди участников в подгруппе с низким содержанием адипонектина, что было значительно выше, чем в подгруппах с умеренным и высоким содержанием адипонектина. Распространенность макрососудистых заболеваний также была значительно выше в подгруппе с умеренным адипонектином, чем в подгруппе с высоким содержанием адипонектина.Кроме того, анализ логистической регрессии показал, что адипонектин является фактором, влияющим на диабетическую макроангиопатию 2 типа. Это согласуется с результатами последних исследований. Известно, что уровни адипонектина значительно ниже у пациентов с макрососудистыми поражениями, чем у здоровых людей. Гипоадипонектинемия является значительным фактором риска развития макрососудистого заболевания, а также является независимым предиктором размера поражения, степени заболевания и прогноза [26, 27]. Исследования показали, что адипонектин играет роль в предотвращении развития макрососудистых заболеваний [28], а ROC-анализ в настоящем исследовании обнаружил область под кривой традиционных факторов риска, таких как уровень глюкозы в крови, артериальное давление, липиды крови и курение сигарет. увеличиваться после добавления адипонектина к факторам риска, что позволяет предположить, что уровень адипонектина является предиктором диабетической макроангиопатии. Наше исследование показало, что D-IMT был значительно выше в подгруппе с низким содержанием адипонектина, чем в подгруппах с умеренным или высоким содержанием адипонектина. Анализ множественной линейной регрессии подтвердил, что адипонектин является независимым фактором риска D-IMT, показывая отрицательную корреляцию. Мацуда и др. изучили трансгенных мышей с дефектом адипонектина (adipo [- / -]) и обнаружили, что образование новой интимы сосудов было вдвое больше, чем у мышей дикого типа после повреждения сосудов [29]. Иммуногистохимические исследования, проведенные Okamoto et al.показали, что адипонектин, переносимый аденовирусом, переносится в пенистые клетки атеросклеротических липидных полосок, ингибируя образование атеросклеротических бляшек [30]. Исследования показали, что секреция фактора некроза опухоли (TNF-) α эндотелиальными клетками аорты человека ингибируется адипонектином в зависимости от дозы. Дальнейшие исследования показали, что адипонектин вызывает повышенное накопление циклической аденозинмонофосфат-протеинкиназы A (цАМФ-PKA) в эндотелиальных клетках, ингибируя быстрое фосфорилирование и деградацию TNF- α -опосредованного фактора транскрипции ядра (NF- κ B). молекулы-супрессоры (I κ B- α ), тем самым снижая активацию NF- κ B [31].5-летнее проспективное исследование показало, что гипоадипонектинемия является независимым предиктором прогрессирования IMT [32]. Адипонектин может оказывать свое антиатеросклеротическое действие, уменьшая окислительный стресс, восстанавливая эндотелиальные повреждения, действуя как эндогенный противовоспалительный медиатор для регулирования приобретенного иммунитета и побуждая макрофаги и Т-клетки оказывать противовоспалительное действие [33–36]. Хотя адипонектин секретируется жировой тканью, у пациентов с ожирением секреция снижается. Это исследование показывает, что уровень адипонектина значительно ниже у пациентов с избыточным весом и ожирением, чем у людей с нормальным ИМТ после стратификации по ИМТ в каждой группе.Это согласуется с предыдущим исследованием [37]. Анализ частичной корреляции предположил отрицательную корреляцию между ИМТ и адипонектином, следовательно, подразумевая, что уровни адипонектина могут быть эффективно улучшены путем изменения образа жизни, такого как снижение веса и контроль калорий, особенно у пациентов с ожирением и СД2 [38]. Предыдущее исследование показало, что на уровень адипонектина влияет пол, и что уровни адипонектина значительно ниже у мужчин, чем у женщин. Наше исследование показало, что половые различия в уровне адипонектина существуют только в группе диабетической макроангиопатии; в двух других группах статистически значимых различий не обнаружено.Причина этого неизвестна; может случиться так, что на уровень адипонектина влияет множество факторов, и что пол не является самым важным из всех влияющих факторов. На результат могли повлиять и другие причины, такие как расовая принадлежность и систематическая ошибка отбора выборки. Необходимы дальнейшие исследования, чтобы подтвердить, зависит ли адипонектин от пола у китайцев. Причина полового различия адипонектина не выяснена. Nishizawa et al. предположили, что высокий уровень андрогенного гормона у мужчин может привести к результату [39], но недавнее исследование показало, что половые различия все еще существуют, даже когда мужчин сравнивают с женщинами в постменопаузе [40].Это делает сомнительным влияние различий половых гормонов между мужчинами и женщинами на уровень адипонектина. Настоящее исследование показало, что частота диабетической макроангиопатии у женщин ниже, чем у мужчин, что согласуется со многими предыдущими исследованиями. Исследование Framingham показало, что показатели макрососудистой заболеваемости и смертности у женщин отстают от мужчин на 10 лет, и показало, что частота сердечно-сосудистых заболеваний быстро увеличивается после менопаузы, что свидетельствует о защитном эффекте эстрогена [41].Женский эстроген оказывает защитное действие на крупные кровеносные сосуды, поскольку способствует высвобождению оксида азота и, как следствие, расширению сосудов, регулируя выработку простагландина и подавляя разрастание гладких мышц [42]. Мы отметили половые различия в макроангиопатии, а также в уровнях адипонектина и, таким образом, предположили, что различия в диабетической макроангиопатии могут быть достигнуты за счет адипонектинового пути. Для подтверждения этого предположения необходимы дальнейшие исследования. В этом исследовании было обнаружено, что артериальная гипертензия является независимым фактором риска диабетической макроангиопатии, что согласуется с результатами Fariba et al.[43]. Исследование Action in Diabetes and Vascular Disease: Preterax and Diamicron Controlled Evaluation (ADVANCE) также показало, что агрессивное антигипертензивное лечение значительно снизило частоту первичной конечной точки на 9% у пациентов с диабетом, а риск макрососудистых заболеваний снизился на 8%. [44]. Гипертония и диабет имеют синергетические эффекты, которые могут усугубить повреждение интимы сосудов, способствовать утолщению IMT и ускорить формирование атеросклероза [45]. В настоящем исследовании мы обнаружили, что уровни hs-CRP у пациентов с T2DM с макроангиопатией были выше, чем у пациентов без него. Уровень hs-CRP был выше в подгруппе с низким содержанием адипонектина, чем в подгруппах с умеренным и высоким содержанием адипонектина. Анализ частичной корреляции показал отрицательную корреляцию между hs-CRP и адипонектином. Таким образом, наши результаты подтверждают нашу гипотезу о том, что СД2 и АС существуют при хроническом воспалении средней степени тяжести [46, 47]. Уровень hs-CRP представляет собой неспецифический, чувствительный показатель воспаления, который увеличивается в контексте AS.В предыдущих исследованиях даже было показано, что повышенные уровни hs-CRP в сыворотке предсказывают возникновение сердечно-сосудистых событий [48]. В нашем исследовании есть некоторые ограничения, которые следует признать. Во-первых, из-за наблюдательного характера этого исследования было непросто оценить прямую причинную роль адипонектина. Во-вторых, не были приняты во внимание некоторые факторы личного образа жизни, такие как физическая активность и потребление калорий, которые могут влиять на уровень адипонектина.В-третьих, в этом исследовании мы сделали поправку на пол и ИМТ. Адипонектин — это цитокин, секретируемый жировой тканью; поэтому инструмент, используемый для измерения жира в организме, можно использовать для количественной оценки жировой ткани, что было бы лучшим дизайном исследования для корректировки факторов, связанных с ожирением. В-четвертых, это исследование проводилось в едином центре диабетических осложнений. Необходимо более глубокое и долгосрочное наблюдение нашей когорты, чтобы выявить влияние адипонектина и соответствующих факторов риска на макрососудистые осложнения диабета. 5. ВыводыВкратце, адипонектин может играть ключевую роль в профилактике и лечении диабетической макроангиопатии за счет уменьшения медиаторов воспаления и восстановления эндотелия сосудов, таким образом ингибируя AS. Поэтому мы предлагаем контролировать пациентов с СД2 на предмет D-IMT как неинвазивного объективного индикатора, чтобы облегчить раннее выявление субклинической макроангиопатии. Адипонектин может иметь клиническое применение в качестве эффективного предиктора диабетической макроангиопатии в будущем. Доступность данныхДанные, использованные для подтверждения выводов этого исследования, можно получить у соответствующего автора по запросу. Конфликт интересовУ авторов нет конфликта интересов, о котором следует раскрывать. БлагодарностиЭта работа была поддержана Программой инновационных исследований в Первой больнице Лунъянь при Медицинском университете Фуцзянь, Китай (номер гранта: 15006). Это клиническое испытание зарегистрировано в «Китайском реестре клинических испытаний».Регистрационный номер — ChiCTR-ROC-17011731. Селенопротеин S: терапевтическая мишень для лечения диабета и макроангиопатии? | Сердечно-сосудистая диабетология(NCD-RisC). NRFC. Мировые тенденции диабета с 1980 года: объединенный анализ 751 популяционного исследования с 4,4 миллионами участников. Ланцет (Лондон, Англия). 2016; 387 (10027): 1513–30. Артикул Google ученый Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M, Das SR, de Ferranti S, Despres JP, Fullerton HJ, et al.Обновление статистики сердечных заболеваний и инсульта за 2016 г .: отчет Американской кардиологической ассоциации. Тираж. 2016; 133 (4): e38–60. Артикул PubMed Google ученый Rayman MP. Селен и здоровье человека. Ланцет. 2012. 379 (9822): 1256–68. CAS Статья PubMed Google ученый Су З, Чжан И, Чжан Цюй, Сюй Дж, Чжань Л., Чжу Цюй, Лиан Цюй, Лю Х, Ся Цзы, Ся З. N -ацетилцистеин ослабляет дисфункцию миокарда и постишемическое повреждение за счет восстановления передачи сигналов кавеолин-3 / eNOS у крыс с диабетом. Кардиоваск Диабетол. 2016; 15 (1): 146. Артикул PubMed PubMed Central Google ученый Ву Д., Терриан Д.М. Регулирование экспрессии и секреции кавеолина-1 с помощью сигнального пути протеинкиназы cepsilon в клетках рака простаты человека. J Biol Chem. 2002. 277 (43): 40449–55. CAS Статья PubMed Google ученый Safarinejad MR, Safarinejad S. Эффективность селена и / или N -ацетил-цистеина для улучшения параметров спермы у бесплодных мужчин: двойное слепое плацебо-контролируемое рандомизированное исследование. J Urol. 2009. 181 (2): 741–51. CAS Статья PubMed Google ученый Sarkozy M, Szucs G, Pipicz M, Zvara A, Eder K, Fekete V, Szucs C., Barkanyi J, Csonka C., Puskas LG, et al.Влияние препарата минералов, витаминов и микроэлементов на характер экспрессии сердечных генов у самцов диабетических крыс. Кардиоваск Диабетол. 2015; 14: 85. Артикул PubMed PubMed Central Google ученый Огава-Вонг А.Н., Берри М.Дж., Сил Лос-Анджелес. Селен и нарушения обмена веществ: акцент на риск диабета 2 типа. Питательные вещества. 2016; 8 (2): 80. Артикул PubMed PubMed Central Google ученый Крюков Г.В., Кастеллано С., Новоселов С.В., Лобанов А.В., Зехтаб О, Гуйго Р., Гладышев В.Н. Характеристика селенопротеомов млекопитающих. Наука. 2003. 300 (5624): 1439–43. CAS Статья PubMed Google ученый Arner ES. Селенопротеины — Какие уникальные свойства могут возникнуть у селеноцистеина вместо цистеина? Exp Cell Res. 2010. 316 (8): 1296–303. CAS Статья PubMed Google ученый Лабунский В.М., Хэтфилд Д.Л., Гладышев В.Н. Селенопротеины: молекулярные пути и физиологические роли. Physiol Rev.2014; 94 (3): 739–77. CAS Статья PubMed PubMed Central Google ученый Гладышев В.Н., Арнер Э.С., Берри М.Дж., Бригелиус-Флоэ Р., Бруфорд Е.А., Бурк Р.Ф., Карлсон Б.А., Кастеллано С., Чаватт Л., Конрад М. и др. Номенклатура генов селенопротеинов. J Biol Chem. 2016; 291 (46): 24036–40. CAS Статья PubMed Google ученый Steinbrenner H. Вмешательство селена и селенопротеидов в регулируемый инсулином углеводный и липидный обмен. Free Radic Biol Med. 2013; 65: 1538–47. CAS Статья PubMed Google ученый Уолдер К., Кантам Л., Макмиллан Дж. С., Треваскис Дж., Керр Л., Де Силва А., Сандерленд Т., Годде Н., Гао Й, Бишара Н. и др. Танис: связь между диабетом 2 типа и воспалением? Сахарный диабет. 2002. 51 (6): 1859–66. CAS Статья PubMed Google ученый Йе Й, Шибата Й, Юн Ц., Рон Д., Рапопорт Т.А. Комплекс мембранных белков опосредует ретротранслокацию из просвета ЭПР в цитозоль. Природа. 2004. 429 (6994): 841–7. CAS Статья PubMed Google ученый Гао Й, Ханнан Н.Р., Ванони С., Константополус Н., Паньон Дж., Фенг Х.С., Джоветт Дж. Б., Ким К. Х., Уолдер К., Кольер Г. Р.. Активация экспрессии гена селенопротеина SEPS1 провоспалительными цитокинами в клетках HepG2.Цитокин. 2006. 33 (5): 246–51. CAS Статья PubMed Google ученый Fradejas N, Serrano-Perez Mdel C, Tranque P, Calvo S. Экспрессия селенопротеина S в реактивных астроцитах после травмы головного мозга. Глия. 2011. 59 (6): 959–72. Артикул PubMed Google ученый Christensen LC, Jensen NW, Vala A, Kamarauskaite J, Johansson L, Winther JR, Hofmann K, Teilum K, Ellgaard L.Селенопротеин человека, взаимодействующий с VCP, мембранный белок (VIMP) неглобулярен и выполняет функцию редуктазы в изначально неупорядоченной области. J Biol Chem. 2012. 287 (31): 26388–99. CAS Статья PubMed PubMed Central Google ученый Гао Й, Фенг Х.С., Уолдер К., Болтон К., Сандерленд Т, Бишара Н., Квик М., Кантам Л., Кольер Г.Р. Регулирование селенопротеина SelS за счет депривации глюкозы и стресса эндоплазматического ретикулума — SelS представляет собой новый регулируемый глюкозой белок.FEBS Lett. 2004. 563 (1–3): 185–90. CAS Статья PubMed Google ученый Щедрина В.А., Чжан Ю., Лабунский В.М., Хэтфилд Д.Л., Гладышев В.Н. Структурно-функциональные отношения, физиологические роли и эволюция селенопротеинов млекопитающих, резидентов ER. Антиоксидный редокс-сигнал. 2010. 12 (7): 839–49. CAS Статья PubMed PubMed Central Google ученый Ким К. Х., Гао И., Уолдер К., Кольер Г. Р., Скелтон Дж., Киссебах А. Х. SEPS1 защищает клетки RAW264.7 от апоптоза, вызванного фармакологическим агентом стресса ER. Biochem Biophys Res Commun. 2007. 354 (1): 127–32. CAS Статья PubMed PubMed Central Google ученый Donath MY, Shoelson SE. Сахарный диабет 2 типа как воспалительное заболевание. Nat Rev Immunol. 2011. 11 (2): 98–107. CAS Статья PubMed Google ученый Rani V, Deep G, Singh RK, Palle K, Yadav UC. Окислительный стресс и нарушения обмена веществ: патогенез и терапевтические стратегии. Life Sci. 2016; 148: 183–93. CAS Статья PubMed Google ученый Чистяков Д.А., Собенин И.А., Орехов А.Н., Бобрышев Ю.В. Роль стресса эндоплазматического ретикулума в развитии атеросклероза и макрососудистых осложнений диабета. Biomed Res Int. 2014; 2014: 610140. PubMed PubMed Central Google ученый Forbes JM, Cooper ME. Механизмы диабетических осложнений. Physiol Rev.2013; 93 (1): 137–88. CAS Статья PubMed Google ученый Bubenik JL, Miniard AC, Driscoll DM. Альтернативные транскрипты и элементы 3’UTR регулируют включение селеноцистеина в селенопротеин S. PLoS ONE. 2013; 8 (4): e62102. CAS Статья PubMed PubMed Central Google ученый Папп Л.В., Лу Дж., Холмгрен А., Ханна К.К. От селена до селенопротеинов: синтез, идентичность и их роль в здоровье человека. Антиоксидный редокс-сигнал. 2007. 9 (7): 775–806. CAS Статья PubMed Google ученый Дрисколл DM, Copeland PR. Механизм и регуляция синтеза селенопротеидов. Annu Rev Nutr. 2003; 23: 17–40. CAS Статья PubMed Google ученый Hatfield DL, Carlson BA, Xu XM, Mix H, Гладышев В.Н. Механизм включения селеноцистеина и роль селенопротеинов в развитии и здоровье. Prog Nucleic Acid Res Mol Biol. 2006. 81: 97–142. CAS Статья PubMed Google ученый Донован Дж., Коупленд ПР. Заправка иглы: превращение селеноцистеина в белки. Антиоксидный редокс-сигнал. 2010. 12 (7): 881–92. CAS Статья PubMed PubMed Central Google ученый Lin HC, Ho SC, Chen YY, Khoo KH, Hsu PH, Yen HC. СЕЛЕНОПРОТЕИНЫ. CRL2 способствует устранению усеченных селенопротеинов, образующихся в результате неудачного декодирования UGA / Sec. Наука. 2015; 349 (6243): 91–5. CAS Статья PubMed PubMed Central Google ученый Гао Й, Паньон Дж., Фенг Х.С., Константополус Н., Джоветт Дж. Б., Уолдер К., Кольер Г. Р.. Секреция регулируемого глюкозой селенопротеина SEPS1 из клеток гепатомы. Biochem Biophys Res Commun.2007. 356 (3): 636–41. CAS Статья PubMed Google ученый Yu SS, Men LL, Wu JL, Huang LW, Xing Q, Yao JJ, Wang YB, Song GR, Guo HS, Sun GH и др. Источник циркулирующего селенопротеина S и его связь с сахарным диабетом 2 типа и атеросклерозом: предварительное исследование. Кардиоваск Диабетол. 2016; 15:70. Артикул PubMed PubMed Central Google ученый Гао И, Уолдер К., Сандерленд Т., Кантам Л., Фенг Х.С., Квик М., Бишара Н., де Сильва А., Аугерт Г., Тенне-Браун Дж. И др. Повышение экспрессии Таниса изменяет метаболизм глюкозы и чувствительность к инсулину в клетках h5IIE. Сахарный диабет. 2003. 52 (4): 929–34. CAS Статья PubMed Google ученый Zhang N, Jing W, Cheng J, Cui W, Mu Y, Li K, Lei X. Молекулярная характеристика и регулируемая NF-kappaB транскрипция селенопротеина S от мини-свиньи Bama.Mol Biol Rep., 2011; 38 (7): 4281–6. CAS Статья PubMed Google ученый Zhang Y, Zhou Y, Schweizer U, Savaskan NE, Hua D, Kipnis J, Hatfield DL, Gladyshev VN. Сравнительный анализ селеноцистеинового аппарата и экспрессии гена селенопротеома в мозге мышей определяет нейроны как ключевые функциональные участки селена у млекопитающих. J Biol Chem. 2008. 283 (4): 2427–38. CAS Статья PubMed Google ученый Ветряная мельница К., Тенне-Браун Дж., Бэйлс Р., Треваскис Дж., Гао И., Уолдер К., Кольер Г.Р. Локализация и экспрессия селенопротеина S в семенниках Psammomys obesus. J Mol Histol. 2007. 38 (1): 97–101. CAS Статья PubMed Google ученый Спекманн Б., Герлофф К., Симмс Л., Оанча И., Ши В., Макгукин М.А., Рэдфорд-Смит Дж., Ханна К.К. Селенопротеин S является маркером, но не регулятором стресса эндоплазматического ретикулума в эпителиальных клетках кишечника.Free Radic Biol Med. 2014; 67: 265–77. CAS Статья PubMed Google ученый Hao S, Hu J, Song S, Huang D, Xu H, Qian G, Gan F, Huang K. Селен снижает иммунную токсичность, вызванную афлатоксином B1, за счет улучшения экспрессии глутатионпероксидазы 1 и селенопротеина S у первичных свиней спленоциты. J. Agric Food Chem. 2016; 64 (6): 1385–93. CAS Статья PubMed Google ученый Du JL, An LJ, Sun CK, Men LL, Zhang XJ, Li CC. Сверхэкспрессия SelS может защищать эндотелиальные клетки пупочной вены человека от повреждения H 2 O 2 . Prog Biochem Biophys. 2007. 34 (4): 425–30. CAS Google ученый Чжао Ю., Ли Х, Мэн LL, Хуан Р.С., Чжоу Х.С., Син Ц., Яо Дж.Дж., Ши Ч., Ду Дж.Л. Влияние селенопротеина S на окислительное повреждение эндотелиальных клеток человека. J Transl Med. 2013; 11: 287. Артикул PubMed PubMed Central Google ученый Ye Y, Fu F, Li X, Yang J, Liu H. Селенопротеин S высоко экспрессируется в кровеносных сосудах и предотвращает апоптоз гладкомышечных клеток сосудов. J Cell Biochem. 2016; 117 (1): 106–17. CAS Статья PubMed Google ученый Цзэн Дж, Ду С., Чжоу Дж., Хуанг К. Роль SelS в липополисахаридной воспалительной реакции в клетках гепатомы HepG2. Arch Biochem Biophys. 2008. 478 (1): 1–6. CAS Статья PubMed Google ученый Лю LX, Чжоу XY, Ли CS, Лю LQ, Хуанг SY, Чжоу SN. Экспрессия селенопротеина S в головном мозге крысы после очаговой церебральной ишемии. Neurol Sci Offi J Ital Neurol Soc Ital Soc Clin Neurophysiol. 2013. 34 (9): 1671–8. Google ученый Stoedter M, Renko K, Hog A, Schomburg L. Селен контролирует специфичный для пола иммунный ответ и экспрессию селенопротеина во время острой фазы ответа у мышей. Biochem J. 2010; 429 (1): 43–51. CAS Статья PubMed Google ученый Tsuji PA, Carlson BA, Anderson CB, Seifried HE, Hatfield DL, Howard MT. Уровни селена в пище влияют на экспрессию селенопротеина и поддерживают пути иммунного ответа на интерферон-гамма и IL-6 у мышей. Питательные вещества. 2015; 7 (8): 6529–49. CAS Статья PubMed PubMed Central Google ученый Су МС, Хе Л., Яо Ю.М., Юй Ю, Ву И, Донг Дж. Измененная экспрессия в печени селенопротеина S1 у мышей с сепсисом, вызванная атакой LPS. Чжунхуа и сюэ дза чжи. 2010. 90 (26): 1841–4. CAS PubMed Google ученый Курран Дж. Э., Джоветт Дж. Б., Эллиотт К.С., Гао Ю., Глущенко К., Ван Дж., Абель Азим Д.М., Цай Дж., Махани М.К., Комузи АГ и др. Генетическая изменчивость селенопротеина S влияет на воспалительную реакцию. Нат Жене. 2005. 37 (11): 1234–41. CAS Статья PubMed Google ученый Зайдерер Дж., Дамбахер Дж., Кунлейн Б., Пфенниг С., Конрад А., Торок Х.П., Халлер Д., Гоке Б., Оксенкун Т., Лозе П. и др. Роль полиморфизма промотора -105G> A гена селенопротеина S (SELS) в воспалительном заболевании кишечника и регуляции экспрессии гена SELS при воспалении кишечника. Тканевые антигены. 2007. 70 (3): 238–46. CAS Статья PubMed Google ученый Bos SD, Kloppenburg M, Susiman E, van Beelen E, Slagboom PE, Meulenbelt I. Роль уровней цитокинов в плазме, вариаций СРБ и гена селенопротеина S в ОА. Osteoarthr Cartil OARS, Osteoarthr Res Soc. 2009. 17 (5): 621–6. CAS Статья Google ученый Лю Дж., Ли Ф., Розовски С. Внутренне неупорядоченный мембранный белок селенопротеин S является редуктазой in vitro. Биохимия. 2013. 52 (18): 3051–61. CAS Статья PubMed PubMed Central Google ученый Touat-Hamici Z, Legrain Y, Bulteau AL, Chavatte L. Селективная регуляция селенопротеинов человека в ответ на окислительный стресс. J Biol Chem. 2014. 289 (21): 14750–61. CAS Статья PubMed PubMed Central Google ученый Gan F, Hu Z, Huang Y, Xue H, Huang D, Qian G, Hu J, Chen X, Wang T, Huang K. Сверхэкспрессия селенопротеина S свиньи блокирует индуцированное OTA стимулирование репликации PCV2 с помощью ингибирование окислительного стресса и фосфорилирования p38 в клетках PK15.Oncotarget. 2016; 7: 20469. Артикул PubMed PubMed Central Google ученый Noda C, Kimura H, Arasaki K, Matsushita M, Yamamoto A, Wakana Y, Inoue H, Tagaya M. Валозин-содержащий белок взаимодействующий с белком мембранный белок (VIMP) связывает эндоплазматический ретикулум с микротрубочками во взаимодействии с мембранный белок, связывающий цитоскелет (CLIMP) -63. J Biol Chem. 2014. 289 (35): 24304–13. CAS Статья PubMed PubMed Central Google ученый Schulze A, Standera S, Buerger E, Kikkert M, van Voorden S, Wiertz E, Koning F, Kloetzel PM, Seeger M. Убиквитин-домен протеин HERP образует комплекс с компонентами пути деградации, связанного с эндоплазматическим ретикулумом. J Mol Biol. 2005. 354 (5): 1021–7. CAS Статья PubMed Google ученый Йе Й, Шибата Й, Киккерт М., ван Вурден С., Вирц Е., Рапопорт Т.А. Рекрутирование p97-АТФазы и убиквитинлигаз в сайт ретротранслокации на мембране эндоплазматического ретикулума.Proc Natl Acad Sci. 2005. 102 (40): 14132–8. CAS Статья PubMed PubMed Central Google ученый Туранов А.А., Щедрина В.А., Эверли Р.А., Лобанов А.В., Йим Ш., Марино С.М., Гыги С.П., Хатфилд Д.Л., Гладышев В.Н. Селенопротеин S участвует в поддержании и транспортировке мультибелковых комплексов. Биохим Дж. 2014; 462 (3): 555–65. CAS Статья PubMed Google ученый Ли Дж. Х., Квон Дж. Х., Чон Й., Ко К. Я., Ли С. Р., Ким И. Я. Pro178 и Pro183 селенопротеина S являются важными остатками для взаимодействия с p97 (VCP) во время деградации, связанной с эндоплазматическим ретикулумом. J Biol Chem. 2014. 289 (20): 13758–68. CAS Статья PubMed PubMed Central Google ученый Ли Дж. Х., Пак К. Дж., Чан Дж. К., Чон Й., Ко К. Ю., Квон Дж. Х., Ли С. Р., Ким И. Ю.. Селенопротеин S-зависимое связывание селенопротеина K с белком p97 (VCP) необходимо для деградации, связанной с эндоплазматическим ретикулумом.J Biol Chem. 2015; 290 (50): 29941–52. CAS Статья PubMed PubMed Central Google ученый Fradejas N, Pastor MD, Mora-Lee S, Tranque P, Calvo S. Ген SEPS1 активируется во время ишемии астроцитов и проявляет заметные антиапоптотические эффекты. J Mol Neurosci MN. 2008. 35 (3): 259–65. CAS Статья PubMed Google ученый Du S, Liu H, Huang K.Влияние молчания гена SelS на бета-меркаптоэтанол-опосредованный стресс эндоплазматического ретикулума и апоптоз клеток в клетках HepG2. Biochem Biophys Acta. 2010; 1800 (5): 511–7. CAS Статья PubMed Google ученый Цинь HS, Yu PP, Sun Y, Wang DF, Deng XF, Bao YL, Song J, Sun LG, Song ZB, Li YX. Паклитаксел подавляет экспрессию селенопротеина S и снижает стресс эндоплазматического ретикулума. Мол Мед Реп. 2016; 13 (6): 5118–24. CAS PubMed PubMed Central Google ученый Келли Э., Грин К.М., Кэрролл Т.П., МакЭлвейни Н.Г., О’Нил С.Дж. Селенопротеин S / SEPS1 модифицирует стресс эндоплазматического ретикулума при дефиците альфа1-антитрипсина варианта Z. J Biol Chem. 2009. 284 (25): 16891–7. CAS Статья PubMed PubMed Central Google ученый Kim CY, Kim KH.Дексаметазон-индуцированная деградация селенопротеина S необходима для адипогенеза. J Lipid Res. 2013. 54 (8): 2069–82. CAS Статья PubMed PubMed Central Google ученый Мартинес А., Сантьяго Дж. Л., Вараде Дж., Маркес А., Ламас Дж. Р., Мендоса Дж. Л., де ла Калле Н., Диас-Рубио М., де ла Конча Е. Г., Фернандес-Гутьеррес Б. и др. Полиморфизмы в гене селенопротеина S: отсутствие связи с аутоиммунными воспалительными заболеваниями.BMC Genom. 2008; 9: 329. Артикул Google ученый Olsson M, Olsson B, Jacobson P, Thelle DS, Bjorkegren J, Walley A, Froguel P, Carlsson LM, Sjoholm K. Экспрессия гена селенопротеина S (SELS) в подкожной жировой ткани и генотип SELS являются связанные с метаболическими факторами риска. Metab Clin Exp. 2011; 60 (1): 114–20. CAS Статья PubMed PubMed Central Google ученый Карлссон Х.К., Цучида Х., Лейк С., Койстинен Х.А., Крук А. Взаимосвязь между уровнем сывороточного амилоида А и экспрессией мРНК Tanis / SelS в скелетных мышцах и жировой ткани у здоровых субъектов и пациентов с диабетом 2 типа. Сахарный диабет. 2004. 53 (6): 1424–8. CAS Статья PubMed Google ученый Du JL, Sun CK, Lu B, Men LL, Yao JJ, An LJ, Song GR. Ассоциация экспрессии мРНК SelS в жировой ткани сальника с Homa-IR и сывороточным амилоидом А у пациентов с сахарным диабетом 2 типа.Chin Med J. 2008; 121 (13): 1165–8. CAS PubMed Google ученый Du JL, Liu JF, Men LL, Yao JJ, Sun LP, Sun GH, Song GR, Yang Y, Bai R, Xing Q и др. Влияние пятилетнего интенсивного многофакторного вмешательства на сывороточный амилоид А и макроангиопатию у пациентов с кратковременным сахарным диабетом 2 типа. Chin Med J. 2009; 122 (21): 2560–6. CAS PubMed Google ученый Marzi C, Huth C, Herder C, Baumert J, Thorand B, Rathmann W, Meisinger C, Wichmann HE, Roden M, Peters A, et al. Белок амилоида А в сыворотке с острой фазой и его влияние на развитие диабета 2 типа в исследовании KORA S4 / F4. Уход за диабетом. 2013. 36 (5): 1321–6. CAS Статья PubMed PubMed Central Google ученый Hyrenbach S, Pezzini A, del Zotto E, Giossi A, Lichy C, Kloss M, Werner I, Padovani A, Brandt T., Grond-Ginsbach C.Отсутствует ассоциация полиморфизма промотора -105 гена, кодирующего селенопротеин S SEPS1, с цереброваскулярным заболеванием. Eur J Neurol. 2007. 14 (10): 1173–5. CAS Статья PubMed Google ученый Аланн М., Кристианссон К., Ауро К., Силандер К., Кууласмаа К., Пелтонен Л., Саломаа В., Перола М. Вариации в локусе гена селенопротеина S связаны с ишемической болезнью сердца и ишемическим инсультом в двух независимых финских странах. когорты.Hum Genet. 2007. 122 (3–4): 355–65. CAS Статья PubMed Google ученый Ли ХХ, Гуань Х.Дж., Лю Дж.П., Го Ю.П., Янг Й, Ню Й.Й, Яо ЛЙ, Ян Й.Д., Юэ Х.Й., Мэн Л.Л. и др. Связь полиморфизма гена селенопротеина S с ишемическим инсультом в китайском исследовании случай-контроль. Свертывание крови Фибринол Int J Haemost Thromb. 2015; 26 (2): 131–5. CAS Статья Google ученый Силандер К., Аланн М., Кристианссон К., Саарела О, Рипатти С., Ауро К., Карванен Дж., Кулатинал С., Ниемела М., Эллонен П. и др. Гендерные различия в профилях генетического риска сердечно-сосудистых заболеваний. PLoS ONE. 2008; 3 (10): e3615. Артикул PubMed PubMed Central Google ученый Cox AJ, Lehtinen AB, Xu J, Langefeld CD, Freedman BI, Carr JJ, Bowden DW. Полиморфизмы гена селенопротеина S и субклинические сердечно-сосудистые заболевания в исследовании диабета сердца.Acta Diabetol. 2013; 50 (3): 391–9. CAS Статья PubMed Google ученый Руджеро Д., Паолилло С., Ратта Г.Д., Мариниелло А., Формизано Т., Пеллегрино А.М., Филарди П.П. Функция эндотелия как маркер доклинического атеросклероза: методы оценки и клиническое значение. Арочный сундук Мональди Dis = Archivio Monaldi per le malattie del torace / Fondazione Clinica del lavoro, IRCCS [и] Istituto di Clinica tisiologica e malattie apparato респираторно, Universita di Napoli, Secondo ateneo.2013; 80 (3): 106–10. Tousoulis D, Simopoulou C, Papageorgiou N, Oikonomou E, Hatzis G, Siasos G, Tsiamis E, Stefanadis C. Эндотелиальная дисфункция в проводящих артериях и в микроциркуляции. Новые терапевтические подходы. Pharmacol Ther. 2014. 144 (3): 253–67. CAS Статья PubMed Google ученый Шобер А., Назари-Джахантих М., Вей Ю., Биджеков К., Гремсе Ф., Громмс Дж., Мегенс Р.Т., Хейлл К., Ноэлс Х., Христов М. и др.MicroRNA-126-5p способствует пролиферации эндотелия и ограничивает атеросклероз, подавляя Dlk1. Nat Med. 2014. 20 (4): 368–76. CAS Статья PubMed PubMed Central Google ученый Rotllan N, Wanschel AC, Fernandez-Hernando A, Salerno AG, Offermanns S, Sessa WC, Fernandez-Hernando C. Генетические данные подтверждают важную роль Akt1 в VSMC во время атерогенеза. Circ Res. 2015; 116 (11): 1744–52. CAS Статья PubMed PubMed Central Google ученый Сибата Т., Арисава Т., Тахара Т., Окубо М., Йошиока Д., Маруяма Н., Фудзита Х., Камия И., Накамура М., Нагасака М. и др. Ген селенопротеина S (SEPS1) -105G> Полиморфизм промотора A влияет на предрасположенность к раку желудка у населения Японии. BMC Gastroenterol. 2009; 9: 2. Артикул PubMed PubMed Central Google ученый Мао Х., Цуй Р., Ван X. Анализ ассоциации полиморфизмов селенопротеина S у китайских ханьцев с предрасположенностью к раку желудка.Int J Clin Exp Med. 2015; 8 (7): 10993–9. PubMed PubMed Central Google ученый Meplan C, Hughes DJ, Pardini B, Naccarati A, Soucek P, Vodickova L, Hlavata I, Vrana D, Vodicka P, Hesketh J.E. Генетические варианты в генах селенопротеинов увеличивают риск колоректального рака. Канцерогенез. 2010. 31 (6): 1074–9. CAS Статья PubMed Google ученый Sutherland A, Kim DH, Relton C, Ahn YO, Hesketh J. Полиморфизмы в генах селенопротеина S и 15 кДа селенопротеина связаны с измененной восприимчивостью к колоректальному раку. Genes Nutr. 2010. 5 (3): 215–23. CAS Статья PubMed PubMed Central Google ученый Hart K, Landvik NE, Lind H, Skaug V, Haugen A, Zienolddiny S. Комбинация функциональных полиморфизмов генов CASP8, MMP1, IL10 и SEPS1 влияет на риск немелкоклеточного рака легких.Рак легких. 2011. 71 (2): 123–9. Артикул PubMed Google ученый Марину И., Уолтерс К., Диксон М.С., Бинкс М.Х., Бакс, Делавэр, Уилсон АГ. Доказательства эпистаза между интерлейкином 1 и селенопротеином-S с предрасположенностью к ревматоидному артриту. Ann Rheum Dis. 2009. 68 (9): 1494–7. CAS Статья PubMed Google ученый Сантос Л.Р., Дюраэс С., Мендес А., Празерес Х., Алвелос М.И., Морейра С.С., Канедо П., Эстевес С., Невес С., Карвалью Д. и др.Полиморфизм в промоторной области гена селенопротеина S (SEPS1) способствует предрасположенности к тиреоидиту Хашимото. J Clin Endocrinol Metabol. 2014; 99 (4): E719–23. CAS Статья Google ученый Ли М., Лю Б., Ли Л., Чжан С., Чжоу К. Исследования ассоциации полиморфизмов гена SEPS1 с тиреоидитом Хашимото в ханьском Китае. J Hum Genet. 2015; 60 (8): 427–33. CAS Статья PubMed Google ученый Моисей Е.К., Джонсон М.П., Томмердал Л., Форсмо С., Курран Дж., Абрахам Л. Дж., Чарльзуорт Дж. К., Бреннеке С. П., Бланжеро Дж., Остгулен Р. Генетическая ассоциация преэклампсии с геном воспалительной реакции SEPS1. Am J Obstet Gynecol. 2008; 198 (3): 336. Артикул PubMed Google ученый Ван И, Ян Х, Чжэн И, Ву Чж, Чжан XA, Ли QP, Хе XY, Ван Ч.З., Фэн Ц. Полиморфизм SEPS1 G-105A связан с риском спонтанных преждевременных родов у населения Китая.PLoS ONE. 2013; 8 (6): e65657. CAS Статья PubMed PubMed Central Google ученый Du XA, Wang HM, Dai XX, Kou Y, Wu RP, Chen Q, Cao JL, Mo XY, Xiong YM. Роль селенопротеина S (SEPS1) −105G> A и сигнальный путь PI3K / Akt в болезни Кашина – Бека. Osteoarthr Cartil OARS Osteoarthr Res Soc. 2015. 23 (2): 210–6. CAS Статья Google ученый % PDF-1.6 % 196 0 объект > endobj xref 196 109 0000000016 00000 н. 0000003232 00000 н. 0000003453 00000 н. 0000003582 00000 н. 0000003618 00000 н. 0000003854 00000 н. 0000003905 00000 н. 0000004096 00000 н. 0000004239 00000 п. 0000004430 00000 н. 0000004575 00000 н. 0000004765 00000 н. 0000004908 00000 н. 0000005068 00000 н. 0000005213 00000 н. 0000005466 00000 н. 0000006015 00000 н. 0000007207 00000 н. 0000008405 00000 н. 0000009593 00000 п. 0000010260 00000 п. 0000010368 00000 п. 0000010478 00000 п. 0000010567 00000 п. 0000010837 00000 п. 0000011394 00000 п. 0000011504 00000 п. 0000012160 00000 п. 0000012686 00000 п. 0000012939 00000 п. 0000013443 00000 п. 0000013728 00000 п. 0000014277 00000 п. 0000016054 00000 п. 0000017698 00000 п. 0000019248 00000 п. 0000020779 00000 п. 0000022282 00000 п. 0000023715 00000 п. 0000024973 00000 п. 0000026409 00000 п. 0000027684 00000 п. 0000075072 00000 п. 0000083441 00000 п. 0000139145 00000 н. 0000142559 00000 н. 0000142814 00000 н. 0000143225 00000 н. 0000197059 00000 н. 0000252652 00000 н. 0000252915 00000 н. 0000253495 00000 н. 0000253967 00000 н. 0000254226 00000 н. 0000254639 00000 н. 00002 00000 н. 0000200000 н. 00002 00000 н.
00002 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||



 Исследуется кровь на уровень сахара, инсулина, холестерина и других показателей.
Исследуется кровь на уровень сахара, инсулина, холестерина и других показателей.


 Цели управления факторами риска ССЗ у пациентов с диабетом.
Цели управления факторами риска ССЗ у пациентов с диабетом.