Боли при стенокардии какие
Характеристика боли при стенокардии
Стенокардия характеризуется болевым синдромом, который возникает внезапно. Сама же боль носит несколько сжимающий характер – человеку просто тяжело дышать. Нередко боль возникает без предварительных для этого действий – это форма стенокардии в период покоя. Посредством своевременного приема любого сосудорасширяющего препарата боль проходит.
Типичная ангинозная боль – это давящий и сжимающий болевой синдром. Он может носить тягостный характер или восприниматься как острый синдром, что говорит об интенсивности приступа.
Зачастую у больного присутствует ощущение нахождения в груди инородного предмета. Иногда возникает онемение или, наоборот, жжение в груди.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Локализация
Локализация боли при стенокардии – это верхняя или средняя часть грудины, которая чуть смещена влево в область сердца. При этом боль может возникнуть в любом месте грудной клетки, что объясняется особенностями кровоснабжения или иннервацией миокарда, а также локализацией самого поражения. Слабый болевой синдром затрагивает на малом участке, сильный – всю грудную клетку.
Боль вследствие нарушений в работе сердца и формирования приступа стенокардии определяется движениями самого больного.
Здесь выделяют:
- Больной кладет кулак на грудь в период возникновения боли. Это называется признак Левина.
- Также можно заметить, как больные в период боли кладут на грудь руку или две руки, сводя их ладонями вместе. Здесь же отмечается характерное перемещение ладони с сомкнутыми пальцами по груди сверку вниз и наоборот. Этот принцип назван бессловным диагнозом боли вследствие коронарной недостаточности. Описал жесты В. Мартин в 1957 году.
Иррадация
У большинства пациентов отмечается иррадация боли при стенокардии в левое плечо, лопатку, кисть. Нередко возникает болевой синдром по ходу локтевого нерва, что не всегда характеризует наступление приступа стенокардии. Лучше обратить внимание на боль в шею или нижнюю челюсть, а также в плечо.
В особенно редких случаях больные жалуются на боли в животе и даже в пояснице, что также может быть спровоцировано приступом стенокардии.
Как правило, иррадирующая боль отличается от основной. К примеру, отдача болевого синдрома в нижнюю челюсть может восприниматься как боль при воспалении зубного нерва. Боль в предплечье характеризуется онемением или слабостью в конечности.
Больные также часто жалуются на повышение чувствительности определенных участков кожи на левой руке и в области месторасположения органа. Болезненность в представленных участках не говорит о развитии стенокардии.
Стенокардия напряжения зачастую проявляется внезапной болью, где в качестве нагрузки может выступать обычная ходьба, прием пищи в больших количествах, подъем по лестнице. Если у человека отмечается стабильная стенокардия, значит, его приступы начинаются после переноса одинакового типа напряжения с тем же уровнем нагрузки.
Стабильная стенокардия подразделяется на функциональные классы в зависимости от величины нагрузки. С точностью класс позволяют определить специальные исследования.
Можно обозначить класс ориентировочно, оценивая переносимость бытовых нагрузок:
| Стенокардия первого функционального класса | «Включает в себя» экстремальные нагрузки в виде подъема в гору или по лестнице в быстром темпе. Иногда приступ возникает вследствие ходьбы против ветра в холодную погоду. |
| Стенокардия второго функционального класса | Это ходьба в обычном темпе. Здесь же следует привести понятие нефункционального класса стенокардии, которая характеризуется физическим напряжением или же, наоборот, состоянием покоя, но с существенным повышением артериального давления. |
| Стенокардия третьего и четвертого класса | Объясняет развитие приступа по утрам, когда человек сделал несколько движений, что привело к физическому напряжению. В течение дня выносливость больного увеличивается, и патология не проявляется при малейших нагрузках. |
Зачастую у больного диагностируется спонтанная стенокардия, когда боль возникает в состоянии покоя, но не развивается вследствие физических нагрузок. Такие приступы тяжело устраняются при помощи нитроглицерина.
Длительность боли при стенокардии – не более 15 минут, спонтанные формы могут затянуться до 45 минут.
Практически сразу после прекращения физической нагрузки приступ отступает. Но во время начала приступа человек попросту замирает, поскольку боль интенсивная и не дает сделать движения без неприятных ощущений. После применения нитроглицерина приступ заканчивается уже через 2-3 минуты, что также говорит о наличии стенокардии напряжения.
Отсюда вы сможете узнать, что является причиной боли при стенокардии.
Особенности
Если говорить об особенностях ангинозной боли, возникающей при стенокардии, то здесь следует изучить формы патологии, возраст больного, сопутствующие заболевания и прочие особенности. Отмечается следующая особенность: с возрастом боль во время приступа несколько уменьшается, выражается слабо, но длится при этом дольше.
У молодых же пациентов боль проявляется интенсивно, иррадирует в верхние части тела, сопровождается вегетативными поражениями. Подобный факт объясняется неразвитостью коллатерального кровообращения в миокарде и сохранением болевого восприятия.
Типичная форма патологии отличается от спонтанной длительностью нарастания и утихания болевого синдрома. Так, типичная характеризуется длительностью нарастания боли и быстрым утиханием. В случае развития спонтанной формы оба периода примерно одинаковы.
При стенокардии характерно возникновение чувства страха за собственную жизнь, ведь боль возникает внезапно, во время сна, что приводит к чувству надвигающейся смерти. Зачастую на фоне стенокардии проявляются вегетативные реакции – головокружение, сухость во рту, скачки артериального давления и бледность кожных покровов.
Оценка болевых ощущений
Характер болевого синдрома, его локализация и иррадация позволяет определить коронарное происхождение. Более тщательная оценка позволяет определить форму стенокардии. Также специалисты учитывают тот факт, что ангинозные боли иногда говорят о начавшемся ишемическом биении сердца, но подобное возникает только в случае перенесенного стентирования.
Стабильное течение заболевание диагностируется в случае однотипности приступов, локализации, продолжительности и реакции на введение или употребление нитроглицерина. Прогрессирование стенокардии диагностируется в случае увеличения болевого синдрома, развития приступа при меньших нагрузках.
Новые очаги поражения сердца могут проявиться в виде новых приступов, новых участков болевого синдрома. При этом диагностировать стенокардию трудно в силу существенных отличий от типичных патологий сердца.
Как избавиться от боли при стенокардии
Важно знать, чем снять боль при стенокардии, чтобы помочь человеку. Так, необходимо применить нитроглицерин в любой его форме. Рекомендуются таблетки препарата, которые рассасываются под языком, что обеспечивает быстрое всасывание и воздействие.
Нитроглицерин быстро расширяет сосуды коронарного русла – это обеспечивает быстрое устранение болевого синдрома. Уже через 2-3 минуты боль утихает. Но если этого не последовало следует принять еще одну таблетку.
При употреблении Нитроглицерина следует помнить о его побочных действиях. Он провоцирует возникновение головных болей или чувства распирания в верхней части туловища. Чтобы устранить подобные неприятные симптомы, следует совместить употребление препарата с Валидолом – на одну таблетку Нитроглицерина приходится половина таблетки Валидола.
При отсутствии положительного результата от приема нитроглицерина следует вызвать бригаду скорой помощи. Затяжной приступ представленного характера может указывать на начало инфаркта миокарда.
Профилактика
В качестве профилактики следует принимать лекарственные препараты, действие которых направлено на расширение сосудов. К подобным препаратам относят Сустак и Папаверин.
Если ввести Папаверин внутривенно, можно быстро снять болевой синдром при стенокардии и инфаркте миокарда.
Также можно применить Эуфиллин. Препарат эффективен при ишемической болезни сердца и артериальной гипертензии. Но это лекарственное средство следует принимать осторожно, поскольку он снижает артериальное давление, поэтому перед употреблением обязательно исключите этот факт.
Дифференциальная диагностика
Перед оказанием помощи специалист внимательно выслушивает жалобы больного, а также расспрашивает его о подробностях – необходимо исключить заболевания сердца со схожими признаками. Например, кардиологический невроз имеет те же признаки, но боли в большинстве случаев возникают вне загрудной области — в верхушке.
Кардиологический невроз проявляется не приступообразно, а затянуто. Боли могут беспокоить больного в течение нескольких дней. При этом употребление сосудорасширяющих препаратов не дает положительных результатов. Зачастую здесь помогает настойка валерианы или майского ландыша.
Боль в грудной области может сигнализировать о заболевании легких или органов пищеварительного тракта, которые находятся поблизости. Также следует исключить образование грыжи пищеводного отверстия диафрагмы.
Симптомы стенокардии у женщин описаны здесь.
Описание нестабильной стенокардии и ее лечения ищите вот тут.
Продолжительность приступа стенокардии
«Прихватило сердце» – такую фразу можно услышать довольно часто, когда у человека заболело за грудиной или в области сердца. В такие моменты люди начинают думать, что эта та самая «грудная жаба». Всегда ли это так? Давайте об этом поговорим.

Боли в грудной клетке
Все боли, возникающие в грудной клетке, в том числе и за грудиной, медицина объединила в одно не очень большое слово «торакалгия». Оно включает длинный список заболеваний многих органов систем, которые могут сопровождаться болью в грудной клетке. Несомненно, ведущей причиной боли в грудной клетке является стенокардия.
Но существует также ряд заболеваний сосудов, легких, пищевода, желудка, позвоночника, кожи, мышечной и костной ткани, нервов и суставов, которые могут беспокоить пациента и значительно снижать качество его жизни. В такие моменты человек пытается спасаться нитроглицерином, но попытки остаются безрезультатными. Что нужно знать о приступе стенокардии, его продолжительности, чтобы не оказаться «в пролете»?
1 Когда возникает приступ стенокардии

Ангинозный приступ стенокардии может возникать как в состояния покоя, так и при нагрузке — физической или эмоциональной. Это зависит от ряда факторов: функционального класса (ФК), вида стенокардии и др. Если пациенту выставлен первый функциональный класс, то, как правило, боли возникают при очень интенсивной физической нагрузке (ФН).
По мере возрастания класса переносимость физической нагрузки снижается, и уже при четвертом ФК боли могут возникать даже в состоянии покоя. Кроме того, боли в покое могут возникать и при вазоспастической стенокардии, по-другому называемой стенокардии Принцметалла. Основными факторами, приводящими к развитию приступа являются следующие: бег, ходьба, подъем по гористой местности или лестнице, наклоны; обильный прием пищи, эмоциональное напряжение, курение, холод и т.п.
Эти приступы могут случаться как днем, так и ночью. Возникновение приступов днем объясняется активацией симпатической нервной системы, а также активным образом жизни человека. Стенокардия ночью возникает по причине увеличения нагрузки на сердце. В горизонтальном положении тела увеличивается венозный возврат крови к сердцу, поэтому начинает возрастать потребность миокарда в кислороде.
2 Как проявляется приступ

Если говорить о типичном ангинозной приступе, то в большинстве случаев болевой синдром — основное проявление стенокардии. Характерная локализация боли — за грудиной, в эпигастральной области или в кардиальной области (области сердца). Для стенокардитических болей характерно их распространение в левую половину шеи, нижней челюсти, в левую руку, «под ложечку», межлопаточное пространство и под левую лопатку. Для боли характерна связь с ФН (физической нагрузкой), после прекращения которой болевые ощущения уходят.
По характеру они могут быть жгучими, давящими, распирающими. Как правило, продолжительность болевого синдрома в среднем составляет 2-5 минут, не превышая 15 минут. Исключение составляет спонтанная стенокардия, при которой продолжительность ангинозного приступа может превышать 20 мин. Еще одной характерной особенностью ангинозного приступа является его устранение после приема нитроглицерина. Боль при этом проходит в течение несколько минут.
Однако следует помнить о такой форме ишемической болезни сердца (ИБС), как кардиальный синдром Х. Для него характерно то, что боли после прекращения ФН (физической нагрузки) и приема нитроглицерина уходят через более длительное время.
Кроме болевых ощущений со стороны сердца, ангинозный приступ может сопровождаться перебоями в работе сердца, сердцебиением, одышкой, слабостью, потливостью, головокружением, предобморочными состояниями, чувством страха, головной болью.
3 Как отличать стенокардитическую боль

Так все же, что там болит в грудной клетке? Поговорим о типичном болевом синдроме, который бывает при стенокардии. Для того, чтобы правильно оценить болевой синдром, необходимо обратить внимание на следующие моменты:
- Где болит? Боль при так называемой «грудной жабе» локализуется в области сердца, за грудиной или в «под ложечкой» (в эпигастральной области).
- Куда распространяется? Характерной особенностью боли является ее распространение под левую лопатку, межлопаточное пространство, в левую половину шеи, нижнюю челюсть, в левую руку.
- При каких обстоятельствах возникает боль? Что приводит к возникновению ангинозного приступа? Физическая нагрузка — фактор, наиболее часто вызывающий появление болевого синдрома.
- Какая боль по характеру? Характер стенокардитической боли сжимающий, давящий, распирающий, ноющий.

Если есть какие-то несовпадения — время обратиться к врачу. Возможно, есть какие-то вопросы с другими органами и системами. Промедление со стороны пациента может привести к неблагоприятным последствиям.
4 Как купировать приступ стенокардии

Помощь при стенокардии
В случае возникновения приступа стенокардии необходимо устранить причинный фактор: отложить физическую работу, прекратить умственную нагрузку, успокоиться. Рекомендуется занять положение, сидя со спущенными ногами — так можно снизить объем крови, притекающей к сердцу. Необходимо принять под язык таблетку нитроглицерина. Если таблетки нет, но есть спрей — пожалуйста! 1-2 впрыскивания под язык может заменить таблетку.
Эффект нитроглицерина развивается через 1-2 минуты. Если боль не ушла, через 5-7 минут можно принять таблетку или спрей повторно. Если облегчения все же не наступило, лучше вызвать скорую помощь. Помните, чем раньше оказана помощь и чем раньше вы окажетесь в стационаре, тем выше шансы на благоприятные исходы. Нитроглицерин — лекарственное средство, которое эффективно при стенокардии.
Расширяя преимущественно венозные сосуды, препарат способствует резервации крови в венах. Благодаря этому достигается уменьшение количества крови, которое возвращается к сердцу, и тем самым потребность миокарда в кислороде снижается. Если стенокардитическая боль, как считает пациент, купируется приемом нимесулида, ибупрофена, то вероятнее всего имеет место какая-то другая патология — заболевания позвоночника, суставов и т.д.
5 Главное, что это не сердце

Человек, думающий именно так, подвергает себя серьезной опасности. Не зная причин боли в грудной клетке, он не может оценить всю серьезность последствий. А эти последствия могут оказаться плачевными не только для здоровья, но и для жизни пациента. Боль в грудной клетке — симптом, который сопровождает многие заболевания.
Среди них можно выделить те, которые имеют наиболее неблагоприятный прогноз для жизни пациента: расслаивающую аневризму аорты, инфаркт миокарда, тромбоэмболию легочной артерии, опухоли плевры, опухоли пищевода, опухоли желудка, язвенную болезнь желудка, лейкозы, опухоли костей, грыжи межпозвонковых дисков, метастазы в позвоночник. Уровень смертности от многих заболеваний из этого списка не отстает от сердечно-сосудистой патологи. Если продолжать терпеть боль и надеяться, что все пройдет, можно многое не успеть.
Если пациент не знает причины боли в грудной клетке, очень опасно пытаться самостоятельно принимать какие-то препараты. Возможно, принимая лекарственные препараты, он может даже и не догадываться, что их прием является прямым противопоказанием при этом заболевании. Визит к врачу — самое мудрое решение, которое можно предпринять при возникновении боли в грудной клетке.
Тщательно уточнить жалобы и собрать анамнез под силу только опытному врачу, имеющему медицинское образование и клиническое мышление. Лабораторные и инструментальные методы диагностики, дополняющие клиническое обследование пациента — прекрасная возможность правильно и своевременно поставить диагноз. А это значит — есть возможность успеть с лечением, которое позволит сохранить пациенту качество его жизни.
Поэтому выбор за каждым из нас. Явиться на прием к врачу в поликлинику — намного лучше, чем попасть на больничную койку благодаря бригаде скорой помощи. Ведь во втором случае исход ситуации неизвестен ни врачу, ни пациенту. Будем внимательны к своему здоровью!
Источники:http://serdce.hvatit-bolet.ru/bol-pri-stenokardii.htmlhttp://zabserdce.ru/ibs/prodolzhitelnost-pristupa-stenokardii.htmlhttp://zdrav-lab.com/stenokardiya/
cardiologiya.com
Локализация боли при стенокардии — Лечим сердце
| Цитировать: Проскура С.В. Атипичная иррадиация боли при стенокардии напряжения (наблюдение из практики) // Universum: Медицина и фармакология : электрон. научн. журн. 2017. № 7-8(41). URL: http://7universum.com/ru/med/archive/item/5054 (дата обращения: 25.07.2019). | АННОТАЦИЯ Приведено клиническое наблюдение пациента с иррадиацией боли при приступе стенокардии напряжения в область тазобедренных суставов. ABSTRACT The clinical observation of a patient with irradiation of pain during angina attack of exertion to the area of hip joints is presented. Прошло почти 250 лет, как В. Геберден (William Heberden) установил особую клиническую картину, названную им грудная жаба (angina pectoris). Перечисленные Геберденом симптомы описывались еще с античных времен. Но именно он выделил данный синдром в отдельную болезнетворную форму и дал ему название. Кроме того, он описал иррадиацию болей в левую руку, случаи внезапной смерти во время приступа [1; 2]. В настоящее время к признакам типичной стенокардии напряжения (angina pectoris) принято относить: 1) боль в области грудины, возможно с иррадиацией в левую руку, спину или нижнюю челюсть, длительностью 2-5 мин. Эквивалентами боли бывают одышка, ощущение «тяжести», «жжения»; 2) вышеописанная боль возникает во время сильного эмоционального стресса или физической нагрузки; 3) вышеописанная боль быстро исчезает после прекращения физической нагрузки либо после приема нитроглицерина. Встречаются атипичные варианты иррадиации боли (в эпигастральную область, в лопатку, в правую половину грудной клетки) [1; 6; 7]. По данным В.В. Горбачева (1978 г.), атипичная боль может иррадиировать в правое плечо, в оба плеча или в обе руки. «Еще реже боль может иррадиировать в середину спины, эпигастрий и низ живота. Иррадиация болей в нижние конечности при стенокардии, по-видимому, не встречается. Известный американский кардиолог Поль Уайт, проанализировавший огромный клинический материал, указывал, что подобной иррадиации болей при стенокардии он не наблюдал» [5, с. 31]. А.В. Виноградов в 1987 г. пишет, «что в редких случаях стенокардии отмечалась иррадиация болей в левую половину поясницы и левую часть живота (Моисеев С.Г.,1971), в нижние конечности (Dressler, 1969)». А.Г. Тетельбаум (1960) в своей классификации различных типов и форм стенокардии и начала инфаркта миокарда отмечал, что начало всех инфарктов миокарда и стенокардии укладывается в шесть типов: 1) загрудинно-болевой, 2) периферический, 3) абдоминальный, 4) церебральный, 5) безболевой и 6) комбинированный. И если загрудинно-болевой – это «классический» тип, то остальные типы имеют атипичную форму клинического проявления стенокардии или начала инфаркта миокарда: а) периферический тип: леволопаточная; леворучная; верхнепозвоночная; нижнечелюстная; ушная; гортанно-глоточная; абдоминальная формы; б) абдоминальный тип: приступ стенокардии и инфаркта миокарда начинается с острой брюшной катастрофы или воспалительного заболевания органов брюшной полости; в) церебральный тип: обморочная форма, замаскированная под гипертонический криз, – начало клиники инфаркта миокарда, «токсикоинфекционная» (или «гастритическая») форма, гемиплегическая форма; г) безболевой тип: астматическая форма, форма быстро наступающей тотальной сердечной недостаточности, коллаптоидная форма, аритмическая форма; д) комбинированный тип: например церебрально-абдоминальный и т. д. [12]. Боль – классический, но не единственный симптом ишемической болезни сердца (ИБС), в частности стенокардии. Во многих случаях одновременно с болью отмечаются тошнота, головокружение, общая слабость, отрыжка, изжога, диффузное или локальное потоотделение, затрудненное дыхание. Перечисленные симптомы и признаки нередко сопутствуют боли, а иногда выступают вместо неё [1; 3; 4; 6; 7; 12]. Поэтому при опросе для выявления стенокардии неправильно использовать только слово «боль», следует обязательно уточнять наличие каких-либо неприятных ощущений, возникновение которых связано с эмоциональной или физической нагрузкой [9]. В своей практической работе автор в течение нескольких лет наблюдает пациента с нетипичной локализацией боли в период приступа стенокардии напряжения. В доступной литературе похожей клинической картины автор не встречал. Исходя из изложенного, было решено привести собственное наблюдение. Больной П., 67 лет, наблюдается автором в течение 7 лет с диагнозом Гипертоническая болезнь III стадии, степень артериальной гипертензии (АГ) – 3, гипертрофия левого желудочка (ГЛЖ) ассиметрическая, дислипидемия, гиперурикемия, сердечно-сосудистый риск – IV (очень высокий). Ожирение первой степени. Сахарный диабет второго типа, средней степени тяжести. Жалобы. Предъявляет жалобы на нарастающую ломоту и боли давящего характера за грудиной, в горле, тупую стягивающую «обручем» боль в тазобедренных суставах, возникающие при умеренной физической нагрузке. Приступ длится около 2-5 минут и проходит в покое. Жалобы на одышку при умеренной физической нагрузке, общий гипергидроз, быструю утомляемость; на периодические (1-2 раза в квартал) боли в лобно-теменной области, неустойчивость походки, тошноту, снижение остроты зрения и слуха, проявляющиеся на фоне повышения артериального давления. Анамнез заболевания. Впервые приступы боли за грудиной стали беспокоить с 55 лет на фоне значительных физических нагрузок (бег на 1-3 км). Установлен диагноз ишемическая болезнь сердца: стенокардия напряжения, ФК-1. Приступ обычно прекращался в течение 2-5 минут физического покоя, медикаменты не принимал, однако в последние 2 года, в связи с изменением характера приступов, боли стали возникать при умеренной физической нагрузке длительностью 20-30 минут или при ускоренном движении по ровной местности через 100-600 метров; изредка пользуется нитратами, а чаще просто снижает физическую нагрузку и пережидает боль. Во второй половине дня переносимость физических нагрузок значительно выше, чем в утренние часы, и с той нагрузкой, которую пациент выполняет вечером, появляются крайне редко. Три года назад пациент обратился с жалобами на боли в тазобедренных суставах, которые впервые почувствовал летом, в жаркий, душный день, на фоне быстрой ходьбы. Внезапно на фоне одышки, перешедшей в «сбитое» и затрудненное дыхание, возникла тупая стягивающая боль в обоих тазобедренных суставах, заставившая резко снизить темп ходьбы, при этом «автоматически» шаг стал короче, вынудив больного остановиться. Через 5-10 секунд появился дискомфорт, нарастающие волны сжатия и ломоты за грудиной с иррадиацией в горло, чувство тоски, общий гипергидроз, бледность кожных покровов. Неприятные ощущения за грудиной волнообразного характера и ломота, стягивающие боли в тазобедренных суставах продолжались еще около 2-3-х минут. Далее, в покое, первыми исчезли боли за грудиной и в шее, нормализовалось дыхание, и в последующие 2-3 минуты ушли боли стягивающего характера в тазобедренных суставах. С этого времени такие приступы повторялись один-два раза в месяц. Иногда боль в тазобедренных суставах возникала только на фоне одышки и наступающей при этом выраженной общей слабости и гипергидрозе. Прекращение физической нагрузки приводило в течение 3-5 минут к исчезновению перечисленных симптомов. Нитроглицерин принимал редко, хотя отмечал, что лекарство весьма эффективно и убирает все неприятные ощущения за 1-3 минуты, но из-за склада характера чаще ждал, когда боли пройдут самостоятельно. В последний год приступы стенокардии совместно с болью в тазобедренных суставах стали возникать в любой сезон года при ходьбе в умеренном темпе, особенно на фоне или после психоэмоциональных нагрузок. В спокойном душевном состоянии сочетание боли за грудиной и в области тазобедренных суставов при физической нагрузке возникают редко. По совету врача стал принимать нитраты пролонгированного действия в первой половине дня перед выходом из дома и выполнением физических нагрузок. Отмечает положительный эффект. Диагноз гипертоническая болезнь установлен в 45 лет, сахарный диабет второго типа средней степени тяжести – в 48 лет. Анамнез жизни. Пациент по характеру холерик. Не курит, алкоголем не злоупотребляет. Около 30 лет проходил военную службу, офицер в отставке. В течение службы не госпитализировался, изредка болел простудными заболеваниями. Ведет достаточно активный образ жизни. К обследованию и лечению имеющих место заболеваний (ИБС, метаболический синдром) относился достаточно легкомысленно. Изменил свое отношение к лечению последние два года. Следит за артериальным давлением, которое поддерживает в пределах 125-135/60-75 мм рт. ст., показателями липидного, углеводного, белкового обмена, ферментами в крови. Старается снизить вес. Объективно: вес – 107 кг, рост – 182 см, индекс массы тела – 34 (ожирение первой степени по мужскому типу). Правильного телосложения. Физически развит. Кожные покровы и видимые слизистые обычной окраски. Отеков нет. Чувствительность сохранена. Суставы внешне не изменены, функция не нарушена. Грудная клетка нормостенической формы. Обе половины равномерно участвуют в акте дыхания. Частота дыхательных движений 19 в 1 минуту. Перкуторно над легкими легочной звук с легким тимпаническим оттенком, везикулярное дыхание. Левая граница сердца на 1 см кнаружи от левой срединно-ключичной линии в 5-м межреберье. Тоны сердца приглушены, соотношение тонов сохранено. Акцент второго тона над аортой. АД 138/65 мм рт. ст. Пульс 74 удара в 1 минуту, ритмичный, удовлетворительных качеств. Печень, селезенка не пальпируются. Поколачивание в проекции почек безболезненное. Физиологические отправления в норме. Общий анализ крови, мочи в норме. Биохимия крови: общий холестерин –4,5 ммоль/л, холестерин липопротеидов низкой плотности – 2,9 ммоль/л, холестерин липопротеидов высокой плотности – 1,15 ммоль/л, триглицериды – 1,4 ммоль/л, глюкоза плазмы – 7,4 ммоль/л, креатинин – 76 мкмоль/л, мочевая кислота – 490 мкмоль/л, аланинаминотрасфераза – 16 Ед/л, аспартатаминотрансфераза – 22 Ед/л, креатинфосфокиназа – 146 Ед/л. На электрокардиограмме: ритм синусовый, частота сердечных сокращений (ЧСС) – 75 в 1 минуту, горизонтальное положение электрической оси сердца, неспецифические изменения зубца Т диффузного характера, незначительно выраженные. Суточный мониторинг электрокардиограммы: ишемия переднебоковой стенки левого желудочка при физической нагрузке. Критическая частота сердечных сокращений, до появления на ЭКГ горизонтального и косонисходящего снижения интервала ST свыше 1,0 мм ниже изолинии, утром (7.00) 115 ударов в 1 минуту, перед обедом (12.30) 122 удара в 1 минуту, вечером (20.00) 120 ударов в 1 минуту. На фоне данных нагрузок пациент испытывал одышку и неприятные давящие ощущения за грудиной. Боли в тазобедренных суставах не отмечал. Выявлено три эпизода безболевой ишемии миокарда в сумме 7 минут в дневное время. Два из них при ходьбе, один в покое. Зарегистрировано 18 наджелудочковых экстрасистол – дневной тип, 23 желудочковых экстрасистолы, шесть из них в ночное время. Эхокардиография: аорта, клапанный аппарат сердца плотные. Регургитация на клапанах в пределах физиологической. Незначительное увеличение левого предсердия. Умеренное увеличение массы миокарда левого желудочка. Гипертрофия межжелудочковой перегородки умеренно выраженная, без обструкции пути оттока. Глобальная сократительная функция левого желудочка удовлетворительная, диастолическая – нарушение релаксации. Ультразвуковое исследование аорты, брахиоцефальных, подвздошных, бедренных артерий: гемодинамически значимых поражений артериального русла не выявлено. Флюорография органов грудной клетки: очаговой и инфильтративной патологии не выявлено. На рентгенограммах тазобедренных суставов: незначительное сужение суставной щели, уплотнение верхней части вертлужной впадины и головки бедренных костей. В рамках обследования по ИБС и выработки тактики лечения рекомендована коронароангиография. Пациент от обследования пока воздерживается. В настоящее время по имеющимся заболеваниям пациент принимает постоянно бигуаниды, сульфаниламиды, ингибиторы ангиотензин превращающего фермента, антагонисты кальция, ацетилсалициловую кислоту, статины, постоянно или по требованию нитраты пролонгированного действия в первой половине дня, при приступах стенокардии пользуется нитроглицерином. Анализируя приведенный клинический случай нетипичной иррадиации боли при стенокардии напряжения, естественно, важно понимать сущность феномена боли. Различают соматическую и висцеральную боль. Причиной боли могут быть механические, термические, химические факторы, вызывающие сильное раздражение или повреждение ткани, повреждение нервных проводников. Формирование самой боли – очень сложный и не до конца изученный процесс. В нём участвуют многие отделы центральной нервной системы: (ЦНС)-таламус, гипоталамус, лимбическая система, мозжечок, пирамидная и экстрапирамидная системы, ретикулярная формация, кора головного мозга. Большое значение имеет соотношение состояния болевых центров и структур, изменяющих боль, вплоть до полного её исчезновения, количество выбрасываемых в это время биологически активных веществ-медиаторов боли или их антиподов, фукционально-морфологическое состояние самой проводящей системы, и приступы безболевой ишемии миокарда – подтверждение этому [1; 7; 10]. Известно, что болевые импульсы от внутренних органов достигают ЦНС по симпатическим или парасимпатическим нервным путям, а в ЦНС проходят теми же путями, что и импульсы от соматических структур. В спинном мозге возможна конвергенция возбуждения для разных видов болевой чувствительности, что приводит к феномену «отраженной» боли. Большей частью отраженная боль распространяется в структуру, развившуюся из того же самого эмбрионального сегмента (дерматома), что и орган, являющийся источником боли. И это мы знаем по классической иррадиации боли при стенокардии [1; 8; 10; 11]. Но кроме вышеизложенного, исследования академика В.Н. Черниговского (1960) показали, что при раздражении рецепторных зон сердца и крупных сосудов возникают «сопряженные рефлексы», которые разрешаются не только в сердце, но и в других физиологических системах (легких, сосудах различных областей тела и т. д.) [10, с. 168]. А.Г. Тетельбаум (1960) считал, что «в основе необычного начала инфарктов миокарда и стенокардии лежат атипичные, исходящие из сердца рефлекторные явления и иррадиации, клиническая картина которых маскирует основное заболевание» [12, с. 6-7]. Автор не знает, что лежит в основе приведенного им клинического наблюдения, чем именно обусловлен болевой синдром в тазобедренных суставах в период ангинозного приступа. В какой взаимосвязи находятся висцеральная и соматическая боль в описываемом случае. Это либо диффузный спазм сосудов (коронаро-васкулярный –«сопряженный рефлекс»), либо микрососудистая дисфункция или дисфункция эндотелия, которые срабатывают при нарушении коронарного кровообращения и возникающей при этом левожелудочковой недостаточностью. Возможно, определенную роль играет нарушение реологических свойств крови, изменение её электролитного и кислотно-основного состояния, колебания уровня глюкозы в крови и гиперурикемия, приводящие к содружественной ишемии в костно-мышечной системе и выбросу биологически активных веществ – химических медиаторов боли. Или это атипичная «отраженная боль» из-за конвергенции возбуждения на уровне ЦНС. Данное наблюдение еще раз показывает разнообразие локализации болей при стенокардии напряжения и трудность интерпретации их патогенеза. Показывает, что вряд ли целесообразна классификация стенокардии и начала инфаркта миокарда по месту локализации боли, как предлагал А.Г. Тетельбаум (1960). Автор придерживается разделения иррадиации боли при стенокардии напряжения на типичные и атипичные, как принято в настоящее время [6; 7]. Но знание вариантов атипичного болевого синдрома при ишемической болезни сердца не утратило своего значения и по сей день, так как «лишь квалифицированный расспрос больного и сбор анамнеза в 60% случаев (Ланг Г.Ф., 1957; Чазов Е.И., 1977) позволяет правильно поставить диагноз ИБС без сложных и дорогостоящих методов исследования» [4, с. 24]. 1. Болезни сердца и сосудов: руководство Европейского общества кардиологов / Под ред. А.Д. Кэмма, Т.Ф. Люшера, П.В. Серруиса; пер. с англ. под ред. Е.В. Шляхто. – М.: ГЭОТАР-Медиа, 2011. – 1480 с. Информация об авторах:
врач-терапевт высшей квалификационной категории, «НУЗ дорожная поликлиника на ст. Воронеж-1 ОАО «РЖД» 394016, РФ, г. Воронеж, проспект Революции, д.2 |
serdce-help.ru
Локализация боли при стенокардии
Стенокардия: формы, симптомы и осложнения
Стенокардия — это одна из форм ишемической болезни сердца.
Причины стенокардии
Непосредственной причиной болезни является атеросклероз артерий сердца, при котором просвет сердечных сосудов сужен атеросклеротическими бляшками (отложениями холестерина в стенке артерии), и сердце получает недостаточное количество крови, то есть находится в состоянии кислородного голодания, что сопровождается приступами боли в сердце.
Симптомы стенокардии
Стенокадия проявляется приступами, возникающими обычно во время физической нагрузки. Реже они появляются в связи с волнением, могут быть вызваны также выходом из теплого помещения на холодный воздух, курением, употреблением алкоголя, обильной едой. В перерывах между приступами человека обычно ничто не беспокоит.
Приступ стенокадии проявляется давящей болью, которая как бы обжигает и сжимает сердце. Бывает, что он воспринимается как просто тяжесть, сжатие, стеснение или сдавление. Чаще всего больные стенокардией описывают боль как \»кирпич на груди\». Человек стремится как можно быстрее прекратить нагрузку, остановиться, сесть, вдохнуть свежего воздуха.
Локализация боли при стенокардии
Характерно место расположения боли – за грудиной, однако нередко она ощущается и левее. Приступы могут сопровождаются затрудненным дыханием, головокружением и чувством страха, реже – тошнотой или рвотой.
После прекращения нагрузки приступ проходит самостоятельно в течение 2 – 5 минут. Характерен быстрый эффект от приема таблетки нитроглицерина под язык. Если же приступ длится больше 10 минут и боль не стихает, лучше вызвать скорую помощь – возможно серьезное повреждение сердца.
Формы стенокардии
Специалисты выделяют несколько форм стенокардии: стабильная, нестабильная, а также стенокадия покоя и стенокардия напряжения и более редкий вид — вариантная. Отдельно выделяется впервые возникшая стенокардия, которая почти всегда требует госпитализации.
Наиболее частая форма — стенокардия напряжения. Приступы при этом возникают под нагрузкой: обычно во время ходьбы, бега, работы, но также боль может вызывать и эмоциональный сресс, холод, жара, переедание и др.
Стенокардией покоя называют поздние стадии болезни, когда физическая нагрузка ограничена настолько, что боль может возникать и без нее, то есть в покое. Вариантная стенокардия обусловлена несколько другими причинами: вместо атеросклеротических бляшек в ее происхождении основную роль играет спазм артерий сердца. Эта форма встречается у более молодых людей.
Стабильная стенокардия раз от раза имеет одни и те же проявления. Если же боль от приступа к приступу начинает нарастать, или приобретает новые качества (начинает отдавать в руку, челюсть и т.п.), стенокардия считается прогрессирующей или нестабильной. Часто эти две формы могут быть предвестниками приближающегося инфаркта.
Осложнения при стенокардии
Поскольку стенокардия – одно из возможных проявлений ИБС, то все осложнения этих болезней являются общими. Наиболее часто с течением времени у больных развивается хроническая сердечная недостаточность, проявляющаяся отеками ног и одышкой.
Повышенное давление является не осложнением, а отягчающим фактором стенокардии, чем выше давление, тем труднее сердцу проталкивать кровь по сосудам и тем быстрее оно изнашивается.
Инфаркт миокарда является частым спутником ИБС и стенокардии в том числе, однако он может возникать и у людей без предшествовавших болей в сердце (на \»пустом\» месте).
http://medportal.ru/enc/cardiology/stenoc/stenoc/
Проявления боли при стенокардии
Основным проявлением стенокардии является боль ? давящая, сжимающая, жгучая, реже ? сверлящая или тянущая.
Интенсивность боли при стенокардии различна ? от сравнительно небольшой до весьма резкой, заставляющей больных стонать и кричать.
Локализация боли при стенокардии ? в основном за грудиной, в верхней или средней ее части, реже ? в нижней, иногда слева от грудины, в области 2-3 ребра, значительно реже — справа от грудины или ниже мечевидного отростка в надчревной области.
Чаще всего наблюдается иррадиация боли в руку и плечо, иногда в шею, лопатку, мочку уха, зубы, нижнюю челюсть. Надо заметить, что иррадиация боли в нижнюю челюсть и зубы свойственна только стенокардии. Боль носит приступообразный характер, внезапно появляясь и быстро прекращаясь.
Для стенокардии напряжения характерна относительная кратковременность болей. Обычно ангинозный приступ длится примерно 1-5 минут, реже дольше, проходит сразу после освобождения от нагрузки или при остановке, если приступ возник во время ходьбы (\»симптом витрины\»). Быстро исчезает боль после приема нитроглицерина.
Мгновенные, секундные боли не характерны для стенокардии и бывают при нервно-мышечных процессах. Постоянные или интермиттирующие боли в прекардиальной области (тянущие, колющие, ноющие и др.) чаще обусловлены некоронарогенной патологией сердца и встречаются при нейроциркуляторной дистонии.
Если боль, возникшая при физическом напряжении или эмоции, продолжается больше четверти часа, то такой болевой приступ должен рассматриваться как вероятный признак развития инфаркта миокарда, особенно если боль сопровождается холодным потом и падением АД или обмороком. Но затяжная, особенно многочасовая боль (речь не идет об инфаркте миокарда) — обычно не коронарного происхождения.
Стенокардии свойственна еще одна особенность: боль нарастает всегда постепенно и, достигнув кульминации, прекращается. Длительность периода нарастания боли всегда значительно превышает длительность ее исчезновения.
Важное значение имеют жест и мимика больного, которые иногда могут сказать больше, чем словесное описание боли. Больной стенокардией для описания своих ощущений кладет на грудину кулак, ладонь или обе ладони, при этом на лице может появляться страдальческое выражение. Если больной указывает на локализацию боли одним пальцем (\»точку\», \»полоску\»), то боль вряд ли ангинозная.
Следует назвать еще один важный признак болевого синдрома при стенокардии: приступ быстро купируется, если больной сидит или стоит (потребность миокарда в кислороде ниже). При типичном приступе стенокардии больные стараются не лежать. Более того, если больной в момент приступа как бы замирает в строго горизонтальном положении, то можно усомниться в ангинозном характере приступа.
Если боли в груди появляются после неловкого движения руками, шеей, туловищем, во время сидения за столом ? это, как правило, не коронарная боль. При стенокардии покоя боли возникают обычно ночью, носят ангинозный характер и длятся не более 5-15 минут, то есть тоже являются приступообразными.
Улиц пожилого и старческого возраста очень часто возникает безболевая (атипичная ) форма коронарной недостаточности, проявляющаяся одышкой (сердечная астма), нарушениями сердечного ритма (мерцательная аритмия, пароксизмальная тахикардия и др.).
Кроме астматического и аритмического вариантов стенокардии, встречается еще периферический вариант. Клиническим признаком его служат болевые ощущения различной интенсивности не в области грудной клетки, а в зонах иррадиации стенокардии: в левом плече, предплечье, межлопаточной области, в области шеи, нижней челюсти, надчревной области.
Несмотря на многообразные \»маски\» стенокардического синдрома, все его проявления отмечаются приступообразностью и стереотипностью симптоматики. И в этих случаях прослеживается связь приступов с физической нагрузкой. Они проходят в покое и после приема нитроглицерина.
Периферический эквивалент стенокардии может проявляться чувством изжоги, симулируя язвенную болезнь. На этом фоне может появиться тошнота и рвота. Однако изжога в данном случае не связана с приемом пищи и может появляться или усиливаться после физической нагрузки. Антацидная терапия при этом обычно не дает эффекта. Четкий положительный результат дают нитроглицерин и другие нитраты.
Во время приступа стенокардии чаще всего лицо бледное, покрыто холодным потом, выражение лица страдальческое. Иногда наоборот, лицо красное, возбужденное. Пульс нормальный, в некоторых случаях бывает небольшая тахикардия. АД во время приступа часто повышается. Возможны нарушения ритма и проводимости, чаще — желудочковая экстрасистолия. Границы сердца и данные аускультации обычно не изменяются. Анализы крови без отклонений от нормы.
\»Проявления боли при стенокардии\» и другие статьи из раздела Неотложные состояния в кардиологии
http://www.medeffect.ru/first/first-0022.shtml
Локализация боли при стенокардии
Предынфарктное состояние: симптомы, причины, неотложная помощь
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ишемическая болезнь сердца многие годы сохраняет лидирующие позиции в причинах наступления смерти от инфаркта миокарда. По данным ВОЗ, летальность от патологий сердца и сосудов в ближайшие 20 лет будет неуклонно расти, а количество умерших будет ежегодно увеличиваться на 5 млн. человек. Именно профилактика инфаркта миокарда может воспрепятствовать таким неутешительным прогнозам. Она заключается в раннем выявлении и своевременном лечении того состояния, которое предшествует некрозу сердечной мышцы, т. е. предынфарктного состояния.
Такой термин выразительно подчеркивается всю опасность возможных осложнений. Предынфарктным состоянием называют прогрессирующую нестабильную стенокардию на запущенной стадии, которая, без оказания своевременной помощи, может привести к развитию инфаркта миокарда. Оно не сопровождается инфарктными изменениями на ЭКГ и длится днями или неделями, сопровождаясь прогрессирующим сужением коронарных сосудов и постоянно усугубляющимся нарушением кровоснабжения сердечной мышцы. Именно поэтому его выделяют в отдельное клиническое состояние. В это статье мы ознакомим вас с основными формами проявления, симптомами, методами диагностики и неотложной помощи при предынфарктном состоянии.
Основные формы проявления
Понятие «предынфарктное состояние» объединяет в себя все разновидности нестабильной стенокардии и проявляет себя такими типами этой патологии:

Заподозрить предынфарктное состояние можно по наличию болевых ощущение в грудной клетке, которые сопровождаются выраженной слабостью, одышкой и бледностью кожных покровов.
Развитию предынфарктного состояния предшествуют:
- стрессы;
- нервное перенапряжение;
- физической переутомление;
- гипертонические кризы;
- прием чрезмерных доз алкоголя или частое курение;
- тепловой удар;
- переохлаждение;
- интенсивные спортивные тренировки;
- передозировка лекарств и др.
Основным проявлением предынфарктного состояния является ярко выраженный болевой синдром, который часто сопровождается повышением артериального давления.
В отличие от обычных эпизодов стенокардии, он либо не купируется Нитроглицерином, либо требует принятия более высоких его доз. В течение дня у больного может возникать до 30 таких приступов.
Болевой синдром носит длительный характер, и боли становятся более интенсивными. При типичной симптоматике предынфарктного состояния боль локализируется за грудиной и отдает в правую половину тела (грудину, руку, шею, ключицу, нижнюю челюсть). При повторном появлении стенокардии она может менять свою интенсивность и локализацию.
У больного появляются такие дополнительные симптомы:
- выраженная слабость;
- головокружение;
- поверхностное дыхание;
- одышка;
- ощущения перебоев в работе сердца;
- холодный пот;
- бледности или пепельный цвет лица;
- беспокойство и возбуждение;
- страх смерти.
В некоторых случаях эти симптомы дополняются удушьем и тошнотой.
При атипичном течении предынфарктного состояния боль может локализироваться только под левой лопаткой, в шее, плече (в любом), в верхней области живота. Ее интенсивность может быть незначительной.
В некоторых случаях атипичный приступ предынфарктного состояния протекает без появления болевого синдрома. Он может проявлять себя такими симптомами:
- астматическими: кашель, затрудненное дыхание, одышка;
- церебральными: резкая слабость, головокружение, предобморочное состояние;
- абдоминальными: боли в животе, тошнота, икота, рвота, метеоризм;
- аритмическими: сердцебиение и перебои в работе сердца.
Атипичная клиника предынфарктного состояния более характерна для пожилых людей: 79-90 лет.
Предынфарктное состояние сопровождается спазмом коронарной артерии, который вызывается в месте локализации атеросклеротической бляшки. Спазм сосуда приводит к резкому ухудшению кровотока, вызывающего кислородное голодание миокарда и нарушение его питания. Кроме этого, спазмирование артерии сопровождается повреждением ее внутренней оболочки и образованием тромба, который дополнительно уменьшает просвет сосуда и может увеличиваться в размерах.
Образование большого тромба приводит к полному прекращению кровотока в коронарной артерии. Такое течение предынфарктного состояния уже через 15 минут приводит к началу инфаркта миокарда, а через 6-8 часов пораженный участок сердечной мышцы полностью поддается некрозу.
Как отличить предынфарктное состояние от инфаркта?

Всем пациентам с признаками ишемии миокарда должен быть обеспечен постельный режим и оказана неотложная помощь.
Впервые возникающая боль за грудиной стенокардического характера всегда является первым предвестником инфаркта, т. к. сужение сосуда более, чем на 50%, может стать причиной некроза миокарда. Особенно опасны кардиалгии, возникающие в состоянии покоя.
Большинство больных с предынфарктным состоянием ранее переносили приступы стенокардии и отмечают такие изменения:
- изменилась локализация, распространенность, интенсивность или продолжительность боли;
- появились жалобы, которых не было ранее;
- изменились обстоятельства, при которых появляется боль;
- приступы боли стали появляться чаще;
- прием Нитроглицерина не оказывает прежнего эффекта.
По этим изменениям можно заподозрить развитие предынфарктного состоянии. Они должны стать обязательным поводом для безотлагательного обращения к врачу!
В условиях стационара для исключения наступления инфаркта миокарда обязательно проводятся следующие исследования:
- ЭКГ;
- биохимический анализ крови на КФК (креатинфосфокиназу), миоглобин и МВ-фракции;
- ЭХО-КГ;
- коронарография.
Неотложная помощь на догоспитальном этапе
Первая доврачебная помощь больному с предынфарктным состоянием оказывается так же, как и при приступе нестабильной стенокардии:
При предынфарктном состоянии купирования обычного приступа стенокардии недостаточно, и больного необходимо обязательно госпитализировать в отделение реанимации.
Неотложная помощь и лечение в стационаре
После госпитализации в отделение реанимации больному незамедлительно проводят все диагностические мероприятия, позволяющие отличить предынфарктное состояние от инфаркта. Для купирования приступа нестабильной стенокардии проводится внутривенное введение раствора Нитроглицерина, которое позволяет снять спазм с коронарных артерий.
В дальнейшем тактика устранения предынфарктного состояния мало чем отличается от лечения инфаркта миокарда. Она направлена на предупреждение развития некроза сердечной мышцы.
Медикаментозная терапия включает в себя препараты таких групп:
- спазмолитики;
- антикоагулянты;
- антиагреганты;
- нитратные препараты;
- ингибиторы АПФ;
- бета-блокаторы;
- противоаритмические средства.
Во время после пребывания в стационаре больной должен соблюдать строгий постельный режим и специальную диету, которая назначается при инфаркте миокарда. Двигательная активность расширяется постепенно, по показаниям врача.
При выраженном сужении коронарных артерий больному назначается хирургическое лечение, т. к. только операция, проведенная не позже, чем через 3-6 часов после появления интенсивной боли, позволяет предотвратить некроз сердечной мышцы. Для предупреждения инфаркта миокарда могут выполняться такие хирургические вмешательства:
- аорто-коронарное шунтирование;
- стентирование коронарной артерии.
После выписки из стационара врач дает больному следующие рекомендации:
- постоянный контроль артериального давления;
- постоянный прием лекарственных препаратов;
- наблюдение у кардиолога с контролем показателей липопротеидов и холестерина;
- соблюдение диеты;
- отказ от вредных привычек;
- полноценный отдых;
- здоровый образ жизни.
Помните о том, что предынфарктное состояние всегда является неотложным, оно требует своевременного оказания доврачебной помощи и немедленной госпитализации больного в реанимацию! Только такая тактика позволяет избежать развития инфаркта миокарда и может предупредить возможную смерть больного.
Наша статья поможет вам вовремя выявить признаки этого жизнеугрожающего состояния, и вы сможете оказать своевременную помощь себе или своему близкому человеку.
Нестабильная стенокардия: симптомы и лечение По своим клиническим проявлениям и прогностическому значению нестабильная стенокардия занимает промежуточную фазу между стабильной стенокардией и инфа…
Ночная гипертония: что делать и как лечить?
У здорового человека уровень артериального давления днем немного выше, чем ночью, так как первая половина суток – это время активных действий. Но иногда бывает так, что артериальная гипертензия возникает после сна.
Такое состояние доставляет массу неудобств, поэтому многие хотят знать его причины и способы устранения.
Увеличение АД связано с индивидуальными особенностями организма, оно зависит от различных обстоятельств. Несмотря на то, что давление надо контролировать, мало кто замеряет его показатели каждый день, а особенно при отсутствии симптомов болезни.
Именно по этим причинам не всегда удается своевременно обнаружить наличие гипертонии.
Чтобы артериальная гипертензия была выявлена вовремя важно знать, у кого вероятность повышения АД ночью и утром больше. С этой целью следует определить причины возникновения такого состояния.
Почему появляется ночная гипертония?

Часто уровень АД поднимается при наличии сбоев в сердечно-сосудистой системе, что отражается на работе других органов и систем.
Кроме того, причины АГ могут крыться в дисфункции вегетативной нервной системы, контролирующей процессы, действующие в организме ночью и днем. Также она регулирует функционирование сосудов, адаптируя их к бодрствованию либо сну.
Еще ночная гипертензия может напоминать о себе в таких случаях:
К тому же артериальная гипертензия может возникнуть вследствие эмоционального перенапряжения. Так, кода человек постоянно нервничает на протяжении дня, то ночью его мозг все равно остается активным, ведь он не перестает обрабатывать поступившую информацию, вследствие чего увеличиваются показатели АД.
Более того, причины гипертонии часто заключаются в малоподвижном образе жизни, из-за чего вегетативная система также перестраивается, так как в этом случае активность днем и ночью незначительная. Еще давление часто увеличивается вследствие вредного образа жизни, например, из-за табакокурения, что приводит к различным нарушениям и осложнениям.
Поэтому крайне важно пересмотреть образ жизни: заняться спортом, сбалансировать рацион, отказаться от вредных привычек и не забывать о здоровом сне. В противном случае появляются такие неблагоприятные симптомы как:
- развитие хронических болезней;
- невозможность управлять транспортным средством;
- рассеянность;
- отсутствие концентрации внимания;
- забывчивость.
Ночная гипертония: медикаментозное лечение

Если ночная гипертензия возникает не часто, то это явление нормальное и особо тревожится не стоит. Однако, когда повышение АД стабильное, тогда необходимо провести лечение.
Но перед тем как принимать какие-либо меры, необходимо подтвердить наличие заболевания. Для этого надо регулярно проводить суточный мониторинг.
Однако такие мероприятия должен выполнять доктор, так как самостоятельно сделать это достаточно сложно. Затем нужно выявить, что именно поспособствовало отклонению и насколько оно тяжелое.
Терапия ночной гипертонии подразумевает прием определенных антигипертензивных средств, принадлежащих к различным группам:
Так, для понижения АД могут назначаться мочегонные средства, главное предназначение которых – выведение лишней жидкости из организма. Сегодня чаще всего используются такие диуретики, как Клопамид, Индапамид, Хлортиазид и Гидрохлортиазид. Помимо мочегонного эффекта и нормализации давления, такие препараты сохраняют в организме калий, который другие виды мочегонных лекарств выводят.
В-блокаторы уменьшают частоту сокращений сердца и периферическое сосудистое сопротивление. К таким препаратам относится Вискен, Атенолол, Метопролол, Локрен и другие. Их назначают при обструктивном бронхите, брадикардии (редкое сердцебиение) и бронхиальной астме, сопровождающейся артериальной гипертензией.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ингибиторы АПФ препятствуют синтезу ренина в почках, который влияет на уровень АД. К этой группе средств относятся:
- Спираприл;
- Метиоприл;
- Престариум;
- Капотен;
- Цилазаприл;
- Моэкс и другое.
Ингибиторы АПФ увеличивают просвет коронарных сосудов, стабилизируют периферическое кровообращение и приводят к ремиссии гипертрофии ЛЖ сердца.
Антагонисты кальция блокируют кальциевые каналы, находящиеся в сосудистых стенках, расширяя просвет сосудов, благодаря чему понижается давление. Распространенные БКК – это Амлодипин, Коринфар и Фелодипин, воздействующие на сосуды, а Верапамил влияет именно на работу сердца. Однако после приема блокаторов кальциевых каналов могут развиться такие побочные эффекты, как отечность, головная боль и головокружение.
Главная задача пациента во время лечения лекарственными средствами заключается в своевременном приеме лекарственных препаратов и постоянном контроле артериального давления.
Народное и профилактическое лечение ночного давления
При незначительном и периодическом увеличении показателей АД можно прибегнуть к нелекарственным методам избавления от гипертонии, таким как:

Профилактические мероприятия в первую очередь направлены на локализацию причин возникновения болезни и изменение образа жизни. С этой целью следует заняться дыхательной гимнастикой, физкультурой, обогатить рацион свежими овощами, фруктами, кисломолочной продукцией. Также важно не курить и не употреблять спиртное, уменьшить количество нервных перенапряжений, стрессов и соблюдать режим дня.
Следует помнить, что ночная гипертензия требует своевременного лечения, так как при его отсутствии могут развиться осложнения, угрожающие жизни:
- нестабильна стенокардия;
- гипертонические кризы 1 и 2 типа;
- мозговой инсульт;
- аритмия сердца;
- острый инфаркт;
- кислородное голодание различных органов.
Видео в этой статье расскажет, как можно защитить себя от высокого давления и не допустить развития ночной гипертонии.
на
http://lechenie-gipertoniya.ru/stenokardiya/lokalizatsiya-boli-pri-stenokardii/
Локализация боли при стенокардии
Основой диагностики стенокардии является триада: анамнез, функциональная и инвазивная диагностика (коронарография). Весьма важно целенаправленно изучить анамнез больного (с учетом ФР) и тщательно оценить болевой синдром по опроснику (например, Роуза): Были ли боли или неприятные ощущения в сердце? Они возникали при быстрой ходьбе или подъеме в гору либо при ходьбе обычным шагом по ровному месту? Что вы делаете, если боли возникли в период ходьбы? Что происходит после того, как вы остановились? Как быстро проходят боли? Где вы ощущаете боль? Пользуетесь ли вы нитроглицерином? Если да. то как быстро он снимает боль?
Диагноз стенокардии в большинстве случаев ставится уже на основе анализа жалоб, так, как объективным обследованием можно и не обнаружить патологии. В целом, для Ст характерно наличие болей в период ФН (или воздействия факторов, повышающих потребление кислорода миокардом) и прекращение боли в течение 1—15 мин после устранения этих факторов. Сердце посылает больному сигнал SOS — приступ Ст.
Врачу необходимо оценить 7 основных клинических признаков стенокардии:
1) характер болей;
2) локализацию и иррадиацию болей;
3) связь начала болей с определенной ФН или отягощающими факторами;
4) длительность болей;
5) окончание приступа;
6) чем купируются боли;
7) как быстро помогает нитроглицерин.
Характер болей (большая часть больных боль не ощущают, а указывают, что это дискомфорт) может быть различным: от легкого сдавления (онемения, жжения) до сильной острой, сжимающей, давящей боли (римский философ Сенека описал ее, как «очень короткую боль, но сильную, как шторм»). Боль может быть тупой, тягостной (словно болит зуб), давящей (как будто сжимает горло), сверлящей и жгучей. Острые («режущие») боли, усиливающиеся при вдохе, не характерны для Ст. Типичный приступ Ст обычно начинается постепенно и достигает максимальной интенсивности через несколько минут. Нет полного параллелизма между степенью ишемии миокарда и выраженностью ангинозной боли. Последняя может сопровождаться потливостью, сердцебиением, холодным потом и страхом смерти. Больной застывает в том положении, в котором на него «свалилась» боль. Приступ стенокардии не зависит от положения тела и фазы дыхания.
Для приступа стенокардии не характерно максимальное развитие в течение секунд.
Типичная локализация дискомфорта (болей) — верхняя треть грудины (больные кладут сюда ладонь) Боль может ощущаться за грудиной (в глубине грудной клетки) или чуть левее (по левому краю грудины). Нередко боль бывает диффузной, нело-кализованной (это связано с тем, что стенокардическая боль — висцеральные ощущения), и больные редко указывают на зону дискомфорта одним пальцем. Так, если больной указываег пальцем на точечную боль в левой околососковой или межлопаточной области, то вряд ли она носит ангинозный характер. Важно учитывать мимику и «коронарные жесты» больного (они могут сказать больше, чем словесное описание боли): например, он ведет рукой по нижней трети грудины вверх, как бы завязывая галстук, или кистями обеих рук охватывает грудную клетку («бессловесный» диагноз Ст). Но боль может быть и везде—от диафрагмы до подбородка.
Иными словами, эпицентр болевых ощущений может находиться в любом месте от нижней челюсти до эпигастральной области (при ишемии — в области задней стенки ЛЖ), в том числе и в правой половине грудной клетки. Различия в локализации боли зависят от ряда факторов: особенностей иннервации миокарда и кровообращения, локализации поражения, путей проведения болевых импульсов, наличия сопутствующих заболеваний. В целом, для больного Ст характерно постоянство локализации болей. Если таковой нет, то не похоже, что это Ст.
Иррадиация болей может идти в обе стороны от грудины, но все же чаще отдает в левую сторону (левую лопатку, медиальную часть левой руки, а потом в ее кисть). Нередко отмечаются боли, отраженные в шею или в нижнюю челюсть (зубы). Кроме этого, у ряда больных Ст может отмечаться повышенная чувствительность отдельных участков кожи левой половины грудной клетки (так называемый симптом «наградных колодок») вследствие наличия зон Захарьина—Геда.
Начало болей, их четкая связь с ФН или другими провоцирующими факторами (возбуждение, эмоциональный стресс, АГ, холодная погода, ФН после еды также могут вызывать ангинозный приступ). Оценка болей не является полной, если не учитываются последние. Так, боль в сердце, возникающая только после выполнения всей ФН или при определенных движениях тела, не характерна для Ст. Обычно при Ст напряжения боль возникает на высоте ФН одинакового уровня, например при ходьбе (особенно против холодного ветра) или подъеме на лестницу, после другой ФН или обильного приема пищи, вследствие роста ЧСС, АД и сократимости миокарда. Потребность ми
1serdce.pro
Учимся отличать «нервные» боли от настоящих
На нервной почве:
Есть связь со стрессовой ситуацией, конфликтом, ссорой. Или же без видимой причины на фоне тревоги, депрессивного настроения.
Настоящая сердечная боль (стенокардия):
Обычно начинается после физической перегрузки, часто при наслоении эмоционального напряжения.
Характер боли
На нервной почве:
Чаще ноющая, колющая, глухая.
Настоящая сердечная боль (стенокардия):
Острая, резкая, сжимающая, обессиливающая.
Локализация
На нервной почве:
Расплывчатая в левой половине груди или опоясывающая. Указать конкретное место сложно.
Настоящая сердечная боль (стенокардия):
Преимущественно за грудиной или в области сердца.
Иррадиация (куда отдает боль)
На нервной почве:
Чаще всего не отдает в другие органы.
Настоящая сердечная боль (стенокардия):
В левое плечо, левую лопатку, иногда в левую челюсть, спину.
Продолжительность приступа
На нервной почве:
От нескольких часов до нескольких суток.
Настоящая сердечная боль (стенокардия):
Обычно нарастает за несколько минут.
Какие лекарства помогают
На нервной почве:
Валокордин, корвалол, валерьянка, мятные капли (все эти средства обладают успокаивающим — седативным, а также легким сосудорасширяющим и спазмолитическим действием). Нитроглицерином «нервная» боль не снимается!
Настоящая сердечная боль (стенокардия):
Нитроглицерин под язык. Это средство при истинном сердечном приступе не даст развиться инфаркту. А вот седатики остановить его, увы, не смогут.
Зависимость от времени суток
На нервной почве:
Есть. Ухудшение обычно по утрам или вечерам на фоне тревожных мыслей. Возможны ночные боли при бессоннице.
Настоящая сердечная боль (стенокардия):
Нет. Приступ может случиться в любое время.
Особенности поведения больного
На нервной почве:
Резкое возбуждение, лихорадочно-активное состояние, желание куда-то бежать, что-то срочно делать.
Настоящая сердечная боль (стенокардия):
Заторможенность, слабость, острый страх смерти.
Физнагрузка
На нервной почве:
Переносится нормально. В некоторых случаях какие-то физические действия даже снимают приступ, помогая переключиться.
Настоящая сердечная боль (стенокардия):
Вызывает усиление боли. Физическая работа ослабляет, дает одышку и холодный пот.
Что видно на ЭКГ
На нервной почве:
Ничего особенного. Возможны минимальные и нестойкие нарушения ритма. Но картины сердечного заболевания нет.
Настоящая сердечная боль (стенокардия):
Характерные для стенокардии и ИБС нарушения ритма и проводимости сердца видны четко.
Что видно на коронарографии
На нервной почве:
Сосуды сердца и само сердце здоровы.
Настоящая сердечная боль (стенокардия):
Отчетливое сужение просвета коронарных сосудов, обычно превышающее 50% от их диаметра.
Что поможет поставить диагноз
На нервной почве:
И в том, и в другом случае нужно общее кардиообследование: ЭКГ, эхокардиография (УЗИ сердца), пробы с нагрузкой, биохимический анализ крови.
Как лечиться
На нервной почве:
Затем нужно пройти психодиагностическое тестирование. Какой именно тест — поможет определить психотерапевт, специализирующийся на психосоматике.
Учиться держать стрессовый удар. У психиатров есть специальные методики для «сердечников на нервной почве». Плюс препараты для снятия напряжения, улучшения сна и адаптогены, повышающие общую устойчивость организма. Всегда иметь при себе валокордин (корвалол, валосердин).
Настоящая сердечная боль (стенокардия):
Рентгенограмма сердца и, возможно, коронарография.
Схему препаратов индивидуально подберет кардиолог. Всегда иметь при себе нитроглицерин (нитросорбит, кардикет, можно нитроминт в спрее).
www.chel.kp.ru
Болевой синдром при приступе стенокардии Текст научной статьи по специальности «Клиническая медицина»
М.В. КУЗНЕЦОВА, к.м.н., завотделением дневного стационара, врач высшей категории, ГНИЦ профилактической медицины
БОЛЕВОЙ СИНДРОМ
ПРИ ПРИСТУПЕ СТЕНОКАРДИИ
Ишемическая болезнь сердца (ИБС) в течение многих лет является главной причиной смертности населения во многих экономически развитых странах. В настоящее время сердечно-сосудистые заболевания (ССЗ) играют решающую роль в эволюции общей смертности в России. Смертность от ССЗ в России в 2013 г. составила 857 случаев на 100 тыс. жителей. Из этого числа почти 50% приходится на смерть от ИБС. Проблема лечения и облегчения клинических проявлений этих заболеваний является одним из приоритетных вопросов современной кардиологии.
Ключевые слова: ишемическая болезнь сердца, стенокардия, болевой синдром, нитраты, изосорбида мононитрат, изосорбида динитрат, Изокет спрей
ИБС протекает как в острой, так и в хронической форме. Это внезапная коронарная смерть, стенокардия (напряжения, нестабильная, впервые возникшая, прогрессирующая. Ранняя постинфарктная или постоперационная, спонтанная — вазоспастическая, вариантная, Принцметала), безболевая ишемия миокарда, кардиаль-ный Х-синдром — микроваскулярная стенокардия, острый инфаркт миокарда, постинфарктный кардиосклероз, сердечная недостаточность, нарушения ритма и проводимости.
Статистика утверждает, что наиболее распространенный вариант ИБС — стенокардия (название заболевания происходит от греческих слов «stenos’ и «kardia», что дословно переводится как сужение или сдавливание сердца). Она может быть стабильной и нестабильной. Различают стенокардию напряжения, возникающую при возрастающей в разы психофизической нагрузке, и стенокардию покоя. Опасный вариант течения — «немая» стенокардия, когда в клинической картине отсутствует типичный болевой синдром, пациент предъявляет жалобы на чувство онемения в руке, одышку при физической нагрузке.
По данным ГНИЦПМ, в РФ почти 10 млн трудоспособного населения страдают ИБС, более трети из них имеют стенокардию напряжения. Частота стенокардии увеличивается с возрастом: у женщин с 0,1-1% в возрасте 45-54 лет до 10-15% в 65-74 года, у мужчин — с 2-5% в 45-54 года до 10-20% в 65-74 года. В большинстве европейских стран распространенность стенокардии 20 000-40 000 на 1 млн населения. По данным Фремингемского исследования, стенокардия напряжения служит первым симптомом ИБС у мужчин в 40,7% случаев и в 56,5% у женщин.
Как показало международное исследование ATP-Survey (Angina Treatment Patterns), проведенное в 2001 г. в 9 странах Европы (в т. ч. в 18 центрах России), среди российских пациентов преобладали больные со стенокардией II-III ФК. Важно, что в популяции только около 40-50% всех больных знают о наличии у них болезни и получают соответствующее лечение, тогда как в 50-60% заболевание остается нераспознанным. Больные с диагнозом стабильной стенокардии уми-
рают от ИБС в 2 раза чаще, чем не имеющие этого заболевания. Данные ГНИЦПМ утверждают, что мужчины, страдающие ИБС, живут в среднем на 8 лет меньше в сравнении с теми, у кого данная патология отсутствует.
Согласно результатам Фремингемского исследования, у больных стабильной стенокардией риск развития нефатального инфаркта миокарда и смерти от ИБС в течение 2 лет составляет соответственно 14,3 и 5,5% у мужчин и 6,1 и 3,8% у женщин.
Стенокардия возникает, если работа сердца и потребность миокарда в кислороде превышают способность коронарных артерий снабжать соответствующие участки миокарда достаточным количеством насыщенной кислородом крови. Считают, что боль при стенокардии — непосредственное проявление ишемии миокарда, приводящей к накоплению в сердечной мышце недоокисленных метаболитов. По мере развития ишемии миокарда снижается рН крови в коронарном синусе, происходит потеря внутриклеточного калия, а вместо утилизации лактата начинается его повышенная выработка. Появляются патологические изменения ЭКГ, нарушается механическая производительность желудочков. Во время приступа стенокардии диастолическое давление в полости ЛЖ часто повышается, иногда настолько, что возникает легочный застой или развивается одышка.
Главными факторами, определяющими потребность миокарда в кислороде, являются частота сердечных сокращений (ЧСС), систолическое напряжение или систолическое АД и сократимость миокарда. Возрастание любого из перечисленных показателей на фоне сниженного коронарного кровотока способно вызвать приступ стенокардии. Так, физическое напряжение у больного с критической степенью стеноза коронарной артерии вызывает приступ стенокардии, купирующийся в покое. Во время приступа, спонтанно возникающего в покое, субъективное ощущение боли обычно сопровождается некоторым учащением сердечных сокращений и повышением АД, иногда значительным. Если приступ не устранен, эти сдвиги представляют основу для включения потенциально опасной биологической обратной связи: чем выше АД и ЧСС, тем больше несоответствие между потребностью миокарда в кислороде и степенью ее удовлетворения.
Стенокардия у большинства больных обусловлена критическим уменьшением просвета коронарных артерий вследствие атеросклероза.
Течение стенокардии во многом зависит от тяжести и темпов прогрессирования поражения коронарных сосудов, лежащего в основе коронарной недостаточности. В одних случаях функциональный класс стенокардии может в течение многих лет оставаться неизменным, в других наблюдается медленное, но постоянное нарастание симптоматики. Стенокардия любого функционального класса, как и впервые возникшая, может по не всегда известным причинам внезапно приобрести быстропрогрессирующее течение и завершиться инфарктом миокарда.
Наиболее типичное проявление стенокардии — дискомфорт или болевой синдром, который заставляет пациента обратиться к врачу.
Характеристики дискомфорта, связанного с ишемией миокарда (стенокардией), могут быть разделены на четыре категории: локализация, характер, продолжительность, связь с нагрузками и другими обостряющими и устраняющими факторами.
При стенокардии напряжения болевой приступ возникает во время физической (иногда эмоциональной) нагрузки и обычно проходит через 1-2 мин после ее прекращения. Продолжительность тяжелого приступа может достигать 20-30 мин, при большей его длительности, как правило, развиваются очаговые дистрофические или некротические поражения миокарда. В подавляющем большинстве случаев боль локализуется глубоко за грудиной, чаще всего на уровне верхней трети тела грудины. Иногда зона наиболее сильной боли смещена несколько влево или вправо от срединной линии. Больные определяют боль как сжимающую, давящую, иногда как ломящую, распирающую или жгучую. Интенсивность боли различна: от труднопереносимой до едва выраженной, сравнимой с ощущением дискомфорта. Иррадиация боли наблюдается не всегда; в типичных случаях боль иррадиирует в левое плечо, левую руку, надплечье (менее характерна правосторонняя иррадиация) либо в шею, нижнюю челюсть, межлопаточное пространство. Редко отмечается нетипичная иррадиация боли — в эпига-стрий, левую половину чревной области. В момент возникновения приступа больной, как правило, замирает; если боль возникла при ходьбе, он останавливается. Чаще это ходьба вверх, под «уклон», или против ветра, или в холодную погоду. Объективно при тяжелом приступе могут наблюдаться гиперемия или бледность лица, появление на нем капелек пота, иногда усиленное потоотделение на туловище, небольшая тахикардия, некоторое повышение или снижение АД, расширение зрачков. Одышка может сопровождать стенокардию. Дискомфорт в груди может также сопровождаться такими симптомами, как усталость или головокружение, тошнота, жжение, беспокойство или чувство обреченности. Одышка может быть единственным симптомом стабильной стенокардии, что может вызывать затруднение при верификации диагноза и требовать проведения дифференциальной диагностики с бронхолегочной болезнью.
Обострение симптомов после обильной еды или после пробуждения утром — это классические признаки стенокардии. Стенокардия может быть снижена дальнейшими упражнениями (walk-through стенокардия) или на второй нагрузке (разминка стенокардии). Порог стенокардии и, следовательно, симптомы могут значительно варьировать день ото дня и даже в течение одного дня.
Следует отметить, что существуют некоторые сложности при верификации диагноза стенокардии. Так, у пожилых людей только в 50% случаев диагностируют классическую форму стабильной стенокардии. Чаще эквивалентом болевого синдрома становится одышка. Снижение физической активности — причина того, что больные не достигают порога, когда возникает боль. Немаловажную роль в диагностике играет снижение памяти и наличие сопутствующих заболеваний. У женщин часто возникают кардиалгии, которые, выступая на передний план, затрудняют диагностику стенокардии и определение ее функционального класса. У 50% больных сахарным диабетом отсутствует классическая форма стабильной стенокардии, заболевание часто протекает бессимптомно. Хроническая рефрактерная стенокардия — тяжелая стенокардия, рефрактерная к полноценной лекарственной терапии, возникающая у больных, которым противопоказано или затруднено проведение внутрисосудистых вмешательств или коронарного шунтирования. Рефрактерная стенокардия соответствует стенокардии III—IV ФК по классификации Канадского кардиологического общества.
Существует несколько клинических форм стабильной стенокардии: ранняя утренняя стенокардия, возникающая в период с 6 до 11 ч, обусловленная активацией симпатической нервной системы при учащении ЧСС и повышении АД; стартовая стенокардия вследствие повышения потребности миокарда в кислороде без предварительного включения кол-латералей; стенокардия после пищеварения, связанная с перераспределением крови и «обкрадыванием» сердца; «холодовая» стенокардия вследствие спазма периферических артерий; стенокардия лежачего положения (decubitus) в результате увеличения венозного возврата и увеличения преднагрузки на сердце с увеличением потребности миокарда в кислороде; стенокардия, возникшая после стрессовых ситуаций при активации симпатической нервной системы; «табачная» стенокардия (tobacoangina), обусловленная спазмом сосудов, активацией симпатической нервной системы при увеличении ЧСС и АД; стенокардия «второго» дыхания -преодоление болевого синдрома и продолжение нагрузки за счет выработки в ишемизированном миокарде веществ, способных увеличивать коронарный кровоток; «статическая» стенокардия, обусловленная резкой статической нагрузкой, механизмом которой является подъем диафрагмы, поворот сердца, рост внутригрудного давления, увеличение венозного возврата крови и преднагрузки на сердце.
Различают также типичную и атипичную стенокардию. При атипичной стенокардии чаще всего боль в груди аналогична таковой при типичной стенокардии: такие же локализация и реакция на нитраты, но без отчетливой связи с провоцирующими факторами. Часто боль описывается как
в покое, начиная от низкого уровня интенсивности, который постепенно усиливается, сохраняется в течение 15 мин, а затем ее интенсивность медленно снижается. Эта характеристика должна насторожить врача о возможности того, что присутствует коронарный спазм сосудов. Другой атипичной картиной является боль, локализации и характеристики стенокардии, которая возникает при нагрузках, но прекращается через некоторое время после нагрузки или может быть прекращена приемом нитратов. Чаще всего она возникает у пациентов с микрососудистой стенокардией. Ниже приведена классификация боли в груди.
Традиционная клиническая классификация боли в груди
■ Типичная стенокардия (доказанная) — встречаются все три полные характеристики:
• дискомфорт за грудиной типичного характера и продолжительности,
• провоцируется физической или психоэмоциональной
нагрузкой,
• купируется в покое и/или приемом нитратов в течение минут.
■ Атипичная стенокардия (вероятная) — наличие двух из указанных характеристик.
■ Неангинальная боль в груди — наличие только одной из указанных выше характеристик или их отсутствие.
Болевой синдром купируется или уменьшается при прекращении нагрузки. Прием нитратов в подавляющем большинстве случаев полностью купирует приступ в течение 1-2 мин.
Таким образом, основная задача врача — купировать болевой синдром.
В настоящее время на фармакологическом рынке широко представлен спектр нитратов. Нитроглицерин (тринитрат глицерина) используется в клинической практике со второй половины XIX в. Но только спустя почти 100 лет были созданы новые препараты (изосорбида динитрат, изосорбид 5-мононитрат) и новые лекарственные формы (для внутривенного введения, для использования в виде аэрозоля, для трансдермального применения в виде мази, пластыря), включая формы с медленным высвобождением препарата в желудочно-кишечном тракте. Активное изучение механизма действия нитратов привело к расширению круга показаний к их применению и позволило установить в конце ХХ в., что молекула оксида азота (N0) играет важную роль в обеспечении нормальной функции эндотелия сосудов. Она принимает участие в регуляции тонуса сосудов, оказывает антиагрега-ционное действие, ингибирует адгезию и инфильтрацию моноцитов, ингибирует миграцию и пролиферацию гладко-мышечных клеток в стенке артерий. Нарушение функции эндотелия, включая снижение образования N0, обнаружено в т. ч. и при ИБС.
Нитраты имеют широкое применение в качестве антиан-гинальных средств при различных формах ИБС (стенокардия, инфаркт миокарда и др.). В основе лечебного эффекта нитратов (нитровазодилататоров) лежит способность субстратно увеличивать содержание оксида азота, являющегося эндотелиальным релаксирующим фактором. Этот фактор
стимулирует гуанилатциклазу, увеличивает содержание циклического гуанозинмонофосфата внутри клетки и в итоге вызывает вазодилатацию. К нитровазодилататорам относят органические нитраты, а также сиднонимины (молсидомин) и другие донаторы оксида азота (амилнитрит). Наиболее распространены в клинической практике органические нитраты (нитроглицерин, изосорбида динитрат, изосорбида мононитрат). В последнее время не только разработаны новые соединения и лекарственные формы органических нитратов, в т. ч. пролонгированного действия, но и уточнены и расширены показания к их применению. Лекарственные формы нитратов обеспечивают проникновение действующего вещества в кровоток через слизистую оболочку полости рта (таблетки, пластинки, аэрозоли), после приема внутрь (таблетки, капсулы для приема внутрь), трансдермально, т. е. при аппликации на кожу (мази, пластыри, диски) или используются для инъекций.
Антиангинальный эффект нитратов обусловлен перестройкой гемодинамики, связанной с общим сосудистым действием препарата, расслаблением под его влиянием гладких мышц периферических сосудов, особенно его венодила-тирующим эффектом. Под влиянием нитратов уменьшается венозный приток крови к сердцу, снижается давление в правом предсердии, в системе легочной артерии, а также уменьшается периферическое сосудистое сопротивление. В результате происходит разгрузка миокарда, уменьшается его напряжение по преодолению сопротивления выброса крови, снижаются энергетические затраты и потребность в кислороде. Происходящее снижение кардиального напряжения и коро-наролитическое действие способствуют восстановлению кровотока по мелким сосудам миокарда, улучшению кровотока в эпикардиальных коронарных артериях. Наряду с уменьшением ишемии, постепенно исчезает болевая импульсация от ишемического очага и прекращается болевой синдром. Действие нитратов не ограничивается влиянием на коронарные сосуды, они вызывают расширение других кровеносных сосудов (сосудов мозга, периферических сосудов, сосудов брюшной полости). Прием нитратов может модулировать фибринолиз, изменяя соотношение в плазме между двумя основными компонентами этой системы — тканевым активатором плазминогена и его ингибитором, что может быть как следствием изменения гемодинамики, так и результатом ингибирующего влияния N0 на агрегацию и адгезию тромбоцитов.
Помимо использования нитратов как препаратов выбора для начального лечения большинства больных стенокардией (купирование и профилактика приступов), обосновано их назначение больным с изменяемым порогом возникновения ишемической боли, т. к. они предотвращают прерывистую коронарную вазоконстрикцию, при вазоспастической стенокардии. С целью купирования и для профилактики прогнозируемого приступа стенокардии чаще используются лекарственные формы нитратов, всасывающиеся в полости рта (табл. 1).
Изокет спрей — антиангинальный препарат группы органических нитратов. Изокет содержит активное вещество —
изосорбида динитрат — обладающее вазодилатирующими свойствами. Изосорбида динитрат снижает потребность сердечной мышцы в энергии и кислороде, уменьшает пред-и постнагрузку на миокард. Кроме того, препарат уменьшает диастолическое давление в желудочках сердца, устраняет спазм коронарных сосудов, вследствие чего нормализуется коронарный кровоток в ишемизированных участках миокарда. Сосудорасширяющее действие препарат оказывает преимущественно на вены, однако при применении изосорбида динитрата отмечается также некоторая дилатация артерий. Под действием изосорбида динитрата уменьшается сопротивление легочных сосудов и снижается давление в малом круге кровообращения.
Препарат практически не влияет на частоту сердечных сокращений. Способствует расширению церебральных сосудов. За счет стимуляции симпатической нервной системы и снижения постнагрузки улучшает систолическую функцию.
Основными преимуществами Изокет спрея, в отличие от аэрозоля, является то, что подача препарата из баллона
Рисунок 1. Схема действия Изокет спрея
ДИЛАТАЦИЯ *
вены -уменьшение постнагрузки
артерии -уменьшение преднагрузки
разрешение ишемии
Таблица 1. Сравнение нитроглицерина (в таблетках) и Изокет спрея
Свойства Нитроглицерин (сублингвальные таблетки) Изокет спрей
Быстрое всасывание + +++
Мгновенный эффект + +++
Длительность действия до 30 мин до 120 мин
Гигиеничность — +++
Отсутствие особых условий хранения — +++
(аэрозоль) производится за счет создания в нем избыточного давления, а извлечение происходит посредством открывания клапана. При использовании спрея подача препарата производится за счет его механического выдавливания поршнем микронасоса, при этом давление во флаконе равно атмосферному. Важным моментом в конструкции является то, что при перемещении поршня в исходное положение полость, из которой выдавливается лекарственное средство, заполняется новой порцией. Это служит жидкостным затвором, препятствуя попаданию воздуха внутрь флакона, т. е. лекарственное средство во флаконе не контактирует с внешней средой и не подвергается воздействию агрессивных факторов, флакон герметично закрыт, что исключает распыление препарата во внешнюю среду.
Механизм действия препарата основан на его способности увеличивать количество оксида азота в эндотелии сосудов (рис. 1). N0 необходим для активации гуанилатциклазы, которая принимает участие в синтезе циклического гуанозинмоно-фосфата (цГМФ). Увеличение концентрации цГМФ приводит к дилатации сосудов (за счет снижения тонуса гладкомышечно-го слоя). Снижение преднагрузки при применении изосорбида динитрата происходит за счет снижения тонуса сосудов, венозного депонирования крови и снижения ее венозного возврата к сердцу. Вследствие уменьшения венозного возврата крови к сердцу значительно снижается давление на стенки левого желудочка и уменьшается потребность сердечной мышцы в кислороде. Прямая дилатация коронарных сосудов и эксцентрических коронарных стенозов, а также небольшое уменьшение их сопротивления вызывают улучшение перфузии миокарда и снабжения его кислородом без развития «синдрома обкрадывания».
Отмечено повышение толерантности к физическим нагрузкам у пациентов, страдающих ишемической болезнью сердца и стенокардией, принимающих препарат Изокет спрей. Изосорбида динитрат способствует снижению нагрузки на миокард, улучшая качество жизни у пациентов, страдающих сердечной недостаточностью. Кроме того, за счет снижения притока крови к правому предсердию препарат снижает давление в малом круге кровообращения и способствует уменьшению симптомов отека легких.
При применении препарата в форме спрея изосорбида динитрат быстро абсорбируется в системный кровоток. Активное вещество абсорбируется на всей площади слизистой оболочки
коронарные артерии —
увеличение коронарного кровотока
рта, поэтому терапевтический эффект наступает быстрее, чем при применении препарата в форме таблеток. Действие препарата развивается в течение 1-3 мин после применения. Пик концентрации активного вещества в крови отмечается спустя 3-6 мин после применения. При использовании препарата в форме спрея или аэрозоля отсутствует эффект первого прохождения изосорбида динитрата через печень. Препарат метаболизируется в печени с образованием фармакологически активных метаболитов: изосорбида-2-мононитрата и изосорбида-5-мононитрата. Биодоступность препарата составляет около 60-100%, что значительно выше биодоступности пероральных форм изосорбида динитрата. Выводится почками в виде фармакологически активных метаболитов,
Таблица 2. Сравнение препарата Изокет спрей с сублингвальными нитратами
Изокет спрей Сублингвальные таблетки
Отсутствует прохождение через печень Часть препарата (проглатываемая) проходит первый этап метаболизма через печень
Большая площадь всасывания Меньше площадь всасывания
Быстрое всасывание Более длительное всасывание
Для достижения эффекта требуется меньшее количество действущего вещества Для достижения эффекта требуется больше препарата
Более быстрое наступление клинического эффекта Медленнее наступает клинический эффект
период полувыведения изосорбида-2-мононитрата составляет от 1,5 до 2 ч, изосорбида-5-мононитрата — от 4 до 6 ч.
Таким образом, Изокет спрей имеет ряд существенных преимуществ для купирования болевого синдрома в сравнении с сублингвальными нитратами (табл. 2). Следует также отметить, что экспериментальные исследования на животных не обнаружили тератогенного действия изосорбида динитрата.
Скорейшее купирование болевого синдрома для облегчения субъективного состояния больного при приступе стенокардии — первостепенная задача врача. Изокет спрей для сублингвального применения имеет быстрое начало действия за счет лекарственной формы в виде аэрозоля, оказывает длительный защитный эффект за счет длительно действующих метаболитов, позволяет точно дозировать препарат, имеет удобную форму выпуска и упаковки. При каждом нажатии на распылитель равное количество раствора разбрызгивается в виде мельчайших капелек. Он легко проникает сквозь слизистую оболочку рта и в считанные секунды попадает в кровоток. При применении изосорбида динитрата в виде сублингвального спрея действие препарата начинается спустя 30 с и продолжается в течение 120 мин (2 ч).
ЛИТЕРАТУРА
1. Рекомендации Европейского общества кардиологов — 2013.
2. Беленков Ю.Н., Оганов Р.Г. Национальное руководство по кардиологии. ГЭОТАР-Медиа, 2012.
3. Мазур Н. Роль нитратов в лечении кардиологических больных в соответствии с принципами доказательной медицины и рекомендации по их практическому применению. Медиасфера, 2007.
4. Змушко Е.И., Белозеров Е.С. Лекарственные препараты. СПб.: Питер, 2000.
5. Косарев В.В. Фармакотерапия. Самара: Медицина, 1994.
6. Машковский М.Д. Лекарственные средства: В 2 т. Т. 1. М.: Новая волна, 2002.
7. Синев Д.Н., Гуревич И.Я. Пособие для фармацевтов аптек. М.: Медицина, 1982.
8. Фармакологический словарь. Сост. П.М. Фадеева. М.: Медицина, 2003.
9. Moncada S, Higgs A. The L-arginine — nitric oxide pathway. N Engl J Med,, 1993, 329: 2002-2012.4.
10. Cohn JN, Archibald DG, Zische S et al. Effect of vasodilator therapy on mortality in chronic congestive heart failure: results of veterans administration Cooperative Study. A comparison of enalapril with hydralazine-isosorbide dinitrate in the treatment of chronic congestive heart failure. N Engl J Med, 1991, 325: 303-310.
11. Horowitz JD. Tolerance induction during therapy with long — acting nitrates: how extensive is the «Collateral demage»? Cardiovasc Drugs Ther, 2004, 18: 1: 11-12.16.
12. Kosmicki MA, Szwed H, Sadowski Z. Antiischemic response to sublingual nitroglycerin during oral administration of isosorbide dinitrate in patients with stable angina pectoris: when does cross tolerance occur? Cardiovasc Drugs Ther, 2004, 18: 1: 47-55.17.
13. Webb DJ, Muirhead GJ, Wulff M et al. Sildenafil citrate potentiates the hypotensive effects of nitric oxide donor drugs in male patients with stable angina. J Am Coll Cardiol, 2000, 36: 25-31.
14. Doucet S, Malekianpour M, Theroux P et al. Randomized trial comparing intravenous nitroglycerin and heparin for treatment of unstable angina secondary to restenosis after coronary artery angioplasty Circulation, 2000, 101: 955-61.
15. Bussmann WD, Passek D, Seidel W, Kaltenbach M. Reduction of CK and CK-MB indexes of infarct size by intravenous nitroglycerin. Circulation, 1981, 63: 615-22.
cyberleninka.ru
Локализация боли при стенокардии — Лечение гипертонии
Предынфарктное состояние: симптомы, причины, неотложная помощь
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ишемическая болезнь сердца многие годы сохраняет лидирующие позиции в причинах наступления смерти от инфаркта миокарда. По данным ВОЗ, летальность от патологий сердца и сосудов в ближайшие 20 лет будет неуклонно расти, а количество умерших будет ежегодно увеличиваться на 5 млн. человек. Именно профилактика инфаркта миокарда может воспрепятствовать таким неутешительным прогнозам. Она заключается в раннем выявлении и своевременном лечении того состояния, которое предшествует некрозу сердечной мышцы, т. е. предынфарктного состояния.
Такой термин выразительно подчеркивается всю опасность возможных осложнений. Предынфарктным состоянием называют прогрессирующую нестабильную стенокардию на запущенной стадии, которая, без оказания своевременной помощи, может привести к развитию инфаркта миокарда. Оно не сопровождается инфарктными изменениями на ЭКГ и длится днями или неделями, сопровождаясь прогрессирующим сужением коронарных сосудов и постоянно усугубляющимся нарушением кровоснабжения сердечной мышцы. Именно поэтому его выделяют в отдельное клиническое состояние. В это статье мы ознакомим вас с основными формами проявления, симптомами, методами диагностики и неотложной помощи при предынфарктном состоянии.
Основные формы проявления
Понятие «предынфарктное состояние» объединяет в себя все разновидности нестабильной стенокардии и проявляет себя такими типами этой патологии:
- Развивающаяся впервые стенокардия напряжения.
- Прогрессирующая стенокардия напряжения.
- Появление стенокардии покоя после возникающей ранее стенокардии напряжения.
- Ранняя постинфарктная стенокардия.
- Стенокардия Принцметала.
- Стенокардия после коронарного шунтирования.
Симптомы
Заподозрить предынфарктное состояние можно по наличию болевых ощущение в грудной клетке, которые сопровождаются выраженной слабостью, одышкой и бледностью кожных покровов.
Развитию предынфарктного состояния предшествуют:
- стрессы;
- нервное перенапряжение;
- физической переутомление;
- гипертонические кризы;
- прием чрезмерных доз алкоголя или частое курение;
- тепловой удар;
- переохлаждение;
- интенсивные спортивные тренировки;
- передозировка лекарств и др.
Основным проявлением предынфарктного состояния является ярко выраженный болевой синдром, который часто сопровождается повышением артериального давления.
В отличие от обычных эпизодов стенокардии, он либо не купируется Нитроглицерином, либо требует принятия более высоких его доз. В течение дня у больного может возникать до 30 таких приступов.
Болевой синдром носит длительный характер, и боли становятся более интенсивными. При типичной симптоматике предынфарктного состояния боль локализируется за грудиной и отдает в правую половину тела (грудину, руку, шею, ключицу, нижнюю челюсть). При повторном появлении стенокардии она может менять свою интенсивность и локализацию.
У больного появляются такие дополнительные симптомы:
- выраженная слабость;
- головокружение;
- поверхностное дыхание;
- одышка;
- ощущения перебоев в работе сердца;
- холодный пот;
- бледности или пепельный цвет лица;
- беспокойство и возбуждение;
- страх смерти.
В некоторых случаях эти симптомы дополняются удушьем и тошнотой.
При атипичном течении предынфарктного состояния боль может локализироваться только под левой лопаткой, в шее, плече (в любом), в верхней области живота. Ее интенсивность может быть незначительной.
В некоторых случаях атипичный приступ предынфарктного состояния протекает без появления болевого синдрома. Он может проявлять себя такими симптомами:
- астматическими: кашель, затрудненное дыхание, одышка;
- церебральными: резкая слабость, головокружение, предобморочное состояние;
- абдоминальными: боли в животе, тошнота, икота, рвота, метеоризм;
- аритмическими: сердцебиение и перебои в работе сердца.
Атипичная клиника предынфарктного состояния более характерна для пожилых людей: 79-90 лет.
Предынфарктное состояние сопровождается спазмом коронарной артерии, который вызывается в месте локализации атеросклеротической бляшки. Спазм сосуда приводит к резкому ухудшению кровотока, вызывающего кислородное голодание миокарда и нарушение его питания. Кроме этого, спазмирование артерии сопровождается повреждением ее внутренней оболочки и образованием тромба, который дополнительно уменьшает просвет сосуда и может увеличиваться в размерах.
Образование большого тромба приводит к полному прекращению кровотока в коронарной артерии. Такое течение предынфарктного состояния уже через 15 минут приводит к началу инфаркта миокарда, а через 6-8 часов пораженный участок сердечной мышцы полностью поддается некрозу.
Как отличить предынфарктное состояние от инфаркта?
Всем пациентам с признаками ишемии миокарда должен быть обеспечен постельный режим и оказана неотложная помощь.
Впервые возникающая боль за грудиной стенокардического характера всегда является первым предвестником инфаркта, т. к. сужение сосуда более, чем на 50%, может стать причиной некроза миокарда. Особенно опасны кардиалгии, возникающие в состоянии покоя.
Большинство больных с предынфарктным состоянием ранее переносили приступы стенокардии и отмечают такие изменения:
- изменилась локализация, распространенность, интенсивность или продолжительность боли;
- появились жалобы, которых не было ранее;
- изменились обстоятельства, при которых появляется боль;
- приступы боли стали появляться чаще;
- прием Нитроглицерина не оказывает прежнего эффекта.
По этим изменениям можно заподозрить развитие предынфарктного состоянии. Они должны стать обязательным поводом для безотлагательного обращения к врачу!
В условиях стационара для исключения наступления инфаркта миокарда обязательно проводятся следующие исследования:
- ЭКГ;
- биохимический анализ крови на КФК (креатинфосфокиназу), миоглобин и МВ-фракции;
- ЭХО-КГ;
- коронарография.
Неотложная помощь на догоспитальном этапе
Первая доврачебная помощь больному с предынфарктным состоянием оказывается так же, как и при приступе нестабильной стенокардии:
- Обеспечить больному постельный режим в удобном для него положении (обычно, боль легче переносится в положении полусидя).
- Вызвать бригаду «Скорой помощи».
- Исключить любую нагрузку.
- Успокоить больного, дав принять ему настойку пустырника, валерьяны, Корвалол или Валокардин.
- Обеспечить приток свежего воздуха и оптимальный температурный режим.
- Снять стесняющую дыхание одежду.
- Дать больному принять таблетку Аспирина 300 мг или Клопидогреля 300 мг.
- Дать больному под язык таблетку Нитроглицерина или такие препараты, как Нитролингвал, Изокет, Нитроминат. При отсутствии эффекта прием повторить через 2-3 минуты. В течении приступа нельзя давать более трех доз нитратных препаратов.
- Сосчитать пульс больного и измерить артериальное давление. При выраженной тахикардии дать больному Анаприлин (1-2 таблетки), при артериальной гипертензии – Клофелин (1 таблетка сублингвально).
- В некоторых случаях, при сильных болях допускается прием обезболивающего средства: Баралгина, Смазмалгона, Седальгина.
При предынфарктном состоянии купирования обычного приступа стенокардии недостаточно, и больного необходимо обязательно госпитализировать в отделение реанимации.
Неотложная помощь и лечение в стационаре
После госпитализации в отделение реанимации больному незамедлительно проводят все диагностические мероприятия, позволяющие отличить предынфарктное состояние от инфаркта. Для купирования приступа нестабильной стенокардии проводится внутривенное введение раствора Нитроглицерина, которое позволяет снять спазм с коронарных артерий.
В дальнейшем тактика устранения предынфарктного состояния мало чем отличается от лечения инфаркта миокарда. Она направлена на предупреждение развития некроза сердечной мышцы.
Медикаментозная терапия включает в себя препараты таких групп:
- спазмолитики;
- антикоагулянты;
- антиагреганты;
- нитратные препараты;
- ингибиторы АПФ;
- бета-блокаторы;
- противоаритмические средства.
Во время после пребывания в стационаре больной должен соблюдать строгий постельный режим и специальную диету, которая назначается при инфаркте миокарда. Двигательная активность расширяется постепенно, по показаниям врача.
При выраженном сужении коронарных артерий больному назначается хирургическое лечение, т. к. только операция, проведенная не позже, чем через 3-6 часов после появления интенсивной боли, позволяет предотвратить некроз сердечной мышцы. Для предупреждения инфаркта миокарда могут выполняться такие хирургические вмешательства:
- аорто-коронарное шунтирование;
- стентирование коронарной артерии.
После выписки из стационара врач дает больному следующие рекомендации:
- постоянный контроль артериального давления;
- постоянный прием лекарственных препаратов;
- наблюдение у кардиолога с контролем показателей липопротеидов и холестерина;
- соблюдение диеты;
- отказ от вредных привычек;
- полноценный отдых;
- здоровый образ жизни.
Помните о том, что предынфарктное состояние всегда является неотложным, оно требует своевременного оказания доврачебной помощи и немедленной госпитализации больного в реанимацию! Только такая тактика позволяет избежать развития инфаркта миокарда и может предупредить возможную смерть больного.
Наша статья поможет вам вовремя выявить признаки этого жизнеугрожающего состояния, и вы сможете оказать своевременную помощь себе или своему близкому человеку.
Нестабильная стенокардия: симптомы и лечение По своим клиническим проявлениям и прогностическому значению нестабильная стенокардия занимает промежуточную фазу между стабильной стенокардией и инфа…
Ночная гипертония: что делать и как лечить?
У здорового человека уровень артериального давления днем немного выше, чем ночью, так как первая половина суток – это время активных действий. Но иногда бывает так, что артериальная гипертензия возникает после сна.
Такое состояние доставляет массу неудобств, поэтому многие хотят знать его причины и способы устранения.
Увеличение АД связано с индивидуальными особенностями организма, оно зависит от различных обстоятельств. Несмотря на то, что давление надо контролировать, мало кто замеряет его показатели каждый день, а особенно при отсутствии симптомов болезни.
Именно по этим причинам не всегда удается своевременно обнаружить наличие гипертонии.
Чтобы артериальная гипертензия была выявлена вовремя важно знать, у кого вероятность повышения АД ночью и утром больше. С этой целью следует определить причины возникновения такого состояния.
Почему появляется ночная гипертония?
Часто уровень АД поднимается при наличии сбоев в сердечно-сосудистой системе, что отражается на работе других органов и систем.
Кроме того, причины АГ могут крыться в дисфункции вегетативной нервной системы, контролирующей процессы, действующие в организме ночью и днем. Также она регулирует функционирование сосудов, адаптируя их к бодрствованию либо сну.
Еще ночная гипертензия может напоминать о себе в таких случаях:
- Возрастные изменения. Происходят во всех органах и системах, из-за чего появляются разные отклонения.
- Гормональные сбои. Чрезмерная выработка гормонов отражается на функционировании различных органов, включая сердце и сосуды.
- Злоупотребление соленой пищей.
- Ночная активность. Когда человек работает или просто не спит по ночам, то его вегетативная нервная система пытается адаптироваться к такому образу жизни, из-за чего бывает высокое давление утром после сна.
- Болезни внутренних органов. Различные заболевания почек и сердца практически всегда провоцируют развитие гипертонии.
- Поздний прием пищи.
- Употребление спиртных напитков.
К тому же артериальная гипертензия может возникнуть вследствие эмоционального перенапряжения. Так, кода человек постоянно нервничает на протяжении дня, то ночью его мозг все равно остается активным, ведь он не перестает обрабатывать поступившую информацию, вследствие чего увеличиваются показатели АД.
Более того, причины гипертонии часто заключаются в малоподвижном образе жизни, из-за чего вегетативная система также перестраивается, так как в этом случае активность днем и ночью незначительная. Еще давление часто увеличивается вследствие вредного образа жизни, например, из-за табакокурения, что приводит к различным нарушениям и осложнениям.
Поэтому крайне важно пересмотреть образ жизни: заняться спортом, сбалансировать рацион, отказаться от вредных привычек и не забывать о здоровом сне. В противном случае появляются такие неблагоприятные симптомы как:
- развитие хронических болезней;
- невозможность управлять транспортным средством;
- рассеянность;
- отсутствие концентрации внимания;
- забывчивость.
Ночная гипертония: медикаментозное лечение
на
Если ночная гипертензия возникает не часто, то это явление нормальное и особо тревожится не стоит. Однако, когда повышение АД стабильное, тогда необходимо провести лечение.
Но перед тем как принимать какие-либо меры, необходимо подтвердить наличие заболевания. Для этого надо регулярно проводить суточный мониторинг.
Однако такие мероприятия должен выполнять доктор, так как самостоятельно сделать это достаточно сложно. Затем нужно выявить, что именно поспособствовало отклонению и насколько оно тяжелое.
Терапия ночной гипертонии подразумевает прием определенных антигипертензивных средств, принадлежащих к различным группам:
- диуретики;
- бета-адреноблокаторы;
- ингибиторы АПФ;
- антагонисты кальция.
Так, для понижения АД могут назначаться мочегонные средства, главное предназначение которых – выведение лишней жидкости из организма. Сегодня чаще всего используются такие диуретики, как Клопамид, Индапамид, Хлортиазид и Гидрохлортиазид. Помимо мочегонного эффекта и нормализации давления, такие препараты сохраняют в организме калий, который другие виды мочегонных лекарств выводят.
В-блокаторы уменьшают частоту сокращений сердца и периферическое сосудистое сопротивление. К таким препаратам относится Вискен, Атенолол, Метопролол, Локрен и другие. Их назначают при обструктивном бронхите, брадикардии (редкое сердцебиение) и бронхиальной астме, сопровождающейся артериальной гипертензией.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ингибиторы АПФ препятствуют синтезу ренина в почках, который влияет на уровень АД. К этой группе средств относятся:
- Спираприл;
- Метиоприл;
- Престариум;
- Капотен;
- Цилазаприл;
- Моэкс и другое.
Ингибиторы АПФ увеличивают просвет коронарных сосудов, стабилизируют периферическое кровообращение и приводят к ремиссии гипертрофии ЛЖ сердца.
Антагонисты кальция блокируют кальциевые каналы, находящиеся в сосудистых стенках, расширяя просвет сосудов, благодаря чему понижается давление. Распространенные БКК – это Амлодипин, Коринфар и Фелодипин, воздействующие на сосуды, а Верапамил влияет именно на работу сердца. Однако после приема блокаторов кальциевых каналов могут развиться такие побочные эффекты, как отечность, головная боль и головокружение.
Главная задача пациента во время лечения лекарственными средствами заключается в своевременном приеме лекарственных препаратов и постоянном контроле артериального давления.
Народное и профилактическое лечение ночного давления
При незначительном и периодическом увеличении показателей АД можно прибегнуть к нелекарственным методам избавления от гипертонии, таким как:
- лечебная физкультура;
- фитотерапия;
- ароматерапия;
- иглоукалывание;
- массаж и прочее.
Профилактические мероприятия в первую очередь направлены на локализацию причин возникновения болезни и изменение образа жизни. С этой целью следует заняться дыхательной гимнастикой, физкультурой, обогатить рацион свежими овощами, фруктами, кисломолочной продукцией. Также важно не курить и не употреблять спиртное, уменьшить количество нервных перенапряжений, стрессов и соблюдать режим дня.
Следует помнить, что ночная гипертензия требует своевременного лечения, так как при его отсутствии могут развиться осложнения, угрожающие жизни:
- нестабильна стенокардия;
- гипертонические кризы 1 и 2 типа;
- мозговой инсульт;
- аритмия сердца;
- острый инфаркт;
- кислородное голодание различных органов.
Видео в этой статье расскажет, как можно защитить себя от высокого давления и не допустить развития ночной гипертонии.
на
lechenie-gipertoniya.ru
причины, симптомы, диагностика и лечение

Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Общие сведения
Стенокардия – форма ИБС, характеризующаяся приступообразными болями в области сердца, вследствие острой недостаточности кровоснабжения миокарда. Различают стенокардию напряжения, возникающую при физических или эмоциональных нагрузках, и стенокардию покоя, возникающую вне физического усилия, чаще по ночам. Кроме болей за грудиной проявляется ощущением удушья, бледностью кожных покровов, колебаниями частоты пульса, ощущениями перебоев в работе сердца. Может вызывать развитие сердечной недостаточности и инфаркта миокарда.
Как проявление ишемической болезни стенокардия встречается почти у 50% пациентов, являясь самой частой формой ИБС. Распространенность стенокардии выше среди мужчин – 5-20% (против 1-15% среди женщин), с возрастом ее частота резко возрастает. Стенокардия, ввиду специфической симптоматики, также известна как «грудная жаба» или коронарная болезнь сердца.
Развитие стенокардии провоцируется острой недостаточностью коронарного кровотока, вследствие которой развивается дисбаланс между потребностью кардиомиоцитов в поступлении кислорода и ее удовлетворением. Нарушение перфузии сердечной мышцы приводит к ее ишемии. В результате ишемии нарушаются окислительные процессы в миокарде: происходит избыточное накопление недоокисленных метаболитов (молочной, угольной, пировиноградной, фосфорной и других кислот), нарушается ионное равновесие, уменьшается синтез АТФ. Эти процессы вызывают сначала диастолическую, а затем и систолическую дисфункцию миокарда, электрофизиологические нарушения (изменения сегмента ST и зубца Т на ЭКГ) и, в конечном итоге, развитие болевой реакции. Последовательность происходящих в миокарде изменений носит название «ишемического каскада», в основе которого лежит нарушение перфузии и изменение метаболизма в сердечной мышце, а заключительным этапом является развитие стенокардии.
Кислородная недостаточность особенно остро ощущается миокардом во время эмоционального или физического напряжения: по этой причине приступы стенокардии чаще случаются при усиленной работе сердца (во время физической активности, стресса). В отличие от острого инфаркта миокарда, при котором в сердечной мышце развиваются необратимые изменения, при стенокардии расстройство коронарного кровообращения носит преходящий характер. Однако если гипоксия миокарда превышает порог его выживаемости, то стенокардия может перерасти в инфаркт миокарда.
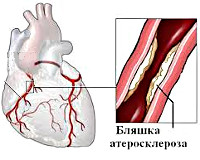
Стенокардия
Причины стенокардии
Ведущей причиной стенокардии, как и ишемической болезни сердца, является вызванное атеросклерозом сужение коронарных сосудов. Приступы стенокардии развиваются при сужении просвета коронарных артерий на 50-70%. Чем выраженнее атеросклеротический стеноз, тем тяжелее протекает стенокардия. Степень тяжести стенокардии также зависит от протяженности и локализации стеноза, от количества пораженных артерий. Патогенез стенокардии часто носит смешанный характер, и наряду с атеросклеротической обструкцией могут иметь место процессы тромбообразования и спазма коронарных артерий.
Иногда стенокардия развивается только в результате ангиоспазма без атеросклерозирования артерий. При ряде патологий желудочно-кишечного тракта (диафрагмальной грыже, желчнокаменной болезни и др.), а также инфекционно-аллергических заболеваниях, сифилитических и ревматоидных поражениях сосудов (аортит, периартериит, васкулит, эндартериит) может развиваться рефлекторный кардиоспазм, вызванный нарушением высшей нервной регуляции венечных артерий сердца — так называемая, рефлекторная стенокардия.
Факторы риска
На развитие, прогрессирование и проявление стенокардии влияют модифицируемые (устранимые) и немодифицируемые (неустранимые) факторы риска.
К немодифицируемым факторам риска стенокардии относятся пол, возраст и наследственность. Уже отмечалось, что мужчины наиболее подвержены риску возникновения стенокардии. Эта тенденция преобладает до 50-55 лет, т. е. до наступления менопаузальных изменений в женском организме, когда снижается выработка эстрогенов – женских половых гормонов, «защищающих» сердце и коронарные сосуды. После 55 лет стенокардия встречается у лиц обоего пола приблизительно с равной частотой. Часто стенокардия наблюдается у прямых родственников пациентов, страдающих ИБС или перенесших инфаркт миокарда.
На модифицируемые факторы риска стенокардии человек имеет возможность повлиять или исключить их из своей жизни. Нередко эти факторы тесно взаимосвязаны, и уменьшение негативного влияния одного устраняет другой. Так, уменьшение жиров в потребляемой пище ведет к снижению холестерина, массы тела и артериального давления. В число устранимых факторов риска стенокардии входят:
- Гиперлипидемия. У 96% пациентов со стенокардией обнаруживается повышение холестерина и др. липидных фракций, обладающих атерогенным действием (триглицеридов, липопротеинов низкой плотности), что ведет к отложению холестерина в артериях, питающих миокард. Повышение липидного спектра, в свою очередь, усиливает процессы тромбообразования в сосудах.
- Ожирение. Обычно возникает у лиц, употребляющих высококалорийную пищу с чрезмерным содержанием животных жиров, холестерина и углеводов. Пациентам со стенокардией необходимо ограничение холестерина в питании до 300 мг, поваренной соли – до 5 г, увеличение употребления пищевой клетчатки – более 30 г.
- Гиподинамия. Недостаточная физическая активность предрасполагает к развитию ожирения и нарушению липидного обмена. Воздействие сразу нескольких факторов одновременно (гиперхолестеринемия, ожирение, гиподинамия) играет решающую роль в возникновении стенокардии и ее прогрессировании.
- Курение. Курение сигарет повышает в крови концентрацию карбоксигемоглобина – соединения угарного газа и гемоглобина, вызывающего кислородное голодание клеток, в первую очередь кардиомиоцитов, спазм артерий, повышение АД. При наличии атеросклероза курение способствует раннему проявлению стенокардии и повышает риск развития острого инфаркта миокарда.
- Артериальная гипертония. Часто сопровождает течение ИБС и способствует прогрессированию стенокардии. При артериальной гипертензии из-за повышения систолического АД возрастает напряжение миокарда и увеличивается его потребность в получении кислорода.
- Анемия и интоксикации. Эти состояния сопровождаются снижением доставки кислорода к сердечной мышце и провоцируют приступы стенокардии, как на фоне коронарного атеросклероза, так и при его отсутствии.
- Сахарный диабет. При наличии сахарного диабета риск ИБС и стенокардии повышается в 2 раза. Диабетики с 10-летним стажем заболевания страдают выраженным атеросклерозом и имеют худший прогноз в случае развития стенокардии и инфаркта миокарда.
- Увеличение относительной вязкости крови. Способствует процессам тромбообразования в месте развития атеросклеротической бляшки, повышает риск тромбоза коронарных артерий и развития опасных осложнений ИБС и стенокардии.
- Психоэмоциональный стресс. Сердце при стрессе работает в условиях повышенной нагрузки: развивается ангиоспазм, возрастает АД, ухудшается снабжение миокарда кислородом и питательными веществами. Поэтому стресс является мощным фактором, провоцирующим стенокардию, инфаркт миокарда, внезапную коронарную смерть.
В число факторов риска стенокардии также включают иммунные реакции, дисфункцию эндотелия, повышенную частоту сердечных сокращений, преждевременную менопаузу и прием гормональных контрацептивов у женщин и др.
Сочетание 2-х и более факторов, даже выраженных умеренно, увеличивает суммарный риск развития стенокардии. Наличие факторов риска должно учитываться при определении лечебной тактики и вторичной профилактики стенокардии.
Классификация
По международной классификации, принятой ВОЗ (1979 г.) и Всесоюзным кардиологическим научным центром (ВКНЦ) АМН СССР (1984 г.), выделяют следующие виды стенокардии:
Стенокардию напряжения — протекает в виде преходящих приступов загрудинных болей, вызываемых эмоциональными или физическими нагрузками, повышающими метаболические потребности миокарда (тахикардия, повышение АД). Обычно боли исчезают в покое или купируются приемом нитроглицерина. Стенокардия напряжения включает:
Впервые возникшую стенокардию – продолжительностью до 1 мес. от первого проявления. Может иметь различное течение и прогноз: регрессировать, перейти в стабильную или прогрессирующую стенокардию.
Стабильную стенокардию – продолжительностью свыше 1 мес. По способности пациента переносить физические нагрузки подразделяется на функциональные классы:
- I класс – хорошая переносимость обычных физических нагрузок; развитие приступов стенокардии вызывается чрезмерными нагрузками, выполняемыми длительно и интенсивно;
- II класс – обычная физическая активность несколько ограничена; возникновение приступов стенокардии провоцируется ходьбой по ровной местности более чем на 500 м, подъемом по лестнице более чем на 1 этаж. На развитие приступа стенокардии оказывают влияние холодная погода, ветер, эмоциональное возбуждение, первые часы после сна.
- III класс – обычная физическая активность резко ограничена; приступы стенокардии вызываются ходьбой в привычном темпе по ровной местности на 100-200 м, подъемом по лестнице на 1 этаж.
- IV класс – стенокардия развивается при минимальной физической нагрузке, ходьбе менее чем на 100 м, среди сна, в покое.
Прогрессирующую (нестабильную) стенокардию – увеличение тяжести, продолжительности и частоты приступов в ответ на привычную для пациента нагрузку.
Спонтанную (особую, вазоспастическую) стенокардию – обусловленную внезапным спазмом коронарных артерий. Приступы стенокардии развиваются только в покое, в ночные часы или рано утром. Спонтанная стенокардия, сопровождающаяся подъемом сегмента ST, называется вариантной, или стенокардией Принцметала.
Прогрессирующая, а также некоторые варианты спонтанной и впервые возникшей стенокардии объединяются в понятие «нестабильная стенокардия».
Симптомы стенокардии
Типичным признаком стенокардии являются боли за грудиной, реже левее грудины (в проекции сердца). Болевые ощущения могут быть сжимающими, давящими, жгущими, иногда – режущими, тянущими, сверлящими. Болевая интенсивность может быть от терпимой до весьма выраженной, заставляющей пациентов стонать и кричать, испытывать страх близкой смерти.
Боли иррадиируют преимущественно в левую руку и плечо, нижнюю челюсть, под левую лопатку, в эпигастральную область; в атипичных случаях – в правую половину туловища, ноги. Иррадиация боли при стенокардии обусловлена ее распространением от сердца к VII шейному и I—V грудными сегментам спинного мозга и далее по центробежным нервам к иннервируемым зонам.
Боль при стенокардии чаще возникает в момент ходьбы, подъема по лестнице, усилия, стресса, может возникать в ночные часы. Приступ боли продолжается от 1 до 15-20 минут. Факторами, облегчающими приступ стенокардии, являются прием нитроглицерина, положение стоя или сидя.
Во время приступа пациент испытывает нехватку воздуха, старается остановиться и замереть, прижимает руку к груди, бледнеет; лицо принимает страдальческое выражение, верхние конечности холодеют и немеют. Вначале пульс учащается, затем урежается, возможно развитие аритмии, чаще экстрасистолии, повышение АД. Затянувшийся приступ стенокардии может перерасти в инфаркт миокарда. Отдаленными осложнениями стенокардии служат кардиосклероз и хроническая сердечная недостаточность.
Диагностика
При распознавании стенокардии учитывают жалобы пациента, характер, локализацию, иррадиацию, продолжительность болей, условия их возникновения и факторы купирования приступа. Лабораторная диагностика включает исследование в крови общего холестерина, АСТ и АЛТ, липопротеидов высокой и низкой плотности, триглицеридов, лактатдегидрогеназы, креатинкиназы, глюкозы, коагулограммы и электролитов крови. Особую диагностическую значимость имеет определение кардиальных тропонинов I и Т — маркеров, свидетельствующих о повреждении миокарда. Выявление этих миокардиальных белков говорит о произошедшем микроинфаркте или инфаркте миокарда и позволяет предупредить развитие постинфарктной стенокардии.
ЭКГ, снятая на высоте приступа стенокардии, выявляет снижение ST-интервала, наличие отрицательного зубца Т в грудных отведениях, нарушения проводимости и ритма. Суточное ЭКГ-мониторирование позволяет зафиксировать ишемические изменения или их отсутствие при каждом приступе стенокардии, ЧСС, аритмии. Возрастающая перед приступом частота сердечных сокращений позволяет думать о стенокардии напряжения, нормальная ЧСС – о спонтанной стенокардии. ЭхоКГ при стенокардии выявляет локальные ишемические изменения и нарушения сократимости миокарда.
Велгоэргометрия (ВЭМ) является пробой, показывающей, какую максимальную нагрузку может перенести пациент без угрозы развития ишемии. Нагрузка задается с помощью велотренажера до достижения субмаксимальной ЧСС с одновременной записью ЭКГ. При отрицательной пробе субмаксимальная ЧСС достигается за 10-12 мин. в отсутствие клинических и ЭКГ-проявлений ишемии. Положительной считается проба, сопровождающаяся в момент нагрузки приступом стенокардии или смещением ST-сегмента на 1 и более миллиметр. Выявление стенокардии также возможно путем индуцирования контролируемой преходящей ишемии миокарда с помощью функциональных (чрезпищеводная стимуляция предсердий) или фармакологических (изопротереноловой, пробы с дипиридамолом) нагрузочных тестов.
Сцинтиграфия миокарда проводится с целью визуализации перфузии сердечной мышцы и выявления в ней очаговых изменений. Радиоактивный препарат таллий активно поглощается жизнеспособными кардиомиоцитами, а при стенокардии, сопровождающейся коронаросклерозом, выявляются очаговые зоны нарушения перфузии миокарда. Диагностическая коронарография проводится для оценки локализации, степени и распространенности поражения артерий сердца, что позволяет определиться в выборе способа лечения (консервативного или хирургического).
Лечение стенокардии
Направлено на купирование, а также предупреждение приступов и осложнений стенокардии. Препаратом первой помощи при приступе стенокардии служит нитроглицерин (на кусочке сахара держать во рту до полного рассасывания). Облегчение боли обычно наступает через 1-2 минуты. Если приступ не купировался, нитроглицерин можно использовать повторно с интервалом 3 мин. и не более 3-х раз (ввиду опасности резкого падения АД).
Плановая медикаментозная терапия стенокардии включает прием антиангинальных (антиишемических) препаратов, уменьшающих потребность сердечной мышцы в кислороде: нитратов пролонгированного действия (пентаэритритила тетранитрата, Изосорбида динитрата и др.), b-адреноблокаторов (анаприлина, окспренолола и др.), молсидомина, блокаторов кальциевых каналов (верапамила, нифедипина), триметазидина и др.
В лечении стенокардии целесообразно применение антисклеротических препаратов (группы статинов — ловастатина, симвастатина), антиоксидантов (токоферола), антиагрегантов (ацетилсалициловой к-ты). По показаниям проводится профилактика и лечение нарушений проводимости и ритма; при стенокардии высокого функционального класса выполняется хирургическая реваскуляризация миокарда: баллонная ангиопластика, аортокоронарное шунтирование.
Прогноз и профилактика
Стенокардия является хронической инвалидизиpующей патологией сердца. При прогрессировании стенокардии высок риск развития инфаркта миокарда или летального исхода. Систематическое лечение и вторичная профилактика способствуют контролю за течением стенокардии, улучшению прогноза и сохранению трудоспособности при ограничении физических и эмоциональных нагрузок.
Для эффективной профилактики стенокардии необходимо исключение факторов риска: снижение избыточного веса, контроль за АД, оптимизация диеты и образа жизни и т. д. В качестве вторичной профилактики при уже установленном диагнозе стенокардии необходимо избегать волнений и физических усилий, профилактически принимать нитроглицерин перед нагрузками, осуществлять профилактику атеросклероза, проводить терапию сопутствующих патологий (сахарного диабета, заболеваний ЖКТ). Точное следование рекомендациям по лечению стенокардии, прием пролонгированных нитратов и диспансерный контроль кардиолога позволяют достичь состояния длительной ремиссии.
www.krasotaimedicina.ru

