Медикаментозное лечение мочекаменной болезни у мужчин и женщин
Лечение мочекаменной болезни
Тактика лечения подбирается с учетом состояния больного, уровня снижения функции почек, наличия в них структурных изменений, вида, локализации и размеров камней.
В первую очередь схема современного лечения мочекаменной болезни включает назначение диеты. Она определяется в зависимости от типа камней:
- При уратных камнях – нужно исключить мясо, рыбу, алкоголь;
- При фосфатных камнях – не употреблять молочные продукты, овощи и фрукты;
- При оксалатных камнях – необходимо ограничить все продукты, содержащие витамин С, чай, картофель.
Кроме этого, рекомендуется усиленный питьевой режим и ограничение соли до 5 гр. в сутки.
При мочекаменной болезни назначают несколько групп медикаментов:
- Мочегонные (диуретики) – показаны при небольших камнях и могут ускорить их выведение;
- Препараты для коррекции обмена – их подбирают также в зависимости от вида конкрементов;
- Антиагреганты;
- Препараты, улучшающие кровоток в почках;
- Ангиопротекторы;
- Медикаменты, восстанавливающие функцию почек;
- Антибиотики при присоединении инфекции;
- Обезболивающие средства (кроме анальгина) или миотропные спазмолитики при болевом синдроме.
Особую осторожность при выборе медикаментов стоит соблюдать при лечении мочекаменной болезни у женщин в период беременности, так как многие лекарственные средства противопоказаны во время вынашивания ребенка.
Если нет тенденции к самостоятельному отхождению камней или консервативная терапия не дает эффекта, показано хирургическое лечение. В качестве альтернативы может быть использована ударно-волновая литотрипсия – современная методика, основанная на дроблении камней электрогидравлическими волнами. Она менее травматична, чем открытая операция, но имеет противопоказания: нарушения свертываемости крови, сердечнососудистые заболевания, пиелонефрит, ожирение. Также УВТ не применяется в качестве метода лечения мочекаменной болезни у женщин во время беременности.
Она менее травматична, чем открытая операция, но имеет противопоказания: нарушения свертываемости крови, сердечнососудистые заболевания, пиелонефрит, ожирение. Также УВТ не применяется в качестве метода лечения мочекаменной болезни у женщин во время беременности.
Современные аспекты медикаментозного лечения пациентов с мочекаменной болезнью
В статье проанализированы современные направления медикаментозного лечения (спазмолитическая, литокинетическая, цитратная терапия) пациентов, страдающих мочекаменной болезнью. Несмотря на развитие современных методов лечения, сохраняется необходимость в использовании фармакологических препаратов, поскольку их применение позволяет снизить риск рецидивного камнеобразования за счет коррекции биохимических изменений в крови и моче, а также способствует отхождению конкрементов.Таблица 1. Лекарственные препараты, применяемые в лечении пациентов с мочекаменной болезнью
Таблица 2. Медикаментозное лечение пациентов с МКБ и специфическими нарушениями мочи
Мочекаменная болезнь (МКБ) занимает одно из ведущих мест в структуре урологических заболеваний, что обусловлено ее распространенностью и склонностью к рецидивированию. По официальным данным Минздрава России, за период 2002–2012 гг. абсолютное количество больных МКБ увеличилось на 25,1% и составило не менее 787 555 человек. Примерно в 65–70% случаев болезнь диагностируется у лиц в возрасте 20–25 лет, то есть в наиболее трудоспособном периоде жизни. По мировым данным, показатели распространенности уролитиаза варьируют от 1 до 20%. В странах с высоким уровнем жизни, таких как Швеция, Канада или США, заболеваемость МКБ превышает 10% [1–4]. Известно, что наиболее распространенными являются кальциевые камни, на долю которых приходится не менее 80% (85–90% – оксалатно-кальциевые, 1–10% – фосфатно-кальциевые, 5% – оксалат и фосфат кальция в сочетании с мочевой кислотой), реже встречаются мочекислые (5–10%), струвитные (5–15%) и цистиновые (1–3%) камни [5, 6].
Современные технологии дистанционной литотрипсии и рентген-эндоскопической хирургии (чрескожная нефролитотрипсия, уретероскопия) позволяют максимально эффективно избавить больного от камня. Однако ни один из существующих методов удаления мочевого камня не решает проблему камнеобразования, что требует в послеоперационном периоде комплексных методов лечения и метафилактики [7, 8]. Разнообразные метаболические нарушения и типы камнеобразования определяют применение тех или иных лекарственных препаратов и их комбинаций в комплексном лечении больных МКБ (табл. 1 и 2) [9].
Важным этапом в лечении больных МКБ является купирование почечной колики с помощью комбинаций различных препаратов: метамизола, диклофенака, индометацина, ибупрофена, трамадола. По рекомендациям Европейской ассоциации урологов (European Association of Urology) 2016 г., при выборе препарата первой линии лечения следует отдавать предпочтение нестероидным противовоспалительным средствам. Они эффективно купируют боль у пациентов с почечной коликой и превосходят по обезболивающему эффекту опиаты. Однако необходимо учитывать, что диклофенак и ибупрофен повышают риск сердечно-сосудистых осложнений. Диклофенак противопоказан пациентам с сердечной недостаточностью, ишемической болезнью сердца, заболеваниями периферических артерий и цереброваскулярной патологией. При наличии высокого риска сердечно-сосудистых осложнений диклофенак применяют только в вынужденных случаях. Ввиду того что увеличение дозы и длительности терапии повышает риск осложнений, препараты должны назначаться в наименьших дозах и на возможно минимальный период времени [10–12].
Для купирования приступа почечной колики используют и спазмолитические препараты, которые способствуют отхождению мелких конкрементов, а также уменьшают отек тканей в зоне локализации камня. Наибольшее применение в урологической практике нашел миотропный спазмолитик дротаверин (Но-шпа). Препарат селективно блокирует содержащуюся в гладкомышечных клетках мочевых путей фосфодиэстеразу 4, что ведет к повышению концентрации циклического аденозинмонофосфата.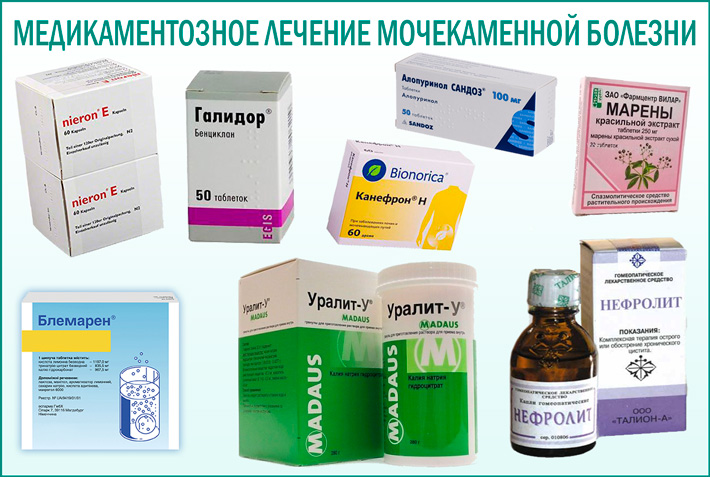 Последнее связано с релаксацией мускулатуры, уменьшением отека и воспаления, в патогенезе которых принимает участие фосфодиэстераза 4 [13].
Последнее связано с релаксацией мускулатуры, уменьшением отека и воспаления, в патогенезе которых принимает участие фосфодиэстераза 4 [13].
Важным аспектом ведения больных нефролитиазом является правильный подбор медикаментозной экспульсивной (литокинетической) терапии, способствующей отхождению конкрементов или их фрагментов. Литокинетическая терапия включает в себя две основные группы препаратов: альфа-адреноблокаторы и растительные диуретики.
Тамсулозин – один из наиболее часто используемых альфа-1-адреноблокаторов в урологии. Фармакологическое действие препарата при МКБ обусловлено снижением тонуса гладких мышц мочевыводящих путей, что ведет к купированию приступа почечной колики, облегчает и ускоряет отхождение камней мочеточника [14, 15]. Клиническая эффективность данной группы препаратов также подтверждается исследованиями, продемонстрировавшими увеличение частоты отхождения конкрементов на фоне приема доксазозина, теразозина, альфузозина и силодозина. Назначение тамсулозина и нифедипина безопасно и эффективно для пациентов с почечной коликой при конкрементах, локализованных в дистальном отделе мочеточника. Однако тамсулозин значительно лучше, чем нифедипин, купирует приступ почечной колики, облегчает и ускоряет отхождение камней мочеточника [16, 17].
До настоящего времени сохраняет актуальность такое направление консервативного лечения, как использование препаратов растительного происхождения. Они применяются:
- улучшения самостоятельного отхождения конкрементов, в том числе и их фрагментов после дистанционной литотрипсии;
- профилактики обострений хронических воспалительных заболеваний органов мочеполовой системы, главным образом хронического пиелонефрита [18].
Преимуществом фитопрепаратов является минимальное количество побочных реакций и нежелательных лекарственных взаимодействий, а также возможность длительного приема, что очень важно в метафилактике рецидива МКБ.
В лечении больных МКБ давно (более 60 лет) и эффективно применяется фитотерапия эфирными маслами (терпенами). Литокинетическое действие данной группы препаратов обусловлено совокупностью диуретического, противовоспалительного и спазмолитического свойств. Основное фармакологическое действие терпенов заключается в снятии спазма гладкой мускулатуры чашечно-лоханочной системы и мочеточника, а также в усилении почечного кровотока, что приводит к увеличению диуреза. Кроме того, терпены в высоких концентрациях обладают бактериостатическим эффектом.
Одним из препаратов, основу которого составляет особая комбинация растительных терпенов, является Роватинекс (Мединторг). В состав препарата входят анетол 4 мг, борнеол 10 мг, камфен 15 мг, пинен (альфа и бета) 31 мг, фенхон 4 мг, цинеол 3 мг. Анетол, борнеол и камфен оказывают диуретическое, противовоспалительное (антибактериальное) действие, а также усиливают почечный кровоток. Пинен (альфа и бета) и фенхон ответственны за спазмолитический и противовоспалительный (антибактериальный) эффект, цинеол – за противовоспалительный (антибактериальный) эффект. Установлено, что Роватинекс оказывает спазмолитическое действие, способствует отхождению камней и их фрагментов, уменьшает выраженность болевого синдрома, усиливает почечный кровоток, улучшая функцию почек и повышая диурез. Сочетая в себе противовоспалительные и противомикробные свойства по отношению к грамположительным и грамотрицательным микроорганизмам, Роватинекс усиливает фармакологический эффект антимикробных препаратов. Назначение препарата повышает процент отхождения фрагментов камней после дистанционной литотрипсии на фоне снижения интенсивности болевого синдрома. Препарат Роватинекс способствует снижению лейкоцитурии, увеличению суточного диуреза и стабилизации рН мочи. Прием препарата не сопровождается развитием осложнений, побочных эффектов, что позволяет принимать его в течение длительного времени в составе комплексной литокинетической терапии и для метафилактики рецидивного камнеобразования [19].
В качестве составляющей части литокинетической терапии и метафилактики МКБ зарекомендовал себя растительный комбинированный препарат Канефрон Н (Бионорика). Входящие в состав Канефрона Н эфирные масла и фенолкарболовые кислоты оказывают антисептическое, спазмолитическое, противовоспалительное действие на органы мочевой системы, обладают диуретическим эффектом, потенцируют эффект антибактериальной терапии [20].
К группе растительных лекарственных средств относится также биологически активная добавка НефраДоз (Штада) – фитокомплекс из семи растительных соединений, обладающих литокинетическим действием. Установлено, что НефраДоз статистически достоверно снижает плотность мочи за счет диуретического эффекта, уменьшает бактериурию и лейкоцитурию, снижает концентрацию уратов, оксалатов и фосфатов, а также повышает частоту отхождения фрагментов камней после дистанционной литотрипсии на фоне ослабления интенсивности боли [21]. Кроме того, в состав НефраДоза входит растительный полифенол ресвератрол. Ресвератрол характеризуется противоопухолевым, нейропротективным, кардиопротективным, противовоспалительным, антидиабетическим и антибактериальным действием.
Если купирование почечной колики и восстановление нарушенного пассажа мочи не могут быть достигнуты лекарственными средствами и эффект от проводимой консервативной терапии отсутствует, прибегают к дренированию верхних мочевых путей или экстренной дезинтеграции (литоэкстракции) камня с помощью дистанционной литотрипсии, уретероскопии и т.д.
Особое внимание следует уделить больным уратным нефролитиазом, поскольку у них возможно хемолитическое растворение (цитратный литолиз) конкрементов. Этот процесс основан на ощелачивании мочи посредством перорального приема цитратных смесей или двууглекислого натрия. Главным показателем правильно протекающего процесса хемолиза (литолиза) является динамика рН мочи. Необходимо поддерживать рН мочи в диапазоне 6,2–6,8, при этом следует назначать и дозировать цитраты не по однократному исследованию рН мочи, а по средним показателям суточного колебания рН (утро, обед, вечер).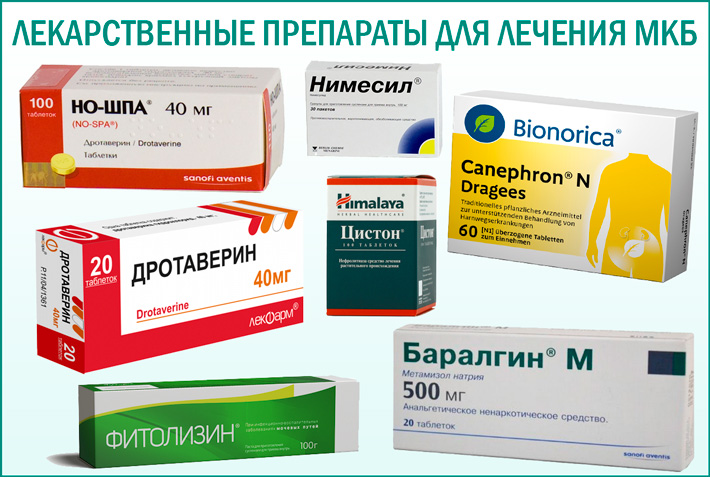 В пределах данных значений рН хемолиз наиболее эффективен, а при более высоких значениях рН возрастает риск формирования конкрементов из фосфата кальция [22]. Ощелачивание мочи с параллельным применением тамсулозина позволяет достичь более высокой частоты полного избавления от конкрементов, расположенных в дистальном отделе мочеточника [23].
В пределах данных значений рН хемолиз наиболее эффективен, а при более высоких значениях рН возрастает риск формирования конкрементов из фосфата кальция [22]. Ощелачивание мочи с параллельным применением тамсулозина позволяет достичь более высокой частоты полного избавления от конкрементов, расположенных в дистальном отделе мочеточника [23].
К препаратам для цитратной терапии относится Блемарен (Эспарма). В составе препарата преобладает лимонная кислота, а значительную часть буферной функции выполняет гидрогенкарбонат калия. Пониженное содержание натрия в препарате способствует ускоренному растворению мочевой кислоты в почечных канальцах и предотвращает их дальнейшую кристаллизацию. Вышеперечисленные свойства обеспечивают дозозависимое смещение рН мочи от кислого до нейтрального или щелочного, причем кислотно-основное состояние крови не изменяется. Цитрат связывает ионы кальция от желудочно-кишечного тракта, где он снижает всасывание кальция, до мочевых путей, где этот эффект наиболее активен ввиду наибольшей концентрации цитрата. Кроме того, стабилизируя растворы, цитрат препятствует процессам кристаллизации в моче. Комплексное влияние цитрата на физико-химическое состояние мочи приводит к повышению растворимости уратов, кальцинатов и в первую очередь оксалатов, комплексных магний-аммониевых фосфатов и некоторых других солей, способствуя торможению камнеобразования и растворению уже сформировавшихся конкрементов [24].
В качестве одного из лекарственных средств для литолиза зарекомендовал себя также препарат Уралит-У (Мадаус). Уралит-У является смесью щелочных солей, которые сочетаются со слабыми кислотами. Фармакологический эффект препарата основан на регулировании pH мочи и длительном поддержании реакции мочи в пределах значений щелочной среды (pH 6,2–7,5), при которых соли мочевой кислоты находятся в растворе и не образуют конкрементов. Соль щелочных металлов и слабой кислоты, выделяясь с мочой, сдвигает pH мочи в щелочную сторону (до 6,2–7,5), что определяет повышение степени диссоциации и растворимости мочевой кислоты. Биодоступность Уралита-У составляет около 100%. Препарат быстро и практически в полном объеме всасывается из пищеварительного тракта. Выводится из организма вместе с мочой, во время лечения электролитный баланс крови не изменяется [25].
Биодоступность Уралита-У составляет около 100%. Препарат быстро и практически в полном объеме всасывается из пищеварительного тракта. Выводится из организма вместе с мочой, во время лечения электролитный баланс крови не изменяется [25].
Таким образом, несмотря на развитие современных методов лечения (дистанционная литотрипсия, чрескожная нефролитотрипсия, уретероскопия), необходимость в использовании фармакологических препаратов сохраняется, поскольку комплексная медикаментозная терапия позволяет снизить риск рецидивного камнеобразования за счет коррекции биохимических изменений в крови и моче, а также способствует отхождению конкрементов.
Лечение мочекаменной болезни
Что такое мочекаменная болезнь?
Мочекаменная болезнь – распространенное заболевание, от которого страдает до 5 % населения. Патологии подвержено до 40 % урологических больных. У 2/3 пациентов она встречается в трудоспособном возрасте и приводит к инвалидности в каждом пятом случае. МКБ характеризуется формированием камней в мочевых путях, преимущественно в почечных чашечках, однако симптомы болезни начинают беспокоить пациента при их дислокации в лоханку, мочеточник, мочевой пузырь, мочеиспускательный канал. Обычно камни образуются в одной из почек, но почти у трети пациентов камнеобразование имеет двусторонний характер.
Почему эта болезнь возникает?
Причины образования и роста камней у больных разные. Моча является пересыщенным солевым раствором, в котором могут легко образоваться и выпасть в осадок кристаллы солей, однако, благодаря наличию буферных систем, она остается без свободных кристаллов с момента ее образования в дистальных канальцах нефрона до выведения ее из организма. Формирование кристаллов в моче происходит при повреждении буферных систем или при появлении первичного ядра кристаллизации, сочетающегося с застойными явлениями в мочевых путях. Нарушения обменных процессов в почечных канальцах нефронов (тубулопатии) могут приводить к развитию уролитиаза.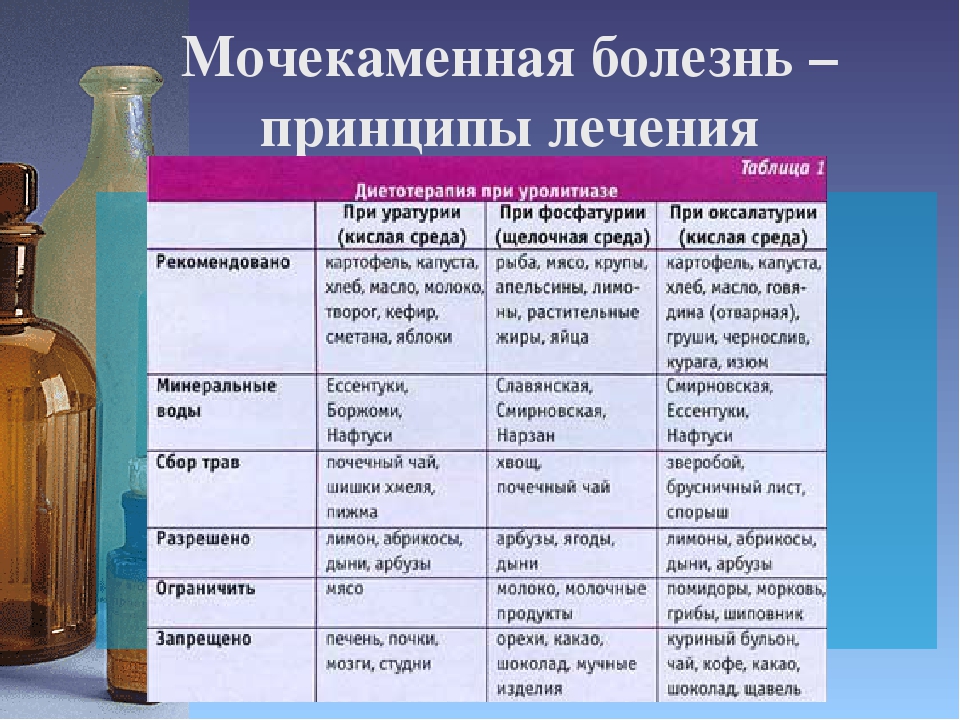 При тубулопатиях (оксалурии, цистинурии, аминоацидурии и т.д.) в почке скапливаются вещества, которые идут на построение камня. Обычно усугубляют процесс внешние неблагоприятные факторы, к которым относятся высокие температуры и влажность воздуха, насыщенность питьевой воды минеральными солями, приводящими к повышению потоотделения и обезвоживанию организма, что повышает концентрацию солей в моче и способствует их кристаллизации. Характер питания, недостаток или избыток некоторых питательных веществ, гормональные дисфункции, пороки развития, нейрогенные дискинезии, воспалительные и паразитарные заболевания мочевых путей, травмы почек предрасполагают к возникновению конкрементов.
При тубулопатиях (оксалурии, цистинурии, аминоацидурии и т.д.) в почке скапливаются вещества, которые идут на построение камня. Обычно усугубляют процесс внешние неблагоприятные факторы, к которым относятся высокие температуры и влажность воздуха, насыщенность питьевой воды минеральными солями, приводящими к повышению потоотделения и обезвоживанию организма, что повышает концентрацию солей в моче и способствует их кристаллизации. Характер питания, недостаток или избыток некоторых питательных веществ, гормональные дисфункции, пороки развития, нейрогенные дискинезии, воспалительные и паразитарные заболевания мочевых путей, травмы почек предрасполагают к возникновению конкрементов.
Какие симптомы могут беспокоить пациента?
Обычно формирование и рост камня в почках протекают бессимптомно, но при возникновении нарушения оттока мочи, вызванного камнем, может появиться яркая клиническая картина.
-
Боль является самым частым симптомом уролитиаза. Характер и выраженность болей зависят от локализации, подвижности, величины, формы камня. Боли могут быть тупыми и острыми, локализоваться в поясничной области или в животе слева и справа, могут усиливаться при движении, отдавать по ходу мочеточника, в паховую область. Иногда приступ правосторонней почечной колики может симулировать острый аппендицит и другие заболевания брюшной полости.
-
Примесь крови в моче часто наблюдается при нефролитиазе, но ее нельзя считать постоянным симптомом. Покраснение мочи обнаруживается после приступа болей и может иметь разную выраженность – от яркого красного окрашивания со сгустками крови до микрогематурии, диагностируемой только при микроскопическом исследовании мочи. Учитывая данное обстоятельство, регулярное лабораторное исследование мочи (общий анализ) может помочь заподозрить наличие МКБ до появления ее ярких клинических проявлений.
-
При локализации камней в нижней трети мочеточника вследствие рефлекторных влияний могут появиться учащенные, затрудненные, болезненные мочеиспускания малыми порциями мочи.
 Болевой синдром в поясничной области может быть стертым. Нередко таких больных ошибочно лечат от простатита, цистита, гиперплазии предстательной железы.
Болевой синдром в поясничной области может быть стертым. Нередко таких больных ошибочно лечат от простатита, цистита, гиперплазии предстательной железы.
Какие методы диагностики необходимо использовать?
Необходимо комплексное обследование пациента, состоящее из сбора жалоб, анамнеза болезни, внешнего осмотра, пальпации и перкуссии, лабораторного исследования мочи и крови. Из инструментальных методов используются УЗИ почек, обзорная рентгенография органов мочевой системы, иногда трансректальное исследование органов малого таза при подозрении на камень в нижней трети мочеточника. Оценить как морфологическое, так и функциональное состояние почек и мочеточников, определить, находится ли видимая на обзорной урограмме тень в проекции мочевых путей, помогает экскреторная (внутривенная) урография. В сомнительных случаях, при подозрении на рентгеннеконтрастные камни выполняется мультиспиральная компьютерная томография.
В зависимости от клинической ситуации, размера, локализации, плотности камня определяется тактика дальнейшего лечения. Консервативная терапия, направленная на выведение камней из мочевых путей, оправдана при небольших размерах камней, примерно до 5 мм. Более крупные камни чаще всего нуждаются в фрагментации различными способами (ультразвуковой дистанционной литотрипсией, контактной эндоскопической литотрипсией, перкутанной нефролитотрипсией, лапароскопической уретеро/приелолитотрипсией). Камни, состоящие из солей мочевой кислоты, можно подвергать растворению без применения оперативных методик.
Вы можете записаться на прием к врачу, позвонив по телефону +7 (812) 325-00-03 или оставив онлайн-заявку.
Лечение мочекаменной болезни в Центре эндоурологии и лечения мочекаменной болезни ЕМС в Москве
Мочекаменная болезнь (МКБ) – это заболевание, которое характеризуется нарушением обмена веществ с дальнейшим образованием камней в мочевыводящей системе (почках, мочеточниках, мочевом пузыре и уретре). Среди причин обменных нарушений, приводящих к образованию мочевых камней, определённую роль играют наследственный/генетический фактор (цистинурия, ксантинурия, первичная гипероксалурия и т.д.), малоподвижный образ жизни, неправильное питание, недостаточное употребление жидкости, экологические факторы (неблагоприятный состав питьевой воды), заболевания эндокринной системы (гиперпаратиреоидизм), почек (нефрокальциноз), желудочно-кишечного тракта (болезнь Крона, синдром кишечной мальабсорбции, последствия некоторых операций), различные причины нарушений оттока мочи из почек и мочевого пузыря (сужение/стриктура мочеточника, уретероцеле, пузырно-мочеточниковый рефлюкс, аденома предстательной железы и др.). Мочевые камни образуются в результате выпадения в осадок и кристаллизации солей и органических веществ, растворенных в моче, и отличаются размером, расположением, рентгенологическими характеристиками (контрастные и неконтрастные), причинами их образования и минеральным составом.
Среди причин обменных нарушений, приводящих к образованию мочевых камней, определённую роль играют наследственный/генетический фактор (цистинурия, ксантинурия, первичная гипероксалурия и т.д.), малоподвижный образ жизни, неправильное питание, недостаточное употребление жидкости, экологические факторы (неблагоприятный состав питьевой воды), заболевания эндокринной системы (гиперпаратиреоидизм), почек (нефрокальциноз), желудочно-кишечного тракта (болезнь Крона, синдром кишечной мальабсорбции, последствия некоторых операций), различные причины нарушений оттока мочи из почек и мочевого пузыря (сужение/стриктура мочеточника, уретероцеле, пузырно-мочеточниковый рефлюкс, аденома предстательной железы и др.). Мочевые камни образуются в результате выпадения в осадок и кристаллизации солей и органических веществ, растворенных в моче, и отличаются размером, расположением, рентгенологическими характеристиками (контрастные и неконтрастные), причинами их образования и минеральным составом.
Распространенность. Заболеванием страдает около 3% населения Земли, оно диагностируется в 32-40% случаев всех урологических болезней, и находится на втором месте после инфекционно-воспалительной патологии мочеполовых органов. Может быть выявлено в любом возрасте, но, как правило, мужчины болеют этим заболеванием в 3 раза чаще, чем женщины. Зачастую камни образуются в одной почке, но примерно в 15% случаев мочекаменная болезнь носит двусторонний характер.
Признаки мочекаменной болезни
Камни могут долгое время не беспокоить человека, но когда они начинают нарушать отток мочи, появляется сильная боль — почечная колика. Появляется острая боль в спине и в пояснице, как правило, с одной стороны. Также пациент может испытывать проблемы с мочеиспусканием.&nbsh3;
Опасность камней в почках
При отстутствии лечения может развиваться острое воспаление (пиелонефрит). Совместно с почечной коликой воспаление может приводить к потере функции почки, или, по-другому, к ее отказу, а в некоторых случаях — даже к летальному исходу из-за развития тяжелейшего инфекционного процесса. &nbsh3;
&nbsh3;
Диагностика
&nbsh3;
Процесс диагностики включает в себя следующие процедуры:
1. Консультация и осмотр врачом-урологом, сбор подробного анамнеза;
2. УЗИ почек, верхних и нижних мочевых путей;
3. Выполнение мультиспиральной компьютерной томографии (МСКТ) или обзорной и экскреторной урографии;
4. Анализы крови и мочи;
5. Анализ минерального состава удалённого или самостоятельно отошедшего камня.
Лечение
&nbsh3;
Общая схема лечения включает в себя разрушение (удаление) конкремента и коррекцию метаболических нарушений (профилактику повторного камнеобразования). Урологическая клиника ЕМС оснащена на самом высоком уровне, а врачи отделения эндоурологии и мочекаменной болезни владеют всеми современными методами лечения МКБ и способны выполнить любую сложнейшую высокотехнологичную операцию круглосуточно.
В составе Урологической клиники EMC работает специализированная Клиника почечной колики, оказывающая в круглосуточном режиме весь спектр экстренной помощи пациентам: выезд бригады скорой помощи, снятие боли, проведение диагностики (УЗИ, КТ и лабораторная диагностика), в случае необходимости — удаление камня.
Мы проводим лечение при МКБ, в том числе беременным женщинам.
Методики лечение МКБ, применяемые в ЕМС
-
Медикаментозное лечение, способствующее снятию боли при почечной колике и отхождению камня небольших размеров в сочетании с современным физиотерапевтическим воздействием (различные ультразвуковые, лазерные и другие методики).
-
Контактная литотрипсия (КЛТ) – эндоскопическое разрушение и удаление переместившихся из почки в мочеточник камней, а также камней почки и мочевого пузыря трансуретральным доступом (доступ через уретру или мочеиспускательный канал без разрезов и проколов). Операция проводится с использованием ультратонких безопасных гибких эндоскопов (уретероскопов) и лазерных систем эффективного контактного дробления камней.
 Камни мочевого пузыря разрушаются через специальный уретроцистоскоп с помощью ультразвуковой, механической и лазерной энергии.
Камни мочевого пузыря разрушаются через специальный уретроцистоскоп с помощью ультразвуковой, механической и лазерной энергии. -
Перкутанная или чрескожная нефролитотомия/литотрипсия/литолапаксия. Клиника урологии ЕМС – лидер по лечению крупных (коралловидных) и осложнённых камней почек в России. Такие камни удаляются при помощи перкутанной нефролитотомии, которую также называют пункционной нефролитолапаксией или чрескожной контактной нефролитотрипсией. В Урологической клинике ЕМС используется уникальная методика перкутанного доступа через небольшой прокол (менее 1 см) для разрушения камней мочевого пузыря (перкутанная цистолитотрипсия), что позволяет избежать травмы уретры эндоскопом. Это особенно важно для мужчин. Данная методика является высокоэффективной, минимально инвазивной (без больших разрезов и открытой операции, как это было раньше) и требует пребывания в стационаре в большинстве случаев не более 1-2 дней.
-
Лекарственный литолиз (растворение некоторых типов камней). Метод позволяет растворить камни (в основном из мочевой кислоты и ее солей) без операции и литотрипсии. Данная методика должна проводиться сугубо под контролем уролога, так как при неправильном лечении можно не только не растворить камни, но и спровоцировать их дальнейший рост.
Метафилактика (профилактика) МКБ
По результатам исследования состава мочевого камня и выявленных нарушений обмена веществ назначается специфическая диета с ограничением или увеличением приёма определённых продуктов и компонентов пищи, увеличением количества употребляемой жидкости. Подвергаются коррекции выявленные расстройства эндокринной системы, устраняются выявленные причины нарушения оттока мочи (стриктура уретры, аденома простаты, стриктура мочеточника, сужение лоханочно-мочеточникового сегмента), проводится лечение инфекции мочевых путей и пузырно-мочеточникового рефлюкса и т. д. Профилактические мероприятия являются обязательным компонентом комплексного лечения пациентов и залогом длительного или даже полного избавления от заболевания.
д. Профилактические мероприятия являются обязательным компонентом комплексного лечения пациентов и залогом длительного или даже полного избавления от заболевания.
Врачи отделения эндоурологии и мочекаменной болезни Урологической клиники ЕМС владеют всеми современными методиками лечения патологии, обладают навыками работы на лазерных, ультразвуковых и дистанционных ударно-волновых системах ведущих мировых производителей. Команда специалистов способна решать самые сложные задачи и избавить от мочевых камней любой локализации, размеров и сложности. Специалисты клиники готовы прийти Вам на помощь и в неотложной ситуации, и в осуществлении планового хирургического и консервативного лечения МКБ.
Медикаментозное лечение мочекаменной болезни при помощи цитратной терапии
Статья опубликована на с. 74-78
Мочекаменная болезнь (МКБ), или уролитиаз, — заболевание, морфологическим субстратом которого является образование конкрементов в мочевыводящих путях и сопутствующие этому изменения мочевого тракта. Данное заболевание характеризуется повсеместной распространенностью и множеством этиологических и патогенетических факторов. Также оно является одним из самых часто встречающихся заболеваний почек, наблюдается приблизительно у 3–4 % всего населения земного шара, у 2 % населения Европы. В нашей стране самая высокая ежегодная заболеваемость наблюдается в Донецкой области и составляет 5,3 на 10 000 населения. Заболевание относится к группе дисметаболических нефропатий.
Причинами дисметаболических нефропатий являются: застой мочи, инфекции мочеполовой системы, приобретенные и унаследованные нарушения обмена веществ (мочевой кислоты, щавелевой кислоты, кальция, цистина и др.), эндокринные заболевания, онкологические заболевания, лучевая терапия, прием некоторых лекарственных препаратов (фторхинолонов, возможна реакция на блокаторы рецепторов к ангиотензину).
При этом ведущими причинами наиболее часто встречаемых оксалатурии и уратурии являются либо наследственные дефекты, либо нарушения диеты (повышенное потребление мяса и др.), хронические воспалительные поражения кишечника. Другими эндогенными факторами могут быть эндокринные заболевания, такие как сахарный диабет, гиперфункция паращитовидных желез, гипер- или гиповитаминоз. Существуют данные о комбинации наследственных ферментопатий и выявленного нарушения эмбриогенеза у взрослых пациентов с дисметаболической нефропатией.
К экзогенным (и потенциально модифицируемым) факторам можно отнести особенности питьевого и пищевого режима, прием лекарственных препаратов, климатические особенности региона проживания и др.
Согласно одному из проведенных исследований, опубликованному в журнале Europеan Urology, МКБ ассоциирована с физическими и психическими нарушениями, приводящими к клинически значимому ухудшению качества жизни. В рамках этого исследования было отобрано 115 человек, обращавшихся к врачу по поводу МКБ на протяжении 5 лет, каждый из которых заполнил специализированные опросники, такие как SF36® (анкета из 36 вопросов касательно качества жизни и медицинской помощи). Авторы пришли к выводу, что существует множество влияний уролитиаза на качество жизни пациентов, которые стоит учитывать при выборе тактики лечения при различных типах МКБ [1].
Конкременты можно разделить на те, которые образовались вследствие инфекции (инфекционные), и те, которые не были вызваны инфекцией (неинфекционные), а также конкременты, возникшие вследствие генетических нарушений, и конкременты, образовавшиеся как побочное явление при приеме лекарств (лекарственные). Выделяют оксалатную, уратную, цистиновую, фосфатную, карбонатную дисметаболическую нефропатии. Эти же нефропатии могут встречаться в различных комбинациях, что осложняет течение заболевания.
Чаще болеют мужчины (соотношение мужчины/женщины составляет 3 : 1), за исключением конкрементов инфекционной этиологии — струвитных камней, которые чаще встречаются у женщин.
Ниже представлены различные виды конкрементов, встречающихся при уролитиазе, и их химический состав (табл. 1).
Чаще всего в клинической практике встречаются кальциевые, представленные солями фосфорной и щавелевой кислоты (фосфаты и оксалаты), и уратные конкременты (соли мочевой кислоты).
У большинства пациентов наблюдается мочевой синдром с лейкоцитурией и/или эритроцитурией. Также в моче можно выявить белок и цилиндры, что является показателем повреждения гломерулярного фильтра.
Прогрессирование заболевания проявляется в виде развития интерстициального нефрита, что в дальнейшем приводит к склерозу и атрофии паренхимы почки. Это, в свою очередь, усугубляет течение заболевания и способствует прогрессивному ухудшению функции почек с развитием хронической почечной недостаточности.
Согласно последним рекомендациям Европейской ассоциации урологов (ЕАУ, 2013), первым диагностическим методом исследования при подозрении на МКБ должно быть ультразвуковое исследование (УЗИ) ввиду его безопасности и дешевизны [2]. Этот метод позволяет выявить, кроме наличия конкрементов, степень расширения верхних мочевыводящих путей. Этот метод также наиболее чувствителен и специфичен при размере конкрементов более 5 мм и их почечной локализации (96 и 100 % соответственно).
Обзорная рентгенография обладает меньшими чувствительностью и специфичностью (44–77 и 80–88 %), однако с ее помощью можно определить рентгеноконтрастность конкрементов. Напомним, что уратные конкременты нерентгеноконтрастны.
Существует множество методов лечения, профилактики и метафилактики (комплекс мероприятий по предупреждению рецидива уролитиаза после проведенного первичного лечения) МКБ. Огромную долю терапии МКБ составляет медикаментозная терапия, которая остается весьма эффективной [3].
Первым правилом является рекомендация пить много воды, увеличивая количество мочи. Людям с риск-фактором МКБ или имевшей место МКБ предлагается больше пить при занятиях спортом или любой деятельности, которая вызывает повышенное потоотделение. Критерием достаточного количества потребления жидкости является диурез 1,5–2 л.
Критерием достаточного количества потребления жидкости является диурез 1,5–2 л.
Следующее правило — изменение пищевого рациона. Например, при уратной нефропатии важным является придерживаться диеты с ограниченным содержанием белка (пуринов — мясные субпродукты, такие как печень, язык и сладкое мясо, анчоусы, сардины, бекон, говядина, цветная капуста, треска, ветчина, телятина и оленина). При оксалатной нефропатии необходимо потреблять богатые оксалатами и кальцием продукты одновременно. При этом оксалаты и кальций будут связываться друг с другом в желудке и кишечнике до попадания в почки, что сделает менее вероятным образование камней в почках. Изолированное снижение оксалатов в продуктах питания малоэффективно.
Далее обязательными являются постоянный контроль и, при необходимости, коррекция уровня pH мочи. Последнее осуществляется при помощи диеты и лекарственных препаратов, представляющих собой буферные системы для поддержания pH на оптимальном уровне 6,5–7, таких как цитратные препараты. Натуральные цитраты содержатся в лимонаде (смешивание сока лайма или лимона с водой и заменителем сахара). Цитратные препараты входят в обязательный курс лечения пациентов с МКБ, согласно последним рекомендациям ЕАУ (2013) [3]. Препараты с комбинацией цитрата натрия и цитрата калия являются универсальными для лизиса уратных конкрементов и метафилактики кальциевых, так как снижают выведение кальция и улучшают растворимость оксалата кальция.
Кроме того, ввиду рентгенонегативности уратных конкрементов проведение дистанционной литотрипсии (ДЛТ) возможно только под контролем УЗИ и ограничено только возможностью дробления конкрементов, локализованных в почке. Поэтому нередко единственным способом избежать контактной уретеролитотрипсии является применение цитратной терапии.
В норме суточная экскреция цитратов должна быть более 1,9 ммоль/1,73 м2/сут (365 мг/1,73 м2/сут) у мужчин и более 1,6 ммоль/1,73 м2/сут (310 мг/1,73 м2/сут) у женщин. При МКБ нередко развивается выраженная гипоцитратурия, требующая постоянного восполнения извне. В связи с этим ЕАУ (2013) формулирует следующие рекомендации (табл. 2).
При МКБ нередко развивается выраженная гипоцитратурия, требующая постоянного восполнения извне. В связи с этим ЕАУ (2013) формулирует следующие рекомендации (табл. 2).
При лечении уратного уролитиаза цитратам отводится ключевая роль, так как с их помощью легче всего корректировать и контролировать уровень pH. Основным фактором в патогенезе уратного уролитиаза является снижение pH мочи менее 6,5. При значении pH выше этой границы образования солей мочевой кислоты не происходит.
Механизмы образования уратных конкрементов, как и влияние на них цитратных препаратов, достаточно полно изучены специалистами. Вместе с тем огромный интерес представляют исследования эффективности цитратов в комплексной терапии пациентов с кальциевыми конкрементами, так как они встречаются чаще всего и не поддаются прямому медикаментозному лизису.
Доказательная база существующих рекомендаций формировалась на основе многочисленных исследований. В одном из них оценивалась эффективность цитратов как в профилактике появления новых, так и в снижении скорости роста существующих кальциевых конкрементов у пациентов после ударноволновой литотрипсии (УВЛ) или чрескожной нефролитотомии (ЧНЛ).
В рамках исследования было задействовано 76 пациентов с кальциевыми конкрементами в анамнезе, которые на момент исследования были удалены или были размером менее 4 мм после проведенных УВЛ или ЧНЛ. Все пациенты независимо распределены на две группы. В одной группе (n = 39) применялся комбинированный препарат цитрата калия и цитрата натрия в дозе 81 мЭкв. Другая группа (n = 37) выступила в качестве контроля. Результаты анализов крови, суточного диуреза и обзорной урографии были оценены через 12 месяцев по сравнению с исходными значениями.
В начале исследования гипоцитратурия наблюдалась у 20 из 39 пациентов (46,05 %) из группы 1 и у 15 из 37 пациентов (40,5 %) группы 2. Через 12 месяцев гипоцитратурия наблюдалась у 3 из 39 (7,69 %) и у 14 из 37 (37,83 %) пациентов из групп 1 и 2 соответственно (p = 0,007). Среди пациентов, у которых конкременты изначально отсутствовали, у 92,3 % пациентов, принимавших препарат, они отсутствовали и через 12 месяцев. В контрольной группе доля пациентов без рецидива составила 57,7 %. Увеличение конкрементов в размере наблюдалось у 7,7 % леченых пациентов и у 54,5 % пациентов из контрольной группы. Авторы пришли к выводу, что комбинация цитрата калия и цитрата натрия оказывает благоприятный эффект у пациентов с кальциевыми конкрементами, препятствуя развитию рецидивов и увеличению конкрементов в размерах [4].
Среди пациентов, у которых конкременты изначально отсутствовали, у 92,3 % пациентов, принимавших препарат, они отсутствовали и через 12 месяцев. В контрольной группе доля пациентов без рецидива составила 57,7 %. Увеличение конкрементов в размере наблюдалось у 7,7 % леченых пациентов и у 54,5 % пациентов из контрольной группы. Авторы пришли к выводу, что комбинация цитрата калия и цитрата натрия оказывает благоприятный эффект у пациентов с кальциевыми конкрементами, препятствуя развитию рецидивов и увеличению конкрементов в размерах [4].
В другом рандомизированном плацебо-контролируемом исследовании оценивалось профилактическое и терапевтическое влияние препаратов цитрата натрия. В исследовании участвовали четыре группы: контрольная группа здоровых мужчин, контрольная группа здоровых женщин, группа мужчин и группа женщин с оксалатными конкрементами. В каждой группе было по 30 человек. В каждой группе 20 человек принимали препарат, содержащий цитрат натрия, 10 человек — плацебо в течение 7 дней. Был проанализирован суточный диурез на трех контрольных точках: в начале исследования, спустя 7 дней приема препарата и 10 дней (спустя 3 дня после отмены). Анализировались био- и физико-химические факторы риска. Также проводилось тестирование их ингибирующих свойств в экспериментах на кристаллизацию. Данные статистически проанализированы при помощи дисперсионного анализа (ANOVA). Результаты показали, что в группе пациентов, принимавших препарат, снизилась кислотность мочи, концентрация в ней оксалата кальция и мочевой кислоты, кристаллизация оксалата кальция. Таким образом, результаты исследования показывают, что препарат с цитратом натрия значительно снижает риск образования кальциевых конкрементов, в частности оксалатов [5].
В схожем исследовании показана эффективность комбинированного введения цитрата натрия и оксида магния в качестве ингибитора образования конкрементов из солей кальция. В результате концентрация оксалатов в моче снизилась на 66,5 % [6].
Также представляют интерес публикации на тему благоприятного эффекта цитрата натрия при уролитиазе, ассоциированном с нефротоксичным влиянием меламина и циануровой кислоты, которые повсеместно встречаются в бытовых товарах и напрямую воздействуют на организм человека. Результаты этого исследования показывают, что цитрат натрия может препятствовать развитию уролитиаза, возникшего вследствие воздействия меламина и циануровой кислоты [7].
Таким образом, сегодня достоверно известно, что цитратная терапия при МКБ демонстрирует высокую эффективность при самых распространенных видах конкрементов и различной их этиологии. Использование препаратов цитрата калия и цитрата натрия оказывает наиболее выраженное благоприятное воздействие в их комбинации друг с другом или в рамках комплексной терапии с другими лекарственными средствами и хирургическим лечением. Согласно рекомендациям ЕАУ (2013), показаниями для лечения цитратными препаратами являются гипоцитратурия, развивающаяся на фоне первичной гипероксалурии (ПГ), кристаллизации оксалата кальция при кишечной гипероксалурии, почечно-тубулярный ацидоз (ПТА), нефрокальциноз на фоне гипероксалурии, цистинурии.
К медикаментозным способам предотвращения кристаллизации оксалата кальция при первичной гипероксалурии относятся диуретики, щелочные цитраты и магний. Тем не менее при терминальной стадии почечной недостаточности для лечения ПГ необходима одновременная трансплантация печени и почки.
Схемы лечения согласно рекомендациям ЕАУ (2013) включают:
— пиридоксин при ПГ 1-го типа: 5–20 мг/кг/сутки в зависимости от выведения оксалата с мочой и переносимости лечения пациентом;
— щелочной цитрат: 9–12 г/сутки для взрослых, 0,1–0,15 мЭкв/кг/сутки для детей;
— магний 200–400 мг/сутки (терапия магнием противопоказана при почечной недостаточности).
При кишечной гипероксалурии показана терапия щелочными цитратами для повышения рН мочи и содержания цитратов (табл. 3).
В терапии почечно-тубулярного ацидоза главная терапевтическая задача заключается в восстановлении кислотно-щелочного равновесия.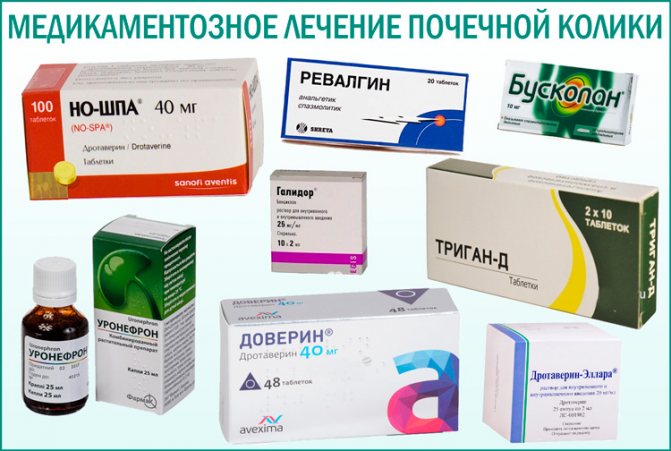 Несмотря на высокий уровень рН мочи при ПТА, подщелачивание с помощью щелочных цитратов или бикарбоната натрия представляется основным способом нормализации метаболических процессов (внутриклеточного ацидоза), связанных с камнеобразованием (ЕАУ, 2013). Щелочная нагрузка снижает канальцевую реабсорбцию цитрата, что, в свою очередь, приводит к нормализации выведения цитрата и в то же время к снижению обмена кальция. В случае полного ПТА эффективность лечения можно контролировать с помощью определения газов венозной крови (избыток оснований ± 2,0 ммоль/л). Если после восстановления кислотно-щелочного равновесия выведение кальция остается повышенным (> 8 ммоль/сутки), снижения выведения кальция с мочой можно добиться назначением тиазидов (табл. 4, 5).
Несмотря на высокий уровень рН мочи при ПТА, подщелачивание с помощью щелочных цитратов или бикарбоната натрия представляется основным способом нормализации метаболических процессов (внутриклеточного ацидоза), связанных с камнеобразованием (ЕАУ, 2013). Щелочная нагрузка снижает канальцевую реабсорбцию цитрата, что, в свою очередь, приводит к нормализации выведения цитрата и в то же время к снижению обмена кальция. В случае полного ПТА эффективность лечения можно контролировать с помощью определения газов венозной крови (избыток оснований ± 2,0 ммоль/л). Если после восстановления кислотно-щелочного равновесия выведение кальция остается повышенным (> 8 ммоль/сутки), снижения выведения кальция с мочой можно добиться назначением тиазидов (табл. 4, 5).
Цистиновые конкременты, согласно рекомендациям ЕАУ (2013), также требуют лечения цитратом калия (табл. 6).
В Украине уже много лет цитратная терапия проводится широко известным препаратом Блемарен, представленным на фармрынке компанией «Эспарма». Это комбинированный препарат цитрата натрия и калия гидрокарбоната, эффективность которого подтверждена многочисленными исследованиями [8]. Блемарен дозируется индивидуально, средняя суточная доза может составлять 6–18 г действующего вещества (2–6 шипучих таблеток в сутки). Шипучие таблетки растворяются в воде или фруктовом соке. Суточная доза распределяется на 3 равные части, которые принимают в течение дня (например, в 8:00, 14:00, 21:00). Контроль за эффективностью Блемарена осуществляют путем определения рН свежей мочи 3 раза в сутки перед очередным приемом препарата. Для этого используют стандартные индикаторные полоски, вложенные в каждую упаковку. Длительность лечения не ограничена.
Bibliography1. Europеan Urology. — 2012, August 62(2).
2. Türk C. (chair), Knoll T. (vice-chair), Petrik A., Sarica K., Skolarikos A., Straub M., Seitz C. European Association of Urology. Guidelines on urolithiasis. — 2013.
3. Руководство Европейской ассоциации урологов 2013 по уролитиазу (сокращенное изложение) // Почки. — 2013. — № 4. — С. 44-54.
Руководство Европейской ассоциации урологов 2013 по уролитиазу (сокращенное изложение) // Почки. — 2013. — № 4. — С. 44-54.
4. Lojanapiwat B., Tanthanuch M., Pripathanont C., Ratchanon S., Srinualnad S., Taweemonkongsap T., Kanyok S., Lammongkolkul S. Alkaline citrate reduces stone recurrence and regrowth after shockwave lithotripsy and percutaneous nephrolithotomy // Int. Braz. J. Urol. — 2011 Sep-Oct. — 37(5). — 611-6.
5. Allie-Hamdulay S., Rodgers A.L. Prophylactic and therapeutic properties of a sodium citrate preparation in the management of calcium oxalateurolithiasis: randomized, placebo-controlled trial // Urol. Res. — 2005 May. — 33(2). — 116-24. Epub 2005 May 4.
6. Kato Y., Yamaguchi S., Yachiku S., Nakazono S., Hori J., Wada N., Hou K. Changes in urinary parameters after oral administration of potassiumsodium citrate and magnesium oxide to prevent urolithiasis // Urology. — 2004 Jan. — 63(1). — 7-11; discussion 11-2.
7. Chen Y.T., Hsuan S.L., Jiann B.P., Chou C.C., Chang S.C., Lee Y.F., Chien M.S., Lee W.C., Tsai F.J., Liao J.W. Effects of sodium citrate on melaminecyanuric acid mixtureinduced urolithiasis in rats // Clin. Chim. Acta. — 2013 Sep 23. — 424. — 76-82. doi: 10.1016/j.cca.2013.05.016. Epub 2013 May 28.
8. Шпоть Е.В., Султанова Е.А. Цитратная терапия мочекаменной болезни // Фарматека. — 2012. — № 4. — С. 10-13.
9. Fink H.A., Akornor J.W., Garimella P.S. et al. Diet, fluid, or supplements for secondary prevention of nephrolithiasis: a systematic review and metaanalysis of randomized trials // Eur. Urol. — 2009. — 56(1). — 72-80.
10. Siener R., Ebert D., Nicolay C. et al. Dietary risk factors for hyperoxaluria in calcium oxalate stone formers // Kidney Int. — 2003. — 63(3). — 1037-1043.
11. Siener R., Glatz S., Nicolay C. et al. The role of overweight and obesity in calcium oxalate stone formation // Obes. Res. — 2004. — 12(1). — 106-113.
12. Straub M. , Strohmaier W.L., Berg W. et al. Diagnosis and metaphylaxis of stone disease. Consensus concept of the National Working Committee on Stone Disease for the upcoming German Urolithiasis Guideline // World J. Urol. — 2005. — 23(5). — 309-323.
, Strohmaier W.L., Berg W. et al. Diagnosis and metaphylaxis of stone disease. Consensus concept of the National Working Committee on Stone Disease for the upcoming German Urolithiasis Guideline // World J. Urol. — 2005. — 23(5). — 309-323.
13. Wabner C.L., Pak C.Y. Effect of orange juice consumption on urinary stone risk factors // J. Urol. — 1993. — 149(6). — 1405-1408.
14. Gettman M.T., Segura J.W. Struvite stones: diagnosis and current treatment concepts // J. Endourol. — 1999 Nov. — 13(9). — 653-8.
15. Straub M., Strohmaier W.L., Berg W. et al. Diagnosis and metaphylaxis of stone disease Consensus concept of the National Working Committee on Stone Disease for the Upcoming German Urolithiasis Guideline // World J. Urol. — 2005 Nov. — 23(5). — 309-23.
16. Coe F.L., Evan A., Worcester E. Kidney stone disease // J. Clin. Invest. — 2005 Oct. — 115(10). — 2598-608.
17. Wagner C.A., Mohebbi N. Urinary pH and stone formation // J. Nephrol. — 2010 Nov-Dec. — 23(Suppl. 16). — S165-9.
18. Takei K., Ito H., Masai M. et al. Oral calcium supplement decreases urinary oxalate excretion in patients with enteric hyperoxaluria // Urol. Int. — 1998. — 61(3). — 192-5.
19. Ettinger B., Citron J.T., Livermore B., Dolman L.I. Chlorthalidone reduces calcium oxalate calculous recurrence but magnesium hydroxide does not // J. Urol. — 1988 Apr. — 139(4). — 679-84.
20. Ohkawa M., Tokunaga S., Nakashima T. et al. Thiazide treatment for calcidiopathichypercalciuria // Br. J. Urol. — 1992 Jun. — 69(6). — 571-6.
21. Wilson D.R., Strauss A.L., Manuel M.A. Comparison of mcalcium nephrolithiasis // Urol. Res. — 1984. — 12. — 39-40.
Мочекаменная болезнь. Камни почек и мочеточников
Опубликовано .
Камень является «вершиной айсберга» патогенетических взаимодействий разных системных механизмов. Это «первый звоночек», указывающий на неполадки, как в организме, так и в функционировании почек и мочевой системы в целом.
Мочекаменная болезнь является «многопричинным» заболеванием, которое характеризуется наличием камня или нескольких камней в почках или в мочевых путях. Это одно из наиболее распространенных урологических заболеваний.
Главными факторами камнеобразования являются врожденные энзимопатии (тубулопатии), пороки анатомического развития мочевых путей, наследственные нефрозо- и нефритоподобные синдромы.
Основной причиной мочекаменной болезни является нарушение обмена веществ в организме, а именно водно-солевого обмена. Также причиной образования камней является изменение химического состава крови, наступающее при инфекционно-воспалительных заболеваниях, болезнях желудочно-кишечного тракта и печени, интоксикациях. Большое значение имеют заболевания желез внутренней секреции, регулирующих водный и солевой обмен (щитовидная железа, паращитовидные железы, гипофиз). При этом для образования камней необходимо еще и влияние внешних факторов, таких как питание и питьевой режим.
Камни мочевого пузыря или мигрируют в мочевой пузырь из почки, или образуются первично в нем самом на фоне затрудненного оттока мочи.
Клиническая картина мочекаменной болезни
Клинические проявления заболевания зависят, прежде всего, от локализации камня и определяются наличием или отсутствием нарушения оттока мочи из почки и инфекции мочевых путей. Острая боль в поясничной области (почечная колика) наблюдается не менее чем у 80% больных мочекаменной болезнью. Причиной почечной колики является внезапное нарушение оттока мочи, обусловленное обструкцией (закупоркой) верхних мочевых путей камнем. Боль при почечной колике внезапная, острая, с периодами облегчения и повторными приступами, начинается в области почки или по ходу мочеточника и имеет типичную иррадиацию вниз в подвздошную и/или паховую область.
Болевой синдром обычно носит непостоянный характер, временами усиливается. Локализация боли и ее распространение зависит напрямую от расположения конкремента. Также у пациентов может наблюдаться кровь в моче, нарушения мочеиспускания, повышение температуры тела, озноб.
Также у пациентов может наблюдаться кровь в моче, нарушения мочеиспускания, повышение температуры тела, озноб.
Диагностика
Кроме лабораторной диагностики в обязательном порядке выполняется УЗИ органов брюшной полости, которое позволяет оценить размеры, положение, подвижность почек, определить размеры паренхимы, наличие и степень расширения чашечно-лоханочной системы, выявить камни и оценить их размеры.
Обзорная рентгенография выполняется с целью обнаружения и локализации рентгенпозитивных (рентгеноконтрастных) теней, подозрительных на конкременты в проекции почек, мочевого пузыря, мочеточников. Камни могут быть рентгенпозитивные и рентгеннегативными, что зависит от их химического состава. С целью выявления рентгеннегативных камней и определения проходимости мочевых путей выполняется экскреторная урография. С целью более точной диагностики и определения тактики лечения выполняется компьютерная томография, позволяющая уточнить локализацию камня, его плотность, состояние почек и мочевых путей.
Лечение
Лечение больных мочекаменной болезнью должно преследовать следующие цели: купировать боль, приступ почечной колики, способствовать отхождению конкремента и препятствовать рецидивному камнеобразованию.
При медикаментозном лечении назначают:
- Спазмолитики или спазмоанальгетики. Применяют для устранения болевого синдрома и купирования почечной колики.
- Растительные препараты с целью противовоспалительного и спазмолитического эффекта.
- Препараты для растворения камней (выведение камней из мочеточника, выведение камней из почек).
- Альфа-адреноблокаторы. Применяют для стимуляции самостоятельного отхождения камней нижней трети мочеточника.
- Антибактериальные и противовоспалительные препараты. Применяются при остром пиелонефрите.

Оперативное лечение включает в себя:
1. Дистанционную ударно-волновую литотрипсию (дробление камней в почках и мочеточниках). Выполняют при размерах камня до 2 см и камней мочеточника до 1 см. Разрушенный конкремент выводится с мочой в виде песка.
2. Рентген-эндоскопические малоинвазивные методы лечения. Менее агрессивны по отношению к пациенту, менее травматичны и сопровождаются меньшей частотой осложнений. Еще одним преимуществом данной методики удаления камней из почек является возможность одномоментного избавления от двусторонних, множественных камней.
К ним относятся:
- Чрескожная (перкутанная) нефролитотрипсия. Позволяет удалить камни любого размера из почки через разрез длиной 1 см, выполненный в поясничной области. В настоящее время появилась новая высокоэффективная малоинвазивная методика удаления камней до 3 см из почки – миниперкутанная нефролитотрипсия (меньший размер доступа за счет миниатюрных инструментов). Кстати, во время чрескожной нефролитотрипсии можно не только удалить камень, но и скорректировать некоторые аномалии мочевых путей, приводящие к образованию камней.
- Контактная (трансуретральная) уретеро-нефролитотрипсия. Методика позволяет под контролем зрения не только разрушить и удалить весь камень мочеточника и/или почки, но ликвидировать при необходимости сужения мочеточника или лоханочно-мочеточникового сегмента, являющиеся причиной образования камней и препятствующие их отхождению.
- Контактная пневматическая или лазерная цистолитотрипсия.
 Может выполняться как самостоятельная операция, так и в комбинации с различными эндоскопическими операциями, что позволяет не только избавиться от камня мочевого пузыря, но одномоментно провести необходимое лечение основной причины образования камней в мочевом пузыре – гиперплазии (аденомы) простаты.
Может выполняться как самостоятельная операция, так и в комбинации с различными эндоскопическими операциями, что позволяет не только избавиться от камня мочевого пузыря, но одномоментно провести необходимое лечение основной причины образования камней в мочевом пузыре – гиперплазии (аденомы) простаты.
- Лапароскопическая операция на почке или мочеточнике. Лапароскопические методы лечения урологических заболеваний приобретают все большую популярность среди врачей и пациентов. Однако учитывая высокую эффективность эндоскопических малоинвазивных методов лечения, используется редко.
Прием по ОМС, ДМС, на платной основе.
Диагностика и лечение мочекаменной болезни
Симптомы мочекаменной болезни
В начальной стадии, когда камушки небольшие (иногда такие называют «песок»), заболевание обнаруживают случайно, проводя УЗИ по другому поводу.
«Подросшие» камни могут давать о себе знать следующими симптомами:
- боль в области лобка при мочеиспускании;
- боль слева или справа от пупка, возникающая при физической нагрузке, перемене положения тела;
- ноющая боль в пояснице;
- появление крови в моче (сначала определяется только лабораторно, затем становится заметен розовато-красноватый оттенок мочи).
Мочекаменная болезнь интересна тем, что её симптомы зависят от локализации камней и лечение в связи с этим может сильно варьировать.
Камни в мочевом пузыре
Образуются, когда мочевой пузырь не опустевает после мочеиспускания. Причины могут быть разными, но именно застой мочи запускает образование камней. По мере роста камней появляются симптомы — от небольшой болезненности и дискомфорта при мочеиспускании до острой задержки мочи.
Камни в почках
Вызывают неприятные ощущения даже при небольших размерах. Отмечается боль в пояснице, дискомфорт при длительном нахождении в сидячем положении. По мере роста камней боли усиливаются и могут переходить в почечную колику. Если обнаружена мочекаменная болезнь почек на ранней стадии, лечение может быть и не оперативным.
По мере роста камней боли усиливаются и могут переходить в почечную колику. Если обнаружена мочекаменная болезнь почек на ранней стадии, лечение может быть и не оперативным.
Почечная колика возникает, когда камень перекрывает отток мочи. В результате почка «переполняется» мочой, что вызывает сильное раздражение нервных рецепторов. Человек чувствует сильнейшую боль, мечется, не может найти позу, в которой бы стало хоть чуть-чуть легче. Помощь при почечной колике в домашних условиях невелика:
- тепло на область поясницы;
- спазмолитик.
Обычно это лишь слегка облегчает боль. Поэтому, если развивается почечная колика, лечение лучше сразу доверить медикам: вызвать бригаду скорой помощи или врача на дом из нашей клиники.
Важно отследить движение камня после купирования почечной колики. Это можно сделать с помощью УЗИ или контрастной рентгенографии.
Камень в мочеточнике
У мужчин и женщин вызывает боль слева или справа по ходу мочеточника и выше. Камень обычно спускается из почечной лоханки и задерживается в одной из зон физиологических сужений мочеточника, чаще — в нижней. Камень в мочеточнике у женщин может имитировать предменструальные боли. Поэтому иногда на консультацию к урологу направляет гинеколог.
Лечение мочекаменной болезни в Москве
Обращайтесь в нашу клинику, чтобы обследоваться по поводу мочекаменной болезни. У нас имеется новейшее диагностическое оборудование: цистоскопы, аппараты УЗИ, лучевой диагностики. Прием ведут урологи высокой квалификации с большим опытом работы.
В случае обнаружения камней будут предложены варианты щадящего и эффективного лечения — медикаментозного или оперативного. Лечение мочекаменной болезни у женщин (как и у мужчин) может быть проведено с помощью минимальных вмешательств: лапароскопического или эндоскопического. Всё зависит от локализации и размеров обнаруженных камней. Клиника имеет оснащённые операционные залы и процедурные кабинеты.
Мы проводим лечение мочекаменной болезни у мужчин и женщин любого возраста. Оказываем помощь амбулаторно и в условиях стационара. При необходимости, врач может осмотреть вас дома.
Оказываем помощь амбулаторно и в условиях стационара. При необходимости, врач может осмотреть вас дома.
Помните: даже если камень вышел самостоятельно, болезнь не прошла. Она требует комплексного подхода, коррекции питания питьевого режима и физической активности. Записывайтесь к нам на прием, чтобы избавиться от болезни под руководством профессионала.
Лечение мочекаменной болезни
US Pharm. 2020; 45 (9): 34-36.
Мочекаменная болезнь — образование камней (камней) в почках, мочевом пузыре и / или уретре — становится все более распространенным явлением, с частотой примерно 12% во всем мире, и связана с повышенным риском терминальной стадии почечной недостаточности. Наиболее распространенной формой почечного камня является оксалат кальция (CaOx) на почечной сосочковой поверхности. 1,2
Камнеобразование включает сложный процесс, который является результатом ряда физико-химических явлений, а именно перенасыщения, зародышеобразования, роста, агрегации и удержания камней внутри трубчатых клеток.Кроме того, клеточное повреждение способствует удержанию частиц на поверхности почечных сосочков. В настоящее время не существует лекарств, предотвращающих или излечивающих образование камней в почках. Требуются более глубокие знания патофизиологии почечных камней, чтобы способствовать лучшему пониманию терапевтических подходов, а также клинических показаний для этих подходов. 1,2
Этиология Мочекаменная болезнь — это сложный многофакторный процесс, в котором участвуют внутренние факторы (например,ж., возраст, пол, наследственность) и внешние факторы (например, география, климат, диета [т.е. продукты, богатые оксалатами], минеральный состав, потребление воды). Камни в почках — частая причина появления крови в моче и боли в животе, паху или спине. Развитие камней связано с уменьшением объема мочи или повышенным выделением таких компонентов, как кальций, ураты, цистин, оксалат, фосфат и ксантин. Камни, которые образуются в области сбора мочи почек, варьируются по размеру от крошечных до размеров почечной лоханки.Камни в почках встречаются у каждого 20-го человека в какой-то момент жизни (примерно 0,5% в год в Северной Америке и Европе). 3,4
Камни, которые образуются в области сбора мочи почек, варьируются по размеру от крошечных до размеров почечной лоханки.Камни в почках встречаются у каждого 20-го человека в какой-то момент жизни (примерно 0,5% в год в Северной Америке и Европе). 3,4
Нарушения в составе мочи из-за ряда различных химических веществ ответственны за химический состав камней в почках. Размер, форма и химический состав камней разнообразны. Камни в почках обычно подразделяются на следующие пять типов в зависимости от различий в минеральном составе и патогенезе 1,2,4 :
CaOx: Кальциевые камни, составляющие примерно 80% всех мочевых камней, состоят из чистый CaOx (50%), фосфат кальция (5%) или их комбинация (45%).Главный компонент кальциевых камней — гидрофосфат кальция или гидроксиапатит. Обнаруженный в большинстве почечных камней, CaOx встречается в виде моногидрата CaOx (COM), дигидрата CaOx (COD) или их смеси (на смешанную форму приходится более 60% случаев). COM чаще встречается в клинических камнях, чем ХПК, и это самый термодинамически стабильный тип камня. 1,2,4 Камнеобразование CaOx включает многие элементы, такие как гиперурикозурия, гипероксалурия и гиперкальциурия.Камнеобразованию CaOx способствует pH мочи от 5,0 до 6,5, а камни из фосфата кальция развиваются, когда pH превышает 7,5. У кальциевых камней более высокая частота рецидивов, чем у других видов почечных камней. 1,2,4
Фосфат магния и аммония: Эти камни, составляющие от 10% до 15% всех мочевых камней, развиваются у пациентов с хроническими инфекциями мочевыводящих путей, продуцирующими уреазу. Уреаза необходима для расщепления мочевины на аммиак и диоксид углерода; это делает мочу более щелочной, что повышает pH.Фосфат менее растворим при щелочном pH, чем при кислом pH; поэтому фосфат осаждается на нерастворимых аммониевых продуктах, что приводит к образованию большого количества камней. Женщины чаще, чем мужчины, развивают этот вид камня. 1,2
Женщины чаще, чем мужчины, развивают этот вид камня. 1,2
Мочевая кислота: Камни из мочевой кислоты, которые чаще встречаются у мужчин, составляют примерно от 3% до 10% всех камней. Диета с высоким содержанием пуринов, особенно диета с высоким содержанием мяса и рыбы, может привести к гиперурикозурии, низкому объему мочи и низкому pH мочи (<5.05), и эти условия могут привести к образованию камней из мочевой кислоты. Эти камни могут образовываться в почках у людей с подагрическим артритом. Обычно причина нефролитиаза мочевой кислоты идиопатическая. 1,2
Цистин: Этот тип камня, составляющий менее 2% всех камней, вызван цистинурией, генетическим заболеванием, при котором аминокислота цистин накапливается в моче, что приводит к образованию камней. . Каждый день люди, гомозиготные по цистинурии, выделяют более 600 ммоль нерастворимого цистина.Наличие цистина в моче — единственное клиническое проявление цистиновых камней. 1,2,4
Лекарственные средства: Примерно 1% всех камней вызван такими лекарствами, как триамтерен, гвайфенезин, атазанавир и сульфаниламидные препараты. Эти агенты могут вызывать образование камней благодаря своему метаболическому действию, мешающему метаболизму CaOx или пурина. 1,2
Механизм и факторы риска Патогенез мочекаменной болезни — сложный биохимический процесс, который до конца не изучен.Образование камней в почках — это биологический процесс, включающий физико-химические изменения и перенасыщение мочи. Перенасыщение вызывает осаждение растворенных веществ в моче, что приводит к зародышеобразованию и образованию кристаллических конкрементов. Преобразование жидкости в твердое вещество зависит от pH и определенных концентраций избыточных веществ. Уровень насыщения мочи камнеобразующими компонентами, такими как кальций, фосфор, мочевая кислота, оксалат, цистин, и низкий объем мочи является фактором риска кристаллизации. Таким образом, процесс кристаллизации зависит от термодинамики и кинетики перенасыщенного раствора. Литиаз можно предотвратить, избегая перенасыщения. В большинстве случаев мочекаменная болезнь зависит от степени дисбаланса между ингибиторами мочеиспускания и промоторами кристаллизации. 2,5
Таким образом, процесс кристаллизации зависит от термодинамики и кинетики перенасыщенного раствора. Литиаз можно предотвратить, избегая перенасыщения. В большинстве случаев мочекаменная болезнь зависит от степени дисбаланса между ингибиторами мочеиспускания и промоторами кристаллизации. 2,5
У здорового человека моча содержит химические вещества, предотвращающие образование кристаллов. Ингибиторы образования камней снижают начало перенасыщения, зародышеобразования, роста кристаллов, скорости агрегации и других процессов, необходимых для образования.Типами ингибиторов являются небольшие органические анионы (например, цитрат), небольшие неорганические анионы (например, пирофосфаты), многовалентные катионы металлов (например, магний) и макромолекулы (например, гликозаминогликаны, гликопротеины). Эти ингибиторы, по-видимому, не работают одинаково хорошо у всех, что приводит к образованию камней у некоторых людей. Крошечные кристаллы обычно проходят через мочевыводящие пути и выходят из организма незаметно. 2,6
Напротив, промоторы — это вещества, которые способствуют образованию камней различными способами.К ним относятся липиды клеточных мембран (например, фосфолипиды, холестерин, гликолипиды), повышение уровня гормона кальцитриола за счет стимуляции паратироидным гормоном, оксалат, цистин, кальций, натрий и низкий объем мочи. Среди пациентов с рецидивирующим камнеобразованием экскреция оксалатов с мочой была выше, тогда как экскреция цитрата была ниже. Было высказано предположение, что причиной камнеобразования в целом является дисбаланс между ингибиторами и промоторами мочевых камней. 2,6
Профилактика и лечение Для эффективной профилактики необходимо устранить причину образования камней.Как правило, профилактика первого и второго эпизодов мочекаменной болезни требует правильного питания, а также приема лекарств. Управление питанием — оптимальная стратегия профилактики камней в почках. 2
2
Пациентам следует увеличить потребление воды и других жидкостей в достаточной степени для достижения суточного диуреза не менее 2 л. Адекватное потребление жидкости снижает сатурацию мочи и разбавляет промоторы кристаллизации CaOx. Следует ограничить потребление продуктов с высоким содержанием оксалатов, таких как шпинат, орехи, картофельные чипсы, картофель фри и свекла. 2
Важно уменьшить количество потребляемого натрия. Натрий увеличивает риск образования камней за счет уменьшения реабсорбции кальция в канальцах почек и увеличения кальция в моче. Также рекомендуется ограничить потребление белков животного происхождения, которые увеличивают кислотную нагрузку из-за высокого уровня серосодержащих аминокислот. Высокое потребление белка снижает pH мочи и уровень цитрата, тем самым увеличивая выведение кальция с мочой за счет реабсорбции костей. Пациентам с очень кислой мочой может потребоваться меньше есть мяса, птицы и рыбы и избегать продуктов, содержащих витамин D.Рекомендуется повышенное потребление овощей и фруктов, богатых калием. 2,7
Снижение потребления кальция приводит к усилению всасывания оксалата в кишечнике, что может вызвать повышенный риск камнеобразования. Рекомендуется ограничить потребление витамина С на основе превращения аскорбиновой кислоты в оксалат in vivo. 2 Чтобы предотвратить образование цистиновых, CaOx и мочевых кислотных камней, мочу следует подщелачивать, потребляя много овощей и фруктов, принимая дополнительные цитраты или рецептурные цитраты, или выпивая щелочные минеральные воды.У пациентов с камнями мочевой кислоты необходимо контролировать подагру, а у пациентов с цистиновыми камнями необходимо ограничить потребление натрия и белка. Чтобы предотвратить образование кальциево-фосфатных камней, мочу следует подкислять. 2 Клюквенный сок оказывает влияние на профилактику и лечение заболеваний мочевыводящих путей, но большинство урологов не рекомендуют его для камнеобразователей из-за его подкисляющего действия и содержания оксалатов. 1
1
Медикаментозного лечения мочекаменной болезни не существует, но некоторые лекарства могут облегчить боль.Альфа-блокаторы, такие как тамсулозин, и комбинация дутастерида и тамсулозина расслабляют мышцы мочеточника, помогая пациенту быстрее вывести камень с меньшей болью. Также считается, что блокаторы кальциевых каналов (нифедипин) и ингибиторы фосфодиэстеразы-5 (тадалафил) действуют, расслабляя гладкие мышцы мочеточника и уменьшая сокращения мочеточника. 8 При сильной боли в отделении неотложной помощи могут быть введены наркотики внутривенно и противовоспалительные препараты. Менее болезненные камни можно лечить с помощью ибупрофена, но его следует использовать под наблюдением врача, так как он может вызвать почечную недостаточность. 8
Такие процедуры, как экстракорпоральная ударно-волновая литотрипсия и лапароскопическая уретеролитотомия, произвели революцию в лечении литиаза мочевыводящих путей и почек. Эти методы обладают высокой эффективностью дезинтеграции камней, меньшим воздействием анестезии, более короткой госпитализацией и меньшим количеством осложнений. 9
Чрескожная нефролитотомия, минимально инвазивная процедура, выполняемая под общим наркозом, — еще один метод удаления оленьих камней и камней в почках размером более 2 см в области таза.Риск осложнений при чрескожной нефролитотомии выше, чем при других эндоскопических процедурах, и она должна выполняться опытным врачом. 9
ССЫЛКИ 1. Кумар С.Б.Н., Кумар К.Г., Шриниваса В., Билал С. Обзор мочекаменной болезни. Int J Универсальная аптека Life Sci . 2012; 2: 269-280.
2. Алелигн Т., Петрос Б. Каменная болезнь почек: обновленная информация о текущих концепциях. Adv Urol. 2018; 2018: 3068365.
3. Сингх К.Б., Сайло С.Л.Понимание эпидемиологии и этиологических факторов мочекаменной болезни: обзор. Sci Vis . 2013; 13: 169-174.
4. Sofia NH, Manickavasakam K, Walter TM. Распространенность и факторы риска почечнокаменной болезни. Global J Res Анализ. 2016; 5: 183-187.
Распространенность и факторы риска почечнокаменной болезни. Global J Res Анализ. 2016; 5: 183-187.
5. Чибер Н., Шарма М., Каур Т., Сингла С.К. Минерализация в здоровье и механизм образования камней в почках. Int J Pharm Sci Invention . 2014; 3: 25-31.
6. Басаварадж Д. Р., Бияни С. С., Браунинг А. Дж., Картледж Дж. Дж. Роль ингибиторов и промоторов мочевых камней в почках в патогенезе кальцийсодержащих почечных камней. EAU-EBU Обновление серии . 2007; 5: 126-136.
7. Фрассетто Л., Кольштадт И. Лечение и профилактика камней в почках: обновленная информация. Ам Фам Врач . 2011; 84: 1234-1242.
8. Stöppler MC. Лечение камней в почках. www.medicinenet.com/kidney_stone_treatment/views.htm. По состоянию на 1 июня 2020 г.
9. Шафи Х., Моаззами Б., Пургхасем М., Касаэян А. Обзор вариантов лечения мочевых камней. Caspian J Intern Med . 2016; 7: 1-6.
Содержание данной статьи носит исключительно информационный характер.Содержание не предназначено для замены профессиональной консультации. Вы полагаетесь на любую информацию, представленную в этой статье, исключительно на свой страх и риск.
Чтобы прокомментировать эту статью, свяжитесь с rdavidson@uspharmacist.com.
Медицинское лечение общих мочевых камней
1. Pearle MS, Калхун Э.А., Курхан ГК. Проект «Урологические болезни в Америке»: мочекаменная болезнь. Дж Урол . 2005; 173: 848–57 ….
2.Дельвеккио, Премингер GM. Медицинское лечение каменной болезни. Curr Opin Urol . 2003. 13: 229–33.
3. Менон М., Резник М.И. Мочевой литиаз: этиология, диагностика и лечение. В: Campbell MF, Walsh PC, Retik AB, ред. Урология Кэмпбелла. 8-е изд. Филадельфия, Пенсильвания: Saunders, 2002.
4. Мандель Н. Механизм камнеобразования. Семин Нефрол . 1996; 16: 364–74.
5. Смит Р.К.,
Розенфилд АТ,
Чой К. А.,
Эссенмахер КР,
Верга М,
Гликман М.Г.,
и другие.Острая боль в боку: сравнение КТ без контрастного усиления и внутривенной урографии. Радиология .
1995; 194: 789–94.
А.,
Эссенмахер КР,
Верга М,
Гликман М.Г.,
и другие.Острая боль в боку: сравнение КТ без контрастного усиления и внутривенной урографии. Радиология .
1995; 194: 789–94.
6. Филдинг Дж. Р., Стил Джи, Фокс Л.А., Хеллер Х, Loughlin KR. Спиральная компьютерная томография в оценке острой боли в боку: замена экскреторной урографии. Дж Урол . 1997; 157: 2071–3.
7. Сегура JW, Премингер GM, Ассимос Д.Г., Дретлер С.П., Кан Р.И., Lingeman JE, и другие.Клинические рекомендации по камням мочеточника Сводный отчет группы по лечению камней в мочеточнике. Дж Урол . 1997; 158: 1915–21.
8. Porpiglia F, Ghignone G, Фиори С, Фонтана Д, Скарпа Р.М. Нифедипин в сравнении с тамсулозином в лечении камней нижних отделов мочеточника. Дж Урол . 2004. 172: 568–71.
9. Чандхок ПС. Когда медицинская профилактика рецидивирующих кальциевых камней является рентабельной? Дж Урол .2002; 168: 937–40.
10. Лотан Ю., Кадедду Дж. А., Рурборн К.Г., Пак CY, Pearle MS. Экономическая эффективность стратегий лечения нефролитиаза. Дж Урол . 2004; 172 (6 pt 1): 2275–81.
11. Цян З., Ке З. Вода для предотвращения образования мочевых камней. Кокрановская база данных Syst Rev . 2004; (3): CD004292.
12. Borghi L, Мески Т, Амато Ф, Бриганти А, Новарини А, Джаннини А.Объем мочи, вода и рецидивы при идиопатическом кальциевом нефролитиазе: 5-летнее рандомизированное проспективное исследование. Дж Урол . 1996; 155: 839–43.
13. Borghi L,
Скианки Т,
Мески Т,
Герра А,
Аллегри Ф,
Маджоре Ю,
и другие.
Сравнение двух диет для профилактики рецидивов камней при идиопатической гиперкальциурии. N Engl J Med .
2002; 346: 77–84.
N Engl J Med .
2002; 346: 77–84.
14. Курхан Г.К., Willett WC, Римм ЭБ, Speizer FE, Штампфер MJ.Размер тела и риск образования камней в почках. Дж. Ам Соц Нефрол . 1998; 9: 1645–52.
15. Тейлор Э.Н., Штампфер MJ, Курхан ГК. Ожирение, увеличение веса и риск образования камней в почках. JAMA . 2005; 293: 455–62.
16. Тиселиус HG. Рецидивирующее камнеобразование у пациентов, получавших ДУВЛ. J Stone Dis . 1992; 4: 152–7.
17. Холмс Р.П., Гудман Х.О., Assimos DG. Вклад диетических оксалатов в экскрецию оксалатов с мочой. Почки Инт . 2001; 59: 270–6.
18. Пак С.Ю., Фуллер С, Сахаи К, Премингер GM, Бриттон Ф. Длительное лечение кальциевого нефролитиаза цитратом калия. Дж Урол . 1985; 134: 11–9.
19. Allie-Hamdulay S, Роджерс АЛ. Профилактические и терапевтические свойства препарата цитрата натрия при лечении оксалатно-кальциевой мочекаменной болезни: рандомизированное плацебо-контролируемое исследование. Урол Рес .2005; 33: 116–24.
20. Голт MH, Chafe LL, Морган Дж. М., Парфри П.С., Харнетт Дж. Д., Уолш Э.А., и другие. Сравнение пациентов с идиопатическими камнями из фосфата кальция и оксалата кальция. Медицина (Балтимор) . 1991; 70: 345–59.
21. Coe FL, Parks JH, Nakagawa Y. Ингибиторы и промоторы кристаллизации оксалата кальция. В: Coe FL, Favus MJ, ред. Нарушения костного и минерального обмена.Нью-Йорк, Нью-Йорк: Raven Press, 1992.
22. Moe OW, Уменьшить N, Сахаи К. Патофизиология мочекислого нефролитиаза. Endrocrinol Metab Clin North Am . 2002; 31: 895–914.
23. Kramer HJ,
Чой ХК,
Аткинсон К.,
Штампфер М,
Курхан ГК. Связь между подагрой и нефролитиазом у мужчин: последующее исследование медицинских работников. Почки Инт .
2003. 64: 1022–6.
Связь между подагрой и нефролитиазом у мужчин: последующее исследование медицинских работников. Почки Инт .
2003. 64: 1022–6.
24.Шекарриз Б, Столлер МЛ. Нефролитиаз мочевой кислоты: современные концепции и противоречия. Дж Урол . 2002. 168 (4 ч. 1): 1307–14.
25. Немой, штат Нью-Джерси, Стэйни Т.А. Хирургическое, бактериологическое и биохимическое лечение «инфекционных камней». JAMA . 1971; 215: 1470–6.
26. Рус С.Н., Тернер WR. Ретроспективное исследование 95 пациентов с оленьим камнем. Дж Урол . 1977; 118: 902–4.
27. Кога С, Аракаки Ю., Мацуока М, Охьяма К. Олений рог — отдаленные результаты лечения. Br J Урол . 1991; 68: 122–4.
28. Fishbein WN, Карбон ПП. Катализ уреазы: II. Ингибирование фермента гидроксимочевиной, гидроксиламином и ацетогидроксамовой кислотой. Дж. Биол. Хим. . 1965; 240: 2407–14.
29. Гриффит Д.П., Хонсари Ф, Скурник JH, Джеймс К.Э. Рандомизированное испытание ацетогидроксамовой кислоты для лечения и профилактики инфекционно-индуцированных мочевых камней у пациентов с травмой спинного мозга. Дж Урол . 1988. 140: 318–24.
30. Петров П.К., Auge BK, Weizer AZ, Дельвеккио, Сильверштейн А.Д., Матиас Б, и другие. Долговечность медикаментозного лечения цистинурии. Дж Урол . 2003. 169: 68–70.
% PDF-1.7
%
292 0 объект
>
эндобдж
xref
292 123
0000000016 00000 н.
0000003439 00000 п.
0000003644 00000 п.
0000003686 00000 н.
0000003722 00000 н.
0000004361 00000 п.
0000004475 00000 н.
0000004589 00000 н.
0000004702 00000 н.
0000004817 00000 н.
0000004930 00000 н.
0000005043 00000 н.
0000005155 00000 н.
0000005270 00000 н.
0000005387 00000 н. 0000005504 00000 н.
0000005621 00000 н.
0000005725 00000 н.
0000005829 00000 н.
0000005935 00000 н.
0000006015 00000 н.
0000006095 00000 н.
0000006176 00000 п.
0000006256 00000 н.
0000006336 00000 н.
0000006415 00000 н.
0000006495 00000 н.
0000006574 00000 н.
0000006654 00000 н.
0000006733 00000 н.
0000006813 00000 н.
0000006893 00000 н.
0000006973 00000 п.
0000007052 00000 н.
0000007131 00000 п.
0000007211 00000 н.
0000007289 00000 н.
0000007368 00000 н.
0000007447 00000 н.
0000007527 00000 н.
0000007605 00000 н.
0000007684 00000 н.
0000007763 00000 н.
0000007840 00000 п.
0000007918 00000 п.
0000007996 00000 н.
0000008075 00000 н.
0000008152 00000 н.
0000008230 00000 н.
0000008311 00000 н.
0000008391 00000 п.
0000008471 00000 п.
0000008551 00000 п.
0000008631 00000 н.
0000008711 00000 н.
0000008791 00000 н.
0000009235 00000 п.
0000009605 00000 н.
0000010132 00000 п.
0000010241 00000 п.
0000010319 00000 п.
0000010818 00000 п.
0000011197 00000 п.
0000011286 00000 п.
0000011965 00000 п.
0000012670 00000 п.
0000013410 00000 п.
0000013932 00000 п.
0000014375 00000 п.
0000015176 00000 п.
0000015496 00000 п.
0000015650 00000 п.
0000015917 00000 п.
0000016110 00000 п.
0000016170 00000 п.
0000016392 00000 п.
0000017148 00000 п.
0000017728 00000 п.
0000017874 00000 п.
0000018199 00000 п.
0000018856 00000 п.
0000019393 00000 п.
0000019698 00000 п.
0000023011 00000 п.
0000025847 00000 п.
0000029111 00000 п.
0000029937 00000 н.
0000030234 00000 п.
0000030323 00000 п.
0000030432 00000 п.
0000031968 00000 п.
0000032227 00000 п.
0000032524 00000 п.
0000032715 00000 п.
0000032771 00000 п.
0000033713 00000 п.
0000033935 00000 п.
0000034452 00000 п.
0000034553 00000 п.
0000040780 00000 п.
0000040819 00000 п.
0000041351 00000 п.
0000041466 00000 п.
0000047728 00000 п.
0000047767 00000 п.
0000047828 00000 п.
0000047905 00000 п.
0000047969 00000 п.
0000048027 00000 н.
0000048229 00000 п.
0000048330 00000 н.
0000005504 00000 н.
0000005621 00000 н.
0000005725 00000 н.
0000005829 00000 н.
0000005935 00000 н.
0000006015 00000 н.
0000006095 00000 н.
0000006176 00000 п.
0000006256 00000 н.
0000006336 00000 н.
0000006415 00000 н.
0000006495 00000 н.
0000006574 00000 н.
0000006654 00000 н.
0000006733 00000 н.
0000006813 00000 н.
0000006893 00000 н.
0000006973 00000 п.
0000007052 00000 н.
0000007131 00000 п.
0000007211 00000 н.
0000007289 00000 н.
0000007368 00000 н.
0000007447 00000 н.
0000007527 00000 н.
0000007605 00000 н.
0000007684 00000 н.
0000007763 00000 н.
0000007840 00000 п.
0000007918 00000 п.
0000007996 00000 н.
0000008075 00000 н.
0000008152 00000 н.
0000008230 00000 н.
0000008311 00000 н.
0000008391 00000 п.
0000008471 00000 п.
0000008551 00000 п.
0000008631 00000 н.
0000008711 00000 н.
0000008791 00000 н.
0000009235 00000 п.
0000009605 00000 н.
0000010132 00000 п.
0000010241 00000 п.
0000010319 00000 п.
0000010818 00000 п.
0000011197 00000 п.
0000011286 00000 п.
0000011965 00000 п.
0000012670 00000 п.
0000013410 00000 п.
0000013932 00000 п.
0000014375 00000 п.
0000015176 00000 п.
0000015496 00000 п.
0000015650 00000 п.
0000015917 00000 п.
0000016110 00000 п.
0000016170 00000 п.
0000016392 00000 п.
0000017148 00000 п.
0000017728 00000 п.
0000017874 00000 п.
0000018199 00000 п.
0000018856 00000 п.
0000019393 00000 п.
0000019698 00000 п.
0000023011 00000 п.
0000025847 00000 п.
0000029111 00000 п.
0000029937 00000 н.
0000030234 00000 п.
0000030323 00000 п.
0000030432 00000 п.
0000031968 00000 п.
0000032227 00000 п.
0000032524 00000 п.
0000032715 00000 п.
0000032771 00000 п.
0000033713 00000 п.
0000033935 00000 п.
0000034452 00000 п.
0000034553 00000 п.
0000040780 00000 п.
0000040819 00000 п.
0000041351 00000 п.
0000041466 00000 п.
0000047728 00000 п.
0000047767 00000 п.
0000047828 00000 п.
0000047905 00000 п.
0000047969 00000 п.
0000048027 00000 н.
0000048229 00000 п.
0000048330 00000 н. 0000048433 00000 п.
0000048625 00000 п.
0000048769 00000 п.
0000048891 00000 п.
0000049015 00000 н.
0000049141 00000 п.
0000049298 00000 п.
0000049435 00000 п.
0000049578 00000 п.
0000049696 00000 п.
0000049886 00000 п.
0000002756 00000 н.
трейлер
] >>
startxref
0
%% EOF
414 0 объект
> поток
xb«c`
0000048433 00000 п.
0000048625 00000 п.
0000048769 00000 п.
0000048891 00000 п.
0000049015 00000 н.
0000049141 00000 п.
0000049298 00000 п.
0000049435 00000 п.
0000049578 00000 п.
0000049696 00000 п.
0000049886 00000 п.
0000002756 00000 н.
трейлер
] >>
startxref
0
%% EOF
414 0 объект
> поток
xb«c`
Обновленная информация о методах диагностики и протоколах лечения
Света Бавари, Арчана Н.Sah * и Д. Тевари
Кафедра фармацевтических наук, технологический факультет, Университет Кумаун, кампус Бхимтал, Найнитал-263 136, Индия
- * Автор для переписки:
- Арчана Н. Сах
Кафедра фармацевтических наук, технологический факультет, Университет Кумаун, кампус Бхимтал, Найнитал-263 136, Индия
Эл. Почта: [адрес электронной почты защищен]
| Дата подачи | 4 августа 2016 |
| Дата редакции | 22 декабря 2016 |
| Дата приемки | 02 февраля 2017 |
| Indian J Pharm Sci 2017; 79 (2): 164-174 |
DOI : 10.4172 / фармацевтические науки. 1000214
Реферат
Мочекаменная болезнь или мочекаменная болезнь — это повсеместное заболевание, которое не щадит ни географический регион, ни демографию. В поисках способов смягчения этого заболевания проводится множество исследований. Однако любая подробная информация, которая могла бы передать знания по всем основным аспектам предмета в нефракционированной форме, все еще недостаточна. Этот обзор представляет собой попытку возродить существующие знания о мочекаменной болезни, в основном сосредоточенные на его диагностике и лечении, а также предоставить исчерпывающие данные и актуальную информацию по этому вопросу.В этой статье также рассматриваются синтетические препараты и составы, доступные на мировом рынке для лечения мочекаменной болезни, и представлен раздел, касающийся факторов риска и диетических профилактических мер при мочекаменной болезни.
Ключевые слова
Мочекаменная болезнь, камень в почках, моча, диагностика, методы лечения, экстракорпоральная ударная волна литотрипсия
Мочекаменная болезнь — широко распространенное заболевание. глобально.Его корни существования уходят глубоко в Египетские мумии, датированные 4800 г. до н.э., у которых почка камни в мочевом пузыре [1,2]. Мочекаменная болезнь — это многофакторное заболевание, при котором камни образуются при любом локализация в мочевыводящих путях, причина которой лежит в серия событий, которые приводят к нарушению равновесия между промоторами и ингибиторами кристаллизации в мочевыводящей системе, а именно. низкий объем мочи, pH мочи, присутствие кальция, натрия, оксалата и ураты, которые, как известно, способствуют кристаллизации, и цитрат, пирофосфат, магний, гликозаминогликаны, фрагмент протромбина 1 мочи, остеопонтин и кислота полипептиды, ингибирующие кристаллизацию [3-6].Есть несколько подходов к лечению мочекаменной болезни которые включают использование различных синтетических и натуральных наркотики. В этом обзоре делается акцент на последних обновлениях. по мочекаменной болезни и протоколам его лечения и дает учет различных продаваемых лекарств и составов вместе с механизмом их действия.
Теории образования камня
Теория свободных частиц
Теория свободных частиц утверждает, что кристаллы одного из компонентов, образующих камень, спонтанно выпадают в осадок. из перенасыщенной мочи и начинают агрегировать или увеличиваться в размерах в просвете нефрона во время прохождение мочи через почки.Есть шансы что один из этих многочисленных кристаллов может остаться в какой-то дистальный или узкий участок нефрона, где он может выступать в качестве очага развития камня [7,8].
Теория фиксированных частиц
Согласно теории фиксированных частиц, кристаллы, которые осадок из перенасыщенной мочи присоединяется в почечный эпителий в месте повреждения почечной ткани что может быть вызвано инфекционными патогенами или сами кристаллы и когда-то прикреплялись к почкам эпителий они действуют как очаги камнеобразования, как и регулярно контактирует с перенасыщенной мочой [7,8].
Гипотеза бляшки Рэндалла
Гипотеза Рэндалла о бляшках предполагала, что камнеобразование происходит на месте поражения почек. Более в частности, эта гипотеза утверждает, что из-за среды создается в результате низкого pH и объема мочи и повышенный уровень кальция в моче, фосфат кальция отложения (апатит), которые являются формой поражения почек, берут начало в базальных мембранах тонких петель Генле, а затем со временем распространились на интерстиций, а затем и уротелий, в конечном итоге разрушая то же самое.Эти месторождения апатита, названные Бляшки Рэндалла, постоянно подвергавшиеся воздействию чашеобразная моча из-за потери уротелия затем привлекает органические вещества, такие как липиды, гликозаминогликаны и белки мочи, такие как остеопонтин и Тамм- Белок Horsfall, образующий матрицу, на которой накапливаются кристаллы апатита, которые снова покрываются слой белков мочи и других органических веществ и так далее, образуя многослойный бутерброд из апатита и органическая матрица.Эти несколько слоев затем образуют место прикрепления кристаллов оксалата кальция, где они со временем вырастают и образуют камни [7,9-13].
Блокированная лимфатическая теория
Теория объясняет, что почечная лимфатическая система дренирует почечную лоханку и предотвращает скопление и агрегация осаждающих солей в почках. Но в случае нарушения или разрушения этих почечных лимфатические, солевые осадки имеют тенденцию к увеличению конкременты при прохождении через лимфу сосуды и получить закупорку в сводах чашечек сразу за пределами системы сбора, где конкременты в конечном итоге разрушить окружающую мембрану в конечном итоге вызывая просачивание мочи, а затем увеличиваясь в почечные камни из-за постоянного контакта с солями и другие органические вещества в моче [14,15].
Сосудистая теория
Прямая ваза и другие капилляры почечного сосочка области, из-за их повторных бифуркаций склонны к быстрые переходы от ламинарного к турбулентному потоку крови, что похоже на разветвленные артерии. Из-за этого и повторяющиеся изменения кровотока. как их гиперосмолярная и гипоксическая среда, они подвержены недугам и травмам, а также, как и в случае с артерии, эти изменения кровотока и уязвимые ткани структуры приводят к образованию атеросклеротических бляшки в сосудистой сети почечного сосочка с последующим путем кальцификации.Эти известковые вещества могут разрушают свой путь в почечный интерстиций и папиллярный протоки Беллини, где они превращаются в более крупные камни на постоянный контакт с мочой [16].
Клиническая презентацияМочекаменная болезнь может протекать бессимптомно, но часто представлен мучительной болью, исходящей от по бокам и расходится к гениталиям. Боль возникает как в результате каменной непроходимости, обычно в уретро-тазовой области соединение, край таза и пузырно-мочеточниковый переход.Каменная непроходимость также приводит к образованию нижних отделов живота. судороги, дизурия, позывы к мочеиспусканию и странгурия, а также также способствует повышению внутрипочечного давления, что индуцирует синтез простагландинов, что снова вызывает спазм гладких мышц мочеточника. Почечная колика обычно бывает связанные с тошнотой и рвотой. Гематурия и инфекции также являются общими симптомами, связанными с почечно-каменная болезнь. Инфекция мочевыводящих путей (ИМП) может быть результатом каменной преграды или может быть причиной магний-аммоний-фосфатных (струвитных) камней также называемые инфекционными камнями [17-19].Лихорадка, озноб и образование гноя обычно связано с инфекцией камни [17,20,21].
Диагностические исследования
Изучение истории болезни, семейной истории и диетический анамнез пациента также помогает в диагностике. История болезни может раскрыть медицинские условия, пациент страдает от каких-либо лекарств или медицинских терапия, которую пациент недавно придерживался или прошел это может быть предрасполагающими факторами к мочекаменной болезни.Любой семейный анамнез почечно-каменной болезни и питания привычки пациента могут в дальнейшем помочь в откровении болезни и определение потенциальной причины [22]. Невыносимая боль в боку и гематурия, хотя и типичны для почечно-каменная болезнь, в идеале не является подтверждением наличие камней в мочевыводящих путях. Чтобы исключить ложную тревогу и подтвердить наличие почечные камни, практически необходимо проводить серия нижеупомянутых диагностических оценок.
Анализ мочи
Это первый этап исследования для диагностики наличие камней в мочевыводящих путях. Это включает визуализация наличия крови и определения объема мочи, pH, кальция, креатинина, натрия, уровни фосфата, оксалата, цитрата, мочевой кислоты и цистина в моче [20,23]. Анализ мочи включает оценку внешний вид, щуп, химические тесты и микроскопические экспертиза.Обычно мутный вид мочи учитывает наличие бактерий и гноя; а также красноватая моча свидетельствует о гематурии. Щуп анализ обычно помогает в определении pH и удельный вес мочи и определение наличия белка (альбумина), крови, лейкоцитарной эстеразы и нитриты в моче [24,25]. Иногда показательным является pH мочи. типа присутствующего камня, как будто это хорошо установлено что кислый pH благоприятен для мочевой кислоты и цистина камнеобразование, в то время как щелочной pH способствует струвиту и образование камней из фосфата кальция [17,24,26].Гной в моча обычно указывает на инфекцию. Если гной связан с щелочной мочой четко определяет наличие струвитные камни, но если в кислой моче обнаружен гной, это можно сделать вывод, что инфекция вторична и что присутствующий камень может быть органическим, то есть мочевой кислотой камень, цистин или ксантин камень [27]. Посев мочи обычно выполняется для подтверждения наличия ИМП [23]. Микроскопическое исследование проводится для поиска наличие лейкоцитов (WBC), красных кровяных телец (Эритроциты) и камнеобразующие кристаллы.Повышенный уровень лейкоцитов повторный подсчет указывает на ИМП, в то время как повышенный уровень эритроцитов количество указывает на гематурию [24,25]. Различные формы камни появляются при микроскопическом исследовании, а именно. гантель формованные кристаллы моногидрата оксалата кальция (COM), оксалат кальция тетраэдрической или бипирамидальной формы кристаллы дигидрата (ХПК), камни фосфата кальция кажутся узкими и удлиненными, появляются струвитные камни как крышка гроба, как прямоугольные призмы, камни мочевой кислоты выглядят как желтый или красновато-коричневый ромб кристаллы (ромбовидные) или иглы, цистиновые камни появляются гексагональные [24,26,28,29], в то время как 2,8-дигидроксиаденин камни выглядят как коричневые сферические кристаллы [30].Оценка мочи на наличие таких компонентов как кальций, креатинин, натрий, фосфат, оксалат, цитрат, магний, мочевая кислота и цистин помогают в определение причинных метаболических нарушений и факторы риска [18].
Анализ камня
Анализ камня является важной частью расследования в повторяющиеся камнеобразователи, при этом дает изображение минеральных составляющих камней и тем самым факторы и метаболические нарушения, которые могут быть связаны с камнеобразованием и, таким образом, помогает в правильном медицинском вмешательство.Анализ камня включает в себя изучение вся кора и сердцевина камней в поисках камня компоненты и их соответствующее расположение в камне а затем резюмируя то же самое, чтобы стратегически вывести первопричина и, следовательно, постановка диагноза и лечение. Рентгеновская кристаллография и инфракрасное излучение спектроскопия — самые популярные методы обработки камня анализ [31,32].
Анализ сыворотки
Анализ сыворотки включает определение сывороточных уровней мочевины, мочевой кислоты, креатинина, натрия, калия, бикарбонат, альбумин, кальций, магний и фосфаты, которые служат индикаторами функции почек и лежащие в основе метаболические причины [17,33].Мочевина сыворотки, уровни мочевой кислоты и креатинина дают картину скорость клубочковой фильтрации и целостность почечной ткани которые отрицательно сказываются при почечно-каменной болезни [34]. Если повышенный уровень кальция обнаруживается в сыворотке, сыворотке необходимо определить уровень паратиреоидного гормона чтобы исследовать гиперпаратиреоз [22]. Отдельно на основании анализа сыворотки крови гематологический анализ выполняется для определения количества лейкоцитов, так как лейкоцитоз проявляется у пациентов с инфекцией [17].
Изображения
Визуализация — самый важный диагностический инструмент, который предлагает подтверждение диагноза, сделанного от имени семейного анамнеза, физического осмотра и лабораторные тесты. Он предоставляет обширную информацию о камень и играет решающую роль в определении типа лечения следует выбирать [35]. Почки-мочеточники- Рентгенография мочевого пузыря (КУБ) — одна из предварительных визуализирующие исследования, которые в основном представляют собой простой рентгеновский снимок брюшная полость.Это помогает находить камни и визуализировать их количество, форма и размер. Он более совместим в обнаружение камней, богатых кальцием, которые являются рентгеноконтрастными, как по сравнению с менее радиоактивной мочевой кислотой струвитом и цистиновые камни. Хотя, это очень экономично. но кишечные газы, стул и внемочечные кальцификации сильно ограничивают его эффективность и, следовательно, его применимость. Кроме того, он несет в себе высокий риск, связанный с радиацией. экспозиция [18,36].Однако по-прежнему часто используется для предварительного обнаружения, для рентгеноскопии управляемая ударно-волновая литотрипсия и дальнейшая наблюдения [37].
Ультразвук — это метод визуализации, в котором используются высокие частотные звуковые волны, которые отражаются или отражаются в наличие твердых структур, таких как камни, создающих изображение того же самого. УЗИ в реальном времени сейчас используется в качестве метода визуализации первой линии при мочекаменной болезни во время беременности, так как это не связано с риском радиационное воздействие, такое как тератогенность, мутагенность и канцерогенность для плода [38,39].Это также визуализация инструмент выбора для обнаружения и локализации почечных камней у детей [39]. Этот метод очень экономичен и может обнаруживать все типы камней, кроме невозможности выявления камней в мочеточнике [6].
Внутривенная пиелография (ВВП) — это метод, при котором пациенту вводят йодированное контрастное вещество внутривенно, который перемещается в крови и в конечном итоге фильтруется из почек и выводится из мочеточники и мочевой пузырь во время мочеиспускания.Тем временем, серия рентгеновских снимков почек, мочеточников и мочевого пузыря берутся через определенные промежутки времени, когда контрастное вещество дает четкое представление о структуре и функциях мочевыделительной системы и любой непроходимости или камня в нем [40]. Он хорошо разбирается в поиске камня и предоставление информации не только о форме и размер камня, а также его окружение и степень обструкции наряду с анатомией и функционированием почек.Хотя, его специфичность и чувствительность больше, чем УЗИ и КУБ-рентгенография, до сих пор его приемлемость постоянно снижается из-за возможные побочные эффекты, связанные с контрастом средства массовой информации, которые варьируются от тошноты, приливов, брадикардии на нефротоксичность и анафилактические реакции [36]. Это противопоказан пациентам с почечной недостаточностью функция, аллергия на контрастное вещество, беременные и пациенты, принимающие метформин [6,41].
Компьютерная томография (КТ) использует рентгеновский луч для изображение, которое вращается вокруг тела пациента, чтобы создать серию изображений, за которыми следуют трехмерные реконструкции изображений. Неконтрастная спиральная КТ становится все более популярным благодаря своей скорости, точность и эффективность при обнаружении всех типов камни в любом месте, что тоже без необходимости введение контрастного вещества. Это на грани перевесить все другие методы визуализации и во многом заменил IVP.Известно, что имеет чувствительность и специфичность 96-100% и точность 96- 98% [2,36,42,43]. У него есть преимущество в предоставлении информации о составе камня, степени засорения, почечная анатомия и физиология и любые внеурологические или альтернативные причины боли в боку, такие как аппендицит, панкреатит и гинекологические аберрации [18,44]. В Единственным недостатком этой техники является большое количество ионизирующего излучения, необходимого для визуализации, которая ограничивает его используют в основном у беременных женщин и детей.К преодолеть это, неусиленная КТ с низкой дозой и двойная энергия КТ (DECT) были введены недавно. DECT имеет два источника рентгеновского излучения и два блока детекторов и использует различия в свойствах ослабления рентгеновских лучей составные части камней для определения минерала состав камней. Камни бывают разных цветов в зависимости от их типа при просмотре с помощью DECT [43-46].
Цифровой томосинтез — недавно представленный техника визуализации.Было обнаружено, что это связано со значительно меньшим риском радиационного облучения, поскольку по сравнению с широко используемыми КТ без контрастирования и может дать больше преимуществ и более широкое признание [47].
Изотопная ренография или ядерная визуализация — это визуализация средство, предполагающее внутривенное введение радиофармацевтическое вещество, помеченное технеций-99 и обнаружение испускаемого излучения гамма-камерой как радиоактивное вещество перемещается по мочевыводящим путям, обеспечивая изображения то же [17,39,40,48].
Магнитно-резонансная томография с использованием магнитов, радио волны и естественные магнитные свойства тела для визуализация мочевых камней, иногда требуется введение парамагнитных контрастных веществ для то же [39,40,44,49,50]. Нашла применимость в визуализации патологические изменения, вызванные камнями в моче тракта детей и беременных благодаря превосходный контраст мягких тканей и не несет риск, связанный с ионизирующим излучением [38,50], до тех пор, пока высокие дозы парамагнитного контраста оказались тератогенный [44].Но оказалось, что это более безопасная альтернатива. без обязательного требования для администрирования контрастные вещества [38].
Протоколы лечения
После подтверждения наличия мочевых камней и установлено их расположение, размер и тип, медицинские вмешательство, которое включает в себя лечение с помощью медикаментозной терапии или хирургического удаления камней в зависимости от их размера, формы, расположения, типа и другие патологические состояния.
Нестероидные противовоспалительные препараты (НПВП) и опиоиды являются предпочтительными классами лекарств для облегчения боль, связанная с мочекаменной болезнью. Обе категории лекарства оказались одинаково эффективными, хотя Известно, что НПВП могут вызывать желудочно-кишечный тракт. и почечные побочные эффекты, в то время как опиоидные анальгетики требуют введение противорвотных средств, как они известны вызывать тошноту и рвоту вместе с мочеиспусканием задержка, запор и угнетение дыхания.Опиоиды также связаны с риском зависимости. при длительном использовании [51-54].
Медицинская экспульсивная терапия (МЭТ) используется для самопроизвольное изгнание умеренного дистального Камни мочеточника из мочевыводящих путей. Альфа-адренергический блокаторы или блокаторы кальциевых каналов с или без кортикостероиды используются для MET. Блокируя α-рецепторы и приток кальция в мочевыводящие пути соответственно, альфа-адреноблокаторы и кальциевые каналы блокаторы производят выброс камней наружу посредством подавление сокращений гладкой мускулатуры мочеточника, таким образом,
, способствующий повышению гидростатического давления вблизи камень наряду с обеспечением симптоматического облегчения от почечная колика.Тамсулозин — препарат выбора при МЕТ из-за его лучшей переносимости, хотя доксазозин и теразозин одинаково эффективны. Кортикостероид добавление к тамсулозину оказалось очень эффективны, поскольку кортикостероиды действуют как противоотечные средства а также помогает облегчить почечную колику [2,55-60].
Тиазид и родственные диуретики показаны при почечном каменная болезнь, связанная с идиопатической гиперкальциурией. Известно, что они обладают гипокальциурическим действием. за счет увеличения реабсорбции кальция в проксимальных и дистальный извитый каналец.Проблема с использование тиазидных диуретиков — их общеизвестные истощение калия, вызывающее гипокалиемию, которая может в конечном итоге приводит к гипоцитратурии, что является фактором, ответственным за для увеличения мочекаменной болезни, которую можно исправить добавлением цитрата калия или амилорида. Калийсберегающий диуретик, триамтерен также может быть используется для коррекции гипокалиемии, но имеет риск производства триамтеренового камня, разновидности лекарственного камня из-за низкой растворимости [61-64].
Аллопуринол назначают для лечения кальция. камни оксалата и мочевой кислоты. Быть ксантином ингибитор оксидазы подавляет выработку мочевой кислоты из гипоксантин и ксантин, тем самым снижая уровень уратов в моче, что снова оказывает тормозящее действие на зародышеобразование оксалата кальция [65-67]. Фебуксостат также ингибитор ксантиноксидазы, такой как аллопуринол, но был обнаружено, что он более эффективен в снижении уровня мочевых уратов уровни по сравнению с аллопуринолом [21].
Цитрат калия в основном повышает содержание цитрата в моче уровни. Цитратные комплексы кальция с мочой до растворимого форма, таким образом ингибируя фосфат кальция и кальций агрегирование кристаллов оксалата. Цитрат калия также имеет тенденцию ингибировать образование камней из мочевой кислоты из-за ощелачивающее действие на мочу [67-69]. В отличие от цитрата натрия и бикарбонат натрия, он не повышает уровень натрия нагрузка, которая, как известно, увеличивает выведение кальция и вызывают снижение содержания цитрата в моче и, следовательно, предпочтительнее их [66].Но имеет тенденцию для возникновения желудочно-кишечного расстройства [69]. Калий цитрат, аллопуринол и тиазидные диуретики известны также снизить частоту рецидивов камней [70].
Фосфат натриевой целлюлозы, как известно, связывается с кальций в кишечнике и, таким образом, подавляют всасывание кальций, приводящий к снижению повышенного содержания кальция экскреция, таким образом уменьшая образование кальциевых камней. Это было обнаружено, что он эффективен, но может вызывать гипероксалурию и гипомагниемию, которые снова жизненно важны для обострения почечно-каменной болезни.Фосфат натриевой целлюлозы также может вызывать паращитовидную железу. стимуляция [71,72].
D-пеницилламин применяется при цистиновых камнях для лечение цистинурии. Образуя пеницилламин-цистеин гетеродимеры, которые сравнительно более растворимы, чем цистеин-цистеиновые гомодимеры, способствует растворению цистиновых камней и снижает уровень цистина в моче. Однако его применение ограничено из-за его мощных свойств. побочные эффекты, которые включают нефротический синдром, лейкопения, тромбоцитопения, невропатия, дерматит и панцитопения.
Альфа меркаптопропионилглицин (или тиопронин) является лучше переносимая альтернатива D-пеницилламину, но его эффективность и доступность намного ниже по сравнению с D-пеницилламин [30,62,66,73,74].
Ацетогидроксамовая кислота назначается при струвите. камни, которые обычно образуются из-за или связаны с ИМП, вызванными организмами, продуцирующими уреазу. Ацетогидроксамовая кислота, являющаяся ингибитором уреазы, кажется быть полезным при этих типах инфекционных камней, но его эффективность подвергается сомнению из-за его потенциальных побочных эффектов которые включают тромбоз глубоких вен, гемолитическую анемию, желудочно-кишечные расстройства, тремор и алопеция [51,66,71].
Интересная анаэробная бактерия Oxalobacter formigenes , обнаруженный в желудочно-кишечном тракте человека, назначают при идиопатической каменной болезни, при которой повышенная колонизация кишечника, как известно, усиливает катаболизм кишечного оксалата до муравьиной кислоты и углекислый газ, что в конечном итоге приводит к уменьшению мочеиспускания уровни оксалатов. O. formigenes возник как перспективное средство при мочекаменной болезни, ассоциированной с первичным гипероксалурия.Исследования в более крупном масштабе до его необходимо более широкое использование, и оно продолжается [75-79].
Хемолитическая терапия растворением — это растворение техника, направленная на растворение и удаление мочевых камней через изменение pH, хелатирование и дисульфидная перегруппировка [80]. Хемолитическое растворение может быть системным (перорально или внутривенно) или прямым (ирригационное) [81]. Системный хемолиз камней мочевой кислоты достигается за счет повышения pH мочи путем введения цитрат калия или бикарбонат натрия [39,80].Немедленное подщелачивание также может быть достигнуто ацетазоламид, ингибитор карбоангидразы; хотя его применимость ограничена из-за его способность производить кальций-фосфатные камни [82]. Ацетогидроксамовая кислота обычно используется для перорального применения. растворение струвитных камней, которое, как известно, действует, подавляя выработку уреазы бактериями, ферментом который расщепляет мочевину с образованием аммиака, который затем соединяется с трехвалентными фосфатами с образованием струвита камни [74], но они могут вызывать гемолитический анемия [80].Системный хемолиз цистиновых камней — это достигается хелатированием с помощью D-пеницилламина или α-меркаптопропионилглицин. Когда мочевыводящие пути камни не реагируют на пероральный хемолитик терапия, предпочтение отдается прямому хемолитическому растворению, который включает орошение мочевыводящей системы хемолитические жидкости с помощью нефростомических катетеров (чрескожная нефростомия) или мочеточниковые катетеры и Продолжительность полива колеблется от дней до недель.Обычно используемые хемолитические жидкости — это гемиацидрин, ренацидин и Tham-E (трис [гидроксиметил] аминометан). Ренацидин, который обычно используется для растворение струвитных камней, является мультиэлектролитом раствор, состоящий в основном из цитрата, малоната и глюконат, обеспечивающий цитрат и магний для хелатирование и растворение кальция и фосфата. Он потенциально разъедает уротелий и оказывает вызвала летальный исход ранее из-за уросепсиса, но используется успешно с антибиотиками.Tham-E — самый популярное средство для растворения цистиновых камней и для этого требуются нефростомические катетеры [66,81,83-85]. Хемолитическая терапия растворением может использоваться как дополнение к ESWL и PCNL, или может также использоваться для полностью избегать хирургического вмешательства [86]. Обычно используемый синтетический препараты перечислены в Таблице 1 [87-94]. Камни, большие в размером или имеют контуры оленьего рога или очень проксимальны в местоположение, а также не поддаются лечению требуют хирургического вмешательства или, вернее, активного удаление камней [95].
| Наркотики / синтетические молекулы | Камни обработанные |
|---|---|
| Тиазидные диуретики [61,62,64,67] (гидрохлоротиазид, трихлорметиазид, хлорталидон, индапамид) | Оксалат кальция, кальций-фосфатные камни |
| Фосфат калия [66,87] | Камни оксалата кальция |
| Натрий-целлюлозный фосфат [71,72] | Камни оксалата кальция |
| Аллопуринол [65,82] | Камни мочевой кислоты |
| D-пеницилламин [66,73,88] | Цистиновые камни |
| Фебуксостат [89-91] | Камни мочевой кислоты |
| Цитрат калия [68,71] | Оксалат кальция, камни мочевой кислоты |
| Альфа-блокаторы (тамсулозин, теразозин, доксазозин) [66,92] | Камни мочеточника |
| Альфа меркаптопропионилглицин [66,88] | Цистиновые камни |
| Ацетогидроксамовая кислота [66,71] | Струвитовые камни |
| Блокаторы кальциевых каналов (нифедипин) [55] | Камни мочеточника |
| Ацетазоламид [21] | Мочевая кислота, цистиновые камни |
| Бикарбонат натрия [66, 93] | Камни мочевой кислоты |
| НПВП (диклофенак, индометацин, кеторолак, ибупрофен) [19,94] | Все виды камня |
Таблица 1: Синтетические препараты от мочекаменной болезни
Экстракорпоральная ударно-волновая литотрипсия
Экстракорпоральная ударно-волновая литотрипсия — малоинвазивный и очень популярный метод лечения активного камня. удаление.По сути, это техника фрагментации, которая использует ударные волны, исходящие от литотриптера для фрагментации камня под рентгеноскопическим контролем в пациент, лежащий на подушке, наполненной водой или гелем, которая действует как переходная среда для передачи удара волны внутри тела пациента. Каменные фрагменты таким образом генерируются достаточно малы, чтобы со временем вытекать из тело вместе с мочой. Литотриптер может использовать электромагнитный, электрогидравлический или пьезоэлектрический источник энергии для генерации ударных волн [6].Может эффективно использоваться для распада почечной лоханки или камни чашечки размером до 2 см в диаметре и сейчас он также используется для дробления струвитных камней, камни оленьего рога и камни мочеточника [96,97]. Его важно то, что он не требует анестезии. и может проводиться в амбулаторных условиях, что является важным фактор приемлемости для пациентов [98]. Как и в случае с каждое лекарство, этот инструмент дробления камня, который произвела революцию в вариантах лечения, доступных для почечно-каменной болезни также не исключено обладание вредное воздействие, наиболее важным из которых является его потенциал для увеличения рецидива камня.Повреждение почечной ткани, кровотечение и оставленные остаточные фрагменты камня другие связанные осложнения [6,72,97]. Недавно третий генерация электромагнитного ударно-волнового литотриптера, был представлен Lithoskop®, который оказался связано с меньшим количеством осложнений по сравнению с существующие литотриптеры [99].
Уретероскопия
Уретероскопия — это малоинвазивный метод, который использует гибкий волоконно-оптический уретероскоп, который проходит через уретру через мочевой пузырь до мочеточника для доступа ко всей собирающей системе почек [96,100-102].Он оборудован для извлечения мелких камней, а также для дробления более крупные с использованием баллистических и лазерных (гольмиевых: лазер на иттрий-алюминиевом гранате / гольмиевый: YAG-лазер) литотрипсия [17,96,101], благодаря которой она стала популярной способ лечения мочекаменной болезни у детей и получает более широкое признание у беременных женщин как а также у пациентов после отведения мочи [96,103,104]. Хотя сейчас в постоянном упадке с приходом более гибких и узких уретероскопов; мочеточниковый травмы и перфорация, Штайнштрассе, гематурия и инфекции — это осложнения, связанные с уретероскопия [96].Даже гибкие уретероскопы доступны. грани стать достоянием прошлого как гибкие роботы Уретерореноскопия линейная, которая проводится с использованием роботы, избавляющие врачей от хлопот и утомительных задача держать гибкие уретероскопы очень долго продолжительность уретероскопических процедур [105,106].
Чрескожная нефролитотомия (ЧКНЛ)
PCNL — еще один способ фрагментации и извлечение камней, требующее выполнения разреза сделано в спине и расширении тракта для введение нефроскопа для доступа к камням в почечная пиелокалицевая система и проксимальные отделы мочеточников [107–110].Считается хорошим выбором для лечения камней. более 2 см в диаметре, расположенные в почечной лоханке или чашечка, а также при множественных камнях [107]. Самый неблагоприятный осложнение — кровотечение и повреждение прилегающих органы, которые препятствовали его принятию, особенно в дети [96,107,111]. Но миниатюризация нефроскопов и внедрение гольмиевого: YAG-лазера и менее пневматические литокласты получили широкое распространение PCNL и его использование для фрагментации более мелких камни [96,112].
Лапароскопическая хирургия
Лапароскопическая хирургия — сравнительно инвазивный техника, требующая от трех до четырех надрезов. сделано для вставки полых трубок, известных как порты через какие инструменты могут быть переданы, чтобы выполнить операцию. Иногда передается нефроскоп через один из портов для визуализации камня и удаление. Лапараскопическая операция, хотя и реже часто выполняется сейчас, указывается в тех случаях, когда мочекаменная болезнь связана с нарушением функции почек или другими осложнения и в случаях, когда малоинвазивные передовые методы не приносят никакого облегчения [17,113,114].
Открытая хирургия
Открытая операция по удалению камня требует выполнения одного, но большого разреза, чтобы получить доступ к камню. Это связано с большой кровопотерей и сопровождается чрезмерной болью. Указывается в том случае, если камень бремя более сложное или связано с случай трансплантации почки, когда пациент находится страдает болезненным ожирением или имеет анатомические аномалии и где другие методы продвижения не избавляет пациента от камней [102,115].
Помимо синтетических составов и хирургических вмешательства, лечебные травы также являются решающим Неотъемлемая часть стратегии лечения мочекаменной болезни. Благодаря своей экономической эффективности, лучшей переносимости и множественные цели действия, фитотерапия доказывает быть очень полезным и широко распространенным методом для профилактики и лечения почечных камней. В Фактически, фитотерапия более безопасна и может профилактика рецидива почечнокаменной болезни [116].
Предрасполагающие факторы и профилактические модификации диеты
Многофакторное расстройство, множественные индексы риска связаны с образованием мочевых камней которые можно в общих чертах разделить на диетические, мочевые, метаболические и прочие факторы риска.
Диетические факторы риска включают повышенное потребление оксалат, соль хлорида натрия и белок (животные белок) богатая диета [117] и низкое потребление жидкости [118–125].Низкий потребление жидкости приводит к образованию сильно насыщенной мочи с низким объемом, который является преобладающим фактором для формирования всех виды камней [123]. Факторы риска мочеиспускания включают низкий уровень мочи. объем, гиперкальциурия, гипероксалурия, гипоцитратурия и гиперурикозурия [118]. Метаболическая предрасположенность которые в значительной степени способствуют образованию мочевых камней включают такие расстройства, как идиопатическая гиперкальциурия, первичный гиперпаратиреоз, синдром Кушинга, первичная гипероксалурия, гиперурикозурия, цистинурия и гиперхлоремический метаболический ацидоз [121].Разнообразный Факторы риска включают ожирение как высокий индекс массы тела (ИМТ), как известно, связан с высоким уровнем мочеиспускания. уровни оксалата, кальция и мочевой кислоты [126]; сахарный диабет mellitus, который, как известно, способствует образованию мочевой кислотные камни [127]; семейный анамнез мочекаменной болезни [118,128]; ИМП, вызывающие образование струвитных камней; хронический потребление таких препаратов, как триамтерен, цефтриаксон, топирамат, индинавир и пробенецид, которые в конечном итоге приводят к образованию лекарственных камней; генетические нарушения как ксантинурия, первичная гипероксалурия и идиопатический почечная гиперурикозурия; структурная аберрация мочевыделительная система, как при поликистозной болезни почек и спинномозговая губчатая почка, которые обычно связаны с застоем мочи [121]; жаркие климатические условия, которые вызывают обезвоживание и потоотделение, что в конечном итоге приводит к в сильно перенасыщенную мочу с низким объемом, которая снова способствует камнеобразованию [129-131].
Высокое потребление жидкости — основа профилактических меры при мочекаменной болезни, поскольку он увеличивает объем и снижает перенасыщение мочи, фактор, влияющий на происхождение всех видов камня. Более того, увеличилось потребление жидкости увеличивает частоту мочеиспускания, что желательно, чтобы избежать задерживания выпавших в осадок растворенных веществ, а также во избежание появления инфекции в мочевыводящих путях [132]. В этом отношении вода наиболее важен из всех жидкостей, так как он экономичен и доступен.
Ограничение содержания оксалатов, соли и животных белков в пище вместе с адекватным потреблением кальция с пищей в уменьшении числа мочевых камней. Кальций в была показана диета, но не добавки кальция для усиления всасывания оксалатов в кишечнике и, таким образом, уменьшают осаждение оксалата кальция в моче [133–135]. Ограничение приема добавок витамина С (аскорбиновой кислоты) и потребление витамина B6 (пиридоксин) богатое пища имеет свои преимущества, поскольку аскорбиновая кислота может приводят к образованию оксалатов при метаболизме в то время как пиридоксин предотвращает образование оксалата из глиоксилат из-за его роли в реакции трансаминирования глиоксиловой кислоты в глицин [134, 136].
Внимательно следите за массой тела, поддерживая здоровый распорядок дня и здоровое питание, которое включает овощи, фрукты, волокна и достаточное количество жидкости — это всегда хороший вызов не только когда дело доходит до для предотвращения мочекаменной болезни, но при любых заболеваниях, потому что это индексы, которые при компрометации может привести к тому или иному ухудшению здоровья.
Благодарности
Первый автор выражает благодарность Департаменту науки. и технологий (программа INSPIRE), Правительство Индии за финансовую помощь в проведении соответствующая исследовательская работа.
Финансовая поддержка и спонсорство
Нет.
Список литературы
- Лопес М., Хоппе Б. История, эпидемиология и региональные различия мочекаменной болезни. ПедиатрНефрол 2010; 25: 49-59.
- Chen Y. Обновление мочекаменной болезни: оценка и лечение. UrolSci 2012; 23: 5-8.
- Тухами М., Ларуби А., Эльхабази К., Лубна Ф., Зрара И., Эльджахири Ю., и др. . Лимонный сок обладает защитной активностью при мочекаменной болезни крыс. БМК Урол2007; 7: 2-3.
- Michell AR. Мочекаменная болезнь — исторический, сравнительный и патофизиологический аспекты: обзор. J Roy Soc Med 1989; 82: 669-72.
- Basavaraj DR, Biyani CS, Browning AJ, Cartledge JJ. Роль ингибиторов и промоторов мочевых камней в почках в патогенезе кальцийсодержащих почечных камней. EurUrolSuppl 2007; 5: 126-36.
- Wilikinson B, Hall J. Управление каменной болезнью. Хирургия 2010; 28: 338-44.
- Эван А.П. Патология и этиология камнеобразования в почках и мочевыводящих путях.ПедиатрНефрол 2010; 25: 831-41.
- Робертсон WG. Научные основы мочевого камня. В: Mundy AR, Fitzpatrick JM, Neal DE, George NJR, редакторы. Научные основы урологии. 3-е изд.
Соединенное Королевство: T and F InformaUK Limited; 2010. с. 162-81. - Randall A. Происхождение и рост почечных камней. Энн Сург 1937; 105: 1009-27.
- Эван А. П., Коу Флорида, Лингеман Дж. Э., Шао Й., Соммер А. Дж., Бледсо С. Б., и др. . Механизм образования почечных камней оксалата кальция человека на бляшке Рэндалла.Anat Rec 2007; 290: 1315-23.
- Knoll T. Эпидемиология, патогенез и патофизиология мочекаменной болезни. EurUrolSuppl 2010; 9: 802-06.
- Matlaga BR, Coe FL, Evan AP, Lingeman JE. Роль бляшек Рэндалла в патогенезе кальциевых камней. Дж. Урол 2007; 177: 31-38.
- Грин В., Ратан Х. Молекулярные механизмы мочекаменной болезни. Урология 2013; 81: 701-04.
- Carr RJ. Новая теория образования почечных камней. Брит Дж. Урол 1954; 26: 105-17.
- King JS Jr. Токи в исследовании почечных камней. ClinChem 1971; 17: 971-82.
- Stoller ML, Meng MV, Abrahams HM, Kane JP. Первичное каменное событие: новая гипотеза сосудистой этиологии. Дж. Урол 2004; 171: 1920-24.
- Thomas B, Hall J. Уролитиаз. Хирургия 2005; 23: 129-33.
- Kambadakone AR, Eisner BH, Catalano OA, Sahani DV. Новые и развивающиеся концепции в визуализации и лечении мочекаменной болезни: взгляд урологов.Радиография 2010; 30: 603-23.
- Юнг Х., Osther PJS. Неотложная помощь при камнях: когда лечить или не лечить? Мировой журнал Urol2015; 33: 203-11.
- Pietrow PK, Karellas ME. Лечение общих мочевых камней. SA FamPract 2007; 49: 44-48.
- SinghSK, Agarwal MM, Sharma S. Лечебная терапия зубного камня. БЖУ Инт 2011; 107: 356-68.
- Патерсон Р., Фернандес А., Разви Х., Саттон Р. Оценка и лечение пациентов с камнями в почках.Может UrolAssoc J 2010; 4: 375-79.
- Николетта Дж. А., Ланде МБ. Медицинское обследование и лечение мочекаменной болезни. PediatrClin North Am 2006; 53: 479-91.
- Leehey DJ, Moinuddin IK. Справочник по нефрологии. 1-е изд. Филадельфия (США): Липпинкотт Уильямс и Уилкинс; 2013.
- Гехтман Л. Мочевыделительная и почечная системы. В кн .: Хехтман Л. Клиническая натуропатическая медицина. 1-е изд. Австралия: Черчилль Ливингстон; 2012. с. 689-733.
- Scheinman SJ.Мочевые камни. Медицина 2003; 31: 77-80.
- Vermooten V. Некоторые аспекты лечения почечных камней. J Am Med Assn 1955; 157: 783-86.
- Dudek RW. Почки высокопродуктивные. Филадельфия (США): Липпинкотт Уильямс и Уилкинс; 2007.
- http://www.ncbi.nlm.nih.gov/books/NBK279069/
- Sayer JA, Moochhala SH, Thomas DJ. Лечение мочекаменной болезни. Br J Med SurgUrol 2010; 3: 87-95.
- Mandel NS, Mandel GS.Физико-химия мочевого камня. В: Пак С.Ю., редактор. Почечно-каменная болезнь: патогенез, профилактика и лечение. 1-е изд. Бостон: Издательство MartinusNijhoff; 1987. с. 1-24.
- Cloutier J, Villa L, Traxer O, Daudon M. Анализ камней в почках: «Дайте мне свой камень, я скажу вам, кто вы!» World J Urol 2015; 33: 157-69.
- Аджайи Л., Джегер П., Робертсон В., Анвин Р. Почечно-каменная болезнь. Медицина 2007; 35: 415-19.
- Rathod NR, Biswas D, Chitme HR, RatnaS, Muchandi IS, Chandra R.Противоуролитические эффекты Punicagranatum . Журнал Этнофармакол 2012; 140: 234-38.
- Thomson JMZ, Glocer J, Abbott C, Maling TMJ, Mark S. Компьютерная томография в сравнении с внутривенной урографией в диагностике острой боли в боку при мочекаменной болезни: рандомизированное исследование, сравнивающее затраты на визуализацию и дозу облучения. AustralasRadiol 2001; 45: 291-97.
- Portis AJ, Sundaram CP. Диагностика и начальное лечение камней в почках. Ам Фам , врач 2001; 63: 1329-38.
- Sandhu C, Anson KM, Patel U. Камни мочевыводящих путей — часть I: роль радиологической визуализации в диагностике и планировании лечения. ClinRadiol2003; 58: 415-21.
- Бияни К.С., Джойс А.Д. Мочекаменная болезнь при беременности. I: патофизиология, состояние плода и диагностика. BJU Int2002; 89: 811-18.
- http://uroweb.org/wp-content/uploads/22-Urolithiasis_LR_full.pdf.
- McKenzie G, Hall J. Управление каменной болезнью. Хирургия 2013; 31: 354-61.
- Strohmaier WL. Визуализация при мочекаменной болезни у детей — что лучше? ТрансПедиатр 2015; 4: 36-40.
- Worster A , Preyra I, Weaver B, Haines T. Точность неконтрастной спиральной компьютерной томографии по сравнению с внутривенной пиелографией в диагностике подозреваемого острого мочекаменной болезни: метаанализ. Энн Emerg Med 2002; 40: 280-6.
- AndrabiY, Patino M, Das CJ, Eisner B, Sahani DV, Kambadakone A. Достижения в области компьютерной томографии при мочекаменной болезни.Индийский журнал J Urol2015; 31: 185-93.
- Villa L, Giusti G, Knoll T, Traxer O. Визуализация мочевых камней: обновление в 2015 г. EU Focus 2016; 2: 122-29.
- Вртиска Т.Дж., Крамбек А.Е., МакКоллоу С.Х., Ленг С., Ку М., Ю Л., и др. . Визуализирующая оценка и лечение нефролитиаза: обновленная информация. МиннМед 2010; 93: 48-51.
- Patel D, Patel U. Мочекаменная болезнь: роль изображений. Тенденции урологии Мужское здоровье 2012; 3: 25-28.
- Neisius A, Astroza GM, Wang C, Nguyen G, Kuntz NJ, Januzis N, и др. .Цифровой томосинтез: новый метод визуализации нефролитиаза. Конкретные дозы для органов и эффективные дозы по сравнению с протоколом неконтрастной компьютерной томографии почечных камней. Урология 2014; 83: 282-87.
- Malhotra KK. Медицинские аспекты почечных камней. J Indian AcadClin Med2008; 9: 282-86.
- Бергер А. Магнитно-резонансная томография. Бр Мед Ж. 2002; 324: 35.
- O ’DonoghuePM, McSweeney SE, Jhaveri K. Визуализация мочеполовой системы: текущие и новые применения.J Postgrad Med 2010; 56: 131-39.
- Saklayen MG. Медикаментозное лечение нефролитиаза. Med Clin North Am 1997; 81: 785-99.
- Биль Г., Мейерс А. Рецидивы почечно-каменной болезни — достижения в патогенезе и клиническом ведении. Ланцет 2001; 358: 651-56.
- Micali S, Grande M, Sighinolfi MC, De Carne C, De Stefani S, Bianchi G. Обзоры в эндоурологии: медикаментозная терапия мочекаменной болезни. Журнал Endourol 2006; 20: 841-47.
- http: //www.ncbi.nlm.nih.gov/books/NBK278956/.
- Зейтц С., Лиатсикос Э., Порпилья Ф., Тизелиус Х., Цвергель У. Лечебная терапия для облегчения прохождения камней: каковы доказательства? EurUrol 2009; 56: 455-71.
- Kaplon DM, Sterrett S, Nakada SY. Медицинское лечение острого мочекаменной болезни в одном американском академическом отделении неотложной помощи. BJU Int2009; 105: 856-8.
- Сингх А., Альтер Х. Дж., Литтлпейдж А. Систематический обзор медицинской терапии для облегчения прохождения камней в мочеточнике.Энн Эмерг Мед 2007; 50: 552-63.
- Michel MC, de la Rosette JJMCH. Лечение альфа-адреноблокаторами мочекаменной болезни. EurUrol 2006; 50: 213-14.
- Hollingsworth JM, Rogers MAM, Kaufman SR, Bradford TJ, Saint S, Wei JT, и др. . Медикаментозная терапия для облегчения отхождения мочевых камней: метаанализ. Ланцет 2006; 368: 1171-9.
- Romics I. Роль альфа-адренорецепторов в лечении урологических заболеваний. Нейрохиминт 2007; 51: 328-31.
- Katzung BG. Фундаментальная и клиническая фармакология. 10-е изд. Нью-Йорк: компании McGraw-Hill; 2006.
- Pak CY. Углубленный обзор: этиология и лечение мочекаменной болезни. Am J Kidney Dis 1991; 18: 624-37.
- Финкельштейн В.А., Гольдфарб Д.С. Стратегии предотвращения камней из оксалата кальция. Can Med Assn J 2006; 174: 1407-9.
- Semins MJ, Matlaga BR. Медицинское обследование и лечение мочекаменной болезни. TherAdvUrol 2010; 2: 3-9.
- Гроссер Т., Смит Э., Фитцджеральд, Джорджия.Противовоспалительные, жаропонижающие и обезболивающие; фармакотерапия подагры. В: Брантон Л.Л., Чабнер Б.А., Ноллман BC, редакторы. Гудман и Гилман фармакологические основы терапии. 12-е изд. Нью-Йорк: Макгроу Хилл; 2011. с. 959-1004.
- Spernat D, Kourambas J. Мочекаменная болезнь — медикаментозное лечение. БЖУ Int2011; 108: 9-13.
- Heilberg IP, SchorN. Почечно-каменная болезнь: причины, оценка и лечение. Arq Bras EndocrinolMetabol2006; 50: 823-31.
- Moe OW.Камни в почках: патофизиология и лечение. Ланцет 2006; 367: 333-44.
- Моран МЭ, Абрахамс Х.М., Бурдей DE, Грин ТД. Полезность пероральной терапии растворением в лечении направленных пациентов с камнями мочевой кислоты, получавшими вторичное лечение. Урология 2002; 59: 206-10.
- Lotan Y. Медицинские стратегии профилактики рецидивирующего нефролитиаза застойны, и необходимы более убедительные доказательства для снижения заболеваемости. Evid На основе Med 2014; 19:12.
- Bandi G, Nakada SY, Penniston KL. Практический подход к оценке метаболизма и лечению пациента с рецидивирующим камнем. Wis Med J 2008; 107: 91-100.
- Атмани Ф. Медицинское лечение мочекаменной болезни, какие возможности для фитотерапии? Front Biosci 2003; 8: 507-14.
- Reynolds TM. Клиническое исследование химической патологии и лечение нефролитиаза. Дж. ClinPathol2005; 58: 134-40.
- Елкоуши М.А., Виолетта П.Д., Андонян С.Чрескожное введение химиолитических, химиотерапевтических и противогрибковых средств. В: Смит А.Д., Бадлани Г., Премингер Г.М., Кавусси Л.Р., редакторы. Учебник Смита по эндоурологии. 3-е изд. Хобокен (США): Blackwell Publishing Ltd; 2012. с. 290-309.
- MarengellaM, Vitale C, Bagnis C, Petrarulo M, Tricerri A. Использование лекарств от нефролитиаза. Clin Cases Miner Bone Metab 2008; 5: 131-34.
- Mikawlrawng K, Kumar S, Vandana. Текущий сценарий мочекаменной болезни и использование лекарственных растений в качестве противоуролитических средств в Манипуре (Северо-Восточная Индия): обзор.Int J Herbal Med 2014; 2: 1-12.
- Parmar MS. Камни в почках. Br Med J 2004; 328: 1420-24.
- Frassetto L, Kohlstadt I. Лечение и профилактика камней в почках: обновленная информация. Am Fam , врач 2011; 84: 1234-42.
- Barnela SR, Soni SS, Saboo SS, Bhansali AS. Медицинское лечение почечного камня. Индийский журнал J EndocrinolMetab2012; 16: 236-39.
- Корец Р., Граверсен Дж. А., Гупта М. Растворение камней при пероральной и ирригационной терапии.In: Talati JJ, Tiselius HG, Albala DM, Ye Z, редакторы. Мочекаменная болезнь: основы науки и клиническая практика. Лондон: Спрингер-Верлаг; 2012. с. 533-7.
- Бернардо Н.О., Смит А.Д. Хемолиз мочевых камней. UrolClin North Am 2000; 27: 355-65.
- Беккер Г. Камни мочевой кислоты. Нефрология 2006; 12: 21-5.
- Dretler SP, Pfister RC. Чрескожное растворение почечных камней. Энн Рев Мед 1983; 34: 359-66.
- Xiang-bo Z, Zhi-ping W., Jian-min D., Jian-zhong L., Bao-liang M. Новый хемолиз для урологического кальциевого кальциевого кальциевого расчета — исследование in vitro . BMC Urol2005; 5: 1-6.
- Ньюхаус JH, Пфистер RC. Терапия почечных камней с помощью чрескожной нефростомии: растворение и удаление. UrolRadiol1981; 2: 165-70.
- Heimbach D, Bӓumler D, Schoeneich G, Hesse A. Чрескожный хемолиз — важный инструмент в лечении мочекаменной болезни. IntUrolNephrol 1998; 30: 655-64.
- Breslau NA, Padalino P, Kok DJ, Kim YG, Pak CY. Физико-химические эффекты нового калия с медленным высвобождением фосфатный препарат (УроФос-К) в абсорбирующем гиперкальциурия. J Bone Miner Res 1995; 10: 394-400.
- Ахмед К., Дасгупта П., Хан MS. Цистиновые камни: сложно группа камней. Postgrad Med J 2006; 82: 799-801.
- Becker MA, Schumacher HR, Wortmann RL Jr, MacDonald PA, Eustace D, Palo WA, и др. .Фебуксостат по сравнению с аллопуринолом у пациентов с гиперурикемией и подагрой. Н Энг Дж. Мед. 2005; 353: 2450-61.
- Шумахер Х.Р. младший, Беккер М.А., Вортманн Р.Л., Макдональд П.А., Хант Б., Штрайт Дж., и др. . Эффекты фебуксостата по сравнению с аллпуринолом и плацебо в снижении уровня уратов в сыворотке крови у пациентов с гиперурикемией и подагрой: 28-недельное рандомизированное двойное слепое исследование в параллельных группах, фаза III. Arthritis Rheum 2008; 59: 1540-48.
- Гарсия-Валладарес I, Хан Т, Эспиноза LR.Эффективность и безопасность фебуксостата у пациентов с гиперурикемией и подагрой. Ther Adv Musculoskelet Dis 2011; 3: 245-53.
- Липкин М., Шах О. Применение альфа-адреноблокаторов для лечения нефролитиаза. Ред. Урол 2006; 8: 35-42.
- Чандрашекар КБ, Фулоп Т., Юнкос, Лос-Анджелес. Медикаментозное лечение и профилактика нефролитиаза. Am J Med 2012; 125: 344-47.
- GolzariSEJ, Soleimanpour H, Rahmani F, Mehr NZ, Safari S, Heshmat Y, и др. .Лечебные подходы при почечной колике в отделении неотложной помощи: обзорная статья. Anesth Pain Med 2014; 4: 1-11.
- Tiselius HG, Ackermann D, Alken P, Buck C, Conort P, Gallucci M. Guidelines on Urolithiasis. EuroUrol 2001; 40: 362-71.
- Сарица К. Медицинский аспект и малоинвазивное лечение мочевых камней у детей. Arch ItalUrolAndrol2008; 80: 43-9.
- Chaussy C, Schüller J, Schmiedt E, Brandl H, Jocham D, Liedl B. Экстракорпоральная ударно-волновая литотрипсия (ESWL) для лечения мочекаменной болезни.Урология 1984; 23: 59-66.
- Chaussy C, Bergsdorf T. Экстракорпоральная ударно-волновая литотрипсия для исчисления нижнего полюса меньше одного сантиметра. Индийский J Урол 2008; 24: 517-20.
- Neisius A, Wöllner J, Thomas C, Roos FC, Brenner W, Hampel C, и др. . Эффективность и результаты лечения с использованием ударно-волнового литотриптера третьего поколения. БЖУ Int2013; 112: 972-81.
- GayerG, Hertz M, Stav K, Zissin R. Минимально инвазивное лечение мочекаменной болезни.Semin Ultrasound CT MRI 2006; 27: 139-51.
- Папатсорис А.Г., Сколарикос А., Бухгольц Н. Интракорпоральная лазерная литотрипсия. Араб Дж Урол 2012; 10: 301-06.
- Мортон А.Р., Илиеску Е.А., Уилсон JWL. Нефрология: 1. Исследование и лечение рецидивирующих камней в почках. Can Med Assoc J 2002; 166: 213-8.
- Сколарикос А.А., Папатсорис А.Г., Мицогианнис И.К., Хатзидареллис Л., Лиакурас С., Деливелиотис С. Текущее состояние уретероскопического лечения мочекаменной болезни.Int J Urol 2009; 16: 713-17.
- Чжун В., Ян Б., Хе Ф, Ван Л., Свами С., Цзэн Г. Хирургическое лечение мочекаменной болезни у пациентов после отведения мочи. PlosOne 2014; 9: 1-4.
- Saglam R, Rassweiler J, Tasci AI, Sarica K, Binbay M, Armagan A, и др. . V31 Роботизированная гибкая уретерореноскопия: новая концепция лечения камней в почках. EurUrolSuppl 2014; 13: eV31.
- Rassweiler J, Muslumanoglu AY, Tokatli Z, Caskurlu T., Sarica K, Ozgok Y, et al .MP18-09 Роботизированная гибкая уретерореноскопия для лечения камней в почках. Журнал Urol2014; 191: e207.
- Пурпурович З. Лечебные процедуры при мочекаменной болезни. Пол Энн Мед 2010; 17: 123-28.
- Celik H, Tasdemir C, Altintas R. Обзор чрескожной нефролитотомии. EMJ Urol 2014; 3: 46-52.
- Manjula K, Pazhanichami K, Rajendran K, Kumaran S, Eevera T. Травяное средство от мочевых камней. В: Рана М.К., редактор. Овощи и здоровье человека. Джодхпур (Индия): научное издательство; 2015 г.п. 454-68.
- Риттер М., Кромбах П., Мишель М.С. Чрескожное удаление камня. EurUrolSuppl 2011; 10: 433-9.
- Хорус Р., Сарица К. Лечение оленьих камней у детей. Arab J Urol 2012; 10: 330-5.
- Bultitude M, Smith D, Thomas K. Современное лечение каменной болезни: новые рекомендации EAU по мочекаменной болезни на 2015 г. EurUrol 2016; 69: 483-4.
- Наду А., Шатлофф О., Мораг Р., Рамон Дж., Винклер Х. Лапароскопическая хирургия почечных камней: показана ли она в эпоху современной эндоурологии? IntBraz J Urol2009; 35: 9-18.
- Кийвикай К. Роль лапароскопической хирургии в лечении почечных камней. TherAdvUrol 2011; 3: 13-8.
- Эль-Хусейни Т., Бухгольц Н. Роль открытой хирургии камня. Араб Дж Урол 2012; 10: 284-8.
- Парета С.К., Патра К.С., Мазумдер П.М., Сасмал Д. Установление принципа терапии травами для противоуролитической активности: обзор. J Pharmacol Toxicol2011; 6: 321-32.
- Андерсон РА. Дополнительный подход к профилактике мочекаменной болезни.Мировой журнал Урол 2002; 20: 294-301.
- Arumuham V, Bycroft J. Лечение мочекаменной болезни. Хирургия 2016; 34: 352-60.
- Singh PP. Содержание щавелевой кислоты в индийских продуктах. Qual Plant Mater Veg 1973; 22: 335-47.
- Goel R, Wasserstein AG. Камни в почках: стратегии диагностики и лечения. Консультант 2012; 52: 121-30.
- Baştuğ F, Düşünsel R. Детский мочекаменная болезнь: причинные факторы, диагностика и лечение. Нат Рев Урол 2012; 9: 138-46.
- Pak CYC, Heller HJ, Pearle MS, Odvina CV, Poindexter JR, Peterson RD. Профилактика камнеобразования и потери костной массы при абсорбтивной гиперкальциурии с помощью комбинированных диетических и фармакологических вмешательств. Дж. Урол 2003; 169: 465-9.
- Assimos DG, Холмс РП. Роль диеты в терапии мочекаменной болезни. UrolClin North Am 2000; 27: 255-68.
- Agarwal MM, Singh SK, Mavuduru R, Mandal AK. Профилактический жидкостная и диетическая терапия при мочекаменной болезни: оценка сила, противоречия и пробелы в современной литературе.Индиан Дж. Урол 2011; 27: 310-19.
- Hiatt RA, Ettinger B, Caan B, Quesenberry CP Jr, Duncan D, Citron JT. Рандомизированное контролируемое исследование диеты с низким содержанием животного белка и высоким содержанием клетчатки в профилактике рецидивов оксалатных камней в почках. Am J Epidemiol1996; 144: 25-33.
- Гесс Б. Метаболический синдром, ожирение и камни в почках. Араб Дж Урол 2012; 10: 258-64.
- Тринкьери А. Эпидемиология мочекаменной болезни: обновленная информация. Клинические случаи Miner Bone Metab 2008; 5: 101-6.
- BaştuF, Gündüz Z, Tülpar S, Poyrazoğlu H, Düşünsel R. Мочекаменная болезнь у младенцев: оценка факторов риска. Мировой журнал Урол 2013; 31: 1117-22.
- Факери Р.Дж., Гольдфарб Д.С. Температура окружающей среды как фактор образования камней в почках: последствия глобального потепления. Почки Int 2011; 79: 1178-85.
- Abeywickarama B, Ralapanawa U, Chandrajith R. Факторы геоэкологической среды, связанные с высокой заболеваемостью мочевыми камнями (почечными камнями) человека в центральных высокогорных районах Шри-Ланки.Environ Geochem Health 2016; 38: 1203-14.
- Бартолетти Р., Кай Т., Мондаини Н., Мелоне Ф., Траваглини Ф., Карини М., и др. . Эпидемиология и факторы риска мочекаменной болезни. УролИнт 2007; 79: 3-7.
- Bartges JW, Callens AJ. Мочекаменная болезнь. Ветеринарная клиника North Am Small AnimPract 2015; 45: 747-68.
- Gambaro G, Trinchieri A. Последние достижения в лечении и понимании нефролитиаза / нефрокальциноза. F1000Res 2016; 5: 1-8.
- Badruddin SH.Роль диеты в профилактике мочекаменной болезни. В: Талати Дж., Саттон РАЛ, Моазам Ф., Ахмед М., редакторы. Лечение литиаза: рациональное использование технологий. Дордрехт (Нидерланды): Kluwer Academic Publishers; 1997. стр. 289-95.
- Goldfarb DS, Coe RL. Профилактика рецидивирующего нефролитиаза. Am Fam Physician 1999; 60: 2269-76.
- Гуль З., Монга М. Лечебная и диетическая терапия для профилактики камней в почках. Корейский журнал J Urol 2014; 55: 775-79.
Мочекаменная болезнь, вызванная лекарствами от ВИЧ | Клинический журнал почек
Абстрактные
Камни в почках, вызванные лекарственными препаратами, составляют 1-2% всех камней в почках.В последнее десятилетие препараты, используемые для лечения ВИЧ-инфицированных пациентов, стали наиболее частой причиной образования содержащих лекарственные средства мочевых камней. Среди этих агентов хорошо известно, что ингибиторы протеаз (ИП) вызывают образование камней в почках, особенно индинавир и атазанавир, а в последнее время дарунавир. О мочекаменной болезни, связанной с другими ИП, также сообщалось в клинических случаях, например, при применении без ИП. Камни, вызванные антиретровирусными препаратами, заслуживают рассмотрения, потому что большинство из них потенциально можно предотвратить.В этой статье кратко описаны диагностика, эпидемиология, профилактика и лечение мочекаменной болезни, вызванной антиретровирусными препаратами.
Введение
В Северной Америке пожизненный риск мочекаменной болезни оценивается в 10–15%, а частота рецидивов в течение 10 лет составляет 50% [1]. Стоимость неотложной помощи при мочекаменной болезни в США оценивается в 1,83 миллиарда долларов в год [2]. Недавний анализ> 3 миллионов человек в общей популяции в Альберте, Канада [3], показал, что развитие даже одного камня в почках было связано со значительным увеличением вероятности неблагоприятных исходов почек, включая терминальную стадию почечной недостаточности, которая может требуют диализа или трансплантации.
Камни, вызванные приемом лекарств, составляют ~ 1-2% всех уролитов [4]. Термин «медикаментозная мочекаменная болезнь» относится к камням, образованным в результате прямой кристаллизации плохо растворимого, выводимого через почки лекарства или его метаболитов, а также к камням, образовавшимся при кристаллизации лекарств вокруг ранее образовавшихся мочевых камней. По мере появления новой и более эффективной комбинированной антиретровирусной терапии для лечения ВИЧ-инфекции у пациентов развились ятрогенные осложнения, затрагивающие различные органы, включая почки и мочекаменную болезнь (таблица 1).Нефролитиаз, связанный с антиретровирусными препаратами, может вызывать серьезные осложнения, включая почечную дисфункцию и гидронефроз. В некоторых случаях потребовалась литотрипсия, установка мочеточникового стента, установка нефростомической трубки или эндоскопическое удаление камня. В некоторых случаях почечнокаменная болезнь прекращалась. Таким образом, важно выяснить частоту возникновения и лечение почечных камней, ассоциированных с антиретровирусными препаратами, поскольку почечные камни являются факторами риска хронических заболеваний почек (ХБП), важной сопутствующей патологии, связанной с ВИЧ-инфекцией и смертью [5–7].В этой статье рассматриваются вопросы диагностики, эпидемиологии, профилактики и лечения мочекаменной болезни, вызванной антиретровирусными препаратами.
Таблица 1.Антиретровирусная нефротоксичность
3143 903 ритонавир / саквинавир ▪Pancreatorenal синдром обратный транскрипт 12 903 903 903 911 911 911 911 AIN| . | Мочекаменная болезнь и / или ИТП . | PRTD . | NDI . | АКИ . | CKD . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| ИП | |||||||||||
| Индинавир | ▪ | ▪ | ▪Обструктивное | ▪ | |||||||
| ▪ Атазанавир | ▪ | ||||||||||
| Нельфинавир ▪ | |||||||||||
| Ампренавир ▪ | |||||||||||
| Лопинавир | ▪ | ||||||||||
| Дарунавир | ▪ | Диданозин | ▪ | ▪ | |||||||
| Абакавир | AIN | ||||||||||
| ▪ | |||||||||||
| FTC 3TC | |||||||||||
| Ненуклеозидные ингибиторы обратной транскриптазы | |||||||||||
| Эфавиренц | ▪ | ▪AIN | |||||||||
| Этравирин | |||||||||||
| Рилпивирин | |||||||||||
| Анти-интеграза | |||||||||||
| Ралтегравир | ▪ | 903 | 903 903 13 Энфивуртид | ▪MPGN | |||||||
| Ингибиторы CCR5 | |||||||||||
| MVC | |||||||||||
| . | Мочекаменная болезнь и / или ИТП . | PRTD . | NDI . | АКИ . | CKD . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| ИП | |||||||||||
| Индинавир | ▪ | ▪ | ▪Обструктивное | ▪ | |||||||
| ▪ Атазанавир | ▪ | ||||||||||
| Нельфинавир ▪ | |||||||||||
| Ампренавир ▪ | |||||||||||
| Лопинавир | ▪ | ||||||||||
| Дарунавир | ▪ | Диданозин | ▪ | ▪ | |||||||
| Абакавир | AIN | ||||||||||
| ▪ | |||||||||||
| FTC 3TC | |||||||||||
| Ненуклеозидные ингибиторы обратной транскриптазы | |||||||||||
| Эфавиренц | ▪ | ▪AIN | |||||||||
| Этравирин | |||||||||||
| Рилпивирин | |||||||||||
| Анти-интеграза | |||||||||||
| Ралтегравир | ▪ | 903 | 903 903 13 Энфивуртид | ▪MPGN | |||||||
| Ингибиторы CCR5 | |||||||||||
| MVC | |||||||||||
Антиретровирусная нефротоксичность
3143 903 ритонавир / саквинавир ▪Pancreatorenal синдром обратный транскрипт 12 903 903 903 911 911 911 911 AIN| . | Мочекаменная болезнь и / или ИТП . | PRTD . | NDI . | АКИ . | CKD . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| ИП | |||||||||||
| Индинавир | ▪ | ▪ | ▪Обструктивное | ▪ | |||||||
| ▪ Атазанавир | ▪ | ||||||||||
| Нельфинавир ▪ | |||||||||||
| Ампренавир ▪ | |||||||||||
| Лопинавир | ▪ | ||||||||||
| Дарунавир | ▪ | Диданозин | ▪ | ▪ | |||||||
| Абакавир | AIN | ||||||||||
| ▪ | |||||||||||
| FTC 3TC | |||||||||||
| Ненуклеозидные ингибиторы обратной транскриптазы | |||||||||||
| Эфавиренц | ▪ | ▪AIN | |||||||||
| Этравирин | |||||||||||
| Рилпивирин | |||||||||||
| Анти-интеграза | |||||||||||
| Ралтегравир | ▪ | 903 | 903 903 13 Энфивуртид | ▪MPGN | |||||||
| Ингибиторы CCR5 | |||||||||||
| MVC | |||||||||||
| . | Мочекаменная болезнь и / или ИТП . | PRTD . | NDI . | АКИ . | CKD . | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| ИП | |||||||||||
| Индинавир | ▪ | ▪ | ▪Обструктивное | ▪ | |||||||
| ▪ Атазанавир | ▪ | ||||||||||
| Нельфинавир ▪ | |||||||||||
| Ампренавир ▪ | |||||||||||
| Лопинавир | ▪ | ||||||||||
| Дарунавир | ▪ | Диданозин | ▪ | ▪ | |||||||
| Абакавир | AIN | ||||||||||
| ▪ | |||||||||||
| FTC 3TC | |||||||||||
| Ненуклеозидные ингибиторы обратной транскриптазы | |||||||||||
| Эфавиренц | ▪ | ▪AIN | |||||||||
| Этравирин | |||||||||||
| Рилпивирин | |||||||||||
| Анти-интеграза | |||||||||||
| Ралтегравир | ▪ | 903 | 903 903 13 Энфивуртид | ▪MPGN | |||||||
| Ингибиторы CCR5 | |||||||||||
| MVC | |||||||||||
Уролитиаз на основе ингибитора протеазы
Камни в почках чаще встречаются у пациентов с ВИЧ, принимающих ингибиторы протеазы (ИП).В основном это было в случае с индинавиром в 1990-х годах, и это все еще имеет место в случае с атазанавиром. Сообщалось также, что другие ИП, такие как нелфинавир, ампренавир, саквинавир, ритонавир и дарунавир, вызывают мочекаменную болезнь или кристаллизуются в моче. Поэтому важно получить и проанализировать камни.
Индинавир
Среди антиретровирусных препаратов хорошо известно, что индинавир вызывает образование камней в почках. Индинавир был связан с бессимптомной кристаллурией, нефролитиазом и повышенным уровнем креатинина в сыворотке [8–20] (таблица 2).Лишь 9,2% пациентов пришлось прекратить терапию [12].
Таблица 2.Распространенность нефротоксичности индинавира
нефропатия и / или обструктивная нефропатия| Симптомы . | Заболеваемость (%) . | ссылку . |
|---|---|---|
| Бессимптомная кристаллурия | 66 | [12] |
| Симптоматическая кристаллурия и / или нефролитиаз | 4–33 при хронической терапии | [12] |
| 20 | [13–15] | |
| Уротелиальное воспаление | 74 | [15] |
| ХПН вследствие CIN, тубулярная атрофия, гипертензия 9013, гипертензия 9013 [15–19] |
| Симптомы . | Заболеваемость (%) . | ссылку . |
|---|---|---|
| Бессимптомная кристаллурия | 66 | [12] |
| Симптоматическая кристаллурия и / или нефролитиаз | 4–33 при хронической терапии | [12] |
| 20 | [13–15] | |
| Уротелиальное воспаление | 74 | [15] |
| ХПН вследствие CIN, тубулярная атрофия, гипертензия 9013, гипертензия 9013 [15–19] |
Распространенность нефротоксичности индинавира
нефропатия и / или обструктивная нефропатия| Симптомы . | Заболеваемость (%) . | ссылку . |
|---|---|---|
| Бессимптомная кристаллурия | 66 | [12] |
| Симптоматическая кристаллурия и / или нефролитиаз | 4–33 при хронической терапии | [12] |
| 20 | [13–15] | |
| Уротелиальное воспаление | 74 | [15] |
| ХПН вследствие CIN, тубулярная атрофия, гипертензия 9013, гипертензия 9013 [15–19] |
| Симптомы . | Заболеваемость (%) . | ссылку . |
|---|---|---|
| Бессимптомная кристаллурия | 66 | [12] |
| Симптоматическая кристаллурия и / или нефролитиаз | 4–33 при хронической терапии | [12] |
| 20 | [13–15] | |
| Уротелиальное воспаление | 74 | [15] |
| ХПН вследствие CIN, тубулярная атрофия, гипертензия 9013, гипертензия 9013 [15–19] |
В клинических условиях многие факторы могут повышать риск кристаллизации индинавира в моче (таблица 3) [10, 13, 21–23].Индинавир в основном метаболизируется в печени, 20% выводится с мочой, примерно половина из которых остается неизменной [24]. Кристаллизация индинавира происходит при концентрации в моче 100 мг / л, что соответствует концентрации в плазме 6,4 мг / л [25]. Пиковая концентрация индинавира в плазме у пациентов при рекомендованной дозе форсированной дозы 400–800 мг уже составляет 8–10 мг / л [21]. В течение 3 часов после типичной дозы индинавира 800 мг перорально для пациента, у которого в среднем выделяется 1,5 л мочи в день, концентрация в моче уже превышает пределы растворимости в 200–300 мг / л, что делает образование кристаллов обычным явлением [21].Описаны кристаллы различной формы, которые чаще встречаются в моче с pH ≥6 [9, 10, 26]. Камни в моче состоят в основном из моногидрата индинавира; Также могут присутствовать оксалат и фосфат кальция, а также метаболиты индинавира [9, 24].
Таблица 3.Факторы риска кристаллизации индинавира [10, 13, 21–23]
Почечная недостаточность связывание333| Истощение объема |
| Индивидуальная фармакокинетика индинавира |
| Печеночная недостаточность |
| Низкий рН мочи |
| Низкая мышечная масса тела |
| Коинфекция ВГС / ВГВ |
| Ацикловир или триметоприм-сульфаметоксазол |
| 1 Объем |
| 1 Объем |
Факторы риска кристаллизации индинавира [10, 13, 21–23]
12314 Связывание с плазмой Почечная недостаточность 903 903 HCV Использование ацикловира или триметоприм-сульфаметоксазола| Истощение объема | |
| Индивидуальная фармакокинетика индинавира | |
| Печеночная недостаточность | |
| Низкий рН мочи | |
| Низкая мышечная масса тела | |
| Коинфекция ВГС / ВГВ | |
| Ацикловир или триметоприм-сульфаметоксазол Использование | |
| 14 | |
| Индоплеция | |
| Печеночная недостаточность | |
| Почечная недостаточность | |
| Связывание с белками плазмы | |
| Низкий рН мочи | |
| Низкая мышечная масса | |
Лечение индинавир-ассоциированного нефролитиаза должно быть консервативным и включать гидратацию, обезболивание, мониторинг функции почек и временное прекращение приема препарата [12].Кроме того, большинство камней рентгенопрозрачны и не обнаруживаются на обычных рентгенограммах. Пациентам, которые начинают лечение индинавиром, рекомендуется периодически наблюдать в течение первых 6 месяцев терапии, а затем каждые два года на предмет изменений функции почек и пиурии [7]. Согласно действующим рекомендациям, пациенты, получающие индинавир, должны выпивать не менее 1,5 л жидкости в день [12, 25]. Даудон и др. [24] рекомендуют увеличивать диурез до ≥150 мл / ч в течение 3 ч после каждой дозы.Подкисление мочи, хотя теоретически полезно, обычно не рекомендуется.
У пациентов, у которых развивается связанный с индинавиром нефролитиаз, терапию обычно можно возобновить после разрешения острого эпизода после достижения адекватного объемного статуса. Однако не все камни индинавира разрешаются при консервативном лечении. В некоторых случаях требуется хирургическое вмешательство. Пять процентов симптоматических камней индинавира требовали удаления с помощью уретероскопии, как указано в отчетах Даудона [24].Копп и др. [9] наблюдали 240 пациентов с индинавиром, из которых 7 пациентов (3%) страдали нефролитиазом, но только одному из них потребовалось хирургическое вмешательство [9]. Брюс и др. [27] сообщил о трех пациентах, которые получали индинавир и которым потребовалось хирургическое вмешательство из-за стойких симптомов. Исследователи рекомендовали визуализацию верхних мочевых путей пациентам с индинавиром, у которых наблюдаются симптомы мочекаменной болезни, и немедленное урологическое вмешательство, если консервативная терапия не дает результатов [27].Gentle et al. [28] описал рентгенопрозрачный гелеобразный характер камней индинавира, предположив, что литотрипсия — плохой выбор лечения, и рекомендовал стентирование мочеточника и уретероскопическое удаление камней в случаях симптоматической обструкции. Grunke и др. . [29] сообщили о пациенте с индинавиром с нефролитиазом и легкой почечной недостаточностью; Установка стента потребовалась, потому что камень нельзя было удалить с помощью механической экстракции или литотрипсии.
Атазанавир
В соответствии с действующими рекомендациями атазанавир, усиленный ритонавиром (ATV / r), является одним из ключевых препаратов первого ряда благодаря его высокой эффективности, переносимости, благоприятному липидному профилю и дозировке один раз в день [30, 31] и широко используется для ВИЧ-инфицированные пациенты, как прошедшие лечение, так и не получавшие лечения.В нескольких случаях было установлено, что атазанавир вызывает мочекаменную болезнь, при этом высокие концентрации атазанавира обнаруживаются в самих камнях [32, 33].
Эпидемиологические исследования показали, что воздействие атазанавира связано с увеличением частоты почечных камней по сравнению с другими схемами на основе ИП [34, 35].
В ретроспективном исследовании с марта 2004 г. по февраль 2007 г., включавшем 1134 пациента, получавших атазанавир, 11 из этих пациентов (общая распространенность 0.97%) получили диагноз: уролитиаз с симптомами атазанавир-ассоциированной болезни. Диагноз атазанавир-ассоциированной мочекаменной болезни был установлен с помощью инфракрасной спектрофотометрии. Анализ показал, что камни содержат кристаллы основания атазанавира без метаболитов [36]. Рецидивов не было у 5 из 6 пациентов, продолжавших получать атазанавир [36].
С декабря 2002 г. по январь 2007 г. Система регистрации нежелательных явлений FDA США выявила 30 случаев нефролитиаза у ВИЧ-инфицированных пациентов, принимавших атазанавир по схеме [32].Пять пациентов (17%) имели основное заболевание печени: четыре пациента имели гепатит C и один пациент — гепатит B. Три пациента имели ранее существовавшее заболевание почек и пять пациентов (17%) имели в анамнезе нефролитиаз. Из 20 случаев, сообщивших полную информацию об антиретровирусной терапии, 13 пациентов получали сопутствующую терапию тенофовиром, а 17 пациентов получали ритонавир в дозе 100 мг. Из 14 случаев, сообщивших об анализе камней, в 12 атазанавир был подтвержден инфракрасной спектрофотометрией или другим анализом. В шести случаях концентрация атазанавира в камне колебалась от 40 до 100%.В 17 случаях с полным анамнезом лечения атазанавиром среднее время между началом приема атазанавира и началом нефролитиаза составило 1,7 года (от 5 недель до 6 лет). Многим пациентам потребовалась госпитализация для лечения, включая литотрипсию, установку мочеточникового стента или эндоскопическое удаление камня. У пяти пациентов развилась почечная недостаточность (четыре с острой почечной недостаточностью и один с ухудшением исходной хронической почечной недостаточности) во время нефролитиаза. Во всех четырех случаях острой почечной недостаточности функция почек вернулась к исходному уровню после удаления камней и отмены атазанавира.У пациента, у которого началось ухудшение исходной хронической почечной недостаточности, функция почек улучшилась, но не вернулась к исходному уровню после удаления камня. Из 30 случаев прием атазанавира был прекращен в 9 случаях (30%) после того, как был диагностирован нефролитиаз [32].
В отчете, основанном только на радиологических данных, сравнивалась частота почечных камней у пациентов, получавших ATV / r, и у пациентов, получающих другие антиретровирусные препараты [34]. Сообщаемая частота возникновения почечных камней, вызванных ATV / r, была намного ниже (7.3 случая на 1000 человеко-лет), по сравнению с 23,7 случая на 1000 человеко-лет в исследовании Hamada [35]. В этом последнем исследовании почечные камни были диагностированы у 31 пациента (23,7 случая на 1000 человеко-лет) в группе ATV / r ( n = 465) и у 4 пациентов (2,2 случая на 1000 человеко-лет) в другой группе. Группа ИП ( n = 775). Использование ATV / r было значимо связано с почечными камнями в многофакторном анализе [скорректированное отношение рисков, 10,44; 95% доверительный интервал (ДИ): 3,685–29,59; П <0.001]. ATV / r оставался значимым фактором риска почечных камней во всех подгруппах, стратифицированных средними значениями исходных переменных. У 31 пациента, получавшего ATV / r, у которого развились почечные камни, среднее время от начала ATV / r до постановки диагноза составило 24,5 месяца (межквартильный размах 14,7–34,6 месяцев). Из 18 пациентов, которые продолжали прием ATV / r, несмотря на диагноз почечных камней, у 6 (33,3%) возник рецидив. Ни у одного пациента, который прекратил прием ATV / r, не было рецидива в течение периода наблюдения (250.6 человеко-месяцев) [35]. Хотя частота возникновения почечной колики у пациентов, принимающих атазанавир, намного ниже, чем у пациентов, принимающих индинавир [34, 35], de Lastours et al. обнаружил кристаллы атазанавира (рис. 1) в моче 8,9% бессимптомных пациентов, принимавших атазанавир, усиленный ритонавиром. Действительно, количество кристаллов, обнаруженных в моче, было ниже (максимум 10 / мм 3 ), чем у пациентов, получавших индинавир (до 250 / мм 3 ) [37].
Рис.1.
Кристалл атазанавира: кристалл мочи с умеренным двулучепреломлением в форме стержня, размером 8–20 нм, проникающий в белую клетку.
Рис. 1.
Кристалл атазанавира: кристалл мочи с умеренным двулучепреломлением в форме стержня, размером 8–20 нм, пронизывающий белую клетку.
Хотя интерстициальные нефропатии поражают до 13% ВИЧ-инфицированных пациентов, интерстициальный нефрит, вызванный ATV / r, остается редким, включая только 6 зарегистрированных случаев [38–41]. Brewster и Perazella [38] сообщили о случае острого тубулоинтерстициального нефрита без отложений кристаллов, связанного с реакцией гиперчувствительности к атазанавиру, который произошел через 4 недели после начала приема атазанавира.Функция почек восстановилась после отмены препарата. Schmid et al. [40] сообщили о трех случаях острого интерстициального нефрита при применении комбинации атазанавир / тенофовир, которые произошли между 6 и 16 неделями после начала приема атазанавира, усиленного ритонавиром. Также сообщалось о двух других случаях острого и хронического повреждения почек из-за внутритубулярных кристаллов атазанавира с [39] или без [41] передозировки концентрации атазанавира в плазме, которые отреагировали на стероидную терапию.
Механизм образования камней атазанавира неизвестен.Было предложено несколько факторов риска: ранее существовавшая печеночная или почечная недостаточность, наличие камней в почках в анамнезе, высокий уровень билирубинемии в сыворотке крови, свидетельствующий о более медленном метаболизме атазанавира; щелочная моча; хронический активный гепатит С, который может ухудшать клиренс атазанавира печенью и, следовательно, увеличивать выведение атазанавира почками и более длительное воздействие атазанавира [32, 34–36]. Данные свидетельствуют о том, что концентрации атазанавира в плазме крови не повышаются у пациентов с коинфекцией ВИЧ-ВГС и не коррелируют с жесткостью печени [42].
Однако это, вероятно, связано с выпадением в осадок чистого атазанавира с мочой, как это было описано для индинавирных камней [24]. Атазанавир в основном метаболизируется и выводится печенью. Однако у здоровых людей до 7% препарата выводится в неизмененном виде с мочой после однократного приема дозы 400 мг [43]. Как и индинавир, атазанавир слабо растворяется в воде (4–5 мг / мл) и имеет растворимость в зависимости от pH (максимальная растворимость при pH 1,9).
Продолжительность воздействия атазанавира, по-видимому, является важным фактором риска развития мочекаменной болезни, поскольку большинство пациентов, страдающих почечнокаменной болезнью, принимали атазанавир в течение нескольких лет [32, 33, 36], причем камни возникали в среднем через 2 года после начало лечения атазанавиром [35, 36].
Исходя из фармакокинетики атазанавира, поддержание высокого диуреза и подкисление мочи может быть полезным для предотвращения кристаллизации атазанавира и рецидива мочекаменной болезни. Однако подкисление мочи может плохо переноситься и, возможно, вредно, особенно для пациентов, получающих сопутствующее лечение производными сульфонамида. Одна группа ученых предположила, что прекращение приема тенофовира может вызвать мочекаменную болезнь у пациентов, принимающих атазанавир, поскольку тенофовир снижает концентрацию атазанавира [44].Однако сопутствующий прием тенофовира дизопроксила фумарата, по-видимому, не был защитным фактором против ATV / r-почечных камней.
Пациентам, у которых развиваются почечные камни, вызванные ATV / r, отмена ATV / r оправдана из-за высокого риска рецидива. Этим пациентам оправдано переключение ATV / r на другие антиретровирусные препараты.
Атазанавир, как и индинавир, вызывает мочекаменную болезнь, но оба препарата также связаны с ХБП и быстрым снижением рСКФ у лиц без клинических симптомов мочекаменной болезни, особенно когда концентрация препарата в плазме повышается при одновременном применении ритонавира [45].
Неясно, является ли неусиленное употребление атазанавира (400 мг без ритоновира), которое, как известно, вызывает снижение уровня атазанавира в плазме (и моче?), Ответственным за образование камней. В этом случае неусиленный атазанавир может быть альтернативным выбором, если позволяет вирусологическая ситуация.
Таким образом, ATV / r следует с осторожностью назначать пациентам с сопутствующими предрасполагающими факторами к образованию почечных камней или пациентам с ХБП. Медицинские работники и пациенты должны быть проинформированы о том, что нефролитиаз является возможным нежелательным явлением при использовании ATV / r.
Дарунавир
В когорте ВИЧ-инфицированных, посещающих Фонд больниц Челси и Вестминстера, подвергшихся воздействию ATZ / r, с теми, кто подвергался воздействию эфавиренца (EFV) / усиленного ритонавиром лопинавира (LPV / r) и усиленного ритонавиром дарунавира (DRV / r) За 45-месячный период исследования скорость развития почечных камней в группе ATZ / r по сравнению с комбинированной группой EFV / LPV / r / DRV / r составила 7,3 (95% ДИ 4,7–10,8) на 1000 пациенто-лет. и 1,9 (95% ДИ 1,2–2.8) на 1000 пациенто-лет ( P <0,001) соответственно [34]. Во французском исследовании с участием 266 участников, получавших стабильную (в среднем 22 месяца) антиретровирусную терапию: 300 мг / день ATV / r, 400 мг / день неусиленный атазанавир, усиленный 800 или 1200 мг / день дарунавир или 800 мг / день лопинавир / ритонавир (Калетра), de Lastours et al. [37] обнаружил кристаллы дарунавира в моче у 7,8% (95% ДИ 0,4–15,2%) пациентов, получавших дарунавир. Авторы обнаружили, что усиленный атазанавир или нет, и усиленный дарунавир приводят к значительно большему количеству кристаллов лекарственного средства в моче по сравнению с лопинавиром; У 7 пациентов (9%), принимавших атазанавир, наблюдались измеряемые кристаллы атазанавира, в то время как у 4 человек (8%), принимавших дарунавир, обнаруживались кристаллы дарунавира в моче.Дарунавир, как и атазанавир, сильно концентрируется в моче бессимптомных пациентов, чего нельзя сказать о лопинавире. Авторы пришли к выводу, что кристаллы дарунавира были обнаружены в моче нескольких бессимптомных пациентов, получавших схемы на основе дарунавира [37]. Следует обратить внимание на потенциальную почечную токсичность дарунавира, а также атазанавира.
Прочие ИП
В отличие от индинавира и / или ATV / r, мочекаменная болезнь, связанная с другими ИП, такими как LPV / r, нелфинавир и ампренавир, встречается редко, и это может быть связано с минимальной (<3%) экскрецией этих ИП через почки [ 46–49].
Engeler et al. [46] сообщил о первом случае нелфинавирного камня в моче у 37-летней ВИЧ-инфицированной женщины, у которой в анамнезе было злоупотребление наркотиками внутривенно, коинфекция вирусом гепатита С и цервикальная интраэпителиальная неоплазия. Пациент лечился от ВИЧ-инфекции в течение 15 лет, сначала антиретровирусной комбинацией, включающей индинавир, а затем нелфинавир. Химический состав камня показал содержание нелфинавира 99% и индинавира 1%. Соответственно, антиретровирусное лечение было изменено на фосампренавир с ритонавиром и делавирдином, и 6 лет спустя у того же пациента возникли множественные двусторонние закупоривающие камни.После извлечения анализ камней показал состав 95% немодифицированного ампренавира и 5% ритонавира [47]. Ампренавир> 90% метаболизируется в печени. Выведение немодифицированного ампренавира с мочой и фекалиями минимально (<1%).
В клинических случаях также сообщалось о камнях в почках, связанных с плохой экскрецией через почки саквинавиром [49] и лопинавиром [48]. Лопинавир / ритонавир был связан с семью случаями нефролитиаза [48], но камни не анализировались, поэтому нет доказательств того, что они содержали лопинавир.
Антиретровирусное лечение без ИП
Сообщалось, что несколько других антиретровирусных препаратов вызывают камни в моче.
Ралтегравир, мощный ингибитор переноса цепи интегразы ВИЧ-1, выводится как с мочой (32%; ралтегравир и его глюкуронид, соответственно, для 9 и 23%), так и с фекалиями (51%). Основным механизмом клиренса ралтегравира у людей является глюкуронизация, опосредованная UGT1A1 [50]. К настоящему времени зарегистрирован только один случай [51].У этого пациента в анамнезе был нефролитиаз, когда он получал разные схемы лечения (включая тенофовир, эмтрицитабин, ралтегравир, дарунавир и ритонавир), хотя явных основных метаболических или анатомических аномалий выявлено не было. Фрагменты камня, полученные после литотрипсии, в основном состояли из ралтегравира. Концентрации ралтегравира в плазме и моче были в пределах нормы, что делало возможность неадекватного дозирования маловероятной. Такое накопление ралтегравира в составе мочекаменной болезни должно приводить к назначению этого соединения только с осторожностью пациентам с мочекаменной болезнью в анамнезе [51].
EFV в основном метаболизируется системой цитохрома P450 до гидроксилированных метаболитов с последующей глюкуронизацией этих гидроксилированных метаболитов. Примерно 14–34% дозы эфавиренза выводилось с мочой, а <1% дозы выводилось в виде неизмененного эфавиренза. Совместное применение эфавиренза и атазанавира в комбинации с ритонавиром может привести к увеличению воздействия эфавиренза, что может ухудшить профиль переносимости эфавиренза [52]. До настоящего времени сообщалось о двух случаях мочекаменной болезни, вызванной EFV [53, 54].В одном из них был проанализирован 3-миллиметровый радиопрозрачный некристаллический бежевый камень. Кристаллы лекарства представляли собой двулучепреломляющие иглы. Анализ камней выявил состав метаболитов EFV (60%) и неуточненных белков (40%) [54].
Способствующие пролитогенным факторам пациента
Несколько факторов могли повлиять на возникновение уролитиаза, ассоциированного с антиретровирусными препаратами.
Индивидуальные факторы риска, связанные с пациентом и лекарствами, перечислены в таблице 4 [55–58].Пациенты с мочевыми камнями в анамнезе могут иметь более высокий риск развития таких осложнений при приеме антиретровирусных препаратов. В одном ретроспективном обзоре только 28% пациентов с нефролитиазом, получавших индинавир, имели камни, содержащие индинавир. У других пациентов, которые не принимали индинавир, были камни, содержащие оксалат кальция, урат аммонийной кислоты и мочевую кислоту, а у некоторых были различные метаболические нарушения, включая гипоцитратурию, гипероксалурию и гиперкальциурию [22]. Кроме того, некоторые другие препараты, обычно применяемые у ВИЧ-инфицированных пациентов, могут вызывать нефролитиаз (Таблица 5).Рекомендуемые исследования для пациента, перенесшего мочекаменную болезнь, приведены в таблице 6.
Таблица 4.Факторы риска медикаментозных мочевых камней с высоким риском рецидива мочекаменной болезни [55–58]
| Факторы риска, зависящие от пациента |
| Личный или семейный анамнез мочекаменной болезни |
| До- существующие камни |
| Остаточные фрагменты камней или двусторонние обширные каменные отложения |
| Ожирение |
| Застой мочи |
| Основные литогенные метаболические нарушения (например.грамм. гиперкальциурия, гипоцитратурия, гиперурикемия, включая сахарный диабет) |
| Основные литогенные заболевания (гиперпаратиреоз, цистинурия, первичная гипероксалурия; медуллярная губчатая почка, желудочно-кишечная мальабсорбция,…) pH |
| Инфекция мочевыводящих путей |
| Низкий диурез |
| Факторы окружающей среды (например,грамм. высокая температура) |
| Лекарственные факторы риска |
| Высокая суточная доза препарата |
| Длительное лечение |
| Высокое выведение препарата и / или его метаболитов с мочой |
| Низкое содержание воды растворимость лекарственного средства и / или его метаболитов |
| Сопутствующая терапия, вызывающая изменения фармакокинетики или метаболизма лекарственного средства |
| Размер и морфология кристаллов лекарственного средства |
| Пациент-зависимые факторы риска |
| В личном или семейном анамнезе мочекаменная болезнь |
| Ранее существовавшие камни |
| Остаточные фрагменты камней или двусторонняя обширная каменная масса |
| Ожирение |
| Нарушение обмена веществ |
| Основные литогенные заболевания (гиперпаратиреоз, цистинурия, первичная гипероксалурия; медуллярная губчатая почка, желудочно-кишечная мальабсорбция,…) pH |
| Инфекция мочевыводящих путей |
| Низкий диурез |
| Факторы окружающей среды (например,грамм. высокая температура) |
| Лекарственные факторы риска |
| Высокая суточная доза препарата |
| Длительное лечение |
| Высокое выведение препарата и / или его метаболитов с мочой |
| Низкое содержание воды растворимость лекарственного средства и / или его метаболитов |
| Сопутствующая терапия, вызывающая изменения фармакокинетики или метаболизма лекарственного средства |
| Размер и морфология кристаллов лекарственного средства |
Факторы риска медикаментозных мочевых камней с высоким риском рецидива мочекаменной болезни [55–58]
| Факторы риска, зависящие от пациента |
| Личный или семейный анамнез мочекаменной болезни |
| Ранее существовавшие камни |
| Остаточные фрагменты камней или двусторонняя обширная каменная масса |
| Ожирение |
| Застой мочи |
| Основные литогенные метаболические аномалии (например,грамм. гиперкальциурия, гипоцитратурия, гиперурикемия, включая сахарный диабет) |
| Основные литогенные заболевания (гиперпаратиреоз, цистинурия, первичная гипероксалурия; медуллярная губчатая почка, желудочно-кишечная мальабсорбция,…) pH |
| Инфекция мочевыводящих путей |
| Низкий диурез |
| Факторы окружающей среды (например,грамм. высокая температура) |
| Лекарственные факторы риска |
| Высокая суточная доза препарата |
| Длительное лечение |
| Высокое выведение препарата и / или его метаболитов с мочой |
| Низкое содержание воды растворимость лекарственного средства и / или его метаболитов |
| Сопутствующая терапия, вызывающая изменения фармакокинетики или метаболизма лекарственного средства |
| Размер и морфология кристаллов лекарственного средства |
| Пациент-зависимые факторы риска |
| В личном или семейном анамнезе мочекаменная болезнь |
| Ранее существовавшие камни |
| Остаточные фрагменты камней или двусторонняя обширная каменная масса |
| Ожирение |
| Нарушение обмена веществ |
| Основные литогенные заболевания (гиперпаратиреоз, цистинурия, первичная гипероксалурия; медуллярная губчатая почка, желудочно-кишечная мальабсорбция,…) pH |
| Инфекция мочевыводящих путей |
| Низкий диурез |
| Факторы окружающей среды (например,грамм. высокая температура) |
| Лекарственные факторы риска |
| Высокая суточная доза препарата |
| Длительное лечение |
| Высокое выведение препарата и / или его метаболитов с мочой |
| Низкое содержание воды растворимость лекарственного средства и / или его метаболитов |
| Сопутствующая терапия, вызывающая изменения фармакокинетики или метаболизма лекарственного средства |
| Размер и морфология кристаллов лекарственного средства |
Лекарства, обычно применяемые у ВИЧ-инфицированных пациентов, у которых развивается мочекаменная болезнь
903 Терапевтическое .| Терапевтический класс . | Наркотики . |
|---|---|
| Антибиотики | |
| аминопени | ампициллин, амоксициллин |
| цефалоспоринов | цефтриаксон |
| фуранов | нитрофурантоин |
| Хинолоны | норфлоксацин, ципрофлоксацин |
| Сульфаниламиды | Сульфаметоксазол, сульфадиазин |
| Противовирусные | Ацикловир, фоскарнет, ганцикловир |
| Ингибиторы ксантиноксидазы | Класс аллопуринола |
| Наркотики . | |
| Антибиотики | |
| аминопени | ампициллин, амоксициллин |
| цефалоспоринов | цефтриаксон |
| фуранов | нитрофурантоин |
| Хинолоны | норфлоксацин, ципрофлоксацин |
| Сульфаниламиды | Сульфаметоксазол, сульфадиазин |
| Противовирусные | Ацикловир, фоскарнет, ганцикловир |
| Ингибиторы ксантиноксидазы | Аллопуринол |
Лекарства, обычно применяемые у ВИЧ-инфицированных пациентов, у которых развивается мочекаменная болезнь
903 Терапевтическое .| Терапевтический класс . | Наркотики . |
|---|---|
| Антибиотики | |
| аминопени | ампициллин, амоксициллин |
| цефалоспоринов | цефтриаксон |
| фуранов | нитрофурантоин |
| Хинолоны | норфлоксацин, ципрофлоксацин |
| Сульфаниламиды | Сульфаметоксазол, сульфадиазин |
| Противовирусные | Ацикловир, фоскарнет, ганцикловир |
| Ингибиторы ксантиноксидазы | Класс аллопуринола |
| Наркотики . | |
| Антибиотики | |
| аминопени | ампициллин, амоксициллин |
| цефалоспоринов | цефтриаксон |
| фуранов | нитрофурантоин |
| Хинолоны | норфлоксацин, ципрофлоксацин |
| Сульфаниламиды | Сульфаметоксазол, сульфадиазин |
| Противовирусные | Ацикловир, фоскарнет, ганцикловир |
| Ингибиторы ксантиноксидазы | Аллопуринол |
Рекомендуемое рутинное лабораторное исследование мочекаменной болезни
U уровни оксалат, оксал , цитрат, мочевина| Сыворотка |
| Креатинин, MDRD / CKD EPI, клиренс креатинина |
| Электролиты: кальций, фосфат, магний |
| Моча (точечный, суточный сбор мочи) |
| Общий анализ мочи, pH мочи |
| Культура и чувствительность |
| Электролиты: натрий, кальций, фосфат, магний |
| Crystalluria |
| КТ почек с низкой дозой |
| Анализ состава камней |
Рекомендуемое рутинное лабораторное исследование мочекаменной болезни
| Сыворотка | |
| D | Электролиты: ок. люций, фосфат, магний |
| Ураты | |
| Уровни паратиреоидного гормона и витамина D | |
| Моча (точечный, суточный сбор мочи) | |
| Анализ мочи, чувствительность мочи, pH | |
| Электролиты: натрий, кальций, фосфат, магний | |
| Ураты, оксалат, цитрат, мочевина | |
| Crystalluria | |
| КТ почек с низкой дозой | |
| Сыворотка |
| Креатинин, MDRD / CKD EPI, клиренс креатинина |
| Электролиты: кальций, фосфат, магний |
| Моча (точечный, суточный сбор мочи) |
| Общий анализ мочи, pH мочи |
| Культура и чувствительность |
| Электролиты: натрий, кальций, фосфат, магний |
| Crystalluria |
| КТ почек с низкой дозой |
| Анализ состава камней |
Формирование литиаза зависит от потребления жидкости, pH мочи, количества кристаллов в моче и стойкости кристаллурии [58].Высокий уровень экскреции с мочой, который способствует кристаллизации мочи, необходим для того, чтобы лекарственные препараты производили камни [58]. Перенос кристаллов в моче, содержащих наркотики, всегда является ненормальным и, по оценкам, приводит примерно в двух третях всех случаев к литиазу. Как правило, у пациентов без противопоказаний, таких как застойная сердечная недостаточность или цирроз печени, потребление жидкости следует увеличить как минимум до 2 л воды в день. В ходе рандомизированных исследований имеются убедительные доказательства того, что изменения в диете, включая ограничение соли, также могут уменьшить рецидивирующее камнеобразование [59].Дополнительные модификации диеты должны основываться на любых биохимических отклонениях, выявленных при исследовании причины развития камней [59]. У пациентов с низкой 24-часовой экскрецией цитрата с мочой может быть рассмотрена профилактика цитратом калия. При наличии подходящей альтернативы пациентам с уролитиазом, вызванным медикаментозным лечением, следует заменить другие лекарства. Эта стратегия использовалась при лечении камней на основе индинавира с переменным успехом [60]. Поскольку большинство камней рентгенопрозрачны и не поддаются обнаружению на простых рентгенограммах, рекомендуется периодически контролировать этих пациентов (кристаллурия) в течение первых 6 месяцев терапии, а затем каждые два года на предмет изменений функции почек.
В заключение, лучшая осведомленность о возможном возникновении литогенных осложнений и тщательное наблюдение за пациентами, получающими долгосрочную лекарственную терапию с литогенным потенциалом, должны снизить частоту антиретровирусного нефролитиаза.
Заявление о конфликте интересов
Не объявлено.
Список литературы
1.Острая почечная колика из камня мочеточника
,N Engl J Med
,2004
, vol.350
(стр.684
—693
) 2.Эпидемиологические тенденции мочекаменной болезни: влияние на наши системы здравоохранения
,Urol Res
,2006
, vol.34
(стр.151
—156
) 3« и др.Камни в почках и потеря функции почек: когортное исследование
,BMJ
,2012
, vol.345
стр.e5287
4.Клиническая токсичность сульфаниламидов
,Ann N Y Acad Sci
,1957
, vol.69
(стр.417
—447
) 5« и др.Камни в почках и риск хронической болезни почек
,Clin J Am Soc Nephrol
,2009
, vol.4
(стр.804
—811
) 6« и др.ТПН, вызванная нефролитиазом: распространенность, механизмы и профилактика
,Am J Kidney Dis
,2004
, vol.44
(стр.799
—805
) 7« и др.Руководство по ведению хронической болезни почек у ВИЧ-инфицированных пациентов: рекомендации Ассоциации медицины ВИЧ Общества инфекционных болезней Америки
,Clin Infect Dis
,2005
, vol.40
(стр.1559
—1585
) 8« et al.Острая почечная недостаточность, вызванная кристаллурией индинавира и нефролитиазом: отчет о двух случаях
,Am J Kidney Dis
,1997
, vol.30
(стр.558
—560
) 9« и др.Кристаллурия и аномалии мочевыводящих путей, связанные с индинавиром
,Ann Intern Med
,1997
, vol.127
(стр.119
—125
) 10,,, et al.Проспективное исследование аномалий общего анализа мочи у ВИЧ-инфицированных, получавших индинавир
,Am J Kidney Dis
,2000
, vol.36
(стр.507
—515
) 11« и др.Индинавир-ассоциированный интерстициальный нефрит и уротелиальное воспаление: клинические и цитологические данные
,Clin Infect Dis
,2002
, vol.34
(стр.1122
—1128
) 12Crixivan [вставка в упаковке]
,1996
West Point, PA
Merck Pharmaceuticals
13,,, et al.Изменения функции почек, связанные с индинавиром
,AIDS
,1998
, vol.12
(стр.F249
—F254
) 14« и др.Пиурия у пациентов, получавших индинавир, связана с нарушением функции почек
,Clin Nephrol
,2000
, vol.54
(стр.261
—270
) 15,,, et al.Острый тубулоинтерстициальный нефрит, связанный с терапией индинавиром
,Am J Kidney Dis
,2000
, vol.35
стр.E16
16,,.Индинавир нефропатия у больного СПИДом с почечной недостаточностью и пиурией
,Clin Nephrol
,1998
, vol.50
(стр.194
—196
) 17« и др.Тяжелая гипертензия и атрофия почек, ассоциированные с индинавиром
,Clin Infect Dis
,2000
, vol.30
(стр.619
—621
) 18,,, et al.Индинавир и системная гипертензия
,AIDS
,2001
, vol.15
(стр.805
—807
) 19.Латрогенный несахарный нефрогенный диабет
,AIDS
,2003
, vol.17
стр.1418
20« и др.Отложения кристаллов индинавира, связанные с тубулоинтерстициальной нефропатией
,Nephrol Dial Transplant
,1998
, vol.13
(стр.750
—753
) 21,,.Влияние температуры тела на кристаллизацию индинавира в условиях петли Генле
,J Antimicrobial Chemother
,2007
, vol.59
(стр.114
—117
) 22,,, et al.Этиология мочекаменной болезни у ВИЧ-инфицированных
,Am Urolog Assoc
,2003
, vol.169
(стр.475
—477
) 23« и др.Заболеваемость и факторы риска развития почечных осложнений, связанных с индинавиром
,J Antimicrob Chemother
,2001
, vol.48
(стр.355
—360
) 24« и др.Камни в моче у ВИЧ-1-положительных пациентов, получавших индинавир
,Ланцет
,1997
, vol.349
(стр.1294
—1295
) 25,.Стойкий нефролитиаз после прекращения терапии индинавиром
,Clin Infect Dis
,1998
, vol.27
(стр.1536
—1537
) 26« и др.Обнаружение кристаллов индинавира в моче: зависимость от метода анализа
,Arch Pathol Lab Med
,2000
, vol.124
(стр.246
—250
) 27« и др.Мочекаменная болезнь, связанная с ингибитором протеаз индинавиром
,Урология
,1997
, т.50
(стр.513
—518
) 28« и др.Мочекаменная болезнь, индуцированная ингибиторами протеаз
,Урология
,1997
, vol.50
(стр.508
—511
) 29,,, et al.Почечная дисфункция у пациента, инфицированного вирусом иммунодефицита человека, который лечился индинавиром
,Clin Infect Dis
,1997
, vol.25
(стр.1270
—1271
) 30« и др.Прием атазанавира / ритонавира один раз в день по сравнению с лопинавиром / ритонавиром два раза в день, каждый в комбинации с тенофовиром и эмтрицитабином, для лечения ВИЧ-1-инфицированных пациентов, ранее не получавших антиретровирусные препараты: результаты 96-недельной эффективности и безопасности исследования CASTLE
J Acquir Immune Defic Syndr
,2010
, т.53
(стр.323
—332
) 31,,.Руководство Европейского клинического общества по СПИДу (EACS) по клиническому ведению и лечению ВИЧ-инфицированных взрослых
,HIV Med
,2008
, vol.9
(стр.65
—71
) 32« и др.Атазанавир-ассоциированный нефролитиаз: случаи из Системы отчетности о побочных эффектах Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США
,AIDS
,2007
, vol.21
(стр.1215
—1218
) 33« и др.Атазанавир-содержащие почечные камни у ВИЧ-инфицированного пациента
,AIDS
,2007
, vol.21
(стр.1060
—1062
) 34« и др.Воздействие атазанавира, усиленного ритонавиром, связано с повышенным риском образования камней в почках по сравнению с эфавиренцем, лопинавиром, усиленным ритонавиром, и дарунавиром, усиленным ритонавиром
,AIDS
,2011
, vol.25
(стр.1671
—1673
) 35« и др.Более высокая частота почечных камней среди ВИЧ-инфицированных пациентов, получающих атазанавир, усиленный ритонавиром, чем у тех, кто получает другую антиретровирусную терапию, содержащую ингибитор протеазы
,Clin Infect Dis
,2012
, vol.55
(стр.1262
—1269
) 36« и др.Мочекаменная болезнь у ВИЧ-положительных пациентов, получавших атазанавир
,Clin Infect Dis.
,2007
, т.45
(стр.e105
—e108
) 37,Ferrari Rafael De Silva
E
, и др.Высокий уровень атазанавира и дарунавира в моче и кристаллурия у бессимптомных пациентов
,J Antimicrob Chemother
,2013
, vol.68
(стр.1850
—1856
) 38,.Острый интерстициальный нефрит, связанный с атазанавиром, новым ингибитором протеаз
,Am J Kidney Dis
,2004
, vol.44
(стр.e81
—e84
) 39« и др.Кристаллическая нефропатия атазанавира
,AIDS
,2007
, vol.21
(стр.2357
—2358
) 40« и др.Острый интерстициальный нефрит ВИЧ-инфицированных пациентов, получающих терапию атазанавиром и тенофовиром, в ретроспективном анализе биопсий почек
,Вирховская Арка
,2007
, vol.450
(стр.665
—670
) 41« и др.Хронический интерстициальный нефрит у пациента с ВИЧ-инфекцией типа 1, получающего атазанавир, усиленный ритонавиром
,Antivir Ther
,2011
, vol.16
(стр.119
—121
) 42,,, et al.Фармакокинетика усиленных ИП и ННИОТ у пациентов с коинфекцией ВГС / ВИЧ [аннотация 946]
,2007
Программа и тезисы 14-й конференции по ретровирусам и оппортунистическим инфекциям
Лос-Анджелес
стр.433
43Reyataz (атазанавир сульфат)
,Полная информация о рецепте [Вставка в упаковке]
,2006
Princeton, NJ
Bristol-Myers Squibb Company
44,,, et al.Прекращение приема тенофовира может предрасполагать к развитию мочекаменной болезни у пациентов, получавших атазанавир
,J Infect
,2011
, vol.62
(стр.319
—321
) 45,,.Методы лечения ВИЧ и почек: одни хорошие, другие не очень?
,Curr HIV / AIDS Rep
,2012
, vol.9
(стр.111
—120
) 46,,, et al.Нелфинавир мочевые камни
,Дж Урол
,2002
, т.167
(стр.1384
—1385
) 47« и др.Пациент тот же, новый состав камня: мочевой камень ампренавир
,Antivir Ther
,2008
, vol.13
(стр.733
—734
) 48« и др.Лопинавир-ритонавир (Калетра) и литиаз: семь случаев
,AIDS
,2004
, vol.18
(стр.705
—706
) 49,,, et al.Почечные камни, развивающиеся de novo у пациента, принимающего саквинавир
,Int J STD AIDS
,1998
, vol.9
стр.555
50« и др.Метаболизм и распределение у людей ралтегравира (MK-0518), препарата против СПИДа, нацеленного на фермент интегразы вируса иммунодефицита человека 1
,Drug Metab Dispos
,2007
, vol.35
(стр.1657
—1663
) 51« и др.Ралтегравир-индуцированный нефролитиаз: клинический случай
,СПИД.
,2012
, т.26
(стр.1323
—1324
) 52Комитет по патентованным лекарственным препаратам Европейского агентства по оценке лекарственных средств
Европейский общественный отчет об оценке (EPAR) стокрина / эфавиренца
53,,, et al.Мочекаменная болезнь, индуцированная эфавирензом
,Урол Res
,2006
, vol.34
(стр.288
—289
) 54« и др.Эфавиренц мочекаменная болезнь
,СПИД
,2007
, т.21
стр.1992
55,.Рациональная оценка мочекаменной болезни
,Urol Res
,2006
, vol.34
(стр.126
—130
) 56Reyataz
,Информация о рецептах
,2008
Princeton, NJ
Bristol-Myers Squibb
57,,, et al.Диабет 2 типа увеличивает риск образования камней мочевой кислоты
,J Am Soc Nephrol
,2006
, vol.17
(стр.2026
—2033
) 58,.Медикаментозные почечные камни: эпидемиология, профилактика и лечение
,Лекарства
,2004
, vol.64
(стр.245
—275
) 59« и др. ,Рекомендации по мочекаменной болезни
,2010
Арнем, Нидерланды
Европейская ассоциация урологов
60Криксиван
,Информация по рецептам
,2008
Whitehouse Station, NJ
Merck & Co.
© Автор, 2014. Опубликовано Oxford University Press от имени ERA-EDTA. Все права защищены. Для получения разрешений обращайтесь по электронной почте: journals.permissions@oup.com.
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое повторное использование, распространение , а также воспроизведение на любом носителе при условии правильного цитирования оригинала.По вопросам коммерческого повторного использования обращайтесь по адресу journals.permissions@oup.com
Лечение камней в почках и обезболивание: лекарства и средства правовой защиты
Камни в почках обычно проходят сами по себе, не вызывая долгосрочных проблем. Если они этого не делают или если вы испытываете сильную боль, ваш врач может разбить или удалить кристаллы.
Ваше лечение зависит от того, где и насколько велик ваш камень, и какие симптомы у вас есть.
Сначала вы ждете
Если камень вас не беспокоит, врач может посоветовать вам подождать 2–4 недели, чтобы он прошел сам по себе.Они могут посоветовать вам выпить больше воды, чтобы вывести ее из организма.
Они могут попросить вас поймать камень в ситечко, когда вы писаете. Лаборатория может проверить его на минералы, чтобы увидеть, могут ли лекарства предотвратить появление новых камней.
Лекарства
Если вы испытываете дискомфорт, вы можете управлять своими симптомами, ожидая выхода камня.
Могут помочь безрецептурные обезболивающие, такие как парацетамол или ибупрофен. Вам также может понадобиться лекарство от тошноты.
Рецептурные препараты могут помочь:
Кальций Блокаторы каналов и альфа-адреноблокаторы: Они расслабляют мочеточник, трубку, по которой моча проходит от почек к мочевому пузырю.Более широкий мочеточник поможет камню двигаться быстрее.
Калий цитрат или цитрат натрия: Может помочь предотвратить образование камней в почках, образованных мочевой кислотой.
Хирургия
Иногда слишком большой камень выходит сам по себе. Вашему врачу, возможно, придется его сломать или удалить. Они также могут сделать это, если вы:
- Испытываете сильную боль
- У вас инфекция
- Не можете мочиться, потому что камень блокирует поток или камень блокирует мочу из одной почки (в этом случае вы все еще можете мочиться). может писать)
Ваш врач может выбрать одну из нескольких процедур.
Ударно-волновая литотрипсия (УВЛ) . Это наиболее распространенное лечение в США. Оно лучше всего работает при небольших и средних камнях. Ваш врач направляет высокоэнергетические звуковые волны, чтобы разбить камень в почках на мелкие кусочки. Ударные волны исходят извне тела, поэтому процедуру иногда называют экстракорпоральной УВЛ.
Вы заранее получите обезболивающее и обычно можете пойти домой в тот же день.
Продолжение
Уретероскопия. Ваш врач вводит тонкий гибкий эндоскоп через уретру, мочевой пузырь и затем в мочеточник, чтобы добраться до камня. Если камень небольшой, его можно удалить с помощью корзины. Если камень больше, лазер, прошедший через прицел, может его разбить.
Продолжение
Чрескожная нефролитотомия или Чрескожная нефролитотрипсия. Эти похожие хирургические процедуры подходят для случаев, когда у вас большой камень или если другие процедуры не позволяют их разрушить в достаточной степени.Ваш врач использует тонкую трубку, вставленную через вашу кожу, чтобы добраться до камня, и он удаляет (нефролитотомия) или ломает (нефролитотрипсия) его.
Вам дадут лекарства, чтобы вы не проснулись и не почувствовали боли. Скорее всего, вам придется провести в больнице 1-2 дня.
Открытая операция: Это может быть вариантом, если ваш камень очень большой или ваш врач не может удалить его с помощью других методов лечения. Вы получите успокоительное и не проснетесь. Ваш хирург разрезает вам бок, чтобы добраться до почки, а затем вынимает камень через отверстие.
Возможно, вам придется остаться в больнице на несколько дней. Для полного выздоровления может потребоваться 4-6 недель.
Ваш хирург обычно просит лабораторию определить тип камня, чтобы вы могли принимать лекарства, чтобы избежать их в будущем.
Спросите своего врача
У вас есть много вариантов лечения и предотвращения образования камней в почках. Убедитесь, что вы понимаете плюсы и минусы каждого лечения, включая бездействие.
Спросите своего врача:
- Как долго мне нужно ждать, чтобы мой камень прошел сам по себе?
- Сколько воды мне пить?
- Какие продукты мне следует есть?
- По каким симптомам я могу вам позвонить?
- Что я могу сделать, чтобы предотвратить образование еще одного камня после лечения?
Камни мочевыводящих путей (мочекаменная болезнь).Информация о камнях в почках
Камни в почках образуются, когда моча перенасыщена солями и минералами, такими как оксалат кальция, струвит (фосфат аммония, магния), мочевая кислота и цистин. [1] 60–80% камней содержат кальций. [2] Они значительно различаются по размеру: от небольших камней, похожих на гравий, до крупных камней из оленьего рога. Камни могут оставаться в том же положении, в котором они образовались, или перемещаться по мочевыводящим путям, вызывая симптомы на этом пути. Исследования показывают, что первоначальным фактором, участвующим в образовании камня, может быть присутствие нанобактерий, которые образуют оболочку из фосфата кальция. [3, 4]
Другой фактор, который приводит к производству камня, — это образование бляшек Рэндалла. Осадки оксалата кальция образуются в базальной мембране тонких петель Генле; в конечном итоге они накапливаются в субэпителиальном пространстве почечных сосочков, приводя к бляшке Рэндалла и, в конечном итоге, к камню. [5]
Камни мочевого пузыря
Камни мочевого пузыря (камни) составляют около 5% камней мочевыводящих путей и обычно возникают из-за инородных тел, непроходимости или инфекции. [6] Наиболее частой причиной образования камней в мочевом пузыре является застой мочи из-за неспособности полностью опорожнить мочевой пузырь при мочеиспускании, причем в большинстве случаев это происходит у мужчин с обструкцией оттока мочевого пузыря. [7] Примерно 5% камней в мочевом пузыре возникают у женщин и обычно связаны с инородными телами, такими как швы, синтетические ленты или сетки, и застоем мочи, поэтому камни в мочевом пузыре всегда следует рассматривать у женщин, обследованных на предмет симптомов раздражения мочевого пузыря или рецидивов. инфекции мочевыводящих путей. [8]
Пациенты с постоянными катетерами Фолея также имеют высокий риск развития камней в мочевом пузыре, и, по-видимому, существует значительная связь между камнями мочевого пузыря и образованием злокачественных опухолей мочевого пузыря у этих пациентов.
Эпидемиология
[2]- Почечные камни являются обычным явлением, иногда они присутствуют у каждого десятого населения, хотя значительная их часть остается бессимптомной.
- Ежегодная заболеваемость составляет 1-2 случая острой почечной колики (или мочеточниковой колики) на 1000 человек, а средний риск в течение жизни составляет около 5-10%.
- Мужчины болеют чаще, чем женщины, соотношение мужчин и женщин составляет 3: 1. Разница между полами постепенно стирается. Считается, что это связано с факторами, связанными с образом жизни, такими как ожирение и западная диета.
- Пик развития камней — от 30 до 50 лет, и рецидивы — обычное явление.
Факторы риска
Известно несколько факторов риска, которые увеличивают вероятность развития камней у восприимчивого человека. К ним относятся:
- Анатомические аномалии почек и / или мочевыводящих путей — например, подковообразная почка, стриктура мочеточника.
- Семейный анамнез почечных камней.
- Гипертония.
- Подагра.
- Гиперпаратиреоз.
- Иммобилизация.
- Относительное обезвоживание.
- Нарушения обмена веществ, которые увеличивают выведение растворенных веществ — например, хронический метаболический ацидоз, гиперкальциурия, гиперурикозурия.
- Дефицит цитрата в моче.
- Цистинурия (аутосомно-рецессивная аминоацидурия).
- Лекарственные средства — например, диуретики, такие как триамтерен и добавки кальция / витамина D.
- Чаще встречается в жарком климате.
- Повышенный риск камней в высших социально-экономических группах.
- Загрязнение — о чем свидетельствует большое количество загрязненных меламином детских молочных смесей. [9]
Презентация
[2]- Многие камни протекают бессимптомно и обнаруживаются при обследовании других заболеваний.
- Классическим признаком почечной колики является внезапная сильная боль. Обычно это вызвано камнями в почках, почечной лоханке или мочеточнике, вызывающими дилатацию, растяжение и спазм мочеточника.В большинстве случаев причина не обнаруживается:
- Боль начинается в пояснице на уровне реберно-позвоночного угла (но иногда ниже) и переходит в пах с болезненностью поясницы или почечного угла, иногда с гематурией.
- Если камень высокий и раздувает почечную капсулу, то боль будет в боку, но по мере движения вниз боль будет двигаться вперед и вниз к паху.
- Движущийся камень часто причиняет больше боли, чем неподвижный камень.
- Боль распространяется вниз в яички, мошонку, половые губы или переднюю часть бедра.
- В то время как боль при желчной или кишечной колике носит прерывистый характер, боль при почечной колике более постоянна, но часто бывают периоды облегчения или просто тупая боль, прежде чем она возвращается. Боль может меняться по мере движения камня. Пациент часто может указать на место максимальной боли, и это хорошо коррелирует с текущим местоположением камня.
- Другие симптомы, которые могут присутствовать, включают:
- Ожесточение и лихорадка.
- Дизурия.
- Гематурия.
- Задержка мочи.
- Тошнота и рвота.
Обследование
- Пациент с коликами любого рода корчится в агонии. Это контрастирует с пациентом с раздражением брюшины, который лежит неподвижно.
- Пациент страдает апирексией при неосложненной почечной колике (гипертермия предполагает инфекцию, а температура тела обычно очень высокая при пиелонефрите).
- Осмотр живота иногда может выявить болезненность пораженной поясницы.Шумы кишечника могут быть уменьшены. Это обычное дело при любой сильной боли.
- В яичке может быть сильная боль, но оно не должно быть болезненным.
- Артериальное давление может быть низким.
- Полное и тщательное обследование брюшной полости необходимо для проверки других возможных диагнозов, например острого аппендицита, внематочной беременности, аневризмы аорты.
Дифференциальный диагноз
[10]Это зависит от локализации боли и наличия или отсутствия гипертермии и включает:
Исследования
- Базовый анализ должен включать:
- Тестирование мочи на красные кровяные тельца (указывает на мочекаменную болезнь), лейкоциты и нитриты (оба указывают на инфекцию) и pH (pH выше 7 указывает на микроорганизмы, расщепляющие мочевину, такие как Proteus spp.в то время как pH ниже 5 указывает на камни мочевой кислоты).
- Образец мочи из середины потока для микроскопии (пиурия предполагает инфекцию), посева и чувствительности.
- Кровь на FBC, CRP, функцию почек, электролиты, кальций, фосфаты и ураты, креатинин.
- Протромбиновое время и международное нормализованное отношение, если планируется вмешательство.
- Неулучшенное КТ сканирование теперь является предпочтительным методом визуализации и заменило внутривенную пиелограмму (IVP). [12] Ультразвуковое сканирование может помочь отличить рентгеноконтрастные камни от рентгенопрозрачных и выявить признаки обструкции.
- Обычный рентгеновский снимок почек, мочеточника и мочевого пузыря (KUB) полезен для наблюдения за прохождением рентгеноконтрастных камней (около 75% камней имеют кальций, поэтому они будут рентгеноконтрастными).
- Рекомендации Европейской ассоциации урологов по мочекаменной болезни рекомендуют анализ камней для:
- Всем впервые образовавшимся камням.
- Все пациенты с рецидивирующими камнями, получающие профилактическую фармакотерапию.
- Пациенты, у которых был ранний рецидив после полного удаления камней.
- Поздний рецидив после длительного периода отсутствия камней (состав камней может измениться).
Управление
[2]Первоначальное лечение может проводиться либо в стационаре, либо в срочном амбулаторном режиме, обычно в зависимости от того, насколько легко можно контролировать боль.
Показания для госпитализации
- Лихорадка.
- Единственная почка.
- Известная нефункционирующая почка.
- Неадекватное обезболивание или постоянная боль.
- Неспособность принимать достаточное количество жидкости из-за тошноты и рвоты.
- Анурия.
- Беременность.
- Плохая социальная поддержка.
- Невозможность организовать экстренное наблюдение в амбулаторном отделении.
- Людей старше 60 лет следует госпитализировать, если есть опасения по поводу клинического состояния или диагностической достоверности (протекающая аневризма аорты может проявляться идентичными симптомами).
Показания к срочному амбулаторному приему
- Боль купирована.
- Пациент может пить большие объемы жидкости.
- Соответствующие социальные условия.
- Сложностей нет.
Первоначальное ведение острого предлежания
[13]- Нестероидные противовоспалительные препараты (НПВП), обычно в форме диклофенака внутримышечно или PR, должны предлагаться в качестве первой линии для облегчения сильной боли. почечной колики.НПВП более эффективны при этом показании, чем опиоиды, и менее склонны вызывать тошноту. Однако, если при сильной почечной колике требуется парентеральный морфин, он работает быстро и может облегчить боль за время, необходимое для того, чтобы НПВП подействовали. Если необходимы опиоиды, то в Кокрановском обзоре сделан вывод, что это не должен быть петидин. [14]
- При необходимости назначить противорвотную и регидратационную терапию.
- Большинство камней проходят спонтанно, но это может занять 1-3 недели; Пациенты, у которых не было камня или у которых сохраняются симптомы, должны контролироваться как минимум еженедельно, чтобы оценить прогрессирование камня.
- Консервативное лечение может продолжаться до трех недель, если пациент не может справиться с болью или у него или у нее появятся признаки инфекции или непроходимости.
- Для облегчения прохождения камня можно использовать лечебную терапию изгнанием. Это полезно в тех случаях, когда нет очевидной причины для немедленного хирургического удаления. Даются блокаторы кальциевых каналов (например, нифедипин) или альфа-адреноблокаторы (например, тамсулозин). Иногда при применении альфа-адреноблокаторов добавляют кортикостероиды, такие как преднизолон, но их не следует назначать в качестве монотерапии. [15]
Ведение пациентов на дому
[2]- Все пациенты, которым проводится лечение в домашних условиях, должны пить много жидкости и, если возможно, опорожнять мочу в контейнер или через ситечко для чая или марлю, чтобы поймать любые идентифицируемые исчисления.
- Обезболивание: парацетамол безопасен и эффективен при слабой и умеренной боли; кодеин может быть добавлен, если требуется дополнительное обезболивание. Парацетамол и кодеин следует назначать отдельно, чтобы их можно было индивидуально титровать.
- Пациентам, обслуживаемым на дому, следует предложить ускоренное расследование, инициированное больницей после получения письма или электронного письма, заполненного терапевтом.
- В идеале пациенты должны записываться на прием к рентгенологу в течение семи дней после появления симптомов.
- Срочный амбулаторный прием у уролога должен быть назначен в течение одной недели, если визуализация почек показывает проблему, требующую вмешательства.
Хирургический
[16]- Примерно каждый пятый камень не проходит самопроизвольно и требует вмешательства в той или иной форме.
- Если мочеточник заблокирован или потенциально может быть заблокирован (например, когда более крупный камень фрагментируется после других форм терапии), стент JJ обычно вводится с помощью цистоскопа. Это тонкая полая трубка, скрученная с обоих концов (косичка). Он также используется в качестве временной меры удержания, поскольку предотвращает сокращение мочеточника и, таким образом, уменьшает боль, позволяя выиграть время до принятия более решительных мер.
- Процедуры по удалению камней включают: [2]
- Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ) — ударные волны направляются на камень, чтобы разбить его на части.Частицы камня будут проходить самопроизвольно.
- Чрескожная нефролитотомия (ЧКНЛ) — используется при больших камнях (> 2 см), оленьих камнях, а также цистиновых камнях. Камни удаляются во время процедуры с помощью нефроскопа.
- Уретероскопия — включает использование лазера для дробления камня и имеет отличный результат в опытных руках.
- Открытая операция — требуется редко и обычно применяется в сложных случаях или для тех, у кого все вышеперечисленное не помогло, например, при множественных камнях.
- Существует несколько вариантов лечения камней в мочевом пузыре. Чрескожный доступ имеет более низкую заболеваемость с результатами, аналогичными трансуретральной хирургии, в то время как ESWL имеет самый низкий уровень удаления камней мочевого пузыря и предназначен для пациентов с высоким хирургическим риском. [7]
Осложнения
[17]- Полная блокировка оттока мочи из почек снижает скорость клубочковой фильтрации (СКФ) и, если она сохраняется более 48 часов, может вызвать необратимое повреждение почек.
- Если камни мочеточника вызывают симптомы через четыре недели, существует 20% риск осложнений, включая ухудшение функции почек, сепсис и стриктуру мочеточника.
- Инфекция может быть опасной для жизни.
- Сохраняющаяся непроходимость предрасполагает к пиелонефриту.
Прогноз
[2]- Большинство симптоматических камней в почках небольшие (менее 5 мм в диаметре) и проходят спонтанно.
- Камни диаметром менее 5 мм проходят самопроизвольно до 80% людей.
- Камни диаметром от 5 до 10 мм проходят самопроизвольно примерно у 50% людей.
- Камни диаметром более 1 см обычно требуют вмешательства (при наличии полной непроходимости или инфекции требуется срочное вмешательство).
- Две трети камней, которые выходят спонтанно, проходят в течение четырех недель с момента появления симптомов.
- Камень, не прошедший в течение 1-2 месяцев, вряд ли пройдет самопроизвольно.
- Следующие признаки предрасполагают к повторному камнеобразованию:
- Первый приступ до 25 лет.
- Единичная функционирующая почка.
- Заболевание, предрасполагающее к камнеобразованию.
- Патологии почечного тракта.
Профилактика
[2]Рецидив почечных камней является обычным явлением, поэтому пациентам, у которых был почечный камень, следует посоветовать адаптироваться и принять несколько мер образа жизни, которые помогут предотвратить или отсрочить рецидив:
- Увеличьте потребление жидкости, чтобы поддерживать диурез 2–3 литра в день.
- Уменьшите потребление соли.
- Уменьшите количество потребляемого мяса и животного белка.
- Уменьшите потребление оксалатов (продукты, богатые оксалатами, включают шоколад, ревень, орехи) и продукты, богатые уратами (например, субпродукты и определенную рыбу).
- Пейте обычный клюквенный сок: увеличивает выведение цитратов и снижает выведение оксалатов и фосфатов.
- Поддерживайте потребление кальция на нормальном уровне (снижение потребления увеличивает выведение оксалата кальция).
- В зависимости от состава камня иногда назначают лекарства для предотвращения дальнейшего камнеобразования — например, тиазидные диуретики (при кальциевых камнях), аллопуринол (при камнях мочевой кислоты) и цитрат кальция (при оксалатных камнях).
| Сыворотка | |
| D | Электролиты: ок. люций, фосфат, магний |
| Ураты | |
| Уровни паратиреоидного гормона и витамина D | |
| Моча (точечный, суточный сбор мочи) | |
| Анализ мочи, pH мочи | |
| Электролиты: натрий, кальций, фосфат, магний | |
| Ураты, оксалат, цитрат, мочевина | |
| Crystalluria | |
| КТ-сканирование почек с низкой дозой | |

 Болевой синдром в поясничной области может быть стертым. Нередко таких больных ошибочно лечат от простатита, цистита, гиперплазии предстательной железы.
Болевой синдром в поясничной области может быть стертым. Нередко таких больных ошибочно лечат от простатита, цистита, гиперплазии предстательной железы.
 Камни мочевого пузыря разрушаются через специальный уретроцистоскоп с помощью ультразвуковой, механической и лазерной энергии.
Камни мочевого пузыря разрушаются через специальный уретроцистоскоп с помощью ультразвуковой, механической и лазерной энергии.
 Может выполняться как самостоятельная операция, так и в комбинации с различными эндоскопическими операциями, что позволяет не только избавиться от камня мочевого пузыря, но одномоментно провести необходимое лечение основной причины образования камней в мочевом пузыре – гиперплазии (аденомы) простаты.
Может выполняться как самостоятельная операция, так и в комбинации с различными эндоскопическими операциями, что позволяет не только избавиться от камня мочевого пузыря, но одномоментно провести необходимое лечение основной причины образования камней в мочевом пузыре – гиперплазии (аденомы) простаты.