Аутоиммунные заболевания и препараты для их лечения
Аутоиммунными называется широкая группа заболеваний, которые объединяет то, что иммунная система организма начинает атаковать его собственные клетки и ткани. Поскольку иммунная система крайне сложна, то и сломаться в ней может любая её часть. Атаке может подвергнуться любая ткань организма, в настоящий момент насчитывается более восьмидесяти аутоиммунных заболеваний, ими страдают 5% населения. Мы поговорим об их классификации, подходах к лечению и перспективах.
Почему возникают аутоиммунные заболевания?
В норме иммунная система должна защищать организм от инфекций и других заболеваний. Для этого ей нужно уметь отличать вредоносные агенты (бактерии, паразиты, раковые клетки, заражённые вирусом клетки и т. п.) от безопасных — здоровых клеток своего организма, пыльцы, пищи, бактерий, которые живут в кишечнике и др. Однако нередки случаи, когда из-за какого-то дефекта иммунная система не может отличить своё от чужого. Точная причина таких сбоев до сих пор неизвестна. Но сейчас учёные уже в общих чертах разобрались, как иммунная система в здоровом организме обучается отличать антигены (молекулы, способные вызвать иммунный ответ) своего организма от чужих и что именно происходит при нарушении этих процессов.
Первые клетки иммунной системы, которые сталкиваются с «аномальными» агентами — это клетки врождённого иммунитета (дендритные и другие), которые постоянно находятся во всех тканях и поглощают любые подозрительные объекты. Затем эти клетки мигрируют в лимфоузлы и представляют фрагменты поглощённых белков на своей поверхности T-лимфоцитам — клеткам адаптивного (или приобретённого) иммунитета.
Врождённая иммунная система не способна к обучению и запоминанию, в отличие от адаптивного иммунитета, способного к обучению и формированию иммунологической памяти. Главные действующие лица адаптивного иммунитета — B- и T-лимфоциты. В здоровом организме существует довольно много таких клеток, они формируются в основном в эмбриональном периоде и способны связываться с широким спектром молекул. До встречи с конкретными возбудителями сила связывания недостаточно высока для возбуждения иммунного ответа, такие лимфоциты называются наивными.
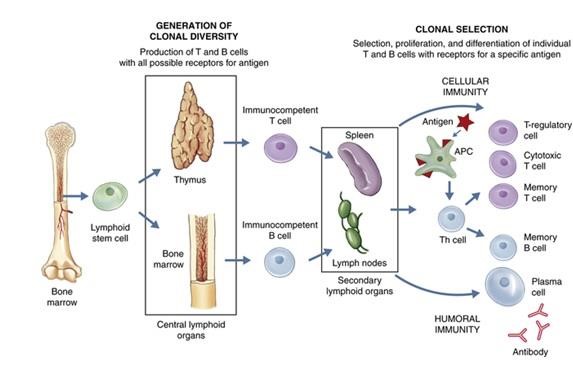
Когда дендритная клетка встречается в лимфоузле с наивными T-лимфоцитами, те из них, которые проявляют сродство к чужеродному агенту, активируются, в них начинается процесс мутации генов, кодирующих рецептор для узнавания этих чужеродных агентов, и происходит отбор популяций T-лимфоцитов со всё большим сродством к ним (Рис. 1). Далее высокоспецифичные T-лимфоциты размножаются, помогают образованию антител против возбудителя и обе ветви иммунитета — врождённый и приобретённый — эффективно уничтожают возбудитель. Этот процесс занимает несколько дней, именно поэтому, например, грипп проходит не сразу, а только после стадии повышения температуры и воспаления. Воспаление играет важную роль в этом процессе: оно развивается под действием цитокинов (сигнальных белков), выделяемых всеми иммунными клетками, и характеризуется покраснением, болью, отёком воспалённого органа и температурой. «Нормальное» воспаление всегда должно завершаться, поэтому на его поздней стадии иммунные клетки вырабатывают противовоспалительные цитокины. Затем часть лимфоцитов преобразуются в клетки памяти, и таким образом организм приобретает иммунитет к данному возбудителю.
Почему же лимфоциты здорового человека не реагируют на собственные молекулы? Это обеспечивается механизмами центральной и периферической толерантности.
В эмбриональном периоде, когда образуются наивные лимфоциты, их специфичность (то есть то, против каких молекул они направлены) определяется путём случайных мутаций. Те лимфоциты, которые срабатывают против своих молекул, либо уничтожаются, либо становятся регуляторными клетками, призванными оберегать свои ткани от атаки иммунной системы. Это механизм центральной толерантности.
Существует также периферическая толерантность, которая контролирует те аутореактивные (специфичные против «своего») лимфоциты, которым удалось проскочить через сито центральной толерантности. Так, практически во всех органах имеются регуляторные T-клетки.
Толерантность в норме вырабатывается не только по отношению к антигенам собственного организма, но и по отношению к тем внешним агентам, на которые не должна возникать иммунная реакция: микрофлору, пищу, вдыхаемые частицы, плод в утробе матери. Особенно сложная задача у клеток иммунитета возникает в слизистых оболочках, там, где организм контактирует с внешней средой и где необходимо отличать патогенные микроорганизмы от неопасных и полезных симбиотических. В этих местах, особенно в кишечнике, выстроена многослойная система, определяющая, насколько велика опасность, исходящая от чужеродного агента.
Так почему же, несмотря на многочисленные системы защиты собственных белков от иммунной системы, лимфоциты иногда всё же выходят из-под контроля и начинают атаковать своё? Простого ответа на этот вопрос не существует. Аутоиммунные заболевания возникают, как правило, в результате сочетания генетических факторов и воздействия внешней среды. Наиболее понятная, но не единственная причина — инфекции. В некоторых случаях белки патогенов имеют сходство с какими-то белками организма, и когда иммунная система реагирует на инфекционный агент, реакция «перебрасывается» и на свои белки. К тому же, во время инфекций может произойти активация аутореактивных клеток, которые не были уничтожены в ходе развития толерантности, а находились в неактивном состоянии. Травмы, курение, некоторые химические вещества или облучение ультрафиолетом
Есть гипотеза, связывающая рост числа аутоиммунных заболеваний в XX веке с распространением гигиены и снижением количества паразитов в организме человека (так называемая гигиеническая гипотеза). Иммунная система в первый год жизни испытывает меньше контактов с чужеродными антигенами, что снижает её способность вырабатывать к ним толерантность. Более подробно эта гипотеза освещена в статье по ссылке.
Сейчас также много внимания уделяется роли микробиома в аутоиммунных заболеваниях. Если при таких расстройствах, как воспалительные заболевания кишечника, она очевидна, то механизмы влияния населяющих кишечник бактерий на мозг и другие отдалённые органы пока только начинают изучаться. Во всяком случае, до каких-то практических результатов здесь пока очень далеко.
Генетические факторы возникновения аутоиммунных заболеваний пока изучены недостаточно, можно говорить лишь о некоторых корреляциях. Как правило, аутоиммунные заболевания ассоциированы с мутациями не одного гена, а сразу многих. Чаще всего — это гены главного комплекса гистосовместимости (МНС), которые кодируют белки, отвечающие за взаимодействие антигенов с компонентами иммунной системы.
Таким образом, видно, что баланс между активацией иммунного ответа и толерантностью, — это тонкий динамический процесс, который регулируется множеством механизмов, и неудивительно, что они порой ломаются.
Классификация аутоиммунных заболеваний (АЗ)
Клинические проявления аутоиммунных заболеваний очень разные, и только в прошлом веке учёные и врачи пришли к выводу, что их объединяет что-то общее. С середины XX века, по мере развития инструментальных методов клеточной и молекулярной биологии, за различными проявлениями непохожих друг на друга заболеваний стали проступать общие черты — реакция иммунной системы на свои антигены и следующий за этим хронический воспалительный процесс.
АЗ можно разделить на орган-специфичные, те, которые поражают какой-то один орган или одну систему, и на системные, поражающие организм в целом. В таблице ниже приводятся некоторые аутоиммунные заболевания вместе с предполагаемыми антигенами и клиническими проявлениями.
| Заболевание | Основной орган | Аутоантигены | Клинические проявления |
|---|---|---|---|
| Орган-специфичные аутоиммунные заболевания | |||
| Рассеянный склероз | Центральная нервная система | Основный белок миелина, олигодендроцитарный белок миелина | Потеря зрения, слабость конечностей, нарушения слуха, недержание мочи |
| Болезнь Крона | Кишечник | Микробные антигены | Кровавый понос, брюшная боль |
| Язвенный колит | Толстый кишечник | Микробные антигены | Кровавый понос, брюшная боль |
| Диабет I типа | Поджелудочная железа | Белки островковых клеток, инсулин, декарбоксилаза глутаминовой кислоты | Патологическая жажда, голод, чрезмерное выделение мочи, потеря веса |
| Псориаз | Кожа | Кератин | Покраснение, шелушение кожи, зуд |
| Системные аутоиммунные заболевания | |||
| Синдром Шегрена | Слюнные и слёзные железы | Ядерные антигены (SSA, SSB) | Высыхание роговицы, полости рта, поражение лёгких и почек |
| Ревматоидный артрит | Суставы, лёгкие, иногда нервы | Определённые пептиды в суставах | Деформирующий артрит, кожные узелки, иногда — поражение лёгких и нервов |
| Системная красная волчанка | Почки, кожа, суставы, центральная нервная система | ДНК, гистоны, рибонуклеопротеины | Артрит, кожный зуд, почечная недостаточность, поражение нервов |
| Целиакия | Тонкий кишечник | Глютен2 | Диарея, диспепсия, дистрофия |
Нередко бывает, что у человека развивается более одного аутоиммунного заболевания, так, у 33% пациентов с псориазом развивается псориатический артрит.
Ранее считалось, что астма и аллергические заболевания не относятся к аутоиммунным, так как в патогенезе астмы и аллергии главная роль принадлежит тучным клеткам и специальному виду антител — IgE (иммуноглобулин Е). Однако сейчас появилось много данных в пользу того, что аутоиммунные механизмы играют существенную роль в развитии этих болезней, в частности, у многих больных обнаруживают антитела против собственных белков и снижение количества регуляторных T-клеток, характерное для аутоиммунных заболеваний [1].
Тем не менее, далее мы не будем рассматривать астму и аллергии, хотя ряд подходов к лечению аутоиммунных заболеваний применим и к астме.
История подходов к лечению
Несмотря на то, что в основе всех аутоиммунных заболеваний лежат одни и те же процессы нарушения толерантности, человечество пока не научилось лечить все их единообразным способом. Поскольку поражаются разные органы, для каждого заболевания существуют свои подходы, хотя есть и пересечения. В большинстве случаев речь идёт не об излечении от заболевания, а о борьбе с симптомами или, в лучшем случае, замедлении ухудшения. Правда, у многих пациентов наступает стойкая длительная ремиссия, но заранее нельзя предсказать, поможет ли стандартная терапия данному пациенту или состояние будет со временем ухудшаться.
Неясно, почему препараты, которые очень хорошо работают при одних заболеваниях, не помогают при других, хотя, казалось бы, механизм действия должен обеспечивать эффективность. Для доказательства эффективности и безопасности всех новых лекарств требуются тщательно спланированные, длинные исследования на большом количестве пациентов, которые чаще всего заканчиваются неудачей.
Однако некоторые препараты всё же доказали свою эффективность: расскажем подробнее о некоторых из них. Мы не преследуем цель дать полный обзор нынешнего состояния или дать какие-то рекомендации пациентам, а хотим продемонстрировать то, как успехи фундаментальных наук привели к появлению лекарств, помогающих зачастую очень тяжёлым пациентам.
В XX веке, одновременно с изучением причин аутоиммунных болезней, начали применять подходы, основанные на снятии воспаления и иммуносупрессии. Они и сейчас представляют собой первые линии терапии3 таких болезней, как ревматоидный артрит, болезнь Крона, язвенный колит, псориаз и другие.
Как правило, руководства по лечению аутоиммунных заболеваний предписывают начинать лечение с более лёгких препаратов — например, местных в случае псориаза, пероральных нестероидных противовоспалительных в случае других заболеваний. Если болезнь перестаёт прогрессировать или даже отступает, в более сильных средствах нет необходимости, а иногда препараты можно даже отменить. Однако некоторые больные не отвечают на первые линии терапии, и тогда требуются более сильные препараты: теперь это чаще всего инъекционные биопрепараты, которые обычно к тому же дороги. Эти лекарства прицельно воздействуют на отдельные элементы иммунной системы и подавляют именно те клетки, которые принимают активное участие в патогенезе. Конечно, высокая эффективность идёт рука об руку с нежелательными явлениями, поэтому врачи всегда взвешивают соотношение пользы и риска, прежде чем начать лечение такими сильными препаратами.
Особняком стоит лечение диабета I типа — здесь пациентам сразу требуются инъекции инсулина, без которого ткани не способны усваивать глюкозу. Другие терапевтические подходы также специфичны для диабета и направлены на снижение уровня глюкозы, поэтому далее диабет I типа мы не рассматриваем.
Исторически первыми препаратами, которые произвели революцию в лечении ряда аутоиммунных и воспалительных заболеваний, стали кортикостероиды — производные и аналоги стероидных гормонов надпочечников. Это всем известные преднизон, дексаметазон, бетаметазон и многие другие. С 1950-х годов они стали применяться для лечения таких заболеваний, как псориаз, ревматоидный артрит, язвенный колит, рассеянный склероз и др. Однако нежелательные явления при приёме кортикостероидов (а они влияют на множество систем организма, вызывая проблемы с сердцем, костями, метаболизмом и пр.) заставили искать более безопасные средства в случае лёгких форм заболеваний. Тем не менее стероиды применяются и сейчас у тяжёлых больных и в случае непереносимости более лёгких препаратов. Правда, и стероиды, и нестероидные противовоспалительные препараты (такие как аспирин и ибупрофен) не способны остановить прогрессию заболевания, а в основном помогают снять симптомы — воспаление и боль.
При псориазе возможно топическое применение препаратов, то есть в виде мазей, кремов. Поскольку вещества в этом случае практически не проникают в системный кровоток, можно применять сразу довольно сильные препараты: кортикостероиды и антрациклины. Антрациклины — это антибиотики, которые нарушают структуру ДНК и приводят к гибели активно делящихся клеток. Неудивительно, что их используют для лечения онкологических заболеваний. Однако поскольку такие препараты действуют на любые делящиеся клетки, под удар попадают не только клетки опухоли, но и клетки кишечного эпителия (что вызывает, например, диарею), волосяных луковиц (что вызывает облысение) и иммунной системы. Если в случае онкологических заболеваний воздействие на иммунную систему может приводить к тяжёлым побочным эффектам, то при аутоиммунных заболеваниях иммуносупрессия — основной терапевтический механизм антрациклинов и других подобных веществ.
Основой терапии язвенного колита и болезни Крона (которые объединяют под общим названием «Воспалительные заболевания кишечника») стал месалазин (мезаламин, 5-аминосалициловая кислота, 5-ASA) — производное аспирина, также введённое в обращение в 1950-х годах. Это же действующее вещество образуется в организме из сульфасалазина, который применяется для лечения и воспалительных заболеваний кишечника, и ревматоидного артрита.
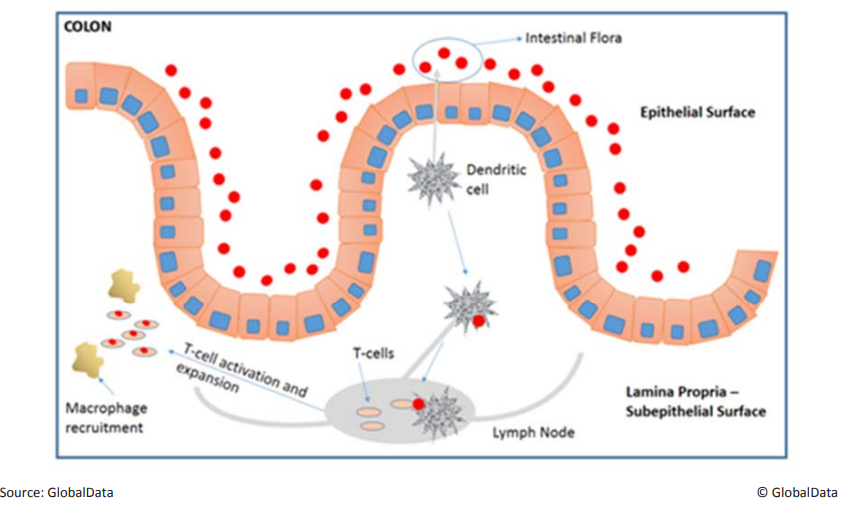 Рис. 2. Механизм развития воспалительных заболеваний кишечника. Кишечная микрофлора (красные кружки) захватывается дендритными клетками, воспринимается как чужеродный объект и в лимфоузле презентируется T-клеткам. T-клетки активируются и делятся, привлекают макрофаги, в кишечнике возникает иммунный ответ.
Рис. 2. Механизм развития воспалительных заболеваний кишечника. Кишечная микрофлора (красные кружки) захватывается дендритными клетками, воспринимается как чужеродный объект и в лимфоузле презентируется T-клеткам. T-клетки активируются и делятся, привлекают макрофаги, в кишечнике возникает иммунный ответ.Ещё один важнейший препарат — метотрексат — был синтезирован в 1947 году, но сначала применялся только как противоопухолевое средство, и только с 1980-х годов начал использоваться при ревматоидном артрите, язвенном колите и псориазе. Как и в случае других лекарств, синтезированных до наступления эпохи таргетных препаратов (конец 1990-х годов), его механизм действия до конца неизвестен, но ясно, что он снижает активность T- и B-лимфоцитов и при этом подходит для длительного применения, так как относительно безопасен.
![Рис. 3. История изучения псориаза и появления лекарств против него [2]](/800/600/https/22century.ru/wp-content/uploads/2019/09/p3.png) Рис. 3. История изучения псориаза и появления лекарств против него [2].
Рис. 3. История изучения псориаза и появления лекарств против него [2].Целый ряд других иммуносупрессивных химиопрепаратов, полученных во второй половине XX века, применяется при том или ином аутоиммунном заболевании: это 6-меркаптопурин, циклоспорин, такролимус, азатиоприн и др. Все они действуют достаточно неизбирательно, останавливая рост и уничтожая не только иммунные клетки, но и прочие делящиеся клетки организма, поэтому вызывают много побочных эффектов. Некоторые пациенты не отвечают на лечение первыми линиями терапии или начинают лечиться уже в довольно тяжёлом состоянии. До конца XX века у них практически не было опций терапии, пока не были разработаны таргетные4, в первую очередь, биологические препараты. Об этих препаратах мы и поговорим в следующем разделе.
Новые препараты
Первым биологическим таргетным препаратом стало моноклональное антитело infliximab (Remicade), зарегистрированное в 1998 году. Оно вводится внутривенно и связывает TNF-alpha — один из основных воспалительных цитокинов. Infliximab удаляет TNF-alpha из кровотока, тем самым снижая воспаление и задерживая развитие болезни.
Вслед за infliximab на рынок вышли действующие похожим образом etanercept (Enbrel) и adalimumab (Humira). Эти три препарата в начале 2000-х годов были зарегистрированы по ряду аутоиммунных заболеваний — псориазу, ревматоидному артриту, воспалительным заболеваниям кишечника (кроме etanercept). Данные препараты в последнее десятилетие возглавили список лидеров по объёму продаж в мире — их суммарный объём продаж превышает 30 млрд долларов (или 3,6% всего мирового рецептурного рынка лекарств в 2018 году).
Конечно, у таких сильных препаратов есть и недостатки. Так как TNF-alpha — один из основных воспалительных цитокинов, он необходим для нормальной борьбы иммунной системы с инфекциями, поэтому его удаление из организма может снизить сопротивляемость организма инфекциям и злокачественным образованиям. Особенно опасны реактивация латентных инфекций, таких как туберкулёз, против которого организм становится практически беззащитен, и редкие случаи развития лимфом.
Вслед за ними стали доказывать свою эффективность и доходить до пациентов и другие таргетные препараты, как низкомолекулярные, так и биологические. Так, в случае ревматоидного артрита у части пациентов anti-TNF-препараты оказываются неэффективными, и тогда им назначают антитела против ещё одного воспалительного цитокина — интерлейкина-6 (IL-6), которые впервые вышли на рынок в 2008 году [3]. С 2012 года на рынке также есть низкомолекулярный пероральный (проще говоря, таблетка) ингибитор белка JAK. Это внутриклеточный фермент, участвующий в воспалительных сигнальных путях в клетках иммунной системы. Его подавление снижает производство воспалительных цитокинов и замедляет развитие заболевания [4].
При псориазе с 2009 года также используются биопрепараты, удаляющие интерлейкины, но другие — IL-17 и IL-23, в связи с тем, что при разных аутоиммунных заболеваниях активация клеток иммунной системы происходит по-разному. А с 2014 года на рынок вышла малая молекула apremilast (Otezla), ингибирующая внутриклеточный фермент фосфодиэстеразу-4, которая снижает выработку иммунными клетками интерлейкинов-17 и -23, TNF-alpha и ещё одного воспалительного цитокина, интерферона-гамма.
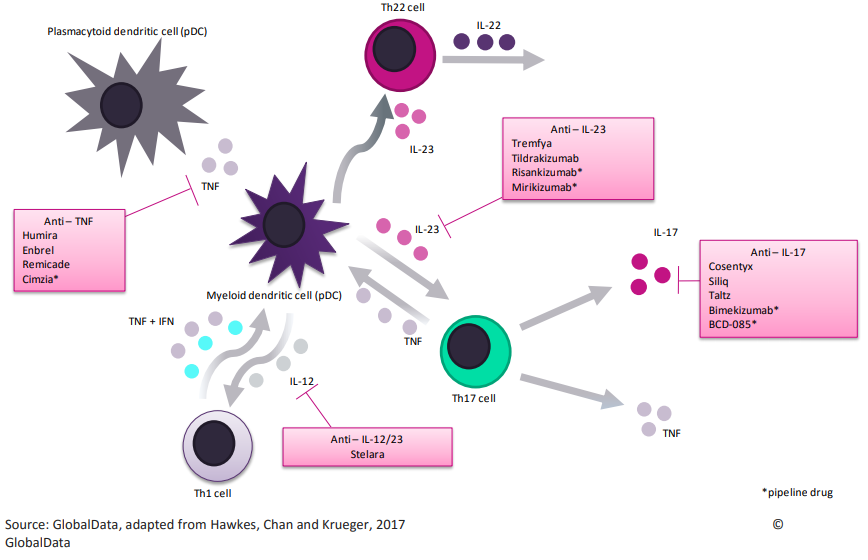 Рис. 4. Взаимное влияние различных клеток иммунной системы и цитокинов при псориазе. В розовых прямоугольниках приведены лекарства, подавляющие отдельные элементы. Звёздочкой отмечены препараты, ещё не вышедшие на рынок.
Рис. 4. Взаимное влияние различных клеток иммунной системы и цитокинов при псориазе. В розовых прямоугольниках приведены лекарства, подавляющие отдельные элементы. Звёздочкой отмечены препараты, ещё не вышедшие на рынок.А вот при воспалительных заболеваниях кишечника, помимо anti-TNF, используется несколько другой подход, не связанный с удалением цитокинов. При этих заболеваниях важную роль в развитии аутоиммунного воспаления играют T-клетки, которые мигрируют из кровеносных сосудов, снабжающих кишечник, в область поражения. Один из рецепторов, который использует для этого T-клетка — α4β7-интегрин, взаимодействующий с рецептором на поверхности эндотелиальной клетки (клетка стенки кровеносного сосуда) и затем проникающий в область контакта между двумя эндотелиальными клетками. Блокирование этого взаимодействия с помощью антитела vedolizumab (Entyvio) снижает количество T-клеток в тканях кишечника, что позволяет задержать прогрессию болезни. По похожему принципу действует антитело natalizumab (Tysabri), однако при воспалительных заболеваниях кишечника оно вызывало слишком много нежелательных явлений, поэтому применяется только при рассеянном склерозе, где профиль безопасности оказался более благоприятным.
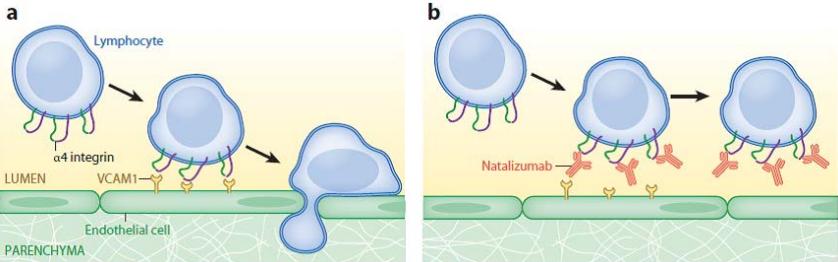 Рис. 5. Механизм действия Tysabri (natalizumab). a. Лимфоцит прикрепляется к стенке кровеносного сосуда благодаря взаимодействию α4-интегрина на поверхности лимфоцита и VCAM1 на поверхности эндотелиальной клетки, проникает через гематоэнцефалический барьер в паренхиму мозга и разрушает миелиновые оболочки нейронов. b. Natalizumab блокирует взаимодействие α4-интегрина и VCAM1, снижая проникновение лимфоцитов в мозг.
Рис. 5. Механизм действия Tysabri (natalizumab). a. Лимфоцит прикрепляется к стенке кровеносного сосуда благодаря взаимодействию α4-интегрина на поверхности лимфоцита и VCAM1 на поверхности эндотелиальной клетки, проникает через гематоэнцефалический барьер в паренхиму мозга и разрушает миелиновые оболочки нейронов. b. Natalizumab блокирует взаимодействие α4-интегрина и VCAM1, снижая проникновение лимфоцитов в мозг.Рассеянный склероз также стоит отдельно от других аутоиммунных заболеваний, так как здесь объектом атаки иммунной системы становится головной мозг — наиболее сложный орган, находящийся к тому же за гематоэнцефалическим барьером. Тем удивительнее, что для рассеянного склероза за последнее десятилетие было зарегистрировано много довольно эффективных препаратов. До 2010-х годов основными препаратами для терапии рассеянного склероза (РС) были бета-интерфероны и Копаксон. Бета-интерфероны применяются с 1993 года и до сих пор на первой линии лечения РС. Это природные цитокины, обладающие противовоспалительными свойствами, однако механизм их действия неясен. Они обладают умеренной эффективностью в плане снижения количества обострений рассеянного склероза, многие пациенты плохо их переносят, потому что они вызывают повышение температуры и другие симптомы, похожие на грипп.
Ещё более загадочный препарат — глатирамера ацетат (Копаксон), зарегистрированный в 1996 году. Это в каком-то смысле уникальное лекарство, потому что представляет собой полимер из четырёх аминокислот, идущих в случайном (!) порядке. Предполагаемый механизм действия таков: четыре аминокислоты — лизин, глутаминовая кислота, аланин и тирозин — наиболее часто встречаются в основном белке миелина (myelin basic protein, MBP), против которого у многих пациентов с РС развивается иммунный ответ. Каким-то образом введение Копаксона индуцирует появление вне ЦНС регуляторных T-клеток, мигрирующих в мозг и снижающих там иммунный ответ на MBP.
С середины двухтысячных годов выходят на рынок моноклональные антитела для лечения рассеянного склероза, построенные на рациональном подходе к модуляции иммунной системы (насколько это возможно при нашем пока ещё слабом понимании её работы).Помимо упомянутого выше Tysabri, это alemtuzumab (Lemtrada), который связывается с белком CD52 на поверхности T- и B-клеток, что приводит к их уничтожению. Затем происходит восстановление популяции лимфоцитов из предшественников, но по неизвестной причине новые лимфоциты оказываются уже не настолько агрессивными против своих белков в мозге, как до уничтожения, поэтому заболевание протекает легче. Примерно по тому же принципу действует антитело daclizumab (Zinbryta), уничтожающее только активированные T-клетки, связываясь с белком CD25 на их поверхности, и антитела против белка CD20, уничтожающие B-клетки.
Параллельно с антителами для лечения РС разрабатывались и малые молекулы с довольно оригинальным механизмом действия. Fingolimod (Gilenya) связывается с рецептором S1P1 на T-лимфоцитах и задерживает их выход из лимфоузлов. Таким образом, в крови становится меньше активных T-лимфоцитов, следовательно, они меньше попадают в ЦНС и их негативное воздействие снижается. Препарат оказался эффективнее интерферонов, однако в клинических исследованиях и после выхода на рынок отмечались случаи внезапной смерти, главным образом, из-за сердечно-сосудистых осложнений. Поэтому на первой линии лечения РС Gilenya, как правило, не применяется.
Самым поразительным примером смены области применения молекулы в фармацевтической индустрии является, наверное, диметилфумарат (Tecfidera). Эта молекула использовалась с 1950-х готов для травли моли в мебели, но потом была запрещена, так как вызывала аллергию. Также её применяли для лечения псориаза, однако широкого распространения она не получила. Обычно фармкомпании скептически относятся к новой разработке уже известных молекул, у которых истёк срок действия патентной защиты на химическую структуру, так как есть опасность, что выведенная на рынок после дорогостоящих исследований молекула будет тут же скопирована и на её основе будут сделаны дженерики5. Однако компания Biogen рискнула, в 2003 году она приобрела права на диметилфумарат и взялась за его дальнейшую разработку против РС, полагаясь на патентную защиту состава таблетки и метода использования. Клинические исследования неожиданно для многих закончились успешно (механизм действия этого препарата ещё менее понятен), и в 2013 году препарат удачно вышел на рынок: за неполный первый год продажи составили 800 млн долл. Во многом это произошло благодаря очень высокой безопасности препарата при схожей эффективности с конкурентами.
Перспективы
Несмотря на ряд препаратов с новыми механизмами действия, появившихся за последнее десятилетие, неудовлетворённая потребность в лечении аутоиммунных заболеваний по-прежнему велика. Излечивающих способов терапии нет, а имеющиеся средства хотя и способны замедлить ухудшение состояния, но помогают далеко не всем или плохо переносятся некоторыми пациентами.
Много надежд возлагалось и возлагается на так называемую передовую терапию: генные и клеточные технологии. Исследования в области различных популяций T-клеток привели к открытию регуляторных T-клеток, которые должны обеспечивать периферическую толерантность и снижать активность аутореактивных T-клеток. Однако ряд провалов в клинических исследованиях по введению таких клеток пациентам с рассеянным склерозом и диабетом I типа привёл к определённому скептицизму в этой области [5]. Тем не менее, разработки продолжаются и, возможно, успехи в умении манипулировать толерогенными клетками приведут к появлению работающих средств передовой терапии [6].
Единственная клеточная терапия, зарегистрированная при аутоиммунном заболевании, — стволовые клетки, полученные из жировой ткани здоровых доноров. Они используются по очень узкому показанию: у определённой подгруппы пациентов с болезнью Крона. Данный продукт, Alofisel (darvadstrocel), вышел на рынок в 2018 году и показал значимое увеличение доли пациентов с ремиссией в группе терапии (49,5%) по сравнению с группой плацебо (34,3%). Довольно высокий процент в плацебо-группе объясняется неравномерным течением заболевания с высокой частотой спонтанных ремиссий. Здесь играет роль множество факторов: например, в исследование пациенты включаются в момент обострения, а потом у многих из них активность болезни снижается. Играет роль также эффект включения в исследования, когда пациент начинает лучше следить за собой и выполнять все указания врачей. Неравномерное и очень гетерогенное течение аутоиммунных заболеваний — одна из проблем разработки лекарств против них: требуются долговременные наблюдения над большими группами пациентов, чтобы доказать, что лекарство действительно работает. Другая важная проблема — отсутствие достаточно качественных доклинических моделей аутоиммунных заболеваний, так как иммунная система человека (как и мозг) уникальна, то есть ни одно исследование на других видах животных не может предсказать всех эффектов у человека.
Потенциально излечивающая терапия, возможно, будет разработана для диабета I типа: уже сейчас в клинических исследованиях изучают трансплантированные бета-клетки островков Лангерганса поджелудочной железы (именно они поражаются при аутоиммунном процессе), защищённые от иммунной системы внешней капсулой [7].
Несмотря на то, что в клинических исследованиях сейчас находятся более 300 продуктов для лечения аутоиммунных заболеваний, по-настоящему новых и революционных на поздних стадиях исследований немного. В основном речь идёт о расширении показаний уже вышедших на рынок агентов (например, применение JAK-ингибиторов в псориазе), разработке более безопасных, удобных и дешёвых аналогов имеющихся препаратов.
Более интересные разработки связаны с воздействием на новые мишени иммунной системы с целью их «переучивания» в регуляторные или на генетическую модификацию T-лимфоцитов, но эти технологии пока находятся в самом начале исследований. Можно быть уверенными, что большинство таких разработок провалится, однако какая-то часть, возможно, доберётся до рынка и принесёт пользу пациентам.
Делается всё больше попыток не просто подавить иммунную систему, но одновременно с этим регенерировать повреждённые ткани. Так, в разработке по рассеянному склерозу находится антитело против LINGO-1 — рецептора на поверхности предшественников олигодендроцитов, клеток, которые вырабатывают миелин. По идее разработчиков, стимуляция этого рецептора позволит подстегнуть производство олигодендроцитов и снова миелинизировать те нервные волокна, которые лишились миелиновой оболочки в результате аутоиммунной атаки.
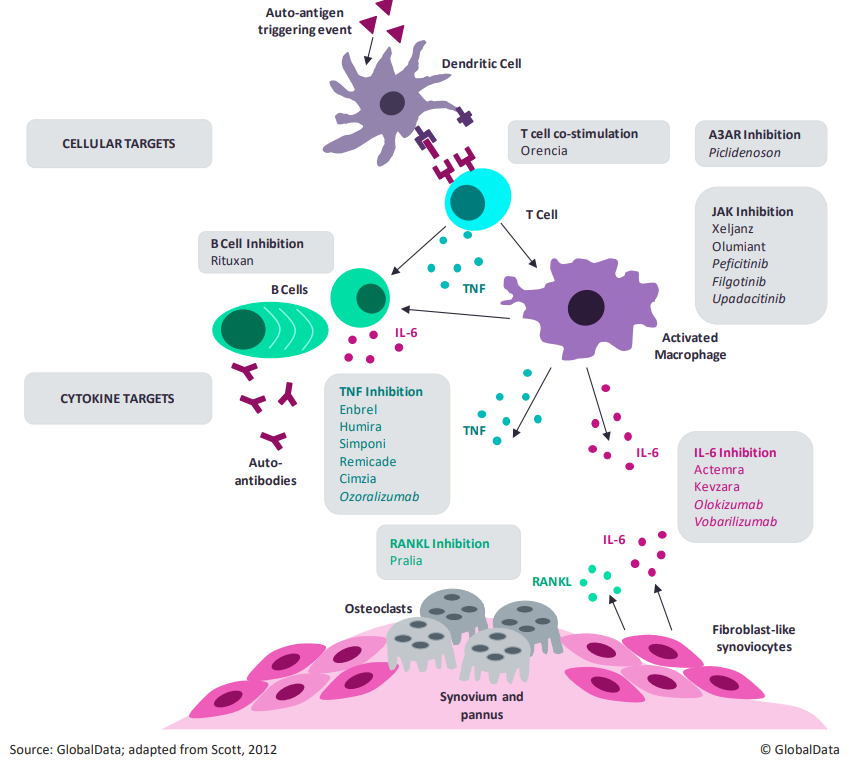 Рис. 6. Сеть взаимодействий между клетками иммунной системы, сустава и цитокинами при ревматоидном артрите. В серых прямоугольниках — лекарства, которые воздействуют на эти элементы. Курсивом выделены те препараты, которые ещё не вышли на рынок. Видно, что новые разработки воздействуют на те же элементы патогенеза, что и имеющиеся лекарства.
Рис. 6. Сеть взаимодействий между клетками иммунной системы, сустава и цитокинами при ревматоидном артрите. В серых прямоугольниках — лекарства, которые воздействуют на эти элементы. Курсивом выделены те препараты, которые ещё не вышли на рынок. Видно, что новые разработки воздействуют на те же элементы патогенеза, что и имеющиеся лекарства.Заключение
Мы выборочно рассмотрели несколько заболеваний и ряд продуктов, чтобы показать, насколько динамично развивается область терапии аутоиммунных заболеваний. Вместе с тем мы находимся только в самом начале понимания того, как работает иммунная система и тем более как её модулировать. Препараты разрабатываются почти вслепую, хотя, конечно, не совсем наугад, как это было до наступления 21 века.
Литература
- Tedeschi A, Asero R. Asthma and autoimmunity: a complex but intriguing relation. Expert Rev Clin Immunol. 2008 Nov;4(6):767—76.
- Gooderham MJ, Papp KA, Lynde CW. Shifting the focus — the primary role of IL-23 in psoriasis and other inflammatory disorders. J Eur Acad Dermatol Venereol JEADV. 2018 Jul;32(7):1111—9.
- Mócsai A, Kovács L, Gergely P. What is the future of targeted therapy in rheumatology: biologics or small molecules? BMC Med. 2014 Mar 13;12(1):43.
- Hodge JA, Kawabata TT, Krishnaswami S, Clark JD, Telliez J-B, Dowty ME, Menon S, Lamba M, Zwillich S. The mechanism of action of tofacitinib — an oral Janus kinase inhibitor for the treatment of rheumatoid arthritis. Clin Exp Rheumatol. 2016 Apr;34(2):318—28.
- Mosanya CH, Isaacs JD. Tolerising cellular therapies: what is their promise for autoimmune disease? Ann Rheum Dis. 2019 Mar 1;78(3):297—310.
- Romano M, Fanelli G, Albany CJ, Giganti G, Lombardi G. Past, Present, and Future of Regulatory T Cell Therapy in Transplantation and Autoimmunity. Front Immunol [Internet]. 2019 [cited 2019 Sep 3];10. Available from: https://www.frontiersin.org/articles/10.3389/fimmu.2019.00043/full
- Hering BJ, Clarke WR, Bridges ND, Eggermann TL, Alejandro R, Bellin MD, Chaloner K, Czarniecki CW, Goldstein JS, Hunsicker LG, Kaufman DB, Korsgren O, Larsen CP, Luo X, Markmann JF, Naji A, Oberholzer J, Posselt AM, Rickels MR, Ricordi C, Robien MA, Senior PA, Shapiro AMJ, Stock PG, Turgeon NA. Phase 3 Trial of Transplantation of Human Islets in Type 1 Diabetes Complicated by Severe Hypoglycemia. Diabetes Care. 2016 Jul 1;39(7):1230—40.
- https://www.fiercepharma.com/pharma/top-10-all-time-biggest-selling-drugs-by-2024
- https://www.immunopaedia.org.za/immunology/advanced/2-central-peripheral-tolerance/
- https://www.webmd.com/a-to-z-guides/autoimmune-diseases
Примечания
1 Имеется в виду прежде всего загар. Однако, хотя ультрафиолет (УФ) и является для некоторых заболеваний фактором риска, в случае других расстройств это скорее положительный фактор. В частности, следует помнить, что УФ стимулирует выработку витамина D, низкий уровень которого коррелирует с повышенным риском рассеянного склероза, системной красной волчанки и диабета I типа.
2 Целиакия стоит особняком, так как глютен — не аутоантиген, а белок, содержащийся в злаках, и поступает он с пищей. Однако иммунная реакция на него типична для аутоиммунных заболеваний. Вместе с тем болезнь проходит, если человек придерживается безглютеновой диеты.
3 Линиями терапии в медицине называются последовательные этапы применения все более «тяжёлых» (то есть более эффективных, но и менее безопасных) препаратов по мере того, как предыдущие этапы перестают работать.
4 Под таргетным понимается препарат, разработанный для воздействия на определённую мишень, известную заранее, и действующий преимущественно на неё.
5 Воспроизведённые препараты, имеющие то же действующее вещество, что и оригинальный препарат.
Жизнь человека и его здоровье | Истинные причины аутоиммунных заболеваний.
Март – месяц осведомленности об аутоиммунных заболеваниях. Их число в последние годы неуклонно растет. Поэтому истинные причины аутоиммунных заболеваний необходимо знать всем, и здоровым и больным.Аутоиммунных заболеваний много, около сотни.
О чем не говорят врачи?
Если у вас аутоиммунное заболевание, то о чем вам не говорят врачи?
1. Когда человек заболевает, он идет к врачу. После обследования и анализов врач назначает лечение заболевания, но никогда не говорит, что это аутоиммунное заболевание.
2. Более того, люди с аутоиммунными заболеваниями попадают на лечение к разным врачам:
- При сахарном диабете 1 типа, Хашимото – к эндокринологу,
- При ревматоидном артрите – к ревматологу,
- При псориазе, витилиго – к дерматологу
- При аутоиммунных заболеваниях с патологией легких – к пульмонологу,
- При аутоиммунных заболеваниях с патологией желудочно-кишечного тракта – к гастроэнтерологу и так далее.
3. Каждый из врачей выписывает лекарства, которые, как считают врачи, лечат эти заболевания.
Но, ни один больной не излечился от аутоиммунного заболевания при таком лечении.
Но вся беда в том, что научные исследования все эти годы не стояли на месте и показали, что причины аутоиммунных заболеваний, затрагивающие разные органы, имеют общие причины.
А лекарства, назначаемые врачами при аутоиммунных заболеваниях, не вылечат больных.
Знание истинных причин появления аутоиммунных заболеваний необходимо, чтобы излечить их.
Ученые медики, имеющие не только дипломы врачей, но занимающиеся научной работой и практикой лечения аутоиммунных заболеваний не только утверждают, что аутоиммунные заболевания обратимы, то есть вылечиваются, но и имеют практические результаты, доказывающие это.
Существует огромный разрыв между тем, что на самом деле вызывает аутоиммунные заболевания и тем, как традиционная медицина лечит их.
4. Первое, что нужно понять, это то, что аутоиммунное заболевание – болезнь иммунной системы.
При аутоиммунном заболевании в организме происходит сбой, и иммунная система человека начинает атаковать какие-то собственные ткани.
У одних больных она атакует суставы, в результате появляется диагноз ревматоидного артрита.
А если иммунная система атакует щитовидную железу, то ставят диагноз Хашимото или Грейвса.
Но не зависимо от того, какая часть тела человека находится под атакой иммунной системы, виновата НЕ иммунная система.
5. Это означает, что для профилактики, лечения аутоиммунного заболевания нужно взять иммунную систему под контроль.
6. В соответствии с нашей современной медицинской системой, аутоиммунные заболевания, не признаются в качестве заболеваний иммунной системы в целом.
7. Вместо этого они рассматриваются как заболевания отдельных органов. И лечат аутоиммунные заболевания разные врачи.
А если у человека не одно, а два или три аутоиммунных заболеваний?
Они лечатся у разных врачей!
Вы думаете, что такое не встречается? Ревматоидный артрит, Хашимото и целиакия (или чувствительность к глютену) – не редкое явление в нашей жизни.
И самое печальное в этом то, что ни один из лечащих врачей не будет считать нужным, сказать вам о необходимости поддержки и укрепления вашей иммунной системы!
Для лечения аутоиммунного заболевания необходима поддержка иммунной системы.
Наши врачи убеждены в том, что аутоиммунные заболевания не лечатся.
Они рекомендуют нам, больным, «научиться жить с ними». А это, по их мнению, надо все время принимать таблетки, чтобы снизить симптомы заболевания.
Я это знаю по себе. Симптомы ревматоидного артрита – боли в суставах. И когда НПВП не помогают снизить боли, врачи назначают гормон преднизолон и базовый препарат – метотрексат.
Это агрессивные препараты, которые угнетают иммунную систему, имеют много побочных эффектов и никак не помогут избавиться от этого заболевания.
В противоположность этому, функциональная медицина смотрит на тело в целом и считает, что здоровье одной системы воздействует на здоровье и функции других.
Поэтому врачи, которые вылечивают аутоиммунные заболевания, сосредоточивают внимание больных не на их симптомах, а на поиске истинных причин, корневых, почему иммунная система вышла из строя.
Сейчас нет никакого известного лечения аутоиммунных заболеваний, но есть пять ключевых элементов, которые лежат в основе всех аутоиммунных состояний.
Познакомьтесь с ними.
Пять первопричин аутоиммунного заболевания.
1. Дырявый кишечник.
Кишечник является воротами на дороге здоровой жизни человека. Если ворота закрыты, то иммунная система здорова. Если ворота открыты, то болезни поселятся в этом теле.
Почему?
Более 80% иммунной системы находятся в кишечнике и для ее здоровья необходим здоровый и нормально функционирующий кишечник.
Чтобы быть здоровым человеком, в кишечнике необходимы не только полезные бактерии, но и их разнообразный состав. Одних лактобактерий и бифидобактерий для здоровой жизни маловато.
Когда нарушается определенный состав бактерий, то кишечник становится проницаемым для не полностью переваренных веществ, которые обычно не проникают в кровь у здоровых людей.
Эти вещества распознаются иммунной системой организма как чужеродные соединения, которых надо уничтожить.
Происходит сбой иммунной системы, возникает воспаление, а затем, по ошибке, атакуются собственные ткани организма.
Вам может быть полезна статья «Аутоиммунные заболевания, причины, профилактика, лечение»
2. Глютен.
Клейковина способствует появлению аутоиммунных заболеваний тремя способами.
1) Она способствует образованию дырявого кишечника. Глютен вызывает высвобождение белка зонулина в кишечнике, который и делает кишечную стенку дырявой.
2) Он вызывает воспаление.
3) Глютен имеет аналогичную структуру с некоторыми тканями организма (щитовидной железы), что может привести к молекулярной мимикрии, глютен начинает нападать на ткани организма.
Рекомендую вам прочитать статью «43 факта о клейковине, о которых вы можете не знать»
3.Токсины.
Разные токсины могут попадать в организм. Однако токсические формы микотоксинов и тяжелые металлы, такие как ртуть, являются двумя основными токсинами у больных с аутоиммунными заболеваниями.
Ртуть может попасть в организм разными путями: с ртутными амальгамами в зубах, потреблением рыбы и из окружающей среды.
Ртуть токсична для организма человека.
4. Инфекции.
Ученые давно подозревали, что инфекции от бактерий, вирусов, скорее всего, виноваты в развитии, аутоиммунных заболеваний.
В настоящее время это уже доказано для целого ряда инфекций, в том числе Эпштейна-Барра, Herpes Simplex 1 и 2, которые были связаны с аутоиммунными заболеваниями. Вам может быть интересна статья «Какие лекарственные травы помогают при вирусных инфекциях»
5. Стресс.
Число болезней, связанных со стрессом все более и более увеличивается.
Было показано, что стресс может вызвать и усилить аутоиммунные заболевания.
Стресс – это не только эмоции, но еще и биохимические изменения в организме и может разрушить иммунную функцию разными путями.
Хронический стресс приводит к долгосрочному воспалению и приводит к аутоиммунным заболеваниям.
При наличии аутоиммунного заболевания стресс только усугубляет его.
Вам может быть полезно, прочитать статью «Стресс более вреден для здоровья, чем вы думаете»
Аутоиммунные заболевания можно повернуть вспять.
Необходимо знать, что аутоиммунные заболевания можно повернуть вспять, то есть избавиться от них.
Для этого необходимо выполнить пять шагов, чтобы исключить причину появления аутоиммунного заболевания.
Это может быть одна причина или несколько.
У больных с одинаковым заболеванием они могут отличаться.
Рекомендую прочитать статью «Ревматоидный артрит можно повернуть вспять»
1. Лечение вашего кишечника.
Исцеление вашего кишечника важно само по себе.
Помните, что более 80% вашей иммунной системы находится в кишечнике! Вам может быть интересна статья «Природные способы лечения дырявого кишечника»
2. Перейдите на питание без глютена.
Некоторые врачи рекомендуют своим пациентам с аутоиммунными заболеваниями, отказаться не только от глютена, но от всех зерновых и бобовых культур.
Эти продукты содержат белки, известные как лектины, которые могут нанести ущерб для стенки вашего кишечника.
Изменение диеты является первым шагом для восстановления здоровой иммунной системы.
3. Тест для тяжелых металлов и микотоксинов.
Провести тесты на определение ртути и других тяжелых металлов в организме.
4. Найти и лечить инфекции.
Есть целый ряд бактериальных и вирусных инфекций, которые были связаны в исследованиях с аутоиммунными условиями.
Сделать тесты на определение вирусных инфекций Простого герпеса 1 и 2 (HSV 1 и 2) и Эпштейна –Барра (EBV).
Монолаурин из кокосового масла может быть очень эффективным средством для лечения как HSV и EBV.
Диета богатая лизином эффективна при лечении HSV инфекций.
5. Управление стрессом.
Необходимо принимать меры для снижения стресса.
Кроме того, необходимо научиться, спокойнее относиться к стрессу.
Когда удаляются корневые причины, ответственные за нарушение иммунитета, то, и аутоиммунное заболевание проходит.
Это может быть не скорым процессом, и многие продукты могут вызывать эти аутоиммунные заболевания.
Использование этого подхода позволяет обратить вспять много различных аутоиммунных состояний одновременно.
То есть, если у человека не одно аутоиммунное заболевание, а два (например, ревматоидный артрит и аутоиммунное заболевание щитовидной железы), то можно улучшить или обратить вспять оба этих заболевания.
Хотите узнать больше о профилактике и обращении вспять аутоиммунного заболевания?
Читайте статьи на блоге, задавайте вопросы.
И будьте здоровы!
Истинные причины аутоиммунных заболеваний. 269 голосов
Средняя оценка: 4.6 из 5
Аутоиммунные заболевания: как лечить и биодобавки
Сегодня хочу коротенько так рассказать о том, как держать аутоиммунные заболевания под контролем.
Вообще, на эту тему можно целую книгу написать, потому что информации очень много и на то, чтобы всё написать и разложить по полочкам уйдёт не один день, но я буду стараться выкладывать такую информацию периодически.
Содержание статьи
Что такое аутоиммунные заболевания?
Имунная реакция — это защита организма от патогенов, а аутоиммунная — защитная реакция имунной системы, но направленная против своих же клеток. До сих пор не ясно почему так происходит, и как это остановить, и можно ли вообще это остановить.
Но есть биодобавки, которые могут помочь в этой ситуации.
Т-хелперы
У нашей имунной системы есть 2 основных типа иммунной реакции.
Т-хелперов 1 типа (Th2) , отвечают за врожденный иммунитет, ловят врага и стараются обезвредить незамедлительно.
Т-хелперов 2 типа (Th3) — это наш приобретенный иммунитет. Антитела на обнаруженные патогены вырабатываются не сразу.
Т-хелперы – это лимфоциты, которая отвечают за отлов «врага» и иммунную реакцию на него.
Так вот, аутоиммунные болячки относятся либо к Th2 , либо к Th3 по типу реакции.
Это необходимо знать , чтобы правильно подобрать биодобавки и травы, которые гасят реакцию организма, а не наоборот. Есть ряд трав и веществ, которые стимулируют тот или иной тип Т-хелперов, и это может крайне негативно сказаться на самочувствие.
Так например, всеми любимые эхинацея , солодка и рейши, мне противопоказаны, так как у меня АИТ и витилиго, то есть заболевания Th2 типа. Эти вещества будут стимулировать мой тип аутоиммунной реакции, что приведет к ещё большим повреждением клеток. И опять же, если я буду принимать вещества из второго списка, стимулирующие Th3, то это поможет достичь баланса.
Заболевания относящиеся к Th2:
- Диабет 1 типа
- Рассеянный склероз
- Аутоиммунный тиреоидит
- Витилиго
- Ревматоидный артрит
- Хронические вирусные инфекции
- Болезнь Грейвса
- Болезнь Крона
- Псориаз
- Синдром Шегрена
- Целиакия
- Красный плоский лишай
- Аутоиммунный гепатит
Что нельзя при Th2:
- Астрагал
- Эхинацея
- Хлорелла
- Ашвагандха
- Лекарственные грибы — рейши и мейтаки
- Солодка
- Мелисса лекарственная (можно при АИТ)
- Корень женьшеня
- Экстракт косточек винограда
Заболевания Th3:
- Атопическая экзема
- Синусит
- Язвенный колит
- Астма
- Аллергия
- Красная волчанка
- Аллергический дерматит
- Склеродермия
- Воспалительные заболевания кишечника
- Синдром хронической усталости
- Болезнь Бехтерева
Что нельзя при Th3:
- Кофеин
- Пикногенол
- Ликопин
- Экстракт зеленого чая
- Кора белой ивы
- Генистеин — изофлавоноиды сои (при АИТ нельзя, так как тут соя)
- Кверцетин
- Готу Кола
В целом, такой способ имеет право на существование, но достаточно геморроен…Нужно постоянно следить за реакцией организма на тот или иной препарат.
Но есть способ гораздо приятнее и менее мудреный.
Есть ещё третий вид Т-клеток — это Т-регуляторные клетки T(reg)
Эти клетки призваны предотвращать аутоиммунные реакции и гасить активность Th2 и Th3!!!
То есть, чтобы держать эти клетки в балансе нужно просто стимулировать Т-регуляторные клетки!
Есть вещества, которые стимулируют активность этих клеток:
Глутатион и аутоиммунные заболевания
Глутатион – внутриклеточный антиоксидант, без которого клетка просто не может существовать!
Исследования показывают прямую связь между сбоем в цикле глутатиона и аутоиммунными заболеваниями. Ученые считают, что именно правильный цикл глутатиона является ключом к укрощению иммунной системы : синтез, переработка окисленного глутатиона GSSG в восстановленный глутатион GSH и его утилизация.
А вот, сокращенный глутатион в добавках (я лоханулась когда-то и купила именно такой) только лишь повышает антиоксидантный статус, но никак не влияет на цикл внутриклеточного глутатиона.
Однако, существуют вещества, добавки , которые способны активировать производство глутатион-редуктазы и синтез восстановленного глутатиона.
• Селен — помогает синтезировать фермент глутатионпероксидазы, который преобразует GSH в GSSG
• NAC (N-ацетил-цистеин) — предшественник глутатиона, быстро превращается во внутриклеточный глутатион, способствует его активности.
• Альфа-липоевая кислота — необходима для утилизации глутатиона
• Глицин -предшественник глутатиона
• L-глютамин — важный элемент для генерации глутатиона.
• Готу Кола— быстро повышает количество глутатионпероксидазы и глутатиона.
• Расторопша — увеличивает количество глутатиона в организме и положительно влияет на баланс восттановленого и окисленного глутатиона.
Glutathione Booster Carlson labs для синтеза глутатиона
Есть вот такой вот комплекс, который содержит всё, что я перечислила и даже больше.

Я его совсем недавно нашла, поэтому ещё не заказала, но пошла исправлять эту оплошность.
Конечно, можно всё это купить по отдельности, но так , по-моему, удобнее. Нужно принимать всего 2 капсулы в день!
Аутоиммунный протокол
Любое лечение аутоиммунных заболеваний начинается с устранения синдрома дырявой кишки и элиминационной диеты, которая позволит вам выявить продукты и добавки, которые вам не подходят.
Аутоиммунный протокол — очень строгая диета , но крайне действенная, проверенная тысячами людей.
Я ещё буду писать об этом протоколе , но не сейчас . Погуглите.
Вкратце, нужно убрать из рациона:
- Крупы
- семена , причем и кофе, и какао, и даже масла из семян
- орехи и ореховую муку и масла
- яйца
- Пасленовые — картофель, баклажаны, томаты.
- Весь глютен и всё, что может содержать глютен либо вызывать похожую реакцию.
- Алкоголь
- Аспирин и ибупрофен
- Все подстастители и сахар
- Все Е-шки
Ну как вам диетка?
Такая диета позволяет выйти в стабильную ремиссию при аутоиммунных заболеваниях, но как-то грустно становится при одном взгляде на такой список запрещенных продуктов.

Используя мой реферальный код REQ532 на iherb.com вы не только получаете скидку в 5$ на первый заказ или 5% на все последующие, но и поддерживаете сайт и написание новых статей. Благодарю ❤
Вот здесь смотрим как зарегистрироватья на айхербе и сделать заказ.
Вот здесь смотрите куда нужно вводить код.


20 способов уменьшить аутоиммунную реакцию вашего тела

Аутоиммунные заболевания, такие как волчанка или ревматоидный артрит затронут в этом году более 250 миллионов человек по всему миру. Например, в США аутоиммунные заболевания находятся на 3-м месте после сердечно-сосудистых болезней и рака.
Статья основана на выводах 16 научных исследований
В статье цитируются такие авторы, как:
- Division of Experimental Neurology, University of Leuven, Бельгия
- Научно-исследовательский центр биологии слизистых оболочек университета Мэриленда, Балтимор, США
- Медицинский Центр Университета Бежанийска Коса, Белградский Университет, Сербия
- Отдел регенеративной медицины, военно-морской медицинский исследовательский центр, Мэриленд, США
- и другие авторы.
Для ознакомления с исследованиями — используйте ссылки в конце статьи
Аутоиммунные реакции обладают, как известно, 3-я классическими триггерами возникновения. Это означает, что есть 3 основных фактора, которые способствуют развитию всех аутоиммунных заболеваний.
Генетическая предрасположенность
Некоторые люди генетически более склонны к развитию аутоиммунных нарушений. Однако, мы знаем, что гены сами по себе не вызывают аутоиммунные реакции, поэтому следующие два условия также очень важны.
Синдром дырявого кишечника
Повреждение кишечника, которое позволяет белкам проникать сквозь поверхность кишечника в кровь, на что организм реагирует воспалением и сломанной регуляцией иммунитета, особенно у тех людей, кто более восприимчив к подобным нарушениям.
Триггеры аутоиммунного воспаления
Таким триггером может стать серьезный эмоциональный стресс или сильная физическая травма. Возможно, это может быть потеря члена семьи, переживание на фоне сложных отношений или попадание в серьезную аварию. Любой похожая ситуация может перегрузить организм и заставит его быстро приспосабливаться к внутренним изменениям, что может изменить работу иммунной системы и вызвать аутоиммунные заболевания.
Поддержание здоровья кишечника и всего организма, имеет жизненно важное значение для управления иммунитетом и снижения хронического воспаления. Вот 20 шагов и принципов, которые могут помочь уменьшить воспаления, улучшить пищеварение и укрепить способность вашего организма исцелять и восстанавливать себя.
Не употребляйте обработанных продуктов питания
Обработанные продукты часто содержат опасные для организма химические вещества, которые изменяют микрофлору кишечника и способствуют развитию вредных бактерий и дрожжевых грибов. Подобные продукты питания станут причиной порочного круга воспаления, что приведет к повреждению вашего кишечника и будет способствовать аутоиммунной активности.
Пейте фильтрованную воду
Следует пить только воду, которая была отфильтрована – в идеале через качественный углеродный фильтр, или еще лучше, с помощью системы обратного осмоса. Подобные фильтрации избавляют от хлора, фтора и дезинфицируют.
Одна из проблем любой фильтрации является сокращение содержания в воде ключевых минералов. Поэтому стоит добавлять в воду ¼ части чайной ложки розовой соли на 2 литра жидкости, чтобы восполнить минералы. А несколько капель хорошего эфирного масла мяты или лимона смогут добавить антиоксидантные компоненты.
Хорошо пережевывайте пищу
Чем больше вы пережевываете пищу, тем меньше стресса получает ваша пищеварительная система при поступлении плохо пережеванных кусков, и тем больше полезных веществ вы получите из своего питания. Цель – пережевывать каждый кусочек 30-40 раз. Так делать будет сначала трудно, но опыт приходит с практикой, и через некоторое время вы почувствуете как это легко и просто делать.
Употребляйте в пищу короткоцепочные и среднецепочные жирные кислоты
Короткоцепочные жирные кислоты (SCFAs), такие как масляная кислота и среднецепочные жирные кислоты, такие как каприновая, каприловая и лауриновая кислоты являются мощной поддержкой для развития полезной микрофлоры. Обязательно находите продукты с этими кислотами, или способствуйте выработке этих кислот в кишечнике.
Принимайте антимикробные травы и специи
Некоторые травы, такие как орегано, тимьян, чеснок, мята и базилик помогают убивать вредных микробов и способствуют развитию полезной микрофлоры. Употребляйте их в пищу ежедневно в свежем, сушеном виде или как эфирные масла. Вы также можете использовать дополнительные препараты, такие как берберин, душистый перец и экстракт семян грейпфрута.
Практикуйте периодическое голодание
Пусть между вашим ужином и завтраком пройдет не менее 12 часов, а лучше если это будет 14 часов (периодическое голодание). Попробуйте практиковать голодание 1-2 дня в неделю, например в выходные дни (снижение калорийности питания на 50-60%). Обязательно пейте как можно больше чистой воды и травяных чаев, чтобы предотвратить голод. Неплохо, если с момента просыпания и до первого приема пищи вы сможете пить чаи.
Доведите свой уровень витамина D до здоровых значений
Старайтесь увеличить свой уровень витамина D с помощью регулярного пребывания на солнце, либо с помощью добавок с высоким качеством витамина D3. Витамин D является одним из самых важных иммуномодуляторов. Это означает, что он помогает координировать иммунную систему, что помогает ей выбирать для атаки правильные цели, а не собственные органы. Это огромный фактор в предотвращении аутоиммунных заболеваний и последние исследования показали, что люди с нарушенным иммунитетом, как правило, обладают дефицитом витамина D.
Повысьте кислотность в своем желудке
Желудочная кислота имеет решающее значение для дезинфекции и уничтожения вредных микробов, а также для оптимизации белкового пищеварения в организме. Когда организм не в состоянии производить достаточное количество желудочной кислоты, то возникает недостаточность пищеварения и происходит бурное развитие вредных микроорганизмов в кишечнике.
Пейте травяные чаи
Травяные чаи содержат большое число антиоксидантов, которые способствуют развитию здоровой микрофлоры. Одни из самых полезных чаев включают в себя имбирь, куркуму, женьшень, мяту и некоторые другие травы.
Улучшите свой сон
Ежедневный качественный сон длительностью 8-9 часов является ключом к стабилизации иммунной системы и огромной помощью в самоисцелении организма. Подобный сок жизненно важен для предотвращения аутоиммунных поражений. Стоит разработать план своего дня так, чтобы в 22.00 уже находиться в постели, закрыть все шторы и, возможно одеть специальную маску на глаза, чтобы улучшить секрецию гормона мелатонина. Очень полезно спать в прохладном помещении при температуре не выше 18 градусов по Цельсию.
Увеличьте потребление магния
Магний очень важен для чувствительности к сахару клеток организма, для нормального метилирования и защиты гематоэнцефалического барьера. Лучшими продуктами по содержанию магния являются темно-зеленые листовые овощи, тыквенные семечки и какао. Если у вас нет аллергических реакций на эти продукты, то было бы полезно сделать основную часть вашего рациона питания на основе этих продуктов. Также вы можете использовать различные соли для ванн, чтобы увеличить потребления магния через кожу.
 Влияние генов, иммунитета и микроорганизмов на развитие аутоиммунных заболеваний.
Влияние генов, иммунитета и микроорганизмов на развитие аутоиммунных заболеваний.
Используйте качественные пробиотики
Принимая пробиотики в ежедневном режиме вы способствуете улучшению состояния вашего кишечника, особенно, если эти пробиотики обладают широким диапазоном штаммов бактерий.
Употребляйте в пищу продукты с пре- и пробиотиками
Используя ферментированные продукты с кисломолочными бактериями, такие, как квашенная капуста, кимчи, свекольный квас, кокосовый йогурт, вы добавляете в свой кишечник живые ферменты, кислоты и метаболиты микробов, которые улучшают пищеварение. Если же вы новичок в ферментированных продуктах, то начинайте их прием с 2-х чайных ложек и постепенно доведите до 6-8 чайных ложек в день. Меняйте источники ферментированных продуктов, чтобы определить лучшие для вас. С течением времени вы сможете усваивать большие объемы подобной пищи.
Регулярно опорожняйте кишечник
Лучше всего, если у вас будет 2-3 стула ежедневно, что позволит выбросить из кишечника все продукты, которые вы употребляли за день. Желательно избавиться от съеденной пищи в период между 12-24 часового периода после еды, чтобы предотвратить развитие патогенной микрофлоры в кишечнике и снизить иммунную реакцию на эти микробы. Начните увеличивать потребление жидкости, если у вас присутствует запор. Стоит пить воду между приемами пищи, чтобы стимулировать кишечник и привести к дефекации.
При приемы высоких доз магния и витамина С кишечник также работает превосходно. Попробуйте принимать по 500 мг – 1 гр цитрата магния или его окиси. Вы также можете принимать витамин С в достаточно больших дозах, например 5 гр., что может привести к поносу, но очистит кишечник.
Принимайте ветрогонные травы
Подобными травами являются растения, которые стимулируют пищеварительную систему лучше работать. Эти травы содержат высокое количество эфирных масел, которые помогают изгонять газы и смягчают боль в желудке и кишечнике. Эти травы также тонизируют слизистые поверхности и увеличивает перистальтическое действие в пределах пищевода или желудка. Такая перистальтика помогает продвигаться пище и выходу газов наружу.
К основным ветрогонным травам относятся – кориандр, корица, имбирь, можжевельник, анис, фенхель, гвоздика, тмин, укроп, мята, чабрец и солодка. Эти травы часто используются вместе с алоэ, чтобы облегчить запор у людей с хроническими проблемами опорожнения.
Сократить влияние электромагнитного излучения
Мы окружены электромагнитными излучениями сотовых телефонов, радио и компьютеров. Длительное воздействие такого излучения или увеличение его интенсивности способствует возникновению напряженности в нашем теле, что стимулирует воспалительную активность. Выходите на улицу ежедневно и ходите босиком по траве, грязи или песку, чтобы избавиться от накопившегося электрического напряжения и получить природное излучение от земли, сбалансировав ваши электрические ритмы.
Используйте глубокое дыхание
Практикуйте упражнения по глубокому дыханию, которое поможет уменьшить вашу реакцию на стресс, и в свою очередь, с помощью парасимпатической нервной системы, улучшит пищеварительный процесс и самоисцеление тела. Стоит делать три глубоких вдоха сразу после пробуждения, перед каждым приемом пищи и перед сном.
 Разные и общие гены, влияющие на развитие аутоиммунных заболеваний.
Разные и общие гены, влияющие на развитие аутоиммунных заболеваний.Принимайте лечебные масла
Масло уменьшает бактериальную нагрузку во рту и в кишечнике, путем связывания бактерий и их отходов через прилипание. А уменьшение количества активных вредных микроорганизмов способствует сокращению уровня воспаления в организме. Подобный прием полезных масел 2 раза в день – вполне оптимальный результат.
Улучшайте здоровье своей печени и желчного пузыря
Желчь является важным пищеварительной жидкостью, которая вырабатывается печенью и хранится в концентрированном виде в желчном пузыре. Главная пищеварительная ответственность желчи – эмульгирование жиров и создание жирных кислот, которые могли бы быть легко поглощены организмом. Когда организм имеет проблемы с обменом веществ, что приводит к снижению продукции желчи и её ускоренную утилизацию, то это может привести к серьезным нарушениям здоровья.
Улучшайте свои митохондрии
Митохондрии – это генераторы энергии каждой клетки. Когда кто-то имеет расстройство иммунной системы, то это клинический признак того, что этот человек обладает нарушенной работой его митохондрий. Помочь своим митохондриям вы можете с помощью коэнзима Q10, L-карнитина, N-ацетил цистеина и липоевой кислоты. Включите эти добавки в свой ежедневный рацион.
Источники информации
- В Иммуногенетических Архитектура Аутоиммунное заболевание ссылке здесь
- Купер ГС, Бинум МЛК Сомерс ЕС. Последние выводы в эпидемиология аутоиммунных заболеваний: улучшение оценки распространенности и понимание Кластеризации заболеваний. Журнал аутоиммунитета. 2009;33(3-4):197-207.
- Фасано А. Негерметичной кишки и аутоиммунными заболеваниями. Клин Об Аллергии Immunol. Февраля 2012;42(1):71-8. PMID: 22109896
- Кэмпбелл ОУ. Аутоиммунитет и кишечнике. Аутоиммунные Заболевания. 2014;2014:152428.
- Stojanovich Л, Д. Marisavljevich стресс в качестве триггера аутоиммунного заболевания. Autoimmun Перераб. Января 2008;7(3):209-13. PMID: 18190880
- Анам к Амаре М, Наик с Сабо ка, Дэвис ТП. Тяжелая травма ткани инициирует аутоиммунные состояния СКВ на МРТ/++ волчанка, подверженных мыши. Лупус. 2009 Апрель;18(4):318-31. PMID: 19276300
Информация на этом сайте не была оценена какой либо медицинской организацией. Мы не стремимся диагностировать и лечить любые болезни. Информация на сайте предоставляется только в образовательных целях. Вы должны проконсультироваться с врачом, прежде чем действовать исходя из полученной информации из этого сайта, особенно, если вы беременны, кормящая мать, принимаете лекарства, или имеете любое заболевание.
Оцените эту статью
Среднее 3.9 Всего голосов (22)Что такое аутоиммунные заболевания простыми словами и список болезней
Содержание
- 1 Что это такое и причины развития
- 2 Основные симптомы
- 3 Список болезней
- 4 Какой врач может поставить диагноз
- 5 Основные методы лечения
- 6 Профилактика
Аутоиммунные заболевания — это патологии, которые возникают при сбое в работе защитных сил организма. С подобными болезнями чаще сталкиваются женщины, чем мужчины.
Что это такое и причины развития
Аутоиммунные патологии возникают по причине нарушений в организме, которые может спровоцировать ряд факторов. Чаще всего в основе лежит наследственная предрасположенность. Иммунные клетки, вместо чужеродных агентов, начинают атаковать ткани различных органов. Часто такой патологический процесс происходит в щитовидной железе и суставах.
Необходимые вещества не успевают восполнять полученные потери от разрушающего воздействия собственной иммунной системы. Спровоцировать подобные нарушения в организме могут:
- вредные условия труда;
- вирусные и бактериальные инфекции;
- генетические мутации во время внутриутробного развития.
Основные симптомы
Аутоиммунные процессы в организме проявляются в виде:
- выпадения волос;
- воспалительного процесса в суставах, органах ЖКТ и щитовидной железе;
- тромбозов артерий;
- многочисленных выкидышей;
- болей в суставах;
- слабости;
- кожного зуда;
- увеличения пораженного органа;
- нарушений менструального цикла;
- болей в животе;
- нарушений пищеварения;
- ухудшения общего состояния;
- изменений веса;
- нарушений мочеиспускания;
- трофических язв;
- усиление аппетита;
- изменений настроения;
- психических расстройств;
- судорог и дрожания конечностей.
Аутоиммунные нарушения провоцируют бледность, аллергические реакции на холод, а также сердечно-сосудистые патологии.
Список болезней
Самые часто встречающиеся аутоиммунные болезни, причины возникновения которых схожи:
- Очаговая алопеция — происходит облысение, так как иммунитет атакует волосяные фолликулы.
- Аутоиммунный гепатит — возникает воспаление печени, так как ее клетки попадают под агрессивное воздействие Т-лимфоцитов. Происходит изменение окраски кожи на желтый, причинный орган увеличивается в размере.
- Целиакия — непереносимость глютена. При этом на употребление злаковых организм отвечает бурной реакцией в виде тошноты, рвоты, диареи, метеоризма и болей в желудке.
- Диабет 1 типа — иммунная система поражает клетки, продуцирующие инсулин. При развитии данного заболевания человека постоянно сопровождает жажда, повышенная утомляемость, ухудшение зрения и т. д.
- Болезнь Грейвса — сопровождается повышенной выработкой гормонов щитовидной железой. При этом возникают такие симптомы, как эмоциональная нестабильность, дрожание рук, бессонница, сбои в менструальном цикле. Может происходить повышение температуры тела и снижение массы тела.
- Болезнь Хашимото — развивается в результате снижения выработки гормонов щитовидной железой. При этом человека сопровождает постоянная усталость, запоры, чувствительность к низким температурам и т. д.
- Синдром Джулиана-Барре — проявляется в виде поражения нервного пучка, соединяющего спинной и головной мозг. По мере прогресса заболевания может развиться паралич.
- Гемолитическая анемия — иммунная система разрушает эритроциты, в результате чего ткани страдают от гипоксии.
- Идиопатическая пурпура — происходит разрушение тромбоцитов, в результате чего страдает свертывающая способность крови. Появляется повышенный риск возникновения кровотечений, длительных и обильных менструаций и гематом.
- Воспалительные заболевания кишечника — это болезнь Крона или неспецифический язвенный колит. Иммунные клетки поражают слизистую оболочку, провоцируя возникновение язвы, которая протекает с кровотечениями, болями, потерей веса и др. нарушениями.
- Воспалительная миопатия — происходит поражение мышечной системы. Человек испытывает слабость и чувствует себя неудовлетворительно.
- Рассеянный склероз — собственные клетки иммунитета поражают оболочку нерва. При этом нарушается координация движений, могут возникнуть проблемы с речью.
- Билиарный цирроз — разрушается печень и желчные протоки. Появляется желтый оттенок кожи, зуд, тошнота и др. нарушения пищеварения.
- Миастения — в зону поражения входят нервы и мышцы. Человек постоянно ощущает слабость, любое движение дается с трудом.
- Псориаз — происходит разрушение клеток кожи, в результате слои эпидермиса распределяются неправильно.
- Ревматоидный артрит — системное аутоиммунное заболевание. Защитные силы организма атакуют оболочку суставов. Болезнь сопровождается дискомфортом во время движения, воспалительными процессами.
- Склеродермия — происходит патологическое разрастание соединительной ткани.
- Витилиго — разрушаются клетки, вырабатывающие меланин. При этом кожа окрашивается неравномерно.
- Системная красная волчанка — в зону поражения входят суставы, сердце, легкие, кожа и почки. Заболевание протекает крайне тяжело.
- Синдром Шегрена — иммунной системой поражаются слюнные и слезные железы.
- Антифосфолипидный синдром — повреждается оболочка сосудов, вен и артерий.
Какой врач может поставить диагноз
Иммунолог — врач, который специализируется на лечении подобных патологий. Специалист учитывает анализ крови пациента, который подтверждает или опровергает предполагаемый диагноз. Дополнительно могут потребоваться консультации:
- уролога;
- терапевта;
- ревматолога;
- эндокринолога;
- дерматолога;
- невролога;
- гематолога;
- гастроэнтеролога.
Основные методы лечения
Лечение аутоиммунных патологий направлено на облегчение симптомов заболеваний. Для этого нередко назначают обезболивающие медикаменты, такие как: Ибупрофен, Анальгин, Спазмалгон и др. Важным этапом в лечении является восполнение дефицита необходимых веществ, которые должны вырабатываться в норме. Например, при сахарном диабете назначают инъекции инсулина, а при снижении функции щитовидной железы соответствующие гормоны.
Главным в лечении таких видов заболеваний является подавление активности иммунитета. Это необходимо для того, чтобы защитные клетки полностью не разрушили ткани органа и не спровоцировали опасных для жизни осложнений. В данном случае иммуносупрессоры подавляют выработку антител. Такие препараты назначает только врач, так как при неправильном их приеме можно спровоцировать ряд опасных последствий, в том числе и присоединение инфекции.
Профилактика
Для того чтобы снизить риск возникновения аутоиммунных заболеваний, необходимо вести здоровый образ жизни, отказавшись от вредных привычек. Важно не принимать без назначения врача никакие сильнодействующие медикаменты. Необходимо снизить количество стрессов, чаще отдыхать и бывать на свежем воздухе.
Питание в качестве профилактики играет решающую роль. Рекомендуется употреблять больше свежих фруктов и овощей, круп и кисломолочных продуктов. Необходимо отказаться от канцерогенов, жиров и ГМО.
Большую роль играет своевременная терапия инфекционных и вирусных патологий. Не рекомендуется запускать заболевания и заниматься самолечением. Следует больше двигаться и избегать гиподинамии. Если существует генетическая предрасположенность к аутоиммунным заболеваниям, то важно 1 раз в год бывать на приеме у иммунолога и следить за состоянием организма.
Аутоиммунное заболевание: Как снизить активность болезни
Все аутоиммунные заболевания представляют собой такую активацию иммунитета, которая приводит к сильному росту уровня воспаления в организме. Именно поэтому для людей, страдающих от аутоиммунного расстройства, важным шагом может быть снижение циркуляции провоспалительных Th-17 и преобразование этих клеток в T-рег. Подробнее — читайте далее…
Известно, что иммунные клетки Т-хелперы CD4+ возникают из «наивных» Т-клеток, и в зависимости от локализации антигена, способны трансформироваться в Th-1 и Th-2 типы клеток, а также в тип Th-17. Такие Th-17 представляют собой клетки, поддерживающие и индуцирующие воспаление, а другие клетки под наименованием — Т-рег, так называемые регуляторные, наоборот, снижают воспаление. При этом возможно преобразование Th-17 в T-рег.
Как с помощью клеток Th-17 развивается аутоиммунное заболевание
Все аутоиммунные заболевания представляют собой такую активацию иммунитета, которая приводит к сильному росту уровня воспаления в организме. Именно поэтому для людей, страдающих от аутоиммунного расстройства, важным шагом может быть снижение циркуляции провоспалительных Th-17 и преобразование этих клеток в T-рег.
модель клеточной дифференцировки из наивных cd4 т-клеток
Но для того, чтобы началась трансформация «наивных» Т-клеток в другие типы, требуется воздействие цитокинов. Ученые считают, что такие цитокины, как TGF-b и IL-6 (возможно и цитокины IL-23 и IL-1b) способствуют превращению T-клеток в провоспалительные или противовоспалительные клетки. Интересен момент, что именно цитокин IL-23 способен определить, вызовут ли воспалительные клетки Th-17 аутоиммунное заболевание.
Сами воспалительные клетки Th-17 производят цитокин IL-17, а также Фактор некроза опухоли (ФНО). В свою очередь цитокин IL-17 увеличивает выработку кинуренина, который часто обнаруживается в повышенных уровнях при синдроме раздраженного кишечника, способствует росту окислительного стресса и приводит к депрессии.
Th27 клетки иммунной системы влияют на развитие аутоиммунного заболевания Кинуренин является метаболитом аминокислоты триптофана, используемой в производстве ниацина. L-кинуренин представляет собой основное вещество, вырабатываемое при метаболизме триптофана, и способен превращаться в нейропротективную кинуреновую кислоту или в нейротоксические агенты хинолиновой кислоты.
Изменение баланса содержания этих эндогенных соединений наблюдается при многих заболеваниях. Подобный дисбаланс происходит при нейродегенеративных расстройствах, таких как болезнь Паркинсона, болезнь Хантингтона и болезнь Альцгеймера, инсульт, эпилепсия, рассеянный склероз, боковой амиотрофический склероз, шизофрения и депрессия.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Кинуреновая кислота блокирует NMDA, AMPA, глутамат и никотиновые рецепторы, которые имеют важное значение для обучения и памяти. Именно поэтому повышенная выработка кинуреновой кислоты способна сделать нас глупее, а подавление выработки этой кислоты позволяет улучшить работу мозга и восстановить процесс обучения и запоминания.
Цитокин IL-17 способен усиливать действие фактора некроза опухоли (ФНО) и воспалительного цитокина Il-1. Зачастую повышенная выработка IL-17 связана с развитием аллергических реакций. IL-17 активирует выработку многих воспалительных веществ в организме, например, способствует сужению дыхательных путей у людей с астмой.
Сама выработка воспалительных клеток Th-17 обладает циркадным ритмом. Производство Th-17 усиливается в полночь и снижается во время светового дня.
Подобный ритм легко проследить на примере такого аутоиммунного заболевания, как болезнь Бехтерева, когда в людей с этой болезнью болевые ощущения в суставах увеличиваются именно в ночное время.
Но не стоит считать, что клетки Th-17 и вырабатываемый ими цитокин IL-17 представляют собой только отрицательный фактор. Известно, что Th-17 обладают защитной ролью против грибков и некоторых бактериальных инфекций, что некоторые ученые связывают с триггером активации аутоиммунных заболеваний от воздействия микроорганизмов (инфекций). Более того, увеличение выработки клеток Th-17 обладает неким противоопухолевым свойством, что показывает на некий компромисс между аутоиммунным заболеванием и развитием рака.
Ученые обнаружили, что у людей с пищевой аллергией проявляется нарушение в производстве клеток Th-17, способствуя росту числа этих клеток. Исследования показали, что уровень выработки цитокина IL-17 является достаточно точным биомаркером толерантности к пищевым антигенам. Например, у здоровых людей уровень IL-17A составляет около 0,89 пг/мл, а у людей с апноэ сна этот уровень уже достигает от 1,02 до 1,62 пг/мл.
Риски аутоиммунных заболеваний у мужчин и женщин
Воспалительные процессы протекают с разной интенсивностью у мужчин и женщин
Оказалось, что женщины более восприимчивы к развитию аутоиммунных заболеваний, чем мужчины. К подобным болезням можно отнести: рассеянный склероз (соотношение заболевших женщин к мужчинам 2:1), реаматоидный артрит (2:1), системная красная волчанка (9:1), синдром Шегрена (9:1), тиреодит Хасимото (9:1).
Подобное повышенное развитие аутоиммунных заболеваний у женщин связано, скорее всего, с тем, что организм женщины способен создавать более высокий иммунный ответ, чем это делает организм мужчины. Кроме того, женщины имеют более высокий уровень клеток Th-1, которые считаются воспалительными. Подобное можно наблюдать при реакции женщин на прививки, когда их иммунный ответ более явно выражен, чем у мужчин. Женщины склонны к Th-1 доминированию, а мужчины к доминированию Th-17. Это происходит потому, что мужские андрогены тормозят (снижают) доминирование Th-1 и увеличивают количество Th-17.
Если же провести кастрацию самцов, например мышей, то у таких особей происходит усиление Th-1 иммунного ответа и снижение продукции цитокинов от клеток типа Th-2.
Какие заболевания связаны с повышением количества Th-17 лимфоцитов
Доминирование выработки и циркуляции клеток Th-17 приводит к развитию множества нарушей здоровья, в частности развиваются:
- Тиреодит Хасимото
- Склерозы
- Волчанка
- Уевит
- Диабет 1-го типа
- Системная склеродермия
- Аутоиммунный миокардит
- Витилиго
- Ишемическая болезнь сердца (в некоторых случаях)
- Ревматоидный артрит
- Рассеянный склероз
- Астма
- Воспаления дыхательных путей
- Болезнь Крона
- Язвенный колит
- Апноэ сна
- Акне
- Псориаз
- Экзема
- Лейкоз
- Множественная миелома
- Фибромиалгия (увеличение цитокинов IL-17A)
- Остеопороз
- Депрессия (обнаруживаются высокие титры IL-17 и TGF-b)
- Бесплодие у женщин. Повышенное производство клеток Th-17 способно активировать нападение этих клеток на мужские сперматозоиды, а рост уровня женского гормона эстрадиола, наоборот, тормозит такую реакцию Th-17 лимфоцитов. Такое защитное свойство эстрадиола связано с тем, чтобы защищать сперматозоиды во время овуляции от нападения и уничтожения клетками Th-17. Бесплодие особенно проявляется, если женщина имеет грибковую инфекцию, которая стимулирует выработку Th-17 клеток, призванных эту инфекцию уничтожать.
- Пародонтоз
- Инсульт (повреждение мозга уже после кровотечения)
Почему некоторые люди чувствуют себя хуже, когда едят мясо или пьют чайный гриб?
Некоторые люди, могут ощущать себя хуже, если их диета будет содержать повышенное количества белка, особенно животного происхождения. Подобное происходит потому, что мясные продукты богаты триптофаном и аргинином, которые используются как «хворост для костра», чтобы увеличить выработку Th-17 клеток и усилить общее воспаление в организме. Другие аминокислоты из мясных продуктов способны активировать mTOR, что также способствует росту количества Th-17 лимфоцитов.
Чайный гриб способен уменьшить число Th-17 клеток, но, в тоже время, способствует росту выработки цитокина IL-17, что снова стимулирует выработку Th-17. Вот почему у людей с предрасположенностью к аутоиммунным нарушениям чайный гриб часто вызывает ухудшение самочувствие.
Если вы плохо спите, то ваш организм нарушает свои циркадные ритмы и подобное изменение способствует выработке Th-17. Зачастую, люди с хроническим нарушением сна, показывают повышенный уровень воспаления в организме. А такое воспаление стимулирует развитие большого числа заболеваний от диабета до рака.
Солнечные лучи способны не только обеспечить наш организм полезным витамином D, но и могут сильно тормозить Th-17 ответ. Именно поэтому те люди, кто долго живет в удаленных от экватора районах, обладают повышенным риском развития аутоиммунного заболевания.
Кроме того, диеты, где много цинка, витамина А и витамина D, например в средиземноморской диете, могут помочь уменьшить выработку Th-17 лимфоцитов.
Как вы можете снизить активность Th-17 и IL-17
Как правило, все вещества, способные подавить Th-1 клетки, также угнетают и клетки Th-17, но существуют некоторые исключения. IL-17 является одним из основных цитокинов, который выпускается Th-17 клетками. Это означает, что блокировка этого цитокина способна снижать весь или часть этого урона здоровью, который наносится чрезмерной выработкой воспалительных Th-17. Существуют два белка, которые нужны для выработки цитокина IL-17 – это STAT3 и NF-kB. Это означает, что снижая выработку этих белков, можно снизить уровень выработки цитокина IL-17.
Образ жизни, повышающий активность клеток Th-17
- Хронический стресс (через повышенную выработку гормона стресса – кортизола, что опасно для здоровья)
- Солнечное облучение
- Оксид азота
- Нездоровый циркадный ритм
- Жизнь в холодном климате
Продукты питания и вещества, способствующие подавлению клеток Th-17
- Лектины
- Рыбий жир
- Судьфорафан (наибольшее содержание в ростках брокколи)
- Один прием пищи в сутки
- Кофе
- Чайный гриб (хотя он и увеличивает количество цитокина IL-17A)
- Молочная кислота
- Витамин А (ретинол)
- Цинк
- Витамин D3
- Калий
- Фолат/фолиевая кислота (дефицит приводит к снижению количества клеток T-рег в кишечнике)
- Хром
- Кортизол (хроническое повышение этого гормона опасно для здоровья)
- Эстрадиол/Эстрогены
- Прогестерон
- Мелатонин (вот почему важен правильный здоровый сон)
Добавки, способствующие подавлению выработки Th-17
- Пробиотики: salivarius, L plantarum
- Куркумин
- Берберин
- EGCG (из зеленого чая)
- Урсоловая кислота
- Андрограолид
- Масло черного тмина (осторожно, сильный аллерген)
- Экстракт оливковых листьев
- Fisetin (очень много в клубнике)
- Байкалин (из Китайского шлемника)
- Красный дрожжевой рис
- Босвелия
- R-липоевая кислота
- Апигенин
- Хонокиол
- Аспирин
- Галантамин
- Гиперзин
- Никотин
- Бутират
- Корица
- Артемизинин
- Ресвератрол
- Солодка
- Имбирь
Лекарственные препараты, подавляющие Th-17 клетки
- Метотрексат
- Метформин
Какие факторы и вещества способны увеличить выработку Th-17 клеток и ухудшить течение аутоиммунного заболевания
Образ жизни, увеличивающий Th-17
- Хронический психологический стресс. Длительность такого стресса приводит к развитию сопротивления действия гормона кортизола (вырабатываемого в наибольшем количестве во время стресса). Последствия этого будет ухудшение течения аутоиммунного заболевания в тот момент, когда стресс будет снижен. Это означает, что организму уже потребуется более высокий уровень кортизола для снижения активности иммунной системы.
- Длительные физические нагрузки с очень высоким напряжением (марафонский бег)
- Ожирение
- Нарушение циркадного ритма (плохой сон, позднее засыпание, выработка меньшего количества гормона мелатонина)
- Электро-магнитные волны (мобильный телефон, Wi-Fi роутер)
Подписывайтесь на наш канал VIBER!
Продукты питания и вещества, увеличивающие Th-17
- Глютен (клейковина)
- Холестерин (не обязательно из продуктов питания, но и в организме)
- Йод (чрезмерное количество этого вещества способно активировать Th-1 клетки)
- Триптофан
- Аргинин
- Масла жареных продуктов
- Диета с высоким содержанием соли
- Длинноцепочечные жирные кислоты (говяжий и свиной жир, олеиновая кислота из оливкового масла, пальмитолеиновая кислота)
- Форсколин
- Мочевая кислота
- Бутират
Токсины и инфекции, увеличивающие выработку Th-17 клеток
- Cвободные радикалы
- Грибковые инфекции
- Вирусы (включая вирус гриппа)
- Бактерии (включая полости рта)
- Кандида
- Бактерия пневмонии
- Сальмонелла
- Микобактерия туберкулеза
- Хламидиоз
- Некоторые микробы кишечника
Гормоны, способствующие выработке Th-17 клеток
- Лептин (повышен при ожирении)
- Адипонектин (часто увеличен у худых людей). Зачастую этот гормон способствует лучшей реакции клеток на инсулин и анти-раковым эффектам. Но его повышение может быть индикатором развития сердечно-сосудистых заболеваний, ревматоидного артрита и воспалительных заболеваний кишечника.
- Альдостерон (повышает кровяное давление)
- Инсулин
- Инсулиноподобный фактор роста (IGF-1)
- Подавление выработки белка STAT3 имеет решающее значение для снижения количества и активности Th-17 клеток
- STAT3 — это белок, который связывается с ДНК клеток и повышает экспрессию генов. Белок STAT3 необходим для производства клеток Th-17, поэтому, если уменьшить выработку этого белка, то количество Th-17 клеток неизбежно снизится. Неудивительно, что STAT3 играет важную роль в развитии аутоиммунных и воспалительных заболеваний, и некоторых видов рака.
Естественные вещества, способные снизить количество выработки белка STAT3
- Спермидин
- Специи (черный перец, корица, гвоздика, мелисса, душица, конопля, розмарин, хмель)
- Рыбий жир
- Расторопша
- Черника
- Масло черного тмина
- Оливковое масло (только первого холодного отжима в темных бутылках)
- Цинк
- Литий
- EGCG (из зеленого чая)
- Желчь
- Куркума
- Лютеолин
- Ресвератрол
- Кверцетин
- Апигенин
- Урсоловая кислота
- Сульфорафан
- Босвелия
- Капсаицин
- Эмодин
- Берберин
- Икариин
- Горькая дыня
- Кофейная кислота
- Бетулиновая кислота
- Морин (листья гуавы)
- Диосмин
Подавление активации mTOR – критично важно для снижения количества Th-17
Рост активности mTOR способствует выработки Th-1 и Th-17 лимфоцитов, что приводит к росту различных воспалений в организме, в том числе и воспалительных заболеваний кишечника. mTOR способствует выработке белка под названием гипоксия-индуцированный фактор, который и повышает выработку клеток Th-17. Подавление пути mTOR является важным направлением по снижению активности Th-17 клеток, и тем самым, уменьшения активности аутоиммунного заболевания.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
Лечение аутоиммунных заболеваний
 Доктор Terry Wahls заболела рассеянным склерозом. Все силы и поддержка коллег были брошены на подбор самого современного лечения. Однако болезнь не собиралась отступать. Прогрессирование заболевания в течение нескольких лет привело больную к инвалидной коляске.
Доктор Terry Wahls заболела рассеянным склерозом. Все силы и поддержка коллег были брошены на подбор самого современного лечения. Однако болезнь не собиралась отступать. Прогрессирование заболевания в течение нескольких лет привело больную к инвалидной коляске.
Нужно отдать должное силе ума и мужеству доктора. Она поняла, что традиционное лечение ей не поможет и разработала собственный протокол альтернативного лечения рассеянного склероза. В результате болезнь сдала позиции существенно. В один прекрасный день доктор, к ужасу своих детей, решилась на прогулку на велосипеде.
Книгу The Wahls Protocol можно рассматривать в качестве библии для лечения не только рассеянного склероза, но и всех аутоиммунных заболеваний. Ведь все аутоиммунные заболевания имеют общие причины.
С ЧЕГО НАЧАТЬ ЛЕЧЕНИЕ АУТОИММУННОГО ЗАБОЛЕВАНИЯ?
Мягкий вариант: безлглютеновая и безказеиновая диета в сочетании с традиционными жирами наших прабабушек. Ограничить или исключить бобовые и яйца (белок яйца). Исключить дешевые растительные масла. Если в результате не произошло изменения симптоматики, то можно в течение последующих 30 дней перейти к радикальному варианту.
Радикальный вариант: на 30 дней убрать из рациона зерновые, молочные (за исключением сливочного масла или гии), яйца и бобовые продукты, а также сою, кофе и алкоголь.
Если улучшения не наступило, то следует ужесточить диету и исключить пасленовые (картофель, томаты, баклажаны, перцы), орехи и семечки на 30 дней.
В случае успеха диеты можно через пару месяцев попробовать (постепенно, по одному) обратно ввести эти продукты в рацион. А с глютеном придется расстаться навсегда. Кстати, пиво также содержит глютен.
С молочными продуктами лучше навсегда расстаться больным сахарным диабетом детского типа и системной красной волчанкой. Мой опыт показывает, что возврат молочных продуктов негативно сказывается при других аутоиммунных заболеваниях.
Строгая ограничительная диета в течение 60 дней особенно рекомендована тем, у кого симптоматика болезни существенно ухудшает качество жизни или связана с тяжелыми неврологическими нарушениями.
ОБРАТИТЕ ВНИМАНИЕ. Каждый раз после употребления пищи, которая вызывает иммунный ответ, ваш организм будет продуцировать антитела. Антитела будут атаковать органы и ткани в течение нескольких недель и даже месяцев. Поэтому исключение указанных выше продуктов должно быть стопроцентным, чтобы не сорвать лечение!
Исключение продуктов-провокаторов – это только часть лечения. Без восполнения питательных элементов и строительных кирпичиков для восстановления тканей и иммунной системы излечение невозможно.
К пище с высокой питательной плотностью принадлежат: печень, костный бульон, морские водоросли, большое разнообразие овощей и ягод, качественное мясо и натуральные животные жиры, жирная рыба, а также ферментированные овощи (последние вводить очень постепенно, начинать с небольших количеств сока кислой капусты).
ВОССТАНОВЛЕНИЕ КЛЕТОЧНОГО ЭПИТЕЛИЯ КИШЕЧНИКА И ПОЛНОЦЕННОГО ПИЩЕВАРЕНИЯ ЯВЛЯЕТСЯ КЛЮЧЕВЫМ ФАКТОРОМ ЛЕЧЕНИЯ
Помните, что у всех больных аутоиммунными заболеваниями имеет место состояние под названием «прохудившийся кишечник». А это значит, что в кровоток проскальзывают инородные белки, на которые вырабатываются антитела.
Костный бульон является одним из ключевых продуктов аутоиммунного протокола. Бульон содержит желатин. Аминокислоты из желатина подпитывают облысевший эпителий кишечника, охлаждают воспаление и направляют растерянный иммунитет в правильном направлении.
«Прохудившийся» кишечный эпителий непременно сочетается с дисбактериозом: пониженным количеством и скудным разнообразием дружественной микрофлоры. Восстановление нормальной микрофлоры и избавление от грибковой/паразитарной инфекции следует начинать через 2-3 недели после начала ограничительной диеты.
Это связано с тем, что массовый выброс токсинов в связи с гибелью паразитов и грибков может вызвать симптомы интоксикации. Противогрибковая диета включает наряду с ограничением алкоголя, рафинированных зерновых и молочных продуктов также ограничение СЛАДКИХ продуктов питания.
Ферментированные овощи помогают не только восполнить дружественную и вытеснить недружественную микрофлору. Они также богаты клетчаткой, которая является кормом для микрофлоры.
Поскольку не все кишечники хорошо воспринимают клетчатку, то возможно внедрение широкого разнообразия овощей и ферментированных продуктов придется отложить и растянуть во времени.
В комплекс мероприятий по восстановлению пищеварения должна быть включена вероятная пониженная кислотность желудка и необходимость заместительной терапии пищеварительными ферментами.
Недавно стало известно, что больные аутоиммунными заболеваниями очень плохо усваивают витамин Д. А ведь этот витамин является координатором активности иммунной системы. Если есть возможность проводить лечение под контролем анализа крови на содержание витамина Д, то следует достичь его уровня в 150-200 нмоль/л (60-80 ng/ml). Доза холекальциферола должна составлять 2000-5000 ИЕ в день.
Витамин Д лучше усваивается в присутствии витамина А. Витамин А также уберегает от возможного (крайне редко) токсического действия витамина Д.
Для здоровья иммунной системы и кишечного эпителия важно поменять образ жизни. Физическая активность уменьшает градус воспаления. С другой стороны, чрезмерная физическая активность будет только мешать выздоровлению.
Ну и наконец, хороший сон и избегание стрессов как ментальных, так и физических внесут свой вклад в копилку выздоровления. Установлено, что 86% больных считают экстремальный стресс спусковым крючком аутоиммунного заболевания. «Я была, как электрический прибор, который забыли выключить» — сказала одна больная рассеянным склерозом.
Надеюсь, что по прочтению статьи читатели поймут, что не существует магической таблетки для лечения аутоиммунного заболевания. Только комплексные мероприятия со временем уберут воспаление и инфекции из организма.
Понравилась статья?
Подпишитесь на обновления сайта «Кошелек здоровья» по E-mail
Если вы нашли эту статью полезной, то вспомните о ваших близких. Поделитесь с ними, нажав на кнопки социальных сетей. Искренне ваша:
О.И.Синёва, кандидат мед.наук — врач, специалист по натуральной медицине
Типы, симптомы, причины, диагностика и др.
Аутоиммунное заболевание — это состояние, при котором ваша иммунная система по ошибке атакует ваше тело.
Иммунная система обычно защищает от микробов, таких как бактерии и вирусы. Когда он замечает этих иностранных захватчиков, он посылает на них армию боевых ячеек.
Обычно иммунная система может отличить чужеродные клетки от ваших собственных.
При аутоиммунном заболевании иммунная система принимает часть вашего тела, например суставы или кожу, за чужеродные.Он высвобождает белки, называемые аутоантителами, которые атакуют здоровые клетки.
Некоторые аутоиммунные заболевания поражают только один орган. Диабет 1 типа повреждает поджелудочную железу. Другие заболевания, такие как системная красная волчанка (СКВ), поражают все тело.
Врачи не знают точно, что вызывает осечку иммунной системы. Тем не менее, некоторые люди более подвержены аутоиммунным заболеваниям, чем другие.
Согласно исследованию 2014 года, женщины заболевают аутоиммунными заболеваниями примерно в 2 раза по сравнению с мужчинами — 6.4 процента женщин против 2,7 процента мужчин. Часто заболевание начинается в детородном возрасте женщины (в возрасте от 15 до 44 лет).
Некоторые аутоиммунные заболевания чаще встречаются у определенных этнических групп. Например, волчанка поражает больше афроамериканцев и латиноамериканцев, чем европеоидов.
Некоторые аутоиммунные заболевания, такие как рассеянный склероз и волчанка, передаются по наследству. Не все члены семьи обязательно будут иметь одно и то же заболевание, но они наследуют предрасположенность к аутоиммунному заболеванию.
Поскольку заболеваемость аутоиммунными заболеваниями растет, исследователи подозревают, что здесь также могут быть задействованы факторы окружающей среды, такие как инфекции и воздействие химических веществ или растворителей.
«Западная диета» — еще один предполагаемый фактор риска развития аутоиммунного заболевания. Считается, что употребление в пищу продуктов с высоким содержанием жиров и сахара, а также продуктов с высокой степенью переработки связано с воспалением, которое может вызвать иммунный ответ. Однако это не было доказано.
Исследование 2015 года было посвящено другой теории, называемой гипотезой гигиены.Благодаря вакцинам и антисептикам, дети сегодня не подвержены такому количеству микробов, как в прошлом. Недостаток воздействия может сделать их иммунную систему склонной к чрезмерной реакции на безвредные вещества.
ИТОГ: Исследователи не знают точно, что вызывает аутоиммунные заболевания. Могут быть задействованы генетика, диета, инфекции и воздействие химических веществ.
Существует более 80 различных аутоиммунных заболеваний. Вот 14 самых распространенных.
1.Диабет 1 типа
Поджелудочная железа вырабатывает гормон инсулин, который помогает регулировать уровень сахара в крови. При сахарном диабете 1 типа иммунная система атакует и разрушает вырабатывающие инсулин клетки поджелудочной железы.
Высокий уровень сахара в крови может привести к повреждению кровеносных сосудов, а также таких органов, как сердце, почки, глаза и нервы.
2. Ревматоидный артрит (РА)
При ревматоидном артрите (РА) иммунная система атакует суставы. Этот приступ вызывает покраснение, тепло, болезненность и жесткость в суставах.
В отличие от остеоартрита, который обычно поражает людей с возрастом, РА может начаться уже после 30 лет или раньше.
3. Псориаз / псориатический артрит
Клетки кожи обычно растут, а затем отшелушиваются, когда они больше не нужны. Псориаз приводит к слишком быстрому размножению клеток кожи. Дополнительные клетки накапливаются и образуют воспаленные красные пятна, обычно с серебристо-белыми чешуйками налета на коже.
До 30 процентов людей с псориазом также развивают отек, скованность и боль в суставах.Эта форма заболевания называется псориатическим артритом.
4. Рассеянный склероз
Рассеянный склероз (РС) повреждает миелиновую оболочку, защитное покрытие, окружающее нервные клетки, в центральной нервной системе. Повреждение миелиновой оболочки снижает скорость передачи сообщений между головным и спинным мозгом к остальной части тела и от нее.
Это повреждение может привести к таким симптомам, как онемение, слабость, нарушение равновесия и проблемы при ходьбе. Заболевание проявляется в нескольких формах, которые прогрессируют с разной скоростью.Согласно исследованию 2012 года, около 50 процентов людей с РС нуждаются в помощи при ходьбе в течение 15 лет после начала болезни.
5. Системная красная волчанка (СКВ)
Хотя врачи в 1800-х годах впервые описали волчанку как кожное заболевание из-за сыпи, которую она обычно вызывает, системная форма, которая является наиболее распространенной, на самом деле поражает многие органы, включая суставы. , почки, мозг и сердце.
Боль в суставах, усталость и сыпь являются одними из наиболее частых симптомов.
6. Воспалительное заболевание кишечника
Воспалительное заболевание кишечника (ВЗК) — это термин, используемый для описания состояний, вызывающих воспаление слизистой оболочки кишечной стенки. Каждый тип ВЗК поражает разные части желудочно-кишечного тракта.
7. Болезнь Аддисона
Болезнь Аддисона поражает надпочечники, которые производят гормоны кортизол и альдостерон, а также андрогенные гормоны. Недостаток кортизола может повлиять на то, как организм использует и хранит углеводы и сахар (глюкозу).Дефицит альдостерона приведет к потере натрия и избытку калия в кровотоке.
Симптомы включают слабость, утомляемость, потерю веса и низкий уровень сахара в крови.
8. Болезнь Грейвса
Болезнь Грейвса поражает щитовидную железу в области шеи, заставляя ее вырабатывать слишком много гормонов. Гормоны щитовидной железы контролируют потребление энергии организмом, известное как метаболизм.
Слишком большое количество этих гормонов увеличивает активность вашего тела, вызывая такие симптомы, как нервозность, учащенное сердцебиение, непереносимость тепла и потеря веса.
Одним из потенциальных симптомов этого заболевания является выпученные глаза, называемые экзофтальмом. Согласно исследованию 1993 года, это может произойти как часть так называемой офтальмопатии Грейвса, которая встречается примерно у 30 процентов людей, страдающих болезнью Грейвса.
9. Синдром Шегрена
Это заболевание поражает железы, обеспечивающие смазку глаз и рта. Отличительными симптомами синдрома Шегрена являются сухость глаз и во рту, но он также может поражать суставы или кожу.
10.Тиреоидит Хашимото
При тиреоидите Хашимото выработка гормонов щитовидной железы снижается до дефицита. Симптомы включают увеличение веса, чувствительность к холоду, усталость, выпадение волос и отек щитовидной железы (зоб).
11. Myasthenia gravis
Myasthenia gravis влияет на нервные импульсы, которые помогают мозгу контролировать мышцы. Когда связь нервов с мышцами нарушена, сигналы не могут заставить мышцы сокращаться.
Наиболее частый симптом — мышечная слабость, которая усиливается при физической активности и улучшается при отдыхе.Часто задействуются мышцы, контролирующие движения глаз, открывание век, глотание и мимические движения.
12. Аутоиммунный васкулит
Аутоиммунный васкулит возникает, когда иммунная система атакует кровеносные сосуды. Возникающее в результате воспаление сужает артерии и вены, позволяя меньшему количеству крови проходить через них.
13. Пагубная анемия
Это состояние вызывает дефицит белка, вырабатываемого клетками слизистой оболочки желудка, известного как внутренний фактор, необходимый для того, чтобы тонкий кишечник усваивал витамин B-12 из пищи.Без достаточного количества этого витамина у человека разовьется анемия и нарушится способность организма к правильному синтезу ДНК.
Пагубная анемия чаще встречается у пожилых людей. Согласно исследованию 2012 года, от него страдают 0,1 процента людей в целом, но почти 2 процента людей старше 60 лет.
14. Целиакия
Люди с глютеновой болезнью не могут есть продукты, содержащие глютен, белок, содержащийся в пшенице. , рожь и другие зерновые продукты. Когда глютен находится в тонком кишечнике, иммунная система атакует эту часть желудочно-кишечного тракта и вызывает воспаление.
Исследование 2015 года показало, что целиакия поражает около 1 процента людей в Соединенных Штатах. Все больше людей сообщают о чувствительности к глютену, которая не является аутоиммунным заболеванием, но может иметь похожие симптомы, такие как диарея и боль в животе.
Ранние симптомы многих аутоиммунных заболеваний очень похожи, например:
- усталость
- болезненные мышцы
- опухоль и покраснение
- субфебрильная температура
- проблемы с концентрацией внимания
- онемение и покалывание в руках и ногах
- выпадение волос
- кожные высыпания
Отдельные заболевания также могут иметь свои уникальные симптомы.Например, диабет 1 типа вызывает сильную жажду, потерю веса и усталость. ВЗК вызывает боль в животе, вздутие живота и диарею.
При аутоиммунных заболеваниях, таких как псориаз или РА, симптомы могут появляться и исчезать. Симптоматический период называется обострением. Период, когда симптомы проходят, называется ремиссией.
РЕЗУЛЬТАТ: Такие симптомы, как усталость, мышечные боли, отек и покраснение, могут быть признаками аутоиммунного заболевания. Симптомы могут появляться и исчезать со временем.
Обратитесь к врачу, если у вас есть симптомы аутоиммунного заболевания.Возможно, вам понадобится посетить специалиста, в зависимости от типа вашего заболевания.
- Ревматологи лечат заболевания суставов, такие как ревматоидный артрит, а также другие аутоиммунные заболевания, такие как синдром Шегрена и СКВ.
- Гастроэнтерологи лечат заболевания желудочно-кишечного тракта, такие как целиакия и болезнь Крона.
- Эндокринологи лечат заболевания желез, включая болезнь Грейвса, тиреоидит Хашимото и болезнь Аддисона.
- Дерматологи занимаются лечением кожных заболеваний, таких как псориаз.
Ни один тест не может диагностировать большинство аутоиммунных заболеваний. Ваш врач будет использовать комбинацию тестов, обзор ваших симптомов и физическое обследование, чтобы поставить вам диагноз.
Тест на антинуклеарные антитела (ANA) часто является одним из первых тестов, которые врачи используют, когда симптомы указывают на аутоиммунное заболевание. Положительный результат теста означает, что у вас может быть одно из этих заболеваний, но он не подтвердит, какое именно у вас заболевание и есть ли оно у вас наверняка.
Другие тесты ищут специфические аутоантитела, вырабатываемые при определенных аутоиммунных заболеваниях. Ваш врач может также провести неспецифические тесты, чтобы проверить воспаление, которое эти заболевания вызывают в организме.
РЕЗУЛЬТАТ: Положительный анализ крови на ANA может указывать на аутоиммунное заболевание. Ваш врач может использовать ваши симптомы и другие тесты, чтобы подтвердить диагноз.
Лечения не могут вылечить аутоиммунные заболевания, но они могут контролировать сверхактивный иммунный ответ и уменьшить воспаление или, по крайней мере, уменьшить боль и воспаление.Лекарства, используемые для лечения этих состояний, включают:
Также доступны препараты для облегчения таких симптомов, как боль, отек, усталость и кожная сыпь.
Сбалансированная диета и регулярные физические упражнения также могут помочь вам почувствовать себя лучше.
ИТОГ: Основное лечение аутоиммунных заболеваний — это лекарства, которые снимают воспаление и успокаивают сверхактивный иммунный ответ. Лечение также может помочь облегчить симптомы.
Существует более 80 различных аутоиммунных заболеваний.Часто их симптомы совпадают, что затрудняет их диагностику.
Аутоиммунные заболевания чаще встречаются у женщин, и они часто передаются семьями.
Анализы крови на наличие аутоантител могут помочь врачам диагностировать эти состояния. Лечение включает в себя лекарства, которые успокаивают сверхактивный иммунный ответ и снимают воспаление в организме.
.аутоиммунных заболеваний Лечение травами, профилактика, симптомы, причины, излечить с помощью
аутоиммунных заболеваний — это болезни иммунной системы.Ряд расстройств, вызванных нарушением работы иммунной системы, считаются аутоиммунными заболеваниями.
Иммунная система — это естественная система защиты организма.
Когда он находит какие-то инородные тела или микробы, пытающиеся проникнуть в тело, он пытается выбросить их из тела. Но иногда иммунная система по ошибке атакует здоровые клетки.Это вызывает повреждение частей тела и вызывает аутоиммунное заболевание.
Причины аутоиммунных заболеваний
Неисправность иммунной системы
Аутоиммунные заболевания рассматриваются отдельно
Leucoderma : Если кожа теряет свой фактический цвет, на коже появляются белые пятна, известные как Leucoder, или витилиго.
Склеродермия : Склеродермия называется любым заболеванием, которое вызывает уплотнение соединительных тканей кожи.
Спондилит : Воспаление суставов позвоночника называется спондилитом.
Аллергия на пшеницу : При этом заболевании иммунная система неправильно понимает пшеницу как угрозу, вызывающую аллергические реакции. Это известно как аллергия на пшеницу.
Болезнь Грейвса : Когда щитовидная железа в избытке вырабатывает гормон щитовидной железы, это вызывает болезнь Грейвса.
Болезнь Аддисона : При этой болезни надпочечник не может вырабатывать достаточное количество гормонов Кристола и Альдостерона.
Рассеянный склероз : Рассеянный склероз — это заболевание, при котором поражаются нервные клетки головного и спинного мозга.
Ревматоидный артрит : Воспаление суставов, вызывающее повреждение окружающих тканей, — это ревматоидный артрит.
Тиреоидит Хашимото : Когда организм прекращает производство гормона щитовидной железы, это называется тиреоидитом Хашимото.
Целиакия : Когда у человека аллергия на продукты, содержащие глютен, это состояние называется глютеновой болезнью.
Если не лечить должным образом, аутоиммунные заболевания могут вызвать
Органная недостаточность
аутоиммунных заболеваний | Диагностика и лечение
- Оплатите счет
- Портал для пациентов MyChildren
- Международные посетители
- Способы помощи
- Карьера
- Пожертвовать
- Пожертвовать
- Пациентам
- Для профессионалов здравоохранения
- Программы и услуги
- Условия и лечение
- Исследовательская работа
- новаторство
«Новое направление лечения аутоиммунных заболеваний»
При аутоиммунных заболеваниях, таких как диабет 1 типа и рассеянный склероз, иммунная система организма по ошибке атакует здоровые клетки, считая их вредными агентами. В последнее время ученые проводят новые исследования с целью разработки инновационной стратегии лечения этих состояний.
Поделиться на PinterestНедавнее исследование изучает многообещающий новый путь лечения аутоиммунных состояний.Современные методы лечения аутоиммунных состояний основаны на нейтрализации иммунных клеток, которые по ошибке атакуют собственные здоровые ткани организма.
Однако основным недостатком существующих методов лечения является то, что они в конечном итоге инактивируют не только специфические иммунные клетки, вызывающие повреждение, но и другие иммунные клетки, которые функционируют нормально.
В результате организм подвергается всевозможным заболеваниям и инфекциям.
Теперь исследовательская группа из Университета здравоохранения штата Юта в Солт-Лейк-Сити начала изучать возможность отключения только определенных наборов иммунных клеток, которые вызывают проблемы при аутоиммунных состояниях, при сохранении целостности здоровых иммунных клеток, чтобы они могли продолжать их работа.
Новое исследование, проведенное на моделях мышей, сосредоточено на белке запрограммированной клеточной смерти (PD-1) клеток. PD-1 — это тип белка на поверхности определенных клеток, который играет ключевую роль в регулировании иммунного ответа.
Результаты исследования, опубликованные вчера в журнале Nature Biomedical Engineering , предполагают, что новая стратегия может быть жизнеспособным и более конструктивным подходом к борьбе с аутоиммунными заболеваниями.
«Мы действительно идем лечить аутоиммунные заболевания в новом направлении.Это первый раз, когда кто-то рассматривает клетки [PD-1] как мишень для разработки лекарств от аутоиммунных заболеваний ».
Автор исследования Mingnan Chen, Ph.D.
В здоровой иммунной системе, как объясняют исследователи, два типа специализированных клеток — В и Т-лимфоциты — экспрессируют PD-1, и они обладают механизмом, который проверяет активность иммунных клеток, чтобы предотвратить их нападение на здоровые клетки.
У людей с аутоиммунными заболеваниями этот механизм становится неэффективным, и иммунные клетки по ошибке обращаются против организма.
Первый автор настоящего исследования, Пэн Чжао, доктор философии, отмечает, что команда «хотела воздействовать на клетки, экспрессирующие PD-1» с целью «избежать длительного иммунодефицита, вызываемого обычными методами лечения аутоиммунных заболеваний. болезнь.»
Таким образом, исследователи приступили к разработке белковой молекулы, которая будет приводить к истощению запасов иммунной системы клеток, экспрессирующих PD-1.
Эта новая молекула, как объясняет команда, состоит из трех основных компонентов: фрагмента антитела против PD-1, экзотоксина Pseudomonas и белка, называемого альбумин-связывающим доменом.
Каждый из этих трех компонентов играет определенную роль: фрагмент антитела прикрепляется к клеткам, экспрессирующим PD-1, токсин затем убивает эти клетки, и, наконец, связывающий альбумин домен позволяет молекуле продолжать циркуляцию в организме.
Создав эту молекулу, ученые проверили ее эффективность на двух разных моделях мышей: сначала на модели, имитирующей диабет 1 типа, а затем на модели рассеянного склероза.
В случае грызунов с имитацией диабета 1 типа, недавно разработанная терапия отсрочила начало заболевания.Обычно симптомы диабета проявляются у мышей на 19 неделе, но у тех, кто получал новое лечение, такие симптомы начали развиваться только на 29 неделе.
Затем, когда исследователи протестировали новую молекулу на мышиной модели рассеянного склероза, они увидели еще более обнадеживающие результаты: лечение остановило прогрессирование паралича у шести задействованных мышей. Более того, эти грызуны даже вернули способность ходить.
Исследователи продолжали наблюдать за этими мышами в течение 25 дней после лечения и обнаружили, что терапия продолжала сдерживать паралич.
Хотя ученые с большим энтузиазмом относятся к тому, насколько многообещающим кажется этот новый подход, они, тем не менее, предупреждают, что разработанная ими молекула пока может применяться только к мышам.
«Чтобы создать аналогичные терапевтические препараты для людей, нам нужно будет найти антитело против человеческого PD-1, такое как антитело против мышиного PD-1», — объясняет Чен. Тем не менее, он выражает надежду, что это достижимая цель, которая может улучшить результаты для людей, живущих с аутоиммунными заболеваниями.
«Если мы сможем создать человеческую версию терапии, я думаю, мы сможем оказать огромное влияние на лечение аутоиммунных заболеваний», — говорит Чен.
.
