Что такое инфаркт миокарда, инсульт
Что такое инфаркт миокарда?
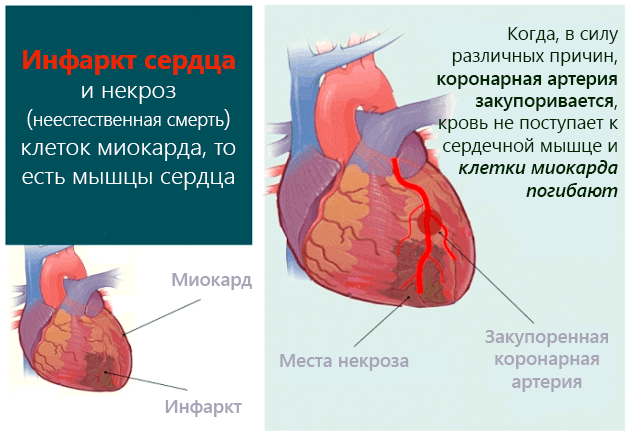
Инфаркт — это заболевание, при котором происходит полное прекращение кровоснабжения по одной из артерий, питающих сердце, в результате чего, соответствующий участок сердечной мышцы погибает.
Для развития инфаркта миокарда достаточно полное перекрытие артерии в течение 15-30 минут. Гибель клеток миокарда сопровождается настолько сильным болевым синдромом, что порой у пациента возникают психические нарушения.
Нужно сказать, что как бы это не звучало странно, более остро развивается и протекает инфаркт миокарда у пациентов ранее не имевших проблем с сердцем.
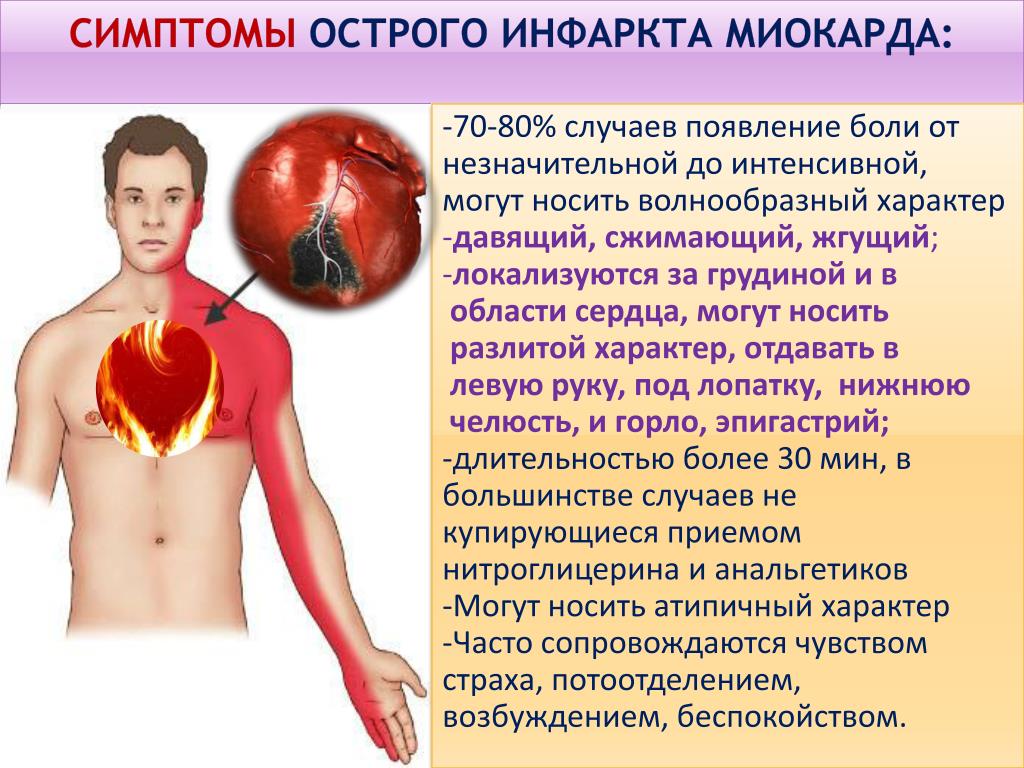
Основным классическим симптомом инфаркта миокарда является давящая или пекущая больза грудиной, которая может отдавать (иррадиировать) под левую лопатку, в левую руку или нижнюю челюсть. Может сопровождаться тошнотой, рвотой, чувством страха смерти.
Кроме боли в грудной клетке настораживающими симптомами являются одышка, отеки голеней, выраженная слабость.
Однако не все инфаркты проходят как боль сердца, часть из них может протекать в не типичной форме или вообще без каких либо симптомов.
Если, на Ваш взгляд, обычная болезнь начинает себя вести как-то необычно, немедленно обращайтесь за медицинской помощью
А если это инсульт?
Инсульт — это инфаркт мозга. При инфаркте отмирает часть сердечной мышцы, при инсульте- часть мозга. Различают ишемический (закупорка сосуда) и геморрагический инсульты(разрыв сосуда и кровоизлияние).
Один предпочитает настигать человека под утро в постели. Другой — в любое время дня, обычно после напряжения или стресса. Чаще всего как геморрагический инсульт, так и ишемический инсульт, развиваются на фоне гипертонической болезни, болезни сердца (мерцательная аритмия, пороки, пароксизмальная тахикардия), сердечной недостаточности, церебрального атеросклероза.
Другой — в любое время дня, обычно после напряжения или стресса. Чаще всего как геморрагический инсульт, так и ишемический инсульт, развиваются на фоне гипертонической болезни, болезни сердца (мерцательная аритмия, пороки, пароксизмальная тахикардия), сердечной недостаточности, церебрального атеросклероза.
Признаками инсульта являются неожиданное появление следующих симптомов:
· внезапная потеря равновесия, нарушение координации, головокружение
· внезапная потеря сознания
· острая головная боль без какой-либо видимой причины или после тяжелого стресса, физического перенапряжения
· внезапное онемение губы или половины лица, часто с «перекосом» лица
· Двоение, «мушки» в глазах, внезапное ухудшение зрения на один или оба глаза;
· Внезапная слабость и потеря чувствительности на лице, в руке, ноге, особенно если это на одной стороне тела;
· Трудности в произнесении слов или понимании речи.
Действовать при инсульте родным и всем, кто оказался рядом, нужно быстро, пока не произошли необратимые изменения. Поэтому нужно быть предельно внимательным к себе и близким. Любое онемение щеки, руки, вдруг появившиеся затруднения с речью, которые через небольшое время могут пройти — все это показатели к немедленному обращению к врачам и отправке на больничную койку. Срочно вызывайте «Скорую» по телефону «103», если Вы увидите у Ваших знакомых или родственников или сами ощутите любой из этих симптомов! Доказана прямая зависимость исхода инсульта от времени начала его лечения.
УЗ «2 ГКБ» городской кардиологический центр, Минск 2012
Сердечный приступ — Кардиология | Хирсланден Швейцария
В большинстве случаев причиной инфаркта сердца является атеросклероз. Главными факторами риска возникновения атеросклероза является курение, артериальная гипертония и высокий холестерин.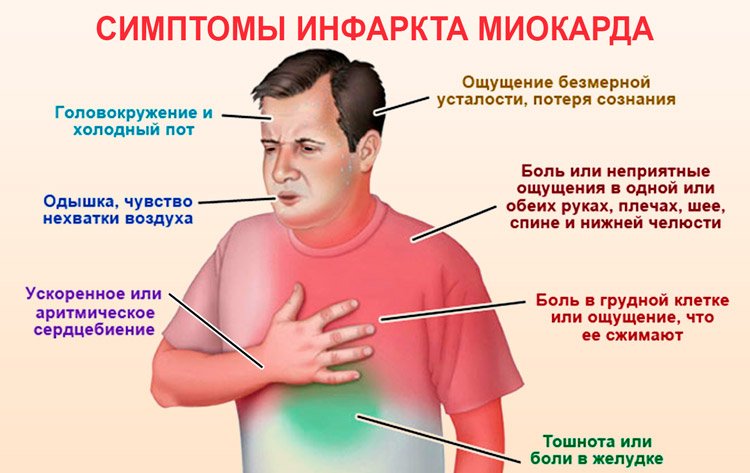 Если коронарная артерия, на фоне атеросклероза уже суженная, полностью закупоривается тромбом, то случается инфаркт. Часть сердечной мышцы (миокарда) в этом случае перестает получать кислород и поэтому быстро отмирает, если не удастся срочно устранить острое нарушение коронарного кровообращения. Кроме того, после инфаркта миокарда образуется рубец на сердце. Это может привести к нарушениям сердечного ритма или слабости сердечной мышцы (сердечной недостаточности).
Если коронарная артерия, на фоне атеросклероза уже суженная, полностью закупоривается тромбом, то случается инфаркт. Часть сердечной мышцы (миокарда) в этом случае перестает получать кислород и поэтому быстро отмирает, если не удастся срочно устранить острое нарушение коронарного кровообращения. Кроме того, после инфаркта миокарда образуется рубец на сердце. Это может привести к нарушениям сердечного ритма или слабости сердечной мышцы (сердечной недостаточности).
Симптомы
Часто будущих инфарктников еще до наступления инфаркта беспокоит стенокардия с преходящими нарушениями коронарного кровообращения. В отличие от стенокардии, жалобы при инфаркте, в большинстве случаев, всё-таки значительно более выраженные. Сильные боли в груди, либо боли за грудиной давящего, сжимающего характера, сопровождающиеся одышкой с нехваткой воздуха, тошнотой, повышенным потоотделением и чувством страха смерти, это типичные жалобы при инфаркте миокарда. В медицине эту клиническую картину жалоб также принято называть острым коронарным синдромом.
Лечение
При подозрении на инфаркт не обойтись без неотложной госпитализации в больницу. Быстро подтвердить диагноз поможет
Быстрое восстановление кровоснабжения в миокарде – это самая важная цель лечения после поставленного диагноза. Для этого существуют различные возможности. В зависимости от ситуации, тромб, ответственный за инфаркт, можно растворить при помощи специальных препаратов (тромболизис или тромболитическая терапия). Либо же закупоренный кровеносный сосуд вскрывают хирургическим путем.
После инфаркта, как правило, необходим пожизненный медикаментозный контроль за существующими у пациента факторами риска для предотвращения рецидива аналогичного кардиоваскулярного события в будущем. В зависимости от констелляции, к этим медикаментам относятся антигипертензивные препараты, препараты для снижения холестерина в крови и антикоагулянты.
Лечение инфаркта миокарда в Екатеринбурге
Инфаркт миокарда (ИМ) — абсолютно жизнеугрожающее состояние, требующее немедленной госпитализации. Вместе с инсультом и тромбоэмболией лёгочной артерии он составляет «смертельное трио» сердечно -сосудистых заболеваний, имеющих самую высокую смертность.
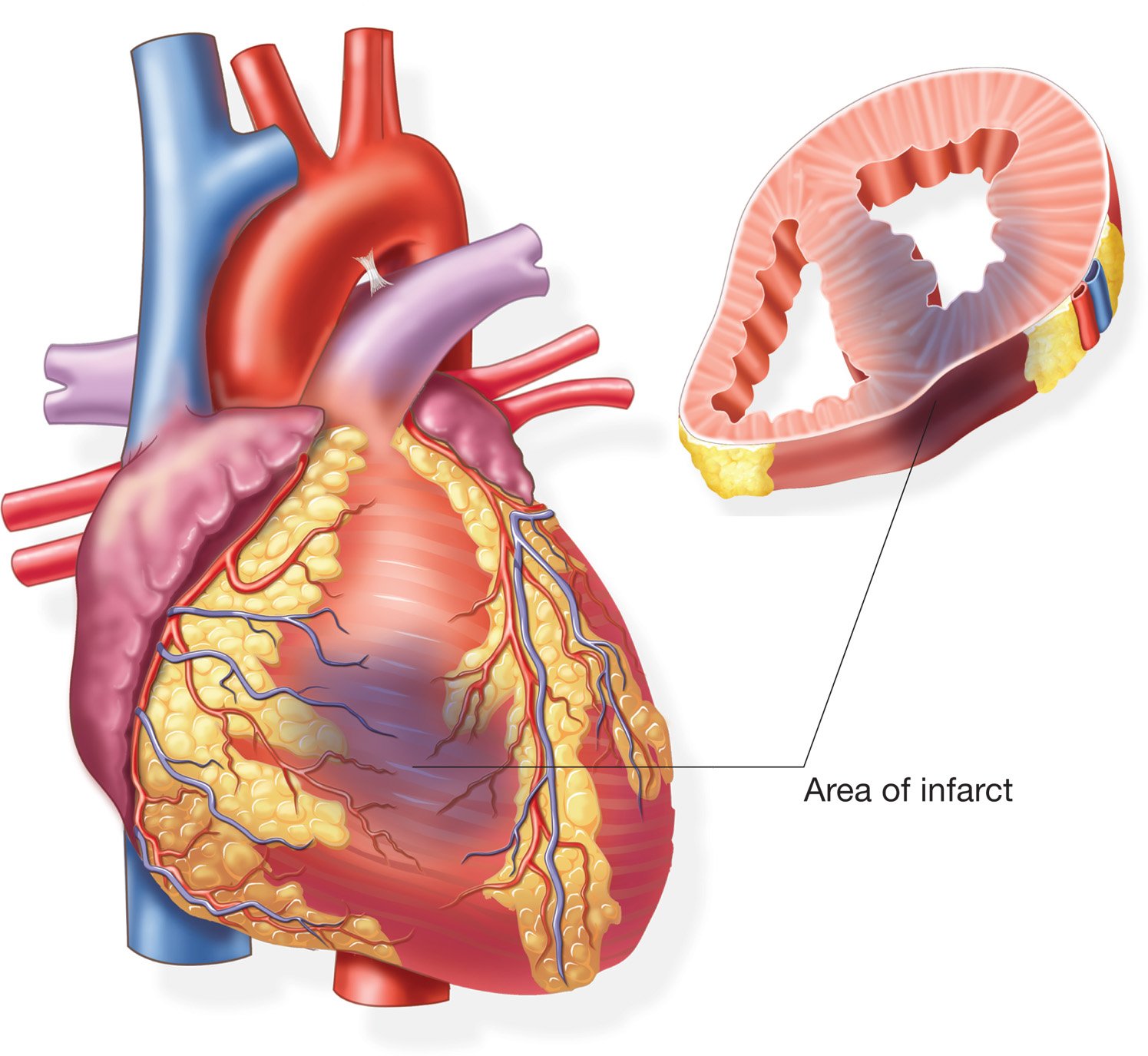
Когда умирает кусочек сердца, он «кричит» об этом болью. Затем погибшая ткань постепенно рассасывается и на ее месте формируется соединительная ткань-рубец.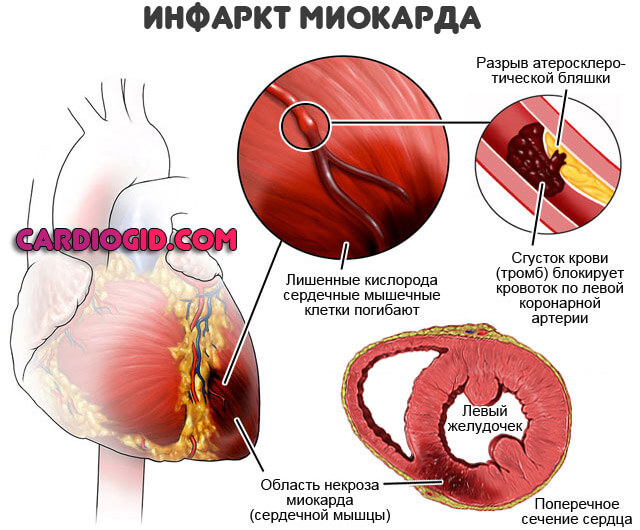 Вокруг зоны погибших клеток (это «эпицентр» инфаркта и будущий рубец) зона «оглушённого» или «спящего» миокарда. За эту зону и идет борьба врачей, когда к ним поступает пациент с ИМ.
Вокруг зоны погибших клеток (это «эпицентр» инфаркта и будущий рубец) зона «оглушённого» или «спящего» миокарда. За эту зону и идет борьба врачей, когда к ним поступает пациент с ИМ.
Важно! Своевременное восстановление кровотока в сосуде сердца, ответственном за развитие инфаркта (инфаркт-связанном сосуде), позволяет сократить зону погибшего миокарда и вернуть к жизни большую часть сердца, вовлеченного в инфаркт.
При развитии ИМ «пути назад» нет- часть миокарда погибает безвозвратно. Ее невозможно восстановить ни таблетками, ни капельницами. Только незамедлительное обращение за медицинской помощью поможет не только спасти жизнь пациента, но и сократить зону погибшего миокарда.
В настоящее время разработаны и продолжают совершенствоваться алгоритмы оказания неотложной помощи пациентам с ИМ. Главную роль в этих алгоритмах отводится временному фактору. При ИМ с момента первого контакта пациента с медиками любого профиля до момента открытия инфаркт-связанного сосуда сердца (ИСС) счет идет на минуты.
В мировой медицине распространена стратегия «Heart Team» — «команды сердца». Принцип ее действия напоминает команду спортсменов в биатлоне. Каждый член команды должен вовремя оказаться рядом, выполнить необходимый комплекс действий, передать пациента коллегам для дальнейшего лечения и реабилитации. Ключевые «игроки» в этой цепочке — врачи скорой медицинской помощи (СМП), врачи-кардиологи, кардиохирурги стационара.
О значимости проблемы ИМ говорит и то, что программа оказания неотложной медицинской помощи пациентам с этим заболеванием во всех странах относится к программам с государственной поддержкой (бесплатна для больных). Медицинская помощь при ИМ оказывается с применением высоких технологий.
Медицинская помощь при ИМ оказывается с применением высоких технологий.
Поговорим о профилактике
Причиной развития инфаркта как правило является холестериновая (атеросклеротическая) бляшка (АСБ). Это отложения холестерина в просвете сосуда сердца, напоминающие сталактит или сталагмит. Когда такая бляшка тонкая, пристеночная, составляет менее половины диаметра сосуда, она не представляет опасности. Когда же АСБ занимает более 50% диаметра сосуда, то она может стать причиной развития инфаркта. Дело не столько в диаметре, сколько в тромбогенности (то есть способности образовывать тромбы) такой бляшки. Ведь большие АСБ легче травмируются, теряют свою «покрышку», то есть фиксирующий поверхностный слой. В этом случае АСБ начинает функционировать по типу вулкана, выбрасывать в просвет сосуда множество биологически активных веществ. Организм «отгораживается» от бляшки при помощи тромба.Эта защитная реакция в итоге оказывается механизмом самоповреждения организма. Запускается каскад тромбообразования, в котором участвуют стенка сосуда, клетки крови, белки крови, называемые факторами свертывания.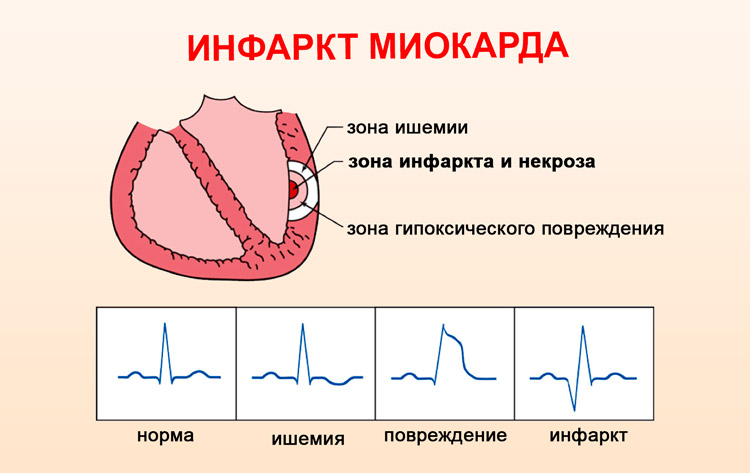 С этими звеньями патогенеза (то есть механизмы болезни) и работают врачи.
С этими звеньями патогенеза (то есть механизмы болезни) и работают врачи.
Делают это с препаратами, влияющими на саму АСБ (статины), а также на процессы образования тромба (антитромбоцитарные препараты, антикоагулянты, а также средства тромболитической терапии). Точка приложения при ИМ и сам поврежденный миокард. А для его восстановления и профилактики осложнений болезни применяют бета-блокаторы (ББ), антагонисты альдостероновых рецепторов (ААР), ингибиторы ангиотензин превращающего фермента (ИАПФ).
Все остальные лекарственные средства, широко рекламируемые предуктал (предизин, тримектал), омега-3, кудесан и прочее, равно как народные средства и лекарственные травы могут лишь дополнять основную схему лечения, но ни в коей мере ее не заменят!
По патогенезу заболевания, разработана профилактика ИМ. Главное в ней — выделение групп риска развития болезни.
Основные факторы риска ОИМ
1. Наследственность
Если один или оба из родителей пациента перенесли ИМ в возрасте до 65 лет, то это фактор риска развития ИМ у самого пациента.
Отсюда первый вывод: каждый должен хорошо знать болезни своих родственников, особенно близких по генеалогическому дереву. При наследственности, отягощенной по сердечно — сосудистым заболеваниям, как можно раньше, еще до развития ИМ, обратиться к кардиологу. Это поможет уберечься от опасного недуга.
2. Образ жизни
— КУРЕНИЕМеханизм повреждающего фактора в данном случае простой. При каждой сигаретной «затяжке» происходит рефлекторное сжатие сосуда. Спазм приводит к повреждению сосудистой стенки – микронадрывам внутренней стенки сосуда. Микротравмы сосуда в сочетании с раздражающим действием никотина ускоряют отложение холестерина в сосудистой стенке и формирование бляшек. Вывод второй: не курить. Избавиться от этой вредной привычки немедленно.
— СТРЕСС
Во время сильных эмоциональных потрясений выбрасывается адреналин, повреждающее действие которого подобно никотину. Адреналин вызывает спазм сосудов сердца и микронадрывы сосудистой стенки, формируя холестериновые бляшки. Вывод третий: Стрессы неизбежны, но надо уметь с ними бороться, а по возможности уходить от них.
Вывод третий: Стрессы неизбежны, но надо уметь с ними бороться, а по возможности уходить от них.
— ПОНИЖЕННАЯ ФИЗИЧЕСКАЯ АКТИВНОСТЬ
Регулярные физические нагрузки повышают устойчивость сосудистой стенки к повреждающим факторам, нормализуют артериальное давление, снижают уровень холестерина. А также включают антистрессовый эффект и просто дарят удовольствие. Вывод четвертый: движение – это жизнь, здоровая жизнь.
— НЕНОРМИРОВАННЫЙ РАБОЧИЙ ГРАФИК, РАБОТА БЕЗ ОТПУСКОВ, СВЕРХУРОЧНО, В НОЧНЫЕ СМЕНЫ, НЕПОЛНОЦЕННЫЙ НОЧНОЙ СОН
Перечисленные факторы формируют хронический стресс в организме. Как говорится, комментарии излишни. Вывод пятый: соблюдение режима отдыха, труда крайне необходимы, иначе организм «отомстит» серьезным заболеванием. Скорее всего это будет «букет» болезней –гипертоническая и ишемическая болезнь сердца, сахарный диабет, ожирение и т.д.
— ПОВЫШЕННОЕ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ (АД)
Повреждающее действие повышенного АД то же, что при стрессе и курении.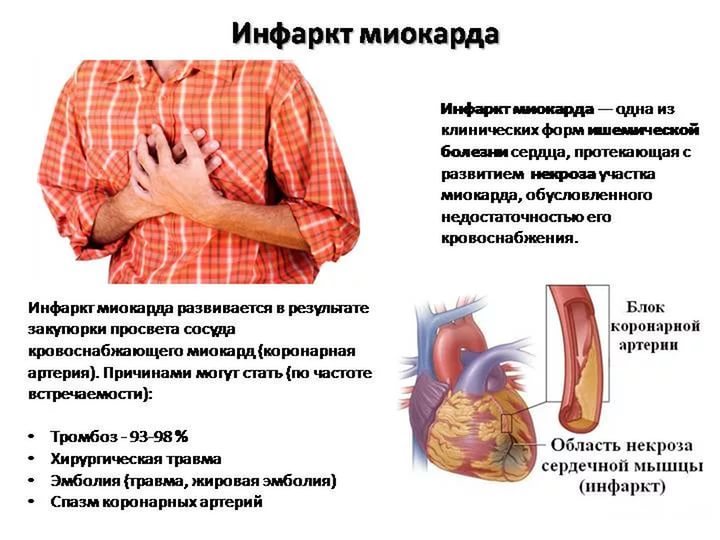 Каждый «скачок» АД –это «удар» по сосудам, шаг к рождению бляшек, тромбов в сосудах сердца и головного мозга, т.е развитию инфаркта, инсульта. Вывод шестой: необходим строгий контроль АД. Тогда сосуды будут здоровыми.
Каждый «скачок» АД –это «удар» по сосудам, шаг к рождению бляшек, тромбов в сосудах сердца и головного мозга, т.е развитию инфаркта, инсульта. Вывод шестой: необходим строгий контроль АД. Тогда сосуды будут здоровыми.
— ПОВЫШЕННЫЙ УРОВЕНЬ ХОЛЕСТЕРИНА (ДИСЛИПЕДИМИЯ)
Обычно в сочетании с одним или несколькими вышеперечисленными факторами приводит к отложению холестерина в стенке сосуда.
Вывод седьмой: необходимо знать уровень своего холестерина и строго следить за ним, особенно людям после 40 лет, поскольку в более молодом возрасте он необходим организму для строительства клеток, выработки гормонов и т.д.— ПОВЫШЕННЫЙ УРОВЕНЬ САХАРА КРОВИ
Высокий уровень сахара крови вызывает хроническое раздражение сосудистой стенки, открывая путь холестерину к формированию бляшек. Вывод восьмой: контролируйте уровень сахара крови, а в случае его повышения активно боритесь с этим.
— ИЗБЫТОЧНЫЙ ВЕС
Обычно эта проблема сочетается с высоким АД, повышенным уровнем сахара крови и холестерина Вывод девятый: избыточный вес-дорога к серьезным и опасным заболеваниям — гипертоническая болезнь, сахарный диабет, инсульт, ишемическая болезнь сердца и наиболее ее опасная форма – инфаркт миокарда. Вес надо держать под контролем. И в случае, если пациент сам не справляется с этой проблемой, он должен обратиться к специальному врачу – обезитологу (от англ.obesity-избыточный вес).
Вес надо держать под контролем. И в случае, если пациент сам не справляется с этой проблемой, он должен обратиться к специальному врачу – обезитологу (от англ.obesity-избыточный вес).
— ХРАП ВО СНЕ (АПНОЭ СНА,SLEEP-APNOE)
От избыточного веса, повышения внутрибрюшного давления, заболеваний ЛОР — органов, мешающих нормальному процессу дыхания, а также из-за избыточного приема алкоголя на ночь, приводящего к расслаблению мышц гортани и глотки, перекрываются дыхательные пути. Какое-то время человек не дышит нормально, а в организме накапливается углекислый газ. Когда его уровень достигает критического значения, дыхательный центр подает сигнал и человек делает несколько «всхрапов». Открываются дыхательные пути и человек получает порцию кислорода. Затем все повторяется вновь — вновь перекрываются дыхательные пути, пациент не дышит и т.д. В тот момент, когда человек не дышит, нормально не кровоснабжается ни один из органов.Сердце в том числе. Поэтому храп во сне может привести к развитию аритмии, гипертонической болезни, ишемии миокарда. Вывод десятый: храп во сне — опасное заболевание, требующее контроля и лечения. В этом пациенту помогают врачи — сомнологи, занимающиеся проблемой нарушения сна, ее коррекцией.
Вывод десятый: храп во сне — опасное заболевание, требующее контроля и лечения. В этом пациенту помогают врачи — сомнологи, занимающиеся проблемой нарушения сна, ее коррекцией.
3. Хронические заболевания (часть из них мы оговорили выше, суммируем еще раз)
- гипертоническая болезнь
- ожирение
- апноэ сна
- сахарный диабет
- дислипидемии
- обострение любого хронического заболевания: бронхиальная астма, хронический панкреатит, язвенный колит и т.д.
- любая острая (пневмония, инсульт, острый аппендицит) или хроническая некорригированная патология (анемия, т.е. сниженный уровень гемоглобина, декомпенсация сахарного диабета)
- онкологические заболевания-колоссальный стресс для пациента. Применяемая лучевая терапия, направленная на органы грудной клетки, повышает риск развития атеросклероза и отложения бляшек в сосудах сердца. Ряд средств химиотерапии повышают вязкость крови и провоцируют тромбозов и в сосудах сердца
Вывод одиннадцатый: необходимо проходить ежегодное обследование, чтобы вовремя обнаружить серьезные заболевания, избежать их неблагоприятных последствий.
Клиника ИМ разнообразна и зависит от ряда моментов
1. ВОЗРАСТПожилые пациенты в силу сопутствующих заболеваний, особенно неврологических, могут не предъявлять жалоб активно, и тогда вся клиника ИМ сводится к одышке, беспокойству, необычному поведению (например, отказ от еды, стремление отдохнуть в неподходящее время), головокружению и даже обмороку.
2. СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ
— сахарный диабет: у этих пациентов высокий болевой порог, они часто вместо приступа болей в груди отмечают только одышку, лёгкий дискомфорт в груди, головокружение и слабость
— бронхиальная астма, хроническая обструктивная болезнь лёгких: за внеочередным и интенсивым приступом заболевания может скрываться сердечный приступ
3. ПРИЕМ АЛКОГОЛЯ ИЛИ ОБЕЗБОЛИВАЮЩИХ
Клиника неяркая, «стертая», поскольку пациент не испытывает боли, либо она очень слабая и не вызывает подозрений и только через некоторое время после эпизода неярко выраженного ухудшения пациент узнает, что перенес инфаркт — например,при случайной или плановой регистрации ЭКГ
ИНФАРКТ — gb2mgn74.
 ru
ruЧасто человек не может распознать, что у него или близкого случился инфаркт. Какие симптомы нужно запомнить? Как помочь человеку? Как уберечь себя от инфаркта? Рассказываем обо всём, что помогает спасти жизнь.
ФАКТЫ И СТАТИСТИКА Инфаркт приходит внезапно.
Иногда инфаркт случается без видимых причин.
90% смертей от сердечного приступа вне больниц вызваны тем, что человек не понимает тяжести ситуации или не знает, как действовать в ситуации приступа.
От инфаркта не застрахованы даже молодые.
В России 40 % смертей происходят из-за инфаркта.
ПОЧЕМУ ПРОИСХОДИТ ИНФАРКТ? Главная причина инфаркта — сужение сосудов, снабжающих сердце кровью. В результате сердце недополучает питательные вещества и кислород. Наступает момент критического «голода». А если в сосуде ещё и атеросклеротическая бляшка, на которую может наслоиться тромб, сосуд будет перекрыт полностью. Кровь не дойдёт к какому-либо отделу сердечной мышцы. Возникает некроз ― сердечные мышечные клетки погибают.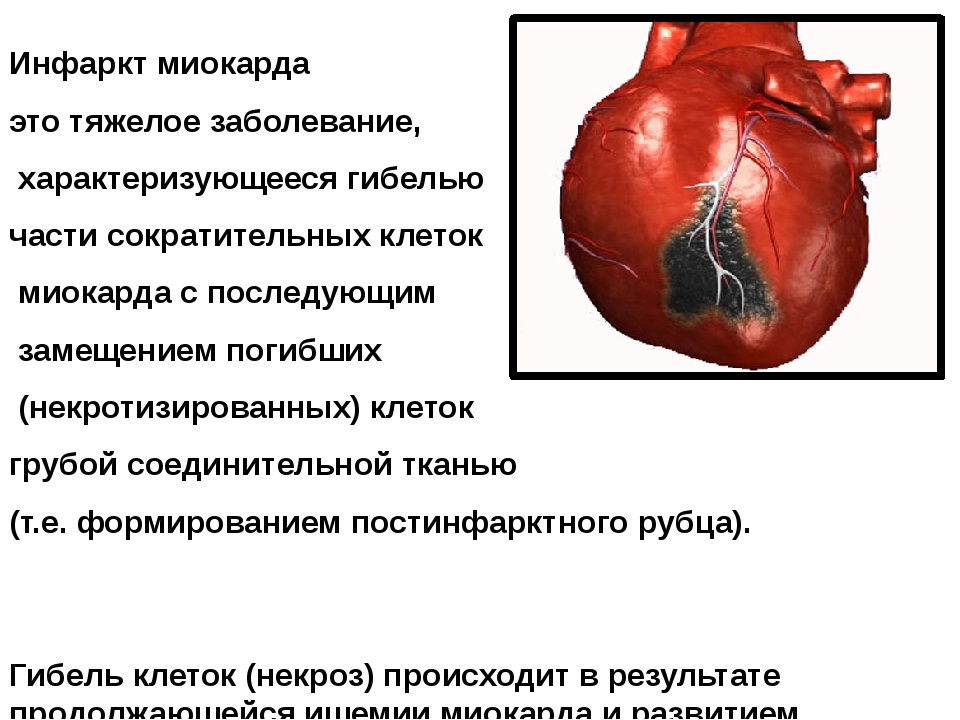 Если кровоснабжение нарушается на 15 минут и более, «голодающий» участок сердца умирает, а на его месте возникает рубец. Повреждённый участок будет тем больше, чем более крупным был сосуд. Сердце может погибнуть – остановиться.
К другим причинам инфаркта относят и сильные эмоциональные потрясения, и чрезмерную физическую нагрузку. Кардиологи утверждают, что «сердечным» рискам наиболее подвержены люди, живущие в цейтноте и стрессе.
Если кровоснабжение нарушается на 15 минут и более, «голодающий» участок сердца умирает, а на его месте возникает рубец. Повреждённый участок будет тем больше, чем более крупным был сосуд. Сердце может погибнуть – остановиться.
К другим причинам инфаркта относят и сильные эмоциональные потрясения, и чрезмерную физическую нагрузку. Кардиологи утверждают, что «сердечным» рискам наиболее подвержены люди, живущие в цейтноте и стрессе.
СИМПТОМЫ ИНФАРКТА Сильная боль в груди — это очень серьёзно, она может говорить об инфаркте миокарда.
Но так же на инфаркт может указывать и совокупность других симптомов. Часто их принимают за изжогу или остеохондроз.
Помните симптомы сердечного приступа: Дискомфорт в груди, колющая боль
Онемение ног и рук
Внезапная усталость
Тошнота, рвота
Головокружение
Холодное потоотделение
Одышка
Бледность с сероватым оттенком
Чувство страха, паника
ПРОФИЛАКТИКА ИНФАРКТА Основная профилактика инфаркта — здоровый образ жизни. Это здоровое, сбалансированное питание, поддержание и контроль нормального артериального давления и отказ от курения.
В питании нужно избегать насыщенных жиров, которые повышают уровень «плохого» холестерина в крови и усиливают атеросклеротические повреждения сосудов. Желательно употреблять небольшое количество ненасыщенных жиров. Это повысит уровень «хорошего» холестерина и поможет избежать закупорки сосудов. Курение — один из основных факторов риска. Следствием многолетнего курения является хроническая гипоксемия — пониженное содержание кислорода в крови, способствующая возникновению атеросклероза.
Пресс-служба ГАУЗ «Городская больница №2 г. Магнитогорск»
Сердечный приступ
Симптомы сердечного приступа
Общие признаки и симптомы инфаркта включают:- Боль в груди или дискомфорт (стенокардия), может проявляться чувством сдавления, сжатия, полноты или боли в центре груди.
 При сердечном приступе боль обычно длится в течение нескольких минут, она может увеличиваться и уменьшаться по интенсивности.
При сердечном приступе боль обычно длится в течение нескольких минут, она может увеличиваться и уменьшаться по интенсивности. - Дискомфорт в верхней части тела, включая руки, шею, спину, челюсть или живот.
- Затруднение дыхания.
- Тошноту и рвоту.
- Холодный пот.
- Головокружение или обморок.
- У женщин, менее вероятно, боль в груди.
Экстренное лечение сердечного приступа
Американская ассоциация сердца и Американский колледж кардиологии рекомендует:- Если вы думаете, что начался сердечный приступ, сразу звоните (03). После вызова (03) нужно разжевать таблетку аспирина. Обязательно сообщите об этом фельдшеру, тогда дополнительная доза аспирина не требуется.
- Ангиопластика, которая также называется чрескожное коронарное вмешательство (ЧКВ), является процедурой, которая должна быть выполнена в течение 90 минут от момента развития сердечного приступа. Пациенты, страдающие от сердечного приступа, должны быть доставлены в больницу оборудованную для выполнения PCI.

- Фибринолитическая терапия должна быть проведена в течение 30 минут от сердечного приступа, если центр, который выполняет ЧКВ, недоступен. Пациент должен быть переведен в отделение для ЧКВ без задержки.
Вторичная профилактика сердечного приступа
Дополнительные меры профилактики необходимы, чтобы помочь предотвратить повторный сердечный приступ. До выписки нужно обсудить с врачом стационара:- Контроль уровня артериального давления и уровня холестерина (при выписке назначаются статины, ингибиторы АПФ, бета-блокаторы).
- Аспирин и антитромбоцитарный препарат клопидогрель (Плавикс), который многие пациенты должны принимать на регулярной основе. Празугрель (Эффиент) является новым препаратом, который может быть использован как альтернатива клопидогреля для пациентов.
- Сердечная реабилитация и регулярные упражнения.
- Нормализация веса.
- Прекращение курения.
Введение
Сердце — сложный орган человеческого тела. На протяжении всей жизни он постоянно качает кровь, снабжая через артериальную сеть кислородом и жизненно важными питательными веществами все ткани организма. Для выполнения этой напряженной задачи, сердечная мышца сама нуждается в достаточном количестве обогащенной кислородом крови, которая доставляется к нему через сеть коронарных артерий. Эти артерии несут обогащенную кислородом кровь к мышечной стенке сердца (миокарду).
На протяжении всей жизни он постоянно качает кровь, снабжая через артериальную сеть кислородом и жизненно важными питательными веществами все ткани организма. Для выполнения этой напряженной задачи, сердечная мышца сама нуждается в достаточном количестве обогащенной кислородом крови, которая доставляется к нему через сеть коронарных артерий. Эти артерии несут обогащенную кислородом кровь к мышечной стенке сердца (миокарду).Сердечный приступ (инфаркт миокарда) происходит, когда приток крови к сердечной мышце заблокирован, ткань испытывает кислородное голодание и часть миокарда умирает.
Ишемическая болезнь сердца является причиной сердечных приступов. Ишемическая болезнь сердца является конечным результатом атеросклероза, который препятствует коронарному кровотоку и уменьшает доставку обогащенной кислородом крови к сердцу.
Сердечный приступ
Сердечный приступ (инфаркт миокарда) является одним из наиболее серьезных исходов атеросклероза. Он может произойти по двум причинам:- Если в атеросклеротической бляшке развивается трещина или разрыв.
 Тромбоциты задерживаются в этом участке для герметизации и формируется сгусток крови (тромб). Сердечный приступ может произойти, если кровяной сгусток полностью блокирует прохождение обогащенной кислородом крови к сердцу.
Тромбоциты задерживаются в этом участке для герметизации и формируется сгусток крови (тромб). Сердечный приступ может произойти, если кровяной сгусток полностью блокирует прохождение обогащенной кислородом крови к сердцу. - Если артерия становится полностью заблокирована вследствие постепенного увеличения атеросклеротической бляшки. Сердечный приступ может возникнуть, если недостаточно богатой кислородом крови проходит через эту зону.
Стенокардия
Стенокардия, основной симптом болезни коронарных артерий, как правило, воспринимается как боль в груди. Есть два вида стенокардии:- стабильная стенокардия. Это предсказуемая боль в груди, которой обычно можно управлять с изменением образа жизни и подбором определенных лекарств, таких как низкие дозы аспирина и нитратов.
- нестабильная стенокардия. Эта ситуация гораздо более серьезная, чем стабильная стенокардия, и часто промежуточная стадия между стабильной стенокардией и сердечным приступом.
 Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
Острый коронарный синдром
Острый коронарный синдром (ОКС) — это тяжелое и внезапное состояние сердца, которое при необходимом интенсивном лечении не превращается в развернутый сердечный приступ. Острый коронарный синдром включает в себя:- нестабильная стенокардия. Нестабильная стенокардия является потенциально серьезным состоянием, при котором боль в груди является постоянной, но анализы крови не показывают маркеров сердечного приступа.
- инфаркт миокарда без подъема сегмента ST (не Q-инфаркт миокарда). Диагностируется, когда анализы крови и ЭКГ выявляют сердечный приступ, который не захватывает полную толщину сердечной мышцы. Поражение артерий менее тяжелое, чем при большом сердечном приступе.
 Тяжесть боли в груди сама по себе не обязательно указывает на тяжесть поражения в сердце.
Тяжесть боли в груди сама по себе не обязательно указывает на тяжесть поражения в сердце.Факторы риска
Факторы риска сердечного приступа такие же, как факторы риска ишемической болезни сердца. Они включают в себя:Возраст
Риск ишемической болезни сердца увеличение с возрастом. Около 85% людей, которые умирают от сердечно-сосудистых заболеваний, имеют возраст старше 65 лет. У мужчин, в среднем, первый сердечный приступ развивается в 66 лет.Пол
Мужчины имеют больший риск развития ишемической болезни сердца и сердечных приступов в более раннем возрасте, чем женщины. Риск сердечно-сосудистых заболеваний у женщин возрастает после менопаузы, и они начинают страдать стенокардией больше, чем мужчины.Генетические факторы и семейная наследственность
Некоторые генетические факторы увеличивают вероятность развития факторов риска, таких как диабет, повышенный уровень холестерина и высокое кровяное давление.Расовая и этническая принадлежность
Афро-американцы имеют самый высокий риск сердечно-сосудистых заболеваний из-за высокой частоты встречаемости у них повышенного кровяного давления, а также диабета и ожирения.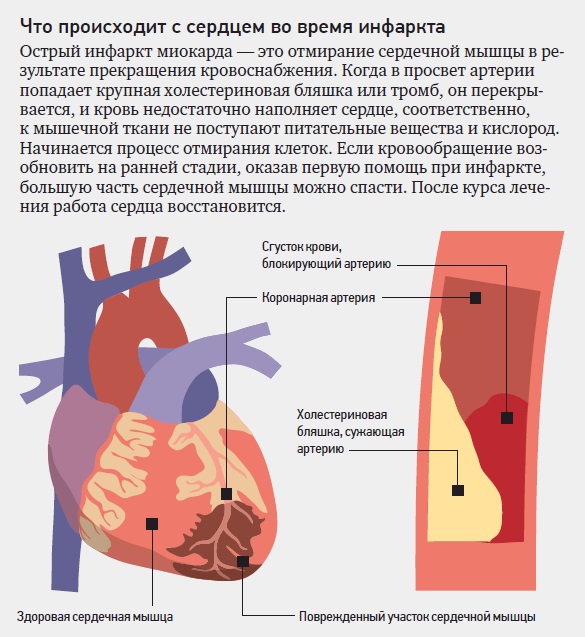
Медицинские предпосылки
Ожирение и метаболический синдром. Избыточное отложение жира, особенно вокруг талии, может увеличить риск сердечно-сосудистых заболеваний. Ожирение также способствует развитию высокого кровяного давления, диабета, которые влияют на развитие заболеваний сердца. Ожирение является особенно опасным, когда оно является частью метаболического синдрома, преддиабетического состояния ассоциируемого с заболеваниями сердца. Этот синдром диагностируется, когда имеются три условия из ниже перечисленных:- Абдоминальное ожирение.
- Низкий уровень холестерина ЛПВП.
- Высокий уровень триглицеридов.
- Высокое кровяное давление.
- Инсулинорезистентность (диабет или преддиабет).
 Липопротеины холестерина высокой плотности (ЛПВП) — это «хороший» холестерин, который помогает защитить от сердечно-сосудистых заболеваний. Врачи анализируют профиль «общего холестерина», который включает измерения ЛПНП, ЛПВП и триглицеридов. Соотношения этих липидов могут повлиять на риск развития сердечно-сосудистых заболеваний.
Липопротеины холестерина высокой плотности (ЛПВП) — это «хороший» холестерин, который помогает защитить от сердечно-сосудистых заболеваний. Врачи анализируют профиль «общего холестерина», который включает измерения ЛПНП, ЛПВП и триглицеридов. Соотношения этих липидов могут повлиять на риск развития сердечно-сосудистых заболеваний.Высокое кровяное давление. Высокое кровяное давление (гипертония) связано с развитием ишемической болезни сердца и сердечного приступа. Нормальные цифры кровяного давления ниже 120/80 мм.рт.ст. Высоким кровяным давлением, как правило, считается артериальное давление больше или равное 140 мм рт.ст. (систолическое) или больше или равное 90 мм рт.ст. (диастолическое). Предгипертонией считается артериальное давление с цифрами 120 — 139 систолическое или 80 — 89 диастолическое, она указывает на повышенный риск развития гипертонии.
Диабет. Диабет, особенно для людей, чей уровень сахара в крови не очень хорошо контролируется, значительно увеличивает риск развития сердечно-сосудистых заболеваний. На самом деле, болезни сердца и инсульты являются ведущими причинами смерти у людей с диабетом. Люди с диабетом также имеют высокий риск развития артериальной гипертонии и гиперхолестеринемии, нарушения свертываемости крови, болезни почек, и нарушения функции нервов, каждый из этих факторов может привести к повреждению сердца.
На самом деле, болезни сердца и инсульты являются ведущими причинами смерти у людей с диабетом. Люди с диабетом также имеют высокий риск развития артериальной гипертонии и гиперхолестеринемии, нарушения свертываемости крови, болезни почек, и нарушения функции нервов, каждый из этих факторов может привести к повреждению сердца.
Факторы образа жизни
Сниженная физическая активность. Упражнения обладают рядом эффектов, которые приносят пользу сердцу и кровообращению, в том числе влияют на уровень холестерина и артериального давления и поддержание веса. Люди, которые ведут малоподвижный образ жизни, почти в два раза чаще страдают сердечными приступами по сравнению с людьми, которые регулярно занимаются спортом.Курение. Курение является наиболее важным фактором риска развития сердечно-сосудистых заболеваний. Курение может вызвать повышение кровяного давления, вызывает нарушение липидного обмена и делает тромбоциты очень липкими, повышая риск тромбообразования. Хотя заядлые курильщики подвергаются наибольшему риску, люди, которые курят всего лишь три сигареты в день, имеют высокий риск поражения кровеносных сосудов, что может привести к нарушению кровоснабжения сердца.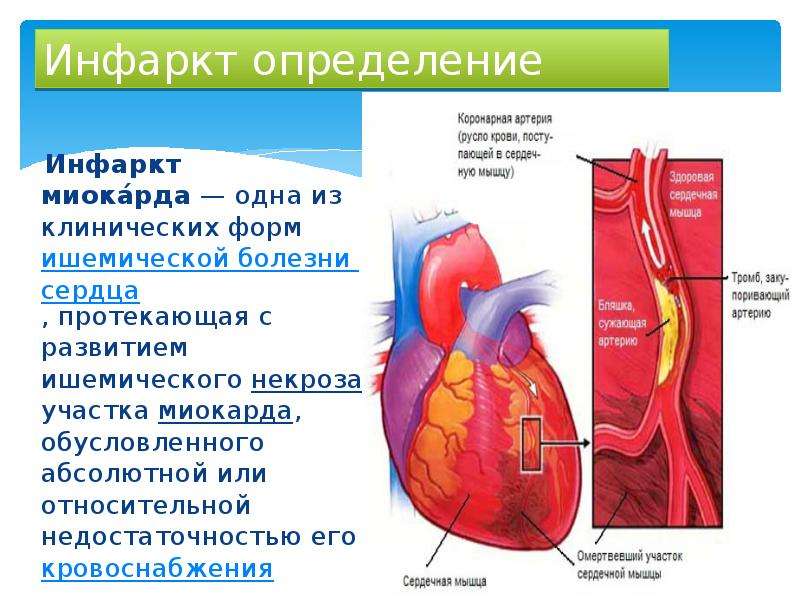 Регулярное воздействие пассивного курения также увеличивает риск сердечно-сосудистых заболеваний у некурящих.
Регулярное воздействие пассивного курения также увеличивает риск сердечно-сосудистых заболеваний у некурящих.
Алкоголь. Умеренное употребление алкоголя (один бокал красного сухого вина в день) может помочь повысить уровнь «хорошего» холестерина (ЛПВП). Алкоголь также может предотвратить образование тромбов и воспаление. В отличие от этого, пьянство вредит сердцу. На самом деле, сердечно-сосудистые заболевания являются ведущей причиной смерти алкоголиков.
Диета. Диета может играть важную роль в защите сердца, особенно за счет сокращения пищевых источников транс-жиров, насыщенных жиров и холестерина и ограничения потребления соли, которая способствует высокому кровяному давлению.
НПВП и ингибиторы ЦОГ-2
Все нестероидные противовоспалительные препараты (НПВП), за исключением аспирина, являются фактором риска для сердца. НПВП и ингибиторы ЦОГ-2 могут увеличивать риск смерти у пациентов, которые пережили сердечный приступ. Наибольший риск развивается при более высоких дозах.
НПВС включают такие продаваемые без рецепта препараты, как ибупрофен (Адвил, Мотрил) и отпускаемые по рецепту лекарства, как диклофенак (Катафлам, вольтарен). Целекоксиб (Целебрекс) ингибитор ЦОГ-2, который доступен в США, был связан с сердечно-сосудистыми рисками, такими, как инфаркт и инсульт. Пациенты, у которых были сердечные приступы, должны проконсультироваться со своим врачом, прежде чем принимать какие-либо из этих препаратов.
Американская Ассоциация Сердца рекомендует пациентам, которые имеют или которые подвержены риску заболеваний сердца, в первую очередь, использовать немедикаментозные методы обезболивания (например, физическая терапия, упражнения, снижение веса, чтобы снизить нагрузку на суставы и тепло или холод терапии). Если эти методы не работают, пациенты должны принимать низкие дозы ацетаминофена (тайленол) или аспирин перед использованием НПВП, ингибитор ЦОГ-2 целекоксиб (Целебрекс) должен использоваться в последнюю очередь.
Прогноз
Сердечные приступы могут привести к смертельному исходу, превратиться в хроническое состояние или привести к полному выздоровлению. Долгосрочный прогноз для продолжительности и качества жизни после сердечного приступа зависит от его тяжести, нанесенного ущерба сердечной мышце и профилактических мер, принятых после этого.
Долгосрочный прогноз для продолжительности и качества жизни после сердечного приступа зависит от его тяжести, нанесенного ущерба сердечной мышце и профилактических мер, принятых после этого.Пациенты, у которых был сердечный приступ, имеют более высокий риск повторного сердечного приступа. Хотя нет тестов, которые могли бы предсказать, произойдет ли другой сердечный приступ, пациенты могут сами избежать повторного сердечного приступа, если будут придерживаться здорового образа жизни и соблюдать лечение. Две трети пациентов, которые перенесли сердечный приступ, не принимают необходимых мер для его предотвращения.
Сердечный приступ также увеличивает риск возникновения других проблем с сердцем, в том числе нарушений сердечного ритма, повреждения клапанов сердца и инсульта.
Лица наибольшего риска. Сердечный приступ имеет всегда более серьезные последствия у некоторых людей, таких как:
- Пожилые.
- Люди с заболеваниями сердца или имеющие несколько факторов риска сердечно-сосудистых заболеваний.

- Людей с сердечной недостаточностью.
- Люди с диабетом.
- Люди на постоянном диализе.
- Женщины имеют больше шансов умереть от сердечного приступа, чем мужчины. Риск смерти является самым высоким у молодых женщин.
Наличие данных состояний во время сердечного приступа может способствовать ухудшению прогноза:
- Аритмии (нарушение сердечного ритма). Фибрилляция желудочков является опасной аритмией и одной из основных причин ранней смерти от сердечного приступа. Аритмии чаще происходят в течение первых 4 часов от сердечного приступа, и они связаны с высокой смертностью. Однако, пациенты, которые успешно лечатся, имеют тот же долгосрочный прогноз, как пациенты без аритмии.
- Кардиогенный шок. Эта очень опасная ситуация связана с очень низким кровяным давлением, пониженным отделением мочи, и метаболическими нарушениями.
 Шок происходит в 7% случаев сердечных приступов.
Шок происходит в 7% случаев сердечных приступов. - Блокада сердца, так называемая атриовентрикулярная (AV) блокада, это состояние, при котором электрическая проводимость нервных импульсов к мышцам в сердца замедляется или прервана. Хотя блокада сердца опасна, она может быть эффективно вылечена с помощью кардиостимулятора и редко вызывает какие-либо долгосрочные осложнения у пациентов, которые выжили.
- Сердечная недостаточность. Поврежденная сердечная мышца не в состоянии перекачивать кровь, необходимую для функционирования тканей. Пациенты испытывают усталость, возникает одышка, происходит задержка жидкости в организме.
Симптомы
Симптомы сердечного приступа могут быть различным. Они могут возникнуть внезапно и быть выраженными или могут прогрессировать медленно, начиная с легкой боли. Симптомы могут различаться у мужчин и женщин. У женщин реже, чем у мужчин, бывает классическая боль в груди, они чаще испытают одышку, тошноту или рвоту, боли в спине и челюсти.
Общие признаки и симптомы инфаркта включают:
- Боль в груди. Боль в груди или дискомфорт (ангина) является главным признаком сердечного приступа и может ощущаться, как чувство сдавления, сжатия, полноты или боли в центре груди. Пациенты с болезнью коронарных артерий, со стабильной стенокардией часто испытывают боль в груди, которая длится несколько минут, а затем уходит. При сердечном приступе боли обычно длятся в течение более чем несколько минут, они могут исчезнуть, но затем возвращаются.
- Дискомфорт в верхней части тела. Люди, которые испытывают сердечный приступ, могут чувствовать неприятные ощущения в руках, шее, спине, челюсти или желудке.
- Затруднение дыхания может сопровождаться болью в груди или быть без боли.
- Тошнота и рвота.
- Холодный пот.
- Головокружение или обморок.
- Острая боль при дыхании или при кашле.

- Боль, которая в основном или только в середине или внизу живота.
- Боль, которая может быть вызвана прикосновением.
- Боль, которая может быть вызвана при движении или нажатия на грудную стенку или руку.
- Боль, которая является постоянной и длится в течение нескольких часов (не следует выжидать несколько часов, если есть подозрение, что начался сердечный приступ).
- Боль, которая является очень короткой и длится в течение нескольких секунд.
- Боль, которая распространяется на ноги.
- Однако, наличие этих признаков не всегда исключает серьезное заболевание сердца.
Безболевая ишемия
Некоторые люди с тяжелым поражением коронарных артерий могут не иметь стенокардии. Это состояние известно как безболевая ишемия. Это опасное состояние, потому что пациенты не имеют тревожных симптомов болезни сердца. Некоторые исследования показывают, что люди с безболевой ишемией имеют больший риск осложнений и смертности, чем пациенты, испытывающие боль при стенокардии.
Что делать при сердечном приступе
Люди, которые испытывают симптомы сердечного приступа, должны выполнить следующие действия:- Для больных стенокардией — принять одну дозу нитроглицерина (таблетку под язык или в аэрозольной форме) при появлении симптомов. Затем еще одну дозу каждые 5 минут, до трех доз или до уменьшения боли.
- Позвоните (03) или наберите местный номер экстренной службы. Это должно быть сделано в первую очередь, если три дозы нитроглицерина не помогают снять боль в груди. Только 20% сердечных приступов происходят у пациентов с ранее диагностированной стенокардией. Поэтому любой, у кого развиваются симптомы сердечного приступа, должен связаться с экстренными службами.
- Пациент должен разжевать аспирин (250 — 500 мг), о чем нужно сообщить прибывшей экстренной службе, так как дополнительную дозу аспирина в этом случае принимать не надо.
- Пациент с болью в груди должен быть немедленно доставлен в ближайшее отделение неотложной помощи, предпочтительно на машине скорой помощи.
 Добираться самостоятельно не рекомендуется.
Добираться самостоятельно не рекомендуется.
Диагностика
При обращении в больницу пациента с болями в груди проводятся нижеследующие диагностические шаги для определения проблем с сердцем, и, если они присутствуют, их тяжесть:- Пациент должен сообщить врачу обо всех симптомах, которые могут свидетельствовать о проблемах с сердцем или, возможно, наличии других серьезных заболеваний.
- Электрокардиограмма (ЭКГ) — запись электрической активности сердца. Она является ключевым инструментом для определения того, связаны ли боли в груди с проблемами в сердце и, если да, то насколько серьезными они являются.
- Анализы крови выявляют повышение уровней определенных факторов (тропонинов и КФК-MB), которые указывают на поражение сердца (врач не будет ждать результатов до начала лечения, особенно если он заподозрил сердечный приступ).
- Методы визуальной диагностики, в том числе эхокардиография и перфузионная сцинтиграфия, помогают исключить сердечный приступ, если остались какие-либо вопросы.

Электрокардиограмма (ЭКГ)
Электрокардиограмма (ЭКГ) измеряет и записывает электрическую активность сердца, зубцы ЭКГ соответствуют сокращению и расслаблению определенных структур различных отделов сердца. Определенные зубцы на ЭКГ названы соответствующими буквами:- Р. Р-волны связаны с сокращениями предсердий (две камеры в сердце, которые получают кровь из органов).
- QRS. Комплекс связан с желудочковыми сокращениями (желудочки это две основные насосные камеры в сердце.)
- Т и U. Эти волны сопровождают желудочковые сокращения.
Наиболее важным в диагностике и определении тактики лечения сердечного приступа являются подъем сегмента ST и определение зубца Q.
Подъем сегмента ST: Сердечный приступ. Подъем сегмента ST — это показатель сердечного приступа.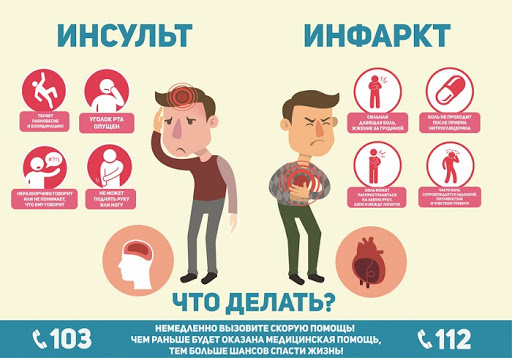 Он свидетельствует о том, что артерия сердца заблокирована и сердечная мышца повреждена на всю толщину. Развивается Q-инфаркт миокарда (инфаркт миокарда с подъемом ST-сегмента).
Он свидетельствует о том, что артерия сердца заблокирована и сердечная мышца повреждена на всю толщину. Развивается Q-инфаркт миокарда (инфаркт миокарда с подъемом ST-сегмента).
Однако, подъем ST сегмента не всегда означает, что у пациента сердечный приступ. Воспаление сердечной сумки (перикардит) является еще одной причиной повышения ST-сегмента.
Без подъема ST сегмента развивается: стенокардия и острый коронарный синдром.
Сниженный или горизонтальный сегмент ST предполагает нарушения проводимости и наличие сердечно-сосудистых заболеваний, даже если нет стенокардии в настоящее время. Изменения ST сегментапроисходят примерно у половины пациентов с различными заболеваниями сердца. Однако у женщин изменения ST сегмента могут происходить и без проблем с сердцем. В таких случаях, лабораторные исследования необходимы для определения степени повреждения сердца, если таковое имеется. Таким образом, может развиться одно из следующих состояний:
- Стабильная стенокардия (анализ крови или результаты других тестов не показывают каких-либо серьезных проблем и боль в груди исчезает).
 В этот период у 25 — 50% людей, со стенокардией или безболевой ишемией регистрируются нормальные показатели ЭКГ.
В этот период у 25 — 50% людей, со стенокардией или безболевой ишемией регистрируются нормальные показатели ЭКГ. - Острый коронарный синдром (ОКС). Он требует интенсивного лечения, пока не превратился в развернутый сердечный приступ. ОКС включает в себя или нестабильную стенокардию или инфаркт миокарда без подъема ST-сегмента (не Q-инфаркт миокарда). Нестабильная стенокардия является потенциально серьезным событием, при этом боль в груди постоянная, но анализы крови не выявляют маркеров сердечного приступа. При не Q-инфаркте миокарда анализы крови выявляют сердечный приступ, но повреждение сердца менее серьезно, чем при развернутом сердечном приступе.
Эхокардиограмма (ЭХОКГ)
Эхокардиограмма — это неинвазивный метод, при котором используется ультразвук для визуализации сердца. Можно определить повреждение и подвижность участков сердечной мышцы. Эхокардиография также может быть использована как тест с физической нагрузкой, для обнаружения локализации и степени повреждения сердечной мышцы во время заболевания или вскоре после выписки из больницы.
Радионуклеидные методы (стресс тест с таллием)
Позволяют визуализировать накопление радиоактивных индикаторов в области сердца. Их, как правило, вводят внутривенно. Данный метод позволяет оценить:- Степень тяжести нестабильной стенокардии, когда менее дорогостоящие диагностические методы не эффективны.
- Тяжесть хронической ишемической болезни сердца.
- Успех операции по поводу ишемической болезни сердца.
- Произошел ли сердечный приступ.
- Локализацию и степень повреждения мышцы сердца во время заболевания или вскоре после выписки из больницы после перенесенного сердечного приступа.
 Изотоп может быть прослежен в сердце с помощью специальных камер или сканеров. Изображения могут быть синхронизированы с ЭКГ. Тест проводят в покое и при физической нагрузке. При обнаружении повреждения изображение сохраняется 3 или 4 часа. Повреждения, вызванные сердечным приступом, будут сохраняться при повторном сканировании, а повреждения, вызванные стенокардией, будут нивелированы.
Изотоп может быть прослежен в сердце с помощью специальных камер или сканеров. Изображения могут быть синхронизированы с ЭКГ. Тест проводят в покое и при физической нагрузке. При обнаружении повреждения изображение сохраняется 3 или 4 часа. Повреждения, вызванные сердечным приступом, будут сохраняться при повторном сканировании, а повреждения, вызванные стенокардией, будут нивелированы.Ангиография
Ангиография является инвазивным методом. Он используется для пациентов, у которых стенокардия подтверждена стресс тестами или другими методами и для пациентов с острым коронарным синдромом. Ход процедуры:- Узкая трубка (катетер) вставляется в артерию, как правило руки или ноги, а затем проводится по сосудам до коронарных артерий.
- Контрастное вещество вводится через катетер в коронарные артерии и производится запись.
- В итоге появляются изображения коронарных артерий, на которых можно увидеть препятствия кровотоку.
Биологические маркеры
Когда клетки сердца повреждены, они выделяют различные ферменты и другие вещества в кровоток. Повышенные уровни таких маркеров повреждения сердца в крови или моче могут помочь выявить сердечный приступ у больных с тяжелой болью в груди и помочь определить тактику лечения. Подобные тесты часто выполняются в отделении неотложной помощи или в больнице при подозрении на сердечный приступ. Наиболее часто определяемые маркеры:
Повышенные уровни таких маркеров повреждения сердца в крови или моче могут помочь выявить сердечный приступ у больных с тяжелой болью в груди и помочь определить тактику лечения. Подобные тесты часто выполняются в отделении неотложной помощи или в больнице при подозрении на сердечный приступ. Наиболее часто определяемые маркеры:- тропонины. Белки сердечного тропонина Т и I высвобождаются, когда сердечная мышца повреждена. Это лучшие диагностические признаки сердечных приступов. Они могут помочь их диагностировать и подтвердить диагноз у пациентов с ОКС.
- креатинкиназы миокарда (КФК-MB). КФК-MB стандартный маркер, но чувствительность его меньше, чем у тропонина. Повышенные уровни КФК-MB могут наблюдаться у людей без сердечной патологии.
Лечение
Методы лечения сердечного приступа и острого коронарного синдрома включают в себя:- Кислородную терапию.
- Облегчение боли и дискомфорта с использованием нитроглицерина или морфина.

- Коррекция аритмии (неправильного сердечного ритма).
- Блокирование дальнейшего свертывания крови (если возможно) с использованием аспирина или клопидогреля (Плавикса), а также антикоагулянтов, таких как гепарин.
- Открытие артерии, в которой произошло нарушение коровотока, нужно произвести как можно быстрее путем проведения ангиопластики или с помощью лекарств, растворяющих тромб.
- Назначаются бета-блокаторы, блокаторы кальциевых каналов или ингибиторы ангиотензинпревращающего фермента для того, чтобы улучшить работу сердечной мышцы и коронарных артерий.
Немедленные мероприятия
Одинаковы для пациентов как с ОКС, так и с сердечным приступом.Кислород. Как правило, подается через трубку в нос или через маску.
Аспирин. Пациенту дают аспирин, если он не был принят в домашних условиях.
Лекарства для снятия симптомов:
- Нитроглицерин. Большинство пациентов будут получать нитроглицерин как во время так и после сердечного приступа, как правило, под язык.
 Нитроглицерин снижает кровяное давление и расширяет кровеносные сосуды, увеличивая приток крови к сердечной мышце. Нитроглицерин в некоторых случаях вводится внутривенно (возвратная стенокардия, сердечная недостаточность или высокое кровяное давление).
Нитроглицерин снижает кровяное давление и расширяет кровеносные сосуды, увеличивая приток крови к сердечной мышце. Нитроглицерин в некоторых случаях вводится внутривенно (возвратная стенокардия, сердечная недостаточность или высокое кровяное давление). - Морфин. Морфин не только снимает боль и уменьшает тревожность, но и расширяет кровеносные сосуды, увеличивая приток крови и кислорода к сердцу. Морфин может снизить кровяное давление и облегчить работу сердца. Могут быть использованы и другие препараты.
Устранение препятствия коронарного коровотока: экстренная ангиопластика или тромболитическая терапия
При сердечном приступе в коронарных артериях образуются сгустки, которые препятствуют коронарному коровотоку. Удаление сгустков в артериях нужно провести как можно скорее, это является наилучшим подходом к улучшению выживания и уменьшает объем повреждения сердечной мышцы. Пациенты должны поступать в специализированные медицинские центры как можно быстрее.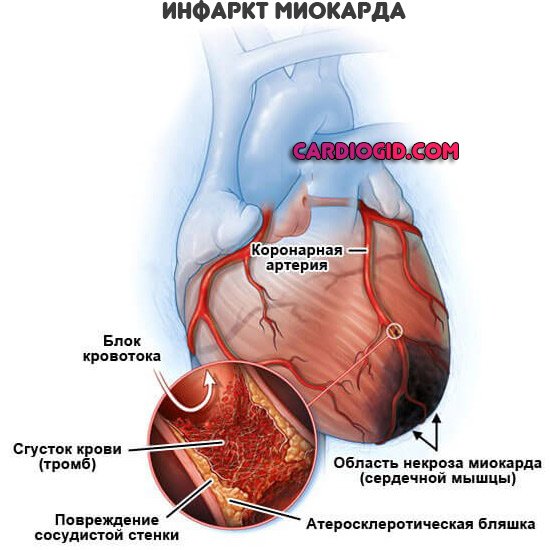
Стандартные медицинские и хирургические процедуры включают в себя:
- Ангиопластику, которая также называется чрескожным коронарным вмешательством (ЧКВ), является предпочтительной процедурой для экстренного открытия артерий. Ангиопластика должна быть выполнена оперативно для пациентов с инфарктом, предпочтительно в течение 90 минут после прибытия в больницу. В большинстве случаев в коронарную артерию помещается стент, который создает внутренний каркас и улучшает проходимость коронарной артерии.
- Тромболитики растворяют сгусток и являются стандартными лекарствами, используемыми для открытия артерий. Тромболитическая терапия должна быть проведена в течение 3 часов после появления симптомов. Пациенты, которые поступают в больницу, не имеющую возможность выполнять ЧКВ, должны получить тромболитическую терапию и быть переведены в центр, выполняющий ЧКВ, без задержки.
- Операция коронарного шунтирования (АКШ) иногда используется как альтернатива ЧКВ.

Тромболитики
Тромболитические или фибринолитические препараты рекомендуются в качестве альтернативы ангиопластике. Эти препараты растворяют сгусток, или тромб, ответственный за блок артерии и гибель сердечно-мышечной ткани.Вообще говоря, тромболизис считается хорошим выбором для пациентов с инфарктом миокарда в первые 3 часа. В идеале, эти препараты должны быть даны в течение 30 минут после прибытия в больницу, если не проводится ангиопластика. Другие ситуации, когда используются тромболитики:
- Необходимость длительной транспортировки.
- Длительный период времени до ЧКВ.
- Неуспех ЧКВ.
- У пациентов старше 75 лет.
- Если симптомы продолжаются более 12 часов.
- Беременные женщины.
- Люди, которые недавно перенесли травму (особенно черепно-мозговую травму) или операцию.

- Люди с обострением язвенной болезни.
- Пациенты, которые перенесли длительную сердечно-легочную реанимацию.
- При приеме антикоагулянтов.
- Пациенты, которые перенесли большую коровопотерю.
- Пациенты с перенесенным инсультом.
- Пациенты с неконтролируемым высоким кровяным давлением, особенно когда систолическое давление выше 180 мм.рт.ст.
Правила введения тромболитиков. Чем раньше тромболитические средства даны после сердечного приступа, тем лучше. Тромболитики наиболее эффективны в течение первых 3-хчасов. Они еще могут помочь в течение 12 часов после сердечного приступа.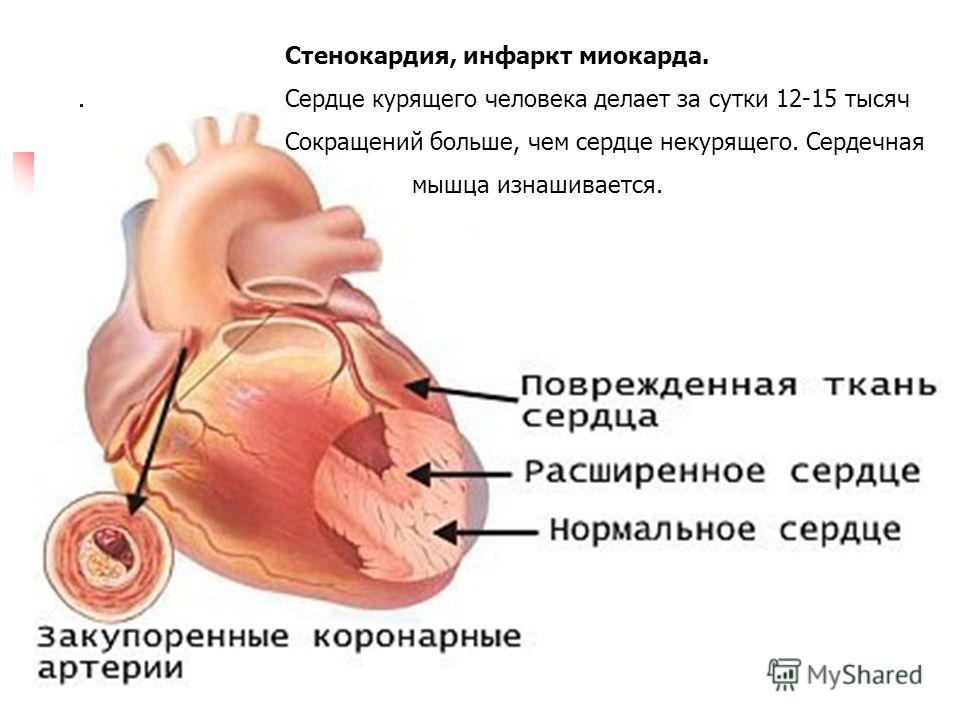
Осложнения. Геморрагический инсульт, как правило, происходит в первый день и является наиболее серьезным осложнением тромболитической терапии, но, к счастью, это происходит редко.
Процедуры по реваскуляризации: ангиопластика и шунтирование
Чрескожное коронарное вмешательство (ЧКВ), также называемое ангиопластикой, и коронарное шунтирование — это стандартные операции для улучшения коронарного кровотока. Они известны как операции реваскуляризации.- Экстренная ангиопластика / ЧКВ — это стандартная процедура при сердечных приступах и должна быть выполнена в течение 90 минут от его начала. Исследования показали, что баллонная ангиопластика и стентирование не в состоянии предотвратить сердечные осложнения у пациентов, при их проведении через 3 — 28 дней после сердечного приступа.
- Коронарное шунтирование, как правило, используется в качестве плановой операции, но может иногда проводиться после сердечного приступа, при неуспешной ангиопластике или тромболитической терапии.
 Оно, как правило, выполняется в течение нескольких дней, чтобы позволить восстановиться сердечной мышце.
Большинство же пациентов подходят для проведения тромболитической терапии или ангиопластики (хотя далеко не все центры оборудованы для ЧКВ).
Оно, как правило, выполняется в течение нескольких дней, чтобы позволить восстановиться сердечной мышце.
Большинство же пациентов подходят для проведения тромболитической терапии или ангиопластики (хотя далеко не все центры оборудованы для ЧКВ).
- Устанавливается узкий катетер (трубка) в коронарную артерию.
- Проводится восстановление просвета сосуда при раздувании маленького баллона (баллонная ангиопластика).
- После сдувания баллона просвет сосуда увеличивается.
- Чтобы сохранить просвет артерии открытым на длительное время используется устройство, называемое коронарным стентом — это расширяемая трубка из металлической сетки, которая имплантируется в артерию во время ангиопластики. Стент может состоять из голого металла, а может быть покрыт специальным препаратом, который медленно высвобождается в рядом лежащую стенку сосуда.
- Стент восстанавливает просвет сосуда.

Стенты с лекарственным покрытием, которые покрыты сиролимусом или паклитакселем, могут помочь предотвратить рестеноз. Они могут быть лучше, чем голый металлический стент для пациентов, которые пережили сердечный приступ, но они также могут увеличивать риск образования тромбов.
Очень важно для пациентов, которым имплантированы стенты с лекарственным покрытием, принимать аспирин и клопидогрель (Плавикс) как минимум 1 год после стентирования, чтобы уменьшить риск образования тромбов. Клопидогрель, как и аспирин, помогает предотвратить слипание тромбоцитов. Если по некоторым причинам пациенты не могут принимать клопидогрель наряду с аспирином после ангиопластики и стентирования, им должны имплантироваться голые металлические стенты без лекарственного покрытия. Празугрель — новый препарат, который является альтернативой клопидогрелю.
Если по некоторым причинам пациенты не могут принимать клопидогрель наряду с аспирином после ангиопластики и стентирования, им должны имплантироваться голые металлические стенты без лекарственного покрытия. Празугрель — новый препарат, который является альтернативой клопидогрелю.
Операция коронарного шунтирования (АКШ). Является альтернативой ангиопластике у больных с тяжелой стенокардией, особенно у тех, которые имеют две или более закрытые артерии. Это очень агрессивная процедура:
- Открывается грудная клетка, кровь перекачивается с помощью аппарата искусственного кровообращения.
- Во время основного этапа операции сердце останавливается.
- В обход закрытых участков артерий пришиваются шунты, которые забираются во время операции у пациента из ноги, или из руки и грудной клетки. Таким образом кровь поступает к сердечной мышце по шунтам в обход закрытых участков артерий.
 Как и когда ее следует применять после сердечного приступа, остается спорным.
Как и когда ее следует применять после сердечного приступа, остается спорным.Лечение пациентов с шоком или с сердечной недостаточностью
Тяжело больных пациентов с сердечной недостаточностью или которые находятся в состоянии кардиогенного шока (он включает в себя снижение артериального давления и другие нарушения) интенсивно лечат и наблюдают: дают кислород, вводят жидкости, регулируют кровяное давление, используется допамин, добутамин и другие средства.Сердечная недостаточность. Внутривенно вводится фуросемид. Пациентам также могут быть даны нитраты, и ингибиторы АПФ, если нет резкого снижения кровяного давления по показаниям. Может быть проведена тромболитическая терапия или ангиопластика.
Кардиогенный шок. Процедура внутриаортальной баллонной контрпульсации (ВАБК) может помочь пациентам с кардиогенным шоком при использовании в комбинации с тромболитической терапией. Используется катетер с баллоном, который надувается и спускается в аорте в определенные фазы сердечного цикла, таким образом повышая кровяное давление. Также, может быть выполнена процедура ангиопластики.
Также, может быть выполнена процедура ангиопластики.
Лечение аритмий
Аритмия — это нарушение сердечного ритма, которое может возникать в условиях дефицита кислорода и является опасным осложнением сердечного приступа. Быстрый или медленный сердечный ритм часто встречается у больных с сердечным приступом и обычно это не является опасным признаком.Экстрасистолия или очень быстрый ритм (тахикардия) могут привести к фибрилляции желудочков. Это жизнеугрожающая аритмия, при которой желудочки сердца сокращаются очень быстро, не обеспечивая достаточный сердечный выброс. Насосное действие сердца, необходимое для сохранения циркуляции крови, при этом потеряно.
Предотвращение фибрилляции желудочков. Люди, у которых развивается фибрилляция желудочков, не всегда подвергаются предупреждению аритмии и на сегодняшний день нет никаких эффективных препаратов для профилактики аритмий во время сердечного приступа.
- Уровень калия и магния должны контролироваться и поддерживаться.

- Использование бета блокаторов внутривенно и перорально может помочь предотвратить аритмии у некоторых пациентов.
- Дефибрилляторы. Пациентам, у которых развиваются желудочковые аритмии, проводится разряд электрического тока с помощью дефибриллятора для восстановления нормального ритма. Некоторые исследования показывают, что имплантируемые кардиовертеры-дефибрилляторы (ИКД) могут предотвратить дальнейшие, они используются у пациентов, у которых сохраняется риск повторения данных аритмий.
- Антиаритмические препараты. Антиаритмические препараты включают лидокаин, прокаинамид или амиодарон. Амиодарон или другой антиаритмический препарат может быть использован позже, для профилактики последующих аритмий.
 Существуют также брадиаритмии (очень медленные нарушения ритма), которые часто развиваются при сердечном приступе и могут лечиться с помощью атропина или кардиостимуляторов.
Существуют также брадиаритмии (очень медленные нарушения ритма), которые часто развиваются при сердечном приступе и могут лечиться с помощью атропина или кардиостимуляторов.Лекарственные препараты
Аспирин и другие дезагреганты Противосвертывающие препараты используются на всех этапах болезни сердца. Они делятся на антиагреганты или антикоагулянты. Их используют наряду с тромболитиками, а также для профилактики сердечного приступа. Противосвертывающая терапия связана с риском кровотечения и инсульта.Антитромбоцитарные препараты. Они подавляют склеивание тромбоцитов в крови и, следовательно, помогают предотвратить тромбообразование. Тромбоциты имеют очень маленький размер и форму диска. Они имеют важное значение для свертывания крови.
- Аспирин. Аспирин — это антитромбоцитарный препарат. Аспирин следует принимать сразу же после начала сердечного приступа. Таблетку аспирина можно либо проглотить либо разжевать. Лучше таблетку аспирина разжевать — это ускорит его действие.
 Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе.
Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе. - Клопидогрель (Плавикс) — относится к препаратам тиенопиридинового ряда, это еще один антитромбоцитарный препарат. Клопидогрель принимается либо сразу, либо после чрескожного вмешательства, и используется у пациентов с сердечными приступами, а также после начала после тромболитической терапии. Пациенты, которым имплантирован стент с лекарственным покрытием должны принимать клопидогрель вместе с аспирином по крайней мере 1 год, чтобы уменьшить риск тромбообразования. Пациентов, госпитализированные по поводу нестабильной стенокардии должны получать клопидогрель, если они не могут принимать аспирин. Клопидогрель следует также назначать пациентам с нестабильной стенокардией, для которых планируются инвазивные процедуры.
 Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.
Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку. - Ингибиторы IIb/IIIa рецепторов. Эти мощные разжижающие кровь препараты, такие как абциксимаб (Реопро), тирофибан (Агграстат). Они вводятся внутривенно в больнице, и также могут использоваться при ангиопластике и стентировании.
- Гепарин обычно назначается во время лечения вместе с тромболитической терапией в течение 2 дней или более.
- Другие внутривенного антикоагулянты, так же могут быть использованы — Бивалирудин (Ангиомакс), Фондапаринукс (Арикстра) и эноксапарин (Ловенокс).
- Варфарин (Кумадин).
Бета-блокаторы
Бета-блокаторы уменьшают потребность сердечной мышцы в кислороде, замедляют частоту сердечных сокращений и снижают артериальное давление. Они эффективны для снижения смертности от сердечно-сосудистых заболеваний. Бета-блокаторы часто даются пациентам на начальном этапе их госпитализации, иногда внутривенно. Пациенты с сердечной недостаточностью или у которых возможно развитие кардиогенного шока, не должны получать внутривенно бета блокаторы. Долгосрочный пероральный прием бета- блокаторов для пациентов с симптомной ишемической болезнью сердца, особенно после сердечных приступов, рекомендуется в большинстве случаев.
Эти препараты включают пропранолол (Индерал), карведилол (Корег), бисопролол (Зебета), ацебутолол (Сектрал), атенолол (Teнормин), лабеталол (Нормодин), метопролол, и эсмолол (Бревиблок).
Лечение сердечного приступа. Бета-блокатор метопролол может быть дан в течение первых нескольких часов после сердечного приступа, чтобы уменьшить повреждение сердечной мышцы.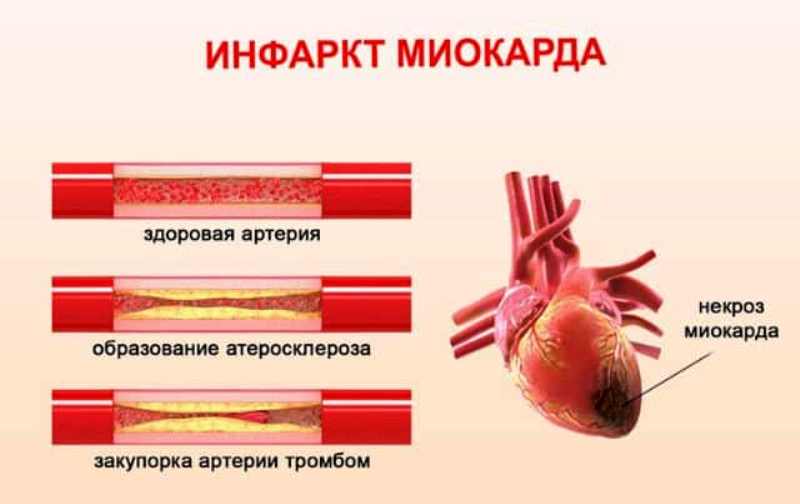
Профилактический прием после сердечного приступа. Бета-блокаторы принимаются преорально на долгосрочной основе (в качестве поддерживающей терапии) после первого сердечного приступа, чтобы помочь предотвратить повторные сердечные приступы.
Побочные эффекты бета-блокаторов включают усталость, вялость, яркие сновидения и кошмары, депрессию, снижение памяти и головокружение. Они могут снизить уровень ЛПВП («хорошего» холестерина). Бета-блокаторы делятся на препараты неселективного и селективного действия. Неселективные бета-блокаторы, такие как карведилол и пропранолол, могут привести к сокращению гладкой мускулатуры бронхов, что приводит к бронхоспазму. Пациентам с бронхиальной астмой, эмфиземой или хроническим бронхитом противопоказан прием неселективных бета-блокаторов.
Пациенты не должны резко прекращать прием этих препаратов. Резкое прекращение приема бета-блокаторов может привести к резкому увеличению частоты сердечных сокращений и повышению кровяного давления. Рекомендуется медленно уменьшать дозировку до полного прекращения приема.
Статины и другие гиполипидемические препараты, снижающие уровень холестерина
После поступления в больницу при остром коронарном синдроме или сердечном приступе, пациентам не следует прерывать прием статинов или других лекарств, если повышен уровень холестерина ЛПНП («плохого» холестерина). Некоторые врачи рекомендуют, что уровень ЛПНП должен быть ниже 70 мг / дл.
Ингибиторы ангиотензинпревращающего фермента
Ингибиторы ангиотензинпревращающего фермента (ингибиторы АПФ) являются важными препаратами для лечения пациентов перенесших сердечный приступ, особенно для пациентов с риском развития сердечной недостаточности. Ингибиторы АПФ должны быть назначены в первый же день всем пациентам с сердечным приступом, если нет противопоказаний. Пациенты с нестабильной стенокардией или острым коронарным синдромом должны получать ингибиторы АПФ, если они имеют признаки сердечной недостаточности или признаки уменьшения фракции выброса левого желудочка по данным эхокардиографии. Эти препараты также широко используются для лечения высокого кровяного давления (гипертонии) и рекомендуется в качестве первой линии терапии для людей с диабетом и повреждением почек.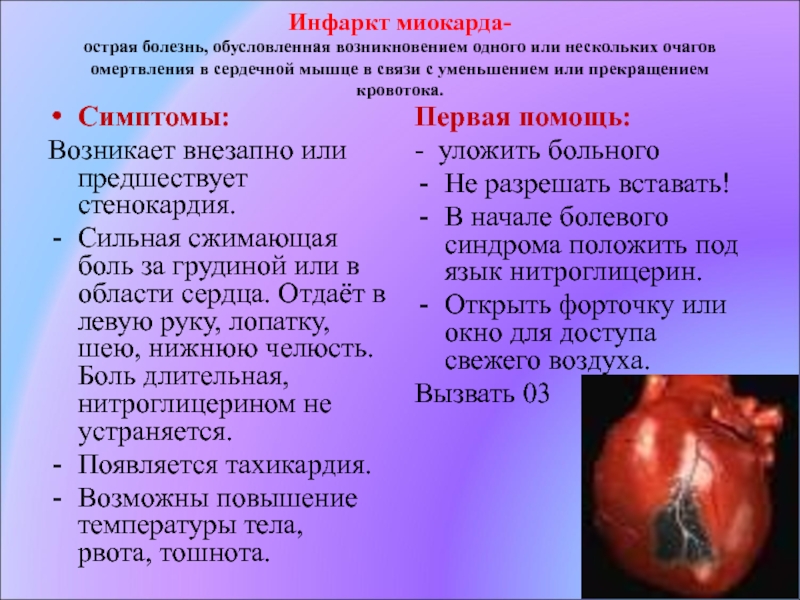
Ингибиторы АПФ включают каптоприл (Капотен), рамиприл, эналаприл (Вазотек), квинаприл (Аккуприл), Беназеприл (Лотензин), периндоприл (Ацеон) и лизиноприла (Принивил).
Побочные эффекты. Побочные эффекты ингибиторов АПФ редки, но могут включать кашель, чрезмерное падение кровяного давления и аллергические реакции.
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов могут облегчить состояние у больных с нестабильной стенокардией, чьи симптомы не уменьшаются при приеме нитратов и бета-блокаторов, или используются у пациентов, которым противопоказан прием бета-блокаторов.
Вторичная профилактика
Пациенты могут уменьшить риск повторного сердечного приступа соблюдая определенные меры профилактики, которые разъясняются при выписке из больницы. Соблюдение здорового образа жизни, в частности, определенной диеты, важны в предотвращении сердечных приступов и должно соблюдаться.Артериальное давление. Целевые цифры артериального давления должны быть менее 130/80 мм. рт.ст.
рт.ст.
Холестерин ЛПНП («плохой» холестерин) должн быть существенно меньше, чем 100 мг / дл. Все пациенты, у которых был сердечный приступ, должны получить рекомендации по приему статинов до выписки из больницы. Кроме того, важно контролировать уровень холестерина, уменьшая потребление насыщенных жиров менее 7% от общего числа калорий. Нужно увеличить употребление в пищу омега-3 жирных кислот (ими богата рыба, рыбий жир) для снижения уровеня триглицеридов.
Физические упражнения. Продолжительность 30-60 минут, 7 дней в неделю (или по крайней мере не менее 5 дней в неделю).
Снижение веса. Комбинация физических упражнений со здоровой диетой, богатой свежими фруктами, овощами и обезжиренными молочными продуктами помогает снизить вес. Ваш индекс массы тела (ИМТ) должно быть 18,5-24,8. Окружность талии также фактор риска развития сердечного приступа. Окружность талии у мужчин должна быть меньше 40 дюймов (102 см) у женщин меньше, чем 35 дюймов (89 сантиметров).
Курение.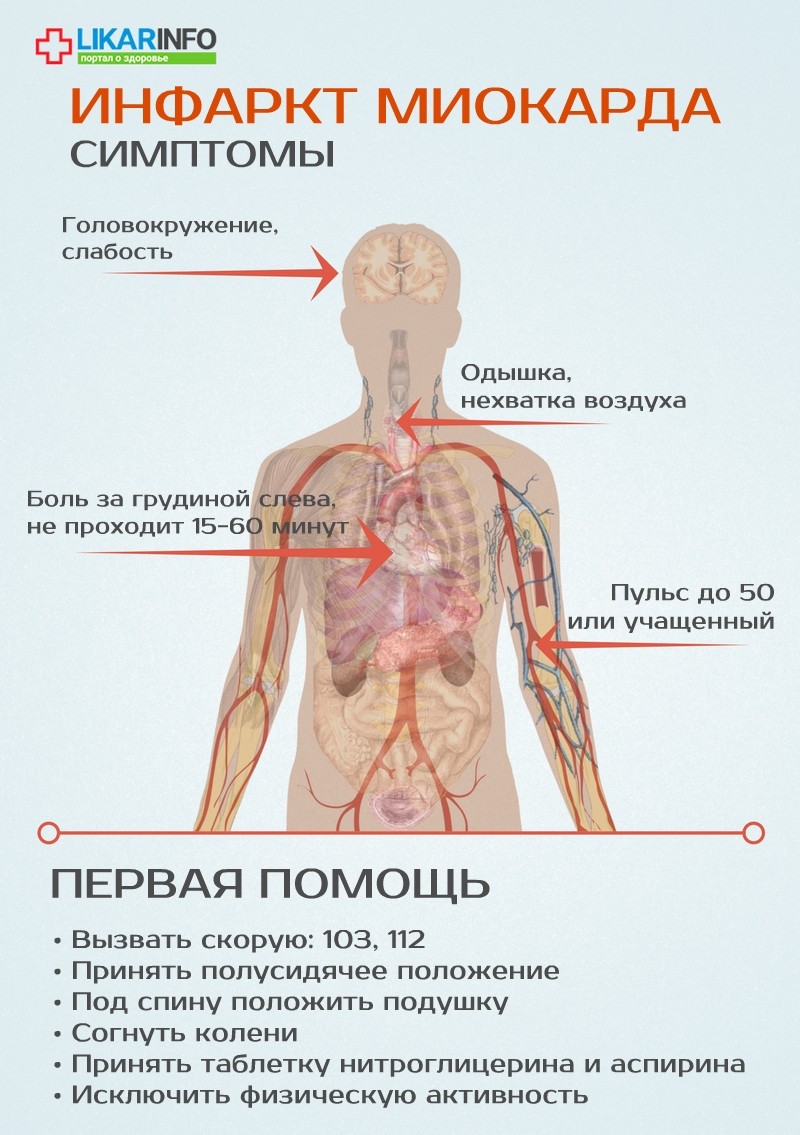 Категорически важно бросить курить. Кроме того, нужно избегать воздействия табачного дыма (пассивного курения).
Категорически важно бросить курить. Кроме того, нужно избегать воздействия табачного дыма (пассивного курения).
Дезагреганты. Ваш врач может порекомендовать вам принимать аспирин (75-81 мг)на ежедневной основе. Если вам был имплантирован стент с лекарственным покрытием вы должны принимать клопидогрель (Плавикс) или празугрель (Эффиент) наряду с аспирином по крайней мере 1 год после операции. (Аспирин также рекомендован для некоторых пациентов в качестве первичной профилактики развития сердечного приступа).
Другие лекарства. Ваш врач может порекомендовать вам принимать ингибиторы АПФ или бета-блокаторы на постоянной основе. Важно также ежегодно прививаться от гриппа.
Реабилитация. Физическая реабилитация
Физическая реабилитация является чрезвычайно важной после перенесенного сердечного приступа. Реабилитация может включать:- Ходьбу. Пациент обычно сидит в кресле на второй день, и начинает ходить на второй или третий день.
- Большинство пациентов обладают низким уровнем толерантности к физической нагрузке на раннем этапе их восстановления.

- Через 8-12 недель, многие пациенты, даже с сердечной недостаточностью, ощущают пользу от упражнений. Рекомендации по физической нагрузке также даются при выписке.
- Пациенты обычно возвращаются к работе примерно через 1-2 месяца, хотя сроки могут варьироваться в зависимости от тяжести состояния.
Эмоциональная реабилитация
Депрессия встречается у многих пациентов, с ОКС и сердечным приступом. Исследования показывают, что депрессия является основным предиктором смертности как для женщин, так и для мужчин. (Одной из причин может быть то, что пациенты с депрессией менее регулярно принимают свои лекарства).Психотерапия, особенно когнитивно-поведенческая терапия, может быть очень полезна. Для некоторых пациентов может быть целесообразным прием определенных видов антидепрессантов.
Для некоторых пациентов может быть целесообразным прием определенных видов антидепрессантов.
Информация предоставлена сайтом: www.sibheart.ru
Инфаркт миокарда
Сегодня нет ни одного человека, который бы не слышал о губительном влиянии на здоровье инфаркта миокарда. Что это такое, последствия, к которым может привести это состояние, а также какую помощь можно оказать больному, будет подробно рассмотрено в данной статье.
Что такое инфаркт миокарда
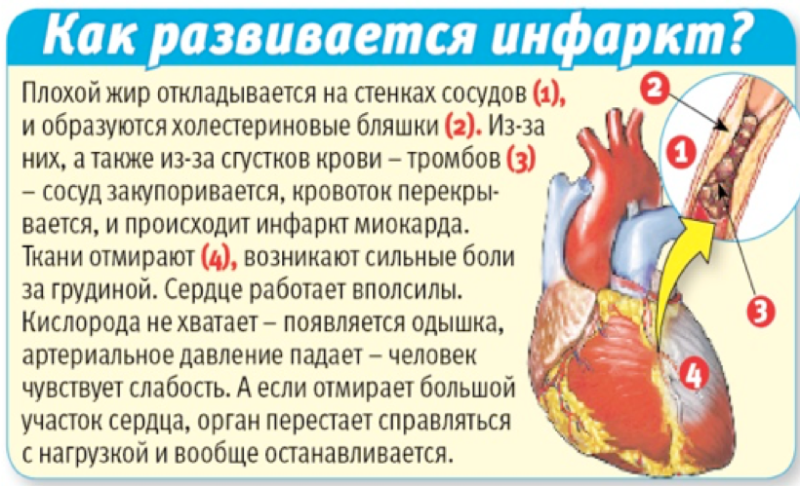
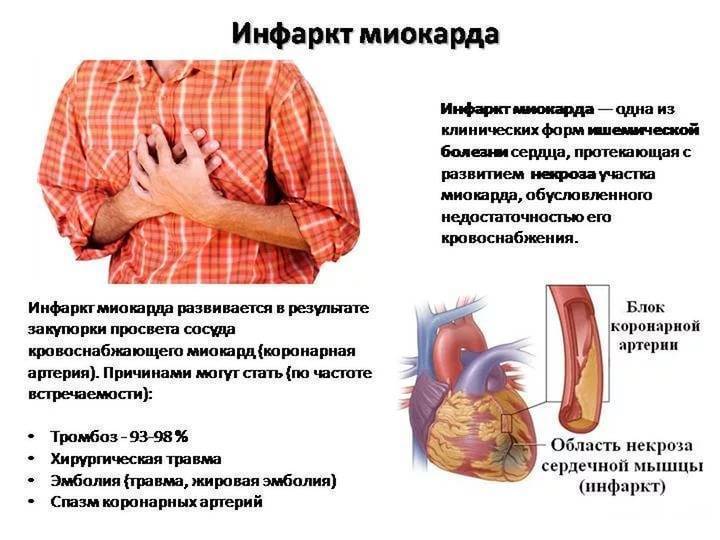
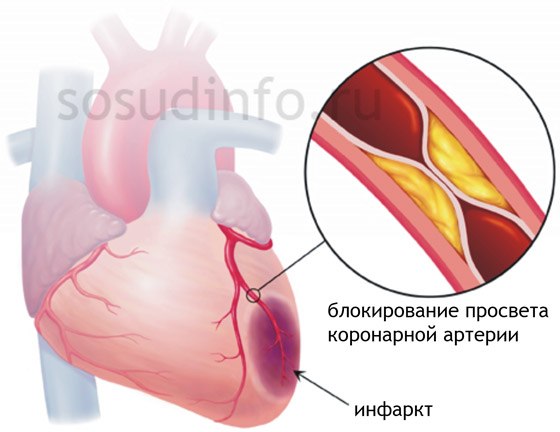
Под этим понятием понимается некроз части сердечной мышцы, имеющий необратимое течение для пациента с диагнозом «инфаркт миокарда». Мышечная ткань сердца постоянно требует поступления кислорода для нормальной работы. Если же кровообращение затруднено или вовсе прекратилось из-за возникшего в коронарной артерии препятствия, то миокард отмирает. В подавляющем большинстве случаев причиной возникновения инфартка миокарда служит атеросклероз сосудов. Как правило, он сопровождается острым тромбозом, чему способствует высокая вязкость крови у таких больных.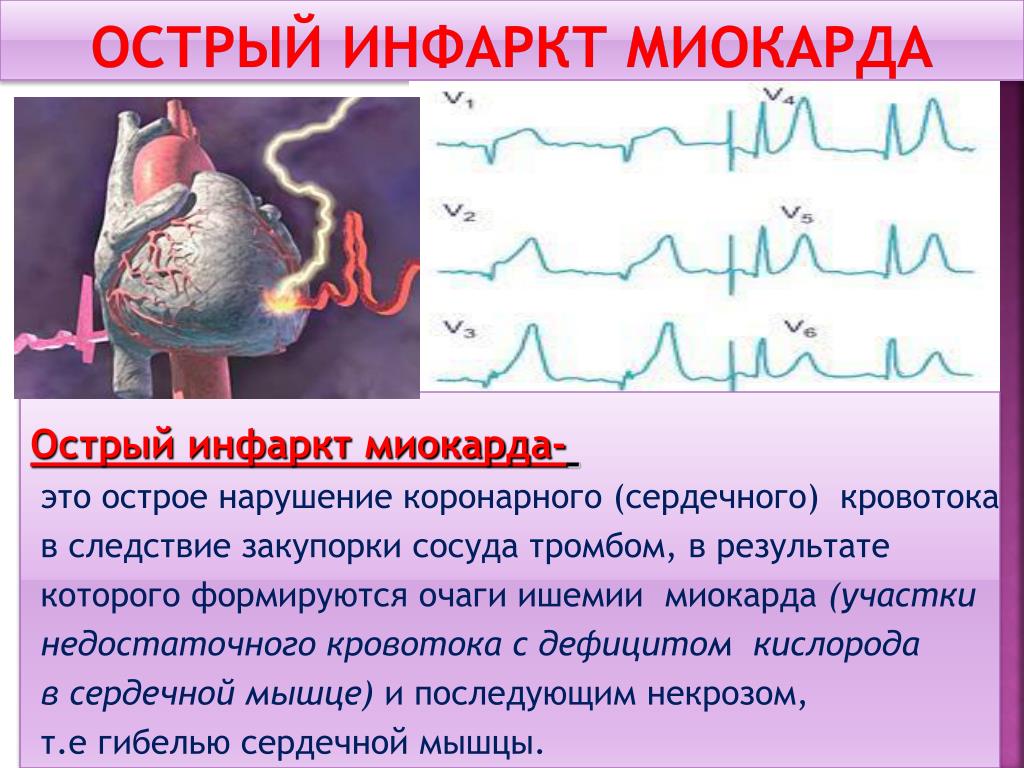
Только 5 % случаев приходится на внезапный длительный спазм артерии, не связанный с атеросклерозом. Еще реже болезнь инфаркт миокарда возникает как следствие других патологий: артериитов, инфекционных эндокардитов и др.
Факторы риска
К наиболее серьезным факторам риска возникновения этой болезни относятся следующие:
- малоподвижный образ жизни,
- избыточный вес,
- курение,
- гипертония,
- наследственность,
- употребление алкоголя,
- возраст,
- мужской пол,
- стрессы.
Известно, что инфаркт миокарда у мужчин от 40 до 60 лет развивается в 3 раза чаще, чем у женщин того же возраста. В более старшей возрастной категории показатели риска вожзникновения и развития инфартка миокарда примерно одинаковые. Это объясняется тем, что причиной инфаркта миокарда обычно является атеросклероз, который у представителей сильного пола развивается на 10 лет раньше.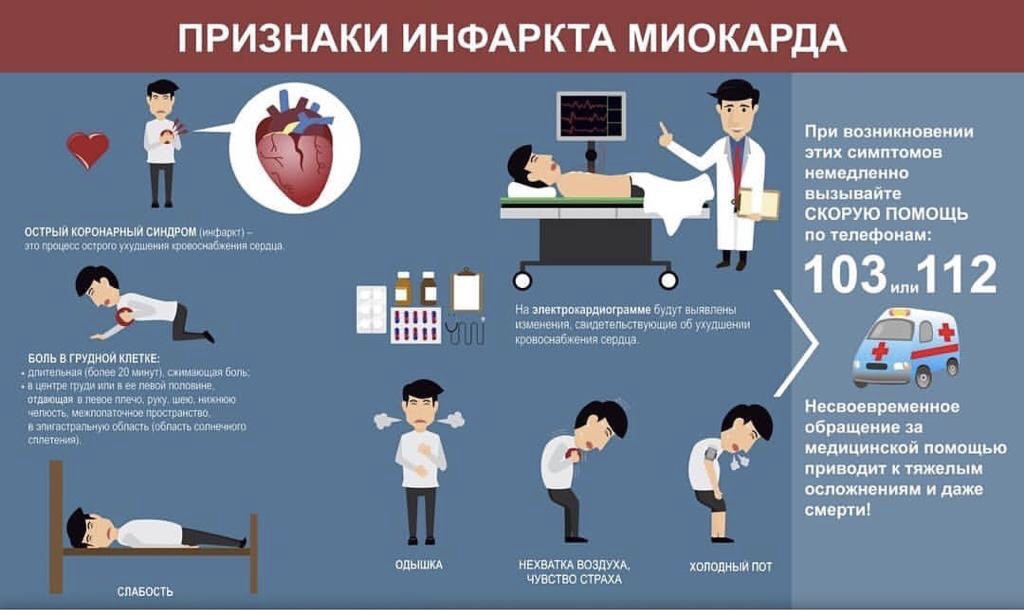
Как проходит инфаркт миокарда
У инфаркта миокарда симптомы весьма специфичные. Около 43 % мужчин и женщин сталкиваются с неожиданным приходом приступа, остальные же ощущают различный по длительности период, в который прогрессирует стенокардия.
Симптомы зависят от стадии инфаркта миокарда, которая имеет место в конкретный момент.
Формы инфарка миокарда
- Предынфарктная стадия характеризуется сильными приступами стенокардии, которые становятся гораздо чаще, чем обычно. Она может длиться от нескольких часов до нескольких недель.
- Стадия острого инфартка миокарда начинается возникновением ишемии и заканчивается некрозом мышцы сердца. Длительность обычно 20 минут — 2 часа. В это время пациенты страдают сильнейшими приступообразными болями в области груди, которые могут отдавать в левую часть тела и между лопаток. Острота боли напрямую зависит от распространенности процесса. Если речь идет об обширном инфаркте миокарда, то боль становится невыносимой.
 Человек ощущает страх смерти и слабость, ему не хватает воздуха. Снять боль нитроглицерином при оказании первой помощи не удается.
Человек ощущает страх смерти и слабость, ему не хватает воздуха. Снять боль нитроглицерином при оказании первой помощи не удается. - Острая стадия отсчитывается от образования некроза до появления миомаляции — расплавления пораженной мышцы. Средняя протяженность стадии — 2-14 суток. Боль уходит, но возникает лихорадка, которая является следствием некроза и воспаления в организме. Артериальное давление обычно падает, нарастает сердечная недостаточность. Сохраняющиеся боли бывают признаком эндокардита и других осложнений.
- Подострая стадия наступает в момент запуска процессов организации рубца. На месте омертвевшей ткани образуется грануляционная. Продолжительность — от 4 до 8 недель. Никаких болезненных ощущений при нормальном течении без осложнений нет, температура также спадает. Тахикардия уходит, а признаки сердечной недостаточности смягчаются.
- Постинфарктная стадия представляет собой постепенную адаптацию организма к новым условиям, рубец созревает, рабочие участки сердца берут на себя возросшие нагрузки.
 Больной нуждается в полноценной реабилитации, чтобы вернуться в привычный ритм жизни.
Больной нуждается в полноценной реабилитации, чтобы вернуться в привычный ритм жизни.
Признаки инфаркта миокарда у мужчин и женщин одинаковы. Чем раньше пациент окажется в специализированной клинике, где ему назначат соответствующее лечение, тем благоприятнее будет прогноз.
Нетипичные формы
Выделяют несколько форм инфаркта миокарда, которые отличаются нетипичным течением:
- гастритическую форму — характеризуется болью в животе в области желудка. При пальпаторном исследовании брюшная стенка бывает напряжена и болезненна;
- астматическую форму — очень походит на приступ бронхиальной астмы. Ее главный признак — сухой кашель и навязчивое ощущение заложенности в груди;
- безболевую форму — сердце при инфаркте миокарда этого типа беспокоит пациента не болью, а ощущением дискомфорта, у человека нарушается сон, падает настроение. Он отмечает у себя обильное потоотделение. Последствия у такой формы более тяжелые.
Описанные симптомы могут указывать также и на другие болезни, поэтому следует незамедлительно обратиться за помощью к врачам, чтобы не упустить время.
Осложнения
Существует множество осложнений инфаркта миокарда, самые распространенные из которых следующие:
- аритмия,
- сердечная недостаточность,
- артериальная гипертония,
- механическое повреждение сердечных структур,
- регулярно повторяющиеся боли.
Все они являются смертельно опасными и требуют обязательного врачебного вмешательства.
Вероятность появления осложнений зависит от ряда факторов:
- степени повреждения мышцы. Обширные по площади повреждения влекут за собой и более серьезные осложнения;
- местонахождения поврежденного участка. Чаще всего поражается передняя область левого желудочка;
- длительности восстановления кровотока в сосуде. Раннее оказание медицинской помощи помогает остановить патологический процесс и уберечь ткани от повреждения.
Предвидеть, у кого разовьются осложнения, а у кого нет, невозможно, так как заболевание протекает непредсказуемо.
Диагностика
Для диагностики инфаркта миокарда используются различные методы исследования. Если заболевание протекает типично, то распознать его можно по явной клинике.
Используются также инструментальные и лабораторные методы исследования:
- ЭКГ — для заболевания характерны специфические изменения на кардиограмме;
- общий анализ крови — отмечается высокая СОЭ и лейкоцитоз;
- анализ на С-реактивный белок, уровень фибриногена;
- анализ на маркеры гибели клеток миокарда, присутствующие в крови.
Дифференцируют инфаркт при диагностике со стенокардией, плевритом, невралгией и другими состояниями, характеризующимися болью в районе сердца.
Лечение
Для лечения инфаркта миокарда используются консервативные и хирургические методы. Его целью является скорейшее восстановление кровообращения в мышце. Первая помощь при инфаркте миокарда до приезда врачей заключается в обеспечении больному покоя. Его нужно уложить так, чтобы голова была приподнята. Из лекарств разрешены нитроглицерин и аспирин. Более серьезные препараты будут назначены в больнице.
Его нужно уложить так, чтобы голова была приподнята. Из лекарств разрешены нитроглицерин и аспирин. Более серьезные препараты будут назначены в больнице.
В некоторых случаях пациенту делают операцию по стентированию после инфаркта миокарда или ангиопластику коронарной артерии.
После перенесенного инфаркта миокарда реабилитация поможет быстрее восстановить силы. Врачи применяют фармакологические средства, ЛФК, физиотерапию, массаж, психотерапевтические методы.
Профилактикой инфаркта миокарда является отказ от вредных привычек, физическая активность, рациональное питание, коррекция собственного веса до возрастной нормы.
Прогноз
Прогноз инфаркта миокарда у женщин и мужчин одинаков. Он зависит от благополучия протекания первых суток после начала заболевания. Чем сильнее пострадала сердечная мышца, тем выше риск трагического исхода.
Так же смотрите по теме:
Предотвратите инфаркт миокарда — Официальный сайт Администрации Санкт‑Петербурга
Инфаркт миокарда — это очаговый некроз (омертвение) сердечной мышцы (миокарда), обусловленный более или менее длительным прекращением доступа крови к миокарду.
В основе этого процесса лежит нарушение проходимости одной из коронарных (венечных) артерий сердца, пораженных атеросклерозом, которая приводит к коронарной недостаточности сердца.
Атеросклероз — это длительный процесс, который постепенно ведет к сужению сосудов, замедлению тока крови.
Инфаркт – самое тяжелое проявление ишемической болезни сердца.
Нарушение проходимости коронарных артерий может произойти в результате закупорки артерии тромбом или из-за резкого его сужения — спазма.
Причины инфаркта
· Тромбоз, тромбоэмболия+атеросклероз.
· Атеросклероз + нервно-психическое напряжение, физическая нагрузка.
· Стресс. В результате стресса происходит выброс катехоламинов, которые усиливают и учащают сердечные сокращения, вызывающих сужение сосудов, в результате возникает хроническая гипоксия тканей и органов.
· Курение.
· Злоупотребление алкоголем.
Инфаркт чаще возникает у мужчин в возрасте 40-60 лет, а иногда и у более молодых. Заболевают чаще лица ведущие малоподвижный образ жизни, склонные к атеросклерозу, гипертонической болезни, ожирению, диабету и другим нарушениям обмена веществ.
Заболевают чаще лица ведущие малоподвижный образ жизни, склонные к атеросклерозу, гипертонической болезни, ожирению, диабету и другим нарушениям обмена веществ.
Клиника включает 2 синдрома:
1. Болевой синдром (условно)
2. Резапционно-некротический синдром (условно).
Болевой синдром — это клиническое проявление развивающегося очага некроза. (1-ая стадия некроза).
Типичный болевой синдром — это боль в области сердца, жгучая, давящая, иррадиирующая шире, чем при стенокардии в левую руку, правую, челюсть. Нет положения, успокаивающего боль. Боль нарастающая, больной бледный, появление липкого холодного пота, цвет кожных покровов серо-бледный, потом восковидный, может быть одутловатое лицо, аритмия. Систолическое давление падает, диастолическое остается на одном уровне или поднимается. Уменьшение расстояния АД между систолическим и диастолическим — признак инфаркта. Пульс слабый, нитевидный. Тоны глухие.
Тоны глухие.
Атипичный болевой синдром.
· 1-ая группа — Гастралгическая боль, изжога, слабость, рвота через 5-10 мин после еды, как правило сопровождается нарушением стула, вздутием живота.
· 2-ая группа — Безболевой синдром, по типу приступа сердечной астмы (status astmaticus), удушье, клокочущее дыхание.
Инфаркт может протекать в следующих формах:
· Аритмическая форма — пока аритмия не купирована, больного надо лечить как при инфаркте.
· Форма преходящего мозгового кровообращения.
· Бессимптомная форма — жалоб нет.
Осложнения инфаркта миокарда
При отсутствии своевременного лечения инфаркт миокарда может привести к острой сердечной недостаточности, кардиогенному шоку, разрыву сердца, нарушениям сердечного ритма и другим опасным состояниям.
Осложнения, связанные с инфарктом миокарда, требуют неотложной медицинской помощи.
При появлении описанных выше симптомов, необходимо в срочном порядке вызвать скорую помощь. Оказать первую помощь — придать человеку удобное сидячее или лежачее положение, дать нитроглицерин (его рассасывают под языком) и корвалол (30-40 капель внутрь).
Профилактика инфаркта
Профилактикой инфаркта миокарда является ежегодная диспансеризация и своевременная адекватная терапия хронических заболеваний, таких как ишемическая болезнь сердца, гипертоническая болезнь, атеросклероз и др.
Что происходит во время сердечного приступа?
Во время сердечного приступа кровоток к сердечной мышце блокируется. Чаще всего это происходит из-за ишемической болезни сердца.
Узнайте, как работает сердце, как факторы риска способствуют сердечному приступу и насколько важно снизить факторы риска.
После лечения сердечного приступа в больнице легко подумать, что проблема решена — сердечный приступ закончился и покончил с ним.Однако сердечный приступ обычно является симптомом основной проблемы со здоровьем сердца, такой как ишемическая болезнь сердца (ИБС).
Что такое ишемическая болезнь сердца?
Большинство сердечных приступов вызвано ишемической болезнью сердца (также называемой атеросклерозом). Это когда в коронарных артериях постепенно образуются жировые полосы (бляшки). Это артерии, которые доставляют насыщенную кислородом кровь к сердечной мышце. Накопление жирных полос со временем приводит к сужению и жесткости коронарных артерий.
По мере того, как коронарные артерии сужаются, насыщенной кислородом крови становится все труднее достигать сердечной мышцы, что иногда вызывает боль и дискомфорт, известный как стенокардия.
Если кусок бляшки треснет, это может вызвать образование сгустка крови и блокирование коронарной артерии, перекрывая кровоснабжение части сердечной мышцы.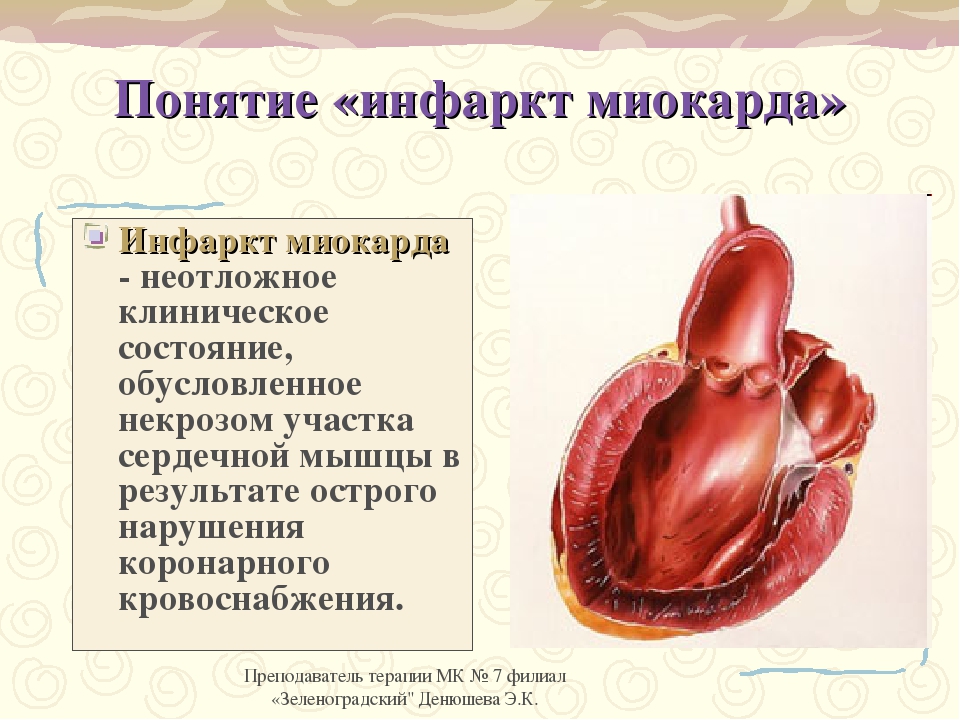 Это вызывает сердечный приступ.
Это вызывает сердечный приступ.
Симптомы сердечного приступа, которые вы чувствуете во время сердечного приступа, вызваны недостатком кислорода в сердечной мышце. Это предотвращает нормальное биение вашего сердца.
Причины ишемической болезни сердца
Когда вы молоды, ваши коронарные артерии обычно имеют гладкие здоровые стенки. С возрастом внутренняя оболочка коронарных артерий подвергается атаке таких факторов риска, как токсины сигаретного дыма, механические травмы от высокого кровяного давления, высокий уровень холестерина или сахара в крови из-за диеты с высоким содержанием насыщенных жиров и сахаров, а также недостаток физических упражнений . Эти травмы запускают цепочку событий, которые приводят к накоплению жирных полос в коронарных артериях.
Известно, что существует ряд факторов, повышающих риск ишемической болезни сердца. Некоторые факторы риска, с которыми вы ничего не можете поделать, включают возраст, этническую принадлежность, пол, личный или семейный анамнез сердечного приступа или инсульта.
Другие факторы риска в ваших силах изменить, такие как курение, высокий уровень холестерина, высокий уровень сахара в крови (диабет), высокое кровяное давление, избыточный вес, отсутствие физической активности, плохое питание и плохое психическое здоровье и благополучие.
Есть выбор, который вы можете сделать сегодня, чтобы лучше управлять своим заболеванием коронарной артерии и помочь снизить риск повторного сердечного приступа.
Может ли у вас еще один сердечный приступ?
После сердечного приступа вы рискуете заболеть еще одним. Многие люди не распознают свой следующий сердечный приступ, поскольку ощущения от него могут отличаться от первого.
Если вы думаете, что у вас может быть сердечный приступ, и он у вас уже был:
- Остановитесь и отдохните. Расскажите кому-нибудь о своем самочувствии.
- Если вы принимаете лекарства от стенокардии и симптомы не исчезли в течение 10 минут, или если симптомы серьезны или ухудшаются,
- Наберите 111 и попросите скорую помощь.
 Если есть инструкции и есть аспирин, примите его.
Если есть инструкции и есть аспирин, примите его.
Симптомы сердечного приступа, риск и восстановление
Что такое сердечный приступ?
Сердечный приступ, также называемый инфарктом миокарда, случается, когда часть сердечной мышцы не получает достаточно крови.
Чем больше времени проходит без лечения для восстановления кровотока, тем сильнее поражается сердечная мышца.
Ишемическая болезнь сердца (ИБС) является основной причиной сердечного приступа.Менее распространенной причиной является сильный спазм или внезапное сокращение коронарной артерии, которое может остановить приток крови к сердечной мышце.
Каковы симптомы сердечного приступа?
Основные симптомы сердечного приступа:
- Боль или дискомфорт в груди. Большинство сердечных приступов связаны с дискомфортом в центральной или левой части грудной клетки, который длится более нескольких минут или проходит и возвращается.
 Дискомфорт может ощущаться как дискомфортное давление, сдавливание, ощущение полноты или боли.
Дискомфорт может ощущаться как дискомфортное давление, сдавливание, ощущение полноты или боли. - Чувство слабости, головокружения или обморока. Вы также можете покрыться холодным потом.
- Боль или дискомфорт в челюсти, шее или спине.
- Боль или дискомфорт в одной или обеих руках или плечах.
- Одышка. Это часто сопровождается дискомфортом в груди, но одышка может предшествовать дискомфорту в груди.
Другие симптомы сердечного приступа могут включать необычную или необъяснимую усталость, тошноту или рвоту.У женщин больше шансов иметь эти другие симптомы. Узнайте больше о женщинах и сердечных заболеваниях.
Позвоните 9-1-1, если вы заметили симптомы сердечного приступа.
Если вы заметили симптомы сердечного приступа у себя или у кого-то еще, немедленно позвоните 9-1-1 . Чем раньше вы попадете в отделение неотложной помощи, тем раньше вы сможете получить лечение, чтобы уменьшить повреждение сердечной мышцы. В больнице медицинские работники могут провести тесты, чтобы узнать, случается ли сердечный приступ, и выбрать лучшее лечение.
В больнице медицинские работники могут провести тесты, чтобы узнать, случается ли сердечный приступ, и выбрать лучшее лечение.
В некоторых случаях сердечный приступ требует сердечно-легочной реанимации (СЛР) или электрического разряда (дефибрилляции) сердца, чтобы сердце снова работало. Прохожие, обученные использованию СЛР или дефибриллятора, могут помочь, пока не прибудет персонал скорой помощи.
Помните, шансы на выживание после сердечного приступа тем выше, чем раньше начнется неотложная помощь.
Сердечный приступ (инфаркт миокарда)
Обзор
Что такое сердечный приступ?
Сердечный приступ или инфаркт миокарда (ИМ) — это необратимое повреждение сердечной мышцы.«Мио» означает мышцу, «кардиальный» относится к сердцу, а «инфаркт» означает отмирание ткани из-за отсутствия кровоснабжения.
Что происходит во время сердечного приступа?
Сердечный приступ происходит, когда одна или несколько ваших коронарных артерий внезапно блокируются, останавливая поток крови к сердечной мышце и повреждая ее, вызывая сердечный приступ. Давайте вернемся и узнаем больше о ваших коронарных артериях.
Ваши коронарные артерии представляют собой сеть кровеносных сосудов, которые окружают вашу сердечную мышцу и снабжают ее кровью, богатой кислородом и питательными веществами.Ваша сердечная мышца нуждается в постоянном поступлении кислорода и питательных веществ для работы. Со временем иногда одна или несколько коронарных артерий сужаются из-за накопления холестерина и жировых отложений (так называемых бляшек) на внутренних стенках. Это называется ишемической болезнью сердца. Когда приток крови к сердцу ограничен, это может вызвать боль в груди, называемую стенокардией. Когда одна или несколько коронарных артерий полностью заблокированы, может произойти сердечный приступ
###
Симптомы и причины
Каковы симптомы сердечного приступа?
Симптомы сердечного приступа включают:
- Стенокардия : боль или дискомфорт в груди в центре груди; также описывается как чувство тяжести, стеснения, давления, боли, жжения, онемения, полноты или сдавливания, которое длится более нескольких минут или проходит и возвращается.
 Иногда это ошибочно принимают за несварение желудка или изжогу.
Иногда это ошибочно принимают за несварение желудка или изжогу. - Боль или дискомфорт в других областях верхней части тела, включая руки, левое плечо, спину, шею, челюсть или живот.
- Проблемы с дыханием или ощущение одышки.
- Потливость или «холодный пот».
- Чувство полноты, несварения или удушья (может ощущаться как «изжога»).
- Тошнота или рвота.
- Бред, головокружение, сильная слабость или беспокойство.
- Учащенное или нерегулярное сердцебиение.
Если у вас есть какие-либо из этих симптомов, и они длятся более 5 минут, ОБРАТИТЕСЬ ЗА СКОРОЙ ПОМОЩЬЮ (ЗВОНИТЕ 911) БЕЗ ЗАДЕРЖКИ . Эти симптомы могут быть признаком сердечного приступа, и вам необходимо как можно скорее лечиться.
Отличаются ли симптомы сердечного приступа у женщин?
Хотя большинство женщин и мужчин сообщают о симптомах боли в груди при сердечном приступе, женщины несколько чаще, чем мужчины, сообщают о необычных симптомах. Те, у кого наблюдаются более неопределенные или менее типичные «сердечные» симптомы, сообщили следующее:
Те, у кого наблюдаются более неопределенные или менее типичные «сердечные» симптомы, сообщили следующее:
- Боль в верхней части спины или плеча.
- Боль в челюсти или боль, распространяющаяся на челюсть.
- Давление или боль в центре груди.
- Головокружение.
- Боль, которая распространяется на руку.
- Необычная усталость в течение нескольких дней.
Если у вас возникнут какие-либо из этих признаков сердечного приступа, позвоните в службу неотложной помощи (911). Не ждите, пока ваши симптомы «исчезнут». Раннее распознавание и лечение сердечного приступа может снизить риск сердечного приступа. Даже если вы не уверены, что ваши симптомы — сердечный приступ, пройдите обследование.
Лучшее время для лечения сердечного приступа — в течение одного часа после появления первых симптомов. Ожидание медицинской помощи всего пару часов может ограничить варианты лечения, увеличить повреждение сердечной мышцы и уменьшить ваши шансы на выживание.
Диагностика и тесты
Как диагностируется сердечный приступ?
Когда прибудет бригада неотложной помощи, они спросят вас о ваших симптомах и начнут вас оценивать.Могут быть назначены многие тесты, чтобы определить, не было ли у вас сердечного приступа. К ним относятся:
ЭКГ в 12 отведениях
Это один из первых тестов, которые будут выполнены. Часто парамедики делают это на месте или по дороге в больницу. ЭКГ в 12 отведениях (также известная как ЭКГ или электрокардиограмма) может помочь определить, какой тип сердечного приступа и где он произошел.
Кроме того, можно наблюдать за вашим пульсом и ритмом. Вы также будете подключены с помощью проводов к прикроватному монитору для непрерывного контроля вашего пульса и ритма.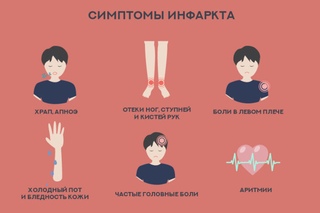
Исследования крови
Кровь может быть взята для измерения уровней биохимических маркеров. Эти маркеры находятся внутри клеток вашего тела и необходимы для их функции. Когда клетки сердечной мышцы повреждаются, их содержимое, включая маркеры, попадает в кровоток. Измеряя уровни этих маркеров, врач может определить размер сердечного приступа и приблизительно время начала сердечного приступа. Также могут быть выполнены другие анализы крови.
Эхокардиограмма (эхо)
Echo можно использовать во время и после сердечного приступа, чтобы узнать, как работает сердце, и определить, какие области сердца не работают нормально. Эхо также полезно, чтобы увидеть, были ли повреждены какие-либо структуры сердца (клапаны, перегородка и т. Д.) Во время сердечного приступа.
Катетеризация сердца (катетеризация)
Катетеризация сердца (катетеризация) может проводиться в первые часы сердечного приступа, если лекарства не снимают ишемию или симптомы.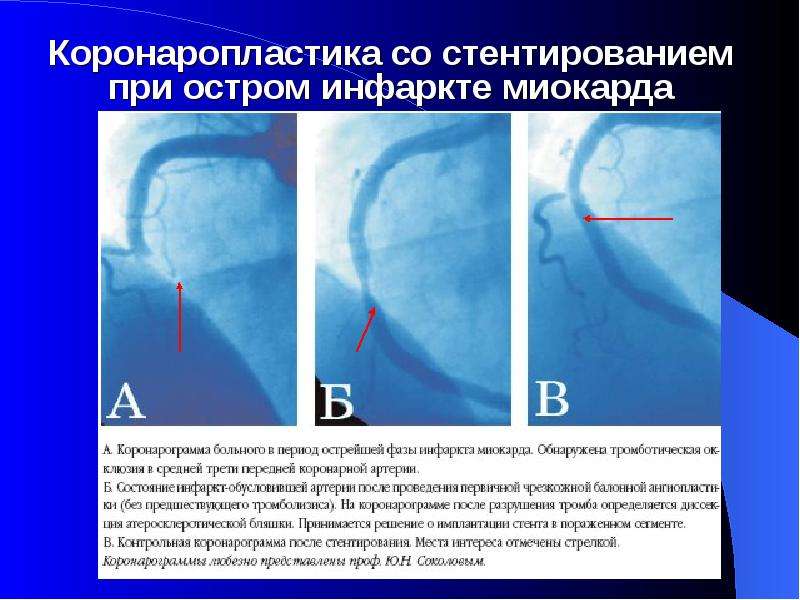 Катетер может использоваться для непосредственной визуализации заблокированной артерии и выбора процедуры (например, ангиопластики, установки стента или шунтирования коронарной артерии).
Катетер может использоваться для непосредственной визуализации заблокированной артерии и выбора процедуры (например, ангиопластики, установки стента или шунтирования коронарной артерии).
Ведение и лечение
Как лечится сердечный приступ?
Лечение сердечного приступа начинается немедленно.Цель лечения — быстро вылечить и ограничить повреждение сердечной мышцы.
Лекарства
Цели медикаментозной терапии — разбить или предотвратить образование тромбов, предотвратить скопление тромбоцитов и прилипание к бляшке, стабилизировать бляшку и предотвратить дальнейшую ишемию. Эти лекарства необходимо дать как можно скорее (в течение 30 минут с момента появления симптомов сердечного приступа), чтобы уменьшить степень повреждения сердечной мышцы.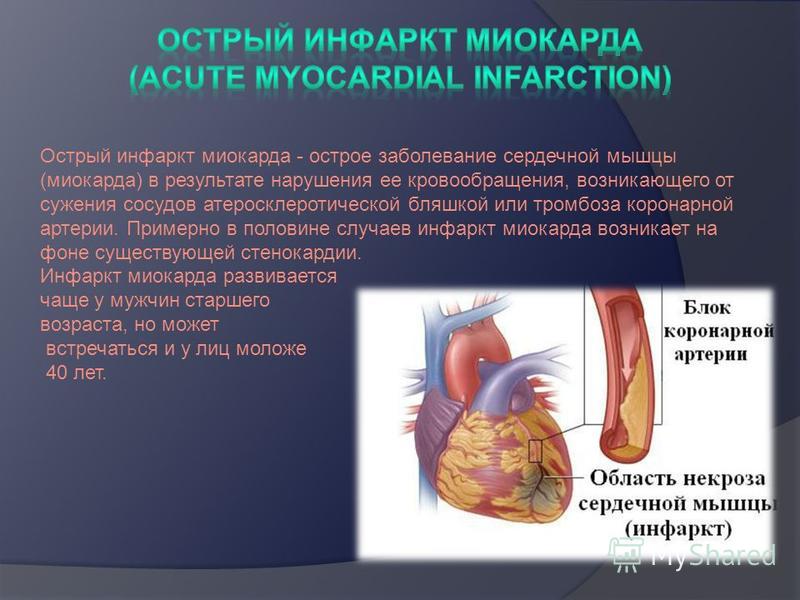 Чем дольше откладывается начало приема этих препаратов, тем больше вреда и меньше пользы они могут принести.
Чем дольше откладывается начало приема этих препаратов, тем больше вреда и меньше пользы они могут принести.
Тромболитические препараты используются для разрушения сгустков, блокирующих артерию
Лекарства, назначаемые сразу после начала сердечного приступа, могут включать:
- Аспирин
- Тромболитическая терапия («разрушители тромбов»)
- Гепарин
- Антиагрегантные препараты прочие
- Любая комбинация вышеперечисленного
Другие препараты, принимаемые во время или после сердечного приступа, уменьшают работу вашего сердца, улучшают работу сердца, расширяют или расширяют ваши кровеносные сосуды, уменьшают вашу боль и защищают от любых опасных для жизни сердечных ритмов.Ваш врач пропишет вам соответствующие лекарства.
Интервенционные процедуры
Во время или вскоре после сердечного приступа вы можете пойти в лабораторию катетеризации сердца, чтобы непосредственно оценить состояние вашего сердца, артерий и степень сердечного повреждения.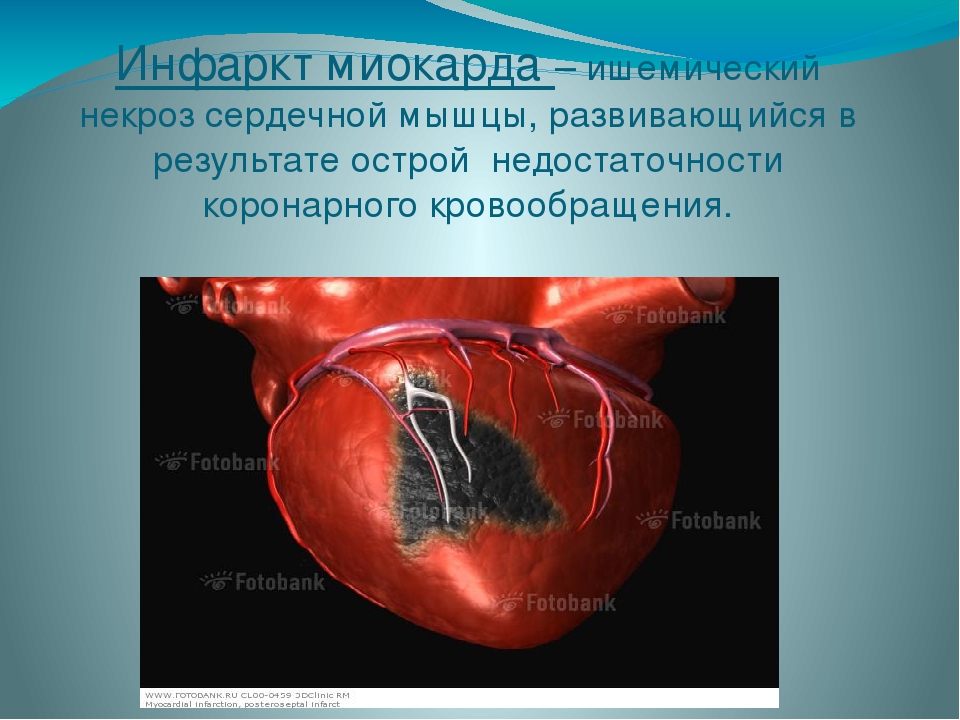 В некоторых случаях используются процедуры (такие как ангиопластика или стенты), чтобы открыть ваши суженные или заблокированные артерии. Эти процедуры можно комбинировать с тромболитической терапией, чтобы открыть суженные артерии, а также разрушить любые сгустки, которые их блокируют.
В некоторых случаях используются процедуры (такие как ангиопластика или стенты), чтобы открыть ваши суженные или заблокированные артерии. Эти процедуры можно комбинировать с тромболитической терапией, чтобы открыть суженные артерии, а также разрушить любые сгустки, которые их блокируют.
Операция по аортокоронарному шунтированию
При необходимости может быть выполнено шунтирование для восстановления кровоснабжения сердечной мышцы.
Профилактика
Можно ли предотвратить сердечный приступ?Есть много действий, которые вы можете предпринять, чтобы снизить риск сердечного приступа:
Вам не нужно менять образ жизни в одиночку.Обратитесь за помощью к своему лечащему врачу. Они готовы помочь вам, могут предоставить необходимую информацию и порекомендовать вам услуги, которые могут помочь.
Симптомы, причины, лечение и профилактика
Что такое сердечный приступ?
Сердечный приступ случается, когда что-то блокирует кровоток к вашему сердцу, поэтому оно не может получить необходимый ему кислород.
Более миллиона американцев ежегодно страдают сердечными приступами. Сердечные приступы также называют инфарктами миокарда (ИМ).«Мио» означает мышцу, «кардиальный» относится к сердцу, а «инфаркт» означает гибель ткани из-за недостаточного кровоснабжения. Эта гибель ткани может вызвать длительное повреждение сердечной мышцы.
Симптомы сердечного приступа
Симптомы сердечного приступа включают:
- Дискомфорт, давление, тяжесть, стеснение, сдавливание или боль в груди или руке или ниже грудина
- Дискомфорт, который переходит в вашу спину, челюсть, горло или руку
- Полнота, несварение или ощущение удушья (может ощущаться как изжога)
- Потоотделение, расстройство желудка, рвота или головокружение
- Сильная слабость, беспокойство , утомляемость или одышка
- Быстрое или неравномерное сердцебиение
Симптомы могут быть разными у разных людей или от одного сердечного приступа к другому. У женщин чаще наблюдаются такие симптомы, как расстройство желудка, одышка, боль в спине или челюсти.
У женщин чаще наблюдаются такие симптомы, как расстройство желудка, одышка, боль в спине или челюсти.
При некоторых сердечных приступах вы не заметите никаких симптомов («тихий» инфаркт миокарда). Это чаще встречается у людей, страдающих диабетом.
Причины сердечного приступа
Ваша сердечная мышца нуждается в постоянном притоке богатой кислородом крови. Ваши коронарные артерии обеспечивают сердце критически важным кровоснабжением. Если у вас ишемическая болезнь сердца, эти артерии становятся узкими, и кровь не может течь должным образом.Когда ваше кровоснабжение заблокировано, у вас сердечный приступ.
Жир, кальций, белки и воспалительные клетки накапливаются в артериях, образуя бляшки. Эти отложения налетов твердые снаружи и мягкие и рыхлые внутри.
Когда налет затвердевает, внешняя оболочка трескается. Это называется разрывом. Тромбоциты (тромбоциты в крови, которые помогают ей свертываться) попадают в эту область, а вокруг бляшки образуются сгустки крови. Если сгусток крови блокирует вашу артерию, сердечная мышца испытывает недостаток кислорода.Мышечные клетки вскоре умирают, вызывая необратимые повреждения.
Если сгусток крови блокирует вашу артерию, сердечная мышца испытывает недостаток кислорода.Мышечные клетки вскоре умирают, вызывая необратимые повреждения.
В редких случаях спазм коронарной артерии также может вызвать сердечный приступ. Во время этого коронарного спазма ваши артерии сужаются или спазмируются, перекрывая кровоснабжение сердечной мышцы (ишемия). Это может произойти в состоянии покоя, даже если у вас нет серьезной ишемической болезни сердца.
Продолжение
Каждая коронарная артерия направляет кровь в разные части сердечной мышцы. Степень повреждения мышцы зависит от размера области, которую снабжает закупоренная артерия, и количества времени между приступом и лечением.
Ваша сердечная мышца начинает восстанавливаться вскоре после сердечного приступа. На это уходит около 8 недель. Так же, как и кожная рана, на поврежденном участке образуется рубец. Но новая рубцовая ткань двигается не так, как должна. Таким образом, ваше сердце не может качать столько крови после сердечного приступа. Степень нарушения этой способности качать кровь зависит от размера и расположения шрама.
Степень нарушения этой способности качать кровь зависит от размера и расположения шрама.
Что мне делать, если у меня сердечный приступ?
После сердечного приступа вам нужно быстрое лечение, чтобы открыть закупоренную артерию и уменьшить повреждение.При первых признаках сердечного приступа звоните 911. Лучшее время для лечения сердечного приступа — в течение 1-2 часов после появления симптомов. Более длительное ожидание означает больший вред вашему сердцу и меньшие шансы на выживание.
Диагностика сердечного приступа
Медицинские работники скорой помощи спросят вас о ваших симптомах и проведут несколько анализов.
Тесты для диагностики сердечного приступа
Ваш врач может назначить тесты, включающие:
- ЭКГ. ЭКГ (также известная как электрокардиограмма или ЭКГ) может определить, насколько повреждена ваша сердечная мышца и где.Он также может контролировать вашу частоту сердечных сокращений и ритм.
- Анализы крови. Различные уровни сердечных ферментов в крови могут указывать на повреждение сердечной мышцы. Эти ферменты обычно находятся в клетках вашего сердца. Когда эти клетки повреждаются, их содержимое, включая ферменты, попадает в ваш кровоток. Измеряя уровни этих ферментов, ваш врач может узнать размер сердечного приступа и время его начала. Тесты также могут измерять уровень тропонина. Тропонины — это белки внутри сердечных клеток, которые высвобождаются, когда клетки повреждены из-за отсутствия кровоснабжения сердца.
- Эхокардиография. Этот визуализирующий тест можно использовать во время и после сердечного приступа, чтобы узнать, как работает ваше сердце, а какие участки не работают должным образом. «Эхо» также может определить, были ли повреждены какие-либо части вашего сердца (клапаны, перегородка и т. Д.) В результате сердечного приступа.
- Катетеризация сердца. Вам может потребоваться катетеризация сердца, также называемая катетеризацией сердца, в первые часы сердечного приступа, если лекарства не помогают при ишемии или симптомах.Катетер может дать изображение заблокированной артерии и помочь вашему врачу выбрать лечение.
Лечение сердечного приступа
Лечение начинается сразу же, иногда в отделении скорой помощи или в отделении неотложной помощи.
Какие лекарства используются для лечения сердечного приступа?
Медикаментозная терапия направлена на разрушение или предотвращение образования тромбов, предотвращение скопления тромбоцитов и их прилипания к бляшке, стабилизацию бляшки и предотвращение дальнейшей ишемии.
Примите эти лекарства как можно скорее (в течение 1-2 часов от начала сердечного приступа, если возможно), чтобы уменьшить повреждение сердца.
Лекарства, применяемые во время сердечного приступа, могут включать:
- Аспирин для остановки свертывания крови, которая может усугубить сердечный приступ
- Другие антитромбоцитарные препараты, такие как клопидогрель (Плавикс), прасугрель (Эффективный) или тикагрелор (Брилинта) для прекратить свертывание крови
- Тромболитическая терапия («тромбообразователи») для растворения сгустков крови в артериях сердца
- Любая комбинация этих препаратов
Другие препараты, назначаемые во время или после сердечного приступа, помогают вашему сердцу работать лучше, расширяют кровеносные сосуды, снижают боль, и поможет избежать опасного для жизни сердечного ритма.
Существуют ли другие методы лечения сердечного приступа?
- Катетеризация сердца. Помимо изображения ваших артерий, катетер сердца можно использовать для процедур (таких как ангиография или стент), чтобы открыть суженные или заблокированные артерии.
- Шунтирование. Возможно, вам сделали операцию шунтирования в первые дни после сердечного приступа, чтобы восстановить кровоснабжение сердца.
Лечение не лечит ишемическую болезнь сердца.У вас все еще может быть еще один сердечный приступ. Но вы можете предпринять шаги, чтобы снизить вероятность этого.
Советы по профилактике сердечного приступа
Цель после сердечного приступа — сохранить здоровье сердца и снизить риск повторного сердечного приступа. Принимайте лекарства в соответствии с указаниями, измените здоровый образ жизни и регулярно посещайте врача для проверки сердца.
Почему мне нужно принимать лекарства после сердечного приступа?
Вы можете принимать определенные лекарства после сердечного приступа по адресу:
. Вы можете принимать лекарства, которые лечат неравномерное сердцебиение, снижают артериальное давление, снимают боль в груди и лечат сердечную недостаточность.
Знайте названия своих лекарств, для чего они используются и когда вам нужно их принимать. Проконсультируйтесь с врачом или медсестрой по поводу приема лекарств. Составьте список всех ваших лекарств и берите его с собой при каждом посещении врача. Если у вас есть вопросы о них, спросите своего врача или фармацевта.
Продолжение
Какие изменения образа жизни необходимы после сердечного приступа?
Чтобы предотвратить обострение сердечных заболеваний и предотвратить повторный сердечный приступ, следуйте советам врача.Возможно, вам придется изменить свой образ жизни, в том числе:
Продолжение
Когда я снова пойду к врачу после выписки из больницы?
Запишитесь на прием к врачу на 4–6 недель после выписки из больницы после сердечного приступа. Ваш врач захочет проверить ваше выздоровление. Вам может потребоваться регулярный стресс-тест. Эти тесты могут помочь вашему врачу обнаружить или замедлить закупорку коронарных артерий и спланировать лечение.
Позвоните своему врачу, если у вас есть такие симптомы, как боль в груди, которая возникает чаще, усиливается, длится дольше или распространяется на другие области; одышка, особенно во время отдыха; головокружение; или неравномерное сердцебиение.
Сердечный приступ (инфаркт миокарда) | Сидарс-Синай
Обзор
Сердечный приступ или инфаркт миокарда — это неотложная медицинская помощь, при которой приток крови к сердцу внезапно резко снижается или прекращается, в результате чего мышца умирает от недостатка кислорода. Ежегодно более 1,1 миллиона человек страдают от сердечного приступа (инфаркта миокарда), и для многих из них сердечный приступ является первым признаком ишемической болезни сердца. Сердечный приступ может быть достаточно серьезным, чтобы вызвать смерть, или он может протекать бесследно.У каждого пятого человека есть лишь легкие симптомы или их нет вообще, а сердечный приступ может быть обнаружен только при обычной электрокардиографии, сделанной через некоторое время.
Симптомы
Не у всех возникают одинаковые симптомы сердечного приступа при инфаркте миокарда.
- Примерно 2 из каждых 3 людей, у которых есть сердечные приступы, имеют боль в груди, одышку или чувство усталости за несколько дней или недель до приступа.
- Человек, страдающий стенокардией (временная боль в груди), может обнаружить, что это происходит чаще после все меньшей физической активности.К изменению картины стенокардии следует отнестись серьезно.
- Во время сердечного приступа человек может чувствовать боль в средней части груди, которая может распространяться на спину, челюсть или руки. Боль также может ощущаться во всех этих местах, но не в груди. Иногда боль ощущается в области живота, откуда ее принимают при несварении желудка. Боль похожа на боль при стенокардии, но обычно более сильная, продолжительная и не проходит после отдыха или приема таблеток нитроглицерина.
- Примерно 1 из каждых 3 человек, перенесших инфаркт, не чувствует боли в груди.Этими людьми чаще всего становятся женщины, не европеоиды, старше 75 лет, люди с сердечной недостаточностью или диабетом, а также люди, перенесшие инсульт.
Другие общие симптомы включают:
- Обморок
- Внезапное потоотделение
- Тошнота
- Одышка, особенно у пожилых людей
- Сильное биение сердца
- Нарушения сердечного ритма (аритмии), встречающиеся у более чем 90% людей, перенесших сердечный приступ
- Потеря сознания, которая иногда бывает первым признаком сердечного приступа
- Чувства беспокойства, потливости, беспокойства и предчувствия надвигающейся гибели
- Синюшность губ, рук или ног
- У пожилых людей могут быть симптомы, напоминающие инсульт, и они могут дезориентироваться
Пожилым людям, особенно женщинам, часто требуется больше времени, чем молодым, чтобы признать, что они больны, или обратиться за медицинской помощью
В первые часы сердечного приступа с помощью стетоскопа можно услышать шумы в сердце и другие аномальные сердечные тоны.
Причины и факторы риска
Сердечный приступ (инфаркт миокарда) обычно вызывается сгустком крови, блокирующим артерию сердца. Артерия часто уже сужена из-за жировых отложений на ее стенках. Эти отложения могут разорваться или разорваться, уменьшая кровоток и высвобождая вещества, которые делают тромбоциты крови липкими и с большей вероятностью образуют сгустки. Иногда внутри самого сердца образуется сгусток, который затем отрывается и застревает в артерии, питающей сердце.Спазм в одной из этих артерий может вызвать остановку кровотока.
Диагностика
Поскольку сердечный приступ (инфаркт миокарда) может быть опасным для жизни, мужчины старше 35 или женщины старше 50 лет, страдающие болью в груди, должны быть обследованы, чтобы определить, нет ли у них сердечного приступа. Однако подобная боль может быть вызвана пневмонией, тромбом в легком (тромбоэмболия легочной артерии), перикардитом, переломом ребер, спазмом пищевода, несварением желудка или болезненностью грудных мышц после травмы или нагрузки.Сердечный приступ может быть подтвержден в течение нескольких часов с момента его возникновения:
- Электрокардиография (ЭКГ)
- Анализы крови для измерения уровня маркеров сыворотки. Наличие этих маркеров указывает на повреждение или смерть сердечной мышцы. Эти маркеры обычно находятся в сердечной мышце, но они попадают в кровь при повреждении сердечной мышцы.
- Эхокардиография может быть выполнена, если вышеуказанные тесты не дают достаточно информации
- Также возможно получение радионуклидных изображений
Лечение
Половина смертей от сердечного приступа наступает в первые 3–4 часа после появления симптомов.Крайне важно обращаться с симптомами сердечного приступа как с неотложной медицинской помощью. Человека с этими симптомами следует доставить в отделение неотложной помощи больницы на машине скорой помощи с обученным персоналом.
Чем раньше начнется лечение сердечного приступа, тем лучше. Жевание таблетки аспирина после того, как была вызвана скорая помощь, может помочь уменьшить размер сгустка крови. Может быть назначен бета-блокатор, чтобы замедлить частоту сердечных сокращений, чтобы сердце не работало так тяжело, и уменьшить повреждение сердечной мышцы.Часто человеку, страдающему сердечным приступом, дают кислород, который также помогает уменьшить повреждение сердечной ткани.
Людей, у которых может быть сердечный приступ, обычно помещают в больницу, в которой есть кардиологическое отделение. Сердечный ритм, артериальное давление и количество кислорода в крови тщательно контролируются, чтобы можно было оценить повреждение сердца. Медсестры в этих отделениях проходят специальную подготовку по уходу за людьми с сердечными заболеваниями и работе в экстренных случаях.
Лекарства можно использовать для растворения тромбов в артериях с целью сохранения сердечной ткани.Чтобы эти препараты были эффективными, их следует вводить внутривенно в течение шести часов после появления симптомов сердечного приступа. По прошествии шести часов большая часть повреждений необратима. (Людям с кровотечением или сильно повышенным артериальным давлением, а также тем, кто недавно перенес операцию или инсульт, нельзя давать эти препараты.)
Вместо медикаментозной терапии может быть немедленно выполнена ангиопластика для очистки артерий. Этот подход предпочтительнее в качестве первичной терапии сердечных приступов. Если закупорка обширная, может потребоваться операция по аортокоронарному шунтированию.
Шансы на выживание после сердечного приступа могут улучшиться, если человек распознает симптомы на ранней стадии и немедленно обращается за медицинской помощью. Однако каждый десятый человек, у которого случаются сердечные приступы, умирает в течение года — обычно в течение первых трех или четырех месяцев. Как правило, эти люди продолжают страдать от боли в груди, нарушения сердечного ритма или сердечной недостаточности. Пожилые люди и люди меньшего роста, как правило, не чувствуют себя так хорошо после сердечного приступа, как молодые и большие люди. Это может быть одной из причин, почему женщины, как правило, чувствуют себя хуже, чем мужчины после сердечного приступа — они, как правило, старше и меньше, а также страдают другими заболеваниями.Они также склонны дольше ждать после сердечного приступа, прежде чем отправиться в больницу.
После сердечного приступа (инфаркта миокарда) врач может потребовать дополнительных анализов или лечения, в том числе:
- Ношение холтеровского монитора для непрерывного мониторинга электрической активности сердца
- Тест с физической нагрузкой
- Медикаментозная терапия, включая ежедневный прием аспирина, бета-адреноблокаторов или ингибиторов АПФ
- Коронарная ангиография
- Ангиопластика
- Шунтирование
- Снижение уровня холестерина
Легкие сердечные приступы и массивные сердечные приступы: в чем разница?
Когда вы думаете о массивном сердечном приступе, вы, вероятно, представляете кого-то, кто внезапно хватается за грудь и падает.Это не всегда сценарий, даже при большом сердечном приступе. Хотя некоторые сердечные приступы более драматичны, чем другие, сердечный приступ всегда серьезен. Независимо от того, является ли сердечный приступ легким или тяжелым, вы можете повысить свои шансы прожить максимально долгую и здоровую жизнь, если будете знать, что делать.
Что вызывает сердечные приступы?
Все сердечные приступы возникают, когда кровоток к сердцу блокируется.Если закупорку не вскрыть быстро, ткань сердца погибнет от недостатка кислорода.
Чаще всего сердечный приступ, также называемый инфарктом миокарда (ИМ), является результатом ишемической болезни сердца (ИБС). Коронарная болезнь сердца — это сужение коронарных артерий, по которым кровь попадает в сердечную мышцу. Ишемическая болезнь сердца чаще всего вызывается атеросклерозом, скоплением жирового налета на стенках артерий.
Суженные коронарные артерии уменьшают приток крови к сердечной мышце и могут вызывать боль в груди (стенокардию), особенно во время физических упражнений или стресса.Кроме того, сгустки крови легче образуются в суженной артерии, поврежденной жировыми бляшками. Сгусток крови может полностью блокировать кровоток, вызывая сердечный приступ и опасное для жизни повреждение сердца. Стенокардия не является сердечным приступом, но если она не проходит во время отдыха или после приема нитроглицерина, это признак развивающегося сердечного приступа.
Что такое легкий сердечный приступ?
Легкий сердечный приступ поражает относительно небольшую часть сердечной мышцы или не вызывает серьезных необратимых повреждений сердца.Это связано с тем, что закупорка коронарной артерии происходит в небольшой артерии, которая снабжает кровью небольшую часть сердечной мышцы; не полностью блокирует приток крови к сердцу; или длится недолго.
Распространено заблуждение, что легкий сердечный приступ не является серьезным. Даже если пораженная область сердца мала, сердечный приступ может привести к необратимому повреждению сердца и опасным для жизни проблемам, которые будут влиять на вас всю оставшуюся жизнь, включая сердечную недостаточность, ненормальное сердцебиение (аритмию) и более высокие риск второго сердечного приступа.
Что такое массивный сердечный приступ?
Обильный сердечный приступ поражает большую часть сердечной мышцы или вызывает серьезное повреждение сердца. Это может произойти, если закупорка коронарной артерии происходит в большой артерии, кровоснабжающей большую часть сердца; полностью перекрывает приток крови к сердцу; или длится длительный период времени.
Обильный сердечный приступ может привести к коллапсу, остановке сердца (когда сердце перестает биться) и быстрой смерти или необратимому повреждению сердца.Обильный сердечный приступ также может привести к сердечной недостаточности, аритмии и более высокому риску второго сердечного приступа.
Что мне делать, если у меня случился сердечный приступ?
Боль в груди при сердечном приступе может распространяться на руки, шею, челюсть или живот. Другой важный симптом сердечного приступа — одышка, даже без боли в груди. Другие симптомы включают тошноту, потливость и головокружение.
Если вы испытываете симптомы сердечного приступа, позвоните 911 , чтобы получить скорую медицинскую помощь.Ожидая прибытия сотрудников службы экстренной помощи, сохраняйте как можно больше спокойствия и снимите тесную одежду. Оператор службы экстренной помощи может спросить, есть ли у вас аспирин, потому что он может помочь предотвратить образование тромба. Оператор службы 911 будет держать вас на связи, пока не прибудет помощь.
Сердечный приступ — NHS
Сердечный приступ (инфаркт миокарда или ИМ) — это серьезная неотложная медицинская помощь, при которой подача крови к сердцу внезапно блокируется, обычно из-за тромба.
Сердечный приступ — это неотложная медицинская помощь. Позвоните в службу 999 и попросите скорую помощь, если подозреваете сердечный приступ.
Недостаток крови к сердцу может серьезно повредить сердечную мышцу и быть опасным для жизни.
Коронавирус
В настоящий момент может быть трудно понять, что делать, если вы нездоровы.
По-прежнему важно получить медицинскую помощь, если она вам понадобится.
Не откладывайте, если вы чувствуете себя очень плохо или думаете, что что-то серьезно не так.Звоните 999.
Симптомы сердечного приступа
Симптомы сердечного приступа могут включать:
- Боль в груди — может казаться, что грудь сдавливается или сдавливается тяжелым предметом, и боль может распространяться от груди к челюсти, шее, рукам и спине
- одышка дыхание
- ощущение слабости или головокружения, или и то, и другое
- непреодолимое чувство тревоги
Важно знать, что не все испытывают сильную боль в груди.Это особенно характерно для многих женщин. Боль часто бывает легкой и ошибочно принимается за несварение желудка.
Для определения наличия сердечного приступа важна комбинация симптомов, а не степень боли в груди.
Лечение сердечных приступов
В ожидании скорой помощи можно разжевать, а затем проглотить таблетку аспирина (в идеале 300 мг), если у человека, страдающего сердечным приступом, нет аллергии на аспирин.
Аспирин помогает разжижать кровь и улучшает приток крови к сердцу.
Лечение сердечного приступа в больнице зависит от его серьезности.
Два основных вида лечения:
- с использованием лекарств для растворения тромбов
- хирургическое вмешательство, чтобы помочь восстановить кровь в сердце
Причины инфаркта
Ишемическая болезнь сердца (ИБС) — основная причина сердечных приступов.
ИБС — это заболевание, при котором основные кровеносные сосуды, кровоснабжающие сердце, забиваются отложениями холестерина, известными как бляшки.
Перед сердечным приступом одна из бляшек лопается (разрывается), в результате чего на месте разрыва образуется тромб.
Сгусток может блокировать приток крови к сердцу, вызывая сердечный приступ.
Восстановление после сердечного приступа
Время, необходимое для восстановления после сердечного приступа, будет зависеть от степени повреждения сердечной мышцы.
Большинство людей могут вернуться к работе после сердечного приступа. Некоторые люди достаточно хорошо себя чувствуют, чтобы вернуться к работе через 2 недели. Другим людям на выздоровление может потребоваться несколько месяцев. Насколько быстро вы сможете вернуться к работе, зависит от вашего здоровья, состояния вашего сердца и вида работы, которую вы выполняете.
Процесс восстановления направлен на:
- снижение риска повторного сердечного приступа за счет сочетания изменений образа жизни (например, здорового питания) и лекарств (например, статинов), которые помогают снизить уровень холестерина в крови
- постепенно восстанавливайте свою физическую форму, чтобы вы могли вернуться к нормальной деятельности (кардиологическая реабилитация)
Узнайте больше о восстановлении после сердечного приступа
Осложнения сердечного приступа
Осложнения сердечного приступа могут быть серьезными и, возможно, опасными для жизни.
К ним относятся:
- аритмии — это аномальные сердечные сокращения. 1 тип — когда сердце начинает биться все быстрее и быстрее, а затем перестает биться (остановка сердца)
- кардиогенный шок — когда мышцы сердца серьезно повреждены и больше не могут сокращаться должным образом для обеспечения достаточного количества крови для поддержания многих функций организма
- разрыв сердца — где мышцы, стенки или клапаны сердца раскалываются (разрыв)
Эти осложнения могут возникнуть быстро после сердечного приступа и являются основной причиной смерти.
Многие люди умирают внезапно от осложнения сердечного приступа, не дойдя до больницы или в течение первого месяца после сердечного приступа.
Прогноз часто зависит от:
- возраста — серьезные осложнения более вероятны по мере взросления
- тяжести сердечного приступа — насколько сердечная мышца была повреждена во время приступа
- сколько времени прошло до человек получил лечение — лечение сердечного приступа должно начаться как можно скорее
Узнать больше об осложнениях сердечного приступа
Предотвращение сердечного приступа
Есть 5 основных шагов, которые вы можете предпринять, чтобы снизить риск сердечного приступа (или другого сердечного приступа):
- курильщикам следует бросить курить
- похудеть, если у вас избыточный вес или ожирение
- регулярно выполняйте упражнения — взрослые должны заниматься аэробной нагрузкой средней интенсивности не менее 150 минут (2 часа 30 минут) каждую неделю, если лечащий врач не рекомендует иное.
- придерживаться диеты с низким содержанием жиров и высоким содержанием клетчатки, включая цельнозерновые и минимум 5 порций фруктов и овощей в день
- умеренное употребление алкоголя
Видео: инфаркт
В этом видео рассматриваются симптомы, хирургические методы лечения и важность снижения факторов риска сердечного приступа.
Последний раз просмотр СМИ: 9 мая 2018 г.
Срок сдачи обзора СМИ: 9 мая 2021 г.
Последняя проверка страницы: 28 ноября 2019 г.
Срок следующего рассмотрения: 28 ноября 2022 г.

 При сердечном приступе боль обычно длится в течение нескольких минут, она может увеличиваться и уменьшаться по интенсивности.
При сердечном приступе боль обычно длится в течение нескольких минут, она может увеличиваться и уменьшаться по интенсивности.
 Тромбоциты задерживаются в этом участке для герметизации и формируется сгусток крови (тромб). Сердечный приступ может произойти, если кровяной сгусток полностью блокирует прохождение обогащенной кислородом крови к сердцу.
Тромбоциты задерживаются в этом участке для герметизации и формируется сгусток крови (тромб). Сердечный приступ может произойти, если кровяной сгусток полностью блокирует прохождение обогащенной кислородом крови к сердцу. Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
Нестабильная стенокардия является частью состояния, которое называется острым коронарным синдромом.
 Шок происходит в 7% случаев сердечных приступов.
Шок происходит в 7% случаев сердечных приступов.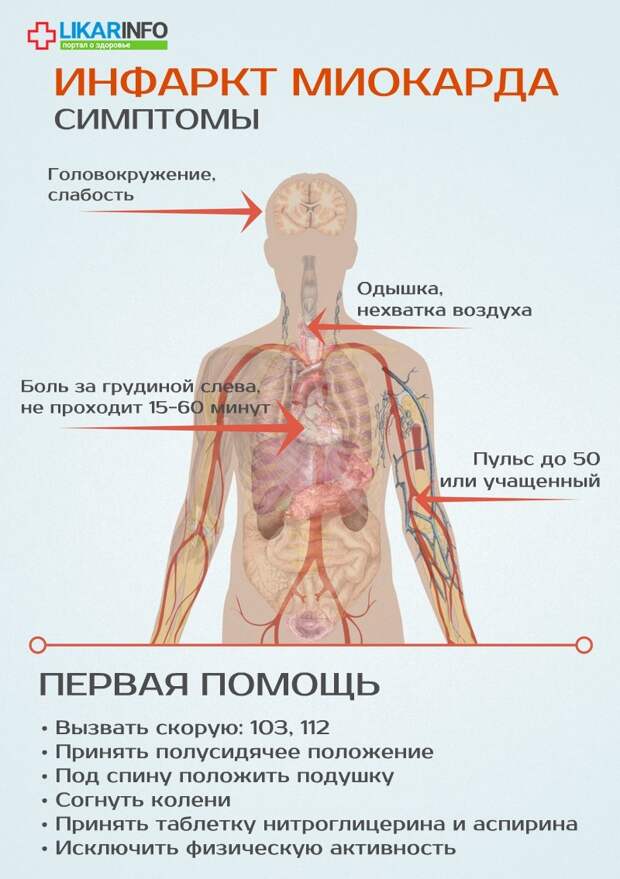
 Добираться самостоятельно не рекомендуется.
Добираться самостоятельно не рекомендуется.
 В этот период у 25 — 50% людей, со стенокардией или безболевой ишемией регистрируются нормальные показатели ЭКГ.
В этот период у 25 — 50% людей, со стенокардией или безболевой ишемией регистрируются нормальные показатели ЭКГ.
 Нитроглицерин снижает кровяное давление и расширяет кровеносные сосуды, увеличивая приток крови к сердечной мышце. Нитроглицерин в некоторых случаях вводится внутривенно (возвратная стенокардия, сердечная недостаточность или высокое кровяное давление).
Нитроглицерин снижает кровяное давление и расширяет кровеносные сосуды, увеличивая приток крови к сердечной мышце. Нитроглицерин в некоторых случаях вводится внутривенно (возвратная стенокардия, сердечная недостаточность или высокое кровяное давление).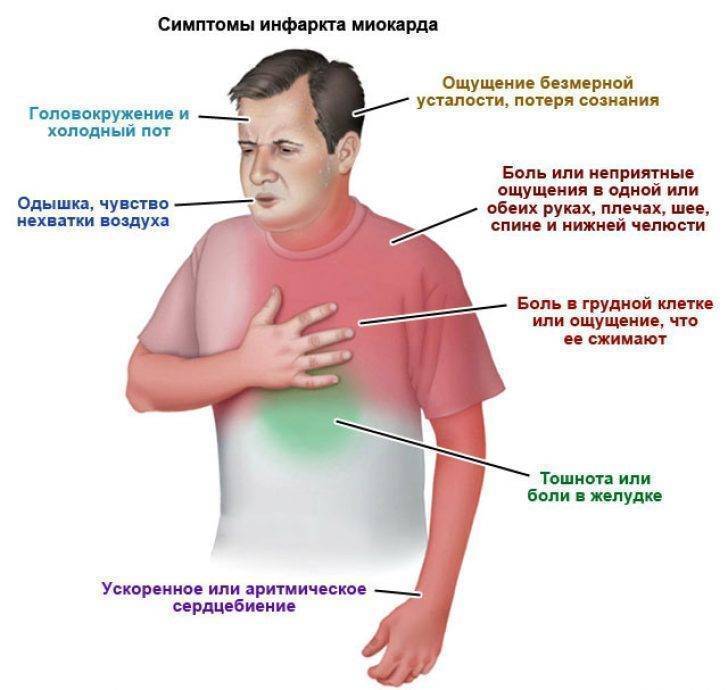

 Оно, как правило, выполняется в течение нескольких дней, чтобы позволить восстановиться сердечной мышце.
Большинство же пациентов подходят для проведения тромболитической терапии или ангиопластики (хотя далеко не все центры оборудованы для ЧКВ).
Оно, как правило, выполняется в течение нескольких дней, чтобы позволить восстановиться сердечной мышце.
Большинство же пациентов подходят для проведения тромболитической терапии или ангиопластики (хотя далеко не все центры оборудованы для ЧКВ).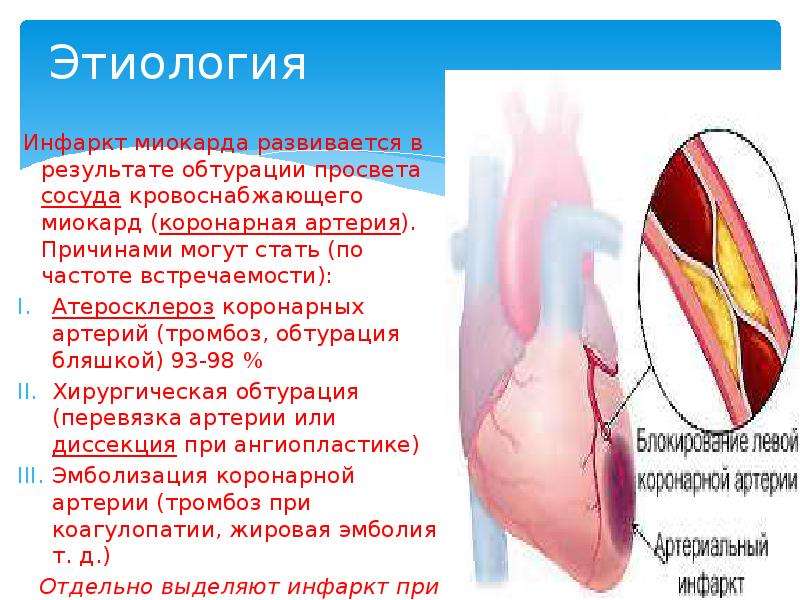
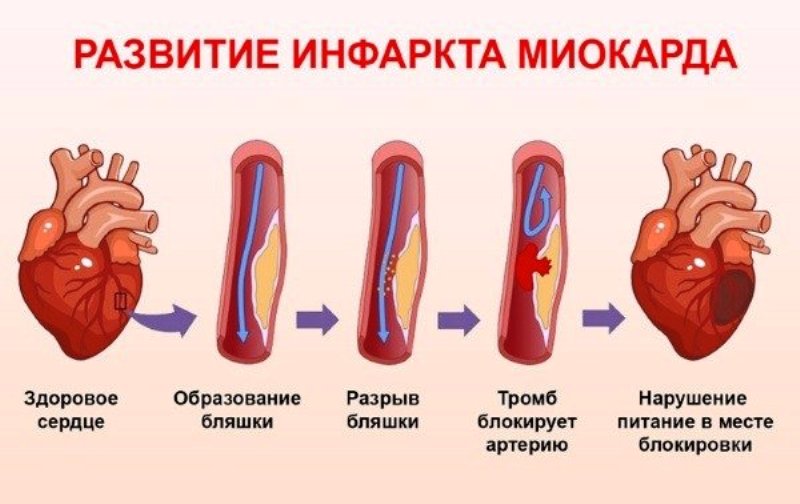
 Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе.
Если пациент не принимал аспирин дома, он будет дан ему в больнице, затем нужно его принимать ежедневно. Использование аспирина у пациентов с сердечным приступом приводит к снижению смертности. Это наиболее распространенный дезагрегант использующийся у людей с сердечно-сосудистыми заболеваниями и его рекомендуется принимать ежедневно в низкой дозе на постоянной основе.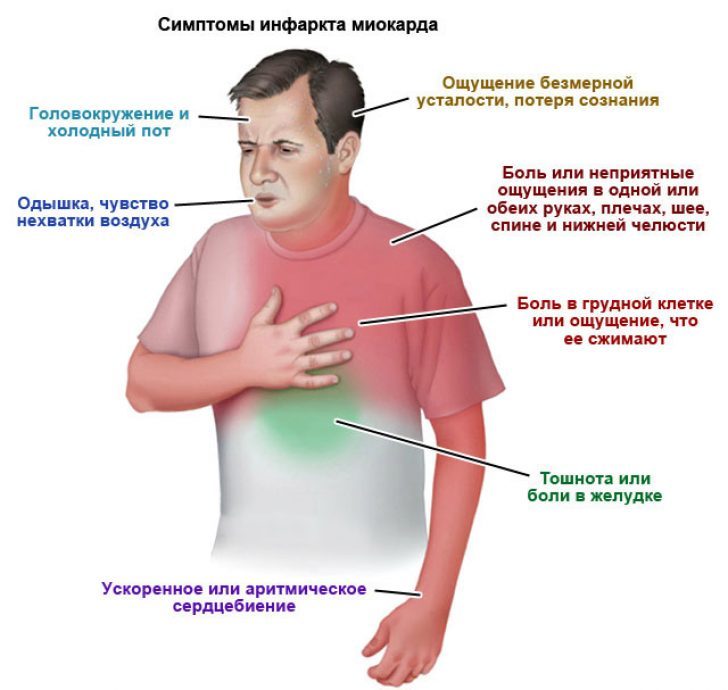 Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.
Даже консервативно пролеченные пациенты, должны продолжить прием клопидогреля до 1 года. Некоторым пациентам, потребуется принимать клопидогрель на постоянной основе. Празугрель является новым тиенопиридином, который может быть использован вместо клопидогреля. Он не должен использоваться пациентами, которые перенесли инсульт или транзиторную ишемическую атаку.
 Человек ощущает страх смерти и слабость, ему не хватает воздуха. Снять боль нитроглицерином при оказании первой помощи не удается.
Человек ощущает страх смерти и слабость, ему не хватает воздуха. Снять боль нитроглицерином при оказании первой помощи не удается. Больной нуждается в полноценной реабилитации, чтобы вернуться в привычный ритм жизни.
Больной нуждается в полноценной реабилитации, чтобы вернуться в привычный ритм жизни. Если есть инструкции и есть аспирин, примите его.
Если есть инструкции и есть аспирин, примите его. Дискомфорт может ощущаться как дискомфортное давление, сдавливание, ощущение полноты или боли.
Дискомфорт может ощущаться как дискомфортное давление, сдавливание, ощущение полноты или боли. Иногда это ошибочно принимают за несварение желудка или изжогу.
Иногда это ошибочно принимают за несварение желудка или изжогу.