HCV-ИНФЕКЦИЯ: этиология, эпидемиология и диагностика
HCV-ИНФЕКЦИЯ: этиология, эпидемиология и диагностика
К.м.н. Т.Я. Чернобровкина
В настоящее время в мире гепатитом С (ГС) поражено около 700 млн. человек, что составляет около 10% всей популяции. По данным ВОЗ в России общая заболеваемость HCV-инфекцией достигает 2 млн. человек (1,4%).
Существенный рост заболеваемости ГС до 2002 года обусловлен вовлечением в эпидемиологический процесс детей, подростков и молодежи в возрасте от 15 до 29 лет и увеличением числа больных с внутривенным использованием психоактивных веществ (ПАВ) []. Относительная стабильность показателей заболеваемости ГС отмечается в последние годы за счет уменьшения числа потребителей инъекционных наркотиков, увеличения информированности населения о способах передачи инфекционного начала и совершенствования лабораторной диагностики в амбулаторно-поликлинических учреждениях [147]. Так, по данным Федерального центра Госсанэпиднадзора в Российской Федерации в 2002 г. зарегистрировано 10298 больных острым гепатитом С (ОГС) и 177091 носителей этого вируса, в 2003 г. зарегистрировано 7536 больных ОГС и 171957 носителей вируса ГС, в 2004 г. — 6889 пациентов ОГС и 169143 носителей вируса ГС, а за январь-октябрь 2005 г. – 5278 пациентов ОГС и 124720 носителей [58].
Однако, до сих пор ГС является одной из основных причин развития хронического диффузного поражения печени (40%) в условиях отсутствия вакцинопрофилактики. Переход ОГС в хроническую форму, по данным разных авторов, колеблется от 56% до 87% [206, 248]. Частота развития цирроза печени и гепатоцеллюлярной карциномы при хроническом гепатите С (ХГС) достигает 25-40% [24, 89, 98, 99, 141, 142, 175]. Все это указывает на чрезвычайную значимость и актуальность изучения HCV-инфекции и ее последствий.
ГС относится к инфекциям с парентеральным механизмом передачи возбудителя, который реализуется различными путями [4, 10]. Источником инфекции являются больные ГС, прежде всего с хронической формой и бессимптомным течением заболевания [143]. Инфицирование вирусом гепатита С (HCV) часто происходит при парентеральном введении наркотиков c использованием загрязненных игл [42, 68, 69, 114, 133, 160, 164, 196, 248]. У лиц, получавших трансфузии крови или ее компонентов, инфицирование возможно из-за ложноотрицательного скрининг тестирования или при заборе крови у донора в период серонегативного «окна» [12, 89, 95, 272]. В последние годы все чаще в качестве возможного пути заражения HCV специалистами рассматриваются половые связи. Так, высокий риск (до 5%) заражения HCV половым путем отмечен в Тайване среди проституток и гомосексуалистов. Риск инфицирования увеличивается до 18 % среди женщин, оказывающих платные сексуальные услуги со стажем более 5 лет, на фоне приема психотропных препаратов и сопутствующих заболеваний урогенитальной сферы. Частота выявления антител к HCV при обследовании супружеских пар, когда один из партнеров инфицирован, составляет по данным разных авторов от 4% до 28% [1, 16, 46, 89, 114, 131, 148]. Доказан вертикальный механизм заражения ГС при наличии активной репликации вируса (RNA) в крови матери, причем инфицированность этим путем достигала от 5 до 13%. При сочетании ГС с ВИЧ-инфекцией у женщин частота перинатального инфицирования HCV их детей повышалась до 18% [38, 39, 176, 186, 255, 265]. Вместе с тем, в 20-40% случаев причины заражения HCV остаются нераскрытыми [20, 22, 202]. Возможно, это говорит о распространении вируса иными путями, что нуждается в дальнейшем изучении.
По данным различных авторов, длительность инкубационного периода при ГС составляет от 2-х до 26 недель [27, 49, 175, 179]. У 20% больных продромальный период отсутствует и первым проявлением болезни является желтуха. Яркая клиническая картина с развитием желтушной формы заболевания наблюдается только у 1/3 пациентов, инфицированных HCV [27, 206]. По данным Знойко О.О. (1994 г.), безжелтушная форма ОГС встречается у 83% инфицированных и остается нераспознанной [49].
Клиническое течение ОГС напоминает другие парентеральные гепатиты и проявляется интоксикационным, астеновегетативным и диспепсическим синдромами. Однако симптомы выражены незначительно, а сроки интоксикации и желтухи короткие и сочетаются с более длительным периодом гепатоспленомегалии и умеренной гиперферментемией печеночного спектра (более 10 норм в системе СИ) [16, 21, 49, 64, 82, 84, 103, 161, 174]. Длительность клинических проявлений при ОГС варьирует от 2 до 12 недель. Острая фаза ГС может закончиться выздоровлением и ли приблизительно в 80% случаев перейти в хроническую форму HCV-инфекции [23, 80, 206, 248]. При этом полная элиминация вируса из организма отмечается преимущественно у больных желтушной формой ОГС [49, 141].
У значительной части больных острая фаза сменяется латентной с длительным персистированием HCV при отсутствии клинических симптомов заболевания. Течение латентной фазы может растягиваться на многие годы [64, 67, 76, 80, 84, 158]. Характерными и наиболее часто встречающимися симптомами ХГС являются недомогание, повышенная утомляемость на фоне умеренной волнообразной гиперферментемии (до 10 норм в системе СИ), увеличение и уплотнение печени. Нередко развиваются пальмарная эритема, «сосудистые звездочки», различной степени выраженности проявления геморрагического синдрома, увеличение селезенки при пальпации и потемнение мочи, тогда как появление желтухи чаще обнаруживается на поздней стадии ХГС и при развитии декомпенсации сформировавшегося цирроза печени [3, 11, 12, 19, 20, 21, 50, 64, 65, 226].
Самым распространенным аутоиммунным нарушением при ХГС является криоглобулинемия (до 62%) [208]. Обнаруженные HCV-антигены и антитела в составе криопреципитатов возможно являются причиной ложноотрицательных результатов при индикации RNA HCV методом полимеразной цепной реакции (ПЦР). Однако, является ли HCV триггерным или даже этиологическим фактором аутоиммунных заболеваний, остается до сих пор нерешенным.
HCV относится к семейству флавивирусов и представляет собой покрытый оболочкой сферический вирус с однонитевой линейной RNA, состоящей из 9600 нуклеотидов. Геном вируса ГС кодирует три структурных белка: С (core, ядерный), Е1 и Е2 (протеины оболочки) и пять неструктурных белков: NS1, NS2, NS3, NS4 (A,B), NS5 (A,B) [188, 207, 249, 259] (рис. 1). Структурные белки входят в состав вирусной частицы, а неструктурные белки не включаются в вирион и принимают участие в вирусной репликации, выполняя функции различных ферментов (протеаза, геликаза, RNA-полимераза) [249]. В литературе последних лет появляется большое количество исследований, посвященных функциональной роли антигенов HCV.
Cтруктурная область Неструктурная область
|
N-5′ |
Core |
E1 |
E2 (NS1) |
NS2 |
NS3 |
NS4 |
NS5 |
-C 3′ |
аминокислоты
Рисунок 1. Схема генома вируса гепатита С (по Соринсону С.Н.,1998 г.)
На своей поверхности С-белок несет высоко консервативные В-клеточные эпитопы, существование которых важно для выявления антител к вирусу [20, 22]. Продуктами гена С (core) являются белки с различной молекулярной массой (р16, р19, р21) и специфическим расположением внутри клетки. Так, например, доказано, что белки р21 и р19 локализованы в цитоплазме на гладком и зернистом цитоплазматическом ретикулуме, в то время как белок р16 располагается в ядре [247]. По всей видимости, специфическая локализация этих белков обусловливает различное их функциональное назначение. Так, например, белок р21 обладает RNA-связывающей активностью.
Считают, что нуклеокапсидный белок активирует апоптоз инфицированных клеток, способствует увеличению числа рецепторов апоптоза на клеточной мембране гепатоцита и повышению чувствительности клетки к проапоптотическим стимулам [34, 237].
С наружными протеинами (Е1, Е2) связывают функцию высвобождения вириона из инфицированной клетки, а также именно эти белки HCV имеют участки с высокой частотой аминокислотных замен, в результате которых образуется большое число генотипов (6) и субтипов (15) вируса. Соответственно их называют гипервариабельным регионом вируса [20, 52, 141, 142, 143, 184, 187, 211, 220, 228].
Для HCV, так же как для других RNA-содержащих вирусов, характерна высокая скорость мутационного процесса по типу «антигенного дрейфа». Частота мутаций в различных регионах вируса различна. Так, высоковариабельным являются зоны Е1 и Е2, а наиболее постоянными, или консервативными являются зоны core и NS5 [253, 272]. При этом в организме одного и того же пациента в течение инфекционного процесса наблюдаются непрерывные изменения в Е-зоне [274]. Все это приводит к ускользанию вируса от иммунного надзора организма и является одним из механизмов его длительной персистенции.
Анализ нуклеотидных последовательностей RNA HCV позволил выделить 6 основных генотипов: 1а, 1в, 2а, 2в, 3а, 3в, которые с различной частотой выявляются у больных в зависимости от региона проживания и путей передачи возбудителя [111, 267, 275]. Установлена преимущественная частота встречаемости 1b-генотипа при посттрансфузионном заражении, а у лиц с внутривенным введением наркотических средств 3а-генотипа [183, 218]. В Японии чаще регистрируются 1в-, 2а- и 2в-генотипы, в США и Западной Европе чаще встречаются 1а и 2-й генотипы HCV, в Южной Америке и Китае – 1в, а в Северной Америке и России – 1-й генотип [45, 62, 81, 103, 253, 277]. В этой связи 1в-генотип часто называют «японским», а 1а – «американским».
Представляет интерес и различная устойчивость генотипов к антивирусному лечению. Некоторые исследователи предполагают неэффективность интерферонотерапии и высокий процент хронизации у больных с 1в-генотипом [199, 233, 263], но в литературе появляются единичные работы о том, что генотип HCV не влияет на исход заболевания и терапевтическую тактику [18, 89, 254].
В последнее время в литературе большое внимание уделяется тканевому тропизму HCV. Установлена возможность репликации вируса гепатита С в тканях лимфоидного и не лимфоидного происхождения, а именно в клетках костного мозга, почек, поджелудочной железы, крови, лимфатических узлов и селезенки. Это создает дополнительный резервуар инфекции в организме, способствует ускользанию (escape) HCV от иммунного ответа макроорганизма, приводя к его пожизненной персистенции [14, 89, 94, 100, 127, 182, 190, 196, 201, 221, 227, 229, 271, 278, 231, 268]. Некоторые исследователи рассматривают HCV-инфекцию как системный патологический процесс [22, 113, 141].
C 1992 года появляются сообщения об обнаружении вируса в моноцитах, лимфоцитах, эритроцитах, причем ученые доказали внутриклеточное расположение и размножение HCV [17, 113, 221]. С 1994 года ученые занимаются изучением трансмембранного белка CD81, который экспрессируется практически на всех ядерных клетках, образуя различные комплексы с поверхностными белками клеток [235, 244, 266]. Так, при ГС определили связывание CD81 с E2-белком HCV, которое является пусковым моментом для развития инфекционного процесса. Однако, учитывая гетерогенность HCV, связывание его с другими клетками (эритроцитами) возможно с использованием других рецепторов. Молекулярные механизмы этого явления остаются неясными, однако его можно использовать для понимания иммунопатогенеза ГС [221, 235, 244].
Наиболее ранним маркером HCV-инфекции является обнаружение вирусной RNA, которая определяется через 1-3 недели от момента инфицирования. Наличие факта заражения в анамнезе пациента, обнаружение RNA HCV в сыворотке крови и отсутствие других маркеров гепатита позволяют думать об острой форме инфекции. Однако положительная RNA HCV в сыворотке крови регистрируется только у 25-36% инфицированных ГС при нормальном уровне активности трансаминаз, поэтому заболевание длительное время не диагностируется, а факт инфицирования устанавливается лишь при случайном скрининговом обследовании [25, 251, 281].
Отрицательная вирусемия у некоторых пациентов в раннюю фазу (12 недель) ОГС соответствует, по данным литературы, так называемому серонегативному «окну», то есть временному промежутку, когда антитела и RNA HCV в крови не обнаруживаются. Однако разработка нового иммуноферментного теста (Ortho Clinic Diagnostic), представленного на Х международном симпозиуме по вирусным гепатитам и заболеваниям печени итальянскими и американскими учеными, позволяет выявлять ранний период ОГС по наличию нуклеокапсидного белка (core-антигена) в сыворотке крови даже в период серонегативного «окна».
Основными субстратами, в которых выявляется вирусная RNA методом ПЦР, являются сыворотка крови, эритроциты, гепатоциты и периферические мононуклеары, однако определение RNA в гепатоцитах в настоящее время в клинической практике широко не применяется [17, 66, 74, 113, 182, 221, 279]. В то же время обнаружение RNA в биоптатах и лимфоцитах возможно на фоне отсутствия ее в сыворотке крови при низкой концентрации вируса в крови (неулавливаемой в ПЦР), при погрешности метода ПЦР, при иммуносупрессии, и в случаях недавнего заражения [22, 78, 79, 199, 224, 265].
Таким образом, отсутствие RNA HCV в сыворотке крови больных не исключает возможность постановки диагноза «острый гепатит С» на основании клинико-биохимических, инструментальных данных и показателей специфического гуморального ответа при исключении тяжелой соматической и аутоиммунной патологии, и не всегда говорит о прекращении репликации и элиминации вируса [154, 155, 200].
Обнаружение вируса в клетках является фактом, свидетельствующим о наличии дополнительного резервуара инфекции, репликации вируса, и служит дополнительным критерием эффективности противовирусной терапии.
Таким образом, изучение специфического гуморального иммунного ответа при ГС во фракции клеток является обоснованным и актуальным.
Достижения в области молекулярной биологии и биотехнологии в последнее десятилетие значительно расширили возможности в диагностике вирусных гепатитов, выработке оптимальной лечебной стратегии и осуществлении контроля эффективности лечения. В настоящее время предложено много различных вариантов иммуноферментного анализа (ИФА), направленных, главным образом, на ускорение лабораторного подтверждения диагноза, упрощение технических средств для его реализации при сохранении высокой специфичности (100%) и чувствительности (99,5%) [8, 55, 111, 147, 170].
Диагностические тесты для выявления антител (АТ) к вирусу ГС прошли трехэтапную эволюцию от систем 1-го к системам 3-го поколения (ELISA-1, 2, 3). Именно третье поколение тест-систем обладает еще большей чувствительностью и специфичностью, так как позволяет определять АТ к core-, NS3-, NS4-, NS5- белкам вируса ГС, а при скрининге крови доноров эффективность достигает 100% [179, 261, 262]. Тест-система третьего поколения дала возможность минимизировать ложноположительные результаты и позволила использовать ее при диспансеризации у людей с бессимптомным течением ГС и у лиц групп риска.
Первоначальное инфицирование организма сопровождается появлением в крови на 3-5-й день АТ раннего класса IgM, после чего в течение 3-х недель наблюдается нарастание уровня АТ позднего класса IgG. Однако при ГС антителообразование протекает не совсем закономерно. При взаимодействии вируса (антигенов) с АТ могут формироваться иммунные комплексы (ИК), в которых вирус сохраняет свою инфекционную активность [87, 130]. Длительная циркуляция в организме ИК приводит к постоянному инфицированию чувствительных клеток, к антигенной стимуляции иммунокомпетентных клеток, в результате чего формируются новые ИК, содержащие вирус. Образующиеся ИК фиксируются на мембранах клеток, содержащих рецепторы к Fc-фрагменту Ig, и в результате создаются условия для прикрепления и проникновения в клетки, что является одной из причин персистирования вируса в организме [130]. Описанный механизм фиксации ИК на мембранах клеток можно рассматривать при индикации АТ к белкам HCV на мембранах эритроцитов.
Целью изучения динамики появления, титра и соотношения антител к структурным и неструктурным белкам вируса ГС является создание достоверных критериев диагностики и прогноза фаз течения HCV-инфекции.
Обычно антитела к структурным белкам определяются в сыворотке крови через 5-8 недель от момента инфицирования, причем АТ к протеинам оболочки (Е2) обладают вируснейтрализующими (протективными) свойствами, достаточными для элиминации вируса. В 1995 г. Zibert A. с соавторами сообщили о нейтрализующих свойствах АТ к E2/NS1-белку in vitro [112, 269, 270]. В 1996 г. Farci P. с соавторами подтвердили эти свойства в опытах на обезьянах шимпанзе [196]. В 1997 г. Kobayashi M. с соавторами выявили, что АТ к E2/NS1-зоне достоверно чаще были обнаружены у выздоровевших пациентов, чем у лиц с формированием хронической формы инфекции. По данным Ветрова Т.А. (2003 г.), высокая оптическая плотность антител класса IgG к поверхностным белкам (Е1 и Е2) вируса гепатита С в острой фазе заболевания характеризует благоприятное течение HCV-инфекции [18]. Однако вируснейтрализующая активность этих АТ у 80% пациентов ОГС снижается, скорее всего, за счет высокой изменчивости вируса ГС.
Результаты изучения anti-core классов IgM и IgG в литературе достаточно противоречивы [75]. В 1995 г. Yuki N. c cоавторами выявляли anti-HCVcore IgM у 71% пациентов с ХГС и эта частота коррелировала с клинической характеристикой, генотипом и уровнем вирусемии. У пациентов с ХГС anti-HCVcore IgM определялись в крови у всех пациентов с высоким уровнем вирусной нагрузки. У пациентов с низкой вирусной нагрузкой эти АТ не регистрировались. Противоположную картину наблюдала группа ученых Quinti I., Arthur R.R. et al (1995). Аnti-HCVcore IgM и anti-HCVcore IgG обнаруживались с одинаковой частотой у пациентов при остром и хроническом ГС с одинаковой степенью виремии.
При обследовании 61 пациента с ХГС Pawlotsky J.M. с соавторами (1995) обнаружили anti-HCVcore IgM в 46% случаев, причем частота выявления этих АТ была выше у пациентов, инфицированных 1-м генотипом, по сравнению с инфицированными 2- и 3-м генотипами [171, 212]. Авторами не было показано различий в частоте встречаемости аnti-HCVcore IgM по возрасту, полу, уровню активности АлАТ и обнаружению RNA в сыворотке крови. Однако частота встречаемости аnti-HCVcore IgM достоверно снижалась на фоне интерферонотерапии.
Таким образом, по данным литературы не складывается единого мнения о частоте обнаружения антител класса IgM к ядерному (core) белку у больных ХГС и поэтому обнаружение этих антител не может быть использовано как маркер острой HCV-инфекции.
В исследованиях Афанасьева А.Ю., Зубова С.В. с соавторами (1995) аnti-HCVcore IgM выявлялись у всех больных ОГС на 1-2 неделе заболевания [5, 61, 72]. Через 3-4 недели в сыворотке крови начинали регистрироваться anti-HCVcore IgG, а к 6-7-ой недели от начала заболевания антитела класса IgM исчезали из крови полностью. Средняя продолжительность циркуляции аnti-HCVcore IgM, по данным различных исследователей составляет 7-9 недель [254, 287]. Таким образом, более длительная циркуляция аnti-HCVcore IgM рассматривалась авторами как критерий неблагоприятного прогноза острого течения HCV-инфекции, то есть с формированием хронизации. Этими авторами также определены сроки появления anti-NS4 у пациентов ОГС через 5 недель с момента начала клиники. У всех больных ХГС выявлялись anti-NS4.
В 2003 г. Ветров Т.А. выявил, что низкая оптическая плотность АТ класса IgG к core-белку вируса гепатита С через 12 мес. после острой фазы характерно для выздоровления [18]. В работе Дудиной К.Р. (2003 г.) показано, что высокая частота выявления АТ как класса IgM, так и IgG к core-белку в первые 6 мес. после начала заболевания свидетельствует о благоприятном течении острой HCV-инфекции [35, 36].
Серологическими показателями успешной α-ИФН-терапии является постепенное снижение титров анти-core IgG и анти-NS3, 4, 5, начиная с 3-го месяца терапии [60, 107, 108].
Таким образом, с учетом опубликованных результатов и собственных исследований антителогенеза при ГС, Соринсон С.Н. с соавторами предложили следующие критерии острой HCV-инфекции: повышение активности АлАТ до 5 норм по системе СИ и выше, обнаружение аnti-HCVcore IgM и anti-HCVcore IgG при отсутствии антител к NS4-антигену вируса ГС и индикация вирусной RNA [141].
Некоторые авторы изучали количественное содержание антител к некоторым белкам HCV. Так, ОГС характеризовался низкими титрами суммарных антител к HCV с последующим их нарастанием в динамике заболевания, а ХГС проявлялся высокими титрами суммарных АТ к HCV и низкими anti-HCVcore IgG [16, 103].
Антитела к неструктурным белкам определяются в сыворотке крови несколько позже (через 10 недель от начала инфицирования). Возможные отклонения от стандартных интервалов времени связаны с дозой (концентрацией) вируса, способом заражения и состоянием иммунной системы [63, 158].
Интерпретация антителогенеза к NS3-неструктурному белку так же неоднозначна. Так, например, высокие тиры anti-NS3 при ОГС свидетельствуют о высокой вирусной нагрузке, а длительное их сохранение в острой фазе характеризует высокий риск хронизации инфекционного процесса [22]. Выявление anti-NS4 чаще ассоциируется с поздними морфологическими стадиями болезни – циррозом печени [41, 50, 70]. Выявление anti-NS5 в высоких титрах свидетельствует о присутствии в крови вирусной RNA. Отсутствие антител к NS5 белку у больных ОГС характерно для периода реконвалесценции [35, 36, 258]. Также имеются данные о том, что в NS5-области HCV имеются «структуры», неспецифически реагирующие с АТ в сыворотке крови [22].
Таким образом, наличие АТ к структурным и неструктурным белкам вируса гепатита С отличается в различные периоды и при разных формах заболевания. Однако, данные, полученные разными авторами, противоречивы и неоднозначны и должны оцениваться только в совокупности с другими маркерами, что предопределяет продолжение поиска дополнительных прогностических и диагностических критериев HCV-инфекции.
Вернуться
vmc.clinic
Гепатит С — первые признаки, симптомы, причины и лечение вирусного гепатита С
Содержание статьи
- Гепатит — что это?
- Вирус ли гепатит?
- Печень и вирусы гепатита. Как устроена печень?
- Печень и ее функции в организме
- Гепатит печени. Как вирус гепатита С разрушает печень и к чему это может привести?
- Как можно заразиться гепатитом С в быту?
- Меры профилактики гепатитов
- А есть ли гепатит? Если гепатит анализ отрицательный
- Антитела к гепатиту С обнаружены. Что дальше?
- Нужно лечиться от гепатита С?
- Если не лечить гепатит, умру ли я?
- Стадии цирроза печени
- Как быстро развивается цирроз?
- Можно ли иметь детей при гепатите С?
- Можно заниматься спортом с гепатитом С?
Гепатит — что это?
Сегодня мы попытаемся простым языком ответить на вопрос «гепатит – что же это такое?» Вообще, гепатит – это довольно общее название болезней печени. Гепатиты бывают самого различного происхождения:
- вирусный
- бактериальный
- токсический (лекарственный, алкогольный, наркотический, химический)
- генетический
- аутоминунный
В этой статье мы будем говорить только о вирусных гепатитах, которые, к сожалению, довольно распространены и признаны социально значимыми болезнями, которые приводят к повышенной смертности и потере трудоспособности. Самую большую опасность вирусные гепатиты представляют из-за бессимптомного длительного течения вплоть до запущенных стадий. Поэтому, несмотря на появление нового поколения лекарств, вирусные гепатиты представляют серьезную проблему, так как уже на стадии цирроза печени, последствия зачастую имеют необратимый характер.
Вирус ли гепатит?
Как мы уже писали выше, гепатит может быть вызван, как вирусом, так и другой причиной. Каким же вирусом может быть вызван гепатит? Вирусов, вызывающих гепатит печени несколько, одним из наиболее опасных являются вирусы гепатита В (HVB) и гепатита С (HCV). В этой статье мы уделим внимание HCV-инфекции. Основные моменты, о которых важно знать:
- Вирус гепатита С (ВГС) может обеспечивать свое существование и репликацию (размножение) только попав в «плодородную почву», которой для него являются клетки печени – гепатоциты. Остальные органы также могут поражаться вирусом, однако этот процесс протекает малоактивно и может вызвать патологию этих органов человека лишь при длительном (десятки лет) течении заболевания.
- Вирус состоит из двух оболочек, которые содержат в себе генетический код в виде РНК и несколько видов белков (протеинов), необходимых для жизненного цикла вируса: протеазы, репликазы и полимеразы.
- При диагностике выявляют более 6 генотипов вируса и несколько подтипов, которые говорят о солидном возрасте HCV инфекции. Различные генотипы локализованы по регионам, в странах СНГ и Европе распространены генотипы 1, 3 и генотип 2. Различные генотипы обладают разной устойчивостью к лечению. Хуже лечится генотип 3. На тактику лечения также иногда важны и поддтипы генотипов (чаще всего обозначаются буквами a, b)
- ВГС характеризуется частотой мутаций, что приводит к возникновению устойчивости к лечению, если во время терапии не удалось подавить инфекцию до конца.
Печень и вирусы гепатита. Как устроена печень?
Печень – это самый крупный орган человека, который обеспечивает обмен веществ в организме. Гепатоциты – «кирпичики» печени образуют так называемые «балки», одна сторона которых выходит к кровеносному руслу, а другая – к желчным протокам. Печеночные дольки, которые состоят из балок, содержат в себе, кровеносные и лимфатические сосуды, а также каналы оттока желчи.
При попадании в кровеносную систему человека, вирус достигает печени и попадает в гепатоцит, который, в свою очередь, становится источником производства новых вирионов, которые используют ферменты клетки для своего жизненного цикла. Иммунная система человека обнаруживает пораженные вирусом клетки печени и уничтожает их. Таким образом, клетки печени разрушаются силами иммунной системы. Содержимое разрушенных гепатоцитов попадает в плазму крови, что выражается повышением ферментов АЛТ, АСТ, билирубина в биохимических тестах.
Печень и ее функции в организме
Печень производит необходимые в процессе обмена вещества в организме человека:
- желчь, необходимую для расщепления жиров в процессе пищеварения
- альбумин, который выполняет транспортную функцию
- фибриноген и другие вещества, которые отвечают за свертываемость крови.
Кроме этого, печень накапливает витамины, железо и другие полезные для организма вещества, нейтрализует токсины и перерабатывает всё, что попадает к нам с пищей, воздухом и водой, накапливает гликоген – своеобразный энергетический ресурс организма.
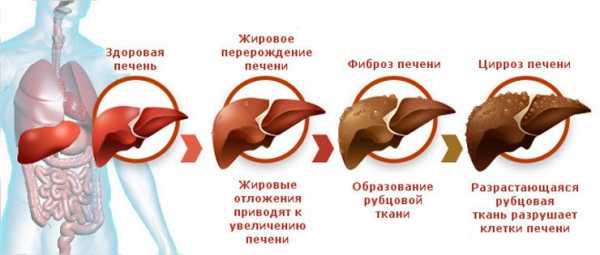
Как вирус гепатита С разрушает печень? И чем может закончиться гепатит печени?
Печень является самовосстанавливающимся органом и заменяет поврежденные клетки новыми, однако, при гепатите печени, сопровождающемся сильным воспалением, которое наблюдается при присоединении токсического воздействия, клетки печени не успевают восстанавливаться, а вместо них образуются рубцы в виде соединительной ткани, которые вызывают фиброз органа. Фиброз характеризуется от минимального (F1) до цирроза (F4), при котором нарушается внутреннее строение печени, соединительная ткань затрудняет кровоток через печень, что приводит к портальной гипертезии (повышению давления в кровеносной системе) — в итоге возникают риски желудочных кровотечений и смерти больного.
Как можно заразиться гепатитом С в быту?
Гепатит С передается через кровь:
- контакт с кровью инфицированного человека (в больницах, стоматологии, тату-салонах, косметических кабинетах)
- в быту гепатит С передается также только при контакте с кровью (использование чужих лезвий, маникюрных инструментов, зубных щеток)
- при травмах, связанных с кровотечением
- при половых контактах в случаях, связанных с нарушением слизистых покровов партнеров
- при родах от матери ребенку, если кожные покровы малыша контактировали с кровью матери.
Гепатит С не передается
- воздушно-капельным путем (в общественных местах при кашле, чихании, купании и т.д.)
- при объятиях, рукопожатии, пользовании общей посудой, пищей или напитками.

Меры профилактики гепатитов
Сегодня ученым не удалось создать вакцину от гепатита С, в отличии от вакцин для гепатита А и В, однако есть несколько перспективных исследований в этой области. Поэтому для того, чтобы не заболеть, нужно выполнять ряд профилактических мер:
- избегать контакта Ваших кожных покровов с чужой кровью, даже высохшей, которая может оставаться на медицинских и косметологических инструментах
- применять презервативы при сексуальных контактах
- женщины, планирующие беременность, должны пройти лечение до родов
- пройти вакцинацию от гепатитов А и B.
А есть ли гепатит? Если гепатит анализ отрицательный
Услышав о гепатите С, многие пытаются найти его симптомы у себя, однако нужно знать, что в большинстве случаев заболевание протекает бессимптомно. Симптомы в виде желтухи, потемнения мочи и осветления кала могут проявляться только лишь на стадии цирроза печени, ит то – далеко не всегда. При подозрении на заболевание в первую очередь нужно сделать анализ на антитела к гепатиту методом иммуноферментного анализа (ИФА). Если он окажется положительным, то для подтверждения диагноза требуется дальнейшее обследование.
Если анализ на гепатит отрицательный, то это не значит, что можно успокоиться, так как в случае «свежей» инфекции анализ может быть ошибочным, так как антитела не вырабатываются мгновенно. Чтобы полностью исключить гепатит, нужно повторить тест через 3 месяца.
Антитела к гепатиту С обнаружены. Что дальше?
В первую очередь нужно проверить есть гепатит или нет, так как антитела могут остаться и после выздоровления. Для этого нужно сделать анализ на сам вирус, который называется «качественный тест на РНК вируса гепатита С методом ПЦР». Если этот тест положительный – то гепатит С есть, если отрицательный – то нужно будет повторить его через 3 и 6 месяцев, чтобы полностью исключить инфекцию. Также рекомендуется сделать биохимический анализ крови, который может указать на воспаление в печени.
Нужно лечиться от гепатита С?
Во-первых, примерно у 20% инфицированных гепатит С заканчивается выздоровлением, у таких людей в течение жизни обнаруживаются антитела к вирусу, однако самого вируса в крови нет. Таким людям лечение не требуется. Если же вирус все-таки определяется и имеются отклонения в биохимических показателях крови, немедленное лечение показано далеко не всем. У многих HCV-инфекция в течение нескольких лет не вызывает серьезных проблем с печенью. Однако все больные должны пройти противовирусную терапию, в первую очередь это касается тех, у кого имеется фиброз печени или внепеченочные проявления гепатита С.
Если не лечить гепатит, умру ли я?
При длительном течении гепатита С (обычно это 10-20 лет, однако возможны проблемы и через 5 лет) развивается фиброз печени, который может привести к циррозу печени, а затем – к печеночному раку (ГЦК). Скорость развития цирроза печени может увеличиться при употреблении алкоголя и наркотиков. Кроме этого длительное течение болезни может вызвать серьезные проблемы со здоровьем, не связанные с печенью. Нам часто задают вопрос – «Умру ли я, если не буду лечиться?». В среднем от момента инфицирования до смерти от цирроза или рака печени проходит от 20 до 50 лет. За это время можно умереть от других причин.
Стадии цирроза печени
Диагноз «цирроз печени» (ЦП) — сам по себе не приговор. ЦП имеет свои стадии и, соответственно, прогнозы. При компенсированном циррозе практически нет симптомов, печень несмотря на изменения структуры, выполняет свои функции, а больной не испытывает жалоб. В анализе крови могут наблюдаться снижение уровня тромбоцитов, а УЗИ определяет увеличение печени и селезенки.
Декомпенсированный цирроз проявляется снижением синтетической функции печени, выраженной тромбоцитопенией, снижением уровня альбумина. У больного может скапливаться жидкость в брюшной полости (асцит), появляться желтуха, отекают ноги, появляются признаки энцефалопатии, возможны внутренние желудочные кровотечения.
Тяжесть цирроза, как и его прогноз, принято оценивать по баллам системы Чайлд Пью:
| Показатель | Баллы | ||
| 1 | 2 | 3 | |
| Асцит | Нет | Небольшой | Умеренный/ большой |
| Энцефалопатия | Нет | Небольшая/ умеренная | Умеренная/ выраженная |
| Уровень билирубина, мг/дл | <2,0 | 2–3 | >3,0 |
| Уровень альбумина, г/л | >3,5 | 2,8–3,5 | <2,8 |
| Протромбиновое время, с | 1–3 | 4–6 | >6,0 |
Сумма баллов:
- 5–6 соответствует классу цирроза печени А;
- 7–9 баллов — B;
- 10–15 баллов — C.
При сумме баллов менее 5 средняя продолжительность жизни пациентов составляет 6,4 года, а при сумме 12 и более — 2 месяца.
Как быстро развивается цирроз?
На скорость появления цирроза печени влияют:
- Возраст больного. Если инфекция произошла в возрасте после сорока лет, то болезнь прогрессирует быстрее
- У мужчин цирроз развивается быстрее, чем у женщин
- Злоупотребление алкоголем значительно ускоряет цирротический процесс
- Лишний вес приводит к ожирению печени, что ускоряет фиброз и цирроз органа
- Генотип вируса также влияет на патологический процесс. По некоторым данным, третий генотип – самый опасный в этом плане
Ниже приведена диаграмма скорости развития цирроза у больных гепатитом С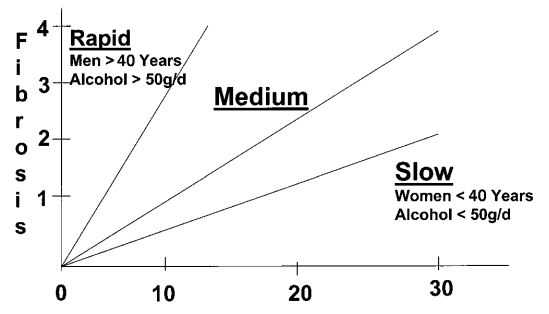
Можно ли иметь детей при гепатите С?
Важно знать, что заражение при половых контактах происходит редко, поэтому, как правило, женщина беременеет от инфицированного партнера, при этом не происходит ее инфицирования. Если же больна будущая мама, то риск передачи инфекции ребенку при родах составляет 3-4%, однако он может быть выше у мам с ко-инфекцией ВИЧ или некоторыми другими инфекционными заболеваниями. Также на риск инфекции влияет концентрация вируса в крови у больного человека. Лечение до беременности исключит риск заболевания ребенка, при этом беременность должна наступать лишь после 6 месяцев от окончания терапии (особенно если в схеме лечения присутствовал рибавирин).
Можно заниматься спортом с гепатитом С?
При гепатите не стоит чрезмерно нагружать организм, хотя никаких прямых доказательств влияния занятиями спортом на течение болезни нет. Большинство врачей рекомендуют умеренные занятия спортом – плавание в бассейне, пробежки, йога и даже силовые тренировки с адекватным подходом. Желательно исключить травматические виды спортf, при которых может произойти нарушение кожных покровов больного человека.
gepatit-s.ru
Вирус гепатита С (HCV). Как передается гепатит С. РНК. Генотипы. Антитела. Фото. Видео
В 1970-х годах, когда были выделены возбудители гепатитов А и В, было замечено, что существуют другие вирусные поражения печени, которые стали называть гепатитами «ни А, ни В». В 1989 году в крови таких больных были обнаружены вирусные РНК, характерные для флававирусов. Возбудитель получил название «вирус гепатита С».
Вирус гепатита С (НСV) является самым коварным и опасным среди всех вирусов, поражающих печень. Ведущим фактором передачи инфекции является кровь. В 85% случаев заболевание принимает хроническое течение, что через 15 — 20 лет приводит к циррозу печени и развитию первичного рака печени. Длительное скрытое (бессимптомное) течение заболевания приводит к запоздалой диагностике. Лечение гепатита С дорогостоящее. Вакцина не разработана.
В мире насчитывается около 170 млн. инфицированных НСV лиц, что в 10 раз превышает количество таковых ВИЧ-больных. Ежегодно заражается от 3 до 4 млн. человек, 350 тыс. умирает от болезней печени. В РФ насчитывается около 3,2 млн. больных с хроническим гепатитом С, более половины из которых инфицированы первым генотипом НСV.
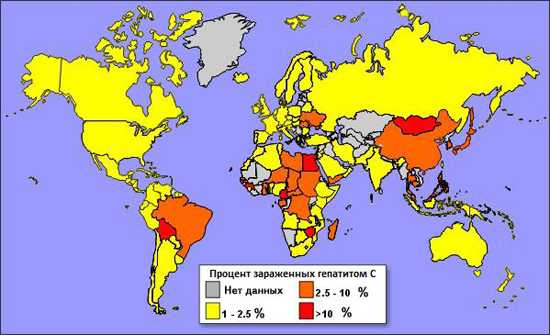
Рис. 1. Распространенность заболевания.
Микробиология возбудителя
Вирус гепатита С принадлежит к группе персистирующих патогенов, генетически неоднороден, является слабым антигеном, обладает средней степенью устойчивости и выраженной канцерогенностью, способен ускользать от иммунного надзора. HCV обнаруживается в крови и секретах. Продолжительность вирусемии длительная. Возбудитель, в основном, поражает клетки печени (гепатоциты), но доказано, что он также может размножаться в клетках крови — мононуклеарах.
Таксономия вируса HCV
Вирус гепатита С принадлежит к семейству флавовирусов (Flaviviridae), роду гепатовирусов (Hepacivirus).
Строение
HCV является оболочечным вирусом. Ом имеет сферическую форму. Диаметр вириона составляет от 30 до 75- нм. Поверх капсида располагается суперкапсид — внешняя оболочка, состоящая из липидов и белков. Оболочечный комплекс белков Е1 и Е2 обеспечивает связывание вируса с клеткой-мишенью и проникновение в нее. Усилия ученых сегодня направлены на изучение этих механизмов, так как создание лекарственных препаратов, нарушающих эти процессы, привели бы к полной победе над возбудителем.
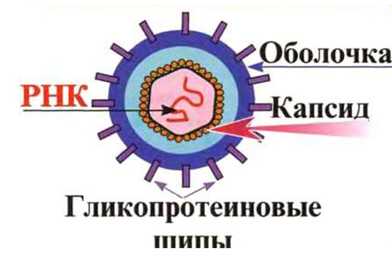
Рис. 2. Строение HCV.
РНК вируса
Геном вириона маленький (содержит один ген), представлен однонитевой РНК, состоящей из 9400 — 9600 нуклеотидов, окружен капсидом. Области РНК, кодирующие белки Е1 и Е2, обладают большой изменчивостью, что определяет длительное сохранение (персистенцию) вируса в активном состоянии в клетках инфицируемого организма.
В процессе репликации HCV быстро меняют свою антигенную структуру и начинают воспроизводить себя в несколько измененном антигеном варианте, что позволяет им ускользать от воздействия иммунной системы больного.
Для всех типов вируса общим является участок РНК, состоящий из 321 — 341 нуклеотидов, который используется при постановке ПЦР.
Генотипы вируса
HCV присуща генетическая неоднородность. Он имеет большое число гено- и фенотипов. Сегодня известно 11 генетических групп, подразделяющихся на 100 подтипов. 6 из них считаются самыми распространенными. Каждый из генотипов имеет привязанность к той или иной стране или региону. Так генотип 1а распространен в США («американский»), 1b распространен в Японии («японский»), 3а — в Азии («азиатский»). В РФ чаще всего встречаются генотипы1b и 3a. Генотип 1 вируса гепатита С составляет 46,2% среди всех генотипов.
1 генотип вируса гепатита С составляет 46,2% среди всех генотипов. Его отличительными признаками являются:
- Обнаруживается у пациентов, которым переливалась кровь или ее компоненты.
- Тяжелое течение заболевания.
- В клинической картине преобладает астеновегетативный синдром. Не всегда развивается желтуха.
- Большая частота рецидивов. Хронизация инфекции достигает 90%.
- Лечение длительное. При использовании противовирусных препаратов прямого действия длительность лечения составляет не менее 48 недель.
- Стойкий эффект при монотерапии наблюдается только у 18% (у 55% при инфицировании другими генотипами вируса). Стойкий эффект при комбинированной терапии наблюдается только у 28% больных (66% при инфицировании другими генотипами вируса).
- Является основным фактором риска при развитии первичного рака и цирроза печени.
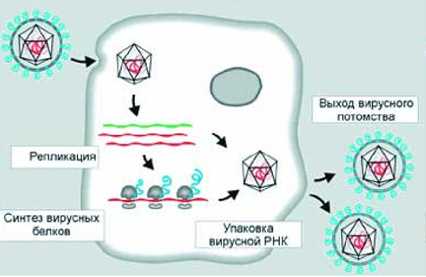
Рис. 2. Жизненный цикл HCV. У больных с хронической формой заболевания вирионы образуются со скоростью 1012 частиц в сутки.
Антигены
Преобладающими (мажорными) являются антигены — структурные оболочечные белки вируса Е1 и Е2 и белок нуклеокапсида С, а также 7 неструктурных белков-ферментов (NS1, NS2 и NS3, NS4a и NS4b, NS5a и NS5b), РНК-полимераза и протеаза. Присутствуют также минорные полипептиды — р7 и белок F.
Культивирование
Вне живого организма (в «пробирке) культивировать HCV не удается. Возможность репликации достигается путем заражения высших приматов — шимпанзе.
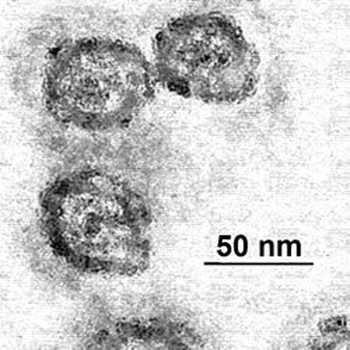
Рис. 4. Фото HCV. Электронная микрофотография.
Устойчивость возбудителя
Во внешней среде при комнатной температуре HCV сохраняют свои свойства от 16 часов до 4-х дней, годами сохраняет патогенность при отрицательной температуре, устойчив к воздействию УФО. При кипячении вирус погибает в течение 5 минут, при 600С — в течение 30 минут.
к содержанию ↑Как передается гепатит С
microbak.ru
диагностика и лечение заболевания, стадии и формы
Хронический вирусный гепатит С – опасное заболевание, поражающее печень. Чтобы отгородить себя от заражения, нужно быть в курсе профилактических практик. Кроме этого, знание симптомов позволит выявить заболевание на ранней стадии и обеспечит высокий шанс положительного исхода терапии.
Основные симптомы
Хроническая форма вирусного гепатита С считается очень опасной для взрослых и детей в силу того, что болезнь протекает бессимптомно в течение длительного времени. За этот период заболевание активно прогрессирует, а симптомы, сопровождающие его развитие, зависят от запущенности недуга. Минимальный набор признаков гепатита С включает:
 Слабость
Слабость- общую слабость, человек быстро устает даже от легкой нагрузки;
- нервозность, раздражительность;
- депрессивность, снижение настроения, апатию;
- небольшое повышение температуры тела – не более 37,5˚C;
- легкие рвотные позывы, плохой аппетит.
Иногда пациент страдает от мышечной боли. По мере развития гепатита клиническая картина дополняется следующими симптомами:
- Появляется дискомфорт в области правого подреберья. Там находится печень – орган, который и разрушается под воздействием вируса гепатита С. После приема жирной и жареной пищи в правом подреберье ощущается некий дискомфорт и тяжесть. При дальнейшем прогрессировании заболевания неудобства преследуют пациента постоянно.
- Пациент резко теряет вес.
- Кожа приобретает желтушный оттенок, появляется зуд. Появляются сосудистые звездочки.
- Моча темнеет, а кал обесцвечивается.
- При пальпации отмечается увеличение в размерах печени и селезенки.
Пациент становится более вялым, жизненный тонус теряется, как и интерес к жизни. Хронический гепатит С находит отражение и в мужской импотенции, а у женщин пропадает желание в интимной сфере.
Нужно отметить, что поначалу заболевание имеет скудный список симптомов, и многие пациенты путают гепатит С с другими болезнями или обычной усталостью. В любом случае лучше лишний раз посетить врача и удостовериться в отсутствии гепатита, чем в дальнейшем лечиться от него.
Причины заболевания
Возбудителем болезни является вирус HCV-инфекции. Он передается только через кровь от человека, зараженного заболеванием печени. Тем не менее вирус гепатита может находиться не только в крови, но и в моче, сперме, слюне. Однако концентрация возбудителя там крайне мала.
Человек может заразиться вирусом HCV несколькими путями:
Гемодиализ- При нарушении санитарно-гигиенических правил в медицинских учреждениях: во время гемодиализа, инъекций, операций и стоматологических вмешательств.
- В косметических салонах при несоблюдении правил во время уколов и прочих процедур.
- Переливание крови от человека, которого не проверили на вирус гепатита С.
- При выполнении пирсинга или татуировки, если процедура производится в антисанитарных условиях.
- Через одну иглу, если она используется несколькими лицами.
- От матери к ребенку, находящегося в утробе. Это довольно редкий случай, поскольку плацента хорошо защищает плод, а нарушается ее целостность лишь при серьезных патологиях. Также ребенок может заразиться гепатитом при прохождении по родовым путям, если произошел контакт с кровью матери.
- При использовании чужих бритв, зубных щеток, инструментов для маникюра и прочих принадлежностей.
Понятие, что нельзя здороваться за руку с больным гепатитом С, ошибочно. Заражение происходит лишь при попадании вируса в кровь, а через общую посуду, слюну или прикосновения гепатит передать нельзя.
Вирус гепатита С опасный из-за того, что постоянно мутирует и обладает генетической изменчивостью. В ходе лабораторных исследований было выделено 6 основных типов заболевания и около 40 разновидностей подтипов. С помощью такой системы изменчивости вирус «путает» защитные силы организма и обманывает иммунитет. Вследствие этого болезнь не распознается и переходит в хроническую форму с течением времени.
Диагностические процедуры
Первым делом врач осматривает пациента и проводит опрос, чтобы составить клиническую картину заболевания. Как только подозрения падают на гепатит С, врач назначает комплексное диагностирование.
Основным методом является процедура выявления антигенов вируса HVC с использованием ИФА-методики. Такие тесты довольно чувствительны, но истинность их результатов может ставиться под сомнение. Дело в том, что изменения иммунитета влияют на итог теста: он может дать ложноположительный или ложноотрицательный ответ для одного и того же пациента. Тем не менее тест ИФА – одна из общедоступных методик, поэтому она часто используется.
 Тест ИФА
Тест ИФАБолее точным методом диагностики считается исследование пробы крови на РНК вируса. Как правило, он сдается после теста ИФА, чтобы уточнить диагноз. Положительный результат РНК исследования говорит о том, что в организме присутствует вирус гепатита. При этом методика позволяет определить активность и распространенность заражения.
Степень поражения печени исследуется с помощью биопсии. Применяя специальный шприц, у пациента забирается маленький фрагмент печеночной ткани, который затем передается в лабораторию. Данный метод рекомендуется для пациентов, зараженных гепатитом, так как позволяет выявить цирроз и рак печени.
Особенности правильного лечения
Медикаментозная терапияТерапия гепатита любой формы требует комплексного подхода: необходимы препараты для защиты печени, правильное питание, полноценный отдых. Нередко применяются методы народной медицины: отвары, настои и чаи. В лечении хронического вирусного гепатита С главными целями являются:
- устранение возбудителя заболевания из крови;
- уменьшение воспаления печени;
- борьба с осложнениями.
Важно помнить, что медикаменты для лечения заболевания должен назначать только врач, поскольку у каждого препарата есть свои особенности. Они зависят от состояния пациента, общей клинической картины, ранее перенесенных болезней, тяжести патологии.
Терапия гепатита С основывается на комбинации противовирусных лекарственных средств. Наиболее распространено сочетание Рибавирина и Интерферона-альфа. Они дают хороший результат, особенно при лечении 2 и 3 генотипа вируса. Интерферон-альфа борется с образованием новых зараженных клеток, чем приостанавливает развитие карциномы и цирроза печени. Однако у препарата есть ряд серьезных противопоказаний.
Спросом начали пользоваться безинтерфероновые средства, например, Софосбувир. У него не отмечено никаких побочных эффектов, он останавливает развитие и размножение вируса и регенерирует клетки печени. Обычно его назначают с Даклатасфавиром.
Необходимо принимать гепатопротекторы, например Эссенциале Н. Такие препараты восстанавливают печень, активируют его функции и защищают от токсичных кислот. Многие средства также положительно сказываются на иммунитете в целом.
Пациенту следует придерживаться специальной диеты для снятия нагрузки с печени: избегать жирной и жареной пищи, не кушать копчености, сладости и свежую сдобу. Приветствуются свежие овощи, фрукты и ягоды, витаминные чаи. Пищу можно тушить, варить или готовить на пару. Питание должно быть полноценным, желательно дополнить его витаминными добавками.
Физические нагрузки следует ограничить, чтобы не испытывать организм на прочность. Разрешаются неспешные прогулки, легкая лечебная физкультура. Возможно, какое-то время придется полежать в дневном стационаре под врачебным надзором.
Профилактические действия
Необходимо соблюдать правила личной гигиены и не использовать чужие вещи, так как на них может остаться зараженная кровь. Также следует избегать биожидкостей (спермы, мочи), чтобы они не попали на кожу.
В медицинских учреждениях, салонах красоты, тату-салонах важно убедиться в стерильности инструментов: они должны быть плотно закрытыми и обработаны дезинфицирующим раствором перед применением. Нужно помнить, что ни в коем случае нельзя делать инъекцию использованным шприцем. Если, по случайности, персонал допускает какие-либо ошибки в соблюдении гигиены, то стоит сделать замечание.
Если в семье кто-то заразился вирусом гепатита, то не нужно избегать человека. Достаточно следовать принципам личной гигиены, а поддержка для больного в период лечения болезни очень важна.
Возможные последствия заболевания
Хронический гепатит С опасен широким спектром осложнений, которые могут серьезно подорвать здоровье человека.
Болезни сердцаВо-первых, страдают сердечно-сосудистая и мочеполовая системы, кожа и суставы. Печень – это, по сути, фильтр человеческого организма, который удаляет токсины из крови. Если фильтр работает плохо, то страдают все органы, так как ничего не защищает их от токсического воздействия вредных веществ.
Во-вторых, когда симптомы гепатита уже достаточно заметные, диагностируется цирроз печени:
- живот пациента увеличивается;
- на лице и верхней части корпуса мелкие сосуды расширяются, составляя звездочки и сеточки на желтушной коже;
- в правом подреберье ощущается боль и тяжесть;
- в целом человек чувствует слабость.
В некоторых случаях у пациента начинается развитие гепатоцеллюлярной карциномы. Рак печени характеризуется рядом симптомов:
- общая интоксикация организма;
- активное увеличение размеров печени – гепатомегалия;
- давление, тяжесть и боль в области печени;
- потеря веса;
- новообразование на печени, которое прощупывается при пальпации.
Несколько позднее развивается желтуха, брюшная водянка, на животе проступают вены. Также появляются симптомы нарушения пищеварения, тошнота и рвота. Судя по собранной за годы статистике, умерло 57% больных гепатитом и циррозом печени, а при гепатите и раке печени летальный исход наступил в 43% случаев.
 Печеночная недостаточность
Печеночная недостаточностьКроме этого, в качестве осложнений могут образоваться фиброз, жировой гепатоз, асцит, печеночная недостаточность, печеночная энцефалопатия и проблемы со свертываемостью крови.
Гепатит С вирусной формы необходимо вовремя вычислить, иначе заболевание может серьезно навредить здоровью. Рекомендуется регулярно обследоваться у врача, чтобы выявить гепатит на ранней стадии. Во время лечения необходимо следовать всем правилам, которые предписывает врач, иначе терапия продлится долго и не даст хорошего результата.
medgepatit.com
Гепатит С — причины, симптомы, диагностика и лечение
Гепатит С – вирусное инфекционное заболевание печени, передающееся трансфузионно, отличающееся легким, зачастую субклиническим, реже среднетяжелым течением в фазе первичного инфицирования и склонностью к хронизации, циррозу и озлокачествлению. В большинстве случаев гепатит С имеет безжелтушное малосимптомное начало. В связи с этим он может оставаться не диагностированным в течение нескольких лет и выявляется, когда в тканях печени уже развивается цирроз или происходит злокачественная трансформация в гепатоцеллюлярный рак. Диагноз гепатита С считается достаточно обоснованным при выявлении в крови вирусной РНК и антител к ней в результате повторных исследований методом ПЦР и различными видами серологических реакций.
Общие сведения
Гепатит С – вирусное инфекционное заболевание печени, передающееся трансфузионно, отличающееся легким, зачастую субклиническим, реже среднетяжелым течением в фазе первичного инфицирования и склонностью к хронизации, циррозу и озлокачествлению. Вирусный гепатит С вызывается РНК-содержащим вирусом семейства Flaviviridae. Склонность этой инфекции к хронизации обуславливается способностью возбудителя пребывать в организме продолжительное время, не вызывая интенсивных проявлений инфекции. Как и остальные флавивирусы, вирус гепатита С способен, размножаясь, формировать квазиштаммы, имеющие разнообразные серологические варианты, что мешает организму формировать адекватный иммунный ответ и не позволяет разработать эффективную вакцину.
Вирус гепатита С не размножается в клеточных культурах, что не дает возможности детально изучить его устойчивость во внешней среде, однако известно, что он немного более устойчив, нежели ВИЧ, погибает при воздействии ультрафиолетовых лучей и выдерживает нагревание до 50 °С. Резервуаром и источником инфекции являются больные люди. Вирус содержится в плазме крови больных. Заразны как страдающие острым или хроническим гепатитом С, так и лица с бессимптомно протекающей инфекцией.
Механизм передачи вируса гепатита С – парентеральный, преимущественно передается через кровь, но иногда может происходить заражение и при контакте с другими биологическими жидкостями: слюной, мочой, спермой. Обязательным условием для заражения является непосредственное попадание достаточного количества вируса в кровь здорового человека.
В подавляющем большинстве случаев в настоящее время заражение происходит при совместном употреблении наркотиков внутривенно. Распространение инфекции среди наркоманов достигает 70-90%. Лица, употребляющие наркотики, являются наиболее опасным в эпидемическом плане источником вирусного гепатита С. Кроме того, риск заражения инфекцией возрастает у больных, получавших медицинскую помощь в виде многократных переливаний крови, хирургических мероприятий, парентеральных инъекций и пункций с применением нестерильного инструментария многократного пользования. Передача может осуществляться при нанесении татуировок, пирсинге, порезах во время маникюра и педикюра, манипуляций в стоматологии.
В 40-50% случаев не удается отследить способ заражения. В медицинских профессиональных коллективах заболеваемость гепатитом С не превышает таковую среди населения. Передача от матери к ребенку осуществляется тогда, когда в крови матери накапливается высокая концентрация вируса, либо при сочетании вируса гепатита С с вирусом иммунодефицита человека.
Возможность развития гепатита С при единичном попадании малого количества возбудителя в кровоток здорового человека невелик. Половой путь передачи инфекции реализуется редко, в первую очередь — у лиц с сопутствующей ВИЧ-инфекцией, склонных к частой смене половых партнеров. Естественная восприимчивость человека к вирусу гепатита С в значительной степени зависит от полученной дозы возбудителя. Постинфекционный иммунитет недостаточно изучен.
Симптомы вирусного гепатита С
Инкубационный период вирусного гепатита С колеблется в пределах от 2 до 23 недель, иногда затягиваясь до 26 недель (что обусловлено тем или иным путем передачи). Острая фаза инфекции в подавляющем большинстве случаев (95%) не проявляется выраженной симптоматикой, протекая в безжелтушном субклиническом варианте. Позднее серологическое диагностирование гепатита С может быть связано с вероятностью «иммунологического окна» — периода, когда, несмотря на имеющуюся инфекцию, антитела к возбудителю отсутствуют, либо титр их неизмеримо мал. В 61% случаев вирусный гепатит диагностируется лабораторно спустя 6 и более месяцев после первых клинических симптомов.
Клинически манифестация вирусного гепатита С может проявляться в виде общей симптоматики: слабость, апатия, пониженный аппетит, быстрое насыщение. Могут отмечаться местные признаки: тяжести и дискомфорт в правом подреберье, диспепсия. Лихорадка и интоксикация при вирусном гепатите С являются довольно редкими симптомами. Температура тела если и поднимается, то до субфебрильных значений. Интенсивность проявления тех или иных симптомов часто зависит от концентрации вируса в крови, общего состояния иммунитета. Обычно симптоматика незначительна и больные не склонны придавать ей значение.
В анализе крови в острый период гепатита С нередко отмечают пониженное содержание лейкоцитов и тромбоцитов. В четверти случаев отмечается кратковременная умеренная желтуха (часто ограничивается иктеричностью склер и биохимическими проявлениями). В дальнейшем при хронизации инфекции эпизоды желтухи и увеличения активности печеночных трансфераз сопровождают обострения заболевания.
Тяжелое течение вирусного гепатита С отмечается не более чем в 1% случаев. При этом могут развиваться аутоиммунные нарушения: агранулоцитоз, апластическая анемия, невриты периферических нервов. При таком течении вероятен летальный исход в доантительном периоде. В обычных случаях вирусный гепатит С протекает медленно, без выраженной симптоматики, годами оставаясь недиагностируемым и проявляясь уже при значительной деструкции ткани печени. Часто впервые больным ставят диагноз гепатита С, когда уже имеют место признаки цирроза или гепатоцеллюлярного рака печени.
Осложнения вирусного гепатита С – это цирроз и первичный рак печени (гепатоцеллюлярная карцинома).
Диагностика вирусного гепатита С
В отличие от вирусного гепатита В, где возможно выделение вирусного антигена, клиническая диагностика вирусного гепатита C производится с помощью серологических методик (антитела IgM к вирусу определяются с помощью ИФА и РИБА), а также определением в крови вирусной РНК с помощью ПЦР. При этом ПЦР осуществляется дважды, поскольку есть вероятность ложноположительной реакции.
При выявлении антител и РНК можно говорит о достаточной достоверности диагноза. Определение в крови IgG может означать как наличие вируса в организме, так и ранее перенесенную инфекцию. Пациентам с гепатитом С назначается проведение биохимических проб печени, коагулограммы, УЗИ печени, а в некоторых сложных диагностических случаях — биопсия печени.
Лечение вирусного гепатита С
Терапевтическая тактика при гепатите такая же, как и при вирусном гепатите В: прописана диета №5 (ограничение жиров, в особенности тугоплавких, при нормальном соотношении белков и углеводов), исключение продуктов, стимулирующих секрецию желчи и печеночных ферментов (соленая, жареная, консервированная пища), насыщение рациона липолитически активными веществами (клетчатка, пектины), большое количество жидкости. Полностью исключается алкоголь.
Специфическая терапия вирусного гепатита – это назначение интерферона в сочетании с рибавирином. Продолжительность терапевтического курса – 25 дней (при стойком к противовирусной терапии варианте вируса возможно удлинение курса до 48 дней). В качестве профилактики холестаза в комплекс терапевтических мер включают препараты урсодеоксихолиевой кислоты, а в качестве антидепрессанта (поскольку психологическое состояние больных нередко сказывается на эффективности лечения) – адеметионин. Действие противовирусной терапии напрямую зависит от качества интерферонов (степени очистки), интенсивности терапии и общего состояния больного.
По показаниям базисную терапию могут дополнять оральной дезинтоксикацией, спазмолитическими средствами, ферментами (мезим), антигистаминными препаратами и витаминами. При тяжелом течении гепатита С показана внутривенная дезинтоксикация растворами электролитов, глюкозы, декстрана, при необходимости терапию дополняют преднизолоном. В случае развития осложнений курс лечения дополняется соответствующими мерами (лечение цирроза и рака печени). При необходимости производят плазмаферез.
Прогноз при вирусном гепатите С
При должном лечении выздоровлением заканчивается 15-25% случаев заболевания. Чаще всего гепатит С переходит в хроническую форму, способствуя развитию осложнений. Смерть при гепатите С, как правило, наступает вследствие цирроза или рака печени, летальность составляет 1-5% случае. Менее благоприятен прогноз сочетанной инфекции вирусами гепатита В и С.
Профилактика вирусного гепатита С
Общие меры профилактики гепатита С включают тщательное соблюдение санитарного режима в медицинских учреждениях, контроль над качеством и стерильностью переливаемой крови, а также санитарный надзор над учреждениями, оказывающими услуги населению с использованием травматических методик (татуаж, пирсинг).
Помимо прочего, ведется разъяснительная, просветительская деятельность среди молодежи, рекламируется индивидуальная профилактика: безопасный секс и отказ от наркотиков, осуществление медицинский и иных травматических процедур в сертифицированных учреждениях. Среди наркоманов распространяются одноразовые шприцы.
www.krasotaimedicina.ru
что это такое, осложнение и исход болезни, методы лечения
Хронический вирусный гепатит (ХВГ) представляет собой группу инфекционных патологий печени, которые протекают с развитием воспалительных дистрофически-пролиферативных изменений в паренхиме железы.
Наиболее распространенными клиническими проявлениями хронической разновидности гепатита являются:
- диспепсический, астеновегетативный и геморрагический синдромы;
- стойкая гепатоспленомегалия;
- нарушение функций печени.
Лечение хронической формы гепатита предполагает использование медикаментозной терапии, диеты и средств народной медицины.
Патогенез, причины и классификация патологии
В результате того что геном внутри одного генотипа подвержен сильной изменчивости формируется большое количество мутантных, отличающихся на генетическом уровне друг от друга вариантов вирусов-квазивидов HCV, которые циркулируют в организме носителя.
Именно большое количество квазивидов связывается с возможностью ускользания вируса от иммунного ответа и формирование в организме хронического гепатита, а также появление устойчивости вирусных частиц к воздействию интерферонов.
Хронический вирусный гепатит C за последнее время вышел на первые позиции по распространенности и тяжести провоцируемых им осложнений.
Лечение и исход вирусного хронического гепатита С определяется взаимоотношением различных факторов таких, как количество инфицировавшего материала, спектр клеток, подвергшихся инфицированию, способность вируса к мутации и факторов вирусоносителя.
Причины возникновения заболевания
Хронические гепатиты являются тесно связанными с острыми формами вирусных гепатитов B, C, D, E, G, принимающими затяжной характер и протекающими в любой из форм.
Развитие хронической формы патологии происходит на фоне проведения неправильной терапии острой разновидности недуга, неполного восстановления в момент выписки, алкогольной или наркотической интоксикации и инфицирования другой вирусной патфлорой.
Основным патогенетическим механизмом при развитии хронического вирусного гепатита является нарушение взаимодействия между иммунными клетками и содержащими вирус гепатоцитами.
Одновременно с этим в организме больного наблюдается:
- Дефицит Т-системы.
- Угнетение макрофагов.
- Ослабление системы интерфероногенеза.
- Отсутствие специфического антителогенеза в отношении антигенов имеющихся у вирусов.
Указанные факторы приводят к возникновению нарушений в адекватном распознании и элиминации иммунной системой носителя антигенов вирусов на поверхности клеток печеночной паренхимы.
Чаще всего у больных регистрируется вирусных хронический вирусный гепатит С.
Основная классификация разновидностей патологии
Опытные гепатологи, имеющие большой стаж работы, убеждены в том, что при проведении своевременного и адекватного лечения вирусного хронического гепатита С пациент может прожить долгую жизнь.
Гепатит, судя по большому количеству историй болезни разных пациентов, способен начать прогрессировать даже спустя несколько лет. В результате развития болезни проявляются опасные для жизни человека патологии.
В случае если больной начинает употреблять алкогольные напитки или у него появляются вредные привычки, то жизнь дополнительно сокращается.
Хронические гепатиты врачи классифицируют по степени активности:
- ХВГ с минимальной степенью активности является вариантом заболевания, которое имеет благоприятный исход, симптоматика такого типа болезни выражена слабо, симптомы проявляются только в случаях обострения в течении недуга.
- ХГ с низкой степенью активности, вариант заболевания является сходным с предыдущим, различия можно выявить только при проведении лабораторного анализа крови больного;
- патология с умеренной активностью является одним из наиболее распространенных вариантов патологического состояния;
- гепатит с высокой степенью активности по своим симптомам напоминает системную красную волчанку, патология сопровождается значительными изменениями в иммунной системе, а печень и селезенка являются увеличенными и появляются желтушность кожного покрова и слизистых;
- недуг с развитием холестаза очень редко регистрируется, при таком типе заболевания наблюдается увеличение печени, а общее состояние организма удовлетворительное.
Каждая разновидность болезни имеет свои характерные симптомы и признаки.
В течении хронического вирусного гепатита выделяют следующие стадии:
- С отсутствием фиброза.
- С возникновением слабовыраженного перипортального фиброза.
- С развитием умеренного фиброза с портопортальнымы септами.
- С формированием выраженного фиброза с портопортальными септами.
- С появлением цирроза печени.
- С развитием у больного первичной гепатоцеллюлярной карциномы.
В течении патологии могут преобладать цитолитический, холестатический или аутоиммунный синдромы.
Цитолитический сидром проявляется:
- интоксикацией;
- повышением активности трансаминаз;
- снижением ПТИ;
- диспротеинемией.
Для холестатического синдрома характерно:
- Появление кожного зуда.
- Повышение активности ЩФ.
- Повышение количества билирубина.
Аутоиммунный синдром протекает с появлением астеновегетативных явлений, артралгий, диспротеинемии, повышением активности печеночных ферментов и появлением различных аутоантител.
Характерная симптоматика развития недуга
Клинические проявления патологии определяются степенью ее активности и этиологией. Выраженность появляющихся симптомов во многом зависит от сопутствующего фона и длительностью развития патологии.
В клинических проявлениях заболевания выделяют синдром печеночной недостаточности, а также диспепсические и астено-вегетативные нарушения.
Синдром печеночной недостаточности при хроническом вирусном гепатите проявляется комплексом признаков, свидетельствующих о поражении гепатоцитов печеночной паренхимы.
У больного регистрируется повышение количества билирубина в крови, также выявляется повышенное содержание печеночных ферментов и продуктов обмена. Степень повышения указанных компонентов прямо пропорциональна стадии развития патологического состояния.
При стабильном течении хронического заболевания и вне обострения наблюдается незначительное повышение лабораторных показателей выше нормы. При таком течении патологии гипербилирубинемия не превышает нормальное количество этого компонента более чем в 1,5 раза. Пациент чувствует себя достаточно хорошо, у него наблюдается только пожелтение склер.
Характерные симптомы печеночно-клеточной недостаточности начинают проявляться только при обострениях хронического процесса. С течением времени эти симптомы становятся все менее выраженными.
На стадии цирроза печени появляются два новых признака, они дополняют уже имеющиеся.
У больного фиксируется появление сосудистых звездочек на кожных покровах и развивается асцит, представляющий собой скопление жидкости в брюшной полости.
Помимо этого при обследовании больного выявляется варикозное расширение околопупочных венозных сосудов.
Диспепсические расстройства проявляются следующими признаками:
- тошнотой и позывами к рвоте;
- вздутием живота;
- неустойчивостью стула, что сопровождается сменой поноса запорами и наоборот;
- снижением аппетита.
Указанные признаки всегда встречаются у больных на протяжении всего периода болезни. В процессе прогрессирования недуга изменяется только выраженность симптоматики.
Астено-вегетативные нарушения появляются с момента перехода патологии в хроническую форму. У больного наблюдается постепенное нарастание симптомов по мере угасания функциональных возможностей печени.
Эта группа нарушений включает в себя:
- Появление головных болей.
- Повышение сонливости в дневное время и нарушения сна в ночной период суток, на последних стадиях развития патологического состояния возможно появление сильной бессонницы.
- Слабость и снижение массы тела.
На начальном периоде прогрессирования патологии появление головной боли является редкостью. В случае развития хронического гепатита С, головная боль возникает только с момента развития цирроза печени.
Инверсия сна характерна для поздних стадий болезни, а появление слабости и похудение связывается с ухудшением аппетита.
Наиболее распространенной формой заболевания является хронический вирусный гепатит С. Для этой болезни характерно появление следующих признаков:
- появление частых простуд, частое развитие вирусных инфекций, обусловленное снижением иммунитета;
- аллергические реакции;
- повышение температуры тела;
- интоксикация тканей организма;
- снижение трудоспособности вследствие возникновения хронической усталости;
- возникновение утомления при малейших нагрузках;
- общая слабость
- продолжительные головные боли;
- нарушения в работе ЖКТ;
- функционирование железы является ограниченным;
- фиксируется появление патологий мочеполовой системы;
- появляются позывы к рвоте и тошнота;
- потеря веса тела;
- печень увеличивается в размерах;
Помимо этого появляются и прогрессируют заболевания сердечно-сосудистой системы.
Проведение диагностики хронического гепатита
Диагноз хронический вирусный гепатит устанавливается при длительно текущем инфекционном процессе, спровоцированном вирусами гепатита В, С, D, F, G и сопровождаемом появлением гепатоспленомегалии, астенического диспепсического и геморрагического синдромов.
Протокол проведения диагностических мероприятий предполагает использование целого комплекса современных методов диагностики.
Весь спектр диагностических методик, применяемых для установления наличия хронического гепатита можно разделить на две группы- лабораторные и инструментальные.
Для получения информации о состоянии организма и для выявления хронического гепатита С, как самой распространенной формы такой патологии, применяются следующие процедуры:
- Тест ИФА на наличие в организме HCV-вируса.
- Рекомбинантный иммуноглобулиновый тест.
- Биохимический анализ крови.
- Биопсия.
- Пальпация.
- УЗИ.
- МРТ.
- Компьютерная томография.
При проведении биохимического анализа крови определяется наличие в ней антител к вирусному патогену HCV. Помимо этого проводится выявление превышения концентрации билирубина и определяется активность АлАТ.
Биопсия представляет достаточно болезненную процедуру, поэтому она осуществляется только в случаях крайней необходимости, когда имеются подозрения на рак или цирроз печени.
Применение пальпации при опросе и осмотре пациента позволяет врачу выявить увеличение объема печени и селезенки уже на начальном этапе проведения диагностики. Выявление при пальпации увеличения не только печени, но и селезенки может означать переход недуга в хроническую форму.
Применение ультразвукового обследования органов брюшной полости помогает определить степень развития патологического процесса по состоянию печени и селезенки.
МРТ и КТ являются дополнительными методами, применяемыми при необходимости и позволяющие получить объемное изображение органа.
Лечение вирусного хронического гепатита С начинается с подготовки, которая предполагает сдачу пациентом комплекса анализов.
В этот комплекс анализов входят:
- коагулограмма;
- общий анализ крови;
- биохимический анализ крови;
- исследование крови на ВИЧ и ЗППП;
- исследование крови на количество гормонов щитовидки;
- анализ на исследование сывороточного железа.
Последнее исследование осуществляется в случае выявления высоких показателей гемоглобина.
Проведение терапии хронического вирусного гепатита
Перед тем как оказывать помощь, больному назначается проведение необходимых исследований, а врач изучает историю его болезни. Это необходимо для получения информации о степени активности гепатита и некоторых других нюансов.
Проведение терапевтических мероприятий для получения наилучшего эффекта рекомендуется проводить в условиях медицинского стационара.
При проведении лечения необходимо применять комплексный подход, это позволяет значительно увеличить шансы человека на выздоровление. Рекомендуется одновременное применение медицинских средств, диетического питания и средств народной медицины.
Медикаментозное лечение заболевания
В стадии ремиссии заболевания требуется придерживаться диетического питания и щадящего режима.
Рекомендации врачей в этот период также касаются проведения профилактических мероприятий, которые заключаются в приеме поливитаминных комплексов, гепатопротекторов и желчегонных средств.
В случае возникновения обострения в течении заболевания требуется проведение стационарного лечения.
Для лечения хронической формы патологии применяются следующие препараты:
- Противовирусные средства.
- Иммунодепрессанты.
- Различные комбинированные препараты.
- Патогенетические медикаменты.
Наиболее распространенными препаратами, применяемыми при проведении терапии ХВГ, являются:
- Альфа-интерферон;
- Рибавирин;
Наиболее популярными иммунодепрессантами, используемыми при лечении ХВГ, являются Преднизолон и Азатиаприн.
Основными препаратами, применяемыми при проведении терапии, являются противовирусные средства. При их назначении врач должен учитывать показания к применению и возможное наличие противопоказаний.
Основными противопоказаниями к применению противовирусных лекарств являются следующие:
- Депрессивные состояния.
- Психические нарушения.
- Наличие тромбозов.
- Патологии и болезни сосудистой системы и сердца, сопровождающиеся осложнениями.
- Наличие эпилептических припадков.
- Возникновение судорожных явлений в нижних и верхних конечностях.
- Наличие в организме донорских органов.
- Декомпенсированный цирроз.
Помимо этого противовирусные медикаменты запрещено использовать в период беременности, лактации и при наличии острой формы почечной недостаточности, а также при выявлении анемии.
Использование диетического питания при ХВГ
Больным, страдающим от ХВГ, требуется соблюдать специализированную диету на протяжении всего периода жизни. Целью этой диеты является максимально возможное снижение нагрузки на печень. Это требуется для того чтобы орган имел возможность восстановить свои функциональные возможности.
Оптимальным вариантом является диета №5. Питаться лучше всего дробным методом, при котором осуществляется до 7 приемов пищи в сутки, но объем потребления еды должен быть небольшим.
Питание дробным методом не только позволяет снизить нагрузку на орган, но и улучшить работу желудочно-кишечного тракта. Улучшение работы способствует более качественному перевариванию пищи и ее усвоению организмом.
Помимо этого для улучшения выведения токсинов из организма рекомендуется употреблять большее количество чистой воды.
Приготовление пищи следует осуществлять путем варки, на пару или запекания. Блюда, приготовленные методом жарки, являются категорически запрещенными.
Автор статьи
Сазонов Григорий Андреевич
Написано статей
619
blotos.ru
Hcv инфекция что это такое — Лечим печень
Сотни поставщиков везут лекарства от гепатита С из Индии в Россию, но только M-PHARMA поможет вам купить софосбувир и даклатасвир и при этом профессиональные консультанты будут отвечать на любые ваши вопросы на протяжении всей терапии.Гепатит С, вызываемый HCV (Hepatitis C Virus), считается наиболее тяжелой формой из всех вирусных гепатитов. Опасность заболевания в том, что симптомы гепатита С у женщин и мужчин зачастую не проявляются, и даже те люди, которые замечают у себя признаки болезни, не считают их опасными для здоровья.
Около 30% заболевших выздоравливают в течение полугода, у остальных людей болезнь переходит в хроническую форму с периодами обострения и ремиссии. Без лечения хронический гепатит С приводит к непоправимому разрушению гепатоцитов, провоцируя цирроз и/или рак печени.
Одна из особенностей вируса гепатита С — его генетическая изменчивость, то есть склонность к мутациям. Они происходят настолько быстро, что антитела к HCV, возникающие у переболевшего человека, не смогут защитить его от повторного заболевания, точнее, у него не вырабатывается иммунитет. Организм просто «не опознает» гепатовирусную инфекцию, когда она снова проникнет в кровь. По этой же причине врачам еще не удалось разработать вакцину против гепатита С, и единственной его профилактикой остается своевременное обследование людей из группы риска и носителей вируса.
Кто рискует заразиться?
Гепатитом С невозможно заразиться при общении с больным человеком: при рукопожатии, объятиях и поцелуях, выпив чай из его чашки или воспользовавшись его полотенцем, так как он не передается воздушно-капельным путем. Даже если один из супругов болен, он не обязательно заразит свою «вторую половинку», хотя такая вероятность существует, и партнерам рекомендуют использовать презервативы. Настолько же редко вирус передается от матери малышу при родах. HCV-инфекция проникает в организм только с кровью инфицированного:
- С грязных шприцев при их совместном использовании инъекционными наркоманами.
- Во время медицинских манипуляций при недостаточной стерилизации инструмента и оборудования, при нанесении татуировок, во время маникюра и педикюра, бритья в парикмахерских.
- При переливании зараженной крови и ее препаратов.
На предметах обихода, испачканных засохшей кровью, при комнатной температуре HCV выживает от 15-16 часов до четырех дней. Однако шанс получить инфекцию таким образом не очень велик. Через укусы кровососущих насекомых вирус не переносится.
Инкубационный период болезни — около двух месяцев, и чаще всего он протекает без симптомов. Поэтому, даже если вы чувствуете себя здоровым, но входите в группу риска или недавно вам проводили указанные процедуры, необходимо обследоваться на вирус гепатита С.
Острая форма
Симптоматика острого гепатита С почти не отличается от признаков других передающихся с кровью (парентеральных) гепатитов и болезни Боткина. Однако она проявляется слабее, а последствия болезни гораздо серьезнее. В преджелтушный, или продромальный период, который длится до 6-10 дней, гепатит С может давать о себе знать общим недомоганием, как при гриппе или ОРВИ, и кишечными расстройствами:
- Человек чувствует слабость, разбитость, у него болит или кружится голова.
- Ему не хочется есть, его мутит после еды, хотя рвота при этом бывает редко.
- Он ощущает тяжесть в правом подреберье, распирание в животе, жалуется на беспричинный понос. Иногда печень увеличивается настолько, что ее можно прощупать самостоятельно, и становится болезненной.

При остром течении болезни симптомы гепатита С у женщин развиваются быстрее, чем у мужчин — в среднем через полтора месяца после инфицирования. Заболевшие жалуются на лихорадку, насморк и кашель, ломоту в костях и боль в мышцах, кожный зуд. Желтуха, обесцвечивание кала, потемнение мочи проявляются не у всех больных, поэтому человек может и не догадываться, что его недуг связан с печенью, объясняя свое состояние простудой, переутомлением, пищевым отравлением и др.
Некоторые люди недооценивают серьезность заболевания, даже если желтуха указывает на печеночные проблемы, принимая симптомы гепатита С за признаки более «безобидного» и не оставляющего последствий гепатита А (болезни Боткина). Однако несмотря на сходство симптоматики этих заболеваний, она имеет заметные различия.
В редких случаях, обычно у людей с хроническим гепатитом других типов, у алкоголиков или на фоне заражения HCV при болезни Боткина острый гепатит С принимает молниеносную (фульминантную, злокачественную) форму. Причиной осложнения также могут стать сопутствующие заболевания и состояния: герпетическая инфекция, лечение гепатотоксическими препаратами, отравления. При молниеносном гепатите происходит массивное отмирание клеток печени, что может привести к печеночной коме.
Хроническая HCV-инфекция
Хронический гепатит С развивается как следствие острого или же после длительного латентного течения болезни. Симптомы гепатита С у взрослых, на первый взгляд, совершенно не связаны с печенью. Их иногда принимают за весенний авитаминоз или синдром хронической усталости.
Больной быстро устает, ему тяжело лишний раз поднять руку. По утрам он с трудом просыпается, а днем его клонит в сон. Решив, что он переутомился на работе, человек уходит в отпуск, но после отдыха недомогание не проходит.
Типичный симптом — нарушение сна: днем заболевшему хочется спать, а ночью он не может уснуть, и к утру чувствует себя разбитым. Так проявляет себя начальная стадия печеночной энцефалопатии — хронического отравления организма продуктами жизнедеятельности и токсинами, с которыми не справляется печень. В первую очередь от него страдают клетки мозга, поэтому у людей с больной печенью ухудшается память и внимание, они становятся рассеянными и раздражительными.
Желтуха при хроническом гепатите С бывает редко, а нарушения пищеварения — достаточно часто. Однако больные не связывают их с печенью. Снижение аппетита, изжога, вздутие живота и расстройства стула бывают при многих заболеваниях желудочно-кишечного тракта, особенно у тех людей, кто не задумывается о правильном питании. Поэтому тревожным симптомам долго не придают значения. В некоторых случаях люди узнают о своем заболевании, только когда у них диагностируют начальную стадию цирроза печени.
Вирусосоносительство
Словосочетание «носительство гепатита С» не является научным термином и используется только в популярной медицинской литературе. Оно обозначает такое состояние, когда болезнетворный возбудитель, обнаруженный в крови человека, не дает симптомов, не изменяет показатели печеночных проб, но передается другим людям.
Но врачи иногда сравнивают HCV-инфекцию с айсбергом — две трети его скрыты под водой, и лишь незначительная часть выступает над ее поверхностью. Особенность заболевания и в том, что предсказать как оно будет развиваться в дальнейшем, невозможно. Вирус, годами дремавший в крови, однажды может проснуться. Это зависит от:
- Напряженности иммунитета вирусоносителя.
- Сопутствующих заболеваний, которые возникают с возрастом.
- Случайных «атак» на печень: пищевого, химического или лекарственного отравления, влияния алкоголя.
Но действительно ли гепатовирус С не влияет на здоровье людей, которые заразились, но не заболели? Исследования российских врачей доказывают, что это не так. У детей, женщин и мужчин без симптомов, но с определяемым в крови HCV, биопсия печени выявила изменения гепатоцитов, типичные для хронического вирусного гепатита. Через 15-20 лет этой группе людей провели повторное обследование, и у всех пациентов был обнаружен хронический гепатит.
Поэтому большинство врачей гепатологов считают вирусоносительство HCV-инфекции не особым состоянием, а хроническим гепатитом с минимальной активностью. Если же анализы показали наличие вируса в вашей крови, нужно начинать лечение, не дожидаясь явных симптомов болезни.
Лабораторная диагностика
При подозрении на воспалительный процесс в печени назначают общий и биохимический анализы крови, а также исследование на anti-HCV (антитела к вирусу гепатита). Уточнить диагноз помогают инструментальные исследования: УЗИ печени и, при необходимости, биопсия печеночной ткани.
Антитела обнаруживаются в крови 70% пациентов при первых симптомах болезни и практически у всех в течение трех месяцев после попадания вируса в кровь. Однако этот анализ ничего не говорит о том, перешел ли гепатит в хроническую форму. Он устанавливает лишь сам факт заражения.
При гепатите любого типа биохимический анализ крови показывает рост активности так называемых трансаминаз печени: аланинаминотрансфераз (AЛT), аспартатаминотрансфераз (ACT) и повышение в крови билирубина. Уровень АЛТ при этом заболевании может вырасти более чем в 10 раз, при этом у пациента нет жалоб и не регистрируются внешние признаки болезни.
Наличие anti-HCV IgM в сочетании с повышением уровней печеночных ферментов помогает отличить активную фазу гепатита С от вирусоносительства. У носителей вируса нет антител к HCV, а печеночные пробы не выходят за пределы нормы.
Зачем нужны ПЦР и ИФА?
Печеночные пробы не всегда дают ответ на вопрос, болен ли человек гепатитом С. Для хронической формы заболевания характерны периоды обострения и затихания процесса, когда симптомы не проявляются, но разрушительное воздействие вируса на гепатоциты не останавливается. Поэтому для подтверждения диагноза рекомендованы иммуноферментный анализ (ИФА) и метод исследования количественной полимеразной цепной реакции (ПЦР).
ИФА способен найти антитела к вирусу гепатита С: IgM, IgG и JgM. В зависимости от их сочетания анализ позволяет установить наличие или высокую вероятность инфекции, а в некоторых случаях установить сроки заражения.
ПЦР выявляет в крови пациента сам вирус и регистрирует его количество — вирусную нагрузку. Чем она выше, тем активнее размножаются вирионы, что может говорить о неэффективности противовирусного лечения. Ее снижение говорит, что процесс пошел на спад.
ИФА и ПЦР также не всегда позволяют верифицировать диагноз, и в сомнительных случаях их повторяют. Поэтому, если вы входите в группу риска или подозреваете, что могли заразиться гепатитом С, выполняйте рекомендации врача и проходите обследования до тех пор, пока диагноз не будет подтвержден или отвергнут.
Перспективы лечения
Современная медицина не может вылечить гепатит С, но позволяет удерживать вирус в рамках дозволенного, надолго затормозив его развитие. Изменения в гепатоцитах становятся необратимыми только тогда, когда заболевание приводит к циррозу или раку печени, но при адекватном лечении этого может и не случиться.
Основное лечение гепатита включает интерферонотерапию и противовирусный препарат Рибавирин. Интерферон-альфа, белок, который синтезируется в организме, как реакция на вирусную инфекцию, помогает иммунитету справляться с гепатовирусом. Рибавирин не эффективен в качестве монотерапии, но усиливает воздействие интерферона при их совместном использовании. Кроме этого, людям с хроническим гепатитом назначают лекарства для поддержки печени (гепатопротекторы, витамины), спазмолитики для предотвращения застоя желчи, ферменты, помогающие пищеварению.
В периоды затихания болезни специальное лечение может не потребоваться. Но людям с подтвержденным диагнозом нужно раз в год проходить обследование печени, чтобы не пропустить обострение.
Source: veneradoc.ruМы в соц.сетях:
gepasoft.ru

