Сердечная недостаточность — причины, симптомы, диагностика и лечение
Общие сведения
Сердечная недостаточность – острое или хроническое состояние, вызванное ослаблением сократительной способности миокарда и застойными явлениями в малом или большом круге кровообращения. Проявляется одышкой в покое или при незначительной нагрузке, утомляемостью, отеками, цианозом (синюшностью) ногтей и носогубного треугольника. Острая сердечная недостаточность опасна развитием отека легких и кардиогенного шока, хроническая сердечная недостаточность ведет к развитию гипоксии органов. Сердечная недостаточность – одна из самых частых причин смерти человека.
Снижение сократительной (насосной) функции сердца при сердечной недостаточности ведет к развитию дисбаланса между гемодинамическими потребностями организма и возможностью сердца в их осуществлении. Этот дисбаланс проявляется превышением венозного притока к сердцу и сопротивления, которое необходимо преодолеть миокарду для изгнания крови в сосудистое русло, над способностью сердца переместить кровь в систему артерий.
Не являясь самостоятельным заболеванием, сердечная недостаточность развивается как осложнение различных патологий сосудов и сердца: клапанных пороков сердца, ишемической болезни, кардиомиопатии, артериальной гипертензии и др.
При некоторых заболеваниях (например, артериальной гипертонии) нарастание явлений сердечной недостаточности происходит постепенно, годами, тогда как при других (остром инфаркте миокарда), сопровождающихся гибелью части функциональных клеток, это время сокращается до дней и часов. При резком прогрессировании сердечной недостаточности (в течение минут, часов, дней), говорят о ее острой форме. В остальных случаях сердечную недостаточность рассматривают как хроническую.
Хронической сердечной недостаточностью страдают от 0,5 до 2% населения, а после 75 лет ее распространенность составляет около 10%. Значимость проблемы заболеваемости сердечной недостаточностью определяется неуклонным увеличением числа страдающих ею пациентов, высоким показателем смертности и инвалидности больных.
Сердечная недостаточность
Причины сердечной недостаточности
Среди наиболее частых причин сердечной недостаточности, встречающихся у 60-70% пациентов, называют инфаркт миокарда и ИБС. За ними следуют ревматические пороки сердца (14%) и дилатационная кардиомиопатия (11%). В возрастной группе старше 60 лет, кроме ИБС, сердечную недостаточность вызывает также гипертоническая болезнь (4%). У пожилых пациентов частой причиной сердечной недостаточности служит сахарный диабет 2-го типа и его сочетание с артериальной гипертонией.
Факторы риска
Факторы, провоцирующие развитие сердечной недостаточности, вызывают ее проявление при снижении компенсаторных механизмов сердца. В отличие от причин, факторы риска потенциально обратимы, и их уменьшение или устранение может задержать усугубление сердечной недостаточности и даже спасти жизнь пациента.
В их число входят:
- перенапряжение физических и психоэмоциональных возможностей
- аритмии, ТЭЛА, гипертензивные кризы, прогрессирование ИБС;
- пневмонии, ОРВИ, анемии, почечная недостаточность, гипертиреоз
- прием кардиотоксических препаратов, лекарств, способствующих задержке жидкости (НПВП, эстрогенов, кортикостероидов), повышающих АД (изадрина, эфедрина, адреналина)
- выраженное и быстро прогрессирующее увеличение массы тела, алкоголизм
- резкое увеличение ОЦК при массивной инфузионной терапии
- несоблюдение рекомендаций по лечению хронической сердечной недостаточности.
Патогенез
Развитие острой сердечной недостаточности часто наблюдается на фоне инфаркта миокарда, острого миокардита, тяжелых аритмий (фибрилляции желудочков, пароксизмальной тахикардии и др.). При этом происходит резкое падение минутного выброса и поступления крови в артериальную систему. Острая сердечная недостаточность клинически сходна с острой сосудистой недостаточностью и иногда обозначается как острый сердечный коллапс.
При хронической сердечной недостаточности изменения, развивающиеся в сердце, длительное время компенсируются его интенсивной работой и приспособительными механизмами сосудистой системы: возрастанием силы сокращений сердца, учащением ритма, снижением давления в диастолу за счет расширения капилляров и артериол, облегчающего опорожнение сердца во время систолы, повышением перфузии тканей.
Дальнейшее нарастание явлений сердечной недостаточности характеризуется уменьшением объема сердечного выброса, увеличением остаточного количества крови в желудочках, их переполнением во время диастолы и перерастяжением мышечных волокон миокарда. Постоянное перенапряжение миокарда, старающегося вытолкнуть кровь в сосудистое русло и поддержать кровообращение, вызывает его компенсаторную гипертрофию. Однако в определенный момент наступает стадия декомпенсации, обусловленная ослаблением миокарда, развитием в нем процессов дистрофии и склерозирования. Миокард сам начинает испытывать недостаток кровоснабжения и энергообеспечения.
В этой стадии в патологический процесс включаются нейрогуморальные механизмы. Активация механизмов симпатико-адреналовой системы вызывает сужение сосудов на периферии, способствующее поддержанию стабильного АД в русле большого круга кровообращения при уменьшении объема сердечного выброса. Развивающаяся при этом почечная вазоконстрикция приводит к ишемии почек, способствующей внутритканевой задержке жидкости.
Повышение секреции гипофизом антидиуретического гормона увеличивает процессы реабсорбции воды, что влечет за собой возрастание объема циркулирующей крови, повышение капиллярного и венозного давления, усиленную транссудацию жидкости в ткани.
Т. о., выраженная сердечная недостаточность приводит к грубым гемодинамическим нарушениям в организме:
Расстройство газового обмена
При замедлении кровотока возрастает поглощение тканями кислорода из капилляров с 30% в норме до 60-70%. Увеличивается артериовенозная разница насыщения крови кислородом, что приводит к развитию ацидоза. Накопление недоокисленных метаболитов в крови и усиление работы дыхательной мускулатуры вызывают активизацию основного обмена.
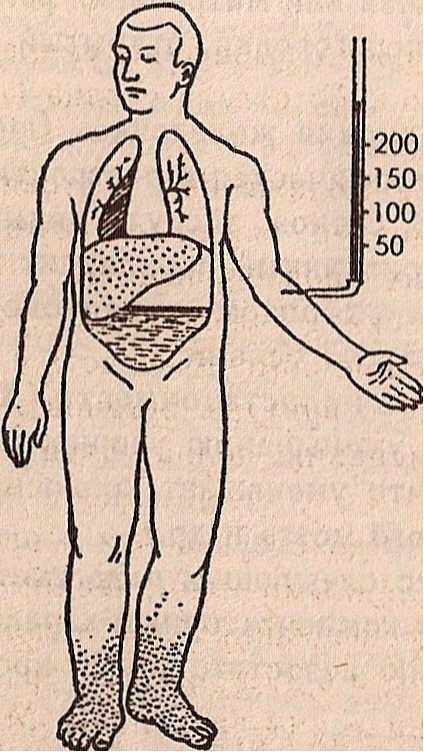
Возникает замкнутый круг: организм испытывает повышенную потребность в кислороде, а система кровообращения неспособна ее удовлетворить. Развитие, так называемой, кислородной задолженности ведет к появлению цианоза и одышки. Цианоз при сердечной недостаточности может быть центральным (при застое в малом круге кровообращения и нарушении оксигенации крови) и периферическим (при замедлении кровотока и повышенной утилизации кислорода в тканях). Так как недостаточность кровообращения более выражена на периферии, у пациентов с сердечной недостаточностью наблюдается акроцианоз: синюшность конечностей, ушей, кончика носа.
Отеки
Отеки развиваются в результате ряда факторов: внутритканевой задержки жидкости при повышении капиллярного давления и замедлении кровотока; задержки воды и натрия при нарушении водно-солевого обмена; нарушения онкотического давления плазмы крови при расстройстве белкового обмена; уменьшения инактивации альдостерона и антидиуретического гормона при снижении функции печени.
Отеки при сердечной недостаточности сначала скрытые, выражаются быстрым увеличением массы тела и уменьшением количества мочи. Появление видимых отеков начинается с нижних конечностей, если пациент ходит, или с крестца, если больной лежит. В дальнейшем развивается полостная водянка: асцит (брюшной полости), гидроторакс (полости плевры), гидроперикард (перикардиальной полости).
застойным изменениям в органах
Застойные явления в легких связаны с нарушением гемодинамики малого круга кровообращения. Характеризуются ригидностью легких, уменьшением дыхательной экскурсии грудной клетки, ограниченной подвижностью легочных краев. Проявляется застойным бронхитом, кардиогенным пневмосклерозом, кровохараканьем. Застойные явления большого круга кровообращения вызывают гепатомегалию, проявляющуюся тяжестью и болью в правом подреберье, а затем и сердечный фиброз печени с развитием в ней соединительной ткани.
Расширение полостей желудочков и предсердий при сердечной недостаточности может приводить к относительной недостаточности предсердно-желудочковых клапанов, что проявляется набуханием вен шеи, тахикардией, расширением границ сердца. При развитии застойного гастрита появляется тошнота, потеря аппетита, рвота, склонность к запорам метеоризм, потеря массы тела. При прогрессирующей сердечной недостаточности развивается тяжелая степень истощения – сердечная кахексия.
Застойные процессы в почках вызывают олигурию, повышение относительной плотности мочи, протеинурию, гематурию, цилиндрурию. Нарушение функций центральной нервной системы при сердечной недостаточности характеризуется быстрой утомляемостью, понижением умственной и физической активности, повышенной раздражительностью, расстройством сна, депрессивными состояниями.
Классификация
По скорости нарастания признаков декомпенсации выделяют острую и хроническую сердечную недостаточность.
Развитие острой сердечной недостаточности может происходить по двум типам:
- по левому типу (острой левожелудочковой или левопредсердной недостаточности)
- острой правожелудочковой недостаточности
В развитии хронической сердечной недостаточности по классификации Василенко-Стражеско выделяют три стадии:
I (начальная) стадия
II (выраженная) стадия – признаки длительной недостаточности кровообращения и гемодинамических нарушений (застойные явления малого и большого кругов кровообращения) выражены в состоянии покоя; резкое ограничение трудоспособности:
- Период II А – умеренные гемодинамические нарушения в одном отделе сердца (лево- или правожелудочковая недостаточность). Одышка развивается при обычной физической активности, работоспособность резко снижена. Объективные признаки – цианоз, отечность голеней, начальные признаки гепатомегалии, жесткое дыхание.
- Период II Б – глубокие гемодинамические расстройства с вовлечением всей сердечно-сосудистой системы (большого и малого круга). Объективные признаки – одышка в покое, выраженные отеки, цианоз, асцит; полная нетрудоспособность.
III (дистрофическая, конечная) стадия – стойкая недостаточность кровообращения и обмена веществ, морфологически необратимые нарушения структуры органов (печени, легких, почек), истощение.
Симптомы сердечной недостаточности
Острая сердечная недостаточность
Острая сердечная недостаточность вызывается ослаблением функции одного из отделов сердца: левого предсердия или желудочка, правого желудочка. Острая левожелудочковая недостаточность развивается при заболеваниях с преимущественной нагрузкой на левый желудочек (гипертонической болезни, аортальном пороке, инфаркте миокарда). При ослаблении функций левого желудочка повышается давление в легочных венах, артериолах и капиллярах, увеличивается их проницаемость, что ведет к пропотеванию жидкой части крови и развитию сначала интерстициального, а затем альвеолярного отека.
Клиническими проявлениями острой недостаточности левого желудочка служат сердечная астма и альвеолярный отек легких. Приступ сердечной астмы обычно провоцируется физическим или нервно-психическим напряжением. Приступ резкого удушья чаще возникает ночью, вынуждая больного в страхе проснуться. Сердечная астма проявляется чувством нехватки воздуха, сердцебиением, кашлем с трудно отходящей мокротой, резкой слабостью, холодным потом.
Пациент принимает положение ортопноэ – сидя с опущенными ногами. При осмотре – кожа бледная с сероватым оттенком, холодный пот, акроцианоз, сильная одышка. Определяется слабый, частого наполнения аритмичный пульс, расширение границ сердца влево, глухие сердечные тона, ритм галопа; артериальное давление имеет тенденцию к снижению. В легких жесткое дыхание с единичными сухими хрипами.
Дальнейшее нарастание застойных явлений малого круга способствует развитию отека легких. Резкое удушье сопровождается кашлем с выделением обильного количества пенистой розового цвета мокроты (из-за наличия примеси крови). На расстоянии слышно клокочущее дыхание с влажными хрипами (симптом «кипящего самовара»). Положение пациента ортопноэ, лицо цианотичное, вены шеи набухают, кожу покрывает холодный пот. Пульс нитевидный, аритмичный, частый, АД снижено, в легких – влажные разнокалиберные хрипы. Отек легких является неотложным состоянием, требующим мер интенсивной терапии, т. к. может привести к летальному исходу.
Острая левопредсердная сердечная недостаточность встречается при митральном стенозе (левого предсердно-желудочкового клапана). Клинически проявляется теми же состояниями, что и острая недостаточность левого желудочка. Острая недостаточность правого желудочка чаще возникает при тромбоэмболиях крупных ветвей легочной артерии. Развивается застой в сосудистой системе большого круга кровообращения, что проявляется отеками ног, болью в правом подреберье, чувством распирания, набухания и пульсации шейных вен, одышкой, цианозом, болями или давлением в области сердца. Периферический пульс слабый и частый, АД резко снижено, ЦВД повышено, сердце расширено вправо.
При заболеваниях, вызывающих декомпенсацию правого желудочка, сердечная недостаточность проявляется раньше, чем при левожелудочковой недостаточности. Это объясняется большими компенсаторными возможностями левого желудочка- самого мощного отдела сердца. Однако при снижении функций левого желудочка сердечная недостаточность прогрессирует с катастрофической скоростью.
Хроническая сердечная недостаточность
Начальные стадии хронической сердечной недостаточности могут развиваться по лево- и правожелудочковому, лево- и правопредсердному типам. При аортальном пороке, недостаточности митрального клапана, артериальной гипертензии, коронарной недостаточности развивается застой в сосудах малого круга и хроническая левожелудочковая недостаточность. Она характеризуется сосудистыми и газовыми изменениями в легких. Возникает одышка, приступы удушья (чаще по ночам), цианоз, приступы сердцебиения, кашель (сухой, иногда с кровохарканьем), повышенная утомляемость.
Еще более выраженные застойные явления в малом круге кровообращения развиваются при хронической левопредсердной недостаточности у пациентов со стенозом митрального клапана. Появляются одышка, цианоз, кашель, кровохарканье. При длительном венозном застое в сосудах малого круга происходит склерозирование легких и сосудов. Возникает дополнительное, легочное препятствие для кровообращения в малом круге. Повышенное давление в системе легочной артерии вызывает увеличенную нагрузку на правый желудочек, обусловливая его недостаточность.
При преимущественном поражении правого желудочка (правожелудочковой недостаточности) застойные явления развиваются в большом круге кровообращения. Правожелудочковая недостаточность может сопровождать митральные пороки сердца, пневмосклероз, эмфизему легких и т. д. Появляются жалобы на боли и тяжесть в правом подреберье, появление отеков, снижение диуреза, распирание и увеличение живота, одышку при движениях. Развивается цианоз, иногда с желтушно-цианотичным оттенком, асцит, набухают шейные и периферические вены, увеличивается в размерах печень.
Функциональная недостаточность одного отдела сердца не может долго оставаться изолированной, и со временем развивается тотальная хроническая сердечная недостаточность с венозным застоем в русле малого и большого кругов кровообращения. Также развитие хронической сердечной недостаточности отмечается при поражении сердечной мышцы: миокардитах, кардиомиопатии, ИБС, интоксикациях.
Диагностика
Поскольку сердечная недостаточность является вторичным синдромом, развивающимся при известных заболеваниях, диагностические мероприятия должны быть направлены на ее раннее выявление, даже при отсутствии явных признаков.
При сборе клинического анамнеза следует обратить внимание на утомление и диспноэ, как самые ранние признаки сердечной недостаточности; наличие у пациента ИБС, гипертензии, перенесенных инфаркта миокарда и ревматической атаки, кардиомиопатии. Выявление отеков голеней, асцита, учащенного низкоамплитудного пульса, выслушивание III тона сердца и смещение границ сердца служат специфическими признаками сердечной недостаточности.
При подозрении на сердечную недостаточность проводят определение электролитного и газового состава крови, кислотно-щелочного равновесия, мочевины, креатинина, кардиоспецефических ферментов, показателей белково-углеводного обмена.
ЭКГ по специфическим изменениям помогает выявлять гипертрофию и недостаточность кровоснабжения (ишемию) миокарда, а также аритмии. На основе электрокардиографии широко применяются различные нагрузочные тесты с использование велотренажера (велоэргометрия) и «бегущей дорожки» (тредмил-тест). Такие тесты с постепенно возрастающим уровнем нагрузки позволяют судить о резервных возможностях функции сердца.
С помощью ультразвуковой эхокардиографии возможно установить причину, вызвавшую сердечную недостаточность, а также оценить насосную функцию миокарда. С помощью МРТ сердца успешно диагностируются ИБС, врожденные или приобретенные пороки сердца, артериальная гипертензия и др. заболевания. Рентгенография легких и органов грудной клетки при сердечной недостаточности определяет застойные процессы в малом круге, кардиомегалию.
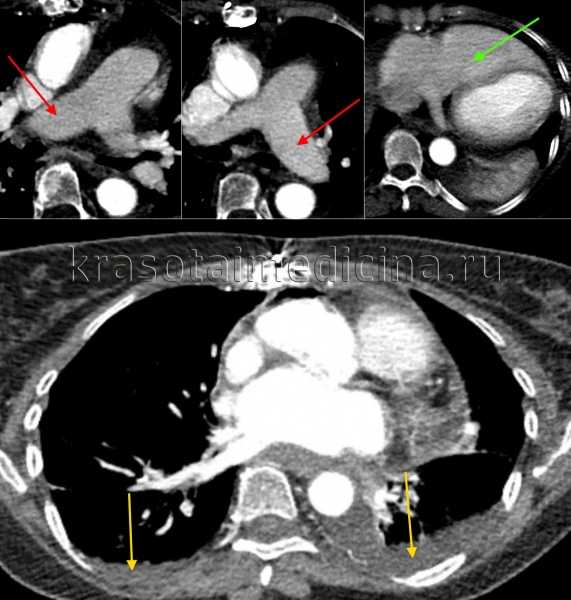
КТ ОГК С+. Расширение долевых легочных артерий (красные стрелки), расширение правого желудочка (зеленая стрелка), двухсторонний выпот в грудной полости (желтые стрелки) у пациентки с застойными явлениями в малом круге кровообращения
Радиоизотопная вентрикулография у пациентов сердечной недостаточностью позволяет с высокой степенью точности оценить сократительную способность желудочков и определить их объемную вместимость. При тяжелых формах сердечной недостаточности для определения поражения внутренних органов проводят УЗИ брюшной полости, печени, селезенки, поджелудочной железы.
Лечение сердечной недостаточности
При сердечной недостаточности проводится лечение, направленное на устранение первичной причины (ИБС, гипертонической болезни, ревматизма, миокардита, и др.). При пороках сердца, сердечной аневризме, слипчивом перикардите, создающих механический барьер в работе сердца, нередко прибегают к хирургическому вмешательству.
При острой или тяжелой хронической сердечной недостаточности назначается постельный режим, полный психический и физический покой. В остальных случаях следует придерживаться умеренных нагрузок, не нарушающих самочувствие. Потребление жидкости ограничивается 500-600 мл в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание.
Фармакотерапия сердечной недостаточности позволяет продлить и значительно улучшить состояние пациентов и качество их жизни.
При сердечной недостаточности назначаются следующие группы препаратов:
- сердечные гликозиды (дигоксин, строфантин и др.) – повышают сократимость миокарда, увеличивают его насосную функцию и диурез, способствуют удовлетворительной переносимости физических нагрузок;
- вазодилататоры и ингибиторы АПФ — ангиотензин-превращающего фермента (эналаприл, каптоприл, лизиноприл, периндоприл, рамиприл) — понижают тонус сосудов, расширяют вены и артерии, уменьшая тем самым сопротивление сосудов во время сердечных сокращений и способствуя увеличению сердечного выброса;
- нитраты (нитроглицерин и его пролонгированные формы) – улучшают кровенаполнение желудочков, увеличивают сердечный выброс, расширяют коронарные артерии;
- диуретики (фуросемид, спиронолактон) – уменьшают задержку избыточной жидкости в организме;
- Β-адреноблокаторы (карведилол) – уменьшают частоту сердечных сокращений, улучшают кровенаполнение сердца, повышают сердечный выброс;
- антикоагулянты (ацетилсалициловая к-та, варфарин) – препятствуют тромбообразованию в сосудах;
- препараты, улучшающие метаболизм миокарда (витамины группы В, аскорбиновая кислота, инозин, препараты калия).
При развитии приступа острой левожелудочковой недостаточности (отека легких) пациента госпитализируют и оказывают неотложную терапию: вводят диуретики, нитроглицерин, препараты, повышающие сердечный выброс (добутамин, дофамин), проводят ингаляции кислорода. При развитии асцита проводится пункционное удаление жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция. Пациентам с сердечной недостаточностью ввиду выраженной гипоксии тканей назначается оксигенотерапия.
Прогноз и профилактика
Пятилетний порог выживаемости пациентов с сердечной недостаточностью составляет 50%. Отдаленный прогноз вариабелен, на него оказывают влияние степень тяжести сердечной недостаточности, сопутствующий фон, эффективность терапии, образ жизни и т. д. Лечение сердечной недостаточности на ранних стадиях может полностью компенсировать состояние пациентов; худший прогноз наблюдается при III стадии сердечной недостаточности.
Мерами профилактики сердечной недостаточности служит предотвращение развития вызывающих ее заболеваний (ИБС, гипертонии, пороков сердца и др.), а также факторов, способствующих ее возникновению. Во избежание прогрессирования уже развившейся сердечной недостаточности необходимо соблюдение оптимального режима физической активности, приема назначенных препаратов, постоянное наблюдение кардиолога.
www.krasotaimedicina.ru
Хроническая сердечная недостаточность Хроническая сердечная недостаточность (хсн)
Хроническая сердечная недостаточность (ХСН)– это патофизиологический синдром, при котором в результате сердечно-сосудистых заболеваний происходит снижение насосной функции сердца, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца.
ХСН — это заболевание с комплексом характерных симптомов (одышка, утомляемость и снижение физической активности, отеки и др.), которые связаны с неадекватной перфузией органов и тканей в покое или при нагрузке и часто с задержкой жидкости в организме.
Эпидемиология
В РФ страдает ХСН – 5,6%
50% больных с ХСН умирает в течение 4-х лет с момента манифестации декомпенсации.
При тяжелой ХСН – 50% больных умирает в течение 1 года.
Риск ВС при ХСН в 5 раз выше, чем в популяции
Средняя продолжительность жизни у мужчин – 1,66г., у женщин – 3г.
Максимальная распространенность ХСН – в возрасте 60-70лет.
Этиология
ИБС, в том числе инфаркт миокарда (67%)
Артериальная гипертензия (80%)
Приобретенные и врожденные пороки сердца
Кардиомиопатия
Поражения миокарда установленной этиологии (алкогольные и др.)
Выпотной и констриктивный перикардит
Факторы, провоцирующие прогрессирование ХСН:
ИБС
Артериальные гипертензии
Кардиомиопатии, миокардиодистрофии
Заболевания эндокринной системы (СД, заболевания щитовидной железы, акромегалия)
Нарушение питания (дефицит тиамина, селена, ожирение)
Инфильтративные заболевания (саркоидоз, амилоидоз, коллагенозы)
Тахи- и брадиаритмии
ТЭЛА
Пороки сердца
Побочные эффекты лекарственных веществ (в-блокаторы, антиаритмические, цитотоксические)
Патогенез
Этиологические факторы приводят к уменьшению ударного объема, снижению сердечного выброса, что уменьшает кровоснабжение органов и тканей (почек, головного мозга и др.). Включаются компенсаторные механизмы:
— увеличивается активность симпатоадреналовой системы для поддержания на оптимальном уровне АД.
— активизируется ренин-альдостероновая система
— увеличивается продукция антидиуретического гормона (АДГ).
— увеличивается уровень венозного возврата к сердцу, ОЦК,
— гипертрофируется и дилатируется миокард,
— нарушается продукция вазодилатирующих средств.
В результате при прогрессировании заболевания увеличивается и нарастает ОЦК, в сосудистом русле скапливается большой объем крови, нарушается проницаемость стенок сосудов, и жидкая часть крови пропотевает в ткани. Накопившаяся углекислота в крови при замедлении движения крови раздражает рецепторы и рефлекторно вызывает учащение дыхания.
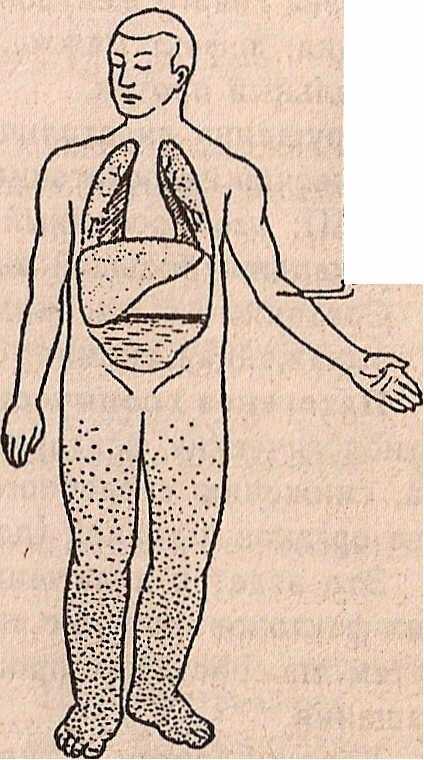
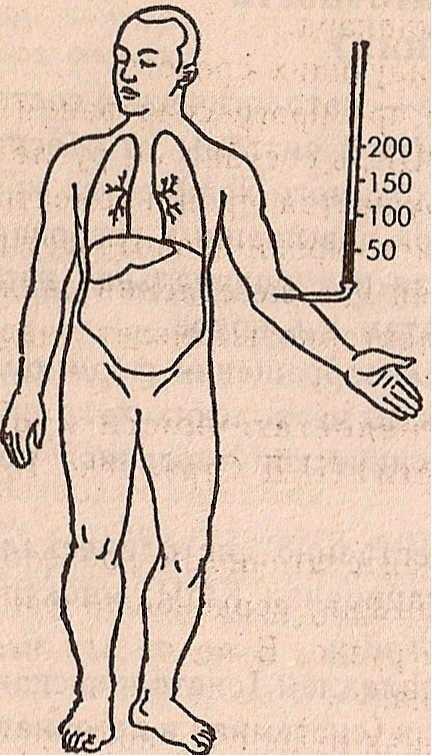
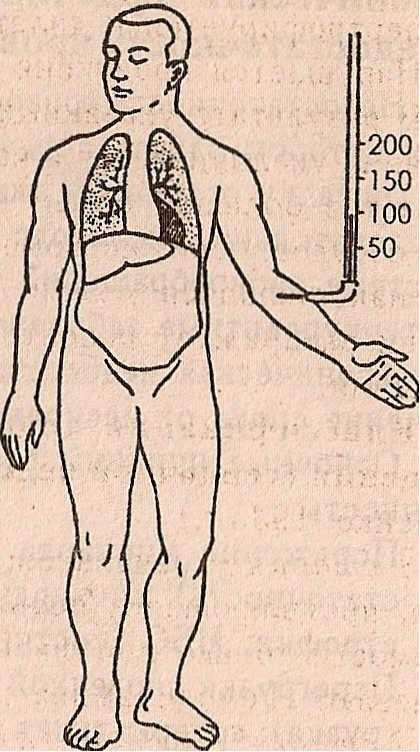
Схематическое изображение различных типов недостаточности сердца:
а — норма, б — левожелудочная , в — правожелудочная, г ,- тотальная недостаточность
Классификация хронической сердечной недостаточности по Стражеско и Василенко (1935, с дополнениями)
Стадия I начальная, скрытая НК, | Проявляется развитием одышки, сердцебиения и утомляемости только при физической нагрузке. В покое эти симптомы исчезают. Гемодинамика не нарушается. Трудоспособность несколько снижена. |
Стадия II выраженная НК | |
Период А: | Признаки НК в покое выражены умеренно, толерантность к физической нагрузке снижена. Нарушения гемодинамики в БКК или МКК, выраженность их умеренная. |
Период Б: | Выраженные признаки сердечной недостаточности в покое. Тяжелые гемодинамические нарушения в МКК и БКК. |
Стадия III конечная, дистрофическая стадия ХСН | С выраженными нарушениями гемодинамики, нарушениями обмена веществ, необратимыми изменениями в органах и тканях. |
studfile.net
Cердечная недостаточность
«Когда дела идут хуже некуда, в самом ближайшем будущем они пойдут еще хуже» Следствие закона Чизхолма
ОПРЕДЕЛЕНИЕ
Сложный клинический синдром, вызванный структурными или функциональными нарушениями наполнения желудочков или выброса крови (ACCF/AHA).ПРИЧИНЫ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Заболевания миокарда (кардиомиопатии)• Дилатационные: идиопатическая, ишемическая, семейная.
• Эндокринные: диабетическая, гипертиреоидная, ожирения.
• Токсические: алкогольная, кокаиновая, вызванная терапией рака.
• Воспалительные: миокардиты, болезни соединительной ткани, СПИД.
• Другие: тахиаритмическая, послеродовая, перегрузка железом, амилоидоз, саркоидоз, стрессовая (Такоцубо).
Перегрузка миокарда
• Артериальная гипертензия.
• Пороки сердца.
• Тахиаритмии, желудочковая экстрасистолия.
Причины смерти пациентов с сердечной недостаточностью
ССЗ — сердечно-сосудистые заболевания. Christopher M, et al. Am Heart J. 2010;159:841–9.
ПАТОГЕНЕЗ
• Нарушение сердечной функции: повышение легочного капиллярного давления, снижение альвеоло-капиллярной диффузии газов.• Нарушение периферического кровотока почек, мышц.
• Активация нейроэндокринной системы: катехоламины, ангиотензин 2, альдостерон, натрийуретические пептиды.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ
• Утомляемость.• Одышка (кашель) при нагрузке, ночью.
• Ортопноэ уменьшает одышку и кашель.
• Цианоз.
• Влажные хрипы в нижних отделах легких с обеих сторон.
• Гепатомегалия.
• Симметричные отеки ног.
Проявления AL амилоидоза
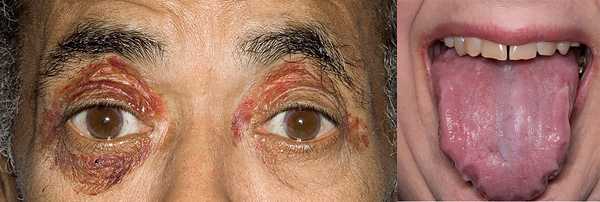
ПРИЧИНЫ НЕСЕРДЕЧНЫХ СИММЕТРИЧНЫХ ОТЕКОВ НОГ
• Правожелудочковая недостаточность (болезни легких, легочная эмболия).• Гипопротеинемия (нарушение питания, энтеропатии, печеночная недостаточность, нефротический синдром).
• Нефропатии.
• Тромбозы, сдавление в системе нижней полой вены.
• Цирроз печени.
• Длительное пребывание в вертикальном положении.
• Беременность.
• Идиопатические отеки женщин.
Окружающая температура и госпитализации
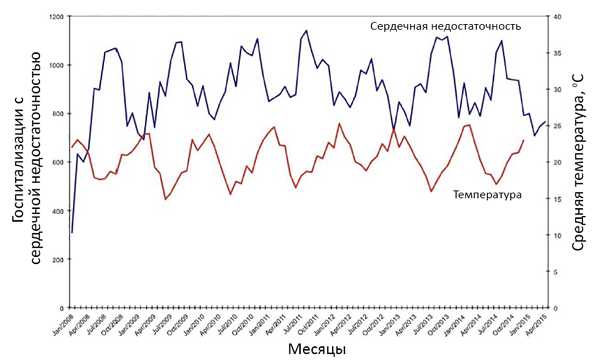
Levin R, et al. PLoS One. 2018;13:e0190733.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Эхокардиография: сократимость левого желудочка снижена (ФВЛЖ <40%) или сохранена (ФВЛЖ ≥50%), расслабление левого желудочка нарушено.• Электрокардиография: перенесенный инфаркт миокарда, аритмии.
• Рентгенография, ультразвуковое исследование грудной клетки: застой в легких.
• Коронарная ангиография: ишемическая кардиомиопатия.
• Магнитно-резонансная томография: болезни миокарда.
• Биопсия миокарда: миокардит.
• Общий анализ крови: гемоглобин.
• Биохимия: натрий, калий, железо, ферритин, трансферрин, мозговой натрийуретический пептид, прокальцитонин.
• Генетические тесты.
Гипонатриемия и госпитальная смертность
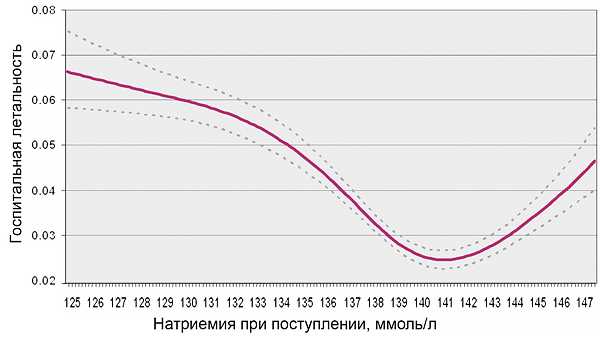
OPTIMIZE-HF. Eur Heart J. 2007;28:980–8.
NT-proBNP ПРИ ОСТРОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• <300 пг/мл: острая СН маловероятна.• >450 пг/мл у пациентов до 50 лет.
• >900 пг/мл у пациентов 50–75 лет .
• >1800 пг/мл у пациентов >75 лет.
ПРИЧИНЫ ПОВЫШЕНИЯ МОЗГОВОГО НАТРИЙУРЕТИЧЕСКОГО ПЕПТИДА (ACCF/AHA)
• Сердечная недостаточность, включая правожелудочковые синдромы.• Острый коронарный синдром.
• Ишемия миокарда.
• Болезни миокарда: миокардит, гипертрофия левого желудочка.
• Перикардит.
• Пороки сердца.
• Тахикардия, фибрилляция предсердий.
• Кардиоверсия.
• Несердечные причины: гипоксемия, пожилой возраст, инфекция (сепсис, тяжелая пневмония), анемия, почечная недостаточность, цирроз печени, критические болезни, токсические/метаболические повреждения (интоксикация, химиотерапия рака).
Ультразвуковое исследование легких
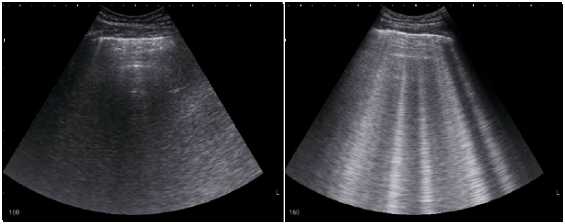
Слева норма, справа отек легких.
ЭХОКАРДИОГРАФИЧЕСКИЕ НОРМЫ (ASE/ESE)
| Показатель | Женщины | Мужчины |
| Левый желудочек | ||
| КCР, мм | ≤35 | ≤40 |
| КДР, мм | ≤52 | ≤58 |
| КДР/ППТ, мм/м² | ≤31 | ≤30 |
| КДО, мл | ≤106 | ≤150 |
| КДО/ППТ, мл/м² | ≤61 | ≤74 |
| Масса, г | ≤162 | ≤224 |
| Масса/ППТ, г/м² | ≤95 | ≤115 |
| ТЗС, мм | ≤9 | ≤10 |
| ТМЖП, мм | ≤9 | ≤10 |
| ФВЛЖ, % | ≥54 | ≥52 |
| Правый желудочек | ||
| ПЖ диаметр базальный, мм | ≤41 | |
| КДО/ППТ, мл/м² | ≤74 | ≤87 |
| ФВПЖ, % | ≥45 | |
| Левое предсердие | ||
| ЛП диаметр, мм | ≤38 | ≤40 |
| ЛП диаметр/ППТ, мм/м² | ≤23 | |
| ЛП площадь/ППТ, см²/м² | ≤10.4 | ≤11 |
| ЛП объем, мл | ≤52 | ≤58 |
| ЛП объем/ППТ, мл/м² | ≤34 | |
| Правое предсердие | ||
| ПП диаметр, мм | ≤44 | |
| ПП диаметр/ППТ, мм/м² | ≤25 | |
| ПП объем/ППТ, мл/м² | ≤27 | ≤29 |
| Клапаны сердца | ||
| Аортальный клапан площадь, см² | 2.5–4.5 | |
| Аортальный клапан ΔP, мм рт. ст. | <5 | |
| Митральный клапан площадь, см² | 4–6 | |
| Митральный клапан ΔP, мм рт. ст. | <2 | |
| Отношение E/e’ | <8 | |
| Митральный поток, E/A | 1–2 | |
| Сосуды | ||
| Нижняя полая вена, мм | ≤21 | |
КДР — конечно-диастолический размер, КДО — конечно-диастолический объем, ЛП — левое предсердие, ПП — правое предсердие, ПЖ — правый желудочек, ППТ — площадь поверхности тела, ФВЛЖ — фракция выброса левого желудочка, ТЗС — толщина миокарда задней стенки,ТМЖП — толщина межжелудочковой перегородки.
Сравнение фракции выброса левого желудочка
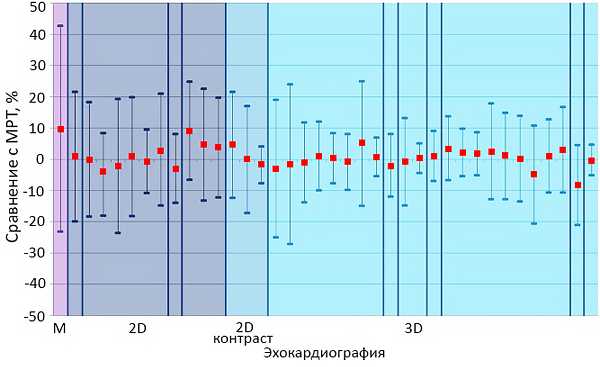
МРТ — магнитнорезонансная томография. Wood P et al. Echocardiography. 2014;31:87–100.
КРИТЕРИИ ДИАСТОЛИЧЕСКОЙ ДИСФУНКЦИИ (ASE/EACVI)
Наличие 3 из следующих критериев:• Среднее E/e’ >14.
• Септальная скорость e’ <7 см/с или лательная скорость <10 см/с.
• Скорость трикуспидальной регургитации >2.8 м/с.
• Индекс объема левого предсердия >34 мл/м².
КЛАССИФИКАЦИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (ESC)
• Длительность: впервые возникшая, транзиторная, хроническая.• Гемодинамика: сниженная (<40%, систолическая), промежуточная (40–49%), сохраненная (≥50%, диастолическая) ФВЛЖ.
• Тяжесть: I–IV функциональный класс (NYHA).
• Течение: компенсация, декомпенсация (острая сердечная недостаточность).
• Стадии: I, IIA, IIБ, III (РКО) или A, B, C, D (AHA/ACC, ESC).
Рентгенография грудной клетки
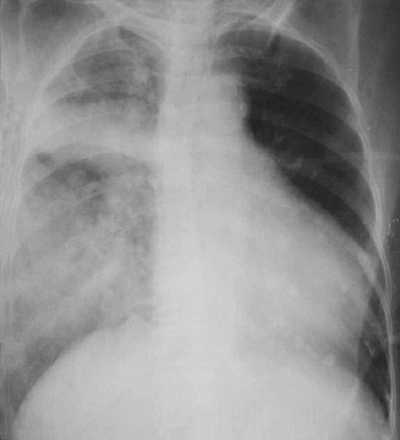
Односторонний отек легких у пациента с инфарктом миокарда и митральной регургитацией.
КЛАССИФИКАЦИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ ФУНКЦИОНАЛЬНАЯ (NYHA)
• I ФК: обычная физическая активность без усталости, одышки или сердцебиения.• II ФК: обычная физическая активность вызывает усталость, одышку или сердцебиение.
• III ФК: небольшая физическая активность вызывает симптомы.
• IV ФК: симптомы даже в покое и усиливаются при любой физической активности.
ФОРМУЛИРОВКА ДИАГНОЗА
Ds: ИБС: стабильная стенокардия напряжения III ФК, инфаркт миокарда (2014). Хроническая сердечная недостаточность с ФВЛЖ 32%, декомпенсация. [I20.8]Ds: Дилатационная кардиомиопатия, БЛПНГ (240 мс), ХСН с ФВЛЖ 32%, III ФК, IIБ ст. [I42.0]
Ds: Гипертоническая болезнь. Постоянная фибрилляция предсердий. Хроническая сердечная недостаточность с сохраненной ФВ, II ФК, IIA ст, анемия умеренная. Кашель, ассоциированный с эналаприлом. [I11.0]
Ds: Острый миокардит, частая желудочковая экстрасистолия, cердечная недостаточность. [I40.9]
Ds: ИБС: инфаркт миокарда (2016, 2018). ХСН с промежуточной ФВ, II ФК. [I22]
Сопутствующий Ds: Гипертоническая болезнь.
АЛГОРИТМ ЛЕЧЕНИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (ESC, ACC/AHA/HFSA)
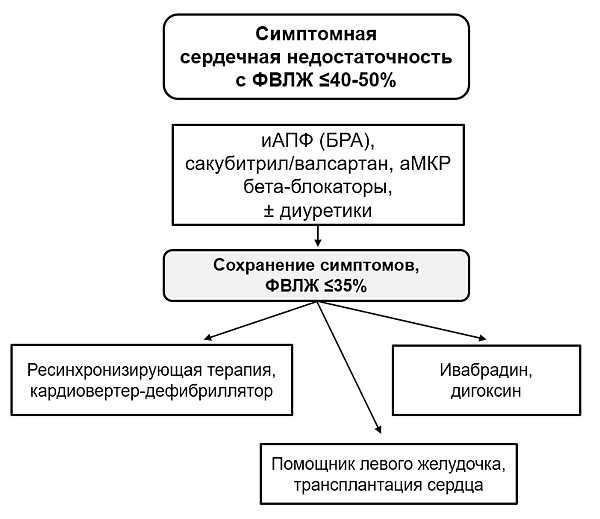
аМКР — антагонисты минералокортикоидных рецепторов, БРА — блокаторы рецепторов ангиотензина, иАПФ — ингибиторы ангиотензин-превращающего фермента, ФВЛЖ — фракция выброса левого желудочка.
ПРОФИЛАКТИКА СИМПТОМНОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Отказ от курения табака.• Антигипертензивное лечение.
• Статины у пациентов с ИБС или высоким риском ИБС.
• Антигипергликемическое лечение (ингибиторы натрий-глюкозного котранспортера-2).
• иАПФ при асимптомной систолической дисфункции ЛЖ, ИБС.
• Бета-блокаторы при асимптомной систолической дисфункции ЛЖ и анамнезом инфаркта миокарда.
• Реваскуляризация миокарда.
• Отказ от кардиотоксичных агентов.
Эффективность ингибитора рецепторов ангиотензина и неприлизина
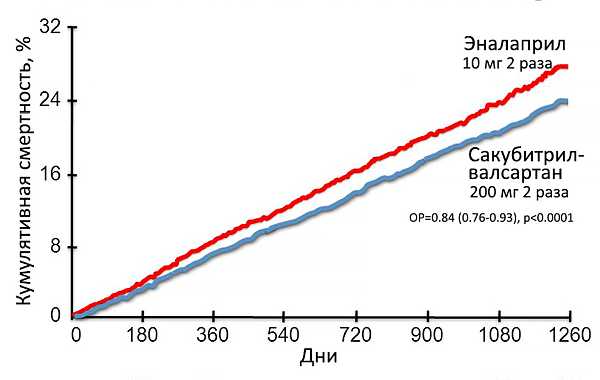
PARADIGM-HF. N Engl J Med. 2014;371:993–1004.
ПОДДЕРЖИВАЮЩЕЕ ЛЕЧЕНИЕ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (ACC/AHA; ESC)
• Cоль и жидкость: <6 г/сут, жидкость 1.5–2 л/сут.• ИАПФ: эналаприл 2.5–20 мг 2 раза, рамиприл 2.5–10 мг, лизиноприл 2.5–40 мг.
• БРА: валсартан 40–160 мг 2 раза, кандесартан 4–32 мг, лозартан 50–150 мг.
• Сакубитрил-вальсартан 200 мг 2 раза.
• Диуретики: торсемид 5–20 (200) мг, фуросемид 20–240 (600) мг, гидрохлоротиазид 25–100 (200) мг, индапамид 2.5–5 мг.
• Бета-блокаторы: карведилол 3.125–25 мг 2 раза, метопролола сукцинат 12.5–200 мг, бисопролол 1.25–10 мг.
• Антагонисты альдостерона: спиронолактон 25–50 мг, эплеренон 25–50 мг.
• Другие препараты: ингибиторы натрий-глюкозного котранспортера-2, дигоксин, добутамин, допамин, ивабрадин, толваптан, железа карбоксимальтозат.
• Профилактика инфекции: вакцинация против гриппа.
• Антиаритмическое лечение: амиодарон, катетерная абляция при фибрилляции/трепетании предсердий, частой желудочковой экстрасистолии.
Эффективность ингибитора натрий-глюкозного котранспортера-2
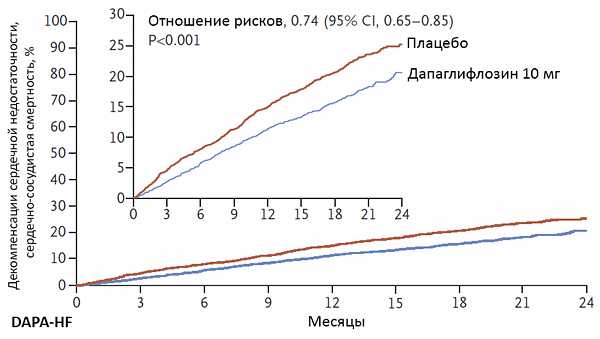
McMurray J, et al. N Engl J Med. 2019.
ЛЕЧЕНИЕ ДЕКОМПЕНСАЦИИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Кислород.• Ограничение соли до 5–8 г/сут (HART, ACCF/AHA) и жидкости до 1.5–2 л/сут.
• Можно продолжить прием бета-блокаторов.
• Инфузия нитроглицерина при АД ≥90 мм рт. ст.
• Внутривенное введение петлевых диуретиков (повторные болюсы, инфузия фуросемида 10–40 мг/ч).
• Эналаприл.
• Дигоксин.
• Допамин, левосимендан при гипотензии и снижении перфузии.
• Профилактика тромбоэмболий: гепарин 5000 ед 2 раза п/к, дальтепарин 5000 ед п/к, эноксапарин 40 мг 1 раз п/к, фондапаринукс 2.5 мг п/к 1 раз.
Влияние ограничения натрия на исходы сердечной недостаточности
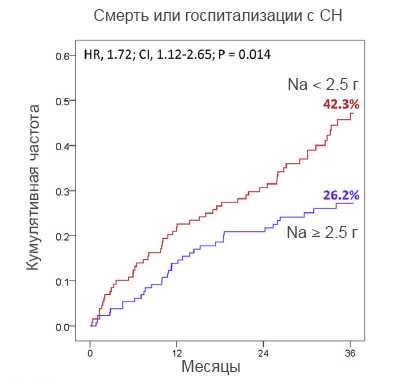
ЛЕЧЕНИЕ РЕФРАКТЕРНЫХ ОТЕКОВ
• Ограничение соли ≤5 г/сут [ESC] и воды до 1–1.5 л/сут.• Ограничение НПВС, в том числе и селективных.
• Повышение дозы (фуросемид до 600 мг/сут, торасемида до 200 мг/сут) и частоты приема диуретиков.
• Внутривенное (повторные болюсы, инфузия фуросемида 10–40 мг/ч) введение диуретиков.
• Комбинация диуретиков (фуросемид + тиазид).
• Допамин.
• Снижение дозы эналаприла.
ЛЕЧЕНИЕ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ С СОХРАНЕННОЙ ФВЛЖ (ACCF/AHA)
• Контроль АД: бета-блокаторы, иАПФ, блокаторы рецепторов ангиотензина.• Диуретики: отеки, перегрузка объемом.
• Коронарная реваскуляризация: неэффективность медикаментозной терапии.
• Лечение фибрилляции предсердий: контроль ЧСС (бета-блокаторы, верапамил).
Стимулятор барорецепторов Barostim Neo
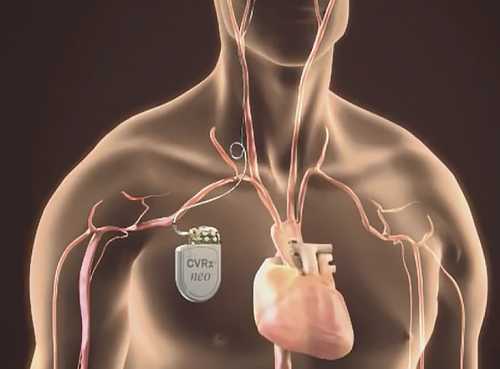
ИНВАЗИВНОЕ ЛЕЧЕНИЕ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Интервенционные вмешательства• Реваскуляризация миокарда (коронарное шунтирование, внутрикоронарное вмешательство).
• Сердечная ресинхронизирующая терапия (СРТ).
• Имплантируемый кардиовертер-дефибриллятор (ИКД).
• Комбинированные устройства (СРТ-Д).
• Стимуляторы барорецепторов (Barostim Neo).
• Хирургия
• Коррекция митральной недостаточности.
• Помощники левого желудочка (чрескожные, внутриаортальные).
• Трансплантация сердца.
Зависимость между смертностью и пользой ИКД (SCD-HeFT)
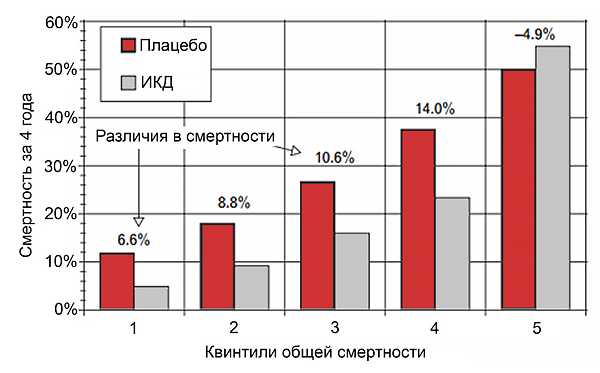
ПОКАЗАНИЯ ДЛЯ ИМПЛАНТИРУЕМЫХ КАРДИОВЕРТЕРОВ-ДЕФИБРИЛЛЯТОРОВ (ESC)
• Для снижения риска внезапной смерти и общей смертности у пациентов после желудочковой тахиаритмии с нестабильной гемодинамикой и ожидаемой продолжительностью жизнью >1 года в хорошем функциональным состоянии.• Для снижения риска внезапной смерти и общей смертности у пациентов с сердечной недостаточностью II–III ФК и ФВЛЖ ≤35%, обсусловленных ИБС (≥40 дней после инфаркта миокарда) или дилатационной кардиомиопатией, несмотря на оптимальную медикаментозную терапию в течение ≥3 мес, с ожидаемой продолжительностью жизнью >1 года в хорошем функциональном состоянии.
• Асимптомная систолическая дисфункция ЛЖ (ФВЛЖ ≤30%) ишемической природы (≥40 дней после инфаркта миокарда) или вследствие неишемической дилатационной кардиомиопатии для профилактики внезапной смерти и увеличения продолжительности жизни.
Длительность QRS и эффективность сердечной ресинхронизирующей терапии
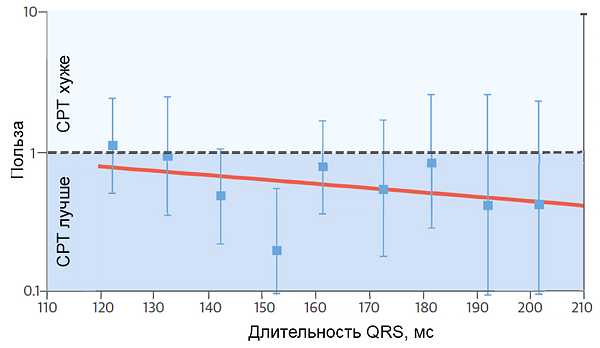
Poole J, et al. J Am Coll Cardiol. 2016;67:1104–17.
ПОКАЗАНИЯ ДЛЯ РЕСИНХРОНИЗИРУЮЩЕЙ ТЕРАПИИ (ESC)
• Пациенты с сердечной недостаточностью и синусовым ритмом, при QRS ≥130 мс и БЛПНГ, с ФВЛЖ ≤35%, несмотря на оптимальное медикаментозное лечение, для улучшения симптомов, снижения заболеваемости и смертности.• Пациенты с сердечной недостаточностью и синусовым ритмом, при QRS ≥150 мс и не-БЛПНГ, с ФВЛЖ ≤35%, несмотря на оптимальное медикаментозное лечение, для улучшения симптомов, снижения заболеваемости и смертности.
therapy.irkutsk.ru
Диагностика и лечение хронической сердечной недостаточности сегодня | Галявич А.С.
Сердечная недостаточность характеризуется изменением структуры или функции сердца, ведущим к его неспособности доставлять кислород в соответствии с потребностью тканей, несмотря на нормальное давление наполнения [1].
В соответствии с современными международными рекомендациями хроническая сердечная недостаточность (ХСН) определяется как синдром, при котором у пациента имеются типичные жалобы (одышка, отеки ног, утомляемость) и симптомы (повышенное венозное югулярное давление, хрипы в легких, смещенный верхушечный толчок) в результате изменения структуры или функции сердца [2].
Сердечная недостаточность может проявляться как при сниженной, так и нормальной фракции выброса левого желудочка (ФВ ЛЖ). Здесь и далее рассматривается ХСН только со сниженной ФВ ЛЖ как наиболее часто встречающийся вариант у больных после инфаркта миокарда.
Диагностика хронической сердечной недостаточности
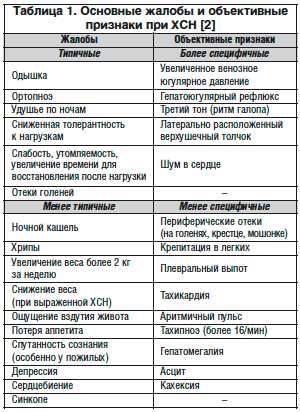
Основой для диагностики ХСН являются клинические проявления (жалобы и объективные признаки), изменение ряда лабораторных показателей и данные инструментальных методов исследования. Основные жалобы и объективные признаки при ХСН приведены в таблице 1 [2].
ЭКГ после перенесенного инфаркта миокарда является одной из основ контроля состояния пациента, поскольку она отражает электрическое состояние миокарда в настоящее время и определенную динамику процессов его заживления во временном отношении.
У больных после перенесенного инфаркта миокарда с ХСН следует контролировать ряд лабораторных показателей. К ним относятся общий анализ крови (с подсчетом гемоглобина, эритроцитов, лейкоцитов, тромбоцитов, гематокрита), показатели функции печени и почек (креатинин, СКФ), уровни электролитов (калий, натрий), глюкоза крови.
Среди современных биохимических показателей, подтверждающих дисфункцию сердца, в настоящее время основным является мозговой натрийуретический пептид. Наряду с ним изучаются и апробируются новые биомаркеры ХСН, что является актуальным, особенно для постинфарктного состояния с бессимптомной дисфункцией ЛЖ [3].
Основным инструментальным способом верификации дисфункции миокарда сегодня стала ЭХО-КГ. Из применяемых методов оценки ФВ ЛЖ у больных после инфаркта миокарда наиболее адекватным является апикальный биплановый метод дисков по Симпсону [4, 5]. Тем не менее, при измерении ФВ ЛЖ по методу Симпсона стандартная ошибка у одного и того же исследователя может быть 3,3% [6]. Это означает, что если этот же самый специалист подсчитает ФВ как 34%, то при повторном замере ФВ может быть в пределах между 27% и 41% [7]. Следует отметить, что эти данные основываются на замерах, проводимых за рубежом техниками, а не врачами. Тем не менее, для повышения точности определения ФВ ЛЖ рассматривается ряд мер:
- использование эхо-контрастирования полости ЛЖ [8];
- использование трехмерной ЭХО-КГ, которая пока не стандартизирована;
- применение МРТ сердца, которая является очень дорогой в сравнении с ЭХО-КГ;
- определение дисфункции ЛЖ [9, 10].
Метод Teichholz, основанный на замерах в одномерном режиме ЭХО-КГ, у больных после инфаркта миокарда неприемлем, поскольку участки дисфункции миокарда остаются вне зоны видимости.
При оценке сократимости миокарда из этих же соображений не следует ориентироваться на такой показатель сократимости миокарда, как фракция укорочения.
Лечение хронической сердечной недостаточности
В современных рекомендациях, как это принято в последние годы, указываются классы рекомендаций и уровни доказанности, поэтому далее при рассмотрении вопросов лечения будут приводиться ссылки на классы рекомендаций и уровни доказанности (табл. 2, 3).
При наличии признаков дисфункции ЛЖ или явной ХСН следует рассмотреть возможность применения лекарственных средств следующих групп — β-адреноблокаторов (БАБ), ингибиторов АПФ (иАПФ) (или блокаторов рецепторов ангиотензина 2 — сартанов), сердечных гликозидов, диуретиков, антагонистов альдостерона, блокатора If-каналов синусового узла ивабрадина.
1. БАБ
Имеется достаточно доказательств пользы применения БАБ при ХСН. В три ключевых крупных исследования (Cardiac Insufficiency Bisoprolol Study II (CIBIS II), Carvedilol Prospective Randomized Cumulative Survival (COPERNICUS) и Metoprolol CR/XL Randomised Intervention Trial in Congestive Heart Failure (MERIT-HF) были включены около 9 тыс. пациентов с ХСН различной степени [11–16].
В каждом из этих исследований было продемонстрировало снижение смертности на 34% и числа госпитализаций по поводу ХСН на 28–36% в течение 1 года лечения.
В исследовании с небивололом (Study of Effects of Nebivolol Intervention on Outcomes and Rehospitalization in Seniors With Heart Failure (SENIORS) лечение данным лекарством привело к снижению комбинированной конечной точки (смерть или госпитализация) на 14%, но при этом не было снижения смертности [17].
Следует подчеркнуть, что при лечении больных ХСН одним из БАБ может возникать артериальная гипотензия и гипоперфузия органов и тканей, что является поводом для отмены БАБ.
2. Сердечные гликозиды
Из данной группы лекарственных средств в настоящее время применяется только дигоксин. Дигоксин назначается при наличии тахисистолической формы фибрилляции/или трепетания предсердий и невозможности (противопоказаниях) применения БАБ. Дигоксин можно применять и при синусовой тахикардии со значительно сниженной ФВ ЛЖ по данным ЭХО-КГ (менее 30%), а также при выраженной гипотензии, являющейся противопоказанием для назначения БАБ [18].
Применение дигоксина не влияет на показатели смертности, однако ведет к снижению числа госпитализаций по поводу ухудшения течения ХСН на 28% в течение 3 лет лечения. Эти данные подтверждаются результатами метаанализа, в котором дигоксин продемонстрировал улучшение симптомов и предупреждение ухудшения течения ХСН [19].
Следует помнить о побочных действиях дигоксина, в частности о его проаритмогенном эффекте (вплоть до желудочковых аритмий), особенно на фоне гипокалиемии. В связи с этим при лечении дигоксином следует контролировать электролиты сыворотки и функцию почек.
3. Ингибиторы АПФ
Эффективность иАПФ у больных ХСН была изучена в исследованиях, ставших классическими в кардиологии, — Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS) [20], Studies of Left Ventricular Dysfunction (SOLVD) [21], Assessment of Treatment with Lisinopril And Survival (ATLAS) trial [22].
иАПФ изучались также у больных в острой стадии инфаркта миокарда (каптоприл — в исследовании Survival and Ventricular Enlargement (SAVE), рамиприл — в исследовании Acute Infarction Ramipril Efficacy (AIRE), трандолаприл — в исследовании TRAndolapril Cardiac Evaluation (TRACE)). Применение данных иАПФ привело к снижению относительного риска смерти на 26% и снижению на 27% относительного риска смерти или госпитализаций по поводу ХСН [23].
иАПФ могут вызывать такие побочные эффекты, как ухудшение функции почек, гиперкалиемия, артериальная гипотензия, кашель, ангионевротический отек, о чем следует помнить при выборе лекарств пациенту с ХСН.
иАПФ следует применять только у пациентов с адекватной функцией почек (креатинин не более 221 мкмоль/л и СКФ не менее 30 мл/мин/1,73 м²) и нормальным уровнем калия сыворотки.
4. Антагонисты минералокортикоидных рецепторов (АМР) (антагонисты альдостерона)
Эффективность АМР была изучена в таких исследованиях, как Randomized Aldactone Evaluation Study (RALES) trial [24], Eplerenone in Mild Patients Hospitalization and Survival Study in Heart Failure (EMPHASIS-HF) [25], Eplerenone Post-Acute Myocardial Infarction Heart Failure Efficacy and Survival Study (EPHESUS) [26].
Применение спиронолактона в течение 2 лет наблюдения привело к снижению относительного риска смерти на 30% и госпитализаций по поводу ХСН на 35% [24].
Лечение эплереноном привело к снижению относительного риска сердечно-сосудистой смертности или госпитализаций по поводу ХСН на 37%, смертности от любых причин — на 24%, сердечно-сосудистой смертности также на 24%, снижению госпитализаций по поводу ХСН — на 42% [25].
Следует помнить о том, что эплеренон и спиронолактон могут вызывать гиперкалиемию и ухудшение функции почек. В связи с этим при применении лекарств данной группы следует контролировать функцию почек и уровень калия, особенно у пожилых лиц.
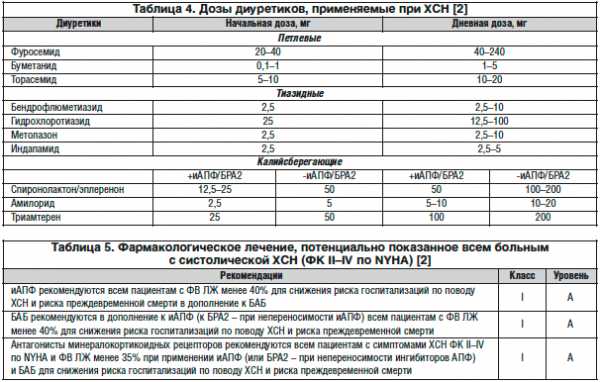
5. Диуретики
Показанием для назначения диуретиков является наличие отечного синдрома. В таблице 4 приведены дозы диуретиков, применяемые в кардиологии. Следует отметить, что для лечения ХСН не используется индапамид, а в нашей стране недоступен диуретик метолазон.
При применении диуретиков следует помнить об их побочных эффектах, в т. ч. способности петлевых и тиазидных диуретиков вызывать гипокалиемию, а также ухудшать функцию почек (необходимо контролировать СКФ).
6. Ивабрадин
Блокатор If-каналов синусового узла ивабрадин замедляет число сердечных сокращений и применяется при наличии синусовой тахикардии и сниженной ФВ ЛЖ по данным ЭХО-КГ, особенно при невозможности увеличения дозы БАБ из-за угрозы развития артериальной гипотензии. В исследовании The Systolic Heart failure treatment with the If inhibitor ivabradine Trial (SHIFT) с включением 6588 больных с ХСН III–IV ФК по NYHA с ЧСС более 70 уд./мин и ФВ ЛЖ менее 35% комбинированная конечная точка была снижена на 18%, риск госпитализаций по поводу ХСН уменьшился на 26%, хотя не было достоверного влияния на показатели сердечно-сосудистой и общей смертности [27]. Ивабрадин также улучшил функцию ЛЖ и качество жизни больных ХСН.
В таблице 5 представлены лекарственные средства, потенциально показанные всем больным с систолической ХСН с ФК II–IV по NYHA.
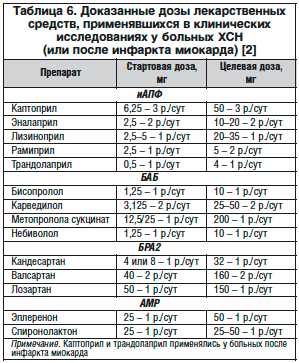
В таблице 6 представлены названия и дозы лекарственных средств, применявшихся в клинических исследованиях у больных ХСН.
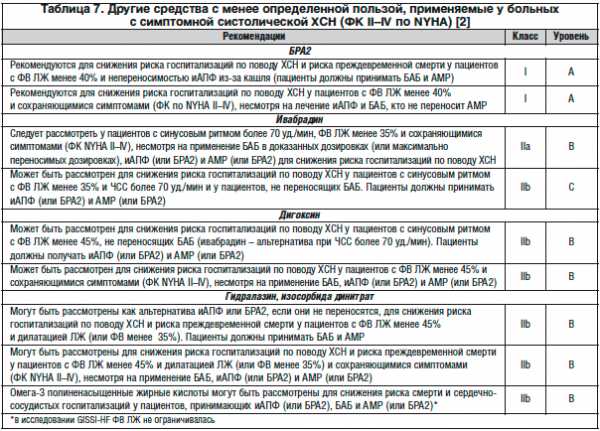
В таблице 7 представлены другие средства с менее определенной пользой, применяемые у больных с симптомной систолической ХСН (ФК II–IV по NYHA).
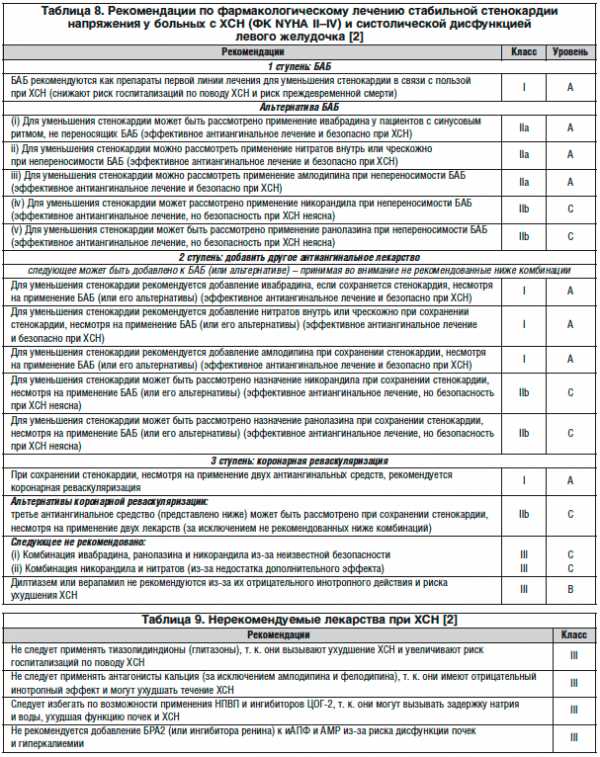
В таблице 8 представлены рекомендации по фармакологическому лечению стабильной стенокардии напряжения у больных с ХСН (ФК NYHA II–IV) и систолической дисфункцией ЛЖ.
Для нашей страны относительно новыми лекарственными средствами являются открыватель калиевых каналов никорандил и метаболический препарат ранолазин.
Из метаболических средств при ИБС и ХСН применяется триметазидин. В опубликованном недавно метаанализе по использованию триметазидина [28] показано, что при его применении у больных ХСН достоверно снижается число госпитализаций без влияния на общую смертность. Кроме того, применение триметазидина приводит не только к достоверному увеличению ФВ ЛЖ и времени нагрузки, но и снижению ФК по NYHA, уменьшению конечного диастолического и конечного систолического размеров, а также к снижению уровня мозгового натрийуретического пептида. Авторы констатировали, что добавление триметазидина к лечению больных ХСН улучшает клинические симптомы и функцию сердца.
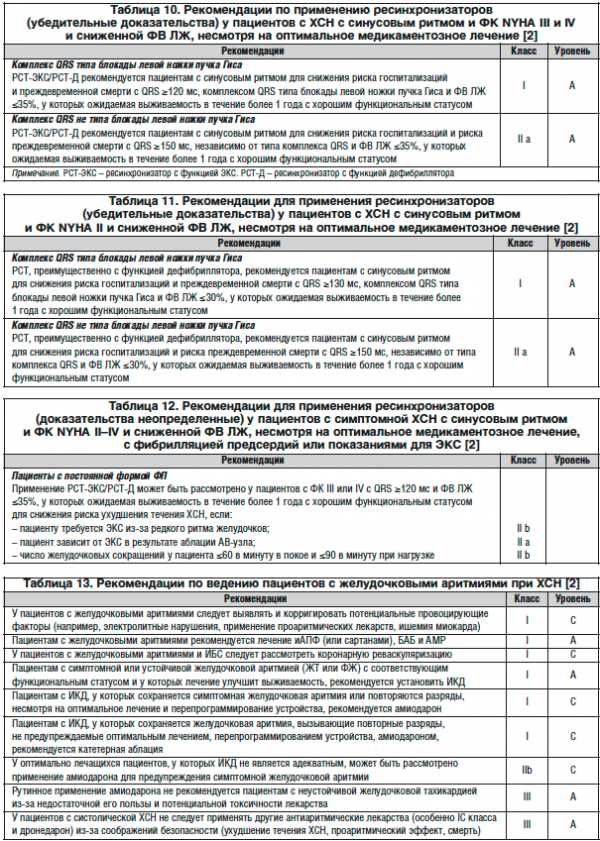
При наличии ХСН не рекомендуются статины. В 2-х исследованиях у пациентов с ХСН розувастатин не продемонстрировал пользы, хотя было мало доказательств и его отрицательного действия [29, 30]. Нерекомендуемые средства при наличии явной ХСН представлены в таблице 9.
В ряде случаев медикаментозное лечение ХСН достигает своих пределов, что проявляется рефрактерностью к назначаемым лекарствам и ухудшением течения заболевания. В таких ситуациях определенную помощь в коррекции ХСН могут оказать специальные устройства, такие как ресинхронизаторы (РСТ). В норме ЛЖ и ПЖ сокращаются синхронно. При ХСН из-за ослабления работы ЛЖ возникает задержка его возбуждения и сокращения, что приводит к асинхронии работы всего сердца. Данное патофизиологическое явление приводит к дальнейшему прогрессированию ХСН. В связи с этим обстоятельством были разработаны специальные устройства — ресинхронизаторы, которые заставляют обе половины сердца сокращаться одновременно. Имеются убедительные факты, свидетельствующие об улучшении течения ХСН при имплантации РСТ. Причем эффективность ресинхронизирующей терапии показана не только при выраженной ХСН [31, 32], но и при ХСН II ФК по NYHA [33, 34].
В таблицах 10–12 приведены рекомендации по имплантации РСТ больным с ХСН с различными клиническими проявлениями.
Около половины смертей при ХСН возникают внезапно, и в большинстве случаев это происходит из-за желудочковых нарушений ритма сердца. В связи с высокой вероятностью возникновения тяжелых желудочковых нарушений ритма сердца у больных ХСН, приводящих нередко к внезапной смерти, следует проводить ее профилактику. Антиаритмические лекарства, к сожалению, не снижают риск внезапной смерти у больных ХСН, а в некоторых случаях даже могут его увеличить [35]. В связи с этим были разработаны специальные устройства — имплантируемые кардиовертеры-дефибрилляторы (ИКД).
В таблице 13 представлены рекомендации по ведению пациентов с желудочковыми аритмиями при ХСН.
ИКД могут быть применены в качестве средства вторичной профилактики внезапной сердечной смерти, т. е. у пациентов, которые уже переносили эпизод остановки сердца или устойчивый пароксизм желудочковой тахикардии. Эффективность ИКД в таких случаях несомненна [36, 37].
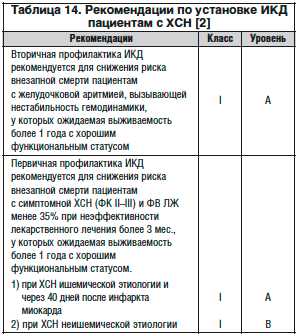
ИКД могут быть применены в качестве средства первичной профилактики, т. е. у пациентов, у которых пока не было ни эпизода внезапной смерти, ни тяжелых желудочковых нарушений ритма сердца. В таких случаях установку ИКД следует рассматривать только после периода оптимального медикаментозного лечения не менее 3 мес. и если ФВ ЛЖ остается низкой. Раннее применение ИКД с целью первичной профилактики у больных после инфаркта миокарда себя не оправдало, в связи с чем его установку с этой целью рекомендуют через 40 дней после инфаркта [38, 39]. Рекомендации по применению ИКД у пациентов с ХСН представлены в таблице 14.
Важным практическим аспектом установки ИКД является обсуждение с пациентом цели данного вмешательства и возможных осложнений, в частности ложных срабатываний устройства [40].

Литература
- Dickstein K., Cohen-Solal A., Filippatos G. et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: the Task Force for the diagnosis and treatment of acute and chronic heart failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM) // Eur. J. Heart Fail. 2008. Vol. 10. Р. 933–989.
- ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012. The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC // Eur. Heart J. 2012. Vol. 33. Р. 1787–1847.
- Ahmad T., Fiuzat M., Felker G., O’Connor C. Novel biomarkers in chronic heart failure // Nat. Rev. Cardiol. 2012. Vol. 9. Р. 347–359.
- Paulus W., Tschope C., Sanderson J. et al. How to diagnose diastolic heart failure: a consensus statement on the diagnosis of heart failure with normal left ventricular ejection fraction by the Heart Failure and Echocardiography Associations of the European Society of Cardiology // Eur. Heart J. 2007. Р. 2539–2550.
- Rudski L., Lai W., Afilalo J. et al. Guidelines for the echocardiographic assessment of the right heart in adults: a report from the American Society of Echocardiography endorsed by the European Association of Echocardiography, a registered branch of the European Society of Cardiology, and the Canadian Society of Echocardiography // J. Am. Soc. Echocardiogr. 2010. Vol. 23. Р. 685–713.
- Thavendiranathan P., Grant A., Negishi T. et al. Reproducibility of echocardiographic techniques for sequential assessment of left ventricular ejection fraction and volumes: application to patients undergoing cancer chemotherapy // J. Am. Coll. Cardiol. 2013. Vol. 61. Р. 77–84.
- Popovic Z. The Uncertainties of Certainty Using LV Function to Predict Arrhythmic Event After AMI // J. Am. Coll. Card. Cardiovasc. Imaging. 2013. Vol. 8.
- Lang R., Bierig M., Devereux R. et al. Recommendations for chamber quantification // Eur. J. Echocardiogr. 2006. Vol. 7. Р. 79–108.
- Ersboll M., Valeur N., Andersen M. et al. Early echocardiographic deformation analysis for the prediction of sudden cardiac death and life-threatening arrhyth- mias after myocardial infarction // J. Am. Coll. Cardiol. Img. 2013. Vol. 6. Р. 851–860.
- Haugaa K., Grenne B., Eek C. et al. Strain echocardiography improves risk prediction of ventricular arrhythmias after myocardial infarction // J. Am. Coll. Cardiol. Img. 2013. Vol. 6. Р. 841–850.
- The Cardiac Insufficiency Bisoprolol Study II (CIBIS-II): a randomised trial // Lancet. 1999. Vol. 353. Р. 9–13.
- Effect of metoprolol CR/XL in chronic heart failure: Metoprolol CR/XL Randomised Intervention Trial in Congestive Heart Failure (MERIT-HF) // Lancet. 1999. Vol. 353. Р. 2001–2007.
- Hjalmarson A., Goldstein S., Fagerberg B. et al. Effects of controlled-release metoprolol on total mortality, hospitalizations, and well-being in patients with heart failure: the Metoprolol CR/XL Randomized Intervention Trial in congestive heart failure (MERIT-HF). MERIT-HF Study Group // JAMA. 2000. Vol. 283. Р. 1295–1302.
- Herlitz J., Rickenbacher P., Ball S. et al. Effects of controlled-release metoprolol on total mortality, hospitalizations, and well-being in patients with heart failure: the Metoprolol CR/XL Randomized Intervention Trial in congestive heart failure (MERIT-HF). MERIT-HF Study Group // JAMA. 2000. Vol. 283. Р. 1295–1302.
- Packer M., Coats A., Fowler M. et al. Effect of carvedilol on survival in severe chronic heart failure // N. Engl. J. Med. 2001. Vol. 344. Р. 1651–1658.
- Packer M., Fowler M., Roecker E. et al. Effect of carvedilol on the morbidity of patients with severe chronic heart failure: results of the carvedilol prospective randomized cumulative survival (COPERNICUS) study // Circulation. 2002. Vol. 106. Р. 2194–2199.
- Flather M., Shibata M., Coats A. et al. Randomized trial to determine the effect of nebivolol on mortality and cardiovascular hospital admission in elderly patients with heart failure (SENIORS) // Eur. Heart J. 2005. Vol. 26. Р. 215–225.
- The effect of digoxin on mortality and morbidity in patients with heart failure. The Digitalis Investigation Group // N. Engl. J. Med. 1997. Vol. 336. Р. 525–533.
- Hood W., Dans A., Guyatt G. et al. Digitalis for treatment of congestive heart failure in patients in sinus rhythm: a systematic review and meta-analysis // J. Card. Fail. 2004. Vol. 10. Р. 155–164.
- Effects of enalapril on mortality in severe congestive heart failure. Results of the Cooperative North Scandinavian Enalapril Survival Study (CONSENSUS). The CONSENSUS Trial Study Group // N. Engl. J. Med. 1987. Vol. 316. Р. 1429–1435.
- Effect of enalapril on survival in patients with reduced left ventricular ejection fractions and congestive heart failure. The Packer M., Poole-Wilson P., Armstrong P. et al. Comparative effects of low and high doses of the angiotensin-converting enzyme inhibitor, lisinopril, on morbidity and mortality in chronic heart failure. ATLAS Study Group // Circulation. 1999. Vol.100. Р. 2312–2318.
- Flather M., Yusuf S., Kober L. et al. Long-termACE-inhibitor therapy in patients with heart failure or left-ventricular dysfunction: a systematic overview of data from individual patients. ACE-Inhibitor Myocardial Infarction Collaborative Group // Lancet. 2000. Vol. 355. Р. 1575–1581.
- Pitt B., Zannad F., Remme W. et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators // N. Engl. J. Med. 1999. Vol. 341. Р. 709–717.
- Zannad F., McMurray J., Krum H. et al. Eplerenone in patients with systolic heart failure and mild symptoms // N. Engl. J. Med. 2011. Vol. 364. Р. 11–21.
- Pitt B., Remme W., Zannad F. et al. Eplerenone, a selective aldosterone blocker, in patients with left ventricular dysfunction after myocardial infarction // N. Engl. J. Med. 2003. Vol. 348. Р. 1309–1321.
- Swedberg K., Komajda M., Bohm M. et al. Ivabradine and outcomes in chronic heart failure (SHIFT): a randomised placebo-controlled study // Lancet. 2010. Vol. 376. Р. 875–885.
- Zhang L., Lu Y., Jiang H. et al. Additional Use of Trimetazidine in Patients With Chronic Heart Failure A Meta-Analysis // J. Am. Coll. Cardiol. 2012. Vol. 59. Р. 913–922.
- Kjekshus J., Apetrei E., Barrios v. et al. Rosuvastatin in older patients with systolic heart failure // N. Engl. J. Med. 2007. Vol. 7. Р. 2248–2261.
- Tavazzi L., Maggioni A., Marchioli R. et al. Effect of rosuvastatin in patients with chronic heart failure (the GISSI-HF trial): a randomised, double-blind, placebocontrolled trial // Lancet. 2008. Vol. 372. Р. 1231–1239.
- Bristow M., Saxon L., Boehmer J. et al. Cardiac-resynchronization therapy with or without an implantable defibrillator in advanced chronic heart failure // N. Engl. J. Med. 2004. 350. Р. 2140–2150.
- Cleland J., Daubert J., Erdmann E. et al. The effect of cardiac resynchronization on morbidity and mortality in heart failure // N. Engl. J. Med. 2005. Vol. 352. Р. 1539–1549.
- Moss A., Hall W., Cannom D. et al. Cardiac-resynchronization therapy for the prevention of heart-failure events // N. Engl. J. Med. 2009. Vol. 361. Р. 1329–1338.
- Tang A., Wells G., Talajic M. et al. Cardiac-resynchronization therapy for mild-to-moderate heart failure // N. Engl. J. Med. 2010. Vol. 363. Р. 2385–2395.
- Zipes D., Camm A., Borggrefe M. et al. ACC/AHA/ESC 2006 guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death-executive summary: a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Develop Guidelines for Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death) Developed in collaboration with the European Heart Rhythm Association and the Heart Rhythm Society // Eur. Heart J. 2006. Vol. 27. Р. 2099–2140.
- A comparison of antiarrhythmic-drug therapy with implantable defibrillators in patients resuscitated from near-fatal ventricular arrhythmias. The Antiarrhythmics versus Implantable Defibrillators (AVID) Investigators // N. Engl. J. Med. 1997. Vol. 337. Р. 1576–1583.
- Oseroff O., Retyk E., Bochoeyer A. Subanalyses of secondary prevention implantable cardioverter-defibrillator trials: antiarrhythmics versus implantable defibrillators (AVID), Canadian Implantable Defibrillator Study (CIDS), and Cardiac Arrest Study Hamburg (CASH) // Curr. Opin. Cardiol. 2004. Vol. 19. Р. 26–30.
- Hohnloser S., Kuck K., Dorian P. et al. Prophylactic use of an implantable cardioverterdefibrillator after acute myocardial infarction // N. Engl. J. Med. 2004. Vol. 351. Р. 2481–2488.
- Steinbeck G., Andresen D., Seidl K. et al. Defibrillator implantation early after myocardial infarction // N. Engl. J. Med. 2009. Vol. 361. Р. 1427–1436.
- Stewart G., Weintraub J., Pratibhu P. et al. Patient expectations from implantable defibrillators to prevent death in heart failure // J. Card. Fail. 2010. Vol. 16. Р. 106–113.
www.rmj.ru
Острая сердечная недостаточность > Клинические протоколы МЗ РК
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№13 от 28.06.2013
Острая сердечная недостаточность (ОСН) — ОСН — клинический синдром, характеризующийся быстрым возникновением симптомов, определяющих нарушение систолической и/ или диастолической функции сердца (сниженный СВ, недостаточная перфузия тканей, повышенное давление в капиллярах легких, застой в тканях).
Выделяют впервые возникшую ОСН (de novo) у больных без известного нарушения функции сердца в анамнезе, а также острую декомпенсацию ХСН. При быстром развитии ОСН в отличие от постепенно нарастающей симптоматики и острой декомпенсации ХСН обычно отсутствуют признаки задержки жидкости в организме (Рекомендаций Европейского кардиологического общества по диагностике и лечению острой и хронической сердечной недостаточности, 2012).
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Протокол диагностики и лечения острой сердечной недостаточности
Код протокола:
Коды по МКБ-10:
I50 – Сердечная недостаточность
I50.0 – Застойная сердечная недостаточность
I50.1 – Левожелудочковая недостаточность
I50.9 – Сердечная недостаточность неуточненная
R57.0 – Кардиогенный шок
I21.0 – Острый трансмуральный инфаркт передней стенки миокарда
I21.00 – Острый трансмуральный инфаркт передней стенки миокарда с гипертензией
I21.1 – Острый трансмуральный инфаркт нижней стенки миокарда
I21.10 – Острый трансмуральный инфаркт нижней стенки миокарда с гипертензией
I21.2 – Острый трансмуральный инфаркт миокарда других уточненных локализаций
I21.20 – Острый трансмуральный инфаркт миокарда других уточненных локализаций с гипертензией
I21.3 – Острый трансмуральный инфаркт миокарда неуточненной локализации
I21.30 – Острый трансмуральный инфаркт миокарда неуточненной локализации с гипертензией
I21.4 – Острый субэндокардиальный инфаркт миокарда
I21.40 – Острый субэндокардиальный инфаркт миокарда с гипертензией
I21.9 – Острый инфаркт миокарда неуточненный
I21.90 – Острый инфаркт миокарда неуточненный с гипертензией
I22.0 – Повторный инфаркт передней стенки миокарда
I22.00 – Повторный инфаркт передней стенки миокарда с гипертензией
I22.1 – Повторный инфаркт нижней стенки миокарда
I22.10 – Повторный инфаркт нижней стенки миокарда с гипертензией
I22.8 – Повторный инфаркт миокарда другой уточненной локализации
I22.80 – Повторный инфаркт миокарда другой уточненной локализации с гипертензией
I22.9 – Повторный инфаркт миокарда неуточненной локализации
I22.90 – Повторный инфаркт миокарда неуточненной локализации с гипертензией
I23.0 – Гемоперикард как ближайшее осложнение острого инфаркта миокарда
I23.00 – Гемоперикард как ближайшее осложнение острого инфаркта миокарда с гипертензией
I23.1 – Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда
I23.10 – Дефект межпредсердной перегородки как текущее осложнение острого инфаркта миокарда с гипертензией
I23.2 – Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
I23.20 – Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда с гипертензией
I23.3 – Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда
I23.30 – Разрыв сердечной стенки без гемоперикарда как текущее осложнение острого инфаркта миокарда с гипертензией
I23.4 – Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда
I23.40 – Разрыв сухожильной хорды как текущее осложнение острого инфаркта миокарда с гипертензией
I23.5 – Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда
I23.50 – Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда с гипертензией
I23.6 – Тромбоз предсердия, ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда
I23.60 – Тромбоз предсердия ушка предсердия и желудочка сердца как текущее осложнение острого инфаркта миокарда с гипертензией
I23.8 – Другие текущие осложнения острого инфаркта миокарда
I23.80 – Другие текущие осложнения острого инфаркта миокарда с гипертензией
I24.1 – Синдром Дресслера
I24.10 – Синдром Дресслера с гипертензией
I24.8 – Другие формы острой ишемической болезни сердца
I24.80 – Другие формы острой ишемической болезни сердца с гипертензией
I24.9 – Острая ишемическая болезнь сердца неуточненная
I24.90 – Острая ишемическая болезнь сердца неуточненная
Сокращения, используемые в протоколе:
АГ – артериальная гипертензия
АД – артериальное давление
АЧТВ – активированное частичное тромбопластиновое время
БАБ – бета-адреноблокаторы
ВАКП – внутриаортальный контрпульсатор
ДЗЛА – давление заклинивания легочной артерии
иАПФ – ингибитор ангиотензинпревращающего фермента
ИБС – ишемическая болезнь сердца
ИМ – инфаркт миокарда
ЛЖ – левый желудочек
ЛА – легочная артерия
СН – сердечная недостаточность
СВ – сердечный выброс
САД – систолическое артериальное давление
СИ – сердечный индекс
СДППД – спонтанное дыхание с постоянным положительным давлением
НВПД – неинвазивная вентиляция с положительным давлением
МЖП – межжелудочковая перегородка
МОК – минутный объем кровообращения
КАГ – каранароангиография
ОПСС – общее периферическое сосудистое сопротивление
ПЖ – правый желудочек
ТС- трансплантация сердца
ТЛТ – тромболитическая терапия
ТЭЛА – тромбоэмболия легочной артерии
ХСН – хроническая сердечная недостаточность
ЧСС – частота сердечных сокращений
ЦВД – центральное венозное давление
ЭКГ – электрокардиография
ЭКС – электрокардиостимулятор
ЭКМО – экстракорпоральня мембранная оксигенация
ЭхоКГ – эхокардиография
NYHA – Нью-Йоркская Ассоциация сердца
СРАР – continuous positive airway pressure
NIPPV – non-invasive positive pressure ventilation
Дата разработки протокола: апрель 2013 года.
Категория пациентов: пациенты с острой сердечной недостаточностью
Пользователи протокола: кардиологи, кардиохирурги, анестезиологи-реаниматологи, терапевты
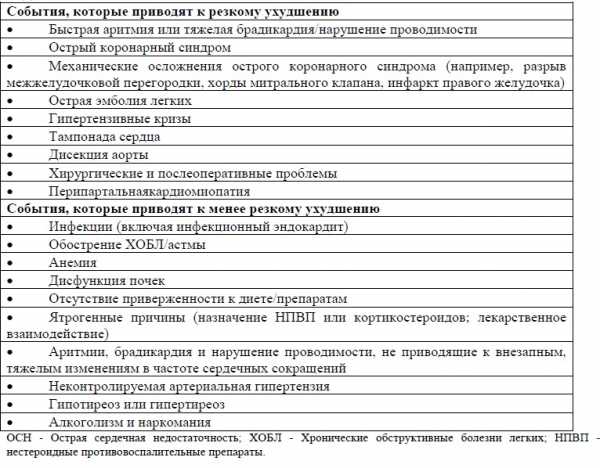
Указание на отсутствие конфликта интересов: отсутствует. Таблица 1. Провоцирующие факторы и причины острой сердечной недостаточности
diseases.medelement.com
классификация, диагностика и лечение. Кардиология
Это состояние, при котором сердце не может перекачивать кровь в достаточном объеме, в результате чего органы и ткани испытывают нехватку кислорода и питательных веществ.
Самыми очевидными признаками сердечной недостаточности являются одышка и отеки. Одышка наступает в связи с застоем крови в легочных сосудах и с повышенной потребностью организма в кислороде. Отеки появляются из-за застоя в крови в венозном русле.
ХСН развивается постепенно, поэтому различают несколько стадий этого заболевания. Существуют разные принципы деления сердечной недостаточности на стадии, одна из наиболее удобных и понятных классификаций разработана Нью-Йоркской сердечной ассоциацией. В ней выделяют четыре функциональных класса больных с ХСН:
I ФК — больной не испытывает ограничений в физической активности. Обычные нагрузки не провоцируют возникновения слабости (дурноты), сердцебиения, одышки или ангинозных болей.
II ФК — умеренное ограничение физических нагрузок. Больной комфортно чувствует себя в состоянии покоя, но выполнение обычных физических нагрузок вызывает слабость (дурноту), сердцебиение, одышку или ангинозные боли.
III ФК — выраженное ограничение физических нагрузок. Больной чувствует себя комфортно только в состоянии покоя, но меньшие, чем обычно, физические нагрузки приводят к развитию слабости (дурноты), сердцебиения, одышки или ангинозных болей.
IV ФК — неспособность выполнять какие-либо нагрузки без появления дискомфорта. Симптомы сердечной недостаточности или синдром стенокардии могут проявляться в покое. При выполнении минимальной нагрузки нарастает дискомфорт.
Что такое хроническая сердечная недостаточность?
Состояние хронической сердечной недостаточности наступает, когда сердце перестает в достаточной мере снабжать ткани и органы кровью, а следовательно кислородом и питательными веществами.
Отчего это бывает?
При хронической недостаточности сердечная мышца (миокард) не в состоянии развить должные усилия по изгнанию крови из левого желудочка. Причины такого нарушения могут быть связаны с поражением самого миокарда, аорты (главная артерия, идущая непосредственно от сердца) и клапанов сердца.
Миокард поражается при ишемической болезни сердца, миокардите (воспалении сердечной мышцы), кардиомиопатиях, системных заболеваниях соединительной ткани. Встречается также токсическое поражение миокарда при отравлениях ядами, токсинами и лекарственными препаратами.
Поражение аорты и артерий встречается при атеросклерозе, артериальной гипертензии, сахарном диабете и некоторых других болезнях.
Неоперированные пороки сердца (врожденные и приобретенные) тоже приводят к сердечной недостаточности.
Что происходит?
Замедленное кровообращение вызывает хроническое кислородное голодание органов и тканей, что вызывает характерное проявление сердечной недостаточности — одышку при физической нагрузке или (в далеко зашедших случаях) в покое. Человек жалуется на быструю утомляемость, плохой сон, учащенное сердцебиение (тахикардию).
Недостаток кислорода в наиболее удаленных от сердца участках тела (пальцы рук, ног, губы) приводит к тому, что кожа на них приобретает серо-синеватый оттенок (цианоз). Недостаточный сердечный выброс приводит не только к уменьшению объема крови, поступающей в артериальное русло, но и к застою крови в венозном русле. Это приводит к отекам (в первую очередь — ног), а также к болям в области правого подреберья, связанным с переполнением вен печени.
В наиболее тяжелой стадии сердечной недостаточности все перечисленные выше симптомы нарастают.
Цианоз и одышка беспокоят человека даже в состоянии полного покоя. Он вынужден проводить в сидячем положении весь день, так как в положении лежа одышка увеличивается, и даже спать может только сидя. Отеки распространяются на всю нижнюю часть тела, жидкость скапливается также в полостях организма (брюшной, плевральной).
Диагноз
Диагноз ставится на основании осмотра врача-кардиолога и дополнительных методов обследования, таких как электрокардиограмма в различных вариациях: суточное мониторирование ЭКГ и тредмилл-тест. Сократимость и размеры отделов сердца, количество выбрасываемой им в аорту крови можно выяснить с помощью эхокардиограммы. Возможно проведение катетеризации сердца (вводится тонкая трубка через вену или артерию непосредственно внутрь сердца, данная процедура позволяет измерить давление в сердечных камерах и выявить место закупорки сосудов).
Лечение
Сердечную недостаточность гораздо легче предотвратить, чем вылечить.
Ее профилактика включает лечение артериальной гипертонии, профилактику атеросклероза, здоровый образ жизни, физические упражнения, отказ от курения и диету.
Если сердечная недостаточность все же развилась, врач-кардиолог назначает лечение. Обычно оно включает мочегонные (для снижения объема перекачиваемой крови), ультраселективные бета-блокаторы (для уменьшения потребности сердца в кислороде), метаболическую терапию, и, разумеется, лечение основного заболевания.
medportal.ru
Хроническая сердечная недостаточность
Постановка диагноза хронической сердечной недостаточности (ХСН)возможна при наличиидвух ключевых критериев(табл. 1).
Таблица 1
Определение хсн
1 | Наличие симптомов и / или клинических признаков СН (в покое или при нагрузке) |
2 | Наличие объективных признаков дисфункции cердца (в покое) |
3 | Положительный ответ на терапию ХСН |
Примечание:* – наличие критериев 1 и 2 обязательно во всех случаях. (Национальные клинические рекомендации ВНОК, 2010).
Опорными точками в постановке диагноза ХСН являются:
1. Характерные симптомы СН или жалобы больного.
2. Данные физикального обследования (осмотр, пальпация, аускультация) или клинические признаки.
3. Данные объективных (инструментальных) методов обследования (табл. 2).
Значимость симптомов
Таблица 2 Критерии, используемые при определении диагноза ХСН | ||
I. Симптомы (жалобы) | II. Клинические признаки | III. Объективные признаки дисфункции сердца |
|
(↓ сократимости)
| |
ДЗЛЖ – давление заполнении левого желудочка МНУП – мозговой натрийуретический пептид S3 – появление 3-го тона | ||
Примечание. Национальные клинические рекомендации ВНОК, 2010.
Классификация и оценка тяжести хсн
Стадии ХСН | Функциональные классы ХСН | ||
I ст. | Начальная стадия заболевания (поражения) сердца. Гемодинамика не нарушена. Скрытая сердечная недостаточность. Бессимптомная дисфункция ЛЖ. | I ФК | Ограничение физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил. |
II А ст. | Клинически выраженная стадия заболевания (поражения) сердца. Нарушение гемодинамики в одном из кругов кровообращения, выраженные умеренно. Адаптивное ремоделирование сердца и сосудов. | II ФК | Незначительное ограничение физической активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением. |
II В ст. | Тяжелая стадия заболевания (поражения) сердца. Выраженные изменения гемодинамики в обоих кругах кровообращения. Дезадаптивное ремоделирование сердца и сосудов. | III ФК | Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровождается появлением симптомов. |
III ст. | Конечная стадия поражения сердца. Выраженные изменения гемодинамики и тяжелые (необратимые) структурные изменения органов-мишеней (сердца, легких, сосудов головного мозга, почек). Финальная стадия ремоделирования органов. | IV ФК | Невозможность выполнить какую-либо физическую нагрузку без появления дискомфорта; симптомы сердечной недостаточности присутствуют в покое и усиливаются при минимальной физической активности. |
Примечание. Национальные клинические рекомендации ВНОК, 2010.
Стадии ХСН и функциональные классы ХСН, могут быть различными.
(пример: ХСН IIА ст.,IIФК; ХСНIIIст.,IVФК.)
Пример формулировки диагноза:
ИБС: стабильная стенокардия напряжения, IIIФК. ХСНIIА,IIIФК.
studfile.net
