Фолликулит: лечение, диагностика, симптомы
Фолликулит — инфекционный процесс, развивающийся в средних и глубоких отделах волосяных фолликулов человека. Патология сопровождается образованием множественных пустул с гнойным содержимым. Возбудителем заболевания могу стать бактерии, вирусы, грибки и паразиты. По мере развития инфекции количество пустул на коже пациента увеличивается. При вскрытии первичного очага образуются язвы, при их заживлении — мелкие рубцы.
Общая информация
Патология широко распространена среди жителей стран с высокой влажностью и температурой воздуха. Подобные климатические условия способствуют распространению инфекционных поражений волосяных фолликулов. Группа риска представлена социально неблагополучными слоями населения: несоблюдение человеком правил личной гигиены приводит к активному размножению патогенов на кожных покровах.
Часто причинами фолликулита становятся поверхностные воспаления фолликулов — остиофолликулиты.
Причины развития патологии
В 70% случаев воспаление волосяных луковиц развивается под действием стафилококков и стрептококков. Несколько реже причинами заболевания становятся псевдомонады, возбудители сифилиса и гонореи или грибы вида Candida. Вирусы контагиозного моллюска и опоясывающего герпеса — менее распространенные причины развития фолликулита. Около 10% клинические регистрируемых случаев воспаления волосяных луковиц проявляются на фоне деятельности клещей-паразитов Demodex folliculorum и Demodex brevis.
Патогены попадают в фолликулы через поврежденные участки: царапины и ссадины. Инфицированию подвержены лица, страдающие от зудящих дерматитов и повышенной потливости. Ослабление иммунитета пациента приводит к проникновению инфекции в волосяные луковицы. По этой причине дерматологи рекомендуют соблюдать профилактические меры мужчинам и женщинам с диагностированным сахарным диабетом и хроническими инфекциями.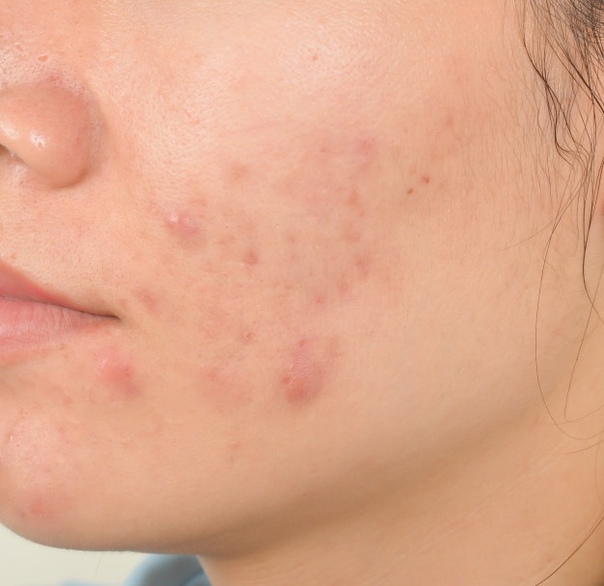 Часто заболевание проявляется у ВИЧ-инфицированных людей и пациентов, принимающих иммунодепрессанты.
Часто заболевание проявляется у ВИЧ-инфицированных людей и пациентов, принимающих иммунодепрессанты.
Виды патологии
В процессе диагностики фолликулита дерматологи определяют форму заболевания, которой страдает пациент. Так, стафилококковый тип патологии часто локализуется на лице мужчин, затрагивая подбородок и кожу вокруг губ. Инфицирование происходит в процессе бритья щетинистых волос.
Псевдомонадная форма заболевания становится следствием купания пациента в горячей воде с недостаточным уровнем хлорирования. Жар способствует раскрытию пор, в которые попадают возбудители инфекции. Очаги воспаления образуются на лице и верхней части туловища ребенка или взрослого.
Сифилитический тип патологии развивается на фоне вторичного сифилиса. Типичные симптомы фолликулита этой формы — образование зон выпадения щетинистых волос у мужчин и множественные пустулы на висках у женщин.
Герпетический тип инфекций волосяных луковиц поражает кожу подбородка и носогубного треугольника пациентов.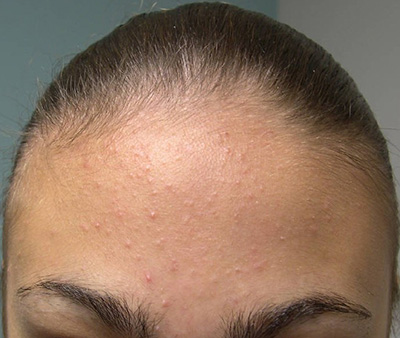 Характеризуется образованием крупных везикул в фолликулярных устьях.
Характеризуется образованием крупных везикул в фолликулярных устьях.
Кандидозная форма патологии проявляется при наложении на кожные покровы пациента окклюзионных повязок, препятствующих попаданию в рану на грудной клетке патогенной микрофлоры.
Гонорейный вид заболевания становится осложнением гонококковой инфекции. Пустулы формируются в промежности (у женщин) и на крайней плоти (у мужчин).
Фолликулит, вызванный клещами, может локализоваться на любых участках кожных покровов человека. Деятельность Demodex folliculorum и Demodex brevis приводит к образованию скоплений мелких пустул.
Симптоматика патологии
Симптомы фолликулита у мужчин и женщин совпадают при большинстве форм заболевания — дерматологи назначают пациентам обоих полов схожее лечение. Наиболее выраженным признаком инфекционного поражения волосяного фолликула становится наполненная гнойным содержимым одиночная пустула, центр которой пронизан волосом.
В 80% клинически диагностируемых случаев заболевания на кожных покровах пациентов образовываются множественные пустулы. Распространенными местами их локализации становятся лицо, волосистая часть головы, подмышечные впадины, лобок, внутренняя поверхность бедер. Выраженная болезненность и зуд появляются после образования крупного скопления пустул. При отсутствии медицинской помощи и отказе от соблюдения правил личной гигиены пациент может столкнуться с осложнениями: абсцессами, флегмонами и гидраденитом.
Диагностика
Постановка диагноза осуществляется дерматологом. Врач проводит осмотр пациента, во время которого выполняет дерматоскопию. Изучение поврежденных волосяных луковиц с помощью оптического прибора позволяет установить глубину проникновения патогенов в структуры дермы.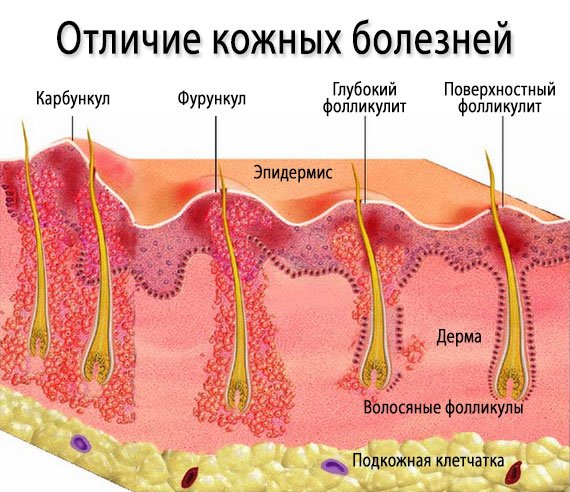 Пробы из пустул, полученные в ходе осмотра, подвергаются лабораторным исследованиям. Изучение биоматериалов в лаборатории выполняется для установления возбудителя инфекции. При обнаружении признаков гонореи или сифилиса врач направляет пациента на ПЦР-тестирование.
Пробы из пустул, полученные в ходе осмотра, подвергаются лабораторным исследованиям. Изучение биоматериалов в лаборатории выполняется для установления возбудителя инфекции. При обнаружении признаков гонореи или сифилиса врач направляет пациента на ПЦР-тестирование.
Дифференциальная диагностика позволяет врачам исключить из анамнеза пациента медикаментозную токсикодермию, розовый лишай, стрептококковое импетиго, фурункулез и остиофолликулит.
Лечение
Тактика лечения фолликулита определяется врачом с учетом типа заболевания, выявленного у пациента. При бактериальном типе патогенов взрослым и детям показаны мази с антибиотиками. Борьба с возбудителями грибковой природы осуществляется с помощью противогрибковых средств. Противовирусные препараты используются для борьбы с герпетической формой заболевания.
Местная терапия при лечении локализованного на лице фолликулита эффективна на начальной стадии заболевания.
Осложненное течение патологии требуют комплексной терапии, направленной на лечение заболевания-первопричины фолликулита — гонореи или сифилиса.
Диагностика и лечение фолликулита в Москве
АО «Медицина» (клиника академика Ройтберга) обладает всем необходимым оборудованием для диагностики и лечения инфекционных поражений волосяных фолликулов. Прием пациентов осуществляется в современном диагностическом комплексе, построенном с учетом последних достижений медицины.
Вопросы и ответы
Какой врач лечит инфекции волосяных луковиц человека?
— Лечение патологии осуществляется дерматологом. При осложненном течении заболевания пациенту могут потребоваться консультации с другими врачами — венерологом, иммунологом, терапевтом.
При осложненном течении заболевания пациенту могут потребоваться консультации с другими врачами — венерологом, иммунологом, терапевтом.
Существуют ли меры по профилактике фолликулита?
— Взрослым и детям рекомендуется избегать контактов с химическими веществами, которые могут привести к повреждениям кожи и проникновению патогенов к волосяным фолликулам. Лицам, страдающим от сахарного диабета и повышенного потоотделения, следует тщательно соблюдать правила личной гигиены.
Передается ли инфекция от носителя к здоровому человеку?
— Вероятность инфицирования здорового человека при контакте с носителем заболевания существует. По этой причине дерматологи не рекомендуют детям и взрослым пользоваться общими полотенцами и средствами личной гигиены.
Фолликулит: причины, симптомы, лечение
Что такое фолликулит? Это довольно распространенная проблема, ухудшающая состояние кожи.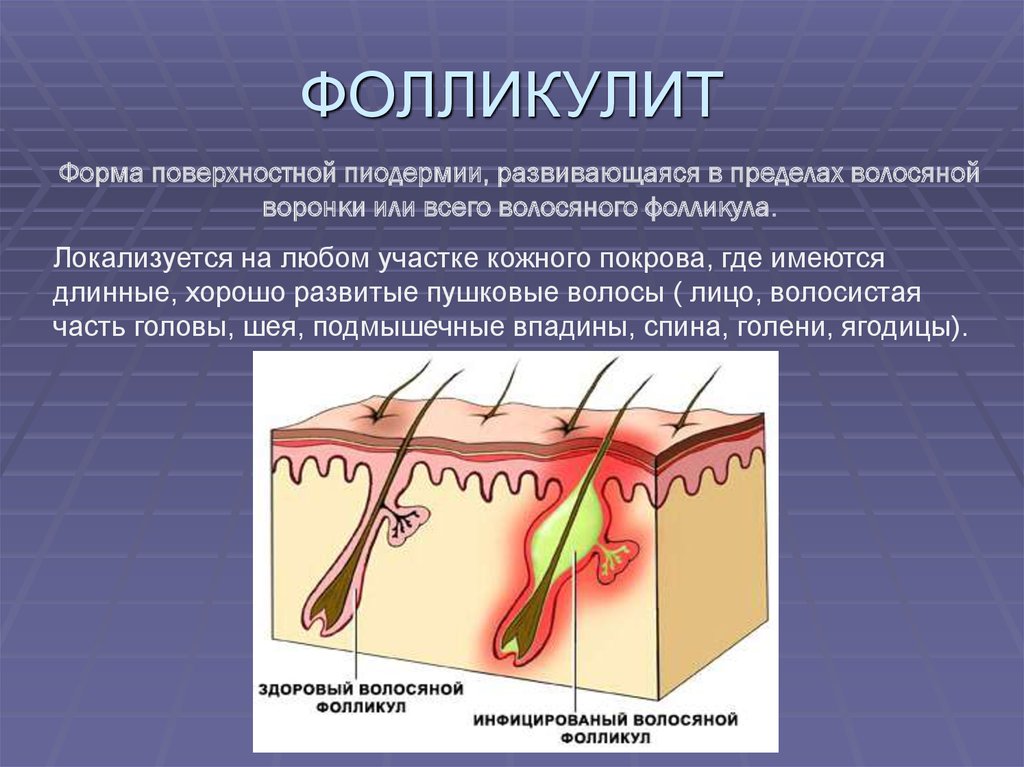 Сталкиваясь с незначительным раздражением или испытывая легкий зуд, многие не придают этому особого значения и даже не представляют, что явление может снизить качество жизни и стать причиной серьезных осложнений. Лечить фолликулит нужно своевременно, чтобы избежать алопеции, фурункулеза, дерматофитии, нефрита, менингита.
Сталкиваясь с незначительным раздражением или испытывая легкий зуд, многие не придают этому особого значения и даже не представляют, что явление может снизить качество жизни и стать причиной серьезных осложнений. Лечить фолликулит нужно своевременно, чтобы избежать алопеции, фурункулеза, дерматофитии, нефрита, менингита.
Фолликулит – это воспаление волосяных луковиц, сопровождающееся образованием гнойников. Инфицирование начинается с поверхностного слоя эпидермиса, постепенно распространяясь на фолликул. Сначала в местах роста волос образуются единичные или множественные папулы, заполненные белым или светло-желтым секретом. Они увеличиваются в размерах и начинают возвышаться над кожей. Вскрывшиеся папулы превращаются в язвочки. Если не знать, как лечить фолликулит, или игнорировать проблему, болезнь перейдет в хроническую форму. В группу риска входят жители регионов с жарким климатом и люди со слабым иммунитетом. Проблема также может возникнуть из-за, пренебрежения личной гигиеной или проживания в антисанитарных условиях.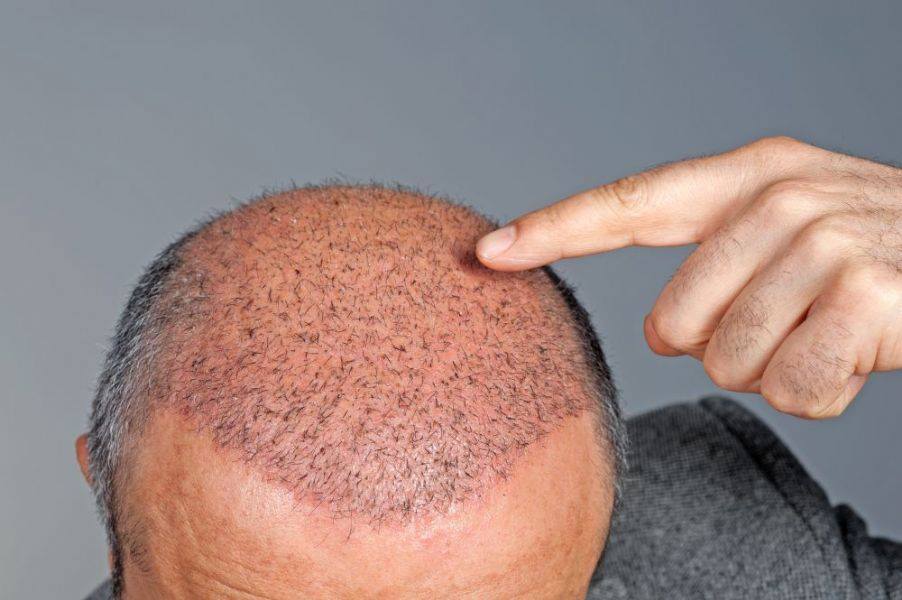
Причины заражения фолликулитом
Этиология фолликулита и способы, как лечить его, могут быть разными:
- Снижение общего и местного иммунитета. Это происходит из-за длительного приема антибиотиков или прогрессирования хронических заболеваний.
- Постоянный контакт с веществами, раздражающими кожу.
- Травмы (ссадины, царапины), не прошедшие антисептическую обработку.
- Домашние животные, которые являются носителями бактерий.
- Некоторые заболевания: дерматиты, аллергия. Косвенно способствовать развитию фолликулита могут пародонтоз, гингивит, тонзиллит, фарингит.
Частыми возбудителями болезни служат бактерии (стафилококки, трепонема, грамотрицательная флора), грибки рода кандида и питироспорум, вирусы простого герпеса, клещи (демодекозные и чесоточные).
Симптомы проявления фолликулита
Основной признак фолликулита – воспалительные узелки в области волосяного фолликула. Пораженный волос можно легко удалить, но проблему это не решает, так как появляются новые папулы. Иногда волосы могут врастать в кожу, что приводит к хроническому раздражению. Среди других признаков:
Пораженный волос можно легко удалить, но проблему это не решает, так как появляются новые папулы. Иногда волосы могут врастать в кожу, что приводит к хроническому раздражению. Среди других признаков:
- Локальные покраснения, сопровождающиеся умеренным зудом.
- Наличие гнойников, отечности.
- Ощущение болезненности при прикосновении к пораженной области.
- Сухость кожи и жжение.
У детей и людей со слабым иммунитетом иногда наблюдается повышение температуры, вялость, но такие случаи единичны. Обычно общее самочувствие пациентов с фолликулитом не ухудшается. Болезнь протекает местно. Облегчить состояние можно, если знать, какие мази применять при фолликулите. При стафилококковой разновидности поможет «Мупироцин». Вскрытию гнойников способствуют компрессы с ихтиоловой мазью.
Классификация заболевания
Фолликулит неоднороден. В зависимости от природы воспалительного процесса выделяют несколько видов.
Гормональный фолликулит
Причиной появления служит гормональный сбой, снижающий защитную реакцию организма. Спровоцировать развитие патологии может и применение средств на гормональной основе. Лечение должно быть комплексным. Использование только мазей или растворов не даст ожидаемых результатов.
Кандидозный фолликулит
Зачастую появляется у людей, перенесших операцию (возникает под повязками), у девушек-подростков, на фоне протекания хронической молочницы или при длительной лихорадке. С этим видом сталкиваются и лежачие больные. Он характеризуется отсутствием крупных гнойников.
Подрывающий фолликулит
Одна из тяжелых форм, сложно поддающихся лечению. На коже формируются крупные новообразования, соединенные между собой свищевыми ходами. Даже при легком надавливании на фолликул выделяется гнойное содержимое. Луковицы разрушаются, что приводит к выпадению волос.
Фолликулит волосистой части головы назван подрывающим, так как образовавшиеся папулы «подрывают» состояние кожи и приводят к частым рецидивам.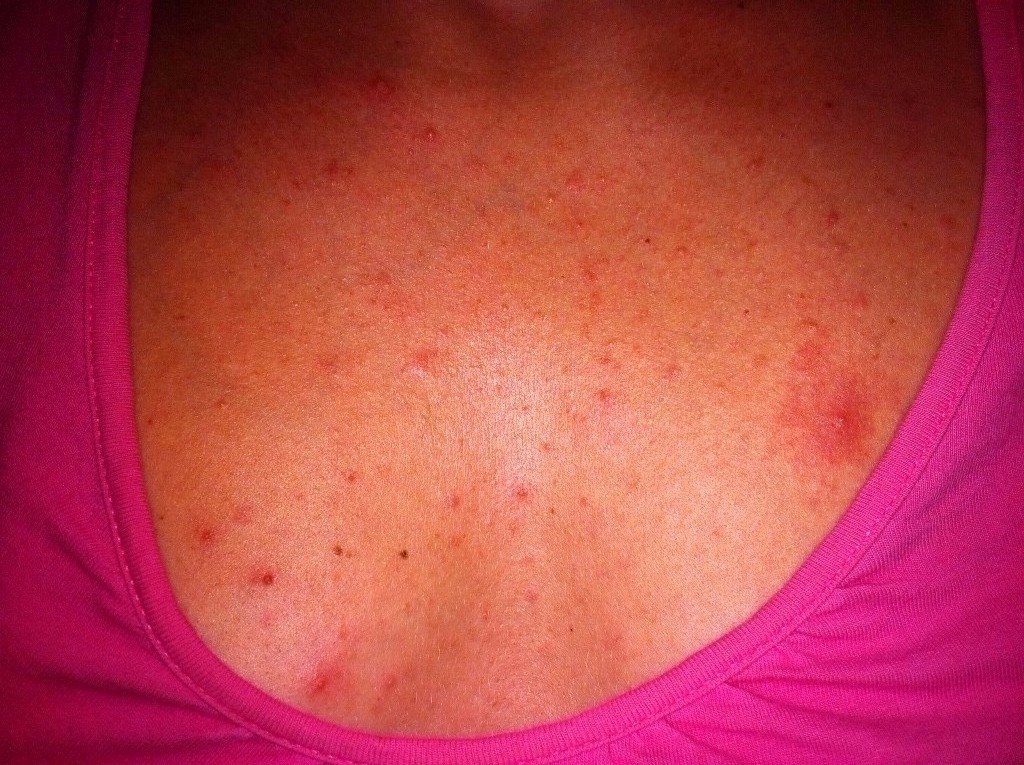 После блокировки воспалительного процесса возникает стойкая очаговая алопеция. Лучшее лечение – прием роаккутана в течение полугода. Основной метод может дополняться системными антибиотиками, мазями с ретиноидами.
После блокировки воспалительного процесса возникает стойкая очаговая алопеция. Лучшее лечение – прием роаккутана в течение полугода. Основной метод может дополняться системными антибиотиками, мазями с ретиноидами.
Декальвирующий фолликулит
Другое название – фолликулит Квинквада. Его возбудителем считается один из видов стафилококков – ауреус. Также спровоцировать болезнь может грамотрицательная микрофлора. Встречается у мужчин пожилого и среднего возраста. Обычно локализуется в области бороды и на голове. С заболеванием сталкиваются и женщины. Для них характерен декальвирующий фолликулит на лобке, в районе подмышек, на затылке.
Причиной могут стать эндокринные патологии (сахарный диабет), заболевания соединительной ткани, себорея, иммунодефицитные состояния. Характеризуется отсутствием ярко выраженных папул, но изъязвлением волосяной луковицы. Приводит к алопеции и атрофическим изменениям кожи.
Стафилококковый фолликулит
Локализуется в зоне роста щетины (вокруг рта и на подбородке).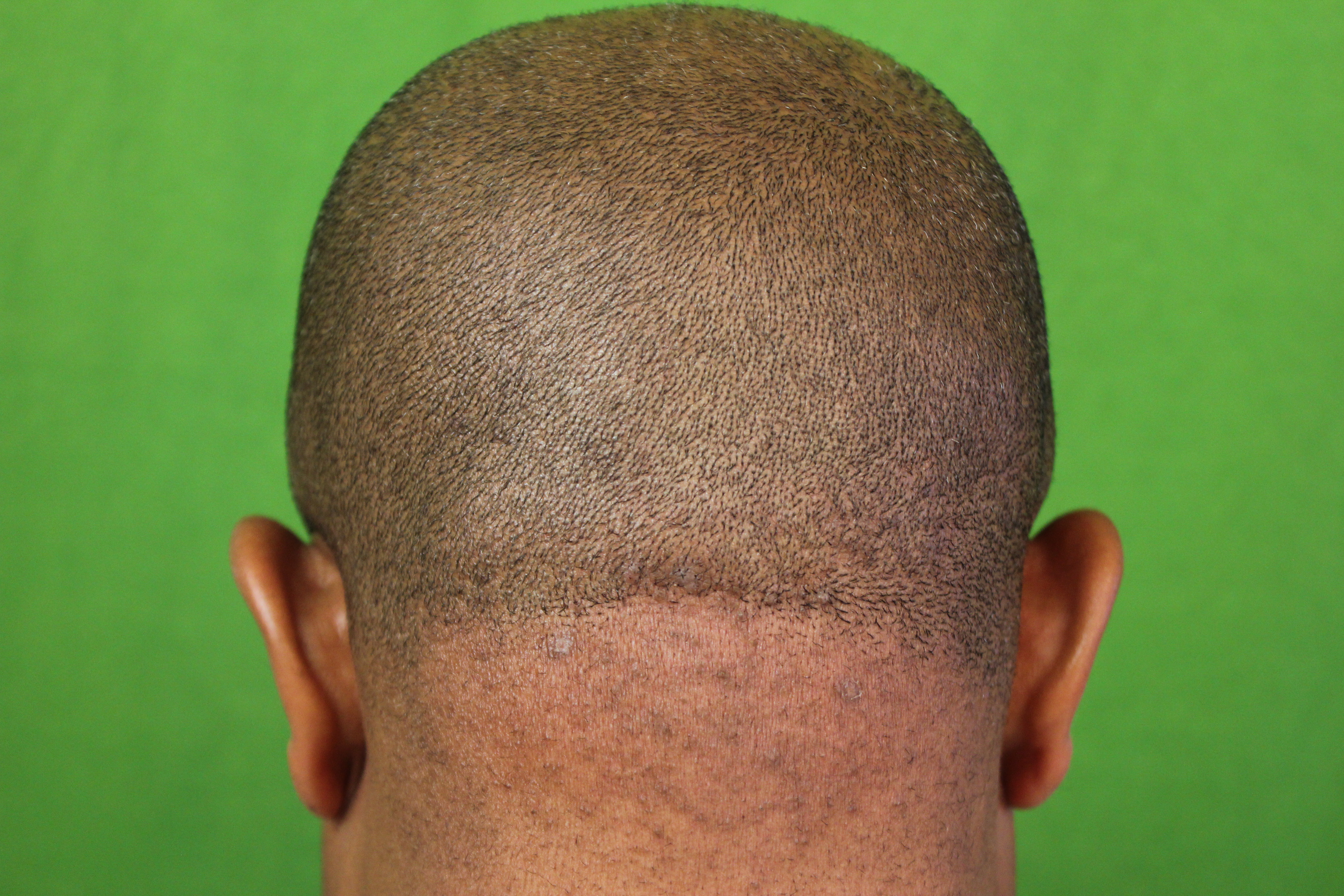 Часто появляется у мужчин, но может развиваться и у женщин. Его вызывает увеличение численности золотистого стафилококка.
Часто появляется у мужчин, но может развиваться и у женщин. Его вызывает увеличение численности золотистого стафилококка.
Бактериальный фолликулит
Включает и стафилококковую разновидность. Также возбудителями становятся грамотрицательные микроорганизмы и псевдомонады.
Эозинофильный фолликулит
Редкая разновидность. В основном встречается у ВИЧ-инфицированных. Мелкие высыпания напоминают укусы насекомых и сопровождаются сильным зудом. Обычно такой фолликулит не возникает на голове. Он локализуется на конечностях, туловище, лице.
Основные зоны поражения
Фолликулит может поражать разные зоны. Воспаленные луковицы зачастую наблюдаются:
- На волосистой части головы. Основные причины – частые травмы, использование чужих гигиенических средств, отсутствие ежедневного ухода.
-
На конечностях. Фолликулит на ногах возникает после сбривания волос. Он появляется в результате травмирования кожи лезвиями, используемыми неоднократно.

- На лице. Вызывается патогенной микрофлорой. На появление сыпи могут оказывать воздействия и гормональные колебания. Фолликулит на лице часто возникает в пубертатном периоде.
- На половых органах. Имеют вид высыпаний и шишек разного размера.
Эффективные способы лечения фолликулита
Довольно часто воспаление фолликулов является следствием удаления нежелательной растительности. Тупые лезвия, шугаринг или ваксинг травмируют кожу, оставляя ранки, куда может попасть инфекция. Сегодня есть разные препараты для лечения фолликулита. Но применять их нужно только после консультации с дерматологом.
Если Вы столкнулись с фолликулитом, спровоцированным бритьем, запишитесь на лазерную эпиляцию. Такой способ не только решит проблему высыпаний, но и избавит Вас от нежелательных волос. Эффект гладкости сохранится на долгие месяцы, если пройти курс процедур. Лазер имеет и другие преимущества перед бритвой, а именно не оставляет порезов, не вызывает сильного раздражения, удаляет черные точки.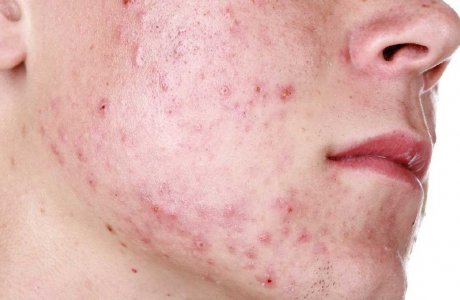
Причины и профилактика воспаления волосяного фолликула
Из-за чего воспаляется волосяная луковица?
Согласно статистике, одним из наиболее распространенных заболеваний является фолликулит. Его внешнее проявление – это появление небольших язвочек у основания волосков на лице, голове, подмышками, в паховой области или на ногах. Он образуется в зонах, подвергаемых бритью.
Воспаление луковицы волоса поражает и мужчин, и женщин. Язвочки, образовавшиеся на покрытой волосами области, нередко вызывают зуд или жжение.
Развитие фолликулита
Детально рассмотреть процесс развития болезни можно, изучив следующую схему:
Поражение фолликула инфекцией приводит к формированию очага воспалительного процесса. Из-за этого на поверхности кожи проявляется покраснение, центр которого визуально определяется растущим волоском. Вокруг волосяного тела постепенно формируется конус, в котором происходит процесс гноения. Так появляется желто-зеленая или белая масса, место выхода которой на поверхность превращается в небольшую язвочку, покрытую коркой.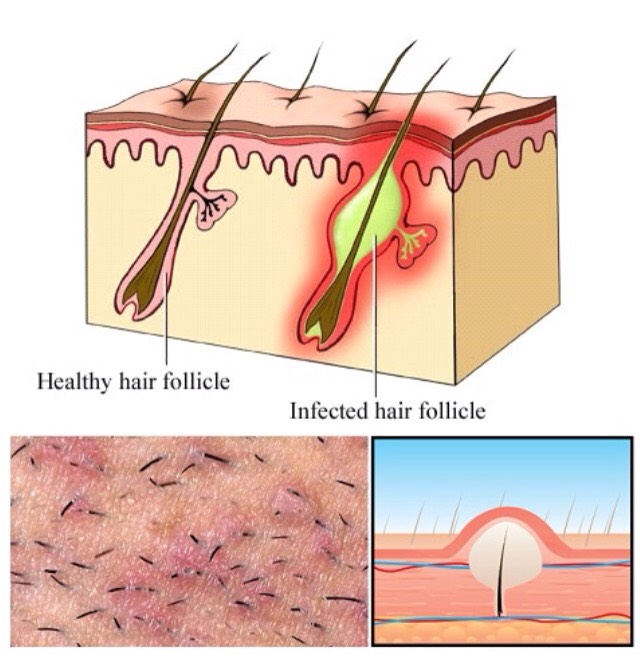
Поверхность пораженной воспалением луковицы волоса кожей зудит, появляются болезненные ощущения.
Процесс развития болезни тянется примерно неделю. После избавления очагов нагноения от их содержимого все быстро приходит в норму, однако иногда остаются следы в виде небольших рубцов или пигментных пятен.
Причины воспаления волосяных фолликул
Фолликулит проявляется у людей разного возраста. Чаще всего, причинами воспаления корней волос могут быть:
- Инфицирование бактериями. Наиболее распространенный возбудитель воспаления волосяных фолликул на голове, лице или в других областях тела – это стафилококк. Иногда реакцию провоцируют псевдомонада или гонорея.
- Грибковое поражение кожи. Это могут быть кандидозные микроорганизмы или дерматофиты.
- Вирусное инфицирование. Такую реакцию вызывает герпес, опоясывающий лишай или контагиозный моллюск.
- Наличие микроскопических клещей. В таких случаях возбудителями выступают демодекозные и чесоточные клещи.

- Нарушение целостности кожных тканей. Даже простая царапина при бритье рискует стать причиной возникновения воспаления волосяного фолликула на лице.
- Индивидуальная непереносимость пищи или препаратов, аллергия на пыль или пыльцу. Ей сопутствует развитие дерматита и кожного зуда.
- Иногда подобную реакцию организма вызывают другие болезни, поражающие организм (к примеру, хронический фарингит, пародонтоз, гингивит, хронический тонзиллит).
Распространение покраснения корней волос и последующего формирования язв напрямую зависит от состояния иммунной системы.
При лечении важно знать, какую реакцию на гормональные мази и раздражающие вещества в лекарствах стоит ожидать. Необходимо принимать во внимание также реакцию кожных покровов на бытовую химию.
Методы лечения воспаления
Лечение воспаления волосяной луковицы напрямую зависит от причин его появления. Здесь применяют препараты для наружного использования, задача которых – уничтожение возбудителей болезни. При этом не стоит забывать, что удаление гноя путем выдавливания его из-под кожи ногтями недопустимо. Это действие не избавит от проблемы, а усилит воспалительный процесс, затягивая лечение на более длительный период.
При этом не стоит забывать, что удаление гноя путем выдавливания его из-под кожи ногтями недопустимо. Это действие не избавит от проблемы, а усилит воспалительный процесс, затягивая лечение на более длительный период.
Нередко процесс воспаления вросших и обычных волос распространяется, постепенно поражая все большие участки кожи. Во избежание такой проблемы чистую кожу вокруг воспаленного участка регулярно обрабатывают растворами с антисептическими свойствами.
Если проблема часто возвращается, специалисты применяют дополнительное лечение с помощью ультрафиолетового облучения пораженных участков. Для эффективного лечения необходимо проведение 6-10 сеансов, которые необходимо посещать через день.
Бывают случаи тяжелого протекания болезни. Такие ситуации требуют индивидуального изучения проблемы и решения дополнительных задач, таких как лечение других болезней, влияющих на состояние кожи. Кроме того, больным необходимо принимать внутрь препараты с антибактериальным свойством и противогрибковые лекарства. Параллельно с общим лечением проводится местная обработка пораженных зон.
Параллельно с общим лечением проводится местная обработка пораженных зон.
Профилактика
Лечить болезни намного сложнее, чем предупредить их появление своевременно, поэтому помните:
- Чаще всего воспаление вросших волос возникает у людей, проживающих в антисанитарных условиях.
- Любите часто отдыхать в теплых странах – будьте осторожны! Частый или постоянный перегрев может привести к воспалительным процессам.
- Если вам приходится работать в контакте с едкими веществами, смазочными материалами, бензином и другими химическими соединениями, то стоит быть очень осторожными и стараться вступать с ними в прямой контакт как можно реже.
- Будьте внимательны к своему здоровью. Если у вас возникают проблемы с иммунодефицитом или диабетом, то появление раздражения на коже закономерны.
- Правильный уход за волосами и достаточное количество в день правильных гигиеничных процедур помогут избежать болезни.
- Провоцировать возникновение фолликулита может простое белье и одежда, если они слишком тесно прилегают к телу.

- Формирование очагов воспаления часто происходит в следствие реакции организма на слишком жирную или непривычную пищу.
Если вы не желаете, чтобы на вашем фото не были видны следы воспаления волосяного фолликула, то будьте осторожны и придерживайтесь правил гигиены. Конечно, в поездке по жарких странах или в других экстремальных ситуациях избежать проблем удается не всегда, зато снизить риск их появления можно значительно. Помните, что от вашей чистоплотности и правильного подбора пищи зависит многое, в том числе и состояние вашей кожи.
Чем на самом деле являются гнойнички на вашем лице?
Фолликулитом называют воспаление волосяного фолликула, вызываемое заражением золотистым либо белым стафилококком. Наиболее часто заболевание развивается при ненадлежащем соблюдении мер личной гигиены.
Общая информация
Причин развития фолликулита достаточно много. Наиболее часто заболевание развивается при ненадлежащем соблюдении мер личной гигиены. Постоянное трение кожи, к примеру, об одежду, способно вызывать микротравмы, являющиеся воротами проникновения стафилококка в волосяную фолликулу.
Постоянное трение кожи, к примеру, об одежду, способно вызывать микротравмы, являющиеся воротами проникновения стафилококка в волосяную фолликулу.
Кроме того, воспаление фолликулы может произойти при сильном переохлаждении организма, недостаточном питании и некоторых заболеваниях, таких как сахарный диабет, анемия и заболевания печени.
ЧИТАЙТЕ ТАКЖЕ: Что нельзя использовать для лечения прыщей?
Фолликулит достаточно разнообразное заболевание и может быть как поверхностным, так и глубоким и множественным. Кроме того фолликулит может развиться и как профессиональное заболевание у людей вынужденных работать с различными смазочными веществами, приводящими к регулярному загрязнению кожи.
При некоторых условиях, фолликулит может перерасти в фурункулез.
Симптомы
При поверхностном фолликулите, течение заболевания, как правило, легкое. Отмечается появление небольшого 2 — 5 мм гнойничка в месте расположения волосяной луковицы. Болевые ощущения при этом обычно отсутствуют. Со временем гнойничок самостоятельно подсыхает с образованием темной шелушащейся корочки и незначительной пигментацией кожи.
Болевые ощущения при этом обычно отсутствуют. Со временем гнойничок самостоятельно подсыхает с образованием темной шелушащейся корочки и незначительной пигментацией кожи.
ЧИТАЙТЕ ТАКЖЕ: Виды прыщей и методы избавления от них
При глубоком фолликулите, отмечается появление на коже крупных (до 100 мм) болезненных узелков с центром в волосяной луковице и гнойником в верхней части. Постепенно гнойник назревает и вскрывается, образуя по мере заживления желтоватую корочку.
Множественный фолликулит, чаще поражает мужчин и отмечается на участках кожи регулярно подвергающихся трению об одежду и как следствие, раздражению.
При профессиональном фолликулите, воспаление чаще развивается на участках кожи подвергающихся загрязнению: кистях рук, предплечьях. Особенностью образование профессионального фолликулита, является первичное образование пробки в месте вхождения волоса в волосяную луковицу, что и приводит к развитию нагноения.
Лечение
Лечение поверхностного фолликулита заключается во вскрытии гнойничка и удалении гноя стерильным ватным тампоном. Поверхность кожи вокруг воспаления ежедневно, несколько раз, должна смазываться антисептическими растворами. К примеру, спиртовым раствором бриллиантового зеленого и фукорцином.
Поверхность кожи вокруг воспаления ежедневно, несколько раз, должна смазываться антисептическими растворами. К примеру, спиртовым раствором бриллиантового зеленого и фукорцином.
При глубоком фолликулите рекомендуется наложение на воспаленную волосяную луковицу ихтиоловой мази либо ихтиола. Компресс желательно менять несколько раз в день.
ЧИТАЙТЕ ТАКЖЕ: Народные средства для лечения прыщей
В случае повторения проблемы и хроническом течении заболевания рекомендуется прием антибиотиков и иммунотерапия, так как хроническое течение фолликулита указывает на снижение иммунного статуса организма.
При фолликулите следует исключить мытье кожи, пораженной воспалительным процессом, водой. Желательно ограничиться протиранием кожи камфорным спиртом, либо 2% раствором салициловой кислоты 2 раза в день.
ИСТОЧНИК: narmed.ru
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
PHNjcmlwdCBkYXRhLW91dHN0cmVhbS1pZD0iNzg5Ig0KZGF0YS1vdXRzdHJlYW0tZm9ybWF0PSJvdXRzdHJlYW0iIGRhdGEtb3V0c3RyZWFtLXNpdGVfaWQ9IlNUQl9PdXRzdHJlYW0iIGRhdGEtb3V0c3RyZWFtLWNvbnRlbnRfaWQ9Ind3dy5zdGIudWEvdGlsbyIgc3JjPSIvL3BsYXllci52ZXJ0YW1lZGlhLmNvbS9vdXRzdHJlYW0tdW5pdC8yLjAxL291dHN0cmVhbS11bml0Lm1pbi5qcz9mYj0wMDEiPjwvc2NyaXB0Pg0K
PGRpdiBpZD0nZGl2LWdwdC1hZC0xNDgyNDg1OTg3MTc0LTAnPg0KPHNjcmlwdD4NCmdvb2dsZXRhZy5jbWQucHVzaChmdW5jdGlvbigpIHsgZ29vZ2xldGFnLmRpc3BsYXkoJ2Rpdi1ncHQtYWQtMTQ4MjQ4NTk4NzE3NC0wJyk7IH0pOw0KPC9zY3JpcHQ+DQo8L2Rpdj4=
Пиодермии | Новосёлов В.
 С., Плиева Л.Р.
С., Плиева Л.Р.ММА имени И.М. Сеченова
ММА имени И.М. СеченоваПиодермии (piodermia; синонимы: гнойничковые болезни кожи, пиодермит, пиодерматоз, пиоз) – группа заболеваний кожи, вызываемых гноеродными микроорганизмами, главным образом стафилококками, стрептококками, реже – иными (псевдомонозная инфекция и др.).
Дебют заболевания обычно носит острый характер, иногда впоследствии принимая хроническое рецидивирующее течение. В экономически развитых странах больные пиодермией составляют 1/3 среди пациентов, страдающих инфекционными заболеваниями. В детском возрасте заболеваемость выше, чем у взрослых, и составляет 25–60% от общего числа заболеваний дерматозами в этом возрасте.
Пиодермии наиболее часто встречаются у работников таких отраслей промышленности, как металлообрабатывающая, горнорудная, шахтная, деревообрабатывающая, на транспорте, а также в механизированных отраслях сельского хозяйства.
Заболевание чаще наблюдается в осенне–зимние месяцы в северных широтах, в сухое летнее время года всегда отмечается снижение случаев пиодермии. В жарких странах с влажным климатом гнойничковые заболевания кожи по частоте заболеваемости уступают только микозам.
Этиология
Основными возбудителями пиодермии являются: стафилококки, стрептококки, вульгарный протей, синегнойная и кишечная палочки. Стафилококки и стрептококки самостоятельно вызывают поражение кожи. При стафилококковой инфекции наблюдается гнойное воспаление, при стрептококковой – серозное. Другие бактерии чаще приводят к поражению кожи в ассоциации друг с другом, а также с иными, анаэробными микроорганизмами, грибами.
Staphylococcus aureus – грамположительный факультативный анаэробный кокк. Он производит два фермента – каталазу и коагулазу, анализ которых используется для идентификации патогенных свойств возбудителя. Стафилококк – комменсал и обычно существует на кожном покрове, особенно в области крупных складок и на слизистой оболочке носа, не вызывая заболевания. Стафилококк обладает многими патогенными факторами: мукопептидами; коагулазой; полисахаридами капсулы; белком А; фибронектином; коллагеназой; энтеротоксинами; эпидермолитическим токсином; токсином, вызывающим шок; гемолизином и лейкоцидином. Источником инфекции являются больные с хронической гнойной инфекцией ЛОР–органов, желудочно–кишечного тракта, женской половой сферы, с хирургической инфекцией, а также больные с пиодермией. Часто встречаются рецидивирующие формы, возникающие в результате аутоинокуляции возбудителя из очагов хронической гнойной инфекции. Путь заражения обычно контактный – через руки, одежду и загрязненные предметы.
Staphylococcus aureus сохраняется после сушки, а также при воздействии солями и нитратами. Он утрачивает свою жизнеспособность под действием препаратов хлора, хлоргексидина, мирамистина и фенола.
Streptococcus pyogenes – грамположительный, факультативный анаэробный кокк. Имеет форму гроздеобразных цепей. Обладает гемолитическими свойствами. Каталазо–отрицательный. Постоянно обнаруживается на слизистой оболочке верхних дыхательных путей и коже. Стрептококк распространяется путем прямого контакта и воздушно–капельно. Может выживать в пыли. Патогенность стрептококка определяется свойствами его ферментов и образующимися токсинами, в результате действия которых развиваются поражения кожи. Ферменты вызывают некроз ткани, оказывают с помощью стрептокиназы противосвертывающее действие на кровь, повреждают ДНК клеток и способствуют распространению инфекции.
Патогенез
У здоровых людей даже при наличии массивной и вирулентной инфекции заболевание не возникает. Решающую роль в развитии гнойничковых болезней кожи играет местная и общая антибактериальная резистентность макроорганизма. От проникновения микробов через кожу организм предохраняют защитные факторы. Так, роговой слой кожи обладает большой плотностью и прочностью. Кератин этого слоя является химически неактивным веществом, а ороговевшие клетки могут быть расплавлены только в очень концентрированных кислотах и основаниях. Постоянно происходит слущивание верхних слоев эпидермиса и механическое удаление микроорганизмов. Кожа и бактериальная клетка имеют положительный электрический заряд, что также способствует удалению микроорганизмов с поверхности эпидермиса.
На рост и размножение пиококков неблагоприятное действие оказывают высокая концентрация водородных ионов (рН 3,5–6,7), бактерицидные, бактериостатические свойства тканевой жидкости и свежевыделенного секрета потовых, сальных желез. Необходимый биохимический состав и количество секрета регулируются центральной и вегетативной нервной системой, эндокринными железами, печенью, кишечником и другими органами.
Бактерицидная функция кожи снижается в результате широкого, подчас нерационального применения антибиотиков, которые способствуют вытеснению нормальной микрофлоры из организма и сводят на нет ее антагонистическое действие на патогенные микроорганизмы, что благоприятствует усиленному размножению последних на коже и слизистых оболочках.
В результате нарушения целостности и функции эпидермиса создаются условия проникновения микроорганизмов в глублежащие ткани. «Входными воротами» для инфекции являются микротравмы кожи. Возникновению их способствуют мацерация и резкое истончение рогового слоя. Неблагоприятными факторами являются переохлаждение и перегревание организма, отрицательно влияющие на обменные процессы в коже. При этом нарушается приток тканевой жидкости к коже, изменяются состав и количество тканевой жидкости, пота и кожного сала, снижаются их антибактериальные свойства.
Возникновению пиодермии способствуют: заболевания центральной и вегетативной нервных систем, перенапряжение, голодание, неполноценное питание (недостаток белков, витаминов, солей), истощающие организм заболевания, облучение рентгеновскими лучами, лечение кортикостероидными и иммунодепрессивными препаратами.
Некоторые больные указывают как на непосредственную причину заболевания наличие у близких родственников в течение длительного времени различных гнойных заболеваний кожи.
При тщательном обследовании больных гнойничковыми заболеваниями кожи выявляются сопутствующие пиодермии поражения многих органов и систем (пародонтоз, гингивит, кариес, хронический тонзиллит и фарингит, сахарный диабет и ожирение и т.д.). Наличие хронической фокальной инфекции в организме способствует развитию у больных последующей специфической сенсибилизации, которая наряду с аутоиммунным компонентом отягощает течение инфекционного процесса.
Более половины больных (52%) хронической пиодермией не соблюдают рациональный пищевой режим. Такие пациенты злоупотребляют углеводами (как правило, легкоусвояемыми), что создает постоянную перегрузку инсулярного аппарата поджелудочной железы и может способствовать расстройствам углеводного обмена той или иной степени, накоплению в тканях углеводов, являющихся благоприятной питательной средой для пиококков.
В возникновении и развитии гнойничковых заболеваний кожи большое значение имеет реактивность организма, его механизмы сопротивления микробной агрессии. Недостаточность иммунокомпетентной системы при этом носит, как правило, вторичный (приобретенный) характер. Она может формироваться в преморбидный период вследствие массивного бактерионосительства (чаще стафилококконосительства), перенесенных или сопутствующих тяжелых заболеваний. Ведущая роль в патогенезе пиодермии принадлежит клеточным иммунологическим реакциям, а именно: быстроте развития и выраженности лейкоцитоза, фагоцитарной активности лейкоцитов и особенно фазе незавершенного фагоцитоза. При хроническом течении заболевания фагоцитоз в очаге поражения имеет незавершенный или замедленный характер, сопровождается внутриклеточной изоляцией микроорганизма. Понижается активность неспецифических защитных сил организма. Степень нарушения систем антиинфекционной защиты организма находится в прямой зависимости от массивности очага поражения, тяжести интоксикации и длительности течения гнойного процесса на коже.
Выраженный угнетающий эффект на механизмы антиинфекционной защиты оказывает однообразный углеводный режим. У больных хронической пиодермией наблюдается также сниженная функциональная активность щитовидной железы, что может влиять на активность регенерационных процессов и способствовать длительному течению обострений хронических гнойничковых заболеваний кожи.
Угнетение фагоцитарной активности лейкоцитов, наблюдаемое у больных пиодермией, может иметь различное происхождение. Функциональные нарушения нейтрофильных гранулоцитов связаны с повреждающим воздействием инфекции и продуктов аутолиза, интоксикацией, наличием сопутствующих заболеваний и др.
В основе расстройств специфических механизмов иммунологической реактивности лежат нарушения Т–системы иммунитета. Уменьшение числа Т–лимфоцитов в периферической крови обусловлено влиянием бактериальной интоксикации на лимфопоэз, что приводит к ослаблению Т–клеточной дифференцировки, а отсюда – и иммунного ответа.
Возникновению и упорному течению пиодермии часто способствует повышенное содержание сахара в крови и коже. Хроническое течение гнойной инфекции кожи должно наводить на мысль о возможности наличия у больного сахарного диабета, и каждый такой пациент должен быть обследован в отношении этого заболевания. Наличие патологии углеводного обмена способствует укорочению периода ремиссии, большей длительности рецидива, устойчивости к лечению, более продолжительной потере трудоспособности. Нормализация углеводного обмена является одним из важнейших звеньев в системе профилактики рецидивов болезни.
Классификация пиодермий
Поверхностные Глубокие
I. Стафилодермии
1. Остиофолликулит 1. Глубокий фолликулит
1. Остиофолликулит 1. Глубокий фолликулит
2. Фолликулит 2. Фурункул, фурункулез поверхностный 3. Карбункул
3. Сикоз вульгарный 4. Гидраденит
4. Угри обыкновенные
5. Эпидемическая пузырчатка новорожденных
II. Стрептодермии
1. Импетиго стрептококковое: 1. Целлюлит:
а) заеда стрептококковая; а) острый
б) интертригинозное; стрептококковый – рожа
в) буллезное; 2. Эктима обыкновенная
г) кольцевидное;
д) сифилидоподобное;
г) поверхностный панариций.
2. Сухая стрептодермия
III. Стрепто–стафилодермии
1. Импетиго вульгарное 1. Хроническая язвенная (смешанное) пиодермия
2. Шанкриформная
пиодермия
Клинические проявления
Стафилодермии
Фолликулит – гнойное воспаление волосяного фолликула. Различают остиофолликулит, фолликулит поверхностный и глубокий.
Остиофолликулит (син. импетиго стафилококковое Бокхарта) характеризуется мелкими (милиарными) фолликулярными поверхностно расположенными конусовидными пустулами с гнойными головками. Локализуются гнойнички в области сально–волосяных фолликулов, пронизаны волоском (который не всегда различим). По периферии пустулы виден розовый ободок шириной 1 мм. Локализуются высыпания на лице, туловище, конечностях. Через 3–5 дней содержимое пустул ссыхается в корочки, которые отпадают, не оставляя следа.
Фолликулит поверхностный отличается лишь несколько большими размерами (0,5–0,7 см в диаметре) и глубиной поражения (захватывает до 2/3 волосяного фолликула). Эритематозная зона вокруг гнойничка составляет 2–З мм. Пустула напряженная, ее покрышка плотная, гной густой, сливкообразный, желтовато–зеленого цвета. В местах высыпаний больными отмечается нерезкая болезненность, которая исчезает после вскрытия пустул и отделения гноя. Общее состояние пациента не страдает.
Фолликулит глубокий храктеризуется гнойничками больших размеров (1–1,5 см в диаметре), захватывающими полностью волосяной фолликул. Высыпания резко болезненные, однако от фурункула их отличает отсутствие некротического стержня. При распространенном процессе ухудшается общее состояние больного: возникают субфебрильная и фебрильная лихорадка, головные боли, в крови отмечаются лейкоцитоз и ускоренная СОЭ.
Сикоз вульгарный – хронический гнойничковый процесс, характеризующийся воспалением волосяных фолликулов области бороды и усов, реже других зон (область лобка и др.). Наблюдается почти исключительно у мужчин.
К развитию сикоза предрасполагают травматизация кожи (наиболее часто – бритье), хронический ринит, различные нарушения со стороны нервной системы, внутренних органов и эндокринных желез (в частности, гипофункция половых желез), повышенная сенсибилизация кожи к стафилококкам и продуктам их жизнедеятельности, наличие фокальной инфекции (кариозные зубы, хронический тонзиллит).
Заболевание характеризуется беспрерывно рецидивирующим высыпанием остиофолликулитов и фолликулитов, содержащих гной, несколько болезненных, иногда сопровождающихся зудом, с небольшой гиперемией по периферии. Очаги сливаются, образуя обширные участки поражения. Процесс принимает хроническое вялое течение. Общее состояние больного не страдает, но пораженная кожа придает ему неопрятный, неухоженный вид. Рубцовых изменений не наблюдается, так как процесс захватывает лишь верхнюю треть волосяного фолликула.
Вульгарные угри представляют собой хронически протекающее заболевание с поражением сальных желез. Возникают обычно в возрасте 14–16 лет при наследственной предрасположенности, снижении иммунологической реактивности организма, нарушении функции гормональной системы с преобладанием андрогенных и недостатком эстрогенных гормонов, фокальной инфекции, заболеваниях желудочно–кишечного тракта, себорее. Немаловажное значение имеют расстройства углеводного обмена, избыточное употребление углеводов, несостоятельность терморегуляционных систем организма.
Клинически вульгарные угри отличаются разнообразием. Излюбленная локализация высыпаний – кожа лица, груди и спины, при тяжелом, распространенном заболевании в процесс вовлекается кожа плечей и верхней трети предплечий. В дебюте болезни в результате закупорки устьев волосяных фолликулов роговыми массами и кожным салом образуются комедоны в виде черных точек, затем развивается болезненный инфильтрат – папулезная форма, проявляющаяся розово–красными, фолликулярно–расположенными милиарно–лентикулярными папулами полушаровидной или конической формы. В дальнейшем (в результате присоединения стафилококковой инфекции) в центре узелков образуется небольшая пустула, подсыхающая с образованием корочки или вскрывающаяся (пустулезная форма). Воспаление может локализоваться на различной глубине, и соответственно его расположению выделяют угри индуративные (обширные инфильтраты с бугристой поверхностью) и угри флегмонозные (глубокие, медленно развивающиеся фолликулярные или перифолликулярные холодные дермо–гиподермальные абсцессы). В тяжелых случаях угри могут сливаться (угри «сливные»). Тяжелую форму болезни представляют некротическое акне, при котором в глубине фолликула возникает некроз и содержимое гнойничков приобретает геморрагический характер. В дальнейшем происходит образование струпа и осповидного рубца. Такие высыпания чаще располагаются на коже лба и висков. Болеют чаще мужчины в возрасте 30–50 лет, особую форму угрей представляет акне–келлоид (сосочковый дерматит головы, склерозирующий фолликулит затылка), который встречается у мужчин в возрасте 20–40 лет в области затылка и на задней поверхности шеи. При этом группы мелких фолликулярных папул располагаются в виде тяжа, кожа вокруг них резко уплотнена. Создается видимость наличия сосочковых опухолей (за счет значительного усиления кожных борозд). Волосы на таких участках растут пучками. Эти элементы не изъязвляются, а при их разрешении остаются келлоидные рубцы.
Своеобразная форма заболевания – угри конглобатные (шаровидные). Болеют преимущественно мужчины молодого возраста, процесс локализуется почти исключительно на спине, реже – на груди и лице. Заболевание начинается с образования крупных, часто множественных комедонов, вокруг которых развивается воспалительный инфильтрат и формируется вялый абсцесс, после вскрытия которого выделяется серозно–гнойно–геморрагический экссудат. Полость абсцесса выполнена вялыми грануляциями, образуются фистулы, длительно незаживающие язвенные поверхности. Рубцевание приводит к образованию характерных мостикообразных рубцов.
Фурункул, фурункулёз – глубокая стафилодермия, характеризующаяся гнойно–некротическим воспалением волосяного фолликула и окружающей ткани с самоограничивающим характером процесса за счет грануляционной ткани.
Фурункулы чаще локализуются на лице (носощечная зона), шее, плечах, бедрах или ягодицах. В начале в области волосяного мешочка возникает нерезко ограниченная краснота и припухлость при пальпации. Постепенно очаг превращается в узел конусовидной формы диаметром 3–5 см, в центральной части которого через 3–4 дня образуется «некротический стержень» с расплавлением ткани на верхушке. После вскрытия фурункула в течение 3–4 дней происходит выделение гноя, отторжение некротического стержня и гнойно–кровянистого отделяемого. Образовавшаяся язвочка постепенно (в течение 4–5 дней) выполняется грануляциями и заживает с образованием рубца. Эволюция фурункула в среднем занимает 2 недели.
Возможно хроническое рецидивирующее течение процесса на протяжении нескольких месяцев или лет, когда различные фурункулы находятся в разных стадиях развития и периодически появляются все новые элементы (фурункулез), что во многом определяется ослаблением иммунного статуса.
Общее состояние больного с одиночными фурункулами обычно не страдает; при множественных фурункулах и фурункулезе могут быть лихорадка, недомогание, головные боли, в крови – лейкоцитоз, повышение СОЭ. Особого внимания и срочного лечения требуют к себе пациенты с локализацией фурункулов на коже лица, на губах и на носу в связи с возможностью развития гнойного тромбофлебита лицевых вен, менингита, сепсиса или септикопиемии с образованием множественных абсцессов в различных органах и тканях, что может привести к смерти больного.
Карбункул – гнойно–некротическое воспаление нескольких волосяных фолликулов с образованием сливного воспалительного инфильтрата, локализованного в дерме и подкожной клетчатке и нескольких гнойно–некротических стержней.
Размеры карбункула значительно больше, чем фурункула, он может достигать 5–10 см в диаметре. Багрово–синего, почти черного цвета, плотный на ощупь, резко болезненный инфильтрат медленно (в течение 10–14 дней) размягчается, образуя несколько свищевых отверстий, через которые выделяется жидкий кровянистый гной. На дне обширной язвы видны множественные некротические стержни, после отторжения которых возникает широкий и глубокий дефект. Язва постепенно выполняется грануляциями и заживает обширным втянутым рубцом. Карбункулы протекают тяжелее, чем фурункулы – чаще и выше (до 40–41°С) повышается температура, болевые ощущения в очаге более выражены, сильнее проявления интоксикации, септические осложнения.
Гидраденит – гнойное воспаление апокриновых потовых желез, вызываемое стафилококками, проникающими в железы через их проток, небольшие травмы кожи, возникающие нередко при бритье подмышечных впадин. Заболевание развивается медленно, возникает после периода полового созревания, одинаково часто у мужчин и у женщин. Процесс локализуется чаще в подмышечных впадинах, несколько реже – около сосков молочных желез, вокруг заднего прохода, т.е. в тех местах, где у половозрелого человека расположены функционирующие апокриновые потовые железы.
Формирование гидраденита начинается с болезненного узла в толще кожи величиной с горошину. Спустя 2–3 дня уплотнение увеличивается до 1–2 см в диаметре, приобретает багрово–красный цвет. Одновременно около основного инфильтрата возникает несколько холмообразных узлов, которые быстро спаиваются в плотный болезненный конгломерат, выбухая полушаровидной поверхностью в виде сосков. В этих случаях отечность и инфильтрация значительно увеличиваются, узлы нагнаиваются и вскрываются перфорационным отверстием, из которого выделяется значительное количество гнойного сметанообразного отделяемого. Созревание гидраденита сопровождается лихорадочным состоянием, болезненностью, недомоганием. Рубцевание происходит через 7–10 дней.
У ослабленных, тучных людей, страдающих диабетом, дисфункцией половых желез, микседемой, гидраденит может принять хроническое течение.
Эпидемическая пузырчатка новорожденных (син. пемфигоид пиококковый) – контагиозная поверхностная стафилодермия, развивающаяся обычно на 3–5–й день жизни новорожденного. Источником заражения могут быть медперсонал, роженицы.
Процесс проявляется множественными диссеминированными буллезными эфлоресценциями, возникающими чаще в течение 1–й недели жизни ребенка. Характерен эволюционный полиморфизм высыпаний. Одновременно можно обнаружить вялые пузыри (фликтены) с серозным содержимым, везикулы с серозно–гнойным экссудатом, отечные эритематозые участки с эрозиями на месте вскрывшихся пузырей. Высыпания чаще локализуются на животе, спине, крупных складках и на конечностях, в основном на разгибательных поверхностях. Ладони и подошвы поражаются исключительно редко. На месте эпителизирующихся эрозий и подсохших пузырей располагаются многочисленные серозно–гнойные корки. Процесс может распространяться и на слизистые оболочки рта, носа, глаз и гениталий. Заболевание сопровождается повышением температуры тела до 38°С, нарушением общего состояния ребенка (плаксивость, отказ от пищи, рвота, диспепсические явления), изменениями крови (лейкоцитоз со сдвигом формулы влево, повышение СОЭ). При благоприятном течении длительность заболевания составляет 2–4 недели.
Стрептодермии
Импетиго стрептококковое – высококонтагиозное заболевание, возникающее чаще у женщин и детей, имеющих более нежную кожу и тонкий роговой слой. Представляет собой поверхностный нефолликулярный пузырный элемент, наполненный серозно–гнойным содержимым. Поверхность пузыря ненапряженная, вялая, спавшаяся в центре. По периферии фликтены может быть небольшой бордюр отечно–гиперемированного характера, свидетельствующий о тенденции к периферическому росту. Процесс склонен к быстрому распространению в результате аутоинокуляции. Размеры фликтены от 2 до 10 мм. Локализация – преимущественно на лице, реже поражается кожа туловища и конечностей.
К разновидностям стрептококкового импетиго относят щелевидное импетиго, локализующееся в кожных складках: за ушными раковинами, вокруг носа, в углах рта – стрептококковая заеда; буллезное импетиго, которое отличается большими размерами пузыря; кольцевидное импетиго, образующееся при выраженном центробежном росте очага, когда в центре кожа уже эпителизируется, а вокруг сохраняются фликтены; сифилоподобное импетиго, напоминающее сифилитические папулы и локализующееся в области гениталий, ягодиц; поверхностный панариций – импетиго задних валиков ногтей.
Сухая стрептодермия возникает, как правило, у детей и подростков, часто у лиц, посещающих бассейны (в связи со сдвигом рН кожи в щелочную среду). Заболевание может носить эндемичный характер в детских коллективах, особенно в весенний период. Проявляется появлением на коже разгибательных поверхностей конечностей, иногда туловища одного или нескольких розово–красных пятен, покрытых белесоватыми мелкопластинчатыми (муковидными) чешуйками. Пятна 3–4 см в диаметре, склонны к периферическому росту. Больных беспокоит небольшой зуд, сухость кожи в очагах поражения, косметический дефект. По разрешении процесса (особенно после солнечных инсоляций) остаются вторичные депигментированные пятна (псевдолейкодерма). Возможно хроническое, вялое, рецидивирующее течение болезни.
Целлюлит – глубокое воспалительное поражение кожи и подкожной клетчатки, характеризующееся эритемой, отеком тканей и болью. Целлюлит обычно вызывается стрептококками группы А и присоединившимся золотистым стафилококком.
Патологический процесс чаще всего локализуется на нижних конечностях, хотя могут поражаться и другие участки кожи. Ему могут предшествовать травмы, изъязвления кожи, микоз стоп или дерматит, а также отек любой этиологии. Целлюлит может развиваться на месте рубцовых изменений после операций по поводу варикознорасширенных вен, особенно при наличии микоза стоп. Процесс может развиваться и на непораженной коже (рожа).
Проявления заболевания характеризуются разлитой островоспалительной эритемой, плотной, горячей и болезненной при пальпации, с размытыми краями. Размеры эритемы могут быть разными: малыми (локализованными) – целлюлит пальца и обширными, захватывающими все плечо или ягодицу – целлюлит послеинъекционный. Для целлюлита характерны крупные отечные бляшки округлых очертаний с нечеткими границами. На их поверхности могут образовываться пузыри или фликтены. Поверхность их горячая на ощупь, внешне напоминает «кожуру апельсина». Большинство пациентов не предъявляет жалоб на ухудшение общего состояния, хотя изредка могут наблюдаться лихорадка, озноб, головные боли. В крови у больных могут отмечаться лейкоцитоз со сдвигом влево, увеличение СОЭ.
Целлюлит может являться маской некоторых оппортунистических инфекций у ВИЧ–инфицированных пациентов. Бляшечные высыпания саркомы Капоши с отеком нижних конечностей могут рассматриваться, как целлюлит, особенно у темнокожих пациентов, а также при отсутствии опухолевидных образований.
Рожа – острая воспалительная форма целлюлита, характеризующаяся вовлечением в патологический процесс лимфатической ткани, в которой размножается возбудитель. Отличается более поверхностным характером процесса и более ясной демаркацией краевой зоны от непораженной окружающей кожи. Локализация – нижние конечности, лицо, ушные раковины.
Рожа нижних конечностей (наиболее частый вариант локализации) обычно возникает у лиц старше 50 лет на фоне гипостатических явлений (варикозно–расширенных вен, лимфостаза и др.). Наблюдаются продромальные явления в виде недомогания, головной боли, затем температура тела повышается до 38–40° С, в зоне поражения возникает чувство распирания, жжения, боль. На коже возникает покраснение, которое в течение нескольких часов превращается в яркую эритему с отеком и инфильтрацией кожи и подкожной клетчатки с четкими неровными контурами – «языками пламени». Пораженная кожа напряжена, горячая на ощупь, на фоне эритемы могут возникать пузыри, нередко с геморрагическим содержимым. Наблюдаются красные болезненные тяжи лимфангиита, идущие к регионарным лимфатическим узлам. В крови отмечается нейтрофильный лейкоцитоз со сдвигом влево, токсическая зернистость лейкоцитов, повышенная СОЭ. Период реконвалесценции начинается обычно на 8–15–й день болезни.
Рецидивирующее течение заболевания обусловлено формированием у ряда больных очага хронической стрептококковой инфекции, что приводит впоследствии к развитию фиброза и элефантиаза (слоновости). К осложнениям рожи относят: некрозы (при буллезно–геморрагической форме), абсцессы, флегмоны, флебиты, сепсис, отит, мастоидит, гнойный менингит.
Эктима вульгарная – язвенная, глубокая форма стрептодермии. Заболевание начинается с появления на фоне воспалительного инфильтрата фликтены или глубокой эпидермальной пустулы, быстро подсыхающей в корку. Под коркой, в глубине, формируется язвенный дефект. Иногда корка особенно сильно выражена (устрицеобразная), редко приподнимается над окружающей кожей (рупия). Язвенный дефект имеет округлую или овальную форму, крутовозвышающиеся гиперемированные, отечные края, кровоточащее дно с вялыми грануляциями и слизисто–гнойным отделяемым. Язва болезненна. В течение длительного времени (до нескольких месяцев) эктима очищается от гноя и заживает глубоким рубцом. При неблагоприятном течении процесса наблюдается гангренизация в области язвы (эктима гангренозная) или обширный распад подлежащих тканей (вплоть до костей) – эктима проникающая или сверлящая.
Наиболее частая локализация эктим – кожа голеней, обычно элементы эктим единичны (описано не более 10 элементов). Реже эктимы локализуются на ягодицах, бедрах, туловище.
Смешанные стрепто–стафилодермии
Импетиго вульгарное (смешанное). Заболевание высококонтагиозное (особенно в детских коллективах). Клинически эта форма пиодермии характеризуется проявлениями, свойственными импетиго стрептококковому, остиофолликулитам и фолликулитам. На воспаленной, гиперемированной коже возникают фликтены, остиофолликулиты и фолликулиты, окруженные венчиком гиперемии. Во время развития патологического процесса на коже образуются эрозии округлой и неправильной формы с розово–красным слегка кровоточащим дном, толстые, грубые, соломенно–желтые, «медовые» корки. Очаги вульгарного импетиго склонны к периферическому росту, могут сливаться между собой, захватывая значительные участки кожи, и принимать диссеминированный характер. В таких случаях возможно болезненное увеличение лимфатических узлов, повышение СОЭ, лейкоцитоз. Локализация – кожа лица, открытые участки конечностей. Прогноз заболевания обычно благоприятный: на 5–7 сутки корки отторгаются, оставляя вторичное, эритематозное, слегка шелушащееся пятно, которое бесследно исчезает. В тяжелых случаях у детей может быть осложнение в виде острого нефрита.
Хроническая язвенно–вегетирующая пиодермия. Встречается в любом возрасте, однако чаще у лиц от 40 до 60 лет. Развитию процесса способствуют тяжелые иммунодефицитные состояния, связанные с сопутствующими заболеваниями, интоксикации (язвенный колит, злокачественные опухоли внутренних органов, лимфомы, алкоголизм, наркомании), приводящие к дефициту Т– и В– клеточной системы иммунитета. Для клинической картины заболевания характерно развитие на месте пустул или фолликулитов изъязвленных бляшек синевато–красного цвета мягкой консистенции, резко отграниченных от окружающей здоровой кожи, возвышающихся над ней, имеющих неправильные округлые или овальные очертания. Поверхность бляшек полностью или частично изъязвлена. Кожа вокруг язв воспалена, на ней можно видеть фолликулярные и нефолликулярные поверхностные пустулы, местами сливающиеся в сплошные поля поражения, покрывающиеся гнойными корками, из–под которых отделяется серозно–гнойный экссудат. Процесс расползается, захватывая все новые участки кожного покрова, сопровождаясь болезненностью, ограничениями движений в конечности. Такой процесс расценивается, как ангиит кожи. Течение язвенно–вегетирующей пиодермии очень длительное (месяцы и даже годы), с периодами затухания и обострения.
Шанкриформная пиодермия – форма хронической смешанной язвенной пиодермии, напоминающей твердый шанкр при сифилисе. Может развиваться как у взрослых, так и у детей (независимо от пола). Локализуется в области гениталий и экстрагенитально (слизистая оболочка полости рта и щек, язык, подбородок, веки, брови и др.). Язвенный дефект имеет правильные округлые очертания, безболезненный, плотные валикообразные края и уплотненное инфильтрированное дно, со скудным серозным отделяемым, иногда с гангренозными наслоениями. Сходство с твердым шанкром подчеркивается увеличением регионарных лимфатических узлов, которые, как и при сифилисе, безболезненны, уплотнены, не спаяны между собой и с окружающей кожей. Отличием шанкриформной пиодермии от твердого шанкра является распространение плотного инфильтрата, лежащего в основании язвы, за пределы очертания язвенного дефекта. Кроме того, для дифференциальной диагностики проводят исследования отделяемого язвы на бледную трепонему и серореакции на сифилис.
Диагностика пиодермий
Диагностика основывается на клинической картине, лабораторных анализах. В сомнительных случаях проводят бактериологические и гистологические исследования.
Дифференциальная диагностика
Фолликулит. Дифдиагноз проводят с обыкновенными и розовыми угрями, эозинофильным фолликулитом (у ВИЧ–инфицированных), лекарственной токсидермией (препараты брома, кортикостероиды, литий), фолликулярным красным плоским лишаем, вросшими волосами. При локализации процесса в подмышечных впадинах – с гидраденитом.
Сикоз дифференцируют с инфильтративно–нагноительной трихофитией, отличающейся выраженной остротой воспалительного процесса с реакцией лимфоузлов (увеличены и болезненны), обнаружением патогенных грибов – трихофитонов и рубцовыми изменениями кожи.
Фурункул и фурункулёз. С карбункулом, гидраденитом.
Угри обыкновенные. Дифференциальный диагноз проводится с пустулёзной стадией розацеа, пустулёзным угревидным сифилидом.
Эпидемическая пузырчатка новорожденных. С сифилитической пузырчаткой, при которой поражаются ладони и подошвы, пузыри плотные, с инфильтрацией в основании, нет выраженных нарушений общего состояния больного. Из содержимого пузырей выявляется бледная трепонема, специфические серореакции на сифилис положительны. Проводится также дифдиагноз с врожденным буллёзным эпидермолизом, проявления которого видны обычно уже при рождении ребенка, а пузыри возникают при малейшей травматизации кожи.
Карбункул. С фурункулом, имеющим один некротический стержень, абсцессом.
Гидраденит. С лимфаденитом, при котором увеличенный лимфоузел пальпируется более глубоко в подкожной клетчатке, колликвативным туберкулезом, протекающим с неостровоспалительными явлениями, поражающим лимфатические узлы (чаще шеи), при вскрытии узлов выделяется небольшое количество гноя.
Импетиго. С экземой, пузырчаткой, кандидозными поражениями кожных складок, ногтевых валиков.
Сухая стрептодермия. Дифференциальный диагноз проводится с грибковыми поражениями кожи с помощью исследования на патогенные грибы.
Эктима. С фурункулом, от которого отличается отсутствием гнойно–некротического стержня; сифилитическими эктимами, которые не имеют выраженного островоспалительного компонента. Серологические реакции на сифилис и исследования на бледную трепонему положительны.
Целлюлит. С тромбозом глубоких вен. Отличается тромбоз от целлюлита нормальной или холодной температурой кожи, нормальным или цианотичным цветом кожи, гладкой поверхностью очага поражения. Лимфангит и регионарный лимфаденит при глубоком венном тромбозе обычно отсутствуют.
Хроническая язвенно–вегетирующая пиодермия. С вегетирующей пузырчаткой, йододермой, бромодермой и др.
Шанкриформная пиодермия. С твердым шанкром (см. выше).
Лечение
Режим больного пиодермией в первую очередь предполагает рациональный уход за кожей как в очаге поражения, так и вне его. При локализованных формах заболевания не рекомендуется мыть кожу в очаге поражения и вблизи него, а при диссеминированном процессе мытье запрещается вообще. Волосы в области расположения пиодермических элементов необходимо состричь (не брить!). Непораженную кожу обрабатывают, особенно тщательно в окружности очага поражения, дезинфицирующими растворами (1–2% спиртовой раствор салициловой кислоты, 0,1% водный раствор перманганата калия и др.). С целью предотвращения распространения инфекции ногти должны быть коротко подстрижены, дважды в день их обрабатывают 2% спиртовым раствором йода. Питание больных должно быть регулярным, полноценным, богатым витаминами; желательно ограничить потребление углеводов, соли; полностью исключить алкоголь.
Наружная терапия
1. Антисептики. Целью применения антисептиков являетс
.
Аллергия на солнце – фотодерматит (фотодерматоз) и его профилактика
Солнечные лучи не только согревают нас своим теплом в весенне-летний период и радуют зимой, но ещё и помогают укрепить иммунитет. Но, к сожалению, у некоторых людей пребывание на открытом солнце может вызвать аллергическую реакцию.
Аллергия на солнце, фотодерматит (фотодерматоз) — это заболевания, обусловленные повышенной чувствительностью кожи к солнечным лучам. Это совсем не редкое явление. Статистика показывает, что около 20% людей по всему миру сталкиваются с этим заболеванием.
Под аллергией на солнце на самом деле подразумевается фотодерматит или фотодерматоз. Токсическое или аллергическое действие солнца проявляется при взаимодействии солнечных (ультрафиолетовых) лучей с каким либо веществом, находящимся на коже (экзогенный фотодерматит) или в коже (эндогенный фотодерматит).
Аллергия на солнце в виде экзогенного фотодерматита
В качестве наиболее яркого примера экзогенного фотодерматита можно привести так называемый луговой дерматит. Летом, в период цветения, многие луговые растения выделяют особые вещества — фурокумарины, которые оседают на коже при нахождении человека в этих местах. При одновременном воздействии ультрафиолета у некоторых чувствительных к нему людей может возникать покраснение кожи и пузырьки (эритема, везикулы, буллы). Высыпания сопровождаются сильным зудом. В дальнейшем на пораженных участках кожи остается длительная пигментация.
Аллергия на солнце или фотодерматит может также возникнуть, если перед выходом на солнце чувствительный к нему человек помазался кремом или мазью, или воспользовался духами и дезодорантом. Вещества, входящие в состав различных косметических или парфюмерных средств, могут вступать в реакцию с ультрафиолетовыми лучами и вызывать аллергическую реакцию. Такими свойствами обладают, к примеру, эозин, который может содержаться в губной помаде, и парааминобензойная кислота (ПАВА), входящая в состав некоторых солнцезащитных кремов. Кроме того, подобным действием обладают полиненасыщенные жирные кислоты, ретиноиды, масло бергамота, зверобоя, розы, мускуса, сандала, сок укропа, петрушки, борная, салициловая кислоты, фенол, ртутные препараты.
Чаще других аллергией на солнце страдают люди со светлой кожей и маленькие дети, чьи механизмы защитной реакции кожи значительно слабее.
Фотодерматит часто вызывают многие лекарственные средства. Таким эффектом обладают, в частности, сульфаниламиды, барбитураты, аминазин, некоторые антибиотики (доксициклин, тетрациклин), антигистаминные препараты, некоторые сердечно-сосудистые средства (амиодарон, тразикор), цитостатики, некоторые нестероидные противовоспалительные препараты (ибупрофен, аспирин), оральные контрацептивы.
Кроме этого, повышенная реакция кожи на солнечные лучи появляется тогда, когда кожа «ослаблена» каким-то дополнительным воздействием — пилингом, татуажем с использованием солей кадмия.
Аллергия на солнце в виде эндогенного фотодерматита
К этой группе фотодерматитов относятся достаточно редкие заболевания, в развитии которых важную роль играют нарушения в работе иммунной системы организма, а также различные метаболические нарушения (нарушения в обмене веществ). К эндогенным фотодерматитам относятся, в частности, порфирия, пигментная ксеродерма, солнечная экзема, солнечная почесуха, Hydroa vacciniformia, полиморфный фотодерматоз.
Как правило, эти реакции могут протекать по двум механизмам: 1) фототоксическая реакция и 2) фотоаллергическая реакция. Фототоксические реакции встречаются гораздо чаще, чем фотоаллергические.
Как обычно проявляется аллергия на солнце или фотодерматит?
Основные симптомы фотодерматоза:
- покраснение и воспаление кожи,
- шелушения кожи,
- часто сопровождающиеся интенсивным зудом и жжением,
- высыпания могут быть в виде фолликулитов (гнойничков) или папул.
Часто такое состояние развивается не сразу. В отличие от ожога оно может возникнуть спустя несколько часов после того, как вы ушли с пляжа, а в некоторых случаях и вовсе после возвращения с курорта. Фототоксическая реакция может произойти через несколько часов после воздействия солнца, в то время, как фотоаллергическая может проявиться даже через несколько дней после контакта с солнцем.
Повышенный риск развития аллергии на солнце:
- у людей со светлой от природы кожей;
- у беременных женщин;
- у маленьких детей;
- ряд лекарств могут сделать ожог кожи быстрее — это в том числе антибиотики тетрациклинового ряда, сульфаниламидные препараты, обезболивающие средства и др.;
- у кого есть родственники с солнечной аллергией. Есть большая вероятность иметь аллергию на солнце, если у вас есть брат, сестра или родитель с аллергией на солнце;
- также наличие атопического дерматита или другого типа дерматита увеличивает риск развития аллергии на солнце;
- некоторые симптомы аллергии на коже срабатывают, когда ваша кожа подвергается воздействию определенного вещества, а затем солнечного света. Некоторые обычные веществ, ответственных за этот тип реакции, включают ароматизаторы, дезинфицирующие средства, хлорка и даже некоторые химические вещества, используемые в солнцезащитных средствах;
- те, кто злоупотребляет соляриями;
- кроме этого, аллергическая реакция от пребывания на солнце может развиться и у тех, кто накануне совершал косметические процедуры с применением солей кадмия (татуаж, химический пилинг).
Фотосенсибилизаторы — причина аллергии на солнце
Некоторые овощи и растения могут вызвать чувствительность к солнцу, когда они вступают в контакт с кожей. Манго кожуры, сок лайма, пастернак, сельдерей могут привести к временному изменению цвета (потемнению) площади кожи, контактировавшей с солнцем. Основные фототоксические фрукты и овощи: сельдерей, морковь, рис, петрушка, пастернак, а также все виды цитрусовых. Поэтому перед походом на пляж не стоит употреблять апельсины, мандарины или грейпфруты. Могу возникнуть отеки, покраснение и зуд на поверхности кожи, где остались капли сока от этих фруктов. И чем солнце активнее, тем острее будет реакция организма.
Профилактика аллергии на солнце (фотодерматита и фотодерматоза)
К сожалению методов профилактики такой аллергии не так много.
Если у вас очень чувствительная кожа, возьмите за правило загорать под тентом или зонтом. Избегайте пребывания на солнце в часы его наибольшей активности (с 11:00 до 16:00). Защищайтесь с помощью головного убора и свободной одежды из натуральных тканей: льна, хлопка. У детей очень слабая защитная реакция кожи, поэтому малышам до трех лет вообще категорически не рекомендуется находиться под прямыми солнечными лучами.
Используйте солнцезащитные средства с высокой фотозащитой известных брендов, причем с регулярностью не реже, чем каждые два часа. Обратите внимание, чтобы крем содержал защиту от UVB лучей (SPF) и UVA лучей (PPD)— именно они влияют на возникновение фотодерматоза.
Следует отметить, что большую роль играет длина волны. Старайтесь не ездить на курорты, где солнце особенно активное.
Рекомендации по профилактике фотоаллергии на пляже:
- Перед выходом на пляж не стоит пользоваться одеколоном, духами и обычными увлажняющими кремами. В них содержится спирт, который на солнце может спровоцировать ожог.
- Солнцезащитным кремом вашем случае нужно пользоваться как можно чаще. Только обратите внимание на его состав. Средство на жировой основе может спровоцировать аллергию. Лучше выберите гипоаллергенный спрей с защитным SPF-фактором.
- Лучше не использовать водостойкий солнцезащитный крем – он забивает поры, в результате чего на коже могут появиться гнойники. Для похода на пляж стоит сделать выбор в пользу средства на водорастворимой основе.
Если нет возможности обратиться к врачу, как снять острые проявления аллергии на солнце?
Никак. Только врач сможет понять: проявления на коже относятся к фототоксическим реакциям или же это проявление иного заболевания. Зачастую «народные» методы лишь усугубляют течение токсических и аллергических реакций.
Фолликулит — все о заболевании. Причины возникновения, лечение и симптомы
Термин фолликулит означает воспаление волосяного фолликула.
Может происходить в любой области кожного, покрытого волосками покрова (за исключением подошв и стоп).
Фолликулит можно классифицировать как менее серьезную гнойную инфекцию кожи.
Этиология развития воспаления разнообразна, причинами могут служить грибковая инфекция, вирусная, паразитарная.
Но обычно инфекция спровоцирована микроорганизмами, принадлежащими к группе стафилококков.
Проявляется заболевание образованием элементов сыпи (pustula), из центра которых прорастает волос.
По мере прогрессирования пустулы вскрываются, образуя небольшие язвенные поражения с последующим рубцеванием.
Больше воспалению волосяных фолликул подвержены жители жарких стран.
Там, где климат способствует благополучному развитию инфекционных заболеваний.
Высокая заболеваемость наблюдается у лиц, проживающих в условиях антисанитарии.
Патология берет начало со стафилококкового импетиго.
Характеризуется поверхностным воспалением устья волосяной луковицы.
Проявляется как эритематозная сыпь, пузыри с волдырями.
В пузырьках содержится экссудат желтоватого оттенка, после их разрыва на месте волдырей образовывается корка.
Если стафилококки инфицируют первичное неинфекционное воспаление кожи, говорят про вторичную импетигинизацию.
По мере распространения процесса и поражения более глубоких слоев дермы, развивается фолликулит.
Согласно международной классификации болезней (МКБ 10), фолликулит находится под кодом L73.8
Фолликулит: причины воспаления
Возбудителями патологии преимущественно являются Staphylococcus.
Относятся к отряду грамположительных бактерий.
Реже встречается фолликулит, для возникновения которого требуются другие инфекционные агенты: синегнойная палочка, трепонема, гонококк.
Причинами бывает:
- грибковое поражение кожного покрова: кандидоз, Malassezia, Microsporum
- вирусные инфекции: герпес, ветряная оспа
- паразитарные возбудители: акариазы, клещи
Риск заражения увеличивается при различных травмах, ожогах, хронических венозных язвах и других нарушениях кожного покрова.
Люди с ослабленным иммунитетом более подвержены заболеванию.
От чего появляется воспаление?
Инфекционный агент проникает в полость волосяной луковицы через микроскопические повреждения, провоцируя воспалительную реакцию.
Вероятность патологического процесса в несколько раз больше у пациентов, имеющих заболевание кожного покрова.
Таких, как экзема, дерматоз, различные типы дерматитов.
Способствуют развитию инфекционного процесса ослабление барьерной функции кожного покрова.
В качестве провоцирующих факторов выделяют наличие у пациента сахарного диабета.
Диабет сопровождается нарушением защитной функции иммунной системы.
Повышенный уровень сахара в крови и присутствие его в моче вызывают частые бактериальные инфекции.
Это связано со способностью некоторых типов патогенных микроорганизмов черпать энергию из глюкозы (попросту, питаться ей).
Вторым провоцирующим фактором, становятся острые иммунодефицитные состояния: ВИЧ, СПИД.
Длительный прием кортикостероидов ослабляет иммунный ответ и вызывает общую иммуносупрессию.
Основной результат нарушения иммунной системы — неспособность организма бороться с инфекциями.
Симптомы болезни
Начало клинической картины сопровождается образованием небольшого красного пятна, локализующегося вокруг волосяной луковицы.
Через время наблюдается образование гнойника, наполненного патологическим секретом.
Позже он самостоятельно вскрывается и при подсыхании образует корочку.
Довольно часто гнойничок трансформируется в фурункул, который является осложнением фолликулита.
Фурункул категорически запрещается вскрывать самостоятельно.
Существует опасность локального распространения бактерий и образования абсцесса, местной флегмоны и даже сепсис.
Например, фурункул на голове или лице может вызвать гнойный менингит.
Иногда несколько фурункулов сливаются в обширный очаг, вызывая образование карбункула.
Воспаление носит многоочаговый характер, сыпь может распространяться на все волосистые части кожного покрова.
У женщин основная локализация приходится на область паха и бедра, у мужчин — на лицо и голову.
При пальпации высыпания болезненны, имеют выраженное покраснение и сопровождаются зудом различной интенсивности.
Общая клиническая картина дополняется:
- жжением в области сыпи
- повышенной сухостью эпидермиса
- образованием рубцов, шрамов
Диагноз ставится при физическом обследовании, поскольку поражения легко узнаваемы даже невооруженным глазом.
Если у врача имеются сомнения, специалист назначает дерматологические анализы.
Глубокий и поверхностный фолликулит
Остиофолликулит или фолликулит поверхностный, представляет собой экссудативный элемент сыпи (пустулы) размером 1-2 мм.
Характеризуется быстрым течением и отсутствием серьезных осложнений.
Спустя несколько дней пустула подсыхает, на ее месте образовывается корочка, которая отпадает самостоятельно, не оставляя рубцов.
Глубокий (гнойный) сопровождается образованием узелка размером 2-3 мм, темно-красного оттенка, в середине которой находится гнойное скопление.
Спустя 3-4 дня образование рассасывается, на его месте появляется язвенное поражение, оставляя рубцы после заживления.
Если речь идет об инфекционном поражении области лица, то диагностируется острый сикоз.
Кроме двух основных выделяют хронический бактериальный процесс.
Заболевание сопровождается заживлением и постоянным появлением новых элементов.
При детальном осмотре можно видеть высыпания и гнойные образования на различных стадиях развития.
Чаще хроническому течению болезни подвержена область лица у мужчин, предпочитающих носить бороду.
Спровоцировать сикоз могут даже незначительные повреждения эпидермиса, например, в ходе бритья.
Риски инфицирования повышаются при наличии предрасполагающих факторов: иммунодефицит, хронические очаги инфекции (ангина, кариес, синусит).
Фолликулит на голове
Фолликулит на волосистой части головы не имеет особых отличий от воспаления на других зонах кожного покрова.
Воспалительная реакция на голове протекает совместно с зудом, покраснением и ощущением болезненности в волосах при пальпации.
В ходе дерматологического осмотра можно выявить небольшие гнойнички.
Со временем они увеличиваются в размерах и желтеют.
Если отсутствует адекватное лечение, на поверхности кожи головы образовывается корка.
Постепенно инфицированию подвергается весь корень волоса.
Как следствие, на коже у пациента наблюдаются эрозивные образования, после которых возникают рубцы.
Классические формы — глубокая и поверхностная.
По этиологии развития: грибковая, бактериальная, вирусная.
Основные возбудители не отличаются от инфекционных агентов, вызывающих заболевание на других участках тела.
Фолликулит: причины, симптомы и лечение
Фолликулит — относительно частое заболевание кожи, вызываемое воспалением и инфекцией волосяных фолликулов. Типы фолликулита включают бугорки, сыпь в горячей ванне и зуд парикмахера.
Фолликул — это небольшая полость кожи, из которой растут волосы. Каждый волос на теле человека растет из собственного фолликула.
Хотя фолликулит может появиться на любой части тела (кроме губ, ладоней и подошв ног), чаще всего он поражает руки, ноги, ягодицы, гениталии, грудь, спину, голову и лицо. .Состояние проявляется в виде небольших красных шишек, которые могут иметь белый, заполненный гноем кончик.
Несмотря на то, что фолликулит доставляет дискомфорт, он является относительно безвредным заболеванием, которым могут страдать люди любого возраста.
Фолликулит обычно вызывается бактериальной инфекцией, обычно Staphylococcus aureus или staph . Однако грибковые инфекции, вирусы и физическая травма фолликула могут способствовать развитию фолликулита.
Фолликулит связан с:
- бритьем
- тугими косами
- тесной одеждой
- вросшими волосами
- одеждой, которая натирает кожу
- потом или предметами личного пользования, которые раздражают фолликул
- закупоривающими кожу веществами, такими как деготь и моторное масло
- покрытие кожи непроницаемыми для дыхания предметами, такими как клейкая лента или пластик
- кожные заболевания, такие как акне или дерматит
- травмы кожи, включая порезы или укусы насекомых
- использование нечистой гидромассажной ванны или бассейн
- инфицированный порез или рана (которая позволяет бактериям распространяться на близлежащие волосяные фолликулы)
- ослабленная иммунная система, вызванная такими состояниями, как ВИЧ или рак
- избыточный вес или ожирение
- длительный прием некоторых лекарств, включая антибиотики или стероидные кремы
Изображение предоставлено: Da pacem Domine, 2017
На начальных стадиях фолликулит может выглядеть как сыпь, пятно из маленьких красных шишек или прыщики с желтыми или белыми кончиками. Со временем это может распространиться на близлежащие волосяные фолликулы и перейти в твердые язвы.
Состояние может поражать один или несколько фолликулов и может длиться непродолжительное время (острый случай) или сохраняться длительно (хронический случай).
Признаки и симптомы включают:
- маленькие красные шишки
- белоголовые прыщики
- гнойные язвы
- твердые язвы
- красная кожа
- воспаленная кожа
- зуд
- жжение
- болезненность
- боль
- опухоль
- легкая лихорадка
Осложнения
Хотя фолликулит не опасен для жизни, могут возникнуть некоторые осложнения.К ним относятся:
- фурункулез — фурункулы под кожей
- рубцы или темные пятна
- необратимая потеря волос из-за повреждения фолликулов
- рецидивирующие инфекции фолликулов
- инфекции, которые распространяются на другие области
- целлюлит — инфекция кожи
Существует несколько форм фолликулита, которые могут быть поверхностными или глубокими. Глубокий фолликулит поражает большую часть волосяного фолликула и имеет более серьезные симптомы.
Поверхностный фолликулит
К поверхностным формам относятся:
- Бактериальный фолликулит .Распространенный тип фолликулита, характеризующийся зудящими прыщами, наполненными гноем. Этот тип обычно вызывается инфекцией staph , которая обычно живет на коже, но проникает в более глубокие ткани через рану или другое повреждение кожи.
- Барбадосский псевдофолликулит . Этот тип фолликулита, также известный как зуд парикмахера, вызывается вросшими волосами. Он поражает до 60 процентов чернокожих мужчин и других людей с вьющимися волосами. Это также может повлиять на людей в области гениталий.
- Псевдомонадный фолликулит .Более известный как фолликулит в гидромассажной ванне, это вызвано типом бактерий ( pseudomonas ), которые встречаются в бассейнах и гидромассажных ваннах, где уровень хлора и баланс pH не контролируются должным образом. Симптомы обычно появляются в течение 72 часов после воздействия и наиболее распространены на участках тела, покрытых купальником, или на задней части ног. Незначительные симптомы могут исчезнуть без лечения в течение 5 дней.
- Фолликулит Pityrosporum . Грибковая инфекция кожи, приводящая к хроническим покраснениям и зуду.Чаще всего поражает лицо и верхнюю часть тела и особенно часто встречается у молодых людей и взрослых мужчин.
Глубокий фолликулит
К формам глубокого фолликулита относятся:
- Барбадосикоз . Более глубокая форма парикмахерского зуда, которая может вызвать рубцы и необратимую потерю волос.
- Кипит . Staph. бактерии, которые глубоко инфицируют фолликул и приводят к фурункулам (фурункулам), которые набухают и заполняются гноем. Они продолжают расти и становятся очень болезненными, пока не разорвутся и не истощатся.Группы фурункулов (известные как карбункулы) вызывают более серьезные симптомы, чем одиночные фурункулы. Рубцы могут появиться в результате крупных фурункулов или карбункулов.
- Грамотрицательный фолликулит . Люди с угревой сыпью, которые находятся на длительной антибиотикотерапии, могут столкнуться с этой глубокой формой фолликулита, поскольку антибиотики влияют на баланс бактерий в коже. Состояние обычно проходит, когда человек заканчивает лечение антибиотиками.
- Эозинофильный фолликулит . Эта форма фолликулита наиболее высока у людей с плохо контролируемым ВИЧ, СПИДом на поздней стадии или раком.Симптомы интенсивны и периодически повторяются и могут вызывать гиперпигментацию (темные пятна на коже). Причина неизвестна, но некоторые исследователи предполагают, что основной причиной эозинофильного фолликулита может быть клещ из волосяного фолликула.
Врачи обычно диагностируют фолликулит на основании медицинского осмотра. Врач может осмотреть кожу, отметить симптомы и изучить медицинский и семейный анамнез.
Они могут взять мазок с инфицированной кожи, чтобы определить, какие бактерии или грибки вызвали фолликулит.
В редких случаях может потребоваться биопсия кожи, чтобы исключить возможность других причин.
Лечение фолликулита зависит от типа и тяжести заболевания.
В легких случаях часто требуются только домашние средства. Однако в тяжелых или повторяющихся случаях могут потребоваться лекарства или другие методы лечения.
Доступные методы лечения:
Лекарства
Поделиться на Pinterest Нечистая горячая ванна может привести к фолликулиту. Легкие случаи можно лечить домашними средствами, а тяжелые — лекарствами.Изображение предоставлено: Джеймс Хейлман, доктор медицины, 2013 г.
Для лечения фолликулита существует множество лекарств. Их можно прописать для лечения бактериальных или грибковых инфекций, в зависимости от причины заболевания. Также могут быть рекомендованы противовоспалительные препараты.
Формы лекарств включают:
- кремы с антибиотиками для местного применения
- пероральные антибиотики
- противогрибковые кремы для местного применения
- противогрибковые шампуни
- пероральные противогрибковые препараты
- стероидные кремы
- пероральные кортикостероиды
согласно исследованиям световой терапии
световая терапия или фотодинамическая терапия могут помочь улучшить симптомы глубокого фолликулита.Световая терапия иногда используется для лечения акне, при этом для уничтожения бактерий, грибков и вирусов используются как свет, так и химические вещества.
Прокалывание
Иногда врач удаляет фурункул или карбункул, делая небольшой разрез в поражении для слива гноя. Цель состоит в том, чтобы уменьшить боль и ускорить восстановление.
Лазерная эпиляция
Лазерная терапия может помочь уменьшить фолликулит и вылечить инфекцию. Он разрушает волосяные фолликулы, поэтому они не могут воспалиться или инфицироваться.
Чтобы увидеть результат, обычно требуется несколько процедур.
Домашние средства
Ряд домашних средств очень эффективны при лечении фолликулита и его симптомов. В их число входят:
- Теплые компрессы . Теплый компресс на пораженный участок может уменьшить зуд и вывести гной. Чтобы сделать компресс, просто смочите ткань теплой водой и отожмите излишки. Нанести на кожу до 20 минут. При необходимости повторите.
- Продукты, отпускаемые без рецепта .Несколько кремов, гелей и гелей для местного применения доступны для лечения фолликулита без рецепта.
- Соблюдение правил гигиены . Чтобы уменьшить инфекцию, осторожно промывайте пораженный участок два раза в день мягким мылом. Всегда используйте чистые руки. Использовать мочалку не рекомендуется, так как это может вызвать дополнительное раздражение кожи. Для сушки используйте чистое полотенце. После использования вымойте все полотенца, чтобы снизить риск передачи инфекции.
- Успокаивающая ванна . Замачивание в ванне с теплой водой может помочь уменьшить зуд и боль, связанные с фолликулитом.Может оказаться полезным добавление овсяных хлопьев или продуктов на основе овсяных хлопьев, поскольку исследования показывают, что они обладают противовоспалительными свойствами. Кроме того, одна чашка пищевой соды, добавленная в ванну, также может облегчить симптомы. После купания тщательно высушите кожу.
- Защитите кожу . Избегайте ношения тесной или раздражающей одежды, уменьшите риск воздействия на кожу агрессивных химикатов и средств по уходу за кожей и постарайтесь вместо этого ограничить бритье и стрижку, когда это возможно. Во время бритья используйте смазку и держите лезвие чистым и острым.
Чтобы предотвратить фолликулит, избегайте или уменьшайте воздействие на причины состояния. К ним относятся:
- тесная одежда
- раздражающая одежда
- агрессивные химикаты или раздражающие средства личной гигиены
- неправильные методы бритья
- тупые или нечистые инструменты для бритья
- неправильно обработанные джакузи и бассейны
- слишком долго проводить в потной одежде
Человек должен также лечить сопутствующие заболевания и поговорить с врачом, если принимает лекарства, повышающие риск фолликулита.
Фолликулит: причины, симптомы и лечение
Фолликулит — относительно частое заболевание кожи, вызываемое воспалением и инфекцией волосяных фолликулов. Типы фолликулита включают бугорки, сыпь в горячей ванне и зуд парикмахера.
Фолликул — это небольшая полость кожи, из которой растут волосы. Каждый волос на теле человека растет из собственного фолликула.
Хотя фолликулит может появиться на любой части тела (кроме губ, ладоней и подошв ног), чаще всего он поражает руки, ноги, ягодицы, гениталии, грудь, спину, голову и лицо. .Состояние проявляется в виде небольших красных шишек, которые могут иметь белый, заполненный гноем кончик.
Несмотря на то, что фолликулит доставляет дискомфорт, он является относительно безвредным заболеванием, которым могут страдать люди любого возраста.
Фолликулит обычно вызывается бактериальной инфекцией, обычно Staphylococcus aureus или staph . Однако грибковые инфекции, вирусы и физическая травма фолликула могут способствовать развитию фолликулита.
Фолликулит связан с:
- бритьем
- тугими косами
- тесной одеждой
- вросшими волосами
- одеждой, которая натирает кожу
- потом или предметами личного пользования, которые раздражают фолликул
- закупоривающими кожу веществами, такими как деготь и моторное масло
- покрытие кожи непроницаемыми для дыхания предметами, такими как клейкая лента или пластик
- кожные заболевания, такие как акне или дерматит
- травмы кожи, включая порезы или укусы насекомых
- использование нечистой гидромассажной ванны или бассейн
- инфицированный порез или рана (которая позволяет бактериям распространяться на близлежащие волосяные фолликулы)
- ослабленная иммунная система, вызванная такими состояниями, как ВИЧ или рак
- избыточный вес или ожирение
- длительный прием некоторых лекарств, включая антибиотики или стероидные кремы
Изображение предоставлено: Da pacem Domine, 2017
На начальных стадиях фолликулит может выглядеть как сыпь, пятно из маленьких красных шишек или прыщики с желтыми или белыми кончиками. Со временем это может распространиться на близлежащие волосяные фолликулы и перейти в твердые язвы.
Состояние может поражать один или несколько фолликулов и может длиться непродолжительное время (острый случай) или сохраняться длительно (хронический случай).
Признаки и симптомы включают:
- маленькие красные шишки
- белоголовые прыщики
- гнойные язвы
- твердые язвы
- красная кожа
- воспаленная кожа
- зуд
- жжение
- болезненность
- боль
- опухоль
- легкая лихорадка
Осложнения
Хотя фолликулит не опасен для жизни, могут возникнуть некоторые осложнения.К ним относятся:
- фурункулез — фурункулы под кожей
- рубцы или темные пятна
- необратимая потеря волос из-за повреждения фолликулов
- рецидивирующие инфекции фолликулов
- инфекции, которые распространяются на другие области
- целлюлит — инфекция кожи
Существует несколько форм фолликулита, которые могут быть поверхностными или глубокими. Глубокий фолликулит поражает большую часть волосяного фолликула и имеет более серьезные симптомы.
Поверхностный фолликулит
К поверхностным формам относятся:
- Бактериальный фолликулит .Распространенный тип фолликулита, характеризующийся зудящими прыщами, наполненными гноем. Этот тип обычно вызывается инфекцией staph , которая обычно живет на коже, но проникает в более глубокие ткани через рану или другое повреждение кожи.
- Барбадосский псевдофолликулит . Этот тип фолликулита, также известный как зуд парикмахера, вызывается вросшими волосами. Он поражает до 60 процентов чернокожих мужчин и других людей с вьющимися волосами. Это также может повлиять на людей в области гениталий.
- Псевдомонадный фолликулит .Более известный как фолликулит в гидромассажной ванне, это вызвано типом бактерий ( pseudomonas ), которые встречаются в бассейнах и гидромассажных ваннах, где уровень хлора и баланс pH не контролируются должным образом. Симптомы обычно появляются в течение 72 часов после воздействия и наиболее распространены на участках тела, покрытых купальником, или на задней части ног. Незначительные симптомы могут исчезнуть без лечения в течение 5 дней.
- Фолликулит Pityrosporum . Грибковая инфекция кожи, приводящая к хроническим покраснениям и зуду.Чаще всего поражает лицо и верхнюю часть тела и особенно часто встречается у молодых людей и взрослых мужчин.
Глубокий фолликулит
К формам глубокого фолликулита относятся:
- Барбадосикоз . Более глубокая форма парикмахерского зуда, которая может вызвать рубцы и необратимую потерю волос.
- Кипит . Staph. бактерии, которые глубоко инфицируют фолликул и приводят к фурункулам (фурункулам), которые набухают и заполняются гноем. Они продолжают расти и становятся очень болезненными, пока не разорвутся и не истощатся.Группы фурункулов (известные как карбункулы) вызывают более серьезные симптомы, чем одиночные фурункулы. Рубцы могут появиться в результате крупных фурункулов или карбункулов.
- Грамотрицательный фолликулит . Люди с угревой сыпью, которые находятся на длительной антибиотикотерапии, могут столкнуться с этой глубокой формой фолликулита, поскольку антибиотики влияют на баланс бактерий в коже. Состояние обычно проходит, когда человек заканчивает лечение антибиотиками.
- Эозинофильный фолликулит . Эта форма фолликулита наиболее высока у людей с плохо контролируемым ВИЧ, СПИДом на поздней стадии или раком.Симптомы интенсивны и периодически повторяются и могут вызывать гиперпигментацию (темные пятна на коже). Причина неизвестна, но некоторые исследователи предполагают, что основной причиной эозинофильного фолликулита может быть клещ из волосяного фолликула.
Врачи обычно диагностируют фолликулит на основании медицинского осмотра. Врач может осмотреть кожу, отметить симптомы и изучить медицинский и семейный анамнез.
Они могут взять мазок с инфицированной кожи, чтобы определить, какие бактерии или грибки вызвали фолликулит.
В редких случаях может потребоваться биопсия кожи, чтобы исключить возможность других причин.
Лечение фолликулита зависит от типа и тяжести заболевания.
В легких случаях часто требуются только домашние средства. Однако в тяжелых или повторяющихся случаях могут потребоваться лекарства или другие методы лечения.
Доступные методы лечения:
Лекарства
Поделиться на Pinterest Нечистая горячая ванна может привести к фолликулиту. Легкие случаи можно лечить домашними средствами, а тяжелые — лекарствами.Изображение предоставлено: Джеймс Хейлман, доктор медицины, 2013 г.
Для лечения фолликулита существует множество лекарств. Их можно прописать для лечения бактериальных или грибковых инфекций, в зависимости от причины заболевания. Также могут быть рекомендованы противовоспалительные препараты.
Формы лекарств включают:
- кремы с антибиотиками для местного применения
- пероральные антибиотики
- противогрибковые кремы для местного применения
- противогрибковые шампуни
- пероральные противогрибковые препараты
- стероидные кремы
- пероральные кортикостероиды
согласно исследованиям световой терапии
световая терапия или фотодинамическая терапия могут помочь улучшить симптомы глубокого фолликулита.Световая терапия иногда используется для лечения акне, при этом для уничтожения бактерий, грибков и вирусов используются как свет, так и химические вещества.
Прокалывание
Иногда врач удаляет фурункул или карбункул, делая небольшой разрез в поражении для слива гноя. Цель состоит в том, чтобы уменьшить боль и ускорить восстановление.
Лазерная эпиляция
Лазерная терапия может помочь уменьшить фолликулит и вылечить инфекцию. Он разрушает волосяные фолликулы, поэтому они не могут воспалиться или инфицироваться.
Чтобы увидеть результат, обычно требуется несколько процедур.
Домашние средства
Ряд домашних средств очень эффективны при лечении фолликулита и его симптомов. В их число входят:
- Теплые компрессы . Теплый компресс на пораженный участок может уменьшить зуд и вывести гной. Чтобы сделать компресс, просто смочите ткань теплой водой и отожмите излишки. Нанести на кожу до 20 минут. При необходимости повторите.
- Продукты, отпускаемые без рецепта .Несколько кремов, гелей и гелей для местного применения доступны для лечения фолликулита без рецепта.
- Соблюдение правил гигиены . Чтобы уменьшить инфекцию, осторожно промывайте пораженный участок два раза в день мягким мылом. Всегда используйте чистые руки. Использовать мочалку не рекомендуется, так как это может вызвать дополнительное раздражение кожи. Для сушки используйте чистое полотенце. После использования вымойте все полотенца, чтобы снизить риск передачи инфекции.
- Успокаивающая ванна . Замачивание в ванне с теплой водой может помочь уменьшить зуд и боль, связанные с фолликулитом.Может оказаться полезным добавление овсяных хлопьев или продуктов на основе овсяных хлопьев, поскольку исследования показывают, что они обладают противовоспалительными свойствами. Кроме того, одна чашка пищевой соды, добавленная в ванну, также может облегчить симптомы. После купания тщательно высушите кожу.
- Защитите кожу . Избегайте ношения тесной или раздражающей одежды, уменьшите риск воздействия на кожу агрессивных химикатов и средств по уходу за кожей и постарайтесь вместо этого ограничить бритье и стрижку, когда это возможно. Во время бритья используйте смазку и держите лезвие чистым и острым.
Чтобы предотвратить фолликулит, избегайте или уменьшайте воздействие на причины состояния. К ним относятся:
- тесная одежда
- раздражающая одежда
- агрессивные химикаты или раздражающие средства личной гигиены
- неправильные методы бритья
- тупые или нечистые инструменты для бритья
- неправильно обработанные джакузи и бассейны
- слишком долго проводить в потной одежде
Человек должен также лечить сопутствующие заболевания и поговорить с врачом, если принимает лекарства, повышающие риск фолликулита.
Фолликулит: причины, симптомы и лечение
Фолликулит — относительно частое заболевание кожи, вызываемое воспалением и инфекцией волосяных фолликулов. Типы фолликулита включают бугорки, сыпь в горячей ванне и зуд парикмахера.
Фолликул — это небольшая полость кожи, из которой растут волосы. Каждый волос на теле человека растет из собственного фолликула.
Хотя фолликулит может появиться на любой части тела (кроме губ, ладоней и подошв ног), чаще всего он поражает руки, ноги, ягодицы, гениталии, грудь, спину, голову и лицо. .Состояние проявляется в виде небольших красных шишек, которые могут иметь белый, заполненный гноем кончик.
Несмотря на то, что фолликулит доставляет дискомфорт, он является относительно безвредным заболеванием, которым могут страдать люди любого возраста.
Фолликулит обычно вызывается бактериальной инфекцией, обычно Staphylococcus aureus или staph . Однако грибковые инфекции, вирусы и физическая травма фолликула могут способствовать развитию фолликулита.
Фолликулит связан с:
- бритьем
- тугими косами
- тесной одеждой
- вросшими волосами
- одеждой, которая натирает кожу
- потом или предметами личного пользования, которые раздражают фолликул
- закупоривающими кожу веществами, такими как деготь и моторное масло
- покрытие кожи непроницаемыми для дыхания предметами, такими как клейкая лента или пластик
- кожные заболевания, такие как акне или дерматит
- травмы кожи, включая порезы или укусы насекомых
- использование нечистой гидромассажной ванны или бассейн
- инфицированный порез или рана (которая позволяет бактериям распространяться на близлежащие волосяные фолликулы)
- ослабленная иммунная система, вызванная такими состояниями, как ВИЧ или рак
- избыточный вес или ожирение
- длительный прием некоторых лекарств, включая антибиотики или стероидные кремы
Изображение предоставлено: Da pacem Domine, 2017
На начальных стадиях фолликулит может выглядеть как сыпь, пятно из маленьких красных шишек или прыщики с желтыми или белыми кончиками. Со временем это может распространиться на близлежащие волосяные фолликулы и перейти в твердые язвы.
Состояние может поражать один или несколько фолликулов и может длиться непродолжительное время (острый случай) или сохраняться длительно (хронический случай).
Признаки и симптомы включают:
- маленькие красные шишки
- белоголовые прыщики
- гнойные язвы
- твердые язвы
- красная кожа
- воспаленная кожа
- зуд
- жжение
- болезненность
- боль
- опухоль
- легкая лихорадка
Осложнения
Хотя фолликулит не опасен для жизни, могут возникнуть некоторые осложнения.К ним относятся:
- фурункулез — фурункулы под кожей
- рубцы или темные пятна
- необратимая потеря волос из-за повреждения фолликулов
- рецидивирующие инфекции фолликулов
- инфекции, которые распространяются на другие области
- целлюлит — инфекция кожи
Существует несколько форм фолликулита, которые могут быть поверхностными или глубокими. Глубокий фолликулит поражает большую часть волосяного фолликула и имеет более серьезные симптомы.
Поверхностный фолликулит
К поверхностным формам относятся:
- Бактериальный фолликулит .Распространенный тип фолликулита, характеризующийся зудящими прыщами, наполненными гноем. Этот тип обычно вызывается инфекцией staph , которая обычно живет на коже, но проникает в более глубокие ткани через рану или другое повреждение кожи.
- Барбадосский псевдофолликулит . Этот тип фолликулита, также известный как зуд парикмахера, вызывается вросшими волосами. Он поражает до 60 процентов чернокожих мужчин и других людей с вьющимися волосами. Это также может повлиять на людей в области гениталий.
- Псевдомонадный фолликулит .Более известный как фолликулит в гидромассажной ванне, это вызвано типом бактерий ( pseudomonas ), которые встречаются в бассейнах и гидромассажных ваннах, где уровень хлора и баланс pH не контролируются должным образом. Симптомы обычно появляются в течение 72 часов после воздействия и наиболее распространены на участках тела, покрытых купальником, или на задней части ног. Незначительные симптомы могут исчезнуть без лечения в течение 5 дней.
- Фолликулит Pityrosporum . Грибковая инфекция кожи, приводящая к хроническим покраснениям и зуду.Чаще всего поражает лицо и верхнюю часть тела и особенно часто встречается у молодых людей и взрослых мужчин.
Глубокий фолликулит
К формам глубокого фолликулита относятся:
- Барбадосикоз . Более глубокая форма парикмахерского зуда, которая может вызвать рубцы и необратимую потерю волос.
- Кипит . Staph. бактерии, которые глубоко инфицируют фолликул и приводят к фурункулам (фурункулам), которые набухают и заполняются гноем. Они продолжают расти и становятся очень болезненными, пока не разорвутся и не истощатся.Группы фурункулов (известные как карбункулы) вызывают более серьезные симптомы, чем одиночные фурункулы. Рубцы могут появиться в результате крупных фурункулов или карбункулов.
- Грамотрицательный фолликулит . Люди с угревой сыпью, которые находятся на длительной антибиотикотерапии, могут столкнуться с этой глубокой формой фолликулита, поскольку антибиотики влияют на баланс бактерий в коже. Состояние обычно проходит, когда человек заканчивает лечение антибиотиками.
- Эозинофильный фолликулит . Эта форма фолликулита наиболее высока у людей с плохо контролируемым ВИЧ, СПИДом на поздней стадии или раком.Симптомы интенсивны и периодически повторяются и могут вызывать гиперпигментацию (темные пятна на коже). Причина неизвестна, но некоторые исследователи предполагают, что основной причиной эозинофильного фолликулита может быть клещ из волосяного фолликула.
Врачи обычно диагностируют фолликулит на основании медицинского осмотра. Врач может осмотреть кожу, отметить симптомы и изучить медицинский и семейный анамнез.
Они могут взять мазок с инфицированной кожи, чтобы определить, какие бактерии или грибки вызвали фолликулит.
В редких случаях может потребоваться биопсия кожи, чтобы исключить возможность других причин.
Лечение фолликулита зависит от типа и тяжести заболевания.
В легких случаях часто требуются только домашние средства. Однако в тяжелых или повторяющихся случаях могут потребоваться лекарства или другие методы лечения.
Доступные методы лечения:
Лекарства
Поделиться на Pinterest Нечистая горячая ванна может привести к фолликулиту. Легкие случаи можно лечить домашними средствами, а тяжелые — лекарствами.Изображение предоставлено: Джеймс Хейлман, доктор медицины, 2013 г.
Для лечения фолликулита существует множество лекарств. Их можно прописать для лечения бактериальных или грибковых инфекций, в зависимости от причины заболевания. Также могут быть рекомендованы противовоспалительные препараты.
Формы лекарств включают:
- кремы с антибиотиками для местного применения
- пероральные антибиотики
- противогрибковые кремы для местного применения
- противогрибковые шампуни
- пероральные противогрибковые препараты
- стероидные кремы
- пероральные кортикостероиды
согласно исследованиям световой терапии
световая терапия или фотодинамическая терапия могут помочь улучшить симптомы глубокого фолликулита.Световая терапия иногда используется для лечения акне, при этом для уничтожения бактерий, грибков и вирусов используются как свет, так и химические вещества.
Прокалывание
Иногда врач удаляет фурункул или карбункул, делая небольшой разрез в поражении для слива гноя. Цель состоит в том, чтобы уменьшить боль и ускорить восстановление.
Лазерная эпиляция
Лазерная терапия может помочь уменьшить фолликулит и вылечить инфекцию. Он разрушает волосяные фолликулы, поэтому они не могут воспалиться или инфицироваться.
Чтобы увидеть результат, обычно требуется несколько процедур.
Домашние средства
Ряд домашних средств очень эффективны при лечении фолликулита и его симптомов. В их число входят:
- Теплые компрессы . Теплый компресс на пораженный участок может уменьшить зуд и вывести гной. Чтобы сделать компресс, просто смочите ткань теплой водой и отожмите излишки. Нанести на кожу до 20 минут. При необходимости повторите.
- Продукты, отпускаемые без рецепта .Несколько кремов, гелей и гелей для местного применения доступны для лечения фолликулита без рецепта.
- Соблюдение правил гигиены . Чтобы уменьшить инфекцию, осторожно промывайте пораженный участок два раза в день мягким мылом. Всегда используйте чистые руки. Использовать мочалку не рекомендуется, так как это может вызвать дополнительное раздражение кожи. Для сушки используйте чистое полотенце. После использования вымойте все полотенца, чтобы снизить риск передачи инфекции.
- Успокаивающая ванна . Замачивание в ванне с теплой водой может помочь уменьшить зуд и боль, связанные с фолликулитом.Может оказаться полезным добавление овсяных хлопьев или продуктов на основе овсяных хлопьев, поскольку исследования показывают, что они обладают противовоспалительными свойствами. Кроме того, одна чашка пищевой соды, добавленная в ванну, также может облегчить симптомы. После купания тщательно высушите кожу.
- Защитите кожу . Избегайте ношения тесной или раздражающей одежды, уменьшите риск воздействия на кожу агрессивных химикатов и средств по уходу за кожей и постарайтесь вместо этого ограничить бритье и стрижку, когда это возможно. Во время бритья используйте смазку и держите лезвие чистым и острым.
Чтобы предотвратить фолликулит, избегайте или уменьшайте воздействие на причины состояния. К ним относятся:
- тесная одежда
- раздражающая одежда
- агрессивные химикаты или раздражающие средства личной гигиены
- неправильные методы бритья
- тупые или нечистые инструменты для бритья
- неправильно обработанные джакузи и бассейны
- слишком долго проводить в потной одежде
Человек должен также лечить сопутствующие заболевания и поговорить с врачом, если принимает лекарства, повышающие риск фолликулита.
Фолликулит | DermNet NZ
Автор: Hon. Доц. Проф. Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Обновлено доктором Окли и Клэр Моррисон, редактором копий, апрель 2014 г.
Что такое фолликулит?
Фолликулит — это название группы кожных заболеваний, при которых возникают воспаленные волосяные фолликулы. В результате появляется нежное красное пятно, часто с поверхностным пустулом.
Фолликулит может быть поверхностным или глубоким. Это может повлиять на любое место, где есть волосы, включая грудь, спину, ягодицы, руки и ноги.Акне и его разновидности также являются разновидностями фолликулита.
Фолликулит
См. Другие изображения фолликулита.
Что вызывает фолликулит?
Фолликулит может быть вызван инфекцией, закупоркой (закупоркой), раздражением и различными кожными заболеваниями.
Фолликулит, вызванный инфекцией
Из пустул следует взять мазки для цитологического исследования и посева в лаборатории, чтобы определить, вызван ли фолликулит инфекцией.
Бактерии
Бактериальный фолликулит обычно вызывается Staphylococcus aureus. Если инфекция поражает глубокую часть фолликула, возникает болезненный нарыв. Рекомендуемое лечение включает тщательную гигиену, использование антисептического очищающего средства или крема, мази с антибиотиком или пероральных антибиотиков.
Фолликулит в бассейне спа возникает из-за инфекции Pseudomonas aeruginosa, которая развивается в недостаточно хлорированной теплой воде. Грамотрицательный фолликулит — это гнойничковая сыпь на лице, также вызванная инфекцией Pseudomonas aeruginosa или другими подобными микроорганизмами.Когда он появляется, он обычно следует за лечением прыщей тетрациклином, но встречается довольно редко.
Дрожжи
Наиболее распространенными дрожжами, вызывающими фолликулит, являются Pityrosporum ovale, также известные как Malassezia. Фолликулит Malassezia (Pityrosporum folliculitis) — это зудящее акне-подобное заболевание, обычно поражающее верхнюю часть туловища молодых людей. Лечение включает отказ от увлажняющих кремов, прекращение приема антибиотиков и местных противогрибковых или пероральных противогрибковых препаратов в течение нескольких недель.
Candida albicans может также спровоцировать фолликулит в кожных складках (опрелости) или в области бороды.Лечится местными или пероральными противогрибковыми средствами.
Грибы
Стригущий лишай кожи головы (tinea capitis) обычно приводит к шелушению и выпадению волос, но иногда приводит к фолликулиту. В Новой Зеландии стригущий лишай кошек (Microsporum canis) является наиболее распространенным организмом, вызывающим грибковую инфекцию кожи головы. Все чаще сообщается о других грибах, таких как Trichophytontonsurans. Лечение проводится пероральными противогрибковыми средствами в течение нескольких месяцев.
Вирусные инфекции
Фолликулит может быть вызван вирусом простого герпеса.Это имеет тенденцию быть болезненным и проходит без лечения примерно через десять дней. Тяжелые рецидивирующие приступы можно лечить ацикловиром и другими противовирусными средствами.
Опоясывающий лишай (причина опоясывающего лишая) может также проявляться как фолликулит с болезненными пустулами и покрытыми коркой пятнами в дерматоме (области кожи, снабжаемой единственным нервом). Лечится ацикловиром в высоких дозах.
Molluscum contagiosum, часто встречающийся у маленьких детей, также может вызывать фолликулярные пупочные папулы, обычно сгруппированные внутри и вокруг складки тела.Моллюск может спровоцировать дерматит.
Паразитарная инфекция
Фолликулит на лице или коже головы пожилых людей или взрослых с ослабленным иммунитетом может быть вызван колонизацией клещами волосяных фолликулов (демодекс). Это называется демодекозом.
Человеческое заражение, чесотка, часто вызывает фолликулит, а также нефолликулярные папулы, везикулы и пустулы.
Фолликулит, вызванный раздражением от вновь отрастающих волос
Фолликулит может возникнуть, когда волосы снова отрастают после бритья, эпиляции, электролиза или выщипывания.Мазки, взятые из пустул, стерильны — нет роста бактерий или других организмов. Раздражающий фолликулит в области бороды известен как бородатый псевдофолликулит.
Раздражающий фолликулит также часто встречается на нижних конечностях женщин (сыпь после бритья). Часто очень зуд. Лечение заключается в прекращении эпиляции и ее прекращении в течение примерно трех месяцев после того, как фолликулит утихнет. Чтобы предотвратить повторное возникновение раздражающего фолликулита, используйте нежный метод удаления волос, например женскую электрическую бритву.Избегайте мыла и нанесите большое количество геля для бритья, если используете бритву с лезвиями.
Фолликулит, вызванный контактными реакциями
Окклюзия
Мази на основе парафина, увлажняющие средства и лейкопластыри могут привести к стерильному фолликулиту. Если необходим увлажняющий крем, выберите продукт без масла, так как он с меньшей вероятностью вызовет окклюзию.
Химические вещества
Угольная смола, смазочно-охлаждающая жидкость и другие химические вещества могут вызывать раздражающий фолликулит. Избегайте контакта с причинным продуктом.
Стероиды для местного применения
Чрезмерное использование стероидов для местного применения может вызвать фолликулит. Периоральный дерматит — это фолликулит на лице, спровоцированный увлажняющими средствами и местными стероидами. Периоральный дерматит лечится антибиотиками тетрациклинового ряда в течение шести недель или около того.
Фолликулит, вызванный иммуносупрессией
Эозинофильный фолликулит — это особый тип фолликулита, который может возникать у некоторых людей с ослабленным иммунитетом, например, инфицированных вирусом иммунодефицита человека (ВИЧ) или больных раком.
Фолликулит, вызванный лекарствами
Фолликулит может быть вызван лекарствами, в частности кортикостероидами (стероидные угри), андрогенами (мужские гормоны), адренокортикотропным гормоном (АКТГ), литием, изониазидом (INH), фенитоином и витаминами группы B. Ингибиторы протеинкиназы (ингибиторы рецепторов эпидермального фактора роста) и таргетная терапия метастатической меланомы (вемурафениб, дабрафениб) почти всегда приводят к фолликулиту.
Фолликулит, вызванный воспалительными кожными заболеваниями
Некоторые необычные воспалительные заболевания кожи могут вызывать необратимое выпадение волос и рубцевание из-за глубоко укоренившегося стерильного фолликулита.К ним относятся:
Лечение зависит от основного состояния и его тяжести. Для установления диагноза часто требуется биопсия кожи.
Варианты угрей
Угри и угревидные или угревые расстройства также являются формами фолликулита. К ним относятся:
Синдром окклюзии фолликулов относится к:
Лечение вариантов угрей может включать местную терапию, а также длительные курсы тетрациклиновых антибиотиков, изотретиноина (производное витамина А) и у женщин антиандрогенную терапию.
Ягодичный фолликулит
Фолликулит ягодиц довольно часто встречается у мужчин и женщин.
- Острый фолликулит ягодиц обычно имеет бактериальное происхождение (например, фурункулы), в результате чего появляются красные болезненные папулы и пустулы. Очищает антибиотиками.
- Хронический фолликулит ягодиц не часто вызывает серьезные симптомы, но может быть очень стойким. Хотя антисептики, средства для местного лечения акне, отшелушивающие средства, такие как альфа-гидроксикислоты, длительные курсы пероральных антибиотиков и изотретиноин, могут помочь при фолликулите ягодиц, они не всегда эффективны.Возможно, стоит попробовать удалить волосы, если пораженный участок покрыт волосами. Поскольку повторный рост волос может усугубить ситуацию, лучше всего использовать постоянное удаление волос с помощью лазера или интенсивного импульсного света (IPL).
Бактериальный фолликулит | DermNet NZ
Автор: Hon. Доц. Проф. Аманда Окли, дерматолог, Гамильтон, Новая Зеландия. Сентябрь 2015 г. Отредактировано и обновлено доктором Джаннет Гомес, аспирантом в области клинической дерматологии, Лондонский университет королевы Марии, Великобритания. Январь 2016.
Что такое фолликулит?
Фолликулит — это воспаление волосяного фолликула, вызванное инфекцией, химическим раздражением или физическим повреждением.Бактериальный фолликулит — самая частая форма фолликулита.
Что вызывает бактериальный фолликулит?
Бактериальный фолликулит обычно вызывается Staphylococcus aureus . Реже ответственны коагулазонегативные стафилококки и грамотрицательные микроорганизмы, в том числе анаэробы. Фолликулит в бассейне с гидромассажем вызывается Pseudomonas .
Кто заболевает бактериальным фолликулитом?
Бактериальный фолликулит поражает детей и взрослых, причем чаще всего заражаются подростки и молодые взрослые мужчины.Это распространено во всем мире.
К бактериальному фолликулиту предрасполагают следующие факторы:
- Мацерация и окклюзия (одежда, повязки, мази)
- Частое бритье, депиляция воском или другие формы депиляции
- Трение от тесной одежды
- Атопический дерматит
- Угри или другое кожное фолликулярное заболевание
- Применение местных кортикостероидов
- Предыдущий длительный прием антибиотиков
- Анемия, ожирение, диабет, вирус иммунодефицита человека (ВИЧ) / СПИД, вирусный гепатит, рак и другие хронические заболевания
- Купание в недостаточно очищенной гидромассажной ванне или бассейне.
Каковы клинические признаки бактериального фолликулита?
Бактериальный фолликулит может быть поверхностным или поражать весь волосяной фолликул (фурункул). Он может возникать на любом участке тела, но чаще всего диагностируется в области волосистой части головы, бороды, подмышечной впадины, ягодиц и конечностей. Системные симптомы встречаются редко. Ниже описаны различные типы бактериального фолликулита.
Поверхностный фолликулит
Поверхностный стафилококковый фолликулит проявляется одной или несколькими фолликулярными пустулами.Они могут быть зудящими или слегка болезненными. Поверхностный фолликулит заживает без рубцов.
Гордеолум или ячмень — это бактериальный фолликулит, поражающий ресницу.
Фурункулез / фурункулы
Фурункулез или фурункулы проявляются в виде одного или нескольких болезненных, горячих, твердых или колеблющихся красных узелков или абсцессов с стенками (скопления гноя). Карбункул — это название, используемое, когда очаг инфекции включает несколько фолликулов и имеет несколько дренажных пазух. Восстановление оставляет шрам.
Грамотрицательный фолликулит
Грамотрицательный фолликулит развивается у лиц, длительно принимающих антибиотики от прыщей.Инфекция грамотрицательными микроорганизмами вызывает образование гнойничков на участках акне лица, шеи и верхней части туловища.
Фолликулит в гидромассажной ванне
Фолликулит в гидромассажной ванне или бассейне спа проявляется болезненными папулами и пустулами на туловище через несколько часов после замачивания в горячей воде, в основном в местах, закрытых купальным костюмом. Это может сопровождаться легкими системными симптомами, включая лихорадку. Без лечения он оседает в течение примерно 10 дней, не оставляя рубцов.
Бактериальный фолликулит
Осложнения бактериального фолликулита
Инфекция мягких тканей
Бактериальный фолликулит может привести к целлюлиту и лимфангиту; последующая бактериемия может привести к остеомиелиту, септическому артриту или пневмонии.
Как диагностируется бактериальный фолликулит?
Бактериальный фолликулит обычно диагностируется клинически, но может быть подтвержден бактериальными мазками, отправленными для микроскопии, посева и определения чувствительности.
Анализ крови может выявить нейтрофильный лейкоцитоз при широко распространенном фолликулите.
Биопсия кожи требуется редко. Гистология показывает плотный нейтрофильный инфильтрат в подкожной клетчатке и реакцию на инородное тело вокруг стержня волоса.
Как предотвратить фолликулит?
- Держите кожу чистой и, если она сухая, хорошо увлажненной.
- Сведите к минимуму бритье и воск. Во время бритья каждый раз используйте новое лезвие, а потом увлажняйте кожу.
- Не носить облегающую одежду.
- Обеспечьте надлежащую стерилизацию гидромассажных ванн.
- В случае повторных эпизодов стафилококкового фолликулита нанесите мупироциновую мазь на ноздри для устранения S. aureus носительства.
Как лечить бактериальный фолликулит?
Симптомы, бугорки, причины и методы лечения
Что такое фолликулит?
Фолликулит — это распространенная кожная проблема, которая возникает при попадании бактерий или закупорке крошечного кармана на коже, называемого волосяным фолликулом.Волосяные фолликулы есть повсюду, кроме губ, ладоней и подошв. Фолликулит может сделать эти волосяные фолликулы красными и опухшими.
Вы можете заразиться этим заболеванием везде, где у вас есть волосы, но чаще всего оно проявляется на шее, бедрах, ягодицах или подмышках. Часто вы можете лечить это самостоятельно, но в более серьезных случаях вам может потребоваться обратиться к врачу.
У разных видов фолликулита есть другие названия, которые вы, возможно, слышали, например:
- Зуд парикмахера
- Сыпь в горячей ванне
- Удары от бритвы
- Сыпь после бритья
Симптомы фолликулита
Ваши симптомы будут зависеть от конкретных симптомов тип имеющегося у вас фолликулита и насколько он тяжелый.У вас может быть:
- Группы маленьких красных шишек, таких как прыщики, некоторые с белыми головками на них
- Волдыри, которые лопаются, сочатся и становятся твердыми
- Большие участки красной опухшей кожи, из которых может вытекать гной
Эти участки кожи могут быть зудящими, нежными и болезненными.
Типы фолликулита
Существует два основных типа фолликулита. Поверхностный фолликулит — это повреждение только части фолликула, а — глубокий фолликулит — повреждение всего фолликула.
Основными типами поверхностного фолликулита являются:
- Бактериальный фолликулит: Самая распространенная форма, этот тип вызывает зудящие белые бугорки, заполненные гноем. Вы можете получить его, если порежетесь, и в него попадут бактерии (обычно золотистый стафилококк, также называемый стафилококком).
- Фолликулит в горячей ванне (псевдомонадный фолликулит): Вы можете получить это, купаясь в бассейне или сидя в горячей ванне, где Уровни pH или хлора не сбалансированы.Через день или около того после пребывания в воде вы увидите красные круглые зудящие шишки.
- Бугорки (псевдофолликулит): Этот тип вызван вросшими волосками, связанными с бритьем или воском для бикини. У вас будут темные шишки или келоиды на лице или шее после бритья или в области паха после воска.
- Фолликулит Pityrosporum: Этот тип возникает одновременно с дрожжевой инфекцией. Он вызывает красные, зудящие, заполненные гноем прыщи, которые появляются на верхней части тела, в основном на спине и груди, но также могут появиться на шее, плечах, руках и лице.
Типы глубокого фолликулита включают:
- Сикоз barbae: Это когда весь фолликул заражается после бритья. Это вызывает большие красные шишки, заполненные гноем, и в некоторых случаях может привести к рубцеванию.
- Грамотрицательный фолликулит: Этот тип вызван длительным приемом антибиотиков для лечения акне. Это происходит, если бактерии становятся устойчивыми к антибиотикам и усугубляют акне.
- Фурункулы и карбункулы: Фурункул (красная шишка, которая может быть болезненной или болезненной) возникает, когда волосяной фолликул серьезно инфицирован.Карбункул — это скопление нескольких фурункулов.
- Эозинофильный фолликулит: Этот тип обычно поражает детей или людей, страдающих заболеванием, влияющим на их иммунную систему. Это вызывает зудящие, заполненные гноем шишки, которые чаще всего появляются на плечах, плечах, шее и лбу.
Причины и факторы риска фолликулита
Чаще всего виноваты стафилококки, разновидности бактерий. На коже все время остается стафилококк, и обычно это не вызывает никаких проблем.Но если он попадет внутрь вашего тела, скажем, через порез, это может вызвать проблемы.
Эти другие факторы также могут вызывать фолликулит:
- Закупорки от продуктов для кожи, таких как увлажняющие кремы с маслами
- Грибок
- Удаление волос, такое как бритье, депиляция и выщипывание
- Вросшие волосы
- Другие бактерии, такие как как те, которые вы можете найти в гидромассажной ванне.
- Некоторые лекарства, такие как кортикостероиды, которые используются для облегчения воспаления.
В общем, у вас больше шансов получить заболевание, если вы повредили фолликулы.Это может произойти из-за бритья, травм кожи, липких повязок или тесной одежды.
У вас также может быть больше шансов заболеть фолликулитом, если у вас:
- У вас угри, особенно если вы используете стероидный крем или антибиотики длительного действия для борьбы с ними
- Мужчина с вьющимися волосами и бреет. , резиновые перчатки или ботинки, которые не позволяют потеть или нагреваться
- Проводите время в бассейне или гидромассажной ванне, которые не чистят регулярно
- Есть заболевание, влияющее на вашу иммунную систему, например диабет, лейкемия или ВИЧ / СПИД
Диагностика фолликулита
Врач обычно может определить, есть ли он у вас, внимательно осмотрев вашу кожу и задав вопросы о вашей истории болезни.
Обычно анализы не нужны, если лечение не помогает. В этом случае ваш врач может использовать тампон, чтобы взять образец кожи и точно выяснить, что вызывает проблему.
Лечение фолликулита
Легкий фолликулит может пройти без какого-либо лечения. Чтобы помочь себе вылечить и облегчить симптомы, вы можете:
Очистить инфицированную область: Умываться дважды в день теплой водой с антибактериальным мылом. Обязательно используйте каждый раз свежую ткань и полотенце.
Используйте соль: Налейте теплую соленую воду — 1 чайную ложку поваренной соли, смешанную с 2 стаканами воды — на мочалку и нанесите на кожу.Вы также можете попробовать белый уксус.
Гели, кремы и моющие средства: Используйте безрецептурные антибиотики, которые вы втираете в кожу. Если вы чешетесь, попробуйте овсяный лосьон или крем с гидрокортизоном. Это также помогает избежать бритья, царапин и ношения тесной или грубой одежды на инфицированной области.
Если эти методы самообслуживания не работают, ваш врач может дать вам:
- Крем с антибиотиком, если фолликулит вызван бактериями (таблетки только для очень тяжелых случаев)
- Противогрибковые кремы, шампуни или таблетки, если он вызвано грибком
- Стероидный крем для уменьшения отеков
Профилактика фолликулита
Чтобы снизить ваши шансы заболеть фолликулитом, лучше всего прекратить бриться как минимум на 3 месяца, но для многих людей это не подходит .Вы можете попробовать электрическую бритву, средства для удаления волос (депиляторы) или другие способы удаления волос. Если они вам не подходят, обязательно:
- Вымойте кожу теплой водой с мягким очищающим средством.
- Нанесите много геля или крема для бритья, но не мыла, и оставьте на 5-10 минут, чтобы волосы смягчились.
- Используйте новое лезвие каждый раз при бритье, чтобы оно было чистым и острым; одиночные лезвия идеальны.
- Брейте по направлению роста волос.
- Смойте теплой водой и нанесите увлажняющий лосьон.
Поможет побриться только через день.
Вы также не должны носить одежду, которая раздражает вашу кожу или удерживает тепло и пот, например лайкра, резиновые перчатки и высокие ботинки.
Ограничьте использование масел и других средств для жирной кожи. Они могут вызывать закупорку и задерживать бактерии. Что еще вы можете сделать:
- Окунуться в горячие ванны, только если вы точно знаете, что они чистые и ухоженные.
- Используйте чистые полотенца, бритвы и другие предметы личной гигиены и не делитесь ими с кем-либо еще.
- Часто мойте руки.
Американский остеопатический колледж дерматологии (AOCD)
Фолликулит — это инфекция волосяных фолликулов. Это может произойти на любом участке кожи или волосистой части головы. Обычно бывает небольшой зуд, иногда небольшая болезненность. Фолликулит выглядит как прыщи или незаживающие твердые язвы.
Острая или кратковременная сыпь обычно вызвана бактериями Staph (импетиго Бокхарта).Это лечится пероральным цефалексином, диклоксациллином или аналогичным пероральным антибиотиком. Также можно использовать кремы или лосьоны с антибиотиками местного действия. Мазь Бактробан следует наносить на переднюю часть носа на несколько дней, чтобы предотвратить состояние носительства. Хотя это может показаться бессмысленным, но передняя внутренняя часть ноздрей часто является местом, где бактерии могут выжить после курса пероральных антибиотиков. Позже они распространяются на кожу и вызывают рецидив.
Хронический или рецидивирующий фолликулит с меньшей вероятностью вылечит только антибиотиками.Часто это происходит на ногах у женщин, но может произойти в любых областях бритья, депиляции воском, выщипывания волос или трения. Их необходимо прекратить как минимум на 3 месяца, чтобы волосы стали здоровыми. Если бритье возобновляется, следует бриться по длине волос; он не будет ЧУВСТВОВАТЬ таким гладким, но будет ВЫГЛЯДИТЬ намного лучше.
Антибиотик, такой как тетрациклин или миноциклин , можно назначать в течение 4–6 недель. Если кожа не является чувствительной, сухой, на пораженные участки следует наносить антисептические лосьоны, такие как Xerac-AC (раствор хлоргидрата алюминия), раствор Cleocin-T или гель бензаклина.В некоторых случаях инфекция, вызванная необычными бактериями, может передаваться через грязную гидромассажную ванну или щетку для чистки.
Для людей с чувствительной кожей следует избегать трения и трения. Избегайте тренировочной одежды из лайкры и плотно прилегающих грубых тканей, таких как синие джинсы, в пораженной области. Нанесите нежирный увлажняющий крем, такой как крем Lac-Hydrin (лактат аммония 12%) плюс мягкий крем с кортизоном, отпускаемый по рецепту, на область, если есть связанный с ним атопический дерматит (экзема).
Резистентные и повторяющиеся случаи, особенно на ногах, могут исчезнуть с помощью лазерной эпиляции.Это может быть дорого и потребовать нескольких процедур, но полезно, когда другие методы лечения не помогают.
Вернуться к индексу
Медицинская информация, представленная на этом сайте, предназначена только для образовательных целей и является собственностью Американского остеопатического колледжа дерматологии. Он не предназначен и не подразумевает замену профессиональной медицинской консультации и не должен создавать отношения между врачом и пациентом. Если у вас есть конкретный вопрос или беспокойство по поводу поражения или заболевания кожи, обратитесь к дерматологу.



