Способы помочь беременным женщинам избежать преждевременных родов
В чем суть проблемы?
Преждевременные роды, или роды до 37 недель беременности, являются основной причиной смерти новорожденных и также могут привести к долгосрочной инвалидности у выживших младенцев. Существует много способов, с помощью которых медицинские работники пытаются предотвратить преждевременные роды у женщин. Беременным женщинам может быть предложено принимать витамины, ограничить курение, принимать лекарства для лечения инфекций или посещать регулярные осмотры у специалистов. В нашем обзоре рассматриваются разные способы (или вмешательства) для предотвращения преждевременных родов. Мы провели поиск соответствующих документов в Кокрейновской библиотеке 2 ноября 2017 года.
Почему это важно?
Преждевременные роды имеют катастрофические и дорогостоящие последствия для женщин, семей и систем здравоохранения. Мы хотели обобщить соответствующую информацию для беременных женщин, медицинских работников и исследователей.
Какие доказательства мы обнаружили?
Мы включили 83 систематических обзора с доказательствами того, удалось ли с помощью определенных вмешательств снизить вероятность преждевременных родов или смерти детей. В семидесяти обзорах содержалась информация о преждевременных родах. Мы классифицировали обнаруженные нами доказательства следующим образом: явная польза или вред; отсутствие эффекта; возможная польза или вред; неизвестный эффект.
Исход: преждевременные роды
Явная польза
Мы были уверены, что следующие вмешательства помогли конкретным группам беременных женщин избежать ранних родов: модели непрерывного акушерского контроля в сравнении с другими моделями помощи для всех женщин; скрининг инфекций нижних половых путей; добавки цинка для беременных женщин без системных заболеваний. Наложение швов на шейку матки (серкляж) был полезен лишь женщинам с высоким риском преждевременных родов и одноплодной беременностью.
Явный вред
Мы не нашли вмешательств, повышавших вероятность преждевременных родов у женщин.
Возможная польза
Следующие вмешательства, возможно, помогли некоторым группам беременных женщин избежать преждевременных родов, но мы меньше уверены в этих результатах: групповой антенатальный уход для всех беременных женщин; антибиотики для беременных с бессимптомной бактериурией; фармакологические вмешательства для прекращения курения; добавки витамина D для женщин без проблем со здоровьем.
Возможный вред
Мы нашли два вмешательства, которые могли ухудшить состояние некоторых беременных женщин: внутримышечный прогестерон для женщин с высоким риском преждевременных родов и многоплодной беременностью; прием добавок витамина D, кальция и других минералов беременными женщинами без проблем со здоровьем.
Исход: перинатальная смерть
Явная польза
Мы были уверены в доказательствах касательно модели непрерывного акушерского контроля для всех беременных и доплеровского исследования плода и пуповины для беременных женщин с высоким риском; эти вмешательства, судя по всему, снижают вероятность смерти ребенка у женщины.
Явный вред
Мы не нашли вмешательств, повышавших риск смерти ребенка у женщины.
Возможная польза
Мы обнаружили возможную пользу от наложения швов на шейку матки (серкляж) для женщин с одноплодной беременностью и высоким риском преждевременных родов.
Возможный вред
Исход: преждевременные роды и перинатальная смерть
Неизвестные польза или вред
Неизвестно, был ли полезным или вредным домашний мониторинг активности матки для беременных женщин с высоким риском преждевременных родов по любой причине, включая многоплодную беременность. Не установлены польза или вред для беременных женщин с высоким риском и многоплодной беременностью следующих вмешательств: постельного режима, профилактических пероральных бета-миметиков, вагинального прогестерона и цервикального серкляжа.
Что это значит?
В Кокрейновской библиотеке содержится ценная информация для женщин, врачей, акушерок и исследователей, заинтересованных в предотвращении ранних родов. Мы обобщили результаты систематических обзоров, чтобы описать, насколько хорошо работают разные стратегии предотвращения ранних родов и смерти детей. Мы организовали найденную нами информацию в ясном графическом виде, чтобы показать степень нашей уверенности в результатах и указать читателям на перспективные вмешательства для определенных групп беременных женщин.
При подготовке обзора мы не нашли в Кокрейновской библиотеке актуальной информации о таких важных средствах, как цервикальный пессарий, вагинальный прогестерон или оценка шейки матки с помощью ультразвука. Мы не нашли доказательств высокого качества касательно женщин с высоким риском преждевременных родов вследствие многоплодной беременности. Важно, чтобы беременные женщины и медицинские работники тщательно рассматривали вопрос о том, будут ли те или иные стратегии предотвращения преждевременных родов полезными для отдельных женщин или конкретных групп.
MEDISON.RU — Преждевременные роды — Макаров И.О.
УЗИ сканер WS80
Преждевременными являются роды, которые произошли в 28 — 37 недель беременности, а масса плода при этом составляет от 1000 до 2500 г.
Однако в настоящее по определению Всемирной Организации Здравоохранения (ВОЗ) если беременность прерывается при сроке 22 недель и более, а масса плода составляет 500 г и более, и новорожденный выживает в течение 7 дней, то роды считают преждевременными с экстремально низкой массой плода.
Причины преждевременных родов
Факторами риска преждевременных родов являются: низкий социально-экономический уровень; неустроенность семейной жизни; молодой возраст; злоупотребление никотином, алкоголем, наркотиками; перенесенные ранее аборты, преждевременные роды и самопроизвольные выкидыши; инфекции мочевых путей; воспалительные заболевания половых органов; тяжелые соматические заболевания; нарушения строения и функции половых органов. Важное значение в возникновении преждевременных родов играет и осложненное течение данной беременности. Особое внимание следует также уделять инфекционным заболеваниям, перенесенным во время данной беременности.
Преждевременные роды, которые происходят в 22-27 недель, составляет 5 % от их общего количества. В первую очередь эти роды обусловлены истмико-цервикальной недостаточностью, инфицированием плодных оболочек их преждевременным разрывом. В этой ситуации легкие плода не достигают еще необходимой зрелости, что не позволяет в достаточной степени обеспечит дыхательную функцию новорожденного.
Преждевременные роды при сроке беременности 28-33 недели обусловлены более широким кругом причин. Легкие плода в эти сроки также еще не являются достаточно зрелыми, однако назначение определенных медикаментозных средств в целом ряде случаев позволяет добиться ускорения их созревания. В этой связи, соответственно, и исход родов для новорожденного в эти сроки беременности может быть более благоприятным. Прогноз более благоприятных исходов преждевременных родов увеличивается в сроки беременности 34-37 недель.
Сиптомы преждевременных родов
Различают угрожающие, начинающиеся и начавшиеся преждевременные роды. Для угрожающих преждевременных родов характерны непостоянные боли в пояснице и внизу живота на фоне повышенного тонуса матки. При этом шейка матки остается закрытой. При начинающихся преждевременных родах обычно возникают схваткообразные боли внизу живота, сопровождающиеся регулярным повышением тонуса матки (схватки). Шейка матки при этом укорачивается и раскрывается. Нередко происходит и преждевременное излитие околоплодных вод.
При этом шейка матки остается закрытой. При начинающихся преждевременных родах обычно возникают схваткообразные боли внизу живота, сопровождающиеся регулярным повышением тонуса матки (схватки). Шейка матки при этом укорачивается и раскрывается. Нередко происходит и преждевременное излитие околоплодных вод.
Для преждевременных родов характерно: несвоевременное излитие околоплодных вод; слабость родовой деятельности, дискоординация или чрезмерно сильная родовая деятельность; быстрые или стремительные роды или, наоборот увеличение продолжительности родов; кровотечение из-за отслойки плаценты; кровотечение в последовом и раннем послеродовом периодах вследствие задержки частей плаценты; воспалительные осложнения, как во время родов, так и в послеродовом периоде; гипоксия плода.
Лечение беременных
При возникновении симптомов указывающих на возможность преждевременных родов лечение должно быть дифференцированным, так как при начинающихся родах может быть проведено лечение, направленное на сохранение беременности, а при начавшихся родах такое лечение уже не эффективно. Для снижения возбудимости матки и снижения ее сократительной активности назначают: постельный режим; успокаивающие средства; спазмолитические препараты. Для снижения непосредственно сократительной активности матки назначают сульфат магния и ?-миметики (партусистен, гинипрал).
Для снижения возбудимости матки и снижения ее сократительной активности назначают: постельный режим; успокаивающие средства; спазмолитические препараты. Для снижения непосредственно сократительной активности матки назначают сульфат магния и ?-миметики (партусистен, гинипрал).
Для лечения беременных, у которых отмечаются угрожающие преждевременные роды, можно использовать и немедикаментозные физиотерапевтические средства, такие как электрорелаксация матки с помощью воздействия на нее переменного синусоидального тока с частотой в диапазоне от 50 до 500 Гц и силой тока до 10 мА. Электрорелаксацию проводят с помощью аппарата «Амплипульс-4». Этот является высокоэффективным и считается безопасным для матери и плода. При угрожающих преждевременных родах успешно применяют и иглоукалывание как самостоятельный метод в сочетании с лекарственными средствами. При угрозе преждевременных родов важным является и профилактика дыхательных нарушений (респираторного дистресс-синдрома) у новорожденных путем назначения беременной глюкокортикоидных препаратов. Дело в том, что у недоношенных новорожденных дыхательные нарушения возникают из-за недостатка сурфактанта в незрелых легких. Сурфактант это субстанция, покрывающая альвеолоы легких, способствующая их открытию при вдохе и препятствующая спаданию альвеол при выдохе. Небольшое количество сурфактанта продуцируется уже с 22-24 недель внутриутробной жизни, однако он очень быстро расходуется после преждевременных родов, а его более-менее адекватное воспроизведение возможно только после 35 недель под влиянием глюкокортикоидов, введенных беременной или, наблюдается ускорение синтез сурфактанта. Противопоказаниями для назначения дексаметазона являются: язвенная болезнь желудка и двенадцатиперстной кишки, недостаточность кровообращения III степени, эндокардит, нефрит, активная форма туберкулеза, тяжелые формы сахарного диабета, остеопороз, тяжелый гестоз. Подобная профилактика дыхательных нарушений имеет смысл при сроках беременности 28-35 нед. Профилактику повторяют через 7 дней 2-3 раза.
Дело в том, что у недоношенных новорожденных дыхательные нарушения возникают из-за недостатка сурфактанта в незрелых легких. Сурфактант это субстанция, покрывающая альвеолоы легких, способствующая их открытию при вдохе и препятствующая спаданию альвеол при выдохе. Небольшое количество сурфактанта продуцируется уже с 22-24 недель внутриутробной жизни, однако он очень быстро расходуется после преждевременных родов, а его более-менее адекватное воспроизведение возможно только после 35 недель под влиянием глюкокортикоидов, введенных беременной или, наблюдается ускорение синтез сурфактанта. Противопоказаниями для назначения дексаметазона являются: язвенная болезнь желудка и двенадцатиперстной кишки, недостаточность кровообращения III степени, эндокардит, нефрит, активная форма туберкулеза, тяжелые формы сахарного диабета, остеопороз, тяжелый гестоз. Подобная профилактика дыхательных нарушений имеет смысл при сроках беременности 28-35 нед. Профилактику повторяют через 7 дней 2-3 раза.
Ведение преждевременных родов
В процессе ведения преждевременных родов обязательным является их адекватное обезболивание.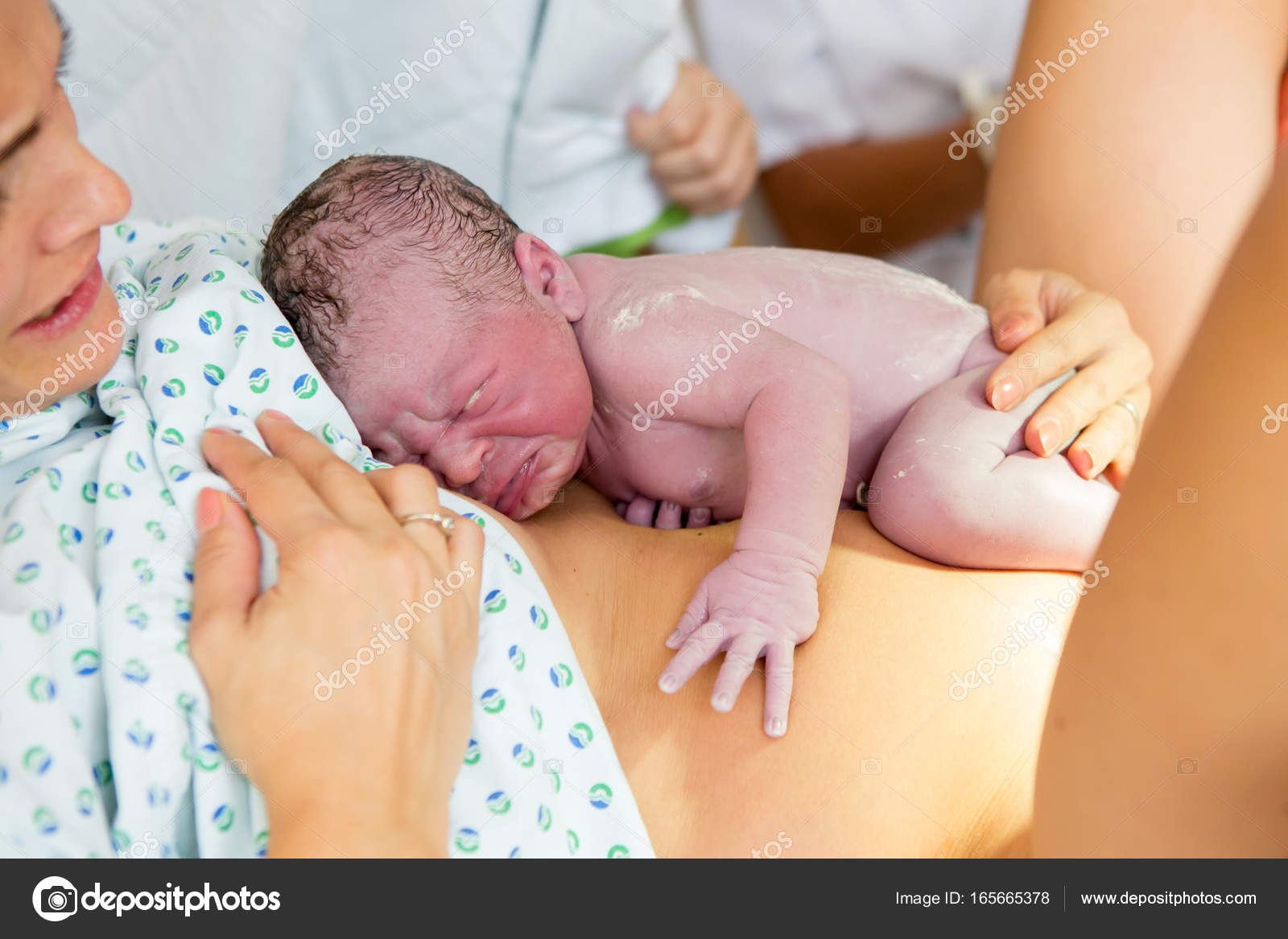 В связи с тем, что большинство осложнений при преждевременных родах, как у матери, так и у плода обусловлено нарушением сократительной деятельности матки, обязательным является постоянный мониторный контроль за сокращениями матки и состоянием плода. Продолжительность преждевременных родов, как правило, меньше, чем своевременных, из-за увеличения скорости раскрытия шейки матки. В основном это связано с тем, что в подобных ситуациях чаще имеет место истмико-цервикальная недостаточность, а при малой массе ребенка не требуется высокой маточной активности и интенсивности схваток для его рождения. Если сократительная деятельность матки при преждевременных родах соответствуют норме, то при ведении родов применяют выжидательную тактику. Регулярно проводят профилактику гипоксии плода, используют перидуральную анестезию. С целью уменьшения родового травматизма в периоде изгнания оказывают пособие без защиты промежности.
В связи с тем, что большинство осложнений при преждевременных родах, как у матери, так и у плода обусловлено нарушением сократительной деятельности матки, обязательным является постоянный мониторный контроль за сокращениями матки и состоянием плода. Продолжительность преждевременных родов, как правило, меньше, чем своевременных, из-за увеличения скорости раскрытия шейки матки. В основном это связано с тем, что в подобных ситуациях чаще имеет место истмико-цервикальная недостаточность, а при малой массе ребенка не требуется высокой маточной активности и интенсивности схваток для его рождения. Если сократительная деятельность матки при преждевременных родах соответствуют норме, то при ведении родов применяют выжидательную тактику. Регулярно проводят профилактику гипоксии плода, используют перидуральную анестезию. С целью уменьшения родового травматизма в периоде изгнания оказывают пособие без защиты промежности.
Выявление преждевременного разрыва плодных оболочек при недоношенной беременности может быть несколько затруднено как из-за маловодия так и вследствие обильных выделений из-за сопутствующего кольпита. В этой связи целесообразно использование экс пресс-метода — амнитест. При преждевременном разрыве плодных оболочек обычно придерживаются выжидательной тактики, контролируя возможное развитие инфекции, так как наиболее важным фактом, который следует принимать во внимание в такой ситуации является, прежде всего, возможность инфицирования, что оказывает решающее влияние на ведение беременности. Выжидательная тактика наиболее предпочтительна при малых сроках беременности.
В этой связи целесообразно использование экс пресс-метода — амнитест. При преждевременном разрыве плодных оболочек обычно придерживаются выжидательной тактики, контролируя возможное развитие инфекции, так как наиболее важным фактом, который следует принимать во внимание в такой ситуации является, прежде всего, возможность инфицирования, что оказывает решающее влияние на ведение беременности. Выжидательная тактика наиболее предпочтительна при малых сроках беременности.
При выявлении преждевременного разрыва плодных оболочек в случае недоношенной беременности беременную госпитализируют. Пациентке необходимы постельный режим с ежедневной сменой белья и полноценное питание. Врачи осуществляют строгий контроль за состоянием здоровья матери и плода. Измеряют длину окружности живота и высоту стояния дна матки над лоном, оценивают количество и качества подтекающих вод, определяют частоту пульса, температуру тела и частоту сердцебиений плода каждые 4 ч. Необходимо каждые 12 ч определять содержание лейкоцитов с анализом лейкоцитарной формулы крови. Посев содержимого цервикального канала и мазки из влагалища контролируют каждые 5 дней. Токолитические препараты обычно назначают при преждевременном разрыве плодных оболочек в случае угрожающих и начинающихся преждевременных родах. Если родовая деятельность уже самостоятельно началась, то ее нецелесообразно подавлять. Антибиотики при преждевременном разрыве плодных оболочек используют в случае опасности развития воспалительных осложнений, а также при длительном применении глюкокортикоидов, при истмико-цервикальной недостаточности, при наличии у беременной анемии, пиелонефрита и других хронических инфекционных заболеваний.
Посев содержимого цервикального канала и мазки из влагалища контролируют каждые 5 дней. Токолитические препараты обычно назначают при преждевременном разрыве плодных оболочек в случае угрожающих и начинающихся преждевременных родах. Если родовая деятельность уже самостоятельно началась, то ее нецелесообразно подавлять. Антибиотики при преждевременном разрыве плодных оболочек используют в случае опасности развития воспалительных осложнений, а также при длительном применении глюкокортикоидов, при истмико-цервикальной недостаточности, при наличии у беременной анемии, пиелонефрита и других хронических инфекционных заболеваний.
Особенности недоношенных новорожденных
У ребенка, после преждевременных родов имеют место признаки незрелости: много сыровидной смазки, недостаточное развитие подкожной жировой клетчатки, пушок на теле небольшая длина волос на голове, мягкие ушные и носовые хрящи, ногти не заходят за кончики пальцев, пупочное кольцо расположено ближе к лобку, у мальчиков яички не опущены в мошонку, у девочек клитор и малые половые губы не прикрыты большими, крик ребенка слабый. Недоношенные новорожденные плохо переносят различные стрессовые ситуации, возникающие в связи с началом внеутробной жизни. Их легкие еще недостаточно зрелые для осуществления адекватного дыхания, пищеварительный тракт не может еще полностью усвоить некоторые необходимые вещества содержащиеся в молоке.
Недоношенные новорожденные плохо переносят различные стрессовые ситуации, возникающие в связи с началом внеутробной жизни. Их легкие еще недостаточно зрелые для осуществления адекватного дыхания, пищеварительный тракт не может еще полностью усвоить некоторые необходимые вещества содержащиеся в молоке.
Слаба также устойчивость недоношенных новорожденных и к инфекции, из-за увеличения скорости потери тепла нарушается терморегуляция. Повышенная хрупкость кровеносных сосудов является предпосылкой для возникновения кровоизлияний, особенно в желудочки мозга и шейный отдел спинного мозга. Самыми распространенными и тяжелыми осложнениями для недоношенных новорожденных являются синдром дыхательных расстройств, внутричерепные кровоизлияния, инфекции и асфиксия. У детей, рожденных от матерей с различными экстрагенитальными заболеваниями, с гестозом или с фетоплацентарной недостаточностью, могут быть признаки задержки внутриутробного развития.
Однако современные методы диагностики и интенсивной терапии новорожденных позволяют в целом ряде случаев оптимизировать характер перинатальных исходов при преждевременых родах.
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
▶Преждевременные роды: что их провоцирует ✅ МЦ ADONIS
Ежегодно более 15 млн. детей рождаются раньше срока. В разных странах они составляют от 5 до 18% от общего числа новорожденных. Известно, что преждевременные роды несут угрозу для здоровья ребенка из-за неполного внутриутробного созревания. Сегодня мы попросили акушера-гинеколога высшей категории клиники ADONIS Александра Владимировича Богомаза рассказать, о причинах преждевременных родов, их особенностях и методах пролонгации беременности.
Александр Владимирович, скажите, какие роды считаются преждевременными?
– Преждевременными считаются роды до 37 недели беременности, но критичным порогом является 34 неделя. Дети, которые рождаются раньше этого срока, крайне незрелые. Они нуждаются в интенсивной терапии и длительном выхаживании. Если у женщины есть риск преждевременных родов или определенные патологии, желательно, чтобы беременность все же была пролонгирована хотя бы до 34 недели, но лучше до 37.
Расскажите о причинах преждевременных родов. Почему одни женщины рожают в срок, а другие значительно раньше?
– Причин преждевременных родов достаточно много, но в ряде случаев их установить не удается. В число основных входят хронические заболевания женщины, гормональные нарушения в ее организме, патологии беременности и травмы. Часто роды раньше срока происходят из-за внутриутробного инфицирования плода. Если у женщины еще до беременности были скрытые инфекции мочеполовой системы, то в период вынашивания плода они могут обостряться и передаваться ему.
Можно ли заранее выявить риск преждевременных родов и пролонгировать беременность?
– Да, сейчас есть возможность прогнозировать преждевременные роды и пролонгировать беременность. Для этого проводят контроль гормонального фона и измерение шейки матки. В случае укорочения на нее накладывают шов или устанавливают акушерский пессарий. Мы используем разные методы для пролонгации беременности в зависимости от причин, которые повышают риск преждевременных родов. С их помощью мы стараемся помочь женщине доносить малыша хотя бы до 37 недель.
Если у женщины все же начались преждевременные роды, то чем они, с точки зрения акушера-гинеколога, отличаются от родов в срок?
– Недоношенные детки, как правило, очень слабые, поэтому нужно стараться, чтобы роды проходили максимально легко и естественно. Врач должен использовать щадящую тактику родовспоможения с минимальным вмешательством в естественный процесс.
Если роды происходят до 34 недели, беременной назначают курс уколов дексаметазона./GettyImages-103919278-56a766df3df78cf772959698.jpg) Он необходим для профилактики дыхательных нарушений у ребенка. Препарат способствует ускорению созревания плаценты и внутренних органов недоношенных деток. Благодаря этому снижаются риски развития патологий у новорожденных.
Он необходим для профилактики дыхательных нарушений у ребенка. Препарат способствует ускорению созревания плаценты и внутренних органов недоношенных деток. Благодаря этому снижаются риски развития патологий у новорожденных.
Скажите, при преждевременных родах женщины чаще рожают естественным путем или с помощью кесарева сечения?
– Преждевременные роды не являются показанием для кесарева сечения, поэтому при отсутствии других показаний к проведению операции, женщинам рекомендуют рожать самостоятельно. Чаще всего именно так все и происходит.
Преждевременные роды сопряжены с рядом рисков для ребенка. А для женщины они имеют какие-либо особенности?
– Физиологический процесс преждевременных родов и произошедших в срок никак не отличается. Для женщины не имеет значения, на которой неделе она рожает, однако это сильно влияет на состояние ребенка. Недоношенные дети нуждаются в выхаживании и большей заботе со стороны родителей. Они должны психологически подготовиться к тому, что ребенок может находиться в палате интенсивной терапии и долгое время наблюдаться у неонатологов.
Они должны психологически подготовиться к тому, что ребенок может находиться в палате интенсивной терапии и долгое время наблюдаться у неонатологов.
Преждевременные роды у пациенток с гестационным сахарным диабетом
Гестационный сахарный диабет (ГСД) осложняет приблизительно 14% всех наблюдений беременности в мире [1]. В настоящее время ГСД представляет серьезную медико-социальную проблему, так как в значительной степени увеличивает частоту неблагоприятных исходов беременности, а именно: хронической фетоплацентарной недостаточности, преэклампсии, преждевременных родов, хронической гипоксии плода и макросомии [2—4]. В ряде публикаций [5, 6] показано, что ГСД является фактором риска развития недоношенных новорожденных. Но не все исследователи [7] сообщают о повышенном риске развития преждевременных родов у женщин с ГСД. По нашим данным [8], в случае выявления и начала лечения ГСД в I триместре не зарегистрировано случаев преждевременных родов, тогда как при выявлении ГСД в конце II — начале III триместра частота преждевременных родов составила 20,6%./premature-baby-in-nicu-545701274-5946e5b85f9b58d58a54e7a2.jpg)
Гипотеза влияния материнской гипергликемии на плод и новорожденного была предложена более 60 лет назад проф. J. Pedersen: рост плода связан с увеличением трансплацентарной передачи материнской глюкозы, которая стимулирует секрецию инсулина в β-клетках поджелудочной железы плода [9]. У плодов беременных с ГСД развивается диабетическая фетопатия. Обычно она включает сочетание макросомии с диспропорциональным телосложением и функциональной незрелостью жизненно важных органов и систем у новорожденного даже в доношенном сроке. У детей отмечаются дыхательные и неврологические расстройства, гипертрофическая кардиомиопатия, неонатальная полицитемия, гипогликемия, гипербилирубинемия, гипокальциемия, гипокалиемия [10]. Гиперинсулинемия плода способствует дефициту сурфактанта и повышает риск развития респираторного дистресс-синдрома у новорожденного. ГСД является независимым фактором риска заболеваний органов дыхания даже у доношенных новорожденных [11]. ГСД ассоциируется с перинатальными осложнениями, характерными для недоношенных детей, такими, как респираторный дистресс-синдром и гипогликемия [12—14].
Частота преждевременных родов варьирует от 5 до 11,6% в разных странах мира [15, 16]. По статистике, роды в 28—32 нед беременности составляют около 10% всех преждевременных родов [16]. Известны результаты исследований о влиянии ГСД на перинатальные исходы при родах в сроке более 34 нед [11, 17]. Однако мало информации об особенностях исходов беременности при ранних преждевременных родах у женщин с ГСД. Следовательно, изучение влияния ГСД на исходы беременности в сроке ранних преждевременных родов является актуальным для уточнения рациональной тактики ведения беременности и поиска путей улучшения перинатальных исходов при ГСД.
Цель исследования — оценить исходы беременности у женщин с ГСД, родивших в сроке преждевременных родов 28—32 нед, и изучить, оказывает ли ГСД синергетическое аддитивное влияние на перинатальные исходы.
Материал и методы
Проведено ретроспективное обсервационное исследование случай—контроль всех женщин с ГСД, родивших в сроке ранних преждевременных родов от 28 до 31 нед беременности с помощью кесарева сечения в 2015 г. в ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества». В соответствии с положениями Хельсинкской декларации Всемирной медицинской ассоциации последнего пересмотра у всех женщин было получено информированное согласие на участие в исследовании, проведение исследования было одобрено локальным этическим комитетом. Критерии включения в исследование: наличие ГСД, роды в период между 28 и 31 нед беременности. Критерии исключения из исследования: сахарный диабет и нарушения углеводного обмена, существовавшие до беременности, манифестный сахарный диабет, выявленный во время беременности, инсулинотерапия. Основная группа состояла из 15 женщин с ГСД, контрольная группа — из 15 женщин, родивших в том же гестационном сроке, но не имевших нарушений углеводного обмена. В обеих группах было по 3 женщины с многоплодной беременностью, наступившей с помощью вспомогательных репродуктивных технологий: в группе с ГСД все с трихориальной триамниотической тройней, в группе без ГСД две женщины с трихориальной триамниотической тройней и одна с дихориальной диамниотической двойней.
в ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества». В соответствии с положениями Хельсинкской декларации Всемирной медицинской ассоциации последнего пересмотра у всех женщин было получено информированное согласие на участие в исследовании, проведение исследования было одобрено локальным этическим комитетом. Критерии включения в исследование: наличие ГСД, роды в период между 28 и 31 нед беременности. Критерии исключения из исследования: сахарный диабет и нарушения углеводного обмена, существовавшие до беременности, манифестный сахарный диабет, выявленный во время беременности, инсулинотерапия. Основная группа состояла из 15 женщин с ГСД, контрольная группа — из 15 женщин, родивших в том же гестационном сроке, но не имевших нарушений углеводного обмена. В обеих группах было по 3 женщины с многоплодной беременностью, наступившей с помощью вспомогательных репродуктивных технологий: в группе с ГСД все с трихориальной триамниотической тройней, в группе без ГСД две женщины с трихориальной триамниотической тройней и одна с дихориальной диамниотической двойней. Между сравниваемыми группами женщин не было статистически значимых различий по возрасту, социальному положению, индексу массы тела (ИМТ) до беременности, паритету, родов и абортов, характеру и степени тяжести экстрагенитальной патологии (табл. 1). Гестационный возраст был определен по дате последней менструации и подтвержден измерением копчико-теменного размера эмбриона при проведении ультразвукового исследования в I триместре. В случаях наступления беременности после применения вспомогательных репродуктивных технологий гестационный возраст был определен по дате пересадки эмбриона. ГСД диагностировали согласно критериям Российского национального консенсуса, принятого в 2012 г. [18]. Лечение ГСД включало диету с исключением легкоусвояемых углеводов и самоконтроль гликемии с помощью глюкометра. Диагностику гипертензивных расстройств во время беременности проводили в соответствии с клиническими рекомендациями Минздрава Российской Федерации (2016). Всем новорожденным проводили оценку антропометрических показателей в сопоставлении с гестационным возрастом по центильным таблицам [19].
Между сравниваемыми группами женщин не было статистически значимых различий по возрасту, социальному положению, индексу массы тела (ИМТ) до беременности, паритету, родов и абортов, характеру и степени тяжести экстрагенитальной патологии (табл. 1). Гестационный возраст был определен по дате последней менструации и подтвержден измерением копчико-теменного размера эмбриона при проведении ультразвукового исследования в I триместре. В случаях наступления беременности после применения вспомогательных репродуктивных технологий гестационный возраст был определен по дате пересадки эмбриона. ГСД диагностировали согласно критериям Российского национального консенсуса, принятого в 2012 г. [18]. Лечение ГСД включало диету с исключением легкоусвояемых углеводов и самоконтроль гликемии с помощью глюкометра. Диагностику гипертензивных расстройств во время беременности проводили в соответствии с клиническими рекомендациями Минздрава Российской Федерации (2016). Всем новорожденным проводили оценку антропометрических показателей в сопоставлении с гестационным возрастом по центильным таблицам [19]. Всем детям в течение раннего неонатального периода проводилась оценка общего состояния, уровня гликемии венозной плазмы, стандартные общеклинические, биохимические, ультразвуковые исследования.
Всем детям в течение раннего неонатального периода проводилась оценка общего состояния, уровня гликемии венозной плазмы, стандартные общеклинические, биохимические, ультразвуковые исследования.
Таблица 1. Характеристикабеременныхобследованныхгрупп Примечание. Здесь и в табл. 3: данные представлены в виде Ме (25; 75), где Ме — медиана, цифры в скобках — 25-й и 75-й перцентили, или (то же в табл. 2) в виде абсолютного значения (абс.) и относительной величины в процентах (%). ГСД — гестационный сахарный диабет; ИМТ — индекс массы тела до зачатия.
Статистический анализ полученных данных был выполнен с применением статистических программ Statistica 7.0 и Biostat 3.03. Данные в тексте и таблицах представлены в виде Ме (25; 75), где Ме — медиана, цифры в скобках — 25-й и 75-й перцентили. Для показателей, характеризующих качественные признаки, указывали абсолютное число и относительную величину в процентах. Для сравнения двух независимых выборок по выраженности количественных признаков применяли критерий Манна—Уитни. Для оценки значимости различий между качественными признаками использовали критерий χ2. Для изучения зависимости между признаками использовали коэффициенты корреляции Пирсона (r) и Спирмена (rs). Критический уровень значимости (р) при проверке гипотез был равен 0,05.
Для оценки значимости различий между качественными признаками использовали критерий χ2. Для изучения зависимости между признаками использовали коэффициенты корреляции Пирсона (r) и Спирмена (rs). Критический уровень значимости (р) при проверке гипотез был равен 0,05.
Всего в 2015 г. в нашем институте было родоразрешено 3648 женщин, в том числе в сроке беременности до 37 нед — 671 (18,4%). Число родов, у пациенток с сахарным диабетом составило 2213 (60,7%): у 105 (2,9%) родивших пациенток имелся сахарный диабет 1-го и 2-го типа, выявленный до беременности, у 16 (0,4%) пациенток — манифестный сахарный диабет, впервые выявленный во время беременности, и у 2092 (57,3%) — ГСД.
Критериям включения в наше исследование соответствовали всего 15 пациенток с ГСД, у которых беременность завершилась в сроке от 28 до 32 нед. Эти женщины составили основную группу. ГСД у них был выявлен в сроке 15 (12,0; 23,5) нед беременности. Все пациентки по углеводному обмену были компенсированы с помощью диетотерапии. Избыточная масса тела или ожирение до наступления беременности были выявлены у 40% женщин с ГСД и у 53,3% женщин без ГСД (р>0,05). Пациентки с ГСД имели бóльшую прибавку массы тела за беременность, чем женщины без ГСД (р>0,05) (см. табл. 1).
Избыточная масса тела или ожирение до наступления беременности были выявлены у 40% женщин с ГСД и у 53,3% женщин без ГСД (р>0,05). Пациентки с ГСД имели бóльшую прибавку массы тела за беременность, чем женщины без ГСД (р>0,05) (см. табл. 1).
Самой частой причиной преждевременного родоразрешения в обеих группах была преэклампсия, второй по частоте причиной был преждевременный разрыв плодных оболочек (табл. 2). Все женщины были родоразрешены с помощью кесарева сечения. При корреляционном анализе с поправкой на многоплодие мы выявили статистически значимую положительную связь между ИМТ до зачатия и развитием преэклампсии во время беременности (r=0,32; p<0,05).
Таблица 2. Причины преждевременных родов у пациенток обследованных групп Примечание. НЕLLP-синдром — H (hemolysis) — гемолиз, EL (elevated liver enzymes) — повышение уровня ферментов печени, LP — (low platelet count) — низкое число тромбоцитов.
Оценка новорожденных по шкале Апгар на 1-й и 5-й минутах не имела достоверных отличий в зависимости от наличия или отсутствия ГСД (табл. 3).
3).
Таблица 3. Характеристика новорожденных, родившихся у матерей обследованных групп Примечание. CPAP — постоянное положительное давление в дыхательных путях; ИВЛ — искусственная вентиляция легких.
Новорожденные, родившиеся у матерей с ГСД, не имели классических клинических проявлений диабетической фетопатии. Медиана массы тела при рождении у детей матерей с ГСД имела тенденцю к увеличению по сравнению с таковой у детей, родившихся у матерей контрольной группы, но различие между группами не было статистически значимым (p>0,05) (см. табл. 3). Было выявлено только одно наблюдение макросомии (масса тела при рождении больше таковой, соответствующей 90-му перцентилю) у новорожденного, родившегося у матери с ГСД. Дети с массой тела при рождении меньше 10-го перцентиля родились у женщин без ГСД, встречались несколько чаще, чем у матерей с ГСД (30% против 19%), однако различие статистически недостоверно (p>0,05).
Медиана уровня гликемии у детей матерей с ГСД имела тенденцию к снижению по сравнению с таковой у матерей без ГСД, но различие не было статистически значимым (р>0,05) (см. табл. 3). Число случаев гипогликемии <2,6 ммоль/л было сопоставимо в обеих группах новорожденных — 57,1% (12/21) против 60% (12/20; р>0,05).
табл. 3). Число случаев гипогликемии <2,6 ммоль/л было сопоставимо в обеих группах новорожденных — 57,1% (12/21) против 60% (12/20; р>0,05).
При корреляционном анализе с поправкой на многоплодие не обнаружено статистически значимой связи между уровнем гликемии новорожденного и его массой тела при рождении (r=0,03; р>0,05). Масса тела новорожденного отрицательно коррелировала с уровнем систолического артериального давления у матери во время беременности (r=–0,61; p<0,05) и материнским ИМТ до зачатия (r=–0,39; p<0,05). Статистически значимой связи между массой тела новорожденного и общей прибавкой массы тела у матери за время беременности выявлено не было (r=0,2; р>0,05).
Тяжесть состояния детей, рожденных в сроке беременности от 28 до 31 нед, зависела от срока гестации и степени зрелости на момент рождения, несмотря на наличие или отсутствие ГСД у матери. Мы не выявили достоверных различий между группами по тяжести дыхательных нарушений, длительности респираторной поддержки, степени церебральной ишемии, частоте развития бронхолегочной дисплазии (см. табл. 3).
табл. 3).
Как известно, ГСД неблагоприятно воздействует на плод и новорожденного [2—5]. Нас интересовали исходы беременности при ранних преждевременных родах у женщин с ГСД в сроке от 28 до 32 нед.
Принято считать, что материнская гипергликемия способствует развитию макросомии плода [9, 10]. Но в нашем исследовании был выявлен только один случай макросомии у новорожденного от матери с ГСД. В целом дети от матерей с ГСД, рожденные в сроке 28—32 нед, имели тенденцию к большей массе тела, и у них реже наблюдался синдром задержки развития плода по сравнению с детьми матерей без ГСД. Указанные различия не были статистически значимыми, что можно объяснить непродолжительным влиянием материнской гипергликемии при ранних преждевременных родах, а также своевременным выявлением ГСД по новым критериям диагностики, принятым в России в 2012 г. [18], и хорошим контролем гликемии у матери во время беременности. В нашем исследовании ГСД был выявлен в сроке 15 (12,0; 23,5) нед, а родоразрешение происходило в 31,5 (30,0; 31,75) нед, все пациентки по углеводному обмену были компенсированы. При этом нужно учитывать, что самой частой причиной преждевременного родоразрешения в обеих группах была преэклампсия. По нашим данным, масса тела новорожденного отрицательно коррелировала с уровнем систолического артериального давления у матери во время беременности (r=–0,61; p<0,05). Отрицательную корреляцию между массой тела новорожденного и артериальным давлением матери подтверждают большинство исследователей [20—22]. C. Macdonald-Wallis и соавт. [22] сообщают, что увеличение и систолического, и диастолического артериального давления у женщин между 18-й и 36-й неделями беременности было связано с повышением риска спонтанных преждевременных родов и уменьшением массы тела новорожденного.
При этом нужно учитывать, что самой частой причиной преждевременного родоразрешения в обеих группах была преэклампсия. По нашим данным, масса тела новорожденного отрицательно коррелировала с уровнем систолического артериального давления у матери во время беременности (r=–0,61; p<0,05). Отрицательную корреляцию между массой тела новорожденного и артериальным давлением матери подтверждают большинство исследователей [20—22]. C. Macdonald-Wallis и соавт. [22] сообщают, что увеличение и систолического, и диастолического артериального давления у женщин между 18-й и 36-й неделями беременности было связано с повышением риска спонтанных преждевременных родов и уменьшением массы тела новорожденного.
Известно, что избыточная масса тела и ожирение у матери повышают риск преждевременных родов [3, 23]. Причины повышенного риска связывают с увеличением производства адипокинов в висцеральной жировой ткани и повышением уровня провоспалительных цитокинов в крови матери и плаценте. Дополнительные механизмы, которые могут способствовать преждевременным родам у женщин с ожирением, включают дисфункцию эндотелия, резистентность к инсулину, оксидативный стресс и липотоксичность [23]. В нашем исследовании 53,3% беременных без ГСД и 40% беременных с ГСД имели избыточную массу тела или ожирение. При анализе полученных данных выявлена положительная корреляция между материнским ИМТ до зачатия и развитием преэклампсии во время беременности (r=0,32; p<0,05) и отрицательная корреляция между материнским ИМТ и массой тела новорожденного (r=–0,39; p<0,05). Несмотря на то что принято считать, что дети, родившиеся у матерей с избыточной массой тела или ожирением, имеют больше шансов быть крупными для своего гестационного возраста [24], материнское ожирение может быть связано и с повышенным риском внутриутробной задержки роста плода [25, 26], в частности, в связи с фетоплацентарной недостаточностью [23].
Дополнительные механизмы, которые могут способствовать преждевременным родам у женщин с ожирением, включают дисфункцию эндотелия, резистентность к инсулину, оксидативный стресс и липотоксичность [23]. В нашем исследовании 53,3% беременных без ГСД и 40% беременных с ГСД имели избыточную массу тела или ожирение. При анализе полученных данных выявлена положительная корреляция между материнским ИМТ до зачатия и развитием преэклампсии во время беременности (r=0,32; p<0,05) и отрицательная корреляция между материнским ИМТ и массой тела новорожденного (r=–0,39; p<0,05). Несмотря на то что принято считать, что дети, родившиеся у матерей с избыточной массой тела или ожирением, имеют больше шансов быть крупными для своего гестационного возраста [24], материнское ожирение может быть связано и с повышенным риском внутриутробной задержки роста плода [25, 26], в частности, в связи с фетоплацентарной недостаточностью [23].
Неонатальная гипогликемия — частое осложнение у новорожденных матерей с ГСД. По нашим данным, при преждевременных родах в сроке беременности от 28 до 32 нед медиана гликемии у новорожденных матерей с ГСД имела тенденцию к снижению по сравнению с таковой у новорожденных матерей без ГСД (p>0,05). Но случаи гипогликемии встречались одинаково часто у детей из обеих групп. Известно, что недоношенность, внутриутробная задержка роста, низкая масса тела при рождении, недостаточный запас гликогена в печени и мышцах, недостаточное количество жировой ткани являются причиной транзиторной неонатальной гипогликемии [13].
По нашим данным, при преждевременных родах в сроке беременности от 28 до 32 нед медиана гликемии у новорожденных матерей с ГСД имела тенденцию к снижению по сравнению с таковой у новорожденных матерей без ГСД (p>0,05). Но случаи гипогликемии встречались одинаково часто у детей из обеих групп. Известно, что недоношенность, внутриутробная задержка роста, низкая масса тела при рождении, недостаточный запас гликогена в печени и мышцах, недостаточное количество жировой ткани являются причиной транзиторной неонатальной гипогликемии [13].
В проведенном исследовании не выявлено более выраженных дыхательных нарушений у детей, рожденных матерями с ГСД в сроке 28—32 нед. Это противоречит мнению о том, что дети матерей с гипергликемией имеют больше респираторных нарушений. Можно предположить, что это связано с тем, что второй путь активного синтеза сурфактанта с участием фосфохолинтрансферазы начинается после 34-й недели внутриутробного развития [12], и влияние материнской гипергликемии не было длительным и не успело оказать существенного влияния на этот процесс.
1. Наши данные свидетельствуют о том, что у детей, преждевременно рожденных в сроке беременности от 28 до 32 нед матерями с ГСД, имелись тенденции к большей массе тела и более низкому уровню гликемии при рождении по сравнению с этими показателями у детей матерей без ГСД.
2. Наличие компенсированного ГСД у матери не повышало тяжесть и длительность дыхательных нарушений, степень поражения центральной нервной системы и частоты развития других неонатальных осложнений в сроке ранних преждевременных родов. Состояние новорожденных в большей степени зависело от их гестационного возраста и степени морфофункциональной незрелости.
Авторы заявляют об отсутствии конфликта интересов.
Преждевременные роды — причины, диагностика и лечение
Фото: Shutterstock/FOTODOM
- Врачи
- Статья обновлена: 18 июня 2020
Пожалуй, нет на свете беременной женщины, которая хотя бы однажды не задумывалась о преждевременных родах. Вдруг малыш поспешит появиться на свет? Можно ли предупредить преждевременные роды? Как действовать, если они все-таки начались?
Вдруг малыш поспешит появиться на свет? Можно ли предупредить преждевременные роды? Как действовать, если они все-таки начались?
Группа риска
Причин для преждевременных родов может быть множество:
- Если у вас раньше были аборты, выкидыши или роды раньше срока, если имеются какие-то анатомические дефекты в строении матки и ее шейки, сейчас нужно отнестись к себе особенно внимательно. В гинекологии есть понятие истмико-цервикальная недостаточность, ИЦН (isthmus — «перешеек», место перехода тела матки в шейку матки, cervix — «матка»). При нормально протекающей беременности этот перешеек играет роль сфинктера, замка, запирающего матку. Но если перешеек травмирован (во время аборта, особенно сделанного в первую беременность, глубоких разрывов во время предыдущих родов, грубом расширении цервикального канала и пр.), вход в матку становится под угрозой.
- Серьезную проблему представляют собой воспалительные и инфекционные заболевания половых органов.
 Поэтому по возможности, хорошо бы еще до наступления беременности пролечить такие заболевания, как кольпит, вагиноз, провериться на инфекции типа хламидиоза, трихомонады, микоплазмы.
Поэтому по возможности, хорошо бы еще до наступления беременности пролечить такие заболевания, как кольпит, вагиноз, провериться на инфекции типа хламидиоза, трихомонады, микоплазмы. - Иногда преждевременные роды вызывают и соматические заболевания, особенно, инфекции почек (пиелонефрит) и мочевых путей, повышенное артериальное давление, заболевания сердца, щитовидной железы, гормональные нарушения и пр.
- Если беременность многоплодная, то роды раньше срока может вызвать перерастяжение матки.
- Порой преждевременные роды может вызвать даже, казалось бы, безобидное ОРВИ, так что постарайтесь не бывать в большом скоплении народа, лишняя инфекция вам сейчас совсем не к чему.
- Еще один фактор – нервный стресс и тяжелая работа (как физическая, так и интеллектуальная). И посему для вас сейчас должны существовать только вы и ваш будущий малыш.
Тревожные признаки
В акушерстве преждевременными родами называются роды на сроке от 28 до 37 недель. Если на этом сроке вы почувствуете некоторые необычные симптомы, это срочный повод как минимум для звонка врачу, а еще лучше для встречи с ним. Итак, если у вас появились:
Если на этом сроке вы почувствуете некоторые необычные симптомы, это срочный повод как минимум для звонка врачу, а еще лучше для встречи с ним. Итак, если у вас появились:
- Тянущие боли внизу живота, похожие на менструальные.
- Тяжесть внизу живота, вам кажется, что на мочевой пузырь и влагалище что-то сильно давит.
- Кровянистые выделения из половых путей.
- Схваткообразные боли, которые длятся больше, чем 30 секунд. Только не путайте их с тренировочными схватками (как отличить тренировочные схватки от настоящих – см. статью «Роды начинаются»).
- Подтекание прозрачной жидкости из влагалища.
- Вы перестали ощущать шевеления плода.
Врач оценит ваше состояние, и, возможно, предложит госпитализацию в роддом. Но не паникуйте раньше времени — во многих случаях родовую деятельность можно притормозить с помощью специальных препаратов, психотерапии, электрического релаксатора для матки, иглорефлексотерапии и т.д.
Рожать или подождать?
Что вас ждет в роддоме? Если плодный пузырь не нарушен, вам предстоит:
- Ультразвуковое исследование (оно покажет состояние плода и тонус матки)
- Влагалищное исследование на предмет раскрытия матки – нужно выяснить, насколько она сглажена и укорочена, открыт ли маточный зев
- Анализ крови на тестостерон.

- Анализ крови на внутриутробную инфекцию (краснуха, токсоплазмоз, герпес, цитомегалия).
- Анализ крови и мазок на хламидии, микоплазмы, уреаплазмы.
В зависимости от полученных показателей врач выбирает способ приостановить родовую деятельность. С этой целью применяются препараты – токолитики, таблетки и свечи с индометацином и др. Вполне возможно, что вскоре вас с миром отпустят домой – донашивать свое сокровище и принимать успокаивающие препараты, спазмолитики, в случае необходимости – гормоны. От сексуальных отношений пока нужно будет воздержаться.
Если у вас на сроке до 28 недель возникла истмико-цервикальная недостаточность, то на шейку матки иногда накладывают специальные «стягивающие» швы. На сроке позже 28 недель вместо швов могут ввести специальное поддерживающее кольцо, которое, не сужая шейки матки, удержит плод внутри материнской утробы.
Другой вариант сохранения беременности – полежать некоторое время в роддоме. Возможно, что врачу понадобится все время контролировать состояние вашего малыша, а для этого необходимы условия стационара. Постельный режим на это время строго обязателен! На сроке до 34 недель маме обязательно назначают гормональные препараты, которые на всякий случай должны ускорить созревание легких малыша.
Постельный режим на это время строго обязателен! На сроке до 34 недель маме обязательно назначают гормональные препараты, которые на всякий случай должны ускорить созревание легких малыша.
Наконец, третий вариант – роды. При тяжелых формах позднего токсикоза или угрозе жизни для матери или малыша преждевременные роды становятся иногда единственным выходом (например, если неожиданно произошла отслойка плаценты или острая гипоксия плода). По статистике, преждевременные роды составляют от 4 до 16%. В Москве существуют два роддома, которые специализируются именно на преждевременных родах – роддом № 15 (Шарикоподшипниковская ул., д. 3) и № 8 (Вятский пер., д. 29).
Роды раньше срока
Имеют свои особенности. Как правило, они начинаются с преждевременного излития околоплодных вод. Примерно 35% таких родов протекают стремительно – у первородящих на весь процесс уходит менее шести часов, у повторнородящих – менее четырех. Родовая деятельность при этом может быть слабой или дискоординированной (ведь шейка матки еще не созрела окончательно для родов, и механизмы родовых сил работают не очень слаженно). Шейка матки может открываться неравномерно, при этом интервалы между схватками стремительно увеличиваются, а сами схватки продолжаются все дольше. Малыша, так спешащего появиться на свет, врачи стараются принять как можно бережнее, ведь риск родовой травмы для него особенно велик.
Шейка матки может открываться неравномерно, при этом интервалы между схватками стремительно увеличиваются, а сами схватки продолжаются все дольше. Малыша, так спешащего появиться на свет, врачи стараются принять как можно бережнее, ведь риск родовой травмы для него особенно велик.
Осторожно подходят и к обезболиванию родов. Наркотические обезболивающие препараты не используются ни в коем случае – это может пагубно сказаться на развитии органов дыхания у ребенка. Обычно используют эпидуральную или спинальную анестезию. Чтобы свести к минимуму родовой травматизм, делают и профилактическое рассечение промежности — эпизио— или перинеотомию.
Нередко еще до начала преждевременных родов может наблюдаться отслойка плаценты или возникают инфекционные осложнения (например, воспаление плодных оболочек – хориоамнионит). В послеродовом периоде возможны кровотечения, особенно если во время родов возникли трудности с отделением плаценты. Но в целом послеродовой период не отличается от обычных родов, произошедших в срок. Поэтому если новоиспеченную маму и задерживают в роддоме, то чаще всего это происходит не из-за нее, а из-за ребенка.
Поэтому если новоиспеченную маму и задерживают в роддоме, то чаще всего это происходит не из-за нее, а из-за ребенка.
Крохи-торопыжки
Но вот ваш малыш появился на свет (ссылка на статью «Недоношенный ребенок – уход и особенности). И отныне на вас ложится особая ответственность – ведь ему предстоит адаптироваться к этому миру чуть раньше положенного срока. Не волнуйтесь раньше времени, адаптивные возможности недоношенных детей очень велики. В отделении реанимации за состоянием малышей наблюдают круглосуточно.
В последнее время в педиатрии появилось новое направление – катамнестическое, созданное специально для недоношенных детишек. Это комплексное наблюдение и лечение – невролога, офтальмолога, педиатра и прочих специалистов. Когда малыш научится самостоятельно сосать, начнет прибавлять в весе, сможет находиться вне кувеза, его можно выписывать вместе с мамой домой.
Если в вашей семье растет ребенок, рожденный раньше срока, вот несколько полезных адресов:
- Научный центр здоровья детей РАМН (второй и третий этап выхаживания и реабилитации недоношенных детей).
 Ломоносовский пр-т, 2/62, т. 132 7492.
Ломоносовский пр-т, 2/62, т. 132 7492. - Центр планирования семьи и репродукции (отделение катамнеза). Севастопольский пр-т, 24, т. 332 2915
- Институт питания (пробы на пищевые аллергены, подбор питания, проблемы гастроэнтерологические, диатез, дисбактериоз). Каширское ш., 5, т. 113 1995
- Центр коррекционной педагогики (неврологические проблемы, задержка речи). Погодинская ул., 8, к.1,т.2452530
- Нефро-урологический центр при ДКБ № 13 им. Н.Ф. Филатова, (проблемы с почками, нефриты, пиелонефриты, ПМР, пороки развития мочевыводящих путей, гидронефрозы). Ул. Садовая-Кудринская, 15, т. 254 9129
- Консультативное отделение сосудистой хирургии, т. 254–05–38.
- Детский городской ортопедический центр при ДГБ № 19 им. Т.С. Зацепина (проблемы, связанные с костно-мышечным аппаратом, дисплазия тазобедренных суставов). Ул. Б. Черкизовская, владение 12, т.: 168 8646,587 3465.
- Клиника глазных болезней им. Гельмгольца. Ул. Садовая-Черногрязская, 14/9, т.
 208 0026
208 0026 - ДКБ №1 Морозовская: кафедра детских болезней №1, Гематологический центр, кафедра и отделение лор-болезней, отделение офтальмологии (консультации специалистов, лечение). 4-й Добрынинский пер., 1, т. 959 8904.
Инесса Смык
Зачем в России пытаются спасать детей, у которых почти нет шансов выжить и быть здоровыми: Общество: Россия: Lenta.ru
В России предложили только с седьмого дня регистрировать младенцев, которые родились на очень раннем сроке (менее 22 недель) и с экстремально низким весом (менее 500 граммов). Это произошло после череды уголовных дел, которые Следственный комитет возбудил в отношении акушеров. Так, в убийстве 22-недельного мальчика обвинили неонатолога Элину Сушкевич из Калининграда. Почему вообще сегодня в России пытаются спасать 500-граммовых детей, какие шансы у них выжить и могут ли они вырасти здоровыми — «Лента.ру» узнала у доктора медицинских наук, руководителя научного отдела неонатологии и патологии детей раннего возраста Научно-исследовательского клинического института педиатрии имени Ю. Е. Вельтищева Елены Кешишян.
Е. Вельтищева Елены Кешишян.
«Лента.ру»: Сейчас минимальные критерии для спасения недоношенных — 22-23 недели и 500 граммов веса. Почему?
Елена Кешишян: Чтобы понять, каков предел возможностей как в техническом плане (создание среды, приближенной к внутриутробной), так и в плане зрелости мозга ребенка, который способен развиваться внеутробно, в мире были предприняты попытки выходить недоношенных детей разного возраста. Наибольших успехов в этом достигли японцы. Они попробовали выходить детей, рожденных в 20 недель. То есть приблизительный срок беременности составлял пять месяцев. Японцам это удалось, но в единичных случаях. И они увидели, что у рожденных детей в этом возрасте не происходит дифференцировки головного мозга, деления на серое и белое вещество. Если грубо говорить, то этот процесс определяет возможность думать, чувствовать. Это называется высшей нервной деятельностью. Именно эта способность отличает человека от животного.
Поэтому, руководствуясь данными исследований и на основании гуманистической идеи, Всемирная организация здравоохранения и установила эту границу человеческого живорождения — 23 недели, что соответствует примерно 500 граммам веса. Это минимальный возраст, при котором головной мозг может дифференцироваться на серое и белое вещество. И, соответственно, есть надежда, что это уже будет человеческая личность с умственными способностями.
Это минимальный возраст, при котором головной мозг может дифференцироваться на серое и белое вещество. И, соответственно, есть надежда, что это уже будет человеческая личность с умственными способностями.
Страны, имеющие технологические возможности, в том числе и Россия, договорились о том, что рожденных на этом сроке беременности можно юридически считать людьми. То есть они имеют все права человека, в том числе и на медицинскую помощь.
На критерии ВОЗ по выхаживанию недоношенных Россия перешла с 2012 года. Много ли за это время удалось спасти таких детей?
В процентном соотношении со всеми рожденными — это мизер. У меня нет точных цифр. Но хочу сказать, что организм детей, рожденных почти наполовину раньше срока, — очень незрелый. И выживаемость у них, условно, один из ста. Все-таки 22-23 недели — это не роды в полном смысле. С точки зрения природы — это выкидыш, это критическая ситуация, которая может быть связана со здоровьем мамы или самого больного ребенка. Поэтому готовность к самостоятельному существованию у таких плодов приближена к нулю. Даже если предположить, что для спасения ребенка брошены максимальные усилия врачей, подключена вся необходимая аппаратура, шанс, что он выкарабкается, очень небольшой. У такого младенца могут не заработать почки, желудочно-кишечный тракт, сердце и другие органы. Это очень-очень сложная, ювелирная работа врачей.
Даже если предположить, что для спасения ребенка брошены максимальные усилия врачей, подключена вся необходимая аппаратура, шанс, что он выкарабкается, очень небольшой. У такого младенца могут не заработать почки, желудочно-кишечный тракт, сердце и другие органы. Это очень-очень сложная, ювелирная работа врачей.
Один из самых маленьких выживших недоношенных детей в мире. Амиля Тэйлор родилась в 2006 году в Майами, США. Она провела в утробе матери только 22 недели и появилась на свет с весом 284 грамма и ростом 24 сантиметра.
Фото: Baptist Health South Florida / Reuters
И дорогая?
Конечно. Сутки в хорошо оснащенной реанимации новорожденных — несколько тысяч долларов. А чтобы выходить такого ребенка, нужны месяцы. Но хочу подчеркнуть, что количество выживших на таком сроке минимально. И минимально оно практически во всех странах, где действуют критерии ВОЗ.
Если эти дети нежизнеспособны, обходятся слишком дорого, для чего тогда были установлены эти критерии?
Медицинская задача тут вовсе не в том, чтобы спасать поголовно всех детей, рожденных на сроке в пять месяцев. Понятно, что нет ни одного человека, который не понимает, что этот ребенок имеет риск быть слепым, глухим и обездвиженным. Задача медицины в этой ситуации — приобретать знания и опыт.
Понятно, что нет ни одного человека, который не понимает, что этот ребенок имеет риск быть слепым, глухим и обездвиженным. Задача медицины в этой ситуации — приобретать знания и опыт.
Акушеры учатся максимально продлевать беременность. Тут целый комплекс мероприятий: пренатальная диагностика генетических хромосомных болезней, различных пороков развития плода, выделение групп риска среди беременных, их специальное наблюдение, дородовая логистика и маршрутизация. Также оттачивают умение правильно принимать роды на таком сроке. Это необходимо делать максимально бережно и не забывать о «золотом часе». Нужно успеть дать ребенку, не дожидаясь, пока его состояние ухудшится, то, что он не смог получить от мамы. То есть даже если ребенок закричал, нужно понимать, что скоро он перестанет это делать и не сможет дышать. «Золотой час», по сути, определяет, будет или нет повреждение клеток мозга. А значит, будет или нет полноценная жизнь у ребенка.
И квалификация реаниматологов, работающих с такими детьми, сегодня растет. Все это привело к важному моменту: качество выхаживания детей, родившихся чуть позже, на 26-28 неделях, стало значительно лучше. Я регулярно наблюдаю таких малышей. И могу сказать, что со временем многие из них ничем не отличаются от своих сверстников.
Все это привело к важному моменту: качество выхаживания детей, родившихся чуть позже, на 26-28 неделях, стало значительно лучше. Я регулярно наблюдаю таких малышей. И могу сказать, что со временем многие из них ничем не отличаются от своих сверстников.
А раньше?
Лет 30 назад примерно шесть-семь детей из десяти стали бы тяжелыми инвалидами. А сегодня у меня на приеме были три 26-недельных ребенка. И все развиваются вполне хорошо, есть небольшое отставание, но они это нагонят. У этих детей нет уже тех возможных пороков развития, которые, к сожалению, обязательно возникли бы в прошлые годы.
И это стало возможным благодаря опыту, накоплению знаний о том, как развиваются такие младенцы. Мелочей нет. Это касается всего — как оценивать сердцебиение, как трактовать анализы крови, и прочее. Вести недоношенного ребенка как в неонатальном периоде, так и позже, на первом-втором году жизни, — не то же самое, что обычного, доношенного малыша. Но знания позволяют вовремя проводить корректировку развития, даже не дожидаясь проблем.
Фото: Science Photo Library / East News
Важно понимать, что недоношенный ребенок — это вовсе не уменьшенная копия обычного. Это ребенок, который вынужден приспосабливаться к внеутробной жизни, когда еще физиологически делать этого не должен. Его органы и системы не подготовлены к функционированию в новых условиях.
От чего чаще всего страдают такие дети?
Одна из типичных патологий — ретинопатия недоношенных. У детей еще не созрел механизм, защищающий глаз от света. И они испытывают настоящий шок, внезапно попадая в наш светлый мир. Фотоны света и поток кислорода начинают действовать на сетчатку, ее сосуды начинают быстро расти, пронизывают все среды глаза, и, в конечном итоге, отслаивают сетчатку, приводя к тотальной слепоте. Раньше, еще когда я только начинала работать, хотя мы и знали о таком заболевании, как ретинопатия недоношенных, но детей, рожденных и выживших на сроках беременности менее 30 недель, было мало. Поэтому никто не знал, как лечить это заболевание. Страшно вспомнить, но недоношенные дети лежали в палатах с круглосуточным освещением. Свет был нужен для того, чтобы врачи и медсестры могли наблюдать за состоянием младенца, вовремя заметить изменения. В то время шесть из десяти детей, чей вес на момент рождения составлял менее килограмма, слепли. Как раз тогда в России открыли границы, и мы поражались тому, что в Европе слепота была максимум у двух из десяти новорожденных.
Страшно вспомнить, но недоношенные дети лежали в палатах с круглосуточным освещением. Свет был нужен для того, чтобы врачи и медсестры могли наблюдать за состоянием младенца, вовремя заметить изменения. В то время шесть из десяти детей, чей вес на момент рождения составлял менее килограмма, слепли. Как раз тогда в России открыли границы, и мы поражались тому, что в Европе слепота была максимум у двух из десяти новорожденных.
Но мы начали очень быстро учиться. Сейчас в перинатальных центрах во всех отделениях реанимации недоношенных — полумрак. Кювезы полностью накрыты темными покрывалами. Персоналу не нужно все время наблюдать за малышом — все показания автоматически пишут специальные приборы. В хороших реанимациях у медсестер, которые подходят к младенцам, — налобный свет. Это для того, чтобы не тревожить других детей. Во многих реанимациях висит большое «ухо». Если уровень децибел в помещении начинает превышать допустимый предел, прибор загорается красным.
После рождения ребенку каждую неделю начинают специальным методом смотреть глаза. Если идет разрастание сосудов — проводится лазерная коагуляция сетчатки. Специалисты по таким операциям есть практически в каждом крупном городе.
Если идет разрастание сосудов — проводится лазерная коагуляция сетчатки. Специалисты по таким операциям есть практически в каждом крупном городе.
За год через меня проходит примерно 400-600 детей, появившихся на 26-28 неделях. За последние несколько лет среди них — ни одного слепого. Хотя раньше в больницах для таких новорожденных приходилось открывать целые отделения.
Есть данные, сколько недоношенных детей впоследствии перешли в разряд здоровых?
Сейчас среди недоношенных, рожденных в пять-шесть месяцев (25-26-я неделя беременности), 25-30 процентов становятся инвалидами. В развитых странах примерно так же. А еще лет 20-30 назад таких было 75-80 процентов.
Риски у этих детей все равно очень высокие. Они требуют длительного наблюдения, лечения. Но все же сегодня у них несоизмеримо большие шансы, чем раньше.
Жалеют ли родители, которым не повезло, что настаивали на реанимации любой ценой?
Как врачу мне такого никто никогда не говорил. Естественно, что семьи возлагали совсем другие надежды на роды. В кабинете врача плачут, но не стенают. Этих детей безумно любят. Но это болезненная любовь на уровне глубокой депрессии. Наверное, некоторые из этих мам ночью могут думать, что было бы, если бы знали наперед, как все сложится. Возможно, они озвучивают это своим мамам, мужьям, подругам… Но не врачам. Тут люди предпочитают держаться.
В кабинете врача плачут, но не стенают. Этих детей безумно любят. Но это болезненная любовь на уровне глубокой депрессии. Наверное, некоторые из этих мам ночью могут думать, что было бы, если бы знали наперед, как все сложится. Возможно, они озвучивают это своим мамам, мужьям, подругам… Но не врачам. Тут люди предпочитают держаться.
Когда ребенку исполнится год-два — с моральной точки зрения ситуация тяжелее, чем в три дня. Новорожденные — все чудесные кулечки, это уже потом дети начинают отличаться друг от друга. У этих семей очень специфическая и тяжелая жизнь. Когда у тебя дома лежит ребенок, не шевелится, не глотает, никогда не смотрит на тебя, не говорит — это очень тяжело. И нужно помочь родителям превратить свою жизнь хотя бы в относительно социальную, не делать их изгоями.
На какую помощь семьи сейчас могу рассчитывать?
Когда в России перешли на нормативы ВОЗ, врачи начали говорить о том, что если мы начали выхаживать таких детей, будет высокая частота детского церебрального паралича, умственной отсталости и других патологий, приводящих к тяжелой инвалидности. Без развития специализированной службы, которая будет помогать таким детям, мы нанесем огромный урон обществу, которое не примет такое увеличение числа инвалидов. Тогда стала развиваться система последующего наблюдения недоношенных детей, которая ведет их до трех лет. Потому что в обычной поликлинической сети не всегда встречаются врачи, разбирающиеся, как растет и развивается ребенок, рожденный с низкой или экстремально низкой массой тела. Параллельно с этим достаточно быстро развивается система медицинской реабилитации.
Без развития специализированной службы, которая будет помогать таким детям, мы нанесем огромный урон обществу, которое не примет такое увеличение числа инвалидов. Тогда стала развиваться система последующего наблюдения недоношенных детей, которая ведет их до трех лет. Потому что в обычной поликлинической сети не всегда встречаются врачи, разбирающиеся, как растет и развивается ребенок, рожденный с низкой или экстремально низкой массой тела. Параллельно с этим достаточно быстро развивается система медицинской реабилитации.
Хуже всего у нас обстоят дела с социальной службой. Помощь таким детям минимальна. Как ухаживать за таким ребенком, как его развивать, как поддерживать двигательные навыки — мало кто объясняет семьям. Если в крупных городах хоть какого-то мизера можно добиться, то что уж говорить про провинцию? Все это выключает одного из родителей из социальной жизни. Мест, куда можно было бы хотя бы на неделю, месяц передать такого ребенка, чтобы родители смогли немного отдохнуть, нет. Раз уж государство пошло на такой шаг, раз уж мы юридически признали 500-граммовый плод человеком, то и поступать в последующем с его семьей, им самим тоже нужно по-человечески.
Раз уж государство пошло на такой шаг, раз уж мы юридически признали 500-граммовый плод человеком, то и поступать в последующем с его семьей, им самим тоже нужно по-человечески.
В других странах система поддержки существует?
Я знаю, что в Европе и в США это выстроено очень хорошо. Там делается упор не на медицинскую реабилитацию, а именно на социальную. У них есть социальные работники, которые приходят и освобождают эти семьи от существенной части забот. Где-то есть социальные центры, куда ребенка можно привести как в детсад. Причем они районированы — родителям не нужно ехать на другой конец города.
Фото: Александр Кондратюк / РИА Новости
Вы говорите о том, что еще некоторое время назад килограммовые недоношенные также считались «нежильцами», а сейчас — вполне перспективны. Возможно ли, что через 30-40 лет то же самое можно будет сказать и о 500-граммовых?
Действительно, еще 30-40 лет назад, когда не было возможности поддержать дыхание, дети, родившиеся на сроке раньше семи месяцев, выживали очень редко.
Потом, когда появились какие-то первые механизмы, планка поднялась до 28-й недели беременности — это примерно шесть месяцев. Но технический прогресс всегда идет вперед, это позволило и дальше постепенно сокращать возраст выживания. Мы сейчас можем хотя бы частично смоделировать внутриутробные условия. Например, когда ребенок рождается не в срок, у него в легких еще нет вещества, благодаря которому он может дышать, — сурфактантов. Их можно доввести сразу при рождении, начать искусственную вентиляцию легких и за счет этого поддержать газообмен. Также появились возможности давать дотации питания не через желудочно-кишечный тракт, а через вену специальными веществами, которые уже готовы к включению в метаболизм. Есть множество других приспособлений: создание теплового режима, влажности, приближенной к внутриутробной.
Технологически граница могла бы отодвигаться бесконечно. При желании можно смоделировать ситуацию, когда женщина вообще не нужна для вынашивания ребенка. Но я уже говорила о том, что ученые установили, что возраст в 22-23 недели — это минимальный срок, при котором клетки коры головного мозга могут развиваться постнатально. Все-таки главным критерием нормального развития ребенка являются не технологические достижения, а возможности мозга.
Все-таки главным критерием нормального развития ребенка являются не технологические достижения, а возможности мозга.
Правда ли, что всех 500-граммовых детей пытаются спасать лишь в России и Турции, а в других странах — только если у ребенка есть высокие шансы на нормальную жизнь?
Это не так. Во всех странах, где принята концепция ВОЗ, эти дети подлежат обязательной медицинской помощи. Но есть нюансы. Если ребенок родился на сроке с 23-й по 25-ю неделю, родители могут отказаться от реанимации. Для этого во многих странах есть юридический норматив, напоминающий закон об эвтаназии.
В перинатальных центрах там работает специальная служба. Когда становится понятно, что начались преждевременные роды, представители подходят к родственникам — отцу и, если возможно, к матери. «Мы предполагаем, что родится малыш с такими-то параметрами. В этом случае существуют такие-то риски развития… Вы имеете право выбора — либо на полную реанимацию, либо на паллиативную помощь». И в зависимости от того, что решат родители, врачи и действуют.
Фото: Сергей Пятаков / РИА Новости
В России ведь также можно сегодня выбрать паллиатив?
Законодательно это никак не прописано. Сегодня, даже если ясно, что у ребенка несовместимые с жизнью патологии, его обязаны спасать до последнего. Бывает, что родители могут самостоятельно подписать бумагу, что не хотели бы реанимацию, но это не имеет юридической силы. Родители могут сказать: «Смотрите, он дышит, дышит. Он глазки приоткрыл. Давайте теперь его реанимировать!» А мы потеряли время, которое в этом случае очень существенно. У этого ребенка изначально мало шансов, а стало еще меньше. И может возникнуть ситуация, когда родители обвинят врачей, что их ребенка специально не лечили, «заговаривали зубы».
Медицинская общественность очень обеспокоена таким двусмысленным положением врачей. И у нас есть целый ряд предложений по решению проблемы их защиты.
Что именно предлагается?
Законодательная инициатива о том, чтобы родители самостоятельно могли решать вопросы о целесообразности реанимационной помощи ребенку, родившемуся в срок с 23-й по 25-ю неделю. Естественно, все это должно обговариваться. К дискуссии необходимо привлекать общественность: это и юристы, врачи, пациентские сообщества, представители религиозных конфессий.
Естественно, все это должно обговариваться. К дискуссии необходимо привлекать общественность: это и юристы, врачи, пациентские сообщества, представители религиозных конфессий.
Минздрав сейчас подготовил новые критерии о новорожденных, родившихся слишком рано. В частности, предлагается не регистрировать такого ребенка до тех пор, пока он не проживет семь дней. Может это исправит ситуацию, защитит врачей от обвинений в убийствах?
Тут масса подводных камней. В России был аналогичный закон о килограммовых детях. Им оказывали помощь с рождения, но до возраста семи дней ребенок считался плодом. Если он погибал, то его смертность уже шла в другие критерии, не считалась гибелью новорожденного.
Детей с экстремально низкими показателями рождается не много, они просто не могут никак повлиять на демографическую структуру. Но при наличии такого положения, что до семи дней можно не регистрировать, — мне кажется, к врачам еще больше может появиться претензий по поводу неоказания помощи.
Это очень сложные вопросы. С одной стороны, родители могут говорить: вы не спасли ребенка. А другие, напротив, скажут: зачем вы его мучаете напрасно? А представьте себе реаниматолога, который может оказаться перед этическим выбором: у него в больнице всего один ИВЛ, и на нем уже 40-й день находится 23-недельный ребенок. И тут в больнице рождается 32-недельный. Ему нужно помочь, подержать три дня на аппарате, а дальше малыш сам справится. В первом случае наверняка будет инвалид. А во втором — практически здоровый. И что делать врачу?
Вы сейчас говорите теоретически или такие ситуации происходят?
В федеральных центрах у нас такого быть не может. У нас достаточное количество аппаратуры. Я просто проиллюстрировала примером, что вопрос выхаживания таких детей — сложнейший, в нем перекликаются все аспекты — от медицинских до этических и религиозных.
Фото: Сергей Красноухов / РИА Новости
Вопрос младенческой смертности в последнее время стал политическим. Наверное, поэтому так остро развиваются пациентские скандалы, связанные с роддомами?
Вопрос младенческой смертности всегда был политическим. Это социально значимый параметр, определяющий положение страны в плане развития. У нас в целом по стране младенческая смертность за десять лет существенно уменьшилась. Однако в последние два года темпы снижения замедлились. Наше правительство говорит, что это плохо. С точки зрения врачей — это не совсем так. Есть объективные причины, которые с наскоку не преодолеешь.
Это социально значимый параметр, определяющий положение страны в плане развития. У нас в целом по стране младенческая смертность за десять лет существенно уменьшилась. Однако в последние два года темпы снижения замедлились. Наше правительство говорит, что это плохо. С точки зрения врачей — это не совсем так. Есть объективные причины, которые с наскоку не преодолеешь.
Первичное снижение смертности произошло за счет качественного насыщения больниц аппаратурой, за счет строительства перинатальных центров. Это сразу же дало результат. А теперь эти показатели вышли на плато. Другое дело, что плато, допустим в Калининграде, Санкт-Петербурге, — это одно. Там показатели смертности — на европейском уровне. То есть очень низкие. А есть регионы, где смертность высока — Алтайский край, Еврейская автономная область, Магаданская. Там нехватка врачей, нехватка оборудования, очень большие расстояния, трудности маршрутизации. И с этим очень трудно что-то сделать.
Мы не компактная Швейцария. У нас огромная страна со сложными географическими условиями. Есть регионы, откуда мы не можем даже на вертолете доставить женщину. Я в свое время очень много времени провела на Чукотке, смотрела службу родовспоможения. Часто, если там рождается недоношенный ребенок, ты ему никак не поможешь.
У нас огромная страна со сложными географическими условиями. Есть регионы, откуда мы не можем даже на вертолете доставить женщину. Я в свое время очень много времени провела на Чукотке, смотрела службу родовспоможения. Часто, если там рождается недоношенный ребенок, ты ему никак не поможешь.
Там нет хороших больниц?
Там все есть, но в одном городе — в Анадыре. А если женщина в другом месте родила, то часто она может оказаться отрезанной от мира. Есть периоды, когда даже самолеты не летают: пурга, еще что-то. И с маршрутизацией тоже не подгадаешь. Потому что когда ждешь первенца — не собираешься же рожать в 24 недели. Это если ситуация с родами повторяется, то можно что-то спланировать, приехать на «опасном» сроке поближе к специализированной помощи…
Правда ли, что в последнее время стало больше рождаться недоношенных?
Нет, их количество стабильно. Это примерно 7-10 процентов от всех новорожденных. Существенно выросла их выживаемость.
На родительских интернет-форумах одна из самых «разжигающих» тем — о том, что дети, которых «выбраковала» природа, плохо влияют на качество генофонда. Есть ли основания так думать?
Есть ли основания так думать?
Чтобы «выжившие» могли влиять на популяцию, их должно быть в процентном соотношении много. Например, 26-недельных очень мало — не больше двух процентов от всех родившихся. Это никоим образом не может на что-то повлиять.
Я знаю, что одно время обсуждали: а что будет, если мой ребенок женится в будущем на том, кто был когда-то недоношенным, не пострадает ли генофонд? Во-первых, могу сказать, то, что касается детей, рожденных после 30-й недели, — они совершенно здоровы, адаптированы и ничем не отличаются от других. Они сами рожают прекрасных здоровых детей, мы уже видели многие поколения. Опасность преждевременных родов не передается по наследству. И обычно над недоношенными детьми трясутся, ими много занимаются. Так что в плане развития эти дети могут дать фору другим.
А что касается детей, родившихся 5-6-месячными, то когда они догоняют сверстников, важно, чтобы родители продолжали с ними активную жизнь, а не занимались охранительным режимом. Нужны песни, пляски, спорт. У этих детей есть особенности поведения. Но сейчас есть центры, которые курируют такие семьи. Если детьми заниматься — все будет отлично. Я смотрю на этих детей регулярно. И у меня стал значительно более оптимистичный взгляд. Например, частота хронических заболеваний среди них приближается к норме. То есть она не выше, чем в популяции. Шанс на полноценную жизнь есть у каждого, даже самого безнадежного, на первый взгляд, ребенка.
Нужны песни, пляски, спорт. У этих детей есть особенности поведения. Но сейчас есть центры, которые курируют такие семьи. Если детьми заниматься — все будет отлично. Я смотрю на этих детей регулярно. И у меня стал значительно более оптимистичный взгляд. Например, частота хронических заболеваний среди них приближается к норме. То есть она не выше, чем в популяции. Шанс на полноценную жизнь есть у каждого, даже самого безнадежного, на первый взгляд, ребенка.
Как приучить ребенка есть руками
Преждевременные роды двойни: что необходимо знать
Случаи доношенной многоплодной беременности довольно редки. Это вполне объяснимо. Ведь на последних сроках беременности все органы и системы сформированы и происходит набор веса. Следовательно, преждевременные роды двойни избавляют женщину от чрезмерной ноши. А вес малыши хорошо наберут и после рождения.При вынашивании двух плодов повышается вероятность преждевременного вскрытия околоплодного пузыря и излития околоплодных вод. Обычно целостность пузыря нарушается при полном или почти полном открытии шейки матки. А иногда вскрытие пузыря опережает открытие шейки матки. Это возможно и при одноплодной беременности, но если в полости матки находятся два плода, она более вероятна.
Обычно целостность пузыря нарушается при полном или почти полном открытии шейки матки. А иногда вскрытие пузыря опережает открытие шейки матки. Это возможно и при одноплодной беременности, но если в полости матки находятся два плода, она более вероятна.
После отхождения вод малыш, чей плодный пузырь вскрылся, не должен долго находиться в матке, так как туда может проникнуть инфекция или развиться недостаток кислорода. Однако родовые пути не готовы к изгнанию плодов. В этой ситуации необходимо стимулировать сокращения матки специальными лекарственными средствами. А при неэффективности этих мероприятий проводится экстренное кесарево сечение.
Женщина, беременная двойней, должна как можно быстрее отправляться в родильный дом, если у нее отходят воды, даже если это не массивное излитие, а подтекание вод. Неважно при этом, сколько времени остается до предполагаемой даты родов. Ведь речь идет о начале преждевременных родов двойни. Ожидать, что ситуация разрешится сама собой, не только бессмысленно, но и опасно.
Зачастую бывает так, что пузырь у впереди расположенного плода вскрывается заблаговременно, инициируя преждевременные роды двойни. А плодный пузырь второго малыша долго не вскрывается из-за слабой родовой деятельности.
Почему это происходит? Во время беременности двумя плодами матка очень сильно растягивается, что может ухудшить ее способность к сокращениям в преждевременных родах двойни. Тогда после появления на свет первого ребенка специалисты прокалывают второй плодный пузырь. Это необходимо для того, чтобы ребенок смог появиться на свет быстрей. Ведь вскрытие пузыря способствует выбросу биологически активных веществ — простагландинов, стимулирующих родовую деятельность.
Когда специалисты сами вызывают преждевременные роды двойни?
По результатам ультразвукового исследования решается вопрос, какой способ родоразрешения будет оптимальным для данной беременной. Если последнее УЗИ показало, что наблюдается поперечное или диагональное расположение плодов, женщине будет предложена плановая операция.
Женщины, которые ожидают двойню, должны полностью доверять специалисту, ведущему беременность. Так, если вам рекомендуется плановое кесарево сечение, не следует расстраиваться или спорить. Операция избавит от ненужных рисков и возможных осложнений. Плановое кесарево сечение проводится быстро, угроза для женщины и детей при этом минимальна, а восстановительный период проходит немногим сложнее, чем при естественных родах.
Что делать, чтобы не инициировать преждевременные роды двойни?
Женщина должна быть очень внимательна к своему самочувствию на протяжении всей беременности. Нельзя игнорировать длительные тянущие боли в области поясницы, в нижней части живота. На поздних сроках беременности они могут быть признаком начинающихся преждевременных родов двойни. Беременной необходимо срочно обратиться за специализированной помощью.
Для того чтобы исключить преждевременные роды двойни, беременной не стоит чрезмерно нагружать себя физически. Да и эмоциональных встрясок, по возможности, стоит избегать, особенно в последнем триместре.
При многоплодной беременности стоит беспрекословно выполнять все рекомендации специалиста, наблюдающего беременность. Например, если предлагается госпитализация, не стоит от нее отказываться, даже если общее самочувствие нормальное.
Наличие или отсутствие осложнений, развитие плодов, самочувствие женщины и результаты скринингов позволяют оценить все риски и определить оптимальный способ родоразрешения.
Понравилась статья?
Подпишись на наш канал в Яндекс Дзен!
Недоношенные дети
Что такое недоношенный ребенок?
Недоношенный ребенок — это ребенок, родившийся слишком рано, до 37 недель беременности. Каждый год примерно 1 из 10 детей в США рождается преждевременно. Недоношенные дети могут не полностью развиться при рождении. У них может быть больше проблем со здоровьем, и им, возможно, придется оставаться в больнице дольше, чем детям, родившимся позже. Благодаря достижениям в области здравоохранения даже очень преждевременно рожденные дети сегодня имеют больше шансов выжить, чем когда-либо прежде.
Лечащий врач вашего ребенка может использовать следующие термины для описания рождения вашего ребенка:
- Поздние преждевременные роды: Ваш ребенок родился на сроке от 34 до 36 полных недель беременности.
- Умеренно недоношенные: Ваш ребенок родился на сроке от 32 до 34 недель беременности.
- Очень недоношенный: Ваш ребенок родился на сроке менее 32 недель беременности.
- Крайне недоношенные: Ваш ребенок родился на 25 неделе беременности или раньше.
Некоторые проблемы со здоровьем, связанные с преждевременными родами, могут длиться всю жизнь.Другие проблемы, такие как умственные нарушения или нарушения развития, могут проявиться по мере роста вашего ребенка и позже в детстве. Это проблемы с работой мозга, которые могут вызвать у человека проблемы или задержки в физическом развитии, обучении, общении, уходе за собой или в отношениях с другими.
Чем раньше рождается ребенок, тем больше у него проблем со здоровьем. Дети, родившиеся до 34 недель беременности, чаще всего имеют проблемы со здоровьем, но дети, родившиеся на сроке от 34 до 37 недель беременности, также подвергаются повышенному риску возникновения проблем со здоровьем, связанных с преждевременными родами.Некоторым недоношенным детям необходимо проводить время в отделении интенсивной терапии для новорожденных (также называемом NICU). Это ясли в больнице, где оказываются больные новорожденные. Недоношенные дети остаются в отделении интенсивной терапии до тех пор, пока их органы не разовьются достаточно, чтобы выжить без медицинской помощи. Некоторым младенцам требуется уход за отделением интенсивной терапии в течение недель или месяцев, пока они не смогут самостоятельно дышать, есть через рот и поддерживать температуру и массу тела.
Дети, родившиеся до 34 недель беременности, чаще всего имеют проблемы со здоровьем, но дети, родившиеся на сроке от 34 до 37 недель беременности, также подвергаются повышенному риску возникновения проблем со здоровьем, связанных с преждевременными родами.Некоторым недоношенным детям необходимо проводить время в отделении интенсивной терапии для новорожденных (также называемом NICU). Это ясли в больнице, где оказываются больные новорожденные. Недоношенные дети остаются в отделении интенсивной терапии до тех пор, пока их органы не разовьются достаточно, чтобы выжить без медицинской помощи. Некоторым младенцам требуется уход за отделением интенсивной терапии в течение недель или месяцев, пока они не смогут самостоятельно дышать, есть через рот и поддерживать температуру и массу тела.
Нужна ли особая медицинская помощь недоношенным детям?
Поговорите с лечащим врачом вашего ребенка о любых заболеваниях вашего ребенка.Он может быть достаточно здоровым, чтобы вернуться домой вскоре после родов, или ему, возможно, потребуется остаться в отделении интенсивной терапии для особого ухода. Ваш ребенок, вероятно, сможет пойти домой из больницы, когда он:
Ваш ребенок, вероятно, сможет пойти домой из больницы, когда он:
- Весит не менее 4 фунтов
- Может согреться самостоятельно, без помощи инкубатора. Инкубатор — это прозрачная пластиковая кровать, которая согревает вашего ребенка.
- Можно кормить грудью или из бутылочки
- Постоянно набирает вес
- Может дышать самостоятельно
Вашему ребенку может потребоваться специальное медицинское оборудование, лекарства или другое лечение после выписки из больницы.Родитель вашего ребенка и персонал больницы могут помочь вам в этом и научат, как заботиться о ребенке дома. Они могут порекомендовать вам показать ребенка неонатологу для осмотра после того, как он выпишется из больницы. Неонатолог — это врач, специализирующийся на уходе за недоношенными детьми и младенцами. Если у вас есть какие-либо вопросы о здоровье вашего ребенка или долгосрочных последствиях преждевременных родов, поговорите со своим врачом. Персонал больницы также может помочь вам найти группы поддержки родителей и другие ресурсы в вашем районе, которые могут помочь вам в уходе за вашим ребенком.
Какие проблемы со здоровьем могут быть у недоношенных детей?
Проблемы со здоровьем, которые могут возникнуть у недоношенных детей, включают:
Анемия. Это когда у ребенка недостаточно здоровых красных кровяных телец, чтобы доставлять кислород к остальному телу. Анемия может вызвать низкий уровень кислорода и глюкозы (сахара) в крови ребенка, что затрудняет правильную работу органов ребенка. У недоношенных детей в отделении интенсивной терапии может быть анемия, потому что они регулярно сдают анализы крови для проверки своего здоровья.Они часто не могут достаточно быстро произвести новые клетки крови, чтобы заменить клетки крови, которые они теряют во время анализов крови. Это может привести к анемии.
Проблемы с дыханием. Сюда входят:
- Апноэ недоношенных (также называемое АОП). Это пауза в дыхании от 15 до 20 секунд и более. Это может происходить вместе с замедлением сердечного ритма, называемым брадикардией.

- Бронхолегочная дисплазия (также называемая БЛД). Это заболевание легких, которое может развиться у недоношенных детей, а также у детей, которые проходят лечение с помощью дыхательного аппарата.Младенцы с ПРЛ имеют более высокий риск легочных инфекций, чем другие младенцы, и ПРЛ иногда приводит к повреждению легких.
- Респираторный дистресс-синдром (также называемый РДС). Если у ребенка RDS, его легкие не могут вырабатывать достаточно вещества, называемого сурфактантом. Поверхностно-активное вещество — это скользкое вещество, которое предотвращает разрушение маленьких воздушных мешочков в легких ребенка.
Инфекции или неонатальный сепсис. Недоношенные дети могут заразиться более легко, чем другие младенцы, потому что их иммунная система еще не полностью развита.Иммунная система защищает ваше тело от инфекции. Инфекция у недоношенных детей может привести к сепсису, когда организм резко реагирует на инфекцию. Сепсис может быть опасным для жизни.
Сепсис может быть опасным для жизни.
Внутрижелудочковое кровоизлияние (также называемое ВЖК). Это кровотечение из заполненных жидкостью пространств (также называемых желудочками) в головном мозге. Чем раньше родится недоношенный ребенок, тем больше вероятность, что у него будет ВЖК.
Желтуха новорожденных. Это когда кожа вашего ребенка и белые части его глаза выглядят желтыми.Это вызвано накоплением в крови ребенка вещества, называемого билирубином. Желтуха возникает, когда печень ребенка не полностью развита или плохо работает.
Некротический энтероколит (также называемый НЭК). Это распространенная, но очень серьезная проблема, которая может поражать кишечник новорожденного. Кишечник — это длинные трубки, которые являются частью вашей пищеварительной системы. Пищеварительная система вашего ребенка помогает его организму расщеплять пищу, усваивать питательные вещества и удалять отходы. НЭК возникает, когда ткань кишечника травмируется (повреждается) или начинает отмирать.
Открытый артериальный проток (также называемый КПК). Это заболевание сердца, которое возникает, когда кровеносный сосуд, называемый артериальным протоком, не закрывается должным образом. Артериальный проток помогает крови циркулировать в легких ребенка до рождения. Когда ребенок рождается и его легкие наполняются воздухом, артериальный проток больше не нужен и обычно закрывается сам по себе через несколько дней после рождения. Если он не закрывается должным образом, в легкие может попасть слишком много крови. Это может вызвать проблемы с сердцем и дыханием.
Ретинопатия недоношенных (также называемая ROP). Это заболевание глаз, которое возникает, когда сетчатка ребенка не полностью развивается в течение нескольких недель после рождения. Сетчатка — это нервная ткань, выстилающая заднюю часть глаза. ROP обычно поражает оба глаза. У большинства детей с ROP заболевание протекает в легкой форме, и лечение не требуется. Но у младенцев с тяжелой формой ROP могут быть проблемы со зрением или слепота.
Последний раз отзыв: октябрь 2019 г.
Преждевременные роды | Tommy’s
Что такое преждевременные роды?
Определение «недоношенного» или «недоношенного» ребенка — это ребенок, родившийся до 37 недель.Существуют разные категории уровней недоношенности, и они несут в себе риски:
- Чрезвычайно недоношенные (менее 28 недель)
- очень недоношенные (от 28 до 32 недель)
- умеренно-поздние недоношенные (от 32 до 37 недель).
Каковы симптомы преждевременных родов?
Следующие симптомы до 37 недель беременности могут указывать на то, что у вас вот-вот начнутся роды:
- повышение тазового давления во влагалище или прямой кишке.
- увеличение выделений и / или фонтанирование / повторное выделение жидкости, что может означать, что у вас отошли воды (преждевременный разрыв плодных оболочек).
- кровотечение или потеря слизистой пробки.
- менструальных болей в животе или пояснице.
 Они могут иметь ритм или быть постоянными.
Они могут иметь ритм или быть постоянными.
Если у вас есть эти симптомы, обратитесь в больницу.
Подробнее о признаках преждевременных родов здесь.
Подробнее о том, что вам сообщили о риске преждевременных родов, читайте здесь.
Как лечить преждевременные роды?
Если обнаруживается, что беременность связана с высоким риском преждевременных родов, мать лечится, чтобы продлить беременность насколько это возможно. Это можно сделать разными способами.
Прочтите здесь о лечении беременных с высоким риском преждевременных родов.
Узнайте, как лечить недоношенного ребенка в больнице после его рождения.
Насколько распространены преждевременные роды?
В Великобритании ежегодно преждевременно рождается около 60 000 детей.Уровень преждевременных родов составляет 7-8% в Великобритании.
Подробнее о статистике преждевременных родов.
Чтобы поговорить с другими родителями недоношенных детей, посетите дружественную группу поддержки недоношенных BabyCentre.
Каковы причины преждевременных родов?
В некоторых случаях причина преждевременных родов может быть указана, но чаще она неизвестна или неясна. Осложнения, такие как инфекция или недостаточность шейки матки, увеличивают риск. Женщины, у которых многоплодная беременность (двойня, тройня или более), также имеют более высокий шанс преждевременных родов.Средняя продолжительность беременности у двойни — 37 недель, у тройни — 33 недели.
В 25% преждевременных родов роды планируются, потому что мать и / или ребенок страдают от опасных для жизни осложнений, таких как преэклампсия, заболевание почек или задержка роста.
Подробнее о причинах преждевременных родов.
Почему преждевременные роды — проблема?
В течение девяти месяцев беременности тела младенцев развиваются в утробе матери, чтобы позволить им выжить и развиваться после рождения.Когда ребенок рождается слишком рано, некоторые части его развития еще не завершены, а это означает, что он не готов к жизни вне матки.
К счастью, достижения в области неонатальной помощи достигли значительных успехов, и неонатальные отделения, специальные отделения и педиатры оснащены оборудованием, чтобы поддерживать ребенка, пока его тела не укрепятся и не разовьются полностью.
Однако чем раньше рождается ребенок, тем выше риск проблем со здоровьем. Существуют разные уровни недоношенности, и, как правило, риск возрастает с более ранними родами — дети с наибольшим риском рождаются до 26 недели.
Узнайте больше о последствиях преждевременных родов.
Недоношенный ребенок | Беременность Рождение и ребенок
Большинство беременностей длятся 40 недель. Ребенок, родившийся до 37-й недели, называется недоношенным или недоношенным. Медицинские достижения означают, что более 9 из 10 недоношенных детей выживают, и большинство из них продолжают нормально развиваться.
В Австралии почти каждый десятый ребенок рождается преждевременно. Большинство недоношенных детей в Австралии рождаются в возрасте от 32 до 36 недель и не имеют серьезных хронических проблем.
Очень недоношенные дети подвержены более высокому риску проблем развития. Дети, рожденные на сроке от 23 до 24 недель, выживают, но это рискованно.
Большинству детей, рожденных до 32 недель, и тем, кто весит 2,5 кг или меньше, может потребоваться помощь при дыхании, и их можно лечить в отделении интенсивной терапии новорожденных (ОИТН) до тех пор, пока они не разовьются достаточно, чтобы выжить самостоятельно. Младенцы, рожденные в возрасте от 32 до 37 недель, могут нуждаться в уходе в специальном ясли (SCN)
Почему дети рождаются преждевременно?
Примерно в половине случаев причина преждевременных родов неизвестна.Тем не менее, некоторые из причин преждевременного рождения детей включают:
- многоплодная беременность (двойня и более)
- у матери проблемы с маткой или шейкой матки
- мать заразилась
- у матери заболевание, которое означает, что ребенок должен родиться раньше срока, такое как преэклампсия
- у матери такое заболевание, как диабет
- история преждевременных родов
Если вы на сроке менее 37 недель и у вас наблюдаются какие-либо признаки преждевременных родов, такие как схватки, отхождение воды, кровотечение, выделение слизи из влагалища или резкое уменьшение движений ребенка, обратитесь к Немедленно обратитесь к врачу или в ближайший роддом.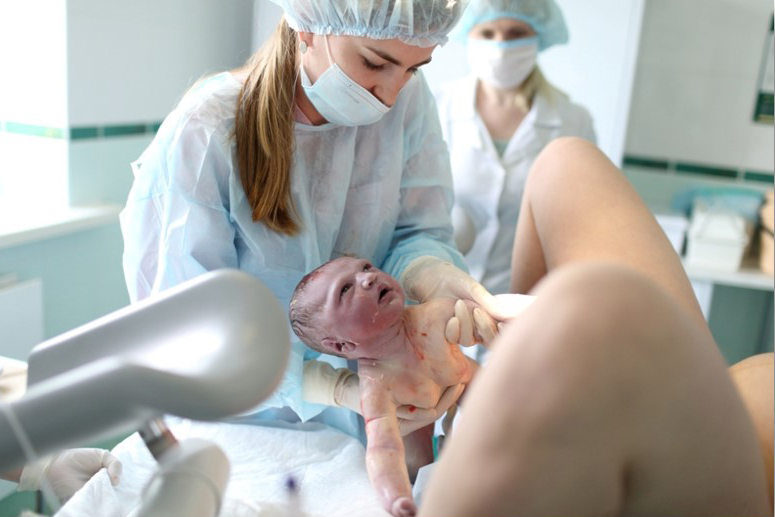 Возможно, удастся замедлить или остановить роды. Но каждый день ребенок остается в вашей утробе, тем больше у них шансов на выживание.
Возможно, удастся замедлить или остановить роды. Но каждый день ребенок остается в вашей утробе, тем больше у них шансов на выживание.
Что будет при рождении?
Очень недоношенным детям лучше всего родиться в больнице, где есть отделение интенсивной терапии. Если в больнице, где родился ребенок, нет отделения интенсивной терапии, вас и вашего ребенка могут перевести в другую больницу.
Во время родов вам могут дать лекарство, чтобы на время прекратить схватки. Это позволяет при необходимости перевести вас в другую больницу.Вы также можете получить инъекции кортикостероидов за 12–24 часа до родов, чтобы помочь легким вашего ребенка функционировать более эффективно.
Недоношенные дети могут родиться очень быстро. Обычно они рождаются через влагалище. Однако в некоторых случаях врач может решить, что безопаснее всего родить ребенка с помощью кесарева сечения. Ваш врач обсудит с вами это решение.
Медицинская бригада неонатального (новорожденного) отделения будет присутствовать при родах. Как только ваш ребенок родится, они будут заботиться о нем в вашей комнате, возможно, используя неонатальную (детскую) кровать для реанимации.Команда согреет вашего ребенка и поможет ему дышать с помощью кислородной маски или дыхательной трубки и, возможно, с лекарством. Некоторым младенцам требуется помощь в поддержании сердцебиения с помощью сердечно-легочной реанимации (СЛР) или инъекции адреналина.
Как только ваш ребенок родится, они будут заботиться о нем в вашей комнате, возможно, используя неонатальную (детскую) кровать для реанимации.Команда согреет вашего ребенка и поможет ему дышать с помощью кислородной маски или дыхательной трубки и, возможно, с лекарством. Некоторым младенцам требуется помощь в поддержании сердцебиения с помощью сердечно-легочной реанимации (СЛР) или инъекции адреналина.
Когда состояние вашего ребенка стабилизируется, его могут перевести в отделение интенсивной терапии или SCN.
Как будет выглядеть мой недоношенный ребенок?
Младенцы, рожденные в сроке от 36 до 37 недель, обычно выглядят как доношенные дети. Очень недоношенные дети будут маленькими (возможно, поместятся в вашей руке) и будут выглядеть очень хрупкими.
- Кожа: она может быть не полностью развитой и может казаться блестящей, полупрозрачной, сухой или шелушащейся. У ребенка не должно быть жира под кожей, чтобы согреться.
- Глаза: у очень недоношенных детей веки могут сначала закрываться.
 К 30 неделям они должны быть способны реагировать на разные взгляды.
К 30 неделям они должны быть способны реагировать на разные взгляды. - Незрелость: ваш ребенок может быть не в состоянии регулировать температуру тела, дыхание или частоту сердечных сокращений. Они могут подергиваться, окоченевать, хромать или быть не в состоянии сохранять бдительность.
- Волосы: у вашего ребенка могут быть небольшие волосы на голове, но много мягких волос на теле (называемых «лануго»).
- Гениталии: гениталии ребенка могут быть маленькими и недоразвитыми.
Развитие вашего недоношенного ребенка
Некоторые общие проблемы недоношенных детей включают:
- проблемы с дыханием
- проблемы с сердцем
- Проблемы с пищеварительным трактом
- желтуха
- анемия
- заражений
Большинство недоношенных детей будут развиваться нормально, но они подвержены более высокому риску проблем с развитием, поэтому им потребуется регулярная проверка здоровья и развития в больнице или у педиатра. Если вы беспокоитесь о развитии своего ребенка, поговорите со своим врачом.
Если вы беспокоитесь о развитии своего ребенка, поговорите со своим врачом.
Проблемы, которые могут возникнуть позже у недоношенных детей, включают:
Как рассчитать скорректированный возраст вашего ребенка
Когда вы судите, нормально ли развивается ваш недоношенный ребенок, важно понимать его «скорректированный возраст».
Исправленный возраст — это хронологический возраст вашего ребенка за вычетом количества недель или месяцев, на которые он родился рано. Например, 6-месячный ребенок, родившийся на 2 месяца раньше, будет иметь исправленный возраст 4 месяца.Это означает, что они могут делать только то, что делают другие четырехмесячные дети. Большинство педиатров рекомендуют корректировать возраст при оценке роста и развития, пока вашему ребенку не исполнится 2 года.
Когда пора домой
Больница не отправит вашего ребенка домой, пока они не будут уверены, что ребенок и вы готовы. Персонал позаботится о том, чтобы вы знали, как ухаживать за своим ребенком дома. Они также покажут вам, как использовать любое необходимое оборудование.
Они также покажут вам, как использовать любое необходимое оборудование.
Вам нужно будет записаться на прием к неонатологу (врачу для новорожденных) или педиатру.Ваша местная медсестра по уходу за детьми и членами семьи также будет регулярно посещать вас.
Это нормально — немного беспокоиться, когда вы сами ухаживаете за своим ребенком после столь долгого пребывания в больнице. Делайте это медленно в спокойной и тихой обстановке, пока вы оба не привыкните к тому, чтобы быть дома.
Если вам нужна поддержка, позвоните по круглосуточной линии поддержки Miracle Babies Foundation по телефону 1300 622 243.
Вы также можете позвонить по телефону службы беременности, родов и новорожденных по номеру 1800 882 436, чтобы поговорить с медсестрой по охране здоровья матери и ребенка.
Уход за недоношенным ребенком: что нужно знать родителям
Преждевременные роды происходят примерно от 11 до 13 процентов беременностей в США.
Почти 60 процентов двойни, тройни и других множественных родов приводят к преждевременным родам.

Важно понимать, что преждевременные роды, даже в случае поздних преждевременных родов, никогда не должны производиться для удобства матери или акушера. Исследования показали, что у поздних недоношенных детей значительно выше риск отрицательных исходов, и необходимо приложить все усилия, чтобы дети достигли полного срока. См. Дайте ребенку установить дату родов: подождите 39 недель, если сможете .
Характеристики недоношенных детей
В то время как средний доношенный ребенок при рождении весит около 7 фунтов (3,17 кг), недоношенный новорожденный может весить 5 фунтов (2,26 кг) или даже значительно меньше. Но благодаря достижениям медицины дети, рожденные после 28 недель беременности и весом более 2 фунтов 3 унции (1 кг), имеют почти полный шанс на выживание; восемь из десяти рожденных после тридцатой недели имеют минимальный
долгосрочные проблемы со здоровьем или развитием, в то время как у недоношенных детей, рожденных до двадцати восьми недель, больше осложнений, и им требуется интенсивное лечение и поддержка в
отделение интенсивной терапии новорожденных (NICU).
Как выглядит ваш недоношенный ребенок
Чем раньше родится ваш ребенок, тем меньше он будет, тем больше будет казаться его голова по сравнению с остальным телом и тем меньше у него будет жира.
При таком небольшом количестве жира ее кожа будет казаться более тонкой и прозрачной, что позволит вам увидеть кровеносные сосуды под ней. У нее также могут быть тонкие волосы, называемые лануго, на спине и плечах.
Ее черты лица будут казаться более резкими и менее округлыми, чем в срок, и, вероятно, у нее не будет какой-либо белой сырной пасты, защищающей ее при рождении, потому что она появляется только на поздних сроках беременности.Однако не волнуйтесь; со временем она станет похожей на обычного новорожденного.
Поскольку у нее нет защитного жира, ваш недоношенный ребенок простудится при нормальной комнатной температуре. По этой причине ее сразу же после рождения помещают в инкубатор (часто называемый изолетой) или под специальное нагревательное устройство, называемое лучистым грелкой.
 Здесь можно отрегулировать температуру, чтобы ей было тепло.
Здесь можно отрегулировать температуру, чтобы ей было тепло.После быстрого осмотра в родильном зале ее, вероятно, переведут в отделение интенсивной терапии.
Как ведет себя ваш недоношенный ребенок
Вы также можете заметить, что ваш недоношенный ребенок будет плакать только тихо, если вообще будет, и может иметь проблемы с дыханием. Это потому, что ее дыхательная система еще не сформировалась.
Если она опаздывает более чем на два месяца, ее затрудненное дыхание может вызвать серьезные проблемы со здоровьем, поскольку другие незрелые органы в ее теле могут не получать достаточно кислорода. Чтобы этого не произошло, врачи будут держать ее под пристальным наблюдением, наблюдая за ее дыханием и частотой сердечных сокращений с помощью оборудования, называемого кардиореспираторным монитором.
Если ей нужна помощь при дыхании, ей могут дать дополнительный кислород или специальное оборудование, такое как вентилятор; или другая техника помощи при дыхании, называемая CPAP (продолжающееся положительное давление в дыхательных путях), может временно использоваться для поддержки ее дыхания.

Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Преждевременные роды и психические расстройства в детстве
Далман С., Аллебек П., Каллберг Дж., Грюневальд С., Костер М. 1999 Акушерские осложнения и риск шизофрении: продольное исследование национальной когорты новорожденных. Arch Gen Psychiatry 56 : 234–240
CAS PubMed Статья Google ученый
Abel KM, Wicks S, Susser ES, Dalman C, Pedersen MG, Mortensen PB, Webb RT 2010 Вес при рождении, шизофрения и психические расстройства у взрослых: ограничивается ли риск самыми маленькими младенцами ?. Arch Gen Psychiatry 67 : 923–930
Arch Gen Psychiatry 67 : 923–930
PubMed Статья Google ученый
Гейл С. Р., Мартин С. Н. 2004 Масса тела при рождении и более поздний риск депрессии в национальной когорте новорожденных. Br J Psychiatry 184 : 28–33
PubMed Статья Google ученый
Номура Й., Брукс-Ганн Дж., Дэйви С., Хэм Дж., Файфер В.П. 2007 Роль перинатальных проблем в риске сопутствующих психических и медицинских расстройств во взрослом возрасте. Psychol Med 37 : 1323–1334
PubMed PubMed Central Статья Google ученый
Patton GC, Coffey C, Carlin JB, Olsson CA, Morley R 2004 Недоношенность при рождении и подростковое депрессивное расстройство. Br J Psychiatry 184 : 446–447
PubMed Статья Google ученый
Linnet KM, Wisborg K, Agerbo E, Secher NJ, Thomsen PH, Henriksen TB 2006 Гестационный возраст, масса тела при рождении и риск гиперкинетического расстройства. Arch Dis Child 91 : 655–660
CAS PubMed PubMed Central Статья Google ученый
Шендель Д., Бхасин Т.К. 2008 Вес при рождении и характеристики гестационного возраста детей с аутизмом, включая сравнение с другими пороками развития. Педиатрия 121 : 1155–1164
PubMed PubMed Central Статья Google ученый
Larsson HJ, Eaton WW, Madsen KM, Vestergaard M, Oleson AV, Agerbo E, Schendel D, Thorsen P, Mortensen PB 2005 Факторы риска аутизма: перинатальные факторы, психиатрический анамнез родителей и социально-экономический статус. Am J Epidemiol 161 : 916–925
PubMed Статья Google ученый
Williams K, Helmer M, Duncan GW, Peat JK, Mellis CM 2008 Перинатальные и материнские факторы риска расстройств аутистического спектра в Новом Южном Уэльсе, Австралия. Разработка по охране здоровья детей 34 : 249–256
CAS PubMed Статья Google ученый
Burd L, Severud R, Kerbeshian J, Klug MG 1999 Пренатальные и перинатальные факторы риска аутизма. J Perinat Med 27 : 441–450
J Perinat Med 27 : 441–450
CAS PubMed Google ученый
Капеллу О., Конселл С.Дж., Кеннеа Н., Дайет Л., Саид Н., Старк Дж., Маалуф Е., Дугган П., Аджайи-Обе М., Хайнал Дж., Олсоп Дж. М., Бордман Дж., Резерфорд М.А., Коуэн Ф., Эдвардс AD 2006 Аномальное развитие коры головного мозга после преждевременных родов, показанное измененным аллометрическим масштабированием роста мозга. PLoS Med 3 : e265
PubMed PubMed Central Статья Google ученый
Химмельманн К., Хагберг Г., Бекунг Э., Хагберг Б., Увебрант П. 2005 г. Меняющаяся панорама церебрального паралича в Швеции.IX. Распространенность и происхождение в период 1995–1998 годов рождения. Acta Paediatr 94 : 287–294
Acta Paediatr 94 : 287–294
CAS PubMed Статья Google ученый
Marlow N 2005 Результат после преждевременных родов. Ренни Дж. М. Учебник неонатологии Робертона . Elsevier Limited, Филадельфия, PA 63–82
Google ученый
Johnson S 2007 Когнитивные и поведенческие результаты после очень преждевременных родов. Semin Fetal Neonatal Med 12 : 363–373
PubMed Статья Google ученый
MacKay DF, Smith GC, Dobbie R, Pell JP 2010 Гестационный возраст при родах и особые образовательные потребности: ретроспективное когортное исследование 407 503 школьников. PLoS Med 7 : e1000289
PLoS Med 7 : e1000289
Индредавик М.С., Вик Т., Хейердал С., Кульсенг С., Файерс П., Брубакк А.М. 2004 Психиатрические симптомы и расстройства у подростков с низкой массой тела при рождении. Arch Dis Child Fetal Neonatal Ed 89 : F445 – F450
CAS PubMed PubMed Central Статья Google ученый
Achenbach TM 1991 Руководство по контрольному списку поведения детей / 4–18 и профиль 1991 г. . Университет Вермонта, Берлингтон, VT
Google ученый
Bhutta AT, Cleves MA, Casey PH, Cradock MM, Anand KK 2002 Когнитивные и поведенческие результаты детей школьного возраста, родившихся недоношенными. метаанализ. JAMA 288 : 728–737
метаанализ. JAMA 288 : 728–737
PubMed PubMed Central Статья Google ученый
Elgen I, Sommerfelt K, Markestad T 2002 Популяционное контролируемое исследование поведенческих проблем и психических расстройств у детей с низкой массой тела при рождении в возрасте 11 лет. Arch Dis Child Fetal Neonatal Ed 87 : F128 – F132
CAS PubMed PubMed Central Статья Google ученый
Sommerfelt K, Troland K, Ellertsen B, Markestad T 1996 Поведенческие проблемы у дошкольников с низкой массой тела при рождении. Dev Med Child Neurol 38 : 927–940
CAS PubMed Статья Google ученый
Стивенсон С.Дж., Блэкберн П., Фароа П.О. 1999 Продольное исследование поведенческих расстройств у младенцев с низкой массой тела при рождении. Arch Dis Child Fetal Neonatal Ed 81 : F5 – F9
CAS PubMed PubMed Central Статья Google ученый
Pharoah PO, Стивенсон CJ, Cooke RW, Stevenson RC 1994 Распространенность поведенческих расстройств у младенцев с низкой массой тела при рождении. Arch Dis Child 70 : 271–274
CAS PubMed PubMed Central Статья Google ученый
Reijneveld SA, de Kleine MJ, van Baar AL, Kollée LA, Verhaak CM, Verhulst FC, Verloove-Vanhorick SP 2006 Поведенческие и эмоциональные проблемы у очень недоношенных и очень маловесных детей в возрасте 5 лет. Arch Dis Child Fetal Neonatal Ed 91 : F423 – F428
Arch Dis Child Fetal Neonatal Ed 91 : F423 – F428
CAS PubMed PubMed Central Статья Google ученый
Delobel-Ayoub M, Arnaud C, White-Koning M, Casper C, Pierrat V, Garel M, Burguet A, Roze J, Matis J, Picaud J, Kaminski M, Larroque B 2009 Поведенческие проблемы и когнитивные способности в возрасте 5 лет после очень преждевременных родов: исследование EPIPAGE. Педиатрия 123 : 1485–1492
PubMed Статья Google ученый
Dahl LB, Kaaresen PI, Tunby J, Handegård BH, Kvernmo S, Rønning JA 2006 Эмоциональные, поведенческие, социальные и академические результаты у подростков, рожденных с очень низкой массой тела при рождении. Педиатрия 118 : e449 – e459
PubMed Статья Google ученый
Тейлор Х.Г., Кляйн Н., Миних Н., Хак М. 2000 Результаты среднего школьного возраста у детей с очень низкой массой тела при рождении. Child Dev 71 : 1495–1511
CAS PubMed Статья Google ученый
Stjernqvist K, Svenningsen NW 1999 Десятилетнее наблюдение за детьми, рожденными до 29 недель гестации: здоровье, когнитивное развитие, поведение и успеваемость в школе. Acta Paediatr 88 : 557–562
CAS PubMed Статья Google ученый
Фаруки А., Хагглоф Б., Седин Дж., Готефорс Л., Серениус Ф. 2007 Психическое здоровье и социальные компетенции детей от 10 до 12 лет, рожденных на 23–25 неделях гестации в Швеции. последующее исследование. Педиатрия 120 : 118–133
Педиатрия 120 : 118–133
PubMed Статья Google ученый
Самара М., Марлоу Н., Вольке Д. 2008 Распространенные проблемы поведения в возрасте 6 лет в выборке всего населения детей, родившихся на сроке гестации менее 25 недель. Педиатрия 122 : 562–573
PubMed Статья Google ученый
Grunau RE, Whitfield MF, Fay TB 2004 Психосоциальные и академические характеристики подростков с крайне низкой массой тела при рождении (≤800 г), у которых нет серьезных нарушений по сравнению с родившимися в контрольной группе. Педиатрия 114 : e725 – e732
PubMed Статья Google ученый
van Baar AL, Vermaas J, Knots E, de Kleine MJ, Soons P 2009 Функционирование умеренно недоношенных детей в школьном возрасте, рожденных в гестационном возрасте от 32 до 36 недель. Педиатрия 124 : 251–257
PubMed Статья Google ученый
Huddy CL, Johnson A, Hope PL 2001 Образовательные и поведенческие проблемы у младенцев на сроке беременности 32–35 недель. Arch Dis Child Fetal Neonatal Ed 85 : F23 – F28
CAS PubMed PubMed Central Статья Google ученый
Гурка М.Дж., Локасале-Крауч Дж., Блэкман Дж. А. 2010. Долгосрочные познания, достижения, социально-эмоциональное и поведенческое развитие здоровых недоношенных детей. Arch Pediatr Adolesc Med 164 : 525–532
Arch Pediatr Adolesc Med 164 : 525–532
PubMed PubMed Central Статья Google ученый
Андерсон П., Дойл Л. В. 2003 Нейроповеденческие результаты детей школьного возраста, родившихся с крайне низкой массой тела или очень недоношенных в 1990-х годах. JAMA 289 : 3264–3272
PubMed Статья Google ученый
Aarnoudse-Moens CS, Weisglas-Kuperus N, van Goudoever JB, Oosterlan J 2009 Метаанализ нейроповеденческих исходов у очень недоношенных детей и / или детей с очень низкой массой тела при рождении. Педиатрия 124 : 717–728
PubMed Статья Google ученый
Hille ET, den Ouden AL, Saigal S, Wolke D, Lambert M, Whitaker A, Pinto-Martin JA, Hoult L, Meyer R, Feldman JF, Verloove-Vanhorick SP, Paneth N 2001 Поведенческие проблемы у детей которые при рождении весят не более 1000 г в четырех странах. Ланцет 357 : 1641–1643
CAS PubMed Статья Google ученый
Goodman R 1997 Опросный лист о сильных сторонах и трудностях: исследовательская записка. J Детская психическая психиатрия 38 : 581–586
CAS Статья PubMed Google ученый
Гарднер Ф., Джонсон А., Юдкин П., Боулер Ю., Хокли С., Матч Л., Варияр Ю. 2004 Поведенческая и эмоциональная адаптация подростков в основной школе, родившихся до 29 недель беременности. Педиатрия 114 : 676–682
Педиатрия 114 : 676–682
PubMed Статья Google ученый
Индредавик М.С., Вик Т., Хейердал С., Кульсенг С., Брубакк А.М. 2005 Психиатрические симптомы у подростков с низкой массой тела при рождении, оцененные с помощью скрининговых анкет. Eur Детская подростковая психиатрия 14 : 226–236
PubMed Статья Google ученый
Американская психиатрическая ассоциация 2000 Диагностическое и статистическое руководство по психическим расстройствам.4-е изд. Редакция текста . Американская психиатрическая ассоциация, Вашингтон, округ Колумбия,
Сатмари П. , Сайгал С., Розембаум П., Кэмпбелл Д., Кинг С. 1990 Психиатрические расстройства в возрасте пяти лет у детей с массой тела при рождении <1000 г: региональная перспектива. Dev Med Child Neurol 32 : 954–962
, Сайгал С., Розембаум П., Кэмпбелл Д., Кинг С. 1990 Психиатрические расстройства в возрасте пяти лет у детей с массой тела при рождении <1000 г: региональная перспектива. Dev Med Child Neurol 32 : 954–962
CAS PubMed Статья Google ученый
Сатмари П., Сайгал С., Розенбаум П., Кэмпбелл Д. 1993 Психопатология и адаптивное функционирование среди детей с крайне низкой массой тела при рождении в возрасте восьми лет. Dev Psychopathol 5 : 345–357
Статья Google ученый
Hack M, Taylor HG, Schlichter M, Andreias L, Drotar D, Klein N 2009 Поведенческие исходы детей с крайне низкой массой тела при рождении в возрасте 8 лет. J Dev Behav Pediatr 30 : 122–130
PubMed PubMed Central Статья Google ученый
Грин Х, Макгиннити А., Мельцер Х., Форд Т., Гудман Р. 2005 Психическое здоровье детей и молодежи в Великобритании, 2004 г.Доступно по адресу: www.statistics.gov.uk/downloads/theme_health/GB2004.pdf. По состоянию на 28 января 2011 г.
Whitaker AH, Van Rossem R, Feldman JF, Schonfeld IS, Pinto-Martin JA, Tore C, Shaffer D, Paneth N. 1997 Психиатрические исходы у детей с низкой массой тела в возрасте 6 лет : связь с неонатальными аномалиями ультразвукового исследования черепа. Arch Gen Psychiatry 54 : 847–856
CAS PubMed Статья Google ученый
Боттинг Н., Поулс А., Кук Р., Марлоу Н. 1997 Синдром дефицита внимания и гиперактивности и другие психиатрические исходы у детей с очень низкой массой тела при рождении в возрасте 12 лет. J Детская психическая психиатрия 38 : 931–941
J Детская психическая психиатрия 38 : 931–941
CAS PubMed Статья Google ученый
Johnson S, Hollis C, Hennessy E, Kochhar P, Wolke D, Marlow N 2010 Психиатрические расстройства у крайне недоношенных детей. J Am Acad Детская подростковая психиатрия 49 : 453–463
PubMed Google ученый
Hintz SR, Kendrick DE, Vohr BR, Poole WK, Higgins RD 2006 Гендерные различия в исходах нервного развития среди крайне недоношенных новорожденных с крайне низкой массой тела при рождении. Acta Paediatr 95 : 1239–1248
PubMed Статья Google ученый
Brothwood M, Wolke D, Gamsu H, Benson J, Cooper D 1986 Прогноз для ребенка с очень низкой массой тела при рождении в зависимости от пола. Arch Dis Child 61 : 559–564
CAS PubMed PubMed Central Статья Google ученый
Индредавик М.С., Вик Т., Эвенсен А.И., Скранес Дж., Таральдсен Дж., Брубакк А. Перинатальный риск и психиатрические исходы в 2010 г. у недоношенных подростков с очень низкой массой тела при рождении или с малым для гестационного возраста сроком. J Dev Behav Pediatr 31 : 286–294
PubMed Статья Google ученый
O’Callaghan MJ, Burns YR, Gray PH, Harvey JM, Mohay H, Rogers YM, Tudehope DI 1996 Школьная успеваемость детей ELBW: контролируемое исследование.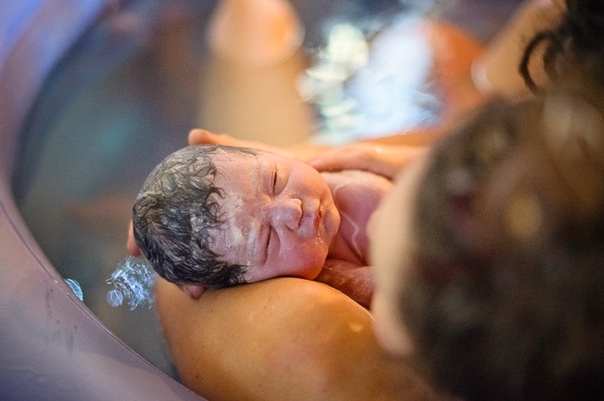 Dev Med Child Neurol 38 : 917–926
Dev Med Child Neurol 38 : 917–926
CAS PubMed Статья Google ученый
Росс Г., Липпер Е.Г., Олд, штат Пенсильвания, 1991 г. Образовательный статус и школьные способности недоношенных детей с очень низкой массой тела при рождении. Педиатрия 88 : 1125–1134
CAS PubMed Google ученый
Фоулдер-Хьюз Л.А., Кук Р.В. 2003 Двигательные, когнитивные и поведенческие расстройства у очень недоношенных детей. Dev Med Child Neurol 45 : 97–103
CAS PubMed Статья Google ученый
Мик Э. , Бидерман Дж., Принц Дж., Фишер М.Дж., Фараоне С.В. 2002 Влияние низкой массы тела при рождении на синдром дефицита внимания с гиперактивностью. J Dev Behav Pediatr 23 : 16–22
, Бидерман Дж., Принц Дж., Фишер М.Дж., Фараоне С.В. 2002 Влияние низкой массы тела при рождении на синдром дефицита внимания с гиперактивностью. J Dev Behav Pediatr 23 : 16–22
PubMed PubMed Central Статья Google ученый
Шум Д., Нойлингер К., О’Каллаган М., Мохай Х. 2008. Проблемы с вниманием у очень недоношенных детей с чрезвычайно низкой массой тела при рождении в возрасте 7–9 лет. Arch Clin Neuropsychol 23 : 103–112
PubMed Статья Google ученый
Всемирная организация здравоохранения, 1992 г. Классификация психических и поведенческих расстройств по МКБ-10: клинические описания и диагностические рекомендации.Доступно по адресу: http://www. who.int/classifications/icd/en/bluebook.pdf. По состоянию на 28 января 2011 г.
who.int/classifications/icd/en/bluebook.pdf. По состоянию на 28 января 2011 г.
Peterson BS, Vohr B, Staib LH, Cannistraci CJ, Dolberg A, Schneider KC, Katz KH, Westerveld M, Sparrow S, Anderson AW, Duncan CC, Makuch RW, Gore JC, Ment LR 2000 Региональные аномалии объема головного мозга и долгосрочные когнитивные исходы у недоношенных детей. JAMA 284 : 1939–1947
CAS PubMed Статья Google ученый
Rushe TM, Rifkin L, Stewart AL, Townsend JP, Roth SC, Wyatt JS, Murray RM 2001 Нейропсихологический результат в подростковом возрасте очень преждевременных родов и его связь со структурой мозга. Dev Med Child Neurol 43 : 226–233
CAS PubMed Статья Google ученый
Петерсон Дж., Тейлор Х.Г., Миних Н., Кляйн Н., Хак М. 2006 Субнормальная окружность головы у детей с очень низкой массой тела при рождении: корреляты неонатального возраста и последствия для школьного возраста. Early Hum Dev 82 : 325–334
PubMed Статья Google ученый
Стюарт А.Л., Рифкин Л., Амесс П.Н., Киркбрайд В., Таунсенд Дж. П., Миллер Д.Х., Льюис С.В., Кингсли Д.П., Мозли И.Ф., Фостер О., Мюррей Р.М. 1999 Структура мозга, нейрокогнитивные и поведенческие функции у рожденных подростков очень преждевременно. Ланцет 353 : 1653–1657
CAS PubMed Статья Google ученый
O’Callaghan MJ, Harvey JM 1997 Биологические предикторы и сопутствующие заболевания дефицита внимания и гиперактивности у детей с крайне низкой массой тела при рождении в школе. J Paediatr Child Health 33 : 491–496
J Paediatr Child Health 33 : 491–496
CAS PubMed Статья Google ученый
Indredavik MS, Skranes JS, Vok T, Heyerdahl S, Romundstad P, Myhr GE, Brubakk AM 2005 Подростки с низкой массой тела при рождении: психиатрические симптомы и аномалии МРТ головного мозга. Pediatr Neurol 33 : 259–266
PubMed Статья Google ученый
Skranes J, Vangberg TR, Kulseng S, Indredavik MS, Evensen KA, Martinussen M, Dale AM, Haraldseth O, Brubakk AM 2007 Клинические данные и аномалии белого вещества, наблюдаемые при визуализации тензора диффузии у подростков с очень низкой массой тела при рождении . Мозг 130 : 654–666
CAS PubMed Статья Google ученый
Martel MM, von Eye A, Nigg JT 2010 Возвращение к латентной структуре СДВГ: существует ли фактор «g» ?. J Детская психическая психиатрия 51 : 905–914
PubMed PubMed Central Статья Google ученый
Гризенко Н., Пачи М., Джубер Р. 2010 Отличается ли невнимательный подтип СДВГ от комбинированного / гиперактивного подтипа ?. J Atten Disord 13 : 649–657
PubMed Статья Google ученый
Фараоне С.В., Бидерман Дж., Вебер В., Рассел Р.Л. 1998 Психиатрические, нейропсихологические и психосоциальные особенности подтипов DSM синдрома дефицита внимания / гиперактивности: результаты клинически направленной выборки. J Am Acad Детская подростковая психиатрия 37 : 185–193
CAS PubMed Статья Google ученый
Diamond A 2005 Расстройство дефицита внимания (синдром дефицита внимания / гиперактивности без гиперактивности): нейробиологически и поведенчески отличное расстройство от синдрома дефицита внимания / гиперактивности (с гиперактивностью). Dev Psychopathol 17 : 807–825
PubMed PubMed Central Статья Google ученый
Mulder H, Pitchford NJ, Marlow N. 2010 Скорость обработки данных и рабочая память лежат в основе успеваемости у очень недоношенных детей. Arch Dis Child Fetal Neonatal Ed 95 : F267 – F272
PubMed Статья Google ученый
Вольке Д. 1998 Психологическое развитие недоношенных детей. Arch Dis Child 78 : 567–570
CAS PubMed PubMed Central Статья Google ученый
Johnson S, Hennessy E, Smith R, Trikic R, Wolke D, Marlow N. 2009 Академическая успеваемость и особые образовательные потребности у крайне недоношенных детей в 11 лет.Исследование EPICure. Arch Dis Child Fetal Neonatal Ed 94 : F283 – F289
CAS PubMed Статья Google ученый
Nadeau L, Boivin M, Tessier R, Lefebvre F, Robaey P 2001 Посредники поведенческих проблем у 7-летних детей, рожденных после 24–28 недель беременности. J Dev Behav Pediatr 22 : 1–10
CAS PubMed Статья Google ученый
Fombonne E 2009 Эпидемиология общих нарушений развития. Pediatr Res 65 : 591–598
Артикул Google ученый
Колевзон А., Гросс Р., Райхенберг А. 2007 Пренатальные и перинатальные факторы риска аутизма. Arch Pediatr Adolesc Med 161 : 326–333
PubMed Статья Google ученый
Johnson S, Hollis C, Kochhar P, Hennessy E, Wolke D, Marlow N 2010 Расстройства аутистического спектра у крайне недоношенных детей. J Pediatr 156 : 525–531
PubMed Статья Google ученый
Williams JG, Brayne CE, Higgins JP 2006 Систематический обзор исследований распространенности расстройств аутистического спектра. Arch Dis Child 91 : 8–15
CAS PubMed Статья Google ученый
Робинс Д.Л., Фейн Д., Бартон М.Л., Грин Дж. А. 2001 Модифицированный контрольный список для выявления аутизма у малышей: начальное исследование, посвященное раннему выявлению аутизма и распространенных нарушений развития. J Autism Dev Disord 31 : 131–144
CAS PubMed Статья Google ученый
Лимперопулос С., Бассан Х., Салливан Н. Р., Соул Дж. С., Робертсон Р. Л., Мур М., Рингер С. А., Вольпе Дж., Дю Плесси А. Дж. 2008 г. Положительный скрининг на аутизм у недоношенных детей: распространенность и факторы риска. Педиатрия 121 : 758–765
PubMed PubMed Central Статья Google ученый
Kuban KC, O’Shea TM, Allred EN, Tager-Flusberg H, Goldstein DJ, Leviton A 2009 г. Положительный скрининг по Модифицированному контрольному списку для выявления аутизма у малышей (M-CHAT) у новорожденных с крайне низким гестационным возрастом. J Pediatr 154 : 535–540
Положительный скрининг по Модифицированному контрольному списку для выявления аутизма у малышей (M-CHAT) у новорожденных с крайне низким гестационным возрастом. J Pediatr 154 : 535–540
PubMed PubMed Central Статья Google ученый
Джонсон С., Марлоу Н. 2009 Положительные результаты скрининга по модифицированному контрольному списку для выявления аутизма у детей ясельного возраста: последствия для очень недоношенных групп населения. J Pediatr 154 : 478–480
PubMed Статья Google ученый
Раттер М., Бейли А., Болтон П., ЛеКутер А. 1994 Аутизм и известные заболевания: миф и субстанция. J Детская психическая психиатрия 35 : 311–322
CAS PubMed Статья Google ученый
Раттер М., Андерсен-Вуд Л., Беккет С., Бреденкамп Д., Касл Дж., Гротус С., Креппнер Дж., Кивени Л., лорд К., О’Коннор Т. Г. 1999 Квазиаутистические паттерны после тяжелой ранней глобальной нужды. Группа изучения английского и румынского усыновителей (ERA). J Детская психическая психиатрия 40 : 537–549
CAS PubMed Статья Google ученый
Kreppner JM, Rutter M, Beckett C, Castle J, Colvert E, Groothues C, Hawkins A, O’Connor TG, Stevens S, Sonuga-Barke EJ 2007 Нормальность и нарушения после глубокой ранней институциональной депривации: продольный наблюдение в раннем подростковом возрасте. Dev Psychol 43 : 931–946
PubMed Статья Google ученый
Ананд К.Дж., Scalzo FM 2000 Может ли неблагоприятный неонатальный опыт повлиять на развитие мозга и последующее поведение ?. Биол. Новорожденные 77 : 69–82
CAS PubMed Статья Google ученый
Сайгал С., Пинелли Дж., Холт Л., Ким М.М., Бойл М. 2003 Психопатология и социальные компетенции подростков с чрезвычайно низкой массой тела при рождении. Педиатрия 111 : 969–975
PubMed Статья Google ученый
Бэйлесс С.Дж., Пит-тен Кейт И.М., Стивенсон Дж. 2008. Трудности поведения и когнитивные функции у детей, родившихся очень недоношенными. Int J Behav Dev 32 : 199–206
Статья Google ученый
Costello EJ, Pine DS, Hammen C, March JS, Plotsky PM, Weissman MM, Biederman J, Goldsmith HH, Kaufman J, Lewinsohn PM, Hellander M, Hoagwood K, Koretz DS, Nelson CA, Leckman JF 2002 Развитие и естественное течение расстройств настроения. Biol Psychiatry 52 : 529–542
PubMed Статья Google ученый
Мостер Д., Терье Р., Маркестад Т. 2008. Долгосрочные медицинские и социальные последствия преждевременных родов. N Engl J Med 359 : 262–273
CAS PubMed Статья Google ученый
Lindström K, Lindblad F, Hjern A 2009 Психиатрическая заболеваемость недоношенных подростков и молодых людей: шведское национальное когортное исследование. Педиатрия 123 : e47 – e53
Педиатрия 123 : e47 – e53
PubMed Статья Google ученый
Strang-Karlsson S, Räikkönen K, Pesonen AK, Kajantie E, Paavonen EJ, Lahti J, Hovi P, Heinonen K, Järvenpää AL, Eriksson JG, Andersson S 2008 Очень низкий вес при рождении и поведенческие симптомы дефицита внимания Расстройство гиперактивности в молодом возрасте: Хельсинкское исследование взрослых с очень низкой массой тела при рождении. Am J Psychiatry 165 : 1345–1353
PubMed Статья Google ученый
Hack M, Youngstrom EA, Cartar L, Schluchter M, Taylor HG, Flannery D, Klein N, Borawski E 2004 Поведенческие исходы и доказательства психопатологии среди младенцев с очень низкой массой тела при рождении в возрасте 20 лет. Педиатрия 114 : 932–940
Педиатрия 114 : 932–940
PubMed PubMed Central Статья Google ученый
Сайгал С., Стоскопф Б., Штрайнер Д.Л., Бойл М., Пинелли Дж., Панет Н., Годдирис Дж. 2006 Переход младенцев с крайне низкой массой тела при рождении из подросткового возраста в юношеский возраст. Сравнение с нормальным контролем веса при рождении. JAMA 295 : 667–675
CAS PubMed Статья Google ученый
Hack M, Flannery D, Schluchter M, Cartar L, Borawski E, Klein N 2002 Результаты в молодом возрасте для младенцев с очень низкой массой тела при рождении. N Engl J Med 346 : 149–157
PubMed Статья Google ученый
Недоношенность: основы практики, история болезни, патофизиология
Ballard JL, Khoury JC, Wedig K, Wang L, Eilers-Walsman BL, Lipp R.Новая оценка Балларда, расширенная за счет включения крайне недоношенных детей. J Педиатр . 1991 Сентябрь, 119 (3): 417-23. [Медлайн].
Каммингс Дж. Дж., Полин Р.А., Комитет по плодам и новорожденным. Ориентация на кислород у младенцев с крайне низкой массой тела при рождении. Педиатрия . 2016 августа 138 (2): [Medline]. [Полный текст].
Всемирная организация здравоохранения. Безопасное материнство. Тепловая защита новорожденного: практическое руководство . Женева, Швейцария: Всемирная организация здравоохранения; 1997 г.[Полный текст].
Stritzke A, Thomas S, Amin H, Fusch C, Lodha A. Почечные последствия преждевременных родов. Педиатр Мол Cell . 2017 декабрь 4 (1): 2. [Медлайн].
Рудж М.В., Кальдерон И.М., Рамос М.Д., Аббаде Дж.Ф., Руголо Л.М. Перинатальный исход беременностей, осложненных диабетом, и ежедневной гипергликемией матери, не связанной с диабетом. Ретроспективный 10-летний анализ. Гинеколь Обстет Инвест . 2000. 50 (2): 108-12. [Медлайн].
Sibai BM, Caritis S, Hauth J, Lindheimer M, VanDorsten JP, MacPherson C и др. Риски преэклампсии и неблагоприятных исходов у новорожденных у женщин с прегестационным сахарным диабетом. Сеть отделений материнско-фетальной медицины Национального института детского здоровья и развития человека. Am J Obstet Gynecol . 2000 Февраль 182 (2): 364-9. [Медлайн].
Фриц МА. Лечение бесплодия и эпидемия многоплодной беременности: слишком много хорошего. Современная акушерская гинекология. Доступно по адресу http://con Contemporaryobgyn.modernmedicine.com/con Contemporary-obgyn/news/clinical/obstetrics-gynecology-womens-health/infertility-treatment-and-multi. 1 сентября 2002 г .; Доступ: 1 июля 2015 г.
Boulet SL, Schieve LA, Nannini A, et al. Перинатальные исходы родов близнецов, зачатых с использованием технологии вспомогательной репродукции: популяционное исследование. Репродукция Человека . 2008 23 августа (8): 1941-8. [Медлайн].
Зиаде С.М. Исход тройной беременности по сравнению с двойней. Гинеколь Обстет Инвест . 2000. 50 (2): 96-9. [Медлайн].
Исход тройной беременности по сравнению с двойней. Гинеколь Обстет Инвест . 2000. 50 (2): 96-9. [Медлайн].
Olausson PO, Cnattingius S, Haglund B. Подростковая беременность и риск поздней внутриутробной и младенческой смертности. Br J Obstet Gynaecol . 1999 Февраль 106 (2): 116-21. [Медлайн].
Андрес Р.Л., День MC. Перинатальные осложнения, связанные с употреблением табака матерью. Семин Неонатол . 2000 5 августа (3): 231-41. [Медлайн].
Suzuki K, Tanaka T, Kondo N, Minai J, Sato M, Yamagata Z. Является ли курение матери на ранних сроках беременности фактором риска для всех младенцев с низкой массой тела при рождении ?. J Эпидемиол . 2008. 18 (3): 89-96. [Медлайн].
Metz TD, Allshouse AA, Hogue CJ, et al. Употребление марихуаны матерями, неблагоприятные исходы беременности и неонатальная заболеваемость. Am J Obstet Gynecol . 2017 Октябрь.217 (4): 478.e1-478.e8. [Медлайн].
Употребление марихуаны матерями, неблагоприятные исходы беременности и неонатальная заболеваемость. Am J Obstet Gynecol . 2017 Октябрь.217 (4): 478.e1-478.e8. [Медлайн].
Кризи Р.К., Гаммер Б.А., Лиггинс Г.С. Система прогнозирования самопроизвольных преждевременных родов. Акушерский гинекол . 1980 июн. 55 (6): 692-5. [Медлайн].
Кент А.Л., Райт И.М., Абдель-Латиф М.Э., Группа аудита отделений интенсивной терапии новорожденных на территории Нового Южного Уэльса и Австралийской столицы. Смертность и неблагоприятные неврологические исходы выше у недоношенных новорожденных мужского пола. Педиатрия . 2012 Янв.129 (1): 124-31. [Медлайн].
Робертс Дж., Андерсон П.Дж., Де Лука К., Дойл Л.В., для Группы по совместному изучению младенцев Виктории. Изменения в исходах нервного развития в возрасте восьми лет в географических когортах детей, родившихся в гестационном возрасте 22–27 недель в 1990-е годы. Arch Dis Child Fetal Neonatal Ed . 2010 Март 95 (2): F90-4. [Медлайн].
Arch Dis Child Fetal Neonatal Ed . 2010 Март 95 (2): F90-4. [Медлайн].
Карло В.А., Макдональд С.А., Фанарофф А.А. и др., Для Сети неонатальных исследований Национального института здоровья детей и человеческого развития им. Юнис Кеннеди Шрайвер.Связь антенатальных кортикостероидов со смертностью и исходами нервного развития среди младенцев, родившихся на сроке от 22 до 25 недель. ЯМА . 2011, 7 декабря. 306 (21): 2348-58. [Медлайн].
Вентолини Г., Нейгер Р., Мэтьюз Л., Адрагна Н., Белкастро М. Частота респираторных расстройств у новорожденных, рожденных между 34 и 36 неделями беременности, после воздействия антенатальных кортикостероидов на сроках от 24 до 34 недель. Ам Дж. Перинатол . 2008 фев.25 (2): 79-83. [Медлайн].
Finer NN, Horbar JD, Carpenter JH. Сердечно-легочная реанимация новорожденного с очень низкой массой тела: опыт Оксфордской сети штата Вермонт. Педиатрия . 1999 сентябрь 104 (3 п.1): 428-34. [Медлайн].
Педиатрия . 1999 сентябрь 104 (3 п.1): 428-34. [Медлайн].
Бартон Л., Ходжман Дж. Э., Павлова З. Причины смерти ребенка с крайне низкой массой тела при рождении. Педиатрия . 1999 Февраль 103 (2): 446-51. [Медлайн].
Dees E, Lin H, Cotton RB, Graham TP, Dodd DA.Исход недоношенных детей с врожденными пороками сердца. J Педиатр . 2000 ноябрь 137 (5): 653-9. [Медлайн].
Робертсон CM, Ховарт TM, Борк Д.Л., Дину И.А. Постоянная двусторонняя сенсорная и нервная потеря слуха у детей после неонатальной интенсивной терапии из-за крайней недоношенности: 30-летнее исследование. Педиатрия . 2009 Май. 123 (5): e797-807. [Медлайн].
Вернер Э.Ф., Хан С.С., Савиц Д.А., Голдшор М., Липкинд ХС.Результаты для здоровья влагалищных по сравнению с кесаревым сечением у правильно выросших недоношенных новорожденных. Акушерский гинекол . 2013 июнь 121 (6): 1195-200. [Медлайн].
Акушерский гинекол . 2013 июнь 121 (6): 1195-200. [Медлайн].
Питтман Г. Роды более безопасны для многих недоношенных: исследование. Информация о здоровье Reuters. Доступно на http://www.medscape.com/viewarticle/803871. 8 мая 2013 г .; Дата обращения: 5 июня 2013 г.
Dubowitz LM, Dubowitz V, Goldberg C. Клиническая оценка гестационного возраста новорожденного. J Педиатр . 1970 июл.77 (1): 1-10. [Медлайн].
Hittner HM, Hirsch NJ, Rudolph AJ. Оценка гестационного возраста путем осмотра передней сосудистой капсулы хрусталика. J Педиатр . 1977 Сентябрь 91 (3): 455-8. [Медлайн].
Конде-Агудело А., Ромеро Р. Тест цервикального фосфорилированного белка-1, связывающего инсулиноподобный фактор роста, для прогнозирования преждевременных родов: систематический обзор и метаанализ. Am J Obstet Gynecol .2016 Январь 214 (1): 57-73. [Медлайн].
Am J Obstet Gynecol .2016 Январь 214 (1): 57-73. [Медлайн].
Конде-Агудело А., Ромеро Р. Прогностическая точность изменений трансвагинальной сонографической длины шейки матки с течением времени при преждевременных родах: систематический обзор и метаанализ. Am J Obstet Gynecol . 2015 Декабрь 213 (6): 789-801. [Медлайн].
Хаммлер Х., Фукс Х., Шмид М. Автоматическая корректировка вдыхаемой фракции кислорода во избежание гипоксемии и гипероксемии у новорожденных — систематический обзор клинических исследований. Клинский Падиатр . 2014 Июль 226 (4): 204-10. [Медлайн].
Waitz M, Schmid MB, Fuchs H, Mendler MR, Dreyhaupt J, Hummler HD. Влияние автоматической регулировки вдыхаемого кислорода на колебания оксигенации артериальной и регионарной церебральной ткани у недоношенных новорожденных с частой десатурацией. J Педиатр . 2015 Февраль 166 (2): 240-4.e1. [Медлайн].
J Педиатр . 2015 Февраль 166 (2): 240-4.e1. [Медлайн].
van Kaam AH, Hummler HD, Wilinska M, et al. Сравнение автоматического и ручного контроля кислорода с различными целями насыщения и режимами респираторной поддержки у недоношенных детей. J Педиатр . 2015 Сентябрь 167 (3): 545-50.e1-2. [Медлайн].
Van Zanten HA, Kuypers KLAM, Stenson BJ, Bachman TE, Pauws SC, Te Pas AB. Влияние внедрения автоматизированного контроля кислорода на сатурацию кислорода у недоношенных детей. Arch Dis Child Fetal Neonatal Ed . 2017 сентябрь 102 (5): F395-9. [Медлайн].
Лал М., Тин В., Синха С. Автоматизированный контроль вдыхаемого кислорода у недоношенных детей, находящихся на ИВЛ: перекрестное физиологическое исследование. Акта Педиатр . 2015 ноябрь 104 (11): 1084-9. [Медлайн].
Плоттье Г.К., Уилер К.И., Али С.К. и др. Клиническая оценка нового адаптивного алгоритма автоматического контроля кислородной терапии у недоношенных новорожденных при неинвазивной респираторной поддержке. Arch Dis Child Fetal Neonatal Ed . 2017 Январь 102 (1): F37-F43. [Медлайн].
[Рекомендации] Старк А.Р., для Комитета Американской академии педиатрии по вопросам плода и новорожденных. Уровни неонатальной помощи. Педиатрия . 2004 ноябрь 114 (5): 1341-7. [Медлайн]. [Полный текст].
Fuchs H, Lindner W, Leiprecht A, Mendler MR, Hummler HD. Предикторы ранней неэффективности назальной СИПАП и влияние различных критериев интубации на частоту искусственной вентиляции легких у недоношенных детей Arch Dis Child Fetal Neonatal Ed .2011 сентябрь 96 (5): F343-7. [Медлайн].
Предикторы ранней неэффективности назальной СИПАП и влияние различных критериев интубации на частоту искусственной вентиляции легких у недоношенных детей Arch Dis Child Fetal Neonatal Ed .2011 сентябрь 96 (5): F343-7. [Медлайн].
Мэнли Б.Дж., Оуэн Л.С., Дойл Л.В. и др. Назальные канюли с высоким потоком для очень недоношенных детей после экстубации. N Engl J Med . 10 октября 2013 г. 369 (15): 1425-33. [Медлайн].
Американская академия педиатрии, Комитет по вопросам плода и новорожденных. Респираторная поддержка у недоношенных новорожденных при рождении. Педиатрия . 2014 января 133 (1): 171-4. [Медлайн]. [Полный текст].
Фокс С.AAP поддерживает CPAP плюс селективные поверхностно-активные вещества в недоношенных условиях. Медицинские новости Medscape. Доступно на http://www.medscape. com/viewarticle/818416. 30 декабря 2013 г .; Доступ: 5 января 2014 г.
com/viewarticle/818416. 30 декабря 2013 г .; Доступ: 5 января 2014 г.
DeMauro SB, Дуглас Э., Карп К. и др. Улучшение управления родильным отделением для очень недоношенных детей. Педиатрия . 2013 Октябрь 132 (4): e1018-25. [Медлайн].
Fox S. Рекомендации по родильному отделению улучшают результаты для недоношенных. Медицинские новости Medscape.Доступно на http://www.medscape.com/viewarticle/811032. 16 сентября 2013 г .; Доступ: 23 сентября 2013 г.
Engmann C, Wall S, Darmstadt G, Valsangkar B, Claeson M, для участников Стамбульской встречи по ускорению KMC. Консенсус об ускорении ухода за матерями-кенгуру. Ланцет . 2013 30 ноября. 382 (9907): e26-7. [Медлайн].
Элиаким А., Литмановиц И., Немет Д. Роль физических упражнений в профилактике и лечении остеопении недоношенных: обновленная информация. Упражнение для педиатра . 2017.10.10.1-6. [Медлайн].
Упражнение для педиатра . 2017.10.10.1-6. [Медлайн].
Чжан Р., Бо Т., Шен Л., Ло С., Ли Дж. Влияние дексаметазона на интеллект и слух у недоношенных детей: метаанализ. Восстановление нейронной регенерации . 2014 15 марта. 9 (6): 637-45. [Медлайн]. [Полный текст].
Капоне К., Шрирам С., Паттон Т. и др. Влияние хрома на толерантность к глюкозе у младенцев, получающих терапию парентеральным питанием. Нутр Клин Практик .1 июня 2017 г. 884533617711162. [Medline].
Капур В., Гловер Р., Мальвия М.Н. Альтернативные липидные эмульсии по сравнению с липидными эмульсиями на основе чистого соевого масла для недоношенных детей, находящихся на парентеральном вскармливании. Кокрановская база данных Syst Rev . 2015, 2 декабря: CD009172. [Медлайн].
Hand L. Рекомендации: Недоношенным детям требуется добавка витамина D. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/803253. 29 апреля 2013 г .; Доступ: 9 мая 2013 г.
Ohls RK, Christensen RD, Kamath-Rayne BD, et al. Рандомизированное, замаскированное, плацебо-контролируемое исследование дарбэпоэтина альфа у недоношенных детей. Педиатрия . 2013 июл.132 (1): e119-27. [Медлайн].
Рука L.Дарбэпоэтин снижает потребность в переливании крови у недоношенных детей. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/806369. 17 июня 2013 г .; Дата обращения: 24 июня 2013 г.
17 июня 2013 г .; Дата обращения: 24 июня 2013 г.
Фон Кохорн I, Эренкранц, РА. Анемия у недоношенного ребенка: эритропоэтин против переливания эритроцитов — все не так просто. Клин Перинатол . 2009 марта. 36 (1): 111-23. [Медлайн].
Аллен М.С., Александр Г.Р., Томпкинс М.Э., Халси ТК. Расовые различия во временных изменениях жизнеспособности и выживаемости новорожденных по гестационному возрасту. Педиатр перинат эпидемиологии . 2000 апреля, 14 (2): 152-8. [Медлайн].
Алме AM, Mulhern ML, Hejkal TW, et al. Исход ретинопатии у недоношенных пациентов после принятия пересмотренных показаний к лечению. BMC Офтальмол . 2008 13 ноября, 8:23. [Медлайн].
Ананд К.Дж., Холл Р.В., Десаи Н. и др., Для группы исследователей испытаний NEOPAIN. Эффекты морфиновой анальгезии у недоношенных новорожденных, находящихся на ИВЛ: основные исходы рандомизированного исследования NEOPAIN. Ланцет . 2004 22 мая. 363 (9422): 1673-82. [Медлайн].
Эффекты морфиновой анальгезии у недоношенных новорожденных, находящихся на ИВЛ: основные исходы рандомизированного исследования NEOPAIN. Ланцет . 2004 22 мая. 363 (9422): 1673-82. [Медлайн].
Barrington KJ, Finer NN. Оксид азота вдыхаемый при дыхательной недостаточности у недоношенных детей. Кокрановская база данных Syst Rev . 2006 25 января 25: CD000509. [Медлайн].
Бекерман К.П. Лечение ВИЧ-1-инфицированных женщин ингибиторами протеазы может защитить от крайней недоношенности и очень низкой массы тела при рождении. Дж. Заразить Дис . 2007 октября 15, 196 (8): 1270-1; Ответ автора 1271.[Медлайн].
Bell EF. Профилактика некротического энтероколита: что работает и насколько безопасно ?. Педиатрия . 2005 Январь 115 (1): 173-4. [Медлайн].
Bernstein IM, Horbar JD, Badger GJ, Ohlsson A, Golan A. Заболеваемость и смертность среди новорожденных с очень низкой массой тела при рождении с задержкой внутриутробного развития.Оксфордская сеть штата Вермонт. Am J Obstet Gynecol . 2000, январь 182 (1, часть 1): 198-206. [Медлайн].
Бхандари В., Бергквист Л.Л., Кронсберг С.С., Бартон Б.А., Ананд К.Дж., для группы исследователей испытаний NEOPAIN. Введение морфина и краткосрочные легочные исходы у недоношенных новорожденных, находящихся на ИВЛ. Педиатрия . 2005 августа 116 (2): 352-9. [Медлайн].
Borna S, Saeidi FM. Целекоксиб в сравнении с сульфатом магния для остановки преждевременных родов: рандомизированное исследование. J Obstet Gynaecol Res . 2007 Октябрь 33 (5): 631-4. [Медлайн].
J Obstet Gynaecol Res . 2007 Октябрь 33 (5): 631-4. [Медлайн].
Чизвик М. Младенцы пограничной жизнеспособности: этические и клинические соображения. Мед для новорожденных и новорожденных . 2008 13 февраля (1): 8-15. [Медлайн].
Кларк П., Митчелл С.Дж., Винн Р. и др. Профилактика витамином К для недоношенных детей: рандомизированное контролируемое исследование 3 схем. Педиатрия . 2006 декабрь 118 (6): e1657-66. [Медлайн].
Коул Ч.Профилактика недоношенности: можем ли мы сделать это в Америке ?. Педиатрия . 1985 августа 76 (2): 310-2. [Медлайн].
Коттер А.М., Гарсия АГ, Датели М.Л., Люк Б., О’Салливан М.Дж. Связана ли антиретровирусная терапия во время беременности с повышенным риском преждевременных родов, низкой массы тела при рождении или мертворождения? Дж./103772259-56a771025f9b58b7d0ea874f.jpg) Заразить Дис . 2006 1 мая. 193 (9): 1195-201. [Медлайн].
Заразить Дис . 2006 1 мая. 193 (9): 1195-201. [Медлайн].
Crowther CA, Haslam RR, Hiller JE, Doyle LW, Robinson JS, для совместной австралийской группы исследования повторных доз стероидов (ACTORDS).Неонатальный респираторный дистресс-синдром после многократного приема антенатальных кортикостероидов: рандомизированное контролируемое исследование. Ланцет . 2006 г. 10 июня. 367 (9526): 1913-9. [Медлайн].
Дорон М.В., Венесс-Михан К.А., Марголис Л.Х., Холоман Е.М., Стайлз А.Д. Решения по реанимации в родильных отделениях для крайне недоношенных детей. Педиатрия . 1998 сентябрь 102 (3 п.1): 574-82. [Медлайн].
Дойл Л.В., Дэвис П.Г., Морли С.Дж., Макфи А., Карлин Дж. Б. для исследователей исследования DART.Результат исследования DART для младенцев в возрасте 2 лет: многоцентровое международное рандомизированное контролируемое исследование низких доз дексаметазона. Педиатрия . 2007 Апрель, 119 (4): 716-21. [Медлайн].
Педиатрия . 2007 Апрель, 119 (4): 716-21. [Медлайн].
Дойл Л.В., Халлидей Х.Л., Эренкранц Р.А., Дэвис П.Г., Синклер Дж.С. Влияние постнатальных системных кортикостероидов на смертность и церебральный паралич у недоношенных детей: изменение эффекта в зависимости от риска хронического заболевания легких. Педиатрия . 2005 Март 115 (3): 655-61.[Медлайн].
Durnwald CP, Walker H, Lundy JC, Iams JD. Частота повторных преждевременных родов в акушерском анамнезе и длине шейки матки. Am J Obstet Gynecol . 2005 сентябрь 193 (3, часть 2): 1170-4. [Медлайн].
Эль-Метвалли Д., Вор Б., Такер Р. Выживаемость и неонатальная заболеваемость на пределе жизнеспособности в середине 1990-х годов: от 22 до 25 недель. J Педиатр . 2000 ноябрь 137 (5): 616-22. [Медлайн].
Fanaroff AA, Stoll BJ, Wright LL, et al, для сети исследований новорожденных NICHD. Тенденции неонатальной заболеваемости и смертности младенцев с очень низкой массой тела при рождении. Am J Obstet Gynecol . 2007 февраль 196 (2): 147.e1-8. [Медлайн].
Foix-L’Helias L, Marret S, Ancel PY и др. Для исследовательской группы EPIPAGE.Влияние использования антенатальных кортикостероидов на смертность, церебральные поражения и 5-летние исходы нервного развития у очень недоношенных детей: когортное исследование EPIPAGE. БЖОГ . 2008, январь, 115 (2): 275-82. [Медлайн].
Грейси К., Талбот Д., Ланкфорд Р., Додж П.Набор инструментов для семейного обучения. Назальная канюля домашняя кислородная. Adv Неонатальная помощь . 2003 апр. 3 (2): 99-101. [Медлайн].
Groh-Wargo S, Hovasi Cox J, Thompson M. Кормление новорожденных из группы высокого риска . 3-е изд. Лос-Анджелес, Калифорния: Тейлор Трейд Паблишинг; 2000.
Гросс С.Дж., Анбар Р.Д., Меттельман ББ. Наблюдение в течение 15 лет за недоношенными новорожденными в рамках контролируемого исследования умеренно раннего применения дексаметазона для профилактики хронических заболеваний легких. Педиатрия . 2005 Март 115 (3): 681-7. [Медлайн].
2005 Март 115 (3): 681-7. [Медлайн].
Hallenberger A, Poets CF, Horn W., Seyfang A, Urschitz MS, для исследовательской группы CLAC. Автоматический контроль кислорода (CLAC) у недоношенных новорожденных: рандомизированное контролируемое исследование. Педиатрия . 2014 февраль 133 (2): e379-85. [Медлайн].
Халлидей Х.Л., Эренкранц Р.А., Дойл Л.В. Ранний (Cochrane Database Syst Rev . 21 января 2009 г .: CD001146. [Medline].
Хеллгрен К., Хеллстрем А., Якобсон Л., Флодмарк О., Уодсби М., Мартин Л.Визуальные и церебральные последствия очень низкой массы тела при рождении у подростков. Arch Dis Child Fetal Neonatal Ed . 2007 июл.92 (4): F259-64. [Медлайн].
Hodnett ED, Fredericks S, Weston J. Поддержка во время беременности для женщин с повышенным риском рождения детей с низкой массой тела. Кокрановская база данных Syst Rev . 16 июня 2010 г. 8 (6): CD000198. [Медлайн].
Кокрановская база данных Syst Rev . 16 июня 2010 г. 8 (6): CD000198. [Медлайн].
Холдитч-Дэвис Д., Меррилл П., Шварц Т., Шер М. Предикторы хрипов у недоношенных детей. J Obstet Gynecol Neonatal Nurs . 2008 май-июнь. 37 (3): 262-73. [Медлайн].
Horbar JD, Badger GJ, Carpenter JH и др. Для членов Оксфордской сети штата Вермонт. Тенденции смертности и заболеваемости младенцев с очень низкой массой тела при рождении, 1991–1999 годы. Педиатрия . 2002 июль 110 (1 п.1): 143-51. [Медлайн].
Хаксли Р., Оуэн К.Г., Whincup PH и др. Является ли масса тела при рождении фактором риска ишемической болезни сердца в более позднем возрасте? Ам Дж. Клин Нутр . 2007 май. 85 (5): 1244-50. [Медлайн].
Джонстон С.С., Стивенс Б. , Пинелли Дж. И др. Уход за кенгуру эффективен в уменьшении болевой реакции у недоношенных новорожденных. Арх Педиатр Адолеск Мед . 2003 ноябрь 157 (11): 1084-8. [Медлайн].
, Пинелли Дж. И др. Уход за кенгуру эффективен в уменьшении болевой реакции у недоношенных новорожденных. Арх Педиатр Адолеск Мед . 2003 ноябрь 157 (11): 1084-8. [Медлайн].
Juul SE, McPherson RJ, Bauer LA, Ledbetter KJ, Gleason CA, Mayock DE. Фаза I / II исследования высоких доз эритропоэтина у младенцев с крайне низкой массой тела при рождении: фармакокинетика и безопасность. Педиатрия . 2008 августа 122 (2): 383-91. [Медлайн].
Клаус MH, Fanaroff AA. Уход за новорожденными из группы высокого риска . 5-е изд. Филадельфия, Пенсильвания: У. Б. Сондерс; 2001.
Крайбилл RU. Этические вопросы ухода за младенцами с крайне низкой массой тела при рождении. Семин Перинатол . 1998 Июнь 22 (3): 207-15. [Медлайн].
Кульмала Т. , Ваахтера М., Ндеха М. и др. Значение преждевременных родов для пери- и неонатальной смертности в сельских районах Малави. Педиатр перинат эпидемиологии . 2000 июля. 14 (3): 219-26. [Медлайн].
, Ваахтера М., Ндеха М. и др. Значение преждевременных родов для пери- и неонатальной смертности в сельских районах Малави. Педиатр перинат эпидемиологии . 2000 июля. 14 (3): 219-26. [Медлайн].
Larsson PG, Fahraeus L, Carlsson B, Jakobsson T, Forsum U, для группы изучения недоношенных детей Юго-восточного региона здравоохранения Швеции. Поздний выкидыш и преждевременные роды после лечения клиндамицином: рандомизированное исследование согласия по Зелену. БЖОГ . 2006 июн.113 (6): 629-37. [Медлайн].
Lin HC, Su BH, Chen AC, et al. Пероральные пробиотики снижают частоту и тяжесть некротического энтероколита у младенцев с очень низкой массой тела при рождении. Педиатрия . 2005 Январь 115 (1): 1-4. [Медлайн].
Lindstrom K, Winbladh B, Haglund B, Hjern A. Недоношенные дети в молодом возрасте: шведское национальное когортное исследование. Педиатрия . 2007 июл.120 (1): 70-7. [Медлайн].
Педиатрия . 2007 июл.120 (1): 70-7. [Медлайн].
Linhart Y, Bashiri A, Maymon E, et al. Врожденные аномалии являются независимым фактором риска неонатальной заболеваемости и перинатальной смертности при преждевременных родах. евро J Obstet Gynecol Reprod Biol .2000 Май. 90 (1): 43-9. [Медлайн].
Lund C, Kuller J, Lane A, Lott JW, Raines DA. Уход за кожей новорожденных: научная основа для практики. Неонатальная сеть . 1999 июн. 18 (4): 15-27. [Медлайн].
Maguire CM, Veen S, Sprij AJ, Le Cessie S, Wit JM, Walther FJ и др. Влияние базовой медицинской помощи на неонатальную заболеваемость, нейромоторное развитие и рост доношенных детей, родившихся в педиатрической клинике . 2008 фев.121 (2): e239-45. [Медлайн].
Mahomed K, Bhutta Z, Middleton P. Добавка цинка для улучшения результатов беременности и младенчества. Кокрановская база данных Syst Rev . 18 апреля 2007 г. 2: CD000230. [Медлайн].
Добавка цинка для улучшения результатов беременности и младенчества. Кокрановская база данных Syst Rev . 18 апреля 2007 г. 2: CD000230. [Медлайн].
Malloy MH, Freeman DH. Смертность от респираторного дистресс-синдрома в США, 1987–1995 гг. J Perinatol . 2000 окт-нояб. 20 (7): 414-20. [Медлайн].
Biniwale M, Weiner A, Sardesai S, Cayabyab R, Barton L, Ramanathan R.Ранняя послеродовая прибавка в весе как предиктор развития ретинопатии недоношенных. J Matern Fetal Neonatal Med . 2017 1. 1-5 октября. [Медлайн].
Marret S, Marpeau L, Zupan-Simunek V, Eurin D, Leveque C, Hellot MF и др. Сульфат магния, назначаемый перед преждевременными родами для защиты мозга младенца: рандомизированное контролируемое исследование PREMAG *. БЖОГ . 2007 Март 114 (3): 310-8. [Медлайн].
Мерфи С.Л., Мэтьюз Т.Дж., Мартин Дж.А., Минковиц С.С., Стробино Д.М. Годовая сводка естественного движения населения: 2013-2014 гг. Педиатрия . 2017 июн.139 (6): 788-801. [Медлайн].
McCall EM, Alderdice FA, Halliday HL, Jenkins JG, Vohra S. Вмешательства для предотвращения переохлаждения при рождении у недоношенных и / или новорожденных с низкой массой тела. Кокрановская база данных Syst Rev .23 января 2008 г. 1: CD004210. [Медлайн].
Camp M, Chang DC, Zhang Y, et al. Факторы плотности поставщиков медицинских услуг и медицинских учреждений, а также их связь с распространенностью педиатрического перфорированного аппендицита в округах США. Арк Сург . 2010 декабрь 145 (12): 1139-44. [Медлайн].
Арк Сург . 2010 декабрь 145 (12): 1139-44. [Медлайн].
Mercer B, Milluzzi C, Collin M. Периодические роды на сроке от 20 до 26 недель: непосредственные причины, предыдущий акушерский анамнез и риск рецидива. Am J Obstet Gynecol .2005 сентябрь 193 (3 п. 2): 1175-80. [Медлайн].
Mestan KK, Marks JD, Hecox K, Huo D, Schreiber MD. Результаты неврологического развития недоношенных детей, получавших ингаляционный оксид азота. N Engl J Med . 2005 г. 7 июля. 353 (1): 23-32. [Медлайн].
Мур ML. Преждевременные роды и роды: чему мы научились за последние два десятилетия ?. J Obstet Gynecol Neonatal Nurs . 2003 сентябрь-октябрь. 32 (5): 638-49. [Медлайн].
Мураками Ю., Джайн А., Сильва Р.А., Лад Э.М., Ганди Дж., Мошфеги Д. М.Сеть Стэнфордского университета по диагностике ретинопатии недоношенных (SUNDROP): 12-месячный опыт телемедицинского скрининга. Br J Офтальмол . 2008 ноябрь 92 (11): 1456-60. [Медлайн].
М.Сеть Стэнфордского университета по диагностике ретинопатии недоношенных (SUNDROP): 12-месячный опыт телемедицинского скрининга. Br J Офтальмол . 2008 ноябрь 92 (11): 1456-60. [Медлайн].
Ohlsson A, Aher SM. Ранний эритропоэтин для предотвращения переливания эритроцитов у недоношенных и / или новорожденных с низкой массой тела. Кокрановская база данных Syst Rev . 2006, 19 июля: CD004863. [Медлайн].
Осборн Д.А., Эванс Н. Раннее увеличение объема для предотвращения заболеваемости и смертности у очень недоношенных детей. Кокрановская база данных Syst Rev . 2004. 2: CD002055. [Медлайн].
Пелтониеми О.М., Кари М.А., Таммела О. и др., Для группы исследования повторного антенатального приема бетаметазона. Рандомизированное исследование однократной повторной дозы пренатального лечения бетаметазоном при неизбежных преждевременных родах. Педиатрия . 2007 Февраль 119 (2): 290-8. [Медлайн].
Педиатрия . 2007 Февраль 119 (2): 290-8. [Медлайн].
Пул V, Искандер Дж. Безопасность вакцинации против гриппа во время беременности. Am J Obstet Gynecol .2006 апр. 194 (4): 1200; ответ автора 1201. [Medline].
Раутава Л., Лехтонен Л., Пелтола М. и др. Для ИДЕАЛЬНОЙ группы по изучению недоношенных детей. Влияние родов в больницах среднего и третичного уровня в Финляндии на смертность среди очень недоношенных детей: исследование регистрации рождений. Педиатрия . 2007, январь, 119 (1): e257-63. [Медлайн].
Райдо Л.Дж., Реу-Донлон КМ. Укладывать младенцев «обратно в сон»: можем ли мы сделать лучше? Неонатальная сеть .2005 ноябрь-декабрь. 24 (6): 9-16. [Медлайн].
Робертсон К.М., Ватт М.Дж., Ясуи Ю. Изменения в распространенности церебрального паралича у детей, родившихся очень преждевременно в рамках популяционной программы старше 30 лет./154725434-56a76f4e5f9b58b7d0ea7922.jpg) ЯМА . 2007, 27 июня. 297 (24): 2733-40. [Медлайн].
ЯМА . 2007, 27 июня. 297 (24): 2733-40. [Медлайн].
Romero R. Профилактика спонтанных преждевременных родов: роль сонографической длины шейки матки в выявлении пациентов, которым может помочь лечение прогестероном. Ультразвуковой акушерский гинеколь .2007 30 октября (5): 675-86. [Медлайн].
Schieve LA, Cohen B, Nannini A, et al, для Массачусетского консорциума по вспомогательным репродуктивным технологиям эпидемиологических исследований (MCARTER). Популяционное исследование материнских и перинатальных исходов, связанных с вспомогательными репродуктивными технологиями в Массачусетсе. Matern Child Health J . 2007 ноября 11 (6): 517-25. [Медлайн].
Schreiber MD, Gin-Mestan K, Marks JD, Huo D, Lee G, Srisuparp P.Оксид азота вдыхаемый у недоношенных детей с респираторным дистресс-синдромом. N Engl J Med . 2003 27 ноября. 349 (22): 2099-107. [Медлайн].
N Engl J Med . 2003 27 ноября. 349 (22): 2099-107. [Медлайн].
Шульте Дж., Домингес К., Сукалак Т., Боханнон Б., Фаулер М.Г., для Консорциума по педиатрическому спектру заболеваний ВИЧ. Снижение низкой массы тела при рождении и преждевременных родов среди младенцев, рожденных ВИЧ-инфицированными женщинами в эпоху увеличения использования антиретровирусных препаратов матерями: педиатрический спектр ВИЧ-заболеваний, 1989–2004 годы. Педиатрия . 2007 апр. 119 (4): e900-6. [Медлайн].
Simoes EA, Groothuis JR, Carbonell-Estrany X и др., Для группы исследования долгосрочных респираторных исходов паливизумаба. Профилактика паливизумабом, респираторно-синцитиальный вирус и последующие повторяющиеся хрипы. J Педиатр . 2007 июл. 151 (1): 34-42, 42.e1. [Медлайн].
Smith GN, Walker MC, Ohlsson A, O’Brien K, Windrim R, для Канадской группы по исследованию нитроглицерина в отношении преждевременных родов. Рандомизированное двойное слепое плацебо-контролируемое испытание трансдермального нитроглицерина при преждевременных родах. Am J Obstet Gynecol . 2007 Январь 196 (1): 37.e1-8. [Медлайн].
Рандомизированное двойное слепое плацебо-контролируемое испытание трансдермального нитроглицерина при преждевременных родах. Am J Obstet Gynecol . 2007 Январь 196 (1): 37.e1-8. [Медлайн].
Стивенс Б., Ямада Дж., Олссон А. Сахароза для обезболивания новорожденных, подвергающихся болезненным процедурам. Кокрановская база данных Syst Rev . 2004. 3: CD001069. [Медлайн].
Ступин Дж. Х., Дэвид М., Зидентопф Дж. П., Дуденхаузен Дж. В.. Экстренный серкляж в сравнении с постельным режимом при пролапсе амниотического мешка до 27 недель беременности.Ретроспективное сравнительное исследование 161 женщины. евро J Obstet Gynecol Reprod Biol . 2008 июл.139 (1): 32-7. [Медлайн].
Тайсон Дж. Э., Кеннеди КА. Трофическое вскармливание младенцев на парентеральном вскармливании. Кокрановская база данных Syst Rev . 2005 20 июля. 3: CD000504. [Медлайн].
2005 20 июля. 3: CD000504. [Медлайн].
van Wassenaer AG, Westera J, Houtzager BA, Kok JH. Десятилетнее наблюдение за детьми, рожденными в педиатрии . 2005 ноябрь 116 (5): e613-8. [Медлайн].
Ventolini G, Neiger R, Hood DL, Belcastro MR.Изменения порога тестирования зрелости легких плода и неонатальных исходов у младенцев, рожденных планово до 39 недель беременности: последствия и экономическая эффективность. Дж Перинатол . 2006 май. 26 (5): 264-7. [Медлайн].
Westrup B, Bohm B, Lagercrantz H, Stjernqvist K. Результаты дошкольного образования у детей, родившихся очень преждевременно и находящихся под присмотром в соответствии с Программой индивидуального ухода и оценки новорожденных (NIDCAP). Акта Педиатр .2004 апр. 93 (4): 498-507. [Медлайн].
Stone WL, Shah D, Hollinger SM. Ретинопатия недоношенных: неонатальная болезнь, вызванная окислительным стрессом. Front Biosci (Landmark Ed) . 2016 г. 1. 21: 165-77. [Медлайн].
Росс Г.С., Форан Л.М., Барбот Б., Соссин К.М., Перлман Дж.Использование кластерного анализа для получения нового представления о развитии недоношенных детей с очень низкой массой тела при рождении (VLBW). Ранний Хум Дев . 2016 Январь 92: 45–9. [Медлайн].
Шарма Д. Золотые 60 минут жизни новорожденного: Часть 1: Недоношенный новорожденный. J Matern Fetal Neonatal Med . 2017 30 ноября (22): 2716-27. [Медлайн].
[Медлайн].
недоношенных детей — канал «Лучшее здоровье»
В Австралии около восьми процентов детей рождаются преждевременно (до 37 недель беременности) каждый год.Большинство недоношенных детей рождаются на сроке от 32 до 36 недель беременности, и почти все из них вырастают здоровыми детьми.
К сожалению, некоторые дети умирают в результате слишком раннего рождения, потому что их органы слишком незрелые, чтобы нормально функционировать вне матки.
Трудно предсказать, какие беременности закончатся преждевременно. Чаще всего конкретная причина преждевременных родов не обнаруживается. Мы знаем о нескольких факторах риска, но механизмы преждевременных родов остаются загадкой, поэтому их трудно предотвратить.
Факторы риска преждевременных родов
Некоторые причины преждевременных родов остаются неизвестными. Однако есть несколько факторов риска для матери, в том числе:- Высокое кровяное давление
- Диабет
- Тяжелая болезнь
- Курение
- Беременность двойней или многоплодием
- Предыдущие преждевременные роды.

Отсрочка преждевременных родов
Если у матери преждевременные роды, иногда роды могут быть отложены с помощью определенных методов лечения. Пока ребенок растет нормально и плацента работает должным образом, каждый дополнительный день, который ребенок может провести в утробе матери, увеличивает шансы на выживание, особенно если есть время дать матери стероиды. Инъекции стероидов матери перед родами могут улучшить зрелость легких ребенка и его шансы на выживание.
Шанс на выживание недоношенных детей
Шансы на выживание зависят от степени недоношенности и веса ребенка при рождении.Считается, что доношенная беременность длится от 37 до 42 недель. Две трети младенцев, рожденных на 24 неделе беременности и поступивших в отделение интенсивной терапии новорожденных (NICU), доживают до возвращения домой. Девяносто восемь процентов младенцев, рожденных на 30 неделе беременности, выживут.
Осложнения у недоношенных детей
Как правило, в неонатальное отделение поступают младенцы, родившиеся в срок до 36 недель. Очень недоношенные дети (до 30 недель беременности) и те, кому требуется помощь с дыханием, должны проходить лечение в отделении интенсивной терапии.
Очень недоношенные дети (до 30 недель беременности) и те, кому требуется помощь с дыханием, должны проходить лечение в отделении интенсивной терапии.Более крупные недоношенные дети, у которых нет проблем с дыханием, будут находиться в специальном детском саду.
Некоторые из осложнений недоношенного ребенка могут включать:
- Заболевание легких — недоношенным детям часто требуется кислород через вентилятор или в инкубаторе, пока их легкие полностью не созреют.
- Проблемы с кормлением — недоношенные дети часто не могут сосать, и их необходимо кормить через зонд в желудок до тех пор, пока не разовьется рефлекс сосания и глотания.
- Трудности контроля температуры — «центр контроля температуры» в мозгу недоношенного ребенка еще не созрел. Поэтому о младенцах заботятся под специальными потолочными обогревателями или в закрытых инкубаторах, пока они не станут достаточно зрелыми, чтобы за ними ухаживали в обычной кроватке.
- Апноэ — это когда ребенок останавливается на короткое время.
 Дыханием управляет часть мозга, называемая респираторным центром, которая у недоношенных детей является незрелой.
Дыханием управляет часть мозга, называемая респираторным центром, которая у недоношенных детей является незрелой. - Брадикардия — снижение частоты сердечных сокращений, обычно вызванное апноэ.
- Желтуха — кожа приобретает желтый цвет из-за соединения в крови, называемого билирубином, которое разрушает эритроциты. Печень недоношенного ребенка слишком незрелая, чтобы должным образом обрабатывать билирубин, поэтому используются лампы для фототерапии.
Инвалидность для недоношенных детей
В целом, риск того, что у недоношенных детей будут тяжелые формы инвалидности, зависит от степени их недоношенности и тяжести заболевания, которое они испытали после рождения.Примерно у трети детей, рожденных в 24 недели, разовьется серьезная инвалидность, такая как умственная отсталость, церебральный паралич, слепота или глухота.
Незначительные нарушения, такие как проблемы с чтением или обучением, обычно не проявляются до школьного возраста. Младенцы, родившиеся в недоношенном возрасте, обычно не имеют долгосрочных проблем со здоровьем в результате их раннего рождения.
Куда обратиться за помощью
- Ваш врач
- Ваш акушер
- Персонал роддома
Что следует помнить
- Причины преждевременных родов до конца не изучены, поэтому их прогноз и профилактика затруднены.
- Шансы на выживание недоношенных детей зависят от степени недоношенности и их массы тела при рождении.
- Выжившие недоношенные дети подвержены риску различных форм инвалидности от легкой до тяжелой, включая нарушение зрения, задержку в развитии и трудности в обучении.
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена: Королевская женская больница
Последнее обновление:
Август 2014 г.
Контент на этом веб-сайте предоставляется только в информационных целях. Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены совета вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте.Всем пользователям настоятельно рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах. Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.

 Поэтому по возможности, хорошо бы еще до наступления беременности пролечить такие заболевания, как кольпит, вагиноз, провериться на инфекции типа хламидиоза, трихомонады, микоплазмы.
Поэтому по возможности, хорошо бы еще до наступления беременности пролечить такие заболевания, как кольпит, вагиноз, провериться на инфекции типа хламидиоза, трихомонады, микоплазмы.
 Ломоносовский пр-т, 2/62, т. 132 7492.
Ломоносовский пр-т, 2/62, т. 132 7492. 208 0026
208 0026
 Они могут иметь ритм или быть постоянными.
Они могут иметь ритм или быть постоянными. К 30 неделям они должны быть способны реагировать на разные взгляды.
К 30 неделям они должны быть способны реагировать на разные взгляды.
 Здесь можно отрегулировать температуру, чтобы ей было тепло.
Здесь можно отрегулировать температуру, чтобы ей было тепло.
 Дыханием управляет часть мозга, называемая респираторным центром, которая у недоношенных детей является незрелой.
Дыханием управляет часть мозга, называемая респираторным центром, которая у недоношенных детей является незрелой.