Дисплазия шейки матки 2 степени – лечение за 1 процедуру и БЕЗ ОПЕРАЦИИ!
 Афанасьев Максим Станиславович.
Афанасьев Максим Станиславович.
Д.м.н., профессор, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии и рака шейки и тела матки.
Дисплазия шейки матки – грозное и, увы, распространённое женское заболевание. Откройте любой гинекологический форум и вы увидите, что каждый третий вопрос о том, как лечить дисплазию и можно ли надеяться на благоприятный прогноз.
Этот материал я написал с целью развеять укоренившиеся заблуждения по поводу дисплазии шейки матки 2 степени – как избыточно оптимистичные, так и необоснованно негативные.
В своей статье я постараюсь ответить на все вопросы. Вы узнаете способы лечения дисплазии шейки матки 2 степени и опасность выжидательной тактики применительно к этому диагнозу. При этом я не буду призывать вас делать операцию.
Уже более 15 лет я занимаюсь патологией шейки матки, последние 8 лет практикую лечение предраковых состояний безоперационным методом фотодинамической терапии. И в своем материале подробно остановлюсь на этой новой нехирургической методике, которая позволяет вылечить дисплазию за один сеанс.
Что такое дисплазия шейки матки 1-2 степени и чем она опасна?
Дисплазия — это процесс на слизистой, при котором эпителий цервикального канала и влагалищной части шейки матки заменяется нетипичными клетками.
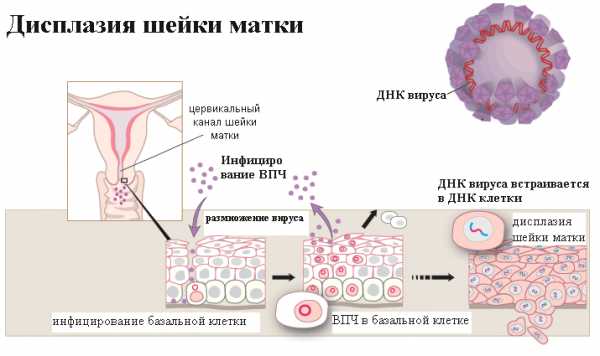
Этот процесс в 99 % случаев запускается после инфицирования папилломавирусом так называемого высокого онкогенного риска 16, 18, 31, 33, 35, 45 или 66 серотипов. ДНК вируса встраивается в ДНК клетки эпителия и вызывает в ней многочисленные негативные изменения.
Накопление повреждений приводит к прогрессированию заболевания и вызывает со временем перерождение клеток в злокачественные.
Курение, неблагоприятная наследственность, снижение иммунитета, агрессивная городская среда и другие факторы уменьшают сопротивляемость организма, облегчают вирусу его разрушительную работу и ускоряют этот процесс.
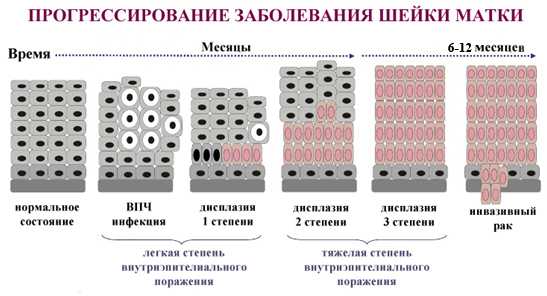
Начальные стадии этого процесса классифицируются как легкая дисплазия 1 степени. Самой тяжелой степенью дисплазии в отечественной классификации является третья.Дисплазия цервикального канала 2 степени в онкогинекологии считается средним по тяжести процессом.
По какой-то причине до сих пор эффективной считается консервативное медикаментозное лечение дисплазии второй степени иммуномодуляторами. В литературе для терапевтов-гинекологов поощряется также тактика полного отказа от лечения: в ожидании самопроизвольного выздоровления женщину рекомендуют регулярно наблюдать и держать тем самым развитие процесса под контролем.
Считается, что от момента появления первых симптомов дисплазии развитие рака шейки матки занимает 3 — 5 лет. Что дисплазия эпителия 1 2 степени в течение 1 — 2 лет никак не прогрессирует, а в 30% случаев происходит самоизлечение. Согласно данным медицинской литературы, в случае прогрессирования переход между степенями занимает от 1 года до 2. Переход от дисплазии 3 степени до инвазивного рака занимает 2-3 года.
Ничуть не умаляя достоинств иммуномодуляторов и тактики наблюдения, хочу со всей ответственностью заявить, что ситуация на сегодняшний день кардинально отличается от описываемой в учебниках. В своей практике я всё чаще наблюдаю недостоверность этих данных и значительное укорочение промежутков перехода дисплазии между стадиями.
Самое страшное последствие диспластических изменений – это рак. Наблюдение и медикаментозное лечение дисплазии 2 и 3 степени приводят к печальным последствиям. Ко мне приходят пациентки, которые регулярно наблюдаются у гинеколога по поводу дисплазии, когда неопасный на первый взгляд процесс всего за 6 месяцев переходит в инвазивный рак. В последнем случае единственное возможное лечение – полное удаление матки и яичников по жизненным показаниям и лучевая терапия.
У этого явления две причины. С одной стороны сам вирус папилломы становится все более агрессивным. С другой стороны – врачи женских консультаций не всегда адекватно оценивают тяжесть дисплазии и связанные с нею риски.
Поэтому при выделении в анализах ВПЧ 16, 18, 31, 33, 35, 45, 66 серотипов или подозрении на дисплазию я рекомендую получить консультацию узкого специалиста –
О чём говорит диагноз CIN шейки матки 1 2 степени?
В международной классификации применяются иные термины, некоторые из них прижились и у нас.
| Таблица соответствия разных классификаций неопластических заболеваний шейки матки | ||
| LSIL | CIN I | дисплазия 1 степени |
| HSIL | CIN II | дисплазия 2 степени |
| CIN III | дисплазия 3 степени рак in situ | |
| инвазивный рак | рак | инвазивный рак |
Дисплазия CIN 2 шейки матки расшифровывается как цервикальная интраэпителиальная неоплазия и означает умеренную степень поражения слизистой. CIN 3 — третью, тяжёлую степень поражения и рак ин ситу, то есть без прорастания в окружающие ткани.
Между тем в последней международной классификации 2012 года нет разделения на вторую и третью степени дисплазии. Сегодня выделяют только легкую степень LSIL и тяжелую – HSIL. LSIL (low grade squamous intraepithelial lesion) означает лёгкую дисплазию 1 степени, HSIL (high grade squamous intraepithelial lesion) соответствует дисплазии 2–3 степени.
В данной классификации дисплазия 2 и 3 объединены, так как они обладают высоким потенциалом к перерождению и требуют одинакового подхода к лечению.
Введением новой классификации медицинские круги фактически подтверждают серьезную опасность дисплазии второй степени. Международные протоколы рекомендуют при HSIL применять исключительно хирургическое иссечение и категорически не оставляют места для консервативного лечения иммуномодуляторами и пассивной тактике наблюдения.
Как диагностируется дисплазия
У заболевания отсутствуют видимые симптомы, поэтому для своевременной диагностики необходим осмотр врача-гинеколога один раз в год. Это может быть ваш участковый врач. Но ни гинекологический мазок, ни УЗИ не помогают в выявлении предраковых заболеваний шейки матки. Запомните стандартный международный алгоритм:
- Цитология – исследование соскоба с шейки матки методом жидкостного цитологического исследования.
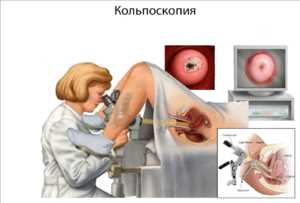
- Кольпоскопия – осмотр шейки матки под микроскопом.
- Биопсия шейки матки и гистологическое исследование биопата (гистология, или патоморфологическое исследование).
- Новый метод диагностики патологических изменений на шейке матки – флюоресцентная диагностика.
Если диагноз «дисплазия эпителия 1 2 степени» подтверждается, то с этого самого момента вы должны начать посещать онкогинеколога 1 раз в 6 – 12 месяцев.
В своей практике я придерживаюсь максимально щадящего подхода, особенно по отношению к нерожавшим женщинам. Биопсия шейки матки при дисплазии 2 степени представляется мне необоснованно травматичной процедурой. Поэтому я строюсь избегать ее и для диагностики использую комплекс из трех современных методов. Жидкостное цитологическое исследование с видео кольпоскопией и флюоресцентной диагностикой позволяет мне не проводить биопсию и ставить при этом правильный диагноз.
Особенности течения заболевания сегодня
Для удобства приведу свои наблюдения в виде списка.
- За всю свою практику я не встречал ни одного случая самоизлечения с диагнозом «дисплазия шейки матки 1-2 степени».
- Дисплазия и рак встречаются даже у молодых нерожавших девушек и женщин 25-39 лет и протекают бессимптомно.
- Вирус папилломы человека стал более агрессивным. После постановки диагноза «дисплазия 1» и до диагноза «инвазивный рак шейки матки» может пройти всего год. К сожалению, терапевты-гинекологи не информируют своих пациенток об опасности дисплазии и, соответственно, не направляют за профессиональной консультацией к онкогинекологу.
- Каждый этап лечения делает вирус все более резистентным. Так, 2–3 конизации приводят к феноменальной устойчивости вируса и невосприимчивости его к другим методам лечения. Соответственно, в этом случае здоровье женщины приходится сохранять удалением матки.
Устаревшие методы лечения дисплазии 2 степени
Видео научного доклада с конференции в г. Астрахань
Пограничная дисплазия между 2 и 3 степенью является прямым показанием к конизации шейки матки. Некоторые хирурги рекомендуют даже радикальное удаление шейки матки при дисплазии 2 степени. В своей практике к конизации шейки матки при любой степени дисплазии я прибегаю крайне редко, так как эта хирургическая операция имеет целый ряд недостатков:
- Она психологически тяжело переносится.
- Требует длительного восстановления.
- Чревата осложнениями – от кровотечения до снижения и полной потери репродуктивной функции – впоследствии наблюдаются как серьезные затруднения с зачатием, так и с возможностью вынашивания плода.
- Самый главный недостаток конизации как метода лечения в том, что он не устраняет причину заболевания – вирус папилломы человека. Даже при высокой конизации пораженный вирусом эпителий сохраняется в верхних отделах цервикального канала шейки матки.
- Назначенные после конизации методы коррекции иммунитета не оказывают прямого влияния на папилломавирус. Поэтому говорить об окончательном излечении после конизации не приходится.
- Конизация имеет высокий процент рецидивов. По разным официальным данным в течение года дисплазия «возвращается» у 50-70% пролеченных женщин.
- Рецидив всегда сопровождается усугублением диагноза: дисплазия второй степени переходит в третью, третья – в рак ин ситу шейки матки.
- На фоне рецидива требуются повторная конизация.
- Часто повторная конизация невозможна, тогда выполняется ампутация шейки матки.
Давайте поподробнее остановимся на некоторых моментах.
Шейка матки — это защитный барьер между внутренней средой организма и внешней средой. Операция конизации и тем более ампутации приводит к тому, что этот барьер становится несостоятельным. Для сравнения представьте себе окно, выходящее на оживленную улицу. Окно закрыто – в помещении всё нормально: шум, пыль и холод остаются снаружи. Но стоит открыть окно – и всё тут же проникает внутрь. Так же и в случае, если удаляют шейку матки. У оперированных женщин чаще наблюдаются воспалительные заболевания. Снижаются шансы забеременеть и родить самостоятельно. Так как шейка матки после операции становится короче, часто она не выдерживает тяжесть плода и после 16 недели произвольно раскрывается. Так как цервикальный канал после конизации заживает с формированием рубца, шейка в родах раскрывается недостаточно и не может обеспечить прохождение ребёнка по родовым путям.
Конизация не может считаться эффективным методом лечения дисплазии, так как помогает всего в 30% случаев. Часть шейки матки с изменёнными клетками удаляется, но вирус остаётся в цервикальном канале и активно начинает новую экспансию. В 70% случаев он вызывает рецидив всего через год после операции.
Современное лечение дисплазии шейки матки 2 степени не требует операции
Медикаментозные и хирургические методы при дисплазии неэффективны и не приводят к выздоровлению. Что предлагаю я?
Современный терапевтический метод фотодинамической терапии (ФДТ) лишен всех недостатков предыдущих методов, обеспечивает 95% выздоровление уже после первого сеанса и является гарантией против развития рецидивов в дальнейшем.Я работаю в этом направлении уже более восьми лет – провожу лечение дисплазии и других вирус-ассоциированных заболеваний: лейкоплакии, эктропиона, папиллом. Лечу рак шейки матки до 2 стадии включительно. Конечно же, при онкологическом процессе требуется не один сеанс, но факт остаётся фактом — избавиться от начальной стадии рака можно, не прибегая к операции.
95% положительных результатов и отсутствие рецидива на протяжении 8 лет наблюдения говорят сами за себя.
В чём заключается фотодинамическая терапия
Лечение основано на действии лазерного луча и протекает в несколько этапов.
- Процедура начинается с внутривенного введения фотосенсибилизатора Фотодитазина или Ревиксана за 2 часа до сеанса ФДТ. Это вещество, которое избирательно накапливается в диспластически изменённых и воспаленных клетках шейки матки.
- При помощи специальных световодов по особой, разработанной мной методике, я облучаю шейку матки и полость цервикального канала. На каждом этапе я индивидуально подбираю необходимую дозу света для достижения адекватного фотодинамического эффекта.
- Под действием лазерного луча фотосенсебилизатор вступает в химическую реакцию с кислородом с выделением так называемого активного синглетного кислорода и других токсических продуктов, которые механически разрушают больные клетки. Но на этом его действие не заканчивается. Кислород сам по себе является агрессивной средой для вируса папилломы и других инфекции и уничтожает их.
- На здоровые клетки свет воздействия не оказывает и никак их не повреждает.
- Через некоторое время после сеанса запускаются иммунные механизмы — происходит атака атипичных клеток и продуктов их распада.
Избавляясь от вирусной и бактериальной инфекции, я устраняю саму первопричину заболевания и предотвращаю его рецидив. Лечение умеренной дисплазии 2 степени проводится в условиях операционной под общим наркозом.
Хотя процедура и считается относительно безболезненной, для достижения максимального эффекта требуется абсолютная неподвижность, которая недостижима, если пациентка испытывает дискомфорт, жжение и покалывание. Кроме того, я стараюсь оградить пациенток от любых неприятных ощущений.
Как происходит заживление
Спустя 6–7 недель после сеанса фотодинамической терапии слизистая заживает без рубцов. Очаговая дисплазия 2 степени устраняется, на ее месте формируется здоровая ткань. В последующем я провожу 3-кратный контрольный осмотр с интервалом в три месяца, на каждом осмотре выполняю кольпоскопию и жидкостную цитологию. После лечения поддерживаю обратную связь со всеми пациентками.
Беременность при дисплазии 2 степени
Очаговая дисплазия 1-2 степени на фоне беременности не требует никаких активных действий и агрессивного лечения. Показано только наблюдение у онкогинеколога. На тактику ведения беременности заболевание не влияет – правда, в определённых случаях рекомендуется выбрать оперативную тактику родорозрешения путём операции Кесарева сечения. Лечится женщина только после рождения ребёнка.
Я должен обратить ваше внимание, что даже успешное лечение CIN 2 шейки матки не является гарантией против повторного заражения вирусом папилломы человека в будущем. Поэтому следует очень внимательно относиться к выбору полового партнёра и обязательно пользоваться презервативами.
Дисплазия плоского эпителия 2 степени – то состояние постоянно висящего над головой дамоклова меча, от которого лучше один раз пролечиться и избавить себя от рисков озлокачествления на всю оставшуюся жизнь. Фотодинамическая терапия – это высокотехнологичный метод нового поколения. Фактически, в нем реализована мечта всех врачей о лечении, которое воздействует только на болезнь и никак не затрагивает здоровые ткани.
Чтобы узнать, показано ли вам безоперабельное лечение шейки матки методом ФДТ, высылайте результаты своих анализов на e-mail: doctor@afanasev.com или записывайтесь на прием по телефону +7 (495) 204-18-93 в Москве.
Прием ведет Афанасьев Максим Станиславович, онколог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии и рака шейки матки.
rakshejkimatki.ru
прогноз, симптомы заболевания, влияние на беременность, диагностика и лечение + отзывы женщин
Дисплазия – заболевание, которое серьезно угрожает репродуктивной функции женщины.
Однако, в большинстве случаев этот недуг протекает без яркой клинической картины, что затрудняет своевременную диагностику.
Суть патологии – изменение на клеточном уровне, что приводит к нарушениям в слизистой оболочке шейки матки во влагалищной части.
Достаточно часто с прогрессированием недуга отмечается трансформация в злокачественное образование.
Сущность патологии
Цервикальна дисплазия – это состояние, при котором эпителиальный слой изменяется по причине изменения клеточных структур, составляющих слизистую. Сам термин «дисплазия» переводится как «неупорядоченный рост».
В ходе патологии клетки верхнего слоя эпителиальной ткани изменяются. В зависимости от глубины, на которую проникают патологические клетки, разделяют легкую, умеренную или выраженную форму заболевания. Чаще всего патология диагностируется у женщин, находящихся в репродуктивном периоде, что без адекватного лечения может приводить к бесплодию.
В норме слизистая шеечной области имеет три слоя:
- базальный;
- промежуточный;
- поверхностный.
Образование клеток происходит в базальном слое.
После того как клетка созревает, она постепенно перемещается к поверхностному слою, при этом ее округлая форма слегка уплощается, а ядро уменьшается.
При дисплазии клетка и ее ядро остаются крупных размеров, а, кроме того, в некоторых случаях могут развиваться двухъядерные клетки. Подобное явление приводит к тому, что эпителиальные слои перестают разграничиваться, то есть их число меняется.
Причины появления
Практически все специалисты склоняются к мнению, что основной причиной развития дисплазии является наличие в организме женщины вируса папилломы, особенно если то онкогенные штаммы – 16 и 18.
ОБРАТИТЕ ВНИМАНИЕ!
Считается, что вирусу достаточно находится на слизистой шейки около года, чтобы внедрить свой генетический код в клетки эпителия, и таким образом изменить их.
могут быть следующие:- раннее начало половой жизни и роды до 16 лет;
- вредные привычки – в частности курение;
- низкий иммунитет;
- заболевания половых органов в хронической стадии;
- сбои в гормональном балансе;
- заболевания, передающиеся половым путем;
- травмы шеечной области, которые могут возникать при тяжелых родах, абортах, грубых половых контактах и так далее;
- авитаминоз;
- отсутствие постоянного полового партнера;
- наличие злокачественного процесса в половом члене полового партнера;
- наследственность;
- неконтролируемое использование оральных контрацептивов.
Очень часто дисплазия протекает на фоне хламидиоза, гонореи, а также остроконечных кондилом влагалища или заднего прохода.
Дисплазия второй степени
Как уже было сказано, степень дисплазии зависит от глубины проникновения атипичных клеток в слизистый слой. При дисплазии второй степени поражается около 2/3 эпителия слизистой.
Причинами, по которым дисплазии прогрессирует во 2, считаются отсутствие адекватного лечения недуга, а также наличие воспалительных процессов, сочетающихся с гормональными нарушениями.
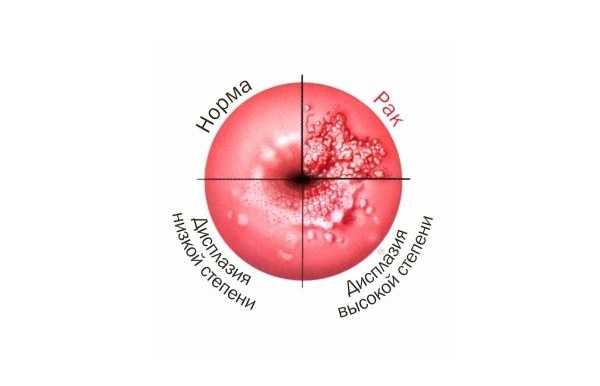
Если 1 степень дисплазии способна трансформироваться в злокачественный процесс в редких случаях, то во 2 степени риск перерождения увеличивается. Дисплазия считается уже неинвазивным раком.
Однако, процесс остается обратимым, если, разумеется, заболевание своевременно и правильно лечится.

Какими могут быть симптомы
Дисплазия редко проявляется яркими признаками — такое может происходить только в том случае, когда к процессу присоединяется бактериальная инфекция.
При этом женщина может жаловаться на :
- появление жжения и зуда во влагалищной области;
- возникновение нетипичных выделений с неприятным запахом. Выделения могут иметь кровяную примесь, и чаще всего появляются после половой близости;
- половые контакты могут стать болезненными или, по крайней мере, дискомфортными;
- в некоторых случаях имеют место болевые ощущения, которые локализуются не только в нижней части живота, но и в околопупочной области, и в пояснице.
ВАЖНО!
Надо сказать, что вирус папилломы распространяется не быстро, но, если женщина игнорирует дисплазию 2 степени и не спешит лечить недуг, наступает 3 степень заболевания, которую иначе называют неинвазивным раком.
От инвазивного его отличает то, что злокачественный процесс затрагивает только эпителиальный слой слизистой, и не распространяется на нервы, сосуды и мышцы.
Медицинский прогноз
В целом, любая степень дисплазии шеечной области, если ее адекватно лечить, имеет благоприятный прогноз. Поэтому нужно очередной раз подчеркнуть важность правильной диагностики и дальнейшей комплексной терапии – только неукоснительное выполнение всех врачебных рекомендаций может привести к полному избавлению от серьезного недуга.
Современный ритм жизни откладывает значительный отпечаток на репродуктивном здоровье женщины – неправильное питание, частая смена половых партнеров, аборты, нехватка времени на визит к гинекологу, халатное отношение к рекомендациям врача – все это приводит к достаточно серьезным недугам. Дисплазия – это предраковое состояние, а ее 2 степень – это шаг до неинвазивного рака шейки матки. Несмотря на то, что недуг протекает бессимптомно, женщина должна понимать, что без лечения дисплазия трансформируется в рак, который является необратимым процессом. Но считать дисплазию приговором не стоит – современная медицина обладает рядом возможностей полностью избавить женщину от этой патологии, главное, чтобы женщина в точности исполняла все назначения специалиста.
Другие степени заболевания
Современная медицина выделяет 3 степени дисплазии:
- – в этом случае изменение структуры клеток выражено в незначительной степени, а патологический процесс затрагивает только треть нижней части слизистой – 1/3 часть;
- характеризуется более четкими морфологическими изменениями клеток, а что касается обширности патологии – процесс затрагивает 2/3 от всей толщи слизистой;
- – неинвазивный рак – при этом изменения касаются всех клеток, что приводит к повреждению всех слое в слизистой, но распространения на окружающие ткани нет.
К чему приводит отсутствие лечения
В некоторых случаях организм женщины может самостоятельно бороться с вирусом папилломы, однако, это наблюдается в меньше, чем в половине всех случаев дисплазии шейки матки.
Если иммунная система работает как положено, то через несколько месяцев после диагностики недуга, дисплазия может излечиться самостоятельно. Но почти у половины женщин с диагнозом «дисплазия» недуг стабилизируется и остается во 2 стадии на несколько лет.
25% женщин, страдающих от дисплазии, без соответствующего лечения наблюдают различные осложнения недуга.
Это может быть бесплодие, сильные воспалительные или инфекционные процессы, и самое страшное – прогрессирование заболевания в 3 стадию с последующей трансформацией в злокачественный процесс.
Диагностические меры
Так как выраженных клинических признаков дисплазия не имеет, диагностика начинается с осмотра пациентки в гинекологическом кресле. Врач обнаруживает покраснение слизистой, блеск зева, изменение в рельефе эпителия, пятна, наросты.
Точный диагноз только на основании гинекологического осмотра поставить невозможно, поэтому используются следующие :
- кольпоскопия. Врач осматривает слизистую при помощи оптического прибора, во время данной процедуры имеется возможность взять материал для последующих лабораторных исследований;
- анализ мазка на цитологию. Это необходимо для обнаружения в мазке вируса папилломы и для определения его штамма;
- биопсия. Этот анализ позволяет определить состояние эпителиальных клеток и их слоев. Помимо этого, в ходе анализа устанавливается стадия патологического процесса;
- ПЦР-диагностика необходима для выявления вируса папилломы и для определения его концентрации.
В случае недостатка информации после проведенных исследований, пациентка может быть направлена на ИФА или культуральную диагностику, возможно, также придется сдать кровь на гормоны и пройти диагностику внутренних органов.
ОБРАТИТЕ ВНИМАНИЕ!
При подозрении на злокачественный процесс назначаются дифференциальные методики, которые позволяют обнаружить активный рост атипичный клеточных структур.

Медикаментозное лечение
Чтобы успешно , необходимо устранить причину, которая его спровоцировала.
Тактика лечения подбирается в индивидуальном порядке, в зависимости от:
- степени поражения;
- наличия фоновых недугов;
- возраста женщины;
- планов на дальнейшую беременность.
Консервативная терапия заключается в следующем:
- санация половых органов;
- регулярное наблюдение динамики;
- восстановление гормонального сбоя;
- лечение заболеваний эндокринной системы;
- лечение и профилактика воспалительных процессов половой сферы;
- лечение и профилактика инфекций половых органов;
- поливитаминные комплексы;
- применение иммуностимуляторов – Интерферона или его аналогов.
Требуется ли хирургическое вмешательство?
В случае отсутствия положительной динамики при консервативном подходе к лечению, а также если заболевание прогрессирует в следующую стадию, необходимо хирургическое лечение.
Операция по устранению дисплазии может осуществляться несколькими способами, выбор которых зависит от скорости развития процесса, а также от потенциальной опасности трансформации в злокачественное заболевание.
Самым простым вариантом хирургического лечения дисплазии является прижигание медикаментами. Чаще всего используется Солкогин, Солквагин, Ваготид и другие.
Другие методики хирургического вмешательства:
- диатермокоагуляция;
- электроконизация;
- криодеструкция;
- прижигание лазером;
- р;
- лечение ультразвуком;
- аргоноплазменная абляция.
читайте также про лечение дисплазии .
ВАЖНО!
Применение данных процедур имеет как свои плюсы, так и минусы, поэтому оптимальный метод должен выбираться врачом в индивидуальном порядке.
Если женщина планирует в будущем беременность, она обязательно должна предупредить об этом врача, чтобы тот подобрал метод лечения, который не будет впоследствии влиять на процесс деторождения.
В тяжелых случаях может потребоваться полное или частичное , а если заболевание трансформировалось в инвазивный рак – полное удаление всей матки.
Возможные последствия
Помимо перехода заболевания в следующую стадию, 2 степень дисплазии может иметь следующие последствия:
- воспалительные процессы;
- инфекционные процессы;
- деформация шейки матки.
Хирургическое лечение тоже может спровоцировать ряд осложнений, самыми частыми среди которых являются:
- кровотечения;
- образования шрамов и рубцов;
- рецидив недуга;
- инфицирование послеоперационной ранки.
Влияние на беременность
В целом для дисплазия опасности не представляет, однако, гормональные всплески, которые наблюдаются при беременности, могут спровоцировать прогрессирование или осложнения заболевания.
Кроме того, негативное влияние на беременность будут оказывать воспалительные и инфекционные процессы, которые являются частым спутниками дисплазии. Именно поэтому все беременные, у которых диагностирована дисплазия, должны находится на особом и тщательном контроле у специалиста.
Что касается естественных родов, то дисплазия может существенно их осложнить, поэтому рекомендуется кесарево.
ОБРАТИТЕ ВНИМАНИЕ!
Если ребенок будет проходить по родовым путям, он может заразиться от матери вирусом папилломы, что отрицательно скажется на его здоровье впоследствии.
Отзывы женщин
Ниже представлены отзывы женщин, у которых была диагностирована дисплазия шейки матки:
Заключение
Дисплазия 2 степени – это предраковое состояние, которое, к счастью, обратимо. Главное, чтобы женщина своевременна посещала врача и выполняла все его требования. В этом случае трансформации в инвазивный рак можно избежать и сохранить репродуктивное здоровье.
Полезное видео
В видео рассказывается про лечение дисплазии:
Вконтакте
Google+
Одноклассники
zhenskoe-zdorovye.com
какие варианты лечения могут быть использованы и какой прогноз можно дать пациенту
Дисплазия шейки матки – гинекологическое заболевание, которое без адекватного лечения может стать причиной ракового заболевания.
Опасность данной патологии в отсутствии симптоматики.
Именно поэтому врачи очередной раз напоминают о необходимости регулярных профилактических осмотров с целью раннего выявления патологии.
Помимо риска трансформации дисплазии в злокачественный процесс, заболевание может стать причиной бесплодия или осложнений в виде воспалительных и инфекционных процессов.
Что такое дисплазия?
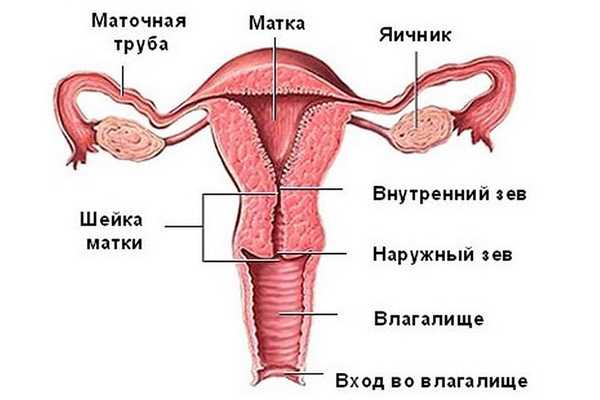
Чтобы лучше понять, что собой представляет дисплазия, нужно иметь некоторые представления о строении шейки матки.
Шейка матки находится в нижней части детородного органа, которая выходит во влагалище. Слизистая шейки состоит из трех слоев, и образование клеток происходит в нижнем, так называемом, базальном слое.
Клетки, которые там образуются, имеют округлую форму и одно ядро.
По мере созревания и продвижения клеток к поверхностному слою, они сплющиваются, а ядро становится меньшего размера. Так происходит в норме.
При дисплазии, структура клеток меняется, и среди здоровых возникают патологические (атипичные клетки), которые имеют большой размер и несколько ядер.
Такое явление стирает границы эпителиальных слоев, но при этом распространение их на другие ткани не наблюдается.
Однако, при наличии определенных обстоятельства типичные клетки могут быстро разрастаться и трансформироваться в онкологические.
ОБРАТИТЕ ВНИМАНИЕ!
Дисплазия – это предраковое состояние, при котором структура эпителия шеечной области изменяется, изменяется число слоев эпителиальной ткани и возрастает риск развития злокачественного образования.
Причины возникновения
Чаще всего к развитию дисплазии приводит наличие в организме вируса папилломы онкогенных штаммов – 16,18.
Длительное время, находясь на слизистой шейки, вирус встраивается в здоровые клеточные структуры и изменяет их.
Спровоцировать активизацию вируса могут :
- низкий иммунитет;
- курение;
- заболевания половых органов;
- воспалительные и инфекционные процессы в половых органах;
- гормональный дисбаланс;
- ранняя половая жизни и ранние роды;
- механические повреждения слизистой шейки;
- частая смена половых партнеров;
- наличие у полового партнера онкологических процессов в половом органе;
- наследственная предрасположенность к опухолевым процессам.

Переходная дисплазия 1-2 степени
может проходить самостоятельно после удаления из организма пациентки вируса папилломы.В некоторых случаях организм начинает самостоятельно подавлять вирус, но такое возможно только в том случае, если иммунная система женщины работает нормально.
Согласно статистике, у 32% женщин 1 стадия дисплазии может существовать довольно длительный период времени, при этом состояние здоровья женщины не улучшается, но и не ухудшается.
У 57% женщин 1 стадия заболевания подавляется иммунной системой, и через полгода или год, вирус перестает выявляться в крови, а дисплазия проходит самостоятельно.
У оставшихся 11% пациенток 1 стадия дисплазии переходит во 2.
ВАЖНО!
На заболевания самостоятельное подавление вируса тоже возможно, но уже в 40% случаев, а у 22% пациенток дисплазия из 2 стадии переходит в .Симптомы заболевания
Как правило, легкая и умеренная степени дисплазии клинически не проявляются, и длительное время совершенно не беспокоят женщину, при этом патология продолжает прогрессировать, переходя из одной стадиив последующую.
В некоторых случаях вялотекущая клиника заболевания все же имеет место, и женщина может обращать внимание на такие :
- выделения с неприятным запахом;
- кровянистые выделения после интимной близости;
- инфекционно-воспалительные поражения слизистой шеечной области;
- воспалительные процессы в матке и придатках;
- неприятные зудящие ощущения в области влагалища.
Поставить диагноз «дисплазия», опираясь только на эти симптомы совершенно невозможно, более того, даже гинекологическое обследование в кресле не может быть 100%.
Поэтому для постановки точного диагноза необходимо пройти полное лабораторное и аппаратное обследование.
Медицинский прогноз
Как показывают многолетниеклиническиеисследования, любая степень дисплазии может быть обратима.
Разумеется, агрессивность терапевтических процедур будет завесить от степени развития патологии. Но в целом, при адекватном лечении прогноз хороший, и не допустить развитие злокачественной опухли в шеечной области вполне возможно.
Дисплазия 1 и 2 степени – это безусловно предраковое состояние, но не в коем случае не приговор. Пациентки, которые своевременно прошли диагностику и выполняли все предписания врача излечиваются от данной патологии в 100% случаев. Особенностью данных степеней дисплазии является отсутствие клинической картины заболевания, и женщины, которых ничего не беспокоит, не спешат приходить на прием к гинекологу. Конечно, такая ситуация очень печальна, ведь на ранней стадии дисплазию можно вылечить элементарным стимулированием работы иммунной системы. При более поздней диагностики может потребоваться хирургическое вмешательство, вплоть до ампутации шейки матки.
Другие степени
Степень дисплазии определяется следующими характеристиками:
- глубина патологических изменений;
- структура тканей, которые подверглись изменениям;
- морфология пораженной области.
Существует три степени дисплазии:
- – поражается треть базального слоя эпителия;
- – область поражения составляет половину эпителия;
- – процесс распространяется на максимальную глубину и составляет 2/3 слизистой.
Методы диагностики
начинается с визуального осмотра слизистой шейки в гинекологическом кресле, обнаружив патологические очаги, специалист направляет пациентку на следующе анализы:- цитология мазка;
- гистология тканей;
- ПЦР – метод, позволяющий выявить в организме онкогенные штаммы вируса папилломы;
- кольпоскопия – аппаратное исследование слизистой при помощи оптического оборудования;
- цервикография – снимки шеечной области;
- биопсия.

Лечение медикаментами
Легкая и умеренная степень дисплазии лечится преимущественно консервативными способами.
проводится противовоспалительными, противовирусными и иммуномодулирующими препаратами.Противовоспалительные препараты необходимы для предупреждения развития осложнений дисплазии в виде воспалений шеечной области, а также матки и ее придатков.
Противовирусная терапия направления на подавление вируса папилломы, в некоторых случаях после такого лечения, организм самостоятельно справляется с дисплазией.
Что касается иммуномодуляторов, традиционно применяются Виферон, Кагоцел, Циклоферон, Генферон, Изопринозин и другие индукторы интерферона.
ОСТОРОЖНО!
Как правило, медикаментозная терапия назначается сроком на 3 месяца, и, если по истечении этого срока улучшения не наступает, врач может назначить прижигания патологического участка.
Эффективны ли народные средства?
Ранние степени дисплазии могут лечиться , однако, перед применением любых средств необходимо проконсультироваться с врачом, неправильным лечением можно только усугубить ситуацию.
Как правило, при дисплазии используется:
- тампонация – прополис, облепиховое масло, сок алоэ;
- спринцевание – отвар зверобоя, бадана, календула, сосновые почки;
- прием отваров лекарственных растений вовнутрь – сосновые иглы, боровая матка, а также другие растения, которые обладают противовирусным и иммуностимулирующим действием.
Надо сказать, что грамотное сочетания традиционной и нетрадиционной медицины позволяет достаточно эффективно избавить женщину от дисплазии легкой и умеренной степени, что касается тяжелой степени, то лечение народными методами уже нецелесообразно.

Требуется ли хирургическое вмешательство?
В большинстве случаев при 1 и 2 степени дисплазии хирургическое лечение не назначают, однако, если врач наблюдает прогрессирование заболевания при том, что медикаментозная терапия остается неэффективной, может быть назначен один из следующих методов:
- диатермокоагуляция;
- криодеструкция;
- удаление лазером;
- лечение ультразвуком;
- применение .
У каждого из этих хирургических вмешательств имеются достоинства и недостатки, показания и противопоказания, поэтому выбор метода и его целесообразность определяется грамотным врачом в индивидуальном порядке.
ОБРАТИТЕ ВНИМАНИЕ!
Нельзя забывать, что некоторые хирургические вмешательства могут приводить к сложностям с зачатием, вынашиванием ребенка и к невозможности естественного родоразрешения, поэтому, если у женщины в планах впоследствии рожать ребенка, необходимо проинформировать об этом врача.
В этом случае специалист подберет более щадящую методику лечения дисплазии.
Заключение и выводы
Дисплазия, хоть и считается предраковым заболеванием, приговором не является. Абсолютно все стадии заболевания, включая тяжелую, могут быть обратимы.
Но для того, чтобы избежать трансформации дисплазии в онкозаболевание, необходима своевременная диагностика и дисциплинированность пациентки.
Лечение дисплазии может затянуться на несколько месяцев, в течение которых женщина должна неукоснительно следовать инструкциям врача и своевременно приходить на контрольные осмотры.
Полезное видео
Из видео вы узнаете о дисплазии шейки матки 1-2 степени:
Вконтакте
Google+
Одноклассники
zhenskoe-zdorovye.com
причины, особенности диагностики при беременности, лечение и прогноз
Отдельные заболевания матки протекают скрытно, но при этом наносят серьезный ущерб женскому организму, поскольку нарушают его защитные функции. Например, дисплазия шейки матки 2 степени. Лечение следует начинать как можно раньше. Дело в том, что уже на 1 степени этого заболевания происходят серьезные изменения в эпителиальном слое. А при 2 степени появляются признаки предрака.
Виды патологии
Ежегодно во всем мире дисплазия матки выявляется у 30 млн женщин. У большей части пациенток болезнь находится на начальной стадии, но при отсутствии лечения она быстро прогрессирует.
По классификации ВОЗ, дисплазией называется патологическое состояние, приводящее к появлению в толще эпителиального слоя клеток с атипичными строением и последующему изменению опорных структур органа.
Шейка матки имеет 2 отдела:
- Надвлагалищный отдел располагается в малом тазу.
- Влагалищный отдел. При необходимости врач может осмотреть во время гинекологического обследования.
Внутри шейки располагается цервикальный канал. Он выстлан цилиндрическим эпителием. Влагалищный отдел шейки снаружи покрыт плоским эпителием. Причем последний частично заходит в полость наружного зева. Там он граничит с цилиндрическим эпителием, формируя границу перехода, которую медики именуют зоной трансформации. Подавляющее большинство дисплазий развивается именно в этой зоне.
Плоский многослойный эпителий, покрывающий внешнюю часть влагалищного отдела матки, состоит из 3 слоев:
- Базальный, или базовый. Он лежит на строме и отделен от нее тонкой прослойкой из соединительной ткани. Клетки этого слоя самые молодые. Они отличаются крупными ядрами.
- Промежуточный слой.
- Поверхностный. Этот слой выходит в полость шеечного канала.
Стоит отметить, что по мере приближения к поверхности, клетки слоев имеют все большие отличия друг от друга. Это хорошо видно при изучении материала, взятого при биопсии. В норме клетки соответствуют своему слою. При дисплазии происходит смещение клеток относительно своих слоев. Более того, видны клеточные структуры неправильной формы. Ядра в них бесформенные, лишенные четких границ.
В зависимости от того, в каком слое врачи выявляют клеточные структуры с патологическим строением, выделяют следующие стадии развития патологии:
- Первая стадия. Она характеризуется появлением неправильных клеток в трети толщины эпителиального слоя, если вести отсчет от мембраны между стромой и базальным слоем.
- Вторая стадия. Патологический процесс захватывает две трети эпителиального слоя.
- Третья стадия. Атипичные клетки выявляются во всей толще многослойного эпителия.
Дисплазия шейки матки также делится на степени по тяжести поражения тканей. Согласно классификации ВОЗ, выделяют следующие основные формы патологии:
 Первая степень. На Западе ее обозначают «CIN I». Промежуточный и поверхностный слои не вовлечены в патологический процесс.
Первая степень. На Западе ее обозначают «CIN I». Промежуточный и поверхностный слои не вовлечены в патологический процесс.- Вторая степень или «CIN II». Изменения в клетках выявляются в третьей части многослойного эпителия.
- Третья степень. Обозначается «CIN III». Патологические изменения обнаруживаются в большей части эпителия. Более того, патология захватывает часть базальной мембраны и мигрирует в шеечный канал.
По мнению врачей, дисплазия 2−3 степени — это рак. Дело в том, что при гистологическом исследовании специалистом очень сложно отличить признаки неинвазивного рака и дисплазии.
Причины болезни
Основной причиной появления патологии считается инфицирование женщины определенными штаммами вируса папилломы человека. Согласно статистике, при дисплазии второй степени шейки матки в 98% случаев у пациенток выявляется этот вирус.
Медики считают, что в первые 2 года половой жизни больше 80% девушек заражаются ВПЧ.
Сразу стоит сказать, что далеко не в каждом случае инфицирования развивается дисплазия. Чтобы появилась эта патология? требуется наличие одного или нескольких провоцирующих факторов. К ним относятся:
- Ослабление местного иммунитета. Выражается это в снижении одних иммуноглобулинов и повышении других в слизистой оболочке шеечного канала.
- Эндокринные заболевания.
- Гормональные нарушения, связанные с беременностью или сделанным абортом, а также с приемом гормональных средств. Изменение гормонального баланса провоцирует появление агрессивных вариантов эстрадиола, которые вызывают перерождение клеток, содержащих вирус папилломы человека.
- Наследственность. Если в роду были случаи дисплазии, то вероятность заболеть повышается в полтора раза.
- Хронические воспалительные процессы, затрагивающие половые органы. К ним относятся: кольпит, трихомониаз, цитомегаловирус, герпес.
- Кондиломы на половых губах и во влагалище.
- Раннее начало половой жизни (до 15 лет).
- Частые роды.
- Травма, полученная во время родовой деятельности.
- Инструментальные исследования и повторные аборты.
- Несколько прерываний беременности искусственными методами.
- Секс с мужчиной, имевшим рак головки полового члена.
- Недостаток фолиевой кислоты.
- Злоупотребление алкоголем.
- Курение.

Если эти факторы риска отсутствуют, то организм женщины самостоятельно избавляется от вируса в течение нескольких месяцев. Более того, у молодых девушек дисплазия первой степени после выведения вируса деградирует в половине выявленных случаев болезни. То есть, болезнь просто проходит.
Также возможен вариант, когда заболевание, напротив, прогрессирует и в течение нескольких лет перерождается в рак.
Симптомы заболевания
Вторая степень этой болезни очень редко дает характерные симптомы. Поэтому без специфического обследования выявить патологию очень сложно. Она выявляется, как правило, случайно.
Заподозрить появление дисплазии можно по признакам, которые появляются после инфицирования ВПЧ. Речь идет о появлении остроконечных кондилом на внешних половых органах, во влагалище и заднем проходе.
Сегодня врачи обязательно проверяют на дисплазию пациенток, которые обращаются за помощью с различными венерическими инфекциями.
Если к имеющейся дисплазии добавляется какая-либо инфекция, то пациентки сталкиваются с неспецифическими симптомами, которые обычно появляются при кольпите и эндоцервиците. К ним относятся:
- Зуд и жжение во влагалище.
- Из половых органов появляются выделения. Они могут иметь необычный цвет и неприятный запах.
- Болезненность во время полового контакта или использования гигиенических средств.
Яркие болевые ощущения при дисплазии отсутствуют.
Дисплазия на начальной и средней стадии имеет свойство проходить. Но это происходит только при укреплении иммунной системы. Если иммунитет ослабляется, то болезнь прогрессирует.
Беременность и дисплазия
Дисплазия при беременности выявляется всего у 4% беременных женщин. В этот период патология не прогрессирует. В первый год после родов у половины женщины выявленная дисплазия 2 и 3 степени подвергается обратному развитию.
Диагностика дисплазии шейки матки при беременности несколько затруднена из-за имеющихся физиологических изменений и повышенного содержания женских половых гормонов.
Физиологические изменения выглядят следующим образом:
- Железы производят непрозрачную слизь, затрудняющую обзор.
- Из-за увеличения притока крови матка становится синюшной.
- Прогестерон вызывает размягчение и увеличение влагалищного отдела шейки матки.
Возможно выявление легкой формы эрозии слизистой оболочки, но врачи рассматривают ее у беременных как вариант нормы. Очаговая дисплазия не требует лечения. Врачи лишь наблюдают за состоянием пациентки.
Если докторам нужно сделать биопсию, то они прибегают к помощи специальных щипцов. При этом забирается минимальное количество материала. К конизации врачи могут прибегнуть только при подозрении на онкологию.
Диагностические методы
К углубленной диагностике врачи прибегают после того, как во время осмотра женщины в гинекологическом кресле выявляют необычный блеск поверхности слизистой оболочки шейки матки и пятна. При исследовании используются следующие методы:
- Кольпоскопия. Зев матки обрабатывается раствором молекулярного йода. Пораженные участки слизистой при этом не изменяют цвет и становятся хорошо видимыми.
- ПАП- тест. Гинеколог делает мазок, а затем проводит его цитологическое исследование. Диагноз дисплазия ставится при выявлении клеток со сморщенными ядрами.
- Биопсия. Гистологическое исследование взятого материала позволяет врачам определиться со степенью заболевания.
- ПЦР анализ. Он проводится для определения онкогенного штамма вируса папилломы человека и оценки его концентрации в крови.
Когда требуется получить наиболее точные результаты по вирусу, то проводится анализ по методике HCII. На основании полученных результатов назначается лечение.
Способы лечения
Врачи до сих пор спорят по поводу необходимости лечения дисплазии 1 степени. Одни настаивают на медикаментозном лечении, другие утверждают, что нужно просто наблюдать за развитием патологии.
Виды операций
Начиная со 2 степени, расхождения мнений по поводу лечения болезни в медицинском сообществе нет. Единственный эффективный метод — операция.
Операция назначается на первую фазу месячного цикла. Методику оперативного лечения врач подбирает индивидуально для каждой пациентки с учетом результатов ее анализов.
 Конизация шейки матки — самый распространенный способ избавления от дисплазии. Она применяется как в диагностических, так и в лечебных целях. Раньше конизацию делали с помощью скальпеля, но из-за большой травматичности сегодня нож почти не используют. Его заменили лазер и радиоволновые аппараты «Сургитрон».
Конизация шейки матки — самый распространенный способ избавления от дисплазии. Она применяется как в диагностических, так и в лечебных целях. Раньше конизацию делали с помощью скальпеля, но из-за большой травматичности сегодня нож почти не используют. Его заменили лазер и радиоволновые аппараты «Сургитрон».
К скальпелю хирурги прибегают только в тех случаях, когда требуется получить хороший материал для гистологического исследования. Лазер сильно повреждает клетки, а петля «Сургитрона» вовсе испаряет их. Поэтому полностью от использования скальпеля врачи не могут.
Также для лечения дисплазии применяются методы электрокоагуляции и криодеструкции. В первом случае хирург разрушает подвергшиеся изменению клетки с помощью электрического тока, а во втором — замораживает их. После замораживания клетки гибнут и выводятся из организма.
После электрокоагуляции могут оставаться рубцы, поэтому женщинам, планирующим забеременеть, больше подходит метод криодеструкции. После него не остается рубцов.
Медикаментозная терапия и диета
Медикаменты назначаются только одновременно с операцией. Цель медикаментозного лечения — повышение иммунитета и борьба с вирусами. С этой целью пациенткам прописывают:
- Иммуностимуляторы. К ним относятся: Изопринозин, Продигиозан, Тималин, Молграмостин, Спленин и др.
- Витамин А, фолиевую кислоту, селен.
Также дисплазию можно лечить народными методами, но такое лечение должно рассматриваться как вспомогательное.
Дисплазия опасна в первую очередь вероятностью перерождения в рак. Чтобы снизить риск такого развития событий и уменьшить вероятность рецидива врачи прописывают женщинам особую диету.
Пациентка вынуждена исключить из рациона:
- Копченые продукты.
- Спиртные напитки.
- Острую пищу.
- Кондитерские изделия.
Для повышения уровня фолиевой кислоты в ежедневное меню нужно добавить бананы, капусту и гречку. Природные витамины проще всего получить из свежих фруктов.
Женщине рекомендуется отказаться питания фастфудом и разными полуфабрикатами, выпивать достаточное количество воды.
Прогнозы после лечения дисплазии положительные. Подавляющее большинство женщин после операции сохраняет функцию деторождения. А при соблюдении рекомендаций врача вероятность рецидива крайне мала.
krasotka.guru
Дисплазия 2 степени шейки матки | Здоровые советы
» Здоровые советы
Дисплазия шейки матки 2 степени
В норме влагалищная часть шейки матки выполняет защитную функцию. Ее покровный эпителий состоит из трех слоев, клетки которых постоянно обновляются. При развитии диспластического процесса нарушается нормальное строение клеток с возникновением атипии, а также правильная последовательность слоев эпителия (архитектоника).
Существует 3 степени данного заболевания. При второй степени, которая считается умеренной, патологические изменения клеточного состава выявляются в поверхностном и промежуточном слоях покровного эпителия шейки матки, не затрагивая глубжележащие пласты.
В современно гинекологии данный термин практически не используется. Этому патологическому состоянию соответствует название «цервикальная интраэпителиальная неоплазия – ЦИН» (cervical intraepithelial neoplasia – CIN). Дисплазии шейки матки второй степени (умеренной) соответствует ЦИН-2.
Заболевание чаще развивается у женщин детородного возраста – 25–40 лет.
Очень часто дисплазия развивается на фоне существующих патологических изменений шейки матки – эктопии цилиндрического эпителия, истинных эрозий, рубцовой деформации и т. д.
ПОЧЕМУ ВОЗНИКАЕТ ДИСПЛАЗИЯ
Основными причинами 2 степени дисплазии шейки матки являются воспалительные инфекционные процессы во влагалище, особенно в сочетании с метаболическими и гормональными нарушениями.
Ведущая роль в возникновении предраковых и раковых процессов на поверхности шейки матки принадлежит вирусу папилломы человека (ВПЧ), который выявляется практически у всех женщин с этой патологией. На сегодняшний день установлено, что некоторые серотипы этого вируса (онкогенные, например, 8,16, 31, 35 и т. д.) могут провоцировать развитие атипии клеток покровного шеечного эпителия и, следовательно, приводить к развитию дисплазии и рака этого органа.
Помимо ВПЧ, изменение структуры клеток шеечного эпителия могут вызывать хламидии, вирус простого герпеса, цитомегаловирус и некоторые другие инфекции.
Наличие различной сопутствующей патологии со стороны женской репродуктивной системы, некоторые соматические заболевания, отягощенный гинекологический анамнез, сниженная иммунорезистентность способствуют усилению патогенных свойств инфекционного возбудителя.
Признаки второй степени дисплазии шейки матки у большинства женщин отсутствуют, то есть заболевание обычно протекает бессимптомно.
У некоторых больных при дисплазии шейки матки 2 степени отмечается усиление влагалищных выделений, появление дискомфорта в области наружных половых органов. Нередки случаи появления контактных кровотечений – скудных кровянистых выделений после полового контакта, спринцеваний, пользования влагалищными тампонами.
УСТАНОВЛЕНИЕ ДИАГНОЗА
Учитывая отсутствие патогномоничных клинических проявлений, достоверно установить, что это дисплазия II степени, только на основании жалоб невозможно.
При проведении обычного гинекологического осмотра в большинстве случаев выявляются какие-либо неспецифические изменения: покраснение, изменение рельефа и т. д. Иногда поверхность шейки матки может быть визуально не изменена. Поэтому верификация диагноза проводится исключительно по результатам дополнительных методов исследования.
Диагностика дисплазии шейки матки второй степени:
- Расширенная кольпоскопия с проведением биопсии «подозрительных» участков шейки матки.
- Цитологическое исследование патологического материала с поверхности шейки матки и из цервикального канала.
- Гистологический анализ биопсийного материала является главным методом точной диагностики атипического процесса и его распространенности.
- Определение вида инфекционного возбудителя – бактериоскопия, культуральные методы, ИФА, ПЦР и т. п.
Также необходимо выявить возможные сопутствующие гормональные нарушения, заболевания внутренних органов.
ТЕРАПЕВТИЧЕСКИЕ НАЗНАЧЕНИЯ
Только после уточнения диагноза с выявлением вида инфекционного агента врач гинеколог определит, как лечить дисплазию 2 степени.
Принципы лечения умеренной дисплазии:
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
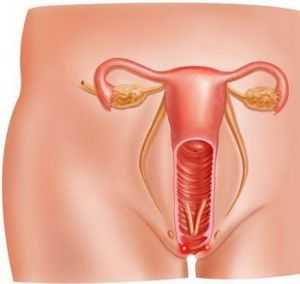
Главной опасностью этого заболевания является переход патологического процесса на глубокие слои эпителия шейки матки с формированием дисплазии третьей степени или преинвазивного рака. При отсутствии лечения такое вероятно у каждой пятой женщины с умеренной дисплазией.
Другим осложнением дисплазии шейки матки второй степени является рецидив заболевания, что, вероятно, связано с недостаточно полно проведенным лечением этой патологии.
ПРОФИЛАКТИКА
В целях профилактики возникновения диспластических процессов на шейке матки каждой женщине детородного возраста необходимо регулярно (не менее одного раза в год) посещать гинеколога. При этом важно производить полную коррекцию выявленных гормональных нарушений и лечение воспалительных заболеваний женской половой сферы.
Другим направлением профилактических мероприятий развития дисплазии шейки матки является гигиена половой жизни и ведение здорового образа жизни. Ведь, как известно, частая смена половых партнеров и пренебрежение средствами барьерной контрацепции значительно повышают риск заражения половыми инфекциями, в том числе и ВПЧ.
Проведение специфической вакцинации против ВПЧ уменьшает шансы заражения этим видом вируса и, соответственно, развития дисплазии.
Прогноз при дисплазии шейки матки 2 степени в целом благоприятный.
Необходимо еще раз подчеркнуть важность комплексной терапии этой патологии и неукоснительного выполнения всех рекомендаций лечащего врача. Такое лечение дисплазии шейки матки 2 степени в подавляющем большинстве случаев ведет к полному выздоровлению.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Аденомиоз матки – это доброкачественное гормональнозависимое заболевание, характеризующееся проникновением эндометриальной ткани в другие маточные слои (мышечный, серозный). Является разновидностью эндометриоза.
http://pillsman.org/22401-displaziya-sheyki-matki-2-stepeni.html
Дисплазия шейки матки 2 степени #8212; симптомы и лечение
Что это такое?
При дисплазии шейки матки нарушается развитие и структура тканей эпителия, обычно изменения затрагивают слои эпителия и строение его клеток. На второй степени заболевания изменения обычно затрагивают от одной до двух третей слоев тканей. Вторая степень возникает не сразу, патология развивается постепенно с первой степени. В отличие от первой, вторую лечить может быть гораздо сложнее, уже возникают более или менее выраженные симптомы.
Само по себе данное состояние обычно не провоцирует развитие какой-либо выраженной симптоматики и не кажется большой проблемой. Однако при этом дисплазия и эрозия эпителия шейки матки повышает риск развития новообразований, в том числе злокачественных. Зачастую дисплазия шейки матки предшествует развитию рака и других тяжелых патологий.
За второй степенью заболевания следует третья, самая тяжелая, при которой поражается до трех третей слоев эпителия. Чем запущеннее заболевание, тем тяжелее полностью избавиться от патологии.
При возникновении подозрения на дисплазию шейки матки нужно обращаться к врачу – гинекологу. Однако стоит учитывать, что из-за практически полного отсутствия выраженных симптомов, данную патологию чаще всего выявляют во время профилактических осмотров у специалиста. Поэтому лучшая профилактика заболевания – своевременное посещение гинеколога для периодических осмотров.
Важно! При выявлении дисплазии первой степени наблюдение за состоянием должно осуществляться в течение двух лет или дольше, чтобы избежать перехода данной формы в более тяжелую.
Основной фактор, провоцирующий развитие данного заболевания, #8212; вирус папилломы человека, заражение которым происходит обычно через половой контакт. Некоторые штаммы данного вируса приводят к развитию эрозии, дисплазии, могут спровоцировать развитие онкологии.
К другим факторам, влияющим на развитие дисплазии, относят следующее:
- Незащищенные половые контакты, нездоровая сексуальная жизнь. Риск развития данного заболевания повышается при незащищенных контактах с большим количеством разных партнеров, при слишком раннем начале половой жизни.
- Снижение иммунитета и общих защитных сил организма. Эта причина заболевания зависит от многих факторов, на иммунитет может повлиять неправильное питание, нездоровый образ жизни, вредные привычки, недостаток физической активности. Также повлиять на иммунитет может недостаток необходимых витаминов и других полезных элементов.
Также некоторые специалисты отмечают, что на возникновение патологии может повлиять прием неподходящих гормональных препаратов, частые медицинские вмешательства, особенно осуществляемые с нарушениями. Однако в любом случае, без инфицирования вирусом папилломы человека заболевание развиваться не начинает.
Стоит отметить, что некоторые штаммы вируса папилломы человека обладают большей онкогенной активностью, чем другие. Поэтому при возможном инфицировании и возникновении признаков дисплазии шейки матки требуется обследование у врача.
Важно! На развитие эрозии и подобных патологий также может повлиять несвоевременное лечение других заболеваний репродуктивной системы.
Очень часто данная патология протекает без развития каких-либо симптомов, их зачастую можно списать на определенную фазу менструального цикла, побочные эффекты приема различных гормональных препаратов. На второй степени дисплазии шейки матки могут возникнуть следующие признаки заболевания:
- обычные выделения, бели, становятся обильнее, при этом неприятного запаха или каких-либо симптомов инфекции не возникает;
- выделения крови в небольших количествах после полового контакта, выделения при менструациях становятся обильнее;
- при половых контактах возникает болезненность, при менструациях дискомфорт становится более выраженным.
Однако стоит учитывать, что данные симптомы не являются специфическими, они могут возникать на фоне нормального состояния или говорить о совершенно другом заболевании. Обязательно требуется полноценная диагностика, которая точно поможет установить причину возникновения данной симптоматики.
http://www.lechim-prosto.ru/displaziya-shejki-matki-2-stepeni.html
Дисплазия шейки матки 1, 2, 3 степени
Дисплазией шейки матки называют изменения слизистой шейки матки. Ее еще называют цервикальная интраэпителиальная неоплазия (CIN или ЦИН). Это состояние считается предраковым заболеванием. При отсутствии лечения ЦИН может перейти в рак шейки матки.
Выделяют несколько стадий, каждая из которых зависит от глубины поражения тканей. CIN I (ранняя стадия заболевания) успешно лечится, главное своевременно начать лечение. Эта патология довольно распространена. В группу риска заболевания попадают женщины в возрасте до тридцати лет. Это заболевание очень коварно, поскольку в пораженном органе находятся клетки, способные переродиться в раковые и развиться в онкологические заболевания. Поэтому нельзя пропускать осмотр врача-гинеколога. При первых признаках дисплазии нужно немедленно начать лечение.

Вирус папилломы человека — основная причина заболевания. Существуют также факторы, провоцирующие заболевание:
- ослабленный иммунитет;
- воспаления половых органов;
- наследственность;
- гормональные нарушения;
- курение;
- прием оральных контрацептивов долгое время;
- инфекции, передающихся половым путем.
- раннее начало половой жизни;
- беспорядочные половые связи;
- множественные и травматичные роды;
- многочисленные аборты;
- нерациональное питание;
- травмы шейки матки.
- ЦИН I #8212; поражение трети эпителия;
- ЦИН II #8212; изменение двух третей тканей;
- ЦИН III #8212; поражение большей части эпителия шейки матки.
Последствия болезни напрямую зависят от стадии. Чем запущеннее процесс, тем хуже прогноз и меньше шансов на благополучный исход заболевания. При ЦИН III существует высокий риск развития рака шейки матки.
ЦИН I #8212; легкая стадия
Дисплазия шейки матки 1 степени (слабая дисплазия) — самая легкая стадия болезни. Пораженные участки занимают до одной трети расстояния от базальной мембраны до поверхности эпителия. В большинстве случаев на этой стадии болезнь протекает бессимптомно, что затрудняет диагностику заболевания и мешает вовремя начать лечение.
ЦИН I нередко возникает на фоне других заболеваний шейки матки: эрозия (эктопия), лейкоплакия, метаплазия и пр. При малейшем подозрении на патологию следует пройти полную диагностику у гинеколога и начать подобранное врачом лечение. Чем раньше будет проведена терапия, тем лучше прогноз заболевания.
Стоит обратить внимание на следующие симптомы:
- неприятные ощущения в половых органах в виде зуда и жжения;
- выделения из влагалища неестественного цвета;
- кровотечения;
- боль при половом контакте;
- образование папиллом.
Для подтверждения диагноза нужно сдать ряд анализов, в том числе мазок на онкоцитологию, пройти кольпоскопию (исследование под микроскопом), а также биопсию. По показаниям назначается УЗИ органов малого таза.
При гинекологическом осмотре обращают на себя внимание участки белесоватого эпителия (очаговая гиперплазия) в виде бляшек. При проведении специальных проб выявляются участки многослойного эпителия с неравномерным окрашиванием. В канале шейки матки определяется цилиндрический эпителий.
Кольпоскопические признаки ЦИН и раковых изменений:
- лейкоплакия;
- пунктация;
- мозаика;
- йоднегативные участки;
- ацетобелый эпителий;
- дискариоз;
- железистая гиперплазия;
- участки атипии;
- прочие аномальные кольпоскопические признаки.
Для ЦИН I характерен мономорфизм изменений эпителия и сосудов. При наличии полиморфизма говорят о ЦИН II и III. Любая дисфункция и изменение структуры эпителия #8212; повод пройти дополнительное обследование у гинеколога. После проведенного лечения назначается повторный контрольный анализ.
Лечение дисплазии шейки матки 1 степени включает в себя:
- медикаментозная терапия: противовоспалительные средства;
- коррекция гормональных и иммунных нарушений;
- восстановление микрофлоры влагалища;
- средства, ускоряющие заживление шейки матки (Кольпоцид и др.).
Хирургическое лечение возможно в нескольких вариантах:
- радиоволновая терапия;
- диатермокоагуляция;
- криодеструкция;
- лазерная коагуляция;
- аргоноплазменная коагуляция.
Выжидательная тактика не показана. При отсутствии терапии болезнь будет прогрессировать, что неизбежно приведет к развитию осложнений. Рак шейки матки, возникший на фоне ЦИН, опасен для жизни женщины поэтому затягивать с лечением не стоит. При своевременной терапии вероятность перехода в рак низкая. В будущем женщина может жить полноценной жизнью и рожать здоровых детей.
Выбор метода будет зависеть от технических возможностей клиники и особенностей течения процесса. Прижигание оставляет рубцы на матке, в результате чего орган теряет эластичность. Впоследствии могут возникнуть осложнения во время беременности и родов. Лечение радиоволнами не влияет на детородную функцию. При таком способе лечения не остаются рубцы. В настоящее время этот способ более предпочтителен. Без лечения болезнь прогрессирует.
Какой метод лечения выбрать
Прижигание лазером, радиоволнами и конизация шейки матки #8212; самые безопасные методы лечения этой болезни. Эти методы не оставляют шрамов и рубцов, орган сохраняет свои функции.
- Радиоволновой метод способствует увеличению энергии измененных клеток. Это ведет к разрушению пораженной клетки. Этот способ быстрый, но болезненный. Восстановление происходит за два-три месяца.
- Лечение лазером — безболезненный и быстрый метод лечения. Это метод лечения не оставляет рубцов и практически не дает осложнений. В течение одного-двух месяцев происходит восстановление.
- Конизация применяется при II -III стадии болезни. Во время операции происходит удаление части пораженной шейки матки. Этот способ позволяет удалить пораженные клетки по всей толщине эпителия. При таком способе женщина может забеременеть. Но в таких случаях накладываются швы во избежание преждевременных родов.
При лечении проводится дополнительная терапия, основанная на нормальной регенерации тканей. Прописывают курс витаминов групп B и E, а также омега-3 кислот, селена и клетчатки. Полностью от лекарств отказаться не получится, поскольку существует и консервативное лечение с помощью препаратов, основанных на травах. При рецидиве болезни показано обязательное хирургическое лечение.
Профилактика
При своевременном выявлении заболевания и его лечении прогноз благоприятный. Главное, регулярно посещать гинеколога и вовремя лечить все выявленные заболевания.
Профилактикой этого заболевания служат правила гигиены тела, особенно половых органов; здоровый образ жизни; у женщины должен быть один половой партнер.
Поделиться с друзьями:
Задайте свой вопрос нашему доктору:
Анна | 17.07. 16:03
Здравствуйте, я хотела бы узнать подробнее о лечении дисплазии. Я проходила мед комиссию на работу и по результатам цитологии выяснилось. что у меня дисплозия 1-2 степени, т.к нашим местным врачам доверия нет абсолютно никого, я хочу знать какими медикаментами (или народные средства) могут помочь в лечении этого недуга?
drlady | 25.07. 07:35
Не хочу вас пугать, но дисплазия считается предраковым состоянием. Я это говорю к тому, чтобы вы не тратила время на травки и другие народные средства, а полноценно пролечились у гинеколога. Раз вам сказали диагноз, то и о лечении нужно было рассказать.
http://drlady.ru/disease/displazija-shejki-matki-1-2-3-stepeni.html
Комментариев пока нет!
formula-zdorovja.ru
Дисплазия шейки матки 2 степени: лечение
Дисплазия 2 степени шейки матки возникает в результате неэффективного лечения ранней стадии заболевания. Дисплазия возникает в результате патологий в развитии клеточной структуры оболочки матки.

О заболевании
Дисплазия шейки матки – это заболевание, которое характеризуется нарушением структуры в области слизистых оболочек органа. Наиболее часто поддается заболеванию так называемая зона трансформации. Это область в просвете влагалища, где находится постепенно переходящий в плоскую форму цилиндрический эпителий. Иногда это заболевание путают с таким недугом, как эрозия. Но отличие состоит в том, что происходит не просто нарушение, а изменение структуры тканей. Это заболевание можно отнести к ряду серьезных, так как оно относится к предраковому состоянию и требует немедленной диагностики и лечения. Различают несколько стадий этого заболевания:
- Легкая (1) степень. На этой стадии происходит небольшое изменение в структуре клеток. Изменение воздействует на самый нижний слой эпителия, с помощью которого покрывается влагалищная область шейки матки.
- Умеренная (2) степень. На этой стадии заболевание затрагивает 2/3 от толщины эпителия.
- Тяжелая (3) степень. На этой стадии заметны серьезные нарушения в строении клеток, такое состояние может перейти в начальную стадию рака.
1 и 2 стадии являются не настолько опасными, как последняя, которая может вызвать такое заболевание, как рак.
Причины возникновения заболевания
К наиболее распространенной причине возникновения заболевания в организме относят наличие вируса, так называемого вируса папилломы человека. Эта инфекция проникает в эпителий нижнего слоя. Заболевание можно обнаружить только по прошествии длительного времени, даже через несколько лет. Недуг проявляется только после того, как в организме были обнаружены клетки онкогенного вируса. Одной из причин возникновения дисплазии в организме могут быть различные воспалительные процессы, в том числе и половые инфекции, например, хламидиоз или гонорея. На организм женщины могут воздействовать различные канцерогены, которые приводят к риску возникновения заболевания. Наиболее часто дисплазии подвергаются женщины детородного возраста.
Женщины, которые ведут неправильный образ жизни, также имеют шансы вызвать развитие болезни в организме. Например, курение может увеличивать риск заболевания в 4 раза. Гормональные причины тоже могут быть основой для возникновения заболевания. Если ранее женщина пережила повреждения или травмы в области шейки матки или начала вести рано половую жизнь, риск заболеть увеличивается в несколько раз. Заболевание может начать прогрессировать при ослабленной иммунной системе. Известно, что при пониженном иммунитете организм человека является особо восприимчивым к различным заболеваниям и инфекциям. Если ко всему этому добавить еще и различные факторы (например, неправильное питание и образ жизни), то получится достаточно плачевная картина.
Симптомы болезни
Дисплазия шейки матки имеет определенные симптомы, при которых женщина чувствует изменения в своем организме. Но это заболевание не дает о себе знать сразу, вне зависимости от стадии и степени. Иногда дисплазия может дополниться наличием каких-либо инфекций.
Многие женщины путают заболевания и думают, что данные симптомы – проявление таких инфекций, как кольпит или цервицит. В области воспаления ощущается зуд и жжение, начинаются нехарактерные выделения из половых органов, которые имеют не только странную консистенцию, но и запах. Иногда выделения могут иметь необычный цвет и быть с примесями крови. При заболевании у женщины не наблюдаются болевые ощущения. Если при наличии заболевания у женщины наблюдается улучшение состояния здоровья и повышение иммунной системы, то болезнь может начать отступать (регрессировать). Так как недуг протекает бессимптомно и не проявляется на протяжении длительного времени, необходимо провести полный медицинский осмотр.
Диагностика и лечение заболевания
При выявлении дисплазии 2 степени пациентам назначают различные осмотры воспаленной области и исследования, которые направлены на обнаружение заболевания. Например, большинство клиник в своей практике используют такие осмотры, как осмотр воспаленной области с помощью зеркал или такой метод, как кольпоскопия. Что касается первого метода, то он достаточно распространен. Этот осмотр направлен на то, чтобы обнаружить первые признаки и степень развития заболевания. По характерным признакам и симптомам определяется то, насколько болезнь начала прогрессировать.
Второй метод осмотра включает в себя обследование шейки матки с помощью специального аппарата под названием кольпоскоп. Это аппарат способен увеличивать нужное изображение более чем в 10 раз. Одним из наиболее эффективных и достоверных методов осмотра является гистологическое исследование поврежденных тканевых фрагментов. После полной диагностики заболевания и ряда проведенных исследований, которые помогли определить степень запущенности заболевания, лечащий врач назначает соответствующее лечение. Для лечения дисплазии 2 степени необходимо учитывать все факторы и данные, которые помогут определиться с типом лечения и профилактикой заболевания.
Наиболее распространенным лечением является иммуностимулирующая терапия, которая способствует повышению работы иммунной системы различными методами и способами.
Этот метод применяется в случае 2 и 3 степени заболевания, когда есть большое количество пораженных участков шейки матки. Стоит отметить и то, что недуг имеет склонность к рецидивам, поэтому такая терапия необходима для предотвращения повторного заболевания.
Криотерапия также является одним из способов лечения дисплазии. Это метод направлен на разрушение нехарактерного участка с помощью применения жидкого азота. При 1 и 2 степени дисплазии поврежденные участки не распространяются на достаточно большие территории, поэтому здесь не требуются радикальные действие и оперативное вмешательство. В таких случаях необходимо регулярно наблюдаться у специалистов и получать все необходимые консультации, которые помогут приостановить прогрессирование заболевания. Если правильно лечить дисплазию и придерживаться всех рекомендаций доктора, от болезни на 2 стадии можно избавиться. Пациентке необходимо 1 раз в 4 месяца проводить повторные обследования. Если пациент получает 2 положительных результата, то речь уже может идти о лечении с помощью хирургического вмешательства. Такое лечение проводят специалисты в области гинекологии и онкологии, которые могут окончательно избавить пациентку от заболевания благодаря оперативному хирургическому вмешательству (возможна ампутация шейки матки).
Хирургический метод лечения назначается в самом тяжелом и крайнем случае, когда все методы консервативного и медикаментозного лечения не действуют. Перед этим пациенту предлагают пройти курс лечением противовоспалительными препаратами, которые воздействуют на воспаленные участки и очаг заболевания. При возникновении заболевания можно обратиться к методу лечения лазерной терапией. Он направлен на полное удаление поврежденных участков эпителия, а также контролирует глубину воздействия. Этот метод используется в том случае, если женщина на данном этапе пока не имеет детей. Все вышеперечисленные методы могут иметь как плюсы, так и минусы. Поэтому перед лечением заболевания необходимо провести все необходимые процедуры, анализы и полную диагностику заболевания. Только после всех консервативных методов лечения (которые могли быть неэффективными), нужно обращаться к хирургическому вмешательству.
nailsgid.ru
как лечить дисплазию шейки матки 2 степени, ответы врачей, консультация
Здравствуйте уважаемые доктора!01.07.2009г. в возрасте 47 лет я перенесла операцию по поводу дисплазии шейки матки 3 степени.(Очаг был в шейке размером 05.*1 см)- экстрерпация шейки матки с придатками. Климакса не было и яичники были здоровы,но гинеколог-онколог перед операцией посоветовала мне настоятельно удалить и яичники,т.к. учитывая их опыт и мою патологию, я могу попасть к ним опять на стол операционный с такой патологией или еще хуже.Других вариантов они мне не оставили и я согласилась.О чем сейчас каюсь!!!
После операции чувствовала себя более менее удовлетворительно.
Но через 8 месяце появилась боль внизу живота, чувство тяжести.Боль иррадиирует в крестец,прямую кишку. Перестала чувствовать позывы к дефекации.Ощущаю какое-то непрятное ощущение , а при пальцевом исследовании чувствую.что ампула прямой кишки полна каловыми массами и чувствую выбухание культи влагалища в прямую кишку. Слабость, усталость.Эти боли уже год меня мучают. Стала нервной и раздражительной. Думаю уже о суициде(вот бы выпить сонных таблеток и уснуть,забыть про эту боль). 7 месяцев принимаю анжелик,т.к. были приливы и повышались глюкоза, холистерин и проблемы с мочевым пузырем. Немного стало получше.
На КТ малого таза- Состояние после экстерпации матки с придатками. Культя влагалища с четкими неровными контурами, окружающая клетчатка с фиброзными изменениями и «мелкими » кальцинатами. Мочевой пузырь значительно наполнен, обычной формы с четкими ровными контурами, содержимое однородное.
УЗИ органов малого таза: В малом тазу спаечный процесс, видимых образований не выявлено.Мочевой пузырь с четкими ровными контурами, стенки уплотнены, без видимых дополнительных образований.
Объем первоначальной мочи:-350мл.
Объем остаточной мочи-55мл.
Ирриография-При ретроградном введении жидкой бариевой взвеси выполнились все отделы толостой кишки до купола слепой. Локализация петель сигмы и нисходящей ободочной кишки нарушена.Нисходящая ободочная кишка смещена медиально, обрязует коленообразный изгиб, сигма на фоне ее удлинения образует множественные петлистые изгибы и перегибы,смещение петель резко ограничено и болезненно. В нисходящей ободочной кишке, в сигме гаустрация сглажена, неравномерная, складки слизистой умеренно утолщены.на остальном протяжении толостой кишки сохранена симметричная гаустрация. Органических сужений и дефектов наполнения не выявлено.
заключение:R признаки нарушения анатомической локализации дистальных отделов толстой кишки как косвенный признак спаечной болезни, признаки хр.колита.
ЭГДС-Пишевод свободно проходим.Слизистая розовая.Кардинальный жом смыкается.В желудке-умеренное количество мутного содержимого,примесь слизи. Слизистая желудка,розовая,отечная.Пилорический жом концентрический. Луковица 12 перстной кишки недеформирована,слизистая розовая,имеет вид «маннолй крупы!.Залуковичная часть розовая.
Заключение- поверхностный гастрит.Умеренное восполение.Косвенные признаки панкреатита.
Колоноскопия-перианальная область чистая. Колоноскопия произведена до селезеночного угла толстой кишки. Слизистая на всем протяжении розовая,сосудитый рисунок не изменен. Перистальтика равномерная.Заключение- признаков восполения не выявлено.
Несколько дней назад по поводу спаечной болезни ходила на консультацию к хирургу и гинекологу. Гинеколог назначил_электрофорез на низ живота с лидазой( после операции прошло 1.5. года) поможет ли сейчас лидаза? Слышала о лонгидазе.Что это? Помогает ли?
Хирург- посмотрел мои результаты обследования и направил к онкологу: пусть они разбираются что это за » мелкие»кальцинаты на брюшине! Если спаечный процесс,
то будем ждать когда будет ОКН. Тогда по экстренным показаниям прооперируем.
ВО КАК! Значит надо ждать ОКН или перитонит или некроз кишки! А если скорая помощь вовремя не приедет или привезет к пьяному хирургу под праздники! Что тогда!Умирать!
2 дня назад пошла к другому хирургу,т.к. нет сил терпеть боль. Хирург-женщина посмотрела все обследования и мой живот и поставила диагноз- спаечная болезнь брюшной полости.Долихосигма. Колоноптоз.Кокцигодения.
Назначила-Мовалис,свечи.Мильгама№10 Магнитотерапия на крест.отдел.№10. Электрофорез с новокаином №10.
Посоветовала пойти на консультацию к проктологу-может говорит опущение тонкого кишечника?
Устала я и от докторов,от лекарств и от боли. Жить не хочется! А ведь вроди бы еще не старая да и работать мне много надо,кредит у меня в банке.А работать не могу.
Скажите пожалуйста, можно спайки удалить лапараскопом. Слышала такое делается. У нас в Астрахани-нет,да и наши хирурги против этого метода удаления спаек. Говорят как раздуешь тебе живот углек.газом, когда он у тебя весь в спайках, Даже нормальное анатомическое положение кишечника нарушено! Да и умереть ты можешь при этой операции.Вообщем утешили.
И еще. Скажите пожалуйста какой метод исследования и какой врач может поставить диагноз опущение тонкого кишечника?
Если в моей ситуации есть возможность рассечь спайки лапороскопом, то где это хорошо делают(что бы не заработать себе еще больше проблем и не помереть)
После экстерпации матки с придатками, по поводу дисплазии шейки матки 3 ст. В гистологическом ответе после операции-эндометрий в фазе пролиферации.ОЖГЭ,фибромиома.
В шейке железы эндоцервикса.В области наружнего зева плоский эпителий с паракератозом,гиперкератозом.В яичниках-тека ткань,белые тела. Учитывая результаты этой гистологической картины был ли у меня эндометриоз? если да,то могут быть боли в животе обусловлены этим или все же спайки? Если эндометриоз есть,то как его лечить
Помогите,пожалуйста. Спасибо .
www.health-ua.org

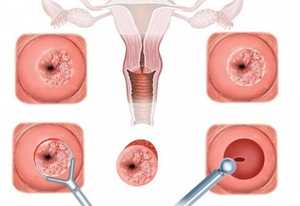 Первая степень. На Западе ее обозначают «CIN I». Промежуточный и поверхностный слои не вовлечены в патологический процесс.
Первая степень. На Западе ее обозначают «CIN I». Промежуточный и поверхностный слои не вовлечены в патологический процесс.