Беременность у женщин с резус-отрицательной кровью
Вопрос резус-конфликта при беременности – один из немногих в медицине, в котором расставлены все точки над i и разработаны не только методы диагностики и лечения, но и, что самое главное, эффективной профилактики.
История иммунопрофилактики резус-конфликта – редкий пример безоговорочного успеха в медицине. Ведь после введения комплекса профилактический мер детская смертность от осложнений резус-конфликта снизилась с 46 до1,6 на 100 тыс. детей – то есть почти в 30 раз.
Что же такое резус-конфликт, почему он возникает и что делать, чтобы свести к минимуму риск его возникновения?
Всё население планеты, в зависимости от присутствия или отсутствия на эритроцитах (красных клетках крови) белка, обозначаемого буквой «D», делится соответственно на резус-положительных и резус-отрицательных людей. По приблизительным данным резус-отрицательных европейцев около 15%.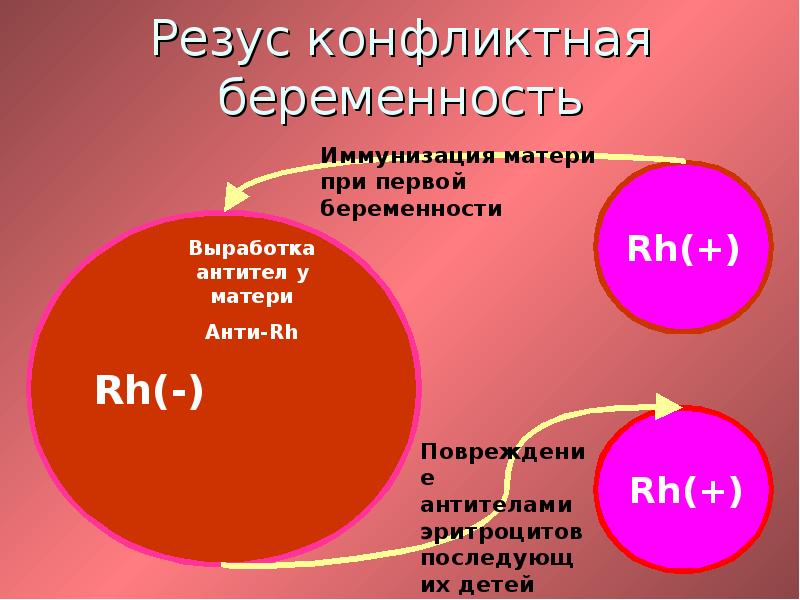
В этом случает, при попадании эритроцитов плода в кровоток матери возникает иммунная реакция, в результате которой повреждаются эритроциты плода, у него возникает анемия и ряд других тяжелых осложнений.
При физиологической беременности эритроциты плода проникают через плаценту в I триместре у 3% женщин, во II – у 15%, в III – у 48%. Кроме того, массивный заброс происходит в родах, после прерывания беременности (аборта, выкидыша, внематочной беременности, пузырного заноса), инвазивных процедур (биопсия ворсин хориона, амниоцентез), дородовых кровотечениях при угрозе прерывания беременности.
Суммарный риск развития резус-конфликта у резус-отрицательных женщин, беременных резус-положительным плодом при отсутствии профилактики составляет около 16%. У женщин, прошедших профилактику, этот риск снижается до 0,2%.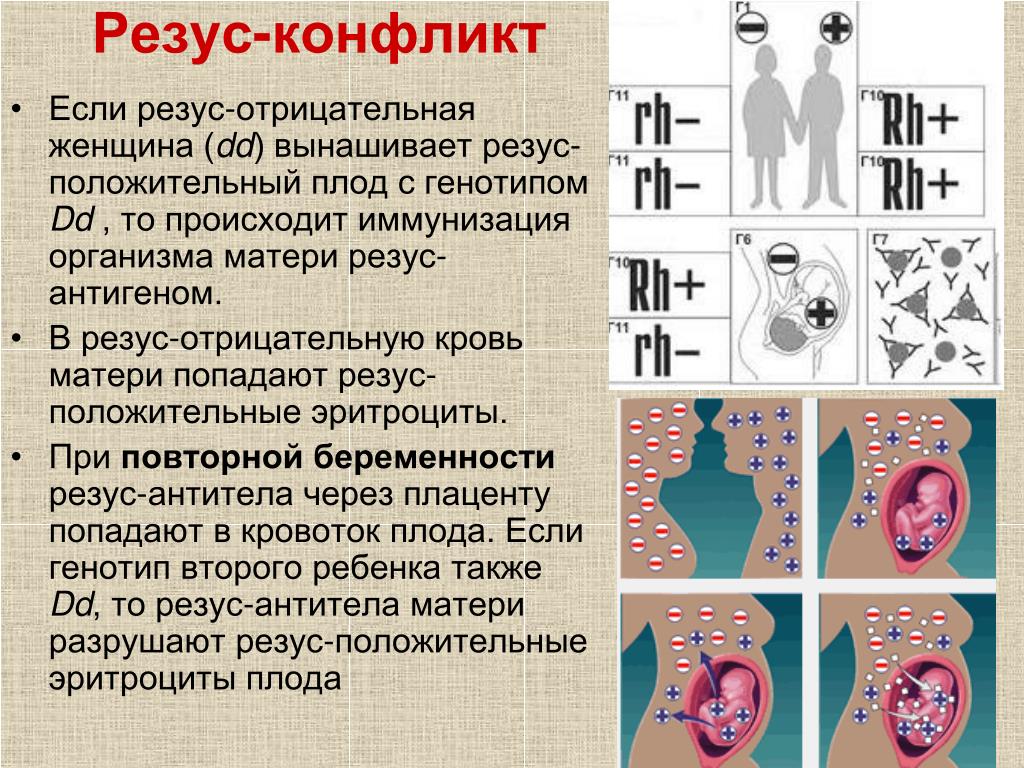
А теперь самое интересное – в чем же заключается эта самая профилактика и что необходимо делать, чтобы держать ситуацию под контролем.
Всем женщинам, обратившимся в медицинское учреждение для постановки на учёт по беременности, а так же тем, кто обратился для прерывания нежелательной беременности, назначается анализ для определения группы крови и резус-фактора. Половым партнёрам женщин, у которых установлен отрицательный резус, так же рекомендовано пройти обследование для установления резус-принадлежности. Если по счастливому стечению обстоятельств у мужчины тоже отрицательный резус-фактор, то риск возникновения резус-конфликта отсутствует и в проведении иммунопрофилактики нет смысла.
Женщинам с резус-отрицательной кровью и резус-положительной принадлежность крови партнёра, желающим прервать нежеланную беременность, рекомендуется в течение 72 часов после прерывания сделать укол антирезусного иммуноглобулина. Механизм действия этого препарата основан на том, что введенные антитела связывают эритроциты плода, проникшие в материнский кровоток, и не допускают развитие иммунного ответа.
Резус-отрицательным женщинам, вставшим на учёт по беременности, ежемесячно назначают анализ крови на антирезусные антитела. Таким образом определяют, был ли контакт между кровью матери и плода, и среагировала ли иммунная система женщины на чужеродный белок.
Если к 28 недели в крови женщины нет антирезусных антител, её направляют на профилактическое введение антирезусного иммуноглобулина. Данная профилактика проводится с 28 по 30 неделю беременности. После этого определение антирезусных антител в крови матери не проводится.
Если же по результатам обследования у женщины до 28 недель беременности выявлены антирезусные антитела, она направляется на углублённое обследование для определения степени тяжести резус-конфликта, своевременного назначения лечения и при необходимости экстренного родоразрешения.
После рождения у ребенка резус-отрицательной женщины определяют резус-фактор. И, если малыш резус-положительный, в течение 72 часов после родов женщине так же вводят антирезусный иммуноглобулин.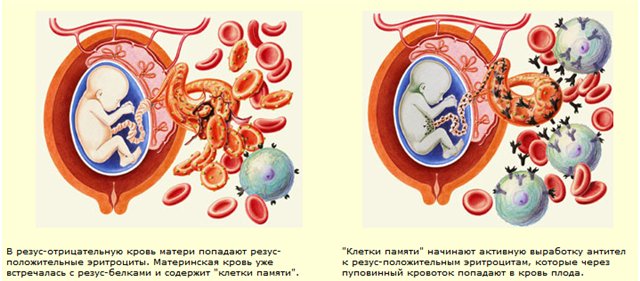
Другие ситуации, требующие профилактического введения антирезусного иммуноглобулина:
- самопроизвольный выкидыш или неразвивающаяся беременность;
- внематочная беременность;
- пузырный занос;
- дородовое кровотечение при угрозе прерывания беременности;
- инвазивные внутриматочные вмешательства во время беременности.
Единственным спорным на данный момент вопросом является определение резус-фактора плода во время беременности. Для этого, начиная с 10 недель беременности, у женщины проводится забор крови, из неё выделяют генетический материал плода и на основании генетического исследования определяют резус-принадлежность будущего ребёнка.
С одной стороны, это исследование позволило бы 40% резус-отрицательных женщин, вынашивающих резус-отрицательного плода, избежать ежемесячного определения антирезусных антител и введения антирезусного иммуноглобулина.
С другой стороны, это исследование не фигурирует в официальном приказе МЗ, не входит в систему ОМС и выполняется только на платной основе.
Таким образом, на данный момент разработан четкий алгоритм ведения беременных женщин с резус-отрицательной кровью. И следование этому простому алгоритму позволит женщине родить одного, двух и более здоровых малышей.
Врач акушер-гинеколог
женской консультации №14
Хиврич Е.Б.
Беременность при наличии отрицательного | perinatal-kbr
Беременность при наличии отрицательного резус-фактора
Что такое «резус-фактор» на обыденном уровне известно каждому из нас. Не углубляясь в дебри медицины, еще раз повторим — резус-фактор представляет собой белок, расположенный на эритроцитах крови. Причем, у 85% людей этот белок присутствует (эти люди имеют положительный резус-фактор), а вот 15% населения этого белка лишены. Соответственно данный факт относит их к категории людей, обладающих отрицательным резус-фактором. В медицине нет никаких данных о патологиях в развитии и функционировании всех жизненно важных систем носителей отрицательного резуса крови.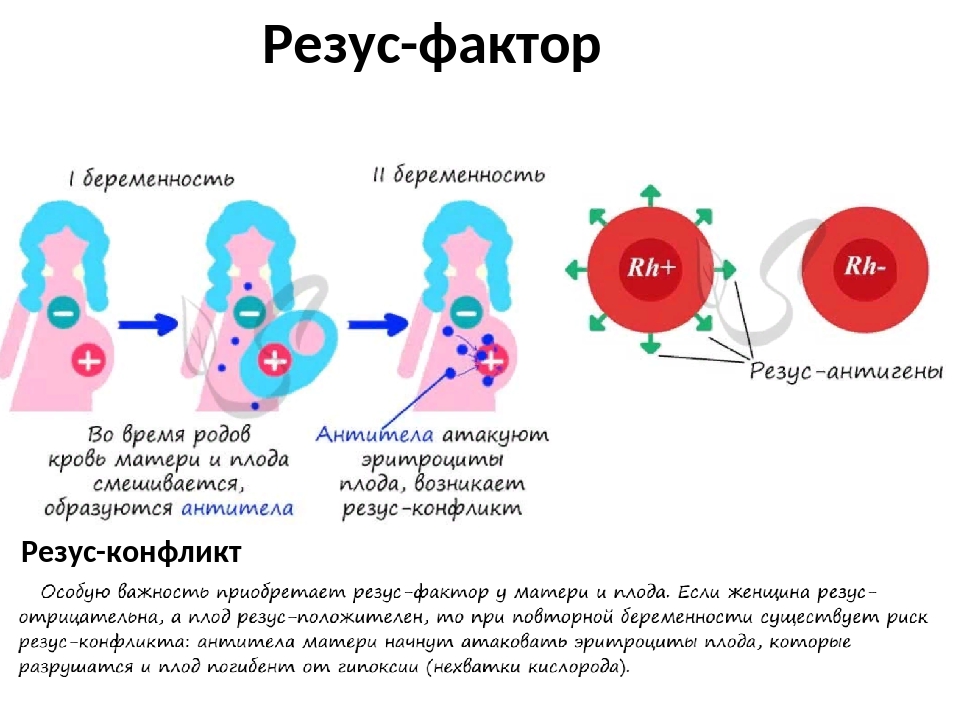
В каких случаях отрицательный резус-фактор у беременной требует пристального наблюдения врачей.
Из школьного курса математики всем нам известно, что «минус на минус» в итоге дает плюс. Это же правило актуально и по отношению к репродуктивной системе человеческого организма. Так, если потенциальные папа и мама являются обладателями отрицательного резус-фактора, то и зачатие, и беременность не встретит никаких проблем. Причем, их младенец может унаследовать как положительный, так и отрицательный резус-фактор. И наоборот, при положительном резусе отца и отрицательном резус-факторе матери беременность в большинстве случаев сопряжена с большими рисками по невынашиваемость и патологиями плода.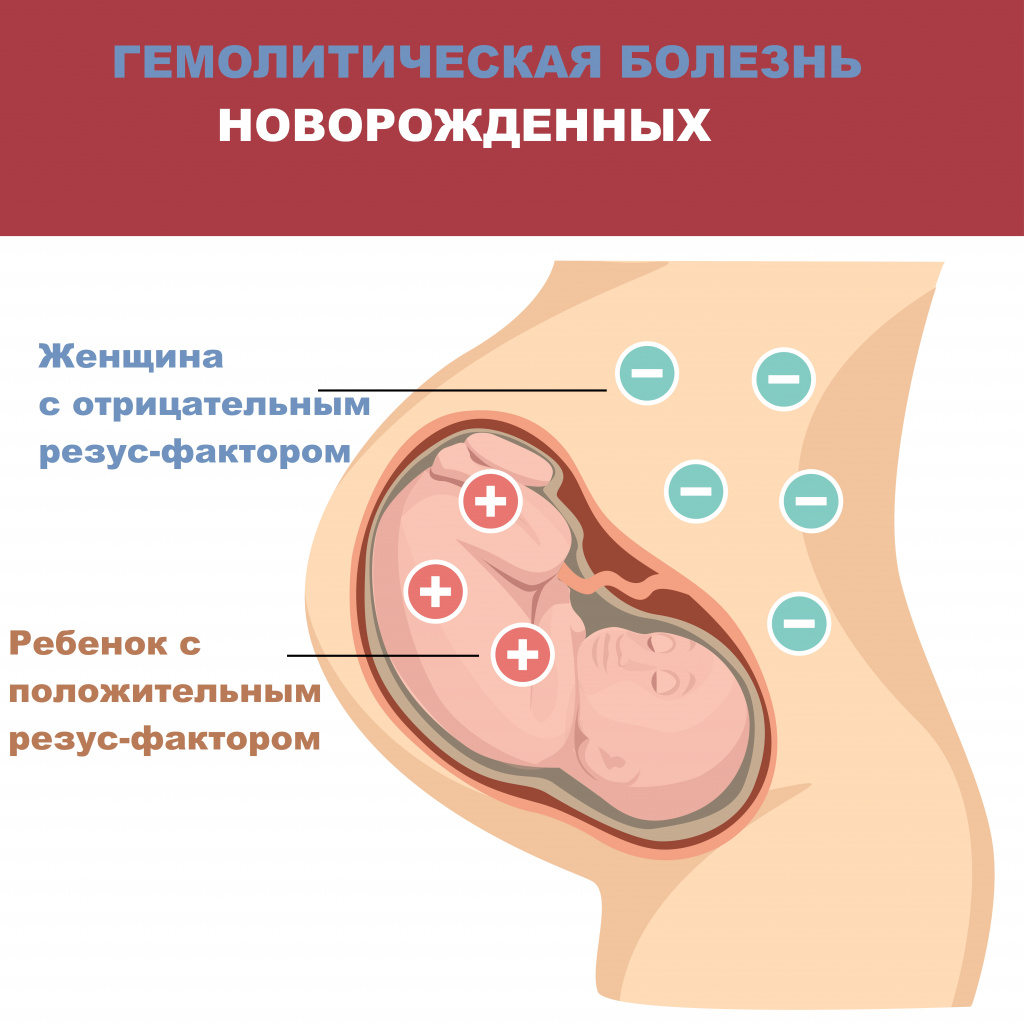
Что такое резус-конфликт.
Говоря медицинскими терминами, резус-конфликт (резус-сенсибилизация) — это ответная реакция организма матери на развитие и формирование плода, обладающего противоположным резус-фактором. Этот механизм заложен природой — женский организм в ответ на выброс «инородных» тел в кровоток, начинает продуцировать ответные антитела, призванные изгнать зародыш. Как следствие, первая проблема подобной беременности — естественный аборт (выкидыш). В ряде случаев резус-конфликт матери и плода начинается значительно позже, но и это влечет за собой целую массу проблем:
— появление желтухи у младенца;
— тяжелые поражения мозга, почек и печени еще народившегося малыша.

Не стоит еще раз повторять, что резус-конфликт — одна из главных проблем невынашиваемости (подобная беременность может прерваться в любой момент!). А значит, приняв решение стать мамой при наличии отрицательного резус-фактора, вам будет необходимо соблюдать ряд важных правил.
Протекание беременности при отрицательном резусе крови.
Если вы подойдете к ожиданию ребенка с большой долей ответственности, то пополните ряды женщин, сумевших успешно выносить и родить здоровых младенцев не смотря на свой «недуг». В принципе гинекологи не считают отрицательный резус-фактор причиной, способной этому помешать. Однако, есть один очень важный момент — если первая беременность женщины с резусом «минус» неожиданно прервалась, в ее организме формируются своеобразные «клетки памяти» (антигены), которые будут еще более ожесточенно бороться с каждой последующей беременностью. Вот почему медики предупреждают — для женщины, имеющей отрицательный резус-фактор, очень важно сохранить именно первую беременность! А для этого необходимо регулярно отслеживать появление антител в организме матери. С этой целью беременной предстоит сдавать внутривенный анализ крови:
С этой целью беременной предстоит сдавать внутривенный анализ крови:
— в первом триместре — 1 раз в месяц;
— во втором триместре — 2 раза в месяц;
— в третьем триместре вплоть до родов — еженедельно.
В принципе это и есть главное условие нормального протекания беременности при отрицательном резусе крови. Если вы будете неукоснительно соблюдать все рекомендации врача, вовремя приходить на прием и сознательно «сдавать кровь», вы сумеете избежать негативного воздействия резус-конфликта. И уже очень скоро вам предстоит решающее событие любой беременности — роды.
Роды при наличии отрицательного резус-фактора.
Если в течение всей беременности вам удалось избежать резус-конфликт, то нет никаких причин, препятствующих естественным родам (в более сложных случаях, при наличии серьезного резус-конфликта, женщина подвергается немедленной госпитализации, а врачи обсуждают решение о способе родоразрешения, отдавая предпочтения в пользу «кесарева»). Мы же говорим о тех случаях, когда этих неприятностей удалось успешно избежать.
Роды у беременной с отрицательным резус-фактором ничем не отличаются от обычного срочного родоразрешения. Однако, уже в первые часы после появления ребенка на свет, делается забор его крови с целью определить резус-принадлежность младенца. В том случае, если малыш родился с положительным резусом крови, женщина должна не позднее 72 часов после родов получить инъекцию антирезусного иммуноглобулина. Что это за препарат? Антирезусный иммуноглобулин — это вещество, призванное разбить иммунологическую цепь в женском организме. Иммуноглобулин связывает агрессивные антитела и выводит их из организма, тем самым снимая все риски развития резус-конфликта во время последующих беременностей. Важно! Инъекция антирезусного иммуноглобулина должна быть непременно введена, в противном случае исход последующих беременностей будет весьма печален… И не стоит забывать, что введение иммуноглобулина подразумевается в случае:
— переливания крови, не связанного с беременностью;
— выкидыша или аборта;
— отслойки плаценты;
— внематочной беременности.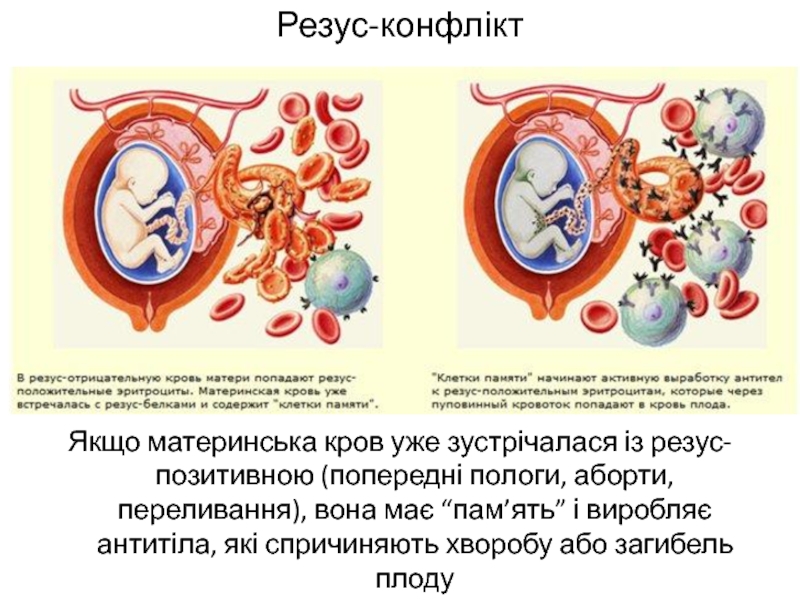
В последнее время иммуноглобулин применяется еще в процессе вынашивания плода (на сроке между 28 и 32 неделями беременности). Единственное условие — организм матери не должен содержать даже минимального количества антител.
Совет для всех будущих рожениц, имеющих отрицательный резус-фактор. Обязательно заблаговременно убедитесь, что в родильном доме, где вы планируете рожать, имеется в наличии антирезусный иммуноглобулин! В случае отказа, заранее приобретите вакцину в аптеке (предварительно проконсультировавшись со своим врачом) и настойчиво потребуйте ввести вам ее сразу после родов. Это несложное мероприятие залог того, что вы и в будущем сможете так же успешно забеременеть и родить.
Беременность и резус
- Консультативная помощь врача-специалиста.
- ПЦР-диагностика — определение резус-фактора плода в крови резус-отрицательной матери генетическим методом.
- Фенотипирование.
- Внутривенное введение иммуноглобулина методом дозированного титрования.

- Лимфоцитоиммунотерапия (ЛИТ).
- Введение резонатива.
Отрицательный резус-фактор и беременность
Все родители мечтают о рождении здорового малыша. Многие риски, связанные со здоровьем малыша, сегодня являются управляемыми. Это значит, что некоторые, даже очень тяжелые и опасные заболевания предотвратимы, главное – не упустить время. Например, ситуация, связанная с развитием гемолитической болезни у плода и новорожденного. Многие слышали, что при наличии резус-отрицательной принадлежности крови у матери, возможно развитие иммунологического конфликта между матерью и плодом по системе резус, что является в дальнейшем причиной тяжелой гемолитической болезни, от которой малыш может страдать уже внутриутробно, но немногие могут в деталях объяснить, что же это такое, и как быть, если это напрямую касается Вас.
Сначала разберемся, что же такое резус-фактор.
Резус-фактор – это особый комплекс белков (его называют также D-антигеном), который находится на поверхности эритроцитов. Его можно определить лабораторными методами (по анализу крови). Большинство людей в популяции имеет D-антиген. О таких людях говорят, что они резус-положительны. У меньшей части населения (около 15-18%) антигена D в клетках крови нет; таких людей называют резус-отрицательными.
Его можно определить лабораторными методами (по анализу крови). Большинство людей в популяции имеет D-антиген. О таких людях говорят, что они резус-положительны. У меньшей части населения (около 15-18%) антигена D в клетках крови нет; таких людей называют резус-отрицательными.
Резус-фактор передается по наследству, причем унаследовать его ребенок может как от матери, так и от отца. Если мать резус-отрицательна, а отец резус-положителен, существует высокая вероятность того, что ребенок унаследует положительный резус-фактор отца. Тогда окажется, что в крови у матери нет D-антигена, а у плода он есть. Иммунная система матери может воспринять проникающие в ее кровь эритроциты плода, как чужеродные, и начать бороться с ними, синтезируя антитела. Эти антитела имеют очень низкую молекулярную массу, способны проникать через плаценту в кровоток плода и разрушать эритроциты плода, вызывая гемолитическую болезнь у плода. Такое патологическое состояние, при котором происходит синтез антител называется резус-иммунизацией.
Чем же опасна резус-иммунизация?
Основная роль эритроцитов – перенос кислорода к органам и тканям организма. При массовом разрушении этих клеток органы плода начинают испытывать кислородное голодание. Но это еще не все. При распаде эритроцитов высвобождается особое вещество — билирубин, которое оказывает токсическое действие на сердце, печень, нервную систему плода. Билирубин окрашивает кожу ребенка в желтый цвет (”желтуха”). В тяжелых случаях билирубин, оказывая свое токсическое действие на клетки головного мозга, вызывает необратимые последствия вплоть до тяжелой инвалидизации и гибели малыша.
Уровень опасности возрастает с каждой последующей беременностью. Иммунная система матери обладает способностью «запоминать» чужеродные белки (резус-антиген плода) и при повторной беременности отвечает еще более быстрым и массивным выбросом антител, которые могут очень быстро проникнуть через плаценту в кровоток ребенка и привести к тяжелейшему внутриутробному страданию и даже к гибели малыша еще до рождения.
Поэтому факторами риска для резус-отрицательной женщины являются:
- Рождение Rh-положительного ребенка в прошлом (если после родов не был введен специальный препарат — анти-резус иммуноглобулин)
- Случаи внутриутробной гибели плода в прошлом
- Внематочная беременность
- Выкидыши и аборты
- Переливание Rh-несовместимой крови до беременности
Первая беременность у резус-отрицательной женщины, как правило, протекает без осложнений. Поэтому существует тенденция сохранять первую беременность, ни в коем случае не прерывая ее, если на это нет серьезных медицинских показаний.
Что же делать?
К счастью, следует отметить, что во всем мире заболеваемость новорожденных детей гемолитической болезнью плода вследствие резус-конфликта снижатется. И происходит это потому, что в практику широко внедрены методы резус-профилактики, которая проводится резус-отрицательным женщинам во время беременности и после рождения резус-положительного малыша.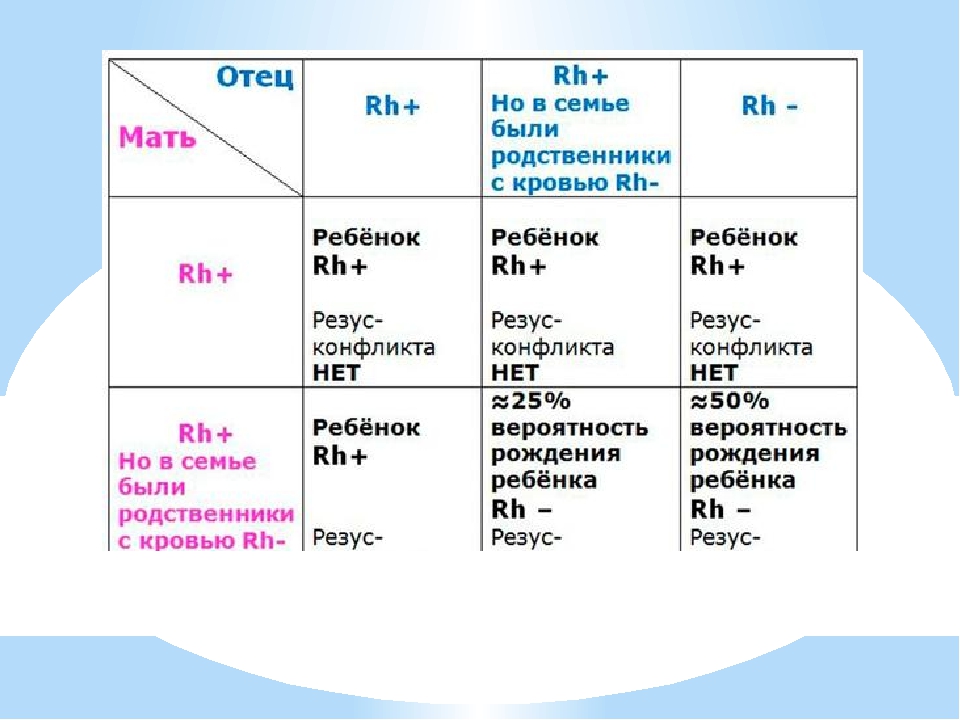 Да, как и в случае всех без исключения заболеваний, легче предотвратить проблему, чем лечить последствия уже развившегося тяжелого резус-конфликта.
Да, как и в случае всех без исключения заболеваний, легче предотвратить проблему, чем лечить последствия уже развившегося тяжелого резус-конфликта.
На сегодняшний день единственным (и эффективным) профилактическим методом для предотвращения этой патологии остается введение специального препарата – анти-D-иммуноглобулина.
Профилактическая вакцинация проводится дважды – во время беременности (дородовая профилактика) и сразу после родов (послеродовая профилактика).
Остановимся на этом подробнее.
Этап дородовой профилактики направлен на защиту существующей беременности.
Если беременность развивается без осложнений («все идет по плану»), женщине проводится профилактическое введение анти-D-иммуноглобулина на 28-32 неделе беременности. Вводится специально установленная доза, которая обеспечивает защиту малыша до конца беременности. Это плановая дородовая профилактика.
В случае возникновения опасных ситуаций, которые многократно повышают риск развития резус-конфликта, проводится экстренная дородовая профилактика. К таким ситуациям относятся:
К таким ситуациям относятся:
- Осложнения беременности: выкидыш; угроза выкидыша, сопровождающаяся кровянистыми выделениями
- Травмы живота во время беременности (например, после падения или в автомобильной аварии)
- Лечебные и диагностические вмешательства во время беременности: амниоцентез, хориальная биопсия, кордоцентез
В этих случаях для защиты плода может потребоваться дополнительное введение препарата.
Этап послеродовой профилактики направлен на защиту Вашей будущей беременности.
Если после родов выясняется, что ребенок резус-положителен, матери назначается еще одна инъекция анти-D-иммуноглобулина . Введение препарата необходимо произвести как можно быстрее, не позднее 72 часов после родов. Если вакцинация произведена позже, ее эффективность снижается и Вы не можете быть уверены в том, что сделали все, что было необходимо, для защиты Вашего следующего малыша.
Внимание! Такую же профилактику анти-D-иммуноглобулином женщины должны обязательно получить и в том случае, если:
— произошел выкидыш в сроке беременности 5-6 недель и более
— было произведено прерывание беременности в сроке беременности 5-6 недель и более
— была сделана операция по поводу внематочной беременности
В этом случае это тоже защита Вашей будущей беременности и Вашего будущего ребенка. Введение препарата также нужно произвести в первые 72 часа.
Введение препарата также нужно произвести в первые 72 часа.
Защитное действие анти-D-иммуноглобулина продолжается лишь до 12 недель, поэтому при каждой последующей беременности необходимо повторное профилактическое введение.
Не стоит расстраиваться, если у Вас отрицательный резус-фактор. Выполняйте все предписания врача и у вас родится здоровый малыш!
Козлякова Ольга Владимировна,
Зав.отделением акушерской иммуногематологии ГЦТ
кандидат медицинских наук
Резус-конфликт и беременность: что делать
Для многих «разнорезусных» родителей риск резус-конфликта становится серьезным поводом для тревоги. Другие утверждают, что уже имеют резус-положительных детей, и каждый из них родился здоровым. Так почему же резус-конфликт возникает не во всех случаях? И как наверняка узнать его риск?
Что такое резус-несовместимость
Резус-фактор крови – это особый белок на поверхности красных кровяных клеток (эритроцитов).
При попадании такого белка в резус-отрицательный (Rh-) организм иммунные силы последнего вырабатывают защиту – антитела, атакующие «неприятеля» при повторной встрече с ним.
В случае беременности речь идет об антителах матери, «нападающих» на эритроциты плода. В результате чего беременность может закончиться гемолитической болезнью новорожденных (ГБН), невынашиванием или внутриутробной гибелью ребенка.
Почему «конфликт» не у всех
Для того, чтобы у матери появились резус-антитела, кровь плода должна попасть в ее кровоток в достаточном объеме.
Такая ситуация практически не возникает при здоровой беременности, и по данным статистики составляет всего около 10% случаев.
Угроза конфликта значительно возрастает, если беременности предшествовали аборты, выкидыши, угрозы прерывания с отслойкой плаценты или осложнения в предыдущих родах.
В этом случае в крови матери сначала появляются антитела класса М, которые, ввиду своих размеров, не представляют опасности для плода. IgM просто не способны проникнуть через плацентарный барьер, чего нельзя сказать о, приходящих им на смену, антителах класса G.
IgM просто не способны проникнуть через плацентарный барьер, чего нельзя сказать о, приходящих им на смену, антителах класса G.
IgG значительно мельче своих предшественников, легко проникают к плоду и сохраняются в крови мамы на долгие годы.
Таким образом, высокий риск резус-конфликта уже при текущей беременности имеет место только у женщин с отягощенным акушерским и гинекологическим анамнезом. Тогда как в остальных случаях этот риск минимален.
Как проверить
Всем резус-отрицательным женщинам при постановке на учет показан анализ крови на резус-фактор и группу крови.
Тот же самый анализ рекомендован и отцу ребенка.
Если, резус-фактор обоих родителей отрицательный, волноваться попросту не о чем. Но, если папа оказался «положительным» — беременная должна будет ежемесячно сдавать кровь на антирезусные антитела до 28 недель.
Если к указанному сроку антитела в крови так и не появятся, женщину направят на профилактическое введение антирезусного иммуноглобулина, и на этом поиск антител прекратится.
Введение иммуноглобулина также допустимо в первые 72 часа после родов, при рождении резус-положительного малыша, если ранее иммунизация не проводилась.
Если же антитела все же появились до 28 недель, и нарастают, беременную направят на более углубленное обследование для выяснения степени резус-конфликта, лечения и, при необходимости, экстренного родоразрешения.
Как узнать свой риск
На сегодня единственной рекомендуемой и финансируемой Минздравом мерой прогнозирования конфликта является анализ крови на антирезусные антитела.
Однако есть и другой вариант решения «задачи».
Уже с 10 (при одноплодной) и 12 недель (при многоплодной) беременности можно определить резус плода по крови матери.
Для исследования не требуется особой подготовки и практически нет противопоказаний. А его достоверность составляет 99%.
Анализ активно применяется в США, Японии и большинстве стран Западной Европы. И за время своего существования зарекомендовал себя как абсолютно безопасный и высокоэффективный.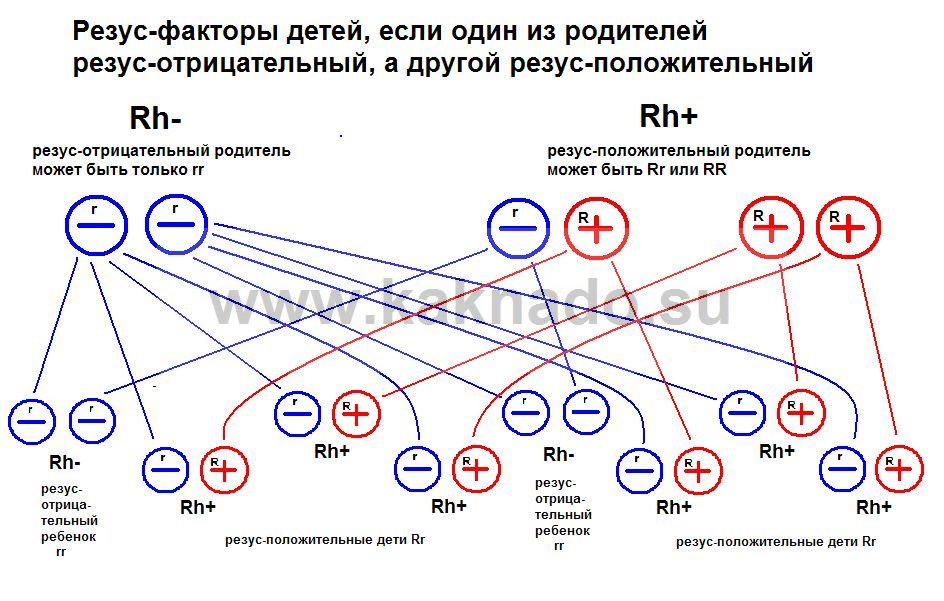
Поделиться статьей:
Остались вопросы?Беременность при различных резус-факторах крови
Уважаемые будущие родители!
Каждый из нас в своей жизни встречался с такими понятиями, как группа крови и резус-фактор, но далеко не каждый оценивает всю важность и необходимость определения этих показателей крови во время планирования и вынашивания желанной беременности.
Для того, чтобы разобраться в данном вопросе, мы хотим представить вам необходимую информацию и рассказать о тех клинических мероприятиях, которые проводятся в нашем центре.
Резус-фактор представляет собой белок, который находится на поверхности эритроцитов (красных кровяных телец, переносящих к тканям кислород). Если этот белок отсутствует, то резус-фактор считается отрицательным. При наличии белка «резус» в крови резус-фактор считается положительным. Все мы являемся обладателями либо отрицательного, либо положительного резус-фактора.
Если этот белок отсутствует, то резус-фактор считается отрицательным. При наличии белка «резус» в крови резус-фактор считается положительным. Все мы являемся обладателями либо отрицательного, либо положительного резус-фактора.
Будущие мама и папа, как известно, могут иметь разные резус-факторы крови. Если оба из родителей резус-положительные, то и ребенок, как правило (в 75 % случаев), наследует положительный резус-фактор. При наличии резус-отрицательной крови у обоих родителей, ситуация складывается аналогично, ребенок в данном случае будет рожден с резус-отрицательным фактором крови. В случае, если у мамы положительный резус-фактор, а у отца — резус-отрицательный, никаких осложнений при беременности не возникнет.
Большого внимания заслуживают пары, где у мамы отрицательный резус-фактор крови, а у будущего папы положительный. В данной ситуации возникает риск развития резус-конфликта — несовместимости крови матери и плода.
Механизм развития резус-конфликта, как правило, основан на работе нашей иммунной системы.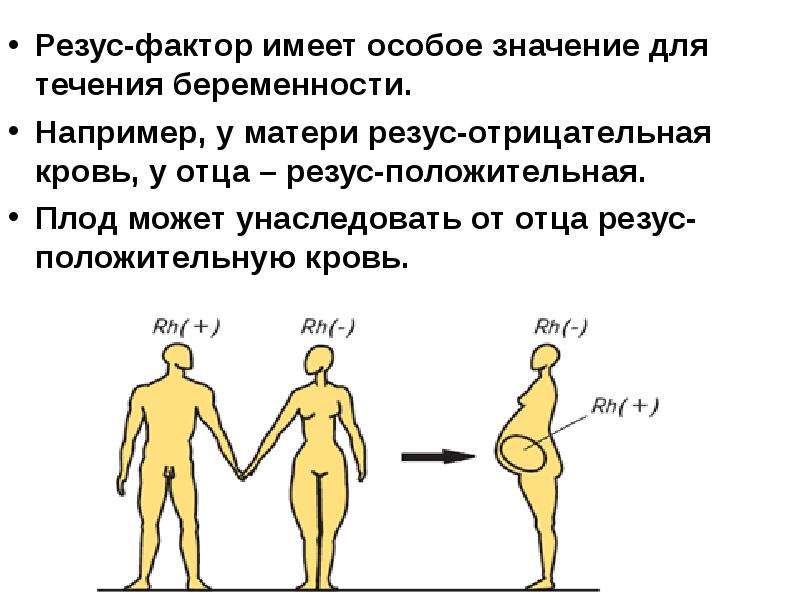 Организм беременной женщины с резус-отрицательной кровью, начинает вырабатывать антитела на клетки красной крови – эритроциты будущего ребенка. Но эта ситуация происходит только в том случае, если резус-фактор плода является положительным, унаследованным от отца. Именно эти антитела, проникая через плаценту, могут разрушать эритроциты будущего ребенка, и как следствие — вызывать снижение гемоглобина, интоксикацию и нарушение работы всех жизненно-важных органов и систем. Исходы течения такой беременности, чаще неблагоприятные — это угроза невынашивания, гемолитическая болезнь плода, высокие риски внутриутробной гибели ребенка, преждевременные роды и др.
Организм беременной женщины с резус-отрицательной кровью, начинает вырабатывать антитела на клетки красной крови – эритроциты будущего ребенка. Но эта ситуация происходит только в том случае, если резус-фактор плода является положительным, унаследованным от отца. Именно эти антитела, проникая через плаценту, могут разрушать эритроциты будущего ребенка, и как следствие — вызывать снижение гемоглобина, интоксикацию и нарушение работы всех жизненно-важных органов и систем. Исходы течения такой беременности, чаще неблагоприятные — это угроза невынашивания, гемолитическая болезнь плода, высокие риски внутриутробной гибели ребенка, преждевременные роды и др.
Для того, чтобы избежать неблагоприятных исходов, следует придерживаться следующих правил:
- Будущие родители должны определить свою группу крови и резус-фактор до планируемого зачатия.
- Необходимо помнить, что аборты, выкидыши, переливание крови, инвазивные процедуры, могут привести к увеличению сенсибилизации (т.
 е. появлению иммунных антител) организма резус-отрицательной женщины.
е. появлению иммунных антител) организма резус-отрицательной женщины. - Если резус-фактор будущей мамы оказался отрицательным, а у отца ребенка положительным, необходимо определение титра антиэритроцитарных антител в крови беременной до 20 недель беременности 1 раз в месяц, затем 1 раз в 2 недели. Более частое определение титра антител проводиться по назначению врача в зависимости от показаний.
- По достижению срока беременности 28 недель, при отсутствии титра антител, необходимо ввести 1 дозу антирезус-Д-иммуноглобулина. Данный препарат препятствует образованию антител к резус-фактору, а значит и препятствует разрушению эритроцитов у плода.
Вследствие введения препарата в крови могут появиться специфические антитела, поэтому после введения иммуноглобулина определение антиэритроцитарных антител не проводится. Вторая доза иммуноглобулина вводится в первые 72 часа после родов, при условии, что резус-фактор ребенка является положительным. Необходимо также введение антирезусного иммуноглобулина в течение 72 часов при проведении во время беременности инвазивных процедур: биопсии хориона, биопсии плаценты, кордоценезе, амниоцентезе, и при любом неблагоприятном исходе беременности: аборте, выкидыше, внематочной беременности, пузырном заносе.
В настоящее время в Медицинской компании «Жизнь» стало возможным определение резус-фактора плода при помощи современной, неинвазивной методики по крови матери. Достоверность такого результата достаточно высока, составляет 99%. Тест позволяет не только определить на раннем сроке беременности принадлежность резус-фактора будущего малыша, но и выделить группу риска беременных по развитию резус-конфликта. Данное исследование дает возможность спрогнозировать течение беременности у резус-отрицательных женщин, своевременно выполнить профилактические мероприятия по предупреждению развития резус-конфликта и выявить точную категорию пациенток, которым необходимо исследования титра антиэритроцитарных антител на протяжении всей беременности и введение антирезусного иммуноглобулина.
Что должна знать резус-отрицательная женщина?
Лазерное лечение и омоложение влагалища
ПодробнееЕще раз о гормонах или список обязательных покупок на неделю
ПодробнееПрактические навыки при обследовании бесплодных пар
ПодробнееБеременность при эндометриозе: современный взгляд
ПодробнееВарикоцеле и нарушение сперматогенеза
ПодробнееСекреторное и обструктивное бесплодие у мужчин
ПодробнееПротоколы контролируемой овариальной стимуляции (КОС)
ПодробнееНевынашивания беременности. В чем причина?
В чем причина?
Гистероскопия и ее роль в лечении бесплодия
ПодробнееСиндром гиперстимуляции яичников: современный взгляд на проблему
ПодробнееБеременность при эндометриозе — современный взгляд
ПодробнееИммунологическое бесплодие и роль антиспермальных антител в нем
ПодробнееЭКО в естественном цикле: «за» и «против»
ПодробнееПрактические навыки при обследовании бесплодных пар
ПодробнееЛазерное удаление рубцов и шрамов, отбеливание кожи.
Не удаётся забеременеть. Куда бежать? С чего начать?
ПодробнееЧто надо знать будущим родителям (самые популярные вопросы)
ПодробнееЭндометриоз. Несколько важных вопросов
ПодробнееНепроходимость маточных труб, что делать дальше?
ПодробнееВирус папилломы человека. Базовая информация
Базовая информация
KAMALIYA: «Считаю Владимира Котлика крестным отцом своих детей»
ПодробнееБесплодие и рак: почему мужчинам обязательно нужно сходить к репродуктологу
ПодробнееСекс, дети, рок-н-ролл: репродуктологи о том, что может повысить шансы при ЭКО
ПодробнееПортрет женского врача: 5 признаков хорошего гинеколога
ПодробнееНикогда не говори никогда.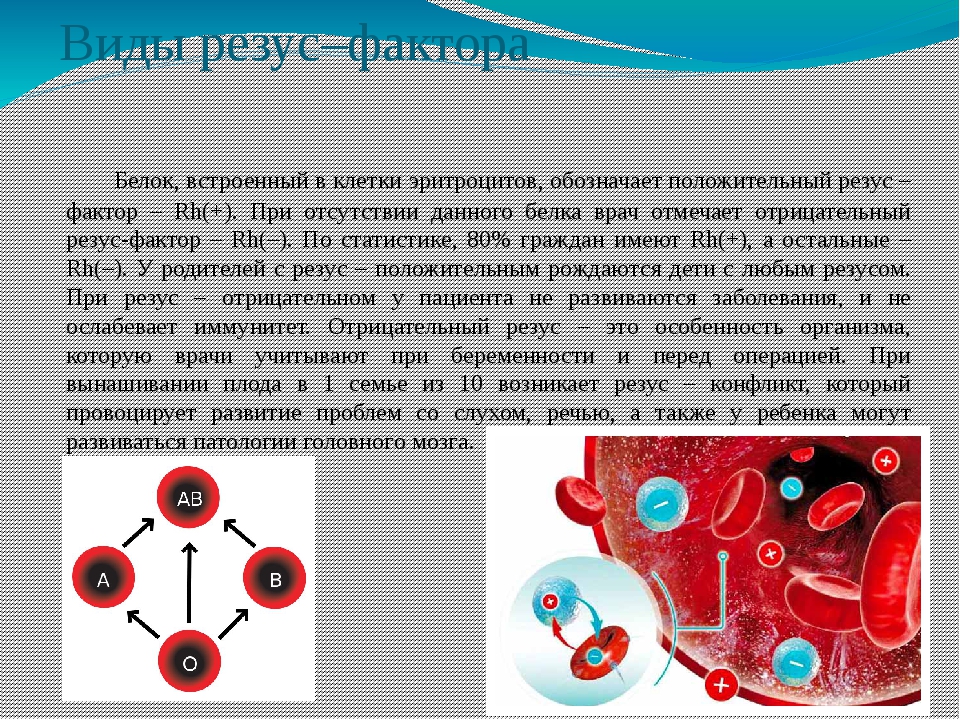 Чем опасно чайлдфри и почему стоит оставить «частичку себя» в криобанке
Чем опасно чайлдфри и почему стоит оставить «частичку себя» в криобанке
Как запланировать здоровье, долголетие и родительство: практические советы от медиков на 2020-й год
ПодробнееОт вируса к раку: скрытые угрозы для женского здоровья
ПодробнееРепродуктивное здоровье девочек-подростков: что нужно знать детям и их родителям
ПодробнееЖизнь, как волшебство: как поверить в чудо, если вы — прагматик, — история врача
ПодробнееКрасивая кожа в юности — залог счастливого материнства
ПодробнееЗаряжены на успех.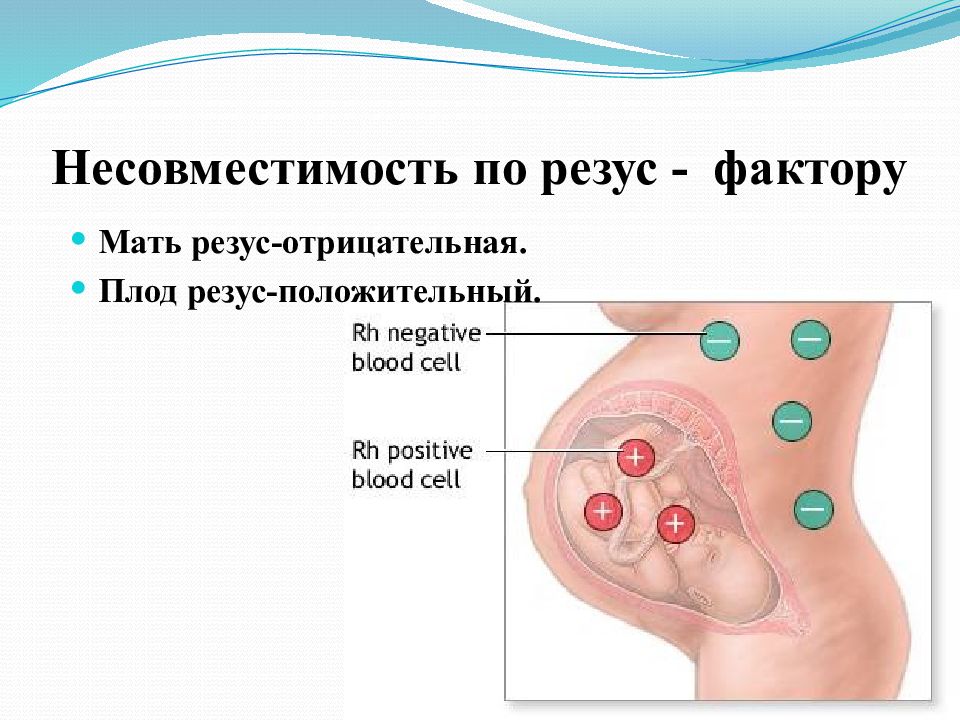 От чего зависит эффективность ВРТ
От чего зависит эффективность ВРТ
Почему не все яйцеклетки становятся эмбрионами?
ПодробнееМаксим Гапчук в «Мати та дитина» амбициозное будущее
ПодробнееНеудачное ЭКО, как пережить? Советы специалистов
ПодробнееЧто должна знать резус-отрицательная женщина?
ПодробнееЭКО: современные методы и подходы в лечении женского бесплодия
ПодробнееЛапароскопия: преимущества перед традиционной хирургией
ПодробнееОбследование матки: что нужно знать о гистероскопии
ПодробнееИскусственная внутриматочная инсеминация: суть метода, этапы и результаты
Подробнее10 причин обратиться мужчине к андрологу
ПодробнееКриотехнологии как способ планирования семьи
ПодробнееКак стать мамой: психологическая и физическая подготовка
ПодробнееПреждевременный климакс у мужчин: как распознать и чем опасен
ПодробнееЗачем ходить на профилактический осмотр к гинекологу
ПодробнееЛазерная терапия в гинекологии: без анестезии и боли
ПодробнееАмбулаторная гинекология — своевременное обращение за квалифицированной помощью
ПодробнееБеременность после 35: зачем нужны дополнительные анализы и обследование
ПодробнееПричины и профилактика женского бесплодия
ПодробнееХирургия одного дня: современный подход к лечению
ПодробнееВедение беременности: сохранить здоровье ребенка и хорошее самочувствие мамы
ПодробнееБеременность после ЭКО: о чем нужно помнить будущим родителям
ПодробнееАномалии матки их влияние на наступление и вынашивание беременности.
Самые распространенные ошибки при беременности
ПодробнееВарикоз и геморрой во время беременности
ПодробнееПланирование беременности (образ жизни)
ПодробнееРезус-фактор и беременность
Резус-фактор и беременность
Одним из осложнений при беременности является так называемый резус-конфликт между матерью и плодом.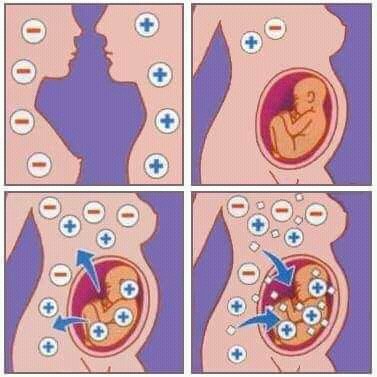 Этот конфликт обусловлен тем, что организм резус отрицательной (Rh-) беременной женщины отторгает резус положительный (Rh+) эмбрион за счет недопонимания со стороны иммунной системы матери. Для того, чтобы оценить риск развития резус-конфликта и понять методы его профилактики, необходимо разобраться в том, как работает наша иммунная система, что такое группа крови и как устроен резус-фактор.
Этот конфликт обусловлен тем, что организм резус отрицательной (Rh-) беременной женщины отторгает резус положительный (Rh+) эмбрион за счет недопонимания со стороны иммунной системы матери. Для того, чтобы оценить риск развития резус-конфликта и понять методы его профилактики, необходимо разобраться в том, как работает наша иммунная система, что такое группа крови и как устроен резус-фактор.
Иммунная система – это главный защитник организма от проникших в него вирусов, микробов и даже паразитов. Основной механизм ее действия основан на умении распознавать клетки: чужие и те, что относятся к оберегаемому организму. Для этого клетки нашего организма приучены сигнализировать о своем состоянии с помощью специальных молекул, находящихся на поверхности клетки. Иммунные клетки проверяют, соответствует ли набор поверхностных молекул набору, свойственному этому конкретному организму. Если находятся какие-то несоответствия, клетка признается зараженной или поломанной и уничтожается специальными агентами иммунной системы.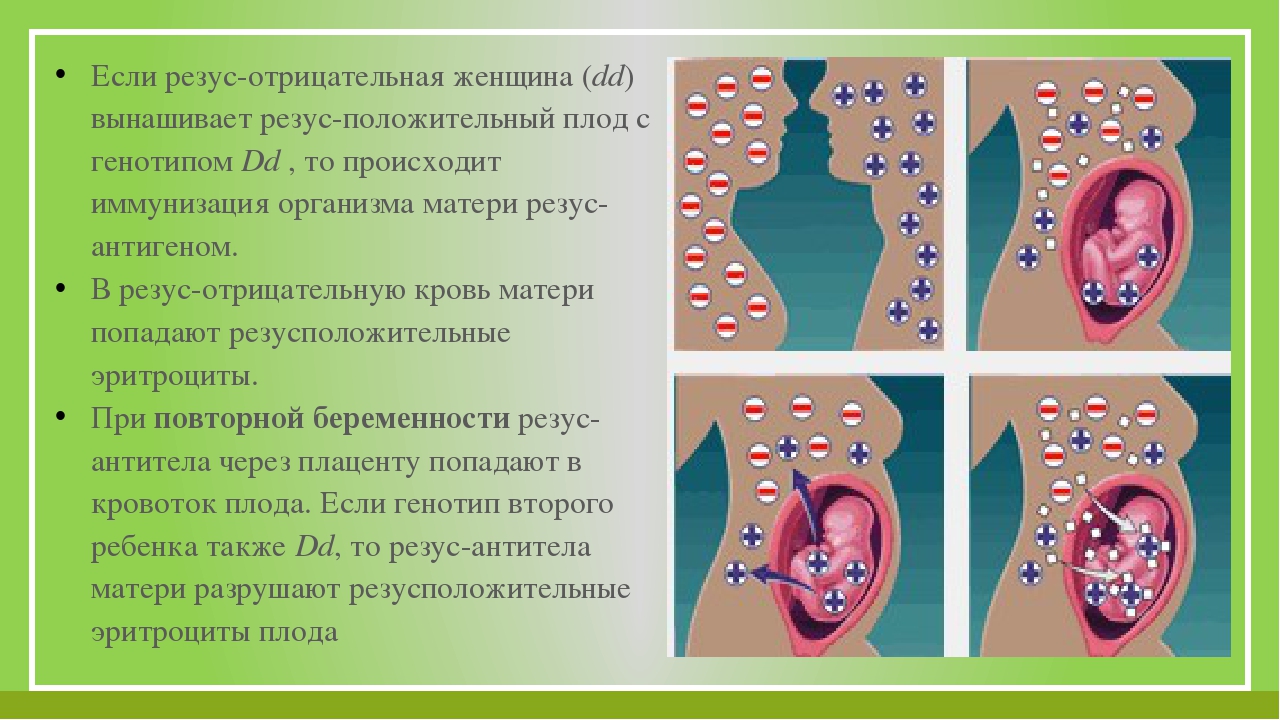 Фрагмент чужеродной молекулы – антиген – предоставляется особым клеткам, которые способны «разработать» специальный белок-антитело, связывающийся со своим антигеном (той самой несоответствующей метке на поверхности подозрительной клетки), где бы он ни находился, и уже напрямую сигнализирующий клеткам иммунной системы об атаке без этапов распознавания. Такая реакция будет формироваться на любой белок, который в этом организме не синтезируется, даже если у других организмов этого вида он есть. Хорошим примером является именно резус-фактор, и в этой статье мы подробно разберем этот аспект.
Фрагмент чужеродной молекулы – антиген – предоставляется особым клеткам, которые способны «разработать» специальный белок-антитело, связывающийся со своим антигеном (той самой несоответствующей метке на поверхности подозрительной клетки), где бы он ни находился, и уже напрямую сигнализирующий клеткам иммунной системы об атаке без этапов распознавания. Такая реакция будет формироваться на любой белок, который в этом организме не синтезируется, даже если у других организмов этого вида он есть. Хорошим примером является именно резус-фактор, и в этой статье мы подробно разберем этот аспект.
Когда в поликлинике вы сдаете анализ на группу крови, в результате вы получаете информацию о вашей группе крови I, II, III, IV и статусе резус-фактора. Однако это характеристики только двух систем групп крови из более чем 30ти известных на сегодняшний день для человека, к тому же – неполные. Система группы крови основывается на ограниченном списке генов и их аллельных состояний и правилах взаимоисключения. Например, в систему AB0 входят гены A1, A2, B, 0. Гены типа A1, A2, B кодируют два разных фермента, которые способствуют формированию двух разных антигенов на поверхности эритроцитов. В плазме крови могут находится два типа антител к этим антигенам – α и β. Так как α вызывает иммунную реакцию по отношению к А-антигенам, то α и А не могут находиться одновременно в одном организме – это правило взаимоисключения. Аналогичное правило существует для антигена B и антител β. Таким образом, существует всего 4 возможных варианта группы крови системы AB0 у человека: 0 (на мембране эритроцитов нет ни антигена А, ни В, но в плазме есть антитела α, β), A, B, AB. Соответственно при переливании крови нужно следить, чтобы не смешивались соответствующие антигены с антителами: А с α, а B с β.
Например, в систему AB0 входят гены A1, A2, B, 0. Гены типа A1, A2, B кодируют два разных фермента, которые способствуют формированию двух разных антигенов на поверхности эритроцитов. В плазме крови могут находится два типа антител к этим антигенам – α и β. Так как α вызывает иммунную реакцию по отношению к А-антигенам, то α и А не могут находиться одновременно в одном организме – это правило взаимоисключения. Аналогичное правило существует для антигена B и антител β. Таким образом, существует всего 4 возможных варианта группы крови системы AB0 у человека: 0 (на мембране эритроцитов нет ни антигена А, ни В, но в плазме есть антитела α, β), A, B, AB. Соответственно при переливании крови нужно следить, чтобы не смешивались соответствующие антигены с антителами: А с α, а B с β.
Группа крови системы резус (Rh0) состоит из 54 антигенов, а резус-фактор – это лишь один из них. Его выделяют за высокое клиническое значение при пересадке органов, переливании крови и риске развития гемолитической болезни новорожденных при резус-конфликте во время беременности. Резус-фактор, он же антиген D, формируется в результате взаимодействия специального белка в мембране эритроцитов с небольшими молекулами. Этот белок кодируется геном RHD. Так называемый отрицательный резус вызван отсутствием этого самого гена: нет гена – значит нет белка, основы для формирования комплекса антигена D. Среди европейцев примерно 85% имеют ген RHD и, соответственно, резус-положительный фенотип. При этом 50% несут только одну копию гена RHD, а 35% — две. Эти данные позволяют оценить, что примерно 9% беременностей могут проходить в условиях, когда мать Rh-, а плод – Rh+. В отличие от системы AB0 в норме в Rh- организме нет постоянно циркулирующих в крови антител, вызывающих неправильную реакцию иммунной системы на Rh+ клетки. Поэтому для формирования реакции резус-отрицательного организма на клетки с антигеном D необходима иммунизация, то есть первичная реакция распознавания чужого антигена, передачи информации специальной клетке, формирующей антитело, и синтез этого антитела.
Резус-фактор, он же антиген D, формируется в результате взаимодействия специального белка в мембране эритроцитов с небольшими молекулами. Этот белок кодируется геном RHD. Так называемый отрицательный резус вызван отсутствием этого самого гена: нет гена – значит нет белка, основы для формирования комплекса антигена D. Среди европейцев примерно 85% имеют ген RHD и, соответственно, резус-положительный фенотип. При этом 50% несут только одну копию гена RHD, а 35% — две. Эти данные позволяют оценить, что примерно 9% беременностей могут проходить в условиях, когда мать Rh-, а плод – Rh+. В отличие от системы AB0 в норме в Rh- организме нет постоянно циркулирующих в крови антител, вызывающих неправильную реакцию иммунной системы на Rh+ клетки. Поэтому для формирования реакции резус-отрицательного организма на клетки с антигеном D необходима иммунизация, то есть первичная реакция распознавания чужого антигена, передачи информации специальной клетке, формирующей антитело, и синтез этого антитела. Таким образом получается, что, хотя антиген D является составляющей иммунной системы в норме, иммунная система людей без гена RHD с этим антигеном не знакома. При знакомстве она не признает его за своего, потому что в ее списке, с которым она сверяется при проверке клеток на предмет «свой-чужой», такого антигена просто нет. Распознавание Rh+ клеток как «чужих» вызывает иммунную реакцию посредством синтеза антител. Именно этот процесс называется иммунизацией: теперь Rh- организм знает антиген D, этот антиген стоит у него в списке вредоносных (все «чужие» по умолчанию распознаются как опасные) и для него готово специфическое оружие – специальные антитела. Чем чаще в организм будут проникать Rh+ клетки, тем больше антител против них будет циркулировать в крови Rh- организма. Первичная иммунизация может произойти по разным сценариям, в том числе при переливании крови и при беременности резус-отрицательной женщины резус-положительным плодом.
Таким образом получается, что, хотя антиген D является составляющей иммунной системы в норме, иммунная система людей без гена RHD с этим антигеном не знакома. При знакомстве она не признает его за своего, потому что в ее списке, с которым она сверяется при проверке клеток на предмет «свой-чужой», такого антигена просто нет. Распознавание Rh+ клеток как «чужих» вызывает иммунную реакцию посредством синтеза антител. Именно этот процесс называется иммунизацией: теперь Rh- организм знает антиген D, этот антиген стоит у него в списке вредоносных (все «чужие» по умолчанию распознаются как опасные) и для него готово специфическое оружие – специальные антитела. Чем чаще в организм будут проникать Rh+ клетки, тем больше антител против них будет циркулировать в крови Rh- организма. Первичная иммунизация может произойти по разным сценариям, в том числе при переливании крови и при беременности резус-отрицательной женщины резус-положительным плодом.
Оценка риска развития и превентивные способы предотвращения возникновения резус-конфликта, особенности диагностики гетерозиготного носительства делеции гена RHD и разбор сложных случаев будут представлены в следующей статье на нашем сайте.
Основные генетические термины и понятия
Автор: Жикривецкая Светлана
биолог-исследователь
Анализ крови на резус-фактор — Mayo Clinic
Обзор
Резус-фактор — это унаследованный белок, обнаруживаемый на поверхности эритроцитов. Если в вашей крови есть белок, вы резус-положительный. Если в вашей крови не хватает белка, у вас отрицательный резус-фактор.
Rh-положительный — наиболее распространенная группа крови. Группа крови с отрицательным резус-фактором не является заболеванием и обычно не влияет на ваше здоровье. Однако это может повлиять на вашу беременность. Ваша беременность требует особого ухода, если у вас отрицательный резус-фактор, а у ребенка положительный резус-фактор (резус-несовместимость).Ребенок может унаследовать резус-фактор от любого из родителей.
Ваш лечащий врач порекомендует вам пройти скрининг-тест на группу крови и резус-фактор во время вашего первого дородового визита. Это позволит определить, несут ли ваши клетки крови белок резус-фактора.
Это позволит определить, несут ли ваши клетки крови белок резус-фактора.
Продукты и услуги
Показать больше продуктов от Mayo ClinicЗачем это нужно
Проблемы могут возникнуть во время беременности, если у вас отрицательный резус-фактор и у ребенка, которого вы вынашиваете, положительный резус-фактор.Обычно ваша кровь не смешивается с кровью ребенка во время беременности. Однако небольшое количество крови вашего ребенка может контактировать с вашей кровью во время родов, а также в случае кровотечения или травмы живота во время беременности. Если у вас отрицательный резус-фактор, а у вашего ребенка положительный резус-фактор, ваше тело может вырабатывать белки, называемые резус-антителами, после контакта с эритроцитами ребенка.
Вырабатываемые антитела не являются проблемой во время первой беременности. Беспокойство вызывает ваша следующая беременность.Если у вашего следующего ребенка резус-положительный результат, эти резус-антитела могут проникнуть через плаценту и повредить красные кровяные тельца ребенка. Это может привести к опасной для жизни анемии — состоянию, при котором красные кровяные тельца разрушаются быстрее, чем организм ребенка может их заменить. Красные кровяные тельца необходимы для переноса кислорода по всему телу.
Это может привести к опасной для жизни анемии — состоянию, при котором красные кровяные тельца разрушаются быстрее, чем организм ребенка может их заменить. Красные кровяные тельца необходимы для переноса кислорода по всему телу.
Если у вас отрицательный резус-фактор, вам может потребоваться еще один анализ крови — тест на антитела — в течение первого триместра, на 28 неделе беременности и во время родов. Скрининг на антитела используется для выявления антител к резус-положительной крови.Если вы еще не начали вырабатывать резус-антитела, вам, вероятно, понадобится инъекция продукта крови, называемого резус-иммуноглобулином. Иммунный глобулин не дает вашему организму вырабатывать резус-антитела во время беременности.
Если ваш ребенок родился с отрицательным резус-фактором, дополнительное лечение не требуется. Если ваш ребенок родился с положительным резус-фактором, вам понадобится еще одна инъекция вскоре после родов.
Если у вас отрицательный резус-фактор и ваш ребенок может быть резус-положительным, ваш лечащий врач может порекомендовать инъекцию резус-иммуноглобулина после ситуаций, в которых ваша кровь может вступить в контакт с кровью ребенка, в том числе:
- Выкидыш
- Аборт
- Внематочная беременность — когда оплодотворенная яйцеклетка имплантируется где-то вне матки, обычно в маточную трубу
- Удаление моляра — доброкачественной (доброкачественной) опухоли, развивающейся в матке
- Амниоцентез — пренатальный тест, при котором образец жидкости, окружающей и защищающей ребенка в матке (околоплодные воды), отбирается для тестирования или лечения
- Взятие пробы ворсин хориона — пренатальный тест, при котором образец тонких выступов, составляющих большую часть плаценты (ворсинки хориона), берутся для исследования
- Кордоцентез — пренатальный диагностический тест, при котором образец крови ребенка берутся из пуповины для исследования
- Кровотечение при беременности
- Травма живота при беременности
- Наружное ручное вращение ребенка в тазовом предлежании — например, ягодицами вперед — перед родами
- Доставка
Если анализ на антитела показывает, что вы уже вырабатываете антитела, инъекция резус-иммуноглобулина не поможет. Ваш ребенок будет находиться под тщательным наблюдением. Ему или ей могут сделать переливание крови через пуповину во время беременности или сразу после родов, если это необходимо.
Ваш ребенок будет находиться под тщательным наблюдением. Ему или ей могут сделать переливание крови через пуповину во время беременности или сразу после родов, если это необходимо.
| резус-фактор матери | Отцовский резус-фактор | резус-фактор ребенка | Меры предосторожности |
|---|---|---|---|
| Rh положительный | Rh положительный | Rh положительный | Нет |
| Rh отрицательный | Rh отрицательный | Rh отрицательный | Нет |
| Rh положительный | Rh отрицательный | Может быть резус-положительным или отрицательным | Нет |
| Rh отрицательный | Rh положительный | Может быть резус-положительным или отрицательным | Инъекции резус-иммуноглобулина |
Что можно ожидать
Тест на резус-фактор — это базовый анализ крови. Образец крови обычно берут во время первого дородового визита и отправляют в лабораторию для анализа. Никакой специальной подготовки не требуется.
Образец крови обычно берут во время первого дородового визита и отправляют в лабораторию для анализа. Никакой специальной подготовки не требуется.
Результаты
Если у вас положительный резус-фактор, никаких действий не требуется.
Если у вас отрицательный резус-фактор, а у вашего ребенка положительный резус-фактор, ваш организм может вырабатывать антитела, которые могут быть вредными во время последующей беременности. Если во время беременности у вас возникло вагинальное кровотечение, немедленно обратитесь к врачу.Кроме того, поговорите со своим врачом о планировании инъекции резус-иммуноглобулина во время беременности и напомните своей медицинской бригаде о своем резус-статусе во время родов.
Группа крови с резус-фактором и беременность
Как ваш резус-фактор влияет на вашу беременность
Обычно ваш резус-фактор не является проблемой. Но во время беременности , быть резус-отрицательным может быть проблемой, если ваш ребенок резус-положительный .Если ваша кровь и кровь вашего ребенка смешиваются, ваше тело начнет вырабатывать антитела, которые могут повредить красные кровяные тельца вашего ребенка . Это может вызвать у вашего ребенка анемию и другие проблемы.
Но во время беременности , быть резус-отрицательным может быть проблемой, если ваш ребенок резус-положительный .Если ваша кровь и кровь вашего ребенка смешиваются, ваше тело начнет вырабатывать антитела, которые могут повредить красные кровяные тельца вашего ребенка . Это может вызвать у вашего ребенка анемию и другие проблемы.
Кровь каждого человека относится к одному из четырех основных типов: A, B, AB или O. Группы крови определяются типами антигенов в клетках крови. Антигены — это белки на поверхности клеток крови, которые могут вызывать реакцию иммунной системы. Rh-фактор — это тип белка на поверхности красных кровяных телец.Большинство людей с резус-фактором являются резус-положительными, а те, у кого его нет, — резус-отрицательными.
Как мне узнать, резус-фактор у меня отрицательный или положительный?
В рамках дородового наблюдения вам будут сданы анализы крови, чтобы определить вашу группу крови. Если в вашей крови отсутствует резус-антиген, это называется резус-отрицательным. Если в нем есть антиген, он называется резус-положительным. Когда мать резус-отрицательна, а отец резус-положительный, плод может унаследовать резус-фактор от отца. Это также делает плод резус-положительным.
Если в вашей крови отсутствует резус-антиген, это называется резус-отрицательным. Если в нем есть антиген, он называется резус-положительным. Когда мать резус-отрицательна, а отец резус-положительный, плод может унаследовать резус-фактор от отца. Это также делает плод резус-положительным.
Проблемы могут возникнуть, если кровь плода имеет резус-фактор, а кровь матери — нет. Вы можете выработать антитела к резус-положительному ребенку. Если небольшое количество крови ребенка смешивается с вашей кровью, что часто случается, ваше тело может отреагировать так, как если бы у него была аллергия на ребенка. Ваш организм может вырабатывать антитела к резус-антигенам в крови ребенка. Это означает, что вы стали сенсибилизированы, и ваши антитела могут проникать через плаценту и атаковать кровь вашего ребенка.
Они разрушают эритроциты плода и вызывают анемию (состояние, которое возникает, когда в крови мало эритроцитов).Это состояние называется гемолитической болезнью или гемолитической анемией.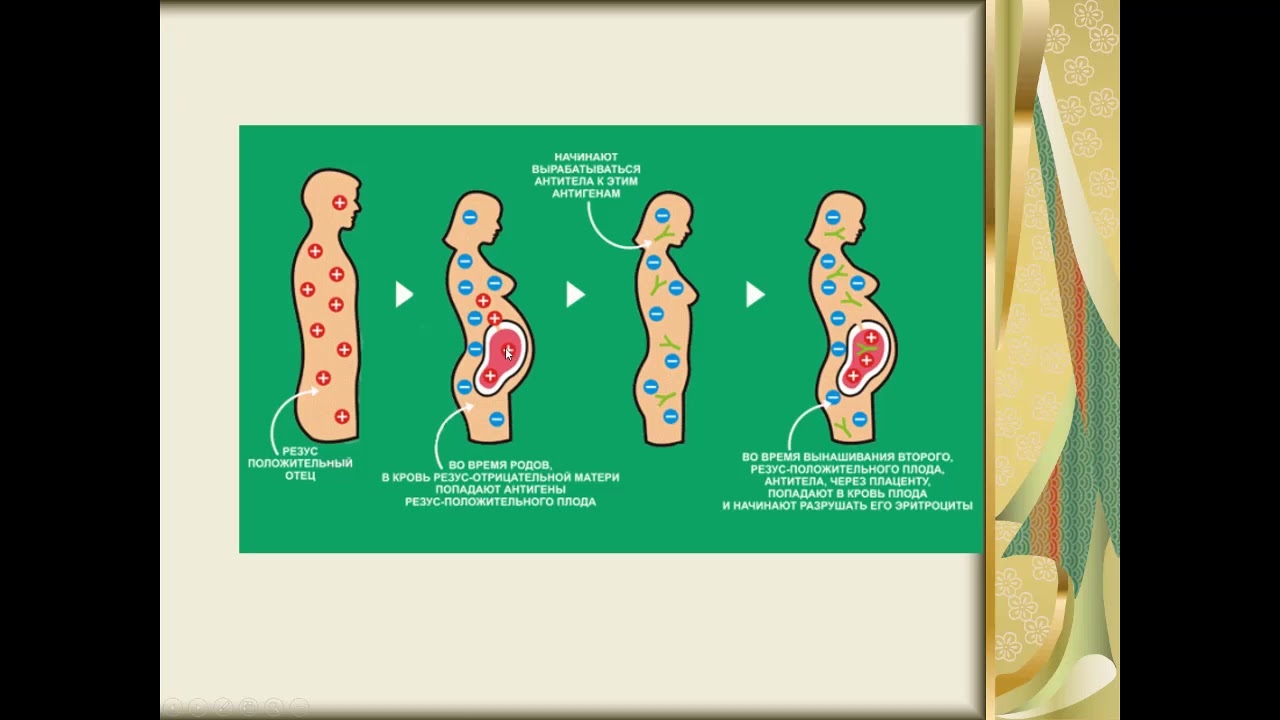 Он может стать достаточно серьезным, чтобы вызвать серьезное заболевание, повреждение мозга или даже смерть плода или новорожденного. Сенсибилизация может возникнуть в любой момент, когда кровь плода смешивается с кровью матери.
Он может стать достаточно серьезным, чтобы вызвать серьезное заболевание, повреждение мозга или даже смерть плода или новорожденного. Сенсибилизация может возникнуть в любой момент, когда кровь плода смешивается с кровью матери.
Это может произойти, если у резус-отрицательной женщины были:
Как можно предотвратить проблемы?
- Анализ крови может определить вашу группу крови и резус-фактор.
- Тест на антитела — это еще один анализ крови, который может показать, выработались ли у резус-отрицательной женщины антитела к резус-положительной крови.
- Инъекция резус-иммуноглобулина (RhIg), продукта крови, который может предотвратить сенсибилизацию резус-отрицательной матери.
RhIg используется во время беременности и после родов:
- Если женщина с резус-отрицательной кровью не была сенсибилизирована, ее врач может предложить ей получить RhIg примерно на 28-й неделе беременности, чтобы предотвратить сенсибилизацию до конца беременности.

- Если ребенок родился с резус-положительной кровью, матери следует дать еще одну дозу RhIg, чтобы она не вырабатывала антитела к резус-положительным клеткам, которые она могла получить от своего ребенка до и во время родов.
- Лечение RhIg полезно только при беременности, при которой он вводится. Каждая беременность и роды у резус-положительного ребенка требуют повторных доз RhIg.
- Резус-отрицательные женщины также должны получать лечение после любого выкидыша, внематочной беременности или искусственного аборта, чтобы предотвратить любую возможность выработки у женщины антител, которые могут атаковать будущего резус-положительного ребенка.
Какие еще причины могут быть назначены RhIg?
- При проведении амниоцентеза резус-положительные эритроциты плода могут смешиваться с резус-отрицательной кровью матери.Это заставит ее вырабатывать антитела, что потребует введения RhIg.
Rh-отрицательная мать может получить RhIg после родов, даже если она решит связать и перерезать фаллопиевы трубы для предотвращения будущих беременностей по следующим причинам:
- Женщина может позже решить попробовать отменить стерилизацию.

- Существует небольшая вероятность того, что стерилизация не предотвратит беременность.
- Если в будущем возникнет необходимость в переливании крови, лечение предотвратит выработку у нее антител.
Что произойдет, если разовьются антитела?
Если у женщины вырабатываются антитела, лечение RhIg не помогает. Мать, чувствительная к резус-фактору, будет проверена во время беременности, чтобы увидеть, развивается ли это состояние у плода. Ребенка могут родить вовремя, после чего ему сделают переливание крови, которое заменит больные кровяные тельца здоровой кровью. В более тяжелых случаях ребенок может родиться раньше срока или ему могут сделать переливание крови, пока он находится в матке матери.
Насколько распространен резус-отрицательный фактор?
- Более 85% человек являются резус-положительными.
- Резус-фактор не влияет на общее состояние здоровья человека.
- Проблемы могут возникнуть во время беременности, когда в крови ребенка присутствует резус-фактор, а в крови матери нет, однако в большинстве случаев это можно предотвратить с помощью лекарства, называемого иммуноглобулином (RhIg).

Загрузите приложение Fetal Life для Apple и Android, одобренное Американской ассоциацией беременных.В нем есть рекомендации по питанию, счетчик ударов, отслеживание уровня глюкозы в крови и многое другое.
Составлено с использованием информации из следующих источников:
1. Полная книга клиники Мэйо о беременности и младенцах первого года жизни. Джонсон, Роберт В., доктор медицины и др., Гл. 11.
2. Акушерство и гинекология Данфорта Девятое изд. Скотт, Джеймс Р. и др., Гл. 18.
Резус-фактор: как он может повлиять на вашу беременность
Амниоцентез : процедура, при которой амниотическая жидкость и клетки берутся из матки для исследования.В этой процедуре используется игла для извлечения жидкости и клеток из мешочка, в котором находится плод.
Анемия : аномально низкий уровень эритроцитов в кровотоке. Большинство случаев вызвано дефицитом железа (недостатком железа).
Антитела : Белки в крови, которые организм вырабатывает в ответ на инородные вещества, такие как бактерии и вирусы.
Тазовое предлежание : Положение, при котором ступни или ягодицы плода появляются первыми во время родов.
Ячейки : Наименьшие элементы конструкции в теле. Клетки — это строительные блоки для всех частей тела.
Отбор проб ворсинок хориона (CVS) : процедура, при которой небольшой образец клеток берут из плаценты и тестируют.
Внематочная беременность : Беременность в месте, отличном от матки, обычно в одной из маточных труб.
Плод : стадия развития человека после 8 полных недель после оплодотворения.
Гены : сегменты ДНК, содержащие инструкции по развитию физических качеств человека и контролю процессов в организме. Они являются основными единицами наследственности и могут передаваться от родителя к ребенку.
Искусственный аборт : вмешательство, направленное на прерывание беременности, чтобы она не привела к рождению живого ребенка.
Желтуха : Накопление билирубина (коричневато-желтого вещества, образующегося при расщеплении эритроцитов в крови), из-за которого кожа приобретает желтоватый оттенок.
Выкидыш : потеря беременности в матке.
Поставщик акушерских услуг : Специалист в области здравоохранения, который ухаживает за женщиной во время беременности, родов и родов. Эти специалисты включают акушеров-гинекологов (акушеров-гинекологов), сертифицированных медсестер-акушерок (CNM), специалистов по медицине матери и плода (MFM) и семейных врачей, имеющих опыт работы с матерями.
Врач акушер-гинеколог (акушер-гинеколог) : Врач со специальной подготовкой и образованием в области женского здоровья.
Кислород : элемент, которым мы вдыхаем для поддержания жизни.
Плацента : Орган, который обеспечивает питательными веществами плод и выводит его отходы.
Prenatal Care : Программа ухода за беременной женщиной до рождения ребенка.
Фактор Rh : белок, который можно найти на поверхности красных кровяных телец.
Rh-иммуноглобулин (RhIg) : вещество, которое назначают для предотвращения реакции антител резус-отрицательного человека на резус-положительные клетки крови.
Триместр : 3-месячный срок беременности. Он может быть первым, вторым или третьим.
Ультразвуковые исследования : Тесты, в которых звуковые волны используются для исследования внутренних частей тела. Во время беременности можно использовать УЗИ для проверки плода.
Пуповина : Пуповинная структура, содержащая кровеносные сосуды. Он соединяет плод с плацентой.
Матка: Мышечный орган женского таза. Во время беременности этот орган содержит и питает плод.
Во время беременности этот орган содержит и питает плод.
Может ли резус-отрицательный результат стать причиной выкидыша?
Наличие резус-отрицательной группы крови требует особого внимания во время каждой беременности. В прошлом резус-отрицательные женщины часто подвергались риску выкидыша во втором или третьем триместре. Сейчас это случается редко, поскольку беременным женщинам с отрицательным резус-фактором обычно вводят инъекцию RhoGAM, чтобы снизить этот риск.
Узнайте, как резус-группа крови может повлиять на ваши шансы на прерывание беременности и на здоровье будущих беременностей.
Что такое резус-фактор?
Так же, как у людей есть основные группы крови (A, B, AB или O), у них также есть группа крови с резус-фактором, которая обычно отмечается как резус-положительная или резус-отрицательная. Резус означает резус и относится к белку, часто обнаруживаемому в эритроцитах.
Более 85% людей имеют положительный результат на белок Rh (D), который известен как положительный резус-фактор.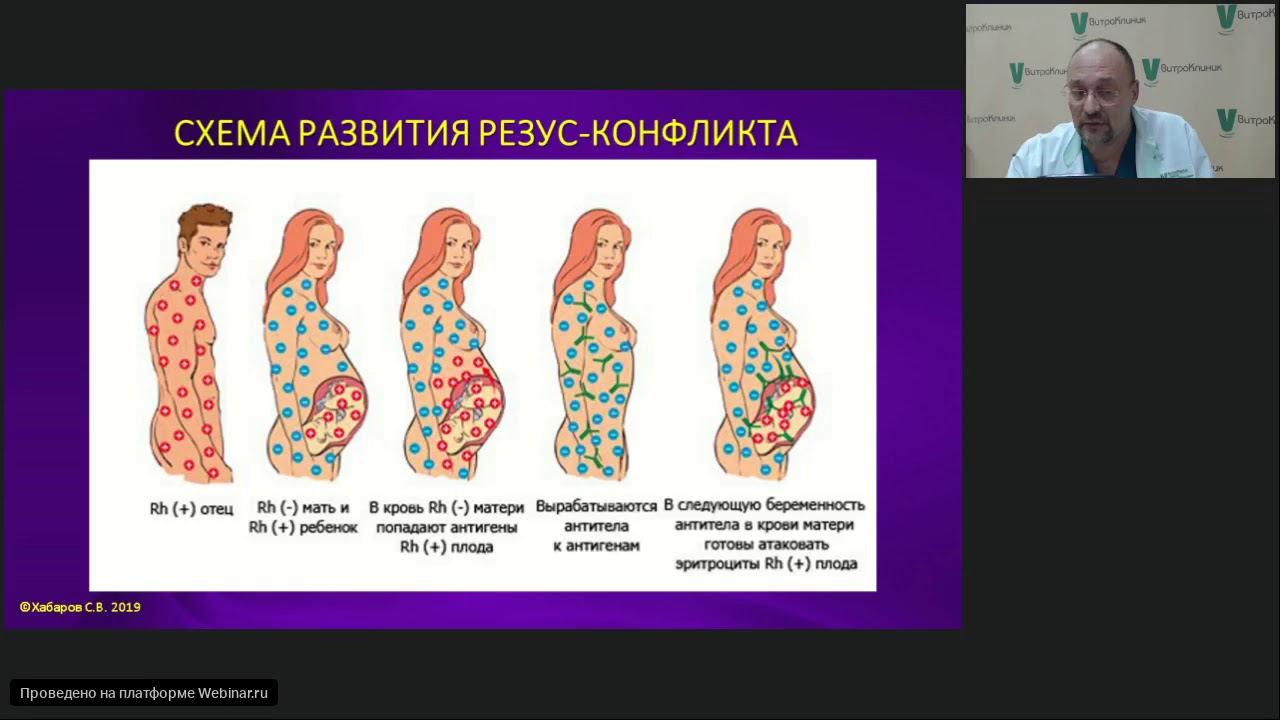 Некоторым людям не хватает белка Rh (D), и их называют резус-отрицательными. Это никак не влияет на их общее состояние здоровья.
Некоторым людям не хватает белка Rh (D), и их называют резус-отрицательными. Это никак не влияет на их общее состояние здоровья.
Генетика определяет, кто резус-положительный, а кто отрицательный. Если оба родителя резус-отрицательные, их потомство тоже. Но если мать резус-отрицательная, а отец резус-положительный, ребенок может быть либо резус-положительным, либо резус-отрицательным.
Резус-отрицательные группы крови чаще встречаются у людей североевропейского происхождения, особенно у жителей баскского региона Испании и Франции.
Предотвращение сенсибилизации к резус-фактору
Сенсибилизацию к резус-фактору можно рассматривать как развитие реакции на кровь вашего ребенка.Если вы резус-отрицательный и подвергаетесь воздействию резус-положительной крови, вы можете вырабатывать антитела к резус-фактору (D).
Клетки крови резус-положительного плода могут попасть в кровоток во время беременности и вызвать выработку этих антител. Это может произойти на поздних сроках беременности или во время родов, а также может произойти, если у вас выкидыш, аборт или внематочная беременность.
Если это ваша первая резус-положительная беременность, этот плод обычно не страдает, поскольку для выработки антител требуется время.Во время будущих беременностей эти антитела могут проходить через плаценту и атаковать резус-положительные эритроциты развивающегося плода. Это может привести к гемолитической болезни новорожденного или к потере беременности.
Чтобы предотвратить образование этих антител, вам могут сделать инъекцию RhoGAM (иммуноглобулин Rh или RhIg). Эта инъекция содержит антитела, которые будут прикрепляться к любым резус-положительным клеткам. Это предотвращает выработку собственных антител, которые могут вызвать проблемы при будущих беременностях или переливаниях крови.
Если у вас отрицательный резус-фактор, вам сделают эту инъекцию на 28-й неделе беременности и снова сразу после родов, если ваш ребенок резус-положительный. Если у вас случился выкидыш, травма или искусственный аборт, вам сделают эту прививку в течение трех дней после контакта.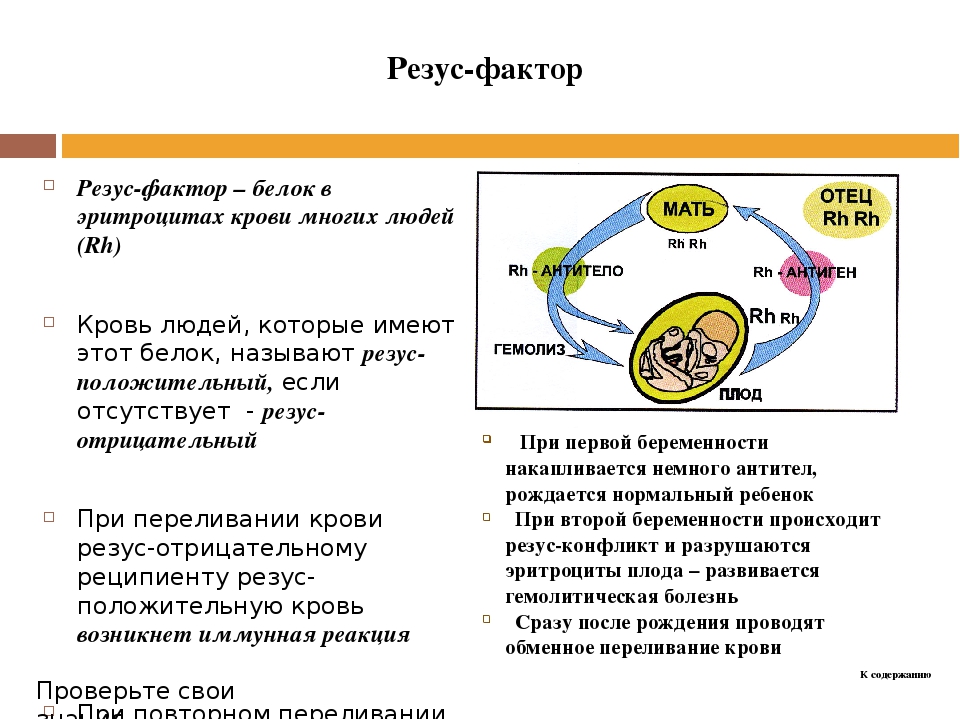 Вам также сделают эту инъекцию после инвазивных процедур, таких как амниоцентез, взятие проб ворсинок хориона или хирургия плода.
Вам также сделают эту инъекцию после инвазивных процедур, таких как амниоцентез, взятие проб ворсинок хориона или хирургия плода.
Хотя инъекция RhoGAM очень эффективна, всегда существует вероятность того, что вы станете сенсибилизированным к резус-фактору, несмотря на лечение.
Связь между резусом и выкидышем
Резус-отрицательный результат сам по себе не вызывает выкидыша или потери беременности. Вы подвергаетесь риску только в том случае, если были сенсибилизированы. Риск очень мал, если у вас есть рекомендованные инъекции RhoGAM во время беременности или после внематочной беременности, выкидыша или искусственного аборта.
Вас проверит, чтобы узнать, развились ли у вас антитела к Rh (D). Если у вас нет антител, беременность не должна иметь осложнений из-за резус-фактора.Вам будет вводить RhoGAM в подходящее время, чтобы предотвратить сенсибилизацию.
Если вы были сенсибилизированы, беременность с резус-положительным плодом может иметь осложнения и будет находиться под тщательным наблюдением.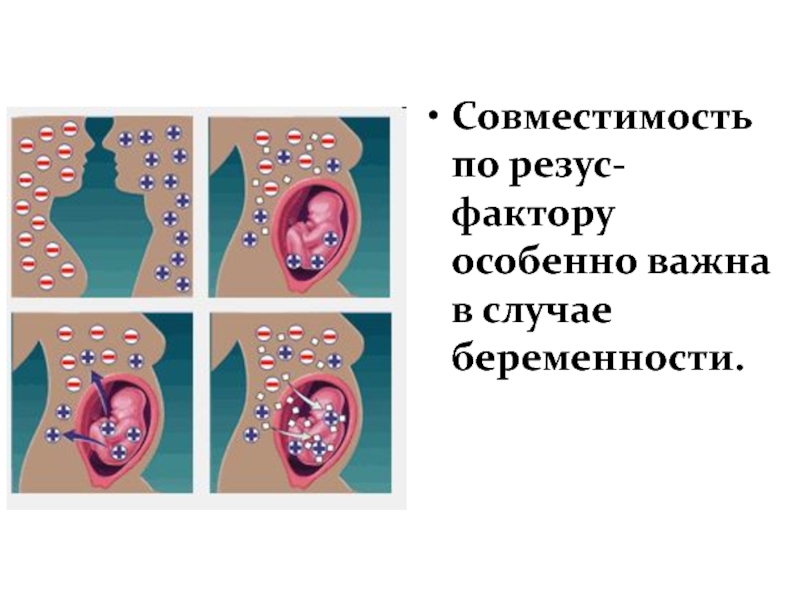 Существует повышенный риск мертворождения из-за состояния, называемого иммунной водянкой плода, которое может развиться во втором и третьем триместрах. Это состояние не является фактором выкидышей в первом триместре, которые обычно происходят из-за хромосомных аномалий у ребенка.
Существует повышенный риск мертворождения из-за состояния, называемого иммунной водянкой плода, которое может развиться во втором и третьем триместрах. Это состояние не является фактором выкидышей в первом триместре, которые обычно происходят из-за хромосомных аномалий у ребенка.
Беременность при повышенной чувствительности к резус-фактору
Даже если вы потеряли беременность из-за несовместимости по резус-фактору или у вас повышенная чувствительность к резус-фактору, у вас может быть успешная беременность в будущем.Если ваш партнер резус-отрицательный, ваш ребенок также не будет подвержен риску появления резус-антител. Если ваш партнер резус-положительный, есть большая вероятность, что ваш ребенок будет таким же, и беременность будет иметь риск выкидыша или гемолитической анемии новорожденного.
Вы должны проявлять бдительность в отношении дородового ухода. Ваш врач будет проверять плод на протяжении всей беременности на предмет каких-либо признаков анемии. Если наблюдается тяжелая анемия, ваш врач может порекомендовать ранние роды или переливание крови плода, пока ребенок еще находится в вашей матке.После родов вашему ребенку могут сделать переливание крови.
Если наблюдается тяжелая анемия, ваш врач может порекомендовать ранние роды или переливание крови плода, пока ребенок еще находится в вашей матке.После родов вашему ребенку могут сделать переливание крови.
Слово от Verywell
Выкидыш вызывает эмоциональную и физическую травму. Поговорите со своим врачом о своих опасениях по поводу статуса резус-фактора, а также о любых других факторах, которые могли привести к потере беременности. Если вы решите снова забеременеть, будьте уверены, что у многих женщин с отрицательным резус-фактором родилась доношенная беременность и у них были здоровые дети.
Также прочтите о несовместимости группы крови по системе ABO между матерью и ее ребенком.
Болезнь резус — Причины — NHS
Болезнь резус вызывается определенным сочетанием групп крови беременной матери и ее будущего ребенка.
Резус может возникнуть только в следующих случаях:
- мать имеет резус-отрицательную (RhD-отрицательную) группу крови
- У ребенка резус-положительная (RhD-положительная) группа крови
- мать ранее подвергалась воздействию RhD-положительной крови и у нее развился иммунный ответ (известный как сенсибилизация)
Группы крови
Существует несколько различных типов человеческой крови, известных как группы крови, четыре основных из которых — A, B, AB и O. Каждая из этих групп крови может быть RhD-положительной или отрицательной.
Каждая из этих групп крови может быть RhD-положительной или отрицательной.
Является ли кто-то RhD-положительным или RhD-отрицательным, определяется наличием антигена резус-D (RhD). Это молекула, обнаруженная на поверхности красных кровяных телец.
Люди, у которых есть антиген RhD, являются RhD-положительными, а люди без него — RhD-отрицательными. В Великобритании около 85% населения являются RhD-положительными.
Как передаются группы крови
Ваша группа крови зависит от генов, унаследованных вами от родителей.Положительный у вас RhD или отрицательный, зависит от того, сколько копий антигена RhD вы унаследовали. Вы можете унаследовать одну копию антигена RhD от своей матери или отца, копию от них обоих или вообще ни одной.
У вас будет отрицательная кровь RhD, только если вы не унаследуете какие-либо копии антигена RhD от своих родителей.
Женщина с RhD-отрицательной кровью может родить RhD-положительного ребенка, если группа крови ее партнера RhD-положительная. Если у отца есть две копии антигена RhD, у каждого ребенка будет RhD-положительная кровь.Если у отца есть только одна копия антигена RhD, вероятность того, что ребенок будет RhD-положительным, составляет 50%.
Сенсибилизация
RhD-положительный ребенок будет иметь резус-инфекцию только в том случае, если его RhD-отрицательная мать была сенсибилизирована к RhD-положительной крови. Сенсибилизация возникает, когда мать впервые контактирует с RhD-положительной кровью и у нее развивается иммунный ответ.
Во время иммунного ответа организм женщины распознает, что RhD-положительные клетки крови являются чужеродными, и создает антитела для их уничтожения.
В большинстве случаев эти антитела не вырабатываются достаточно быстро, чтобы нанести вред ребенку во время первой беременности матери. Напротив, наибольшему риску подвержены любые дети с положительным результатом RhD, которые будут у матери в будущем.
Как происходит сенсибилизация?
Во время беременности сенсибилизация может произойти, если:
- небольшое количество клеток крови плода проникает в кровь матери
- Мать контактирует с кровью ребенка во время родов
- При беременности кровотечение
- Во время беременности была необходима инвазивная процедура, такая как амниоцентез или взятие проб ворсинок хориона (CVS)
- Мать повредила живот (живот)
Сенсибилизация может также возникнуть после предыдущего выкидыша или внематочной беременности, или если RhD-отрицательная женщина по ошибке получила переливание RhD-положительной крови (хотя это случается крайне редко).
Как сенсибилизация приводит к резус-болезни
Если происходит сенсибилизация, в следующий раз, когда женщина подвергнется воздействию RhD-положительной крови, ее организм немедленно вырабатывает антитела.
Если она беременна RhD-положительным ребенком, антитела могут привести к резус-болезни, когда они проникают через плаценту и начинают атаковать красные кровяные тельца ребенка.
Последняя проверка страницы: 11 июня 2018 г.
Срок следующей проверки: 11 июня 2021 г.
Резус-болезнь
Что такое резус-фактор?
Резус-фактор — это белок, который содержится в эритроцитах некоторых людей.Если в ваших эритроцитах есть белок, вы резус-положительный. Если в ваших эритроцитах нет белка, у вас отрицательный резус-фактор. Резус-положительный или отрицательный резус-фактор никак не влияет на ваше здоровье. Но это может повлиять на вашего ребенка во время беременности, если у вас отрицательный резус-фактор.
Вы можете узнать, резус-фактор у вас положительный или отрицательный, с помощью анализа крови. Большинство людей в Соединенных Штатах — резус-положительные. Если у вас отрицательный резус-фактор, ваш партнер может пройти тестирование, чтобы определить его тип резус-фактора.
Резус-фактор передается по наследству.Это означает, что резус-фактор передается от родителей к детям через гены. Гены — это части клеток вашего тела, в которых хранятся инструкции о том, как ваше тело растет и работает.
Что такое резус-инфекция?
Резус — опасный вид анемии. Анемия — это когда у человека не хватает здоровых красных кровяных телец, чтобы переносить кислород к остальному телу.
Резус-болезнь (также называемая резус-несовместимостью) возникает, когда ваша кровь резус-отрицательная, а кровь вашего ребенка резус-положительная.Это означает, что ваша кровь и кровь вашего ребенка несовместимы, поэтому смешивать их вместе небезопасно. Если они смешиваются, ваше тело вырабатывает резус-антитела, которые могут перейти из вашего тела через плаценту в организм вашего ребенка, где они атакуют и разрушают его красные кровяные тельца. Плацента растет в матке (матке) и снабжает ребенка пищей и кислородом через пуповину.
Даже если у вас и вашего ребенка нет одной крови, небольшое количество крови вашего ребенка может смешаться с вашей во время беременности.Это может произойти, если:
- Кровь вашего ребенка попадает в вашу кровь через плаценту.
- Вам сделали амниоцентез (также называемый амнио) или образец ворсин хориона (также называемый CVS). Это пренатальные тесты, которые ваш врач может порекомендовать во время беременности.
- У вас кровотечение во время беременности.
- Ваш ребенок находится в тазовом предлежании (ноги опущены, а не головой) перед родами, и ваш воспитатель пытается повернуть его (переместить) так, чтобы он был опущен головой.
- Вы получили удар в живот во время беременности.
- У вас выкидыш или внематочная беременность. Выкидыш — это когда ребенок умирает в утробе матери до 20 недели беременности. Внематочная беременность — это когда оплодотворенная яйцеклетка имплантируется за пределы матки (матки) и начинает расти.
Если у вас есть резус-антитела, вас называют резус-сенсибилизированным.
Есть ли у вашего ребенка риск развития резус-фактора?
Ваш ребенок подвергается риску развития резус-инфекции только в том случае, если вы резус-отрицательный, а ваш ребенок — положительный. Ваш ребенок резус-положительный, в зависимости от крови у вас и отца вашего ребенка. Вот как это работает:
- Если и у вас, и у отца вашего ребенка резус-положительный результат: кровь вашего ребенка резус-положительна, и у вашего ребенка нет риска заболеть резус-фактором.
- Если и у вас, и у отца вашего ребенка отрицательный резус-фактор: кровь вашего ребенка резус-отрицательная, и риск возникновения резус-фактора у вашего ребенка отсутствует.
- Если у вас отрицательный резус-фактор, а у отца вашего ребенка резус-положительный: кровь вашего ребенка может быть резус-положительной.Ваш ребенок подвержен риску развития резус-инфекции, и его необходимо тщательно осмотреть.
Поговорите со своим поставщиком медицинских услуг о том, чтобы сдать кровь и кровь отца вашего ребенка, чтобы выяснить, подвергается ли ваш ребенок риску.
Если это ваша первая беременность, ваше тело обычно не вырабатывает достаточно антител к резус-фактору, чтобы нанести вред вашему ребенку. Но если вы снова забеременеете, ваш организм вырабатывает больше антител, которые могут вызвать у вашего ребенка резус-инфекцию.
Кто сдается на резус-фактор?
Вы, ваш партнер и ваш ребенок можете сдать анализы, чтобы определить, есть ли у вас резус-фактор, положительный или отрицательный, и есть ли у вашего ребенка риск развития резус-фактора.При первом посещении дородовой помощи вы сдаете анализ крови, чтобы определить, резус-фактор у вас положительный или отрицательный. Если вы резус-положительный, у вашего ребенка нет риска заболеть резус-фактором. Если у вас отрицательный резус-фактор:
- Вы проходите тест, называемый тестом на антитела, чтобы узнать, есть ли в крови резус-антитела.
- Если у вас нет резус-антител, ваш партнер сдается, чтобы определить, является ли он резус-фактором положительным или отрицательным.
- Если у вашего партнера резус-положительный фактор или вы не знаете резус-фактор вашего партнера, ваш поставщик может порекомендовать амниоцентез, чтобы проверить резус-фактор вашего ребенка или уровень его билирубина.Билирубин — это желтое вещество, которое может накапливаться в крови вашего ребенка, когда его печень не работает должным образом. Вы должны пройти второй тест на антитела на 28 неделе беременности. Если этот второй тест показывает, что у вашего ребенка анемия, ваш врач может сделать ультразвуковое допплеровское исследование, чтобы проверить приток крови к голове вашего ребенка.
Может ли резус-фактор вызвать проблемы у вашего ребенка?
Резус-болезнь может вызвать у вашего ребенка серьезные проблемы, в том числе:
- Анемия
- Повреждение мозга
- Сердечная недостаточность
- Желтуха.Из-за желтухи глаза и кожа вашего ребенка могут пожелтеть. У ребенка желтуха, когда его печень не полностью развита или не работает. Если желтуха тяжелая и не лечится, у ребенка может развиться вид повреждения мозга, называемый ядерной желтухой.
- Мертворождение. Мертворождение — это смерть ребенка в утробе матери после 20 недель беременности.
- Смерть после рождения
Если у вас отрицательный резус-фактор, можете ли вы защитить своего ребенка от резус-фактора?
Заболевание, вызванное резус-фактором, у вашего ребенка можно предотвратить, если вы будете лечиться в нужное время.Если у вас не выработаны антитела к резус-фактору, ваш поставщик медицинских услуг может дать вам укол Rh-иммуноглобулина, называемого иммуноглобулином Rho (D) (торговая марка RhoGAM ® ). RhoGAM может помешать вашему организму вырабатывать резус-антитела, чтобы ваш ребенок и будущие беременные не заболели резус-фактором. RhoGAM не работает, если ваш организм уже начал вырабатывать резус-антитела во время предыдущей беременности. Вот почему так важно получать дородовой уход как можно раньше во время каждой беременности.
Если у вас отрицательный резус-фактор, вы получите RhoGAM:
- Примерно на 28 неделе беременности
- В течение 72 часов после рождения, если у вашего ребенка резус-положительный или его резус неизвестен
- После любой ситуации, в которой ваша кровь и кровь вашего ребенка могут смешаться, например, амнио или сердечно-сосудистая система, выкидыш, внематочная беременность или удар в живот.
Ваш врач внимательно наблюдает за вашим ребенком во время беременности, чтобы проверить его здоровье и наличие признаков анемии. В третьем триместре ваш врач может использовать амнио или специальное ультразвуковое исследование, называемое допплером, для проверки вашего ребенка. Ультразвук — это пренатальный тест, который использует звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка в утробе матери. Ультразвуковая допплерография помогает врачу проверить сердцебиение вашего ребенка и измерить кровоток в пуповине и некоторых кровеносных сосудах.
Если у вашего ребенка резус-инфекция, как ее лечить?
Если у вашего ребенка резус-фактор, его можно вылечить, чтобы предотвратить серьезные проблемы со здоровьем.
Если у вашего ребенка резус-фактор легкой степени, у вас может быть доношенная беременность. Доношенный означает, что ваш ребенок рождается от 39 недель до 40 недель, 6 дней. После рождения вашему ребенку могут потребоваться определенные лекарства, а также лечение желтухи. Иногда резус-инфекция настолько легкая, что вашему ребенку не требуется никакого лечения.Большинство младенцев полностью выздоравливают после легкой формы резус-инфекции.
Если у вашего ребенка до рождения развивается тяжелая форма резус-инфекции и тяжелая анемия, возможно, вам придется родить раньше срока. Ей может потребоваться переливание новой крови, чтобы заменить эритроциты, разрушенные резус-антителами. Младенцы могут получить переливание крови в утробе матери уже на 18 неделе беременности; они также могут получить переливание крови после рождения.
Если ваш ребенок родился с тяжелой желтухой, ему необходимо быстрое лечение, чтобы предотвратить более серьезные осложнения.
Последняя проверка: июль 2017 г.
Rh Несовместимость — familydoctor.org
Rh несовместимость — это несовместимая группа крови беременной матери и ребенка, которого она вынашивает. Когда-то это было серьезной медицинской проблемой для ребенка. Сегодня резус-несовместимость редко бывает серьезной или опасной для жизни благодаря ранней диагностике и лечению во время беременности. Резус-фактор — это белок, расположенный в красных кровяных тельцах. Люди, у которых есть этот белок, являются резус-положительными. Большинство людей резус-положительные.Люди без белка резус-отрицательные. Вы унаследовали свою группу крови от матери и отца. Если кровь резус-положительного ребенка переходит к его матери с отрицательным резус-фактором во время беременности (или родов), организм матери атакует эритроциты ребенка. Обычно это не проблема живорождения при первой беременности. Это представляет больший риск при более поздних беременностях. Это потому, что у матери вырабатываются антитела для атаки резус-положительных групп крови у будущих детей. Несовместимость резус-фактора не опасна для беременной матери.Однако это может вызвать у ребенка проблемы со здоровьем от легких до серьезных. Врачи лечат это состояние, вводя матери лекарство от резус-несовместимости, которое защищает эритроциты ребенка.
Путь к улучшению здоровья
В большинстве случаев несовместимости резус-фактора можно избежать с помощью профилактических мер. Когда вы беременны, врач первым делом проверит вашу группу крови во время вашего первого визита. Если у вас резус-отрицательная кровь, вам сделают инъекцию лекарства, резус-иммуноглобулина, примерно на 28 неделе беременности, а затем еще раз в течение 72 часов после рождения ребенка.Вы получаете инъекцию также после выкидыша, аборта или амниоцентеза (генетический скрининговый тест, проводимый во время беременности). Это все случаи, когда кровь матери и ребенка может смешиваться. Согласно клиническим рекомендациям Американской академии семейных врачей (AAFP), все беременные женщины должны сдать анализ крови и определить резус-фактор при первом посещении врача для ухода за беременными. AAFP рекомендует повторное тестирование между 24 и 28 неделями беременности.
ИммуноглобулинRh не причинит вреда вашему ребенку.Укол может вызвать легкую болезненность вокруг места укола. Для некоторых беременных женщин частыми побочными эффектами лекарства являются головная боль, умеренная температура, легкая боль, отек или покраснение в месте инъекции. Более серьезные побочные эффекты включают тяжелую аллергическую реакцию, боль в спине, проблемы с мочеиспусканием, учащенное сердцебиение, тошноту, лихорадку, затрудненное дыхание, необъяснимое увеличение веса, отек, усталость и пожелтение глаз или кожи.
Что нужно учитывать
Большинство резус-положительных детей, рожденных от первой беременности от резус-отрицательной матери, не подвержены резус-несовместимости.Это связано с тем, что кровь ребенка обычно не попадает в кровоток матери до момента родов (вагинальных родов или кесарева сечения). Есть исключения из этого, в том числе если мать:
- Была ранее беременна, закончившейся выкидышем, или делала аборт.
- Пройдены тесты на беременность, такие как амниоцентез или отбор проб ворсинок хориона (CVS), генетические тесты, которые требуют введения иглы в матку матери для отбора проб клеток ребенка.
- Во время беременности было кровотечение.
- Пришлось повернуть ребенка вручную из ягодичного предлежания до начала родов.
- Или если она получила тупую травму живота во время беременности.
После того, как кровь резус-положительного ребенка попадает в кровоток матери с отрицательным резус-фактором, будущие резус-положительные дети матери подвергаются риску возникновения определенных медицинских проблем (если мать не получила инъекцию резус-иммуноглобулина). Без этого профилактического лечения резус-несовместимость разрушает эритроциты вашего ребенка (гемолитическая анемия) во время беременности.Красные кровяные тельца наполнены богатым железом белком (гемоглобином), который поставляет кислород вашему ребенку. Красные кровяные тельца вашего ребенка умирают быстрее, чем его или ее тело может производить новые. Без достаточного количества эритроцитов ваш новорожденный ребенок не будет получать достаточно кислорода, может страдать от легких заболеваний, таких как анемия (низкий показатель крови) и желтуха (пожелтение глаз и кожи из-за слишком большого количества желтого пигмента в красных кровяных тельцах ) или более серьезные состояния, такие как повреждение головного мозга и сердечная недостаточность. Ребенок может умереть во время беременности, если было разрушено слишком много его или ее эритроцитов.
Вопросы, которые следует задать врачу
- Нужно ли сдавать кровь моего будущего ребенка во время беременности или только мою?
- Имеет ли значение группа крови отца?
- Производится ли определение группы крови беременным женщинам любого возраста?
- Что произойдет, если я не получу последнюю инъекцию иммуноглобулина Rh до рождения моего ребенка?
Ресурсы
Национальные институты здравоохранения, MedlinePlus: резус-несовместимость
Национальные институты здоровья, Национальный институт сердца, легких и крови: несовместимость резус-фактора
Авторские права © Американская академия семейных врачей
Эта информация представляет собой общий обзор и может не относиться ко всем.

 е. появлению иммунных антител) организма резус-отрицательной женщины.
е. появлению иммунных антител) организма резус-отрицательной женщины.


