Антибиотики для детей широкого спектра
Антибиотик (антибактериальный препарат, противомикробное средство) – это препарат, который эффективен при лечении бактериальных инфекций. Его эффект заключается в непосредственном влиянии на бактерию, он ее убивает. Также его эффект может заключаться в замедлении размножения бактерии, что позволяет иммунитету справиться с ним. Высокая распространенность инфекций, большой выбор антибиотиков для детей, неоправданное назначение данных препаратов при заболеваниях у детей и взрослых привела к угрожающим последствиям для жизни людей – антибиотикоустойчивости. Согласно Евразийским рекомендациям, в ЕС 25000 смертей ежегодно связаны именно с антибиотикоустойчивостью. На данный момент противомикробные средства являются невосполнимым ресурсом человечества. Устойчивость к антибактериальным средствам можно рассматривать как угрозу национальной безопасности.
Прежде, чем перейти к выбору детского антибиотика, рассмотрению дозировки, длительности применения, необходимо разобрать и объяснить основные моменты в формировании устойчивости к антибактериальным средствам.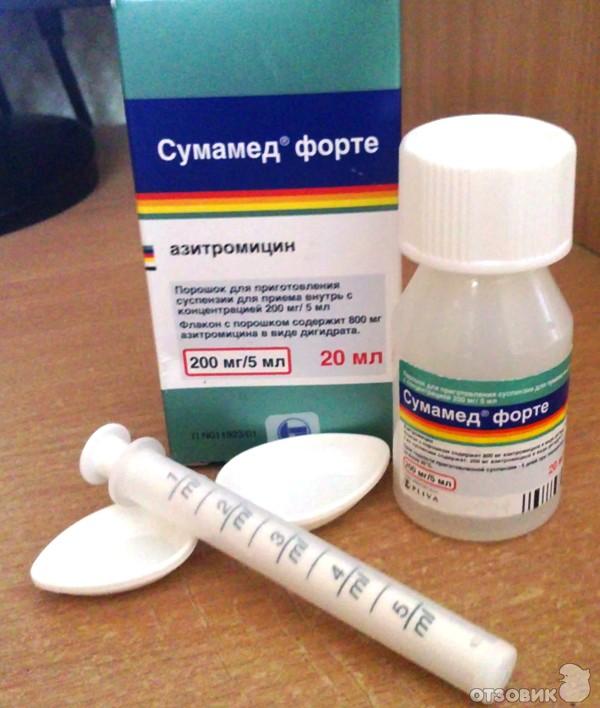
Антибиотикорезистентность
Антибиотикорезистентность – это термин, обозначающий устойчивость к антибиотикам. Кто виноват в этом? Основной причиной является избыточное и бесконтрольное применение противомикробных средств. Это касается не только медицины.
Назначение антибиотиков всегда должно быть оправданным.
Причины
- Применение в медицине. Неоправданное назначение на амбулаторном этапе, в стационаре, самолечение (безрецептурный отпуск). Основной акцент уделяется противодействию неоправданного назначения антибиотиков в первичном звене (на амбулаторном этапе). Для этого специально разрабатываются и внедряются в практическое здравоохранение клинические рекомендации и алгоритмы по назначению антибиотиков детям. Также через средства массовой информации проводятся разъяснения населению о необходимости разумного применения антимикробных средств и опасности их самостоятельного применения.

- Применение антибиотиков в ветеринарии.
- Применение в агроиндустрии.
Основные правила правильного применения антибактериальных препаратов
- Противомикробное средство принимается только при наличии бактериальной инфекции, которая предполагается или доказана документировано.
- Во время применения лекарственного средства необходимо придерживаться оптимального режима. Первое – это правильный выбор лекарства. В остальном необходимо соблюдать адекватную дозу и длительность применения.
- При выборе лекарственного средства необходимо учитывать региональную ситуацию по устойчивости к антибиотикам наиболее распространенных возбудителей и учитывать вероятность инфицирования больного данными бактериями.
- Не применять антибиотики низкого качества и с недоказанной эффективностью.
- Эффект от применения антибактериального средства оценивают через 48-72 часа после начала лечения.

- Объяснить вред несоблюдения режима применения лекарственного средства, а также пояснить опасность самолечения.
- Способствовать правильному применению лекарственного средства со стороны больного.
- В каждом случае необходимо использовать методы, позволяющие установить причину инфекции.
- При назначении антибактериального препарата врачам необходимо придерживаться рекомендациям, основанным на доказательной медицине.
Показания к назначению антибиотиков
Довольно распространенной ошибкой является использование антибиотиков при заболеваниях, которые развиваются вследствие не бактериальной инфекции.
Не следует использовать антибиотики при вирусных инфекциях.
Среди таких заболеваний:
- Острый фарингит.
- Острый ларинготрахеит.
- Ринит.
- ОРВИ, только.
- Острый бронхит. Допустимо использование антибиотиков при развитии сужения бронхов, а также при длительности лихорадки более 5 дней.

В данных случаях назначение антибиотиков не оправдано, так как причиной, приведшей к данным заболеваниям, зачастую являются вирусы.
Существуют и спорные моменты, когда к развитию заболевания могут приводить как вирусы, так и бактерии. К таким заболеваниям относятся:
- Острый риносинусит.
- Острый средний отит.
- Острый тонзиллит.
В таких случаях антибиотик назначается исключительно после обследования и наблюдения врачом за пациентом.
При вирусных инфекциях (фарингит, ринит, ларингит, трахеит) эффективность антибиотиков равна эффекту плацебо. Важно помнить, что назначение антибактериальных средств не предотвращает развитие бактериальной суперинфекции (то есть присоединения бактериальной инфекции к уже имеющейся вирусной). Эффективных средств против ОРВИ нет. Применение распространенных в аптечных сетях противовирусных иммуностимулирующих средств зачастую не несет в себе никакого эффекта. В данном случае противовирусное средство можно рассматривать как аскорбиновую кислоту или чеснок.
Данные утверждения несут за собой доказательный характер и более подробно описаны в учебном пособии «Рациональное применение антимикробных средств в амбулаторной практике врачей», написанное по основам и доказательной базе Евразийских рекомендаций 2016 года.
Основные виды антибиотиков и их распространенные представители на рынке
Ниже рассмотрим наиболее популярные и часто использующиеся группы антибактериальных средств:
- Бета-лактамы.
 Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем.
Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем. - Макролиды. К макролидам относятся: кларитромицин, азитромицин (сумамед), джозамицин.
- Тетрациклины. Наиболее распространенные: тетрациклин, доксициклин, окситетрациклин.
- Аминогликозиды. Популярные из них: гентамицин, амикацин, изепамицин.
- Левомицетины. Торговые наименования: левомицетин, хлоромицетин.
- Гликопептидные антибиотики. Наиболее часто используют: ванкомицин, блеомицин.
- Линкозамиды. В медицине используются: линкомицин, клиндамицин.
- Фторхинолоны.
 Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.
Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.
Важно помнить, что указанные препараты имеют свои показания и противопоказания, а также применяются против определенных инфекций.
Указанные препараты имеют свои показания и противопоказания, обладают узким или широким спектром активности в отношении бактерий. Некоторые из перечисленных препаратов могут использоваться детям до года. Детские антибиотики существуют в таблетках, в суспензии, в ампулах для внутривенного и внутримышечного введения. Расчет дозы, разведение антибиотиков и введение необходимой дозы ребенку должно производиться медицинским персоналом во избежание нежелательных, побочных реакций, а также осложнений во время выполнения инъекций. Они должны назначаться исключительно врачом.
Длительность применения антибактериальных средств
Родители часто задают вопросы: «Сколько дней ставят антибиотик детям? Какой лучший антибиотик для детей? Что давать ребенку при приеме антибиотиков?». В большинстве случаев достаточно 5-7 дней применения. Существуют исключения, при которых длительность применения может возрастать до 10 – 28 дней. На второй вопрос однозначно ответить нельзя. У каждого лекарственного средства существуют свои показания и противопоказания, поэтому использование того или иного препарата зависит от ситуации (возраста, диагноза, сопутствующей патологии и др.). На третий вопрос многие доктора ответят одинаково: « Пробиотики». Пробиотик позволит восстановить нормальную микрофлору кишечника, которая подверглась влиянию антибактериального средства. Как правило, они назначаются курсом от 2 недель до 1 месяца.
В большинстве случаев достаточно 5-7 дней применения. Существуют исключения, при которых длительность применения может возрастать до 10 – 28 дней. На второй вопрос однозначно ответить нельзя. У каждого лекарственного средства существуют свои показания и противопоказания, поэтому использование того или иного препарата зависит от ситуации (возраста, диагноза, сопутствующей патологии и др.). На третий вопрос многие доктора ответят одинаково: « Пробиотики». Пробиотик позволит восстановить нормальную микрофлору кишечника, которая подверглась влиянию антибактериального средства. Как правило, они назначаются курсом от 2 недель до 1 месяца.
Вы всегда можете проконсультироваться с врачом, если вас интересуют какие-либо вопросы касательно лечения.
Согласно Евразийским рекомендациям, с целью преодоления антибиотикоустойчивости эксперты подчеркивают необходимость обращать внимание пациентов на строгое соблюдение режима применения лекарственного средства. Необходимо использовать оптимальные лекарственные формы антибиотиков с высокой биодоступностью, в частности, диспергируемые таблетки Солютаб, что согласуется с современной позицией ВОЗ и UNICEF. Преимущества диспергируемых таблеток Солютаб:
Преимущества диспергируемых таблеток Солютаб:
- Полностью всасываются в кишечнике. Вследствие этого эффект равен внутривенному эффекту.
- Создают высокую концентрацию в очаге инфекции.
- Лучшая переносимость.
- Хорошие органолептические свойства.
- Возможность растворять таблетки, что позволяет использовать данную лекарственную форму у детей.
- Для проглатывания требуется минимальное количество жидкости.
- Имеют преимущество перед суспензией – исключаются ошибки в приготовлении.
Диспергируемые таблетки, рекомендуемые ВОЗ и UNICEF:
- Флемоксин Солютаб
- Флемоклав Солютаб
- Супракс Солютаб
- Вильпрофен Солютаб
- Юнидокс Солютаб
Родителям детей стоит помнить, что незавершенный курс предписанного лечения антибиотиком приводит к формированию устойчивости бактерий и длительного нахождения микроба в организме.
Осложнения применения антибиотиков
Во время применения антибиотиков существует риск развития нежелательных реакций. К таким осложнениям относятся:
К таким осложнениям относятся:
- Гепатотоксичность – повреждение печени. Чаще всего отмечается при приеме моксифлоксацина, макролидов, клавуланата.
- Кардиотоксичность – повреждение сердца. Такая реакция может отмечаться при применении фторхинолонов, азитромицина, кларитромицина.
- Нейротоксичность – повреждение нервной системы. Отмечается у фторхинолонов.
- Аллергия. Характерна для пенициллинов, цефалоспоринов.
По факту, чем шире спектр противомикробной активности, тем выше риск развития нежелательных реакций.
Выбор антибиотика у ребенка
Ранее мы рассмотрели основные заболевания верхних и нижних дыхательных путей, при которых могут применяться противомикробные средства. Сейчас разберем основные препараты, которые могут использоваться при той или иной патологии, а также укажем необходимую дозировку лекарственного средства.
Не принимайте антибиотики без назначения врача.
Не используйте препараты самостоятельно! Препараты и дозировки приведены ниже исключительно в ознакомительных целях и не эквивалентны лечению, назначаемому врачом.
Острый средний отит
Препаратом выбора является амоксициллин 40-90 мг/кг/сут в 3 приема. Длительность терапии 10 дней, у детей < 5лет, 5-7 дней у детей >5 лет. Препаратом второй линии является амоксициллин/клавуланат. Препаратом третьей линией является джозамицин.
Острый риносинусит
Аналогично применению антибактериальных средств при остром среднем отите.
Острый тонзиллит
Препаратом выбора является амоксициллин 45-60 мг/кг в 3 приема, Феноксиметилпенициллин вн 25-50 мг/кг 3-4 раза в сутки. Препаратом второй линии является цефиксим. Препаратом третьей линией является джозамицин. Длительность терапии 10 дней.
Внебольничная пневмония
Терапия выбора – амоксициллин вн 45-90 мг/кг/сут в 3 приема. Препаратом второй линии является амоксициллин/клавуланат, цефуроксим в/м, цефтриаксон в/м..gif) Препаратом третьей линией является джозамицин 40-50 мг/кг/сут в 2 приема.
Препаратом третьей линией является джозамицин 40-50 мг/кг/сут в 2 приема.
Антибиотики являются незаменимыми препаратами в борьбе с бактериальной инфекцией. Назначение данных лекарственных средств должно производиться исключительно по медицинским показаниям. Очень важно придерживаться предписанному режиму применения антибактериального средства. Не занимайтесь самолечением. При возникновении признаков инфекции обращайтесь к педиатру, который поможет установить диагноз, причину заболевания, а также назначить адекватное лечение.
Когда можно давать антибиотики детям
Антибактериальные препараты следует применять только при инфекциях, вызываемых бактериями.
В стационаре при тяжелых и угрожающих жизни инфекционных заболеваниях (например, менингите — воспалении оболочек мозга, пневмонии — воспалении легких и др.) ответственность за правильность выбора лекарства целиком лежит на враче, который основывается на данных наблюдения за пациентом (клинической картине) и на результатах специальных исследований.
При легких инфекциях, протекающих в»домашних» (амбулаторных) условиях, нередко родители сами просят врача назначить антибиотик. Правильно ли это?
Насморк и бронхит
При остром рините (насморке) и бронхите антибактериальные препараты не показаны. На практике все происходит по-другому: один-два дня повышенной температуры и кашля у ребенка родители, как правило, не дают малышу антибактериальные препараты. Но затем они начинают опасаться, что бронхит осложнится пневмонией, и решают использовать антибиотики. Здесь стоит отметить, что такое осложнение возможно, однако оно практически не зависит от предшествовавшего приема антибактериальных препаратов. Основными признаками развития пневмонии служит ухудшение состояния (дальнейшее повышение температуры тела, усиление кашля, появление одышки). В такой ситуации надо немедленно вызвать врача, который решит, надо ли корректировать лечение.
Если же состояние не ухудшается, но и существенно не улучшается, то очевидной причины для назначения антибактериальных препаратов нет.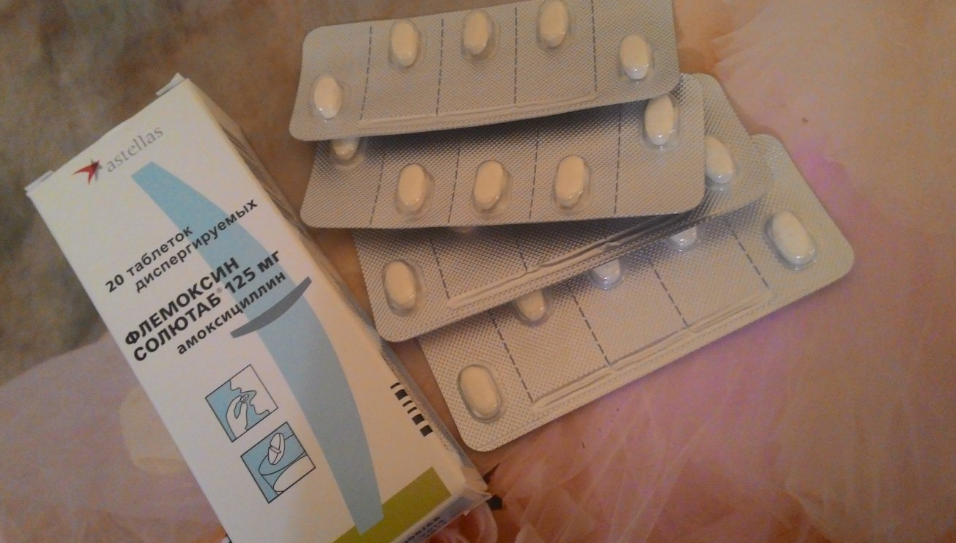 Тем не менее, именно в этот период некоторые родители не выдерживают и начинают давать препараты детям «на всякий случай».
Тем не менее, именно в этот период некоторые родители не выдерживают и начинают давать препараты детям «на всякий случай».
Особо следует отметить, что очень популярный критерий назначения антибактериальных препаратов при вирусных инфекциях — сохранение повышенной температуры в течение 3-х дней — ровным счетом ничем не обоснован. Естественная длительность лихорадочного периода при вирусных инфекциях дыхательных путей у детей значительно варьирует, возможны колебания от 3 до 7 дней, а иногда и больше. Более длительное сохранение так называемой субфебрильной температуры (37,0-37,50С) вовсе не обязательно связано с развитием бактериальных осложнений, а может быть следствием совершенно других причин. В таких ситуациях применение антибиотиков обречено на провал.
Типичным признаком вирусной инфекции является сохраняющийся кашель на фоне улучшения общего состояния и нормализации температуры тела. Необходимо помнить, что антибактериальные препараты не являются противокашлевыми средствами. У родителей в этой ситуации есть широкие возможности по применению народных противокашлевых средств.
У родителей в этой ситуации есть широкие возможности по применению народных противокашлевых средств.
Кашель является естественным защитным механизмом, и исчезает последним из всех симптомов заболевания. Однако если у ребенка интенсивный кашель сохраняется 3-4 и более недель, надо искать его причину.
Отит
При остром отите тактика антибактериальной терапии иная, поскольку вероятность бактериальной природы этого заболевания достигает 40-60%. Учитывая это, до недавнего времени антибактериальные препараты назначались всем заболевшим.
Как показывает практика, для острого отита характерны интенсивные боли в первые 24-48 ч, затем у большинства детей состояние значительно улучшается и заболевание проходит самостоятельно. Спустя 48 часов симптомы сохраняются лишь у трети маленьких пациентов.
Существуют интересные расчеты, показывающие, что если антибактериальные препараты назначать всем детям с острым отитом, то некоторую помощь (сокращение лихорадочного периода и длительности болей) они могут оказать только тем пациентам, у которых не должно было произойти самостоятельного быстрого выздоровления. Таким может быть лишь 1 ребенок из 20.
Таким может быть лишь 1 ребенок из 20.
Что же будет с остальными 19-ю детьми? При приеме современных препаратов группы пенициллинов, таких как амоксициллин или аугментин, ничего особо страшного не произойдет. У 2-3 детей может развиться понос или появятся кожные высыпания, которые быстро исчезнут после отмены препаратов, но выздоровление не ускорится. Как и в случае с бронхитом, назначение антибактериальных препаратов при отите не предотвращает развития гнойных осложнений. Осложненные формы отита с одинаковой частотой развиваются как у детей, получавших, так и у не получавших антибактериальные препараты.
К настоящему времени выработана новая тактика назначения антибактериальных препаратов при остром отите. Антибактериальные препараты целесообразно назначать всем детям в возрасте до 6 месяцев даже при сомнительном диагнозе острого отита (выяснить, что у маленького ребенка болит именно ухо, не так просто).
В возрасте от 6 месяцев до 2-х лет при сомнительном диагнозе (или легком течении) острого среднего отита назначение антибиотиков можно отложить, ограничившись наблюдением за ребенком — так называемая выжидательная тактика. Естественно, во время наблюдения детям необходимо давать обезболивающие препараты и, по необходимости, жаропонижающие. Если в течение 24-48 ч его состояние не улучшится, то необходимо начать антибактериальную терапию.
Естественно, во время наблюдения детям необходимо давать обезболивающие препараты и, по необходимости, жаропонижающие. Если в течение 24-48 ч его состояние не улучшится, то необходимо начать антибактериальную терапию.
Конечно, в этом случае к родителям предъявляются повышенные требования. Прежде всего, необходимо обсудить с врачом, когда давать антибиотики, и уточнить, на какие признаки заболевания следует обращать внимание. Главное, уметь объективно оценить динамику боли, ее усиление или уменьшение, и вовремя заметить появление новых признаков болезни — кашля, сыпи и др. У родителей должна быть возможность связаться с врачом по телефону, а также иметься в наличии выписанный рецепт на антибиотик.
У детей старше 2 лет выжидание и наблюдение в течение 48 часов является самой предпочтительной тактикой, за исключением случаев тяжелого течения (температура выше 390С, интенсивные боли) болезни.
Воспаление легких
При диагнозе пневмония или серьезных подозрениях на эту патологию тактика антибактериальной терапии отличается от двух предыдущих случаев.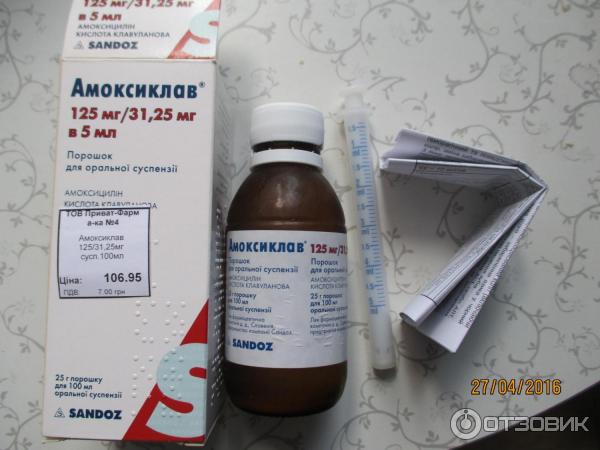
Для отдельных возрастных групп детей характерны некоторые особенности преобладающих возбудителей болезни. Так, в возрасте до 5-6 лет, по данным некоторых исследователей, до 50% случаев пневмонии могут вызываться вирусами. В более старшем возрасте вероятность вирусной природы пневмонии существенно снижается и возрастает роль бактерий (пневмококков) в развитии воспаления легких. Тем не менее, во всех возрастных группах частым возбудителем данного заболевания является пневмококк, который обуславливает тяжелое течение заболевания. Именно поэтому пневмония является безусловным показанием для назначения антибактериальной терапии.
Лечение антибиотиками детей: насколько это безобидно?
Сегодня в общественном сознании существует множество точек зрения, причем нередко взаимоисключающих друг друга, о том, что же такое антибиотики, когда и как их надо применять, и насколько они опасны для человека. При ответе на эти вопросы достаточно популярны две крайности. По одним утверждениям, антибиотики — это «вредная химия», они угнетают иммунитет, вызывают дисбактериоз — нарушения в соотношении микроорганизмов в кишечнике, поэтому принимать их нельзя, а бороться с инфекциями организм человека должен своими силами. Другая категория участников дискуссии — сторонники антибиотиков, не очень утруждая себя теоретизированием, в домашней аптечке держат 2–3 различных антибиотика, принимают их сами и «назначают» родственникам при первом же чихе.
По одним утверждениям, антибиотики — это «вредная химия», они угнетают иммунитет, вызывают дисбактериоз — нарушения в соотношении микроорганизмов в кишечнике, поэтому принимать их нельзя, а бороться с инфекциями организм человека должен своими силами. Другая категория участников дискуссии — сторонники антибиотиков, не очень утруждая себя теоретизированием, в домашней аптечке держат 2–3 различных антибиотика, принимают их сами и «назначают» родственникам при первом же чихе.
Насколько оправданы обе позиции? Предположение о том, что истина лежит где-то посередине между крайними точками зрения, вполне разумно, но нуждается в некоторой конкретизации, поэтому поговорим об антибиотиках подробно.
О том, что человек живет в мире бактерий, стало известно давно. Многие микроорганизмы оказывают благотворное влияние на жизнедеятельность людей, но они же могут и нанести вред, особенно те, которые способны проникать внутрь организма. Сильный удар по болезнетворным бактериям способны нанести антибиотики.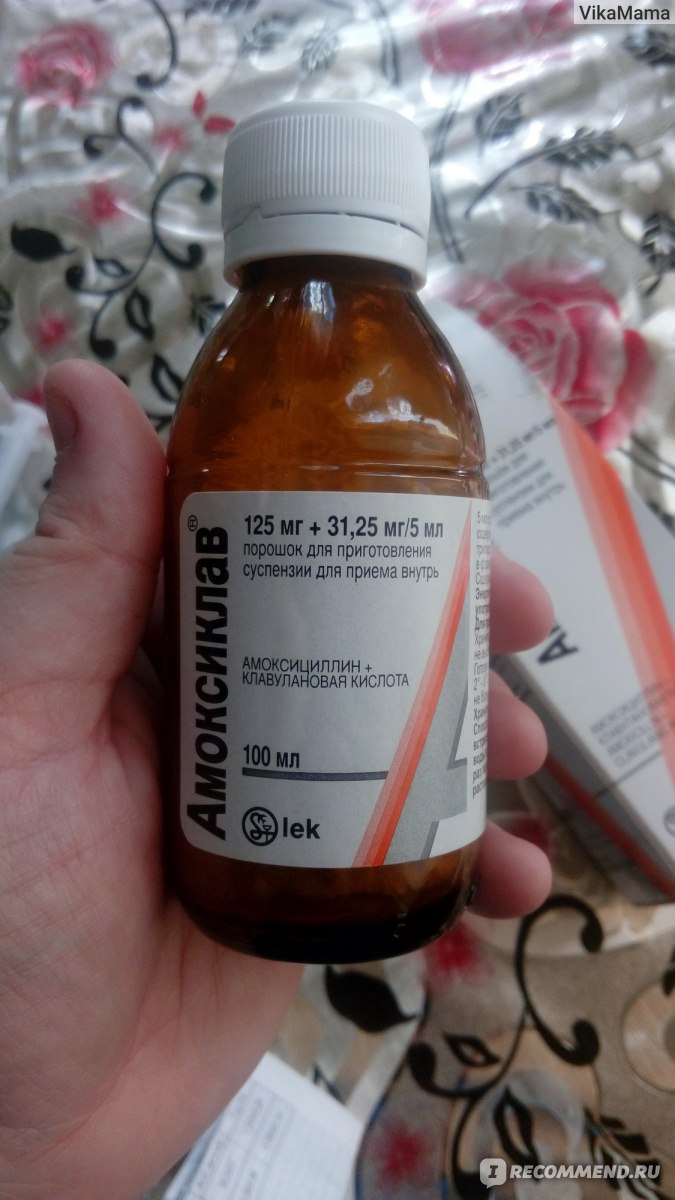
Чтобы понять принцип действия антибиотиков, сначала надо увидеть механизм возникновения инфекционных заболеваний в человеческом организме, поэтому начнем разговор с вызывающих их микроорганизмов. Все инфекционные болезни вызываются микроорганизмами, существенно различающимися по выраженности своих болезнетворных свойств. Одни из них способны преодолевать защитные силы организма человека и вызывать крайне тяжелые, и даже смертельные, заболевания (возбудители чумы, менингитов и др.), с другими организм легко справляется без посторонней помощи (например, возбудители простудных заболеваний). В зависимости от внутренней организации микроорганизмы делят на группы: бактерии, грибки, вирусы и простейшие (амебы, лямблии и другие).
Антибиотики — это и есть противомикробные (антибактериальные) средства. На вирусы, простейших они не оказывают лечебного воздействия, на грибки воздействуют частично (и далеко не все виды из антибактериальных препаратов). Итак, антибиотиками врачи лечат воспаления, которые вызывают бактерии.
Если малыш переносит инфекцию мочеполовой системы, заболеет бронхитом или, хуже того, пневмонией, врач, вероятнее всего, назначит ему антибиотики. О том, зачем нужны эти лекарства, как быстро они расправляются с болезнью, и как стоит к ним относиться, пойдет речь в нашей статье.
По логике событий, после определения показаний для назначения антибактериальной терапии следует этап выбора препаратов. В настоящее время для медицинского применения в России разрешено около 50 различных антибактериальных препаратов. Вполне очевидно, что выбор правильного препарата для лечения отдельных заболеваний требует значительных профессиональных знаний:
- во-первых, о спектре действия каждого препарата;
- во-вторых, о наиболее вероятных возбудителях отдельных инфекционных болезней.
Но есть общие положения, которые необходимо знать и врачам, и родителям маленьких пациентов.
Что бы ни происходило с малышом, не давайте ему антибиотики без консультации с врачом-педиатром.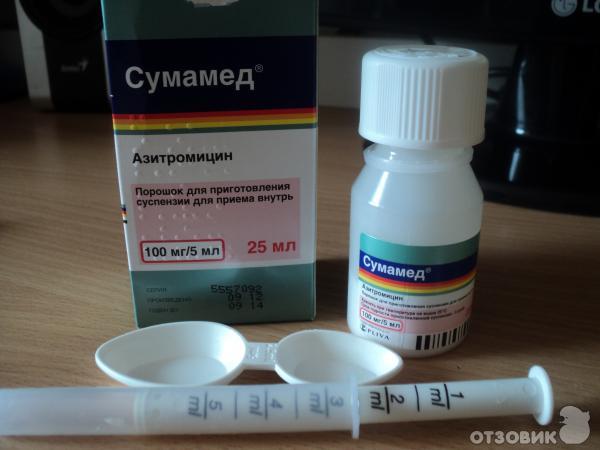 Почему это так важно?
Почему это так важно?
Речь пойдет о возможности развития нежелательных явлений после приема лекарства и об ограничениях или запрете на прием отдельных препаратов. Сразу же необходимо оговориться, что все запреты относительны, так как в критических ситуациях, при наличии реальной угрозы жизни, врач может назначить даже запрещенный для детей препарат.
Во-первых, начинать лечение нужно только после того, как будет поставлен точный диагноз болезни: дело в том, что антибиотики — это сложные, не универсальные и небезобидные лекарства. Кроме того, каждое средство действует только на те микробы, которые к нему чувствительны, именно поэтому выбором препарата должен заниматься врач. В противном случае болезнь может затянуться или неправильно подобранный антибиотик «затушует» ее признаки, и доктору будет трудно понять, с чем он имеет дело.
Во-вторых, врач должен установить, в каких дозах и как долго стоит принимать лекарство.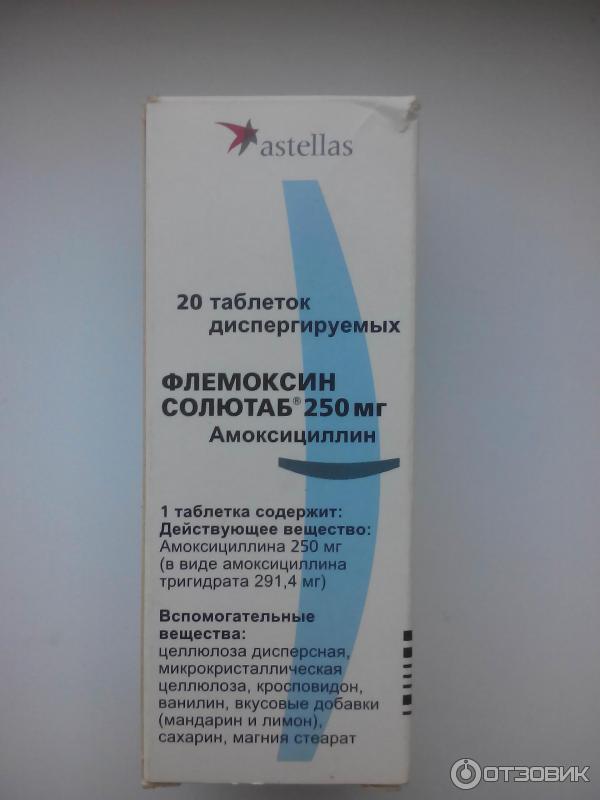 Если, например, курс лечение прекратится раньше времени, возбудители болезни получат «передышку» и перестанут воспринимать препарат. В результате все придется начинать сначала.
Если, например, курс лечение прекратится раньше времени, возбудители болезни получат «передышку» и перестанут воспринимать препарат. В результате все придется начинать сначала.
В-третьих, существует проблема побочных реакций, которые вызывают некоторые антибиотики. В отношении новых препаратов, как правило, действуют ограничения на применение их у новорожденных детей и детей в возрасте до 2-6 месяцев. Подобные ограничения объясняются отсутствием опыта применения новых препаратов у детей младших возрастных групп и риском развития нежелательных эффектов, связанных с особенностями возрастной физиологии. В инструкциях к лекарствам в таких ситуациях просто указывают, что данных о безопасности препарата для детей младших возрастных групп нет. Врач должен самостоятельно оценить соотношение пользы и вероятного вреда при назначении препарата. В остальных случаях (не связанных с ранним детским возрастом) — к наиболее частым нежелательным явлениям относятся аллергические реакции (от сыпи на коже до анафилактического шока, и, в серьезных случаях, даже отек Квинке, во время которого возникает опасность удушья). Если с малышом произошло нечто подобное, позаботьтесь о том, чтобы он пил как можно больше жидкости (тогда лекарство быстрее выйдет из организма), дайте ему активированный уголь (или смекту) и антигистаминное средство — тавегил, супрастин, эриус, кларитин или зиртек и т. д. После включите виновный в происходящем антибиотик в «черный список» и больше никогда не давайте его малышу. Подобные реакции наиболее характерны для препаратов группы пенициллинов, на препараты других групп они возникают крайне редко. Иногда родители говорят, что у ребенка аллергия «на все». При тщательном анализе каждой конкретной ситуации практически всегда оказывается, что это не так. К наиболее серьезным нежелательным явлениям относятся специфические поражения органов и систем, развивающиеся под воздействием отдельных лекарств. Несмотря на то, что современные препараты на стадии разработки проходят крайне жесткий контроль, иногда способность вызывать такие поражения может выявиться только через несколько лет после начала применения препаратов.
Если с малышом произошло нечто подобное, позаботьтесь о том, чтобы он пил как можно больше жидкости (тогда лекарство быстрее выйдет из организма), дайте ему активированный уголь (или смекту) и антигистаминное средство — тавегил, супрастин, эриус, кларитин или зиртек и т. д. После включите виновный в происходящем антибиотик в «черный список» и больше никогда не давайте его малышу. Подобные реакции наиболее характерны для препаратов группы пенициллинов, на препараты других групп они возникают крайне редко. Иногда родители говорят, что у ребенка аллергия «на все». При тщательном анализе каждой конкретной ситуации практически всегда оказывается, что это не так. К наиболее серьезным нежелательным явлениям относятся специфические поражения органов и систем, развивающиеся под воздействием отдельных лекарств. Несмотря на то, что современные препараты на стадии разработки проходят крайне жесткий контроль, иногда способность вызывать такие поражения может выявиться только через несколько лет после начала применения препаратов. Именно поэтому к разрешенным для применения у детей младших возрастных групп (и беременных женщин) относятся только хорошо изученные в течение многих лет препараты.
Именно поэтому к разрешенным для применения у детей младших возрастных групп (и беременных женщин) относятся только хорошо изученные в течение многих лет препараты.
В-четвертых, прием антибиотиков может закончиться нарушением микрофлоры кишечника. Дело в том, что, попав в желудочно-кишечный тракт, антибиотики «атакуют» и нормальную флору: бифидобактерии, лактобактерии и кишечную палочку, что в результате приводит к разным проблемам, например, дисбактериозу, расстройству стула и молочнице. Именно поэтому во время лечения антибиотиками и после него врачи рекомендуют маленьким пациентам биологические препараты, которые восстанавливают микрофлору кишечника. А после того, как он перестанет принимать антибиотики, — рекомендуют продолжать прием биологических препаратов (примадофилюс, бифидумбактерин, линекс, аципол и др.), которые защитят его от дисбактериоза.
Говоря об антибактериальной терапии, много споров, разногласий и вопросов возникает также на счет антибиотикорезистентности (устойчивости бактерий к антибиотикам).
Как формируется устойчивость микроорганизмов к антибиотикам?
Все живое, в том числе и бактерии быстро приспосабливаются к неблагоприятным условиям внешней среды. Выработка устойчивости к антибиотикам — один из наиболее ярких примеров такого приспособления. Можно утверждать, что рано или поздно любой вид бактерий сможет выработать устойчивость к любому антибактериальному препарату. Выработка устойчивости происходит тем быстрее, чем в большем объеме применяется данное вещество. По мере того, как бактерии вырабатывают устойчивость к антибиотикам, человечество вынуждено изобретать все новые препараты. Поэтому можно предположить, что если сегодня мы будем бесконтрольно назначать антибактериальные препараты всем детям, то завтра внуков нам лечить будет просто нечем. В ходе этой гонки в обществе возникают конфликты интересов. Общество, в целом, заинтересовано в сокращении затрат на антибактериальную терапию и соблюдении баланса между стоимостью и эффективностью лечения. Для достижения этой цели необходимо ограничить применение антибиотиков строгими показаниями, что позволит избежать излишних затрат на разработку и изготовление новых препаратов. Производители же антибиотиков наоборот заинтересованы в увеличении объема продаж (за счет расширения показаний), что неизбежно приведет к более быстрому распространению устойчивости микроорганизмов к лекарствам и, как следствие, необходимости разработки все новых и новых препаратов. К сожалению, массовое и неконтролируемое применение антибиотиков уже привело к широкому распространению устойчивости микроорганизмов к ним.
Для достижения этой цели необходимо ограничить применение антибиотиков строгими показаниями, что позволит избежать излишних затрат на разработку и изготовление новых препаратов. Производители же антибиотиков наоборот заинтересованы в увеличении объема продаж (за счет расширения показаний), что неизбежно приведет к более быстрому распространению устойчивости микроорганизмов к лекарствам и, как следствие, необходимости разработки все новых и новых препаратов. К сожалению, массовое и неконтролируемое применение антибиотиков уже привело к широкому распространению устойчивости микроорганизмов к ним.
Поэтому для выбора препарата врачу необходимо знать, не только каким возбудителем вызвана инфекция, но и то, к какому препарату этот возбудитель чувствителен. Казалось бы, что эта проблема легко решается при проведении лабораторных исследований. Но, увы, при применении современных методов исследований ответ может быть получен лишь через 2-3 (а то и 5) суток. В большинстве случаев, лечение необходимо назначить в более быстрые сроки, для предотвращения возникновения возможных осложнений воспалительного процесса. Вследствие этого в реальной жизни антибиотики назначают эмпирически, т. е. на основании имеющегося практического опыта. Но даже самый блестящий врач не может самостоятельно накопить опыт по применению всех возможных антибиотиков и уверенно сказать, что препарат, А лучше чем препарат Б. К тому же необходимо учитывать насколько широко в конкретном географическом регионе среди бактерий распространена устойчивость к конкретному препарату. Врачу неизбежно приходится опираться на результаты специальных исследований, их критический анализ, мировой и национальный опыт, а также на рекомендации по стандартам лечения, разработанные экспертами.
Вследствие этого в реальной жизни антибиотики назначают эмпирически, т. е. на основании имеющегося практического опыта. Но даже самый блестящий врач не может самостоятельно накопить опыт по применению всех возможных антибиотиков и уверенно сказать, что препарат, А лучше чем препарат Б. К тому же необходимо учитывать насколько широко в конкретном географическом регионе среди бактерий распространена устойчивость к конкретному препарату. Врачу неизбежно приходится опираться на результаты специальных исследований, их критический анализ, мировой и национальный опыт, а также на рекомендации по стандартам лечения, разработанные экспертами.
Беглого взгляда на особенности антибактериальной терапии в приведенных выше примерах достаточно для выделения основных принципов антибактериальной терапии:
- быстрое назначение наиболее эффективных препаратов в тех случаях, когда их эффект доказан;
- максимальное сокращение применения антибиотиков во всех других случаях.
Итак, антибиотики, конечно же, могут вызывать вполне определенные нежелательные реакции.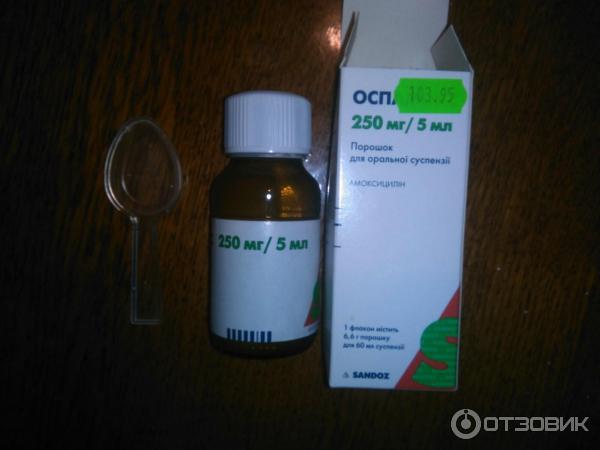 Но вдобавок к их истинным грехам иногда приходится слышать и явно незаслуженные обвинения. Достаточно часто не только в научно-популярных, но и в специальных статьях как о чем-то совершенно очевидном говорят о способности антибиотиков угнетать иммунитет. Подобные утверждения абсолютно ничем не подтверждены. Многочисленными исследованиями однозначно установлено, что ни один из разрешенных к применению в медицинской практике антибиотиков при использовании в лечебных дозах не угнетает систему иммунитета. Следующая крайне болезненная проблема: влияние антибиотиков на кишечную микрофлору и дисбактериоз. Здесь стоит сказать несколько слов по вопросу, выходящему за рамки темы настоящей статьи. Более или менее постоянный состав кишечной микрофлоры у ребенка формируется в течение первых 6-12 месяцев жизни, а иногда и дольше, в зависимости от вида вскармливания. В течение этого периода функция желудочно-кишечного тракта характеризуется нестабильностью и частыми нарушениями (боли, вздутия живота, понос), а видовой и количественный состав кишечной микрофлоры — более или менее выраженными отклонениями от средних значений.
Но вдобавок к их истинным грехам иногда приходится слышать и явно незаслуженные обвинения. Достаточно часто не только в научно-популярных, но и в специальных статьях как о чем-то совершенно очевидном говорят о способности антибиотиков угнетать иммунитет. Подобные утверждения абсолютно ничем не подтверждены. Многочисленными исследованиями однозначно установлено, что ни один из разрешенных к применению в медицинской практике антибиотиков при использовании в лечебных дозах не угнетает систему иммунитета. Следующая крайне болезненная проблема: влияние антибиотиков на кишечную микрофлору и дисбактериоз. Здесь стоит сказать несколько слов по вопросу, выходящему за рамки темы настоящей статьи. Более или менее постоянный состав кишечной микрофлоры у ребенка формируется в течение первых 6-12 месяцев жизни, а иногда и дольше, в зависимости от вида вскармливания. В течение этого периода функция желудочно-кишечного тракта характеризуется нестабильностью и частыми нарушениями (боли, вздутия живота, понос), а видовой и количественный состав кишечной микрофлоры — более или менее выраженными отклонениями от средних значений.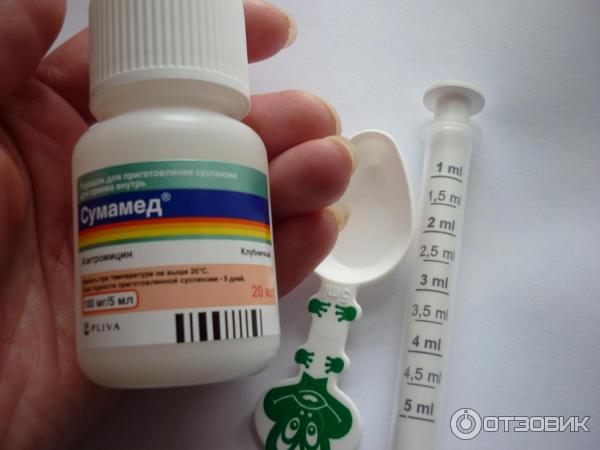 В самом общем виде описанные изменения состава микрофлоры называют дисбактериозом.
В самом общем виде описанные изменения состава микрофлоры называют дисбактериозом.
Однако до настоящего времени нет убедительных обоснований того, какие именно изменения в составе кишечной микрофлоры следует считать патологическими. Используемые критерии нормы и патологии являются сегодня произвольными, а необычайный общественный интерес к проблеме дисбактериоза не имеет под собой серьезных оснований. На фоне приема антибиотиков состав кишечной микрофлоры неизбежно меняется, более того, во время приема наиболее мощных антибактериальных средств (препаратов группы цефалоспоринов III — IV поколений, карбапенемов — имипенема или меропинема) на короткий срок можно даже стерилизовать кишечник. Наверное, это можно назвать дисбактериозом, но имеет ли это практическое значение? Если ребенка ничего не беспокоит, то абсолютно никакого. Если же у ребенка на фоне приема антибиотиков развился понос, то необходимо сопоставить тяжесть основного заболевания и потребность в антибактериальной терапии с выраженностью желудочно-кишечного расстройства. Придется либо терпеть и окончить курс лечения, либо отменить антибиотик до окончания поноса. После отмены антибактериального препарата практически всегда функция кишечника быстро нормализуется, но у самых маленьких детей процесс восстановления может затянуться. Основным методом коррекции должна быть оптимизация питания, возможен прием биопрепаратов, содержащих «полезные» лакто- и бифидобактерии (об этом уже упоминалось в статье, чуть выше), но ни в коем случае не следует пытаться исправить ситуацию назначением новых антибиотиков.
Придется либо терпеть и окончить курс лечения, либо отменить антибиотик до окончания поноса. После отмены антибактериального препарата практически всегда функция кишечника быстро нормализуется, но у самых маленьких детей процесс восстановления может затянуться. Основным методом коррекции должна быть оптимизация питания, возможен прием биопрепаратов, содержащих «полезные» лакто- и бифидобактерии (об этом уже упоминалось в статье, чуть выше), но ни в коем случае не следует пытаться исправить ситуацию назначением новых антибиотиков.
С концепцией дисбактериоза связано и представление о неизбежной активизации роста грибов, живущих в кишечнике и потенциально способных вызывать инфекционные заболевания при приеме антибиотиков. Например, на слизистой оболочке половых органов или на небных миндалинах может появиться легко снимающийся рыхлый налет, похожий на творог, при этом самочувствие человека ухудшается. Поэтому им необходимо иногда назначать профилактические курсы противогрибковых препаратов.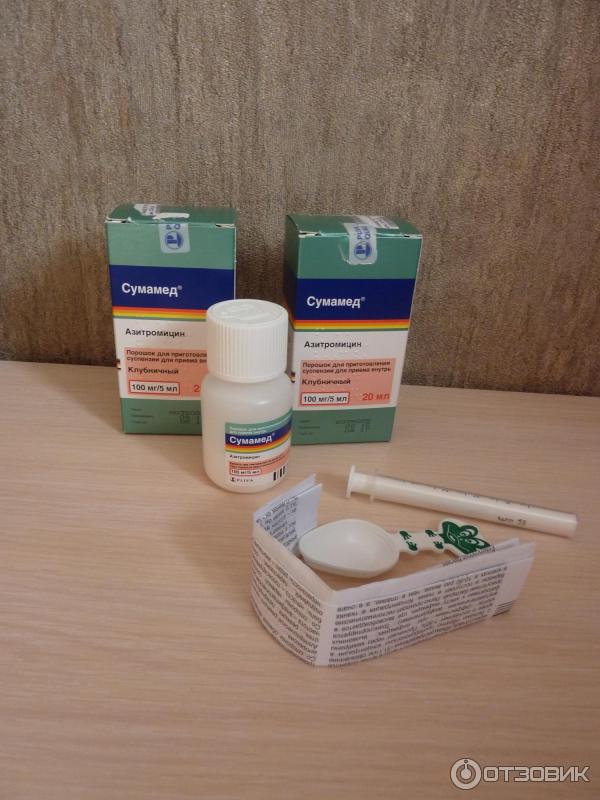
Подводя итог, хотелось бы сказать, что бояться надо не антибиотиков, а последствий их бездумного и неправильного применения. Антибиотик, назначенный грамотным врачом — это целенаправленное оружие против конкретной причины заболевания. В фармакологии мало подобных групп лекарств, которые так эффективно и быстро борются с болезнью.
Будьте здоровы!
Когда можно давать антибиотики детям
Принципы назначения антибиотиков
Антибактериальные препараты следует применять только при инфекциях, вызываемых бактериями. В стационаре при тяжелых и угрожающих жизни инфекционных заболеваниях (например, менингите — воспалении оболочек мозга, пневмонии — воспалении легких и др.) ответственность за правильность выбора лекарства целиком лежит на враче, который основывается на данных наблюдения за пациентом (клинической картине) и на результатах специальных исследований.
При легких инфекциях, протекающих в «домашних» (амбулаторных) условиях, ситуация принципиально иная. Врач осматривает ребенка и назначает лекарства, причем иногда это сопровождается объяснениями и ответами на вопросы, иногда — нет. Нередко родители сами просят врача назначить антибиотик. В таких ситуациях педиатру иногда психологически легче выписать рецепт, чем подвергать риску свою репутацию и тратить время на объяснение нецелесообразности такого назначения.
Врач осматривает ребенка и назначает лекарства, причем иногда это сопровождается объяснениями и ответами на вопросы, иногда — нет. Нередко родители сами просят врача назначить антибиотик. В таких ситуациях педиатру иногда психологически легче выписать рецепт, чем подвергать риску свою репутацию и тратить время на объяснение нецелесообразности такого назначения.
В любом случае врач должен следовать двум основным принципам антибактериальной терапии:
- Быстрое назначение наиболее эффективных препаратов в тех случаях, когда их эффект доказан.
- Максимальное сокращение применения антибактериальных препаратов во всех других случаях.
Надежных внешних признаков или простых и дешевых лабораторных методов, позволяющих различать вирусную и бактериальную природу инфекций дыхательных путей, к сожалению, нет. В то же время известно, что острый ринит (насморк) и острый бронхит (воспаление слизистой оболочки бронхов) практически всегда вызываются вирусами, а ангина (воспаление небных миндалин и глотки), острый отит (воспаление уха) и синусит (воспаление слизистой оболочки околоносовых пазух) в значительной части случаев — бактериями.
Естественно предположить, что подходы к антибактериальной терапии отдельных острых инфекций верхних дыхательных путей должны несколько различаться.
Насморк и бронхит
При остром рините (насморке) и бронхите антибактериальные препараты не показаны. На практике все происходит по-другому: один-два дня повышенной температуры и кашля у ребенка родители, как правило, не дают малышу антибактериальные препараты. Но затем они начинают опасаться, что бронхит осложнится пневмонией, и решают использовать антибиотики. Здесь стоит отметить, что такое осложнение возможно, однако оно практически не зависит от предшествовавшего приема антибактериальных препаратов. Основными признаками развития пневмонии служит ухудшение состояния (дальнейшее повышение температуры тела, усиление кашля, появление одышки). В такой ситуации надо немедленно вызвать врача, который решит, надо ли корректировать лечение.
Если же состояние не ухудшается, но и существенно не улучшается, то очевидной причины для назначения антибактериальных препаратов нет. Тем не менее, именно в этот период некоторые родители не выдерживают и начинают давать препараты детям «на всякий случай».
Тем не менее, именно в этот период некоторые родители не выдерживают и начинают давать препараты детям «на всякий случай».
Особо следует отметить, что очень популярный критерий назначения антибактериальных препаратов при вирусных инфекциях — сохранение повышенной температуры в течение 3-х дней — ровным счетом ничем не обоснован. Естественная длительность лихорадочного периода при вирусных инфекциях дыхательных путей у детей значительно варьирует, возможны колебания от 3 до 7 дней, а иногда и больше. Более длительное сохранение так называемой субфебрильной температуры (37,0-37,50С) вовсе не обязательно связано с развитием бактериальных осложнений, а может быть следствием совершенно других причин. В таких ситуациях применение антибиотиков обречено на провал.
Типичным признаком вирусной инфекции является сохраняющийся кашель на фоне улучшения общего состояния и нормализации температуры тела. Необходимо помнить, что антибактериальные препараты не являются противокашлевыми средствами.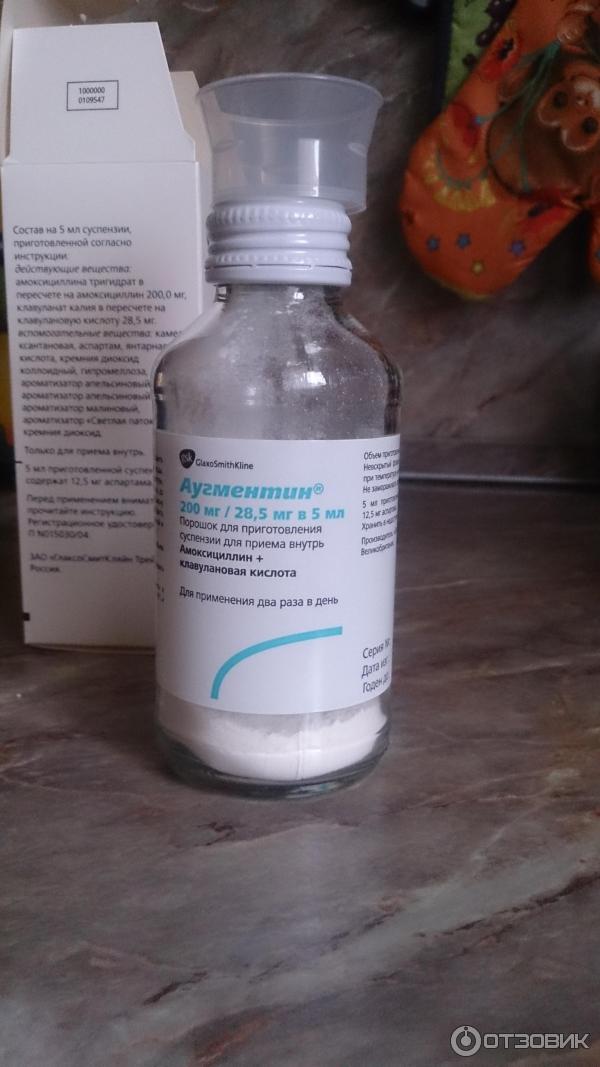 У родителей в этой ситуации есть широкие возможности по применению народных противокашлевых средств. Кашель является естественным защитным механизмом, и исчезает последним из всех симптомов заболевания. Однако если у ребенка интенсивный кашель сохраняется 3-4 и более недель, надо искать его причину.
У родителей в этой ситуации есть широкие возможности по применению народных противокашлевых средств. Кашель является естественным защитным механизмом, и исчезает последним из всех симптомов заболевания. Однако если у ребенка интенсивный кашель сохраняется 3-4 и более недель, надо искать его причину.
Отит
При остром отите тактика антибактериальной терапии иная, поскольку вероятность бактериальной природы этого заболевания достигает 40-60%. Учитывая это, до недавнего времени антибактериальные препараты назначались всем заболевшим.
Как показывает практика, для острого отита характерны интенсивные боли в первые 24-48 ч, затем у большинства детей состояние значительно улучшается и заболевание проходит самостоятельно. Спустя 48 часов симптомы сохраняются лишь у трети маленьких пациентов. Существуют интересные расчеты, показывающие, что если антибактериальные препараты назначать всем детям с острым отитом, то некоторую помощь (сокращение лихорадочного периода и длительности болей) они могут оказать только тем пациентам, у которых не должно было произойти самостоятельного быстрого выздоровления. Таким может быть лишь 1 ребенок из 20.
Таким может быть лишь 1 ребенок из 20.
Что же будет с остальными 19-ю детьми? При приеме современных препаратов группы пенициллинов, таких, как амоксициллин или аугментин, ничего особо страшного не произойдет. У 2-3 детей может развиться понос или появятся кожные высыпания, которые быстро исчезнут после отмены препаратов, но выздоровление не ускорится. Как и в случае с бронхитом, назначение антибактериальных препаратов при отите не предотвращает развития гнойных осложнений. Осложненные формы отита с одинаковой частотой развиваются как у детей, получавших, так и у не получавших антибактериальные препараты.
[
](http://db.medportal.ru/)
К настоящему времени выработана новая тактика назначения антибактериальных препаратов при остром отите. Антибактериальные препараты целесообразно назначать всем детям в возрасте до 6 месяцев даже при сомнительном диагнозе острого отита (выяснить, что у маленького ребенка болит именно ухо, не так просто).
В возрасте от 6 месяцев до 2-х лет при сомнительном диагнозе (или легком течении) острого среднего отита назначение антибиотиков можно отложить, ограничившись наблюдением за ребенком — так называемая выжидательная тактика. Естественно, во время наблюдения детям необходимо давать обезболивающие препараты и, по необходимости, жаропонижающие. Если в течение 24-48 ч его состояние не улучшится, то необходимо начать антибактериальную терапию.
Конечно, в этом случае к родителям предъявляются повышенные требования. Прежде всего, необходимо обсудить с врачом, когда давать антибиотики, и уточнить, на какие признаки заболевания следует обращать внимание. Главное, уметь объективно оценить динамику боли, ее усиление или уменьшение, и вовремя заметить появление новых признаков болезни — кашля, сыпи и др. У родителей должна быть возможность связаться с врачом по телефону, а также иметься в наличии выписанный рецепт на антибиотик.
У детей старше 2 лет выжидание и наблюдение в течение 48 часов является самой предпочтительной тактикой, за исключением случаев тяжелого течения (температура выше 390С, интенсивные боли) болезни.
Воспаление легких
При диагнозе пневмония или серьезных подозрениях на эту патологию тактика антибактериальной терапии отличается от двух предыдущих случаев.
Для отдельных возрастных групп детей характерны некоторые особенности преобладающих возбудителей болезни. Так, в возрасте до 5-6 лет, по данным некоторых исследователей, до 50% случаев пневмонии могут вызываться вирусами. В более старшем возрасте вероятность вирусной природы пневмонии существенно снижается и возрастает роль бактерий (пневмококков) в развитии воспаления легких. Тем не менее, во всех возрастных группах частым возбудителем данного заболевания является пневмококк, который обуславливает тяжелое течение заболевания. Именно поэтому пневмония является безусловным показанием для назначения антибактериальной терапии.
Источники
- Anci E., Braun C., Marinosci A., Rodieux F., Midun E., Torres MJ., Caubet JC. Viral Infections and Cutaneous Drug-Related Eruptions. // Front Pharmacol — 2020 — Vol11 — NNULL — p.
 586407; PMID:33776753
586407; PMID:33776753 - Lassi ZS., Padhani ZA., Das JK., Salam RA., Bhutta ZA. Antibiotic therapy versus no antibiotic therapy for children aged 2 to 59 months with WHO-defined non-severe pneumonia and wheeze. // Cochrane Database Syst Rev — 2021 — Vol1 — NNULL — p.CD009576; PMID:33469915
- Marusinec R., Kurowski KM., Amato HK., Saraiva-Garcia C., Loayza F., Salinas L., Trueba G., Graham JP. Caretaker knowledge, attitudes, and practices (KAP) and carriage of extended-spectrum beta-lactamase-producing E. coli (ESBL-EC) in children in Quito, Ecuador. // Antimicrob Resist Infect Control — 2021 — Vol10 — N1 — p.2; PMID:33407927
- Yousif MK. Mothers’ false beliefs and myths associated with teething. // Qatar Med J — 2020 — Vol2020 — N2 — p.32; PMID:33329998
- Willems J., Hermans E., Schelstraete P., Depuydt P., De Cock P. Optimizing the Use of Antibiotic Agents in the Pediatric Intensive Care Unit: A Narrative Review. // Paediatr Drugs — 2021 — Vol23 — N1 — p.39-53; PMID:33174101
- Shahrin L.
 , Chisti MJ., Shahid ASMSB., Rahman ASMMH., Islam MZ., Afroze F., Huq S., Ahmed T. Injectable Amoxicillin Versus Injectable Ampicillin Plus Gentamicin in the Treatment of Severe Pneumonia in Children Aged 2 to 59 Months: Protocol for an Open-Label Randomized Controlled Trial. // JMIR Res Protoc — 2020 — Vol9 — N11 — p.e17735; PMID:33136058
, Chisti MJ., Shahid ASMSB., Rahman ASMMH., Islam MZ., Afroze F., Huq S., Ahmed T. Injectable Amoxicillin Versus Injectable Ampicillin Plus Gentamicin in the Treatment of Severe Pneumonia in Children Aged 2 to 59 Months: Protocol for an Open-Label Randomized Controlled Trial. // JMIR Res Protoc — 2020 — Vol9 — N11 — p.e17735; PMID:33136058 - De Wolf D., Genouw A., Standaert C., Victor A., Vanoverbeke N., De Groote K., Martens L. Endocarditis prophylaxis in daily practice of pediatricians and dentists in Flanders. // Eur J Pediatr — 2021 — Vol180 — N2 — p.397-405; PMID:32780192
- de Sá Almeida JS., de Oliveira Marre AT., Teixeira FL., Boente RF., Domingues RMCP., de Paula GR., Lobo LA. Lactoferrin and lactoferricin B reduce adhesion and biofilm formation in the intestinal symbionts Bacteroides fragilis and Bacteroides thetaiotaomicron. // Anaerobe — 2020 — Vol64 — NNULL — p.102232; PMID:32634470
- Basha GW., Woya AA., Tekile AK. Prevalence and risk factors of active trachoma among primary school children of Amhara Region, Northwest Ethiopia.
 // Indian J Ophthalmol — 2020 — Vol68 — N5 — p.750-754; PMID:32317440
// Indian J Ophthalmol — 2020 — Vol68 — N5 — p.750-754; PMID:32317440
Антибиотики и дети
Родителям необходимо знать, что давать антибиотики детям без назначения врача опасно. Врач выясняет, подходят ли определенные антибиотики ребенку, и только тогда назначает их.
Эти вопросы и ответы на них помогут вам разобраться в такой непростой теме, как антибиотики:
1. У моего ребенка серьезная простуда. Почему врач не назначает антибиотики?
ОРЗ возникает из-за вирусов. А антибиотики используются для лечения инфекций, вызванных бактериями. Большинство симптомов простуды не опасны, ребенок поправится без лекарств.
2. Разве часто простуда не переходит в бактериальную инфекцию? Зачем ждать этого, когда можно сразу принять антибиотики?
В большинстве случаев бактериальные инфекции не следуют за вирусными. Если лечить антибиотиками вирусы, можно заполучить бактерии, устойчивые к антибиотикам. Кроме того, у ребенка от антибиотиков может быть диарея и другие побочные эффекты.
Кроме того, у ребенка от антибиотиков может быть диарея и другие побочные эффекты.
3. Если из носа идет желтая или зеленая слизь, это признак бактериальной инфекции?
Изменение цвета отделяемого из носа характерно для естественного течения вирусных инфекций. Насморк может продолжаться до 10-14 дней.
Воспаление придаточных пазух носа (синусит) чаще всего вызвано вирусом. В некоторых случаях причиной могут быть бактерии.
Если синусит спровоцирован бактериями, на это указывают такие признаки:
— кашель и выделения из носа желтого или зеленого цвета длятся более 10-14 дней
— высокая температура тела, плохое самочувствие, боли в проекции околоносовых пазух держатся 3-4 дня
При бактериальном синусите могут потребоваться антибиотики. Перед назначением антибиотиков врач обязательно осмотрит ребенка, чтобы убедиться в их необходимости.
4. Назначаются ли антибиотики для лечения ушных инфекций?
Назначаются ли антибиотики для лечения ушных инфекций?
Антибиотики назначаются при ушных инфекциях, но не всегда. В большинстве случаев ушные инфекции проходят без применения антибиотиков.
Если у ребенка (старше 2 лет) нет высокой температуры, стоит подождать и понаблюдать за развитием болезни. От боли в ушах можно дать ребенку безрецептурные обезболивающие препараты. Врач назначает антибиотики, если температура не снижается и боль держится более 48 часов.
5. Нужно ли пить антибиотики при боли в горле?
Нет. Более чем в 80% случае боль в горле вызвана вирусами, а как мы помним, вирусы не лечатся антибиотиками.
Антибиотики следует применять только для лечения ангины, вызванной стрептококками группы А.
Если врач подозревает, что у ребенка есть стрептококковая инфекция, он рекомендует провести анализ на стрептококк. Если результат положительный, назначаются антибиотики.
6. У антибиотиков есть побочные эффекты?
Побочные эффекты после приема антибиотиков возникают у 1 из 10 детей. Это может быть сыпь, тошнота, диарея, боль в животе.
Обязательно сообщите педиатру, если у ребенка есть реакция на антибиотики.
7. Сколько времени требуется, чтобы антибиотики подействовали?
Большинство симптомов бактериальных инфекций начинают проходить в течение 48-72 часов после приема антибиотиков. Если за это время улучшений нет, нужно обратиться к врачу.
Также важно пройти курс лечения антибиотиками до конца. В противном случае инфекция может не вылечиться полностью и симптомы возобновятся.
8. Может ли выработаться резистентность к антибиотикам?
Неправильное использование антибиотиков может привести к образованию резистентных бактерий. Это бактерии, которые больше не уничтожаются антибиотиками.
Поэтому важно принимать антибиотики, наиболее специфичные для инфекции, а не широкого спектра.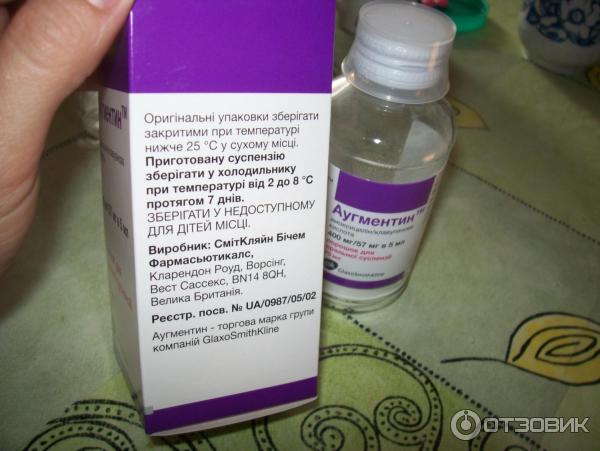
9. Что такое противовирусные лекарства?
Противовирусные лекарства могут ускорить выздоровление при гриппе (также бывают противовирусные препараты для лечения вируса герпеса, гепатита С, ВИЧ). При остальных вирусных инфекциях противовирусные не эффективны.
Безопасное использование антибиотиков.
Помните следующее, если ваш ребенок заболел:
— Антибиотики не всегда являются лучшим лечением, если ребенок болен. Педиатр подскажет, какое лечение подойдет лучше.
— Антибиотики применяются для лечения бактериальных инфекций. Они не действуют против гриппа и других вирусных инфекций.
— Уточните у врача, какие антибиотики лучше всего подходят для лечения бактериальной инфекции у вашего ребенка.
— Убедитесь, что вы даете лекарство согласно инструкции.
— Одни и те же антибиотики могут не подойти двум разным детям, а то есть причинить вред.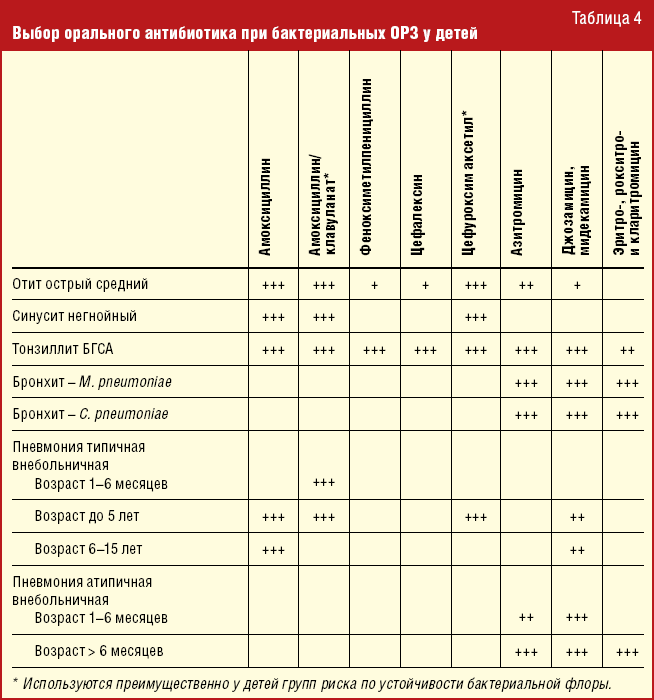
— Выбрасывайте неиспользованные антибиотики. Просроченные лекарства способны нанести вред.
До 90% назначения антибиотиков детям либо необоснованно, либо неправильно
Доктор Комаровский: Аллергии бывают у сытых, чистых и теплых. Фото: личный архив.
Одни его обожают, другие – чаще бабушки – хают, на чем свет стоит. Накануне семинара в Минске, который состоится 11 марта в Prime Hall, белорусская «Комсомолка» расспросила доктора Комаровского, как правильно лечить детей, к каким трагедиям приводит нытье родителей и что нужно выбросить из домашней аптечки.
ДОСЬЕ «КП»
Евгений Комаровский, 56 лет, окончил педиатрический факультет Харьковского мединститута. Детский врач, кандидат медицинских наук, до 1991 года — врач отделения реанимации, в течение последующих десяти лет — заведующий инфекционным отделением. С 2000 года вел консультативный педиатрический прием в частном медицинском центре, в 2006 году открыл консультативный медцентр — клиника Комаровского «Клиником». Автор книг и телепрограмм, создатель сайта komarovskiy.net и социальной сети Клуб Комаровского.
Автор книг и телепрограмм, создатель сайта komarovskiy.net и социальной сети Клуб Комаровского.
— Евгений Олегович, подкупает один из ваших девизов: «Самое главное – понять, что ты не центр вселенной. Центр вселенной – это семья, «мы». Делись хорошим – настроением, едой, вещами – и не скули!»
— Да, элементарный скулеж и опускание рук нередко приводят к реальным бедам, иногда даже к потере ребенка. При любой острой инфекционной болезни – с лихорадкой, высокой температурой, потливостью, отсутствием аппетита – у ребенка возникает дефицит жидкости в организме. Соответственно, главное – это пить, пить и еще раз пить. Когда родители и бабушки не могут его напоить, ребенок едет в больницу под капельницу. А там выясняется, что капельницу поставить сложно, что вены плохие, что надо катетер в вену, надо наркоз. Все это расплата за то, что мама опустила руки – «Ну не могу я его напоить!» Или другой пример: «У ребенка нет аппетита!» И мамы бегут по врачам. На самом деле отсутствие аппетита у ребенка – это повод менять образ жизни. Надо заставить папу отложить пиво, чипсы, оторвать попу от дивана и телевизора, взять детеныша и пойти с ним куда-то. Но маме легче пойти к врачу. Лень, безынициативность, отсутствие информации приводят к реальным трагедиям.
Надо заставить папу отложить пиво, чипсы, оторвать попу от дивана и телевизора, взять детеныша и пойти с ним куда-то. Но маме легче пойти к врачу. Лень, безынициативность, отсутствие информации приводят к реальным трагедиям.
«Беларусь относится к странам, где лечение глистов профилактически не рекомендуется»
— Чтобы преодолеть лень, вы советуете завести собаку и гулять с ней и ребенком дважды в день.
— Да, только собаку надо заводить раньше, чем ребенка. Собака, которая постоянно носит в дом грязь, обнимается с ребенком, облизывает его, создает на его иммунитет постоянную микробную нагрузку.
— Угрозу!
— Нет, не угрозу. Это очень важно – иметь адекватную микробную нагрузку. Когда мы живем в стерильности, это и есть причина аллергий. Иммунитету скучно, ему надо на что-то бросаться. У грязных и голодных не бывает аллергий. Они бывают у сытых, чистых и теплых. И собака – не живая кукла-болонка, а настоящая собака, которая пойдет в грязь, придет домой с грязными лапами, и вы будете с рождения учить ребенка, как эти лапы мыть -призвана избавить ребенка от аллергии.
— Но это же сколько инфекций, всякой заразы, глистов!
— Вас не тому учили в школе! Большинство собачьих глистов не имеют к человеку никакого отношения. Глисты – это люди и пища.
— Раз заговорили о глистах у детей, рассудите, кто прав: те, кто травит их таблетками раз в год, или те, кто не обращает внимания?
— Беларусь – страна с адекватным уровнем гигиены. С точки зрения ВОЗ Беларусь относится к странам, где лечение глистов профилактически – на всякий случай – не рекомендуется. Анализ крови – не точен, положительный результат говорит о том, что контакт с глистом был, но не подтверждает его наличие сегодня. Анализ кала более достоверный, но его надо сдавать трижды. Если три раза отрицательный – значит, точно отрицательный. Но по большому счету самые распространенные глисты – острицы и аскариды – не несут угрозу для человеческой жизни.
«Мои дети пьют антибиотики раз в 12 лет»
— Многие дети несколько раз в год пьют антибиотики…
— Мои дети пьют антибиотики раз в 12 лет. Старший впервые попробовал антибиотик в 21 год, младший – в 12.
Старший впервые попробовал антибиотик в 21 год, младший – в 12.
— Но что вы делаете, когда у ребенка ОРВИ? Три дня мы с ней боремся, а на четвертые сутки начинается лающий кашель, зеленые сопли – значит, к вирусу присоединились бактерии – и врачи назначают курс антибиотиков.
— У ваших врачей свое представление о медицинской науке. Но не бывает российской, белорусской или украинской медицины. Медицина бывает научная. И нигде в мире нет фразы, что «если на четвертый день начинаются зеленые сопли – нужны антибиотики». Поэтому до 90% назначения антибиотиков детям либо необоснованно, либо неправильно.
— Но пока наши дети массово едят антибиотики, поясните — надо ли после них восстанавливать кишечную микрофлору?
— Кишечная флора при нормальном питании и после использования современных антибиотиков, как правило, восстанавливается самостоятельно за 5-7 дней. Но бабушки и дедушки выросли в те времена, когда инфекции лечились тетрациклином, левомицетином, гентамицином – препаратами, которые действительно серьезно угнетают кишечную флору, и уверены, что флору детям восстанавливать надо.
— Ваша фирменная фраза «дети должны быть худыми и с шилом в попе» вызвала немало споров. Что делать, если мама вдруг поняла, что ее ребенок толстый и ленивый?
— Нужно уменьшить порции и калорийность пищи, снизить уровень сахаров в питании, увеличить физические нагрузки. Если ребенку очень легко потерять вес – у него интенсивный обмен веществ – то с каждым годом жизни делать это все сложнее. Пищевые привычки должны быть сформированы до подросткового возраста.
«Грипп и ОРВИ лечатся не лекарствами»
— В самом разгаре сезон гриппа и ОРВИ. Какие главные ошибки совершают родители, если у ребенка температура 38 и кашель?
— Главное понимать, что любые гриппы и ОРВИ лечатся не лекарствами. В основе лечения – создание условий, при которых организм ребенка с минимальными потерями справится с болезнью. Ребенок должен быть тепло одет (нельзя, чтобы он мерз!) и должен находиться в чистой прохладной влажной комнате (температура – 18-22 градуса, влажность – 40-70%). Обильное питье и нельзя заставлять есть. Из лекарств в доме должны быть три позиции: средства для пероральной регидратации – растворы, которые надо пить литрами, солевые капли в нос и жаропонижающие средства. Больше информации есть на моем сайте, который появился в 1998 году, вопросы на мою почту присылают с 1996-го.
Обильное питье и нельзя заставлять есть. Из лекарств в доме должны быть три позиции: средства для пероральной регидратации – растворы, которые надо пить литрами, солевые капли в нос и жаропонижающие средства. Больше информации есть на моем сайте, который появился в 1998 году, вопросы на мою почту присылают с 1996-го.
— За 21 год были вопросы, мнение по которым вы изменила кардинально?
— Да, например, 21 год назад я тоже относился иначе к теме дисбактериоза, я использовал отхаркивающие средства, считал, что оксолиновая мазь эффективна. В своей первой книге я рекомендовал мазать пупок новорожденных зеленкой и обрабатывать ею ветрянку, сейчас я этого не делаю.
Многие думают, что когда я советую так-то лечить вирусную инфекцию – я делюсь методикой доктора Комаровского. Да упаси боже! Есть тактика лечения, которая современной медициной считается наиболее эффективной. Если появляются новые исследования – я это рассказываю.
— Наверное, наука не одобряет обтирания водкой или холодный душ при высокой температуре…
— Есть протокол ВОЗ, где написано большими буквами: «Категорически запретить использование спиртосодержащих жидкостей для обтираний». Потому что через детскую кожу спирт всасывается в кровь. В критической ситуации можно засунуть ребенка в ванную, но вода должна иметь температуру 35-36 градусов. Если у ребенка 40, а его засунуть в 36 – у него будет температура 38,5. Но ребенка нельзя засунуть в 20 градусов — случится катастрофа!
Потому что через детскую кожу спирт всасывается в кровь. В критической ситуации можно засунуть ребенка в ванную, но вода должна иметь температуру 35-36 градусов. Если у ребенка 40, а его засунуть в 36 – у него будет температура 38,5. Но ребенка нельзя засунуть в 20 градусов — случится катастрофа!
— Когда высокая температура не сбивается, мамы вызывают «скорую» — уколоть тройчатку. На Западе это считается необоснованно дорого…
— Да, это особенности нашей медицины, к цивилизации отношения не имеющие. Если ребенок в жаре и не пьет – жаропонижающее не поможет! При температуре выше 38,5 свечи из попы практически не всасываются. При температуре за 38 надо использовать только жидкие лекарственные формы. А мамы засовывают свечи и дожидаются судорог! Почему они не учатся? Я уже не говорю о том, что мужчины вообще к этому не подходят!
У меня перспективы любой страны в плане здоровья детей определяются процентом мужчин, которые приходят на встречи с доктором Комаровским. В Бишкеке из 500 человек было три мужчины, в Алматы – 30, в Кишиневе – 80, в Хельсинки – 50%. И я с интересом жду — сколько будет в Минске? В Финляндии с мужчинами мы разговаривали строго по делу, там я открыл для себя рецепт счастливого государства: женщины – в политику, мужики – к детям.
В Бишкеке из 500 человек было три мужчины, в Алматы – 30, в Кишиневе – 80, в Хельсинки – 50%. И я с интересом жду — сколько будет в Минске? В Финляндии с мужчинами мы разговаривали строго по делу, там я открыл для себя рецепт счастливого государства: женщины – в политику, мужики – к детям.
— Чем это детям с мужиками лучше, чем с женщинами?
— У них другие инстинкты: ему надо обеспечить безопасность и дотащить еду до дома. А всунуть ее в ребенка – не его инстинкт. И когда ему говорят, что надо делать, он спрашивает: почему? Но, к сожалению, наши мужики прекрасно знают систему охлаждения двигателя, но понятия не имеют про систему охлаждения ребенка. Я хочу, чтобы этому учили в школе.
«Не верю, что мужик в 20 лет срочно хочет стать папой»
— Наверное, мужчины бы спросили: какие бесполезные препараты для детей выбросить из домашней аптечки?
— Все, где написано, что оно стимулирует иммунитет, все отхаркивающее и от кашля.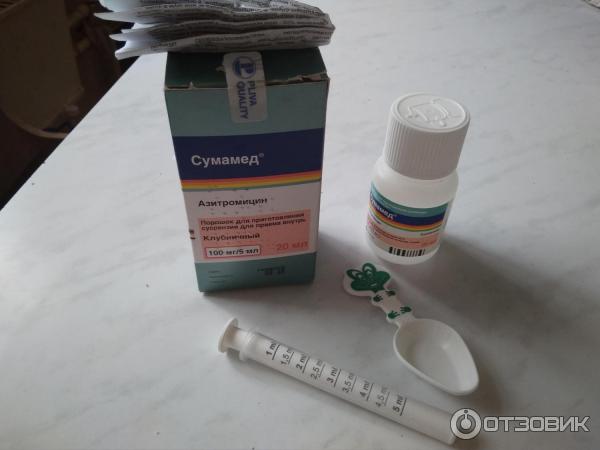
— Многие мамы возмущаются: «Комаровский – хороший педиатр, но зачем лезет туда, где не разбирается: в семейную психологию, грудное вскармливание. Он же никого не выкормил грудью!»
— Наши инструкторы воспринимают грудное вскармливание как религию. Кормишь грудью – нормальная, не кормишь – кукушка. Я могу показать десятки тысяч писем от женщин, которые, руководствуясь советами доктора Комаровского, выкормили своих детей. А еще очень часто здоровье ребенка зависит от того, какую тактику воспитания избрали родители. Когда ребенок управляемый, когда в доме хозяин папа-мама, а не демократия, такие дети с точки зрения медицины находятся в большем комфорте. Когда я даю советы по медицине – это мнение медицинской науки, а когда советы по психологии – это мое личное мнение. Как человек, который видел сотни тысяч детей и родителей, я вправе иметь свое мнение, а вы вправе соглашаться с ним или нет.
Я прошу, чтобы детей рожали не потому, что «так получилось», а потому, что вы хотите, чтобы именно этот мужчина стал отцом вашего ребенка. И главное – вы оба должны хотеть этого одинаково. Я не верю, что мужик в 20 лет срочно хочет стать папой, и в 25, кстати, тоже. А я хочу, чтобы беременность планировалась. В XXI веке цивилизованные люди должны понимать, что обеспечение комфорта и безопасности детенышей – это чуть ли не главное в жизни человека.
И главное – вы оба должны хотеть этого одинаково. Я не верю, что мужик в 20 лет срочно хочет стать папой, и в 25, кстати, тоже. А я хочу, чтобы беременность планировалась. В XXI веке цивилизованные люди должны понимать, что обеспечение комфорта и безопасности детенышей – это чуть ли не главное в жизни человека.
Доктор Комаровский уверен, что мужчины лучше справятся с больным ребенком, чем женщины. Если захотят. Фото: личный архив.
— Знаете, вот говорю с вами и начинаю понимать, почему бабушки вас не любят.
— Я мечтаю о целевой аудитории: доктор Комаровский встречается с бабушками. Я бы рассказал им, как мы с друзьями были на севере Норвегии на рыбалке. В деревушке две тысячи жителей — и ни одного пожилого человека. Оказалось, они дожидаются пенсии и уезжают в круизы. И я хочу, чтобы мы сделали своих бабушек и дедушек счастливыми.
— Отправили подальше?
— Нет, чтобы их развлечение было не в том, чтобы сидеть с внуками, перекармливать их силой, а жить полноценной жизнью. Когда ребенок доел и сказал спасибо – это не повод радоваться, поводов для радости множество. Важно понимать, что для счастья бабушки нужен здоровый дедушка – это важнее всех внуков вместе взятых!
А еще я хочу, чтобы мама и папа понимали: сделали ребенка – это семья. Нельзя в воскресенье отправить ребенка к бабушке – на еду и телевизор с мультиками, а самим пойти в ресторан. Правильно всем вместе взять лыжи и отправиться на свежий воздух. А бабушка в воскресенье должна гулять с дедушкой.
К сожалению, у нас на пенсию – значит, к внукам. Мы должны все вместе обсуждать, как выстроить счастливое будущее бабушки. Потому что счастье страны – это в первую очередь счастье детей и бабушек.
Свои вопросы доктору Комаровскому присылайте на электронный адрес shah007by@gmail.com или по адресу: 220005 Минск, а/я 192. Автор лучшего вопроса — получит билет на семинар специалиста в Минске 11 марта 2017 года.
Антибиотики детям
Антибиотики, конечно, панацея. Но стоит ли сразу давать их ребенку, когда ребенок начинает заболевать?! Конечно, нет.
Есть вирусы, есть бактерии. Большинство всех детских насморков, температур и недомоганий вызваны вирусами — острой респираторной вирусной инфекцией. Вирусы антибиотиками не лечатся, антибиотики действуют только на бактерии.
Давать или не давать антибиотики малышу, вопрос, который волнует всех мамочек, и поэтому их можно условно разделить на 2 группы (согласно их отношению к антибактериальным препаратам):
Первая группа слепо поддерживает ошибочное мнение, что любую детскую болезнь можно вылечить без помощи антибиотиков. Эти препараты выступают для них в роли своеобразного монстра, который пожирает иммунитет и желудочно-кишечный тракт малыша. Очень часто такие барышни, услышав слово «антибиотик», начинают ужасаться и удивляться: «Как так? Зачем? Да не нужно это Вам!». После этого будьте готовы выслушать лекцию о том, чем опасны антибиотики для детей и поток советов о том, как лечить карапузов, не прибегая к помощи этих препаратов.
Вторая группа мамочек – ярые приверженцы антибиотикотерапии, которые готовы лечить банальный насморк сильными антибиотиками. Свою позицию они аргументируют тем, что только данные препараты помогают их детям быстро выздороветь.
Хотим обратить Ваше внимание, что вышеописанные позиции являются в корне ошибочными и не стоит впадать в такие крайности. Везде нужно придерживаться здравого смысла.
Лечение антибиотиками показано только при доказанной бактериальной инфекции и имеет свои правила назначения. При повышении температуры у малыша необходим осмотр доктора на предмет причины появления высокой температуры. Если причина — вирусные изменения в зеве, дыхательных путях, то антибактериальное лечение, как правило, не требуется, даже если у ребенка высокая температура. И тогда необходимо сотрудничество мамы и доктора для динамического наблюдения течения заболевания. По истечении 3-4 дней при ОРВИ лихорадка отступает, и антибиотики не требуются.
Влияние антибиотиков на детский организм очень многогранное, но бывают ситуации, когда невозможно обойтись без этих препаратов. Назначать антибиотики должен только врач. Не занимайтесь самолечением! Из-за необоснованного применения этих лекарств появляется устойчивость бактерий к антибиотикам, что в дальнейшем значительно затрудняет лечение вызванных ими заболеваний.
Строго соблюдая правила приема антибиотиков, можно в короткие сроки справиться с недугом, при этом ущерб для здоровья в целом окажется минимальным. И напротив, бесконтрольный прием препаратов опасен, поэтому иметь представление о пользе и вреде антибактериальных веществ особенно важно. Для «любителей антибиотикотерапии» нужно еще раз подчеркнуть, что антибиотики не влияют на вирусы и не способствуют понижению температуры тела, поэтому заниматься самолечением и принимать их «для профилактики возможных осложнений» абсолютно не стоит.
Статья написана врачом-педиатром Савич Татьяной Анатольевной. Записаться на прием к ведущим специалистам клиники Dixion Вы можете по телефонам ☎ 76-00-00, 47-00-00.
Безопасны ли антибиотики для младенцев и малышей?
У вашего ребенка высокая температура, опухшие железы и потемнение в глазах. Вы спешите к педиатру, жаждущим волшебного лекарства, которое поможет ему почувствовать себя лучше. Назначит ли ваш врач антибиотики или нет, будет зависеть от вируса, от которого заболел ваш малыш.
Антибиотики эффективны при лечении бактериальных инфекций. Они необходимы при некоторых, но не всех, случаях ушных инфекций, ангины и бактериального синусита.
Однако большинство детских болезней вызывается вирусами, что означает, что их нельзя лечить антибиотиками. Использование антибиотиков для лечения вирусной инфекции проблематично: они уничтожают здоровые бактерии в организме и могут привести к устойчивости к антибиотикам.
Вот что вам нужно знать о том, когда антибиотики оправданы, а когда их лучше избегать.
Могут ли младенцы и дети ясельного возраста принимать антибиотики?
Да, младенцы и дети ясельного возраста могут и должны принимать антибиотики для лечения бактериальной инфекции, такой как инфекция мочевыводящих путей или бактериальный синусит.
Если ваш врач диагностирует одно из этих состояний, важно, чтобы ваш ребенок прошел полный курс лечения антибиотиками в соответствии с предписаниями, чтобы гарантировать, что вы избавитесь от всех бактерий, вызывающих его заболевание.
Почему чрезмерное употребление антибиотиков у младенцев и детей может быть опасным
Антибиотики необходимы не для всех болезней. Давать их вашему ребенку, когда они не требуются, может быть потенциально вредным, и некоторые исследования показывают, что это может быть особенно проблематичным в течение первого или двух лет жизни.
Считается, что многие потенциальные риски антибиотиков связаны с нарушением баланса бактерий в микробиоме (т.е. здоровых бактерий, грибов и вирусов в нашем организме, большинство из которых живут в нашем кишечнике). Микробиом выполняет ряд важных функций, включая защиту от вредных насекомых и поддержку функции иммунной системы. Изменения микробиома кишечника связаны с повышенным риском инфекций, аутоиммунных заболеваний и хронических воспалений.
Чрезмерное употребление ненужных антибиотиков:
- подвергает вашего ребенка потенциальным побочным эффектам препарата (например, диарее и молочнице), а также потенциально серьезной аллергической реакции.
- Связан с повышенным риском состояний, связанных с функционированием иммунной системы, включая воспалительные заболевания кишечника, целиакию, диабет и детскую астму. Чтобы понять потенциальную связь, необходимо провести дополнительные исследования.
- Со временем чрезмерное употребление антибиотиков увеличивает устойчивость бактерий к антибиотикам, так что один и тот же антибиотик может в конечном итоге не воздействовать на ту же инфекцию.
- Способствует чрезмерному использованию антибиотиков в обществе, что может привести к росту новых штаммов бактерий (иногда называемых супербактериями), которые в целом устойчивы к антибиотикам.По мере того, как все больше бактерий становилось сильнее и становилось невосприимчивым к лечению в общинах по всей стране, это стало серьезной проблемой общественного здравоохранения.
Когда младенцам и малышам нужны антибиотики?
Ваш врач назначит антибиотики, если он или она подозревают, что бактериальная инфекция является причиной симптомов у вашего ребенка или малыша. Следующие заболевания могут служить основанием для курса антибиотиков для детей:
Некоторые симптомы вашего ребенка могут потребовать или не потребовать антибиотиков в зависимости от болезни, их вызвавшей (еще одна причина обратиться к педиатру вашего ребенка, чтобы установить правильный диагноз).Вот некоторые из этих симптомов, которые могут быть неактивными:
Лихорадка
Подавляющее большинство всех лихорадок у маленьких детей вызвано вирусными инфекциями, такими как грипп или простуда, которые не требуют применения антибиотиков. Лихорадка является частью естественной защиты организма от инфекции, и ваш врач может помочь определить, нуждается ли вызывающая лихорадка инфекция в дальнейшем лечении или вылечится после отдыха и большой любви с вашей стороны.
Лихорадка, вызванная бактериями (например, бактериальный синусит или ангина), обычно, хотя и не всегда, требует применения антибиотиков.Поскольку единственным симптомом ИМП у младенцев может быть лихорадка, если у вашего ребенка необъяснимая лихорадка, и ваш врач может попросить образец мочи вашего ребенка.
Поскольку некоторые лихорадки могут быть серьезными, важно:
- Немедленно обратиться за медицинской помощью, если вашему ребенку младше 3 месяцев и у него температура 100,4 ° F или выше, измеренная с помощью ректального термометра, или если у ребенка любого возраста. у него проблемы с дыханием, он не пьет и не мочится, вялый, выглядит очень больным и / или не получил все рекомендованные вакцины.
- Позвоните своему педиатру, если у вашего ребенка старше 3 месяцев температура поднимается выше 104 ° F, или если у вашего малыша или старшего ребенка температура не улучшается через два-три дня.
Если у вас есть вопросы или вам нужно подтверждение, позвоните своему педиатру.
Инфекция ухаОстрый средний отит — это распространенная инфекция уха у детей, которая возникает, когда среднее ухо болезненно забивается жидкостью, обычно из-за простуды или другой вирусной инфекции верхних дыхательных путей.Эта жидкость становится питательной средой для бактерий, вирусов или грибков. При любой ушной инфекции ребенок может:
- Потянуть за инфицированное ухо
- Испытывать трудности со сном (боль часто усиливается ночью)
- Повышенная температура
- Усталость или капризность
Если вы считаете, что у вашего ребенка инфекция уха (особенно, если у нее жар), обратитесь к педиатру. Ваш врач может назначить антибиотики, если:
- Вашему ребенку менее 6 месяцев
- Вашему ребенку более 6 месяцев и у температура выше 102.2º F, или если инфекция очень болезненна и длится более пары дней
Многие врачи выжидательны, прежде чем прописать антибиотики детям старше 2 лет. Это потому, что большинство вирусных инфекций уха и даже многие бактериальные инфекции уха проходят сами по себе в течение двух-трех дней, а антибиотики не уменьшают боль или улучшают выздоровление. А пока посоветуйтесь со своим педиатром, давайте ребенку парацетамол или ибупрофен, чтобы облегчить боль.
Боль в горлеБоль в горле часто является первым признаком простудной вирусной инфекции, которая не требует применения антибиотиков. Боль в горле, вызванная вирусной инфекцией, обычно сопровождается одним или несколькими из следующих симптомов:
- Насморк
- Кашель
- Охриплость
- Розовый глаз
Стрептококковая инфекция в горле — это бактериальная инфекция, при которой могут потребоваться антибиотики. Однако очень редко младенцы и дети младше 3 лет получают лечение от ангины.Инфекция чаще всего встречается у детей в возрасте от 5 до 15 лет. Ваш врач может проверить вашего ребенка или малыша на стрептококк, если в ее детском саду произошла вспышка или если у его близкого родственника был стрептококк.
Если у вашего ребенка фарингит, боль в горле обычно сопровождается:
- Лихорадкой
- Опуханием миндалин
- Крошечные красные пятна на небе
- Увеличение лимфатических узлов
Розовый глаз (он же конъюнктивит) — это воспаление мембраны, выстилающей глаза или веки, в результате чего один или оба глаза выглядят розовыми или красными.Это может быть вызвано бактериями, вирусами, аллергенами (например, пыльцой) или другими раздражителями (например, хлором в бассейне). Бактериальная инфекция может сопровождаться:
- Желтыми или зелеными выделениями из глаза
- Боль
- Инфекцией уха, которая часто возникает при розовом глазу
Точная причина розового глаза может быть сложной. Если белок глаза вашего ребенка покраснел и выглядит опухшим, обратитесь к врачу вашего ребенка за лечением.
Зеленая слизистая
Когда слизистая становится желтой или зеленой, это называется синуситом или воспалением носовой полости.Через несколько дней после начала простуды выделения из носа становятся желтыми или зелеными — это нормально.
Бактериальная инфекция носовых пазух обычно возникает после вирусной инфекции, такой как простуда, вызывая повышение температуры и ухудшение других симптомов. Это относительно редко и встречается всего в 5% случаев простуды.
Врачи часто выжидательно подходят к зеленой слизистой оболочке в течение примерно 10 дней, прежде чем прописать антибиотики. Ваш врач также может заподозрить бактериальный синусит, если симптомы улучшатся и снова ухудшатся, или если у вашего ребенка температура не ниже 102 градусов.2º F в течение трех дней подряд, сопровождающиеся желтыми или зелеными выделениями из носа.
Кашель
Большинство случаев кашля вызвано вирусной инфекцией, например, простудой или гриппом. Но ваш врач может порекомендовать антибиотики при кашле вашего ребенка, если он не улучшится в течение 14 дней или если анализы покажут, что у вашего ребенка коклюш или бактериальная пневмония.
Диарея
Хотя диарея имеет множество различных причин, большая часть диареи вызвана вирусной инфекцией, такой как ротавирус. Реже это может быть вызвано бактериальной инфекцией.Ваш врач может назначить антибиотики, если у вашего ребенка диарея с кровью.
Когда антибиотики не нужны младенцам и детям ясельного возраста?
Антибиотики не нужны при вирусных инфекциях, они убивают только здоровые бактерии в организме вашего ребенка. Вирусы являются причиной многих распространенных детских болезней, в том числе:
- Простуда
- Грипп
- Болезнь рук, ящура (вирус Коксаки)
- Пятая болезнь (вирус парвовируса B19)
- Круп
Как избежать чрезмерного использования антибиотиков
Контроль за использованием антибиотиков — это не только компетенция врача; это тоже ваше дело.Вот как можно избежать чрезмерного употребления антибиотиков у своего ребенка и малыша:
- Признайте, что антибиотики — не всегда выход. Имейте в виду, что маленькие дети часто простужаются — от шести до восьми в год, особенно если они находятся в детском саду. Большинство симптомов, таких как насморк, кашель и заложенность носа, связаны с вирусной простудой и проходят сами по себе.
- Подожди. Если у вашего ребенка вирус, время — лучшее лекарство. Спросите своего врача, могут ли обезболивающие облегчить симптомы.
- Говорите. Если ваш педиатр предлагает антибиотик, не бойтесь спросить, зачем он нужен.
- Следуйте инструкциям. Если вашему малышу действительно нужен антибиотик, внимательно следуйте инструкциям, чтобы как можно быстрее убить инфекцию. И всегда давайте своему ребенку полный курс антибиотиков, даже если ему кажется, что в середине курса ему лучше: когда вы прекратите рано, вредные бактерии все еще могут задерживаться и вызывать у вашего ребенка заболевание снова, требуя еще одного курса антибиотиков.
- Получайте новый рецепт каждый раз. Если у вас есть старые антибиотики, оставшиеся после перенесенной болезни, никогда не давайте их своему ребенку. Каждая инфекция требует определенного лекарства и дозы. Кроме того, вполне вероятно, что срок их действия истек.
- Регулярно мойте руки. Мытье после посещения туалета и перед приготовлением пищи снижает риск заражения бактериальной или вирусной инфекцией.
- Избегайте сырого мяса и молочных продуктов. Защитите свою семью от бактериальной инфекции пищевого происхождения, избегая непастеризованного молока и сырого мяса и рыбы.
- Сделайте прививки вашему ребенку. Некоторые из самых заразных и опасных бактериальных инфекций можно избежать с помощью вакцин, включая дифтерию, столбняк и коклюш (вакцина DTaP) и пневмококковая инфекция (пневмококковая конъюгированная (PCV) вакцина). Действительно, исследования показали, что вакцинация против ЦВС помогает предотвратить развитие устойчивых к антибиотикам инфекций у детей.
- Сделайте и себе прививку. Если вы ждете ребенка, обязательно сделайте вакцину Tdap, чтобы защитить своего ребенка от рождения, и попросите других лиц, осуществляющих уход, убедиться, что их вакцины актуальны, чтобы защитить ребенка от коклюша.
На какие побочные эффекты антибиотиков следует обращать внимание родителям?
У каждого десятого ребенка есть побочные эффекты от приема антибиотиков. Сообщите своему врачу, если у вашего ребенка появятся какие-либо из следующих симптомов после приема антибиотиков:
- Водянистая диарея
- Диарея с кровью
- Тошнота
- Боль в животе
- Молочница
- Зудящая сыпь или крапивница (красные рубцы)
Немедленно обратитесь за медицинской помощью, если у вашего ребенка более серьезная реакция на антибиотики, в том числе:
- Волдыри на коже
- Отек лица и горла
- Проблемы с дыханием
- Тяжелая и стойкая диарея (которая может быть C.difficile)
Введение антибиотиков младенцам и детям ясельного возраста может увеличить риск ожирения
Антибиотики могут спасти жизнь, но, согласно недавнему исследованию, у них могут быть серьезные недостатки, в том числе повышенный риск ожирения при их применении в раннем возрасте.
Антибиотики убивают бактерии. Это может быть очень хорошо, когда бактерии вызывают серьезную инфекцию. Но антибиотики не ограничиваются уничтожением бактерий, вызывающих инфекцию; они убивают и другие бактерии в организме.И это может быть очень плохо.
Наши тела полны бактерий. Эти бактерии, являющиеся частью нашего микробиома, очень важны. Наряду с другими микроорганизмами в нашем организме они играют роль в том, как мы перевариваем пищу, в нормальном росте и в нашей иммунной системе. Когда мы принимаем антибиотики, мы непреднамеренно убиваем некоторые из этих бактерий. На первый взгляд кажется, что это не такая уж большая проблема; в конце концов, мир полон бактерий, разве мы не можем их заменить? Но по мере того, как мы узнаем больше о нашем микробиоме, выясняется, что способ его начала — то есть бактерии, которые мы собираем и выращиваем в раннем возрасте — очень важен и может иметь последствия на всю жизнь.
Исследования показали, что дети, рожденные с помощью кесарева сечения, с большей вероятностью будут страдать ожирением по мере роста, и одна из причин, как полагают, заключается в том, что, поскольку они рождаются не через родовые пути, они не получают естественного врожденная доза бактерий, чтобы они начали двигаться в правильном направлении.
В ходе исследования исследователи рассмотрели более 300 000 младенцев, рожденных в системе военного здравоохранения. Они смотрели, давали ли им антибиотики в течение первых двух лет жизни.Они также посмотрели, давали ли им какое-либо из двух лекарств, используемых для снижения кислотности желудка, обычно назначаемых для лечения желудочного рефлюкса у младенцев. Введение антацидов может изменить бактерии, позволяя бактериям изо рта и носа, которые обычно убиваются желудочной кислотой, перемещаться в кишечник, вытесняя другие виды, и убивая сами бактерии.
Согласно исследованию, у детей, получавших антибиотики, вероятность ожирения была на 26% выше. Прием одного или обоих антацидов также увеличивает риск ожирения, хотя и в меньшей степени.Прием антибиотиков вместе с одним или обоими видами антацидов увеличивал риск, как и прием антацидов в течение более длительных периодов времени.
Интересно, что фермеры уже некоторое время используют это в своих интересах. Введение антибиотиков домашнему скоту в раннем возрасте делает животных тяжелее, а значит, на них больше мяса. Такое использование антибиотиков в животноводстве может означать большую прибыль для фермеров, но оно внесло значительный вклад в проблему устойчивости к антибиотикам.
Это не просто ожирение; назначение антибиотиков и антацидов в раннем возрасте увеличивает риск пищевой аллергии и других аллергических заболеваний, таких как астма.Итог: нам нужно быть очень осторожными, прежде чем делать что-либо, что наносит вред бактериям в нашем организме.
Как я уже сказал ранее, антибиотики могут спасти жизнь, а причинение вреда бактериям в нашем организме — это риск, на который стоит пойти — иногда. Но слишком часто мы используем антибиотики, когда они на самом деле не нужны: например, многие рецепты выписаны от простуды, вызванной вирусами. Некоторые инфекции, такие как ушные инфекции, могут вылечиться без антибиотиков — и даже когда нам действительно нужно использовать антибиотики, мы часто используем их дольше, чем необходимо, или применяем более сильные антибиотики, чем необходимо.
Поскольку врачи выписывают рецепты, делать изменения должны в основном врачи. Но родители могут сыграть важную роль, спросив, действительно ли нужен рецепт на антибиотики (или антациды). Если ответ положительный, родители должны дать его, но они также должны спросить о кратчайшем возможном курсе.
Мы находимся в разгаре эпидемии ожирения, которая имеет очень много последствий для здоровья нас и наших детей. Как и с любой эпидемией, мы должны бороться с ней всеми возможными способами.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Антибиотики для лечения респираторных заболеваний у детей
Когда они нужны детям, а когда нет
Если у вашего ребенка болит горло, кашель или насморк, вы можете ожидать, что врач пропишет ему антибиотики.Но в большинстве случаев детям не нужны антибиотики для лечения респираторного заболевания. На самом деле антибиотики могут принести больше вреда, чем пользы. Вот почему:
Антибиотики борются с бактериями, а не с вирусами.
Если у вашего ребенка бактериальная инфекция, могут помочь антибиотики. Но если у вашего ребенка вирус, антибиотики не помогут вашему ребенку почувствовать себя лучше и не убережут других от болезни.
- Простуда и грипп — оба вируса.
- Простуда в груди также обычно вызывается вирусами.
- Бронхиолит — это особый тип грудной простуды, который часто вызывает хрипы и может вызвать тяжелое заболевание у младенцев. Это также вызвано вирусом.
- Большинство инфекций носовых пазух (синусит) вызываются вирусами. Симптомы — большое количество слизи в носу и носовые выделения.
- Окрашенная слизь не обязательно означает, что у вашего ребенка бактериальная инфекция.
Антибиотики не помогают лечить вирусы и некоторые инфекции.
Грипп всегда вызывается вирусом.В этих случаях могут потребоваться антибиотики. Существуют специальные лекарства, которые в некоторых случаях можно использовать для борьбы с вирусом гриппа. Иногда младенцы и дети заражаются не только гриппом, но и бактериальными инфекциями. Когда у ребенка Грипп и бактериальная инфекция, могут потребоваться антибиотики.
Иногда бактерии могут вызывать инфекции носовых пазух, но даже в этом случае инфекция обычно проходит сама по себе в течение недели или около того. Многие распространенные ушные инфекции проходят сами по себе без антибиотиков.
Большинство болей в горле вызываются вирусами.Но некоторые виды ангины, например, ангины, являются бактериальными инфекциями. Симптомы включают жар, покраснение и проблемы с глотанием. Ваш врач решит, нужен ли вашему ребенку тест на стрептококк. Если анализ покажет, что это стрептококк, врач назначит антибиотики.
Когда вашему ребенку нужны антибиотики?
В этих случаях у вашего ребенка МОЖЕТ быть бактериальная инфекция, и вам следует проконсультироваться с врачом, если это произойдет:
- Кашель не проходит через 14 дней.
- Симптомы инфекции носовых пазух не проходят через 10 дней или проходят, а затем снова ухудшаются.
- У вашего ребенка выделения из носа и температура не менее 102 ° F в течение нескольких дней подряд или выделения из носа и головная боль, которая не проходит.
Вашему ребенку будут нужны антибиотики в следующих случаях:
- Если у ребенка бактериальная форма пневмонии.
- Диагноз коклюш.
- У вашего ребенка ангина, по результатам экспресс-теста или посева из горла.
ПОМНИТЕ: Для младенцев младше 3 месяцев позвоните своему педиатру при любой температуре выше 100,4 ° F. Очень маленькие дети могут иметь серьезные инфекции, которые могут нуждаться в антибиотиках и даже могут быть помещены в больницу.
Антибиотики связаны с риском.
Побочные эффекты антибиотиков — частая причина того, что дети обращаются в отделение неотложной помощи. Лекарства могут вызывать диарею или рвоту, и примерно у 5 из 100 детей на них есть аллергия. Некоторые из этих аллергических реакций могут быть серьезными и опасными для жизни.
Неправильное и чрезмерное использование антибиотиков побуждает бактерии изменяться, поэтому лекарства не помогают избавиться от них. Это называется «устойчивость к антибиотикам». Когда бактерии устойчивы к лекарствам, используемым для их лечения, инфекции легче передаются от человека к человеку. Устойчивые к антибиотикам инфекции также дороже лечить и труднее вылечить.
При неправильном применении антибиотики тратят деньги.
Большинство антибиотиков недорого стоят.Но деньги, потраченные на лекарства, в которых нет необходимости, — деньги потрачены зря. В тяжелых случаях лечение инфекций, устойчивых к антибиотикам, может стоить тысячи долларов.
Этот отчет предназначен для вас, когда вы разговариваете со своим врачом. Это не заменяет медицинские консультации и лечение. Вы используете этот отчет на свой страх и риск.
© 2018 ABIM Foundation. Разработан в сотрудничестве с Американской академией педиатрии.
02/2013
Лекарства для младенцев и детей
Лекарства не всегда нужны при легких заболеваниях, таких как кашель и простуда у детей.
Если вашему ребенку действительно нужно лекарство, важно, чтобы у него было то, которое подходит его возрасту, и вы знаете, как его безопасно давать.
Парацетамол и ибупрофен для младенцев и детей
Парацетамол и ибупрофен безопасны для лечения боли и высокой температуры у младенцев и детей. Оба доступны в виде жидких лекарств для детей младшего возраста.
Лучше всего выбирать вариант без сахара. Лекарства, содержащие сахар, могут нанести вред зубам вашего ребенка.
Убедитесь, что вы получаете дозировку, соответствующую возрасту вашего ребенка, и проверьте правильность дозы на этикетке. Или вы можете попросить совета у фармацевта.
Рекомендуется хранить одно или оба лекарства в безопасном месте дома.
В каком возрасте я могу давать своему ребенку парацетамол или ибупрофен?
Детям в возрасте 2 месяцев и старше можно давать парацетамол от боли или лихорадки.
Вы можете давать ибупрофен детям в возрасте от 3 месяцев и старше и весом более 5 кг (11 фунтов).
Если у вашего ребенка астма, посоветуйтесь с терапевтом или фармацевтом, прежде чем давать ему ибупрофен.
Не давайте аспирин детям до 16 лет, если это не предписано врачом. Это связано с редким, но опасным заболеванием, которое называется синдромом Рея.
Если вы кормите грудью, посоветуйтесь со своим лечащим врачом, акушеркой или терапевтом, прежде чем принимать аспирин.
Подробнее о грудном вскармливании и лекарствах
Антибиотики для детей
Детям антибиотики часто не нужны.Большинство детских инфекций вызывается вирусами. Антибиотики лечат только болезни, вызванные бактериями, а не вирусами.
Если вашему ребенку прописали антибиотики от бактериальной инфекции, через 2–3 дня ему может стать лучше. Но важно всегда заканчивать весь курс, чтобы убедиться, что все бактерии уничтожены.
Если вы не закончите весь курс, вероятность повторения инфекции выше. Это также увеличивает риск того, что бактерии станут устойчивыми к антибиотикам.
Антибиотики работают лучше всего, если их дают через регулярные промежутки времени. Если вы будете давать их ребенку в одно и то же время каждый день, это поможет вам запомнить.
Давать ребенку лекарства
Кредит:
Убедитесь, что вы знаете, сколько и как часто нужно давать лекарство. Запись его в Личную карту здоровья ребенка (PCHR, или красную книгу) может помочь вам запомнить.
Всегда читайте этикетку на бутылке и придерживайтесь рекомендованной дозы.В случае сомнений проконсультируйтесь с фармацевтом, патронажной сестрой или терапевтом.
Большинство лекарств для детей младшего возраста поставляются со специальным приспособлением, называемым оральным шприцем.
Это поможет вам более точно отмерять небольшие дозы лекарства. Это также облегчает прием лекарства вашему ребенку.
Если вы не уверены, ваш патронажный врач или фармацевт может объяснить, как пользоваться шприцем.
Вы также можете посмотреть видео из больницы Грейт-Ормонд-стрит, в котором показано, как пользоваться оральным шприцем.
Никогда не используйте кухонную чайную ложку, чтобы давать ребенку лекарства, потому что они бывают разных размеров.
Дети и побочные эффекты от медициныВ листовке, прилагаемой к лекарству, перечислены все возможные побочные эффекты.
Если вы считаете, что ваш ребенок реагирует на лекарство, например, сыпью или диареей, обратитесь к терапевту, патронажной сестре или фармацевту. По вечерам или в выходные вы можете позвонить в NHS 111.
Запишите название лекарства в красной книге вашего ребенка для справок в будущем.
Можно ли получить детские лекарства без рецепта бесплатно?В некоторых аптеках существует так называемая программа лечения легких заболеваний при определенных недугах, таких как кашель, простуда, диарея и рвота.
Когда аптеки предоставляют лекарства в рамках программы лечения легких заболеваний, вы получаете их через NHS. Вы не будете оплачивать рецептурные лекарства для детей младше 16 лет.
Не все аптеки предлагают программу лечения легких заболеваний, а болезни, на которые распространяется эта схема, различаются в зависимости от региона.
Советы по безопасности детских лекарств- Всегда проверяйте срок годности — если у вас дома есть устаревшие лекарства или они больше не нужны вашему ребенку, отнесите их к фармацевту для безопасной утилизации.
- Никогда не давайте ребенку лекарства, которые были куплены или прописаны кому-то другому.
- Всегда храните лекарства вне досягаемости и вне поля зрения вашего ребенка.
- Спросите фармацевта о хранении лекарства — некоторые из них следует хранить в холодильнике или вдали от прямых солнечных лучей.
Все, что нужно знать об анбитиотиках для младенцев и младенцев
Большинство родителей сделают все, чтобы их больной ребенок почувствовал себя лучше. Они купят дорогие увлажнители воздуха, возьмут выходные, чтобы суетиться и суетиться, и спешат дать своим детям лекарства, даже если они обрекают тысячи американцев на появление устойчивых к антибиотикам бактерий. Так что, может быть, все не так просто, но устойчивость к антибиотикам — это, в конечном итоге, эффект просачивания миллионов родителей, требующих антибиотики для младенцев.Худшая часть? Многие из этих требований к антибиотикам не нужны или даже потенциально вредны для ребенка.
Правда в том, что дети, которые получают антибиотики, когда они им не нужны, увеличивают количество устойчивых к антибиотикам супербактерий в окружающей среде, подвергая опасности жизнь людей с ослабленной иммунной системой (пожилые люди, больные люди, беременные женщины) и, в конечном итоге, всех. еще. Родителям очень важно знать, когда нужно попросить антибиотики, а когда противостоять побуждению.
Итак, сделайте глубокий вдох и узнайте немного больше о том, когда — а когда нельзя — спрашивать у педиатра антибиотики.
Когда обращаться за антибиотиками для младенцев
Антибиотики хороши только при бактериальных инфекциях. Обратите внимание, что вирусы и бактерии могут вызывать некоторые распространенные инфекции. Ярким примером являются ушные инфекции. Вот почему ваш врач может подождать, чтобы прописать антибиотики, если у вашего ребенка есть симптомы ушной инфекции, такие как плач и тянущие за уши.
Вот вещи, которые могут побудить вашего педиатра прописать антибиотики:
- Продолжительная лихорадка 100.4 у детей до 3 месяцев
- Длительная лихорадка более 102 лет у детей старше 3 месяцев
- Бактериальная пневмония, диагностированная на рентгенограмме грудной клетки
- Инфекции мочевыводящих путей
- Коклюш
Когда не нужны антибиотики для младенцев
Ваш ребенок может получить массу неприятных вещей, которые никоим образом не связаны с бактериальной инфекцией. Например, такая болезнь, как простуда, является вирусной и не поддается лечению антибиотиками.
Учтите, что антибиотики тоже не помогают:
- Простуда и грипп
- Сопли любых цветов
- Руки, ступни и рот
- Бронхит
- Круп
Рекомендации по хорошим антибиотикам
Это не означает, что вашему ребенку никогда не понадобятся антибиотики. Они могут. Дерьмо бывает. Так что, если вы выбираете антибиотики, убедитесь, что вы делаете это правильно. Дайте ребенку все прописанные антибиотики, не оставляйте никаких таблеток, даже если ему кажется, что он чувствует себя лучше.Вы можете подумать о том, чтобы дать ребенку пробиотики, чтобы помочь с диареей и другими побочными эффектами антибиотиков. Как и при любом медицинском решении, сначала поговорите со своим педиатром.
Осложнения, связанные с применением антибиотиков
Многие бактерии в организме вашего ребенка на самом деле выполняют важную работу, и когда ваш ребенок принимает антибиотики, даже полезные бактерии в его организме уничтожаются. Это может привести к боли в животе и диарее, и это еще не самое худшее. Исследователи в рамках исследования, опубликованного Американским обществом микробиологов, обнаружили, что, хотя полезные кишечные клопы у младенцев действительно возвращаются после лечения антибиотиками, они гораздо менее генетически разнообразны.
Эти результаты могут быть ключом к тому, почему дополнительные исследования по этому вопросу показывают высокую корреляцию между ожирением и аллергией у людей, которые в детстве проходили курсы антибиотиков. Так что, возможно, попросите сделать рентген грудной клетки, прежде чем лечить пневмонию вашего ребенка антибиотиками.
Холод с таблеткой
Почти четверть всех прописываемых детям лекарств — это антибиотики. По оценкам, 30 процентов этих рецептов, вероятно, были ненужными. Это должно вас напугать, потому что ненужные антибиотики могут вызвать у бактерий вашего ребенка лекарственную устойчивость.К сожалению, бактерии не остаются на одном месте. Они выходят в мир, размножаются и становятся супербактериями.
Злоупотребление антибиотиками случается не только с детьми. Большая часть общества на протяжении десятилетий радостно злоупотребляла антибиотиками, приближая нас все ближе и ближе к постантибиотическому миру, где люди будут умирать от того, от чего умирали только наши прадеды и прадеды. (См .: гонорея.)
Однако с хорошей головой на плечах (и некоторым терпением) ваш ребенок быстро избавится от простуды или гриппа.И если вы подождете, прежде чем попросить антибиотики, вы, возможно, внесете свой вклад в спасение своих внуков. Вы можете господствовать над ними до самой смерти. Надеюсь, не от гонореи.
Ой! Пожалуйста, попробуйте еще раз.
Спасибо за подписку!
Каковы стойкие побочные эффекты антибиотиков у детей?
Автор: Венди Сью Суонсон, MD, MBE
Нас буквально окружают бактерии.Они живут на поверхности нашей кожи и обосновываются в нашем кишечнике сразу после рождения. Сложность колоний, которые там живут, меняется на протяжении всей нашей жизни — многие из них остаются на время. И мы зависим от ka-миллиардов бактерий, которые сосуществуют с нами, чтобы поддерживать наше здоровье. Без них все может пойти не так, поскольку бактерии действительно являются частью нашего благополучия, поддерживая пищеварение и поддерживая гармонию на нашей коже. Конечно, появляются некоторые бактерии, которых мы бы не хотели иметь.Вот когда мы используем антибиотики.
С возвращением кашля и простуды исследование, опубликованное сегодня, служит необходимым напоминанием. Антибиотики могут вызвать значительные изменения в нашем организме. Поскольку многие инфекции вызываются вирусами (а не бактериями), в антибиотиках часто нет необходимости. Когда мы принимаем антибиотики перорально (или внутривенно / инъекционно), они могут убить бактерии, вызывающие тревожную или болезненную инфекцию, да, но они также могут убить желаемые «хорошие бактерии». Это побочный эффект, который несут все антибиотики. Часто мы наблюдаем это у наших детей по изменениям в их фекалиях — после курса антибиотиков у них действительно появляются жидкие фекалии или диарея, или они будут пахнуть совсем по-другому. Когда вы видите это, вы действительно становитесь свидетелями изменения колоний в их кишечнике.
Иногда антибиотики абсолютно необходимы и спасают жизнь. Но недавние исследования показали, что антибиотики назначают при 1 из 5 посещений педиатрической неотложной помощи. Из 49 миллионов рецептов на антибиотики, выписываемых ежегодно, по оценкам некоторых исследователей, 10 миллионов из них не нужны.Избегать этих ненужных курсов зависит от всех нас — родителей и врачей.
Я действительно думаю, что ситуация в этом отношении меняется. Семья редко просит или настаивает на приеме антибиотиков в клинике.
Новое исследование изучает, как изменение бактерий в нашем организме может изменить наше здоровье на всю жизнь. Меняются не только изменения в наших фекалиях сразу после приема антибиотиков. Новое исследование показывает, что употребление антибиотиков может привести к хроническим заболеваниям. И это может быть особенно актуально, когда антибиотики используются у младенцев и маленьких детей.
Исследования показывают, что антибиотики могут быть связаны с диагнозом ВЗК
- Д-р Мэтью Кронман и его коллеги изучили более 1 миллиона историй болезни пациентов в Великобритании. Они оценили воздействие определенных антибиотиков на младенцев и детей, а также последующее развитие воспалительной болезни B owel D isease (IBD). Причины ВЗК изучены не полностью; Доктор Кронман хотел понять, влияют ли бактериальные изменения в кишечнике в молодом возрасте на воспаление, которое потенциально может увеличить вероятность диагностирования ВЗК (болезнь Крона или язвенный колит).Они изучили медицинские карты огромной группы пациентов, чтобы определить, были ли у детей, прописанные в амбулаторных условиях общепринятые пероральные антибиотики (например, пенициллин, амоксициллин, аугментин, клиндамицин, метронидазол), повышенная частота ВЗК в более позднем возрасте.
- Они изучили более 1 миллиона карт пациентов. Из этих 1M у 748 детей развилось воспалительное заболевание кишечника.
- Младенцы, получавшие антибиотики, имели наибольшее увеличение риска ВЗК: с каждым курсом антибиотиков частота возникновения ВЗК увеличивалась на 6%.Младенцы, которые прошли более 2 курсов в младенчестве, имели более высокий риск, чем дети, прошедшие только один курс. Эффект кажется слегка кумулятивным — чем больше доз, тем выше риск.
- Дети, получающие антибиотики в возрасте до 5 и 15 лет, также имеют повышенный риск ВЗК, но в меньшей степени, чем младенцы, получающие антибиотики.
- ВЗК встречается довольно редко. Вот как доктор Кронман объяснил мне цифры (и риски):
Несмотря на то, что относительный риск ВЗК значительно увеличивался между теми, кому были прописаны антибиотики, и теми, кому не были назначены антибиотики (84% в целом), АБСОЛЮТНЫЙ риск ВЗК на самом деле довольно мал для любого данного человека (1 из 10 000 или так развилась ВЗК в исследовании, сопоставимая с показателями, опубликованными в других исследованиях).Так что да, риск ВЗК увеличивался на 6% с каждым курсом антибиотиков, потому что .000106 на 6% выше, чем .000100, но эти риски малы на индивидуальном уровне.
Советы родителям
- Результаты не означают, что у вашего ребенка будут проблемы с кишечником, если он принимал пенициллин. Причины ВЗК сложны и до конца не изучены — семейный анамнез и другие аутоиммунные состояния также подвергают детей риску. Эти данные просто помогают напомнить нам, что каждое лекарство, которое мы даем нашим детям, имеет как пользу, так и риск.
- Если вашему ребенку прописывают антибиотики, спросите, необходимы ли они. Узнайте о планах альтернативного лечения. Обсудите возможность использования пробиотиков (капсул и пакетов с «хорошими бактериями») одновременно с антибиотиками, если вам необходимо их принимать. Ложка бактерий для ребенка? Прочтите об исследованиях и информации о пробиотиках и младенцах
- Никогда не лечите ребенка старыми, неиспользованными антибиотиками из шкафа.
- Не используйте антибактериальное мыло дома — нет доказательств того, что оно необходимо или более эффективно для поддержания здоровья наших детей, и есть некоторые свидетельства того, что это мыло меняет структуру устойчивости бактерий.
- Избегайте антибиотиков всякий раз, когда это возможно — запись в блоге о «чрезмерном назначении» и советах по использованию антибиотиков от «Здоровых детей»
Как вы думаете? Вы стараетесь избегать приема антибиотиков, когда это возможно? Или у вас был противоположный опыт — приходилось ли вам настаивать на антибиотиках так, что вам было неудобно?
Назначение антибиотиков детям | Rush System
Появление пенициллина в 1940-х годах спасло миллионы жизней. Заболевания, которые когда-то считались опасными для жизни, такие как пневмония, ангина и скарлатина, теперь полностью поддаются лечению благодаря пенициллину и другим антибиотикам.
Почему же тогда, кажется, существует так много противоречивой информации об использовании того, что было названо «чудодейственным лекарством»? Для родителя с больным ребенком неоднозначные сообщения исследователей и средств массовой информации могут вызывать особенное недоумение.
Карен Луи, доктор медицины, педиатр из Медицинского центра Университета Раша, проливает свет на эту проблему.
Q: Почему, кажется, растет сомнение в отношении использования антибиотиков?
Луи: Я не думаю, что какой-либо врач любит прописывать ребенку антибиотики, если в этом нет необходимости.На то есть много причин.
Из-за чрезмерного использования антибиотиков и повышения устойчивости бактерий к ним нам пришлось использовать гораздо более высокие дозы. Это увеличивает риск побочных эффектов, таких как расстройство желудка и диарея, которые создают дополнительный дискомфорт в дополнение к болезни, через которую уже проходит ребенок.
В конце концов, пациенту может потребоваться более сильный класс антибиотиков, потому что штаммы бактерий становятся устойчивыми. Кроме того, у некоторых детей есть аллергия на антибиотики, и мы не знаем, есть ли у них аллергия, пока не попробуем и у них не появятся реакции.
Q: Существуют исследования, в том числе исследования ушных инфекций, которые показывают, когда полезно сразу лечить детей в возрасте до 2 лет антибиотиками. Почему есть разница в том, как вы относитесь к двухлетнему ребенку по сравнению с трехлетним?
Lui: Детям младше 2 лет сложнее понять, в чем может заключаться основная проблема. Они не могут сказать нам, что на самом деле вызывает у них дискомфорт.
Кроме того, для детей младшего возраста иногда бывает сложно провести тщательный осмотр уха; их слуховые проходы настолько малы, что они могут бояться и плакать на протяжении всего визита в офис, поэтому ухо уже красное от слез.Поэтому, если симптомы ушной инфекции или другой инфекции являются единственными имеющимися у нас признаками, мы будем лечить ребенка антибиотиком.
Кроме того, дети младшего возраста обычно болеют быстрее, чем дети старшего возраста; поэтому мы беспокоимся о других заболеваниях, которые могут вызвать осложнения, таких как мастоидит, когда инфекция уха распространяется на череп, поэтому мы проявляем осторожность и используем антибиотики.
Однако трехлетний ребенок может сказать нам, где именно находится дискомфорт.Для детей старше 2 лет мы обычно даем родителям возможность сначала попробовать ибупрофен или ушные капли, чтобы уменьшить боль. Если примерно через 48 часов у ребенка по-прежнему проявляются симптомы, антибиотики должны быть рассмотрены сильнее.
Это также относится к другим инфекциям, например, поражающим носовые пазухи и горло. При инфекциях носовых пазух я могу сначала порекомендовать обезболивающие, увлажнитель воздуха и полоскание носа. Увлажнитель также может уменьшить охриплость голоса, возникающую при инфекции горла; полоскание горла теплой соленой водой также может уменьшить воспаление.
Не думаю, что какой-либо врач любит прописывать ребенку антибиотики, если в этом нет необходимости.
Q: Что могут сделать родители, чтобы подготовиться к посещению врача и потенциальному применению антибиотиков для своего больного ребенка?
Луи: Я бы посоветовал изо всех сил следить за течением болезни. Когда появились симптомы и насколько высока была температура? Основываясь на анамнезе, мы иногда можем определить, использовать ли антибиотики раньше, чем позже.
Если у ребенка лихорадка дольше двух или трех дней, то мы ошибаемся в пользу лечения антибиотиком, в отличие от того, если у ребенка была субфебрильная температура в течение дня. Хорошее общение между родителем и врачом помогает всем участникам решить, что им комфортно делать дальше.
.

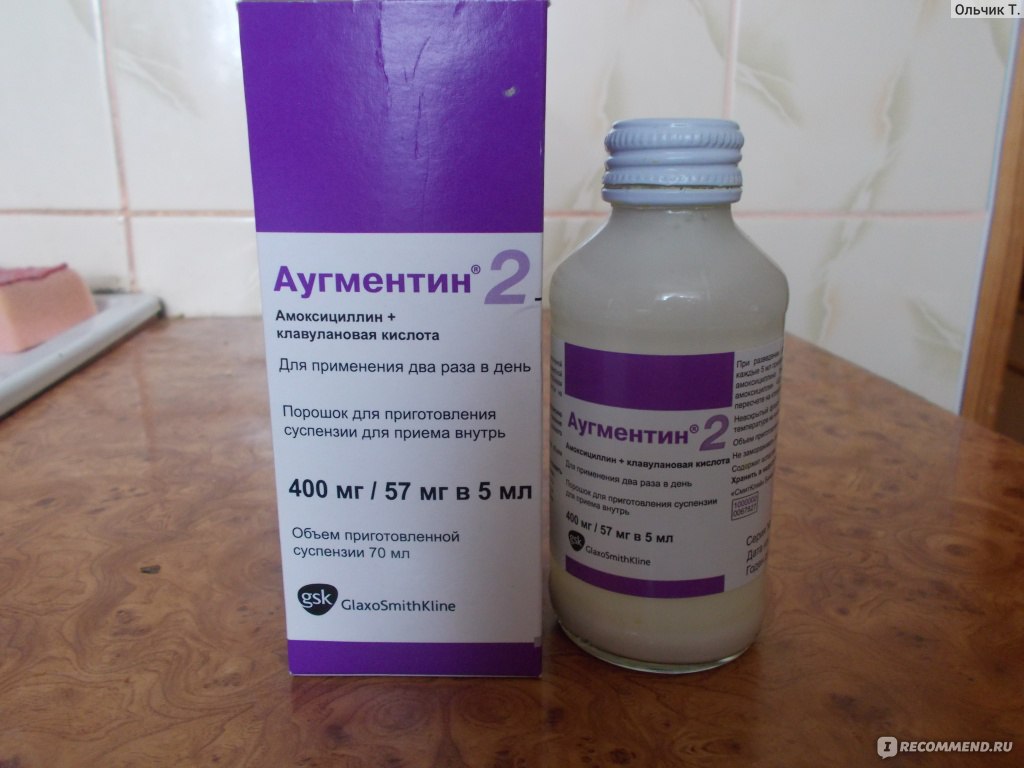
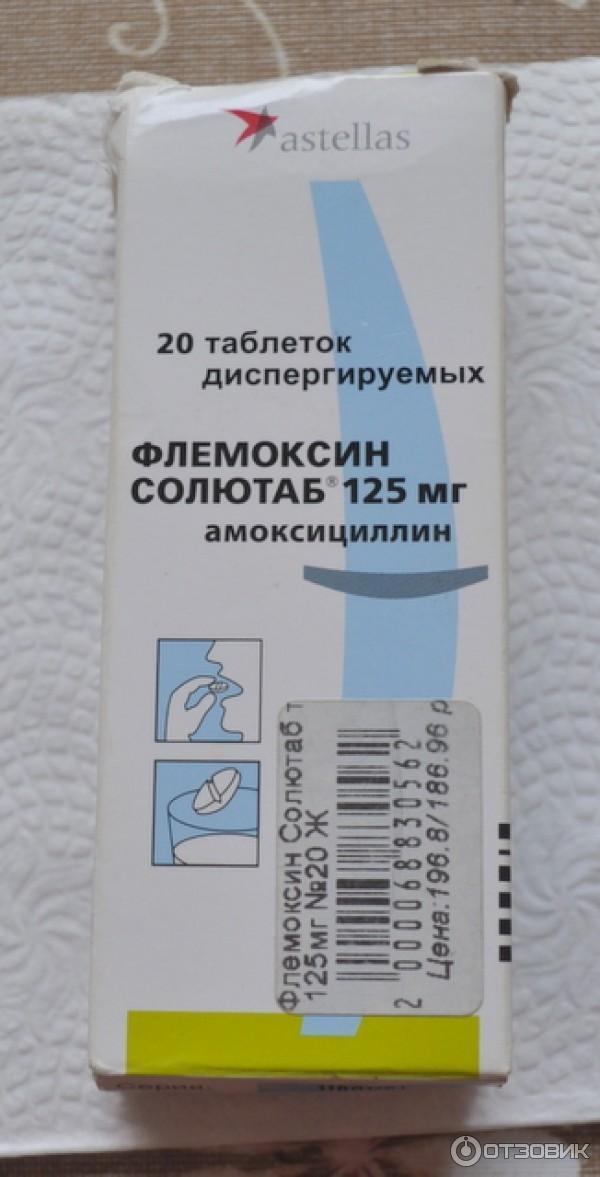 Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем.
Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем.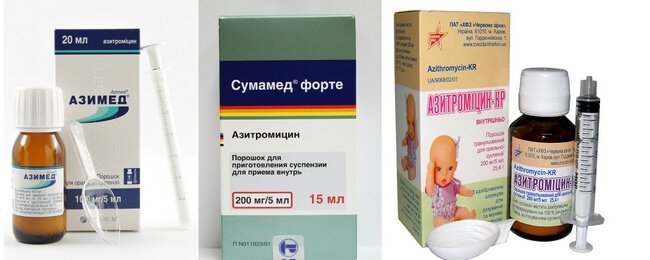 Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.
Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.  586407; PMID:33776753
586407; PMID:33776753 , Chisti MJ., Shahid ASMSB., Rahman ASMMH., Islam MZ., Afroze F., Huq S., Ahmed T. Injectable Amoxicillin Versus Injectable Ampicillin Plus Gentamicin in the Treatment of Severe Pneumonia in Children Aged 2 to 59 Months: Protocol for an Open-Label Randomized Controlled Trial. // JMIR Res Protoc — 2020 — Vol9 — N11 — p.e17735; PMID:33136058
, Chisti MJ., Shahid ASMSB., Rahman ASMMH., Islam MZ., Afroze F., Huq S., Ahmed T. Injectable Amoxicillin Versus Injectable Ampicillin Plus Gentamicin in the Treatment of Severe Pneumonia in Children Aged 2 to 59 Months: Protocol for an Open-Label Randomized Controlled Trial. // JMIR Res Protoc — 2020 — Vol9 — N11 — p.e17735; PMID:33136058 // Indian J Ophthalmol — 2020 — Vol68 — N5 — p.750-754; PMID:32317440
// Indian J Ophthalmol — 2020 — Vol68 — N5 — p.750-754; PMID:32317440