Рак кожи — причины, симптомы, диагностика и лечение, прогноз
Рак кожи — злокачественное опухолевое заболевание кожи, возникающее в результате атипической трансформации ее клеток и отличающееся значительным полиморфизмом. Выделяют 4 основных вида рака кожи: плоскоклеточный, базально-клеточный, аденокарцинома и меланома, каждый из которых в свою очередь имеет несколько клинических форм. Диагностика рака кожи включает осмотр всего кожного покрова, дерматоскопию и УЗИ измененных участков кожи и опухолевых узлов, сиаскопию пигментных новообразований, осмотр и пальпацию лимфоузлов, цитологию мазков-отпечатков и гистологическое исследование. Лечение рака кожи заключается в его как можно более полном удалении, проведении лучевой терапии, фотодинамического воздействия и химиотерапии.
Общие сведения
Среди общего числа злокачественных опухолей рак кожи составляет около 10%. В настоящее время дерматология отмечает тенденцию к росту заболеваемости со среднегодовым приростом 4,4%. Чаще всего рак кожи развивается у людей пожилого возраста, не зависимо от их пола. Наиболее предрасположены к возникновению заболевания светлокожие люди, лица, проживающие в условиях повышенной инсоляции (жаркие страны, высокогорные местности) и длительно пребывающие на открытом воздухе.
В общей структуре рака кожи 11-25% приходится на плоскоклеточную форму рака и около 60-75% на базально-клеточный рак. Поскольку развитие плоскоклеточного и базально-клеточного рака кожи происходит из клеток эпидермиса, эти заболевания также относят к злокачественным эпителиомам.
Рак кожи
Причины возникновения рака кожи
Среди причин, вызывающих злокачественное перерождение клеток кожи, на первом месте стоит избыточное ультрафиолетовое облучение. Это доказывает тот факт, что почти 90% случаев рака кожи развиваются на открытых участках тела (лицо, шея), наиболее часто подвергающихся облучению. Причем для людей со светлой кожей воздействие УФ-лучей является наиболее опасным.
Возникновение рака кожи может быть спровоцировано воздействием на нее различных химических веществ, обладающих канцерогенным действием: деготь, смазочные материалы, мышьяк, частицы табачного дыма. Привести к появлению рака могут радиоактивные и термические факторы, действующие на кожу. Так, рак кожи может развиться на месте ожога или как осложнение лучевого дерматита. Частая травматизация рубцов или родинок может стать причиной их злокачественной трансформации с возникновением рака кожи.
Предрасполагающими к появлению рака кожи могут быть наследственные особенности организма, что обуславливает семейные случаи заболевания. Кроме того, некоторые кожные болезни обладают способностью со временем подвергаться злокачественному перерождению в рак кожи. Такие заболевания относятся к предраковым состояниям. Их перечень включает эритроплазию Кейра, болезнь Боуэна, пигментную ксеродерму, лейкоплакию, старческую кератому, кожный рог, меланоз Дюбрейля, меланомоопасные невусы (сложный пигментный невус, голубой невус, гигантский невус, невус Ота) и хронические воспалительные поражения кожи (трофические язвы, туберкулез, сифилис, СКВ и др.).
Классификация
Выделяют следующие формы рака кожи:
- Плоскоклеточный рак кожи (сквамозно-клеточная карцинома) — развивается из плоских клеток поверхностного слоя эпидермиса.
- Базально-клеточный рак кожи (базалиома) — возникает при атипическом перерождении базальных клеток эпидермиса, имеющих округлую форму и расположенных под слоем плоских клеток.
- Аденокарцинома кожи — редкая злокачественная опухоль, развивающаяся из сальных или потовых желез.
- Меланома — рак кожи, возникающий из ее пигментных клеток — меланоцитов. Учитывая целый ряд особенностей меланомы, многие современные авторы отождествляют понятие «рак кожи» только с немеланомным раком.
Для оценки распространенности и стадии процесса при немеланомном раке кожи применяют международную TNM-классификацию.
Т — распространенность первичной опухоли:
- ТХ — невозможно оценить опухоль из-за недостатка данных
- ТО — опухоль не определяется.
- Tis — рак на месте (преинвазивная карцинома).
- TI — размер опухоли до 2 см.
- Т2 — размер опухоли до 5 см.
- ТЗ — размер опухоли более 5 см.
- Т4 — рак кожи прорастает в нижележащие глубокие ткани: мышцы, хрящи или кости.
N — состояние лимфатических узлов:
- NX — невозможно оценить состояние регионарных лимфоузлов из-за недостатка данных.
- N0 — признаки метастазов в регионарные лимфоузлы не выявлены.
- N1 — имеется метастатическое поражение регионарных лимфоузлов.
М — наличие метастазирования:
- MX — недостаток данных относительно наличия отдаленных метастазов.
- МО — признаки отдаленных метастазов не выявлены.
- М1 — наличие отдаленных метастазов рака кожи.
Оценка степени дифференцировки опухолевых клеток производится в пределах гистопатологической классификации рака кожи.
- GX — нет возможности определить степень дифференцировки.
- G1 — высокая дифференцировка опухолевых клеток.
- G2 — средняя дифференцировка опухолевых клеток.
- G3 — низкая дифференцировка опухолевых клеток.
- G4 — недифференцированный рак кожи.
Симптомы рака кожи
Плоскоклеточный рак кожи характеризуется быстрым ростом и распространением как по поверхности кожи, так и в глубину. Прорастание опухоли в расположенные под кожей ткани (мышечную, костную, хрящевую) или присоединение воспаления сопровождается появлением болевого синдрома. Плоскоклеточный рак кожи может проявляться в виде язвы, бляшки или узла.
Язвенный вариант плоскоклеточного рака кожи имеет вид кратерообразной язвы, окруженной, как валиком, плотными приподнятыми и круто обрывающимися краями. Язва имеет неровное дно, покрытое корочками засохшего серозно-кровянистого экссудата. От нее исходит довольно неприятный запах. Бляшка плоскоклеточного рака кожи отличается ярко-красной окраской, плотной консистенцией и бугристой поверхностью. Она часто кровоточит и быстро увеличивается в размерах.
Крупнобугристая поверхность узла при плоскоклеточном раке кожи делает его похожим на цветную капусту или гриб. Характерна большая плотность, ярко-красная или коричневая окраска опухолевого узла. Его поверхность может эрозироваться или изъязвляться.
Базально-клеточный рак кожи имеет более доброкачественное и медленное течение, чем плоскоклеточный. Только в запущенных случаях он прорастает подлежащие ткани и вызывает болезненность. Метастазирование, как правило, отсутствует. Базально-клеточный рак кожи отличается большим полиморфизмом. Он может быть представлен узелково-язвенно, бородавчатой, прободающей, рубцово-атрофической, пигментной, нодулярной, склеродермиформной, плоской поверхностной и «тюрбанной» формами. Начало большинства клинических вариантов базалиомы происходит с образования на коже единичного небольшого узелка. В некоторых случаях новообразования могут иметь множественный характер.
Аденокарцинома кожи чаще всего возникает на участках, богатых потовыми и сальными железами. Это подмышечные впадины, паховая область, складки под молочными железами и т. п. Начинается аденокарцинома с образования изолированного узла или папулы небольших размеров. Этот редко встречающийся вид рака кожи характеризуется медленным ростом. Лишь в некоторых случаях аденокарцинома может достигать больших размеров (около 8 см в диаметре) и прорастать мышцы и фасции.
Меланома в большинстве случаев представляет собой пигментированную опухоль, имеющую черную, коричневую или серую окраску. Однако известны случаи и депигментированных меланом. В процессе роста меланомного рака кожи выделяют горизонтальную и вертикальную фазу. Его клинические варианты представлены лентиго-меланомой, поверхностно-распространяющейся меланомой и узловой меланомой.
Осложнения
Рак кожи, распространяясь в глубь тканей, вызывает их разрушение. Учитывая частую локализацию рака кожи на лице, процесс может затрагивать уши, глаза, околоносные пазухи, головной мозг, что приводит к потере слуха и зрения, развитию синуситов и менингитов злокачественного происхождения, поражению жизненно важных структур головного мозга вплоть до летального исхода.
Метастазирование рака кожи происходит в первую очередь по лимфатическим сосудам с развитием злокачественного поражения регионарных лимфоузлов (шейных, подмышечных, паховых). При этом выявляется уплотнение и увеличение пораженных лимфатических узлов, их безболезненность и подвижность при прощупывании. Со временем происходит спаивание лимфатического узла с окружающими его тканями, в результате чего он теряет подвижность. Появляется болезненность. Затем лимфоузел распадается с образованием язвенного дефекта расположенной над ним кожи.
Распространение раковых клеток с током крови приводит к образованию вторичных опухолевых очагов во внутренних органах с развитием рака легких, желудка, кости, печени, опухоли головного мозга, рака молочной железы, рака почки, злокачественной опухоли надпочечника.
Диагностика рака кожи
Пациенты с подозрением на рак кожи должны быть проконсультированы дерматоонкологом. Врач проводит осмотр образования и других участков кожи, пальпацию регионарных лимфоузлов, дерматоскопию. Определение глубины прорастания опухоли и распространенности процесса может быть произведено при помощи УЗИ. Для пигментных образований дополнительно показана сиаскопия.
Окончательно подтвердить или опровергнуть диагноз рака кожи может только цитологические и гистологическое исследование. Цитологическое исследование производится путем микроскопии специально окрашенных мазков-отпечатков, сделанных с поверхности раковых язв или эрозий. Гистологическую диагностику рака кожи проводят на материале, полученном после удаления новообразования или путем биопсии кожи. Если целостность кожи над опухолевым узлом не нарушена, то взятие биопсийного материала осуществляется пункционным методом. По показаниям производят биопсию лимфатического узла. Гистология выявляет наличие атипических клеток, устанавливает их происхождение (плоские, базальные, меланоциты, железистые) и степень дифференцировки.
При диагностировании рака кожи в некоторых случаях следует исключить его вторичную природу, то есть наличие первичной опухоли внутренних органов. Особенно это касается аденокарцином кожи. С этой целью проводится УЗИ органов брюшной полости, рентгенография легких, КТ почек, контрастная урография, сцинтиграфия скелета, МРТ и КТ головного мозга и пр. Эти же обследования необходимы в диагностике отдаленных метастазов или случаев глубокого прорастания рака кожи.
Лечение рака кожи
Выбор способа лечения рака кожи определяется в соответствии с его видом, распространенностью процесса, степенью дифференцировки раковых клеток. Учитывается также локализация рака кожи и возраст пациента.
Основная задача в лечении рака кожи — это его радикальное удаление. Чаще всего оно проводится путем хирургического иссечения патологически измененных тканей. Операция проводится с захватом видимо здоровых тканей на 1-2 см. Осуществить операцию с минимальным захватом здоровых тканей при максимально полном удалении всех опухолевых клеток рака кожи позволяет микроскопическое интраоперационное обследование краевой зоны удаляемого образования. Иссечение рака кожи может быть проведено при помощи неодимового или углекислотного лазера, что уменьшает кровотечение во время операции и дает хороший косметический результат.
В отношении небольших по размеру опухолей (до 1-2 см) при незначительном прорастании рака кожи в окружающие ткани могут применяться электрокоагуляция, кюретаж или удаление лазером. При проведение электрокоагуляции рекомендуемый захват здоровых тканей составляет 5-10 мм. Поверхностные высокодифференцированные и малоинвазивные формы рака кожи могут подвергаться криодеструкции с захватом здоровых тканей на 2-2,5 см. Поскольку криодеструкция не оставляет возможности для проведения гистологического изучения удаленного материала, она может быть проведена только после предварительной биопсии с подтверждением малого распространения и высокой дифференцировки опухоли.
Рак кожи, захватывающий незначительную площадь, может быть эффективно излечен при помощи близкофокусной рентгентерапии. Для лечения поверхностных, но крупных образований рака кожи применяется облучение электронным пучком. Лучевая терапия после удаления опухолевого образования показана пациентам с высоким риском метастазирования и в случае рецидива рака кожи. Лучевая терапия также применяется для подавления метастазов и как паллиативный метод в случае неоперабельного рака кожи.
Возможно применение фотодинамической терапии рака кожи, при которой облучение проводят на фоне введения фотосенсибилизаторов. При базалиоме положительный эффект дает местная химиотерапия цитостатиками.
Прогноз при раке кожи
Показатели летальности при раке кожи являются одними из самых низких в сравнении в другими онкологическими заболеваниями. Прогноз во многом зависит от вида рака кожи и степени дифференцировки опухолевых клеток. Базально-клеточный рак кожи имеет более доброкачественное течение без метастазирования. При адекватно проведенном своевременном лечении плоскоклеточного рака кожи 5-ти летняя выживаемость пациентов составляет 95%. Наиболее неблагоприятный прогноз у пациентов с меланомой, при которой 5-ти летняя выживаемость составляет лишь 50%.
Профилактика
Профилактические мероприятия, направленные на предупреждение рака кожи, заключаются в защите кожи от воздействия неблагоприятных химических, радиационных, ультрафиолетовых, травматических, термических и др. воздействий. Следует избегать открытых солнечных лучей, особенно в период наибольшей солнечной активности, использовать различные солнцезащитные средства. Работникам химической промышленности и лицам, связанным с радиоактивным излучением, необходимо соблюдать правила безопасности и использовать защитные средства.
Важное значение имеет наблюдение пациентов, имеющих предраковые заболевания кожи. Регулярные осмотры дерматолога или дерматоонколога в таких случаях направлены на своевременное выявление признаков перерождения заболевания в рак кожи. Предупреждение трансформации меланомоопасных невусов в рак кожи заключается в правильном выборе лечебной тактики и способа их удаления.
www.krasotaimedicina.ru
симптомы, фото опухоли, прогнозы, диагностика и лечение в Москве
Все новообразования кожи условно принято разделять на доброкачественные, предраковые и злокачественные. К злокачественным новообразованиям относят следующие формы рака:
- Сквамозно-клеточная карцинома – развивается из клеток поверхностного шара эпидермиса;
- Базалиома, или базальноклеточный рак кожи – берет начало из базального слоя эпидермиса;
- Меланома – относится к пигментообразующим опухолям. Клетка родоначальница – меланоцит. Особо агрессивная форма рака кожи;
- Аденокарцинома – одна из редких форм злокачественных опухолей кожи, которая развивается из железистых клеток – сальных или потовых.
Аденокарцинома локализуется в участках, которые богаты на сальные и потовые железы. Для аденокарциномы характерен медленный рост, но в случае упорного игнорирования всех симптомов фото аденокарциномы кожи особо больших размеров можно найти в интернете. Каждый должен понимать, что в случаях, когда аденокарцинома кожи достигает таких размеров, происходит ее проникновения в мышечно-связочный аппарат, что носит более тяжелые последствия.
В Юсуповской больнице работают долгое время с пациентами с аденокарциномами кожи. Фото каждого случая аденокарциномы хранятся в базе больницы. Наши специалисты быстро диагностируют и устанавливают диагноз, с последующим лечением, тем самым, не допуская запущенности состояния.
Придя в Юсуповскую больницу, ощущаешь, что принял правильное решение. Так как сюда обращаются множество людей, которые столкнулись с диагнозом рака кожи, специалисты легко находят подход. Режим работы больницы порадует и подойдет каждому, поскольку здесь круглосуточно без выходных и праздником рады оказывать помощь. Каждого пациента встретят, поймут и обязательно помогут. Приветливый, отзывчивый, внимательный и, что самое главное, компетентный и квалифицированный персонал приложит максимум усилий для удовлетворения потребностей любого пациента. Услуги предоставляются на высочайшем европейском уровне. Специалисты работают на новейшей технике, обследования и лечения ведется по последним новшествам и достижениям как мировой медицины, так и на основании собственных исследований.
Если необходима квалифицированная помощь, то незамедлительно записывайтесь на прием в Юсуповскую больницу. Это можно сделать, позвонив по номеру или записаться в онлайн режиме. Именно здесь быстрое решение наболевших проблем, которые легко решат специалисты этой больницы.
Симптомы аденокарциномы кожи
Причинами возникновения аденокарциномы кожи некоторые ученые считают даже нерациональное питание и ожирение. Так же к этиофакторам относят отягощённый анамнез, факторы окружающей среды и метаболические заболевания. Классификация условно разделяет аденокарциномы кожи на серозные и слизисто-секреторные, в зависимости от вырабатываемого секрета.
На начальных стадиях долгое время заболевание протекает незаметно, при этом у пациента вообще отсутствуют жалобы. Но со временем прогрессирование процесса появляются первые жалобы. Новообразование имеет вид уплотнения, что поднимается над поверхностью кожи. На нем со временем могут появляться язвочки, возникают воспалительные явления и кровоточивость. Появляется боль, дискомфорт, слабость, плохой аппетит сонливости и усталость. При пальпации обнаруживаются увеличение регионарных лимфатических узлов.
Диагностика аденокарциномы кожи
В любом случае все начинается со сбора жалом, анамнеза, осмотра, пальпации, перкуссии, аускультации. Далее проводят ряд лабораторных и инструментальных методов исследования. В общем анализе крови чаще всего есть признаки анемии.
В случае аденокарциномы кожи необходимо проводить дифференциальный диагноз из другими формами рака кожи и с целлюлитом. Окончательно расставить все точки поможет гистологическое исследование материала.
Компьютерная томография, рентгенологические исследования, ультразвуковая диагностика применяются для исключения метастатического процесса. Подробно исследуются и регионарные лимфатические узлы, вплоть до цитологического исследования.
Лечение и прогноз при аденокарциноме кожи
Наиболее частым методом лечения аденокарциномы кожи является – хирургический метод лечения. При аденокарциноме коже возникает необходимость в удалении новообразования вместе со здоровыми тканями.
Альтернативным методом выступает так же радиологическая терапия. Химиотерапия применяется после радикальных методов. Лучевая, фотодинамическая, интерферонотерапия также широко применимы в практике ведущих специалистов.
Прогноз при аденокарциноме кожи зависит от стадии, распространенности, наличия метастазов, строения, состояния макроорганизма, наличия коморбидной патологии и др. Чем раньше установлен диагноз – тем благоприятней прогноз.
Работники — фанаты своего дела, постоянно улучшают свои знания и навыки, делятся и обмениваются опытом с коллегами ближнего и дальнего зарубежья. Именно здесь ответят на все волнующие вопросы, проинформируют о возможных вариантах лечения и рисках, подберут наиболее подходящий конкретно для каждой проблемы. Для пациентов Юсуповской больницы созданы максимально комфортные условия пребывания. Комнаты очень светлые, просторные и уютные. Не забыли позаботиться и о досуге.
Для консультации у специалистов Юсуповской больницы необходимо записаться на консультацию по телефону или в онлайн режиме.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты
Заведующий онкологическим отделением, врач-онколог, химиотерапевт
Врач-онколог

Врач-онколог, химиотерапевт
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
yusupovs.com
Карцинома кожи. Прогноз и выживаемость
По медицинской статистике случаев раковых заболеваний кожного покрова становится больше с каждым годом на 4%. Врачей тревожит не только увеличение числа больных, но и тенденция возникновения опухолей кожи у молодых людей и даже детей.
Здоровые клетки перерождаются в раковые независимо от возраста пациента и на этот процесс всё большее влияние оказывают внешние факторы, в том числе неблагоприятная экология. Раньше распространённый вид онкологии – карцинома кожи считалась болезнью пожилых, теперь в группе риска все возрастные категории.
Что такое кожная карцинома и почему она возникает?
Термином «карцинома» обозначаются раковые мутации клеток в эпителиальном слое любого органа. Часто первичным очагом заболевания становится эпителий кожного покрова. Клетки в нём утрачивают способность к дифференцировке и сохранению здоровой структуры, начинают бесконтрольно размножаться и поражают эпителий дермы, а затем распространяются с током лимфы и крови в близлежащие и далёкие от очага возникновения органы.
Канцерогенез (провоцирующие факторы) развития данного типа рака многолик, толчком к перерождению здоровых клеток могут стать внешние и внутренние причины.
- На первом месте среди внешних условий стоит химическое воздействие — канцерогенные токсины в окружающей среде – ароматизаторы, пластмассы, поливинилхлориды, асбест и так далее. Они негативно влияют на ДНК клеток, вызывая их злокачественное изменение.
- Природные физические факторы — радиоактивность, УФ излучение, микроволновые поля, потоки нейтронов и протонов и так далее.
- К внутренним условиям развития карциномы кожи относится вирусные заражения — герпес, папилломы человека и другие онкогены.
- Генетическая предрасположенность к заболеванию является одной из наиболее распространенных причин развития данного заболевания.
Кожный рак чаще всего возникает на участках, которые подвергаются воздействию солнечных лучей, искусственного загара. Средой, где он развивается, являются плоские клетки эпидермиса. Каждому необходимо знать, что заболевание вылечивается, если вовремя обратиться к врачу. Смертельно опасными могут быть лишь запущенные стадии болезни. В этом случае доктора говорят об агрессивной злокачественной форме с разрастанием поражённого участка и метастазированием.
Классификация типов карциномы кожи
Папиллярный рак отличается медленным развитием, то есть симптоматика имеется, но болезненных проявлений человек не ощущает. Это часто приводит к несвоевременному обращению к специалисту и переходу заболевания в более сложную стадию, которая чревата осложнениями. Правильно делает тот, кто, обнаружив у себя подозрительную бляшку на любом участке кожи, старается показаться врачу.
Когда она начинает кровоточить, становится незаживающей, с распадающейся поверхностью, это говорит о прогрессировании злокачественного процесса. Такие новообразования должны настораживать, даже если они маленькие по размеру.
Карцинома кожи может быть диаметром в несколько миллиметров или сантиметров. Подразделяется на следующие типы:
- Кожный рог — опухоль состоит из роговых частиц, которые начинают нарастать по причине чрезмерного количества кератина. Процессы ороговения характерны для пожилых людей.
- Кератоакантома — эпидермальная узелковая опухоль волосяного фолликула, одного или нескольких. Местом расположения рака являются открытые зоны на теле, руках и ногах. Отличается быстрым развитием.
- Бородавчатый рак — наросты-бородавки, растущие на стопах ног. Увеличиваются они медленно, но проникают глубоко в ткани подошвы.
Локализующаяся на слизистых карцинома кожи возникает во рту, на гениталиях.
Точные симптомы заболевания
Карцинома кожи имеет ярко выраженную симптоматику. Кроме открытых кожных зон (руки, уши, лицо, плечи, область декольте), она может формироваться в полости рта, на половых органах, вокруг заднего прохода. Чтобы не пропустить начало развития рака, необходимо обращать внимание на следующие симптомы:
- красноватые или другого оттенка узелки на коже;
- нарост с плоской и чешуйчатой поверхностью;
- болезненное покраснение или появление язв в ротовой полости;
- новообразования, возникающие на заживших шрамах и ранах;
- точки и пятна на поверхности губ, превращающиеся в ранки;
- бородавчатые наросты в области половых органов.
Подобные признаки могут быть сигналом о развитии злокачественного ракового новообразования, поэтому их игнорировать нельзя, нужно немедленно пройти обследование.
Что входит в диагностику?
Диагноз врач ставит на основании визуального осмотра поражённого участка и других зон кожного покрова. При беседе с пациентом выясняется, какие факторы могли стать причиной развития новообразования. Настороженность доктора вызывают длительное нахождение на солнце, пользование некачественной косметикой, раздражение от воздействия стиральных порошков и других бытовых средств, вредные условия труда.
После осмотра врач делает биопсию — соскоб части новообразования для исследования. Микроскопическое изучение образца выявляет наличие или отсутствие раковых клеток. Тактика и курс лечения назначаются только после прохождения этих процедур.

Современное лечение карциномы кожи
Лечение карциномы кожи — сложный процесс, он включает комплексные мероприятия, способствующие прекращению роста раковых клеток и освобождению организма от них.
Хирургический метод
Заключается в иссечении новообразования кюреткой и электрокоагуляции (прижигании) краёв ранки. Значительных размеров опухоль удаляется с последующей пластикой — пересадкой здоровой кожи с другого участка.
Лазеротерапия
Удаление опухоли пучком лазерного излучения. При этом здоровые ткани не нарушаются, рубцов не остаётся.
Радиотерапия
Лечение рентгеном, который разрушает бластные клетки. Радиотерапия актуальна при глубоко проникающих опухолях и при рецидивах кожного рака.
Хирургический метод Мохса/MOHS
Удаление новообразования из каждого пласта с изучением удалённой части под микроскопом. Операция продолжается до «чистого» от раковых клеток слоя.
Криотерапия
Лечение холодом, злокачественные клетки замораживаются с помощью жидкого азота и отмирают.
Фотодинамическая терапия
Основанная на фотосенсибилизирующих препаратах, которые провоцируют чувствительность перерождённых клеток к свету. Реагируя на световое излучение, они разрушаются.
Также, в обязательном порядке применяются наружные лекарственные средства в виде мазей и суспензий, предназначенных для разрушения раковых клеток и очищения от них кожного покрова.
Прогноз и выживаемость
Онкологические заболевания кожи — это рак, который лечится. Обнаруженная карцинома кожи на 1 и 2 стадии имеет 90% выживаемость при правильно проведённом лечении на десятки лет. Поздние стадии (3 с поражением лимфосистемы и 4 с метастазированием) дают 60%-ную выживаемость больных в течение пяти лет. Для того, чтобы продлить себе жизнь, нужно регулярно проходить обследования, дабы исключить возможность развития рецидива.
orake.info
симптомы и признаки, как выглядит рак кожи на начальной стадии, причины карциномы кожи
Рак кожи — это группа опухолей с локализацией на коже, в которую входят базальноклеточный, плоскоклеточный и метатипический виды. Среди всех злокачественных заболеваний кожи чаще встречаются базалиома и меланома.
Причины рака кожи
Одна из основных причин рака кожи — воздействие на нее ультрафиолетового излучения. Риск повышается каждый раз после того, как человек долго находится на солнце, получает солнечные ожоги. УФ-лучи повреждают ДНК клеток. При этом возникают мутации, которые активируют онкогены или «выключают» гены-супрессоры опухолей.
Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCh2, который контролирует размножение клеток.
Рак кожи связан с инфицированием некоторыми типами папилломавирусов. Возбудитель встраивается в генетический материал клетки и меняет активность генов — это также может привести к опухолевой трансформации.
Факторы риска, которые повышают вероятность развития рака кожи:
- Возраст. Со временем повреждения, вызванные ультрафиолетовыми лучами, накапливаются, и риск заболевания повышается.
- Снижение иммунитета.
- Пол. У женщин симптомы рака кожи возникают реже, чем у мужчин. Представители сильного пола в два раза чаще страдают базальноклеточным раком и в три раза чаще — плоскоклеточным раком.
- Родинки не повышают риск рака кожи, но могут трансформироваться в меланомы.
- Курение повышает риск рака кожи, особенно на губах.
Базалиома
Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей.
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин, и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Лечение базалиомы должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение.
Можно ли предотвратить развитие базалиомы?
Лучший способ снизить риск возникновения базальноклеточного рака — избегать воздействия солнечных лучей, строго соблюдать меры личной гигиены при работе с веществами, в состав которых входят канцерогены. Людям, находящимся в группе риска, необходимо обязательно проводить регулярные самоосмотры: длительно существующие покраснения на коже и незаживающие ранки могут стать тревожным знаком. В связи с чем при появлении подобных очагов необходимо обратиться к онкологу.
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи — наиболее злокачественная эпителиальная опухоль. На долю плоскоклеточного рака кожи приходится около 20% от всех злокачественных новообразований кожи.
Почти в каждом случае плоскоклеточный рак развивается на фоне измененной кожи (предраковые заболевания кожи, псориаз, трофические язвы, рубцы и тп). Чаще развивается после 50 лет (за исключением случаев заболевания у лиц в состоянии иммуносупрессии, тут развитие может наблюдаться гораздо раньше). В развитии плоскоклеточного рака кожи важную роль играет избыточная инсоляция — чем больше общая сумма пребывания на солнце в течение всей жизни, тем выше вероятность развития рака кожи. Другими факторами внешней среды являются ионизирующее излучение, ВПЧ-16 и 18 типа, химические канцерогены.
Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи».
Лечение плоскоклеточного рака кожи
Выбор метода лечения зависит от стадии заболевания (наличия/отсутствия метастазов), локализации, степени распространенности первичного процесса, возраста пациента и его общего состояния (наличия/отсутствия сопутствующих заболеваний). Как правило, для плоскоклеточного рака кожи используют следующие методы лечения:
Хирургический – основан на иссечении первичной опухоли в пределах здоровых тканей, отступив на 1 см от края опухоли с последующей пластикой или без нее. При метастазах в регионарные лимфатические узлы проводится операция по удалению пораженного коллектора (лимфодиссекция соответствующего лимфатического коллектора).
Лучевая терапия – наиболее часто используется при лечении пациентов пожилого возраста, а также при большой распространенности первичного очага (особенно в области волосистой части головы или лица), когда невозможно выполнить адекватное хирургическое лечение с пластикой дефекта. Возможно сочетать криотерапию с лучевой терапией. Обычно на первом этапе пациенту проводят «замораживание» с помощью жидкого азота (криотерапия), затем пациент направляется на процедуру лучевой терапии.
Лекарственное лечение – как правило, для плоскоклеточного рака кожи используется в случаях, крупных неоперабельных опухолей, метастатических опухолей, когда другие методы лечения не возможны. В качестве препаратов выбора могут быть: препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), блеомицин, метотрексат, фторурацил.
Профилактика плоскоклеточного рака кожи заключается в своевременном выявлении и лечении предраковых заболеваний кожи.
Метатипический рак кожи
Метатипический рак кожи – злокачественное эпителиальное новообразование, которое занимает промежуточное положение между базальноклеточным и плоскоклеточным раком кожи. Метатипический рак кожи отличается большей агрессивностью, чем базалиома, но меньшей чем плоскоклеточный рак.
Стадии рака кожи
Выделяют пять основных стадий немеланомного рака кожи:
- Стадия 0 — «рак на месте». На этой начальной стадии рак кожи головы, лица, шеи и других областей тела находится в пределах верхнего слоя кожи — эпидермиса.
- Стадия I — опухоль диаметром не более 2 см, имеет один признак высокого риска.
- Стадия II — опухоль диаметром более 2 см или имеющая 2 признака высокого риска.
- Стадия III — раковые клетки распространились в челюсть, глазницу, кости черепа, в лимфатический узел (при этом его диаметр не превышает 3 см).
- Стадия IV — раковые клетки распространились в кости черепа, позвоночник, ребра, лимфатические узлы, либо обнаружены отдаленные метастазы.
Симптомы рака кожи
Базалиома чаще всего представляет собой небольшое образование на коже в форме узелка, которое зачастую большинство пациентов принимают за обычную «родинку». В центре узелка может появиться западение с корочкой. Удаление корочки приводит к развитию эрозии, которая спустя некоторое время превращается в язву, разрастающуюся как вглубь, так и вширь. Язва может самопроизвольно рубцеваться, а по периферии продолжается рост опухоли.
КПри плоскоклеточном раке кожи клинически выделяют опухолевый и язвенный типы, при каждом из которых опухоли могут быть солитарными (единичными) или множественными.
Опухолевый тип плоскоклеточного рака кожи характеризуется узлом или бляшкой красно-розового цвета, покрытого корочками или бородавчатыми разрастаниями.
Язвенный тип плоскоклеточного рака кожи бывает поверхностным и глубоким. Поверхностный тип растёт по периферии, характеризуется поверхностной язвой неправильной формы с четкими краями, покрытой обычно коричневой коркой. Глубокий тип характеризуется распространением вглубь и отличается язвой с «подрытыми» краями, дно которой бугристое желтовато-красного цвета с желто-белым налетом. Могут наблюдаться метастазы в регионарные лимфатические узлы. Поэтому при постановке диагноза и проведении обследования в алгоритм обязательно входит выполнение ультразвукового исследования лимфатических узлов соответствующе зоне поражение части организма.
Плоскоклеточный рак может быть ороговевающим и неороговевающим. Также выделяют три степени дифференцировки: высокодифференцированная опухоль, низкодифференцированная и опухоль со средней степенью дифференцировки. Чаще плоскоклеточный рак бывает высокодифференцированным.
Диагностика рака кожи
Во время первичного приема врач-дерматоонколог расспрашивает пациента о жалобах, о том, когда появилось новообразование кожи, как его внешний вид менялся со временем.
Затем проводится внешний осмотр кожи. Врач использует специальный прибор — дерматоскоп — чтобы осмотреть кожу под увеличением, это помогает выявить изменения, незаметные для невооруженного глаза. В Европейской онкологической клинике применяется еще более совершенное оборудование — ФотоФайндер. С помощью него можно составить «карту родинок», обнаружить рак кожи, родинки, подвергшиеся злокачественной трансформации, и другие патологические изменения, отследить их в динамике.

Если по результатам осмотра есть подозрение на рак, проводят биопсию. Врач назначает операцию, во время которой полностью иссекает новообразование и отправляет его в лабораторию для цитологического, гистологического исследования.
Если есть подозрение на то, что могут быть поражены лимфатические узлы, их тоже исследуют. Может быть проведена биопсия сторожевого лимфоузла. Во время этой процедуры врач удаляет ближайший к опухоли лимфатический узел и отправляет его в лабораторию. Если в нем обнаружены раковые клетки, это говорит о том, что они, вероятно, успели распространиться и в другие регионарные лимфоузлы.
Для поиска отдаленных метастазов применят компьютерную томографию, МРТ, ПЭТ-сканирование.
Профилактика рака кожи
Защититься на 100% от рака кожи невозможно. Но существуют меры, которые помогут существенно снизить риски:
- Если вам приходится бывать на улице в солнечную погоду, старайтесь находиться в тени.
- Надевайте одежду с длинными рукавами и штанинами.
- Используйте солнцезащитные кремы.
- Выходя на улицу, надевайте шляпу, желательно с широкими полями для защиты кожи лица.
- Носите солнцезащитные очки.
- Откажитесь от курения и других вредных привычек.
- Не посещайте солярии.
- Регулярно проводите самоосмотр кожи — самостоятельно с помощью зеркала, или попросите кого-то из близких осмотреть ваше тело. Заметив любые подозрительные изменения, лучше сразу обратиться к врачу.
Запись на консультацию круглосуточно
www.euroonco.ru
как определить и можно ли вылечить?
Раковые заболевания ежегодно продолжают уносить жизни миллионов людей. При этом статистика кожных поражений занимает в списке смертельных диагнозов не последнее место.
Кроме того, значительно «помолодел» возрастной порог – все чаще пациентами онкоцентров становятся молодые люди и дети.
Медицинская справка
Карцинома кожи – процесс злокачественных клеточных мутаций, локализующихся в эпителиальных слоях любого отдела или органа. Такие клеточные фрагменты становятся неспособными к дифференцированию, не могут сохранить свою первоначальную структуру, а процесс их деления приобретает бесконтрольный характер.

По мере прогрессирования патологии злокачественные клетки распространяются по организму через кровоток и лимфосистему.
Причины
Факторы, способные вызвать карциному кожи, классифицируют как внешние и внутренние.
К первой группе относятся:
- химическое негативное влияние – канцерогены, присутствующие в окружающей среде, пагубно влияют на клеточное строение на уровне ДНК. В процессе их изменений рождаются раковые карциномогены. Токсичными характеристиками обладают пластмассы, асбест, ароматизирующие средства;
- природный фактор – повышенный радиационный фон, чрезмерное ультрафиолетовое излучение. Нахождение в зоне влияния микроволновых полей, нейтронных потоковых лучей, протонов – все это имеет поражающее действие, которое проявляет себя формированием карциномоидальных форм рака кожи.
Внутренние условия:
- герпес на стадии обострения, вирус папилломы – эти и другие онкогены при активизации их поражающего действия приравниваются к нулевой стадии формирования карциномы, когда болезни еще нет, но предпосылки к ее развитию уже присутствуют;
- наследственный фактор – доказано, что карциномоген в ряде случаев может быть передан человеку еще на этапе его внутриутробного развития. Проникнув в организм человека, он довольно длительное время, а иногда и всю жизнь может никак себя не обнаружить, но при благоприятных условиях ген стремительно активизирует свою деятельность.
Виды
Онкологи разделяют данный диагноз по формам в зависимости от клеточного строения патологии, с учетом ее специфики прогрессирования и поражающей способности.
Исходя из этого, принято группировать новообразования следующим образом:
- кожный рог – патология в своей структуре имеет роговые фрагменты частиц, быстро нарастающих при избыточном уровне кератина. Эти процессы возникают у пациентов старшей возрастной группы, у которых кожа в силу физиологического старения склонна к ороговению;
- кератоакантома – узелковая форма опухоли, имеет волосяной фолликул. Зона поражения – открытые участки рук и ног. Характеризуется высокой степенью агрессивности и стремительным переходом от одной стадии в другую;
- бородавчатый рак – похож на наросты в виде бородавок. Развивается на стопах. Растет крайне медленно, однако отличается способностью глубоко прорастать во внутренние ткани, в чем и заключается его основная опасность;
- поверхностная – эта форма внешне выглядит как пятно либо узелок светлого или желтого оттенка. Длительное время сохраняет латентность и практически не беспокоит пациента. Только на этапе активного роста на месте уплотнения появляется язва, из которой выделяется жидкость с неприятным, гниющим запахом;
- узелковая – проявляется небольшими поверхностными узловыми образованиями. Имеет довольно плотную консистенцию и гладкую, порой глянцевую поверхность, причем этот слой несколько тоньше эпителия опоясывающих зону поражения тканей. В отличие от других форм, имеет более выраженную симптоматику, что дает шанс ранней диагностики;
- плоская – формируется из кератиноцитов – поверхностных эпидермальных тканей. В основном, локализуется в зоне предраковых процессов кожи, часто метастазирует в опоясывающие мягкие слои. Идеальная среда для ее образования – фрагменты кожных складок – уголки рта, глаз.
Стадии
В зависимости от степени прогрессирования патологии, ее поражающей способности и внешним проявляющим признакам, заболевание разделяют на следующие основные стадии:
- 0 стадия – начальный этап формирования уплотнения. Процесс еще нельзя назвать онкологией, но опухоль уже есть, она развивается, хотя не покидает пределов эпителиального слоя. Терапия на этом этапе практически на 100% эффективна;
- 1 стадия – карцинома прорастает несколько глубже, ее величина в диаметре не более 1,5 – 2 см. Метастазы отсутствуют. При ампутации опухоли на данном этапе риск рецидива практически нулевой;
- 2 стадия – активного прогрессирования. Уплотнение достигает нескольких см. Соседние ткани еще не поражены, метастазы если и проявляются, то единично, в основном, локализуясь в близлежащих к патологии, узловых соединениях;
- 3 стадия – начинается прорастание в соседние отделы и органы. Болезнь стремительно прогрессирует, ее поражающая активность высока. Метастазы обширны и часто имеют удаленное распространение. Аномалия сложно лечится, симптоматика выражена и плохо переносится;
- 4 стадия – завершающая. Вероятность летального исхода более 95%. Течение процесса не контролируется, на данный момент поражены основные органы жизнедеятельности вторичными проявлениями рака. Цель лечения – некоторое продление жизни пациенту и улучшение ее качественного состояния.
Симптомы
Основные признаки, указывающие на рассматриваемую в статье форму рака кожи, которые являются специфическими, при диагнозе «карцинома» выглядят следующим образом:
- внешнее проявление патологии – узелок, имеющий четкие границы, правильную форму, гладкую поверхность. Находится в полупрозрачном окружении;
- изъявления – по мере перехода к активной стадии течения заболевания из очага локализации появляются выделения, на месте которых потом формируются корки, плохо поддающиеся процессам заживления;
- болевой синдром – проявляется не сразу, но по мере роста опухоли интенсивность болезненных ощущений резко увеличивается. К ним добавляется постоянный зуд и чувство жжения;
- изменение оттенка опоясывающих тканей – они становятся розовато-багровыми, наблюдается отечность.
Диагностика
Для качественной диагностики патологии нет необходимости в использовании разнообразия методик и исследований – выявить заболевание и получить максимально полную клиническую картину его течения можно следующими способами:
осмотр – в процессе визуального изучения проблемных зон кожного покрова доктор выясняет у пациента, что именно могло стать провоцирующим фактором формирования новообразования: солнечное воздействие, некачественная декоративная косметика, химические раздражители, хронические кожные диагнозы.
Осмотр профильного специалиста не дает права врачу ставить окончательный диагноз – для этого проводят лабораторные анализы;
биопсия – взятие фрагмента пораженной ткани на микроскопическое исследование путем внешнего соскоба эпителиальных клеток. Так можно практически со 100% уверенностью выявить злокачественность опухолевого образования.
Метод лечения зависит от результата биопсии на предмет степени агрессивности и поражающей способности клеток к распространению и хаотичному делению.
Лечение
Для устранения недуга применяют различные методики как радикальной, так и щадящей терапии. Основные из них, эффективность которых наиболее подтверждена практикой:
криодеструкция – применяется ограниченно в силу дороговизны процедуры и отсутствия в большинстве клиник необходимого оборудования. Принцип лечения состоит в температурном воздействии, когда злокачественные ткани замораживают в предельно низком температурном режиме путем обработки жидким азотом.
Раковые клетки от такого воздействия погибают. Способ оправдан при отсутствии метастазирования;
- лазер – карцинома удаляется с применением точечного пучкового излучающего действия лазера. Один из самых безобидных методов лечения – процедура не поражает здоровые фрагменты тканей, не оставляет шрамов, легко переносится, а процесс восстановления протекает быстро и без осложнений;
- лучевая терапия – применяется комплексно – перед проведением операции для улучшения клинической картины заболевания и после нее – для закрепления положительной динамики и минимизации риска развития вторичного рецидива.
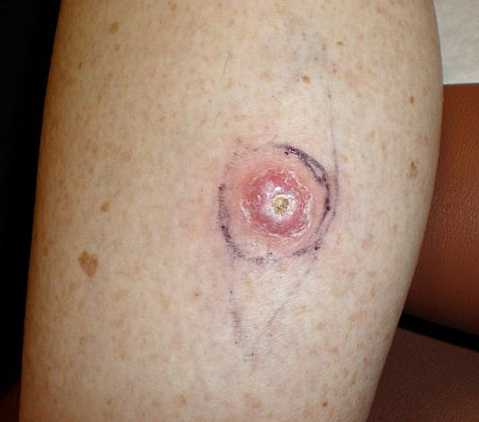
Хирургическое вмешательство
На данный момент именно хирургическое воздействие на опухоль применяется чаще всего, поскольку эффективность от такой процедуры на порядок выше, особенно при условии отсутствия удаленных метастазов. В зависимости от ситуации применимы:
- удаление и прижигание – стандартный вид операции, состоит в ампутации опухоли методом иссечения с применением кюретки с последующей электрической коагуляцией краевой зоны ранки;
- удаление и пластика кожи – патологию удаляют описанным выше способом, а затем фрагменты здоровых участков кожных тканей, взятых с других зон тела, пересаживают на пораженное место;
- операция по Мосху – суть манипуляции состоит в ампутации опухоли послойно, из каждого пласта эпителия и более глубоких мягких слоев, пока все они не станут очищенными. При этом удаленные участки исследуются под микроскопом для повышения эффективности процедуры.
В следующем видео продемонстрирован процесс удаления карциномы кожи виска с последующей пластикой:
Прогноз
Карцинома кожи – рак, который при ранней его диагностике хорошо поддается лечению и редко рецидивирует. Выявление заболевания на 0 – 2 стадиях дает оптимистичный прогноз на полное восстановление (более 85%).
На более поздних этапах пятилетний рубеж преодолевают порядка 45% пациентов при частичном поражении лимфатической и кровеносной системы.
На завершающей, 4 стадии процент летальности критичен – лишь 16% больных проживают более 1 года. Риск развития рецидива – более 87%.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
stoprak.info
Аденокарцинома: диагноз, дифференцировка, прогноз
Аденокарцинома – это злокачественная опухоль (рак) из железистого эпителия. Получив заключение врача с диагнозом «аденокарцинома», каждый пациент хочет знать, чего ожидать от болезни, каков прогноз и какие способы лечения будут предложены.
Аденокарциному считают едва ли не самой распространенной разновидностью злокачественных опухолей, которая может образоваться практически во всех органах тела человека. Не подвержены ей, разве что, головной мозг, соединительнотканные структуры, сосуды.
Железистый эпителий образует выстилку органов пищеварения и дыхания, представлен в мочеполовой системе, составляет основу желез внутренней и внешней секреции. Паренхима внутренних органов – печени, почек, легких – представлена высокоспециализированными клетками, которые также могут дать начало аденокарциноме. Кожа, один из самых обширных органов человека, поражается не только плоскоклеточным раком, но и аденокарциномой, которая берет начало из внутрикожных желез.
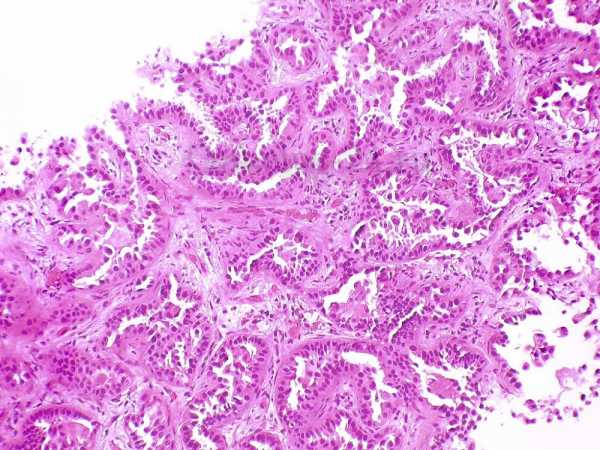
аденокарцинома – папиллярный рак из железистого эпителия (слева) и плоскоклеточная карцинома – рак из плоского эпителия (справа)
Много веков назад врачеватели уже знали, что не всякая аденокарцинома растет стремительно, губя больного в считанные месяцы. Были описаны случаи более медленного роста, с поздним метастазированием и хорошим эффектом от ее удаления, однако объяснение этому факту пришло намного позже, когда стало возможным заглянуть «внутрь» опухоли при помощи микроскопа.
Микроскопическое исследование открыло новую веху онкологии. Стало понятно, что опухоли имеют неодинаковое строение, а клетки их – разный потенциал размножения и роста. С этого момента появилась возможность определить новообразования в группы на основе их строения и происхождения. Клеточные и тканевые особенности неоплазии легли в основу классификации, в которой центральное место заняли раки – аденокарциномы и плоскоклеточные варианты, как наиболее часто встречающиеся типы опухолей.
Виды железистых раков
Основу аденокарциномы составляет эпителий, способный секретировать различные субстанции – слизь, гормоны, ферменты и т. д. Обычно он схож с таковым в органе, где обнаруживается опухоль. В одних случаях злокачественный эпителий очень напоминает нормальный, и врач без труда устанавливает источник неопластического роста, в других – определить точное происхождение неоплазии при микроскопическом исследовании можно лишь условно, потому что клетки рака слишком сильно отличаются от исходной ткани.
гистологический снимок аденокарциномы
Степень «похожести» или отличия от нормального эпителия зависит от дифференцировки клеток. Этот показатель очень важен, и в диагнозе он всегда фигурирует перед термином «аденокарцинома». Степень дифференцировки означает, насколько зрелыми стали опухолевые клетки, сколько стадий развития они успели пройти и как далеко им еще до нормальной клетки.
Несложно догадаться, что, чем выше степень дифференцировки, а, значит, и внутренней организации клеток, тем более зрелой будет опухоль и тем лучшего прогноза можно от нее ждать. Соответственно, низкая дифференцировка указывает на незрелость клеточных элементов. Она сопряжена с более интенсивным размножением, поэтому такие опухоли стремительно растут и рано начинают метастазировать.
С точки зрения гистологических особенностей выделяют несколько степеней зрелости железистых раков:
- Высокодифференцированная аденокарцинома;
- Умеренно дифференцированная;
- Низкодифференцированная.
Высокодифференцированные опухоли имеют довольно развитые клетки, которые очень схожи с таковыми в здоровой ткани. Более того, часть клеток в опухоли могут быть и вовсе сформированы правильно. Иногда этот факт служит поводом для ошибочных заключений, а неопытный врач и вовсе может «просмотреть» опухоль, приняв ее за другую, неопухолевую, патологию.
Высокодифференцированная аденокарцинома способна образовывать структуры, подобно зрелым клеткам слизистых оболочек или желез. Ее называют папиллярной, когда клеточные пласты образуют сосочки, тубулярной, если клетки формируют трубочки подобно выводным протокам желез, трабекулярной, когда клетки «уложены» в перегородки, и т. д. Основным признаком высокодифференцированной аденокарциномы с позиции гистологического строения считают большую схожесть с нормальной тканью при наличии некоторых признаков атипии – большие ядра, патологические митозы, усиленная пролиферация (размножение) клеток.
Умеренно дифференцированная аденокарцинома не может «похвастаться» таким высоким развитием клеток, как высокодифференцированная разновидность. Ее элементы в своем строении начинают отдаляться от зрелых клеток, останавливаясь на промежуточных стадиях созревания. В этом типе аденокарцином признаки злокачественности не заметить уже нельзя – клетки разных размеров и формы, усиленно делятся, при этом в ядрах их можно увидеть большое количество аномальных митозов. Структуры эпителия становятся неупорядоченными, в отдельных фрагментах неоплазия все еще похожа на зрелую ткань, в других (и их большинство) – теряет тканевую и клеточную организацию.
Низкодифференцированная аденокарцинома считается неблагоприятным в отношении течения и прогноза вариантом железистого рака. Это связано с тем, что клетки ее перестают созревать до хотя бы минимального развитого состояния, приобретают новые черты, интенсивно делятся и стремительно захватывают все большую территорию вокруг себя.
С потерей признаков зрелости утрачиваются и межклеточные контакты, поэтому с понижением степени дифференцировки возрастает риск отрыва клеток от основного их скопления, после чего они без особого труда попадают в стенки сосудов, часто поврежденные опухолевыми метаболитами, и разносятся с током крови или лимфы – метастазирование.
метастазирование – свойство,наиболее характерное для низкодифференцированных опухолей
Наиболее опасной разновидностью аденокарциномы можно считать недифференцированный рак. При этом типе неоплазии клетки так далеки в своем строении от нормы, что определить их источник практически невозможно. Вместе с тем, эти неразвитые клетки способны чрезвычайно быстро делиться, в короткий промежуток времени приводя к появлению крупной опухоли.
Быстрое деление требует больших питательных ресурсов, которые опухоль «добывает» из крови больного, поэтому последний стремительно худеет и испытывает упадок сил. Выделяя при интенсивном размножении продукты обмена, недифференцированная аденокарцинома отравляет ими организм больного, вызывая метаболические нарушения.
Разрушая все на своем пути в кратчайшие сроки, недифференцированный железистый рак внедряется в соседние ткани и органы, кровеносную и лимфатическую систему. Метастазирование – одно из важнейших проявлений любой аденокарциномы, которое она может реализовать довольно быстро с момента своего появления.
Одной из особенностей низко- и недифференцированных опухолей считают возможность приобретения клетками новых свойств. К примеру, новообразование начинает выделять слизь (слизистый рак), биологически активные вещества, гормоны. Эти процессы неизбежно сказываются на клинических проявлениях.
Аденокарцинома в диагнозе
Часто в выписках или заключениях врачей можно встретить словосочетания вроде «заболевание толстой кишки», «c-r простаты». Так завуалировано могут обозначать наличие рака. Более точные диагнозы содержат название новообразования, в данном случае – аденокарцинома, с обязательным указанием степени дифференцировки – высоко-, умеренно или низкодифференцированная.
Степень дифференцировки может быть обозначена как G1, 2, 3, 4, при этом чем выше G, тем ниже зрелость неоплазии, то есть высокодифференцированная опухоль соответствует G1, умеренная дифференцировка – G2, низкодифференцированная G3, анапластический (недифференцированный рак) – G4.
В диагнозе могут указываться тип строения – тубулярное, папиллярное и т. д., как и куда успел прорасти рак и какие изменения вызвал. Обязательно уточняется наличие или отсутствие метастазов, если они есть, то обозначены места их обнаружения.
Риск метастазирования напрямую связан со степенью дифференцировки аденокарциномы. Чем она выше, тем позже будут обнаруживаться метастазы, ведь клетки все еще имеют прочные связи друг с другом. При низкодифференцированных аденокарциномах метастазы появляются быстро.
Излюбленным путем распространения клеток железистого рака считают лимфогенный – по лимфатическим сосудам. От всех органов эти сосуды собирают лимфу, направляя ее в лимфатические узлы, служащие своеобразным фильтром, удерживающим микроорганизмы, белковые молекулы, отжившие свой век клетки и их обломки. В случае роста рака, его клетки также задерживаются лимфоузлами, но не гибнут, а продолжают размножаться, формируя новую опухоль.
Наличие или отсутствие метастазов, а также «дальность» их распространения обозначается буквой N с соответствующей цифрой (N0, N1-3). Обнаружение метастазов в близлежащих лимфоузлах – N1, в отдаленных – N3, отсутствие метастазов – N0. На эти символы в диагнозе аденокарциномы стоит обратить внимание.
Прогноз при железистом раке напрямую связан со степенью дифференцировки опухолевых клеток. Чем она выше, тем лучше прогноз. Если заболевание обнаружено рано, а в заключении фигурирует «выкокодифференцированная аденокарцинома», особенно при N0-1, прогноз считается благоприятным, а пациенту можно надеяться даже на полное излечение.
Перспективу при низкодифференцированной аденокарциноме назвать хорошей гораздо сложнее. Если метастазов нет, то прогноз может быть благоприятным, но не у всех больных. При распространении опухоли на соседние органы, обширном лимфогенном или гематогенном метастазировании, особенно, за пределы области тела, где растет опухоль, больной может быть признан некурабельным, а лечение будет состоять большей частью из поддерживающих и симптоматических мероприятий.
Отдельные виды аденокарцином
 Течение железистых раков во многом схоже, но те или иные их разновидности могут преобладать в разных органах. Так, среди опухолей желудка преобладающим вариантом является именно аденокарцинома. Это не случайно, ведь слизистая этого органа представляет собой большую поверхность эпителия, а в толще ее сконцентрировано огромное количество желез.
Течение железистых раков во многом схоже, но те или иные их разновидности могут преобладать в разных органах. Так, среди опухолей желудка преобладающим вариантом является именно аденокарцинома. Это не случайно, ведь слизистая этого органа представляет собой большую поверхность эпителия, а в толще ее сконцентрировано огромное количество желез.
Внутренний слой кишки в этом отношении – тоже «благодатная» почва для роста аденокарциномы. В толстом кишечнике наиболее часты высокодифференцированные разновидности – тубулярная, папиллярная аденокарцинома, поэтому и прогноз при железистом раке кишечника обычно благоприятный.
Низкодифференцированные варианты аденокарциномы желудочно-кишечного тракта часто представлены перстневидным раком, клетки которого активно образуют слизь, сами же в ней и погибая. Этот рак протекает неблагоприятно, рано метастазирует в лимфоузлы близ желудка, брыжейки, а по кровеносным сосудам достигает печени, легких.
 Рак матки происходит из ее шейки или тела, где источником становится внутренний слой – эндометрий. В этом органе замечены отличия в частоте встречаемости железистого рака в зависимости от пораженного отдела: в шейке матки аденокарциномы относительно редки, значительно уступая по частоте плоскоклеточной карциноме, в то время как в эндометрии аденокарцинома – самый частый вариант неоплазии.
Рак матки происходит из ее шейки или тела, где источником становится внутренний слой – эндометрий. В этом органе замечены отличия в частоте встречаемости железистого рака в зависимости от пораженного отдела: в шейке матки аденокарциномы относительно редки, значительно уступая по частоте плоскоклеточной карциноме, в то время как в эндометрии аденокарцинома – самый частый вариант неоплазии.
Среди опухолей легкого на долю аденокарциномы приходится примерно пятая часть всех злокачественных новообразований, а растет она преимущественно в периферических отделах бронхиального дерева – мелкие бронхи и бронхиолы, альвеолярный эпителий. Десятую часть составляют низкодифференцированные железистые раки – мелкоклеточный, бронхиолоальвеолярный.
Отличительной особенностью аденокарциномы легкого можно считать раннее метастазирование при относительно медленном росте первичной опухоли. Вместе с тем, при обнаружении заболевания в первую стадию можно добиться выживаемости до 80% при условии своевременно начатого лечения.
При раке предстательной железы аденокарцинома составляет около 95% случаев. Простата – типичная железа, поэтому такая частота железистого рака вполне объяснима. Опухоль растет довольно медленно, иногда – до 10-15 лет, при этом клиника может быть не яркой, однако раннее метастазирование в лимфоузлы малого таза делает заболевание опасным и может существенным образом повлиять на прогноз.
Помимо перечисленных органов, аденокарциному обнаруживают в молочной, поджелудочной железе, коже, слизистой оболочке полости рта. Особые разновидности – печеночно-клеточный и почечно-клеточный рак, которые, по сути, являются аденокарциномами, но имеют отличное строение, так как клетки их сходны не с железистым эпителием, а с элементами этих органов, образующими основную массу паренхимы.
Таким образом, аденокарцинома – широко распространенный морфологический тип опухолей самых разных локализаций. Обнаружив указание на ее наличие в диагнозе, нужно обратить внимание на степень дифференцировки, от которой зависит скорость роста и прогноз. Наличие метастазов – также важный прогностический признак железистого рака.
При диагнозе высокодифференцированной аденокарциномы в случае благополучного лечения, выживаемость довольно высока и достигает 90% и более при отдельных локализациях рака. Умеренно дифференцированные аденокарциномы могут дать шанс на жизнь при раннем обнаружении примерно у половины пациентов, низкодифференцированные и недифференцированные аденокарциномы характеризуются низкой продолжительностью жизни больных, обычно на уровне 10-15% и ниже.
Автор: врач-онколог, гистолог Гольденшлюгер Н.И. (OICR, Toronto, Canada)
Обсуждение и вопросы автору:
Автор выборочно отвечает на адекватные вопросы читателей в рамках своей компетенции и только в пределах ресурса ОнкоЛиб.ру. Очные консультации и помощь в организации лечения в данный момент не оказываются.
onkolib.ru
разновидности, стадии, симптомы и прогноз
Рак кожи – это общий собирательный термин злокачественных заболеваний, которые развиваются из эпителиальных клеток кожи. Рак кожи может развиться у каждого человека, любого возраста, расы и пола. Но в силу некоторых факторов чаще всего данная патология поражает людей, входящих в определенную группу риска. В большинстве случаях болезнь наблюдают у пожилых людей после 60 лет, у лиц, тип кожи которых относят к I, II, III фенотипу по Фицпатрику, а также у лиц разных возрастов, чрезмерно злоупотребляющих солнечными лучами. Локализуются злокачественные поражения кожи, как правило, на открытых участках кожи, которые подвергаются воздействию ультрафиолетового излучения.
Рак кожи является самой распространенной опухолевой патологией. К сожалению, статистика по числу случаев рака кожи неумолимо «ползет» вверх. И это можно отнести не только к жителям тропических поясов, но и к жителям средней полосы России.
Существуют несколько общих факторов, объясняющих развитие рака кожи у жителей разных климатических поясов:
- Рак кожи развивается чаще всего у жителей южных стран. Это связанно с избыточной инсоляцией, которая в южных странах бывает круглый год. Также у жителей южных регионов одной страны рак кожи встречается куда чаще, чем у жителей северных областей.
- Злокачественные патологии кожи встречаются у людей со светлой кожей, которые относятся к I, II, III фенотипу по градации Фицпатрика.
- Вероятность развития рака кожи возрастает у лиц, которые по причине трудовой деятельности проводят много времени на открытом воздухе под палящими лучами солнечных лучей. К этой категории можно отнести фермеров, строителей, рыбаков и пр.
Причины развития
Причины, которые вызывают злокачественные поражения кожи, хорошо известны. Прежде всего, это чрезмерное воздействие ультрафиолетового излучения на кожу. Ученые доказали, что солнечные лучи типа А и В повреждают клетки ДНК, что приводит к их мутациям. Со временем мутации в ДНК накапливаются, способствуя развитию рака кожи. Радиоактивное излучение, как и ионизирующее излучение, также может вызвать злокачественное заболевание кожи. Возникновение рака кожи может быть вызвано термическим воздействием на кожу (ожоги, термическое воздействие тока высокой частоты). Канцерогенные вещества: асбест, бензол, формальдегид, нитраты, нитриты, винилхлорид, кадмий, иприт, мышьяк, могут инициировать онкологическое заболевание.
Таким образом, можно с точностью назвать факторы, способствующие развитию рака кожи. Они бывают эндогенного и экзогенного характера.
Экзогенные факторы:
- ультрафиолетовое излучение;
- радиоактивное излучение;
- ионизирующее излучение;
- термическое воздействие на кожу;
- воздействие канцерогенных веществ на организм в целом, и на кожу в частности.
Эндогенные факторы:
- возраст после 60 лет;
- генетическая предрасположенность;
- облигатные заболевания кожи;
- факультативные заболевания кожи.
Облигатные заболевания – это ряд кожных заболеваний, которые предшествуют раку кожи. Это заболевания, которые рано или поздно трансформируются в рак. Данные патологии развиваются очень медленно, очень часто озлокачествляются, однако наличие предракового фона еще не говорит о том, что он с роковой неизбежностью перейдет в рак. Малигнизация при состоянии, именуемом предраком, наблюдается в 0,1-5%.
Облигатными предраковыми состояниями являются:
- предраковый меланоз Дюбрея;
- болезнь Боуэна;
- эритроплазия Кейра;
- пигментная ксеродерма;
- болезнь Педжета.
Многие исследователи склоняются к тому, что облигатные заболевания не являются предраковыми, а уже являются раком in situ (рак на месте), который не поражает внутренние или соседние органы. Но как бы ни расходились мнения ученых, данные заболевания обязательно нуждаются в лечении.
Факультативные заболевания также способны спровоцировать рак кожи. Но если в случае облигатных заболеваний можно говорить о большой вероятности трансформации в раковую опухоль, то факультативный предрак вовсе не обязательно перейдет в злокачественную опухоль. Данные патологии требуют внимательного наблюдения и регулярного обследования, но не нуждаются в лечении. Факультативными патологиями являются:
- рубцы после ожогов, трофических язв;
- рубцы после волчанки, сифилиса;
- хронические дерматиты и дистрофические процессы;
- старческий кератоз;
- наличие на коже кожного рога;
- повреждение бородавок, папиллом, атером.
Симптомы и виды рака кожи
Симптомы рака кожи могут быть весьма разнообразными и зависят от его вида, то есть от клеток, из которых развилась опухоль. Поэтому рассмотрим отдельно каждый вид рака кожи, а также симптоматику, свойственную каждому виду.
Рак кожи бывает следующих видов:
- базальноклеточный рак или базалиома;
- плоскоклеточный рак;
- аденокарцинома;
- метатипический рак;
- меланома.
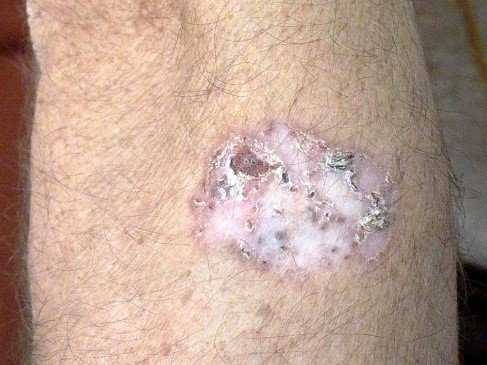
Базальноклеточная карцинома или базалиома встречается наиболее часто – до 75% всех опухолей кожи. Данный вид раковой опухоли развивается из клеток базального слоя эпителия. Представляет собой пятно или небольшой узелок, который очень похож на обыкновенную родинку. Узелок имеет западение с коркой в центре и небольшой валик по периферии образования. При попытке удалить корку образование изъязвляется, что приводит к развитию язвы. Через некоторое время язва увеличивается в размерах, разрастаясь в глубину и в ширину. Бывает так, что сама по себе язва может зарубцеваться, однако границы опухоли продолжают разрастаться. Базалиома многими обывателями ошибочно трактуется как не слишком опасное заболевание. Частично это верно. Базалиома практически не дает метастазов, но без адекватной терапии может привести к тяжелым поражениям кожных покровов. При самом худшем сценарии она способна проникать в подлежащие и костные ткани, а также разрушать их.
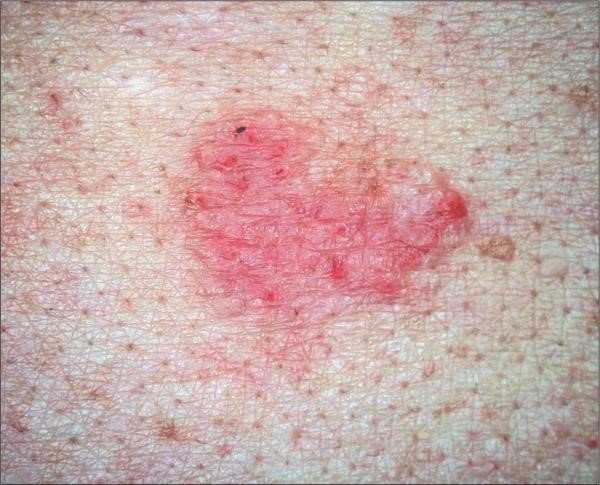
Плоскоклеточный рак кожи или плоскоклеточная эпителиома развивается из плоских клеток кожи на основе кератиноцитов. На ранних стадиях развития напоминает симптомы базальноклеточного рака, но отличается от последнего более быстрыми темпами развития. Опухоль, как правило, локализуется на открытых участках кожи, которые подвергаются воздействию агрессивных факторов окружающей среды. Однако плоскоклеточный рак кожи может появляться и на закрытых участках кожи (слизистая рта, наружных половых органов, анальной области). Данный вид рака имеет более агрессивный характер. Симптомы заболевания быстро развиваются и прогрессируют. Пациенты очень быстро начинают испытывать болевые ощущения. Опухоль имеет характерную форму валика с опущенными вниз краями, что напоминает вид кратер. В центре образования находится язвочка, которая покрыта коркой, при удалении которой выделяется сукровица. Образование имеет плотную консистенцию, а сам узел имеет сходство с грибом. Опухоль быстро распространяется вдоль поверхности кожи, проникает в подлежащие ткани и дает метастазы в региональные лимфатические узлы.
Аденокарцинома – это злокачественная опухоль, которая развивается из эпителиальных железистых клеток, которые входят в состав всех органов. Поэтому аденокарцинома может поразить любой из этих органов. Данный вид рака встречается очень редко. Характерная локализация на местах скопления сальных желез: складки под грудью, подмышечные и паховые впадины. Представляет собой небольшой узел или бугорок. Данный вид опухоли развивается медленно, но по мере прогрессирования поражает близлежащие органы и значительно увеличивается в размерах.
Метатипический рак кожи развивается из клеток эпителия и занимает промежуточное состояние между плоскоклеточным раком кожи и базалиомой. Симптомы данной формы рака чаще всего не отличаются от симптомов базалиомы и соответствуют ее форме и течению. Данная патология в большинстве случаев развивается у мужчин в пожилом возрасте. Метатипический рак чаще всего локализуется на лице и на тех участках кожи, где базалиома не встречается, например, на нижних конечностях.
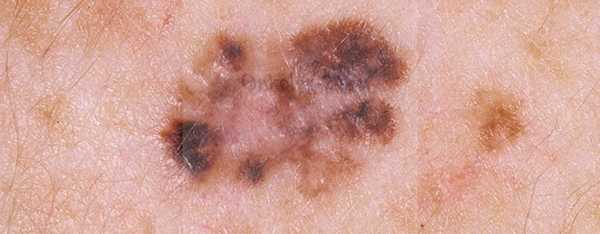
Меланома – крайне агрессивная форма рака кожи, которая характеризуется быстрым метастазированием во внутренние и соседние органы. Меланома развивается из пигментных клеток кожи. Данный вид раковой опухоли никогда не развивается на пустом месте, ей всегда предшествует какое-нибудь образование на коже: пигментное пятно, веснушка или невус, другими словами, любое образование, активно вырабатывающее меланин. Поэтому при любом изменении цвета, формы или размера невуса следует обратиться к врачу. Следует упомянуть об одной особенности меланомы. При малигнизации невус приобретает, помимо коричневого оттенка, оттенки синего, белого или красного цвета.
Несмотря на то, что каждый вид рака кожи имеет свою специфическую симптоматику, все же существует ряд общих признаков, свойственных всем типам злокачественного заболевания:
- несимметричная форма образования, в этом случае две стороны опухоли имеют разную форму, окраску и размер;
- нечеткие, зубчатые границы опухоли;
- присутствие разноцветных оттенков в опухоли;
- диаметр родинки более 6 см.
Стадии рака кожи
Рак кожи имеет следующие стадии:
- Первая или начальная стадия характеризуется образованием не более 2 см. Опухоль подвижна и не имеет метастазов. Однако при этой стадии поражаются нижние слои эпидермиса. Адекватное лечение может привести к 100% излечению пациентов.
- Вторая стадия характеризуется размером опухоли около 4 см. При этой стадии еще нет метастазов, хотя порой врачи обнаруживают один метастазирующий элемент, который локализуется в региональном лимфатическом узле. Больные уже испытывают болевые ощущения, но при грамотном лечение, прогноз вполне утешительный.
- Третья стадия характеризуется поражением лимфатической системы, но сами метастазы во внутренних органах еще отсутствуют. Больной испытывает значительные болезненные ощущения и повышение температуры. А сама опухоль уже неподвижна, так как она проросла не только в кожу, но и в близлежащие ткани и имеет бугристый вид.
- Четвертая стадия характеризуется большим размером опухоли и обширным поражением кожных покровов. Изъязвление на поверхности опухоли кровоточит, причиняя больному нестерпимую боль и отравляя весь организм. Опухоль прорастает не просто во внутренние органы, но затрагивает хрящевую ткань и даже скелет. Метастазы поражают жизненно важные органы, прежде всего печень, легкие и прочие органы. Прогноз неблагоприятный, выживаемость крайне низкая.
Помимо вышеназванных стадий меланома имеет еще и нулевую стадию. Нулевая стадия характеризуется просто присутствием образования на коже. Данная форма хорошо реагирует на терапию, а выживаемость при этой стадии почти 100%. Это обуславливается тем, что затронут только верхний слой кожи, нет метастазов, а опухоль не проникла в более глубокие слои.
Диагностика
На данный момент современная медицина располагает эффективными методами и средствами для точной и ранней диагностики рака кожи. Однако ранняя диагностика болезни зависит от самого пациента. В случае появления подозрительных новообразований на коже или изменений уже существующих невусов необходимо незамедлительно обратиться к врачу-дерматоонкологу. Врач проведет клинический осмотр, произведет сбор анамнеза, назначит дерматоскопию, УЗИ лимфатических узлов, сиаскопию, биопсию и гистологическое исследование.
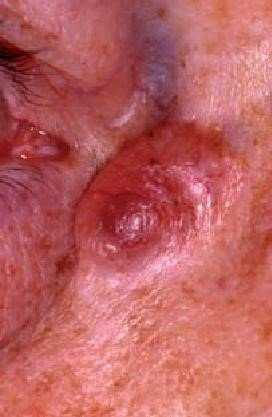
Клинический осмотр проводится с помощью эпилюминисцентного микроскопа, который позволяет сделать прозрачным роговой слой эпидермиса и с высокой долей вероятности определить, является ли данная опухоль злокачественной.
Если эпилюминисцентный микроскоп не помог определить состояние опухоли, то назначают биопсию. Для этого берется кусочек кожи (биоптат) для исследования. Биопсия бывает нескольких видов:
- эксцизионной;
- инцизионной;
- пункционной.
Эксцизионная биопсия – это исследование опухоли целиком, то есть ее проводят в случае удаления патологического образования. Этот метод является как лечебным, так и диагностической процедурой.
Инцизионная биопсия – это исследование части патологического образования либо диффузно измененного органа.
Если целостность кожи над опухолевым узлом не нарушена, то биопсию материала осуществляют пункционным методом.
Если биопсия подтвердила наличие атипичных клеток и высокую степень их дифференцировки, то нужно предпринять следующие шаги для определения стадии опухоли:
- провести компьютерную томографию;
- магниторезонансную томографию;
- УЗИ и тонкоигольную аспирационную биопсию лимфатических узлов;
- цитологическое исследование, которое проводят с помощью окрашенных мазков-отпечатков, сделанных с поверхности раковых язв или эрозий;
- рентген грудной клетки, УЗИ брюшной полости, КТ почек и головного мозга.
Последние исследования необходимо провести для выявления отдаленных метастазов или глубокого прорастания рака кожи.
Лечение
Лечение рака кожи осуществляют в зависимости от его вида, стадии, локализации и возраста пациента. Основной принцип лечения рака – это его удаление радикальным методом, то есть хирургическим иссечением. Удаляют злокачественную опухоль с захватом здоровой кожи на 2-3 см. Осуществляют иссечение с помощью микроскопического интраоперационного обследования пограничных участков опухоли. В некоторых случаях можно произвести иссечение опухоли с помощью углекислотного лазера.
При подвижности опухоли и отсутствии признаков прорастания рака в окружающие ткани применяют электрокоагуляцию. При применении данного метода захват здоровой ткани должен быть не менее 5 см. Также возможно использовать кюретаж на начальной стадии злокачественного процесса.
Криодеструкцию применяют в случае малоинвазивных опухолей, при незначительном прорастании рака в близлежащие ткани с захватом здоровых тканей не менее 3-х см. Так как при проведении криотерапии под воздействием жидкого азота опухоль разрушается и погибает. Поэтому все диагностические мероприятия надо провести до криодеструкции.
Лучевую терапию применяют при опухолях маленьких размеров. Существенным недостатком метода является облучение здоровых тканей, а также длительность лечения (несколько месяцев). Также лучевую терапию применяют после радикального удаления опухоли для подавления процесса метастазирования и в случае неоперабельного рака кожи.
Хороший эффект дает близкофокусная рентгенотерапия, но этот метод используют только в случае опухолей небольшого размера.
Лекарственная терапия цитостатиками бывает весьма эффективной в пред- и постоперационный период, в комбинации с лучевой терапией.
Весьма действенным методом является микрографическая хирургия по MOHS. Суть терапии заключается в том, что хирургическое вмешательство осуществляют с помощью микроскопа. Таким образом, хирург воздействует непосредственно на пораженный участок, удаляя точечно не только пораженные участки, но и некую долю здоровой ткани. Данная процедура имеет высокий процент выживаемости, а на коже практически не остается шрамов.
Также используют фотодинамическую терапию рака кожи, при которой облучение проводят на фоне введения фотосенсибилизаторов. Данный метод основывается на введении определенных химических веществ, которые имеют способность накапливаться в тканях опухоли и под воздействием лазера вызывать гибель раковых клеток с помощью фотохимических реакций.
Метод основан на способности некоторых химических соединений (фотосенсибилизаторов) накапливаться преимущественно в опухолевой ткани и под воздействием лазерного излучения вызывать фотохимические реакции, приводящие к гибели опухолевых клеток. Главными преимуществами ФДТ являются: возможность повторного лечения, быстрое заживление, хороший косметический эффект.
Лечение рака кожи предполагает комплексную терапию, когда комбинируются несколько методов вместе. Главное не допустить перехода болезни в последнюю, терминальную стадию.
Прогноз рака кожи
Следует отметить, что смертельные исходы при раке кожи являются самыми низкими показатели по сравнению со злокачественными заболеваниями внутренних органов. Естественно прогноз заболевания зависит от стадии и вида рака кожи и от того, насколько своевременно осуществлялось адекватное лечение. Базалиома наименее агрессивная форма рака кожи, не дает метастазов, хорошо реагирует на лечение и имеет благоприятный прогноз. Плоскоклеточный рак кожи при адекватном лечении неплохо поддается лечению, 5-летний рубеж выживаемости пациентов составляет до 95%. Меланома является самой агрессивной формой рака кожи. Прогноз заболевания неблагоприятный, 5-летний рубеж выживаемости пациентов составляет лишь 50%.
Профилактика рака кожи
Профилактика рака кожи включает в себя следующие меры:
- главным и основным критерием профилактики рака кожи является защита кожных покровов от ультрафиолетового излучения, особенно это касается пожилых людей, людей со светлой кожей (I, II, III фенотип по Фицпатрику) и маленьких детей;
- следует использовать современные солнцезащитные средства с высоким фактором защиты SPF – не менее 30;
- любые образования на коже, которые долго не заживают, следует обязательно показать врачу, такие образования подлежат радикальному лечению;
- необходимо избегать контакта с канцерогенными веществами;
- следует избегать травмирования невусов, которые находятся на коже;
- лицам с облигатными заболеваниями регулярно проходить осмотры у врача и осуществлять своевременное лечение.
Следует помнить, что ранняя диагностика рака кожи поможет не просто продлить жизнь человеку, но и забыть о болезни навсегда.
iakosmetolog.ru
